SYNTHÈSE
I. DES SERVICES DÉBORDÉS ET SOUVENT DÉMUNIS FACE À L'ÉVOLUTION DU NOMBRE ET DE LA NATURE DES DEMANDES DE SOINS D'URGENCE
Abondamment établie par les nombreux rapports qui se sont succédé depuis plus de deux décennies, amplement relayée par les médias à chaque pic épidémique, et trop souvent expérimentée par les patients 10 ( * ) , la question de la fréquentation des services d'accueil des urgences peut apparaître comme un passage obligé largement banalisé dans le débat public - sans pour autant, paradoxalement, qu'elle soit véritablement prise en compte par les décideurs, dans la mesure où les services parviennent encore (mais pour combien de temps ?) à absorber l'accroissement de la demande.
Vos rapporteurs tiennent cependant à traiter ce problème de manière approfondie, pour au moins deux raisons. En premier lieu, le dynamisme de l'évolution annuelle des passages aux urgences, envisagé d'un point de vue quantitatif, a d'emblée été abordé par l'ensemble des acteurs rencontrés comme un motif d'inquiétude forte . Il apparaît dès lors indispensable de prendre à sa juste mesure l'alarme tirée par les professionnels , qu'il s'agisse des soignants exposés en première ligne, des personnels administratifs ou des représentants d'organes de réflexion et d'évaluation.
En second lieu, l'analyse des motifs de recours, dans une approche plus qualitative , tend à faire apparaître qu'à l'évolution de la demande correspond celle des missions assurées en pratique par les services . Celles-ci tendent à s'éloigner de plus en plus de la seule prise en charge des urgences vitales et de la traumatologie grave, pour laquelle ils avaient été principalement conçus et pensés.
Ce double mouvement fait peser une tension très forte sur les services, d'un point de vue à la fois organisationnel et capacitaire, et sur leurs personnels, qui doivent assurer des prises en charge pour lesquelles ils n'ont pas nécessairement été formés. De l'avis de nombreux professionnels, si les services d'urgences ont fait preuve d'une résilience forte au cours des dernières années face à l'accroissement des défis, ils seraient proches aujourd'hui du point de rupture . C'est en somme la question de l'avenir des services d'urgences qui se trouve ici posée, s'agissant à la fois de leur capacité à accueillir l'ensemble des demandes et de la diversification de leurs missions.
A. LE MOUVEMENT D'AUGMENTATION CONTINUE DE LA FRÉQUENTATION DES URGENCES MASQUE DE FORTES DISPARITÉS SELON LES TERRITOIRES ET LES ETABLISSEMENTS
Les travaux de vos rapporteurs interviennent alors que plusieurs études finement documentées ont été menées au cours de la période récente , portant notamment sur la question de la fréquentation des services d'accueil des urgences. Deux études, en particulier, permettent de disposer de données représentatives, voire exhaustives : le chapitre consacré par la Cour des comptes aux urgences hospitalières dans le cadre du rapport d'application sur les lois de financement de la sécurité sociale (RALFSS) de septembre 2014 ; l'enquête nationale conduite par la Drees sur les structures des urgences hospitalières en juin 2013. Dans l'un et l'autre cas, vos rapporteurs ont pu bénéficier d'une présentation actualisée de ces résultats par les organismes compétents.
|
L'enquête « Urgences » de la Drees (2013) Vos rapporteurs ont principalement pu bénéficier, pour la conduite et l'objectivation de leurs travaux, des données très riches et des résultats inédits de l'enquête menée en 2013 par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) des ministères sociaux. Cette enquête nationale a été conduite selon une méthodologie originale qui a permis de garantir son exhaustivité. Menée sur une période de 24 heures sur « un jour donné » (du 11 juin 2013 à 8h au 12 juin 2013 à 8h), elle a en effet porté sur l'ensemble des 734 services d'urgences de France métropolitaine et des Dom (le taux de réponse des structures étant de 97 %), et sur la quasi-totalité des patients ayant fréquenté ces structures au cours de cette période (des données ayant été collectées pour 93,6 % d'entre eux). Les conclusions de cette étude, qui a mobilisé un nombre important de personnels, notamment au sein des services hospitaliers, sont très précieuses à la fois pour la connaissance des motifs de recours aux urgences, pour l'analyse des prises en charge réalisées, ainsi que pour la mise en évidence des difficultés rencontrées par les services. Vos rapporteurs soulignent cependant qu'une telle étude, aussi précieuse soit-elle, ne saurait remplacer un suivi et un pilotage au jour le jour des structures d'urgences par le biais des services d'informations hospitaliers , qui demeurent toutefois encore très lacunaires. Ainsi le PMSI ne renseigne-t-il pas, par exemple, sur le temps de passage des patients dans les services, ni sur les motifs de recours, du fait de la faible exploitation des résumés de passage aux urgences (RPU) 11 ( * ) . En attendant l'indispensable développement de tels outils statistiques, les conclusions de l'étude « un jour donné » constituent donc la base des travaux de vos rapporteurs. |
Le suivi de ces résultats, qui mettaient déjà en évidence une fréquentation très importante dans certains établissements, offre un nouveau motif d'inquiétude : l'évolution du nombre de passages annuels connaît une forte dynamique , qui ne semble pas devoir s'interrompre au cours des prochaines années. Surtout, en dépit des constats alarmants tirés de ces études et des préconisations formulées depuis déjà plusieurs années, la situation ne semble pas évoluer - la Cour des comptes a même évoqué, à propos de la situation générale des services d'urgences hospitaliers, un « paysage figé ».
1. Un constat unanime et alarmant : une croissance dynamique et régulière du nombre de passages aux urgences, difficilement soutenable à long terme
• Selon l'enquête nationale conduite par la Drees, on recensait en 2013 plus de 18 millions de passages annuels aux urgences. En 2014, ce nombre atteignait 19,7 millions de passages, soit une évolution de 4 % en un an . Il est à noter que cette croissance intervient à nombre de structures quasiment inchangé, puisque l'on recensait 723 services d'urgences en 2015, contre 736 au moment de l'enquête.
Selon les éléments transmis lors de l'audition de la Drees par vos rapporteurs, la fréquentation annuelle des services d'urgences a atteint 20,3 millions de passages en 2015, soit 42 % de plus qu'en 2002 , et 3 % de plus qu'en 2014.
Près d'un Français sur 6 s'est ainsi rendu aux urgences en 2015 - ce nombre de passages correspondant à plus de 10 millions de personnes, une partie d'entre eux étant effectuée par des patients revenant plusieurs fois.
Au total, depuis 1996, le nombre annuel de passages aux urgences est en moyenne en augmentation de 3,5 % chaque année.
Évolution du nombre de passages aux urgences depuis 1996
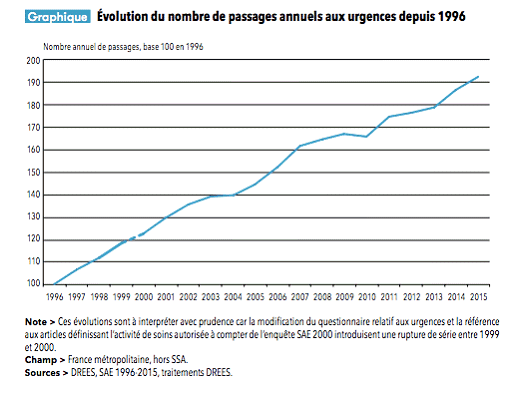
Source : Drees, Panorama des établissements de santé 2015
Le livre blanc de l'organisation Samu-Smur de France fait par ailleurs état d'une augmentation de 29 % du nombre des passages en services d'urgences sur la période 2003-2013.
Selon la même source, l'activité des Smur a crû de 12 % dans le même temps pour atteindre 763 844 interventions en 2013 12 ( * ) .
• La perception des responsables de services et directeurs d'établissements entendus par vos rapporteurs corrobore ces relevés statistiques. Selon les indications fournies par son directeur, le CHU de Poitiers a ainsi connu une hausse d'activité de 20 % de son service des urgences sur les quatre dernières années.
Les professionnels font par ailleurs observer que la hausse de la fréquentation des urgences se traduit par une affluence tendant à devenir plus permanente que strictement saisonnière , à l'occasion des pics épidémiques hivernaux. Les services sont ainsi placés sous une forte tension pendant sept mois par an plutôt que pendant deux mois, comme on l'observait il y a encore quelques années. Il en résulte une disparition des périodes de respiration , particulièrement épuisante pour les équipes.
• Ainsi que l'a indiqué la Drees, cette progression générale « va bien au-delà des seuls besoins liés à l'évolution démographique de la population français e » , ce qui tend à indiquer qu'il n'y a aucune raison pour qu'elle ralentisse spontanément au cours des prochaines années.
• Vos rapporteurs soulignent que ce mouvement continu d'augmentation des passages doit être replacé dans le contexte d'une tendance générale à la fréquentation accrue des services d'urgences dans l'ensemble des pays occidentaux . Une étude de l'OCDE 13 ( * ) a ainsi mis en évidence une augmentation des passages dans presque tous les pays de l'organisation entre 2001 et 2011, selon une dynamique de 5,2 % en moyenne sur la période. Cette évolution est d'autant plus remarquable qu'elle concerne des pays très différents, et surtout des systèmes de santé très divers.
Du point de vue de la dynamique annuelle moyenne du nombre de passages aux urgences, la France se situe plutôt dans la moyenne de l'OCDE , avec une croissance annuelle de 2,5 % par an entre 2001 et 2011, contre 2,4 % en moyenne dans l'ensemble des 19 pays étudiés.
Augmentation annuelle moyenne du nombre de passage aux
urgences
entre 2001 et 2011 dans les pays de l'OCDE
14
(
*
)
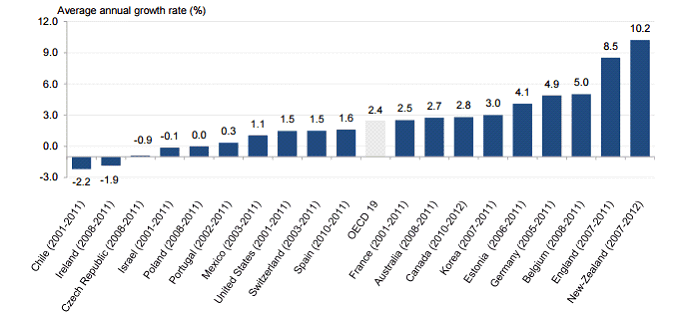
Source : OCDE
2. Des délais d'attente variables d'un établissement à l'autre, les tensions se concentrant sur les établissements les plus importants
De manière assez contre-intuitive , compte tenu de la prégnance des images médiatiques de files d'attente interminables dans les services d'urgences, la prise en charge est en réalité très rapide dans la majorité d'entre eux. Lors de son audition par vos rapporteurs, la Drees a indiqué que la perception de délais d'attente insoutenables aux urgences résulterait d'une vision trop « parisiano-centrée », ou en tous cas « franciliano-centrée » de la question.
Vos rapporteurs ont ainsi eu la surprise d'apprendre dans l'étude conduite par la Drees que, pour 70 % des patients, la prise en charge débute en moins d'une heure : l'enregistrement, très rapide, intervient en moins de 15 minutes dans 95 % des cas, suivi d'une évaluation dans les 30 minutes suivant leur arrivée pour 9 patients sur 10, avant le début de la prise en charge proprement dite. La moitié des patients évalués attendent même moins de 20 minutes avant le début des soins. Au total, 50 % des passages durent moins de 112 minutes au total .
Vos rapporteurs soulignent cependant que, alors que la société française de médecine d'urgence (SFMU) recommande de ne pas dépasser 30 minutes entre l'arrivée des patients et leur triage ou évaluation, ce délai n'est pas respecté pour 10 % des patients.
Délais de passages aux urgences en 2013
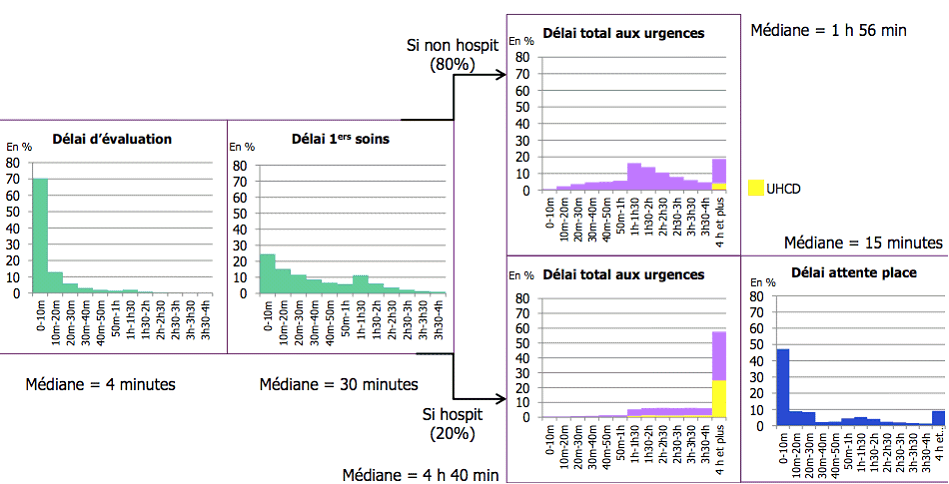
Source : Drees
• Les situations diffèrent cependant selon les caractéristiques des établissements et de leur patientèle . Les délais de passage dépendent de multiples facteurs, parmi lesquels le moment de la journée, l'affluence, la densité du personnel par rapport aux patients, le degré de gravité des pathologies, l'âge des patients, et enfin la nature des soins à réaliser, en fonction notamment du recours ou non au plateau technique.
L'étude de la Drees 15 ( * ) fait apparaître que la prise en charge est la plus rapide pour les patients ayant un diagnostic de lésions traumatiques ou d'empoisonnements. Elle est en revanche plus longue pour les patients présentant des symptômes de malaises, de fatigues, de céphalées ou des symptômes digestifs, respiratoires ou circulatoires. Leur prise en charge nécessite en effet des investigations plus importantes, qui se traduisent par un plus grand nombre d'examens à visée diagnostique ou de recours à des avis spécialisés.
Plusieurs des équipes rencontrées ont pointé le problème de la réalisation des examens complémentaires, qui peut allonger considérablement les délais d'attente , dans la mesure où la plupart des services n'ont pas de plateau technique à disposition - d'autant qu'il faut ajouter, au délai d'accès au plateau technique, le délai de restitution des résultats. A Reims, il ne serait ainsi pas rare qu'il faille compter jusqu'à neuf heures d'attente pour accéder à un scanner.
|
Le problème spécifique des examens
complémentaires « inutiles »
Plusieurs des interlocuteurs de la mission ont mis en avant un problème de pertinence des actes effectués dans les services d'urgences, où seraient pratiqués de nombreux examens aussi inutiles que coûteux . Cette appréciation, si elle peut en effet recouvrir certaines situations problématiques - le cas de certains établissements privilégiant la réalisation d'examens aux urgences, où ils sont facturés à l'acte, plutôt que dans les services, où leur coût est intégré dans les GHS, ayant été rapporté -, doit cependant être appréciée avec nuance. Il a ainsi été rappelé qu'il pouvait être utile, voire indispensable, de procéder à des examens immédiats dans certaines pathologies : en cas de risque d'embolie pulmonaire, par exemple, une investigation technique permet d'éliminer la suspicion et ainsi d'éviter l'hospitalisation. Il a par ailleurs été largement souligné que la réalisation de nombreux examens décrits comme inutiles provient en réalité d'une lacune des systèmes d'information : le dossier médical partagé n'est pas encore une réalité, sans même parler d'un système d'information commun ou simplement interopérable entre établissements. |
Le problème est tel que certaines équipes ont organisé des programmes d'action spécifiques sur ce sujet : les professionnels exerçant à Lariboisière ont ainsi mis en place une réunion d'équipe journalière visant à limiter le recours aux examens. Il s'agit de définir en commun une nouvelle manière de prendre en charge les patients, la philosophie en étant que les examens réalisés doivent permettre de confirmer une hypothèse formulée a priori , et non de tâtonner à la recherche de pistes.
Au total, en dehors des patients hospitalisés en unités d'hospitalisation de courte durée (UHCD) 16 ( * ) , 12,3 % des patients restent aux urgences entre quatre et six heures, 5,1 % entre six et huit heures, et 4,3 % plus de huit heures.
Il faut enfin souligner que le passage par une UHCD, qui concerne 8 % des patients, augmente considérablement le temps de présence aux urgences. C'est notamment le cas pour les personnes âgées , singulièrement lorsque ce passage précède une hospitalisation : compte tenu des difficultés pour trouver un lit d'aval, le temps passé aux urgences peut alors être multiplié par 10 par rapport à un passage aux urgences simple avant retour à domicile, pour atteindre une vingtaine d'heures.
• En tout état de cause, les dysfonctionnements constatés dans la prise en charge des urgences sont très loin de constituer la majorité des cas. C'est en réalité leur concentration sur certains établissements qui pose problème . Il faut en effet rappeler qu'un quart des services d'urgences (soit 187 établissements) accueillent moins de 40 patients par jour, tandis que les 95 services ayant l'activité la plus importante doivent prendre en charge plus de 120 passages journaliers.
Ainsi le problème des délais d'attente est-il particulièrement aigu en Ile-de-France , où les délais médians sont supérieurs de 50 % à ceux de presque toutes les autres régions hexagonales. On rencontre une situation du même ordre dans les départements d'outre-mer (Dom). D'une manière générale, les établissements régionaux importants sont également concernés.
Déjà surchargés en temps normal, ces établissements se trouvent rapidement débordés en cas de pics épidémiques. Il est ainsi déjà arrivé en de telles occasions que certains services d'accueil des urgences pédiatriques parisiens ou franciliens n'aient eu d'autre choix que de transférer des enfants en dehors de l'Ile-de-France.
Surtout, cette situation serait susceptible de remettre en cause la qualité, voire la sécurité des soins , selon les inquiétudes formulées par certaines des équipes soignantes rencontrées par vos rapporteurs. Dans ces services, il ne serait en effet pas rare que l'affluence entraîne un tel débordement des équipes que les prises en charge ne puissent plus être hiérarchisées avec toute l'efficacité nécessaire, ce qui ferait parfois passer à côté de véritables urgences. Il serait également courant que certains patients échappent à la vue et donc à la vigilance des équipes soignantes, ce qui pose particulièrement problème lorsque sont en cause des pathologies psychiatriques.
3. La question de l'accessibilité à l'aide médicale urgente reste posée en zones rurales
• L'un des engagements de campagne du précédent Président de la République portait sur la généralisation de l'accès aux soins urgents en moins de trente minutes pour l'ensemble de la population.
Selon les informations transmises par la DGOS, cet accès a en effet été amélioré pour 1,3 million de personnes depuis 2012 , notamment par une légère augmentation du nombre de Smur, et par un accroissement du nombre de médecins correspondants du Samu - leur nombre ayant été multiplié par 4 au cours du quinquennat précédent, pour atteindre 580 professionnels. De nouveaux moyens ont par ailleurs été mobilisés, notamment les HéliSmur et les hélicoptères de sécurité civile 17 ( * ) .
|
Les médecins correspondants du Samu Les 580 médecins correspondants du Samu (MCS) sont des médecins de premier recours formés à l'urgence qui interviennent en avant-coureur du Smur , sur demande de la régulation médicale, dans des territoires où le délai d'accès à des soins urgents est supérieur à trente minutes, et où l'intervention rapide d'un MCS constitue un gain de temps et de chance pour le patient (ces territoires étant déterminés par les ARS). Leur intervention est déclenchée de manière systématique et simultanée à l'envoi d'un Smur. Leur rôle est d'assurer la prise en charge du patient dans l'attente de l'arrivée du véhicule d'urgence, en lien continu et permanent avec le Samu-Centre 15. Leurs missions ainsi que leur mode d'intervention sont définis par un arrêté du 12 février 2007 relatif aux médecins correspondants du service d'aide médicale urgent. La fonction de MCS repose sur le volontariat des médecins ; elle ne constitue ni un statut ni un mode d'exercice particulier. Elle est accessible à tout professionnel médical, quel que soit son statut ou son mode d'exercice. Le médecin volontaire pour exercer les fonctions de MCS signe cependant obligatoirement un contrat avec l'établissement siège du SAMU pour définir les conditions de son intervention ; il s'agit donc d'interventions protocolisées. Les MCS bénéficient d'une contrepartie financière à la contrainte de disponibilité à laquelle ils sont astreints, qui prend la forme ou d'un complément de rémunération versé pour chacune de ses interventions, ou d'une indemnité d'astreinte. Selon la Drees, le développement des MCS a permis en 2016 de placer 200 000 personnes supplémentaires à moins de 30 minutes d'un dispositif d'aide médicale urgente. Source : Guide de déploiement des MCS édité par la DGOS en juillet 2013 |
Pour autant, la couverture de l'ensemble de la population n'est pas encore acquise. Selon la Drees, près de 4 millions de personnes, soit 6 % de la population, résidaient encore à plus de 30 minutes d'un service d'urgences ou d'un Smur fin 2015 18 ( * ) . 2,7 millions de personnes, soit 4,1 % de la population, se trouvaient à plus de 30 minutes d'un service d'urgences, d'un Smur ou d'un MCS au 1 er novembre 2016. 1 million de personnes enfin, soit 1,5 % de la population, se trouvaient également à plus de 30 minutes d'un hélicoptère d'urgences.
• Vos rapporteurs ont pu mesurer cette réalité lors de leur déplacement au centre hospitalier de Romilly-sur-Seine. Celui-ci est rattaché au groupement hospitalier Aube-Marne, qui, en sus du service d'accueil des urgences implanté à Romilly-sur-Seine, dispose d'antennes de petite taille assurant une prise en charge des urgences de proximité, notamment à Sézanne.
Vos rapporteurs soulignent que le maintien de telles structures, même lorsqu'elles ont une activité faible, permet de garantir le maillage de la population et d'assurer une certaine sécurité sanitaire .
En raison de l'organisation actuelle du financement des services d'urgences, la faiblesse de leur activité entraîne cependant des suppressions de crédits mécaniques qui remettent en question leur survie . Le financement des structures d'urgences se fait en effet par site et non au niveau global de l'établissement ou du groupement hospitalier de territoire (GHT), ce qui interdit toute mutualisation et pénalise nécessairement les petites structures.
Les zones rurales se trouvent d'autant plus pénalisées que l'un des principaux acteurs de la permanence des soins non hospitaliers, SOS Médecins, ne fonctionne qu'en zone urbaine et péri-urbaine . Le modèle de fonctionnement de l'association nécessite en effet une certaine densité de population afin de générer un nombre suffisant d'actes 19 ( * ) . Si 90 % des villes de plus de 100 000 habitants sont couvertes par SOS Médecins, il n'en va pas de même en zone rurale - bien que l'association tente de répondre à la demande par la mise en place de points fixes de consultations, insuffisants cependant pour garantir un maillage satisfaisant de la population. À cet état de fait s'ajoute l'érosion du volontariat des médecins libéraux pour assurer les gardes, que l'on constate en zone rurale comme en zone urbaine 20 ( * ) .
Face à ces difficultés, plusieurs pistes d'évolution ont été avancées devant vos rapporteurs par des responsables de petites structures. L'une d'elles consisterait à mettre en place des autorisations d'exercice plus modulables pour les services d'urgences à faible activité , qui permettraient aux services de proximité de fonctionner 12 heures par jour, par exemple, plutôt que 24 heures sur 24. Vos rapporteurs observent que cette demande correspond à l'une des préconisations exprimées par le rapport Grall, selon lequel il serait nécessaire de « revisiter le niveau de prise en charge des urgences » en distinguant « trois types de structures représentant quatre niveaux de prise en charge » ; parmi ces structures figureraient notamment « des antennes de service d'urgence, dont l'ouverture serait de principe permanente, des adaptations d'amplitudes par dérogation de l'ARS étant possibles ».
* 10 Claude Evin, directeur de l'ARS d'Ile-de-France, a indiqué lors du séminaire organisé par la chaire santé de Sciences po précité que, si 70 % des Franciliens sondés par une récente enquête avaient une bonne image des urgences, 92 % estimaient que le délai d'attente y est trop long.
* 11 Selon les informations fournies par la Cnam, cette lacune provient d'une informatisation plus précoce des urgences que des autres services hospitaliers, dont il résulte un problème d'interopérabilité avec les systèmes d'information développés plus récemment. La Drees a, quant à elle, indiqué que si les RPU avaient été rendus obligatoires depuis juillet 2014, ils faisaient l'objet d'un renseignement très hétérogène selon les établissements, de sortes que les informations collectées par ce biais ne sont guère mobilisables.
* 12 Dont 78 % d'interventions primaires.
* 13 Caroline Berchet, Emergency Care Services : Trends, Drivers and Interventions to Manage the Demand, OCDE, 1 er août 2015.
* 14 Il est à noter, d'un point de vue méthodologique, que la définition des services d'urgences diffère selon les pays : tandis que certains d'entre eux incluent les visites en « ambulatoire », d'autres ne prennent en compte que les passages ayant débouché sur une hospitalisation (c'est le cas par exemple de la Suisse et de l'Allemagne).
* 15 Drees, Panorama des établissements de santé, Structures des urgences hospitalières : premiers résultats de l'enquête nationale réalisée par la Drees, 2014.
* 16 Les UHCD sont des unités destinées à accueillir des patients provenant uniquement de la salle d'urgences, dans l'attente d'un lit pour hospitalisation ou nécessitant une surveillance, pour une durée en principe de 72 heures au maximum.
* 17 On se reportera utilement sur ce point à la Doctrine d'emploi des hélicoptères dans le cadre de l'aide médicale urgente élaborée par l'organisation Samu-Urgences de France.
* 18 Données hors Mayotte.
* 19 Selon les représentants de l'association entendus par vos rapporteurs, le seuil de viabilité de fonctionnement d'une structure SOS Médecins est fixé à un minimum de 60 000 habitants sur la zone couverte.
* 20 Ainsi que l'indique l'enquête annuelle de l'ordre des médecins sur la permanence des soins pour 2015. Sur ce point, voir infra p. 45.







