Rapport d'information n° 304 (2019-2020) de Mmes Maryse CARRÈRE , Catherine DEROCHE , Marie MERCIER et Michelle MEUNIER , fait au nom de la commission des lois et de la commission des affaires sociales, déposé le 5 février 2020
Disponible au format PDF (687 Koctets)
Synthèse du rapport (214 Koctets)
-
LISTE DES PROPOSITIONS
-
AVANT-PROPOS
-
I. DES DÉROGATIONS OBLIGATOIRES OU
FACULTATIVES AU SECRET PROFESSIONNEL POUR PROTÉGER LES MINEURS
-
A. CERTAINES PROFESSIONS ASTREINTES AU SECRET SONT
EN CONTACT RÉGULIER AVEC LES MINEURS
-
B. LA POSSIBILITÉ DE PROCÉDER
À UN SIGNALEMENT DANS CERTAINES CIRCONSTANCES
-
C. DES OBLIGATIONS DE SIGNALEMENT EXISTENT EN CAS
DE PÉRIL POUR L'ENFANT ET À L'ÉGARD DE CERTAINS
PROFESSIONNELS
-
A. CERTAINES PROFESSIONS ASTREINTES AU SECRET SONT
EN CONTACT RÉGULIER AVEC LES MINEURS
-
II. LE DÉBAT AUTOUR DE LA CRÉATION
D'UNE OBLIGATION DE SIGNALEMENT
-
III. AGIR SANS DÉLAI POUR ENCOURAGER LES
SIGNALEMENTS EN PRIVILÉGIANT LE MAINTIEN DU DROIT EN VIGUEUR
-
I. DES DÉROGATIONS OBLIGATOIRES OU
FACULTATIVES AU SECRET PROFESSIONNEL POUR PROTÉGER LES MINEURS
-
EXAMEN DU RAPPORT
PAR LA MISSION D'INFORMATION
-
LISTE DES PERSONNES ENTENDUES
PAR LES RAPPORTEURES
-
ANNEXE
EXTRAITS DES DISPOSITIONS
LÉGISLATIVES ET RÉGLEMENTAIRES EN VIGUEUR
N° 304
SÉNAT
SESSION ORDINAIRE DE 2019-2020
|
Enregistré à la Présidence du Sénat le 5 février 2020 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) et de la commission des lois constitutionnelles, de législation, du suffrage universel, du Règlement et d'administration générale (2) sur l' obligation de signalement par les professionnels astreints à un secret des violences commises sur les mineurs ,
Par Mmes Maryse CARRÈRE, Catherine DEROCHE,
Marie
MERCIER et Michelle MEUNIER,
Sénateurs.
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; MM. René-Paul Savary, Gérard Dériot, Mme Colette Giudicelli, M. Yves Daudigny, Mmes Michelle Meunier, Élisabeth Doineau, MM. Michel Amiel, Guillaume Arnell, Mme Laurence Cohen, M. Daniel Chasseing , vice-présidents ; M. Michel Forissier, Mmes Pascale Gruny, Corinne Imbert, Corinne Féret, M. Olivier Henno , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mmes Martine Berthet, Christine Bonfanti-Dossat, MM. Bernard Bonne, Jean-Noël Cardoux, Mmes Annie Delmont-Koropoulis, Catherine Deroche, Chantal Deseyne, Nassimah Dindar, Catherine Fournier, Frédérique Gerbaud, M. Bruno Gilles, Mmes Michelle Gréaume, Nadine Grelet-Certenais, Jocelyne Guidez, Véronique Guillotin, Victoire Jasmin, M. Bernard Jomier, Mme Florence Lassarade, M. Martin Lévrier, Mmes Monique Lubin, Viviane Malet, Brigitte Micouleau, MM. Jean-Marie Morisset, Philippe Mouiller, Mmes Frédérique Puissat, Marie-Pierre Richer, Laurence Rossignol, Patricia Schillinger, MM. Jean Sol, Dominique Théophile, Jean-Louis Tourenne, Mme Sabine Van Heghe . (2) Cette commission est composée de : M. Philippe Bas , président ; MM. François-Noël Buffet, Jean-Pierre Sueur, Mme Catherine Di Folco, MM. Jacques Bigot, André Reichardt, Mme Sophie Joissains, M. Arnaud de Belenet, Mme Nathalie Delattre, MM. Pierre-Yves Collombat, Alain Marc , vice-présidents ; M. Christophe-André Frassa, Mme Laurence Harribey, M. Loïc Hervé, Mme Marie Mercier , secrétaires ; Mme Esther Benbassa, MM. François Bonhomme, Philippe Bonnecarrère, Mmes Agnès Canayer, Maryse Carrère, Josiane Costes, MM. Mathieu Darnaud, Marc-Philippe Daubresse, Mme Jacky Deromedi, MM. Yves Détraigne, Jérôme Durain, Mme Jacqueline Eustache-Brinio, MM. Jean-Luc Fichet, Pierre Frogier, Mmes Françoise Gatel, Marie-Pierre de la Gontrie, M. François Grosdidier, Mme Muriel Jourda, MM. Patrick Kanner, Éric Kerrouche, Jean-Yves Leconte, Henri Leroy, Mme Brigitte Lherbier, MM. Didier Marie, Hervé Marseille, Jean Louis Masson, Thani Mohamed Soilihi, Alain Richard, Vincent Segouin, Simon Sutour, Mmes Lana Tetuanui, Claudine Thomas, Catherine Troendlé, M. Dany Wattebled . |
|
AVANT-PROPOS
Mesdames, Messieurs,
Les violences sur mineurs, qu'elles soient de nature physique, sexuelle ou psychologique, ou les privations qui leur sont infligées, parce qu'elles concernent les plus fragiles d'entre nous, sont devenues insupportables dans notre société.
Quoique mal connue, leur ampleur ne doit pas être sous-estimée. Le Conseil de l'Europe estime ainsi qu'un enfant ou adolescent sur cinq est victime de violences sexuelles, en incluant dans ce chiffre l'exposition à la pornographie. En France, l'Observatoire national de la protection de l'enfance (ONPE) 1 ( * ) indique que 300 000 mineurs ont bénéficié, en 2016, de dispositifs relevant de la politique de protection de l'enfance, soit 20,4 % des jeunes de moins de dix-huit ans. La même année, les juges des enfants ont été saisis de la situation de 92 639 mineurs afin de statuer sur des mesures d'assistance éducative. Toujours en 2016, 131 mineurs sont décédés pour cause d'homicide ou de coups et blessures volontaires ayant entraîné la mort, dont 67 dans un cadre intrafamilial 2 ( * ) .
Il est évident que ces données ne reflètent qu'une partie de la réalité des violences et privations que subissent les mineurs. Beaucoup de situations ne donnent jamais lieu à un dépôt de plainte ou à une information préoccupante auprès des services sociaux.
Les enfants et les adolescents, a fortiori les plus jeunes d'entre eux, sont rarement en capacité de dénoncer par eux-mêmes les faits dont ils sont les victimes. C'est pourquoi la vigilance et l'esprit d'initiative des adultes qui les entourent sont essentiels pour assurer leur sécurité : membres du cercle familial, amis de la famille, voisins, enseignants, commerçants..., tous ceux qui sont en mesure de repérer une situation inquiétante ont une responsabilité dans la protection des mineurs.
La responsabilité de signaler à l'autorité judiciaire ou aux services de protection de l'enfance 3 ( * ) se pose cependant en des termes particuliers pour certains adultes : ceux qui sont soumis à une obligation de secret professionnel. Un médecin par exemple qui, à l'occasion d'une consultation, décèle sur le corps d'un enfant des lésions qui laissent présumer qu'il pourrait être victime de mauvais traitements doit-il effectuer un signalement ou doit-il respecter le secret médical auquel il est normalement astreint ?
Actuellement, ces professionnels ont la faculté d'effectuer un signalement, sans s'exposer à une sanction pour violation du secret professionnel, mais ils ne sont pas tenus de signaler. Il leur appartient de décider, en conscience, de révéler l'information dont ils ont connaissance ou de décider de garder le secret.
Toutefois, certains médecins ou juristes, à la lumière notamment des règles en vigueur dans les pays anglo-saxons, considèrent qu'une obligation aboutirait à un plus grand nombre de signalements, ce qui renforcerait la protection des enfants et des adolescents contre les violences.
Il s'agit là d'une question complexe, difficile à trancher, dans la mesure où le secret professionnel est un principe essentiel destiné à protéger les individus en garantissant à chacun qu'il pourra confier au médecin, à l'avocat, à l'assistante sociale des informations intimes, sans crainte qu'elles soient divulguées. Affaiblir le secret risque d'entamer la relation de confiance indispensable à l'exercice de ces professions, qui jouent un rôle décisif pour garantir les droits et le bien-être de nos concitoyens.
Il s'agit donc de mettre en balance les risques qui pourraient résulter d'une entorse à la règle du secret avec ceux que le maintien du secret peut faire courir à autrui, en l'occurrence à un mineur qui n'aura pas la possibilité de dénoncer lui-même les sévices ou les privations qu'il subit.
La réflexion menée sur ce sujet s'inscrit dans le prolongement de précédents travaux du Sénat consacrés aux violences sur mineurs, en particulier ceux conduits par la mission commune d'information sur les politiques publiques de prévention, de détection, d'organisation des signalements et de répression des infractions sexuelles susceptibles d'être commises par des personnes en contact avec des mineurs, dans le cadre de leur métier ou de leurs fonctions.
Constituée en octobre 2018, cette mission était présidée par Catherine Deroche, Marie Mercier, Michelle Meunier et Dominique Vérien en étant les rapporteures. Elle a rendu ses conclusions le 29 mai 2019 et formulé trente-huit propositions 4 ( * ) . tendant notamment à améliorer la connaissance du phénomène des violences sexuelles sur mineurs, à favoriser la libération de la parole des victimes, à renforcer la sécurité des mineurs dans les institutions qui les accueillent et à prévenir tant la récidive que le premier passage à l'acte chez les personnes attirées sexuellement par les enfants. Ces propositions ont largement été reprises dans le plan de lutte contre les violences faites aux enfants que le Gouvernement a rendu public le 20 novembre 2019.
Sur la question de l'articulation entre secret professionnel et signalement des violences et privations dont sont victimes les mineurs, la mission d'information avait estimé nécessaire d'approfondir la réflexion avant de prendre position. Même si cette question avait été soulevée par plusieurs de ses interlocuteurs au cours des auditions auxquelles elle avait procédé, la mission avait considéré n'être pas suffisamment informée pour statuer en toute connaissance de cause, faute notamment d'avoir entendu les ordres professionnels et les organisations représentatives des professions concernées.
Parmi ses propositions figurait donc la constitution d'un groupe de travail, commun à la commission des lois et à la commission des affaires sociales, afin d'évoquer plus particulièrement la situation de trois catégories de professionnels susceptibles d'entrer en contact fréquemment avec des mineurs : les professionnels de santé, les travailleurs sociaux et les ministres du culte.
Les présidents de la commission des affaires sociales et de la commission des lois, Alain Milon et Philippe Bas, ont accueilli favorablement cette suggestion et les deux commissions ont désigné comme rapporteures Catherine Deroche, Michelle Meunier, Marie Mercier et Maryse Carrère.
Au cours de l'automne, les rapporteures ont procédé à une quinzaine d'auditions , qui leur ont permis d'entendre au total trente-neuf personnes aux profils variés : universitaires, représentants des ordres professionnels, syndicats et associations représentatifs des médecins et des travailleurs sociaux, directions d'administration centrale, représentants des cultes...
Le temps de ces auditions a coïncidé avec le « Grenelle contre les violences conjugales » au cours duquel la question du secret professionnel a également été abordée. Certaines femmes sous l'emprise de leur conjoint éprouvent des difficultés à révéler les violences qu'elles subissent et dépendent en conséquence de l'initiative d'un tiers pour que les pouvoirs publics en soient informés et puissent intervenir. Une des propositions du Grenelle porte donc sur la possibilité qui serait reconnue aux professionnels de santé d'alerter le procureur de la République en cas de danger immédiat pour la victime, même sans son accord 5 ( * ) .
La convergence des réflexions conduites dans le cadre du Grenelle et par le groupe de travail du Sénat confirme que la question du secret professionnel est bien au coeur d'interrogations contemporaines.
Il ressort des auditions menées par les rapporteures que les professionnels dépositaires d'un secret sont bien informés de la possibilité d'effectuer un signalement lorsqu'un mineur leur semble être victime de violences. Le signalement est l'option qu'ils privilégient, le maintien du secret constituant une exception justifiée par les circonstances de l'espèce.
La majorité des rapporteures ne sont pas convaincues qu'il soit nécessaire d'imposer une obligation pour protéger correctement les mineurs, une obligation ne pouvant faire disparaitre le questionnement éthique qui s'oppose à tout professionnel qui hésite sur la conduite à tenir face à une situation souvent pleine d'incertitudes. Sans modifier la législation, beaucoup peut cependant être fait pour soutenir et accompagner les professionnels qui hésitent sur la conduite à tenir et favoriser ainsi les signalements.
I. DES DÉROGATIONS OBLIGATOIRES OU FACULTATIVES AU SECRET PROFESSIONNEL POUR PROTÉGER LES MINEURS
Un conflit classique entre deux valeurs pénalement protégées est celui qui oppose le respect du secret professionnel à l'intérêt des victimes d'infractions, et notamment des plus fragiles d'entre elles. Le législateur a choisi de ne pas donner systématiquement à l'une la priorité sur l'autre, conduisant à un état du droit relativement complexe.
A. CERTAINES PROFESSIONS ASTREINTES AU SECRET SONT EN CONTACT RÉGULIER AVEC LES MINEURS
Certains professionnels astreints au secret exercent des activités qui les mettent au contact des mineurs et qui leur permettent donc de repérer des situations de maltraitance ou de négligence. Le groupe du travail s'est ainsi concentré sur les professionnels de santé , les travailleurs sociaux et les ministres du culte . Pour ceux qui exercent ces professions ou qui assument ces fonctions, les règles entourant le secret professionnel varient selon les missions exercées et les structures qui les emploient.
1. Les professions astreintes au secret
a) Les contours du secret professionnel
L'existence d'un secret professionnel se justifie par la nécessité de préserver des informations échangées dans un cadre professionnel mais relevant de la vie privée .
Le Conseil constitutionnel a reconnu que le respect de la vie privée est un principe de valeur constitutionnelle, qui découle de l'article 2 de la Déclaration des droits de l'homme et du citoyen qui garantit le droit à la liberté 6 ( * ) . Le droit au respect de la vie privée est garanti au premier alinéa de l'article 9 du code civil, aux termes duquel « chacun a droit au respect de sa vie privée ».
La protection d'informations échangées dans un cadre professionnel apparait nécessaire à la relation de confiance qui doit se nouer entre certains professionnels et leur interlocuteur : le client à son avocat, ou le patient à son médecin, doit pouvoir, en confiance, faire part d'informations sur sa vie privée pour être convenablement défendu ou soigné.
Au-delà des informations confiées , le secret professionnel concerne également l es faits et informations qui peuvent être compris ou constatés et qui semblent confidentiels par nature. Toutes les informations concernant la vie de la personne intéressée recueillies dans un cadre professionnel sont couvertes par le secret, qu'elles aient un lien ou non avec l'exercice de l'activité professionnelle. Ne sont couvertes par le secret professionnel que les informations confidentielles acquises dans le cadre d'une activité professionnelle .
Le secret professionnel a été consacré par le code pénal dès 1810. Son article 378 prévoyait que : « Les médecins, chirurgiens et autres officiers de santé, ainsi que les pharmaciens, les sages-femmes, et toutes autres personnes dépositaires, par état ou profession, des secrets qu'on leur confie, qui, hors le cas où la loi les oblige à se porter dénonciateurs, auront révélé ces secrets, seront punis d'un emprisonnement d'un mois à six mois, et d'une amende de cent francs à cinq cents francs. »
Le secret professionnel, en tant qu' obligation de ne pas révéler les informations confiées ou obtenues , suppose pour le professionnel qui y est astreint d'être capable de résister aux sollicitations de tiers. Afin que le secret professionnel soit effectivement préservé, le professionnel doit avoir le droit de se taire , et ne pas être poursuivi lorsqu'il ne divulgue pas des informations couvertes par le secret. Cette opposabilité du secret professionnel s'illustre, à titre d'exemple, en matière de déposition : l'article 206 du code de procédure civile dispose qu'« est tenu de déposer quiconque en est légalement requis. Peuvent être dispensées de déposer les personnes qui justifient d'un motif légitime. » La jurisprudence a reconnu que le secret professionnel constituait un motif légitime. 7 ( * ) En matière pénale, l'article 109 du code de procédure pénale prévoit de même que « toute personne citée pour être entendue comme témoin est tenue de comparaître, de prêter serment et de déposer sous réserve des dispositions des articles 226-13 et 226-14 du code pénal. » L'obligation de déposer ne s'applique donc pas au professionnel astreint au secret 8 ( * ) .
La préservation du secret suppose la sanction du professionnel qui y est astreint lorsqu'il révèle une information couverte par ce secret. Aux termes de l'article 226-13 du code pénal, le délit d'atteinte au secret professionnel n'est matérialisé que lorsqu'une information couverte par le secret est révélée par la personne qui y est astreinte : la révélation doit donc être intentionnelle et effective, la tentative de révélation n'étant pas sanctionnée. Le délit est matérialisé dès la première révélation, que l'information soit révélée à une personne unique ou rendue publique, et quel que soit le support de communication de l'information 9 ( * ) .
b) Les professions astreintes au secret
Il n'existe pas de liste énumérant les professions astreintes au secret. L'application du secret à un professionnel peut être rattachée directement à sa profession, lorsqu'une règle spécifique lui impose de le respecter, mais aussi à son état, à sa fonction ou à l'exercice d'une mission temporaire . C'est ce qu'énonce l'article 226-13 du code pénal, aux termes duquel « la révélation d'une information à caractère secret par une personne qui en est dépositaire soit par état ou par profession , soit en raison d'une fonction ou d'une mission temporaire, est punie d'un an d'emprisonnement et de 15 000 euros d'amende. »
• De nombreux professionnels sont soumis au secret sur le fondement des règles régissant spécifiquement leur profession .
C'est le cas des professionnels de santé , en particulier des médecins 10 ( * ) , des chirurgiens-dentistes 11 ( * ) , des pharmaciens 12 ( * ) , des sages-femmes 13 ( * ) ou encore des infirmiers 14 ( * ) . Les avocats 15 ( * ) sont aussi soumis au secret professionnel, ainsi que les policiers , les gendarmes 16 ( * ) ou encore les agents des douanes 17 ( * ) . Le code de l'action sociale et des familles astreint également les assistants de service social 18 ( * ) au respect du secret professionnel.
• D'autres professionnels sont soumis au secret en raison de la fonction ou de la mission qu'ils exercent.
L'article L. 1110-4 du code de la santé publique prévoit que toute personne prise en charge par un professionnel de santé , un établissement, service ou organisme de santé , un professionnel du secteur social ou médico-social ou un établissement ou service social et médico-social a droit au respect de sa vie privée et au secret des informations le concernant. Il est précisé que ce secret « couvre l'ensemble des informations concernant le personne venues à la connaissance du professionnel, de tout membre du personnel de ces établissements, services ou organismes et de toute autre personne en relation, de par ses activités, avec ces établissements ou organismes. »
Dans le champ de l'action sociale, toute personne participant aux missions du service de l'aide sociale à l'enfance 19 ( * ) ou au service départemental de protection maternelle et infantile 20 ( * ) est soumise au secret professionnel. Les personnels des centres d'hébergement et de réinsertion sociale 21 ( * ) , ceux intervenant dans l'instruction, l'évaluation et l'orientation d'une demande d'hébergement ou d'insertion par un service intégré d'accueil et d'orientation 22 ( * ) (SIAO), ainsi que ceux travaillant au sein du service national d'accueil téléphonique pour l'enfance en danger 23 ( * ) (Snated) sont aussi astreints au secret.
C'est également le cas pour les membres des centres communaux ou intercommunaux d'action sociale intervenant dans le traitement des admissions à l'aide sociale 24 ( * ) , pour toute personne appelée à intervenir dans l'instruction des demandes du revenu de solidarité active 25 ( * ) (RSA) ainsi que pour les personnels des organismes d'assurance maladie 26 ( * ) .
Dans le champ judiciaire, sont notamment soumis au secret professionnel : les membres du service pénitentiaire d'insertion et de probation 27 ( * ) , les professionnels concourant aux procédures d'enquêtes et d'instructions judiciaires 28 ( * ) , les personnels de la protection judiciaire de la jeunesse 29 ( * ) et du secteur associatif habilité 30 ( * ) ainsi que les médiateurs et délégués du procureur de la République 31 ( * ) .
• En raison de leur état , les ministres du culte sont soumis au secret professionnel, comme le prévoit la circulaire du 11 août 2004 relative au secret professionnel des ministres du culte et aux perquisitions et saisies dans les lieux de culte et comme le reconnaît la jurisprudence de la Cour de cassation.
c) Les dérogations au secret professionnel
Des dérogations au secret professionnel, obligatoires ou facultatives, ont cependant toujours été inscrites dans la loi pour certains professionnels, le législateur ayant considéré que l'intérêt général se trouvait, pour certaines situations, dans la communication de l'information plutôt que dans la préservation du secret 32 ( * ) .
• Au titre des dérogations obligatoires au secret professionnel figure, pour toute personne, l'assistance et le secours à une personne en péril 33 ( * ) . Ce point sera précisé dans la suite de ce rapport.
Le médecin doit déroger au secret professionnel pour déclarer les naissances 34 ( * ) et les décès 35 ( * ) , informer les autorités sur des maladies contagieuses 36 ( * ) , indiquer l'identité et les symptômes du patient pour une admission en soins psychiatriques 37 ( * ) ou encore pour l'établissement des certificats d'accidents du travail ou de maladie professionnelle 38 ( * ) . Il doit également avertir l'antenne médicale de prévention du dopage lorsqu'il décèle des signes évoquant la pratique du dopage 39 ( * ) .
Enfin, citons les fonctionnaires, soumis à l'article 40 du code de procédure pénale, en vertu duquel : « toute autorité constituée, tout officier public ou fonctionnaire qui, dans l'exercice de ses fonctions, acquiert la connaissance d'un crime ou d'un délit est tenu d'en donner avis sans délai au procureur de la République et de transmettre à ce magistrat tous les renseignements, procès-verbaux et actes qui y sont relatifs. »
• Au titre des dérogations facultatives au secret professionnel figure la possibilité, pour les nécessités de sa défense, qu'un professionnel fasse part d'informations obtenues dans le cadre de sa profession, l'exercice des droits de la défense prévalant ainsi sur le secret professionnel 40 ( * ) .
Les professionnels de santé ou de l'action sociale peuvent également informer le préfet du caractère dangereux pour elles-mêmes ou pour autrui des personnes qui les consultent et dont ils savent qu'elles détiennent une arme ou qu'elles ont manifesté leur intention d'en acquérir une 41 ( * ) . Ces professionnels bénéficient en outre d'un régime de partage du secret , en vertu de l'article L. 1110-4 du code de la santé publique : « un professionnel peut échanger avec un ou plusieurs professionnels identifiés des informations relatives à une même personne prise en charge, à condition qu'ils participent tous à sa prise en charge et que ces informations soient strictement nécessaires à la coordination ou à la continuité des soins, à la prévention ou à son suivi médico-social et social. »
2. Les professionnels au contact des mineurs
a) Les professionnels de santé : la spécificité du secret médical
La soumission au secret des professionnels de santé est inscrite dans les codes de déontologie propres à chaque profession, qui figurent dans la partie réglementaire du code de la santé publique. Le secret médical, assimilé à un secret professionnel par la loi, a été reconnu très tôt et figure notamment dans le serment d'Hippocrate 42 ( * ) : « Admis dans l'intimité des personnes, je tairai les secrets qui me seront confiés. Reçu à l'intérieur des maisons, je respecterai les secrets des foyers. » Dans le champ médical, le secret apparait ainsi essentiel à la relation de confiance qui se noue entre le soignant et le patient, cette relation constituant bien souvent une intrusion dans l'intimité de ce dernier.
Les contours du secret médical sont assez larges. Pour les médecins , l'article R. 4127-4 du code de la santé publique dispose que « le secret professionnel institué dans l'intérêt des patients s'impose à tout médecin dans les conditions établies par la loi. / Le secret couvre tout ce qui est venu à la connaissance du médecin dans l'exercice de sa profession , c'est-à-dire non seulement ce qui lui a été confié , mais aussi ce qu'il a vu, entendu ou compris . » Les formulations retenues dans les codes de déontologie des pharmaciens 43 ( * ) et des infirmiers 44 ( * ) sont moins détaillées et se contentent d'indiquer que le secret professionnel s'impose à ces professionnels dans les conditions établies par la loi.
Il est reconnu comme un secret absolu par la jurisprudence, la Cour de cassation ayant considéré, dans son arrêt Decraene du 8 mai 1947, que « l'obligation du secret professionnel s'impose aux médecins comme un devoir de leur état. Elle est générale et absolue et il n'appartient à personne de les en affranchir. »
b) Les travailleurs sociaux : des règles variables selon leurs fonctions
Il n'existe pas de définition ou de statut du travailleur social. Les travailleurs sociaux regroupent un ensemble de professions (assistant de service social, éducateur spécialisé) et de fonctions (aide sociale à l'enfance, protection maternelle et infantile, accompagnement de personnes handicapées, etc.). En conséquence, les règles entourant le secret de ces professionnels sont variables selon leur métier et le poste occupé et parfois complexes à appréhender pour ces professionnels.
Les professionnels du champ de l'action sociale rencontrés par les rapporteures ont indiqué que les travailleurs sociaux n'étaient pas tous soumis au secret professionnel à raison de leur profession : si les assistants de service social y sont astreints, ce n'est pas le cas des éducateurs spécialisés dont certains ne sont astreints au secret qu'en raison de la fonction qu'ils exercent (établissements de l'aide sociale à l'enfance par exemple).
Néanmoins, une disposition d'ordre général astreint au secret l'ensemble des professionnels intervenant dans le champ social et médico-social : l'article L. 1110-4 du code de la santé publique prévoit que toute personne prise en charge par un professionnel du secteur social ou médico-social ou un établissement ou service social et médico-social a droit au respect de sa vie privée et au secret des informations le concernant. Les services du ministère des solidarités et de la santé, auditionnés par les rapporteures, ont précisé que cette disposition « soumet de fait au secret, quel que soit leur métier et y compris s'il ne s'agit pas de professionnels, l'ensemble des intervenants au sein ou auprès des établissements et services sociaux et médico-sociaux. »
Dans le champ intéressant le groupe de travail, rappelons les fonctions précitées qui sont astreintes au secret en vertu de dispositions législatives spécifiques : toute personne participant aux missions du service de l'aide sociale à l'enfance ou au service départemental de protection maternelle et infantile ; ceux travaillant au sein du service national d'accueil téléphonique pour l'enfance en danger (Snated) ; le personnel des centres d'hébergement et de réinsertion sociale.
c) Les ministres du culte : une articulation entre droit national et droit canon
Depuis deux siècles, la Cour de cassation admet que les ministres du culte sont dépositaires d'un secret professionnel . Plusieurs arrêts confirment que les ministres du culte catholique ou protestant sont soumis aux dispositions de l'article 226-13 du code pénal 45 ( * ) . Bien qu'il n'y ait pas eu de jurisprudence dans ce sens pour les ministres des cultes israélites et musulmans, rien ne porte à considérer que la même solution ne leur serait pas appliquée.
La raison d'être de ce secret est de permettre aux ministres des cultes de se prévaloir d'une véritable confidentialité pour permettre à leurs fidèles de s'exprimer sans encourir le risque d'une divulgation. La reconnaissance d'un secret institutionnalise la relation de confiance que doit inspirer le ministre du culte dans ses relations avec les fidèles.
Le 30 novembre 1810, la Cour a admis explicitement ce secret s'agissant des informations communiquées lors de la confession . La motivation retenue est la suivante : « La confession tient essentiellement au rite de cette religion : elle cesserait d'être pratiquée dès l'instant où son inviolabilité cesserait d'être assurée. Les magistrats doivent donc respecter et faire respecter le secret de la confession et un prêtre ne peut être tenu de déposer, ni même d'être interrogé, hors les cas qui tiennent immédiatement à la sûreté de l'État, sur les révélations qu'il a reçues dans cet acte de religion ».
Le champ de ce secret est cependant plus large. Le 4 décembre 1891, la Cour de cassation a considéré que : « les ministres du culte sont tenus de garder le secret sur les révélations qui ont pu leur être faites à raison de leurs fonctions ; pour les prêtres catholiques, il n'y a pas lieu de distinguer s'ils ont eu connaissance des faits par la voie de la confession ou en dehors de ce sacrement, que cette circonstance ne saurait changer la nature du secret dont ils sont dépositaires, si les faits ont été confiés dans l'exercice exclusif de leur ministère sacerdotal et à raison de ce ministère. Que cette obligation est absolue et d'ordre public ».
Dans ces décisions, certes anciennes, la jurisprudence inclut donc dans le périmètre du secret professionnel les informations recueillies pendant la confession mais aussi plus largement celles communiquées aux ministres des cultes dans l'exercice de leur ministère.
En droit canon, le secret de la confession est un secret absolu, qui ne souffre pas d'exception, sous peine d'excommunication latae sententiae 46 ( * ) pour celui qui l'enfreint, comme l'a rappelé à vos rapporteures Mgr Éric de Moulins-Beaufort, président de la Conférence des évêques de France. Dans le cadre sacramentel, le pénitent ne s'adresse pas au prêtre mais directement à Dieu. Le prêtre ne doit donc pas considérer que la confidence lui est personnellement adressée ni conserver la mémoire de ce qu'il a entendu.
En revanche, le secret professionnel ne s'applique pas aux révélations faites en dehors de leur ministère . Dans certaines affaires, les tribunaux ont eu l'occasion de préciser que l'obligation de garder les faits secrets ne pouvait être imposée aux ecclésiastiques « pour les faits dont ils ont eu la connaissance, non comme ministres du culte, mais comme hommes, comme amis ou parents » 47 ( * ) .
Le tribunal correctionnel de Caen 48 ( * ) , dans une décision très commentée a également écarté le caractère secret d'une information, non pas tant en raison de la qualité de celui qui la recevait, mais en fonction de la nature même de celle-ci et des conditions dans lesquelles elle était venue à la connaissance du ministre du culte. Dans cette espèce, l'ecclésiastique concerné avait eu connaissance d'une partie des faits de pédophilie à la suite de l'enquête qu'il avait prescrite à son vicaire général de diligenter. Les magistrats en ont déduit que les faits ainsi venus à sa connaissance ne procédant ni d'une confession, ni d'une autre confidence spontanée, ne pouvaient être constitutifs d'un secret professionnel de nature à exonérer le ministre du culte de l'obligation de révélation pesant alors sur lui . Il en ressort que les qualités et les conditions dans lesquelles un ministre du culte a appris une information ont un effet direct sur la qualification du secret professionnel et par voie de conséquence sur l'étendue de l'obligation de révélation des infractions commises sur mineur.
C'est la raison pour laquelle, une circulaire du ministère de la justice du 11 août 2004, relative au secret professionnel des ministres du culte et aux perquisitions et saisies dans les lieux de culte, demande aux procureurs de la République de faire diligenter de manière systématique des enquêtes, dès lors qu'existe une suspicion de non révélation de crime ou de mauvais traitements ou de privations infligés à des mineurs de quinze ans ou à une personne vulnérable, afin de pouvoir déterminer avec précision dans quel cadre le représentant du culte concerné a eu connaissance des faits.
B. LA POSSIBILITÉ DE PROCÉDER À UN SIGNALEMENT DANS CERTAINES CIRCONSTANCES
Les règles relatives au secret professionnel et à ses exceptions dans le cadre de la protection de l'enfance sont complexes.
Des règles de droit pénal se superposent à des règles inscrites dans le code de la santé publique, dans les codes de déontologie des professions médicales et dans le code de l'action sociale et des familles. Les professionnels entendus par les rapporteures ont d'ailleurs tendance à se référer, par priorité, aux dispositions qui régissent leur profession plutôt qu'aux dispositions générales figurant dans le code pénal, souvent moins bien connues.
Au regard de ce patchwork de règles, l'expression du professeur Didier Truchet qui décrivait le droit du secret comme un « droit en miettes » apparaît donc toujours d'actualité 49 ( * ) .
1. Les règles pénales
a) Les obligations de signalement générales ne s'appliquent pas aux professionnels astreints au secret
Les articles 434-1 et 434-3 du code pénal 50 ( * ) instituent une obligation de signalement , dont le non-respect est puni d'une peine d'emprisonnement et d'une peine d'amende Ils figurent dans la section du code pénal relative aux entraves à la saisine de la justice.
La première de ces dispositions punit de trois ans d'emprisonnement et de 45 000 euros d'amende quiconque s'abstient de signaler aux autorités administratives ou judiciaires tout crime dont il est encore possible de prévenir ou de limiter les effets ou dont les auteurs sont susceptibles d'en commettre de nouveaux qui pourraient être empêchés.
Le deuxième concerne spécifiquement les mineurs 51 ( * ) . Il punit des mêmes peines quiconque s'abstient d'informer les autorités administratives ou judiciaires de privations , de mauvais traitements ou d' agressions ou atteintes sexuelles 52 ( * ) infligés à un mineur dont il aurait connaissance. La peine est alourdie (cinq ans d'emprisonnement et 75 000 euros d'amende) lorsque le défaut d'information concerne un mineur de quinze ans.
Un membre de la famille, un voisin, un enseignant qui s'abstient de signaler les crimes, les privations, les mauvais traitements commis sur un mineur s'expose à ces sanctions pénales. En instituant ces infractions, le législateur a voulu, dans l'intérêt de la protection des victimes, inciter les adultes à dénoncer les faits criminels ou délictueux dont ils ont connaissance.
Pour ces deux infractions, le législateur a toutefois prévu une exception à l'obligation de dénoncer qui concerne les professionnels astreints au secret . Les personnes astreintes au secret dans les conditions prévues à l'article 226-13 du code pénal ne sont pas soumises aux dispositions des articles 434-1 et 434-3 précités. Elles ne sont donc pas tenues de signaler les crimes ou les délits commis contre des mineurs.
Elles ont toutefois la faculté de révéler certains faits , en application de l'article 226-14 du code pénal qui prévoit des exceptions à la règle du secret professionnel.
(1) L'option de conscience
Outre une disposition générale selon laquelle l'article 226-13 du code pénal ne s'applique pas dans les cas où la loi impose ou autorise la révélation du secret 53 ( * ) , l'article 226-14 prévoit trois exceptions au secret professionnel , dont deux concernent les mineurs.
La première dispose que n'encourt aucune peine pour violation du secret professionnel celui qui informe les autorités judiciaires, médicales ou administratives de privations ou de sévices , y compris lorsqu'il s'agit d' atteintes ou mutilations sexuelles 54 ( * ) , dont il a eu connaissance et qui ont été infligées à un mineur 55 ( * ) .
La deuxième concerne les seuls professionnels de santé : lorsqu'ils constatent, dans l'exercice de leur profession, des sévices ou privations , sur le plan physique ou psychique, qui leur permettent de présumer que des violences physiques, sexuelles ou psychiques ont été commises sur un mineur, ils peuvent les porter à la connaissance du procureur de la République ou de la cellule de recueil des informations préoccupantes (CRIP), sans qu'il leur soit nécessaire de recueillir l'accord de la victime 56 ( * ) pour ce signalement 57 ( * ) .
De simples présomptions peuvent ici justifier le signalement. Le code pénal n'impose pas au professionnel de santé d'avoir la certitude que des violences ont été commises. Il appartiendra aux autorités administratives ou judiciaires, destinataires du signalement, d'évaluer la réalité des faits et de prendre les mesures appropriées.
Cette faculté laissée au professionnel de révéler une information couverte par le secret, sans être obligé de le faire, est qualifiée par la doctrine d' option de conscience.
Entendu par vos rapporteures, le professeur Bruno Py décrit en ces termes l'option de conscience : « Soit le professionnel garde le silence, respectant ainsi le secret et nul ne peut lui en faire le reproche car il obéit à la loi en général et à l'article 226-13 en particulier. Soit le professionnel décide de révéler, protégeant ainsi les intérêts d'une victime, et nul ne peut lui en faire le reproche car il obéit à la loi en général et à l'article 226-14 en particulier. Autrement dit, se taire est licite, parler est licite : il peut choisir en conscience » 58 ( * ) .
Vos rapporteures ne sous-estiment pas la gravité des dilemmes éthiques auxquels peuvent être confrontés les professionnels amenés à soupeser les avantages et les inconvénients de chaque décision. Elles plaident pour que les professionnels concernés puissent s'appuyer, s'ils le souhaitent, sur des avis extérieurs afin de ne pas affronter seuls ces situations délicates.
(2) Un régime protecteur
Depuis l'entrée en vigueur de la loi n° 2015-1402 du 5 novembre 2015 tendant à clarifier la procédure de signalement de situations de maltraitance par les professionnels de santé, les professionnels qui effectuent un signalement dans le cadre défini par l'article 226-14 du code pénal ne peuvent faire l'objet d'une condamnation s'il s'avère que leur signalement était infondé.
Le dernier alinéa de l'article 226-14 précise en effet que la responsabilité du professionnel ne peut être engagée ni sur le plan civil (demande de dommages et intérêts de la part de celui qui s'estimerait lésé par une dénonciation infondée), ni sur le plan pénal , ni sur le plan disciplinaire (procédure ordinale pour un professionnel de santé par exemple). Cette disposition vise à encourager les professionnels à procéder à des signalements, même lorsqu'un doute subsiste : il vaut mieux, dans l'intérêt des victimes, procéder à un signalement, quitte à ce que l'enquête conclue à l'absence de privations ou de sévices, plutôt que de prendre le risque de passer sous silence une situation de danger pour un mineur.
La responsabilité du professionnel peut toutefois être engagée dans une hypothèse : s'il est établi qu'il n'a pas agi de bonne foi. Un professionnel qui aurait effectué une dénonciation calomnieuse 59 ( * ) pourrait donc être condamné pour ce motif.
Ce dernier élément implique que l'auteur d'un signalement puisse faire l'objet de poursuites destinées à s'assurer qu'il a agi de bonne foi. Aucun des interlocuteurs entendus par vos rapporteures n'a fait état de condamnations dont il aurait eu connaissance après un signalement.
Toutefois, même si la procédure judiciaire n'aboutit pas à une condamnation, elle peut constituer un moment pénible pour la personne concernée, source de désagréments et de frais non négligeables, qui peuvent faire hésiter certains professionnels à réaliser un signalement. Les représentants de certaines organisations professionnelles ont ainsi suggéré que le signalement puisse être effectué de manière anonyme, ce qui éviterait à coup sûr que des poursuites soient engagées et mettrait le professionnel à l'abri d'éventuelles représailles de la part de la famille de l'enfant victime.
Sur ce point, vos rapporteures rappellent qu'une dénonciation peut toujours être effectuée par lettre anonyme adressée au procureur de la République. Un signalement peut également être effectué anonymement via le 119, la ligne d'écoute du Service national d'accueil téléphonique de l'enfance en danger (Snated).
D'une manière générale, il est cependant préférable que le professionnel qui procède à un signalement assume son acte, qui doit être un acte réfléchi au regard des conséquences lourdes qu'il peut entraîner, et qu'il accepte, le cas échéant, d'être interrogé au cours de l'enquête afin d'apporter des compléments à son signalement initial 60 ( * ) .
(3) Les destinataires du signalement
Deux destinataires sont envisagés par l'article 226-14 du code pénal :
- l' autorité judiciaire , en la personne du procureur de la République, qui peut être saisi par écrit ou par téléphone, une permanence téléphonique étant assurée vingt-quatre heures sur vingt-quatre dans chaque tribunal judiciaire ;
- l' autorité administrative , c'est-à-dire la cellule de recueil des informations préoccupantes (CRIP) dont chaque département s'est doté en application de la loi n°2007-293 du 5 mars 2007 réformant la protection de l'enfance.
Le procureur de la République peut mettre en mouvement l'action publique et diligenter une enquête s'il estime que les éléments qui lui sont transmis le justifient. Il peut aussi saisir le juge des enfants d'une requête en assistance éducative. De son côté, la CRIP évalue les situations de mineurs en danger afin d'engager des actions de protection de l'enfance . Son évaluation peut déboucher sur un signalement au parquet. Inversement, le procureur transmet au président du conseil départemental les informations qui sont nécessaires à l'accomplissement de la mission de protection de l'enfance.
La loi place sur le même plan le signalement au parquet et la transmission d'une information préoccupante à la CRIP. Les personnes entendues par vos rapporteures ont néanmoins indiqué que le signalement au procureur était privilégié, en pratique, en cas de danger pour l'enfant qui appelle une action rapide pour le mettre en sécurité, tandis que la voie de l'information préoccupante sera retenue face à une situation plus ambiguë, qui a fait naître des doutes mais nécessite une évaluation plus approfondie.
2. Des règles cohérentes avec celles qui figurent dans le code de la santé publique
Les codes de déontologie propres aux différentes professions médicales (les médecins, mais aussi les chirurgiens-dentistes, les sages-femmes, les pharmaciens, les infirmiers, les masseurs-kinésithérapeutes et les pédicures-podologues) sont repris dans la partie règlementaire du code de la santé publique 61 ( * ) .
Les auditions auxquelles ont procédé vos rapporteures ont montré que les professionnels de santé se référaient plus volontiers aux dispositions de leur code de déontologie qu'aux dispositions du code pénal, ce qui n'est guère surprenant puisque les étudiants en santé sont sensibilisés aux questions de déontologie durant leurs années de formation.
Leur rédaction n'est donc pas sans incidence sur la manière dont ces professionnels vont se comporter lorsqu'ils soupçonnent des privations ou des sévices sur un mineur ou un adolescent.
La plupart de ces codes comportent un article qui invite les professionnels concernés à alerter les autorités judiciaires ou administratives lorsqu'un mineur est victime de sévices ou de privations; tout en ménageant une option de conscience .
L'article R. 4217-44 du code de la santé publique dispose ainsi que lorsqu'un mineur (ou une personne qui n'est pas en mesure de se protéger en raison de son état physique ou psychique) est victime de sévices ou de privations, le médecin « alerte les autorités judiciaires ou administratives, sauf circonstances particulières qu'il apprécie en conscience ».
À la différence du code pénal, le code de déontologie des médecins présente le signalement comme la règle de principe, tandis que l'abstention apparait comme une exception laissée à l'appréciation du professionnel.
Le Dr Anne-Marie Trarieux, entendue par vos rapporteures, a indiqué que lorsque le Conseil de l'Ordre est consulté par un médecin, il recommande, en règle générale, un signalement au procureur de la République quand des sévices sont constatés et une information préoccupante en cas de doute ou de conflit familial qui rend la situation difficile à évaluer.
Les commentaires au code de déontologie rédigés par le Conseil national de l'Ordre des médecins recommandent aux médecins, dans les cas flagrants de maltraitance, ou en cas de fortes présomptions de maltraitance, de soustraire d'urgence la victime aux sévices, par exemple en l'hospitalisant. Dans les cas moins évidents, les professionnels sont invités à agir avec prudence et circonspection en s'entourant d'avis d'autres professionnels (pédiatre, psychiatre, gynécologue, assistant social...).
Le Dr Anne-Marie Trarieux a précisé que le Conseil national de l'Ordre des médecins s'était interrogé sur l'opportunité de supprimer la référence aux « circonstances particulières » que le médecin apprécie en conscience, mais qu'il avait choisi, jusqu'ici, de la conserver.
Seule la profession des pédicures-podologues a franchi le pas et supprimé cette référence aux « circonstances particulières ». Le professionnel qui ne procèderait pas à une alerte s'exposerait donc à une éventuelle sanction disciplinaire devant le Conseil national de l'Ordre des pédicures-podologues chargé de veiller au respect des règles édictées dans le code de déontologie.
Il est à noter que les codes de déontologie des chirurgiens-dentistes et des masseurs-kinésithérapeutes limitent le devoir d'alerte aux seuls mineurs de quinze ans, alors que le code pénal, tout comme les codes de déontologie des autres professions, envisagent tous les mineurs. Il s'agit là d'une restriction regrettable, les mineurs de quinze à dix-huit ans constituant également un public vulnérable, et une harmonisation des textes serait donc souhaitable sur ce point.
|
Proposition n° 1 : Harmoniser la rédaction des codes de déontologie des professions de santé pour que le devoir d'alerte protège tous les mineurs jusqu'à l'âge de dix-huit ans . |
C. DES OBLIGATIONS DE SIGNALEMENT EXISTENT EN CAS DE PÉRIL POUR L'ENFANT ET À L'ÉGARD DE CERTAINS PROFESSIONNELS
Dans certaines situations, l'obligation de protéger la victime l'emporte sur celle de respecter le secret professionnel. C'est tout d'abord le cas lorsque le mineur court un danger grave et imminent. Les personnes dépositaires d'un secret professionnel sont alors tenues, comme tout citoyen, d'agir, quitte à révéler une information couverte par le secret.
1. L'obligation d'intervenir en cas de danger grave et imminent pour l'enfant
Dans les hypothèses visées à l'article 223-6 du code pénal, toute personne a l'obligation d'intervenir pour protéger le mineur d'une situation de danger, sans pouvoir se retrancher derrière le secret professionnel. À la différence des articles 434-1 et 434-3 du même code, l'article 223-6 ne prévoit pas d'exception pour les professionnels astreints à un secret.
Cet article sanctionne deux infractions d'abstention : l'omission d'empêcher une infraction (premier alinéa) et l'omission de porter secours (deuxième alinéa), plus communément désignée comme le délit de non-assistance à personne en danger .
Le premier alinéa sanctionne celui qui, pouvant empêcher par son action immédiate, sans risque pour lui ou pour les tiers, un crime ou un délit contre l'intégrité corporelle de la personne s'est abstenu volontairement de le faire.
Le deuxième alinéa sanctionne celui qui s'abstient volontairement de porter à une personne en péril l'assistance que, sans risque pour lui ou pour les tiers, il pouvait lui prêter soit par son action personnelle, soit en provoquant un secours. Il est nécessaire, pour que le délit soit constitué, que la victime soit confrontée à un danger grave et imminent .
Dans les deux cas, la peine encourue est de cinq ans d'emprisonnement et de 75 000 euros d'amende. Elle est portée à sept ans d'emprisonnement et à 100 000 euros d'amende lorsque la victime est un mineur de quinze ans.
Comme le souligne la direction des affaires criminelles et des grâces (DACG) du ministère de la justice dans son guide relatif à la prise en charge des mineurs victimes (septembre 2015), il ne saurait « être admis que, au motif du respect du secret professionnel, la personne qui y est astreinte laisse une infraction se reproduire. Ainsi, cette personne doit nécessairement faire en sorte de mettre fin à l'infraction ou d'en empêcher son renouvellement ».
La Cour de cassation a eu l'occasion de préciser qu' un professionnel ne pouvait s'abriter derrière le respect du secret professionnel pour échapper à une condamnation . Le 23 octobre 2013 62 ( * ) , la chambre criminelle a confirmé la condamnation d'un médecin, affecté dans le pôle gérontologique d'un hôpital, qui avait été témoin des mauvais traitements infligés aux patients sans prendre d'initiative pour les faire cesser.
La chambre criminelle a constaté que les éléments constitutifs de l'infraction avaient été correctement caractérisés par la cour d'appel, sans méconnaître le principe du secret médical.
Il est à noter que l'intervention requise ne nécessitera pas nécessairement une violation du secret professionnel . Le professionnel pourra éloigner le mineur du danger par exemple en provoquant son hospitalisation ou en usant d'autres moyens préservant le secret professionnel. Cependant, « si le seul moyen efficace de porter secours consiste à transgresser le secret professionnel, l'obligation de porter secours prime », comme le souligne Bruno Py 63 ( * ) .
Au cours de leurs auditions, les rapporteures ont constaté que cette obligation d'intervenir en cas de danger grave et imminent était connue des professionnels. Elle n'est en revanche pas toujours bien distinguée de l'obligation générale de signalement prévue à l'article 434-3 du code pénal, dont sont exemptés les professionnels astreints au secret. Certains interlocuteurs paraissaient convaincus qu'ils étaient soumis à une obligation générale de signaler les mauvais traitements sur mineurs, sans percevoir les différences, il est vrai parfois subtiles, entre les différentes hypothèses visées dans les textes.
2. L'article 40 du code de procédure pénale
L'article 40 du code de procédure pénale, déjà évoqué, dispose que « toute autorité constituée, tout officier public ou fonctionnaire qui, dans l'exercice de ses fonctions, acquiert la connaissance d'un crime ou d'un délit est tenu d'en donner avis sans délai au procureur de la République et de transmettre à ce magistrat tous les renseignements, procès-verbaux et actes qui y sont relatifs ».
Cet article a donc pour effet de délier du secret professionnel les officiers publics ou les fonctionnaires en leur imposant de dénoncer au procureur de la République les crimes ou délits dont ils ont acquis la connaissance dans l'exercice de leurs fonctions. Cette obligation de dénonciation s'impose à tous les fonctionnaires et concerne toutes les infractions .
Un médecin de PMI, un médecin scolaire ou un médecin hospitalier peut donc être concerné par cette obligation . Cependant, le non-respect de cette obligation de dénonciation n'est pas pénalement sanctionné, ce qui en limite considérablement la portée.
3. La protection de l'enfance
Le code de l'action sociale et des familles prévoit des obligations de signalement pour les personnes participant aux missions de l'aide sociale à l'enfance (ASE) et, plus généralement, pour celles qui mettent en oeuvre la politique de protection de l'enfance , dont l'ASE est une composante.
Ainsi, si les personnes participant aux missions de l'ASE sont tenues au secret professionnel dans les conditions prévues aux articles 226-13 et 226-14 du code pénal, elles doivent néanmoins transmettre sans délai au président du conseil départemental (ou au responsable désigné à cet effet) toutes les informations nécessaires pour déterminer les mesures dont les mineurs et leurs familles peuvent bénéficier, et notamment celles relatives à la protection des mineurs en danger .
Plus largement, les personnes qui participent à la politique de protection de l'enfance sont également tenues de transmettre au président du conseil départemental (ou au responsable désigné par lui) toute information préoccupante sur un mineur en danger ou risquant de l'être. Le champ couvert dépasse ici celui de l'ASE : protection maternelle et infantile, protection judiciaire de la jeunesse, secteur associatif habilité... en font notamment partie. Le partage des informations couvertes par le secret professionnel est strictement limité à ce qui est nécessaire à l'accomplissement de la mission de protection de l'enfance.
Un professionnel qui s'abstiendrait de transmettre les informations en sa possession n'encourrait pas de sanction pénale mais s'exposerait à une sanction disciplinaire en raison de la faute commise au regard des obligations qui lui incombent dans l'exercice de sa mission.
4. L'information du juge des enfants
Lors de son audition, Mme Marie-Odile Grilhot-Besnard, auteur de l'ouvrage « Secret professionnel et travail social », a attiré l'attention des rapporteures sur une règle d'origine jurisprudentielle déliant les travailleurs sociaux de leur obligation de secret dans leurs rapports avec le juge des enfants .
Le juge des enfants dispose d'une double compétence : il agit comme juge pénal quand un mineur commet un acte de délinquance, et comme juge civil pour prendre des mesures d'assistance éducative, sur le fondement de l'article 375 du code civil, quand un mineur est en danger.
Dans un arrêt du 8 octobre 1997, la chambre criminelle de la Cour de cassation a jugé que « le secret professionnel imposé aux membres d'un service éducatif sur la situation d'un mineur confié à celui-ci par le juge des enfants est inopposable à cette autorité judiciaire , à laquelle ils sont tenus de rendre compte de son évolution et notamment de tous mauvais traitements , en vertu des articles 375 et suivants du code civil et de l'article 1199-1 du nouveau code de procédure civile, pris pour leur application, tout comme ledit secret est inopposable, selon l'article 80 du code de la famille et de l'aide sociale invoqué par les demandeurs au président du conseil général pour les mineurs relevant de sa compétence ».
De même que, dans le champ de la protection de l'enfance, les travailleurs sociaux doivent informer le président du conseil départemental, ils doivent informer le juge des enfants en cas de mauvais traitement lorsqu'ils interviennent dans le cadre d'une décision prise par le juge au titre de sa mission de protection de l'enfance. Opposer le secret professionnel au magistrat l'empêcherait, en effet, de prendre les décisions appropriées dans le cadre de la mission qui lui est confiée par la loi.
II. LE DÉBAT AUTOUR DE LA CRÉATION D'UNE OBLIGATION DE SIGNALEMENT
Depuis plusieurs années, la création d'une obligation de signalement est régulièrement discutée au Parlement. Ses partisans soulignent l'intérêt de poser une règle claire dans l'intérêt de la protection des mineurs, tandis que ses détracteurs insistent sur les effets indésirables et les risques qu'elle recèle.
A. UN DÉBAT RÉCURRENT
1. La loi « Giudicelli » tendant à clarifier la procédure de signalement de situations de maltraitance par les professionnels de santé
Le Parlement a débattu de la création d'une obligation de signalement pour les médecins à l'occasion de l'examen de la proposition de loi de notre collègue Colette Giudicelli, devenue la loi n° 2015-1402 du 5 novembre 2015 tendant à clarifier la procédure de signalement de situations de maltraitance par les professionnels de santé, dite « loi Giudicelli ».
• Le texte initial : une obligation de signalement pour les médecins
La proposition de loi visant à modifier l'article 11 de la loi n° 2004-1 du 2 janvier 2004 relative à l'accueil et à la protection de l'enfance, présentée par Colette Giudicelli et plusieurs de ses collègues, a été déposée au Sénat le 14 mai 2014. Dans sa version initiale, elle prévoyait de modifier l'article 226-14 du code pénal qui énumère les cas dans lesquels la sanction pour violation du secret professionnel n'est pas applicable .
L'article unique prévoyait que cette sanction ne serait pas applicable « au médecin tenu, sans avoir à recueillir l'accord de quiconque, de porter sans délai à la connaissance du procureur de la République les constatations personnellement effectuées dans l'exercice de sa profession, quand elles lui ont permis de présumer, sans même avoir à caractériser une infraction, que des violences physiques, sexuelles ou psychologiques, auraient été imposées à un mineur ou une personne qui n'est pas en mesure de se protéger en raison de son âge ou de son incapacité physique ou psychique ».
Par rapport au droit en vigueur, la proposition de loi visait donc à mettre une véritable obligation de signalement à la charge des médecins , qui auraient été « tenus » de signaler sans délai certains faits au parquet. Mais cette obligation n'aurait été assortie d'aucune sanction puisqu'il n'était pas prévu de modifier les articles 434-1 ou 434-3 du code pénal.
L'article unique de la proposition de loi ajoutait que « le signalement effectué dans ces conditions ne peut engager la responsabilité civile, pénale ou disciplinaire, du praticien, à moins que sa mauvaise foi n'ait été judiciairement établie ». La version alors en vigueur de l'article 226-14 du code pénal ne protégeait, de fait, l'auteur du signalement que contre les sanctions disciplinaires.
Selon l'exposé des motifs de cette proposition de loi, cette évolution législative était motivée par les éléments suivants :
- les médecins ne seraient à l'origine que de 5 % du nombre total des signalements ;
- de nombreux pays ont introduit une obligation de signalement assortie d'une protection de responsabilité juridique, suivant les recommandations du Conseil de l'Europe (Suède, Norvège, Finlande, Danemark, Espagne, Italie et Autriche) ;
- entre 1997 et 2014, environ 200 médecins ont fait l'objet de poursuites pénales et/ou de sanctions disciplinaires à l'initiative des auteurs présumés de violences, entrainant des inquiétudes au sein du monde médical ;
- les médecins sont confrontés à un dilemme éthique : soit ils signalent leurs soupçons de violence sur la base de l'article 226-14 du code pénal et sont ainsi déliés du secret professionnel, soit ils choisissent de se taire.
• Les modifications apportées par le Sénat en première lecture : la suppression de l'obligation de signalement
La commission des lois a supprimé l'obligation de signalement pour les médecins, estimant qu'une telle obligation était contraire à l'objectif poursuivi. Le rapporteur, François Pillet, motivait cette suppression par les considérations suivantes :
- les médecins n'utilisent pas le dispositif de signalement des maltraitances par défaut de formation et par crainte des conséquences d'un signalement sans suite ;
- pour autant, l'obligation de signaler pose d'importantes difficultés car, dans la plupart des cas, les situations de maltraitance sont difficiles à caractériser ; or, si le médecin ne signale pas, il pourra voir sa responsabilité engagée ;
- par crainte de poursuites, les médecins pourraient être tentés de signaler le moindre fait ; il deviendrait difficile pour le parquet d'identifier les signalements de situations particulièrement dangereuses ;
- l'obligation de signalement est incompatible avec les principes de déontologie médicale qui imposent au médecin de faire preuve de prudence, de circonspection et d'apprécier chaque situation en toute conscience ;
- cette obligation pourrait dissuader les auteurs de sévices de présenter leur enfant à un médecin, par crainte d'être dénoncés ; elle risque donc de constituer un danger pour les victimes elles-mêmes ;
- enfin, la rédaction de la disposition contenue dans la proposition de loi n'est pas satisfaisante, en particulier parce qu'elle supprime la notion de « sévices et de privations » contenues dans l'article 226-14 permettant de signaler pour des soupçons de privation de nourriture ou de soins, et parce qu'elle ne vise que les mineurs et personnes vulnérables en raison de leur incapacité physique ou psychique, ce qui exclut par exemple les femmes victimes de violences conjugales.
La commission a néanmoins conservé et renforcé l'affirmation du principe d'irresponsabilité pénale, civile et disciplinaire du médecin qui effectue un signalement , prévue par le texte. Elle a remplacé la référence à la preuve de la mauvaise foi par la référence à la preuve de l'absence de bonne foi.
Pour prendre en considération les réticences des médecins à saisir le procureur de la République lorsqu'ils n'ont que de simples doutes, la commission a précisé que les signalements pouvaient également être adressés à la cellule de recueil, de traitement et d'évaluation des informations préoccupantes (CRIP). Enfin, constatant que le médecin de famille n'était pas toujours la personne la mieux placée pour détecter des situations de maltraitance, la commission a étendu la procédure de signalement applicable aux médecins, ainsi que la protection qui en découle, aux membres des professions médicales et aux auxiliaires médicaux .
La commission a également complété l'obligation de formation des professionnels intervenant au contact des victimes potentielles de violences, prévue à l'article 21 de la loi du 9 juillet 2010 relative aux violences faites spécifiquement aux femmes, par une formation aux modalités de signalement des situations de violences aux autorités administratives et judiciaires. Enfin, elle a modifié l'intitulé de la proposition de loi pour le rendre plus conforme à l'objet du texte.
• Les modifications apportées par l'Assemblée nationale en première lecture : adoption des dispositions votées au Sénat et élargissement de la procédure à tous les professionnels de santé
Lors de son examen à l'Assemblée nationale, ce texte a fait l'objet d'un vote conforme en commission des lois. En séance publique, un amendement a été adopté pour apporter une précision concernant les professionnels concernés par ce dispositif. Alors que le Sénat visait les membres des professions médicales et les auxiliaires médicaux, l'Assemblée nationale a préféré faire référence aux médecins ainsi qu'à tout autre professionnel de santé , couvrant ainsi l'ensemble des professionnels visés par la quatrième partie du code de la santé publique. Elle a ensuite adopté le texte ainsi modifié à l'unanimité.
Le Sénat a adopté définitivement le texte par un vote conforme en deuxième lecture.
2. L'examen du projet de loi renforçant la lutte contre les violences sexuelles et sexistes
Le débat est revenu au Sénat, en juillet 2018, lors de l'examen du projet de loi renforçant la lutte contre les violences sexuelles et sexistes. À cette occasion, deux amendements identiques ont été adoptés en séance publique, présentés respectivement par le président Alain Milon et par Michelle Meunier, ainsi que par plusieurs de leurs collègues, instaurant une obligation de signalement à la charge des médecins lorsqu'ils suspectent que des violences physiques, psychologiques ou sexuelles sont commises à l'encontre d'un mineur . Le Sénat a également adopté deux amendements identiques, des mêmes auteurs, visant à garantir un droit à l'anonymat pour la personne qui effectue un signalement.
Ces amendements ont été adoptés en dépit de l'avis défavorable de la commission des lois et du Gouvernement . Au cours des débats, le président Philippe Bas s'est déclaré favorable à ce que le médecin soit tenu de saisir le parquet lorsqu'il constate des sévices sur un mineur et à ce qu'il soit tenu de saisir la CRIP, sous peine de sanction, lorsqu'il a seulement des soupçons. Mais il avait jugé la rédaction de ces amendements inaboutie, notamment parce qu'ils faisaient obligation aux médecins de signaler, dans tous les cas, au procureur. Sur le plan technique, ces amendements étaient perfectibles puisqu'ils auraient introduits des obligations différentes, aux contours difficiles à cerner, pour distinguer les médecins et les autres professionnels et en différenciant les violences des autres situations de danger pour l'enfant. Pas plus que la proposition de loi Giudicelli, ces amendements ne prévoyaient de sanction pénale dans le cas où un médecin n'aurait pas respecté l'obligation de signalement.
Supprimées dans le cadre de la commission mixte paritaire (CMP), ces deux mesures additionnelles ne figurent donc pas dans le texte définitif de la loi renforçant la lutte contre les violences sexuelles et sexistes 64 ( * ) . La CMP a néanmoins estimé, dans sa majorité, que les dispositions adoptées méritaient d'être retravaillées.
B. LES BÉNÉFICES ATTENDUS D'UNE OBLIGATION DE SIGNALEMENT
Parmi les promoteurs d'une obligation de signalement, vos rapporteures ont en particulier entendu les Dr Catherine Bonnet et Jean-Louis Chabernaud qui militent depuis plusieurs années en faveur de la création d'une obligation de signalement pour les médecins. Les arguments qu'ils ont développés sont valables pour les autres catégories de professionnels soumis au secret.
1. Poser une règle claire favoriserait les signalements
Leur objectif est d'augmenter le nombre de signalements, dans l'intérêt de la protection des enfants, en posant une obligation qui lèverait les hésitations et les doutes qui peuvent aujourd'hui freiner les professionnels.
Ils estiment qu'une obligation apporterait une plus grande sécurité juridique aux professionnels , en les mettant à l'abri des poursuites pénales, civiles ou disciplinaires auxquelles ils sont aujourd'hui exposés. L'obligation placerait ainsi le professionnel dans une position plus solide face à la famille du mineur : comme l'indique Catherine Bonnet dans les réponses écrites qu'elle a adressées à vos rapporteures, « le médecin pourra expliquer à l'enfant et à sa famille qu'il applique la loi. Il ne sera plus possible que lui soit reproché un signalement précipité, de ne pas avoir attendu plus d'éléments de conviction pour signaler ».
Face à une situation incertaine, face aux hésitations des professionnels, une obligation clairement posée dans la loi ferait pencher la balance du côté du signalement .
L'accroissement du nombre de signalements apporterait une plus grande sécurité aux mineurs : vulnérables, les enfants maltraités ou négligés ont besoin qu'un adulte intervienne pour mettre fin aux violences qu'ils subissent. En entraînant une hausse du nombre de signalements, l'obligation contribuerait à mettre à l'abri rapidement un plus grand nombre d'enfants. Comme le souligne Catherine Bonnet dans ses réponses écrites, « sans signalement, les coups, humiliations et agressions sexuelles continuent et les thérapies sont inefficaces ».
Les données statistiques publiées par le Snated à partir des appels au 119 montrent qu'un très faible nombre - seulement 6 % - des appels proviennent de professionnels. La très grande majorité provient de membres de la famille, de voisins ou du mineur lui-même. Cette faible part des professionnels interroge, alors qu'ils sont a priori en situation de repérer beaucoup de cas de maltraitance.
Les exemples étrangers paraissent indiquer qu'une obligation de signalement s'accompagne effectivement d'une hausse significative du nombre de signalements.
2. Les enseignements du droit comparé
La démonstration du Dr Catherine Bonnet repose largement sur l'analyse des législations en vigueur en Amérique du Nord et en Australie.
Aux États-Unis et au Canada, l'obligation de signalement (appelée mandatory reporting ) s'est mise en place progressivement, à partir des années 1960.
Dès 1967, 49 États américains s'étaient dotés d'une telle législation, avant qu'une loi fédérale, le Child Abuse Prevention and Treatment Act , n'impose en 1974 à tous les États l'adoption de législations obligeant certains professionnels à signaler les cas constatés ou suspectés de violence ou de négligence sur les enfants. De même, au Canada, les différents États ont adopté des législations à partir de 1965 (Ontario) jusqu'en 1974 (Québec). Sous l'influence des États-Unis, les États australiens ont adopté des législations similaires dans les années 1970 (la Nouvelle-Galles-du-Sud et le Queensland fermant la marche en 1977 et en 1980). Plus récemment, l'Irlande a adopté une législation sur l'obligation de signalement en 2015 ( Children First Act ), entrée en vigueur en 2017.
Les règles applicables sont d'une grande variété. La plupart du temps, les personnes qui exercent certaines professions au contact des mineurs (travailleurs sociaux, enseignants, professionnels de santé, membres des forces de l'ordre...) sont visées par l'obligation de signalement. Dans vingt-huit États des États-Unis, les ministres du culte sont également concernés. Dans certains territoires (dix-huit États aux États-Unis) s'applique une obligation générale de signalement ( universal mandatory reporting ), qui concerne non seulement les professionnels mais tous les citoyens, et qui n'est pas sans rappeler l'obligation figurant à l'article 434-3 de notre code pénal.
La démarche retenue dans ces pays anglo-saxons apparaît ainsi inverse de celle qui a prévalu en France : ils ont d'abord édicté une obligation limitée à certains professionnels, sans faire de distinction entre les professions soumises à un secret et les autres, avant de l'étendre, parfois, à l'ensemble du public.
Les sanctions prévues consistent en des peines d'emprisonnement et des amendes, avec un quantum très variable : aux États-Unis, certains États prévoient trente jours de prison, d'autres cinq ans d'emprisonnement ; les amendes varient entre 300 et 10 000 dollars.
Dans la littérature juridique et scientifique traitant du mandatory reporting , la question du secret professionnel est généralement absente, ce qui ne manque pas de surprendre l'observateur français. Il faut sans doute y voir la conséquence d'une conception différente du secret professionnel, perçu davantage comme une protection de la vie privée que comme une règle d'ordre public, qu'il serait donc plus facile de transgresser dans l'intérêt de la protection du mineur.
La controverse sur les bienfaits du mandatory reporting reste vivace: en 2005, l'universitaire Gary Melton a évoqué, s'agissant des États-Unis, une « politique en faillite » 65 ( * ) (« a bankrupt policy »). Les partisans de l'obligation de signalement mettent cependant en avant plusieurs études récentes qui suggèrent que la mise en place du mandatory reporting a entraîné une hausse importante du nombre de signalements, notamment lorsqu'elle concerne l'ensemble de la population.
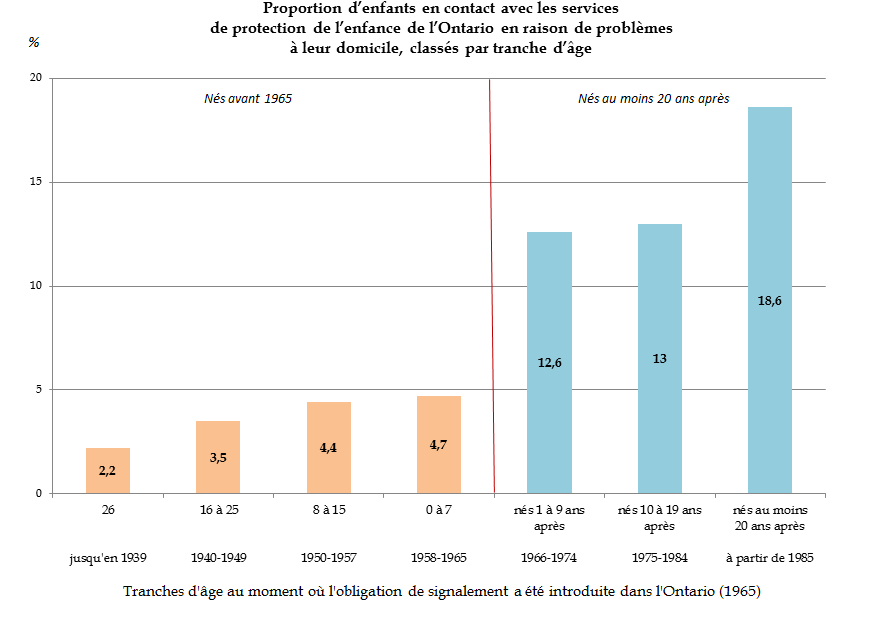
Un article 66 ( * ) publié en 2018 à partir de données canadiennes a évalué les effets de l'introduction d'une telle obligation en 1965 dans la province canadienne de l'Ontario. Le diagramme suivant montre que le nombre d'enfants en contact avec les services de protection de l'enfance a nettement augmenté pour les générations nées après 1965, sans que l'effet puisse être qualifié de transitoire puisqu'il se prolonge jusqu'aux générations nées après 1985.
Un article publié en 2016 à partir de données australiennes 67 ( * ) a également mis en évidence une augmentation du nombre de signalements : l'Etat d'Australie-Occidentale a adopté une disposition imposant à un certain nombre de professionnels de signaler les cas de violences sexuelles sur mineurs ; le nombre de signalements a été multiplié par 3,7 entre les années qui ont précédé l'adoption de la loi (2006-2008) et celles qui l'ont suivie (2009-2012).
Toutefois, l'augmentation du nombre de signalements n'est pas nécessairement synonyme d'une meilleure protection de l'enfance si elle se traduit par un afflux de signalements injustifiés, qui encombrent les services de protection de l'enfance et les empêchent de suivre correctement les mineurs qui ont réellement besoin d'être protégés.
Même les partisans de l'obligation de signalement conviennent qu'elle s'accompagne d'une augmentation du nombre de signalements infondés.
Le Dr Catherine Bonnet l'admet dans un article 68 ( * ) de 2009, dans lequel elle estime cependant qu'il appartient aux gouvernements de doter les services de protection de l'enfance des moyens adéquats pour traiter toutes les informations qu'ils reçoivent. À partir de données américaines, Gary Melton estimait en 2005 que les deux tiers des signalements ayant donné lieu à investigation n'étaient finalement pas étayés.
Il convient donc d'examiner si l'obligation de signalement permet de repérer un plus grand nombre de violences sur mineurs qui se révèlent fondées après investigation. L'article publié en 2009 compare le nombre de signalements pour 1 000 enfants aux États-Unis, au Canada et en Australie, où il existe une obligation de signalement, avec l'Angleterre, où elle est absente.
Nombre de signalements de violence ou de
négligence
qui se révèlent fondés après
investigation pour 1 000 enfants
|
Pays |
Année |
Taux pour 1 000 enfants |
|
Angleterre |
2007-2008 |
3 |
|
Australie |
2006-2007 |
7 |
|
États-Unis |
2006 |
12.1 |
|
Canada |
2003 |
13.89 |
Le nombre de cas de maltraitance ou de négligence qui se révèlent fondés apparaît ainsi quatre fois plus élevé en Amérique du Nord qu'il ne l'est en Angleterre, ce qui conduit les partisans de l'obligation de signalement à la considérer comme un outil efficace pour porter à la connaissance des services de protection de l'enfance ou de la justice un plus grand nombre d'affaires. La proportion de signalements non fondés apparaît en outre plus importante quand les signalements proviennent de citoyens ordinaires que lorsqu'ils proviennent de professionnels, ces derniers étant par définition mieux formés au repérage des signes de maltraitance.
Ces arguments n'ont cependant pas convaincu tous les acteurs de la protection de l'enfance : en 2014, la National Society for the Prevention of Cruelty to Children (NSPCC), organisation britannique de protection de l'enfance, s'est par exemple prononcée contre l'obligation de signalement après avoir organisé un débat avec toutes les parties prenantes 69 ( * ) .
C. LES RISQUES QUI S'ATTACHENT À UN AFFAIBLISSEMENT DU SECRET
1. La nécessité de garantir le secret pour permettre aux individus de se confier
Comme l'a rappelé Anne Lécu, auditionnée par les rapporteures, une société a besoin d'espaces de secret , en particulier pour protéger la vie privée. À cet égard, Anne Lécu 70 ( * ) a fait part de l'hypothèse du sociologue Georg Simmel selon laquelle il existerait un « quantum » fixe de secret dans une société 71 ( * ) . Quand le secret se réduit dans une sphère, il grandit dans une autre, protégeant ainsi ce qui est considéré comme important pour la société.
Alors que l'on observe une tendance à la transparence dans tous les domaines, au détriment de la protection de la vie privée, il est nécessaire de mesurer les effets et les éventuels risques d'un affaiblissement du secret. Le secret professionnel est également appréhendé en France comme un moyen de défendre un intérêt général et de garantir ainsi la confiance accordée à l'institution soumise à ce secret . À titre d'exemple, le secret professionnel permet la confiance du patient envers son médecin mais également la confiance de la société à l'égard de son système de santé.
Les dérogations au secret professionnel doivent donc être limitées et justifiées par un motif d'intérêt général suffisant pour ne pas affaiblir les institutions concernées et les professionnels qui y exercent leur activité. Dans le cas contraire, une dérogation au secret pourrait affaiblir la confiance accordée aux professionnels. Si les personnes n'ont plus la certitude que la confidentialité est respectée, elles risquent de ne plus se confier .
Dans le champ médical, la plupart des associations et syndicats des professionnels de santé auditionnés par les rapporteures ont pointé le risque d'une perte de confiance du patient et de son entourage en cas d'instauration d'une obligation de signalement . Une obligation de signalement pourrait amener dans certains cas les familles maltraitantes à ne plus emmener leur enfant chez le médecin, par crainte de faire l'objet d'un signalement aux autorités. Ainsi, selon une étude américaine réalisée en 1995 72 ( * ) sur des patients suivis pour des troubles mentaux, le fait d'effectuer un signalement entraîne une interruption des traitements dans environ 25 % des cas.
Au contraire, une seconde étude conduite en 1997 au Benelux 73 ( * ) a montré que lorsque les garanties de confidentialité sont renforcées, les familles se tournent davantage d'elles-mêmes vers des soins.
C'est également le cas dans la relation qui se noue entre les ministres du culte et les fidèles, en particulier dans le cadre de la confession . Ce risque d'affaiblir la confiance est évoqué par l'église protestante, en 1603, dans sa décision XXX du synode national: « quant aux crimes qui auront été déclarés aux Ministres par ceux qui demanderaient conseil et consolation, il est défendu aux Ministres de les révéler aux Magistrats, de peur d'attirer du blâme sur le ministère, et empêcher les pécheurs de venir à repentance , et à une libre confession de leur faute »
Tout en respectant le secret, le professionnel peut aider la victime et l'encourager à parler . C'est ce qu'avait indiqué Monseigneur Ribadeau Dumas, secrétaire général et porte-parole de la Conférence des évêques de France, lors de son audition au Sénat par la mission commune d'information sur les violences sexuelles sur mineurs en institutions 74 ( * ) : « paradoxalement, ce secret de la confession est une chance parce qu'il permet à des personnes, des victimes ou des proches, et quasiment jamais des auteurs d'abus sexuels [...], de s'exprimer en toute sécurité et sérénité. Bien souvent, nous sommes en présence de victimes qui ne veulent pas porter plainte. La confession permet d'entamer un dialogue, un chemin avec la personne, en l'incitant à aller parler à d'autres personnes, en dehors du secret de la confession . Je pense notamment à des enfants qui peuvent exprimer certaines choses en confession, et à qui on peut demander de reparler de ce sujet, en dehors de la confession, pour ouvrir d'autres possibilités d'action. La confession est parfois le seul lieu possible de révélations de faits de violences sexuelles et le confesseur qui reçoit ce secret ne reste pas sans rien faire. »
Affaiblir le secret professionnel au nom de la protection des personnes vulnérables n'est donc pas une stratégie sans risques. Il semble que, dans certains cas, le secret garanti à la victime lui permet plus facilement de consulter un professionnel et de révéler des faits de violence. Ces étapes sont nécessaires pour assurer une détection efficace des violences et accompagner les victimes.
2. Une mesure contre-productive pour la protection de l'enfance
Le passage à une obligation de signalement, dérogatoire aux règles du secret professionnel, pourrait modifier l'appréhension de la relation entre le mineur et le professionnel, en particulier le médecin, fondée sur la confiance et la protection de la vie privée. Un signalement obligatoire des suspicions de maltraitance, qui deviendrait systématique, pourrait ainsi nuire à la santé et à la protection de la victime car il présente plusieurs types de risques.
Le premier d'entre eux serait de précipiter et de systématiser le signalement, ce qui nuirait à la qualité de l'information transmise aux autorités. Cette systématisation serait tout à fait contraire à la logique du signalement de la maltraitance, qui s'inscrit dans un processus de détection et d'évaluation de la situation de l'enfant.
Plusieurs associations de médecins spécialistes ont précisé que le processus de signalement devait être appréhendé comme un diagnostic médical, dans le prolongement d'un acte thérapeutique, nécessitant parfois de recueillir l'avis d'autres professionnels et d'effectuer des examens complémentaires . Un médecin généraliste de ville aura parfois besoin de recueillir l'avis du médecin référent en protection de l'enfance ou de contacter un pédiatre exerçant en milieu hospitalier pour confirmer ses suspicions et étayer son signalement. Il est aussi fréquent, selon les représentants des médecins auditionnés, que le médecin de ville qui suspecte que l'enfant est victime de violences intrafamiliales demande à ce que des examens complémentaires de l'enfant soient réalisés à l'hôpital, sans faire part à la famille de ses suspicions. Ces examens peuvent alors être l'occasion de confirmer ces suspicions, grâce à des équipes médicales mieux formées à la détection de la maltraitance, et permettre un traitement plus efficace de la situation par les autorités administratives ou judiciaires.
Ce processus est fréquent s'agissant de la maltraitance psychologique ou en cas de violences physiques ou sexuelles non visibles . Ainsi, lorsque la suspicion de maltraitance se fonde sur des signes psychiques, et non physiques, des examens complémentaires peuvent permettre d'objectiver le diagnostic du professionnel, comme l'ont indiqué les représentants de l'association des psychiatres de secteur infanto-juvénile.
Par ailleurs, selon les représentants des médecins de PMI, il peut être envisagé dans certaines situations, notamment chez les adolescents victimes, à condition de bien évaluer le risque et les possibilités de protection, de différer le signalement afin que l'alliance construite avec le médecin permette à la victime d' assumer cette révélation et de ne pas se rétracter par la suite.
Le cadre actuel, qui autorise la préservation du secret professionnel dans certains cas complexes, parfois jusqu'à pouvoir lever des doutes sur une situation, permet ainsi aux professionnels d'agir de la façon la plus adaptée à la santé et à la sécurité du mineur.
L'instauration d'une obligation de signalement risquerait d'accroitre leur nombre car les professionnels pourraient être incités à effectuer des signalements systématiques pour se protéger d'éventuelles poursuites. Cette augmentation du nombre de signalements s'effectuerait alors au détriment de leur qualité, et diluerait ainsi les cas les plus graves dans un ensemble de cas à traiter par les autorités compétentes. Or, selon le syndicat national des médecins de PMI, une part non négligeable des informations préoccupantes reçues par les CRIP sont déjà classées sans suite, pouvant aller jusqu'à 30 % dans certains départements, même lorsqu'elles proviennent de professionnels.
L'option de conscience, qui autorise la préservation du secret, est adaptée à la complexité des situations qui font naître, à chaque fois, un « cas de conscience » pour le professionnel. Or, l'obligation de signalement ne fera pas disparaitre le doute , le dilemme éthique qui se posera à lui lorsqu'il devra effectuer un signalement. Une telle obligation ne ferait qu'avancer dans le temps le questionnement chez le professionnel. S'il ne se posera plus la question de l'opportunité de signaler ou non, demeurera la question des suspicions de maltraitance. Or, c'est cette question qui est primordiale pour la protection du mineur car selon les professionnels auditionnés, les professionnels ne refusent jamais de procéder à un signalement dès lors qu'ils suspectent des actes de violence.
Au total, l'obligation de signalement pourrait déresponsabiliser le professionnel astreint au secret , alors qu'il est nécessaire de lui faire confiance pour agir avec discernement selon les situations, souvent complexes.
III. AGIR SANS DÉLAI POUR ENCOURAGER LES SIGNALEMENTS EN PRIVILÉGIANT LE MAINTIEN DU DROIT EN VIGUEUR
Si trois des rapporteures - Catherine Deroche, Marie Mercier et Maryse Carrère - jugent le cadre juridique actuel adapté, la quatrième rapporteure - Michelle Meunier - est favorable à l'inscription de l'obligation de signalement. Cette divergence persistante révèle la difficulté de trouver une position consensuelle sur cette question délicate, qui touche aux convictions intimes de chacun, dans un contexte où le manque d'études sur les données françaises ne permet pas d'éclairer utilement la discussion.
Les quatre rapporteures insistent en revanche sur les initiatives qui peuvent être prises dès à présent sans modifier le cadre juridique, afin d'encourager les signalements tout en améliorant leur qualité.
A. LE CADRE LÉGISLATIF ACTUEL NE CONSTITUE PAS UN OBSTACLE AUX SIGNALEMENTS
1. Des règles juridiques qui paraissent adaptées à la variété des situations
Quand on dresse le bilan dispositions en vigueur en France, on constate que l'obligation de signalement est finalement la règle et l'absence d'obligation l'exception . La France est en définitive peu éloignée du modèle de universal mandatory reporting en vigueur dans certaines parties des États-Unis et qui est souvent cité en modèle par les partisans de l'obligation de signalement.
Chaque citoyen a en effet l'obligation de signaler les privations ou sévices dont serait victime un mineur, sauf si l'information relève du secret professionnel.
Toute personne a en outre l'obligation, même si elle est dépositaire d'un secret professionnel, d'agir pour empêcher un crime ou un délit corporel ou pour venir en aide à une personne en péril. Face à un enfant victime de violences physiques graves, qui menacent sa vie ou sa santé, tout individu est donc tenu d'intervenir sans pouvoir s'abriter derrière le secret.
Pour les situations de violence ou de négligence qui n'entrent pas dans ce cadre, des situations de carence éducative ou des violences psychologiques par exemple, les personnes qui participent ou qui concourent à la politique de protection de l'enfance sont tenues d'informer le président du conseil départemental.
En définitive, ne sont exemptés de l'obligation de signalement que les professionnels de santé et les travailleurs sociaux intervenant hors du champ de la protection de l'enfance et les ministres du culte.
Sur ce point, la majorité de vos rapporteures considèrent que l'absence d'obligation ne constitue pas un obstacle au signalement : ce ne sont pas des considérations juridiques mais la difficulté de poser un diagnostic sur ces situations qui retient parfois les professionnels de signaler. En conséquence, vos rapporteures doutent que la mise en place d'une obligation s'accompagne, dans ce contexte, d'une augmentation notable du nombre de signalements fondés.
Les arguments juridiques développés par le Dr Catherine Bonnet à l'appui de l'obligation n'emportent pas complètement la conviction. De manière un peu contre-intuitive, elle affirme qu'une obligation mettrait les professionnels à l'abri des poursuites et que cette plus grande sécurité juridique les inciterait à signaler. En réalité, la loi protège déjà les personnes qui procèdent à un signalement contre le risque de poursuites , sauf si elles effectuent dans le but de nuire un signalement qu'elles savent infondé. C'est plutôt l'inscription d'une obligation dans le code pénal qui ferait peser sur les professionnels un risque de poursuite plus important : le professionnel s'exposerait à une sanction en cas de non-signalement, alors qu'il n'encourt aujourd'hui aucune peine, qu'il décide de parler ou de garder le silence.
Ainsi, plutôt que d'imposer une obligation, qui risquerait de conduire à une multiplication de signalements surtout motivés par la volonté de se protéger d'éventuelles poursuites, la majorité de vos rapporteures jugent préférable de faire confiance au professionnalisme des personnes au contact des enfants. Un signalement est un acte lourd de conséquences, qui peut causer de sérieux dommages dans une famille s'il se révèle infondé. Il est donc raisonnable de laisser au professionnel qui connaît l'enfant la responsabilité de décider, en conscience, après avoir pris le temps de l'observation et de la réflexion, la démarche la plus appropriée.
La majorité de vos rapporteures estiment donc que le cadre législatif actuel est correctement conçu : face à un enfant victime de sévices physiques évidents, les professionnels doivent intervenir rapidement et la loi leur en fait déjà l'obligation ; face à une situation plus ambigüe, qui ne présente pas le même degré d'urgence, ils ont pour responsabilité d'évaluer la situation en s'appuyant sur leur expertise, leur expérience et in fine sur leur intime conviction.
Les exemples étrangers montrent d'ailleurs qu'une obligation de signaler, hors les cas où elle se justifie par un danger immédiat pour l'enfant, peut produire des effets indésirables : elle peut plonger l'enfant dans une procédure administrative ou judiciaire à un moment où il n'y est pas forcément prêt ; elle peut inciter le professionnel à agir de manière précipitée pour se protéger juridiquement alors qu'il serait parfois plus opportun de prendre le temps de collecter davantage d'éléments de preuve dans la perspective de futures poursuites ; elle peut déresponsabiliser le professionnel en lui donnant l'impression qu'il a entièrement rempli sa mission après avoir effectué un signalement alors que d'autres types d'initiatives pourraient être requis pour protéger les mineurs.
Une obligation de signalement ne ferait d'ailleurs pas disparaitre les dilemmes éthiques auquel ils sont parfois confrontés : les partisans de l'obligation font valoir que les professionnels hésitent parfois à signaler et qu'une obligation les délivrerait de ces doutes ; en réalité, s'ils prennent leurs responsabilités au sérieux, ils continueront nécessairement à s'interroger, pour déterminer si les indices qu'ils détectent justifient ou non un signalement devenu obligatoire.
La majorité de vos rapporteures arrivent donc à la conclusion que d'autres types d'initiatives favoriseraient bien davantage les signalements.
|
Proposition n° 2 : Préserver les règles actuelles qui garantissent un équilibre satisfaisant entre respect du secret professionnel et obligations de signalement des mauvais traitements sur mineurs . |
2. Un débat appelé à se poursuivre
La rapporteure Michelle Meunier défend une position divergente : elle considère que l'instauration d'une obligation de signalement favoriserait une meilleure protection des mineurs.
Elle estime qu'une telle mesure enverrait un message clair à l'ensemble des professionnels en leur signifiant que la protection de l'enfant doit primer sur la protection du secret. Elle aurait également pour avantage de simplifier le cadre juridique en posant un principe simple, qu'il serait ensuite plus facile de promouvoir auprès des professionnels concernés.
Le risque qu'une telle obligation dissuade les parents d'enfants victimes de les conduire chez le médecin ne doit pas être surestimé. En réalité, les enfants et les adolescents ont régulièrement l'occasion d'être examinés par un médecin : l'article R. 2132-1 du code de la santé publique prévoit qu'ils subissent, avant leur dix-huitième année, une vingtaine d'examens obligatoires, par exemple dans le cadre de la vaccination ou avant l'entrée à l'école. Aucun enfant ne pouvant être entièrement soustrait au regard du corps médical, l'obligation de signalement présenterait donc un réel intérêt pour porter à la connaissance des services de protection de l'enfance ou de la justice un plus grand nombre d'affaires.
Il est vraisemblable que les professionnels continueraient à travailler avec la même rigueur et avec le même esprit de responsabilité si une obligation était introduite. C'est pourquoi votre rapporteure doute qu'une obligation entraîne une multiplication des signalements infondés.
A la lumière des expériences étrangères, la législation française n'apparaît pas exempte de paradoxes : les données recueillies aux États-Unis ou au Canada montrent que les signalements effectués par des professionnels sont plus souvent fondés que les signalements effectués par des voisins ou par des membres de l'entourage de l'enfant. Or, en France, ce sont ces professionnels qui sont exceptés de l'obligation de signalement, au nom du respect du secret, alors que les citoyens ordinaires, non formés au repérage de la maltraitance, y sont soumis.
La mise en place d'une obligation de signalement ne devrait pas être perçue par les professionnels comme une marque de défiance : la plupart d'entre eux sont attentifs à la protection de l'enfance en danger et procèdent déjà à des signalements, en l'absence de toute contrainte légale. L'objectif serait simplement de conforter leur position en leur donnant un point d'appui législatif, de clarifier les attentes de la société à leur égard, en fixant une règle claire, et de rappeler à tous les adultes qui maltraitent des mineurs la force de l'interdit. Cette mesure s'inscrirait ainsi dans le mouvement actuel de libération de la parole, qui est l'une des clés d'une lutte efficace contre les violences.
La rapporteure Michelle Meunier souhaite donc que le présent rapport contribue à alimenter le débat sur l'obligation de signalement et elle forme le voeu qu'il constitue un jalon sur le chemin de l'édiction d'une telle obligation.
Les ordres professionnels, qui sont apparus ouverts à de futures évolutions, pourraient éventuellement ouvrir la voie en faisant évoluer leur code de déontologie pour y inscrire sans ambiguïté une obligation d'alerter les autorités administratives ou judiciaires.
B. FACILITER LES SIGNALEMENTS DES PROFESSIONNELS
Les quatre rapporteures se rejoignent sur le fait que les règles de droit pénal qui entourent les signalements, qu'elles posent une obligation de signaler ou non, ne sont pas à elles seules suffisantes pour faciliter les signalements des situations de mineurs victimes de violences. Il est donc nécessaire de favoriser les signalements par les professionnels au contact des mineurs par plusieurs mesures visant principalement à les sensibiliser et à les accompagner dans la détection et le traitement des situations de maltraitance sur mineurs.
1. Encourager les études à ce sujet
En premier lieu, vos rapporteures constatent qu'il n'existe pas en France de travaux de recherche comparables à ceux menés aux États-Unis sur la question du signalement. Il serait donc souhaitable d'améliorer notre connaissance du sujet afin de pouvoir asseoir nos réflexions sur un plus grand nombre de données objectives.
Il est nécessaire de mieux connaître les émetteurs des informations préoccupantes et des signalements transmis aux CRIP et aux parquets , selon leur statut (profession, fonction), la nature des faits, les motivations et éventuels obstacles et les suites données. Les informations disponibles en la matière manquent de précision et ne sont bien souvent accessibles qu'au niveau de chaque CRIP départementale. Afin de mieux connaitre les besoins de formation et de sensibilisation par profession, il conviendrait donc d'agréger ces données au niveau national, sous la responsabilité de l'Observatoire national de la protection de l'enfance (ONPE), et de les préciser.
|
Proposition n° 3 : Approfondir la connaissance sur les procédures de signalement de la maltraitance des mineurs . |
2. Former et sensibiliser au signalement
Par ailleurs, la formation initiale des professionnels au contact des mineurs, en particulier les professionnels de santé et les travailleurs sociaux, devrait être renforcée afin qu'elle comporte des modules de formation plus complets concernant les violences sur mineurs d'une part, et les règles encadrant les procédures de signalement et le secret professionnel d'autre part.
Selon les représentants de médecins auditionnés par les rapporteures, ces sujets sont trop brièvement évoqués lors de la formation initiale des médecins, alors que ces situations sont susceptibles de se présenter régulièrement à eux au cours de leur carrière. La formation continue , obligatoire pour les médecins, pourrait contribuer à renforcer les connaissances sur le sujet des professionnels actuellement en exercice.
Les médecins spécialistes exerçant dans les domaines de la pédiatrie, de la pédopsychiatrie ou encore de la médecine légale disposent d'une connaissance plus complète de ces sujets, tant sur le plan théorique que sur la conduite à tenir.
|
Proposition n° 4 : Renforcer la formation initiale et continue des professionnels de santé et des travailleurs sociaux à la détection des situations de maltraitance et aux procédures de signalement qui leur sont applicables . |
En complément de la formation des professionnels, leur sensibilisation tout au long de la carrière aux situations d'enfance en danger est toute aussi essentielle.
Cette sensibilisation passe d'abord par la diffusion de bonnes pratiques grâce à des supports de communication spécifiques et adaptés aux situations rencontrées par les professionnels dans l'exercice de leur fonction.
La Haute Autorité de santé (HAS) a publié en 2014 une fiche mémo 75 ( * ) , mise à jour en 2017, qui décrit les signes qui doivent alerter sur un risque de maltraitance, donne des conseils sur les examens cliniques à réaliser, expose le cadre législatif et règlementaire et fournit un modèle de signalement. Des recommandations et modèles très faciles d'utilisation sont également disponibles sur le site du Conseil national de l'Ordre des médecins 76 ( * ) .
À cet égard, les représentants des médecins auditionnés par les rapporteures ont indiqué que la documentation produite par la HAS et par l'Ordre des médecins sur les situations de maltraitance sur mineurs permettait de sensibiliser les médecins aux règles applicables et à la conduite à tenir, même si elle pourrait sans doute encore être complétée et mieux adaptée aux situations concrètes qui se présentent aux professionnels de santé. Il convient de veiller à ce que cette documentation soit régulièrement diffusée auprès des professionnels concernés.
Les échanges entre professionnels, de manière pluridisciplinaire, sont également à développer . Les responsables de la CRIP de Paris, auditionnés par les rapporteures, ont indiqué que des rencontres étaient régulièrement organisées dans certains établissements hospitaliers à Paris entre professionnels de santé, de la protection de l'enfance et de la justice, afin d'échanger sur les pratiques professionnelles et les procédures à suivre en matière d'enfance en danger. Ces échanges pluridisciplinaires sont à développer sur l'ensemble du territoire afin de sensibiliser les professionnels et de faciliter les signalements.
|
Proposition n° 5 : Renforcer la diffusion de bonnes pratiques et favoriser les échanges pluridisciplinaires entre les professionnels pour les sensibiliser davantage à la détection et au traitement des situations de maltraitance . |
3. Favoriser une approche collégiale
Enfin, pour ne pas laisser un professionnel seul face au dilemme éthique que peut constituer la suspicion de maltraitances et son signalement, il convient de mieux identifier sur le territoire les médecins formés à ces situations , sur lesquels pourraient s'appuyer les professionnels de santé, les travailleurs sociaux, et plus largement tout professionnel confronté à ces situations, en cas de doute sur un cas particulier.
La possibilité, pour des professionnels isolés, de pouvoir s'appuyer sur d'autres professionnels habitués aux situations de maltraitance est une préconisation qui a été formulée à plusieurs reprises lors des auditions conduites par les rapporteures, afin d'accompagner les professionnels et de faciliter les signalements. Les coordonnées de ces professionnels référents, qui pourraient être des médecins référents en protection de l'enfance 77 ( * ) et des médecins hospitaliers spécialistes en pédiatrie, pédopsychiatrie et pédiatrie médico-légale, pourraient être communiquées par les ordres professionnels au niveau départemental afin qu'ils puissent être sollicités en cas de doute.
À cet égard, il est nécessaire que soit appliquée sur tout le territoire la loi du 14 mars 2016 qui a prévu la désignation par chaque conseil départemental d'un médecin référent en protection de l'enfance. Comme l'indique le Défenseur des droits 78 ( * ) , il est en effet regrettable que cette disposition soit mise en oeuvre de manière inégale sur le territoire.
|
Proposition n° 6 : Inciter les professionnels à consulter des médecins référents, experts en protection de l'enfance, en cas de doute sur une situation de maltraitance . |
EXAMEN DU RAPPORT
PAR LA
MISSION D'INFORMATION
___________
Réunies le mercredi 5 février 2020, les commissions des lois et des affaires sociales ont procédé à l'examen du rapport d'information de Mmes Maryse Carrère, Catherine Deroche, Marie Mercier et Michelle Meunier, sur l'obligation de signalement par les professionnels astreints à un secret des violences commises sur les mineurs.
M. Alain Milon , président de la commission des affaires sociales . - Nous accueillons maintenant nos collègues de la commission des lois pour une réunion commune pour la présentation du rapport d'information de Mmes Maryse Carrère, Catherine Deroche, Marie Mercier et Michelle Meunier sur l'obligation de signalement par les professionnels astreints à un secret des violences commises sur les mineurs.
M. Philippe Bas , président de la commission des lois . - Mes chers collègues, comme vous le savez, je me suis beaucoup investi, lorsque j'étais ministre, dans la loi de 2007 réformant la protection de l'enfance, et je suis particulièrement sensible aux questions liées à la maltraitance des enfants. Il était important que nos deux commissions mènent ce travail en commun.
Mme Catherine Deroche , rapporteure . - Je commencerai mon intervention, en vous rappelant en quelques mots le contexte dans lequel nous avons mené nos travaux. Le rapport d'information que nous allons vous présenter s'inscrit dans le prolongement de la mission commune d'information sur les infractions sexuelles sur mineurs commises par des adultes dans le cadre de leur métier ou de leurs fonctions, que j'ai eu l'honneur de présider. La mission, qui a rendu ses conclusions le 29 mai 2019, avait estimé nécessaire d'approfondir la réflexion sur l'articulation entre secret professionnel et signalement des violences sur mineurs, faute notamment d'avoir entendu les représentants des professions concernées.
Nos commissions ont donc autorisé la constitution d'un groupe de travail qui s'est intéressé à trois catégories de professionnels : les professionnels de santé, les travailleurs sociaux et les ministres du culte. Nous avons procédé à une quinzaine d'auditions afin d'entendre des universitaires, les représentants des ordres professionnels, des syndicats et associations de médecins et de travailleurs sociaux, des directions d'administration centrale, ainsi que des représentants des cultes.
Avant d'examiner l'articulation entre procédures de signalement et secret professionnel, je crois utile de rappeler les contours du secret auxquels sont astreints ces professionnels.
Le secret trouve sa justification dans la nécessaire relation de confiance qui doit se nouer avec certains professionnels : on doit pouvoir communiquer à un médecin ou à un travailleur social des informations sur sa vie privée sans crainte qu'elles ne soient divulguées ; à défaut, il existe un risque évident que des informations soient dissimulées et que la qualité du travail réalisé s'en ressente.
Au-delà des informations confiées, le secret professionnel concerne tous les faits et informations qui peuvent être compris ou constatés par le professionnel.
Il n'existe pas de liste énumérant les professions astreintes au secret. Comme le prévoit l'article 226-13 du code pénal, l'application du secret à un professionnel peut être rattachée directement à sa profession, lorsqu'une règle spécifique lui impose de le respecter, mais aussi à son état, à sa fonction ou à l'exercice d'une mission temporaire.
Les professionnels de santé sont tenus au secret en vertu de leurs codes de déontologie, qui sont repris dans la partie réglementaire du code de la santé publique. Le secret médical, assimilé à un secret professionnel par la loi, figure dans le serment d'Hippocrate que je cite : « Admis dans l'intimité des personnes, je tairai les secrets qui me seront confiés. Reçu à l'intérieur des maisons, je respecterai les secrets des foyers. » Il est reconnu comme un secret absolu par la jurisprudence de la Cour de cassation. Le code de déontologie des médecins précise que « le secret couvre tout ce qui est venu à la connaissance du médecin dans l'exercice de sa profession, c'est-à-dire non seulement ce qui lui a été confié, mais aussi ce qu'il a vu, entendu ou compris ».
En ce qui concerne les travailleurs sociaux, les règles entourant le secret sont variables, selon leur métier et le poste occupé, et parfois complexes à appréhender.
Si les assistantes sociales sont astreintes au secret à raison de leur profession, ce n'est pas le cas des éducateurs spécialisés qui y sont parfois soumis au titre de la fonction qu'ils exercent. Des dispositions législatives spécifiques soumettent au secret les professionnels exerçant certaines fonctions au contact des mineurs, en particulier lorsqu'ils participent aux missions du service de l'aide sociale à l'enfance (ASE), du service départemental de protection maternelle et infantile (PMI) ou du service national d'accueil téléphonique pour l'enfance en danger - le numéro d'appel 119. Une disposition d'ordre général du code de la santé publique prévoit enfin que toute personne prise en charge par un professionnel du secteur social ou médico-social ou par un établissement ou service social ou médico-social a droit au respect de sa vie privée et au secret des informations le concernant.
Enfin, concernant les ministres du culte, la Cour de cassation admet depuis deux siècles qu'ils sont dépositaires d'un secret professionnel. La raison d'être de ce secret est de leur permettre de se prévaloir d'une véritable confidentialité afin que leurs fidèles s'expriment sans encourir le risque d'une divulgation. Cette reconnaissance du secret professionnel pour les ministres du culte a été formalisée par une circulaire du 11 août 2004.
Dans la religion catholique, une place particulière est réservée au secret de la confession. La jurisprudence inclut dans le périmètre du secret professionnel les informations recueillies pendant la confession, mais aussi plus largement celles communiquées aux ministres des cultes dans l'exercice de leur ministère.
Je précise qu'en droit canon le secret de la confession est un secret absolu qui ne souffre pas d'exception : dans le cadre sacramentel, le pénitent ne s'adresse pas au prêtre, mais directement à Dieu. Comme nous l'a expliqué le président de la Conférence des évêques de France, le prêtre ne doit donc pas considérer que la confidence lui est personnellement adressée ni conserver la mémoire de ce qu'il a entendu, ce qui lui interdit en toute circonstance de la révéler.
Mme Maryse Carrère , rapporteure . - Je vais maintenant vous présenter les règles juridiques qui s'imposent aux professionnels dépositaires d'un secret en ce qui concerne le signalement des mauvais traitements ou des négligences dont peuvent être victimes les mineurs.
Ces règles, assez complexes, sont dispersées entre le code pénal, le code de l'action sociale et des familles et le code de la santé publique. Je vais vous les résumer, en insistant sur les grands principes.
En premier lieu, il convient de rappeler que les obligations de signalement prévues par le code pénal ne s'appliquent pas à ces professionnels. L'article 434-3 du code pénal punit d'une peine d'emprisonnement les personnes qui ne signalent pas aux autorités administratives ou judiciaires les privations, les mauvais traitements et les agressions ou atteintes sexuelles infligés à un mineur dont elles ont connaissance. Mais cet article exclut expressément de son champ d'application les professionnels astreints au secret.
Si ces professionnels n'ont donc pas l'obligation de signaler, ils ont la faculté de le faire dans le cadre de ce qu'il est convenu d'appeler une « option de conscience ». L'article 226-14 du code pénal les autorise à signaler les privations et sévices infligés aux mineurs, même s'ils doivent pour cela révéler une information normalement couverte par le secret. Il appartient à chaque professionnel de décider en conscience s'il convient, dans l'intérêt de la victime, de garder le silence ou de révéler les faits dont il a connaissance.
Le professionnel qui procède à un signalement qui se révèlerait finalement infondé n'encourt aucune sanction, sauf s'il est établi qu'il n'a pas agi de bonne foi. Ce régime protecteur est issu de l'adoption en 2015 de la proposition de loi de notre collègue Colette Giudicelli. L'objectif est d'encourager les professionnels à parler dès qu'ils ont un doute. Il appartiendra ensuite à l'autorité administrative ou judiciaire de mener les investigations qui permettront d'établir la réalité des faits.
Par autorité administrative, il faut entendre les cellules de recueil des informations préoccupantes (CRIP), dont chaque département s'est doté en application de la loi du 5 mars 2007 réformant la protection de l'enfance, loi qui avait été portée par notre collègue Philippe Bas, lorsqu'il était ministre chargé de la famille. La CRIP évalue les situations de mineurs en danger afin d'engager des actions de protection de l'enfance.
Par autorité judiciaire, il faut entendre bien sûr le procureur de la République, qui peut être saisi 24 heures sur 24 et qui peut décider d'engager des poursuites et d'ouvrir une enquête au vu des éléments qui lui sont transmis. Je précise que l'évaluation de la CRIP peut déboucher, le cas échéant, sur un signalement au parquet.
En pratique, les professionnels que nous avons entendus ont indiqué qu'ils privilégiaient un signalement au parquet dans les affaires qui leur paraissent présenter un caractère d'urgence. Dans les affaires plus ambiguës, ils préfèrent adresser une information préoccupante à la CRIP afin qu'un travail d'évaluation soit mené par les travailleurs sociaux.
Les dispositions du code pénal que je viens de présenter sont cohérentes avec celles qui figurent dans le code de la santé publique. Son article R. 4217-44 prévoit que lorsqu'un mineur est victime de sévices, le médecin « alerte les autorités judiciaires ou administratives, sauf circonstances particulières qu'il apprécie en conscience ».
Dans certaines hypothèses toutefois, les professionnels tenus au secret ont l'obligation de signaler les faits de violence dont ils ont connaissance.
Ils ont d'abord, comme tout citoyen, l'obligation d'intervenir dans les situations qui relèvent de la non-assistance à personne en danger, c'est-à-dire en cas de danger grave et imminent pour l'enfant, ou lorsqu'ils ont la possibilité d'empêcher, sans courir de risque, un crime ou un délit contre l'intégrité corporelle de la personne. Dans ces hypothèses, le professionnel ne peut se retrancher derrière le secret professionnel pour justifier son inaction. Toutefois, son intervention ne prendra pas nécessairement la forme d'un signalement, si d'autres modalités compatibles avec la protection du mineur sont envisageables.
Ensuite, les professionnels qui ont le statut de fonctionnaire, je pense par exemple aux médecins hospitaliers ou aux médecins de PMI, sont soumis à l'article 40 du code de procédure pénale, qui leur impose de signaler au procureur les crimes et les délits dont ils ont connaissance. Cette obligation n'est cependant assortie d'aucune sanction, ce qui en limite la portée.
Enfin, le code de l'action sociale et des familles impose aux personnes qui mettent en oeuvre la politique de protection de l'enfance, notamment à celles qui participent aux missions de l'aide sociale à l'enfance, de transmettre sans délai au président du conseil départemental les informations nécessaires pour déterminer les mesures dont les mineurs peuvent bénéficier.
Au total, les hypothèses dans lesquelles un professionnel tenu au secret est obligé de signaler sont assez nombreuses. La règle de principe n'en reste pas moins celle de l'option de conscience, qui place parfois les professionnels face à de véritables dilemmes éthiques.
Arrivée au terme de ma présentation, je vais céder la parole à notre collègue Michelle Meunier, qui va vous exposer les arguments qui peuvent être avancés en faveur de l'institution d'une obligation de signalement.
Mme Michelle Meunier , rapporteure . - Nous nous sommes efforcées, à la lumière de nos auditions, de répertorier les arguments qui plaident en faveur de l'instauration d'une obligation de signalement qui s'imposerait à tous les professionnels dépositaires d'un secret.
Je vais vous les présenter et vous expliquer quelles conclusions j'en tire à titre personnel. Mes collègues ont accepté que notre rapport d'information fasse une place à cette position personnelle bien qu'elle diverge de la position majoritaire qu'elles vont vous présenter dans quelques minutes.
Pour commencer, j'aimerais rappeler que le débat autour de l'obligation de signalement n'est pas nouveau. En 2015, notre collègue Colette Giudicelli avait déposé une proposition de loi visant à obliger les médecins à signaler au procureur de la République les constatations qui leur permettaient de présumer que des violences physiques, sexuelles ou psychologiques avaient été infligées à un mineur. Puis en 2018, à l'occasion du débat sur le projet de loi renforçant la lutte contre les violences sexuelles et sexistes, le Sénat avait examiné plusieurs amendements instaurant une obligation de signalement à la charge des médecins.
Nous avons entendu au cours de nos travaux les docteurs Catherine Bonnet et Jean-Louis Chabernaud, qui militent depuis de longues années en faveur de l'obligation de signalement. Ils nous ont présenté avec conviction les raisons qui les conduisent à défendre cette position. Ils estiment que le fait de poser dans la loi une règle claire augmenterait le nombre de signalements, ce qui permettrait de mieux protéger les enfants victimes, en rendant possible une intervention plus précoce et plus systématique des services sociaux ou de l'autorité judiciaire.
Les professionnels sont souvent confrontés au doute : ils suspectent que l'enfant est victime de mauvais traitements ou de négligences, mais sans en avoir la certitude, ce qui peut légitimement les faire hésiter à signaler. Une obligation légale ferait pencher la balance du côté de la victime, en partant du principe qu'il vaut mieux procéder à un signalement, qui se révèlera finalement infondé après enquête, plutôt que de prendre le risque de ne pas porter secours à un enfant victime.
Les mineurs, particulièrement les jeunes enfants, ont rarement la possibilité de dénoncer par eux-mêmes les violences qu'ils subissent. C'est la raison pour laquelle il est essentiel que les adultes autour d'eux assument ce rôle protecteur et que la loi leur rappelle clairement leurs obligations en la matière.
J'ajoute que l'instauration d'une obligation de signalement simplifierait les règles en vigueur. Nos auditions ont montré que la distinction entre les situations qui relèvent de la non-assistance à personne en danger et celles qui relèvent de l'option de conscience n'est pas toujours facile à percevoir pour les professionnels. Poser le principe selon lequel toutes les situations de danger pour l'enfant devraient être portées à la connaissance des autorités administratives ou judiciaires épargnerait aux professionnels beaucoup d'interrogations et d'hésitations qui retardent la mise en place de mesures de protection.
Les partisans de l'obligation de signalement mettent en avant les résultats obtenus aux États-Unis, au Canada et en Australie depuis qu'une obligation de signalement y a été instaurée. Aux États-Unis, cette obligation est ancienne, puisqu'elle remonte aux années 1960, avec cependant une grande variété de règles applicables dans la mesure où elles sont définies au niveau de chaque État fédéré.
Tous les États américains, néanmoins, imposent le signalement, sous peine de sanction, aux professionnels au contact des mineurs : professionnels de santé, travailleurs sociaux, enseignants, policiers, etc. Certains étendent cette obligation aux ministres du culte. D'autres États sont allés plus loin, en édictant une obligation générale de signalement : les membres de la famille, les amis, les voisins sont alors tenus de signaler au même titre que les professionnels.
Le débat se poursuit aux États-Unis où cette politique ne fait pas l'unanimité. Toutefois, les données statistiques disponibles suggèrent que la mise en place d'une obligation entraîne effectivement une augmentation du nombre de signalements. Une étude réalisée en 2009 a indiqué que le nombre de signalements était quatre fois plus élevé aux États-Unis et au Canada qu'il ne l'était en Angleterre, où l'obligation de signalement est absente.
Bien sûr, le risque existe que certains de ces signalements se révèlent infondés et que leur multiplication encombre les services de protection de l'enfance au point de les empêcher de s'occuper correctement des mineurs qui ont véritablement besoin d'être aidés.
Les études réalisées en Amérique du Nord montrent cependant que les signalements infondés sont moins nombreux, lorsqu'ils émanent de professionnels que lorsqu'ils émanent de non-professionnels, ce qui n'est guère surprenant. Un médecin par exemple est mieux armé, du fait de sa formation, pour détecter des signes de maltraitance que ne l'est un citoyen dépourvu de connaissances médicales. J'estime par ailleurs qu'il est de la responsabilité des pouvoirs publics de doter les services de protection de l'enfance et les services judiciaires des moyens suffisants pour faire face dans des conditions satisfaisantes à l'afflux des signalements.
Ces arguments m'ont conduit à préconiser, à titre personnel, la mise en place d'une obligation de signalement à la charge des professionnels dépositaires d'un secret. Ils ne devraient plus, à mon sens, avoir la faculté de signaler, mais être tenus de le faire, sans pouvoir se retrancher derrière le secret professionnel.
La mise en place d'une telle obligation, à laquelle certains ordres professionnels ont déjà réfléchi, ne devrait pas être perçue comme une marque de défiance : la plupart des professionnels procèdent déjà à des signalements en l'absence de toute contrainte légale. L'objectif serait simplement de conforter leur position, en leur donnant un point d'appui législatif, de clarifier les attentes de la société à leur égard et de rappeler à tous les adultes qui maltraitent des mineurs la force de l'interdit. Cette mesure s'inscrirait dans le mouvement actuel de libération de la parole qui est l'une des clés d'une lutte efficace contre les violences.
Je vais maintenant céder la parole à notre collègue Marie Mercier, qui va vous présenter les raisons ayant cependant conduit la majorité de mes collègues rapporteures à ne pas retenir l'idée d'une obligation de signalement.
Mme Marie Mercier , rapporteur . - La très grande majorité des représentants de professionnels que nous avons auditionnés nous ont fait part de leurs réserves quant à l'opportunité d'instituer une obligation de signalement, du fait des risques qui s'attacheraient à un affaiblissement de ce secret.
Le secret professionnel protège le patient. Il lui permet de se livrer, d'exposer sa vie privée, et il permet à la société d'avoir confiance en l'institution soumise à ce secret. Les dérogations au secret professionnel doivent donc être limitées et justifiées par un motif d'intérêt général suffisant pour ne pas affaiblir les institutions concernées et les professionnels qui y exercent. Si les individus n'ont plus la certitude que la confidentialité est respectée, ils risquent de ne plus se confier. Or il ne saurait y avoir de médecine sans confiance ou sans confidence ; et la confiance et la confidence impliquent le secret professionnel.
Dans le champ médical, la plupart des associations et des syndicats ont pointé le risque d'affaiblir l'alliance thérapeutique construite avec le patient et son entourage : dans certains cas, une obligation de signalement pourrait conduire les familles maltraitantes à ne plus emmener leur enfant chez le médecin, par crainte de faire l'objet d'un signalement. Selon une étude américaine réalisée en 1995 sur des patients suivis pour troubles mentaux, le fait d'effectuer un signalement entraîne une interruption du traitement dans environ 25 % des cas, ce qui n'est pas négligeable.
L'obligation de signalement ne ferait pas disparaître le dilemme éthique qui se pose au professionnel en pareil cas. Elle ne ferait que déplacer son questionnement : le professionnel n'examinerait plus l'opportunité de signaler, puisque la loi lui imposerait la conduite à tenir ; mais demeurerait pour lui la difficulté de poser un diagnostic. Compte tenu des bouleversements, et même des ravages, qu'un signalement peut entraîner dans la vie d'une famille, le professionnel continuera de se demander si les indices qu'il a repérés justifient ou non de signaler. C'est généralement la difficulté de poser le bon diagnostic qui fait hésiter les professionnels, et non les considérations juridiques.
Toutefois, la crainte d'être sanctionné pour défaut de signalement pourrait conduire certains professionnels à se montrer moins rigoureux dans leur processus d'évaluation. L'instauration d'une obligation pourrait inciter certains d'entre eux à précipiter et à systématiser leurs signalements afin de se mettre à l'abri de tout risque de condamnation, ce qui pourrait nuire à la qualité de l'information transmise aux autorités. C'est le principal effet indésirable qui pourrait résulter d'une obligation : une moindre qualité des signalements et une dilution des cas les plus graves dans un ensemble de situations à traiter par les autorités compétentes. Même si ce risque paraît limité, compte tenu de la responsabilité et de la rigueur des professionnels, cette crainte est évoquée par les personnes que nous avons rencontrées.
Le signalement doit résulter d'un processus rigoureux de détection et d'évaluation de la situation de l'enfant, qui peut exiger de garder le silence pendant un temps. La difficulté est bien là : lever le doute pour savoir s'il s'agit ou non d'une maltraitance.
Plusieurs associations de médecins ont estimé que ce processus devait être appréhendé comme un véritable diagnostic médical, nécessitant parfois de recueillir l'avis d'autres professionnels. Il est fréquent que le médecin de ville, suspectant que l'enfant est victime de violences intrafamiliales, demande une hospitalisation, éventuellement en prétextant du besoin d'examens complémentaires, afin de confirmer ses suspicions grâce à des équipes médicales mieux formées à la détection de la maltraitance.
Le cadre actuel, qui autorise la préservation du secret professionnel dans certains cas complexes, parfois jusqu'à pouvoir lever des doutes sur une situation, permet ainsi aux professionnels d'agir de la façon la plus adaptée à la santé et à la sécurité du mineur.
Une majorité d'entre nous - Catherine Deroche, Maryse Carrère et moi-même - considère donc que l'absence d'obligation ne constitue pas un obstacle au signalement. Dès lors, au regard des risques que je viens d'évoquer, nous privilégions le maintien du cadre législatif actuel, qui semble équilibré pour articuler le secret et les procédures de signalement.
Néanmoins, nous nous rejoignons toutes les quatre sur le fait que les règles de droit pénal, qu'elles posent une obligation de signaler ou non, ne sont pas suffisantes pour encourager les signalements. Différentes mesures pourraient être mises en oeuvre sans délai pour favoriser les signalements par les professionnels et accompagner ces derniers.
Tout d'abord, il est souhaitable d'approfondir notre connaissance des informations préoccupantes et des signalements transmis aux CRIP et aux parquets, en agrégeant les données disponibles au niveau national et en les précisant, sous la responsabilité de l'Observatoire national de la protection de l'enfance (ONPE). Ce sujet a donné lieu à des travaux de recherche aux États-Unis ; mais il a été trop peu étudié en France, ce qui nous prive d'éléments d'appréciation objectifs.
Ensuite, la formation initiale et continue des professionnels au contact des mineurs, en particulier les professionnels de santé et les travailleurs sociaux, devrait être renforcée afin de comporter des modules plus complets dédiés aux violences sur mineurs aux règles encadrant les procédures de signalement et le secret professionnel.
La sensibilisation tout au long de la carrière aux situations d'enfance en danger est elle aussi essentielle. Elle passe avant tout par un renforcement de la diffusion de bonnes pratiques, comme le fait la Haute Autorité de santé (HAS), grâce à des supports adaptés aux situations concrètes rencontrées par les professionnels.
Les échanges entre professionnels sont également à développer, à l'image des rencontres régulièrement organisées dans certains établissements hospitaliers parisiens entre professionnels de santé, de la protection de l'enfance et de la justice, afin d'échanger sur les pratiques et les procédures à suivre en faveur de l'enfance en danger. Ces échanges pluridisciplinaires sont à développer sur l'ensemble du territoire pour faciliter les signalements.
Enfin, pour ne pas laisser un professionnel seul face à ses doutes, il convient de mieux identifier sur le territoire les médecins spécialistes susceptibles d'aider les professionnels de santé, les travailleurs sociaux, et, plus largement, les professionnels confrontés à ces situations. Les coordonnées de ces personnes ressources, qui pourraient être les médecins référents en protection de l'enfance et les médecins hospitaliers spécialistes en pédiatrie, pédopsychiatrie et pédiatrie médico-légale, pourraient être communiquées par les ordres professionnels à l'échelle départementale : ainsi, les intéressés pourraient être facilement sollicités.
Nonobstant le maintien du cadre législatif actuel, que nous préconisons, nous proposons donc dès à présent un ensemble d'actions concrètes afin de favoriser, sur le terrain, les signalements destinés à mieux protéger les plus vulnérables d'entre nous, à savoir les enfants. C'est notre préoccupation à toutes quatre. Certes, il existe une obligation de secret ; mais il y a, avant tout, une obligation de secours.
M. Michel Forissier . - L'obligation de signalement ne relève pas, à mon sens, de mesures législatives ou réglementaires. Le cadre à privilégier est la formation professionnelle des intervenants, dans tous les domaines.
Tout d'abord, je pense à la formation initiale. Les professionnels doivent être au fait des règles de confidentialité s'appliquant au métier auquel ils se destinent ; je pense notamment aux assistantes maternelles, dont les relais emploient de plus en plus souvent des psychologues et assurent l'accompagnement nécessaire. Bien des situations posent des dilemmes : un signalement n'est pas sans conséquence. Il peut même marquer à vie la personne qui en a fait l'objet.
Ensuite, je pense aux plans de formation continue. À cet égard, il s'agit, pour l'employeur, d'un enjeu de ressources humaines.
M. Philippe Bas , président de la commission des lois . - Nos quatre rapporteures se sont penchées sur une question complexe concernant un grand nombre de professions ne disposant pas des mêmes informations. La tâche était d'autant plus difficile qu'il s'agit là de combiner des législations distinctes.
Quelle que soit sa profession, une personne rencontrant sur sa route un crime ou un délit doit en informer le ministère public ; en outre, quand un danger grave et imminent se présente, il ne peut pas le taire ; enfin, la question du doute est absolument essentielle. Le professionnel est alors renvoyé à sa propre responsabilité, qu'il lui est bien difficile d'exercer.
C'est pourquoi la loi de 2007 précise qu'en cas de doute il faut se tourner vers la CRIP, que tous les départements ont dû mettre en place. Cette instance composée de professionnels a pour mission de centraliser les informations en faisant appel à d'autres professionnels, eux aussi soumis au secret.
À cet égard, on est bien dans un espace interstitiel permettant à l'information de circuler. En définitive, soit l'on saisit la justice, dans les cas les plus graves, soit l'on provoque l'accompagnement par les services sociaux.
Au fond, le plus urgent semble de rendre ce dispositif efficace. Des différences de vues se font jour entre les rapporteures ; mais, même si l'on choisit de légiférer, il faudra bien tenir compte des dispositions existantes.
Mme Brigitte Lherbier . - J'ai déposé l'an dernier une proposition de loi portant sur ce sujet précis, qui m'intéresse particulièrement. Au cours de ma carrière, j'ai été confrontée plusieurs fois à des cas de violences ou de maltraitances non signalées, alors que, de toute évidence, des professionnels en avaient eu connaissance. De telles expériences vous meurtrissent forcément ; pour ma part, elles me poursuivront toute ma vie.
La CRIP me semble tout à fait adaptée pour recenser, dans le cadre du secret partagé, un certain nombre de doutes et de témoignages médicaux, sociaux, ou venant de l'éducation nationale.
Madame Mercier, pourquoi le médecin serait-il dispensé de se joindre à cette équipe départementale ? J'entends bien l'argument de la confiance : le médecin de famille peut se charger de trouver une solution. Mais les médecins de ville ne connaissent pas tous leurs patients : ils ne voient même certains d'entre eux qu'une seule fois. Tous les praticiens doivent avoir la CRIP comme interlocuteur.
Mme Michelle Gréaume . - J'ai travaillé plusieurs années dans un centre communal d'action sociale (CCAS), et j'y ai rencontré des enfants et des familles pour lesquels la communication avec les différents acteurs - médecins, éducateurs, tutelles, curatelles, écoles et CCAS eux-mêmes - était difficile.
Dans les centres de loisirs ou dans les garderies, les agents communaux peuvent se heurter à diverses situations, dont ils font part aux assistants sociaux du département. Mais, ensuite, ils n'ont pas forcément de retour, ce qui leur inspire de la frustration.
Il est donc nécessaire de prévoir des formations spécifiques et de dresser la liste exhaustive des acteurs susceptibles de se rencontrer pour partager les informations dont ils disposent.
M. Jean-Luc Fichet . - La position de Marie Mercier me paraît intéressante. Il est en effet très important de conserver le secret : cela permet de garder la confiance des patients et de les amener à se confier. La notion d'étanchéité est donc primordiale. Dans le même temps, autoriser le médecin à faire des signalements peut aussi être un argument pour inciter à consulter : le patient utilise en quelque sorte un tiers pour autoriser un signalement qu'il ne peut pas faire lui-même.
Dans la hiérarchie de la confidentialité des secrets, je ne sais quelle priorité il faut donner, mais autoriser les signalements permet de protéger les enfants et les personnes menacées.
M. Bernard Bonne . - Il est intéressant que ce rapport d'information propose les deux points de vue, le pour et le contre. Selon moi, il ne faut surtout pas légiférer. Le secret professionnel est très différent selon qu'il concerne un prêtre dans le cadre d'une confession ou un médecin. Le médecin est confronté à des parents qui amènent un enfant sans dire que celui-ci a subi des maltraitances : c'est donc au médecin de voir s'il y a un risque de cette nature.
En revanche, le médecin doit avoir une obligation de moyens, c'est-à-dire tout faire pour que soit éventuellement recherchée la responsabilité des parents ou d'autres adultes. C'est pourquoi l'obligation de faire examiner l'enfant par des spécialistes à l'hôpital ou de le conduire dans des milieux spécialisés est beaucoup plus importante que l'obligation faite au médecin de dénoncer un acte particulier. Celui-ci doit avoir les moyens de le faire, mais il ne faut pas l'obliger à le faire, car les conséquences peuvent être dramatiques pour lui-même, pour l'enfant et pour les parents.
M. Thani Mohamed Soilihi . - Je souligne à mon tour la qualité de ce rapport d'information. Sur tous les sujets, et encore plus lorsqu'ils sont sensibles, les représentants des outre-mer se demandent quelle place sera réservée aux outre-mer dans les préconisations et les mesures à prendre.
Récemment, une ancienne ministre a provoqué l'émoi en outre-mer en évoquant le sort qui aurait été réservé à une époque à d'anciens professeurs pédophiles, discrètement mutés dans les territoires ultramarins. Sans m'appesantir sur ces propos qui ont été démentis par le ministre actuel de l'éducation nationale, j'aurais manqué à mes devoirs en ne les mentionnant pas.
Dans le travail de la mission commune d'information, une attention particulière a-t-elle été accordée aux outre-mer ? Si ce n'est pas le cas, il n'est pas trop tard pour bien faire. L'éloignement n'est pas que géographique, malheureusement : ces territoires sont spécifiques.
Mme Laurence Rossignol . - Le travail qui a été accompli va nous être utile assez rapidement. La proposition de loi visant à protéger les victimes de violences conjugales, qui sera prochainement examinée au Sénat, contient un article sur le secret médical pour les femmes victimes de violences.
Après avoir annoncé qu'il allait créer une obligation pour les médecins de dénoncer les violences constatées dans leur cabinet, le Gouvernement a finalement rédigé un article levant l'infraction au secret médical, sans que le médecin doive obligatoirement recueillir le consentement de la victime. Nous aurons certainement un débat sur ce sujet.
Le raisonnement de Marie Mercier me semble imparable quand il s'agit de victimes majeures. Je suis plus perplexe quand il s'agit de victimes mineures. Je ne crois pas que les parents cesseraient d'emmener leur enfant chez le médecin, si la levée du secret médical était décidée. Il n'est qu'à voir le comportement des parents de la petite Marina : ils allaient beaucoup chez le médecin et conduisaient même l'enfant aux urgences, alors même que la capacité de signalement est plus grande à l'hôpital qu'en ville.
Je pense que les médecins ont peur de cette obligation, car son non-respect engagerait leur responsabilité. Reste que cette obligation de signalement serait très utile pour protéger les enfants. Je sais que la question est délicate, car, en France, on confond signalement et délation. Le poids de l'histoire, sans doute.
Je suis choquée que le secret de la confession protège la connaissance d'infractions criminelles. On pourrait sans doute dissocier la confession des auteurs de celle des victimes. L'Église catholique est ainsi faite que même les victimes se sentent coupables et confessent être victimes ; elles viennent d'ailleurs chercher l'absolution à ce titre. Le secret de la confession des victimes est totalement inacceptable : lorsqu'une victime, enfant ou une fois devenue adulte, se confesse et confie qu'elle a été victime, elle appelle au secours et elle s'adresse à quelqu'un qu'elle pense capable de l'aider. Il faut que cela se traduise en actes.
Mme Catherine Deroche , rapporteure . - Je commencerai par répondre à la question sur le secret de la confession. Si les auteurs de telles infractions viennent rarement se confesser, les victimes peuvent, elles, parler. Dès qu'il n'est plus question de leur activité sacerdotale, les prêtres ne sont pas tenus au secret.
Le pape a par ailleurs récemment levé le secret pontifical concernant les violences sexuelles sur mineurs. Le cadre est donc restreint à celui de la confession. Selon le président de la Conférence des évêques de France que nous avons auditionné, les ministres du culte incitent désormais les mineurs à appeler le 119 et à parler en dehors du confessionnal. Le tribunal correctionnel de Caen a en outre écarté la notion de secret en cas d'enquête.
Sur le secret médical, j'étais au départ plutôt favorable à une obligation de signalement. Le rapport d'information montre que, dans de nombreuses situations, cette obligation existe même pour les professionnels astreints au secret. La loi Giudicelli protège d'ailleurs les professionnels de santé : ils ne peuvent plus être condamnés s'ils lèvent le secret et opèrent un signalement, même s'il arrive encore parfois qu'ils soient poursuivis.
La difficulté se pose lorsqu'il y a doute, notamment lorsqu'il s'agit de violences intrafamiliales, d'autant que les signes cliniques et objectifs disparaissent vite. Lorsque ces cas surviennent, les médecins se retrouvent seuls. Souvent, ils ne connaissent pas la loi Giudicelli, qui les protège. De ce point de vue, les fiches pratiques établies par la Haute Autorité de santé sont intéressantes et il est utile que les médecins puissent se tourner vers un médecin référent dans leur département, quand celui-ci existe, afin de partager ce doute et savoir quelle conduite tenir.
Mme Michelle Meunier , rapporteure . - Ce sujet complexe fait suite à une mission commune d'information sur la pédocriminalité, qui a montré qu'il fallait poursuivre la réflexion sur le secret professionnel. On le voit bien, sur ces questions, les réponses ne sont pas binaires.
Pour ma part, j'ai choisi comme axe unique la protection de l'enfant, qui est le plus vulnérable et, surtout, la victime. On sait qu'une fois adultes ces victimes relatent souvent que le médecin qui les a vues n'a pas compris ou n'a pas vu, ce qui peut avoir des conséquences très graves.
Sur ce sujet, comme l'a souligné Catherine Deroche, on ne part pas de rien. Le Sénat a déjà voté des amendements visant à rendre possible l'obligation de signalement. Je ne crois pas qu'en légiférant on déresponsabiliserait les professionnels, qui sont formés et qui ont encore besoin de formation et d'informations sur les violences de tous genres, qu'elles touchent les enfants ou les adultes. Nous aurons l'occasion d'en reparler.
Monsieur Mohamed Soilihi, dans le premier travail que nous avons accompli sur la pédocriminalité dans les institutions, l'éducation nationale a reconnu qu'elle avait déplacé les personnels. Les territoires ultramarins n'ont pas été explicitement nommés, mais, personnellement, je sais que cela a pu exister.
Mme Maryse Carrère , rapporteure . - Je réponds à notre collègue Thani Mohamed Soilihi : les règles sont identiques dans l'hexagone et outre-mer et nous n'avons eu aucun signalement spécifique à cet égard. Il est néanmoins vrai que les médecins y sont plus isolés, ce qui rend davantage nécessaire le recours à des médecins ressource et de mettre l'accent sur la formation en cours de carrière.
Mme Marie Mercier , rapporteur . - Je précise que la proposition de loi de nos collègues députés Guillaume Gouffier-Cha et Bérangère Couillard propose de s'affranchir de l'accord de la victime majeure. Au cours des auditions de leurs organisations syndicales, les médecins nous ont bien dit qu'ils procédaient aux signalements, étant entendu que seule la crainte de faire un mauvais diagnostic pouvait les arrêter. Une pédiatre me disait récemment qu'elle se sentait très seule lorsqu'elle faisait de tels signalements. C'est pourquoi il faut mettre l'accent sur l'accompagnement des médecins. D'autres personnes que nous avons auditionnées ont indiqué que l'obligation de signalement n'était peut-être pas la réponse unique et qu'il conviendrait sans doute de changer les mentalités.
Ce sujet ne sera pas clos aujourd'hui, et nous ne devons jamais perdre de vue notre obligation de secours.
Mme Florence Lassarade . - En Gironde, la cellule d'accueil d'urgences des victimes d'agressions (CAUVA) au sein du CHU de Bordeaux a permis de libérer la parole des médecins, des pédiatres et de les conforter dans leur volonté de signalement. La CAUVA est constituée d'une équipe pluridisciplinaire et est accessible très facilement à tout le monde.
La commission des lois et la commission des affaires sociales autorisent la publication du rapport d'information.
LISTE DES PERSONNES ENTENDUES
PAR LES RAPPORTEURES
___________
• Dr Catherine Bonnet , pédopsychiatre
• Bruno Py , professeur de droit
• Direction des affaires criminelles et des grâces (DACG)
Catherine Pignon , directrice des affaires criminelles et des grâces
Laëtitia Francart , magistrate, cheffe du bureau de la politique pénale générale
• Direction générale de la cohésion sociale (DGCS)
Cécile Tagliana , adjointe à la directrice générale de la cohésion sociale, cheffe de service des politiques sociales et médico-sociales
Jean-François Meira , adjoint à la sous-direction de l'enfance et de la famille
• Direction générale de l'offre de soins (DGOS)
Sylvie Moureaux-Philibert , adjointe au chef du bureau exercice, déontologie et développement professionnel continu de la sous-direction des ressources humaines du système de santé (RH2S)
• Haute Autorité de santé (HAS)
Dr Pierre Gabach , chef du service des bonnes pratiques professionnelles
Christiane Jean-Bart , cheffe du service recommandations
Géraldine Teillac-Lyssandre , cheffe de projet au service Recommandations
• Conférence nationale des procureurs de la République
Eric Maillaud , procureur de la République de Clermont-Ferrand
Eric Corbaux , procureur de la République de Pontoise
• Cellule de recueil, de traitement et d'évaluation des informations préoccupantes (CRIP) de Paris
Louis Merlin , responsable CRIP75
Anne Ozouf-Testas , médecin CRIP75
• Conseil national de l'ordre des infirmiers (Cnoi)
Patrick Chamboredon , président
• Conseil national de l'ordre des médecins (Cnom)
Dr Anne-Marie Trarieux , présidente de la section éthique et déontologie
Caroline Héron , juriste
• Conseil national de l'Ordre des pharmaciens (Cnop)
Alain Marcillac , membre du Conseil national
Maxime Georges , chargé de mission affaires publiques et internationales
• Conférence des évêques de France (CEF)
Mgr Éric de Moulins-Beaufort , archevêque de Reims, président de la CEF
• Syndicat national des pédiatres en établissement hospitalier (SNPEH)
Dr Jean-Louis Chabernaud , président
• Société française de pédiatrie médico-légale (SFPML)
Dr Martine Balençon , présidente
• Association des Psychiatres de secteur infanto-juvénile (API)
Dr Christophe Libert , président
• Syndicat National des Médecins de Protection Maternelle et Infantile (SNMPMI)
Dr Pierre Suesser , co-président
Dr Evelyne Wannepain , vice-présidente
• Association nationale des assistants de service social (ANAS)
Marc Sole , administrateur pour la Commission protection de l'enfance
Cécile Esquer, membre de la Commission protection de l'enfance
• Organisation nationale des éducateurs spécialisés (ONES)
Jean Marie Vauchez , président
• Marie-Odile Grilhot-Besnard , assistante sociale, docteure en droit, auteur de l'ouvrage « Secret professionnel et travail social »
• SML - Le syndicat des médecins libéraux
Dr Sophie Bauer , membre du conseil d'administration
• Confédération des syndicats médicaux de France (CSMF)
Dr Jean-Paul Ortiz , président
Dr Stéphane Landais , secrétaire général
• Fédération des médecins de France (FMF)
Dr Pascale Berton , présidente de la Région FMF Grand Est
Dr Geneviève Richard , FMF Ile-de-France, médecin généraliste
• Syndicat des Médecins généralistes (MG France)
Dr Jean-Claude Soulary , vice-président
• Dr Anne Lécu , philosophe, médecin en établissement pénitentiaire, auteur de l'ouvrage « Le secret médical : vie et mort »
• Conseil français du culte musulman (CFCM)
Chems-Eddine Hafiz , vice-président
• Conseil national des barreaux (CNB)
Maître Etienne Lesage , avocat, membre du Conseil national des barreaux
Maître Xavier Autain , avocat, membre du Conseil national des barreaux
Jacques Édouard Briand , directeur des affaires législatives et réglementaires
ANNEXE
EXTRAITS DES
DISPOSITIONS
LÉGISLATIVES ET RÉGLEMENTAIRES EN VIGUEUR
|
1. Articles 434-1 et 434-3 du code pénal Article 434-1. - Le fait, pour quiconque ayant connaissance d'un crime dont il est encore possible de prévenir ou de limiter les effets, ou dont les auteurs sont susceptibles de commettre de nouveaux crimes qui pourraient être empêchés, de ne pas en informer les autorités judiciaires ou administratives est puni de trois ans d'emprisonnement et de 45 000 euros d'amende. Sont exceptés des dispositions qui précèdent, sauf en ce qui concerne les crimes commis sur les mineurs : 1° Les parents en ligne directe et leurs conjoints, ainsi que les frères et soeurs et leurs conjoints, de l'auteur ou du complice du crime ; 2° Le conjoint de l'auteur ou du complice du crime, ou la personne qui vit notoirement en situation maritale avec lui. Sont également exceptées des dispositions du premier alinéa les personnes astreintes au secret dans les conditions prévues par l'article 226-13 . Article 434-3. - Le fait, pour quiconque ayant connaissance de privations, de mauvais traitements ou d'agressions ou atteintes sexuelles infligés à un mineur ou à une personne qui n'est pas en mesure de se protéger en raison de son âge, d'une maladie, d'une infirmité, d'une déficience physique ou psychique ou d'un état de grossesse, de ne pas en informer les autorités judiciaires ou administratives ou de continuer à ne pas informer ces autorités tant que ces infractions n'ont pas cessé est puni de trois ans d'emprisonnement et de 45 000 euros d'amende. Lorsque le défaut d'information concerne une infraction mentionnée au premier alinéa commise sur un mineur de quinze ans, les peines sont portées à cinq ans d'emprisonnement et 75 000 euros d'amende. Sauf lorsque la loi en dispose autrement, sont exceptées des dispositions qui précèdent les personnes astreintes au secret dans les conditions prévues par l'article 226-13 . |
2. Article 226-14 du code pénal
|
L'article 226-13 n'est pas applicable dans les cas où la loi impose ou autorise la révélation du secret. En outre, il n'est pas applicable : 1° À celui qui informe les autorités judiciaires, médicales ou administratives de privations ou de sévices, y compris lorsqu'il s'agit d'atteintes ou mutilations sexuelles, dont il a eu connaissance et qui ont été infligées à un mineur ou à une personne qui n'est pas en mesure de se protéger en raison de son âge ou de son incapacité physique ou psychique ; 2° Au médecin ou à tout autre professionnel de santé qui, avec l'accord de la victime, porte à la connaissance du procureur de la République ou de la cellule de recueil, de traitement et d'évaluation des informations préoccupantes relatives aux mineurs en danger ou qui risquent de l'être, mentionnée au deuxième alinéa de l'article L. 226-3 du code de l'action sociale et des familles, les sévices ou privations qu'il a constatés, sur le plan physique ou psychique, dans l'exercice de sa profession et qui lui permettent de présumer que des violences physiques, sexuelles ou psychiques de toute nature ont été commises . Lorsque la victime est un mineur ou une personne qui n'est pas en mesure de se protéger en raison de son âge ou de son incapacité physique ou psychique, son accord n'est pas nécessaire ; 3° Aux professionnels de la santé ou de l'action sociale qui informent le préfet et, à Paris, le préfet de police du caractère dangereux pour elles-mêmes ou pour autrui des personnes qui les consultent et dont ils savent qu'elles détiennent une arme ou qu'elles ont manifesté leur intention d'en acquérir une. Le signalement aux autorités compétentes effectué dans les conditions prévues au présent article ne peut engager la responsabilité civile, pénale ou disciplinaire de son auteur, sauf s'il est établi qu'il n'a pas agi de bonne foi . |
|
3. Les codes de déontologie des professions de santé Article R4127-44 du code de la santé publique : code de déontologie des médecins Lorsqu'un médecin discerne qu'une personne auprès de laquelle il est appelé est victime de sévices ou de privations , il doit mettre en oeuvre les moyens les plus adéquats pour la protéger en faisant preuve de prudence et de circonspection. Lorsqu'il s'agit d'un mineur ou d'une personne qui n'est pas en mesure de se protéger en raison de son âge ou de son état physique ou psychique, il alerte les autorités judiciaires ou administratives, sauf circonstances particulières qu'il apprécie en conscience . Article R4127-235 du code de la santé publique : code de déontologie des chirurgiens-dentistes Lorsqu'un chirurgien-dentiste discerne, dans le cadre de son exercice, qu'un mineur paraît être victime de sévices ou de privations, il doit, en faisant preuve de prudence et de circonspection, mettre en oeuvre les moyens les plus adéquats pour le protéger et, le cas échéant, alerter les autorités compétentes s'il s'agit d'un mineur de quinze ans, conformément aux dispositions du code pénal relatives au secret professionnel . Article R4312-18 du code de la santé publique : code de déontologie des infirmiers Lorsque l' infirmier discerne qu'une personne auprès de laquelle il est amené à intervenir est victime de sévices, de privations, de mauvais traitements ou d'atteintes sexuelles, il doit mettre en oeuvre, en faisant preuve de prudence et de circonspection, les moyens les plus adéquats pour la protéger. S'il s'agit d'un mineur ou d'une personne qui n'est pas en mesure de se protéger en raison de son âge, d'une maladie ou de son état physique ou psychique, l'infirmier doit, sauf circonstances particulières qu'il apprécie en conscience , alerter les autorités judiciaires, médicales ou administratives. Article R4321-90 du code de la santé publique : code de déontologie des masseurs-kinésithérapeutes Lorsqu'un masseur-kinésithérapeute discerne qu'une personne à laquelle il est appelé à donner des soins est victime de sévices ou de privations, il doit mettre en oeuvre les moyens les plus adéquats pour la protéger en faisant preuve de prudence et de circonspection. S'il s'agit d'un mineur de quinze ans ou d'une personne qui n'est pas en mesure de se protéger en raison de son âge ou de son état physique ou psychique, sauf circonstances particulières qu'il apprécie en conscience , il alerte les autorités judiciaires, médicales ou administratives. Article R4322-58 du code de la santé publique : code de déontologie des pédicures-podologues Lorsqu'un pédicure-podologue discerne qu'un mineur ou qu'une personne vulnérable est victime de mauvais traitements, de sévices ou de privations, il doit mettre en oeuvre les moyens les plus adéquats pour le protéger et alerter les autorités judiciaires, médicales ou administratives compétentes . 4. Article 223-6 du code pénal Quiconque pouvant empêcher par son action immédiate, sans risque pour lui ou pour les tiers, soit un crime, soit un délit contre l'intégrité corporelle de la personne s'abstient volontairement de le faire est puni de cinq ans d'emprisonnement et de 75 000 euros d'amende. Sera puni des mêmes peines quiconque s'abstient volontairement de porter à une personne en péril l'assistance que, sans risque pour lui ou pour les tiers, il pouvait lui prêter soit par son action personnelle, soit en provoquant un secours. Les peines sont portées à sept ans d'emprisonnement et 100 000 euros d'amende lorsque le crime ou le délit contre l'intégrité corporelle de la personne mentionnée au premier alinéa est commis sur un mineur de quinze ans ou lorsque la personne en péril mentionnée au deuxième alinéa est un mineur de quinze ans. |
|
5. Article 40 du code de procédure pénale Le procureur de la République reçoit les plaintes et les dénonciations et apprécie la suite à leur donner conformément aux dispositions de l'article 40-1. Toute autorité constituée, tout officier public ou fonctionnaire qui, dans l'exercice de ses fonctions, acquiert la connaissance d'un crime ou d'un délit est tenu d'en donner avis sans délai au procureur de la République et de transmettre à ce magistrat tous les renseignements, procès-verbaux et actes qui y sont relatifs. 6. Articles du code de l'action sociale et des familles Article L221-6. - Toute personne participant aux missions du service de l'aide sociale à l'enfance est tenue au secret professionnel sous les peines et dans les conditions prévues par les articles 226-13 et 226-14 du code pénal. Elle est tenue de transmettre sans délai au président du conseil départemental ou au responsable désigné par lui toute information nécessaire pour déterminer les mesures dont les mineurs et leur famille peuvent bénéficier, et notamment toute information sur les situations de mineurs susceptibles de relever du chapitre VI du présent titre. L'article 226-13 du code pénal n'est pas applicable aux personnes qui transmettent des informations dans les conditions prévues par l'alinéa précédent ou dans les conditions prévues par l'article L. 221-3 du présent code. Article L226-2-1. - Sans préjudice des dispositions du II de l'article L. 226-4 , les personnes qui mettent en oeuvre la politique de protection de l'enfance définie à l'article L. 112-3 ainsi que celles qui lui apportent leur concours transmettent sans délai au président du conseil départemental ou au responsable désigné par lui, conformément à l'article L. 226-3 , toute information préoccupante sur un mineur en danger ou risquant de l'être, au sens de l'article 375 du code civil. Lorsque cette information est couverte par le secret professionnel, sa transmission est assurée dans le respect de l'article L. 226-2-2 du présent code. Cette transmission a pour but de permettre d'évaluer la situation du mineur et de déterminer les actions de protection et d'aide dont ce mineur et sa famille peuvent bénéficier. Sauf intérêt contraire de l'enfant, le père, la mère, toute autre personne exerçant l'autorité parentale ou le tuteur sont préalablement informés de cette transmission, selon des modalités adaptées. Article L. 226-2-2. - Par exception à l'article 226-13 du code pénal, les personnes soumises au secret professionnel qui mettent en oeuvre la politique de protection de l'enfance définie à l'article L. 112-3 ou qui lui apportent leur concours sont autorisées à partager entre elles des informations à caractère secret afin d'évaluer une situation individuelle, de déterminer et de mettre en oeuvre les actions de protection et d'aide dont les mineurs et leur famille peuvent bénéficier. Le partage des informations relatives à une situation individuelle est strictement limité à ce qui est nécessaire à l'accomplissement de la mission de protection de l'enfance. Le père, la mère, toute autre personne exerçant l'autorité parentale, le tuteur, l'enfant en fonction de son âge et de sa maturité sont préalablement informés, selon des modalités adaptées, sauf si cette information est contraire à l'intérêt de l'enfant. |
* 1 Cf. Les chiffres clés en protection de l'enfance publiés par l'ONPE en janvier 2018.
* 2 L'auteur des faits est un parent, un beau-parent ou un grand-parent.
* 3 Les spécialistes de la protection de l'enfance distinguent l'information préoccupante, qui est transmise aux services de la protection de l'enfance du département, du signalement stricto sensu , qui est adressé au parquet. Pour plus de simplicité, le terme de signalement sera souvent employé dans la suite de ce rapport dans son sens générique, pour désigner la communication d'une information relative à l'enfance en danger, sans faire de distinction selon le destinataire du message.
* 4 « Violences sexuelles sur mineurs : pouvoir confier ses enfants en toute sécurité » , Rapport d'information n° 529 (2018-2019) de Mmes Marie Mercier, Michelle Meunier et Dominique Vérien, fait au nom de la mission commune d'information Répression des infractions sexuelles sur mineurs.
* 5 Cette mesure figure à l'article 8 de la proposition de loi n° 2478 (XVe législature) déposée par les députés Bérengère Couillard et Guillaume Gouffier-Cha visant à protéger les victimes de violences conjugales, adoptée en première lecture par l'Assemblée nationale le 29 janvier 2019.
* 6 Cons. const., 23 juill. 1999, n° 99-416 DC, cons. 45 : « aux termes de l'article 2 de la Déclaration des droits de l'homme et du citoyen : "Le but de toute association politique est la conservation des droits naturels et imprescriptibles de l'Homme. Ces droits sont la liberté, la propriété, la sûreté, et la résistance à l'oppression." ; que la liberté proclamée par cet article implique le respect de la vie privée ».
* 7 Le secret professionnel a notamment été reconnu comme un motif légitime pour les prêtres (Cass., civ. 2 e , 23 avril 1966) et pour les notaires (CA Paris, 13 juillet 1973).
* 8 Voir notamment Cass., crim., 14 février 1978.
* 9 Bruno Py, « Secret professionnel », Répertoire de droit pénal et de procédure pénale , Dalloz (février 2003).
* 10 Art. R. 4127-4 du code de la santé publique.
* 11 Art. R. 4127-206 du code de la santé publique.
* 12 Art. R. 4235-5 du code de la santé publique.
* 13 Art. R. 4127-303 du code de la santé publique.
* 14 Art. L. 4314-3 et R. 4312-5 du code de la santé publique.
* 15 Art. 66-5 de la loi n° 71-1130 du 31 décembre 1971 portant réforme de certaines professions judiciaires et juridiques.
* 16 Art. R. 434-8 du code de la sécurité intérieure.
* 17 Art. 59 bis du code des douanes.
* 18 Art. L. 411-3 du code de l'action sociale et des familles.
* 19 Art. L 221-6 du code de l'action sociale et des familles.
* 20 Art. L. 2112-9 du code de la santé publique.
* 21 Art. L. 345-1 du code de l'action sociale et des familles.
* 22 Art. L. 345-2-10 du code de l'action sociale et des familles.
* 23 Art. L. 226-9 du code de l'action sociale et des familles.
* 24 Art. L. 133-5 du code de l'action sociale et des familles.
* 25 Art. L. 262-44 du code de l'action sociale et des familles.
* 26 Art. L. 161-29 du code de la sécurité sociale.
* 27 Art. D. 581 du code de procédure pénale.
* 28 Art. 11 du code de procédure pénale.
* 29 Art. 3-1 du décret n° 2007-1573 du 6 novembre 2007 relatif aux établissements et services du secteur public de la protection judiciaire de la jeunesse.
* 30 Art. L. 241-1 du code de la justice pénale des mineurs dans sa version à venir au 1 er octobre 2020.
* 31 Art. R. 15-33-34 du code de procédure pénale.
* 32 Les dérogations au secret professionnel concernant spécifiquement les mineurs victimes de violences sont détaillées dans les parties I-B et I-C du présent rapport.
* 33 Art. 223-6 du code pénal.
* 34 Art. 56 du code civil.
* 35 Art. L. 2223-42 du code général des collectivités territoriales.
* 36 Art. L. 3113-1 du code de la santé publique.
* 37 Art. L. 3112-1 du code de la santé publique.
* 38 Art. L. 441-6 et L. 461-5 du code de la sécurité sociale.
* 39 Art. L. 232-3 du code du sport.
* 40 Voir notamment s'agissant des avocats : Cass. crim. 16 mai 2000 ; Cass. crim. 28 février 2001 ; Cass. 1 ère civ. 9 mai 2001.
* 41 Art. 226-14 (3°) du code pénal.
* 42 Texte revu par le Conseil national de l'Ordre des médecins (Cnom) en 2012.
* 43 Art. R. 4235-5 du code de la santé publique.
* 44 Art. R. 4312-5 du code de la santé publique.
* 45 Cf. Marie-Elisabeth Cartier, Le secret religieux, Revue de sciences criminelles, 15 septembre 2003.
* 46 L'excommunication latae sententiae présente un caractère automatique.
* 47 Tribunal de Toulouse, 14 mars 1928.
* 48 Tribunal correctionnel de Caen, 4 septembre 2001.
* 49 Didier Truchet, « Le secret médical, obligation obsolète ou exigence actuelle ? », Modernité du droit de la santé (Mélanges en l'honneur du professeur Bélanger) Paris, LEH Edition, 2015.
* 50 Les dispositions législatives et règlementaires relatives au signalement sont reproduites en annexe.
* 51 Ou les majeurs vulnérables.
* 52 Le délit d'atteinte sexuelle réprime tout acte sexuel commis par un majeur à l'encontre d'un mineur de quinze ans.
* 53 Des exemples de situations où la loi impose ou autorise la révélation du secret ont été donnés supra.
* 54 L'objectif est ici de lutter contre la pratique de l'excision.
* 55 Ou à un majeur vulnérable.
* 56 Lorsque la victime est majeure, le signalement ne peut être effectué sans son accord, sauf s'il s'agit d'une personne vulnérable.
* 57 La troisième exception prévue à l'article 226-14 concerne les personnes dangereuses qui détiennent une arme ou souhaitent en acquérir une. Elle n'entre donc pas dans le champ d'investigation de vos rapporteures.
* 58 Cf. Bruno Py, op.cit.
* 59 En application de l'article 226-10 du code pénal, la dénonciation, effectuée par tout moyen et dirigée contre une personne déterminée, d'un fait qui est de nature à entraîner des sanctions judiciaires, administratives ou disciplinaires et que l'on sait totalement ou partiellement inexact , lorsqu'elle est adressée soit à un officier de justice ou de police administrative ou judiciaire, soit à une autorité ayant le pouvoir d'y donner suite ou de saisir l'autorité compétente, soit aux supérieurs hiérarchiques ou à l'employeur de la personne dénoncée est punie de cinq ans d'emprisonnement et de 45 000 euros d'amende.
* 60 Dans les cas extrêmes, l'article 706-58 du code de procédure pénale prévoit que lorsque l'audition d'un témoin est susceptible de mettre gravement en danger sa vie ou son intégrité physique, ou celles des membres de sa famille ou de ses proches, le juge des libertés et de la détention, saisi par requête motivée du procureur de la République ou du juge d'instruction, peut, par décision motivée, autoriser que ses déclarations soient recueillies sans que son identité apparaisse dans le dossier de la procédure.
* 61 Les codes de déontologie sont élaborés par chacune des professions concernées puis soumis au Conseil d'État avant que le Gouvernement, qui peut y apporter des modifications, n'adopte les mesures règlementaires nécessaires à leur insertion dans le code de la santé publique.
* 62 Arrêt n° 12-80.793 P.
* 63 Op. cit.
* 64 Rapport n° 686 (2017-2018) de Mmes Marie Mercier, sénateur, et Alexandra Louis, députée, fait au nom de la commission mixte paritaire, déposé le 23 juillet 2018.
* 65 “Mandated reporting : a policy without reason”, par Gary B. Melton, Child Abuse and Neglect 29 (2005).
* 66 “Does mandatory reporting legislation increase contact with child protection ? - a legal doctrinal review and an analytical examination”, Tonmyr et al., BMC Public Health (2018) 18/1021.
* 67 “Impact of a new mandatory reporting law on reporting and identification of child sexual abuse : a seven year time trend analysis”, Ben Mathews et al., Child Abuse and Neglect, volume 56, juin 2016.
* 68 “A Way to Restore British Paediatricians' Engagement with Child Protection”, par Ben Mathews, Heather Payne, Catherine Bonnet et David Chadwick, Archives of Disease in Childhood, février 2009.
* 69 “Exploring the case for mandatory reporting : a summary of a roundtable hosted by the NSPCC”, juillet 2014.
* 70 Anne Lécu, Le secret médical, vie et mort, Les éditions du Cerf, 2016.
* 71 Secret et sociétés secrètes , Circé, 1991.
* 72 M. Levine, H. J. Doueck, The impact of mandated reporting on the therapeutic process: Picking up the pieces . Thousand Oaks, CA: Sage, 1995.
* 73 C. Marneffe, Alternative forms of intervention. In Helfer, Kempe, Krugman, The battered child , Chicago, University of Chicago Press, 1997.
* 74 « Violences sexuelles sur mineurs en institutions : pouvoir confier ses enfants en toute sécurité », rapport d'information n° 529 (2018-2019) de Mmes Marie MERCIER, Michelle MEUNIER et Dominique VÉRIEN, fait au nom de la MCI Répression infractions sexuelles sur mineurs, déposé le 28 mai 2019.
* 75 Haute Autorité de santé, « Maltraitance chez l'enfant : repérage et conduite à tenir » : https://www.has-sante.fr/jcms/c_1760393/fr/maltraitance-chez-l-enfant-reperage-et-conduite-a-tenir
* 76 Conseil national de l'ordre de médecins, « Le médecin face à la maltraitance » : https://www.conseil-national.medecin.fr/medecin/exercice/medecin-face-maltraitance
* 77 La loi n° 2016-297 du 14 mars 2016 relative à la protection de l'enfant a prévu la désignation dans chaque département d'un médecin référent « protection de l'enfance » mais cette mesure n'est pas encore appliquée sur tout le territoire.
* 78 Défenseur des droits, Enfance et violence : la part des institutions publiques , 2019.