C. L'EMBOLIE DU SYSTÈME DE PRISE EN CHARGE A ACCULÉ LES SOIGNANTS À UNE PRIORISATION DES PATIENTS PRÉJUDICIABLE AUX PLUS VULNÉRABLES
1. Les plus vulnérables ont sans doute pâti les premiers de la limitation des capacités de prise en charge
Les données statistiques relatives à la prise en charge hospitalière des malades de la covid-19 pendant la première vague épidémique constituent une masse d'informations à la fois précieuse et difficile à exploiter, compte tenu du caractère exceptionnel des phénomènes qu'elles retracent.
En première analyse, et pour s'en tenir aux indicateurs les plus sommaires, la part des plus de 75 ans pris en charge en MCO entre janvier et mai est analogue à celle enregistrée ces deux dernières années , soit environ 19 %. En nombre, les patients de plus de 75 ans sont en 2020 moins nombreux qu'en 2019 et qu'en 2018, mais c'est aussi le cas des patients de tous âges, et ce nombre diminue dans des proportions qui sont aussi celles de l'ensemble de la population : de 19 % par rapport à l'an dernier, contre 22 % pour l'ensemble des patients.
De plus, d'après les données publiées au fil de la crise par Santé publique France dans ses bulletins hebdomadaires, la part des plus de 75 ans admis en hospitalisation a crû régulièrement au fur et à mesure de la progression du virus.
Nombre de patients (covid et non covid)
pris en
charge en MCO entre janvier et mai
|
Avec patients
|
Total |
Part des plus de 75 ans |
|
|
2018 |
1 108 175 |
6 003 862 |
18,5 % |
|
2019 |
1 122 918 |
6 105 598 |
18,4 % |
|
2020 |
907 571 |
4 745 072 |
19,1 % |
Source : PMSI-MCO ATIH 2018, 2019 et 2020 (base incomplète), traitements DGOS, requête au 28 août 2020
Méthode : séjours comptabilisés en mois de sortie ; exclusion des séjours avec un GHM en erreur ou un numéro de patient incorrect et des séances (CMD 28). Pour les patients ayant effectué plusieurs séjours au cours de la période étudiée et dont l'âge a changé, l'âge le plus jeune a été retenu
Les données d'admission dans les services réanimatoires, c'est-à-dire les services de réanimation, de soins intensifs et de surveillance continue, font apparaître d'autres tendances .
Les informations disponibles puisent à une triple source. Elles sont d'abord issues du programme de médicalisation des systèmes d'information (PMSI), qui permet de décrire de façon synthétique et standardisée l'activité médicale des établissements de santé et repose sur l'enregistrement de données normalisées dans un recueil standard. Leur deuxième origine est le circuit des remontées accélérées et simplifiées du PMSI, dit Fast Track PMSI , mis en place dans le cadre de la crise sanitaire, et élargi à l'ensemble des patients. Troisième source : le système d'information SIVIC, créé pour le suivi des victimes d'attentats et de situations sanitaires exceptionnelles, accessible aux établissements de santé pour renseigner l'identité des patients et leur prise en charge.
Du PMSI, il ressort que la part des plus de 75 ans chez les patients non covid admis en soins intensifs ou en surveillance continue est assez stable en 2020. Pour les patients covid, cette part diminue jusqu'à atteindre un point bas à 26 % la semaine du 30 mars, avant de remonter pour suivre une évolution fluctuante. La courbe des plus de 75 ans affiche la même évolution s'agissant des patients admis en surveillance continue.
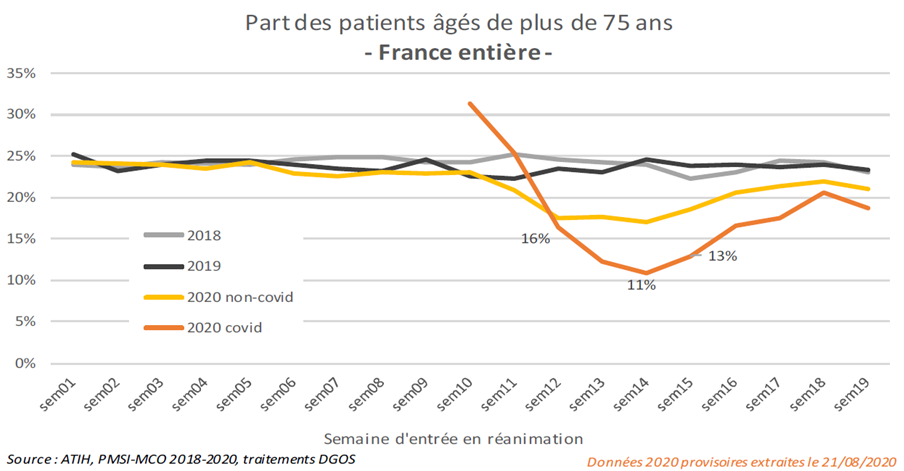
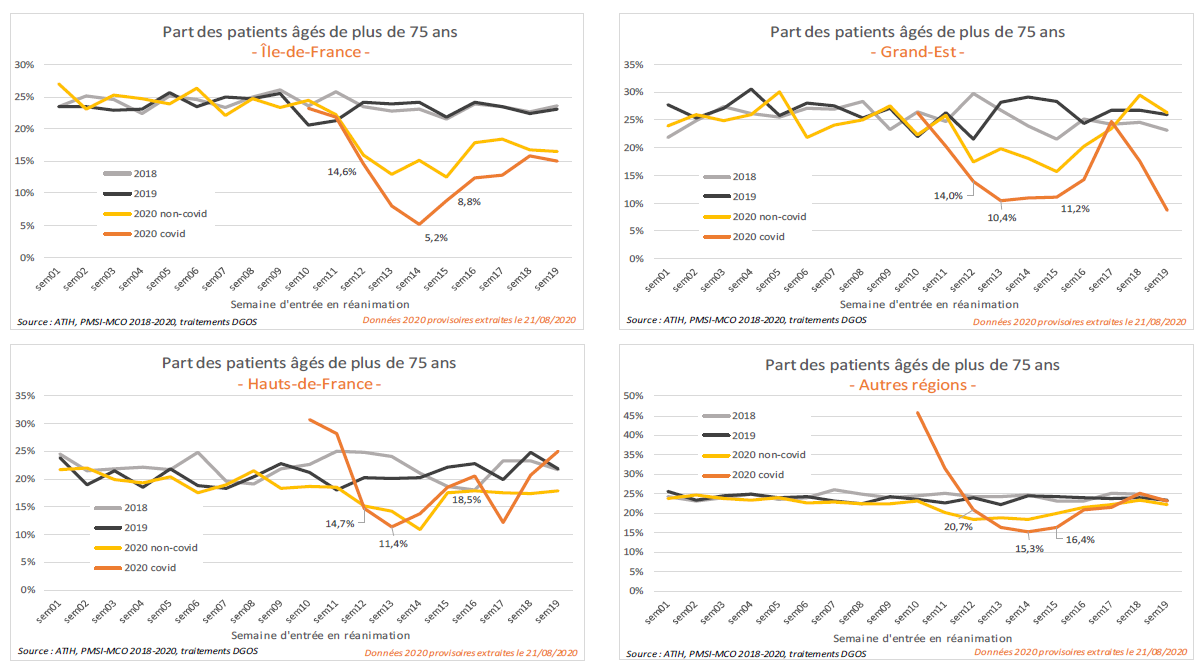
S'agissant des admissions en réanimation, la part des plus de 75 ans s'était stabilisée autour de 25 % à la même période les deux années passées. En 2020, cette part a été pour les patients covid d'emblée plus élevée au démarrage de l'épidémie, de l'ordre de 30 %, avant de chuter pour atteindre 11 % la semaine du 30 mars et de remonter à nouveau, mais sans retrouver les niveaux de 2018 et 2019. Elle semble en outre accuser une baisse plus marquée, cette même semaine, dans les régions les plus touchées par l'épidémie.
Source : ATIH, PMSI-MCO 2018-2020, traitement DGOS
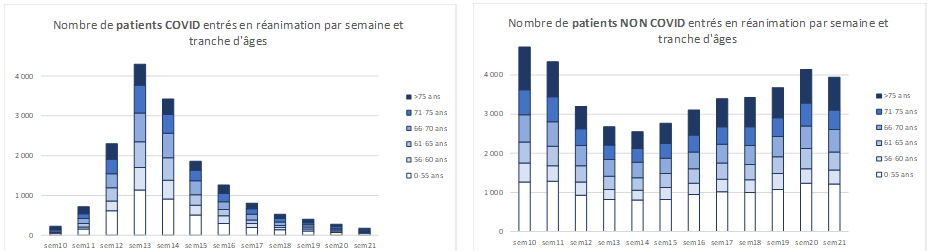
Selon la DGOS, l'analyse doit être nuancée par le constat que, si la part des plus de 75 ans en réanimation a diminué au début de l'épidémie, leur nombre n'a cessé de croître jusqu'à atteindre un maximum lorsque leur part atteignait son minimum, à la fin du mois de mars. Autrement dit : l'ampleur de la vague a accru simultanément le flux d'entrées en réanimation des personnes âgées et des autres tranches d'âge, mais dans des proportions supérieures pour ces dernières.
Chez les patients non covid, en revanche, le nombre et la part des plus âgés ont accusé une nette baisse fin mars, alors même que ces valeurs augmentaient chez les plus âgés atteints de la covid-19, ce qui peut conduire à l'interprétation que les plus âgés atteints de la covid-19 n'ont pas été discriminés à l'entrée en réanimation.
Source : ATIH PMSI-MCO 2020, traitements DGOS, requêtes au 2 septembre 2020
Champ : France métropolitaine + DROM, hors prestations inter-établissements, séjours en erreur et informations de chaînage incorrectes pour le décompte de patients ; séjours valorisés en 2020 (base incomplète)
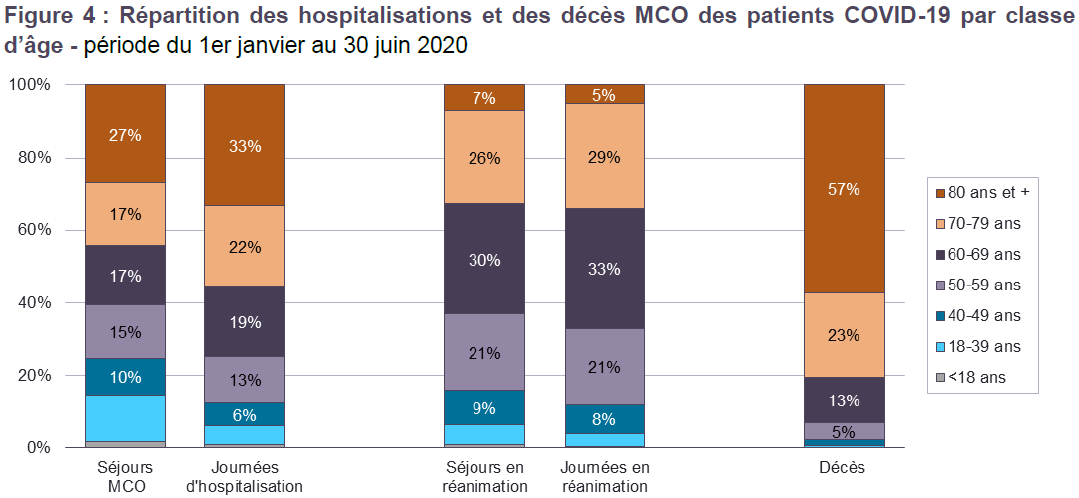
Les données du dispositif Fast Track sont hélas moins dynamiques et reposent sur des tranches d'âge légèrement différentes. Elles concernent l'activité hospitalière relative aux seuls patients covid et reposent sur les données d'activité de courts séjours hospitaliers dans les établissements de MCO. Elles font apparaître que 27 % des patients covid avaient plus de 80 ans, et 44 % plus de 70 ans. Les patients covid de 80 ans et plus représentent 33 % des journées d'hospitalisation des patients covid.
Cette part est de 55 % pour les patients âgés de 70 ans et plus. En réanimation, 33 % des patients covid étaient âgés de 70 ans et plus. La part des hospitalisations des patients covid âgés de 80 ans et plus est plus faible en service de réanimation que dans l'ensemble des services hospitaliers de MCO, où ils ont effectué des séjours plus longs que les autres patients covid.
Source : ATIH
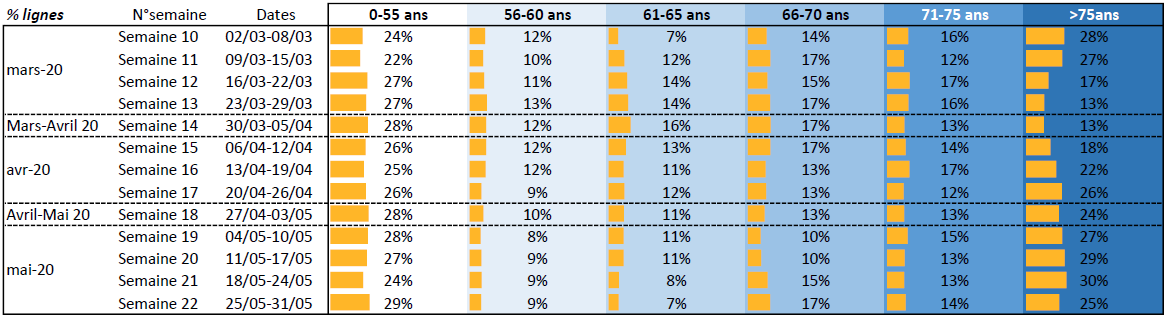
Les données SI-VIC révèlent enfin que les patients covid âgés de plus de 75 ans admis en réanimation représentent en moyenne 17,5 % du total des patients covid ainsi admis à l'hôpital entre le 2 mars et le 31 mai 2020. Cette part fluctue cependant assez significativement, entre 13 % et 30 %, d'une semaine à l'autre. Un creux significatif peut ainsi être observé au plus fort de la première vague épidémique, à la fin du mois de mars, qui ne s'observe pas pour les autres tranches d'âge.
Répartition par âge des patients admis en
hospitalisation réanimatoire
entre mars et mai 2020
Source : SI-VIC, panel construction DGOS au 10 août 2020
Ces constats semblent établir que les plus âgés n'ont certes pas été exclus de l'admission à l'hôpital, mais qu'au plus fort de la crise, leur admission en service réanimatoire a été moins évidente qu'en temps normal . Une corrélation semble lier le taux d'occupation des capacités réanimatoires et la probabilité pour les personnes âgées d'y être admises.
Pour la DGOS toutefois, « la comparaison des données d'entrées à l'hôpital pour les plus de 75 ans entre 2020 et les années précédentes, sans autre forme de précaution, n'est pas possible en l'état » pour trois séries de raisons.
Des raisons méthodologiques d'abord : certaines données restent provisoires, et sont dépendantes de la qualité et de l'exhaustivité du codage dans les établissements. Le rythme de leur transmission varie d'une source à l'autre. Tous les établissements ne déclarent pas en même temps leur activité dans le PMSI ; ils n'ont pas tous participé au dispositif Fast Track . Enfin, on constate des décalages dans SI-VIC entre les dates de survenue et celles d'enregistrement.
Des raisons statistiques ensuite. Les comparaisons sont rendues difficiles par la variation des ordres de grandeur : d'une part, le nombre de patients était ainsi beaucoup plus important cette année, 2 700 ainsi en Île-de-France, contre 1 200 l'an dernier. D'autre part, les déprogrammations d'activités chirurgicales non urgentes ont imprimé une marque profonde sur le profil des patients pris en charge.
Une dernière raison conduit la DGOS à conclure à l'impossibilité de conclure : « les facteurs sur lesquels repose le choix d'une hospitalisation en réanimation sont fixés par des règles élaborées par les sociétés savantes et sont aussi nourris par la connaissance des pathologies qui peut évoluer, par exemple au cours d'une épidémie. Le choix d'hospitalisation en réanimation procède toujours d'une analyse par les médecins qui suivent le patient et doivent évaluer les bénéfices et risques pour le malade ».
La commission d'enquête n'entend pas proposer d'interprétation définitive de ces données mais il lui semble que les arguments de la DGOS ne sauraient clore la discussion. Le problème se déplace plutôt du constat que la part des plus âgés admis en service réanimatoire diminue lorsque le taux d'occupation des services progresse, à la question de savoir si des personnes âgées ont subi une perte de chances d'être pris en charge - en raison, par exemple, de la crainte que les services soient surchargés de patients aux chances de survie plus faibles. En d'autres termes, sur les conditions de l'allocation, par notre système de soins, de ressources alors en voie de raréfaction .
2. La priorisation des patients : position du problème
Le tri des patients est certes une pratique quotidienne du corps médical si l'on prend l'expression dans son sens le plus général, celui qui l'équipare à l'idée de catégorisation : édicter un traitement, retenir une indication opératoire, décider d'intuber, d'hospitaliser ou de réanimer sont, pour tel patient appelant une prise en charge, autant de voies ouvertes à la décision médicale. Sous ce rapport, fait l'objet d'un tri tout patient dont l'affection donne lieu à un choix thérapeutique. Encore ce choix doit-il respecter deux critères fondamentaux.
Dans la tradition hippocratique, que n'a pas encore détruite la confiance excessive dans l'exploitation des masses de données statistiques à des fins diagnostiques, la décision médicale doit être individualisée , c'est-à-dire prise après considération de la singularité de la personne malade : la volonté du patient - dont le droit précise les modalités de recueil 403 ( * ) -, son état antérieur et la gravité de la pathologie forment le triptyque fondamental sur lequel repose le choix du médecin 404 ( * ) .
La décision médicale doit en outre être collégiale lorsque le patient est hors d'état d'exprimer sa volonté et que la décision à prendre est susceptible d'entraîner son décès. Aux termes de la loi de 2005, la décision est prise par le médecin en charge du patient après concertation avec l'équipe de soins, sur l'avis motivé d'au moins un médecin appelé en qualité de consultant, dans le respect des directives anticipées et, en leur absence, après avoir recueilli auprès de la personne de confiance ou, à défaut, auprès de la famille ou de l'un des proches le témoignage de la volonté exprimée par le patient 405 ( * ) .
Le législateur a cependant aussi entendu faire obstacle à toute « obstination déraisonnable » , c'est-à-dire à tout acte n'ayant d'autre effet « que le seul maintien artificiel de la vie » 406 ( * ) . C'est le médecin qui, après avoir respecté les critères de la procédure collégiale, prend la décision de limitation ou d'arrêt des thérapeutiques actives ou de sédation profonde et continue jusqu'au décès, et qui choisit de respecter ou non les directives anticipées, qui ne sont pas impératives en cas d'urgence ou si le médecin les juge manifestement inappropriées ou non conformes à la situation médicale. Les soins de support, c'est-à-dire de prise en charge de la douleur et d'accompagnement de fin de vie, doivent en toute hypothèse être garantis.
Aussi le conseil national de l'ordre des médecins ne faisait-il rien d'autre que de rappeler le droit en indiquant dans son avis du 6 avril que la priorisation entre les patients « ne saurait être retenue qu'en l'absence avérée de toute autre possibilité et s'il est constaté qu'aucune autre alternative ne se présente au terme d'une appréciation collégiale tracée dans le dossier, fondée sur l'état du patient, prenant en compte notamment ses comorbidités. L'âge du patient, sa situation sociale, son origine, une maladie mentale, un handicap ou tout autre facteur discriminant ne peuvent être l'élément à retenir ».
Et le conseil national d'ajouter : « Tous les patients atteints du covid-19, dont ceux résidant en Ehpad et autres établissements d'accueil de personnes vulnérables, doivent bénéficier du même accès aux soins et de la même qualité de prise en charge que les autres patients. S'ils présentent des formes sévères ou graves, leur prise en charge dans les établissements de santé adaptés doit être assurée même dans un contexte marqué par la limitation des ressources [...] Nous l'affirmons, aucune contrainte politique, administrative, organisationnelle, ne peut imposer à un médecin des critères de prise en charge prédéterminés par d'autres acteurs. » 407 ( * )
Le hic est sans doute qu'en période de crise, les conditions de réalisation du tri ordinaire, c'est-à-dire respectueux de la singularité des patients, sont plus difficiles à réunir . D'abord, objectivement, en raison de la saturation des capacités de prise en charge.
Ensuite, en raison des effets psychologiques délétères que provoquent ces obstacles à l'exercice normal de la médecine et l'évolution de leurs conditions d'information. Les médecins reçoivent en effet de nombreuses consignes successives enrichies chacune des nouvelles connaissances recueillies sur la maladie, parfois contradictoires, voire des injonctions paradoxales 408 ( * ) , qui toutes peuvent entraîner un sentiment d'impuissance chez ceux qui sont les plus directement chargés de gérer la pénurie.
On peut enfin faire l'hypothèse que le manque de temps nécessaire pour prendre la bonne décision, et de manière collégiale, accroît l'importance, mais pas nécessairement l'efficacité, des recommandations de bonnes pratiques . Celles-ci, par hypothèse, ne sauraient faire autre chose que schématiser la prise de décision en rangeant l'infinité des solutions possibles sous des catégories trop peu nombreuses, sans forcément dépasser les antinomies précitées.
Par exemple, si la littérature scientifique confirme
que l'âge ne saurait à lui seul emporter la décision
relative à l'admission en réanimation
409
(
*
)
, d'autant qu'un tel
critère créerait d'inexplicables effets de seuil, les guides
pratiques édictés par les sociétés savantes au
début de la crise
410
(
*
)
n'ont pu éviter d'entretenir quelque
ambiguité : d'une part, en indiquant que le critère de
l'âge était «
à prendre
particulièrement en compte pour les patients covid
»,
alors qu'il n'est qu'un élément parmi d'autres de l'état
d'un patient
- d'ailleurs, comme l'a dit le Pr Claude Jeandel à
la commission d'enquête, «
dès lors qu'elles ne
présentent pas de trouble cognitif, il n'y a pas de différence
entre une personne de 90 ans et quelqu'un de
50 ans
»
411
(
*
)
.
D'autre part, en se référant à des grilles d'analyse privilégiant par hypothèse l'efficacité opérationnelle à la finesse : il en va sans doute ainsi de l'« échelle de la fragilité clinique » de Kenneth Rockwood, de l'université Dalhousie. Cette grille, qui classe les individus en neuf catégories de fragilité, est certes utilisée internationalement et prédit parfois mieux que l'âge ou les comordidités l'évolution de l'état du patient, mais elle a été d'abord conçue comme outil de synthèse d'une évaluation gériatrique avant d'être utilisée comme outil de triage, et nécessite une certaine pratique pour être bien utilisée 412 ( * ) .
Il est ainsi douteux que les recommandations puissent suffire à neutraliser entièrement les biais affectant la prise de décision imputables à une situation de crise.
3. La priorisation des patients : témoignages de terrain
Qu'en disent, d'ailleurs, les professionnels du système de santé eux-mêmes ? La réponse est rendue difficile par le constat que le phénomène épidémique du printemps dernier a présenté aux observateurs, même de premier rang, une multiplicité de points de vue .
Pour les responsables administratifs, les capacités d'accueil à l'hôpital n'ayant pas été dépassées, la question de la priorisation des patients ne s'est pas posée . Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, a ainsi déclaré devant la commission d'enquête que « les critères d'hospitalisation n'ont pas changé, mais nous avions réfléchi au scénario à appliquer, si le nombre de personnes envoyées en réanimation passait de 3 000 à 5 000. Dans ces cas-là, effectivement, on aurait dû privilégier les personnes avec le plus de chances de sortir de réanimation. Heureusement, nous n'avons pas eu à appliquer ces critères que les sociétés savantes avaient commencé à définir, au cas où la vague nous aurait submergés. Les digues ont tenu bon » 413 ( * ) .
Christophe Lannelongue, ancien directeur général de l'ARS Grand Est, abonde dans ce sens : « à aucun moment pendant la crise il n'y a eu saturation des capacités d'accueil ; l'hôpital, non seulement pour ce qui concerne la médecine, mais même en réanimation [...] l'effort massif de créations de place et la mise en oeuvre de transferts ont permis de dégager les capacités d'accueil nécessaire » 414 ( * ) .
Les praticiens semblent plus partagés . Le conseil national de l'ordre des médecins, par la voix de son vice-président Jean-Marcel Mourgues, confirme l'analyse des directeurs d'ARS : « fort heureusement, même si on a tangenté les capacités maximales de réanimation, celles-ci n'ont pas tout à fait été atteintes [...] Le Conseil national s'est exprimé tout à fait clairement par communiqué de presse pour condamner tout éventuel tri. Fort heureusement - et il n'y a aucune ambiguïté là-dessus - cela a été évité [...] Je peux vous garantir que la situation où des personnes âgées notamment vivant en Ehpad n'auraient pas eu les soins auxquels ils avaient naturellement droit a pu être évitée et j'en remercie très sincèrement l'ensemble des soignants » 415 ( * ) .
Parmi les professionnels libéraux d'Île-de-France interrogés par la commission d'enquête à l'occasion de la table ronde du 15 juillet, le médecin généraliste Pascal Blitz et l'infirmier Thomas Le Ba, disent n'avoir « pas eu de difficulté à faire hospitaliser des patients âgés » 416 ( * ) .
D'autres disent avoir subi les conséquences de l'embolie hospitalière et attestent des biais affectant la décision examinés précédemment . C'est ainsi le cas de Yohann Saynac, médecin généraliste à Pantin : « j'ai connu une semaine très difficile, pendant laquelle il n'y avait quasiment plus de places d'hospitalisation. Il a fallu garder à domicile des patients très « limites », alors que l'on souhaitait les hospitaliser. Pendant cette période, qui a été assez courte, nous nous sommes posé de nombreuses questions, par exemple celle des soins palliatifs. Face à des situations où des patients âgés « non réanimatoires » devaient décéder à domicile, comment les accompagner concrètement ? Ce sont des situations qu'il va falloir organiser pour la suite . »
Un tel diagnostic est confirmé par M. Christophe Prudhomme, porte-parole de l'association des médecins urgentistes de France : « dans un premier temps, nous avons dû freiner la prise en charge des patients en Ehpad parce que nous n'avions pas assez de lits de réanimation. Ce retard à la prise en charge est grevé d'une surmortalité » 417 ( * ) .
Le directeur des urgences du centre hospitalier de Melun, le Dr François Dolveck, insiste, lui, moins sur les capacités de prise en charge que sur l'évolution de l'estimation des bénéfices attendus de la réanimation pour les patients âgés : « L'organisation a été mise en place au vu des connaissances médicales qui existaient à un moment donné. Or nous avons tous pu constater que ces connaissances avaient évolué au fur et à mesure du temps. C'est vrai, on nous a tous expliqué au début de la crise que la mortalité était quasiment de 100 % pour les patients âgés atteints de la covid. Je ne ferai pas de commentaires sur cet aspect-là. Nous avons donc appliqué, collectivement, ce qu'on nous disait. [...] Au vu de nos connaissances de la maladie, nous avons tous fait collectivement, avec l'immense bienveillance dont nous pouvions faire preuve, un tri d'accès en réanimation » 418 ( * ) .
Avec le recul, ce scénario n'apparaît plus improbable aux acteurs de terrain ayant observé de plus loin la situation du Grand Est, tel Bertrand Guidet, chef du service de réanimation de l'hôpital Saint-Antoine à Paris, s'exprimant dans la presse à l'automne : « la première semaine d'avril, en Île-de-France, quand c'était l'enfer, on a probablement appliqué cette approche utilitariste mais à la marge. La question s'est posée de façon moins aiguë que dans le Grand Est, où les médecins ont dû laisser des malades ventilés aux urgences, et faire de la réanimation “dégradée ” » 419 ( * ) .
Des témoignages des gestionnaires d'établissements de l'est de la France font, comme en miroir, le même constat de refus de prise en charge, comme l'a indiqué Florence Arnaiz-Maumé, déléguée générale du Synerpa : « nous avons des remontées d'adhérents dans le Grand Est et en Bourgogne-Franche-Comté en début de crise relatifs à des refus de déplacement en Ehpad pour assurer un transfert de résident » 420 ( * ) . Les équipes soignantes des établissements se sont ainsi vu opposer des refus de transfert par le Samu, sans justifications particulières, alors même que l'état de santé des résidents nécessitait un transfert vers un lieu de soin adapté. Au magazine Marianne, le Dr Pascal Meyvaert, médecin généraliste et médecin coordonnateur en Ehpad, a même indiqué : « le dernier samedi de mars, on m'a refusé une patiente de 52 ans, sans comorbidité, qui avait beaucoup de mal à respirer » 421 ( * ) .
Il est même avéré que, dans les régions plus précocement exposées au virus, des consignes de régulation fondées sur la fragilité ont été diffusées . Le Dr Pascal Meyvaert, qui a vécu la première vague de près dans le Bas-Rhin, a réitéré devant la commission d'enquête les propos qu'il avait tenus dans la presse spécialisée en mars 422 ( * ) : « en Alsace, le 13 mars, le service d'accueil des urgences, arrivant à saturation, nous a signalé qu'il devrait faire des choix en fonction du niveau de dépendance : seraient ainsi refusées les personnes en GIR 1, GIR 2 et, éventuellement, GIR 3 ». « Au bout d'un moment, on avait tellement l'habitude qu'on nous refuse des patients qu'on pensait à peine à appeler le Samu », a encore confié le Dr Pascal Meyvaert 423 ( * ) .
La quantification du phénomène s'est toutefois révélée impossible à la commission d'enquête . Les représentants de la Fédération nationale des sapeurs-pompiers, interrogés à plusieurs reprises sur les preuves qu'ils détenaient que, comme l'avançait la première version de son rapport sur la gestion de la crise 424 ( * ) , des « requérants non-covid en situation d'urgence vitale n'ont jamais eu de réponse du 15 à leurs appels et sont morts dans l'indifférence générale », se sont vus contraints de nuancer leur analyse 425 ( * ) .
4. Donner à l'hôpital les moyens de remplir ses missions et clarifier les règles à appliquer en période de crise
Dans les conditions d'exercice de la médecine qui ont été celles des mois de mars et avril, c'est-à-dire à l'approche de la saturation des services réanimatoires, il aurait en réalité été surprenant que tous les professionnels de santé, débordés et non encore épaulés par les solutions de prise en charge externes aux Ehpad déployés à partir du 31 mars seulement, aient pu revêtir toutes leurs décisions de la collégialité, de la transparence et de la considération pour la singularité de chaque patient qu'ils s'attachent à repecter en temps ordinaires.
Il apparaît à la commission d'enquête qu'un tel constat appelle deux séries de conclusions, que dessinait déjà clairement le Conseil national consultatif d'éthique dans son avis du 13 mars 2020 : « des moyens pérennes supplémentaires sont désormais une absolue nécessité , plus particulièrement pour faire face à la crise sanitaire en cours [...] Pour les formes graves, il faut envisager l'éventualité que certains moyens techniques et humains deviennent limitant si la crise épidémique s'accroît de façon majeure. Les ressources telles que les lits de réanimation et leur équipement lourd sont déjà des ressources rares qui risquent de s'avérer insuffisantes si le nombre de formes graves est élevé. Ainsi, lorsque des biens de santé ne peuvent être mis à la disposition de tous du fait de leur rareté, l'équité qui réclame une conduite ajustée aux besoins du sujet se trouve concurrencée par la justice au sens social qui exige l'établissement des priorités, parfois dans de mauvaises conditions et avec des critères toujours contestables : la nécessité d'un “tri” des patients pose alors un questionnement éthique majeur de justice distributive, en l'occurrence pouvant se traduire par un traitement différencié des patients infectés par la covid-19 et ceux porteurs d'autres pathologies. Ces choix devront toujours être expliqués et respecter les principes de dignité de la personne et d'équité . Il conviendra aussi d'être vigilant à la continuité de la prise en charge des autres patients. »
Première catégorie de conclusions : des moyens pérennes supplémentaires sont désormais une absolue nécessité . Le meilleur moyen d'éviter de faire de la « réanimation dégradée », c'est-à-dire de plier le profil des personnes prises en charges aux capacités opérationnelles consiste à accroître ces capacités, et donc à donner à notre système de soins les moyens d'accueillir tous ceux qui devraient pouvoir l'être dans les conditions prévues par le droit, et donc de rompre avec la logique consistant à gérer les ressources sanitaires au plus juste.
C'est à cette condition que peut être évitée la transformation des Ehpad, lorsque survient une crise aiguë, en services de soins palliatifs. À cet égard, la commission d'enquête relève que la décision d'autoriser la délivrance d'anxiolytiques en Ehpad en vue d'apaiser la fin de vie a été une conséquence directe de la saturation progressive des services réanimatoires, et prise à la demande des médecins confrontés à la difficulté, pour cette raison, de faire prendre en charge leurs patients - ainsi par exemple du Dr Pascal Meyvaert, le même qui s'alarmait de la situation dans le Bas-Rhin 426 ( * ) .
Donner à nos hôpitaux les moyens de faire face à de telles situations s'impose d'autant plus que certains travaux récents montrent, à partir de l'exemple allemand où les services hospitaliers, notamment réanimatoires, sont restés loin de la saturation, qu' avec des ressources non restreintes, un nombre notable de patients âgés et de patients avec des comorbidités peut survivre aux formes sévères de covid-19 427 ( * ) .
Cette préconisation emporte également des conséquences organisationnelles - sans doute suffisamment analysées par une littérature maintenant abondante - qu'évoquait notamment Christophe Lannelongue : « les difficultés qui ont été rapportées et qu'on ne peut contester dans leur véracité semble plus à relier aux difficultés d'obtenir une intervention soignante au profit des résidents et à partir de cette intervention de créer les conditions d'un dialogue efficace entre la ville et l'hôpital » 428 ( * ) .
Seconde catégorie de conclusions : il est indispensable de mieux expliquer les choix médicaux et de veiller au respect des principes de dignité et d'équité .
La prise en charge d'un patient en situation de crise étant le résultat non pas d'une, mais d'une succession de décisions prises dans la même myopie contrainte, le risque de perte de chances se répercute par diffraction , et conduit à doubler l'analyse des capacités de prise en charge par une analyse de sociologie des organisations : « il existe une chaîne d'interdépendance entre toutes sortes d'acteurs qui filtrent la population contaminée, de la maison au lit de réanimation, pour ainsi dire : les directions d'Ehpad, quand elles ont pu le faire, les médecins généralistes, le Samu et parfois les sapeurs-pompiers sélectionnent, sur la base de critères médicaux bien précis, ceux qui doivent aller aux urgences ; les urgences choisissent ceux qui doivent être hospitalisés ; les infectiologues (ou spécialistes d'organes) dans ce que l'on a appelé les “services covid”, décident, en lien avec les réanimateurs, qui doit aller en réanimation ; et les réanimateurs choisissent ceux qui doivent avoir une assistance respiratoire non invasive, et ceux qui doivent être sédatés (curarisés) et intubés. Autrement dit, l'existence de plusieurs opérations de régulation et de sélection des patients rend réductrice la simple analyse par le nombre de lits » 429 ( * ) .
La commission d'enquête partage l'intuition selon laquelle la perte de chances des patients dépend encore de la nature des relations entre professionnels du système de soins, elles-mêmes affectées des surcharges, désorientations ou incertitudes cognitives que provoque peu évitablement une crise sanitaire.
Par exemple, si les protocoles des sociétés savantes précités rappellent tous le cadre juridique applicable, ils en présentent nécessairement une vision stylisée dont on ne peut exclure qu'elle ait conduit à des simplifications. La note du SFAR du 19 mars 2020 indique ainsi, « à propos des patients hospitalisés en USLD et en Ehpad », que « les régulateurs du Samu doivent avoir un accès facile aux éventuelles directives anticipées et aux notes écrites dans le dossier médical. Ainsi, un médecin d'astreinte doit pouvoir être contacté H24 pour participer le cas échéant à la décision collégiale de non-admission en réanimation ». Peut-être le conseil départemental de l'ordre des médecins du Vaucluse faisait-il une interprétation trop littérale de ce type de recommandations en indiquant par email aux médecins du département que « malheureusement, au vu des dernières recommandations, les patients des maisons de retraite et Ehpad présentant des comorbidités et en détresse respiratoire ne seront bientôt plus admissibles à l'Hôpital. Il devra être envisagé pour eux des soins de confort. Nous avons conscience que ces choix éthiques à venir seront douloureux mais inévitables » 430 ( * ) .
L'ancien président du comité consultatif national d'éthique Didier Sicard estime qu'« il est même vraisemblable que des décisions d'injections à visée de sédation terminale, midazolam ou rivotril, aient pu être administrées en urgence devant des situations d'étouffement source d'angoisse si légitime pour les personnes et les soignants » 431 ( * ) . Et à considérer en en effet le nombre de recours portés devant la justice par les familles de victimes du coronavirus pris en charge dans le secteur médico-social 432 ( * ) , on ne saurait écarter l'hypothèse que la transparence des décisions et l'information des familles n'ait pas été partout irréprochable.
À cet égard, l'exemple suédois mérite l'attention : non pas, certes, dans la gestion de la crise elle-même, mais à tout le moins dans la transparence faite a posteriori sur les conditions dans lesquelles les résidents d'établissements pour personnes âgées ont été suivis et accompagnés jusque dans leur fin de vie : une enquête réalisée par l'inspection des services médicaux et sociaux à partir des dossiers médicaux de 847 personnes hébergées dans 98 établissements a ainsi mis en lumière, à la fin novembre, les faits et les carences de prise en charge du secteur médico-social 433 ( * ) .
Le Dr Sophie Crozier, membre du Comité consultatif national d'éthique, invite même à reconnaître le phénomène de tri pour mieux se préparer intellectuellement à affronter d'autres situations de ce type : « dire qu'il n'y a pas eu de priorisation et qu'on a pu prendre tout le monde en charge est faux ! Oui, il faut une priorisation, il faut que cela soit pensé dans le cadre d'une justice distributive de type utilitariste. En France, on ne veut pas penser la priorisation. La logique actuelle, qu'on appelle la loterie naturelle, c'est “premier arrivé, premier servi”, ce qui est extrêmement discutable d'un point de vue éthique. » 434 ( * )
Il n'appartient pas à la commission d'enquête de proposer des solutions à un problème qui relève autant de l'art médical que de la philosophie morale, mais qu'il lui soit permis d'encourager l'appropriation par les professionnels de santé des bonnes pratiques et les exigences essentielles de communication aux familles des décisions prises concernant leurs proches.
* 403 Voir notamment l'article L. 1111-4 du code de la santé publique, dans sa rédaction issue pour l'essentiel des lois n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé et n° 2005-370 du 22 avril 2005 relative aux droits des malades et à la fin de vie.
* 404 Voir Cécile Manaouil, « Réflexions sur le tri des patients en période de crise sanitaire », sur Dalloz actualité , le 30 avril 2020.
* 405 Art. L. 1111-4, L. 1110-5-1 et R. 4127-37-2 du code de la santé publique.
* 406 Loi n° 2016-87 du 2 février 2016 créant de nouveaux droits en faveur des malades et des personnes en fin de vie.
* 407 Conseil national de l'ordre des médecins, « Décisions médicales dans un contexte de crise sanitaire et d'exception », le 6 avril 2020.
* 408 Ainsi de ce message d'alerte rapide sanitaire du 23 mars 2020 concernant les produits sanguins labiles, rappelant aux médecins de respecter les recommandations professionnelles émises par la Haute Autorité de santé (HAS), tout en leur demandant « de restreindre les indications des transfusions de produits sanguins labiles », exemple donné par Cécile Manaouil, art. précité.
* 409 M. Borel, B. Veber, F. Robillard, J.-P. Rigaud, B. Dureuil et C. Hervé, « L'admission du sujet âgé en réanimation : l'âge influence-t-il l'accès aux soins ? », Annales françaises d'anesthésie et de réanimation (AFAR) , 2008, vol. 27, n° 6, p. 472-480, cité par Cécile Manaouil.
* 410 SFAP, « Outils et ressources soins palliatifs et covid-19 », le 10 février 2020 ; SFAP, « Enjeux éthiques de l'accès aux soins de réanimation et autres soins critiques en contexte de pandémie covid-19 », le 16 mars 2020 ; SFAR, « Décision d'admission des patients en unités de réanimation et unités de soins critiques dans un contexte d'épidémie à covid-19 », le 19 mars 2020 ; RPMO, « Aspects éthiques et stratégiques de l'accès aux soins de réanimation et autres soins critiques en contexte de pandémie covid-19 », le 24 mars 2020 ; SRLF-SFAR-SFMU-GFRUP-SPILF, Recommandations d'experts portant sur la prise en charge en réanimation des patients en période d'épidémie à SARS-CoV-2 avec la mise en oeuvre avec la mission COREB nationale, le 7 avril 2020.
* 411 Audition du Pr Claude Jeandel, 8 septembre 2020.
* 412 Comme le rappelle, par exemple, le site du NHS britannique.
* 413 Audition de M. Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, 15 juillet 2020.
* 414 Réponse au questionnaire de la commission d'enquête.
* 415 Audition des ordres professionnels de santé, 2 septembre 2020.
* 416 Audition de professionnels de santé libéraux d'Île-de-France, 15 juillet 2020.
* 417 Audition des représentants des sapeurs-pompiers et des urgentistes, 16 juillet 2020.
* 418 Ibid .
* 419 Dans Le Monde , le 7 novembre 2020.
* 420 Audition de représentants de gestionnaires d'Ehpad, 2 septembre 2020.
* 421 Marianne , le 15 mai 2020.
* 422 Le Journal du médecin coordonnateur , mars-avril 2020, pp. 15-17.
* 423 Marianne , le 15 mai 2020.
* 424 Crise du coronavirus : diagnostic et propositions des sapeurs-pompiers de France , version du 1 er juillet 2020.
* 425 Audition des représentants des sapeurs-pompiers et des urgentistes, 16 juillet 2020.
* 426 Voir le Journal du médecin coordonnateur , mars-avril 2020. Le 16 mars, le Dr Pascal Meyvaert indique : « La situation est tellement grave dans la région Grand Est que le SAU du CHU de Strasbourg nous a dit que les personnes en GIR 1, 2 et peut-être 3 ne seraient plus admis aux urgences. J'ai alerté les autorités afin que nous soyons dotés en bouteilles d'oxygène ou au minimum en extracteurs et en anxiolytiques comme le Midazolam, pour permettre un accompagnement vers la mort dans des conditions décentes, mais rien n'y fait ».
* 427 Ch. Karagiannidis, C. Mostert, C. Hentschker et al., « Case characteristics, resource use, and outcomes of 10 021 patients with covid-19 admitted to 920 German hospitals : an observational study », The Lancet Respiratory Medicine , mis en ligne le 28 juillet 2020 . L'étude porte sur 10 021 patients de 72 ans d'âge médian, hospitalisés dans 920 hôpitaux allemands et ayant donc eu accès à un parcours de soin complet.
* 428 Réponse au questionnaire de la commission d'enquête.
* 429 Henri Bergeron, Olivier Borraz, Patrick Castel et François Dedieu, Covid-19 : une crise organisationnelle , Paris, Presses de Sciences Po, 2020.
* 430 Email du 20 mars 2020 communiqué à la commission d'enquête.
* 431 Dans Éthique du grand âge et de la dépendance , Paris, PUF, novembre 2020 ; nous soulignons.
* 432 Recueillis par des associations telles que le « Collectif 9471 » ou Coronavictimes. Le documentaire « Que se passe-t-il dans les Ehpad ? » diffusé sur France 3 le 18 novembre 2020 dans le magazine « Pièces à conviction » avance le chiffre d'une soixantaine de plaintes déposées par environ deux cents familles.
* 433 Voir « Covid-19 : les régions suédoises épinglées pour leur gestion de la pandémie dans les Ehpad », dans Le Monde du 26 novembre 2020.
* 434 Audition sur les enjeux éthiques, 2 septembre 2020.