B. UNE PRÉPARATION INADAPTÉE DU SYSTÈME PUBLIC DE SOINS AU RISQUE ÉPIDÉMIQUE, MARQUÉE PAR UN FORT TROPISME HOSPITALIER
1. Une doctrine préparatoire essentiellement fondée sur l'intervention de l'acteur hospitalier public
Le déclenchement du volet risque épidémique et biologique (REB) du dispositif Orsan (Orsan REB) par la ministre de la santé le 14 février 2020 organise la réponse du système de santé face à une situation sanitaire exceptionnelle. Dans le cas d'un risque épidémique et biologique, ce dispositif, selon ses stades de déploiement, a pour objectifs :
- à ses stades 1 et 2 , d' endiguer la propagation de l'agent infectieux en mettant en oeuvre les mesures de biosécurité requises par le patient et par la prise en charge des personnes contacts. Ces stades reposent sur l'intervention prioritaire de l'acteur hospitalier ;
- à son stade 3 , une fois l'épidémie déclenchée, d'en atténuer les effets en mettant en oeuvre des mesures barrières populationnelles tout en assurant la prise en charge des patients atteints par des formes sévères et graves dans les établissements de santé, la prise en charge des formes mineures et modérées restant assurée en médecine de ville 38 ( * ) .
Ce protocole fait donc clairement apparaître une répartition des rôles entre l'acteur hospitalier et la ligne de soins de ville, prévoyant que seul le premier intervient dans la phase préparatoire.
Confirmant cette analyse, la version livrée le 20 février 2020 du guide méthodologique de préparation au risque épidémique covid-19 diffusée par le ministère de la santé à destination de tous les professionnels de santé, décrit le stade 1 du dispositif Orsan comme reposant exclusivement sur la « prise en charge de tous les patients classés « cas possibles » en établissements de santé habilités covid-19 » et sur l'organisation d'une filière de soins excluant les professionnels de ville 39 ( * ) .
Ce n'est qu'à partir du stade 3 - lequel ne sera activé que le 14 mars - que le guide prévoit la « pleine mobilisation du système de santé dans toutes ses composantes ».
Par ailleurs, en amont du déclenchement du stade 3, la consigne donnée aux professionnels de ville est restée d' orienter tout cas suspect de covid-19 vers les services de régulation médicale des centres hospitaliers (SAMU-centres 15) .
Sans résulter d'une volonté délibérée d'écarter les soins de ville de la réponse sanitaire, cette lacune initiale semble s'expliquer par un réflexe hospitalier des pouvoirs publics face aux virus à transmission interhumaine , quelle que soit la gravité des symptômes observés. En effet, la structuration de la réponse sanitaire en cas de crise, remaniée depuis 2013-2014, a été fortement imprégnée de l'expérience tirée du virus Ebola dont le tableau clinique requiert l'intervention immédiate d'un soin hospitalier d'urgence.
2. Des signaux dès février 2020 d'une crise potentiellement épidémique
Bien qu'il faille nuancer la critique rétrospective d'une organisation sanitaire bâtie dans l'urgence et dans l'incertitude, on se trouve tout de même en droit de questionner la validité d'une stratégie sanitaire qui, informée du caractère potentiellement épidémique de la crise 40 ( * ) et consciente d'emblée que le soin de ville devra y prendre sa part , choisit délibérément de concentrer les moyens des stades 1 et 2 sur la seule filière hospitalière.
En effet, ainsi que l'a signalé Jérôme Salomon, directeur général de la santé, lors de son audition, « nous avons procédé à des adaptations du dispositif du fait de la gravité initiale de l'épidémie : le diagnostic était proposé dans les établissements de santé et tous les premiers cas devaient être adressés aux services de maladies infectieuses, pour isolement et diagnostic rapide. C'est l'organisation choisie en France depuis longtemps dans le début d'une prise en charge d'une maladie émergente [...] . Cela avait été le cas pour Ebola, pour le coronavirus du SRAS et pour celui du MERS-CoV. C'est une organisation qui fonctionne ».
Les rapporteurs ne peuvent toutefois se satisfaire d'une justification par renvoi aux cinétiques des précédents virus à transmission interhumaine. En effet, dès la deuxième quinzaine de février, les signaux d'une cinétique spécifique, faisant craindre une crise sanitaire à diffusion massive, s'accumulaient :
- des témoignages de circulation du virus venus d'Asie, d'Iran et d'Italie du Nord ;
- l'apparition du premier cluster aux Contamines-Montjoie le 7 février ;
- la détection d'une circulation active du virus dans le département de l'Oise qui a conduit le directeur général de l'ARS des Hauts-de-France à préparer la crise « dès le 23 janvier », bien avant de déplorer « le premier décès d'un cas autochtone, [M. Dominique Varoteaux] dans la nuit du 25 au 26 février » 41 ( * ) ;
- les propos de l'ancien directeur général de l'ARS du Grand Est, qui a également indiqué à la commission d'enquête que « les premiers cas confirmés de covid-19 ont été enregistrés dans la semaine du 24 février au 1 er mars » 42 ( * ) à la suite d'un rassemblement cultuel qui s'est tenu à Mulhouse du 17 au 23 février ;
- enfin, le 26 février 2020 , une table ronde organisée par la commission des affaires sociales du Sénat au cours de laquelle il a été indiqué que, contrairement au SRAS, la covid-19 présentait des formes asymptomatiques ou des formes bénignes susceptibles de multiplier les risques de contamination et donc de saturer les capacités hospitalières. Ainsi que l'a signalé Mme Catherine Leport, alors responsable de la mission « coordination opérationnelle risque épidémique et biologique » (Coreb), « pour protéger l'hôpital, pour que celui-ci se consacre aux formes les plus graves, il faut que les formes bénignes de la maladie, très majoritaires, soient prises en charge en ville ; cela implique que les professionnels aient le matériel requis » 43 ( * ) .
Pour résumer, se dessinaient alors deux types de prise en charge sanitaire de l'épidémie :
- l'un qui, par référence aux expériences connues de virus à transmission interhumaine, promouvait l'intervention exclusive du soin hospitalier de tous les cas suspects au stade de l'endiguement ;
- l'autre qui, s'appuyant sur la présence de formes bénignes de la maladie, incitait à une intervention plus précoce du soin ambulatoire pour protéger les hôpitaux.
Sans qu'aucun avis n'ait été alors rendu en la matière, c'est la première option qui a retenu le choix du ministère .
Ce n'est que le 2 mars 2020 que les professionnels de santé libéraux ont été informés de la mise en place d'un canal de distribution de masques chirurgicaux via les pharmacies d'officine et le 6 mars 2020 qu'ils ont reçu la consigne « d'adapter la filière de prise en charge des patients “cas confirmés covid-19” afin d'éviter la saturation des capacités d'hospitalisation et de prendre en charge en ambulatoire les cas confirmés ne présentant pas de critères de gravité, de comorbidités ou un motif d'hospitalisation différent ».
Ces constats inspirent aux rapporteurs deux conclusions :
- en application d'une doctrine priorisant l'acteur hospitalier public comme seul intervenant en cas de crise sanitaire, la phase de mobilisation des acteurs sanitaires, organisée au cours du mois de février, a délibérément exclu l'intervention du volet libéral des professionnels de santé ;
- bien que le dispositif Orsan ait normalement vocation à laisser aux ARS une marge de manoeuvre dans la définition de la réponse aux situations sanitaires exceptionnelles, la définition de lignes directrices strictes et uniformes par la direction générale de la santé n'a pas permis à ces dernières - notamment celles touchées par les premiers clusters - de s'éloigner de la stricte épure hospitalière .
3. Des canaux de communication qui, dès fin janvier, ont marginalisé les professionnels de ville
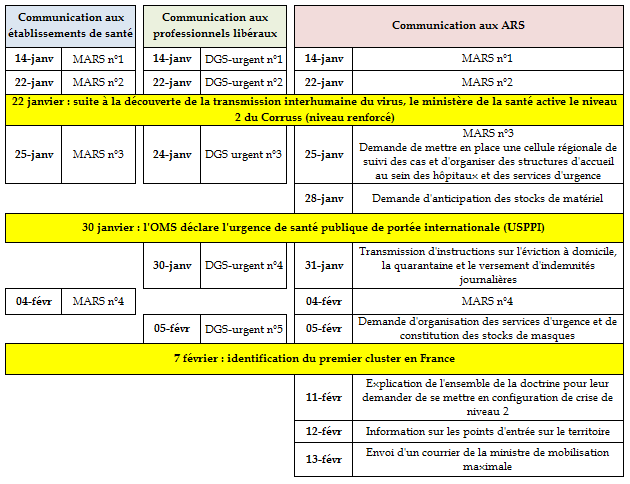
Dès le 14 janvier 2020, le ministère des solidarités et de la santé procède à la diffusion du « premier message d'alerte sanitaire aux établissements de santé et médico-sociaux », doublé d'un « signal DGS-urgent à plus de 800 000 professionnels de santé libéraux » 44 ( * ) . Ce signal - intitulé « cas groupés d'infections à nouveau coronavirus en Chine » - invite clairement tout professionnel de santé à ne « pas orienter d'emblée [un patient suspect d'infection] vers les structures d'accueil des urgences afin d'éviter le contact avec d'autres patients ».
Aux premiers temps de construction par les décideurs publics de la réaction sanitaire, le mot d'ordre semblait donc à la coopération intersectorielle entre professionnels de santé .
Ce mot d'ordre connaît rapidement des difficultés d'application.
En effet, entre le 14 janvier et le 14 février 2020 , veille du départ de Mme Agnès Buzyn du ministère des solidarités et de la santé et date du déclenchement du plan Orsan REB, le système de santé traverse une phase de préparation par à-coups , rythmée par une communication ministérielle descendante à trois canaux : les messages d'alerte rapide sanitaire (MARS) transmis aux agences régionales de santé (ARS) et aux établissements, et les signaux « DGS-urgent » transmis aux professionnels de santé libéraux.
Cette communication tripartite a d'emblée présenté plusieurs inconvénients :
- dans sa forme, le choix d'une communication strictement individuelle adressée aux professionnels libéraux, sans recours au truchement des unions régionales des professionnels de santé (URPS), des ordres professionnels et des organisations syndicales, a incontestablement nui à la structuration d'une réponse sanitaire des soins de ville ;
- dans son contenu, et bien que le message initial du 14 janvier visait à éviter la saturation des services d'urgence, le croisement des recommandations contenues dans les MARS - exclusivement destinées aux établissements hospitaliers et aux SAMU - et de celles contenues dans les signaux « DGS-urgent » a mécaniquement conduit au fléchage des cas avérés , dont la définition s'est étoffée au cours de la période, vers le circuit hospitalier d'urgence .
En outre, l'activation par la ministre de la santé le 22 janvier du niveau 2 (niveau d'alerte renforcée) du Corruss a joué en faveur d'une mobilisation prioritaire du réseau hospitalier, la vocation du Corruss étant d'unifier les canaux d'information entre le ministère et les ARS autour des capacités et de l'activité de l'hôpital 45 ( * ) .
Enfin, l'audition par votre commission d'enquête des différents ordres professionnels a bel et bien montré qu'en dehors de deux réunions animées par la DGS et tenues le 29 janvier et le 6 février 2020 , ces derniers avaient été très faiblement inclus dans la préparation sanitaire précédant le déclenchement du dispositif Orsan. Les personnes auditionnées évoquent « des réunions auprès de la DGS et, en pointillé, sans rythme systématique et régulier, des contacts avec le cabinet ministériel, voire, ponctuellement, avec le ministre » 46 ( * ) . Les rapporteurs en déduisent que, contrairement au canal d'information mis en place entre le ministère et les ARS dans le cadre du Corruss, les acteurs du soin de ville n'ont pas bénéficié des mêmes facilités de dialogue .
La récapitulation des échanges entre le ministère et les professionnels de santé, dont la synthèse figure ci-après, montre qu'au fur et à mesure de divers événements confirmant la gravité de la crise, le ministère a progressivement privilégié le canal unique d'une communication vers les ARS , laquelle a compromis, dès la phase préparatoire du mois de janvier et de la première quinzaine de février, la dimension plurisectorielle de la réponse sanitaire .
Déroulement de la communication adressée
aux professionnels de santé
avant le déclenchement du plan
Orsan
Source : Audition de Mme Agnès Buzyn
Aux yeux des rapporteurs, trois jalons distincts ont progressivement entraîné la concentration de la communication et des instructions ministérielles, entraînant elle-même la priorisation du circuit hospitalier d'urgence :
- la découverte de la transmission interhumaine du virus qui, du point de vue opérationnel, a déclenché la mobilisation du Corruss en mode renforcé et l'identification d'un canal privilégié entre un interlocuteur dédié au ministère de la santé et les ARS ;
- la déclaration de l'USPPI par l'OMS , qui achève de consacrer le risque épidémique ;
- la découverte le 7 février 2020 du premier cluster des Contamines-Montjoie .
4. Enfin, des établissements hospitaliers de référence insuffisamment préparés aux risques épidémique et biologique
Le tropisme hospitalier de la réponse aux situations sanitaires exceptionnelles se trouve consacré par l'article L. 3131-9 du code de la santé publique (CSP), qui dispose que « dans chaque zone de défense, des établissements de santé de référence (ESR) ont un rôle permanent de conseil et de formation et [...] peuvent assurer une mission de coordination ou d'accueil spécifique ». Bien qu'il soit expressément prévu que ces établissements disposent d'un service de maladies infectieuses et d'un service de réanimation doté de chambres d'isolement (article R. 3131-9 du CSP), il est apparu, à la suite de la diffusion de l'épidémie Ebola et des conclusions de la mission menée par Anne-Claire Amprou, que leur formation aux spécificités du risque épidémique et biologique (REB) était insuffisante.
Cette carence a motivé la constitution en 2015 d'une mission nationale de coordination opérationnelle du REB (Coreb) , placée sous la tutelle conjointe de la DGS et de la DGOS, afin de renforcer le degré de préparation des ESR dans le domaine des urgences infectieuses individuelles et collectives. La responsable médicale de la Coreb, Mme Catherine Leport, dont les fonctions ont couru jusqu'au 22 avril 2020, a pu apporter à cet égard de précieuses informations à la commission d'enquête sur ce degré de préparation.
L'expérience Ebola a incontestablement permis aux ESR de renforcer leur formation et leur préparation au risque REB, bien que la Coreb ait pu déplorer que « les temps d'infectiologues et d'ingénieurs spécialisés en situation sanitaire exceptionnelle, ainsi que l'engagement de la cellule opérationnelle de zone de l'ESR dans l'animation zonale des autres établissements de santé, soient assez inégalement acquis » 47 ( * ) .
De ce constat découle, au moment du déclenchement de l'épidémie de covid-19, un « maillage très partiel et hétérogène du territoire , assez structuré avec les autres CHU de la zone pour certains sites, et plus informel pour d'autres sites » 48 ( * ) .
Il apparaît également que les liens tissés entre les établissements de santé et la Coreb aient fortement privilégié le secteur public , les délégations de l'hospitalisation privée prétendant n'avoir eu « aucun écho de [la] Coreb, de son action ou de ses missions » 49 ( * ) . Dans leurs réponses aux questionnaires des rapporteurs, tant la fédération de l'hospitalisation privée (FHP) que la fédération des établissements hospitaliers et d'aide à la personne privés non lucratifs (Fehap) ont déploré leur faible connaissance du dispositif Orsan REB par défaut d'implication . À quelques exceptions près, aucun établissement privé ne s'est donc trouvé associé à l'élaboration d'Orsan , « dont la préparation se fait plutôt avec les CHU, les établissements supports des GHT et les SAMU » 50 ( * ) .
Quant au « maillage avec la médecine de ville , incontournable pour l'efficacité de la réponse face à un phénomène de grande ampleur telle que la crise covid-19, il est quasi inexistant et paraît en grande partie à construire » 51 ( * ) .
Ce niveau très inégal de la préparation des ESR au risque REB a conduit l'ancienne responsable médicale de la Coreb à formuler plusieurs propositions, reprises à leur compte par les rapporteurs :
- engager et maintenir dans la durée un travail d'évaluation des ESR dédié au REB . La Coreb, dont les capacités limitées (5 personnes à plein temps) la réduisent à une fonction d'animation et de production de référentiels, ne peut à elle seule assumer pareille mission, qui aurait davantage vocation à intégrer la mission déjà existante d'évaluation régulière des établissements de santé de la Haute Autorité de santé ;
- élargir le périmètre des missions de la Coreb, que sa convention constitutive limite aux seuls ESR, pour y inclure les professionnels de santé de ville et, dans les faits, les établissements privés. Cet élargissement, qui devrait s'accompagner de moyens dédiés, permettrait d'ouvrir à ces derniers des activités de formation qui ne sont pour l'heure dispensées qu'aux acteurs impliqués des ESR.
* 38 Réponses de la DGOS au questionnaire des rapporteurs.
* 39 Pages 5 et 28.
* 40 Comme l'a rappelé M. Olivier Véran à la commission d'enquête, « j'ai été nommé ministre le 16 février dernier. Le virus circulait depuis peu, mais des personnes étaient infectées et des foyers identifiés. La menace était réelle, et en franchissant les portes de mon ministère, je n'ignorais pas le risque d'une déferlante épidémique » (audition du 24 septembre 2020).
* 41 Audition d'élus et de représentants du département de l'Oise, 23 juillet 2020.
* 42 Audition d'élus et de représentants de la région Grand Est, 9 juillet 2020.
* 43 Compte rendu de la commission des affaires sociales du Sénat, 26 février 2020. Cette inquiétude avait par ailleurs été relayée par votre rapporteur Bernard Jomier à l'occasion d'une question d'actualité au Gouvernement posée le même jour.
* 44 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 45 Aux termes de l'instruction DGS/CORRUSS n° 2012-432 du 21 décembre 2012, qui définit les transferts d'information entre les ARS et le Corruss en cas de crise sanitaire, les indicateurs d'activité pris en compte ne portent bel et bien que sur l'activité hospitalière : mise en oeuvre de plans blancs élargis ou activation de plans blancs, analyse qualitative de l'activité des structures de médecine d'urgence et bilan des capacités hospitalières.
* 46 Audition des ordres professionnels de santé, 2 septembre 2020.
* 47 Réponse de Mme Catherine Leport au questionnaire des rapporteurs.
* 48 Il transparaît des réponses au questionnaire que les ESR de la zone Nord et de la zone Paris montraient un degré de préparation plus élevé que celui de la zone Sud.
* 49 Réponse de la fédération de l'hospitalisation privée (FHP) au questionnaire des rapporteurs.
* 50 Réponse de la Fehap au questionnaire des rapporteurs.
* 51 Réponse de Mme Catherine Leport au questionnaire des rapporteurs.