DEUXIÈME
PARTIE
RENDRE LA PRÉVENTION SECONDAIRE ET TERTIAIRE PLUS EFFICACE
Un premier axe d'amélioration de la politique de prévention de la perte d'autonomie semble résider dans la recherche d'une organisation plus efficace des actions entreprises par la multitude d'acteurs qui s'en partagent la charge.
I. MIEUX STRUCTURER LES ACTIONS EXISTANTES
A. AMÉLIORER LES OUTILS DE DIAGNOSTIC
1. Rénover les outils d'évaluation et d'orientation
Les outils scientifiques d'évaluation de la perte d'autonomie sont aujourd'hui si critiqués, tant par les professionnels de santé que par les responsables administratifs, qu'à part le droit tacite de ce qui est à persévérer dans l'être, on voit mal ce qui empêche d'appeler à leur renouvellement.
L'évaluation de la dépendance des demandeurs de l'APA se fait, par les équipes départementales, au moyen de la grille Autonomie gérontologie groupes iso-ressources (Aggir) 68 ( * ) . L'évaluation de la personne repose sur dix-sept variables pour lesquelles trois modalités sont possibles : soit la personne accomplit seule les actes quotidiens, soit elle les accomplit partiellement, soit elle ne les accomplit pas :
- dix « variables discriminantes » se rapportent à la perte d'autonomie physique et psychique : cohérence du comportement et de la conversation, orientation dans le temps et l'espace, toilette, habillage, alimentation, élimination, transferts (se lever, se coucher, s'asseoir), déplacement à l'intérieur, déplacement à l'extérieur, communication à distance ;
- sept « variables illustratives » , concernant la perte d'autonomie domestique et sociale. Elles n'entrent pas dans le calcul du GIR mais apportent des informations utiles à l'élaboration du plan d'aide : gestion personnelle de son budget et de ses biens, cuisine, ménage, transports, achats, suivi du traitement, activités de temps libre.
La grille Aggir
La grille « Autonomie gérontologie groupes iso-ressources » (Aggir) mesure le degré de perte d'autonomie du demandeur de l'allocation personnalisée d'autonomie (APA). Les degrés de perte d'autonomie sont classés en 6 groupes iso-ressources :
- GIR 1 : personne en fin de vie ou confinée au lit ou au fauteuil, dont les fonctions mentales sont gravement altérées et nécessitant une présence indispensable et continue d'intervenants ;
- GIR 2 : personne confinée au lit ou au fauteuil, dont les fonctions mentales ne sont pas totalement altérées et dont l'état exige une prise en charge pour la plupart des activités de la vie courante, ou dont les fonctions mentales sont altérées mais capable de se déplacer et nécessitant une surveillance permanente ;
- GIR 3 : personne ayant conservé son autonomie mentale, partiellement son autonomie locomotrice, mais qui a besoin quotidiennement et plusieurs fois par jour d'une aide pour les soins corporels ;
- GIR 4 : personne n'assumant pas seule ses transferts mais qui, une fois levée, peut se déplacer à l'intérieur de son logement, et qui a besoin d'aides pour la toilette et l'habillage, ou personne n'ayant pas de problèmes locomoteurs mais qui doit être aidée pour les soins corporels et les repas ;
- GIR 5 : personne ayant seulement besoin d'une aide ponctuelle pour la toilette, la préparation des repas et le ménage ;
- GIR 6 : personne encore autonome pour les actes essentiels de la vie courante.
Les limites de la grille Aggir étaient déjà dénoncées par le rapport de notre ancien collègue Alain Vasselle sur la création d'un cinquième risque 69 ( * ) , qui lui-même rappelait qu'en 2001 déjà, « avait été constitué un comité scientifique pour l'adaptation des outils d'évaluation de l'autonomie, présidé par le docteur Alain Colvez, [dont le rapport] insistait notamment sur le fait que la grille Aggir ne permet pas d'apprécier l'environnement de la personne. Le rapport soulignait par ailleurs que cet outil, au demeurant très sensible à la variation de certains items, tend à mesurer des degrés d'incapacité et non des niveaux de dépendance, tandis que le groupage en GIR ne traduit qu'une correspondance moyenne. Ce document estimait que sur le plan individuel, il n'existe pas de corrélation systématique entre un niveau d'incapacité et un besoin d'aide. Par ailleurs, faute de fiabilité des items de cohérence et d'orientation, l'identification des personnes atteintes par des difficultés intellectuelles et psychiques s'avère problématique. »
Le rapport Vasselle concluait sur ce point qu' « en définitive, l'outil Aggir a été conservé, faute de mieux, car il s'agit d'un instrument facile d'utilisation et bien connu des travailleurs sociaux. Toutefois, les principaux défauts de cet instrument - absence de reproductibilité entre les utilisateurs, frontières floues entre les GIR, mauvaise prise en compte des démences - constituent toujours de sérieux problèmes. En outre, un utilisateur averti peut aisément faire basculer une personne d'un GIR à un autre selon la façon dont il remplit la grille ».
Bref, ainsi que nous l'a confirmé la CNAV, la grille Aggir n'a pour objet que d'indiquer si une personne peut prétendre à une prestation légale ou extralégale. Elle n'a pas pour objectif de répondre aux besoins de la personne, ni même de les évaluer. On fera en outre observer que l'utilisation de la grille Aggir s'accommode mal de la priorité donnée au repérage de la fragilité, si celle-ci peut être latente.
Il est frappant de constater que, douze ans plus tard, rien n'a changé, ou si peu . Le Pr Olivier Saint-Jean a confirmé à la mission que la grille Aggir manquait de base scientifique et générait des inégalités entre les patients, et cité parmi les outils fournissant une vue bien plus complète de l'état de la personne le resident assessment instrument (RAI) états-unien ou le système de mesure de l'autonomie fonctionnelle (SMAF) québécois - que mentionnait déjà le rapport sénatorial de 2008.
La grille SMAF
Conçue par les gériatres québécois Réjean Hébert, Réjean Carrier et Angèle Bilodeau, du centre d'expertise en santé de Sherbrooke, le système de mesure de l'autonomie fonctionnelle (SMAF) permet d'évaluer 29 fonctions regroupées en cinq domaines :
- les activités de la vie quotidienne : se nourrir, se laver, s'habiller, entretenir sa personne, fonction vésicale, fonction intestinale, utiliser les toilettes ;
- la mobilité : transferts, installer orthèse ou prothèse, se déplacer en fauteuil roulant à l'intérieur, utiliser les escaliers, circuler à l'extérieur ;
- la communication : voir, entendre, parler ;
- les fonctions mentales : mémoire, orientation, compréhension, jugement, comportements ;
- les tâches domestiques : entretenir la maison, préparer les repas, faire les courses, la lessive, utiliser le téléphone, les moyens de transport, prendre ses médicaments, gérer son budget.
Pour chacune des fonctions, une échelle de 0 à - 3 est proposée pour indiquer le niveau d'autonomie ou d'aide requise (0, 0,5, - 1, - 2, - 3) : 0 indique que la personne est parfaitement autonome alors que - 3 indique que la personne est totalement dépendante. Ces niveaux sont pondérés en fonction des ressources disponibles pour combler les besoins d'aide.
Le SMAF est un outil global et commode à utiliser pour élaborer un plan d'intervention. Il affiche semble-t-il une certaine précision dans l'évaluation, puisque les résultats sont assez corrélés au nombre d'heures de soins requis par la personne, une bonne fidélité test-retest, ce qui en fait un bon outil pour la mesure du changement, et une bonne reproductibilité quel que soit l'évaluateur.
Les Carsat, dans le cadre de la politique interrégimes, ont pour leur part élaboré, avec le pôle gérontologique de Bourgogne-Franche-Comté et différents spécialistes, une grille dite Fragire pour détecter parmi les retraités en GIR 5 et 6 les personnes à risque. Celle-ci se compose de dix-sept questions et de trois tests - sur la vitesse de marche notamment - composant une évaluation multidimensionnelle de la personne, de ses besoins et de son environnement immédiat, en tenant compte des risques à domicile, pour la personne elle-même comme pour celles qui lui viennent en aide.
La loi ASV de 2015 a certes entendu remédier aux limites de la grille Aggir en introduisant l'évaluation multidimensionnelle de la situation et des besoins de la personne âgée et de ses proches aidants dans le cadre d'une demande d'APA. Cette évaluation est confiée aux équipes médico-sociales des départements. La loi confie également à la CNSA le rôle de proposer un référentiel national qui évalue la perte d'autonomie ainsi que la situation et les besoins des proches aidants. Ces travaux ont abouti à l'arrêté du 5 décembre 2016 fixant le référentiel d'évaluation multidimensionnelle de la situation et des besoins des personnes âgées et de leurs proches aidants 70 ( * ) . L'utilisation du référentiel semble cependant très « variable d'un département à l'autre », comme le reconnaît la CNSA 71 ( * ) .
Le rapport de Jérôme Guedj sur la lutte contre l'isolement promeut pour sa part l'outil ESOGER1, développé par le centre d'excellence sur la longévité Ruisss ( réseau universitaire intégré de santé et services sociaux ) de l'université McGill, au Canada, utilisé au sein du Gérontopôle Sud, et déployé par la société française de gériatrie depuis avril 2020. Il s'agit d'une plateforme d'évaluation socio-gériatrique permettant d'évaluer dans son ensemble et à distance la situation socio-gériatrique d'une personne âgée en déterminant un risque de complications et en proposant des recommandations. Elle permet ainsi à des personnels médico-sociaux et éventuellement non médicaux d'identifier les personnes âgées à risque. À l'issue de ce questionnaire de repérage des fragilités, un algorithme propose une orientation en fonction des réponses obtenues.
Il semble temps de mettre un peu d'ordre dans les outils d'évaluation des personnes mis à la disposition des équipes départementales en les modernisant et en les unifiant. On peut raisonnablement attendre de tels outils qu'ils soient robustes, reproductibles, qu'ils épargnent à l'usager la complexité d'identifier son interlocuteur en fonction du résultat que le test lui donne, et pour tout dire qu'ils permettent d'attribuer à chacun ce dont il a besoin.
Un tel chantier s'impose d'autant plus à l'heure de la mise en service d'une nouvelle branche de sécurité sociale destinée à gérer le risque de perte d'autonomie, dont la recherche d'efficacité appellera probablement en temps utile la création d'une prestation universelle sans barrière d'âge, fonctionnant sur un modèle analogue à celui de la prestation de compensation du handicap, distinguant différentes enveloppes selon le type d'aide requise.
Proposition : à court terme, confier à la CNSA, dans un délai restreint, le chantier d'unification des outils d'évaluation.
Lui confier à moyen terme la conception d'une prestation universelle d'autonomie sans barrière d'âge.
2. Développer les moyens de repérage et de diagnostic
a) Les outils juridiques
Le Haut Conseil de la santé publique (HCSP) recommande, dans son rapport sur la prévention de la maladie d'Alzheimer et des maladies apparentées, des temps de prévention à trois âges-clés : 45 ans, 60-65 ans et 75 ans, avec des actions à adapter selon les tranches d'âge. Ainsi :
- à 45 ans, le rendez-vous devrait être axé principalement sur le dépistage et la prise en charge du risque cardiovasculaire, dont les facteurs cliniques sont connus : hypertension artérielle, diabète, et leurs déterminants comportementaux que sont la sédentarité, une alimentation inadaptée ou la consommation de tabac ;
- à 60-65 ans, sur le maintien d'activités stimulantes favorisant le lien social et les aspects nutritionnels ;
- à 75 ans, sur le maintien d'activités stimulantes avec une insistance sur l'activité physique.
L'idée d'un rendez-vous systématique à 45 ans est à ce stade perçue de manière variable . L'Académie de médecine a, en 2014, estimé que le risque de chute commençait lorsque le patient « entrait dans la seconde moitié de son existence », soit à partir de 45 ans, âge du début de la presbytie. Elle recommande ainsi de faire procéder à un examen de la vision par un ophtalmologiste ainsi qu'une autoévaluation de l'équilibre. Elle recommande plus généralement la pratique régulière et disciplinée d'une activité physique, le maintien d'une activité intellectuelle, ludique, artistique ou professionnelle le plus longtemps possible, ainsi qu'un apport nutritionnel quotidien correct en protéines, calcium et vitamine D 72 ( * ) .
L'expérience britannique d'une consultation systématique à cet âge devrait conduire à la prudence. Au Royaume-Uni, l'organisation d'un bilan de santé (« NHS health check ») pour toute personne de 40 à 74 ans a été imposée en 2008 à toutes les collectivités territoriales, à l'initiative du gouvernement de Gordon Brown. Cette consultation gratuite, qui peut se tenir à peu près n'importe où - chez son généraliste mais aussi à la bibliothèque ou au centre de loisirs de quartier -, est destinée à prévenir et détecter les risques, en particulier, de problèmes cardiovasculaires et de maladies neurodégénératives. Les résultats des évaluations n'ont toutefois pas démontré la valeur ajoutée, par rapport aux consultations ordinaires, d'un programme relativement coûteux 73 ( * ) . En 2019, le secrétaire d'État à la santé a annoncé son ciblage progressif.
Il semble ainsi que le dépistage à 40-45 ans pourrait être conduit en renforçant les moyens existants, qui sont pour l'essentiel la médecine de ville et le système de santé au travail . La direction générale de la santé mise sur l'implication des médecins de ville et d'autres professionnels de santé en prenant appui sur les nouvelles organisations de soins primaires : maisons de santé pluridisciplinaires, coopérations interprofessionnelles, communautés professionnelles territoriales de santé. Elle travaille en outre à l'articulation du futur plan santé au travail avec les travaux de Santé publique France « Agir à mi-vie pour une avancée en âge en santé ».
Le partage des informations médicales est un autre enjeu d'importance pour fluidifier les parcours de soin . Au Danemark, toutes les informations administratives et médicales sont accessibles au moyen d'une carte jaune et d'un numéro unique, le civil personal registration number, ou numéro CPR, équivalent de nos cartes d'identité et Vitale réunies, dont la privation rend la vie quotidienne quasiment impossible. Les données de santé sont toutes stockées sur une plateforme unique depuis environ cinq ans, ce qui facilite grandement les parcours de santé des personnes et évite les ruptures de prise en charge.
L'article 51 de la loi Santé 74 ( * ) a intégré le dossier médical de santé au travail (DMST), alimenté par le médecin du travail, dans le dossier médical partagé (DMP) du patient et a autorisé l'accès au DMST, sauf opposition du patient, à son médecin traitant ou hospitalier afin que ceux-ci puissent prendre en compte les éléments relatifs à son environnement professionnel. Le médecin du travail n'est toutefois autorisé qu'à verser des documents, tels des fiches d'exposition, dans le DMP, il ne peut le consulter. Il serait utile, ainsi que la commission des affaires sociales du Sénat a déjà eu l'occasion de le proposer 75 ( * ) , d'aller plus loin dans le partage d'informations, sous réserve que l'accord du travailleur ait été systématiquement recherché par le médecin du travail.
Proposition : donner accès au DMP aux médecins du travail et accélérer le déploiement de leur utilisation.
Il importerait enfin de développer le troisième rendez-vous de santé et d'en faire un bilan panoramique incluant l'habitat et la mobilité . C'était déjà l'idée du rapport Broussy de 2013 d'instaurer un diagnostic habitat-mobilité à 70-75 ans, audit global pouvant être réalisé par des ergothérapeutes et des psychologues - liste à laquelle on pourrait ajouter des infirmiers et/ou des kinésithérapeutes.
Les visites de prévention à domicile en Scandinavie
Depuis 1998, tout Danois âgé de plus de 75 ans doit, sauf s'il s'y oppose, faire l'objet d'une visite à domicile de prévention d'un travailleur social ou d'une infirmière deux fois par an, quel que soit son état. L'objectif de ces visites est, aux termes de la loi, de « créer un sentiment de sécurité et de bien-être et de donner des conseils et un soutien pour des activités et pour la mise en place des services de maintien à domicile ».
En 2016, en raison de l'amélioration de l'état de santé de la population, le seuil d'âge au-delà duquel la visite de prévention annuelle est obligatoire a été porté à 80 ans.
En Finlande
76
(
*
)
, les communes organisent également
des visites préventives chez les personnes âgées de plus de
75 ans, afin de repérer leurs besoins éventuels et
d'améliorer leur accès à l'information en matière
de comportements de santé
- en leur faisant des
recommandations sur la nutrition, par exemple.
Certaines municipalités organisent, en complément, des
services de visite quotidienne à domicile pour les personnes les plus
âgées. Ces visites, réalisées par des
bénévoles ou des personnels municipaux embauchés à
cet effet, permettent de s'assurer du bien-être des personnes et de les
aider à sortir de leur domicile, pour faire leurs courses par
exemple.
Dans un rapport récent 77 ( * ) , Philippe Denormandie et Cécile Chevalier préconisent à cet égard d'élargir aux ergothérapeutes la possibilité de prescrire des aides techniques , à partir du constat selon lequel « en France, la prescription des aides techniques est en grande partie réservée aux médecins. La prescription de certaines aides techniques est restreinte à une liste de spécialités. Le plus souvent les médecins traitants ne sont pas en mesure de faire des évaluations précises (manque d'informations, manque de temps pour évaluer des déterminants de l'activité...) [...] Les masseurs-kinésithérapeutes peuvent prescrire des aides à la marche et la location des fauteuils roulants manuels et les orthoptistes des aides visuelles. Actuellement et malgré les recommandations des rapports de 2007 [...] et 2013 (rapports IGAS), les ergothérapeutes n'ont toujours pas le droit de prescrire les aides techniques inscrites à la LPPR. »
Propositions : systématiser des visites à domicile autour de 75 ans destinées à réaliser un bilan complet de la personne. De tels diagnostics pourraient être réalisés par des infirmiers, des ergothérapeutes, des psychologues et/ou des kinésithérapeutes.
Donner aux ergothérapeutes la possibilité de prescrire des aides techniques.
b) Les moyens humains
En 2013, le rapport de Luc Broussy faisait déjà le constat suivant : « Alors que le métier d'ergothérapeute est encensé par tous les partenaires et qu'il est présent dans beaucoup de pays européens, il est totalement sous-dimensionné en France. Pas un rapport, pas un acteur du secteur, pas une institution rencontrée qui ne mentionne le métier d'ergothérapeute comme utile et indispensable à la mise en oeuvre du grand chantier de l'adaptation des logements au handicap et au vieillissement. [...] La France continue de faire figure de contrée sous-développée en Europe dans ce domaine. »
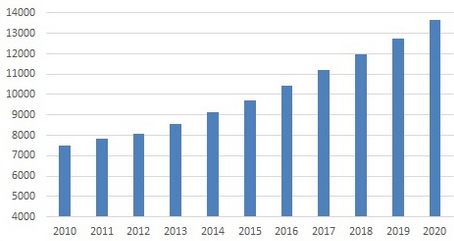
Force est de constater qu'en presque dix ans, la situation n'a pas significativement évolué . Au 1 er janvier 2020, la France comptait 13 644 ergothérapeutes. D'après le bulletin 2020 de la Fédération mondiale des ergothérapeutes 78 ( * ) la France se classe à la onzième position en nombre de professionnels en exercice.
Évolution du nombre d'ergothérapeutes en France depuis 2010
Source : Drees
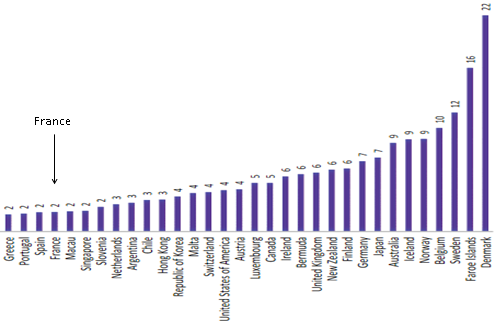
Rapporté à sa population toutefois, notre pays n'est que vingt-neuvième en termes d'ergothérapeutes pour 10 000 habitants , derrière les pays scandinaves, mais aussi la Belgique, l'Australie, le Japon, l'Allemagne, le Royaume-Uni, le Canada, le Luxembourg, Malte, les Pays-Bas et la Slovénie. La première place est occupée par le Danemark, avec environ 22 ergothérapeutes pour 10 000 habitants.
Nombre d'ergothérapeutes pour 10 000 habitants
Source : WFOT, Human resources project, 2020
Proposition : lancer un plan massif de recrutement d'ergothérapeutes.
L'appui des masseurs-kinésithérapeutes n'est sans doute pas moins important, même s'il est plus manifeste à un stade plus avancé de la prévention. À cet égard, l'interruption des soins de kinésithérapie en établissement pendant le confinement lié à l'épidémie de covid-19 au printemps 2020 a fourni une expérience in vivo aux résultats sidérants , comme l'a montré une étude de la Fédération française des masseurs kinésithérapeutes 79 ( * ) .
Il ressort des 254 réponses de praticiens intervenant en Ehpad interrogés à la mi-avril 2020, après avoir été empêchés d'exercer en établissement pendant parfois six semaines, que :
- le nombre de patients devant être accompagnés pour marcher a doublé, et un quart des patients pouvant marcher seuls ont perdu cette capacité . La moitié des patients qui marchaient avec une canne avant le confinement marchent désormais avec un déambulateur, et le nombre de patients ayant besoin d'une aide technique maximale, c'est-à-dire un déambulateur quatre patins, pour marcher a augmenté de 60 % ;
- après six semaines sans kinésithérapie, le périmètre de marche a diminué de 73 %, passant de 117 à 32 mètres . Le besoin en aide humaine a été multiplié par deux. La rééducation post-chute est devenue une urgence afin de diminuer la peur de chuter et prévenir le syndrome de désadaptation psychomotrice.
À la lumière de tels résultats, il serait intéressant d'associer davantage les kinésithérapeutes à la politique de prévention , ce qui pourrait prendre plusieurs formes :
- les kinésithérapeutes pourraient participer au diagnostic complet réalisé à 70-75 ans ;
- des pratiques avancées en gérontologie renforceraient l'attractivité du métier, alors que la kinésithérapie du sport attire l'essentiel des étudiants, mais ne leur offrira que 10 % des postes existants. Des diplômes complémentaires permettraient de valoriser l'expertise des kinésithérapeutes en matière de soins apportés aux personnes âgées ;
- la création d'un statut de kinésithérapeute coordonnateur dans les établissements est une autre piste pour prévenir les situations de dépendance iatrogène évitable.
Proposition : mieux associer les kinésithérapeutes à la politique de prévention, en créant des pratiques avancées en gérontologie ou en créant un statut de kinésithérapeute coordonnateur en établissement.
* 68 Article R. 232-3 et annexe 2-1 du code de l'action sociale et des familles.
* 69 Alain Vasselle, Construire le cinquième risque : le rapport d'étape , rapport d'information fait au nom de la mission commune d'information dépendance du Sénat, déposé le 8 juillet 2008.
* 70 Prévu par l'article L. 232-6 du code de l'action sociale et des familles.
* 71 CNSA, « Évaluation et prévention de la perte d'autonomie: vers des pratiques coordonnées ? Journée nationale d'échanges et de partage d'expériences », 2019.
* 72 Académie de médecine, communiqué du 3 juin 2014.
* 73 Michael Caley, Paramdip Chohan, James Hooper, Nicola Wright, « The impact of NHS Health Checks on the prevalence of disease in general practices: a controlled study », in British Journal of General Practice 2014; 64 (625) ; Kiara Chu-Mei Chang et al., « Impact of the National Health Service Health Check on cardiovascular disease risk: a difference-in-differences matching analysis », in CMAJ , Jul 2016, 188 (10).
* 74 Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 75 Sur la santé au travail , rapport d'information n° 10 (2019-2020) de M. Stéphane Artano et Mme Pascale Gruny, fait au nom de la commission des affaires sociales, déposé le 2 octobre 2019.
* 76 Martine Pinville, Relever le défi politique de l'avancée en âge , 2013.
* 77 Philippe Denormandie et Cécile Chevalier, Des aides techniques pour l'autonomie des personnes en situation de handicap ou âgées : une réforme structurelle indispensable , 2020.
* 78 World Federation of occupational therapists, Human Resources Project 2020 - Global demographics of the occupational therapy profession , mai 2020.
* 79 FFMKR, Enquête auprès des kinésithérapeutes réalisant habituellement des soins en Ehpad , 24 avril 2020.