B. UNE APPROCHE ENCORE INSUFFISAMMENT COORDONNÉE
1. Un manque certain de coordination en matière d'adaptation des logements
La reconnaissance mutuelle des évaluations faites par les Carsat avec celles effectuées par les équipes APA des départements est un problème ancien , qu'avait déjà prétendu régler la loi ASV. Constatant en 2015 que cette reconnaissance n'était réciproque que dans 25 % des départements, et à sens unique - reconnaissance par les caisses des évaluations départementales et non l'inverse - dans 15 % des autres départements, le législateur a inscrit cette reconnaissance réciproque à l'article L. 113-2-1 du code de l'action sociale et des familles.
Cinq ans plus tard, un formulaire unique de demande devait être testé à la fin 2020, et un télé-service de demande est en cours de réalisation par la CNAV, dont la convention d'objectifs et de gestion la liant à l'État fixe un objectif de 100 % de reconnaissance réciproque en 2022.
C'est dans la politique d'adaptation des logements que le manque de coordination des acteurs se fait le plus sentir . Les aides « Habitat et cadre de vie » de l'assurance retraite peuvent se cumuler avec celles du programme « Habiter Facile » de l'ANAH. Le rapport Vachey de septembre 2019 relève que « dans un rapport confidentiel de l'inspection générale des finances de 2020, les emplois prévus dans la convention quinquennale et le programme d'investissement volontaire suscitent de nombreuses critiques sur le plan de leur utilité sociale. L'évolution des interventions d'Action Logement nourrit un risque de doublon, particulièrement marqué s'agissant de l'intervention dans le champ des aides à l'adaptation du logement des personnes en perte d'autonomie, puisque des subventions peuvent déjà être obtenues via l'ANAH ou par l'intermédiaire de l'action sociale des caisses de retraite, notamment la CNAV. »
La DHUP cherche depuis le printemps 2020 à articuler ces différents dispositifs . Les trois opérateurs sont appelés à instituer un protocole de coopération relatif à l'orientation des dossiers, l'échange d'information et l'appel aux financements complémentaires - le conseil d'administration de l'ANAH a délibéré en ce sens le 17 juin 2020. Un guide sur l'adaptation du logement commun aux trois financeurs est en préparation. Action logement, qui dispose des plus fortes capacités financières d'intervention, est le primo-financeur et le seul à financer les travaux relatifs à la salle de bains.
Outre les dispositifs précités, concourent également au soutien à l'adaptation des logements la prestation de compensation du handicap (PCH) et le crédit d'impôt des travaux d'équipement pour personne âgée ou handicapée, prévu par l'article 200 quater A du code général des impôts, dont le coût budgétaire était estimé en 2020 à 52 millions d'euros.
Principaux dispositifs d'aide à l'adaptation des logements
|
Carsat |
ANAH « Habiter facile » |
Action logement |
Crédit d'impôt accessibilité |
|
|
Nature de l'aide |
Modalités particulières |
Subvention |
Subvention |
Crédit d'impôt |
|
Critère d'âge |
55 ans |
Personnes handicapées jusqu'à 60 ans, personnes âgées dès 60 ans |
Retraité du privé âgé de 70 ans et plus |
Non |
|
Critère d'autonomie |
« Rencontrer des difficultés dans les gestes de la vie quotidienne » |
GIR 1 à 6 |
GIR 1 à 4 |
Bénéfice de l'APA ou d'une pension d'invalidité ou de la carte CMI |
|
Statut de l'occupant |
Propriétaire ou locataire |
Propriétaire ou locataire |
Propriétaire ou locataire |
|
|
Autres critères d'éligibilité |
Retraité du secteur privé ou de l'État ; Ne pas bénéficier de l'APA, de l'ACTP, de la PCH, de la MVP ou de l'allocation veuvage |
Pour le propriétaire occupant : occupation pendant 6 ans après la fin des travaux. Pour les bailleurs : conventionnement de loyer maîtrisé pendant 9 ans |
Salarié ou retraité du privé, hébergé par un enfant ou autre descendant salarié d'une entreprise cotisant à la PEEC |
|
|
Montant |
Jusqu'à 3500 euros. Prise en charge (personne seule) : 65 % en-deçà de 10 260 €de revenu 59 % dès 10 260 € de revenu 55 % dès 10 980 € de revenu 50 % dès 12 384 € de revenu 43 % dès 13 380 € de revenu 37 % dès 13 992 € de revenu 30 % dès 15 444 € de revenu |
50 % des travaux dans la limite de 10 000 € si ressources très modestes ; 35 % des travaux dans la limite de 7 000 euros si ressources modestes (plafond à 7 000 euros) |
Jusqu'à 5 000 € |
Crédit d'impôt de 25 % du coût TTC des travaux, jusqu'à 5 000 € pour une personne seule, 10 000 pour un couple dans le même foyer fiscal |
|
Conditions de ressources |
Participation décroissante selon le revenu ; nulle au-delà de 17 460 € pour une personne seule et 26 184 € pour un couple |
Ressources très modestes : 20 593 € Ressources modestes : 25 068 € |
Revenus du foyer inférieurs à 25 068 € en Île-de-France, 19 074 € ailleurs |
Non |
|
Périmètre de l'aide |
Petits travaux destinés à éviter les chutes, mais aussi travaux plus importants déterminés après visite d'un spécialiste |
Sanitaires, accessibilité au logement et dans le logement |
Fourniture et pose de douche et/ou d'un lavabo et/ou d'une cuvette WC rehaussée ergonomique ; complément possible jusqu'à épuisement de la subvention (porte de douche, siège, barre d'appui...) ; travaux annexes |
Travaux d'accessibilité, travaux d'adaptation à la perte d'autonomie |
|
Accompa-gnement |
AMO obligatoire pour les personnes en GIR 1 à 4 |
AMO non obligatoire |
AMO obligatoire si perte d'autonomie ; facultative sinon |
|
|
Avance de frais |
Tiers-payant possible si le partenaire est conventionné |
Non |
Acompte de 30 % versé au prestataire |
|
|
Modalités pratiques |
Courrier ou téléphone |
Demande en ligne |
Demande en ligne |
Source : ANAH, Action logement, CAPEB, commission des affaires sociales
Les dispositifs existants, tous cumulables entre eux, présentent donc une assez grande diversité de conditions, ce qui ne facilite pas l'orientation des usagers, d'autant que les informations ne sont pas toujours faciles à trouver en ligne.
2. Des tentatives de coordination encore inabouties
a) La coordination des acteurs de santé : la démarche Paerpa
La notion de parcours de la personne âgée dans le système de santé a été promue en particulier par l'avis d'avril 2010 65 ( * ) et le rapport de juin 2011 66 ( * ) du Haut conseil pour l'avenir de l'assurance maladie (Hcaam).
D'après ces études, l'état de santé des personnes de 75 ans et plus fait intervenir un grand nombre d'acteurs. Elles ont à 85 % au moins une pathologie, 57 % sont en affection longue durée, 33 % ont été hospitalisées au moins une fois dans l'année pour une durée moyenne de 12 jours, et 44 % des personnes hospitalisées ont connu un passage aux urgences. En outre, sept molécules différentes leur sont en moyenne délivrées au moins trois fois par an. De plus, interviennent au domicile de plus de la moitié d'entre elles au moins un médecin généraliste et un infirmier, et pour un tiers au moins un généraliste et un kinésithérapeute.
Le Hcaam attire en outre l'attention sur l'hétérogénéité des situations selon les territoires et sur l'importance des épisodes aigus susceptible d'engendrer des invalidités durables faute de traitement. Aussi préconisait-il de « mettre en place sans délai un processus coordonné de préfiguration, reposant sur quelques dizaines de projets pilotes ».
Le parcours de santé des personnes
âgées en risque de perte d'autonomie
(Paerpa)
« Faire en sorte que les personnes âgées reçoivent les bons soins, par les bons professionnels, dans les bonnes structures au bon moment, avec les bonnes informations, le tout au meilleur coût. »
Les objectifs de l'expérimentation étaient les suivants :
- renforcer le maintien à domicile, en coordonnant mieux les professionnels de santé de premier recours, en lien avec les professionnels sociaux, au plus près de la personne âgée ;
- améliorer la coordination des intervenants et des interventions , au moyen d'une coordination territoriale d'appui assurée via une plateforme d'information et d'orientation, accessible par un numéro unique tant pour les usagers que pour les professionnels ;
- sécuriser la sortie d'hôpital : anticipation et préparation de la sortie, repérage de la perte d'autonomie, transition via un hébergement temporaire, mobilisation d'un SAAD ou d'un Spasad, transmission des informations au médecin traitant, avec l'appui de la coordination territoriale d'appui ;
- éviter les hospitalisations inutiles par le repérage, les actions d'éducation thérapeutique, l'accès simplifié à des expertises gériatriques ou à un numéro unique ;
- mieux utiliser les médicaments par des actions de révision d'ordonnance en sortie d'hospitalisation en lien avec le médecin traitant et le pharmacien d'officine.
Neuf projets pilotes ont ainsi été retenus en 2013 par le ministère en charge de la santé, en lien avec les agences régionales de santé, et neuf extensions ont eu lieu en 2016. L'expérimentation concernait en 2019 au moins un territoire par région métropolitaine, comportant de 180 000 à 400 000 habitants. Au total, ce sont près de 11 % de la population âgée de plus de 75 ans, soit 550 000 personnes, qui ont été touchés par le dispositif.
Parmi les principaux outils du Paerpa figure d'abord la coordination territoriale d'appui (CTA), qui prend la forme d'une plateforme d'information et d'accompagnement des usagers et des professionnels. La coordination clinique de proximité (CCP), quant à elle, rassemble sous l'égide du médecin traitant un ou plusieurs professionnels de santé et le pharmacien d'officine. Elle fonctionne en s'appuyant sur le plan personnalisé de santé (PPS), plan d'action élaboré après une évaluation globale de la personne à partir d'un modèle tracé par la HAS et ouvrant droit à une rémunération de 100 euros par an des temps de coordination, versés par la CPAM. Outre ces figures obligées, Paerpa a soutenu le développement d'équipes mobiles de gériatrie, les solutions d'hébergement temporaire ou les infirmiers diplômés d'État d'astreinte ou de garde de nuit.
Le financement de l'expérimentation a été assuré essentiellement par le Fonds d'intervention régional (FIR), pour un montant d'environ 19 millions d'euros par an, attribué aux ARS et réparti entre les sites pilotes.
En dépit d'une évaluation « prévue dès le début », pilotée par la Drees et rendue possible par les données des ARS et de l'Anap, les analyses de la HAS, l'évaluation quantitative portée par l'EHESP-Mines Paris Tech, le bilan intermédiaire de la DSS de 2018 et l'évaluation quantitative médico-économique de l'Irdes de juin 2018 conduisent à constater « la forte hétérogénéité des situations locales, qui rend difficile la comparaison entre territoires sur la base d'indicateurs strictement communs » 67 ( * ) . La DSS reconnaît néanmoins :
- une amélioration modeste mais significative de certains indicateurs concernant le médicament (baisse des prescriptions inappropriées et de la polymédication) ou les soins non programmés en ville (baisse du recours aux urgences) ;
- une absence d'impact sur les indicateurs d'hospitalisation sensibles aux soins primaires ;
- une utilité aux PPS pour repérer et suivre les personnes fragiles ayant des besoins sanitaires et médico-sociaux ;
- un impact direct des PPS sur les dépenses d'infirmiers à domicile qui augmentent significativement dans la première année, tandis que les dépenses de généralistes et de médicaments se réduisent.
Les ARS ont cependant profité de l'expérimentation Paerpa pour développer et structurer les équipes mobiles de gériatrie là où elles étaient inexistantes et pour consolider les équipes déjà en place, avec un financement spécifique.
b) La coordination des financeurs d'actions locales : les CFPPA
La conférence des financeurs de la prévention de la perte d'autonomie a pour objectif de coordonner les acteurs participant à cette politique. Présidée par le président du conseil départemental, elle réunit des représentants des régimes de base d'assurance vieillesse, d'assurance maladie, de l'ANAH via ses délégations locales, des fédérations des institutions de retraite complémentaire et des organismes régis par le code de la mutualité. Sa composition peut être élargie, en fonction des partenariats locaux, à toute autre personne physique ou morale concernée par les politiques de prévention de la perte d'autonomie, notamment les collectivités territoriales.
Les actions financées par la CFPPA
Aux termes de l'article L. 233-1 du code de l'action sociale et des familles, le programme défini par la conférence porte sur :
1) l'amélioration de l'accès aux équipements et aux aides techniques individuelles favorisant le soutien à domicile, notamment par la promotion de modes innovants d'achat et de mise à disposition et par la prise en compte de l'évaluation ;
2) l'attribution du forfait autonomie ;
3) la coordination et l'appui des actions de prévention mises en oeuvre par les services d'aide et d'accompagnement à domicile intervenant auprès des personnes âgées ;
4) la coordination et l'appui des actions de prévention mises en oeuvre par les services polyvalents d'aide et de soins à domicile ;
5) le soutien aux actions d'accompagnement des proches aidants ;
6) le développement d'autres actions collectives de prévention .
Ainsi qu'il a été rappelé précédemment, la CNSA finance au moyen de deux concours les actions relevant des axes 1, 2, 4 et 6.
Depuis 2016, les concours sont en grande majorité mobilisés pour financer des actions collectives de prévention : ce fut le cas de 74 % des actions financées en 2018, principalement sur les thématiques de la santé et du bien vieillir et de la lutte contre l'isolement social. Le financement d'actions visant l'amélioration de l'accès aux équipements et aides techniques est moins mobilisé, puisqu'il ne représente que 17 % des actions financées en 2018.
D'après le dernier rapport d'activité disponible de la CNSA, les membres des conférences ont, en 2018, financé 424 711 aides et actions de prévention pour un montant de plus de 96 millions d'euros, hors financements de la CNSA, de l'ANAH, et de l'assurance maladie en matière d'aides techniques.
|
Source des financements |
Nombre
|
Nombre d'aides
|
Montant financé
|
|
Financements apportés
|
859 371 |
424 711 |
96,2 |
|
Concours de la CNSA |
1 448 998 |
171 699 |
119,3 |
|
Total |
2 308 369 |
596 410 |
215,5 |
|
Effet du financement
|
+ 63 % |
+ 29 % |
+ 55 % |
Source : CNSA
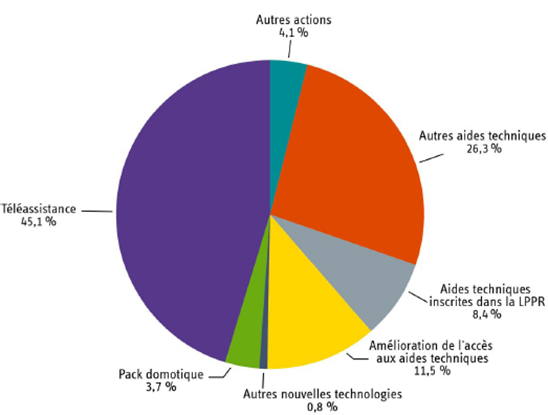
Les dépenses de l'axe 1 ont représenté 29 % du montant global des financements de la prévention de la perte d'autonomie, hors aides techniques de l'assurance maladie et dépenses de l'ANAH, soit 62 millions d'euros. Près de 375 901 actions individuelles ont ainsi été financées auprès de 364 000 bénéficiaires dans l'ensemble des territoires. La moitié d'entre elles relève des technologies de l'information et de la communication. Les conseils départementaux restent les principaux financeurs des aides techniques, avec 46 % des financements.
Répartition des dépenses de l'axe 1 par thématique
Source : CNSA
Le financement des actions de prévention de l'axe 2 a atteint en 2018 30,5 millions d'euros, en hausse de 8 % par rapport à 2017. Le nombre de participants a atteint les 446 512 personnes, pour 77 214 actions. Il s'agit pour la plupart d'actions collectives. En moyenne, 90 % des résidences ont bénéficié du concours et près de 50 % des départements ont contractualisé avec l'ensemble des résidences de leur territoire. Les thématiques du bien vieillir, du lien social et la prévention des chutes sont celles qui ont mobilisé le plus de financements.
Les actions collectives de prévention correspondent enfin à près de 50 % des dépenses des conférences des financeurs en 2018.
|
Axe 1
Équipements
|
Axe 2 Forfait autonomie |
Axe 3 SAAD |
Axe 4 Spasad |
Axe 5 Proches aidants |
Axe 6 Actions collectives |
|
|
Montant
|
62 M€ 29 % |
30,5 M€ 13,5 % |
0,25 M€ 0,1 % |
3,4 M€ 1,5% |
6,3 M€ 2,8 % |
112,8 M€ 50 % |
|
Principaux financeurs |
CD, CNSA (concours AAP) |
CD |
CNSA (concours AAP), ARS |
ARS, CD |
CNSA (concours AAP), Carsat, interrégime |
|
|
Principales actions |
Technologies de l'information et de la communication |
Soutien psychosocial, information |
Hors Ehpad : bien vieillir, lien social En Ehpad : activité physique adaptée, santé bucco-dentaire |
Source : CNSA, commission des affaires sociales
Les retours d'expérience sont à ce stade globalement positifs sur la configuration générale des conférences, rapidement déployées sur tout le territoire et dont les actions financées profitent à un nombre croissant de personnes. L'absence d'articulation avec les priorités nationales, la difficulté à assurer le financement d'une offre socle sur tout le territoire, et le caractère ponctuel du soutien ainsi apporté doivent toutefois conduire à s'interroger sur la modification de leur cadre d'action. Ces observations suggèrent en première analyse de leur donner davantage d'ambition et de réfléchir à leur articulation avec les autres organes concourant à la politique de prévention.
* 65 HCAAM, avis Vieillissement, longévité et assurance maladie , avril 2010.
* 66 HCAAM, Assurance maladie et perte d'autonomie. Contribution du HCAAM au débat sur la dépendance des personnes âgées , juin 2011.
* 67 Dossier de presse Expérimentations Paerpa 2013-2019 : bilan et perspectives du parcours des aînés.