B. UNE INFLEXION NOTABLE DEPUIS UNE DEMI-DÉCENNIE
1. Des plans nationaux longtemps restés des catalogues de mesures
a) Les premiers plans
Le plan « Vieillissement et solidarités » lancé à la suite de la meurtrière canicule de l'été 2003 avait essentiellement pour objectif d'accroître le nombre de places d'accueil et d'améliorer la prise en charge des personnes âgées dépendantes.
Le plan « Solidarité grand âge » qui lui succède en 2006 identifie assez bien tous les aspects de la politique dite désormais du grand âge et aborde pour la première fois spécifiquement la prévention, même si les mesures proposées pour mettre en oeuvre les objectifs identifiés ne sont pas très nombreuses.
Le plan « Solidarité grand âge » de juin 2006
Il repose sur cinq piliers :
1) donner aux personnes le libre choix de rester chez elles en développant les services à domicile, en formant les professionnels au repérage de la dépendance, en créant un droit au répit pour les aidants, en créant de nouvelles formes de logements (résidences services, accueil familial...), favoriser l'aménagement du domicile par des aides fiscales ;
2) inventer la maison de retraite de demain en évitant les ruptures de prise en charge entre domicile et maison de retraite, en multipliant le personnel auprès des résidents (objectif 1 salarié pour 1 résident, pour les plus dépendants), en mettant en oeuvre un plan de recrutement et de formation des métiers du grand âge, en luttant contre la maltraitance, en développant une démarche qualité et une culture d'évaluation, en maîtrisant le prix payé par les résidents, et en poursuivant l'effort de création de places ;
3) adapter l'hôpital aux personnes âgées en développant la médecine gériatrique et en resserrant les liens entre la maison de retraite et l'hôpital ;
4) assurer le financement de la dépendance en lançant une mission d'études ;
5) insuffler une nouvelle dynamique de recherche et de prévention en proposant systématiquement une consultation gratuite de prévention à 70 ans, en finançant les actions locales promouvant l'activité physique, les pratiques alimentaires saines et le lien entre les générations, en lançant un programme de recherche sur les maladies du grand âge, en lançant un plan gériatrique universitaire pour former les professionnels de santé à la gériatrie.
Sous le quinquennat suivant, la multiplication des plans sectoriels fait perdre en lisibilité à l'action menée en faveur de la vieillesse en bonne santé. Sont en effet successivement lancés un plan « Bien vieillir » (2007-2009), un plan d'amélioration de la qualité de vie des personnes atteintes de maladies chroniques (2007-2011), un plan Alzheimer (2008-2012), en sus du plan national d'action concerté pour l'emploi des seniors qui visait sur la période 2006-2010 à favoriser l'activité des plus âgés, ainsi que du chantier du cinquième risque, envisagé politiquement fin 2010.
Le plan « Bien vieillir » 2007-2009 s'adresse plus particulièrement aux personnes âgées de 55 à 75 ans. Il reprend les principaux axes identifiés par la recherche gériatrique : dépistage par des bilans de santé, insistance sur l'alimentation, l'activité physique et le lien entre les générations, et la prévention de certains facteurs de risque précis. Il embrasse un nombre de thématiques plus important que le précédent - insistant sur l'ostéoporose, le déficit auditif ou visuel, les problèmes bucco-dentaires, ou encore le bon usage des médicaments - mais s'attache surtout à diffuser les bonnes pratiques , notamment par la multiplication d'outils d'information, de labels et de guides à l'attention des professionnels et du grand public, ainsi que par des mesures de communication générales.
b) Du plan PPA de 2015 au plan Vieillir en bonne santé de 2019
En 2012 est créé le comité « Avancée en âge », qui donnera lieu au rapport de Jean-Pierre Aquino 50 ( * ) puis au plan national d'action de la prévention de la perte d'autonomie de septembre 2015. Celui-ci s'inscrit dans le cadre redessiné par la loi d'adaptation de la société au vieillissement (ASV) 51 ( * ) , elle-même préparée par les travaux de la mission interministérielle sur l'adaptation de la société française au vieillissement de sa population, synthétisés dans le rapport de Luc Broussy de janvier 2013 52 ( * ) .
Ce plan, appuyé sur cet impressionnant travail de documentation et de concertation, est le premier entièrement consacré à la prévention de la perte d'autonomie . Ce n'est cependant pas le programme d'action du Gouvernement mais, comme sa première page l'indique - « rapport remis à Laurence Rossignol, secrétaire d'État chargée de la famille, de l'enfance, des personnes âgées et de l'autonomie » - l'ensemble des préconisations du comité « Avancée en âge ».
Celles-ci prennent la forme de fiches action à l'attention des acteurs de terrain , notamment ceux des nouvelles conférences de financeurs créées par la loi ASV, abordant les grands thèmes de la prévention : l'amélioration des grands déterminants de la santé et de l'autonomie, la prévention des pertes d'autonomie évitables, la formation des professionnels à la prévention de la perte d'autonomie ou encore le développement de la recherche et des stratégies d'évaluation, etc.
La stratégie « Vieillir en bonne santé 2020-2022 », présentée le 16 janvier 2020 , poursuit de prime abord les efforts engagés par les plans précédents dans une perspective un peu plus transversale. De manière significative, la présentation du plan a été faite en présence de Julien Denormandie, ministre de la ville et du logement, marquant symboliquement le caractère désormais plus explicitement interministériel de cette politique, dont atteste également l'attention portée à l'accessibilité des territoires et à l'adaptation des logements.
La stratégie « Vieillir en bonne santé » 2020-2022 53 ( * )
Elle repose sur six mesures phares, déclinées en dix-huit actions.
« Pour provoquer les réflexes de prévention le plus tôt possible » :
1) Lancer une application en santé « avancer en âge en bonne santé » rendant possible l'auto-évaluation de ses besoins, fournissant des conseils opérationnels et des orientations personnalisées pour une prévention renforcée à 40-45 ans, fin 2020.
2) Renforcer la prévention au moment du passage à la retraite avec 200 000 personnes reçues par an en rendez-vous de prévention d'ici 2022.
« Pour préserver l'autonomie des personnes âgées fragiles » :
3) Diffuser un programme de dépistage des fragilités des personnes âgées selon la démarche Icope , conçue par l'Organisation mondiale de la santé à partir des territoires expérimentateurs avec un lancement en 2020.
Mais aussi : diffusion des offres de soutien à l'adaptation des logements.
« Pour lutter contre l'isolement des aînés » :
4) Diffuser un label « Ville amie des aînés » pour mobiliser les territoires autour de l'enjeu de l'isolement social, dès 2020.
« Pour prévenir la perte d'autonomie liée à l'hospitalisation des personnes âgées » :
5) Un investissement fort pour atteindre l'objectif « zéro passage par les urgences » pour les personnes âgées dépendantes d'ici cinq ans.
« Pour diffuser dans tous les territoires les innovations les plus probantes pour prévenir la perte d'autonomie des aînés » :
6) Créer un centre de ressources sur la prévention de la perte d'autonomie , renforcer les instances départementales finançant la prévention.
2. Une action plus ciblée, misant sur le repérage de la fragilité
a) Le ciblage des diagnostics
De l'aspect plus ciblé de la démarche témoigne l'attention portée à la notion de fragilité et à son repérage.
La CNAV, dans la convention d'objectifs et de gestion signée avec l'État pour la période 2018-2022, prenait ainsi déjà comme premier engagement au chapitre de la prévention celui de « développer, notamment en lien avec ses partenaires, des outils de repérage des retraités fragilisés, en amplifiant notamment ses capacités de datamining , pour leur proposer de manière proactive une offre de prévention personnalisée » 54 ( * ) .
La stratégie Vieillir en bonne santé
fait le choix de cibler la prévention sur le moment du passage à
la retraite
, en accord avec la doctrine de la CNAM, qui réfute
la pertinence des bilans systématiques à partir d'un certain
âge et mise davantage sur le ciblage des bilans de santé. Son
offre « jeune retraité » consistera à rendre
systématique une invitation à une consultation portant une
attention particulière aux conséquences
médico-psycho-sociales du passage à la retraite. Il s'agira
ainsi de repérer les troubles sanitaires et sociaux
interférant avec le passage à la retraite
- isolement,
troubles psychiques... -, d'offrir aux jeunes retraités un temps
d'échange avec un médecin ou un autre professionnel de
santé selon une approche globale et de proposer, le cas
échéant, une orientation vers un parcours de soin ou les services
sociaux de l'assurance maladie.
Sont ainsi visés les assurés à la retraite depuis six à douze mois inclus, et remplissant un critère d'éloignement des soins parmi les suivants : absence de complémentaire santé, bénéfice de la CMU-C ou de l'ACS ou de la CSS, absence de déclaration de médecin traitant, absence de consommation de consultation de médecine générale en ambulatoire dans les douze mois qui précèdent la date de jouissance de la retraite. Le ciblage est en outre territorialisable, la CNAV disposant d'observatoires des situations de fragilité, outils statistiques qui permettent, via le croisement de données maladie et vieillesse, d'identifier les territoires les plus fragiles face au vieillissement et d'orienter au mieux les publics concernés. Les moyens mobilisables au sein de l'assurance maladie permettant de réaliser au mieux 500 000 EPS chaque année, une priorité est donnée aux primo-consultants.
Le repérage de la fragilité est également encouragé par l'autodiagnostic . Sous le pilotage de la direction générale de la santé, Santé publique France est en effet chargée du développement d'un site consultable sur smartphone qui proposera une approche multithématique permettant à chacun d'agir progressivement sur ses facteurs de risques. Une première version du site est attendue pour fin 2021.
b) Les espoirs suscités par la démarche Icope de l'OMS
Sur la base de l'analyse de près de 500 publications relevant de ce que l'on appelle désormais la médecine fondée sur les faits, et du travail d'une cinquantaine d'experts internationaux réunis à cette fin pendant trois ans, l'OMS a publié le 1 er octobre 2019 des nouvelles recommandations de prévention de la perte d'autonomie des seniors 55 ( * ) . Ces travaux, qui ont identifié la mobilité, la mémoire, la vue, l'audition, la santé psychique et la nutrition comme les six fonctions essentielles au maintien de l'autonomie , ont ensuite donné naissance à la démarche plus connue désormais par son acronyme anglais : Integrated care for older people , ou Icope 56 ( * ) .
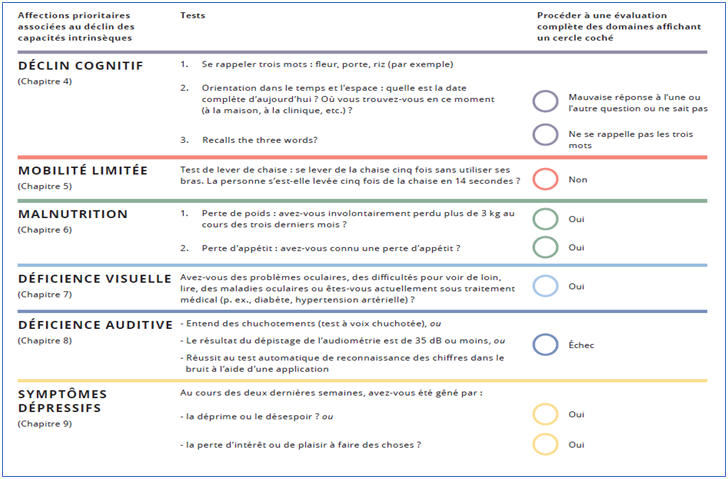
Le programme Icope procède en cinq étapes. La première consiste en un dépistage du déclin éventuel de l'une des fonctions sous la forme d'un questionnaire simple, réalisable en une dizaine de minutes, même par un professionnel extérieur au monde de la santé.
Première étape du programme Icope : outil de dépistage
Source : B. Vellas, programme Icope en Occitanie
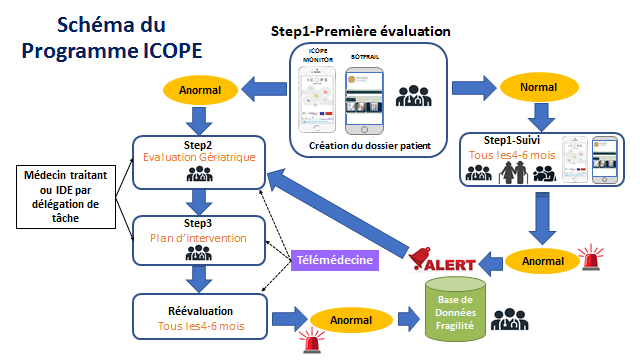
La deuxième étape est une évaluation approfondie de la personne et de son environnement, permettant ainsi - c'est la troisième étape - l'élaboration d'un plan personnalisé de soins avec la personne elle-même et ses aidants. La quatrième étape est constituée par la mise en oeuvre du plan, la surveillance de la personne et l'organisation des suites devant être données à d'éventuelles évolutions de situation. L'intégration des aidants et de la communauté des soignants constitue la cinquième étape.
L'OMS voit dans cette approche le moyen d'augmenter l'espérance de vie sans incapacité en préservant les réserves fonctionnelles dans les premiers stades du vieillissement et en prévenant le déclin fonctionnel dans les stades tardifs en intervenant précocement, et estime ainsi possible de diminuer le nombre de personnes dépendantes de 15 millions chaque année dans le monde.
En France, le programme est mis en oeuvre à titre expérimental depuis octobre 2019 dans la région Occitanie au sein du Gérontopôle du CHU de Toulouse, avec l'aide du conseil régional et du fonds européen de développement régional (Feder). D'après le Pr Bruno Vellas, près de 20 % des plus de 70 ans passés par le CHU de Toulouse, quatrième de France par sa taille, ont perdu leurs conditions basiques d'autonomie - marche rendue difficile, incontinence - en sortant de l'hôpital, sans cause médicale pour la moitié d'entre eux. L'application de ce ratio aux volumes de prise en charge le conduit à estimer à 150 000 le nombre de cas de dépendance lourde évitables chaque année à terme, et 15 000 dans la région Occitanie, par l'application du dépistage de masse que rend possible la méthode Icope .
Ainsi 57 ( * ) , les infirmières formées par le Gérontopôle aident au dépistage des six fonctions et apprennent aux patients à s'autoévaluer tous les quatre mois, seul ou avec l'aide de leur entourage, et saisissent les données dans l'application « Icope monitor ». Le déclin d'une fonction envoie au Gérontopôle un signal interprété par une infirmière, qui téléphone au patient concerné pour vérifier la situation. Les informations sont ensuite transmises au médecin traitant.
Le programme consiste à déployer la démarche Icope à tous les échelons : par la Carsat et le conseil départemental de Haute-Garonne au sein des services d'aide et de soins à domicile, par la mutualité française, la mutuelle MNH, les pharmaciens d'officine, avec l'aide de l'URPS, par les stations thermales, et même par les facteurs de la Poste, qui seront formés à Icope pour cibler les seniors éloignés du système de soins.
L'objectif du programme est d'étudier les
modalités d'application de ce programme en pratique clinique au sein des
communautés professionnelles territoriales de santé (CPTS).
L'Agence régionale de santé d'Occitanie finance à hauteur
de quinze euros chaque évaluation
- la première
étape - avec l'objectif d'en réaliser 10 000 en 2020 et
15 000 en 2021.
Source : Gérontopôle de Toulouse.
Le programme Icope permet donc une prévention de la dépendance selon une approche participative et personnalisée : le sujet lui-même est acteur de sa santé puisqu'il définit ses objectifs, participe à sa propre évaluation et au choix des interventions, à l'aide des nouvelles technologies, en lien avec l'ensemble des acteurs de santé à partir des CPTS.
Le rapport Libault en faisait un volet important de ses propositions, estimant qu' « en plus de prévenir activement les risques de déclin fonctionnel, le programme Icope va permettre à terme, une implication plus forte du patient, lui permettant de devenir véritablement acteur de son vieillissement en bonne santé, grâce à une responsabilisation et une acculturation aux déterminants de la santé et des facteurs de risque de perte d'autonomie. Le patient va pouvoir ainsi bénéficier, d'une culture préventive avec des outils pour être attentif à sa santé et réagir en cas de détection de signaux de fragilité liés à ses aptitudes fonctionnelles. »
* 50 Jean-Pierre Aquino, Anticiper pour une autonomie préservée : un enjeu de société , rapport du comité avancée en âge, prévention et qualité de vie, février 2013.
* 51 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement.
* 52 L'adaptation de la société au vieillissement de sa population : France, année zéro ! , rapport remis par M. Luc Broussy à Mme Michèle Delaunay, ministre déléguée aux personnes âgées et à l'autonomie, janvier 2013.
* 53 Voir le dossier de presse de la stratégie présentée le 16 janvier 2020.
* 54 Convention d'objectifs et de gestion de la CNAV 2018-2022, p. 31.
* 55 OMS, Conseils sur l'évaluation et les filières axées sur la personne dans les soins de santé primaires , 2019. Disponible sur : https://www.who.int/ageing/publications/manuel-conseil-sur-levaluation-et-les-filieres-axessur-la-personne--9789290313274-fre.pdf
* 56 Acronyme à double signification puisque « I cope » signifie en anglais : « je fais face », ou « j'y arrive ».
* 57 Voir le résumé de la méthode dans Catherine Takeda, Sophie Guyonnet et Bruno Vellas, « Politique de prévention de la perte de l'autonomie. Stratégie Icope de l'OMS, mise en oeuvre opérationnelle en Occitanie », dans Regards , n° 57, 2020/1, pp. 87-94.