II. UNE PROGRESSION DE PLUS DE 12 % DE L'AIDE MÉDICALE D'ÉTAT EN 2023
Le programme 183 « protection maladie » est quasi-exclusivement constitué des crédits destinés à l'aide médicale d'État .
Il comporte une dotation de 8 millions d'euros destinée au Fonds d'indemnisation des victimes de l'amiante (FIVA) dont le montant, inchangé depuis 2017, ne représente qu'un très faible part des ressources du fonds (308,5 millions d'euros prévus en 2023), celles-ci étant majoritairement constituées d'une dotation de la branche « accidents du travail - maladies professionnelles » de la sécurité sociale. Cette dotation est versée au titre de la prise en charge, par la solidarité nationale, de l'indemnisation des victimes non professionnelles de l'amiante.
L' aide médicale d'État voit pour sa part ses dotations progresser de 12,4 % (+ 133 millions d'euros) , passant de 1 078,9 millions d'euros en loi de finances initiale pour 2022 à 1 212,3 millions d'euros dans le projet de loi de finances pour 2023 .
Les différents dispositifs d'aide médicale d'État
L'aide médicale d'État (AME) recouvre plusieurs dispositifs :
1. l'AME de droit commun est consacrée à la protection de la santé des personnes étrangères vivant en France depuis au moins trois mois consécutifs en situation irrégulière et, de ce fait, non éligibles à la protection universelle maladie (PUMa). Ces personnes ne doivent pas disposer de ressources dépassant un certain plafond annuel (9 571 euros pour une personne seule en métropole en 2022). Elle permet un accès de ce public à des soins préventifs et curatifs et doit permettre de juguler le risque d'extension d'affections contagieuses non soignées au sein de la population. Gérée par l'assurance maladie, elle représente 1141 millions d'euros dans le présent projet de loi de finances , soit 94,2 % des crédits de l'action n° 2 et 13,2 % de plus qu'en loi de finances initiale pour 2022 ;
2. l'AME pour soins urgents concerne les étrangers en situation irrégulière, sans condition de résidence, dès lors que leur pronostic vital est engagé ou qu'ils sont victimes d'une altération grave et durable de leur état de santé. Les soins sont réglés par l'assurance maladie, qui bénéficie d'une subvention forfaitaire versée par l'État. Cette dotation a été portée à 70 millions d'euros en 2022, pour s'ajuster aux dépenses effectivement constatées, et son montant est inchangé pour 2023 ;
3. Enfin, de manière beaucoup plus limitée et pour un montant évalué à 1 million d'euros pour 2023, identique à celui de 2022, sont financées par l'AME :
- l'AME humanitaire , qui vise les prises en charge ponctuelles de soins hospitaliers de personnes françaises ou étrangères ne résidant pas sur le territoire. Cette couverture est accordée au cas par cas par le ministère chargé de l'action sociale et doit permettre, chaque année, à une centaine de personnes disposant de faibles revenus de régler une dette hospitalière ;
- l'aide médicale accordée pour les personnes gardées à vue qui se limite à la prise en charge des médicaments - si l'intéressé ne dispose pas des moyens nécessaires à leur acquisition - et aux actes infirmiers prescrits, ainsi que l'aide médicale fournie aux personnes placées en rétention administrative pour les soins prodigués à l'extérieur des lieux de rétention.
Ces deux dispositifs donnent lieu à des délégations de crédits aux directions départementales de l'emploi, du travail et des solidarités.
Source : commission des finances du Sénat
1. Une évolution des dépenses moins corrélée à celle du nombre de bénéficiaires en 2020 et 2021
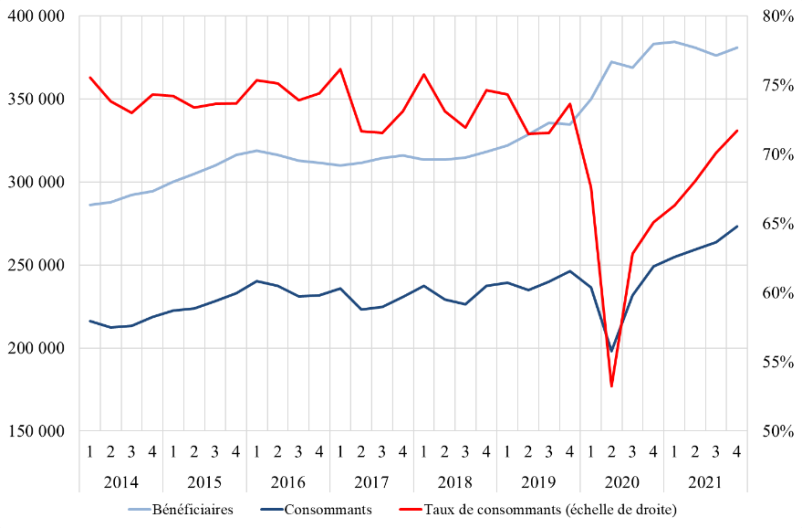
On comptait fin 2021 380 762 bénéficiaires de l'AME de droit commun , soit environ 2 000 de moins qu'un an auparavant (382 899). Le nombre de bénéficiaires était en hausse au 1 er semestre 2022 (398 480) , soit une progression de 4,6 % sur un an .
|
Nombre de bénéficiaires de l'AME de droit commun en fin d'année |
||||
|
2018 |
2019 |
2020 |
2021 |
|
|
Hexagone dont Ile-de-France |
285 365 163 202 |
296 271 168 768 |
339 745 194 183 |
340 282 190 159 |
|
Outre-mer* dont Guyane |
32 741 29 533 |
38 275 34 510 |
43 415 39 145 |
40 480 36 566 |
|
Total |
318 106 |
334 546 |
382 899 |
380 762 |
* Guadeloupe, Martinique, Guyane et La Réunion. L'AME ne s'applique pas à Mayotte.
Source : caisse nationale d'assurance maladie
Le dispositif est significativement concentré sur l'Ile-de-France , qui totalise plus de la moitié des bénéficiaires, et la Guyane , qui en représente plus de 10 %.
En revanche, l'AME n'est pas applicable à Mayotte. Une participation forfaitaire est demandée aux patients qui ne sont pas assurés sociaux, ce qui est le cas des étrangers en situation irrégulière, dont le nombre est difficile à évaluer 12 ( * ) , mais elle ne peut pas toujours être acquittée. L'essentiel des frais de santé correspondants est financé par l'assurance maladie, sur les crédits du Fonds d'intervention régional dont dispose l'agence régionale de santé 13 ( * ) .
Comme l'illustre le tableau ci-dessus, l'année 2020 a connu une très forte hausse du nombre de bénéficiaires de l'AME (+ 48 300) . Selon les réponses adressées à la commission des finances, « les facteurs qui expliquent les sous-jacents de l'évolution des effectifs de bénéficiaires sont difficiles à appréhender en raison du manque de données disponibles et de la méconnaissance de cette population ».
Cette augmentation sur l'année 2020, au cours de laquelle les déplacements internationaux ont été réduits, « pourrait être liée à la mesure exceptionnelle de prolongation de droit prise pendant la crise sanitaire » 14 ( * ) , mais également à la réduction de douze à six mois, à compter du 1 er juillet 2020, « du maintien de droit à la PUMa lorsque les conditions de régularité de séjour ne sont plus remplies qui a eu pour conséquence d'entrainer une augmentation des effectifs éligibles à l'AME ». Toutefois, comme l'a souligné la Cour des comptes dans sa note d'analyse de l'exécution budgétaire 2021, aucun suivi des bénéficiaires et de leur transfert éventuel de la PUMa vers l'AME n'est opéré par l'assurance maladie , ce qui ne permet pas de connaître, dans les dépenses d'AME, la part de consommation de soins des étrangers qui demeurent sur le territoire national après l'expiration de leur visa. L'assurance maladie dispose pourtant des informations relatives aux bénéficiaires, tant au titre de la PUMa que de l'AME, et on peut s'étonner de l'absence de toute quantification du passage d'un dispositif à l'autre, alors qu'il a des conséquences directes sur le montant de la prise en charge de l'AME par l'État.
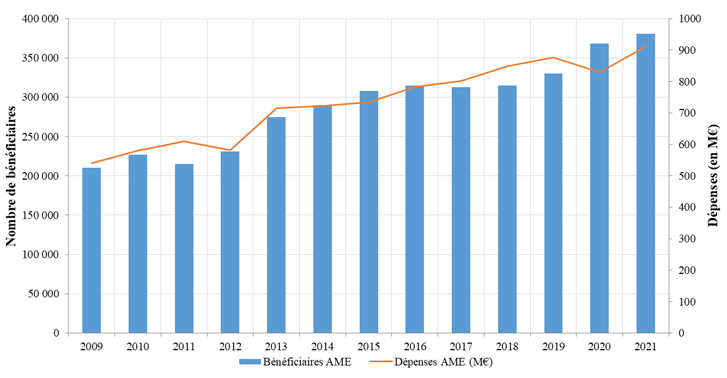
En dépit d'une progression soutenue du nombre moyen de bénéficiaires sur l'année (+ 11,6 %), les dépenses d'AME de droit commun ont reculé en 2020 (- 5,5 %) .
Inversement, on constate en 2021 une moindre progression du nombre moyen de bénéficiaires (+ 3,3 %) et une nette augmentation des dépenses (+ 9,8 %) .
L'année 2020 a en effet été marquée par une dissociation entre le nombre de bénéficiaires et le nombre de « consommants » , à savoir les bénéficiaires ayant consommé au moins une fois un soin au cours d'un trimestre donné. Le taux de « consommants », qui s'établissait en moyenne autour de 75 %, a chuté à 53 % au 2 ème trimestre 2020 (confinement) avant de revenir à son niveau antérieur (72 %) fin 2021.
Évolution du nombre moyen de
bénéficiaires
et des dépenses d'AME de droit
commun
Source : CNAM, calculs DSS (réponses au questionnaire budgétaire)
Évolution des effectifs de
bénéficiaires
et de « consommants » de
l'AME de droit commun
Source : CNAM, calculs DSS (réponses au questionnaire budgétaire)
Si la variation du nombre de « consommants » sur les années 2020 et 2021, à un niveau inférieur à celui des années antérieures, s'est traduite par une moindre dépenses d'AME sur les soins de ville, elle n'a pratiquement pas eu d'incidence sur les dépenses correspondant à des prestations hospitalières , les établissements hospitaliers bénéficiant depuis le 1 er mars 2020, et jusqu'à fin 2022, d'une garantie de financement neutralisant les baisses d'activité et leur assurant des recettes, y compris au titre de l'AME, au moins égales à celles de 2019 majorées de l'évolution des tarifs.
Les dépenses d'AME de droit commun se sont élevées :
- à 857 millions d'euros en 2020 (pour 848 millions d'euros initialement budgétés) ;
- et à 923 millions d'euros en 2021 (pour 985 millions d'euros initialement budgétés, ramenées à 923 millions d'euros après annulations de crédits en lois de finances rectificative). La forte hausse enregistrée en 2021 correspond en grande partie à la reprise de la consommation de soins de ville par les bénéficiaires après la chute intervenue en 2020.
Pour 2022 , 1 008 millions d'euros ont été budgétés en loi de finances initiale pour l'AME de droit commun et les prévisions de consommation s'établissent à 944 millions d'euros 15 ( * ) : 572 millions d'euros pour les prestations hospitalières, 249 millions d'euros pour les soins de ville, 123 millions d'euros pour les médicaments.
Enfin, alors que jusqu'en 2019, l'État était débiteur de l'assurance maladie au titre de l'AME, les dotations qu'il a versées à celle-ci ces trois dernières années ont été supérieures aux dépenses qu'elle a effectivement réalisées. L'État est désormais créancier de l'assurance maladie au titre de l'AME , pour un montant de 27,1 millions d'euros fin 2021 qui pourrait s'élever à plus de 45 millions d'euros fin 2022 16 ( * ) , sous réserve d'annulations qui interviendraient en loi de finances rectificative.
2. L'effet des mesures prises depuis 2020 n'a pas été véritablement mesuré mais paraît très limité
Deux mesures intervenues en 2020 ont pu jouer dans le sens d'une augmentation du nombre d'étrangers éligibles à l'AME : la réduction de douze à six mois du maintien de droit à la PUMa lorsque les conditions de régularité de séjour ne sont plus remplies, déjà citée, et l'instauration d'un délai de trois mois pour l'affiliation à l'assurance maladie des demandeurs d'asile. Aucune indication n'est disponible sur le nombre de personnes concernées et l'impact sur les dépenses d'AME en 2020 et 2021. On peut une nouvelle fois s'en étonner, alors que l'assurance maladie gère les deux catégories de bénéficiaires et que l'État prend en charge in fine les soins de ceux qui relèvent de l'AME.
Plusieurs autres mesures visaient quant à elles à mieux prévenir les risques de fraudes et de détournements abusifs du dispositif de l'AME.
Depuis le 1 er janvier 2020, une condition de durée minimale de séjour irrégulier de trois mois est nécessaire pour obtenir le bénéfice de l'AME 17 ( * ) , afin d'éviter un accès immédiat au dispositif dès l'expiration d'un visa touristique.
L'obligation de dépôt physique de la première demande d'AME 18 ( * ) , instituée à compter du 1 er janvier 2020, la demande pouvant toutefois, par exception être transmise par un établissement de santé, a été suspendue dès le premier confinement (mars 2020) et jusqu'au 1 er juin 2021, puis de nouveau en janvier et février 2022 à la suite de la reprise épidémique.
A compter du second semestre, les caisses primaires d'assurance maladie ont commencé, par l'interrogation de la base Visabio, à pouvoir vérifier que les demandeurs ne disposaient pas d'un visa en cours de validité, situation devant les exclure du bénéfice de l'AME. Une proportion de 6 % de détenteurs de visas a été identifiée parmi les demandeurs, mais un sondage mené au printemps sur un échantillon de dossiers a montré que 90 % des cas détectés correspondaient à des visas échus depuis plus de trois mois, seul un dixième des cas s'étant donc traduit par un rejet de la demande.
Depuis le 1 er janvier 2021, le bénéfice de certaines prestations programmées et non urgentes est subordonné à un délai d'ancienneté de neuf mois de bénéfice de l'AME 19 ( * ) . Pour les cas les plus urgents ne pouvant attendre le délai d'ancienneté, la prise en charge par l'AME est également possible après accord préalable du service du contrôle médical de la caisse primaire d'assurance maladie. Selon les informations communiquées au rapporteur par le Gouvernement, 8 demandes d'accord préalable seulement avaient été dénombrées par l'assurance maladie au premier semestre 2021 et 2 avaient fait l'objet d'un refus de prise en charge.
L'effet de ces différentes mesures , dont l'entrée en vigueur a été en partie perturbée par la crise sanitaire, n'a pas véritablement été mesuré , les années 2020 et 2021 présentant en outre un caractère atypique. Il apparaît néanmoins très limité au regard de la tendance à la progression continue des dépenses d'AME .
3. Une augmentation de 13,2 % de l'AME de droit commun en 2023, calibrée sur la poursuite de la trajectoire tendancielle antérieure à 2020
Les crédits d'AME augmentent de 133 millions d'euros (+ 12,4 %) pour 2023, les prévisions indicatives pour les deux années suivantes annonçant une progression de 4,2 % en 2024 puis 4,4 % en 2025.
La majoration concerne exclusivement l' AME de droit commun , avec une dotation en augmentation de 13,2 % , passant de 1 008 à 1 141 millions d'euros de 2022 à 2023. La provision pour soins urgents demeurerait fixée à 70 millions d'euros.
D'après les indications fournies à la commission des finances 20 ( * ) , cette programmation est construite sur une prolongation de l'évolution tendancielle observée avant la crise sanitaire .
Plus précisément, une hausse de 6,5 % , identique à celle enregistrée annuellement de 2014 à 2019, a été prévue pour les dépenses d'AME de soins de ville (261 millions d'euros).
Pour les prestations hospitalières (754 millions d'euros), la programmation repose sur une croissance du nombre de « consommants » identique à celle antérieure à la crise sanitaire et sur l'évolution des tarifs hospitaliers. Il en résulte une progression considérable de près de 32 % par rapport aux prévisions de dépenses pour 2022.
Le poste « produits de santé » (125 millions d'euros) est lui provisionné sur la base d'une poursuite de baisse des prix et de recours aux antiviraux à usage systémique, notamment pour le traitement du virus de l'hépatite C et du VIH, observée avant 2020, ce qui permettrait une stabilisation de la dépense.
Sans doute est-il difficile d'établir des prévisions sur l'évolution du nombre d'étrangers en situation irrégulière, mais on peut relever qu' en se fondant purement et simplement sur la progression tendancielle antérieure à 2020 , le montant des crédits demandés :
- n'intègre aucune inflexion du nombre d'étrangers en situation irrégulière , et donc de bénéficiaires potentiels, alors que le Gouvernement entend redresser l'exécution des mesures d'éloignement, qui ont fortement diminué ces dernières années, et annonce la discussion au premier semestre 2023 d'un projet de loi sur l'immigration, précédé d'un débat dans chaque assemblée ; au demeurant, aucune liaison ou concertation n'est établie, pour élaborer les projections du nombre de bénéficiaires de l'AME, entre les services du ministère de la santé et de la prévention et ceux du ministère de l'intérieur, en charge des questions migratoires 21 ( * ) ;
- n'attribue aucun effet significatif aux ajustements apportés à l'AME en 2020 visant au renforcement des contrôles et de la lutte contre les abus et détournements.
4. Une réforme structurelle de l'AME demeure nécessaire
L' absence d'articulation entre politique de l'immigration et prise en charge des soins délivrés aux étrangers en situation irrégulière met une nouvelle fois en cause la pertinence de l'inclusion de l'AME à la mission « Santé », son rattachement à la mission « Immigration, asile et intégration » ayant été évoqué à plusieurs reprises dans les débats parlementaires.
Par ailleurs, les modifications législatives et règlementaires apportées il y a deux ans , dont l'impact est très limité, paraissent insuffisantes pour véritablement maîtriser la charge budgétaire de l'AME .
Le rapport conjoint de l'inspection générale des affaires sociales et de l'inspection générale des finances d'octobre 2019 22 ( * ) avait relevé dans la dépense de soins des bénéficiaires de l'AME et son évolution des atypies qui « renforcent de façon convaincante l'hypothèse d'une migration pour soins » et considéré « comme une priorité la lutte contre la fraude et les abus, qui fragilisent l'acceptabilité politique du dispositif ».
Certaines actions ont été engagées depuis juin 2019 dans le cadre d'un programme national de contrôle, mais les fraudes détectées représentaient des montants assez modestes (0,5 million d'euros en 2020, 0,9 million d'euros en 2021).
Les modifications intervenues en 2020 dans le régime de l'AME ont pour partie été en ce sens, mais d'autres recommandations n'ont semble-t-il été que peu prises en compte.
Les inspections recommandaient notamment, dans une optique de lutte contre la fraude, de sécuriser dès l'instruction des demandes l'usage des attestations d'hébergement comme preuve de résidence et de renforcer la vérification de la condition de ressources, notamment auprès des consulats lorsque le demandeur a été détenteur d'un visa. Or la pièce d'identité de l'hébergeur n'est pas exigée pour les demandes d'AME, ni d'ailleurs pour les autres prestations, et la sollicitation des consulats ne paraît pas avoir été suivie d'effet.
Les inspections préconisaient également, afin de détecter les suspicions de migration pour soins, de permettre aux consulats et à la police aux frontières de connaître les bénéficiaires de l'AME et les redevables d'une créance hospitalière, grâce à la constitution d'un fichier centralisé des impayés hospitaliers. Un projet de décret a récemment été établi sur le premier point et fait l'objet d'une saisine de la Cnil. Quant au signalement des impayés hospitaliers, il suppose que les établissements de santé concernés renseignent la nationalité des patients, ce qui n'est le plus souvent pas le cas.
Face au rythme soutenu d'augmentation des dépenses et à l' effet limité des contrôles et vérifications , qu'il faut bien entendu renforcer, il est donc légitime de s'interroger sur l' étendue des soins pris en charge , qui est notablement plus large que celle assurée dans les autres pays européens pour les étrangers en situation irrégulière.
Dans la plupart d'entre eux, seuls les soins urgents, les soins liés à la maternité, les soins aux mineurs et les dispositifs de soins préventifs dans des programmes sanitaires publics sont pris en charge gratuitement :
- au Danemark, en Espagne et en Italie, l'assistance sanitaire pour les étrangers en situation irrégulière est limitée aux cas d'urgence, de maternité ou de soins aux mineurs. Les personnes concernées peuvent également bénéficier, en Espagne et en Italie, des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses ;
- en Allemagne, seul l'accès gratuit aux soins urgents est garanti : traitement de maladies graves et de douleurs aigües, grossesses, vaccinations réglementaires et examens préventifs ;
- en Belgique, les soins dits de confort tels que déterminés dans la nomenclature locale ne sont pas remboursés aux centres publics d'action sociale qui les dispensent aux personnes en situation irrégulière dépourvues de ressources ;
- au Royaume-Uni, pour les prises en charge hospitalière, les étrangers qui ne disposent pas du statut de résident doivent s'acquitter d'avance du coût des soins, avant que l'acte ne soit réalisé, selon un tarif supérieur de 50 % à celui du NHS ; l'avance des frais n'est pas requise lorsque le praticien atteste d'une urgence médicale.
Par l'éventail des soins couverts, l'AME constitue ainsi, par rapport aux dispositions appliquées dans les principaux pays voisins, une exception difficile à justifier dans un contexte d'augmentation continue et non maîtrisée de la charge budgétaire qu'elle constitue.
Un rapprochement avec les autres législations européennes, en la transformant en une aide médicale de santé publique, comme l'avait proposé le Sénat dans le projet de loi de finances pour 2021, est aujourd'hui nécessaire.
* 12 Selon l'Insee, en 2015, la moitié des étrangers non natifs de Mayotte se trouvait en situation administrative irrégulière (Insee analyses La Réunion Mayotte, n° 12, mars 2017), soit sans doute plus de 40 000 personnes compte tenu du nombre d'étrangers nés à l'étranger, évalué à près de 82 000 en 2017 (Insee, « À Mayotte, près d'un habitant sur deux est de nationalité étrangère », Insee Première, n° 1737, février 2019).
* 13 Voir à ce sujet le rapport d'information n° 833 (2021-2022) de la commission des affaires sociales : Mayotte : un système de soins en hypertension - juillet 2022.
* 14 La mesure de prolongation des droits a été mise en oeuvre à deux reprises en 2020 et a concerné 192 667 bénéficiaires de l'AME dont les droits expiraient entre le 12 mars et le 31 juillet 2020 et 96 669 bénéficiaires pour les droits expirant entre le 30 octobre 2020 et le 16 février 2021 (réponses au questionnaire budgétaire).
* 15 Réponses au questionnaire budgétaire.
* 16 D'après les réponses au questionnaire budgétaire.
* 17 Article L. 251-1 du code de l'action sociale et des familles.
* 18 Article L. 251-2 du code de l'action sociale et des familles.
* 19 Articles L. 251-1 et R. 251-4 du code de l'action sociale et des familles.
* 20 Réponses au questionnaire budgétaire.
* 21 La Cour des comptes, dans sa note d'analyse de l'exécution budgétaire de la mission en 2021, considère que la prévision du nombre d'étrangers en fin de visa, l'estimation des flux frontaliers attendus et des flux de départ du territoire national ainsi que le nombre de rejets définitifs de demandes d'asile mériteraient d'être demandés au ministère de l'intérieur et à l'Ofpra pour établir la prévision des dépenses d'AME.
* 22 L'aide médicale d'État : diagnostic et propositions.