B. LES DÉPENSES DE TRANSPORT DES MALADES
Les dépenses de transport des malades se sont élevées à 3,2 milliards d'euros en 2009, en progression de 7,2 % par rapport à 2008. Les ambulances en représentent 42 %, les taxis 31 % et les véhicules sanitaires légers (VSL) 23 %.
La croissance du volume des dépenses s'est stabilisée autour de 3 % par an depuis 2007, un rythme plus qu'inférieur de moitié à celui des années précédentes. L'année 2009 a toutefois été marquée par des revalorisations tarifaires qui expliquent la croissance forte en valeur.
Depuis quelques années, diverses actions de maîtrise des dépenses ont été lancées, notamment pour réaffirmer la responsabilité médicale dans la prescription du transport et pour accompagner les professionnels dans leurs pratiques.
En termes de contrôle, l'assurance maladie a ainsi été amenée à placer cent cinquante médecins sous entente préalable pour la prescription des transports.
L'enjeu principal réside cependant à l'hôpital , car 63 % des dépenses de transports émanent des établissements de santé et 70 % de la croissance des dépenses vient des prescripteurs hospitaliers.
Des marges de manoeuvre existent donc pour rationaliser le système de prise en charge. L'article 45 de la loi de financement de la sécurité sociale pour 2010, que votre commission a soutenu l'année dernière, permet aux ARS et aux caisses primaires de proposer aux établissements, dont le taux d'évolution des dépenses de transport est supérieur à un taux annuel arrêté par l'Etat - il est fixé à 4 % -, un contrat d'amélioration de la qualité et de l'organisation des soins . Ces contrats ont pour objectif une meilleure maîtrise des dépenses prescrites et une amélioration des pratiques. La Cnam a affiché son intention d'utiliser ce dispositif, ce qui est tout à fait souhaitable.
A cet égard, l'identification précise des prescripteurs à l'hôpital, attendue depuis tant d'années et qui semblerait être en bonne voie, constitue un élément indispensable à cette meilleure maîtrise des dépenses.
C. LES DÉPENSES DE SOINS DE VILLE : 77 MILLIARDS D'EUROS, SOIT 46 % DE L'ONDAM
L' article 47 du PLFSS fixe les sous-objectifs de dépenses d'assurance maladie pour l'année 2011 ; celui consacré aux soins de ville s'élève à 77,3 milliards d'euros pour l'ensemble des régimes obligatoires de base, soit 46 % de l'Ondam.
Sur la période 2005-2008, la progression des volumes de soins de ville a été de 3,5 % en moyenne par an. L'évolution des prix a, quant à elle, été globalement négative du fait d'une politique tarifaire rigoureuse avec des baisses de prix dans les secteurs des médicaments, de la biologie, de la radiologie et l'absence de revalorisations tarifaires pour la plupart des professionnels, à l'exception des infirmiers et des transporteurs.
Le nombre d'actes des médecins généralistes, dont les dépenses s'élèvent à 5 milliards d'euros, soit environ 4 % de l'Ondam, est stable depuis une dizaine d'années, aux pics épidémiologiques près. Les dépenses de soins de spécialistes augmentent régulièrement d'un peu moins de 3 % par an.
Cependant, d'autres postes sont plus dynamiques : les transports, les soins d'auxiliaires médicaux ou les arrêts de travail.
Pour ces raisons, votre commission est favorable aux nouvelles mesures de maîtrise médicalisée des dépenses, par exemple en ce qui concerne les tarifs de radiologie et de biologie. Elle relève également que, dans son rapport annuel sur la sécurité sociale, la Cour des comptes critique vivement la politique d'équipement en imagerie médicale, tant en termes de régime d'autorisations que de tarification ou de prise en compte des évolutions technologiques.
S'il n'est pas toujours aisé de procéder à des comparaisons en la matière, on peut quand même relever que les actes d'IRM coûtent en France entre 111 et 299 euros et sont fixes à 160 euros en Allemagne, c'est-à-dire inférieurs à la moyenne française. D'après la Cnam, le coût unitaire des actes de biologie en France est de deux à dix fois supérieur à celui de la Belgique ou de l'Allemagne.
1. La question de l'interaction entre les sous-objectifs soins de ville et établissements
Hors champ médico-social, la construction de l'Ondam distingue trois grands sous-objectifs à la fois globaux et rigides : les soins de ville, les établissements de santé tarifés à l'activité et les autres établissements.
Pourtant, il existe naturellement des liens, des échanges entre ces enveloppes et il est souhaitable de les développer. Il en est ainsi des médicaments prescrits à l'hôpital et délivrés en ville, voire de ceux dont la prescription est simplement reconduite par le médecin traitant. Des travaux ont d'ailleurs été engagés pour vérifier que certains établissements ne font pas réaliser à leurs patients des examens en ville, alors qu'ils sont compris dans le forfait qui leur sera remboursé par l'assurance maladie au titre de la prise en charge du patient.
Certes, ces interactions ont lieu dans l'autre sens, par exemple lorsque les urgences remplissent le rôle de permanence des soins de ville.
On peut cependant estimer que ces transferts pèsent plutôt sur le sous-objectif soins de ville , alors même que cette enveloppe, contrairement à celle des hôpitaux, respecte l'Ondam.
La loi de financement pour 2010 a organisé une procédure de contrôle et de sanctions sur les établissements publics dont les dépenses de médicaments remboursées sur l'enveloppe de soins de ville, mais prescrits par eux, évolue plus vite qu'un taux fixé nationalement par l'Etat. L'ARS peut leur proposer de conclure un contrat d'amélioration de la qualité et de l'organisation des soins portant sur les médicaments.
Cette mesure se met en place et l' article 42 bis propose de le codifier et d'en élargir le champ, d'une part, à d'autres prestations, d'autre part, aux établissements privés. Votre commission vous propose d'ailleurs de conforter ce dispositif , en allégeant les conditions insérées à l'Assemblée nationale.
Elle a en outre prévu, pour renforcer l'information du Parlement sur cette question, que le programme de qualité et d'efficience annexé au projet de loi de financement présente un bilan des actes, prestations et médicaments prescrits dans les établissements de santé et dont le coût pèse sur l'enveloppe de soins de ville.
2. Les modes d'exercice de la médecine
Il est bien connu désormais que la France est confrontée à des difficultés liées à l'exercice des professions de santé et à l'évolution de la démographie médicale. Ainsi, 57 % des 209 000 médecins en activité ont plus de cinquante ans . La loi HPST a abordé ces questions et il sera essentiel, notamment dans le cadre des ARS, de veiller à ce que ces problématiques n'aboutissent pas dégrader la qualité des soins et leur accessibilité.
Répartition des médecins par
âge,
en France, au 1
er
janvier 2009
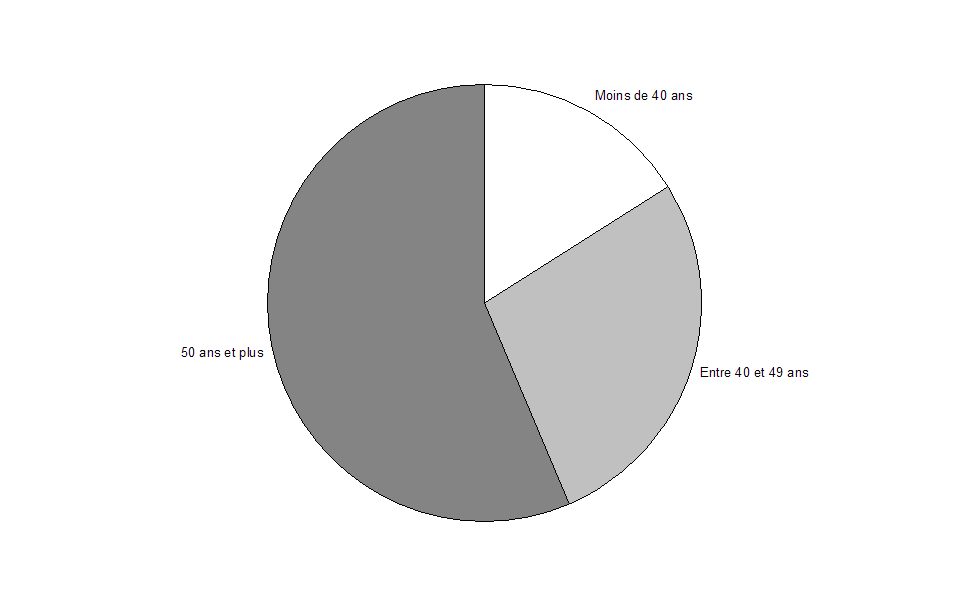
Source : Drees, comptes nationaux de santé
On le sait, différentes actions été engagées depuis de nombreuses années, notamment le relèvement progressif et notable du numerus clausus . Pour autant, l'ensemble des évolutions constatées doivent nous amener à réfléchir collectivement aux modalités d'exercice de la médecine et de la relation avec les patients. Différentes pistes peuvent être explorées en ce sens.
Il s'agit par exemple de favoriser plus largement le déploiement de maisons de santé pluridisciplinaires , comme le souligne deux rapports du sénateur Jean-Marc Juilhard 7 ( * ) , via un guichet régional unique, un cahier des charges national ou un système d'information partagé. Le comité interministériel d'aménagement et de développement du territoire a adopté, en juin 2010, un programme visant à financer deux cent cinquante maisons de ce type en milieu rural entre 2010 et 2013.
Il s'agit également de développer la télémédecine , qui peut être utile dans différentes situations particulières, notamment pour améliorer l'accès aux soins dans les zones isolées (rurales, de montagne ou outre-mer par exemple). Le Gouvernement vient à cet égard de prendre un décret 8 ( * ) en application d'une disposition votée dans la loi HPST.
Les coopérations et liens avec les établissements de santé doivent être renforcés ; les professionnels de santé ont trop souvent l'habitude de travailler isolément, sans coordination, faute parfois de moyens ou d'outils adaptés. L'amélioration des systèmes d'information, avec par exemple la mise en place, que l'on attend toujours, d'un dossier médical personnel, devrait favoriser l'instauration de relations plus étroites, indispensables à la fois pour la qualité des soins apportés au patient et pour le système de santé dans son ensemble.
3. Les futures négociations conventionnelles
La convention médicale a expiré en janvier 2010 et, considérant l'entrée en vigueur récente de la loi HPST et les élections professionnelles proches, aucun accord n'a pu être trouvé en vue de la conclusion d'une nouvelle convention. C'est pourquoi un règlement arbitral, proposé par Bertrand Fragonard, a été approuvé en mai ; il a fait le choix de ne pas bouleverser les équilibres antérieurs et d'attendre les élections et les futures négociations pour aborder des questions structurelles.
Les élections aux unions régionales des professionnels de santé ont eu lieu à la fin du mois de septembre pour les médecins, dorénavant répartis en trois collèges 9 ( * ) : généralistes ; chirurgiens, anesthésistes et obstétriciens ; autres médecins spécialistes. Elles se tiendront en décembre pour les chirurgiens-dentistes, les pharmaciens, les infirmiers et les masseurs-kinésithérapeutes. Les URPS rassemblent, pour chacune des professions, leurs représentants qui exercent à titre libéral sous le régime conventionnel de l'assurance maladie.
Une enquête de représentativité doit maintenant être conduite pour prendre acte des résultats des élections et les négociations conventionnelles pourront alors démarrer.
Elles porteront naturellement sur les rémunérations. La création d'un secteur optionnel , dont votre commission soutient le principe, devra alors être traitée par les professionnels et l'assurance maladie.
Aiguillonnés par le législateur, qui avait prévu dans la loi HPST un délai limite pour la conclusion d'un accord sur ce sujet, les partenaires ont abouti en octobre 2009 à un protocole définissant le secteur optionnel, mais la convention a expiré avant qu'il ne puisse y être intégré. Par la suite, il n'a pas été repris dans le règlement arbitral, à la fois parce que son auteur n'a pas souhaité modifier les équilibres de la précédente convention et parce qu'il n'était pas directement opérationnel, de nombreux aspects techniques devant encore être approfondis.
Cependant, ce secteur optionnel doit bien être compris comme permettant une régulation du secteur 2 pour garantir l'accès aux soins des assurés à des tarifs opposables .
|
Répartition des médecins au 1 er janvier 2009 |
||||
|
Omnipraticiens libéraux |
Spécialistes libéraux |
Médecins salariés |
Non conventionnés |
|
|
Secteur 1 |
26,5 % |
16,0 % |
42,6 % |
- |
|
Secteur 2 et secteur 1 avec droit au dépassement permanent |
3,5 % |
10,9 % |
- |
0,4 % |
|
Source : Drees |
||||
Si la part des dépassements dans les honoraires a légèrement diminué pour les généralistes entre 2006 et 2009, passant de 4,8 % à 4,4 %, elle a progressé pour les spécialistes , de 15 % en 2006 à 16,3 % en 2009.
Les négociations conventionnelles devront certes porter sur des revalorisations tarifaires car, on l'a vu, de nombreuses professions n'en ont pas connu depuis plusieurs années. Le Gouvernement a d'ailleurs annoncé le passage de la consultation des généralistes de 22 à 23 euros au 1 er janvier prochain, ce qui est une bonne mesure. Votre commission propose d'ailleurs d'anticiper légèrement le délai légal de six mois entre l'adoption d'une convention et la mise en oeuvre des mesures « positives » qu'elle contient pour les professionnels.
|
Augmentation des honoraires moyens des médecins libéraux |
|||||
|
2005 |
2006 |
2007 |
2008 |
2009 |
|
|
Honoraires omnipraticiens
|
3,5 % |
2,3 % |
4,6 % |
1,3 % |
1,4 % |
|
Honoraires spécialistes
|
3,1 % |
3,0 % |
3,4 % |
2,7 % |
1,6 % |
|
Dépassements par médecin
|
4,3 % |
4,3 % |
6,7 % |
3,6 % |
4,4 % |
|
Source : Cnam, Drees |
|||||
Parallèlement, les négociations conventionnelles devront engager le dialogue et la concertation sur de nouveaux modes de rémunération , déjà évoqués dans de précédentes lois de financement de la sécurité sociale, afin d'accompagner les évolutions de structure ou d'exercice médical et d'intégrer des notions de performance des soins. La HAS a produit de nombreux travaux sur des référentiels ou des guides de bonne pratiques ; ils doivent être diffusés et traduits dans la convention. Certaines expérimentations ont eu lieu ; il est temps de passer à leur mise en oeuvre plus large. Enfin, ces nouveaux modes de rémunération doivent être mieux articulés avec les priorités de la politique de santé publique.
Au titre de la performance, les contrats d'amélioration des pratiques individuelles (Capi) , prévus par la loi de financement pour 2008 et mis en oeuvre depuis le printemps 2009, affichent un bilan tout à fait intéressant ; destinés aux médecins libéraux conventionnés, ils comportent des engagements individualisés en matière de pratiques professionnelles, de prescription, de participation à des actions de dépistage et de prévention ou encore à la permanence des soins.
A ce jour, près de 15 000 contrats ont été signés : un tiers des médecins remplissant les conditions pour s'engager volontairement dans cette nouvelle démarche a décidé de le faire. La Cnam constate que l'évolution des indicateurs est positive et que le respect des référentiels et la prise en charge des patients s'améliorent, notamment en ce qui concerne le suivi des pathologies chroniques et la prévention.
D'une durée de trois ans, le contrat fait l'objet d'un suivi régulier et autorise un complément annuel de rémunération dont le montant est fixé en fonction des résultats obtenus. A la fin de la première année d'application, deux tiers des médecins participants devraient percevoir un montant moyen de 3 101 euros .
Le Capi est un contrat individuel, pluriannuel et facultatif . Sortir de cette logique ne pourrait, en l'état, que le dénaturer. Il ne semble donc pas judicieux de l'intégrer à ce stade dans la convention.
Enfin, les organisations professionnelles aborderont certainement un sujet qui leur tient à coeur : les sanctions à l'encontre des médecins. Elles sont en effet multiples et parfois cumulatives : judiciaires, ordinales et conventionnelles. Leurs modalités de fixation sont peu comprises et il serait nécessaire d' améliorer le contradictoire ou les procédures d'appel , par exemple à une commission d'un niveau différent de la caisse primaire. En outre, l'objectif d'atteindre 75 % de télétransmission paraît inatteignable au regard des comportements de la patientèle et il ne dépend en fait que peu du médecin lui-même ; en conséquence, il pourrait être envisagé d'aménager ce seuil, par exemple pour mieux cibler les récalcitrants ou pour créer une étape intermédiaire où s'instaurerait un dialogue entre la caisse et le professionnel.
* 7 Rapport au Gouvernement sur le bilan des maisons et des pôles de santé par Jean-Marc Juilhard, Bérengère Crochemore, Annick Touba, Guy Vallancien, Laurent Chambaud et François Schaetzel (janvier 2010) et rapport d'information n° 14 (2007-2008) du 4 octobre 2007, au nom de la commission des affaires sociales du Sénat, « Offre de soins : comment réduire la fracture territoriale ? »
* 8 Décret n° 2010-1229 du 19 octobre 2010 relatif à la télémédecine.
* 9 Article 123 de la loi HPST.







