Rapport général n° 140 (2016-2017) de M. Francis DELATTRE , fait au nom de la commission des finances, déposé le 24 novembre 2016
Disponible au format PDF (646 Koctets)
-
LES PRINCIPALES OBSERVATIONS DE VOTRE RAPPORTEUR
SPÉCIAL
-
PREMIÈRE PARTIE - ANALYSE
GÉNÉRALE DE LA MISSION
« SANTÉ »
-
DEUXIÈME PARTIE - LES PRINCIPALES
ÉVOLUTIONS DE LA MISSION « SANTÉ » EN
2017
-
I. LES OPÉRATEURS SANITAIRES : UN
PAYSAGE REMANIÉ, MAIS UNE BAISSE DES SUBVENTIONS QUI SE POURSUIT
-
II. L'AIDE MÉDICALE D'ÉTAT, UNE
DÉPENSE NÉCESSAIRE MAIS DONT LE DYNAMISME CROISSANT DOIT CONDUIRE
À UNE RÉFORME
-
A. UN DISPOSITIF PLURIEL
-
B. NON MAÎTRISÉE, LA DÉPENSE
D'AME EST DE SURCROÎT MINORÉE PAR UNE SOUS-BUDGÉTISATION
RÉCURRENTE
-
C. DÉPASSER LES MESURES PONCTUELLES ET
INTERROGER LES DÉTERMINANTS DE LA DÉPENSE AFIN DE LA RENDRE
SOUTENABLE
-
A. UN DISPOSITIF PLURIEL
-
I. LES OPÉRATEURS SANITAIRES : UN
PAYSAGE REMANIÉ, MAIS UNE BAISSE DES SUBVENTIONS QUI SE POURSUIT
-
EXAMEN DE L'ARTICLE RATTACHÉ
-
LES MODIFICATIONS APPORTÉES PAR
L'ASSEMBLÉE NATIONALE
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 140
SÉNAT
SESSION ORDINAIRE DE 2016-2017
|
Enregistré à la Présidence du Sénat le 25 novembre 2016 |
RAPPORT GÉNÉRAL
FAIT
au nom de la commission des finances (1) sur le projet de loi de finances pour 2017 , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE,
Par M. Albéric de MONTGOLFIER,
Rapporteur général,
Sénateur.
TOME III
LES MOYENS DES POLITIQUES PUBLIQUES
ET LES DISPOSITIONS SPÉCIALES
( Seconde partie de la loi de finances )
ANNEXE N° 29
SANTÉ
Rapporteur spécial : M. Francis DELATTRE
|
(1) Cette commission est composée de : Mme Michèle André , présidente ; M. Albéric de Montgolfier , rapporteur général ; Mme Marie-France Beaufils, MM. Yvon Collin, Vincent Delahaye, Mmes Fabienne Keller, Marie-Hélène Des Esgaulx, MM. André Gattolin, Charles Guené, Francis Delattre, Georges Patient, Richard Yung , vice-présidents ; MM. Michel Berson, Philippe Dallier, Dominique de Legge, François Marc , secrétaires ; MM. Philippe Adnot, François Baroin, Éric Bocquet, Yannick Botrel, Jean-Claude Boulard, Michel Bouvard, Michel Canevet, Vincent Capo-Canellas, Thierry Carcenac, Jacques Chiron, Serge Dassault, Bernard Delcros, Éric Doligé, Philippe Dominati, Vincent Éblé, Thierry Foucaud, Jacques Genest, Didier Guillaume, Alain Houpert, Jean-François Husson, Roger Karoutchi, Bernard Lalande, Marc Laménie, Nuihau Laurey, Antoine Lefèvre, Gérard Longuet, Hervé Marseille, François Patriat, Daniel Raoul, Claude Raynal, Jean-Claude Requier, Maurice Vincent, Jean Pierre Vogel . |
Voir les numéros :
Assemblée nationale ( 14 ème législ.) : 4061, 4125 à 4132 et T.A. 833
Sénat : 139 et 141 à 146 (2016-2017)
LES PRINCIPALES OBSERVATIONS DE VOTRE RAPPORTEUR SPÉCIAL
|
1. Des mesures de périmètre conduisent à un transfert net de dépenses de la mission « Santé » vers l'assurance maladie de 51 millions d'euros en 2017. Les crédits de paiement demandés pour 2017 s'élèvent à 1 256 millions d'euros. À périmètre constant, ce montant correspond à une augmentation de 4,5 % par rapport à 2016. 2. Comme l'année précédente, les crédits demandés pour 2017 dépassent le plafond inscrit en loi de programmation des finances publiques pour 2014-2019, à hauteur de 6,4 % à périmètre constant. 3. La mission « Santé » est un ensemble composite de deux programmes à l'évolution divergente depuis 2012. Hors mesures de transfert, les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » ont diminué de 22 %, tandis que les crédits du programme 183 « Prévention maladie » ont progressé de 29 %. 4. Les subventions pour charges de service public des opérateurs sanitaires diminuent de 2 % par rapport à 2016, soit une baisse de 12 % depuis 2013. Cet effort s'étend désormais à la nouvelle Agence nationale de santé publique, instituée le 1 er mai 2016. En regard, les fonds de roulement des agences se rapprochent de leur niveau prudentiel. 5. Les dépenses totales de l'État et de l'assurance maladie, tous types d'aide médicale d'État confondus, se sont élevées à 814,1 millions d'euros en 2015, en baisse de 2 % par rapport à 2014 en raison de la diminution des dépenses relatives aux soins urgents et vitaux. La dépense au titre de l'aide médicale d'État de droit commun atteint 722 millions d'euros en 2015, soit 89 % du coût total. 6. Le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense en croissance de 40 % et un nombre de bénéficiaires en hausse de 32 % depuis 2012 (316 000 bénéficiaires fin 2015). En outre, les mesures ponctuelles prises pour contenir la progression de la dépense ne produiront plus d'effet à partir de 2017. |
PREMIÈRE PARTIE - ANALYSE GÉNÉRALE DE LA MISSION « SANTÉ »
L'essentiel des actions sanitaires relevant du champ des lois de financement de la sécurité sociale, le périmètre de la mission « Santé » du budget général est limité. Elle comprend deux programmes :
- le programme 204 « Prévention, sécurité sanitaire et offre de soins », piloté par la direction générale de la santé. Représentant 35 % des crédits de la mission, il vise à développer la politique de prévention, à garantir la protection contre les risques sanitaires et à organiser une offre de soins de qualité sur tout le territoire ;
- le programme 183 « Protection maladie », qui représente 65 % des crédits de la mission, soit 5 % de plus qu'en 2015. Piloté par la direction de la sécurité sociale, il est essentiellement consacré à l'aide médicale d'État (AME) .
Une spécificité de la mission « Santé » est qu'elle ne comporte pas de crédits de personnel ; les crédits de rémunération des personnels concourant à la mise en oeuvre des programmes de la mission sont regroupés au sein du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances ».
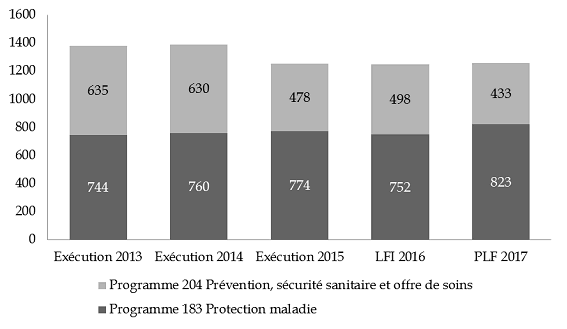
Évolution des crédits de la mission « Santé » par programme
(en millions d'euros)
 Source : commission
des finances du Sénat (à partir des données des projets
annuels de performances pour 2016 et 2017 et des rapports annuels de
performances de la mission « Santé » pour 2013, 2014
et 2015)
Source : commission
des finances du Sénat (à partir des données des projets
annuels de performances pour 2016 et 2017 et des rapports annuels de
performances de la mission « Santé » pour 2013, 2014
et 2015)
I. UNE NOUVELLE MODIFICATION DE PÉRIMÈTRE ENTRAÎNANT UN TRANSFERT DE DÉPENSES VERS L'ASSURANCE MALADIE...
L'exercice 2016 a été marqué par l'adoption de la loi de modernisation de notre système de santé le 21 janvier 2016 1 ( * ) , déterminant les priorités du système de santé, faisant de la prévention la matrice de l'action en santé publique et instituant la nouvelle agence nationale de santé publique (ANSP) . Le projet de loi de finances pour 2016 avait déjà procédé à l'actualisation de la maquette de performance de la mission selon ces directions ; le présent projet de loi de finances poursuit cette logique en adaptant l'architecture budgétaire de la mission « Santé » . Ainsi est-il prévu une suppression de l'action 13 « Prévention des risques infectieux et des risques liés aux soins », dont les crédits sont répartis entre les actions 12, 14, 16 et 17 2 ( * ) .
Pour autant, les modifications proposées sur le périmètre de la mission vont au-delà de la prise en compte des dispositions introduites par la loi de modernisation de notre système de santé . Le présent projet de loi de finances prévoit à nouveau deux transferts de dépenses 3 ( * ) :
- d'une part, la fin du cofinancement de l'Agence nationale de santé publique par l'assurance maladie , pour un montant de 65 millions d'euros ;
- d'autre part, la suppression du cofinancement par l'État du fonds d'intervention régional , pour un montant de 116 millions d'euros .
Si la logique présidant à ces transferts peut être entendue, votre rapporteur spécial relève deux éléments :
- quoiqu'opérés en sens contraire, ces transferts conduisent à réduire les crédits portés par la mission de 51 millions d'euros ;
- la modification de périmètre s'ajoute aux dispositions introduites par la loi de finances pour 2015, qui avait transféré 134 millions d'euros de dépenses de la mission « Santé » vers l'assurance maladie 4 ( * ) .
Au-delà des rationalisations qu'elle peut refléter, l'instabilité du périmètre de la mission « Santé » ne doit pas occulter son irrespect des plafonds d'évolution de dépenses .
II. ...EN DÉPIT DUQUEL LE PLAFOND DE CRÉDITS DE LA MISSION DU BUDGET TRIENNAL 2015-2017 EST DÉPASSÉ
1. Un dynamisme des dépenses toujours marqué
Le montant global des crédits de la mission « Santé » s'élève à 1 255 millions d'euros en autorisations d'engagement (AE) et 1 256 millions d'euros en crédits de paiement (CP) pour l'exercice 2017 .
L'analyse des crédits demandés doit distinguer la part imputable aux modifications de périmètre présentées précédemment :
- à périmètre courant , c'est-à-dire sans tenir compte de leur effet, les crédits de paiement seraient relativement stables, en hausse de 0,5 % par rapport au montant inscrit en loi de finances pour 2016 ;
- toutefois, à périmètre constant , c'est-à-dire corrigé des deux transferts de dépenses, les crédits de paiements augmenteraient de 4,5 % entre les deux exercices, dans une proportion analogue à celle enregistrée entre 2015 et 2016 (4,6 %).
Il est prévu une réserve de précaution de 8 % des crédits de la mission au titre de 2017, soit un montant de 28 millions d'euros pour le programme 204 « Prévention, sécurité sanitaire et offre de soins » et de 65,9 millions d'euros pour le programme 183 « Protection maladie ».
L'écart des crédits demandés entre AE et CP correspond aux dépenses de remboursement du prêt contracté par l'agence territoriale de santé de Wallis et Futuna à hauteur de 1,3 million d'euros par an 5 ( * ) .
|
Observation n° 1 : Des mesures de périmètre conduisent à un transfert net de dépenses de la mission « Santé » vers l'assurance maladie de 51 millions d'euros en 2017. Les crédits de paiement demandés pour 2017 s'élèvent à 1 256 millions d'euros. À périmètre constant, ce montant correspond à une augmentation de 4,5 % par rapport à 2016. |
Évolution des crédits de la mission « Santé » à périmètre courant en 2017
(en euros)
|
LFI 2016 |
PLF 2017 |
Évolution 2017/2016 |
|||||
|
Programme 204 « Prévention, sécurité sanitaire et offre de soins » |
AE |
CP |
AE |
CP |
AE |
CP |
|
|
Action 11 : Pilotage de la politique de santé publique |
91 385 132 |
91 385 132 |
187 704 970 |
187 704 970 |
105 % |
105 % |
|
|
Action 12 : Santé des populations |
25 477 005 |
25 477 005 |
1 142 000 |
1 142 000 |
-95,5 % |
-95,5 % |
|
|
Action 13 : Prévention des risques infectieux et des risques liés aux soins |
6 896 700 |
6 896 700 |
Supprimée |
Supprimée |
NA |
NA |
|
|
Action 14: Prévention des maladies chroniques et qualité de vie des malades |
52 121 186 |
52 121 186 |
55 942 546 |
55 942 546 |
7,3 % |
7,3% |
|
|
Action 15 : Prévention des risques liés à l'environnement et à l'alimentation |
19 140 987 |
19 140 987 |
19 369 843 |
19 369 843 |
1,2 % |
1,2 % |
|
|
Action 16 : Veille et sécurité sanitaire |
11 300 197 |
11 300 197 |
1 365 674 |
1 365 674 |
-87,9 % |
-87,9 % |
|
|
Action 17 : Politique des produits de santé et de la qualité des pratiques et des soins |
131 517 896 |
131 517 896 |
130 312 389 |
130 312 389 |
-0,9 % |
-0,9 % |
|
|
Action 18 : Projets régionaux de santé |
124 543 886 |
124 543 886 |
0 |
0 |
NA |
NA |
|
|
Action 19 : Modernisation de l'offre de soins |
34 442 094 |
35 742 094 |
35 942 094 |
37 242 094 |
4,4 % |
4,2 % |
|
|
Total programme 204 |
496 825 083 |
498 125 083 |
431 779 516 |
433 079 516 |
-13,1 % |
-13,1 % |
|
|
Programme 183
|
AE |
CP |
AE |
CP |
AE |
CP |
|
|
Action 2 : Aide médicale de l'État |
739 030 028 |
739 030 028 |
815 213 193 |
815 213 193 |
10,3 % |
10,3 % |
|
|
Action 3 : Fonds d'indemnisation des victimes de l'amiante |
13 400 000 |
13 400 000 |
8 000 000 |
8 000 000 |
-40,3 % |
-40,3 % |
|
|
Total programme 183 |
752 430 028 |
752 430 028 |
823 213 193 |
823 213 193 |
9,4 % |
9,4 % |
|
|
TOTAL MISSION « SANTÉ » |
1 249 255 111 |
1 250 555 111 |
1 254 992 709 |
1 256 292 709 |
0,5 % |
0,5 % |
|
|
Effet des mesures de transfert |
1 081 596 |
1 081 596 |
- 51 000 000 |
- 51 000 000 |
- 43,3 % |
- 43,3 % |
|
Source : commission des finances du Sénat (à partir des réponses du ministère des affaires sociales et de la santé au questionnaire de votre rapporteur spécial)
2. Une nouvelle fois, la mission « Santé » ne respecte pas le plafond de dépenses déterminé par la loi de programmation des finances publiques
La loi de programmation des finances publiques (LPFP) pour les années 2014 à 2019 a déterminé un plafond de crédits pour la mission « Santé » de 1 228 millions d'euros pour l'année 2017, en hausse de 0,7 %. L'effort de maîtrise de la dépense devait donc s'accentuer par rapport à l'année précédente , où la croissance du plafond de crédits avait été fixée à 1,4 %.
Or, en raison tant du dynamisme enregistré en 2016 que de sa poursuite prévue en 2017, le plafond de dépenses de la loi de programmation serait dépassé de 28 millions d'euros , dans une moindre proportion qu'en 2016 (37 millions d'euros).
Encore cette comparaison est-elle opérée à périmètre constant : en neutralisant les transferts de dépenses prévus par le présent projet de loi de finances, les dépenses de la mission « Santé » dépasseraient de 79 millions d'euros le plafond du budget triennal 2015-2017 . Alors même que l'effort de maîtrise de la dépense devait s'intensifier en 2017, le dépassement du plafond de dépenses du budget triennal serait plus que doublé entre 2016 et 2017.
Plafonds des crédits de la mission « Santé » dans le cadre du budget triennal 2015-2017 (1)
(en millions d'euros)
|
2015 |
2016 |
2017 |
|
|
Plafonds inscrits en LPFP (1) |
1 203 |
1 220 |
1 228 |
|
Montants inscrits en LFI ou PLF |
1 203 |
1 251 |
1 256 |
|
Montant inscrit en PLF 2017 corrigé des transferts |
1 307 |
(1) Les plafonds de la mission « Santé » sont présentés hors contribution directe de l'État au compte d'affectation spéciale « Pensions ».
Source : questionnaire budgétaire et projet annuel de performances pour 2017
De fait, les évolutions répétées du champ de la mission ne suffisent pas à contenir une progression non maîtrisée de la dépense . Votre rapporteur spécial relève en ce sens la faiblesse du pilotage depuis 2012 de l'ensemble composite que constitue la mission « Santé ». La concentration des efforts sur le programme 204 « Prévention, sécurité sanitaire et offre de soins », conjuguée à de multiples transferts de dépenses, ne compensent pas le dynamisme non maîtrisé des dépenses du programme 183 « Protection maladie ».
|
Observation n° 2 : Comme l'année précédente, les crédits demandés pour 2017 dépassent le plafond inscrit en loi de programmation des finances publiques pour 2014-2019, à hauteur de 6,4 % à périmètre constant. |
III. UNE MISSION COMPOSITE, DONT LA STRATÉGIE DE PILOTAGE EST ARRIVÉE À SON TERME
1. La trajectoire contraire des deux programmes de la mission...
Présentée de façon agrégée, l'évolution des crédits de la mission correspond à deux dynamiques contraires des deux programmes distincts qui y sont regroupés :
- les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » diminuent de 16 % à périmètre courant et de 6 % à périmètre constant . Le graphique présenté ci-dessous illustre la progressive érosion des crédits portés par le programme 204 depuis 2012, en baisse de 22 % à périmètre constant ;
- parallèlement, les crédits du programme 183 « Protection maladie » augmentent de 8,3 % entre 2016 et 2017, et de 10,3 % pour les crédits relatifs à l'aide médicale d'État . Entre 2012 et 2017 , cette progression atteint 29 %, et même 39 % pour les crédits d'AME .
De plus, la dynamique contraire en prévision se renforce en exécution. Si les crédits de paiement effectivement consommés en 2015 ont dépassé de 4,2 % la prévision en loi de finances initiale, la consommation des crédits est différente entre les deux programmes. En effet, seuls 92,7 % des crédits de paiement du programme 204 ont été effectivement consommés en 2015, alors que les crédits de paiement du programme 183 ont fait l'objet d'une sur-exécution à hauteur de 112,7 %. De fait, 37 millions d'euros de crédits de paiement ont été annulés en régulation budgétaire infra-annuelle sur le programme 204, tandis que des crédits supplémentaires d'un montant de 87,6 millions d'euros ont été ouverts en loi de finances rectificative pour 2015 sur le programme 183.
Évolution des crédits de la mission
« Santé » par type de dépenses
à
périmètre courant
(crédits de paiement en millions d'euros)
|
Exécution 2014 |
Exécution 2015 |
LFI 2016 |
PLF 2017 |
Évolution 2016/2017 |
Évolution 2014/2017 |
||
|
Programme 204 « Prévention, sécurité sanitaire et offre de soins » |
|||||||
|
Titre 3. Dépenses de fonctionnement |
289,3 |
286,3 |
301,0 |
358,4 |
19,1% |
23,9% |
|
|
Titre 6. Dépenses d'intervention |
340,6 |
191,3 |
195,8 |
74,7 |
-61,8% |
-78,1% |
|
|
Total |
630,0 |
477,6 |
515,1 |
433,1 |
-15,9% |
-31,3% |
|
|
Programme 183 « Protection maladie » |
|||||||
|
Titre 3. Dépenses de fonctionnement |
0,3 |
0,4 |
- |
- |
- |
- |
|
|
Titre 6. Dépenses d'intervention |
759,6 |
773,5 |
752,4 |
823,2 |
9,4% |
8,4% |
|
|
Total |
759,9 |
773,9 |
752,4 |
823,2 |
9,4% |
8,3 % |
|
|
Mission « Santé » |
|||||||
|
Titre 3. Dépenses de fonctionnement |
289,6 |
286,7 |
301,0 |
358,4 |
-5,6% |
23,8% |
|
|
Titre 6. Dépenses d'intervention |
1100,2 |
964,8 |
948,2 |
1020,3 |
7,6% |
-11,5% |
|
|
Total |
1295,5 |
1251,5 |
1249,2 |
1378,7 |
10,4% |
-7,3% |
|
Source : commission des finances du Sénat (à partir des données du rapport annuel de performances pour 2015 et des projets annuels de performances pour 2016 et 2017 de la mission « Santé »)
À titre de rappel, les deux programmes de la mission « Santé » recouvrent des dépenses de nature distincte , renforçant son caractère composite :
- le programme 204 « Prévention, sécurité sanitaire et offre de soins » est composé à 83 % de crédits de titre 3 (dépenses de fonctionnement), à savoir principalement des subventions pour charges de service public à destination des opérateurs sanitaires, et à 17 % de crédits de titre 6 (dépenses d'intervention) ;
- le programme 183 « Protection maladie » ne porte que des dépenses d'intervention.
Comparaison de l'évolution des deux programmes
de la mission « Santé » depuis 2012 à périmètre constant
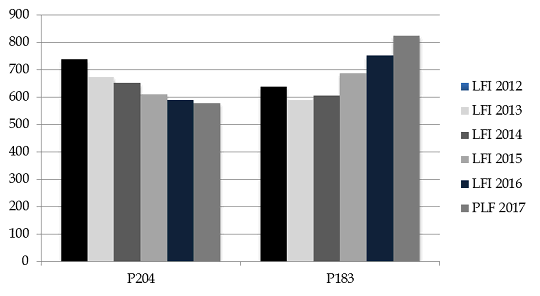
Source : commission des finances du Sénat à partir des données des rapports annuels de performances et des projets annuels de performances successifs
Récapitulatif des mesures de transfert intervenues depuis 2012
|
Exercice |
Transfert |
Impact financier |
|
2013 |
Recentralisation de compétences sanitaires Transfert du financement de l'agence de santé de Wallis-et-Futuna du programme 123 « Conditions de vie Outre-mer » vers le programme 204 |
+ 29,2 millions d'euros |
|
2014 |
Recentralisation de compétences sanitaires Budgétisation de taxes précédemment affectées à la HAS |
+ 10,9 millions d'euros |
|
2015 |
Recentralisation de compétences sanitaires Transfert vers l'assurance maladie des dépenses liées à la formation médicale, au financement du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG), de la HAS et de l'ATIH Transfert des crédits d'intervention destinés à la prise en charge des frais de jury des diplômes sanitaires du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » vers le programme 204 |
- 133,7 millions d'euros |
|
2016 |
Transfert des personnels des Cellules de l'institut de veille sanitaire en région (CIRE) des ARS |
+ 1,1 million d'euros |
|
2017 |
Suppression du cofinancement de l'ANSP et du FIR |
- 51 millions d'euros |
Source : commission des finances du Sénat, à partir du questionnaire budgétaire
2. ... traduit l'essoufflement du pilotage de la mission opéré depuis 2012
Le dynamisme des crédits de la mission « Santé » résulte donc du mouvement opposé des deux programmes qui la composent. Il traduit l'échec de la stratégie de pilotage conduite depuis 2012 , ayant consisté à écarter toute action sur les déterminants de la dépense d'AME du programme 183 et à p rivilégier des rabots successifs sur les crédits du programme 204 , conjugués à des transferts de dépenses vers l'assurance maladie. Or, si des pistes d'économies à travers le renforcement des mutualisations entre agences sanitaires doivent encore être approfondies, ce mouvement ne saurait se poursuivre sans remettre en question l'exercice des missions dévolues à ces opérateurs par le législateur (cf. infra ).
|
Observation n° 3 : La mission « Santé » est un ensemble composite de deux programmes à l'évolution divergente marquée depuis 2012. Hors mesures de transfert, les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » ont diminué de 22 %, tandis que les crédits du programme 183 « Prévention maladie » ont progressé de 29 %. |
3. Une maquette de performance stabilisée
La loi de finances pour 2016 a procédé à une refonte de la maquette de performance de la mission « Santé », dans le sillage des recommandations de la Cour des comptes :
- au niveau de la mission, un nouvel indicateur relatif à l'« état de santé perçue » a été introduit afin de refléter l'effet des différentes politiques publiques de santé financées par la mission. Il correspond au pourcentage de la population de 16 ans et plus se déclarant en bonne ou très bonne santé générale. En 2014, 68,1 % des personnes interrogées par l'Insee dans le cadre de l'enquête statistique sur les ressources et conditions de vie ont déclaré être en bonne ou en très bonne santé. Ce choix correspond à la définition d'un indicateur de richesse complétant l'évolution de l'espérance de vie, pour s'attacher à l'espérance de vie en bonne santé 6 ( * ) ;
- au niveau du programme 204 « Prévention, sécurité sanitaire et offre de soins », les indicateurs ont été précisés afin de prendre en compte les orientations prévues dans le projet de loi de modernisation de notre système de santé, alors en cours d'examen par le Parlement : deux nouveaux indicateurs relatifs au taux de couverture vaccinale contre la grippe pour les personnes âgées de 65 ans et plus, ainsi qu'à la participation au dépistage du cancer colorectal pour les personnes de 50 à 74 ans ont été définis.
Ce cadre est maintenu pour l'année à venir . Seul l'indicateur sur le taux de prévalence du tabagisme chez les adultes est modifié, afin de prendre en compte la population de 15 à 75 ans, contre 18 à 75 ans précédemment, conformément aux actions du programme national de réduction du tabagisme (PNRT).
Si la majorité des indicateurs devrait atteindre l'objectif cible fixé pour 2017, le taux de couverture vaccinale contre la grippe demeure largement insuffisant : seulement 50 % de la population cible serait vaccinée en 2017, contre un objectif de 75 %. Afin d'améliorer cette couverture, le projet de loi de financement de la sécurité sociale pour 2017 prévoit de rendre possible, à titre expérimental pendant trois ans, la vaccination par les pharmaciens 7 ( * ) .
Les objectifs et indicateurs de performance du
programme 204
« Prévention, sécurité
sanitaire et offre de soins »
|
2014
|
2015
|
2016
|
2017
|
2017
|
|
|
Objectif n° 1 : Améliorer l'état de santé de la population et réduire les inégalités territoriales et sociales de santé |
|||||
|
Indicateur 1.1 Taux de couverture vaccinale contre la grippe chez les personnes de 65 ans et plus (en %) |
51,9 |
50,2 |
50,2 |
50 |
75 |
|
Indicateur 1.2. Taux de participation au dépistage organisé du cancer colorectal pour les personnes de 50 à 74 ans (en %) |
29,8 |
nd |
35 |
40 |
40 |
|
Indicateur 1.3 Prévalence du tabagisme quotidien en population adulte (en %) |
29 |
nd |
28 |
27,4 |
27,4 |
|
Objectif n° 2 : Prévenir et maîtriser les risques sanitaires |
|||||
|
Indicateur 2.1 Pourcentage d'unités de distribution d'eau potable présentant des dépassements des limites de qualité microbiologique |
14,9 |
12,5 |
14,25 |
14,25 |
14 |
|
Indicateur 2.2 Pourcentage de signalements traités en 1 heure |
83 |
80 |
95 |
97 |
97 |
|
Indicateur 2.3 : Délai de traitement des autorisations de mise sur le marché par l'ANSM* Autorisation nationale (en nombre de jours) |
177 |
152 |
150 |
150 |
120 |
|
Reconnaissance mutuelle et décentralisée (en nombre de jours) |
389 |
330 |
300 |
200 |
200 |
* ANSM : Agence nationale de sécurité du médicament.
Source : projet annuel de performances pour 2017 de la mission « Santé »
DEUXIÈME PARTIE - LES PRINCIPALES ÉVOLUTIONS DE LA MISSION « SANTÉ » EN 2017
I. LES OPÉRATEURS SANITAIRES : UN PAYSAGE REMANIÉ, MAIS UNE BAISSE DES SUBVENTIONS QUI SE POURSUIT
A. LE LEVIER D'ÉCONOMIES PAR PILOTAGE RESSERRÉ DES OPÉRATEURS S'ÉPUISE...
1. Une nouvelle baisse de 2 % des subventions pour charges de service public en 2017
En raison de la création de l'Agence nationale de santé publique, instituée le 1 er mai 2016 et fusionnant trois opérateurs préexistants (cf. infra ), le programme 204 « Prévention, sécurité sanitaire et offre de soins » finance six opérateurs de l'État participant à la mise en oeuvre des politiques nationales de prévention et de sécurité sanitaire en 2017, contre huit lors de l'exercice précédent 8 ( * ) . Le montant total des subventions pour charges de service public porté par le programme s'élève à 345 millions d'euros à périmètre courant, en intégrant le transfert de la part de l'assurance maladie dans le financement de l'ANSP (65 millions d'euros).
À périmètre constant toutefois, les subventions pour charges de service public diminuent de 2 % par rapport au montant inscrit en loi de finances pour 2016. Cette baisse participe d'un mouvement visant à prélever sur les réserves des opérateurs ; aussi les subventions versées ont-elles diminué de 2,4 % en 2014, 4,4 % en 2015 et de 3,1 % en 2016, et de 12 % depuis 2013.
Parmi les six opérateurs, cinq sont concernés par la diminution de leur subvention (cf. tableau infra ) : l'Agence de biomédecine, l'Agence nationale de sécurité du médicament et des produits de santé (ANSM), l'École des hautes études en santé publique (EHESP), l'Institut national du cancer (INCa) et la nouvelle Agence nationale de santé publique (ANSP). Seule l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) enregistre une progression modérée de sa subvention.
Subventions pour charges de service public versées aux opérateurs
(en millions d'euros)
|
Opérateur |
Exécution 2014 |
Exécution 2015 |
LFI 2016 |
PLF 2017 |
Variation 2017/2016 |
|
|
Agence de biomédecine (ABM) |
12,8 |
12,7 |
13,9 |
13,8 |
-0,7 % |
|
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
102,4 |
113,2 |
113,7 |
112,7 |
-0,9 % |
|
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
12,3 |
14,5 |
13,4 |
14,3 |
6,7 % |
|
|
École des hautes études en santé publique (EHESP) |
9,4 |
9,7 |
9,5 |
9,2 |
-1,1 % |
|
|
Institut national du cancer (INCa) |
42,1 |
38,8 |
45,0 |
44,5 |
-1,1 % |
|
|
Établissement de préparation et de réponse aux urgences sanitaires (Eprus) |
ANSP |
16,2 |
8,4 |
10,6 |
150,5 |
67 % |
|
Institut national de prévention et d'éducation pour la santé (Inpes) |
21,2 |
22,3 |
23,8 |
|||
|
Périmètre constant : -5,5 % |
||||||
|
Institut de veille sanitaire (INVS) |
49,5 |
53,3 |
55,7 |
|||
|
Total |
265,9 |
272,9 |
285,6 |
345,0 |
20,8 % |
|
Source : commission des finances du Sénat (à partir des données du projet annuel de performances de la mission Santé pour 2017)
2. Des fonds de roulement fortement réduits depuis 2013
La diminution du montant global de subventions pour charges de service public d'une moins grande ampleur que lors des exercices précédents souligne toutefois l'érosion de ce levier d'économie , dans la mesure où les fonds de roulement des opérateurs se stabilisent , pour la plupart d'entre eux, au niveau prudentiel . Ils ont diminué de près de 39 % entre 2015 et 2016 et de 44,4 % depuis 2013 . Le graphique présenté ci-dessous illustre l'effet des prélèvements successifs sur les fonds de roulement des opérateurs sanitaires.
Évolution des fonds de roulement de l'ensemble
des opérateurs du programme 204 depuis 2013 (base 100)
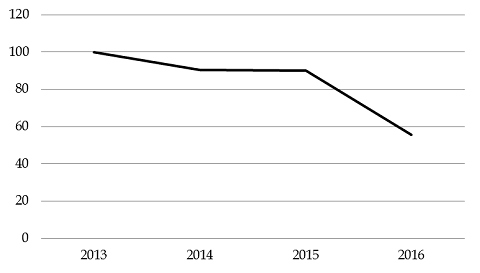
Source : commission des finances du Sénat, à partir du questionnaire budgétaire
Niveaux des fonds de roulement des opérateurs du programme 204
(en euros)
|
Opérateurs |
Au 31/12/2015 |
Au 31/12/2016 |
Estimation du nombre de mois de fonctionnement |
Variation 2016/2015 |
|
Agence de biomédecine (ABM) |
12 258 |
8 308 |
1,2 |
- 32,2 % |
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
28 574 |
21 524 |
1,8 |
- 24,7 % |
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
27 112 |
10 892 |
1,1 |
- 60 % |
|
École des hautes études en santé publique (EHESP) |
16 870 |
15 322 |
3,1 |
- 9,2 % |
|
Établissement de préparation et de réponse aux urgences sanitaires (EPRUS) |
60 747 |
18 286 |
4,35 |
- 69,9 % |
|
Institut national du cancer (INCa) |
32 107 |
28 137 |
3,6 |
- 12,4 % |
|
Institut national de prévention et d'éducation pour la santé (INPES) |
17 146 |
17 573 |
2,7 |
2,5 % |
|
Institut de veille sanitaire (InVS) |
15 446 |
9 491 |
1,81 |
- 38,6 % |
|
Total |
210 260 |
128 503 |
- |
- 38,9 % |
Source : réponse du ministère des affaires sociales, de la santé et des droits des femmes au questionnaire budgétaire de votre rapporteur spécial
3. Un schéma d'emploi de - 40 ETPT, désormais réparti sur tous les opérateurs
Dans le sillage des exercices précédents, la baisse des subventions pour charges de service public se conjugue à une baisse globale du plafond d'autorisation d'emplois et du nombre d'équivalents temps pleins travaillés. Le schéma d'emploi pour 2017 est établi sur la base d'une diminution de 40 équivalents temps pleins travaillés (ETPT), contre 25 ETPT en 2016 .
À périmètre courant, le plafond d'emploi global des opérateurs de la mission s'établit toutefois à 2 253 équivalents temps plein travaillé (ETPT), contre 2 259 en 2016. Alors que les trois opérateurs concernés par la fusion avaient été exonérés de la réduction du schéma d'emploi en 2016, la nouvelle ANSP connaît une réduction de 20 ETPT en 2017 au titre de la réduction des effectifs de 10 % sur trois ans prévue par les lettres plafond de 2016 et 2017.
Emplois des opérateurs rémunérés par le programme 204
(en ETPT)
|
Opérateurs |
Réalisation 2015 |
LFI 2016 |
PLF 2017 |
Variation 2017/2016 |
|
|
Agence de biomédecine (ABM) |
|||||
|
Emplois sous plafond |
249 |
247 |
243 |
-1,6 % |
|
|
Emplois hors plafond |
12 |
16 |
16 |
||
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
|||||
|
Emplois sous plafond |
991 |
970 |
955 |
-1,5 % |
|
|
Emplois hors plafond |
5 |
6 |
19 |
||
|
École des hautes études en santé publique (EHESP) |
|||||
|
Emplois sous plafond |
325 |
325 |
313 |
-3,7 % |
|
|
Emplois hors plafond |
33 |
71 |
32 |
||
|
Institut national du cancer (INCa) |
|||||
|
Emplois sous plafond |
150 |
149 |
145 |
-2,7 % |
|
|
Emplois hors plafond |
8 |
12 |
12 |
||
|
Établissement de préparation et de réponse aux urgences sanitaires (EPRUS) |
|||||
|
Emplois sous plafond |
30 |
30 |
|||
|
Emplois hors plafond |
ANSP |
0 |
0 |
597 |
5,1 % |
|
Institut national de prévention et d'éducation pour la santé (INPES) |
|||||
|
Emplois sous plafond |
127 |
127 |
14 |
||
|
Emplois hors plafond |
5 |
5 |
|||
|
Institut de veille sanitaire (INVS) |
|||||
|
Emplois sous plafond |
392 |
411 |
|||
|
Emplois hors plafond |
9 |
9 |
|||
|
Total sous plafond |
2 264 |
2 259 |
2 253 |
-0,3 % |
|
|
Total emplois hors plafond |
72 |
117 |
93 |
||
Source : projet annuel de performances de la mission « Santé » pour 2017
|
Observation n° 4 : Les subventions pour charges de service public des opérateurs sanitaires diminuent de 2 % par rapport à 2016, soit une baisse de 12 % depuis 2013. Cet effort s'étend désormais à la nouvelle Agence nationale de santé publique, instituée le 1 er mai 2016. En regard, les fonds de roulement des agences se rapprochent de leur niveau prudentiel. |
B. ... RENFORÇANT L'ENJEU DE LA RÉORGANISATION ET DES MUTUALISATIONS AU SEIN DES AGENCES SANITAIRES
1. L'Agence nationale de santé publique : une fusion effective, des économies en attente
Prévue par la loi de modernisation de notre système de santé du 21 janvier 2016, l'Agence nationale de santé publique (ANSP) a été instituée le 1 er mai 2016. L'ordonnance du 14 avril 2016 prévoyant sa création fait l'objet d'un projet de loi de ratification 9 ( * ) en cours d'adoption.
Elle fusionne trois opérateurs portés par le programme 204 : l'Établissement de préparation et de réponse aux urgences sanitaires (EPRUS), l'Institut national de prévention et d'éducation pour la santé (INPES) et l'Institut national de veille sanitaire (InVS). L'ANSP regroupe en ce sens l'ensemble des compétences sanitaires de la veille sanitaire à l'action d'urgence, en passant par la prévention.
Votre rapporteur spécial relève qu'à ce stade, les conséquences financières réelles demeurent incertaines . Si les schémas de réduction des subventions pour charges de service publique et de réduction des plafonds d'emplois s'appliquent à l'ANSP pour 2017, plusieurs éléments restent à définir :
- le contrat d'objectifs et de performances sera élaboré en 2017 ; or, c'est sur cette base que seront définies les économies attendues sur les fonctions supports ;
- selon les informations transmises par la direction générale de la santé, les gains d'efficience ne produiront leur effet qu'à moyen terme , après une progression temporaire des charges de l'agence. Ainsi, le regroupement sur un même site, à Saint-Maurice (94), de l'ensemble des services des trois agences fusionnées, impliquera la construction d'un nouveau bâtiment dont la livraison n'est prévue qu'au troisième trimestre 2018. En attendant, les personnels seront hébergés dans des locaux temporaires.
2. Les mutualisations entre agences sanitaires doivent encore être accentuées
a) Un pilotage à renforcer
Depuis 2008, la direction générale de la santé (DGS) a développé le concept de « système d'agences » en vue d'assurer un déploiement coordonné de la politique de prévention et de sécurité sanitaire qu'elle mène avec l'appui des opérateurs sanitaires placés sous sa tutelle. Dans ce cadre, un comité d'animation du système d'agences (CASA), regroupant de façon régulière le directeur général de la santé et les directeurs généraux des agences, avait été institué. Rénové en 2014, le CASA réunit actuellement l'ABM, l'ANSM, l'Ansés, l'ASN l'EFS, la HAS, l'INCa, l'INSERM, l'IRSN ainsi que l'ANSP.
La loi de modernisation de notre système de santé habilite le Gouvernement à prendre, par ordonnances, des mesures visant à renforcer les possibilités de mutualisation entre opérateurs sous la tutelle unique du ministère de la santé ainsi que la Haute Autorité de santé (HAS), en leur donnant une base juridique 10 ( * ) . Il s'agit notamment de consacrer dans la loi le CASA. Selon les informations communiquées, l'ordonnance serait en cours d'élaboration ; l'habilitation prend échéance le 27 janvier 2017.
b) Des mutualisations encore limitées
Parallèlement à l'exercice d'une tutelle coordonnée par la direction générale de la santé, une optimisation des fonctions supports des agences sanitaires a été recherchée tardivement dans le cadre du comité des secrétaires généraux (CSG), en lien avec les diminutions des subventions pour charges de service public et des plafonds d'emplois programmées.
C'est dans ce cadre qu'une opération de mutualisation des fonctions financières et comptables a été lancée en 2014 : le projet SIFAS 11 ( * ) , agrégeant cinq opérateurs 12 ( * ) , dans la perspective de la mise en oeuvre de la nouvelle gestion budgétaire et comptable publique (GBCP 13 ( * ) ) à partir du 1 er janvier 2016. Il s'agit du premier exemple de mutualisation entre agences sanitaires.
La recherche d'une rationalisation au sein des opérateurs du programme 204 « Prévention, sécurité sanitaire et offre de soins », par le biais de rapprochements ou de mutualisations, a été mise en oeuvre tardivement par le Gouvernement, préférant opérer par rabots successifs sur les subventions pour charges de service public , au risque de compromettre l'exercice des fonctions métiers des agences sanitaires. Toutefois, si cette recherche doit être poursuivie et approfondie, seule une réflexion appréhendant les déterminants de la dépense du programme 183 « Protection maladie », qui n'a pas été conduite par le Gouvernement, sera à même d'assurer la soutenabilité de la mission « Santé ».
II. L'AIDE MÉDICALE D'ÉTAT, UNE DÉPENSE NÉCESSAIRE MAIS DONT LE DYNAMISME CROISSANT DOIT CONDUIRE À UNE RÉFORME
A. UN DISPOSITIF PLURIEL
1. Instituée dans une double perspective, l'aide médicale d'État recouvre trois dispositifs distincts...
L'aide médicale d'État (AME) recouvre trois dispositifs distincts :
- l' AME de droit commun, qui assure la couverture des soins des personnes étrangères en situation irrégulière résidant en France depuis plus de trois mois de façon ininterrompue et remplissant des conditions de ressources identiques à celles fixées pour l'attribution de la couverture maladie universelle complémentaire (CMU-C) 14 ( * ) . Financièrement à la charge de l'État, l'AME de droit commun est gérée par l'assurance maladie . L'AME de droit commun ne concerne pas les demandeurs d'asile qui ont accès à la CMU de base et complémentaire sur présentation de leur récépissé de demande d'asile 15 ( * ) ;
- l' AME pour soins urgents concerne les étrangers en situation irrégulière ne justifiant pas de la condition de résidence nécessaire pour bénéficier de l'AME de droit commun et nécessitant des soins urgents « dont l'absence mettrait en jeu le pronostic vital ou pourrait conduire à une altération grave et durable de l'état de santé de la personne ou d'un enfant à naître » 16 ( * ) . Ces soins sont pris en charge par l'assurance maladie , qui reçoit une subvention forfaitaire de l'État fixée à 40 millions d'euros depuis plusieurs années ;
- l' AME dite « humanitaire », accordée au cas par cas pour les personnes ne résidant pas habituellement sur le territoire français (personnes étrangères en situation régulière ou françaises) par décision individuelle du ministre compétent. Ce dispositif de prise en charge, qui n'a pas le caractère d'un droit pour les personnes soignées, représente chaque année moins d'une centaine d'admissions pour soins hospitaliers.
Pour appréhender le coût total de l'AME de droit commun, il convient de prendre en compte le solde restant dû à l'assurance maladie en fin d'exercice, dans la mesure où les crédits exécutés inscrits en loi de règlement ne couvrent généralement pas l'intégralité des dépenses du dispositif géré par la Caisse nationale d'assurance maladie des travailleurs salariés. La dette cumulée de l'État vis-à-vis de la CNAMTS au titre des dépenses d'AME représentait ainsi 12,5 millions d'euros fin 2015 , en diminution par rapport à l'année précédente (57,3 millions d'euros de dette fin 2014).
Le graphique ci-dessous présente les dépenses totales exécutées entre 2009 et 2014 pour chaque type d'AME. En 2015, les dépenses totales de l'État et de l'assurance maladie, tous types d'AME confondus, se sont élevées à 814,1 millions d'euros , en baisse de 2 % par rapport à 2014 en raison de la diminution des dépenses relatives aux soins urgents et vitaux. De fait, si les dépenses au titre de l'AME de droit commun sont stables entre les deux exercices, leur poids dans la dépense totale d'AME a augmenté, passant de 87 % en 2014 à 89 % en 2015 .
Répartition des dépenses d'AME entre 2009 et 2015 (1)
(en millions d'euros)
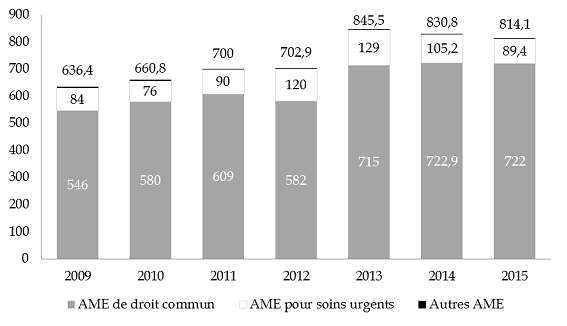
(1) Données relatives à l'exécution des dépenses.
Source : commission des finances du Sénat (d'après les données des rapports annuels de performances de la mission « Santé » pour 2009 à 2015)
L'AME participe d'un double objectif :
- humanitaire , puisqu'il s'agit de fournir un accès aux soins à des personnes en situation juridique, financière et humaine précaire ;
- sanitaire , puisqu'il vise à éviter la propagation à l'ensemble de la population de maladies contagieuses.
|
Observation n° 5 : Les dépenses totales de l'État et de l'assurance maladie, tous types d'aide médicale d'État confondus, se sont élevées à 814,1 millions d'euros en 2015, en baisse de 2 % par rapport à 2014 en raison de la diminution des dépenses relatives aux soins urgents et vitaux. La dépense au titre de l'aide médicale d'État de droit commun atteint 722 millions d'euros, soit 89 % du coût total. |
2. ...et des réalités très différentes
a) Une croissance toujours plus forte du nombre de bénéficiaires, très inégalement répartis sur le territoire
À l'instar de la dépense, les effectifs se concentrent principalement sur le dispositif d'AME de droit commun. Au 31 décembre 2015, 316 314 personnes étaient titulaires d'une attestation donnant accès à l'AME de droit commun 17 ( * ) sur l'ensemble du territoire, en hausse de 7,5 % par rapport à 2014, ce qui traduit une accélération par rapport à la hausse de 4,2 % du nombre de bénéficiaires enregistrée entre 2014 et 2013. Le bénéficiaire type est jeune , 41 % ayant moins de 30 ans, et de sexe masculin , 57 % étant des hommes.
Le nombre de bénéficiaires de l'AME pour soins urgents n'est pas connu, dans la mesure où les soins prodigués ne donnent pas lieu, contrairement aux bénéficiaires de l'AME de droit commun, à une immatriculation à partir d'un numéro de sécurité sociale. Toutefois, selon les estimations transmises à votre rapporteur spécial, leur nombre serait en diminution depuis 2010. De plus, depuis la mise en oeuvre des nouvelles modalités de tarification en 2015 (cf. infra ), l'Agence technique de l'information hospitalière (Atih) peut mesurer l'activité relative à ce dispositif : 239 établissements de santé ont ainsi pris en charge un nombre total de 11 360 séjours et séances .
Nombre de bénéficiaires de l'AME de droit commun
|
2014 |
Évolution 2014/2013 |
2015 |
Évolution 2015/2014 |
||
|
Nombre de bénéficiaires au 31/12 |
Outre-mer |
20 196 |
2,1 % |
21 081 |
4,4 % |
|
Métropole |
274 102 |
4,4 % |
295 233 |
7,7 % |
|
|
Total |
294 298 |
4,2 % |
316 314 |
7,5 % |
|
Source : direction de la sécurité sociale
Plus généralement, deux traits caractérisent le dispositif d'AME de droit commun :
- une hausse tendancielle du nombre de bénéficiaires, ayant été plus que doublé depuis sa création en 2000 (cf. infra ) ;
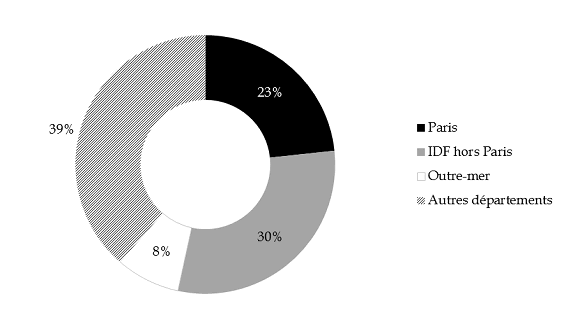
- une forte concentration sur le territoire : seules dix des 106 caisses primaires d'assurance maladie concentrent 65 % de la dépense ; plus de la moitié (53 %) est effectuée en Île-de-France et 8 % en outre-mer (cf. anneau infra ).
Répartition géographique de la dépense d'AME enregistrée en 2015
Source : questionnaire budgétaire
Selon les données communiquées par la direction de la sécurité sociale sur la base du premier semestre 2016, le montant moyen de dépense par bénéficiaire de l'AME de droit commun est estimé à 3 320 euros , dont :
- 2 140 euros en soins hospitaliers (65 %) ;
- 590 euros en soins de ville (35 %).
Parmi les différents postes de dépense, il convient de relever le dynamisme prononcé des dépenses de médicaments et dispositifs médicaux , qui représentent 106 millions d'euros en 2015, en hausse de 11 % par rapport à 2014 (95,6 millions d'euros). Cette tendance se renforce au premier semestre 2016 , avec une progression de 20 % par rapport aux dépenses constatées sur la même période en 2015. L'identification des principaux déterminants de la dépense et de ses facteurs de croissance doit alimenter la réflexion autour d'une réforme du dispositif d'AME de droit commun (cf. infra ).
Répartition de la dépense d'AME de droit commun en 2015
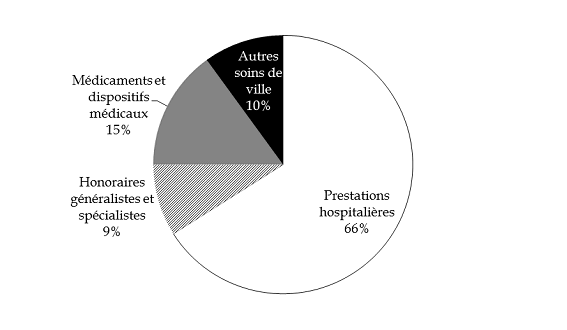
Source : commission des finances à partir des données du rapport annuel de performances 2017
B. NON MAÎTRISÉE, LA DÉPENSE D'AME EST DE SURCROÎT MINORÉE PAR UNE SOUS-BUDGÉTISATION RÉCURRENTE
1. En hausse de 40 % depuis 2012, la dépense d'AME assurée par le budget de l'État n'est pas maîtrisée...
Les crédits demandés pour l'action 02 « Aide médicale d'État » du programme 183 « Protection maladie » par le présent projet de loi de finances s'élèvent à 815,2 millions d'euros en AE et en CP . Ce montant représente une hausse de 10,3 % par rapport aux crédits ouverts en loi de finances initiale pour 2016, uniquement imputable aux dépenses d'AME de droit commun. Pour 2017, les crédits se répartissent de la façon suivante :
- une dotation budgétaire de 772,5 millions d'euros pour l'AME de droit commun, en progression de 76,5 millions d'euros par rapport aux crédits votés en loi de finances initiale pour 2016 (+ 11 %) ;
- une dotation forfaitaire de 40 millions d'euros à la CNAMTS au titre de la participation à la prise en charge des soins urgents . Ce montant est stable depuis 2008 ;
- 2,65 millions d'euros pour les autres dispositifs d'AME , en diminution de 40 % par rapport à 2016.
Le graphique présenté ci-dessous illustre la progression continue du nombre de bénéficiaires et du coût de l'AME de droit commun depuis sa mise en oeuvre, avec une accélération marquée à partir de 2012 . Les dépenses d'AME de droit commun ont progressé de 40 % depuis cette date .
Évolution comparée du coût et du nombre de bénéficiaires
de l'AME de droit commun
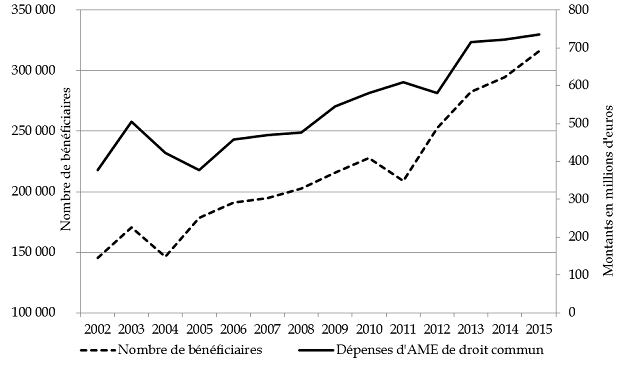
Source : commission des finances du Sénat, à partir des données des rapports annuels de performances successifs
Selon les informations communiquées, deux facteurs ont été pris en compte pour établir la prévision de dépense d'AME de droit commun :
- une évolution des effectifs de bénéficiaires consommant des soins équivalente à « la dynamique observée sur les derniers exercices » , estimée à + 4,9 % par an ;
- une « diminution du coût moyen des dépenses de santé prises en charge prenant en compte les économies réalisées dans le cadre de l'objectif national de dépenses d'assurance maladie [ONDAM] pour 2017 » .
Toutefois, votre rapporteur spécial critique la comptabilisation de ces deux variables : s'il a déjà souligné les incertitudes entourant la maîtrise des dépenses de santé dans le cadre de l'analyse du projet de loi de financement de la sécurité sociale pour 2017 18 ( * ) , il relève que la progression tendancielle des effectifs de bénéficiaires depuis 2011 atteint 12 % par an . Ces hypothèses font craindre une nouvelle sous-budgétisation des dépenses d'AME de droit commun . Les données d'exécution pour 2016 renforcent cette inquiétude, étant donné que la dépense d'AME atteindrait 770 millions d'euros, soit 74 millions d'euros de plus que les crédits ouverts en loi de finances initiale .
2. ...d'autant plus qu'elle s'accompagne d'une sous-budgétisation récurrente et de la constitution d'une dette auprès de la CNAMTS
La dépense d'AME inscrite en loi de finances initiale ne reflète pas la dépense effective pour deux raisons :
- d'une part, la comparaison avec les crédits consommés au cours d'un exercice révèle une sous-budgétisation chronique des dépenses d'AME de droit commun. Certes, la difficile prévision d'une dépense de guichet peut expliquer un écart. Toutefois, une sous-estimation quasi-structurelle, et en aggravation marquée entre 2012 et 2015, peut être constatée à l'appui du graphique présenté ci-dessous. Les crédits de paiement ont ainsi été augmentés de 87,6 millions d'euros par la loi de finances rectificative du 29 décembre 2015 19 ( * ) .
- d'autre part, si le dispositif est financièrement à la charge de l'État, sa gestion est assurée par l'assurance-maladie. La mission « Santé » retrace donc une dotation à la CNAMTS, qui ne couvre pas la totalité des dépenses effectivement constatées lors de l'exercice , entraînant la constitution d'une dette de l'État vis-à-vis de la CNAMTS.
Comparaison entre la prévision initiale et l'exécution
des crédits relatifs à l'AME de la mission « Santé »
(en millions d'euros)
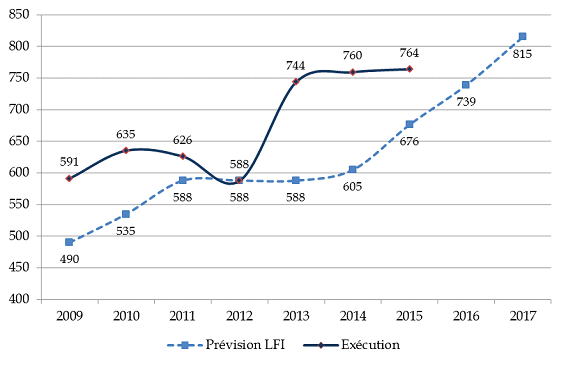
(1) Le montant présenté en exécution pour 2015 correspond à la prévision actualisée par le projet de loi de finances rectificative pour 2015
Source : commission des finances du Sénat (à partir des données des rapports annuels de performances pour 2010 à 2014, du projet annuel de performances pour 2016 et du projet de loi de finances rectificative pour 2015)
Alors que la loi de finances rectificative du 29 décembre 2015 avait permis d'apurer cette dette, d'un montant de 57,3 millions d'euros fin 2014, et que des efforts en faveur d'une meilleure estimation de la dépense en loi de finances initiale avaient été notés par la Cour des comptes 20 ( * ) , votre rapporteur spécial redoute que cette correction ne soit pas poursuivie en 2016. Pour le seul exercice 2015, une dette de 12,5 millions d'euros vis-à-vis de la CNAMTS s'est à nouveau constituée . De plus, la budgétisation initiale pour 2016 intégrait des économies optimistes au titre de la réforme du droit d'asile. De fait, le projet de loi de finances rectificative pour 2016 propose d'ouvrir 85,7 millions d'euros de crédits supplémentaires au titre de l'AME en raison d'une « progression du nombre de bénéficiaires de l'AME plus rapide que celle prévue en LFI » .
En outre, votre rapporteur spécial s'inquiète des effets sur la dépense d'AME de l'intensification des flux migratoires , concernant certes des personnes relevant du statut de réfugié, mais également des étrangers en situation irrégulière entrant dans le champ de l'AME de droit commun. Or, les informations transmises ne révèlent pas une réelle prise en compte de cet accroissement potentiel des dépenses.
C. DÉPASSER LES MESURES PONCTUELLES ET INTERROGER LES DÉTERMINANTS DE LA DÉPENSE AFIN DE LA RENDRE SOUTENABLE
1. Malgré un coût en progression de 40 % depuis 2012, seules des mesures ponctuelles visant à contenir la progression de la dépense d'AME ont été mises en oeuvre
a) La modification des règles de tarification, qui a temporairement contenu la progression de la dépense à partir de 2012, ne produira plus d'effet à compter de 2017
Dans le cadre de la généralisation progressive de la tarification à l'activité des établissements publics de santé 21 ( * ) , la loi de finances rectificative pour 2011 a procédé à une modification des modalités de tarification des séjours à l'hôpital des bénéficiaires de l'AME , en vue de les rapprocher de celles des assurés sociaux. La facturation sur la base du tarif journalier de prestation (TJP), à savoir un prix de journée propre à chaque hôpital, est plus élevée que la tarification à l'activité. Ainsi, l'évaluation de l'Agence technique de l'information hospitalière (Atih) en 2012 concluait que les montants facturés selon les nouvelles règles de calcul étaient inférieurs de 25 % au montant comptabilisé précédemment.
Cette réforme a contribué à diminuer la dépense d'AME de droit commun par rapport à son évolution tendancielle sur les exercices de 2012 à 2015 inclus :
- la moindre dépense atteint ainsi 92 millions d'euros en 2013 22 ( * ) . Toutefois, comme l'illustre le graphique ci-dessus, les économies liées à la réforme de la tarification ont été compensées par l'augmentation de la dépense imputable à l'augmentation des effectifs : l'effet volume a dépassé l'effet prix ;
- parallèlement, la réduction en 2014 et la suppression totale en 2015 des coefficients de majoration des tarifs hospitaliers prévus de façon transitoire en vue de lisser l'effet pour les hôpitaux de la mise en oeuvre de la tarification à l'activité aux séjours liés à l'AME de droit commun ont également contribué à contenir l'évolution des dépenses d'AME entre 2014 et 2016 .
Présentation de la dépense d'AME de droit commun exécutée et de l'économie temporaire permise au titre de la réforme de la tarification
(en millions d'euros)
|
2012 |
2013 |
2014 |
2015 |
2016 (p) |
|
|
Crédits exécutés |
587,5 |
744 |
760 |
765 |
770 |
|
Moindre dépense |
54 |
92 |
26 |
29 |
5,5 |
|
Cumulé |
146 |
172 |
201 |
206,5 |
Source : commission des finances du Sénat, à partir des données du questionnaire budgétaire
Or les effets de la réforme de la tarification sont désormais complètement absorbés pour l'exercice 2017 , faisant redouter une accélération de la croissance de la dépense d'AME dans une plus grande proportion que l'augmentation des crédits demandés.
|
Observation n° 6 : le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense en croissance de 40 % et un nombre de bénéficiaires en hausse de 32 % depuis 2012 (316 000 bénéficiaires fin 2015). En outre, les mesures ponctuelles prises pour contenir la progression de la dépense ne produiront plus d'effet à partir de 2017. |
b) Un renforcement des contrôles trop récent
Plusieurs dispositions introduites participaient d'une volonté d'améliorer la gestion et le suivi de l'AME. Un titre sécurisé, intégrant les données administratives du bénéficiaire ainsi qu'une photographie, a notamment été prévu. De même, le programme 183 « Protection maladie » intègre un indicateur relatif au contrôle des ressources déclarées des bénéficiaires de l'AME, retraçant la proportion des dossiers présentant des ressources nulles faisant l'objet d'un contrôle. La cible d'un contrôle complet de ces dossiers est atteinte depuis plusieurs exercices.
Outre les contrôles prévus lors de l'ouverture des droits, des opérations de contrôle aléatoires, notamment dans le cadre de signalements réalisés par des administrations auprès des caisses primaires d'assurance maladie, ont récemment été accentuées. Ainsi, les consulats français doivent signaler les situations leur paraissant suspectes ; ce partage de l'information a été renforcé par la loi de financement de la sécurité sociale pour 2016.
Selon les informations communiquées, les contrôles diligentés ont permis de détecter un nombre croissant, mais toujours modeste, de fraudes : de 54 cas en 2014 à 115 cas en 2015, pour un préjudice total de 1,4 million d'euros . De fait, les modalités de gestion de l'AME de droit commun par les CPAM sont rigoureuses et les cas de fraude sont relativement rares. Les filières d'arrivées en France pour des raisons médicales, à l'instar de la filière géorgienne pour des cas de tuberculose signalée par la CPAM de Paris en décembre 2013 23 ( * ) , demeurent limitées.
Si le renforcement des contrôle est indispensable afin d'assurer une gestion rigoureuse de l'AME, il ne constitue pas un levier de maîtrise de la dépense . Pour autant, l'analyse des principaux cas de fraude permet de mieux appréhender les caractéristiques du dispositif, préalable indispensable à l'élaboration d'un recentrage du dispositif.
2. Assurer la soutenabilité de la mission « Santé » exigera une réflexion d'ensemble appréhendant les déterminants de la dépense de l'AME
a) Un cadre en vigueur spécifique à la France et inopérant
Le système français d'aide médicale d'État se caractérise par un double encadrement relatif aux ressources et à la durée minimale de résidence , contrebalancé par une absence de restriction des soins auxquels l'assistance ouvre droit . Or plus de la moitié des cas de fraude détectés en 2015, tant en nombre qu'en montants de préjudice porte sur la condition de résidence. En regard, les fraudes à l'identité ou à la condition de ressources restent limitées. Par conséquent, alors même que le critère de durée minimale de résidence constitue l'un des principaux facteurs restrictifs à l'octroi de l'AME, il se révèle en pratique peu opérant . S'il convient d'éviter un opportunisme sanitaire, il peut souvent être difficile de contrôler la durée de résidence de personnes séjournant irrégulièrement sur le territoire national. Parallèlement, une partie du dynamisme de la dépense est expliquée par la croissance des prises en charge de médicaments et dispositifs médicaux , qui représentent 106 millions d'euros en 2015 , en hausse de 11 % sur un an.
La comparaison des systèmes d'aides médicalisées des étrangers en situation irrégulière au sein des autres pays européens étaye cette analyse, dans la mesure où la condition de durée minimale de séjour ne s'applique pas. La restriction encadrant l'aide médicale porte moins sur la population cible que sur les soins éligibles à la prise en charge gratuite au titre de la solidarité nationale . Ces dispositifs ne sont pas similaires à l'AME : ils s'apparentent davantage à la prise en charge des soins urgents, sans limitation de durée de séjour dans le pays . Dans ce cadre, seuls les soins urgents, les soins liés à la maternité, les soins aux mineurs et les dispositifs de soins préventifs dans le cadre de programmes sanitaires publics sont pris en charge gratuitement. Selon les informations transmises par la direction de la sécurité sociale, il en est ainsi :
- en Espagne, au Danemark et en Italie , où l'assistance sanitaire pour les étrangers en situation irrégulière est réduite aux cas d'urgence, de maternité ou de soins aux mineurs . En Espagne et en Italie, toutes les personnes peuvent aussi bénéficier des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses. Le dispositif d'assistance sanitaire espagnol est financé par le budget général de l'État, avec un coût de 233 millions d'euros pour 186 000 bénéficiaires en 2013 , soit un coût moyen par personne de 1 250 euros environ, contre le double la même année en France (2 530 euros) ;
- en Allemagne , où la loi du 1 er novembre 1993 sur les prestations accordées aux demandeurs d'asile reconnaît aux étrangers en situation irrégulière le droit de bénéficier des mêmes prestations que les demandeurs d'asile. Elle garantit l'accès gratuit aux soins urgents , à savoir le traitement de maladie graves et douleurs aigües, ainsi qu'à ceux liés à la grossesse, aux vaccinations règlementaires et aux examens préventifs. Ces prestations sont moins étendues que celles offertes par le régime de sécurité sociale ; elles ne comprennent pas, par exemple, le traitement des maladies chroniques. Lorsque l'urgence n'est pas justifiée, ces personnes ne peuvent consulter directement un médecin mais doivent, au préalable, demander un certificat maladie au centre d'action sociale de la commune dans laquelle ils résident, ce dernier assurant ensuite la prise en charge de la consultation et des médicaments. Le dispositif de l'assistance médicale est entièrement financé par les Länder , et variable d'un Land à l'autre, même si une dotation de l'État fédéral leur est versée . Cette dotation s'élèverait à 1 milliard d'euros au total en 2015 24 ( * ) .
- en Belgique , où les personnes en situation irrégulière considérées comme indigentes ayant besoin de soins médicaux peuvent bénéficier de l' aide médicale urgente auprès du centre public d'action sociale (CPAS) dont elles relèvent. Les soins leur sont alors dispensés gratuitement, mais l'État fédéral ne rembourse aux CPAS que les dépenses de santé déterminées par une nomenclature , au sein de laquelle les soins de confort sont exclus.
b) Recentrer l'AME sur un panier de soins
Alors que le fonds de roulement des opérateurs sanitaires se rapproche du niveau prudentiel, que des doutes existent sur l'impact réel sur les dépenses de fonctionnement de la réforme du système d'agences, et que les pistes d'économies déjà engagées en matière d'AME ne suffisent pas à contenir la hausse tendancielle du nombre de bénéficiaires, votre rapporteur spécial souligne à nouveau la nécessité d'une réforme en profondeur du dispositif d'AME de droit commun. Étant donné à la fois la difficulté à modérer la progression des effectifs de bénéficiaires, quels que soient les critères envisagés, la réforme doit privilégier un recentrage des soins pris en charge sur un panier ciblant en priorité le traitement des maladies graves, des douleurs aiguës, ainsi que les mesures de médecine préventive.
En cohérence avec les prises en charge prévues par nos voisins européens, cette réforme serait de plus fidèle au double objectif président à l'AME de droit commun.
EXAMEN DE L'ARTICLE RATTACHÉ
ARTICLE 62 quinquies (nouveau) (Art. L. 1142-22, L. 1142-23, L. 1142-24-9 à L. 1142-24-18 (nouveaux) et L. 1142-28 du code de la santé publique) - Indemnisation des victimes du valproate de sodium (Dépakine)
Commentaire : le présent article prévoit d'instituer un dispositif spécifique d'indemnisation des dommages imputables au valproate de sodium et à ses dérivés.
I. LE DROIT EXISTANT
A. UN DISPOSITIF GÉNÉRAL D'INDEMNISATION DES DOMMAGES SURVENUS À L'OCCASION DE L'ACTIVITÉ DE SANTÉ
Le régime de responsabilité en raison des dommages survenus à l'occasion de l'activité de santé distingue deux cas d'ouverture :
- en cas de faute , la responsabilité des professionnels de santé ainsi que de tout établissement dans lequel sont réalisés des actes de santé peut être recherchée. La réparation des dommages peut être sollicitée par les victimes ou leurs ayants droit directement auprès de l'auteur du dommage, soit par la voie amiable d'une transaction directe, soit par recours formé devant la juridiction compétente ;
- lorsque la responsabilité d'un professionnel ou d'un établissement n'est pas engagée , « un accident médical, une affection iatrogène ou une infection nosocomiale ouvre droit à la réparation des préjudices du patient, et, en cas de décès, de ses ayants droit au titre de la solidarité nationale , lorsqu'ils sont directement imputables à des actes de prévention, de diagnostic ou de soins et qu'ils ont eu pour le patient des conséquences anormales au regard de son état de santé comme de l'évolution prévisible de celui-ci et présentent un caractère de gravité » (article L. 1142-1 du code de la santé publique).
Afin de faciliter la réparation des dommages résultant de l'activité de santé, la loi du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé a créé une procédure de règlement amiable des contentieux médicaux par les commissions de conciliation et d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (CCI). Cette réforme visait à simplifier et à accélérer les procédures d'indemnisation , ainsi qu'à alléger les coûts supportés par les victimes dès lors que, devant les juridictions, le demandeur doit avancer les frais d'expertise.
Au nombre de vingt-trois réparties sur le territoire en sept pôles interrégionaux, les CCI peuvent être saisies, au titre de l'article L. 1142-7 du code de la santé publique, par les usagers dans leurs litiges avec les acteurs de santé. Toutefois, cette saisine implique que le dommage présente une certaine gravité , soit un taux d'incapacité permanente d'au moins 24 %, soit une incapacité de travail en résultant au moins égale à six mois consécutifs ou à six mois non consécutifs sur une période de douze mois. Dès lors que ce seuil n'est pas atteint, les CCI se déclarent incompétentes . De même, les demandes d'indemnisation devant les CCI ne sont recevables que si le fait générateur est postérieur au 4 septembre 2001 .
Lorsque la CCI est compétente, celle-ci désigne un expert ou un collège d'experts habilités à effectuer toute investigation et demander la communication de tout document sans que puisse leur être opposé le secret médical. Les coûts d'expertise sont pris en charge par l'Office national d'indemnisation des accidents médicaux, des troubles iatrogènes et des maladies nosocomiales (ONIAM), établissement public administratif placé sous la tutelle du ministère de la santé, créé par la loi du 4 mars 2002. Si la responsabilité du professionnel est retenue, l'ONIAM peut obtenir le remboursement des frais d'expertise.
Dans les six mois de sa saisine, la CCI concernée est chargée d'émettre un avis sur les circonstances , les causes, la nature et l'étendue des dommages ainsi que sur le régime d'indemnisation applicable . Deux cas sont alors possibles :
- si la CCI estime que le dommage engage la responsabilité d'un acteur de santé , l'assureur de ce dernier doit adresser à la victime une offre d'indemnisation visant à la réparation intégrale des préjudices subis. Si la victime accepte l'offre, cette acceptation vaut transaction au sens de l'article 2044 du code civil. Toutefois, si l'assureur ne formule pas d'offre d'indemnisation, refuse d'indemniser ou encore si le responsable du dommage n'est pas assuré, l'ONIAM se substitue à l'assureur et indemnise la victime dans les mêmes conditions que ce dernier. L'ONIAM est alors subrogé dans les droits de la victime et peut recouvrir le montant des indemnités versées, par le biais d'une action récursoire, auprès du responsable du dommage ou de son assureur ;
- si la responsabilité de l'acteur de santé n'est pas engagée, l'ONIAM assure l'indemnisation de la victime d'un accident médical non fautif grave au titre de la solidarité nationale .
B. DES RÉGIMES SPÉCIFIQUES À CERTAINS DOMMAGES
Afin de répondre aux spécificités de certains dommages survenus à l'activité de santé, des régimes particuliers d'indemnisation ont été institués , faisant intervenir l'ONIAM :
- l'indemnisation des personnes ayant subi un dommage résultant d'un traitement par l' hormone de croissance extractive entre 1973 et 1988, dont l'ONIAM est responsable depuis la loi du 30 décembre 2002 relative à la responsabilité civile médicale ;
- la réparation des préjudices directement imputables à une vaccination obligatoire 25 ( * ) , à une contamination par le VIH à la suite de transfusions de produits sanguins ou d'injections de produits dérivés du sang 26 ( * ) , à une activité de prévention, de diagnostic ou de soins réalisée en application de mesures d'urgence liées à une menace sanitaire grave 27 ( * ) .
La procédure d'indemnisation des victimes s'articule de la façon suivante :
- l'ONIAM diligente une expertise et procède à toutes les investigations utiles ;
- une commission d'indemnisation prononce un avis sur l'existence d'un lien de causalité entre le dommage subi et l'acte médical auquel il est imputé, puis évalue l'étendue du préjudice ;
- l'ONIAM adresse une offre d'indemnisation à la victime ; si celle-ci est acceptée, l'acceptation de la victime vaut transaction et l'ONIAM est subrogé dans les droits de cette dernière contre les responsables du dommage ou son assureur. La victime peut contester l'offre d'indemnisation devant la juridiction compétente.
En 2015, les dépenses de l'ONIAM au titre des indemnisations se sont élevées à 104 millions d'euros ; elles représentent plus de 90 % des dépenses exécutées par l'ONIAM cette même année.
Budget initial de l'ONIAM en 2015
(en millions d'euros)
|
Dépenses |
155 |
|
Indemnisations |
141,2 |
|
Dépenses de fonctionnement et d'investissement |
13,8 |
|
Recettes |
134,8 |
|
Dotation de l'assurance maladie |
83 |
|
Subvention de l'État |
5,2 |
|
Produits spécifiques |
13,2 |
|
Reprises de provisions |
32,8 |
Source : rapport d'activité 2015 de l'ONIAM
Montant des indemnisations payées en 2015
(en millions d'euros)
|
Accidents médicaux |
81 |
|
Victimes du VIH |
1,9 |
|
Victimes du VHC |
13,4 |
|
Vaccination obligatoire et mesures sanitaires d'urgence |
7,1 |
|
Benfluorex |
0,7 |
|
Total |
104,1 |
Source : rapport d'activité 2015 de l'ONIAM
II. LE DISPOSITIF ADOPTÉ PAR L'ASSEMBLÉE NATIONALE
A. UN DISPOSITIF SPÉCIFIQUE POUR LES DOMMAGES IMPUTABLES AU VALPROATE DE SODIUM
À l'initiative du Gouvernement, l'Assemblée nationale a adopté à l'unanimité un article additionnel visant à instituer un dispositif spécifique d'indemnisation des dommages imputables au valproate de sodium et à ses dérivés.
Le C du I du présent article ajoute un cas d'indemnisation du fait de malformations ou de troubles du développement imputables à la prescription avant le 31 décembre 2015 du valproate de sodium ou de l'un de ses dérivés pendant une grossesse. Il est prévu que personne s'estimant victime, son représentant légal ou ses ayants droit peuvent saisir l'ONIAM à cet effet. Les actions juridictionnelles dans le cadre du droit commun demeurent possibles, mais les indemnisations accordées ne peuvent se cumuler. Les délais de prescription et de recours contentieux sont alors suspendus jusqu'au terme de la procédure. Par rapport aux dispositifs spécifiques d'indemnisation existants, la procédure faire intervenir deux instances collégiales distinctes :
- un collège d'experts placé auprès de l'ONIAM procède à toute investigation utile à l'instruction de la demande. Un décret en Conseil d'État détermine la composition 28 ( * ) et la procédure suivie devant le collège. Dans un délai de quatre mois, le collège transmet son appréciation . S'il conclut à l'imputabilité des dommages à la prescription de valproate de sodium ou de l'un de ses dérivés pendant une grossesse, il transmet la demande au comité d'indemnisation placé auprès de l'ONIAM ;
- le comité d'indemnisation instruit la demande . Un décret en Conseil d'État détermine sa composition 29 ( * ) ainsi que la procédure suivie devant lui. À l'appui de l'appréciation du collège d'experts, le comité d'indemnisation se prononce , dans un délai de trois mois, sur les circonstances, les causes et la nature des dommages, ainsi que sur la responsabilité des professionnels ou établissements de santé ou de l'État, au titre de ses pouvoirs de sécurité sanitaire ;
- les personnes considérées comme responsables par le comité d'indemnisation ou les assureurs de ces personnes adressent à la victime, dans un délai d'un mois, une offre d'indemnisation visant à la réparation intégrale des préjudices subis. L'ONIAM adresse cette offre lorsque l'État est désigné responsable ou lorsque le comité d'indemnisation a conclu à l'imputabilité des dommages à un manque d'information de la mère sur les effets indésirables du médicament prescrit sans avoir pu identifier une personne responsable ;
- en cas de silence ou de refus de la part de l'assureur ou des personnes déclarées responsables par le comité d'indemnisation de faire une offre dans le délai d'un mois ou en cas d'offre « manifestement insuffisante » , l'ONIAM se substitue à l'assureur ou à ces personnes . Il doit alors adresser une offre dans un délai de trois mois. L'ONIAM est subrogé dans les droits de la victime, et peut intenter une action récursoire à l'endroit de l'assureur ou de la personne responsable afin d'obtenir le remboursement des montants engagés en son nom. Le juge peut de surcroît prononcer une pénalité dans la limite de 30 % du montant.
Il est à noter que l'appréciation du collège d'experts ainsi que l'avis du comité d'indemnisation ne peuvent être contestés qu'à l'occasion de l'action en indemnisation introduite par la victime devant la juridiction compétente ou dans le cadre des actions subrogatoires entreprises par l'ONIAM.
Procédure prévue pour l'instruction des demandes d'indemnisation
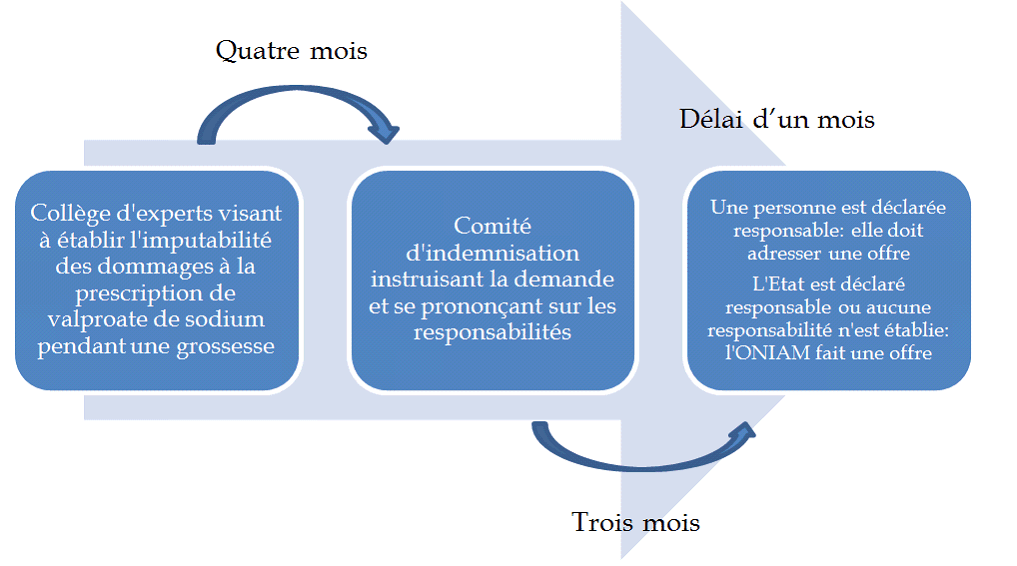
Source : commission des finances du Sénat
Le dispositif proposé confère donc un double rôle à l'ONIAM :
- il facilite le règlement amiable des litiges entre les victimes et les personnes considérées responsables du dommage ; il se substitue à ces dernières lorsqu'elles refusent d'indemniser ou ne réparent pas le préjudice subi dans son intégralité, ainsi que dans le cas où la responsabilité de l'État est engagée ;
- il indemnise les victimes en l'absence de responsabilité établie , au titre de la solidarité nationale.
B. LES ADAPTATIONS NÉCESSAIRES
Afin de prendre en compte l'extension des missions de l'ONIAM prévues, le A du I du présent article modifie l'article L. 1142-22 du code de la santé publique en complétant les missions de l'ONIAM . De même, le B du I procède à l'actualisation de l'article L. 1142-23 du même code retraçant les dépenses et les recettes de l'Office. Sont ainsi ajoutées :
- en dépenses , les indemnités versées aux victimes et les frais d'expertise liés ;
- en recettes , les remboursements des indemnités et des frais d'expertise, les majorations pouvant accompagner les indemnités, ainsi que la dotation versée par l'État.
De fait, à l'initiative du Gouvernement, l'Assemblée nationale a voté une augmentation des crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » de la mission « Santé » de 10 millions d'euros en autorisations d'engagement et en crédits de paiement afin de financer la première année de mise en oeuvre du dispositif d'indemnisation spécifique adossé à l'ONIAM ainsi institué.
C. MODALITÉS D'ENTRÉE EN VIGUEUR
Le II du présent article prévoit que ces dispositions entrent en vigueur le lendemain de la publication des mesures réglementaires nécessaires et au plus tard le 1 er juillet 2017 .
Par ailleurs, le III du présent article précise que les personnes ayant intenté une action en justice antérieurement à l'entrée en vigueur du dispositif de règlement amiable introduit peuvent saisir l'ONIAM en vue d'obtenir réparation de leurs préjudices . Elles doivent alors en informer la juridiction. Les conditions de cette saisine de l'ONIAM font l'objet d'un décret en Conseil d'État.
III. LA POSITION DE VOTRE COMMISSION DES FINANCES
A. UN DISPOSITIF SPÉCIFIQUE POUR RÉPONDRE À UN PROBLÈME DE SANTÉ PUBLIQUE
1. Les effets du valproate de sodium et de ses dérivés lors de la grossesse...
Le valproate de sodium intervient dans le traitement de l'épilepsie . La première commercialisation de spécialités pharmaceutiques comprenant cet acide date de 1967 . Leur prescription a ensuite été étendue au traitement des troubles bipolaires. Ces médicaments demeurent incontournables pour certains patients épileptiques.
Toutefois, comme le souligne le rapport de l'enquête conduite par l'Inspection générale des affaires sociales (IGAS) à la demande de la ministre de la santé en 2015 30 ( * ) , les effets secondaires sur les foetus, ou effets tératogènes, du valproate de sodium sont documentés depuis le début des années 1980 . Ils touchent principalement le coeur, les reins, les membres ainsi que la colonne vertébrale. Des études ont ensuite mis en évidence le risque aggravé de troubles de développements cognitifs et comportementaux , apparentés à l'autisme, dans le courant des années 2000. La mission de l'IGAS considère ainsi « qu' en 2004, l'accumulation des signaux justifiait les mesures d'information à l'attention des prescripteurs et des patients » . Pour autant, « l'explicitation des risques liés à une grossesse sous traitement au valproate de sodium [n'est intervenu] qu'en 2010 » . Selon la mission, entre 2006 et 2014 environ 450 enfants seraient nés avec des malformations congénitales alors que la génitrice suivait un traitement à base de valproate de sodium.
Pourtant, une étude commune de l'Agence nationale de sécurité du médicament et des produits de santé (ANSM) et de la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS) publiée en août 2016 31 ( * ) précise que 14 322 grossesses ont été exposées au valproate de sodium entre 2007 et 2014, soit près de 2 grossesses exposées sur 1 000 en France, dont 8 701 grossesses ayant donné lieu à une naissance vivante 32 ( * ) . Quoiqu'en diminution de 58 % entre 2007 et 2014, le nombre annuel de grossesses exposées demeurait de 1 333 en 2014. De même, plus de 51 000 femmes en âge de procréer suivent un protocole thérapeutique à base de valproate de sodium au premier trimestre 2016 . Se conjuguent lacunes dans l'information des patients et rôle de cet acide s'agissant de maladies pour lesquelles un arrêt ou une modification brutale de traitement peut entraîner des conséquences graves pour la mère et le foetus.
2. ... justifient un dispositif spécifique d'indemnisation
Selon les estimations de l'Association d'aide aux parents d'enfants souffrant du syndrome de l'anti-convulsant (APESAC), entre 30 000 et 50 000 personnes auraient subi les conséquences de l'acide valproïque.
Or, en l'état actuel du droit, les personnes s'estimant victimes peuvent ester en justice contre le producteur de la spécialité médicale en se prévalant d'un défaut d'information. Toutefois, en vertu de l'article 1386-16 du code civil, en l'absence de faute établie, la responsabilité du producteur « est éteinte dix ans après la mise en circulation du produit même qui a causé le dommage à moins que, durant cette période, la victime n'ait engagé une action en justice » . Parallèlement, les demandes d'indemnisation devant les commissions de conciliation et d'indemnisation (CCI) ne sont recevables que si le fait générateur est postérieur au 4 septembre 2001.
Votre rapporteur spécial approuve donc l'institution d'un dispositif spécifique d'indemnisation des dommages imputables au valproate de sodium et à ses dérivés, visant à assurer une indemnisation rapide et juste des personnes considérées comme victimes par le collège d'experts indépendants prévu. En vertu de ce régime spécifique, les victimes pourront saisir l'ONIAM quelle que soit la date de survenance du dommage et sa gravité . Les victimes pourront être indemnisées directement par l'ONIAM en l'absence de faute établie, ou dans le cas où les personnes déclarées responsables refuseraient de réparer le préjudice ou entendraient le réparer partiellement. En outre, afin de réduire les coûts de procédure, il est prévu que l'ONIAM prenne en charge les frais d'expertise.
B. UN DISPOSITIF NÉCESSAIRE, MAIS DES INTERROGATIONS DEMEURENT
Si votre rapporteur spécial soutient la création de ce nouveau régime spécifique d'indemnisation , permettant d'apporter un soutien à des personnes dans des situations complexes et éprouvantes, il s'interroge d'une part sur le coût du dispositif pour les finances publiques dès lors que les responsabilités ne pourraient être clairement établies, et d'autre part sur le système de pharmacovigilance .
Pour tenir compte de la création du régime d'indemnisation, il est proposé d'augmenter les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » de la mission « Santé » de 10 millions d'euros en 2017, pour un dispositif dont l'entrée en vigueur est prévue à compter du 1 er juillet 2017. S'il est difficile d'estimer le nombre de personnes qui pourraient être indemnisées au titre du régime spécifique à l'acide valproïque, il convient de s'interroger sur le coût réel en relevant deux dynamiques contraires observées ces dernières années :
- les montants moyens des dossiers d'indemnisation par l'ONIAM ont progressé de 27 % entre 2014 et 2015, notamment du fait de la hausse des valeurs indemnitaires retenues par les juridictions ;
- en regard, le taux de recouvrement au titre des actions récursoires intentées par l'ONIAM lorsqu'il indemnise à la place du responsable des dommages diminue fortement depuis 2013 : de 99,9 % en 2013 , il est ainsi tombé à 85 % en 2014 et à 63 % en 2015 .
De surcroît, le choix du Gouvernement d'introduire ce dispositif par voie d'amendement en séance publique à l'Assemblée nationale ne permet pas la réalisation préalable d'une étude d'impact évaluant les conséquences budgétaires. En l'absence d'une évaluation du nombre de victimes potentielles, aucune justification n'est apportée au montant des crédits supplémentaires demandés pour 2017. Lors de la discussion en séance publique à l'Assemblée nationale le 15 novembre 2016, la ministre de la santé Marisol Touraine reconnaissait ainsi que « l'estimation à dix millions d'euros pour 2017 est globale, voire grossière , je n'en disconviens pas. J'ai d'ailleurs moi-même souligné qu'il serait peut-être nécessaire de procéder à un ajustement. En toute hypothèse, les années suivantes, il faudra raisonner non plus en millions d'euros mais en dizaines de millions d'euros . J'ignore combien puisque, je le répète, le dispositif que nous proposons est un dispositif d'indemnisation au cas par cas. (...) Peut-être ce montant de dix millions d'euros a-t-il surtout le mérite de marquer symboliquement l'engagement du processus » .
Par ailleurs, votre rapporteur spécial souligne les lacunes du système sanitaire que ce dispositif spécifique met en évidence . Il relève le constat de la mission d'enquête de l'IGAS, faisant état « d'un manque de réactivité des autorités sanitaires et du principal titulaire de l'autorisation de mise sur le marché . Les alertes ont été, au plan français et européen, motivées davantage par des signaux exogènes, notamment médiatiques, que par une prise en compte des données de pharmacovigilance et des publications scientifiques. L'absence de formalisation d'une doctrine en matière de pharmacovigilance , un cadre juridique européen contraignant et une certaine lenteur administrative, commune aux institutions nationales et communautaires, en sont des facteurs explicatifs » 33 ( * ) .
LES MODIFICATIONS APPORTÉES PAR L'ASSEMBLÉE NATIONALE
I. LES MODIFICATIONS DE CRÉDITS
L'Assemblée nationale a adopté, en première délibération, un amendement tendant à augmenter de 10 millions d'euros les AE et les CP du programme 204 « Prévention, sécurité sanitaire et offre de soins » en coordination avec l'amendement du Gouvernement instituant un dispositif d'indemnisation des dommages imputables au valproate de sodium et à ses dérivés, afin d'en financer la première année de mise en oeuvre (cf. supra ).
En seconde délibération , l'Assemblée nationale a adopté un amendement visant à réduire de 2 millions d'euros les AE et les CP du programme 204 « Prévention, sécurité sanitaire et offre de soins » afin de gager des ouvertures de crédits sur d'autres missions.
II. ARTICLE RATTACHÉ ADOPTÉ PAR L'ASSEMBLÉE NATIONALE
L'Assemblée nationale a, en première délibération, adopté un amendement tendant à insérer un article additionnel ( 62 quinquies ). Celui-ci est commenté plus haut dans la rubrique « Examen de l'article rattaché ».
EXAMEN EN COMMISSION
Réunie le jeudi 17 novembre 2016 sous la présidence de Mme Michèle André, présidente, la commission a procédé à l'examen du rapport de M. Francis Delattre, rapporteur spécial, sur la mission « Santé ».
Mme Michèle André , présidente . - Nous entamons la matinée par l'examen des crédits de la mission « Santé ». Je salue la présence de René-Paul Savary, rapporteur pour avis de la commission des affaires sociales.
M. Francis Delattre , rapporteur spécial . - La mission « Santé » comporte deux programmes, qui correspondent à deux grands types d'actions en matière sanitaire : le programme 204 « Prévention, sécurité sanitaire et offre de soins » définit une politique de santé et regroupe les subventions de l'État aux opérateurs sanitaires ; le programme 183 « Protection maladie » est essentiellement consacré au financement de l'aide médicale d'État (AME). Le projet de loi de finances pour 2017 prévoit plusieurs mesures de périmètre sur la mission « Santé », conduisant à la suppression de cofinancements entre l'État et la sécurité sociale. Toutefois, à périmètre constant, les crédits de la mission augmentent de 4,5 %, dans la même proportion qu'en 2016. Ils s'élèvent à 1 256 millions d'euros. La mission ne respecte pas plus que l'an dernier le plafond inscrit en loi de programmation des finances publiques pour la période 2014 à 2019. Elle le dépasse de 6,4 %.
La budgétisation pour 2017 consacre le pilotage effectué depuis quelques années, marqué par des évolutions divergentes des deux programmes. Les crédits du programme 204 ont ainsi diminué de 22 % depuis 2012, alors que les crédits du programme 183 ont progressé de 29 % depuis cette date. L'augmentation atteint même 39 % pour les crédits relatifs à l'AME.
Les nombreuses évolutions du périmètre de la mission ont accentué sa rigidité. Les subventions aux opérateurs sanitaires ainsi que les dépenses d'AME représentent 90 % des crédits de la mission. Ensemble composite et rigide, la mission « Santé » laisse peu de place à l'initiative parlementaire. C'est pourquoi il est indispensable d'assurer des travaux de contrôle. Après l'Établissement de préparation et de réponse aux urgences sanitaires (Eprus) l'an dernier, je me suis intéressé cette année à l'Institut national du cancer (INCa).
Ces opérateurs sont une nouvelle fois mis à contribution. Depuis 2013, la baisse de leurs subventions a atteint 12 %. Ce mouvement a permis d'inciter à la recherche de gains d'efficience et à l'utilisation de leurs réserves. Pour mutualiser leurs moyens, trois opérateurs ont été regroupés pour créer l'agence nationale de santé publique (ANSP) : l'Eprus, l'Institut national de prévention et d'éducation pour la santé (INPES) et l'Institut national de veille sanitaire (INVS). Le montant total des subventions pour charges de service public porté par le programme 204 s'élève à 345 millions d'euros. Les réserves de toutes les agences ont été asséchées.
Parmi les six opérateurs qui restent, cinq voient leur subvention diminuer : l'Agence de biomédecine, l'Agence nationale de sécurité du médicament et des produits de santé (ANSM), l'École des hautes études en santé publique (EHESP), l'INCa et la nouvelle ANSP. Seule l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) enregistre une progression modérée de sa subvention.
Alors que les crédits d'AME augmentent, la dotation de l'INCa diminue de 1 % : dans la même mission, un programme voit ses crédits initiaux progresser de 10 %, quand l'autre, qui concerne la lutte contre le cancer, est passé au rabot. Cette stratégie pose question dès lors que la lutte contre le cancer se trouve à un carrefour.
L'autre programme concerne l'AME, qui recouvre, avec un budget de 814,9 millions d'euros, trois dispositifs distincts. Le budget de l'AME de droit commun, de 722 millions d'euros, représente 89 % du programme. Il est celui qui progresse le plus vite. L'AME de droit commun assure la couverture des soins de personnes étrangères en situation irrégulière résidant en France depuis plus de trois mois sans interruption et remplissant des conditions de ressources identiques à celles fixées pour l'attribution de la couverture maladie universelle complémentaire (CMU-C). Financièrement à la charge de l'État, l'AME de droit commun est gérée par l'assurance maladie.
L'AME pour soins urgents ne pose pas problème. Elle bénéficie d'une subvention de 40 millions d'euros, et concerne les urgences avérées : quand quelqu'un arrive à l'hôpital avec un couteau dans le dos, il est normal qu'on le soigne. Je me suis rendu dans deux hôpitaux de Seine-et-Marne : je peux vous parler de la situation dans les zones proches des aéroports.
L'AME humanitaire, enfin, à la discrétion du Gouvernement, représente un crédit de 2 à 4 millions d'euros.
L'AME qui pose problème est bien l'AME de droit commun. Fin 2015, 316 314 personnes étaient titulaires d'une attestation y donnant accès. Ce chiffre a régulièrement cru, de 4 % à 7 % selon les années. Les bénéficiaires sont souvent âgés de moins de 30 ans, et sont, à 57 %, des hommes. L'AME se transforme en dépense de guichet.
Certains demandent la suppression de l'AME. Nous avons réclamé à plusieurs reprises que des contrôles soient effectués, ainsi que de fixer une indemnité pour accéder aux documents permettant de bénéficier de la CMU. Cette proposition n'a pas été acceptée. Du coup, cette dépense progresse de plus de 10 %, ce qui pose un problème financier et un problème politique. La durée de résidence n'est pas opérante.
Nous avions déposé des amendements pour réduire les crédits de l'AME à 300 millions d'euros ou 400 millions d'euros, afin d'inciter à un recentrage du dispositif. Ils ont été rejetés, et la situation se dégrade. Encore aurons-nous certainement l'inscription de crédits supplémentaires au titre de l'AME en loi de finances rectificative ! Nous allons atteindre le milliard d'euros. Pouvons-nous continuer comme cela ?
Je vous propose donc de ne pas adopter les crédits de la mission « Santé », car ils reflètent des choix qui ne sont pas les nôtres. Pour nous, les agences doivent avoir des moyens.
Le 15 novembre, l'Assemblée nationale a voté un amendement du Gouvernement portant article additionnel instituant un mécanisme d'indemnisation pour les victimes de la Dépakine, ainsi qu'une majoration des crédits du programme 204 d'un montant de 10 millions d'euros. Chez la femme enceinte, cet antiépileptique peut entraîner de graves malformations du foetus. On estime à 14 000 le nombre de grossesses sous Dépakine entre 2007 et 2014. La responsabilité de l'État pourrait être engagée. J'approuve ce dispositif et vous propose d'adopter cet article additionnel.
M. Albéric de Montgolfier , rapporteur général . - Cette mission a quelque chose d'artificiel. Nous en discutons alors même que le projet de loi de financement de la sécurité sociale est débattu en séance publique. Pour l'AME, l'éclatement du dispositif, à la charge de l'État mais géré par l'assurance maladie rend difficile une évaluation globale. Et cela concerne bien d'autres politiques. Les économies ne doivent pas concerner que le projet de loi de finances.
Deuxième regret : la sous-budgétisation chronique de certaines missions. Nous la dénonçons chaque année, sans résultat. Il faut toujours y revenir en cours d'exercice. Rien de nouveau !
M. René-Paul Savary , rapporteur pour avis de la commission des affaires sociales . - Je confirme que nous en demandons toujours plus aux agences sans leur accorder davantage de moyens. Sur le quinquennat, leur budget a baissé de 38 %, quand les crédits du programme concernant l'AME ont crû de 40 % ! Sans parler des crédits pour la Dépakine...
Les sommes consacrées, par l'AME, à la prise en charge des immigrés en situation irrégulière atteindront 815 millions d'euros en 2017. Il faut y ajouter les soins urgents, pour 70 millions d'euros, et le coût des prises en charge à Mayotte, de 100 millions d'euros. Les demandeurs d'asile déboutés sont pris en charge par l'assurance-maladie au titre de la CMU-C, ce qui coûte 12 millions d'euros. Au total, on atteint le milliard d'euros de dépenses pour la prise en charge des personnes en situation irrégulière.
M. Roger Karoutchi . - J'avais présenté il y a quelques années un amendement créant une aide médicale d'urgence, dont le coût aurait été de 400 millions d'euros - ce qui est déjà considérable. Il a été rejeté. La dépense de l'AME a triplé en dix ans pour atteindre le milliard d'euros, alors que nous essayons de comprimer les dépenses de santé partout ailleurs. Cela pose un problème de cohérence. Dans certains hôpitaux, l'AME sert parfois à équilibrer les comptes. Nous devons rationaliser cette protection. Des crédits de 300 millions d'euros ou 400 millions d'euros suffiraient si nous mettions un terme aux dérives. Actuellement, nul ne maîtrise la dépense. À ce rythme, nous pourrions atteindre 1,5 milliard d'euros dans deux ou trois ans, alors même que nous imposons des déremboursements aux Français. La soutenabilité financière n'est pas seule en jeu : il y aura un problème politique ! L'opinion publique finira par s'émouvoir et s'opposera au maintien de l'AME.
M. Vincent Delahaye . - Je vous rejoins. J'avais demandé la création d'un groupe de travail spécifique sur l'AME. Je n'ai pas été suivi. Nous devons maîtriser ces dépenses, ne serait-ce que pour préserver ce dispositif.
J'entends parler d'un milliard d'euros, mais je vois qu'entre 2013 et 2015 la hausse a considérablement ralenti, puisqu'on est passé de 744 millions d'euros à 760 millions d'euros, puis à 764 millions d'euros. Cela donne l'impression d'une stabilisation. Les mesures ponctuelles ne produiraient-elles pas leur effet ? Y a-t-il vraiment sous-budgétisation ? Si oui, de combien ?
M. André Gattolin . - Il est difficile d'analyser la situation des opérateurs, puisque votre rapport ne retrace que les subventions versées par le ministère de la santé, alors qu'un montant équivalent leur est apporté par le ministère de la recherche. La baisse de 1,1 % que vous notez pour l'INCa n'est peut-être pas dirimante, puisque cet opérateur dispose de ressources propres, et que le groupement d'intérêt public lève des fonds. Si l'exécution 2015 a été catastrophique pour l'INCa, la loi de finances pour 2016 a opéré un rattrapage. Dans ces conditions, la baisse de 1,1 % ne me paraît pas scandaleuse. Le cas de l'Ansés est bien différent, car la contribution du ministère de la santé est marginale. Il faudrait connaître le montant des versements issus d'autres ministères.
M. Antoine Lefèvre . - Je regrette l'absence totale de rationalisation de l'AME. Pourtant, les agences régionales de santé (ARS) exercent une très forte pression sur l'organisation des hôpitaux, pour que ceux-ci rationalisent leurs coûts. Et la Cour des comptes réclame une réforme de l'AME.
Pour lutter contre la désertification médicale et les difficultés de recrutement des hôpitaux, la démographie de la profession doit être modifiée via le numerus clausus . Xavier Bertrand, ancien ministre de la santé, m'a indiqué qu'il l'avait relevé en 2005. Comme il faut dix ans pour former un médecin, nous bénéficions en ce moment du résultat de cette mesure. Quid de l'avenir ? Il me semble que les ARS sont à même d'anticiper les départs à la retraite.
L'application des 35 heures pose parfois de grosses difficultés. Ainsi, certains établissements ne parviennent pas à gérer les comptes épargne-temps. Du coup, ils ne peuvent remplacer dans les temps des chefs de service qui partent à la retraite.
M. Serge Dassault . - Sur l'AME, j'irai plus loin que le rapporteur. Dans la situation actuelle de quasi-faillite de la France - que notre commission des finances connaît bien - donner un milliard d'euros à des personnes en situation irrégulière est parfaitement scandaleux. Supprimons l'AME : nous n'avons pas les moyens d'accueillir tout le monde ! Qui finance tout cela ? On supprime 60 millions d'euros ailleurs faute de disponibilités, et l'on dépense un milliard d'euros dans l'AME !
Autre problème : voilà douze ans que j'entends parler de la Caisse d'amortissement de la dette sociale (Cades), où l'on loge toutes sortes de déficits. Que devient-elle ? La contribution pour le remboursement de la dette sociale (CRDS) ne suffit certes pas à la financer. Je souhaite que nous nommions un rapporteur spécial sur ce sujet.
Mme Michèle André , présidente . - Francis Delattre a évoqué ce sujet la semaine dernière, lors de son rapport sur le financement de la sécurité sociale. La question est débattue en ce moment même dans l'hémicycle, où nos collègues de la commission des affaires sociales discutent du projet de loi de financement de la sécurité sociale.
M. Richard Yung . - Présenter un amendement pour supprimer l'AME serait paradoxal alors que la majorité a décidé que nous ne discuterons pas le budget. Que d'incohérence !
Les visites sur place du rapporteur sont de bonne méthode, car ce dossier pose des problèmes humains sensibles. Sous-budgétisation ? Peut-être, mais nous votons toujours des crédits pour en voir ensuite 8 % mis en réserve, 6 % mis de côté... Si bien que le débat budgétaire est biaisé. Il faudra remettre sa mécanique à plat. Certes, vous avez trouvé cette année un remède de cheval, en supprimant tout bonnement un rôle important du Parlement, qui est de voter le budget...
Moyennant quoi, je comprends mal vos observations sur les crédits votés à l'Assemblée nationale pour la Dépakine, puisque nous ne voterons pas le budget !
Vous dites que rien ne change ? Vous connaissez la phrase célèbre.
M. Michel Bouvard . - Lampedusa...
M. Richard Yung . - « Il faut que tout change pour que rien ne change. » En cas d'alternance, nous verrons comment on peut budgétiser 1,3 milliard d'euros tout en annonçant 100 milliards d'euros d'économies sur le budget.
M. Philippe Dallier . - Je demande que nous procédions au rebasage de toutes les missions, puisque les crédits sont manifestement sous-évalués dans tous les domaines : hébergement d'urgence, AME, opérations extérieures... Ce sont au moins 2,5 milliards d'euros qui manquent.
Pour 2017, la hausse attendue est uniquement liée à l'accroissement des volumes, puisque les réformes sont achevées. À 815 millions d'euros, la prévision 2017 est en hausse par rapport à l'exécution 2016, qui était de 762 millions d'euros. Pensez-vous que cela ne suffira pas ?
M. Philippe Dominati . - J'apprécie aussi la méthode du rapporteur, qui mêle tonicité et pragmatisme. Pouvez-vous nous donner des précisions sur les 100 millions d'euros dépensés à Mayotte ? Le coût des 40 millions d'euros de soins urgents est forfaitaire. Est-ce le coût réel assumé par l'assurance maladie ? Les comparaisons internationales sont intéressantes. On parle de 1 250 euros par attributaire en Espagne, contre 3 320 euros en France. Maintenez-vous ces chiffres ?
M. Francis Delattre , rapporteur spécial . - Nous ne sommes pas au milliard d'euros, mais plutôt autour de 800 millions d'euros. Les hôpitaux font la dépense, et doivent ensuite se faire rembourser. Souvent, il reste un différentiel en leur défaveur. Les services comptables discutent entre eux, et trouvent des accords. En tout cas, la pente est à l'accroissement des dépenses. Avec une hausse de 10 % chaque année, nous nous approchons rapidement du milliard d'euros. Mais pour l'heure, nous n'y sommes pas.
Oui, l'INCa a deux contributeurs principaux, mais la dotation du ministère de la recherche est stable autour de 40 millions d'euros.
C'est l'INCa qui sélectionne les projets de recherche. Son conseil scientifique est reconnu dans le monde entier. Nous prenons du retard, alors que nous étions les meneurs. Nous le restons dans la recherche clinique. Mais sur la recherche de fond, sur le médicament, les grands laboratoires américains sont en avance. Les rôles ont changé : les deux grandes associations soutiennent les familles plus que les projets de recherche. La recherche dépend donc essentiellement des moyens de l'INCa. Il est dommage de ne pas l'encourager, d'autant que l'INCa rassemble de nombreuses compétences.
Les autres agences, comme l'INVS, jouent un rôle indispensable. À force de diminuer les crédits, l'exercice de leurs compétences sera remis en cause... L'Eprus joue un rôle opérationnel central dans l'approvisionnement en nombre de médicaments.
Je suis un spécialiste de la Cades. On voit bien l'intérêt qu'il peut y avoir à y transférer 23,5 milliards d'euros six mois avant le vote du budget... Heureusement, elle est dirigée par un financier expérimenté. La Caisse, grâce à l'attribution d'une part de CRDS, a pu emprunter sur les marchés à taux très bas. Il est vrai que c'est plus brillant techniquement que moralement...
La loi organique prévoit que tout transfert de dette à la Cades s'accompagne d'une augmentation de ses ressources. Le prochain gouvernement devra affronter ce problème, identifié par la Cour des comptes. Naturellement, en période électorale, le Gouvernement ne veut pas augmenter le taux de CRDS, et attend. Je n'ose pas dire qui a inventé la Cades... car tous les gouvernements s'en sont bien servis.
À l'issue de ce débat, la commission a décidé de proposer au Sénat de ne pas adopter les crédits de la mission « Santé ». Elle a décidé de proposer au Sénat l'adoption de l'article 62 quinquies (nouveau).
*
* *
Réunie à nouveau le jeudi 24 novembre 2016, sous la présidence de Mme Michèle André, présidente, la commission a décidé de proposer au Sénat d'opposer la question préalable au projet de loi de finances pour 2017.
LISTE DES PERSONNES ENTENDUES
Direction de la sécurité sociale (DSS)
- M. Thomas FATOME, directeur ;
- M. Clément LACOIN, chef du bureau de la synthèse financière ;
- M. Nicolas SCOTTÉ, chef du bureau de la législation financière.
Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS)
- M. Nicolas REVEL, directeur général ;
- Mme Mathilde LIGNOT-LELOUP, directrice déléguée à la gestion et à l'organisation des soins ;
- Mme Véronika LEVENDOF, responsable du département juridique.
Agence nationale de santé publique (ANSP)
- M. François BOURDILLON, directeur général.
* 1 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 2 Respectivement : action 12 « Santé des populations », action 14 « Prévention des maladies chroniques et qualité de vie des malades », action 16 « Veille et sécurité sanitaire » et action 17 « Politique des produits de santé et de la qualité des pratiques et des soins ».
* 3 Ces transferts sont prévus à l'article 26 du présent projet de loi de finances, dans le cadre des relations financières entre l'État et la sécurité sociale.
* 4 Il s'agissait principalement du financement de la formation médicale initiale, transféré du programme 204 « Prévention, sécurité sanitaire et offre de soins » à la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS).
* 5 En raison des évacuations sanitaires effectuées vers Nouméa, l'agence de santé de Wallis et Futuna avait accumulé une dette de 21,7 millions d'euros auprès du centre hospitalier de Nouméa et de la caisse d'assurance maladie de Nouvelle Calédonie. Afin d'apurer cette dette, l'agence a bénéficié d'un prêt sur vingt ans de l'Agence française de développement (AFD) contracté en novembre 2015, dont le ministère de la santé couvre le remboursement par l'allocation à l'agence de crédits de paiement supplémentaires portés par le programme 204.
* 6 Cf. « Les nouveaux indicateurs de richesse », service d'information du Gouvernement, 2016, pages 27 à 31.
* 7 Article 39 quinquies du projet de loi de financement de la sécurité sociale pour 2017.
* 8 Le mouvement de réduction du nombre d'opérateurs sanitaires financés par le programme 204 se poursuit : en 2015, le programme finançait dix opérateurs, puis huit en 2016 à la suite du transfert du financement intégral du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG) et de l'agence technique de l'information et de l'hospitalisation (Atih) par l'assurance maladie.
* 9 Projet de loi ratifiant l'ordonnance n° 2016-462 du 14 avril 2016 portant création de l'agence nationale de santé publique.
* 10 Article 166 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 11 Système d'information finance des agences sanitaires.
* 12 ANSM, INCa, EPRUS, INPES et InVS.
* 13 Décret n° 2012-1246 du 7 novembre 2012 relatif à la gestion budgétaire et comptable publique.
* 14 Soit 720 euros par mois pour une personne seule en métropole au 1 er juillet 2015 et 802 euros dans les départements d'outre-mer (DOM).
* 15 À l'exception des demandeurs d'asile en procédure prioritaire ou en procédure « Dublin » qui ne peuvent être affiliés à un régime de sécurité sociale et peuvent donc bénéficier de l'AME de droit commun.
* 16 Article L. 254-1 du code de l'action sociale et des familles.
* 17 Le nombre de personnes consommant effectivement des soins en moyenne annuelle est toutefois inférieur au nombre de titulaires d'une attestation d'AME.
* 18 Cf. Avis n° 108 (2016-2017) de M. Francis Delattre, fait au nom de la commission des finances, déposé le 8 novembre 2016.
* 19 Loi de finances rectificative n° 2015-1786 du 29 décembre 2015.
* 20 Cf. la note d'analyse de l'exécution budgétaire 2015 de la mission « Santé », juin 2016.
* 21 Introduite progressivement à compter de 2004, elle est pleinement applicable aux établissements publics de santé à compter de 2012.
* 22 Questionnaire budgétaire.
* 23 Cette filière concernait un nombre total de 73 personnes, pour un montant moyen de soins pris en charge estimé à 240 500 euros.
* 24 Questionnaire budgétaire.
* 25 Loi n° 2002-303 du 4 mars 2002 relative au droit des malades et à la qualité du système de santé, modifiée par la loi du 9 août 2004.
* 26 Loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
* 27 Id.
* 28 Le dispositif proposé précise toutefois que le collège comprend notamment des médecins désignés par une ou plusieurs associations d'usagers du système de santé agréées, par le Conseil national de l'ordre des médecins, par les exploitants concernés et par l'État.
* 29 Le dispositif proposé précise toutefois que le comité est présidé par un membre du Conseil d'État, un magistrat de l'ordre administratif ou de l'ordre judiciaire, en activité ou honoraire, et comprend des personnalités qualifiées proposées par le ministre de la santé, par le Conseil national de l'ordre des médecins, par des associations d'usagers du système de santé agréées, par les exploitants concernés ou leurs assureurs et par l'État.
* 30 « Enquête relative aux spécialités pharmaceutiques contenant du valproate de sodium », rapport de l'Inspection générale des affaires sociales, février 2016.
* 31 « Exposition à l'acide valproïque et ses dérivés au cours de la grossesse en France de 2007 à 2014 », étude conjointe de l'ANSM et de la CNAMTS à partir des données du SNIIRAM, août 2016.
* 32 L'essentiel de l'écart (4 300) résulte d'interruptions de grossesses ; 115 grossesses se sont conclues par le décès de l'enfant à la naissance.
* 33 Cf. rapport précité, page 4.







