QUATRIÈME
PARTIE
DISPOSITIONS RELATIVES AUX DÉPENSES
ET
À L'ÉQUILIBRE DE LA SÉCURITÉ SOCIALE
POUR
L'EXERCICE 2019
TITRE IER
TRANSFORMER LE
SYSTÈME DE SOINS
Article 27
(art. L. 162-23-15 du code de la
sécurité sociale)
Extension du dispositif de paiement
à la qualité des établissements de santé
Objet : Cet article étend la portée de la dotation complémentaire à la qualité et à la sécurité des soins allouée aux établissements de santé, en prévoyant un mécanisme de pénalité financière en cas de non atteinte des résultats.
I - Le dispositif proposé
• L'article L. 162-23-15 du code de la sécurité sociale 182 ( * ) a généralisé, à compter du 1 er janvier 2016, le dispositif d'incitation financière à l'amélioration de la qualité (IFAQ) des établissements de santé, expérimenté dès 2012. Concernant d'abord les activités de médecine, chirurgie, obstétrique et odontologie (MCOO), y compris l'hospitalisation à domicile, le dispositif a été élargi en 2017 aux soins de suite et de réadaptation (SSR). La dotation est attribuée aux établissements qui « satisfont aux critères liés à l'amélioration de la qualité et de la sécurité des soins , mesurés chaque année » .
Les conditions d'application du dispositif ont été précisées par le décret n° 2015-1866 du 30 décembre 2015. Le montant de la dotation allouée à chaque établissement de santé dépend du niveau de sa certification par la Haute Autorité de santé (HAS), des résultats au regard d'indicateurs dont la liste est établie chaque année par arrêté 183 ( * ) , qui peuvent être pondérés, ainsi que de l'activité produite.
Concrètement, les résultats (en termes de niveau atteint et d'évolution) sont convertis en un score global ; la dotation est attribuée aux 20 % des établissements en tête de chaque classement réalisé au sein de groupes d'établissements comparables. Son montant par établissement oscille entre 15 000 euros (montant plancher) et 500 000 euros (montant plafond).
Les résultats de certains indicateurs de qualité et de sécurité des soins sont mis à la disposition du public 184 ( * ) , sur le site Scope Santé.
|
Exemples d'indicateurs aujourd'hui pris en compte
(arrêté du 28 février 2018) - consommation de produits hydro-alcooliques pour l'hygiène des mains - bon usage des antibiotiques (en MCO, SSR) - satisfaction des patients hospitalisés plus de 48 heures en MCO (e-Satis) - qualité de la lettre de liaison à la sortie en MCO - dépistage des troubles nutritionnels - tenue du dossier d'anesthésie - traçabilité de l'évaluation de la douleur post-opératoire avec une échelle en SSPI - réunion de concertation pluridisciplinaire en cancérologie - chirurgie ambulatoire : évaluation de l'éligibilité à l'admission ; anticipation de la prise en charge de la douleur ; évaluation du patient pour la sortie de la structure - coordination de la prise en charge en HAD - indicateurs liés au programme hôpital numérique - indicateurs de prérequis (identité/mouvement, fiabilité, confidentialité) - indicateurs liés au dossier patient informatisé : taux de séjours pour lesquels le dossier patient informatisé a été mis à jour et contient le compte-rendu d'hospitalisation, etc... - taux de séjours disposant de prescriptions informatisées |
• Le I modifie et complète cet article, tandis que le II précise les délais d'entrée en vigueur des évolutions envisagées.
Il est ainsi proposé :
- d'étendre le dispositif aux établissements de santé exerçant des activités de psychiatrie ( b du 1° du I ) à compter du 1 er janvier 2021 ;
- de reformuler les critères d'attribution de cette dotation complémentaire, attribuée aux établissements qui « atteignent des résultats évalués à l'aide d'indicateurs liés à la qualité et la sécurité des soins, mesurés tous les ans » ( c du 1° du I ) ; cela n'emporte pas de modification de fond du dispositif, mais vise à souligner, d'après l'étude d'impact, « une orientation plus forte vers des indicateurs de résultat » . En outre, le Gouvernement envisage d'en retenir un nombre limité (soit dix maximum contre près de 50 aujourd'hui dans dix catégories). Un travail est en cours avec la HAS pour leur définition. D'après les indications transmises à votre rapporteur, les indicateurs pris en compte pour l'année 2019 devraient pour l'essentiel correspondre à des indicateurs préexistants (comme la qualité de la lettre de liaison ville-hôpital ou la prise en charge de la douleur) ;
- de prévoir un « seuil minimal de résultats » requis pour certains indicateurs , assorti d'un mécanisme de pénalité financière ( 2° du I ) qui s'appliquerait dans les conditions suivantes :
• la non atteinte du seuil fixé pour un indicateur une année donnée donne lieu à un avertissement de l'établissement de santé concerné ;
• si l'établissement n'atteint pas pour un indicateur et pendant trois années consécutives , le seuil fixé, il fait l'objet d'une mise en demeure ;
• l'établissement peut présenter des observations au directeur général de l'agence régionale de santé (ARS), qui peut estimer qu'il n'y a pas lieu à sanction « au regard de circonstances particulières propres à l'établissement » ;
• le montant de la pénalité globale est apprécié en fonction du nombre d'indicateurs concernés et de la gravité des sanctions constatées, dans la limite de 0,5 % des recettes annuelles d'assurance maladie de l'établissement.
Cette possibilité de sanction s'appliquerait à compter du 1 er janvier 2020 après trois années consécutives de non atteinte, pour un même indicateur, du seuil minimal requis ; les premières pénalités ne pourraient donc intervenir qu'à compter de 2023. Les modalités de mise en oeuvre de ce mécanisme ainsi que les catégories d'indicateurs et les modalités de détermination des seuils minimaux de résultats sont renvoyées à un décret en Conseil d'État. En outre, un arrêté publié avant le 31 décembre de chaque année fixerait, pour l'année suivante, la liste des indicateurs, les seuils minimaux de résultats et les modalités de calcul de la dotation complémentaire et de la pénalité financière ( 3° du I ).
D'après les indications transmises à votre rapporteur, les seuils de résultats fixés par indicateur seront établis en fonction de la distribution observée des scores des établissements de santé. Ce dispositif aurait d'abord vocation à être dissuasif afin qu'un établissement prenne, dès l'avertissement, toutes les mesures nécessaires pour éviter la sanction.
• Parallèlement, le Gouvernement prévoit de relever dès 2019 le montant alloué au titre de la dotation IFAQ, qui passerait de 50 millions d'euros à 300 millions d'euros , financés par « redistribution des ressources actuelles » . Ce montant serait réparti entre les activités de MCO, SSR et HAD proportionnellement à leur chiffre d'affaires.
La dotation IFAQ en 2016 et 2017
|
2016 |
2017 |
|
|
Enveloppe globale |
40 millions d'euros |
50 millions d'euros |
|
Nombre d'établissements bénéficiaires (en % des établissements éligibles ) |
516 ( 37 % ) |
793 ( 33 % ) |
|
Montant moyen de la dotation |
77 000 euros |
63 000 euros |
Source : DGOS
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article en y apportant plusieurs modifications tendant à :
- préciser que les indicateurs servant à l'allocation de la dotation IFAQ prennent en compte les résultats et expériences rapportés par les patients (huit amendements identiques présentés par le rapporteur général et des députés issus de différents groupes politiques). Ce type d'indicateurs était envisagé d'après l'étude d'impact sur la base de l'indicateur e-Satis 185 ( * ) suivi par la HAS pour les activités de médecine, chirurgie ou obstétrique (MCO) et explicitement visé par les travaux conduits dans le cadre de la stratégie de transformation du système de santé comme un outil de mesure de la qualité des soins. L'entrée en vigueur de cette disposition est toutefois repoussée à 2020 dans les secteurs de l'hospitalisation à domicile et des soins de suite et de réadaptation et à 2021 pour la psychiatrie, afin de tenir compte des délais de développement des instruments de mesure de l'expérience des patients adaptés à ces secteurs (sous-amendement du Gouvernement) ;
|
L'indicateur e-Satis : une mesure de la satisfaction des patients Cet indicateur, développé et suivi par la Haute Autorité de santé, permet, depuis 2016, de recueillir l'expérience et la satisfaction des patients hospitalisés plus de 48 heures en médecine chirurgie ou obstétrique (MCO) - et, depuis mai 2018, en chirurgie ambulatoire - à partir d'un questionnaire de près de 50 questions. La démarche est ciblée autour de quatre thèmes : accueil, prise en charge (par les médecins et chirurgiens, par les infirmiers et aides-soignants), chambre et repas, organisation de la sortie. À partir des réponses, la HAS produit des scores de satisfaction pour chaque établissement diffusés sur le site Scope Santé. Près de 95 % des établissements sont engagés ; le taux de recueil de l'adresse électronique des patients est d'environ 15 %. Le taux de réponse des patients est de 17 % avec un taux de participation globale d'environ 2,5 % (56 000 questionnaires complétés en 2016, 122 000 exploités en 2017). Au niveau international, les indicateurs de résultats jugés par le patient sont de plusieurs ordres : - PREMs ou PRIMs pour Patient reported experience measures ou Patient reported safety incident measures : mesure de l'expérience et des éléments objectifs ; - PROMs pour Patient reported outcomes measures : mesure de la qualité de vie et des résultats de santé perçus. En 2017, l'OCDE a lancé l'initiative PaRIS ( Patient reported indicator survey ) pour harmoniser les indicateurs de résultats et d'expérience rapportés par les patients et permettre des comparaisons à l'échelle internationale. |
- prévoir que la pénalité s'accompagne d'un plan d'amélioration de la qualité présenté par l'établissement concerné (amendement présenté par le rapporteur général et des députés des groupes Les Républicains et La République en Marche) ;
- avancer à 2020, au lieu de 2021, l'application du dispositif aux établissements de santé exerçant des activités de psychiatrie (sept amendements identiques présentés par le rapporteur général et des députés de différents groupes), tout en faisant de la première année d'entrée en vigueur une « année blanche » (recueil des indicateurs sans versement de la dotation) afin de pouvoir « tester » des indicateurs en cours de développement (sous-amendement du Gouvernement).
III - La position de la commission
La stratégie de transformation du système de santé a érigé comme l'une de ses priorités le fait de placer la qualité et la pertinence des soins au coeur des organisations et des pratiques 186 ( * ) mais aussi de renforcer, parallèlement, leur prise en compte dans les modes de financement 187 ( * ) .
Votre commission partage depuis longtemps ces objectifs , mis en avant par le président Alain Milon et Jacky Le Menn dans un rapport sur la tarification hospitalière présenté en 2012 188 ( * ) comme par le rapporteur général dans un rapport sur la pertinence des soins de 2017 189 ( * ) . L'effort engagé pour revaloriser le montant de la dotation IFAQ , portant sur des sommes jusqu'alors anecdotiques, constitue, en ce sens, un signal positif .
Cette mesure appelle toutefois plusieurs observations.
D'une part, l'évolution proposée appelle une refonte des indicateurs existants , qui sont, de l'avis des fédérations hospitalières, trop nombreux et peu lisibles, davantage orientés vers le process que la qualité des soins ou la pertinence médicale .
La prise en compte du vécu et des expériences des patients - selon la méthode du « patient traceur » - est, à cet égard, essentielle. Mais elle doit s'appuyer sur des actions - en direction des établissements de santé comme des patients - permettant d'améliorer le taux de participation aujourd'hui assez faible et une redéfinition de e-Satis , encore peu orienté vers le résultat médical constaté, en termes d'amélioration de la qualité de vie par exemple. Il conviendra également de trouver le juste équilibre entre le suivi dans le temps des indicateurs et leur actualisation régulière, de manière à ne pas créer des biais de pratiques pour s'y conformer. La définition des indicateurs en amont doit se faire, en outre, dans la concertation avec les acteurs concernés pour faciliter leur appropriation : or, les fédérations hospitalières ont regretté de n'être pas suffisamment associées aux réflexions engagées.
D'autre part, votre rapporteur note que plusieurs dispositifs d'incitation à la qualité et à la pertinence se superposent au détriment de la lisibilité pour les établissements de santé : aux côtés de la dotation IFAQ, les CAQES (contrats d'amélioration de la qualité et de l'efficience des soins) ont également vocation à inciter à l'amélioration des pratiques, avec un dispositif d'intéressement devant s'appliquer à compter de 2019 et un mécanisme de sanction, pour l'instant gelé. Des articles du projet de loi ajoutent encore d'autres outils à cet arsenal législatif ( cf. articles 29 bis et 43). Une réflexion sur l'articulation de ces outils mériterait d'être engagée dans un objectif de clarification et pour valoriser leurs complémentarités .
La commission a adopté trois amendements visant à :
- clarifier l'articulation avec les CAQES, pour exclure toute possibilité d'indicateurs communs et donc de « double peine » pour les établissements de santé (amendement n° 66) ;
- prévoir que le directeur général de l'ARS, dès le moment où il alerte l'établissement n'atteignant pas le seuil requis une année donnée, propose des mesures d'accompagnement, et associer explicitement les conférences et commissions médicales d'établissements (CME) à l'élaboration du plan d'amélioration de la qualité présenté par l'établissement faisant l'objet d'une pénalité (amendement n° 67) ;
- préciser que l'année « blanche » pour l'application du dispositif aux activités de psychiatrie vaut bien également pour l'appréciation de la pénalité (amendement n° 68).
La commission vous demande d'adopter cet article ainsi modifié.
Article 28
(art. L. 162-22-6-2 [nouveau], L. 162-22-10,
L. 162-22-12 et L. 162-22-15 du code de la sécurité
sociale)
Financement forfaitaire de pathologies chroniques
Objet : Cet article introduit la possibilité d'une rémunération forfaitaire pour la prise en charge hospitalière de patients atteints de pathologies chroniques.
I - Le dispositif proposé
• Le 1° introduit un nouvel article L. 162-22-6-2 dans le code de la sécurité sociale afin de prévoir, dans un objectif d'amélioration du parcours de soins, la possibilité d'une rémunération forfaitaire pour la prise en charge de patients atteints de pathologies chroniques .
Comme l'a souligné le groupe de travail de la stratégie de transformation du système de santé sur les modes de financement et de régulation qui en a préconisé la mise en place, la substitution d'un mode de financement au forfait à la tarification à l'activité a vocation à « inciter les établissements de santé à davantage de prévention et coordination avec la ville, en vue de réduire le nombre d'hospitalisations liées à des complications. » 190 ( * )
Compte tenu de la complexité des circuits financiers que nécessiterait son extension aux soins de ville voire au secteur médico-social, cette rémunération forfaitaire, portant sur les dépenses prises en charge par l'assurance maladie obligatoire, porterait à ce stade sur les seuls établissements de santé (prestations hospitalières, consultations et actes externes, honoraires des médecins salariés des établissements de santé privés). La rémunération forfaitaire viendrait se substituer au mode de financement actuel sur la base de la tarification à l'activité.
Serait concernée une liste de pathologies fixée par arrêté . En l'occurrence, le Gouvernement envisage de cibler le dispositif, en 2019, sur les patients atteints de diabète et ceux souffrant d' insuffisance rénale chronique (IRC) , pathologies pour lesquelles les travaux engagés sont les plus avancés, notamment en raison de l'expérimentation engagée sur la base de l'article 43 de la loi de financement de la sécurité sociale pour 2014 sur la prise en charge des personnes atteintes d'IRC 191 ( * ) . La Haute Autorité de santé a ainsi publié des recommandations sur ces parcours de soins.
|
La prise en charge du diabète
D'après les données de l'assurance maladie 192 ( * ) , on dénombre en 2016 plus de 3 millions de personnes prises en charge pour diabète , dont 81 % au titre d'une ALD 193 ( * ) en rapport avec le diabète. Ce nombre a augmenté de 2,7 % par an en moyenne entre 2012 et 2016. Les dépenses correspondantes sont de 8,1 milliards d'euros , dont 10 % environ (814 millions d'euros) sont des dépenses hospitalières 194 ( * ) , avec une dépense moyenne remboursée estimée à 2 150 euros par an et par personne. Elles ont progressé de 2 % par an en moyenne entre 2012 et 2016. L'Irdes 195 ( * ) évalue à 5,7 millions le nombre d'adultes souffrant de maladie rénale chronique , dont 82 295 patients en 2015 traités pour insuffisance rénale chronique terminale soit par dialyse (56 %) soit par greffe (44 %). Selon l'assurance maladie 196 ( * ) , les dépenses de prise en charge pour la dialyse chronique sont de 3,3 milliards d'euros (constituées à 71 % de dépenses hospitalières) et de 538 millions d'euros pour le suivi de transplantation rénale (dont 43 % de dépenses hospitalières), avec un taux de croissance annuel moyen, entre 2012 et 2016, de 2,5 et 3,2 %. |
• Les 2°, 3° et 4° procèdent à des rectifications ponctuelles ( b et c du 2°) 197 ( * ) ou coordinations . Il s'agit notamment de prévoir que les modalités de détermination du montant du forfait ainsi que ce montant sont fixés par l'État ( a du 2° et 3°) et les modalités de versement aux établissements par voie réglementaire (4°).
• D'après l'étude d'impact, cette mesure devrait permettre un ralentissement de la dynamique de croissance des dépenses hospitalières liées aux deux pathologies concernées, évalué à 10 % soit une économie estimée à 7 millions d'euros pour 2019 . Cette évaluation paraît à tout le moins optimiste pour une première année de mise en oeuvre.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article assorti de trois amendements rédactionnels présentés par son rapporteur général.
III - La position de la commission
Votre commission est favorable, sur le principe, au développement de modes de financements innovants, susceptibles de favoriser, selon une approche ciblée sur le patient, une prise en charge pertinente, globale et coordonnée , particulièrement adaptée aux pathologies chroniques. Le rapport précité de votre commission sur la tarification à l'activité notait déjà que si « le système français, notamment hospitalier, s'est construit sur la prise en charge aiguë d'une pathologie » , le développement des maladies chroniques, lié au vieillissement de la population, impose de mobiliser autour du patient un ensemble d'acteurs dans le cadre d'un véritable « parcours de santé » .
Suivant cette logique, votre commission a apporté son soutien, lors de l'examen du précédent projet de loi de financement de la sécurité sociale, au cadre général d'expérimentations pour l'innovation destiné à faire émerger, afin de les tester puis d'en évaluer l'impact, de nouveaux modes de rémunération des acteurs du système de santé.
Le Gouvernement fait le choix, avec le présent article, d'inscrire dans le droit commun le financement forfaitaire pour certaines pathologies chroniques. Si cela traduit une volonté d'avancer plus vite, suivant les préconisations du plan « Ma Santé 2022 », le dispositif proposé présente une portée encore limitée : il ne concerne que les prises en charge hospitalières déjà partiellement forfaitisées à travers les groupes homogènes de séjours (GHS) et qui ne représentent qu'une part minime (10 %) de la prise en charge des patients souffrant de diabète notamment en matière de prévention ou d'éducation thérapeutique du patient.
Votre rapporteur n'a pas obtenu d'informations, à ce stade, sur la portée précise de cette mesure dont les contours flous laissent les fédérations hospitalières interrogatives.
Dès lors, l'impact attendu de ce type de financement sur la coordination des acteurs - ville, hôpital, médico-social - afin d'éviter les actes redondants sera de fait quasi-nul. Toutefois, comme l'a rappelé la ministre des Solidarités et de la Santé lors de son audition devant votre commission, l'objectif du Gouvernement est celui d'une montée en charge progressive, avec une extension à la ville envisagée dès 2020 et à d'autres pathologies.
Considérant cet article comme une première étape en ce sens, votre commission vous demande de l'adopter sans modification.
Article
29
(art. L. 162-31-1 du code de la sécurité
sociale)
Amplifier la portée du dispositif d'innovation du
système de santé
Objet : Cet article apporte des ajustements au cadre d'expérimentations pour l'innovation introduit par l'article 51 de la loi de financement de la sécurité sociale pour 2018, afin de permettre de nouvelles expérimentations et d'articuler ce cadre avec d'autres dispositifs dérogatoires.
I - Le dispositif proposé
Cet article modifie l' article L. 162-31-1 du code de la sécurité sociale fixant, en application de l'article 51 de la loi de financement de la sécurité sociale pour 2018, un cadre général d'expérimentation pour l'innovation au sein du système de santé.
• Afin d'accroître la portée de ce dispositif - pour concrétiser des ambitions du plan d'accès aux soins d'une part, et de la stratégie de transformation du système de santé d'autre part - les modifications proposées tendent, en premier lieu, à compléter le champ des dérogations possibles pour la mise en oeuvre de ces expérimentations ( 1° ).
Aux quatre dérogations aux dispositions du code de la santé publique déjà prévues 198 ( * ) , cinq nouvelles sont ajoutées, ayant pour objet :
- de déroger aux « conditions techniques de fonctionnement » requises pour les activités de soins soumises à autorisation (à savoir des normes applicables aux organisations, aux équipements, aux locaux, aux ratios de personnel) ; d'après les indications transmises à votre rapporteur, le but est double : éclairer et mieux cibler la réforme en cours des autorisations en testant des modalités alternatives via des projets pilotes innovants d'une part, et favoriser l'innovation de rupture en expérimentant des organisations hospitalières plus souples, répondant à des besoins propres ou à une spécificité territoriale d'autre part ;
- de permettre à un praticien hospitalier à temps plein de réaliser une activité libérale dans une zone sous-dotée en dehors de l'établissement où il exerce ou est nommé, en limitant cette possibilité aux praticiens pratiquant les tarifs opposables ; cette activité mixte « hors les murs », qui n'est pas autorisée à l'heure actuelle, permettra d'assurer une présence médicale dans certaines zones déficitaires en offre de soins ;
- d'adapter les statuts de société interprofessionnelle de soins ambulatoire (SISA) des maisons de santé pluriprofessionnelles afin de rendre possible les modes innovants de rémunération en équipe en ville dont la mise en place est prévue dès 2019, sous la forme d'un forfait pour la prise en charge d'un patient ; ces sociétés permettent, conformément à leurs statuts, de rémunérer des professionnels exerçant en équipe pour les seules activités de coordination thérapeutique, d'éducation thérapeutique du patient ou de coopération entre professionnels de santé ; l'élargissement proposé porte plus généralement sur la rémunération d'activités de « prise en charge sanitaire, sociale ou médico-sociale » et le reversement des rémunérations à chacun des professionnels ;
- de permettre la redistribution d'un intéressement collectif aux membres d'un groupement de coopération sanitaire de moyens (GCS), ces structures s'étant d'ores et déjà portées candidates à des projets d'incitation financière à une prise en charge partagée permettant une maîtrise des dépenses ; le but non lucratif d'un GCS, mentionné au dernier alinéa de l'article L. 6133-1, ne le rend pas possible à l'heure actuelle ;
- de permettre aux ARS d'adapter les autorisations de mise en service de véhicules sanitaires aux besoins des établissements de santé ; à l'heure actuelle, ces autorisations ne peuvent être délivrées si le nombre de véhicules déjà en service dans chaque département égale ou excède un nombre fixé en fonction des besoins sanitaires de la population ; la dérogation à cette contrainte permettrait notamment aux établissements de santé de tester des « modalités alternatives » de transports inter-établissements dont ils ont désormais la charge 199 ( * ) .
Pour mémoire, toutes les dérogations au code de la santé publique doivent être indispensables à la mise en oeuvre de l'expérimentation et soumises à l' avis de la Haute Autorité de santé , afin de garantir la qualité et la sécurité des soins.
• Il est proposé, en second lieu ( 3° et 2° pour coordination), de clarifier l'articulation des expérimentations prévues dans ce cadre avec deux autres dispositifs dérogatoires :
- d'une part, les démarches de coopération entre professionnels de santé introduites par l'article 51 de la loi « HPST » 200 ( * ) à l'article L. 4011-1 du code de la santé publique : celles-ci ouvrent la possibilité aux professionnels volontaires d'opérer entre eux des transferts d'activités ou d'actes de soins ; si une expérimentation comporte une démarche de ce type, les modalités spécifiques l'encadrant, définies aux articles L. 4011-2 à 4011-3 (autorisation des protocoles, financement dérogatoire après avis d'un collège des financeurs, évaluation...) ne s'appliqueraient pas, à l'exception de celles concernant l'enregistrement des professionnels auprès de l'ARS après vérification de leur expérience et de leur garantie assurantielle (deux premiers alinéas de l'article L. 4011-3) ;
- d'autre part, l'expérimentation portant sur la télésurveillance , ouverte par l'article 36 de la loi de financement de la sécurité sociale pour 2014 et dont le cadre a été reprécisé par l'article 54 de la précédente loi de financement : de même, il s'agit de pouvoir déroger aux conditions prévues par cet article pour leur mise en oeuvre et leur financement, assuré par le fonds d'intervention régional (FIR).
Ces dispositions visent à faire en sorte que les expérimentations comportant par exemple un mode de financement innovant et une démarche de coopération et/ou de télésurveillance ne ressortent pas de plusieurs dispositifs, pour en faciliter leur mise en oeuvre et en accroître la lisibilité pour les porteurs de projets.
Ces objectifs répondent à des besoins exprimés par les acteurs de terrain. Il faut souligner toutefois que cela conduit à renvoyer au niveau réglementaire des modalités d'application qui ressortent, à l'heure actuelle dans ces deux cas, du niveau législatif : c'est ce que prévoit l'étude d'impact en envisageant que les protocoles de coopération soient soumis par le comité technique à l'avis de la HAS qui aura un délai de six mois pour statuer, comme cela a été prévu par la précédente loi de financement pour les projets de protocoles relevant de priorités nationales.
• Pour 2019, 40 millions d'euros (dont 30 millions au titre du fonds pour l'innovation géré par la Cnam et 10 millions d'euros au titre du FIR) sont prévus pour le déploiement des expérimentations, soit 10 millions d'euros de plus que ce qui avait été chiffré en 2018. Ces montants pourront être révisés en fonction de la montée en charge du dispositif qui va réellement débuter en 2019 après une première année de mise en place. D'après les indications transmises à votre rapporteur, sur l'année en cours, l'enveloppe prévue n'a pas été consommée : l'essentiel du financement s'est porté vers de l'ingénierie de projets (environ 1,2 million d'euros) et l'expérimentation d'incitation à la prescription de biosimilaires dans les établissements de santé qui a débuté le 1 er octobre 2018 (1,2 million d'euros).
Le Gouvernement cible sur un coût de ce dispositif gagé par des économies à même hauteur dès 2020, et sur des économies dès 2021.
|
Les expérimentations pour l'innovation au sein du système de santé : où en est-on un an après ? Les instances de pilotage et de suivi ont été mises en place : - le conseil stratégique, présidé par la ministre et composé de 61 membres, a été installé le 5 avril 2018 ; - le comité technique, composé de représentants de l'assurance maladie, du ministère et des ARS s'est réuni à 15 reprises depuis le début de l'année 2018 ; - une rapporteure générale a été nommée le 28 février 2018 pour assurer le déploiement du dispositif. Au niveau national , des appels à manifestation d'intérêt ont été lancés, avec 54 projets retenus dans trois domaines , en vue d'une mise en oeuvre à compter du premier semestre 2019 : - le paiement à l'épisode de soins pour des prises en charge chirurgicales (prothèse de la hanche, prothèse du genou et colectomie), - l' incitation financière à une prise en charge partagée , - le paiement forfaitaire en équipe de professionnels de santé en ville . Une expérimentation visant à encourager la prescription de médicaments biosimilaires par les établissements de santé, lorsque celle-ci est exécutée en ville, a été lancée en octobre 2018 ; une autre portant sur les modalités de prise en charge des médicaments de la liste en sus est envisagée. Trois expérimentations préexistantes seront intégrées d'ici la fin de l'année dans le cadre de l'article 51 suite à l'avis positif du comité technique : PAERPA (Personnes âgées en risque de perte d'autonomie), « Ecout'Emoi » (prise en charge de jeunes présentant une souffrance psychique) et « Mission : retrouve ton cap » (prise en charge et suivi d'enfants présentant un risque d'obésité). Au niveau régional , plus de 250 lettres d'intention sur des projets à l'initiative des acteurs de santé ont été déposées auprès des ARS. Au total, une cinquantaine de projets de cahiers des charges régionaux devraient pouvoir faire l'objet d'un examen, avant la fin de l'année 2018, par le comité technique. |
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article assorti d'amendements visant à étendre la portée du dispositif d'expérimentations créé par l'article 51 de la loi de financement pour 2018 :
- d'une part, afin de permettre aux pharmaciens d'officine de renouveler des traitements chroniques ou d'ajuster leur posologie , à la demande ou avec l'accord du médecin traitant, en dehors des protocoles de coopération prévus par la loi « HPST » qui l'autorisent déjà, sans qu'aucune initiative de ce type n'ait encore été lancée (amendement présenté par des députés du groupe La République en Marche) ;
- d'autre part, afin d' étendre la portée des expérimentations dans le secteur médico-social pour y favoriser des innovations organisationnelles , en autorisant de déroger, pour leur mise en oeuvre, aux règles de tarification « et d'organisation » des établissements et services sociaux et médico-sociaux (sept amendements identiques présentés par le rapporteur général et des députés issus de différents groupes politiques).
III - La position de la commission
Votre commission s'est montrée favorable, lors de l'examen du précédent projet de loi de financement, à la mise en place d'un cadre d'expérimentations destiné à favoriser l'innovation dans l'organisation du système de santé et les modes de rémunération de ses acteurs.
L'élargissement du champ des expérimentations proposé par cet article va dans le bon sens , puisqu'il s'agit de mettre de la souplesse pour tester de nouveaux modes d'organisation ou encore de contribuer à l'accès aux soins dans les zones médicalement sous-dotées. Cela permettrait notamment de s'affranchir, dans certains cas, du cadre des protocoles de coopération entre professionnels de santé dont votre commission avait relevé la lourdeur dans un rapport sur le sujet 201 ( * ) .
S'il faut se réjouir de la dynamique des acteurs de santé pour accompagner le lancement et la mise en place de ces expérimentations sur le terrain ( cf. encadré ci-dessus), votre rapporteur attire toutefois l'attention sur les lourdeurs administratives relevées par certains, qui pourraient se révéler, sur le long terme, un frein à la conduite de projets.
La commission vous demande d'adopter cet article sans modification.
Article 29 bis
(nouveau)
(art. L. 6122-5 du code de la santé publique
et art. L. 162-30-3 du code de la sécurité
sociale)
Obligation d'élaborer un programme d'amélioration
de la pertinence des soins en cas d'écarts significatifs
de
pratiques constatés dans un établissement de santé
Objet : Cet article, inséré par l'Assemblée nationale, vise à renforcer la portée des actions menées par les établissements de santé en matière de pertinence des soins, en imposant l'élaboration d'un programme d'amélioration ad hoc en cas d'identification de pratiques non conformes.
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement .
• Le I complète l'article L. 6122-5 du code de la santé publique selon lequel l'autorisation des projets de création de tout établissement de santé ou d'activités de soins, par l'agence régionale de santé (ARS), est subordonnée notamment à la réalisation d'une évaluation . Il s'agit de préciser que cette évaluation devra prendre en compte :
- le respect des référentiels de pertinence, de qualité, de sécurité des soins arrêtés par l'État sur certains actes, prestations ou prescriptions ;
- les résultats du programme d'amélioration de la pertinence des soins institué par le II si l'établissement a été tenu d'en établir un.
• Le II modifie l'article L. 162-30-3 du code de la sécurité sociale, qui prévoit depuis la loi de financement de la sécurité sociale pour 2015 l'élaboration, par chaque ARS, d'un plan d'actions pluriannuel régional d'amélioration de la pertinence des soins (Papraps), élaboré pour quatre ans, révisé chaque année et intégré au programme pluriannuel de gestion du risque. Ce plan définit, à partir d'un diagnostic de la situation régionale et en conformité avec les orientations nationales, les domaines d'actions prioritaires dans la région ainsi que les critères de ciblage permettant d'identifier les établissements aux pratiques non pertinentes.
Le 1° du II tend à préciser que ce plan identifie les écarts « significatifs » entre le nombre ou l'évolution du nombre d'actes, de prestations ou de prescriptions réalisés par les établissements et les moyennes régionales ou nationales pour une activité comparable.
À l'heure actuelle, la plupart de ces plans régionaux ont ciblé leurs priorités sur les actes chirurgicaux ayant fait l'objet d'une analyse détaillée dans l'Atlas national des variations des pratiques médicales publié par l'Irdes en 2016, ciblé sur dix interventions 202 ( * ) . D'autres, par exemple en Nouvelle-Aquitaine, ont étendu leur champ à des prescriptions comme les transports sanitaires.
Le 2° du II vise à rendre impérative l'élaboration d'un « programme d'amélioration de la pertinence des soins » par les établissements de santé en cas de constat, par l'ARS, conjointement avec la caisse locale d'assurance maladie, de pratiques non conformes. Cette obligation s'ajouterait à la possibilité, déjà prévue, de conclure dans ce cas un avenant au contrat d'amélioration de la qualité et de l'efficience des soins (CAQES), relevant d'une démarche de contractualisation tripartite (ARS, assurance maladie, établissement de santé).
II - La position de la commission
Cet article vise, pour le Gouvernement, à « dynamiser » les actions en direction des établissements de santé dans le domaine de la pertinence des soins, dont l'un des outils d'appréciation consiste, en effet, dans l'identification d'établissements aux pratiques « atypiques » au regard des comparaisons disponibles pour des activités comparables.
Sur le principe, votre commission souscrit pleinement à l'objectif affiché , qui rejoint des orientations formulées par le rapporteur général dans un rapport précité sur la pertinence des soins et répond, par ailleurs, à des attentes des acteurs hospitaliers .
Néanmoins, au nom de cet enjeu essentiel, cet article institue, selon des modalités encore floues, un outil supplémentaire qui vient compléter l'arsenal existant. En effet, la mise en place, par la loi de financement de la sécurité sociale pour 2016, d'un support contractuel unique, le CAQES, en lieu et place des différents contrats préexistants, devait répondre à un objectif de simplification du dialogue de gestion avec les établissements de santé. Se déploient dans ce cadre des actions graduées, de l'accompagnement des équipes à la mise en place de procédures de mise sous accord préalable, pour les établissements s'écartant des normes convenues et ne respectant pas les objectifs des plans régionaux d'amélioration de la pertinence des soins.
Comme souligné à l'article 27, une clarification des instruments au service de la qualité et de la pertinence des soins s'impose .
Dans cet objectif, votre commission a adopté un amendement visant à préciser l'articulation du programme d'amélioration de la pertinence des soins introduit par cet article avec les volets additionnels du CAQES portant sur la même thématique (amendement n° 69).
La commission vous demande d'adopter cet article ainsi modifié.
Article 29 ter
(nouveau)
(art. L. 6145-16-1 du code de la santé
publique)
Possibilité pour les établissements publics de
santé
de déroger au plafond du taux d'usure
Objet : Cet article, inséré par l'Assemblée nationale, propose d'autoriser les établissements publics de santé de déroger au plafond du taux d'usure.
I - Les emprunts « toxiques » des collectivités territoriales et des établissements publics de santé et leur débouclage
Tout comme certaines collectivités territoriales, de nombreux établissements publics de santé se sont endettés 203 ( * ) , généralement au cours de la première décennie du XXI e siècle au moyen d'emprunts structurés, qui pouvaient sembler favorables à l'origine mais qui présentaient un profil risqué et qui se sont finalement révélés « toxiques » à la suite d'évolutions du marché .
Le débouclage de ces emprunts n'est toujours pas achevé malgré la mise en place de plusieurs plans d'aide, qui ne concernaient pas l'ensemble des établissements.
A. Des établissements publics de santé exposés aux emprunts « toxiques »
1. Un bref rappel sur les emprunts « toxiques »
Les emprunts structurés sont des prêts combinant dans un seul et même contrat un prêt bancaire classique et un ou plusieurs dérivés, dont les intérêts sont déterminés selon l'évolution d'un indice sous-jacent non standard (taux de change, différentiel entre un taux long et un taux court, écart de valeur entre deux indices d'inflation,...) ou sont calculés selon des formules complexes.
L'une des caractéristiques des produits structurés tient à la présence de plusieurs périodes de taux successives :
- la première, en général de deux ou trois ans, est marquée par un taux d'intérêt fixe bonifié (en dessous du cours du marché, voire nul) ;
- la deuxième période, très longue, est assortie d'un taux qui résulte d'une formule arithmétique contenant un ou plusieurs produits dérivés du contrat assis sur des indices non standards.
Une « charte de bonne conduite entre les établissements bancaires et les collectivités locales » a été signée en 2009, contenant une classification des produits structurés (dite « classification de Gissler ») en fonction de leur dangerosité. Dans cette classification, le périmètre des emprunts « très sensibles » correspond aux emprunts classés 3E, 4E et 5E, auxquels s'ajoutent les emprunts les plus risqués, dits « hors charte Gissler ».
Ces derniers ont souvent pris la forme d'une forte exposition à la parité entre l'euro et le franc suisse . Un contrat typique était fondé sur une parité « pivot » de 1,44 franc suisse pour un euro, seuil qui n'avait jamais été franchi entre 2000 et 2010. Le taux d'intérêts des emprunts pouvait alors varier en fonction de la différence entre ce cours pivot et la parité réelle, multipliée par un coefficient variable selon les emprunts et majorée du taux d'intérêt initial.
Le montant de l'indemnité de remboursement anticipée (IRA) dépendait du montant que la banque devait payer à ses contreparties pour rompre les contrats de couverture liés à ces emprunts, lui-même fonction du niveau de parité.
La forte appréciation du franc suisse par rapport à l'euro entamée depuis 2010 et qui s'est encore accentuée en 2014-2015 204 ( * ) du fait du caractère de « valeur refuge » du franc suisse, notamment lors des fortes perturbations qu'a connues la zone euro, s'est donc traduite, pour les établissements publics de santé concernés (comme pour les collectivités territoriales) à la fois par :
- une forte hausse des intérêts d'emprunt à payer au prêteur ;
- et une forte hausse de l'IRA à acquitter pour sortir de l'emprunt. Dans un rapport 205 ( * ) d'avril 2014, la Cour des comptes a ainsi souligné que les encours indexés sur la parité entre l'euro et le franc suisse étaient assortis d'une IRA de l'ordre de 130 % du capital restant dû à la fin de 2012 .
Dans tous les cas, qu'ils sortent (et aient à conclure un nouvel emprunt très élevé à cette fin) ou qu'ils restent dans leur emprunt, les établissements contractants pouvaient donc se retrouver étranglés financièrement.
B. Les dispositifs d'accompagnement des établissements publics de santé dans la sécurisation de leurs prêts structurés
Pour faire face à cette situation, l'Etat a mis en place des mécanismes pour aider les collectivités et les établissements publics de santé les plus en difficulté à assainir leurs emprunts. S'agissant des collectivités territoriales, un fonds de soutien a été créé par l'article 92 de la loi n° 2013-1278 du 29 décembre 2013 de finances pour 2014, modifié à plusieurs reprises depuis lors. S'agissant des établissements publics de santé, le processus, plus opaque, a été décidé en conseil des ministres le 23 avril 2014 et mis en oeuvre par deux instructions interministérielles , en date du 22 décembre 2014 et du 28 juillet 2015, sans que le Parlement ne soit associé.
1. Un premier plan de 100 millions d'euros en 2014
La « première vague » des établissements soutenus, relevant de l'instruction interministérielle du 22 décembre 2014 206 ( * ) , a été appuyée par une enveloppe de 100 millions d'euros , dont 75 millions d'euros en provenance de l'assurance maladie et 25 millions d'euros de « contribution volontaire » de la Société de financement local (SFIL), héritière de la majeure partie des encours de la banque Dexia.
Le dispositif était réservé aux établissements dont le total des produits était inférieur à 100 millions d'euros et seuls les contrats classés « hors charte Gissler » étaient éligibles au dispositif de soutien 207 ( * ) . Selon la Cour des comptes, seuls 40 établissements étaient éligibles parmi les 82 détenant alors un total de 1 milliard d'euros d'emprunts « hors charte Gissler » 208 ( * ) .
L'aide ne pouvait excéder 45 % du montant de l'IRA due par l'établissement. De plus, elle était plafonnée à 5 millions d'euros .
L'aide était concrètement versée au travers des agences régionales de santé (ARS) par arrêté modificatif des dotations régionales du Fonds d'intervention régionale (FIR) et des missions d'intérêt général et d'aide à la contractualisation (MIGAC).
2. Le quadruplement des moyens intervenu en 2015
Au vu du caractère limité de la première vague, le mécanisme de soutien a été révisé en juillet 2015, toujours par instruction interministérielle 209 ( * ) .
L'enveloppe initiale a été augmentée d'un total de 300 millions d'euros sur dix ans au moyen:
- d'une part, de l'affectation à la CNAM d'une fraction de 28 millions d'euros par an pendant dix ans de la taxe pour le financement du fonds de soutien aux collectivités territoriales 210 ( * ) , dont les établissements financiers sont redevables ;
- d'autre part, d'un nouveau « versement volontaire » de la SFIL , pour un montant de 2 millions par an pendant dix ans .
Le périmètre a été étendu aux établissements dont le total des produits était compris entre 100 et 200 millions d'euros (pour les seuls emprunts adossés sur l'évolution de la parité entre l'euro et le franc suisse), ce qui était censé concerner 50 des 72 établissements alors exposés à des emprunts « hors charte Gissler ».
L'aide pouvait atteindre 75 % du montant de l'IRA et être étalée sur une période de dix ans (contre trois ans dans le cadre de la première vague).
3. Un bilan en demi-teinte dressé par la Cour des comptes
Dans son rapport public annuel de 2018, la Cour des comptes a dressé un bilan en demi-teinte de ces dispositifs de soutien.
Certes, des établissements de taille petite ou moyenne ont pu sécuriser leur dette. Le dispositif de désensibilisation a porté sur 60 contrats pour un encours de 299,8 millions d'euros et a conduit à des IRA d'un montant de 609,5 millions d'euros, soit plus de deux fois supérieur à celui de cet encours .
Le tableau suivant donne la liste des dix établissements les plus aidés.
Liste des dix établissements publics de santé ayant bénéficié du plus d'aide
(en millions d'euros)
|
Etablissement |
Montant de l'aide |
|
CH Mayotte |
33,3 |
|
CH Juvisy |
21,2 |
|
CH Montreuil |
20,3 |
|
Pôle santé Sarthe et Loir La Flèche |
20,3 |
|
CH Meaux |
18,0 |
|
Institut de cancérologie de la Loire |
17,7 |
|
CH Briançon |
15,3 |
|
CH Arras |
15,1 |
|
CH Roanne |
13,6 |
|
CH Saint-Dizier |
13,4 |
Source : Cour des comptes
Pour autant, tant le processus que les résultats apparaissent très discutables.
S'agissant du processus, le présent commentaire a déjà détaillé avec quel soin le Parlement a jusque là été tenu à l'écart. De plus, la Cour des comptes a souligné que « la répartition des aides a été décidée par les seuls services du ministère de la santé, sans qu'une doctrine d'emploi explicite ait été définie, contrairement au fonds de soutien des collectivités territoriales, et sans qu'ils puissent bénéficier, malgré leur demande, du concours de la Banque de France comme pour ce dernier, le montant des IRA réclamées par les banques ».
S'agissant des résultats, la Cour souligne :
- d'une part, que le coût des opérations de débouclage a été beaucoup plus élevé que pour les collectivités territoriales . Il a été précédemment indiqué que le coût lié à aux renégociations a abouti à des IRA représentant le double des encours restants. La Cour des comptes a mis en lumière le caractère très élevé de ce coût au regard de ce qui est constaté pour les collectivités territoriales, pour lesquelles les IRA ont représenté en moyenne 100 % du capital restant dû ;
- d'autre part, qu'au bout du compte, la désensibilisation des établissements publics de santé aux emprunts toxiques n'est restée que partielle . Les encours d'emprunt « hors charte Gissler » s'élevaient encore à 494 millions d'euros (soit 1,7 % de l'ensemble des encours) en 2016, ce qui est certes nettement moins qu'avant les deux plans (3,9 % en 2012). Pour autant, le risque lié aux emprunts structurés des établissements hospitaliers demeure réel et continue à peser lourdement sur certains établissements.
II - Le dispositif proposé
Le présent article, inséré par l'Assemblée nationale, à l'initiative du Gouvernement, avec l'avis favorable de la commission, propose de modifier l'article L. 6145-16-1 du code de la santé publique, relatif aux conditions dans lesquelles les établissements publics de santé et leurs groupements peuvent souscrire des emprunts auprès des établissements de crédit.
Ces conditions sont actuellement les suivantes : l'emprunt doit être libellé en euros ; le taux d'intérêt peut être fixe ou variable ; la formule d'indexation des taux variables doit répondre à des critères de simplicité ou de prévisibilité des charges financières des établissements publics de santé et de leurs groupements. L'article renvoie à un décret les conditions de son application, notamment les indices et les écarts d'indices autorisés pour les clauses d'indexation des taux d'intérêt variables, ainsi que le taux maximal de variation du taux d'intérêt 211 ( * ) . Leur caractère restrictif vise précisément à interdire aux établissements de contracter de nouveaux emprunts risqués, à la lumière de l'expérience passée.
Il est proposé de compléter cet article, en y insérant un paragraphe II bis spécifiquement dédié aux nouveaux emprunts consentis dans le cadre d'une sécurisation des emprunts structurés détenus par les établissements publics de santé. Le taux maximal applicable à ces emprunts serait égal au taux de rendement de l'obligation assimilable du Trésor (OAT) de maturité la plus proche de la durée de vie moyenne initiale de l'emprunt structuré faisant l'objet de la renégociation, constaté à la date à laquelle celui-ci a été initialement consenti , majoré de cent cinquante points de base .
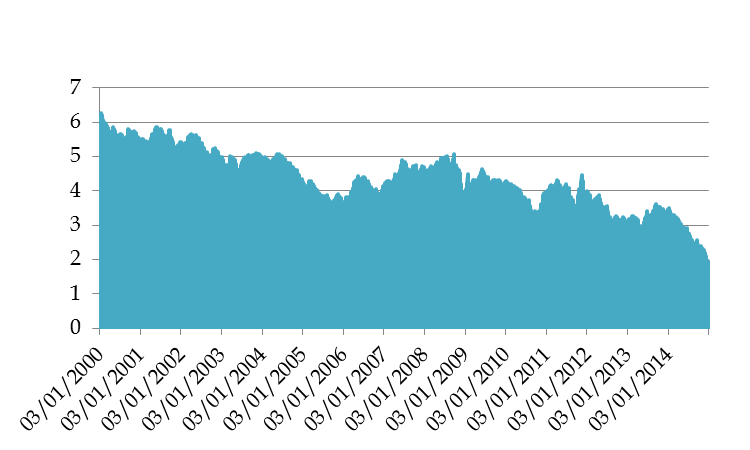
Ces dispositions peuvent aboutir à des taux très élevés, les taux d'intérêts de la décennie 2000-2010, au cours de laquelle ont été conclus la majorité des emprunts à restructurer, ayant été sensiblement plus hauts que les taux actuels. Le graphique suivant retrace ainsi l'évolution de l'OAT 30 ans en France depuis l'an 2000.
Évolution du taux de l'OAT à 30 ans en France depuis l'an 2000
Source : Banque de France
La sortie d'un emprunt structuré d'une durée de trente ans conclu en janvier 2000 pourrait donc donner lieu à un nouvel emprunt d'un taux de 7,76 % (6,26 % + 150 points de base), à comparer au taux de 1,625 % au 31 octobre 2018.
Ces dispositions reprennent celles que l'article 92 de la loi de finances pour 2014 a autorisées aux collectivités territoriales. L'objectif est le même : permettre de financer l'IRA en ne l'intégrant pas dans le nouvel emprunt mais sous la forme d'un taux d'intérêt majoré .
III - La position de la commission
Le dispositif proposé , de nature incontestablement législative même si la constitutionnalité de son insertion au sein d'une loi de financement de la sécurité sociale paraît plus incertaine, est probablement nécessaire pour aider à déboucler les opérations restantes qui, comme cela a été indiqué supra , restent d'un montant très significatif.
Néanmoins, il peut s'analyser comme un moyen de diminuer artificiellement le taux d'endettement des établissements publics de santé concernés , du fait de l'existence d'un taux d'intérêt majoré de manière atypique sur une partie dudit endettement. Le suivi de la situation financière de chacun n'en serait pas forcément facilité.
D'autre part et surtout, l'insertion du présent article par voie d'amendement du Gouvernement déposé à l'Assemblée nationale s'inscrit dans le droit fil d'un processus qui, depuis le début, brille davantage par son opacité que par son efficacité . Au vu de cet historique, il est même difficile de l'interpréter autrement que comme un moyen pour le Gouvernement de se soustraire à la contrainte de produire une étude d'impact détaillée, qui aurait pourtant été utile à un législateur tenu délibérément à l'écart depuis l'origine, parfois au mépris de la lettre même de la loi 212 ( * ) , et à l'inverse de ce qui a été entrepris en faveur des collectivités territoriales.
Ainsi, dans le très court laps de temps ayant séparé l'insertion de ces dispositions et leur examen par votre commission, votre rapporteure n'a pas été en mesure de savoir :
- si une nouvelle vague d'aide pour les établissements restant engagés sur des emprunts à risque était envisagée et, le cas échéant, dans quelles conditions ;
- quels établissements seraient concernés par le nouveau dispositif, pour quel montants de prêts et pour quels niveaux maximaux de taux ;
- si les établissements en question pourraient bénéficier de l'expertise de la Banque de France pour sécuriser leur emprunt dans les meilleures conditions financières ;
Elle n'a pas pu non plus obtenir un comparatif de la situation financière qui résulterait, pour un établissement-type donné, de la conversion des IRA en montant d'un nouvel emprunt ou en taux majoré.
C'est pourquoi votre commission propose un amendement n° 70 de suppression de cet article , qui gagnerait à faire l'objet du dépôt d'un projet de loi spécifique, lequel pourrait être examiné par le Parlement dans des délais relativement brefs.
La commission vous demande de supprimer cet article.
Article 29 quater
(nouveau)
(art. L. 162-5 et L. 162-14-1 du code de la
sécurité sociale)
Inclusion des communautés
professionnelles territoriales de santé
et des équipes de
soins primaires dans le champ des accords-cadres
Objet : Cet article, inséré par l'Assemblée nationale, fixe les conditions d'ouverture de négociations conventionnelles visant à accompagner le recrutement d'assistants médicaux et le déploiement des communautés professionnelles territoriales de santé, dans le prolongement des mesures annoncées dans le cadre du plan « Ma Santé 2022 ».
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement .
• Le 1° du I complète l'article L. 162-5 du code de la sécurité sociale qui organise les rapports entre les organismes d'assurance maladie et les médecins , pour prévoir que les conventions nationales déterminent « les conditions et modalités de participation financière au recrutement de personnels salariés intervenant auprès de médecins exerçant dans le cadre d'un exercice coordonné et ayant vocation à les assister dans leur pratique quotidienne et améliorer ainsi l'accès aux soins. »
Cette disposition fait écho à l'une des mesures phares du plan « Ma Santé 2022 », qui consiste en la création de 4 000 postes d'assistants médicaux auprès des médecins libéraux dans le but de libérer du temps médical et de permettre aux médecins de se concentrer sur le coeur de leurs missions.
D'après ce plan 213 ( * ) , ces assistants seraient chargés des missions suivantes : accueil des patients, recueil de données ou informations relatives à l'état de santé, vérification de l'état vaccinal et des dépistages, mise à jour des dossiers, gestion de l'aval de la consultation (pré-remplissage de documents administratifs, prise de rendez-vous avec les spécialistes de recours, programmation des admissions en établissements hospitaliers, etc.). Le soutien financier apporté à leur recrutement serait réservé aux médecins répondant à une triple condition : exercer en cabinet de groupe, s'inscrire dans un exercice coordonné comme une CPTS et s'engager sur « un bénéfice mesurable à la population » en termes d'accès aux soins, par exemple en augmentant le nombre de patients suivis.
• Le a du 2° du I complète quant à lui l'article L. 162-14-1 du code de la sécurité sociale fixant le champ des conventions passées avec les professionnels de santé libéraux pour y ajouter la détermination des « conditions de modulation de la rémunération des professionnels de santé en fonction de leur participation à un cadre d'exercice coordonné. »
Cette disposition traduit une autre mesure phare du plan « Ma Santé 2022 », à savoir le développement de l'exercice coordonné des professionnels de santé de ville , affiché comme le mode d'exercice privilégié pour améliorer l'organisation des soins de proximité dans les territoires : pour le Gouvernement, « l'exercice isolé doit devenir l'exception d'ici à 2022 » . Cet objectif repose le déploiement de 1 000 communautés professionnelles territoriales de santé (CPTS) à l'horizon 2022 et de 2 000 structures d'exercice coordonné conventionnées, ainsi que sur des « financements priorisés vers les professionnels exerçant collectivement » : l'exercice coordonné est envisagé comme « une condition pour bénéficier de certains dispositifs d'appui et de financements de l'État et de l'assurance maladie » , en réservant « certains éléments de rémunérations - existantes et à venir » 214 ( * ) à ceux qui s'inscrivent dans ce modèle.
Les discussions conventionnelles auront donc vocation à déterminer, profession par profession, la portée de ces engagements.
• Le b du 2° du I complète quant à lui le même article afin d' inclure les communautés professionnelles territoriales de santé (CPTS) et les équipes de soins primaires (ESP) dans le champ des accords conventionnels interprofessionnels , qui permettent à l'heure actuelle de valoriser l'exercice coordonné au sein des maisons et centres de santé par des modes de rémunération spécifiques.
|
Les communautés professionnelles territoriales de santé et les équipes de soins primaires Les communautés professionnelles territoriales de santé (CPTS) ont été créées par la loi de modernisation de notre système de santé du 26 janvier 2016. Aux termes de l'article L. 1434-12 du code de la santé publique, la CPTS est composée de professionnels de santé regroupés, le cas échéant, sous la forme d'une ou plusieurs équipes de soins primaires, d'acteurs assurant des soins de premier ou deuxième recours et d'acteurs médico-sociaux et sociaux concourant à la réalisation des objectifs du projet régional de santé. Ses membres formalisent un projet de santé transmis à l'ARS, qui précise le territoire d'action de la CPTS. Le plan « Ma Santé 2022 » prévoit de leur confier comme missions prioritaires : la réalisation d'actions de prévention, la garantie d'accès à un médecin traitant, la réponse aux soins non programmés, l'organisation de l'accès à des consultations de médecins spécialistes dans des délais appropriés, la sécurisation des passages entre les soins de ville et l'hôpital, le maintien à domicile des personnes fragiles, âgées ou poly-pathologiques. On recense environ 200 projets de CPTS sur le territoire. Les équipes de soins primaires (ESP) ont été créées par la loi de modernisation de notre système de santé du 26 janvier 2016. Aux termes de l'article L. 1411-11-1 du code de la santé publique, une ESP est un ensemble de professionnels de santé constitué autour de médecins généralistes de premier recours, réunis autour d'un projet de santé. Ce projet « a pour objet, par une meilleure coordination des acteurs, la prévention, l'amélioration et la protection de l'état de santé de la population, ainsi que la réduction des inégalités sociales et territoriales de santé ». Elle peut prendre la forme d'un centre ou d'une maison de santé. |
• Les II et III prévoient l'ouverture des négociations conventionnelles dans un délai d'un mois à compter de la promulgation de la loi, que ce soit pour inciter au développement de l'exercice coordonné et au recrutement d'assistants médicaux, ou, dans le cadre interprofessionnel, accompagner le déploiement des CPTS.
• Le IV exclut , pour les mesures qui résulteront de ces négociations, l'application d'un délai en vigueur différé d'au moins six mois à compter de leur approbation, prévu par le I de l'article L. 162-14-1-1 du code de la sécurité sociale ; ce délai s'impose normalement à toute mesure conventionnelle ayant pour effet une revalorisation des tarifs des honoraires ou rémunérations des professionnels de santé.
II - La position de la commission
Cet article permet d'engager très rapidement, dans un cadre conventionnel et concerté avec les professionnels de santé concernés, les discussions sur les modalités concrètes de mise en oeuvre de mesures phares du plan de transformation du système de santé.
Certes, plusieurs interrogations demeurent à ce stade , en particulier sur le profil des futurs « assistants médicaux » ou leur rôle concret auprès des médecins. Comme l'a souligné le directeur de la Cnam lors de son audition devant votre commission, ce sera l'un des enjeux de ces discussions d'en affiner, selon les besoins identifiés, le profil et la formation - entre le champ du paramédical et l'appui administratif -, de même que de préciser les critères d'éligibilité aux aides. Le nombre d'assistants annoncé - à savoir 4 000 - rendra de toute façon nécessaire de cibler en priorité les médecins installés dans les territoires les plus fragiles en termes d'accès aux soins. De même, la valorisation de l'exercice coordonnée, notamment dans le cadre des CPTS, ne devra pas se faire au détriment de la souplesse des organisations sur le terrain.
Toutefois, votre commission n'a pas souhaité, à ce stade, fermer les discussions qui vont s'engager avec les professionnels , sur des sujets que ceux-ci ont accueillis plutôt favorablement.
Elle s'est donc prononcée favorablement, tout en complétant ces dispositions d'un amendement visant à intégrer les pharmaciens aux discussions portant sur le développement de l'exercice coordonné des professionnels de santé de ville (amendement n° 71).
La commission vous demande d'adopter cet article ainsi modifié.
Article 29 quinquies
(nouveau)
Création d'un forfait expérimental de
réorientation
pour les urgences hospitalières
Objet : Cet article, inséré par l'Assemblée nationale, autorise les établissements de santé, à titre expérimental et pour une durée de trois ans, à facturer une prestation d'hospitalisation pour la réorientation des patients par les services et unités d'accueil et de traitement des urgences.
I - Le dispositif proposé
• Le présent article, inséré par l'Assemblée nationale à l'initiative de son rapporteur général avec l'avis favorable du Gouvernement, tend à autoriser les établissements de santé à facturer une prestation d'hospitalisation pour la réorientation des patients par les services et unités d'accueil et de traitement des urgences. Cette prestation sera prise en charge à 100 % par l'assurance maladie .
La mesure sera mise en oeuvre sous la forme d'une expérimentation d'une durée de trois ans . Son application dans les établissements de santé devra faire l'objet d'une autorisation par l'État .
Les modalités de mise en oeuvre de cette expérimentation sont renvoyées à un décret en Conseil d'État , s'agissant notamment de la désignation des hôpitaux participants et de l'évaluation du dispositif en vue de son éventuelle généralisation.
• Cette mesure figurait parmi les recommandations formulées par le rapport d'étape de la mission sur l'évolution du financement des établissements de santé, animée par M. Véran, remis à la ministre des affaires sociales et de la santé en mai 2016 215 ( * ) . Elle a également été formulée dans le rapport de votre commission des affaires sociales sur les urgences hospitalières, publié en 2017 216 ( * ) , comme l'une des trois branches d'une recommandation plus globale sur l'évolution du financement des services d'urgences.
Selon les informations fournies par la DGOS, la mise en oeuvre concrète de ce dispositif fait actuellement l'objet de travaux dans le cadre de la task force sur la transformation du système de santé français.
• Selon la DGOS, l'acte de régulation et d'orientation associé à cette prestation hospitalière consistera en un premier examen des patients conduisant, le cas échéant, à formuler un premier diagnostic, assorti d'une réorientation vers la structure ou le professionnel de santé compétent . Cette réorientation devra impérativement passer par une prise effective de rendez-vous et un suivi du patient visant à s'assurer que celui-ci a bien bénéficié d'une prise en charge à sa sortie du service d'urgences.
Deux niveaux financiers de prestation pourraient être définis, en fonction de la complexité de la prise en charge et du suivi déployés, à hauteur de vingt et soixante euros.
II - La position de la commission
• Votre commission des affaires sociales, qui a consacré en 2017 un rapport d'information à la situation des urgences hospitalières, ne peut que partager la préoccupation qui a conduit à l'adoption de cet article.
Ce rapport relevait en effet que le mode actuel de financement des urgences hospitalières est par nature incitatif à l'activité, alors même qu'une proportion non négligeable des patients qui s'y présentent ne relève pas de la compétence de ces services . Selon une estimation formulée par la Cour des comptes en 2014, il existerait « une réorientation éventuellement possible de l'ordre de 3,6 millions de passages annuels vers une prise en charge en ville », ce qui représentait une possible économie de quelque 500 millions d'euros.
Ce mode de financement repose sur cinq types de recettes :
- un forfait accueil et traitement des urgences (ATU), d'un montant de 25,32 euros, versé à chaque passage pour couvrir les dépenses globales résultant de l'admission et du traitement des patients ;
- le forfait annuel des urgences (FAU), destiné à couvrir les charges fixes des services (personnel, matériels, etc.), versé mensuellement et déterminé en fonction du nombre de passages aux urgences donnant lieu à facturation d'un ATU ;
- les dotations versées au titre des missions d'intérêt général (MIG) ;
- les recettes associées aux hospitalisations ;
- les actes, examens (biologie, imagerie) et consultations effectués au cours du passage aux urgences, qui sont individuellement tarifés dans ce cadre alors qu'ils sont inclus dans les GHS lorsqu'ils sont réalisés par les services.
Ce mode de financement présente le paradoxe, aux termes du rapport précité, d'inciter à l'inflation de l'activité sans pour autant couvrir les besoins des établissements . Il « instaure [...] une forme de concurrence entre les services d'urgences et les autres acteurs de la prise en charge des soins non programmés. Du fait du mode de calcul du FAU, les établissements n'ont en effet aucun intérêt à ne pas prendre en charge l'ensemble des patients qui se présentent à l'accueil des urgences, et donc à réadresser les cas les moins lourds [...]. En d'autres termes, un hôpital qui s'emploierait à réduire les flux de patients entrant aux urgences travaillerait contre son intérêt. Cette situation ne peut bien sûr qu'entraver le développement des alternatives de ville à la prise en charge des soins non programmés. ».
Votre commission des affaires sociales recommandait en conséquence une évolution du mode de financement des urgences reposant sur trois piliers :
- la conservation d'un financement mixte incluant une part de financement à l'activité et une part forfaitaire ;
- la modulation du montant du financement à l'activité en fonction de la gravité des pathologies et de la technicité des actes réalisés, afin d'inciter les services à se concentrer sur la prise en charge des patients classés en CCMU 3, 4 ou 5 ;
- la création d'un forfait de réorientation visant à inciter les services à réadresser les patients ne nécessitant pas de prise en charge hospitalière vers les acteurs de ville.
Il s'agissait ainsi de « donner à l'hôpital un intérêt financier à agir dans le sens d'un recentrement sur son coeur de métier pour chacun des acteurs de la prise en charge en urgence ».
• Au regard de cet objectif comme de la construction de la proposition de la mission, le dispositif retenu dans le cadre du présent article apparaît problématique à quatre titres au moins .
En premier lieu, il repose sur la reprise d'un seul des trois éléments constitutifs de la recommandation de la mission, qui avait été conçue comme un tout . On comprend certes l'objectif qui a guidé le choix de ce seul élément, dans le contexte d'étranglement financier que connaissent de nombreux établissements de santé : cet item présente l'avantage de ne pas rogner les financements hospitaliers. Votre commission considère cependant que le choix de ce seul outil, qui fait l'économie d'une réflexion plus générale sur le mode de financement des urgences, ne saurait constituer qu'une solution de « bricolage » transitoire venant complexifier encore la tuyauterie du financement des services d'urgences, sans y apporter de solution de redressement pérenne.
Le dispositif pose, en second lieu, une question d'organisation des soins . Quand bien même la réorientation du patient passerait par une consultation préalable, cette réorientation s'analyse au total comme un acte médical non accompli et pour autant rémunéré . Le patient devra donc être pris en charge par un autre professionnel de santé, le plus souvent de ville, qui ne percevra quant à lui aucune rémunération supplémentaire pour une prise en charge dont on peut imaginer qu'elle devra intervenir dans des délais brefs . Si l'on ne peut que comprendre la volonté de mettre en place une incitation visant à faire mieux connaître aux patients les solutions de prise en charge non programmée existant en dehors des urgences, une telle solution apparaît difficilement acceptable par les professionnels de la ville, qui en subiront les effets sans bénéficier de la même incitation financière que les hôpitaux.
En troisième lieu, le caractère réellement incitatif de cette mesure peut être questionné , dans la mesure où la facturation d'une consultation et d'examens complémentaires emporte des montants généralement plus élevés que ceux envisagés pour le forfait de réorientation.
Cette solution paraît enfin poser des problèmes pratiques importants en ce que son succès devrait reposer sur une coopération forte entre la ville et l'hôpital , dont les contours restent encore très largement à construire.
• Pour l'ensemble de ces raisons, votre commission des affaires sociales estime que le dispositif proposé, quoiqu'il ait le mérite de proposer une solution innovante au problème de l'engorgement des urgences, ne répond que partiellement aux enjeux du juste mode de financement des services d'urgences et du développement des prises en charge non programmées en ville .
Elle estime que des travaux plus approfondis portant plus généralement sur le bon calibrage du financement des urgences restent à conduire, par exemple dans le cadre du chantier n° 2 de la task force sur la transformation du système de santé français.
La commission vous demande de supprimer cet article ( amendement n° 72 ).
Article 29 sexies
(nouveau)
(art. L. 162-22-17 [nouveau] du code de la
sécurité sociale)
Remboursement à l'assurance
maladie
des actes et séjours réalisés par des
établissements non autorisés
Objet : Cet article, inséré par l'Assemblée nationale, ouvre la possibilité de récupérer auprès des établissements de santé les sommes indûment facturées au titre des activités pour lesquelles ils ne disposent pas d'autorisation, en renvoyant la définition des modalités de cette mesure à un décret en Conseil d'État.
I - Le dispositif proposé
Le présent article a été adopté par l'Assemblée nationale, à l'initiative de son rapporteur général, avec l'avis « très favorable » du Gouvernement. Il tend à introduire dans le code de la sécurité sociale un nouvel article L. 162-22-17 encadrant les suites à donner à la réalisation par les établissements de santé des activités pour lesquelles ils ne disposent pas d'autorisation.
• En application de l'article L. 6122-1 du code de la santé publique, la création des établissements de santé ainsi que la mise en place de certaines activités de soins sont soumises à autorisation par les ARS . L'article L. 6122-5 indique que la délivrance de cette autorisation est subordonnée au respect d'engagements relatifs, notamment, au volume d'activité .
Selon les sociétés savantes compétentes dans le domaine de la santé 217 ( * ) , une pratique suffisante et régulière des actes effectués par une équipe soignante est en effet nécessaire pour garantir une prise en charge de qualité . Le rapport « Charges et produits » de la Cnam pour 2018 précise à ce titre que « la revue de la littérature tend à démontrer qu'il existe une réelle possibilité d'améliorer la qualité et la sécurité lorsque le volume d'activité, à la fois des établissements et des chirurgiens, augmente, en particulier pour la chirurgie lourde. Ainsi, plus l'intervention est complexe, plus la corrélation entre volume, qualité et sécurité est affirmée 218 ( * ) ».
L'article R. 6123-89, issu du décret n°2007-388 du 21 mars 2007 219 ( * ) , précise sur ce point que l'autorisation « ne peut être délivrée ou renouvelée que si le demandeur respecte les seuils d'activité minimale annuelle arrêtés par le ministre chargé de la santé en tenant compte des connaissances disponibles en matière de sécurité et de qualité des pratiques médicales ». Un arrêté en date du 29 mars 2007 est venu fixer les seuils applicables aux soins de traitement du cancer : l'activité minimale annuelle des établissements est ainsi fixée à 30 interventions par an pour la chirurgie des cancers du sein, digestifs, urologiques et thoraciques et à 20 interventions par an pour la chirurgie des cancers gynécologiques, ORL et maxillo-faciaux. Ces seuils d'activité ont été préconisés dans le cadre des différents Plans Cancer.
Ces seuils ne sont cependant pas toujours respectés par les établissements. Le rapport « Charges et produits » précité relève ainsi qu'en 2010 comme en 2015, 32 % des établissements qui avaient réalisé au moins un séjour chirurgical pour cancer du côlon avaient une activité inférieure au seuil de 30 séjours par an. L'assurance maladie souligne à ce titre que « la persistance d'établissements dont l'activité chirurgicale est inférieure aux seuils réglementaires pose un enjeu réel en termes de qualité des soins. Une réflexion nationale pour faire appliquer les seuils existants et le cas échéant les relever doit être lancée pour assurer à chaque Français l'accès à des soins chirurgicaux de qualité ».
• C'est l'objet du présent article, qui vise à permettre à l'assurance maladie de récupérer auprès des établissements de santé les sommes « indûment facturées » au titre des activités pour lesquelles ils ne disposent pas d'autorisation.
La définition des modalités de ces actions de récupération est renvoyée à un décret en Conseil d'État. Selon les informations transmises à votre rapporteure par la DGOS, l'identification des manquements devrait reposer sur les données issues du PMSI et les indus être notifiés par le directeur général de l'ARS concernée.
L'exposé sommaire de l'amendement précise le périmètre visé : il s'agit essentiellement des actes de chirurgie cancérologique ; le critère visé pour l'obtention de l'autorisation est principalement celui de la satisfaction aux seuils d'activité. Lors des débats en séance publique, la ministre de la santé a en outre indiqué que les interventions justifiées par l'urgence ne tomberaient pas sous le coup des dispositions du présent article.
Il est par ailleurs précisé que les patients seront cependant remboursés , que la procédure de récupération des indus soit ou non enclenchée par l'assurance maladie.
II - La position de la commission
Votre commission ne peut que souscrire aux objectifs visés par le présent article : la garantie de la sécurité et de la qualité des soins dans l'ensemble des services hospitaliers constitue en effet une impérieuse nécessité. Dans cette perspective, le mécanisme proposé par cet article pourra constituer un instrument supplémentaire à la main des autorités sanitaires pour inciter les établissements au respect des seuils d'activité fixés par voie réglementaire.
• Le contexte ayant justifié l'adoption de cet article n'est cependant pas sans poser question. On comprend en effet mal que des établissements puissent continuer de pratiquer des activités de soins sans respecter les seuils de sécurité prévus par les textes législatifs et réglementaires ; et, si leur application ne peut être garantie par des opérations de contrôle, il est permis de douter de ce que la mesure ici proposée puisse être plus efficacement mise en oeuvre.
Interrogée sur ce point, la DGOS a indiqué à votre rapporteure que « le contrôle du codage des prestations réalisées dans le cadre des séjours n'intervient aujourd'hui que de façon ponctuelle lors d'une inspection. Les suspensions ou retraits d'autorisations à ce titre sont donc peu fréquents. La mesure proposée vise à rendre plus systématique la vérification du lien unissant l'autorisation et le type de prestations délivrées par un établissement ».
Compte tenu des éléments apportés par le rapporteur général de l'Assemblée nationale et par la ministre lors de l'examen du texte en séance publique, c'est en définitive plus largement sur la bonne conduite des contrôles et sur la régulation du régime des autorisations qu'il conviendrait aujourd'hui de se pencher.
|
Les procédures de contrôle applicables
Quatre procédures peuvent, en l'état actuel du droit, être appliquées : - Les visites de conformité, qui permettent de vérifier sur place que l'ensemble des conditions d'implantation et conditions techniques de fonctionnement sont remplies par l'établissement demandeur ; - Les contrôles d'inspection que l'ARS peut effectuer à tout moment (contrôles inopinés ou programmés) dans le champ de la sécurité sanitaire, du fonctionnement des établissements de santé ou bien des actes médicaux et des pratiques des professionnels (en partenariat avec l'assurance maladie) ; - En cas de non-respect des conditions d'implantation, des conditions techniques de fonctionnement ou de situation présentant un danger pour les patients ou le personnel, une procédure de suspension/retrait d'autorisation peut être mise en oeuvre (article L. 6122-13 du code de la santé publique) ; - Des dispositions pénales sont prévues en cas pratique d'une activité sans autorisation dans un établissement de santé privé (article L. 6125-1 du code de la santé publique), avec une sanction possible de 150 000 euros d'amende. Source : Informations transmises par la DGOS |
De ce point de vue, les modifications apportées par l'ordonnance n° 2018-4 du 3 janvier 2018 220 ( * ) au régime des visites de conformité réalisées dans les hôpitaux par les ARS, prévu par l'article D. 6122-38 du code de la santé publique, permettent de douter de la réelle volonté du Gouvernement de s'assurer du strict respect de ces règles par les établissements de santé. Ces visites devaient jusqu'alors être obligatoirement réalisées dans les six mois suivants la délivrance d'une autorisation d'activité ou d'équipement, afin de vérifier notamment la conformité des activités de l'établissement aux engagements pris dans le cadre de la demande d'autorisation ; elles sont désormais facultatives.
Interrogée sur ce point, la DGOS a indiqué que cette mesure vise à renforcer la pertinence et l'efficacité des visites de conformité, ainsi que l'optimisation des moyens des ARS, en permettant à ces dernières de cibler les situations et les activités en fonction de l'appréciation qu'elles portent sur le contexte de délivrance ou de renouvellement d'une autorisation.
• Votre rapporteure relève par ailleurs que les auditions conduites ont fait émerger la question de l'adéquation de la définition des seuils fixés par voie réglementaire avec les conditions réelle de l'activité des établissements de santé . La définition des seuils au niveau de l'établissement ne rendrait pas compte, en particulier, de la réalité de l'activité pratiquée de manière individuelle par chacun des professionnels de santé y exerçant.
L'ensemble de ces questions devra, en tout état de cause, être pris en compte dans le cadre de la réforme des autorisations actuellement en cours 221 ( * ) .
• Sous réserve de ces observations, la commission vous demande d'adopter cet article sans modification.
Article 29 septies
(nouveau)
(art. L. 162-31-1 du code de la santé
publique)
Inscription de l'éducation thérapeutique
dans le
champ des expérimentations
Objet : Cet article, inséré par l'Assemblée nationale, vise à étendre le champ des expérimentations pour l'innovation au sein du système de santé aux initiatives en matière d'éducation thérapeutique.
I - Le dispositif proposé
Cet article est issu de deux amendements identiques présentés par le rapporteur général et des députés membres du groupe La République en Marche, adoptés avec l'avis favorable du Gouvernement.
Il complète le champ des expérimentations pour l'innovation au sein du système de santé, à l'article L. 162-31-1 du code de la sécurité sociale issu de l'article 51 de la loi de financement pour 2018, afin de prévoir que celles-ci peuvent avoir pour objectif de « développer la compréhension et la participation active des patients à leur parcours de soins, tant à titre préventif que curatif, notamment via l'éducation thérapeutique. »
Pour les auteurs de l'amendement, il s'agit par exemple d'innover en matière de vulgarisation de notre système de soins et de développer des initiatives d'éducation thérapeutique tant pour la prévention que pour l'appréhension du soin.
II - La position de la commission
L'intention des auteurs de l'amendement est légitime : renforcer la place du patient au coeur du système de soins, comme acteur de son parcours de santé, est un enjeu essentiel.
Pour autant, cet objectif transverse est déjà pris en compte dans la rédaction issue de la précédente loi de financement : optimiser le parcours de santé et la qualité des prises en charge ne peut se faire, en effet, sans associer étroitement le patient.
C'est la raison pour laquelle votre commission a adopté un amendement de suppression de cet article (amendement n° 73).
La commission vous demande de supprimer cet article.
Article 29 octies
(nouveau)
(art. 24 de la loi n° 68-690 du 31 juillet
1968
portant diverses dispositions d'ordre économique et financier,
art. 116 et 116-2 [nouveau] de la loi n° 86-33 du
9 janvier 1986
portant dispositions statutaires relatives à la
fonction publique hospitalière)
Financement par l'assurance maladie
de l'école
des hautes études en santé publique et du
centre national
de gestion des praticiens hospitaliers et des
personnels
de direction de la fonction publique hospitalière
Objet : Cet article, inséré par l'Assemblée nationale, supprime le principe d'une contribution directe des établissements de santé, sociaux et médico-sociaux au financement de l'école des hautes études en santé publique et du centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière, et clarifie le mode de financement de ces deux opérateurs.
I - Le dispositif proposé
Le présent article, inséré à l'Assemblée nationale par amendement du Gouvernement, vise à simplifier le mode de financement de deux opérateurs, l'école des hautes études en santé publique (Ehesp) et le centre national de gestion (CNG) des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière, par :
- l'abrogation de l'article 24 de la loi n° 68-690 du 31 juillet 1968 portant diverses dispositions d'ordre économique et financier qui astreint les établissements publics de santé, sociaux et médico-sociaux à verser à l'Ehesp une participation proportionnelle au nombre de leurs lits afin de compenser la charge financière des stages professionnels effectués par les étudiants de cette école ;
- la suppression de la disposition de l'article 116 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière posant le principe d'une contribution des établissements publics de santé, sociaux et médico-sociaux au CNG ;
- la clarification des ressources de ces deux opérateurs qui seront exclusivement constituées de subventions, d'avances, de fonds de concours, d'une dotation de l'État et d'une dotation des régimes obligatoires d'assurance maladie.
Pour chaque opérateur, la contribution de l'assurance maladie comprend deux parts :
- pour l'Ehesp, une partie correspond au financement des traitements et indemnités versés par l'école aux établissements accueillant des étudiants en stage de formation professionnelle, et l'autre est versée au titre de la contribution de l'assurance maladie au fonctionnement de l'établissement dont le montant est fixé chaque année par arrêté des ministres chargés de la santé et de la sécurité sociale ;
- pour le CNG, une partie correspond à la contribution de l'assurance maladie fonctionnement du centre et l'autre est versée au titre du financement des contrats d'engagement de service public 222 ( * ) .
À l'appui de la suppression de la contribution directe des établissements publics de santé, sociaux et médico-sociaux à ces deux opérateurs, le Gouvernement a évoqué en séance publique à l'Assemblée nationale un « régime de contribution [...] à la fois daté, inéquitable et source de lourdeurs administratives pour les établissements comme pour les opérateurs concernés. »
II - La position de la commission
La clarification du financement de ces deux opérateurs intervient dans un contexte d' extinction des financements croisés entre État et assurance maladie pour plusieurs organismes de santé publique. Les parts de financement par l'État du CNG et de l'Ehesp ont ainsi déjà été intégralement transférées à l'assurance maladie par les lois de financement de la sécurité sociale respectivement pour 2015 et 2018. En pratique, ces deux organismes ne bénéficient donc plus de dotations de l'État.
La disparition du versement par les établissements de santé d'une contribution à l'Ehesp et au CNG ne signifie pas pour autant la disparition de tout lien organique et fonctionnel. Les établissements de santé continuent en effet d'être représentés au sein des conseils d'administration de ces organismes. À l'heure actuelle, le conseil d'administration de l'Ehesp 223 ( * ) comprend ainsi deux représentants de la fédération hospitalière de France et le conseil d'administration du centre national de gestion comprend six représentants des établissements de santé.
La commission vous demande d'adopter cet article sans modification.
Article
30
(art. L. 213-1, L. 642-4-2 [nouveau] et
L. 644-2 du code de la sécurité
sociale)
Simplification de l'exercice libéral à titre
accessoire pour les médecins remplaçants (régime
simplifié des professions médicales)
Objet : Cet article crée un régime simplifié de déclaration et de paiement des cotisations sociales pour les médecins salariés ou les étudiants « non thésés » effectuant, à titre accessoire et sous certaines conditions, une activité de remplacement en libéral.
I - Le dispositif proposé
La mesure proposée s'inscrit dans le cadre des objectifs du plan d'accès aux soins présenté le 13 octobre 2017.
Elle vise à simplifier l'exercice mixte des médecins salariés ou étudiants en médecine souhaitant assurer des remplacements en libéral, en vue de renforcer l'attractivité de ce mode d'exercice.
• Le II crée, à cet effet, un nouvel article L. 642-4-2 au sein du code de la sécurité sociale, permettant aux médecins ou étudiants en médecine habilités à faire des remplacements 224 ( * ) d'opter pour un régime simplifié de déclaration et de paiement des cotisations sociales dues au titre d'une activité de remplacement , sous réserve que la rémunération issue de cette activité soit inférieure à un seuil fixé par décret. Le Gouvernement envisage de fixer ce plafond de revenus à 19 000 euros par an, avant application des abattements de 34 % prévus par l'article 102 ter du code général des impôts, ce qui correspond, d'après l'étude d'impact, à sept à huit semaines de consultations au tarif opposable 225 ( * ) .
Cette évolution vise à remédier au caractère dissuasif du régime actuel pour les médecins salariés souhaitant effectuer une activité libérale à titre accessoire ou les étudiants de troisième cycle « non thésés » effectuant des remplacements, aujourd'hui tenus de s'affilier au régime des praticiens et auxiliaires médicaux conventionnés (PAMC) dont relèvent les professionnels libéraux.
Cette situation implique des démarches administratives, fiscales et sociales jugées disproportionnées pour une activité secondaire : s'affilier en tant que profession libérale auprès des Urssaf et de la caisse de retraite des médecins (CARMF), entreprendre les démarches de conventionnement avec l'assurance maladie.
Elle implique par ailleurs la tenue d'une comptabilité des produits et charges, l'appel de cotisations provisionnelles sur la base du dernier revenu déclaré et la régularisation l'année suivante induisant un décalage entre la perception des revenus et le paiement des cotisations .
Le nombre de médecins potentiellement concernés serait d'environ 12 000 (sur la base du nombre de médecins remplaçants recensés par l'ordre national des médecins) et près de 10 000 étudiants de troisième cycle effectuant des remplacements.
Le régime PAMC pourra continuer à s'appliquer pour les médecins qui le souhaitent. Pour les autres, le régime simplifié permettra le calcul des cotisations ou contributions sociales mensuellement ou par trimestre, par application d'un taux global fixé par décret après application des abattements prévus. Ce taux global correspondra à la somme des taux actuellement appliqués dans le régime des PAMC, nets des prises en charge de l'assurance maladie, pour une rémunération équivalente, soit inférieure à 12 500 euros après abattements.
Par ailleurs, le mode de gestion sera simplifié pour faciliter les démarches des professionnels :
- l'entrée dans le dispositif et la réalisation des déclarations nécessaires (comme l'affiliation auprès de l'Urssaf ou de la caisse autonome de retraite des médecins de France) seront assurées par les caisses primaires d'assurance maladie ;
- un téléservice sera mis en place par les Urssaf pour faciliter la déclaration des rémunérations et le paiement des cotisations afférentes par les médecins ou étudiants concernés.
• Les I et III prévoient des coordinations.
• Le IV fixe l'entrée en vigueur du régime simplifié au 1 er janvier 2020 . Ce délai se justifie notamment par les développements informatiques nécessaires pour mettre en place le téléservice.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté un amendement de son rapporteur général visant à préciser que le régime simplifié s'applique aux seuls médecins ou étudiants éligibles au régime des praticiens et auxiliaires médicaux conventionnés (PAMC), à savoir notamment les médecins exerçant dans le cadre de la convention médicale.
III - La position de la commission
Votre commission partage les objectifs de cette mesure de simplification , qui s'inscrit dans la continuité de l'article 25 de la loi de financement pour 2018 226 ( * ) et répond aux enjeux du renforcement de l'offre médicale dans les territoires.
Ainsi, le développement de l'exercice mixte (libéral/salarié) , par l'allègement des charges pesant sur l'activité libérale des médecins salariés, avait été préconisé par nos collègues Jean-Noël Cardoux et Yves Daudigny dans un rapport sur l'accès aux soins dans les territoires sous-dotés 227 ( * ) .
Le régime actuel, qui impose les mêmes formalités qu'aux médecins s'installant en libéral, s'avère en effet désincitatif en deçà d'un certain volume d'activité. Or, l'exercice libéral en tant que remplaçant, à titre accessoire, répond à des aspirations de jeunes médecins salariés de diversifier leur activité et permet aux étudiants de se familiariser avec ce mode d'activité avant d'envisager, le cas échéant, une installation.
La commission vous demande d'adopter cet article sans modification.
Article
31
(art. L. 4041-2, L. 4041-3 et L. 4042-1 du code de la
santé publique ;
art. L. 162-1-7 du code de la
sécurité sociale)
Étendre l'objet des
Sociétés interprofessionnelles
de soins ambulatoires (SISA)
aux pratiques avancées
Objet : Cet article vise à permettre aux maisons de santé pluri-professionnelles (MSP) constituées en sociétés interprofessionnelles de soins ambulatoires (SISA) de salarier des auxiliaires médicaux en pratique avancée, afin d'accompagner le développement de ces modes d'exercice.
I - Le dispositif proposé
• En application des articles L. 4041-1 et L. 4041-2 du code de la santé publique 228 ( * ) , des professionnels médicaux, auxiliaires médicaux et pharmaciens peuvent constituer entre eux une société interprofessionnelle de soins ambulatoires (SISA) ayant pour objet :
1° la mise en commun de moyens pour faciliter l'exercice de l'activité professionnelle de chacun de ses associés ;
2° l'exercice en commun d'activités de coordination thérapeutique, d'éducation thérapeutique du patient ou de coopération entre professionnels de santé.
Les maisons de santé doivent être constituées sous ce statut pour conventionner avec l'assurance maladie et recevoir les rémunérations prévues par l'accord interprofessionnel du 20 avril 2017. C'est le cas d'environ 600 maisons de santé pluriprifessionnelles (MSP) sur les 1 100 déclarées en fonctionnement.
Le 1° du I complète ces dispositions pour prévoir, sous réserve que les statuts le prévoient, que la SISA peut avoir pour objet l'exercice de la pratique avancée par des auxiliaires médicaux ; cela vise à rendre possible, pour les maisons de santé pluri-professionnelle ayant opté pour ce statut, de salarier des auxiliaires médicaux en pratique avancée , ce que ne permet pas à l'heure actuelle l'objet circonscrit de cette société et le cadre d'exercice exclusivement libéral des professionnels de santé exerçant en maison de santé (à la différence des centres de santé au sein desquels les professionnels de santé sont exclusivement salariés).
Le salariat vise à permettre aux auxiliaires médicaux en pratique avancée -en l'occurrence des infirmiers puisque cette pratique a été encadrée à ce jour pour cette seule profession- d'intervenir en appui de l'ensemble de l'équipe soignante de la maison de santé, sous un statut jugé attractif pour de jeunes professionnels.
|
L'exercice en pratique avancée : une possibilité désormais encadrée pour les infirmiers La pratique avancée a été introduite par la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé (article 119) à l'article L. 4301-1 du code de la santé publique : - elle est ouverte aux infirmiers, masseurs-kinésithérapeutes, pédicures-podologues, ergothérapeutes, psychomotriciens, orthoptistes, orthophonistes, manipulateurs radio, techniciens de laboratoire médical, audioprothésistes, opticiens-lunetiers, prothésistes, orthésistes ou diététiciens, sous réserve qu'ils justifient d'une durée d'exercice minimale de leur profession et d'un diplôme de formation en pratique avancée délivré par une université habilitée ; - elle s'exerce soit au sein d'une équipe de soins primaires coordonnée par le médecin traitant, soit au sein d'une équipe de soins en établissements de santé ou médico-sociaux coordonnée par un médecin, soit en assistance d'un médecin spécialiste en pratique ambulatoire, dans un cadre défini, pour chaque profession d'auxiliaire médical concernée, par décret en Conseil d'État , précisant les domaines d'intervention et les conditions et règles de l'exercice en pratique avancée. Pour la profession d' infirmier , ce cadre a été posé par deux décrets du 18 juillet 2018 229 ( * ) , qui ont défini trois domaines d'intervention (pathologies chroniques stabilisées ; oncologie et hémato-oncologie ; maladie rénale chronique, dialyse et transplantation rénale) et institué le diplôme d'État d'infirmier en pratique avancée, reconnu au niveau Master. L'ouverture d'un nouveau domaine d'intervention en psychiatrie et santé mentale est envisagée. Pour l'instant, la déclinaison à d'autres professions d'auxiliaire médical n'est pas engagée. |
• Les 2° et 3° du I modifient, par coordination , les articles précisant les modalités applicables aux SISA, pour prévoir :
- que celles dont l'objet sera étendu à la pratique avancée devront s'inscrire auprès de l'ordre de l'auxiliaire médical salarié ;
- que les rémunérations afférentes aux activités exercées dans le cadre de la pratique avancée constituent, comme c'est le cas des activités réalisées en commun par ses associés, une recette de la société perçue par celle-ci. Tel ne sera pas le cas, toutefois, des revenus tirés de l'activité exercée à titre personnel par des auxiliaires en pratique avancée, dans le cadre d'une activité libérale ; le cumul d'une activité salariée et libérale par un même auxiliaire médical sera possible sous réserve d'identifier les activités concernées.
• Le II complète enfin, par coordination, l'article L. 162-1-7 du code de la sécurité sociale qui conditionne la prise en charge par l'assurance maladie des actes ou prestations réalisés par un professionnel de santé à leur inscription sur une liste, afin de mentionner que ce professionnel peut avoir un exercice salarié en maison de santé. Cela permettra à la maison de santé de facturer des soins à l'assurance maladie.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté un amendement présenté par le rapporteur général et des députés du groupe La République en Marche afin de prévoir la remise d'un rapport au Parlement sur le déploiement des pratiques avancées sur le territoire et leur impact en termes d'accès aux soins.
III - La position de la commission
Les maisons de santé pluri-professionnelles offrent un cadre propice au déploiement des pratiques avancées, visant à permettre une prise en charge coordonnée des patients et à libérer du temps médical.
Votre commission est donc favorable à une mesure susceptible d'accompagner la montée en charge de ces pratiques .
Elle a adopté un amendement visant à supprimer la demande de rapport sur le déploiement des pratiques avancées , dont le champ très large dépasse celui du présent article et n'a pas de lien direct avec le champ du projet de loi de financement de la sécurité sociale, ce qui risquerait de faire tomber cette disposition sous le coup de la jurisprudence du Conseil constitutionnel (amendement n° 74).
La commission vous demande d'adopter cet article ainsi modifié.
Article
32
(art. L. 161-38, L. 162-2-3 [nouveau], L. 162-5,
L. 162-5-15,
L. 162-5-16, L. 162-5-18 [nouveau] et
L. 162-16-1 du code de la sécurité sociale)
Renforcer
l'usage du numérique et le partage d'information
pour
améliorer la qualité de la prise en charge
Objet : Cet article substitue, d'une part, une procédure de certification volontaire à l'obligation de certification des logiciels d'aide à la prescription ou à la dispensation, et renforce, d'autre part, la transmission d'informations entre l'assurance maladie et les professionnels de santé.
I - Le dispositif proposé
A. L'évolution de la procédure de certification des logiciels d'aide à la prescription et à la dispensation
• Aux termes de l' article L. 161-38 du code de la sécurité sociale, la Haute Autorité de santé (HAS) est chargée d'établir la procédure de certification des logiciels d'aide à la prescription médicale ou à la dispensation de médicaments.
La loi dite « Bertrand » du 29 décembre 2011 230 ( * ) a rendu cette certification obligatoire pour les logiciels présentant au moins l'une de ces fonctionnalités, au plus tard le 1 er janvier 2015 231 ( * ) .
La loi de modernisation de notre système de santé de janvier 2016 a quant à elle étendu l'obligation de certification aux logiciels d'aide à la dispensation utilisés par les pharmacies à usage intérieur, au plus tard le 1 er janvier 2018 232 ( * ) . Enfin, la loi de financement de la sécurité sociale pour 2018 a prévu de rendre obligatoire, à compter de 2021, la certification des logiciels d'aide à la prescription de dispositifs médicaux et de prestations associées.
Toutefois, dans un arrêt du 7 décembre 2017 , la Cour de justice de l'Union européenne (CJUE) 233 ( * ) a considéré que les logiciels d'aide à la prescription constituaient sous certaines conditions 234 ( * ) des dispositifs médicaux au sens du droit européen, et que, dès lors, l'obligation générale de certification prévue en France, au-delà du marquage CE requis par la directive du 14 juin 1993 relative aux dispositifs médicaux, constituait une entrave à la libre circulation de ces produits sur le territoire européen.
À la suite de cet arrêt, le Conseil d'État 235 ( * ) a partiellement annulé les dispositions du décret de novembre 2014 fixant les modalités de l'obligation de certification des logiciels d'aide à la prescription, pour les seules fonctionnalités permettant l'exploitation de données propres à un patient ainsi que pour les modules qui en sont des accessoires.
• Tirant les conséquences de ces décisions, le b du 1° supprime l'obligation générale de certification des logiciels proposant une aide à l'édition des prescriptions médicales, une aide à la dispensation de médicaments ou une aide à la prescription de dispositifs médicaux.
Si le recours ne concernait que les logiciels d'aide à la prescription, des logiciels d'aide à la dispensation peuvent en effet comporter des caractéristiques proches.
Le projet de loi maintient toutefois la possibilité d'une certification de ces logiciels, à la demande de leurs éditeurs , renvoyant à un décret en Conseil d'État la définition des fonctionnalités que doivent fournir les logiciels en vue de leur certification.
• Le c du 1° prévoit par ailleurs une obligation pour les éditeurs sollicitant la certification de leurs logiciels à les rendre conformes aux fonctionnalités ainsi requises.
Cette obligation est sanctionnée, en cas de non-respect ou de retard de mise à jour, par l'application d'une pénalité financière plafonnée à 10 % du chiffre d'affaires hors taxes réalisé en France, dont le produit est affecté à la Cnam. En cas de manquements répétés, la certification pourra être retirée.
• Parallèlement, deux dispositions visent à inciter les médecins ( b du 3°) et pharmaciens (7°) à recourir à des logiciels certifiés d'aide à la prescription ou à la dispensation, en invitant les partenaires conventionnels à prendre en compte l'utilisation de tels logiciels dans les critères de la rémunération pour objectif de santé publique (ROSP).
Cette disposition se substitue à la possibilité déjà prévue de déterminer, par voie conventionnelle, une aide à l'utilisation ou à l'acquisition d'un logiciel d'aide à la prescription certifié ( a du 3° ).
La quasi-totalité des pharmacies sont aujourd'hui équipées d'un logiciel d'aide à la dispensation. Par ailleurs, 78 % des médecins libéraux ont un logiciel d'aide à la prescription certifié ; ce n'est le cas que de 51 % des médecins hospitaliers.
• Enfin, une autre disposition ( a du 1° ) prévoit, que les logiciels d'aide à la prescription doivent indiquer l'appartenance du médicament au registre des médicaments hybrides , par coordination avec les dispositions de l'article 43 du projet de loi instituant cette catégorie.
B. Le renforcement du partage d'informations entre l'assurance maladie et les professionnels de santé pour améliorer le suivi du parcours de soins
• Le 2° introduit au sein du code de la sécurité sociale un nouvel article L. 162-2-3 prévoyant que l'assurance maladie peut transmettre aux médecins et pharmaciens certaines données personnelles concernant les patients dont ces professionnels assurent le suivi.
Les patients auraient la possibilité de s'opposer à la transmission des données les concernant, en application des dispositions de la loi « informatique et libertés ».
Les informations transmises doivent avoir un lien direct avec la mise en oeuvre des actions de prévention, d'éducation et d'information de l'assurance maladie relevant des programmes de santé publique (3° de l'article L. 221-1) ou les actions du service du contrôle médical. Il pourra s'agir de données liées au remboursement par l'assurance maladie ou de données administratives ou à caractère médical (comme la date d'éligibilité d'un patient à une mesure de prévention ou de dépistage du cancer, la possibilité d'inclusion dans un programme d'accompagnement, ou encore pour informer le médecin de la proportion de patients atteints de telle pathologie n'ayant pas un traitement conforme aux recommandations).
• Le 4° et 5° visent par ailleurs à garantir une bonne identification des prescripteurs par l'assurance maladie.
À cette fin, les professionnels de santé libéraux exerçant dans des établissements de santé privés, et non seulement publics, devront inscrire leur numéro personnel (numéro RPPS 236 ( * ) ) et le numéro de la structure au sein de laquelle l'acte ou la prescription est réalisé, sur les documents transmis à l'assurance maladie en vue de leur remboursement (4°).
D'après les indications transmises à votre rapporteur, ces informations ne sont pas présentes sur l'ordonnance dans encore un grand nombre de cas (au moins 4 sur 10).
À défaut, et comme c'est déjà le cas pour les professionnels exerçant dans les établissements publics, une procédure de demande d'indus, dont les modalités sont précisées (5°), peut être déclenchée.
• Le 6° introduit enfin un nouvel article L. 162-5-18 au sein du code de la sécurité sociale imposant au pharmacien exécutant l'ordonnance l' obligation de reporter l'identification du prescripteur et du lieu de prescription sur les documents transmis à l'assurance maladie. Le non-respect de cette obligation ou la transmission d'éléments erronés peuvent donner lieu à une procédure de recouvrement de l'indu.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sous réserve de modifications rédactionnelles .
III - La position de la commission
Prenant acte des décisions juridiques qui conduisent à supprimer le caractère obligatoire de la certification des logiciels d'aide à la prescription ou à la dispensation, votre commission souligne l'intérêt d'inciter l'équipement des professionnels en équipements répondant aux exigences de qualité et règles de bonne pratique définies par la Haute Autorité de santé.
La commission a adopté un amendement afin de lever toute ambigüité dans l'obligation reposant sur les pharmaciens de reporter le numéro RPPS quand il ne figure pas sur l'ordonnance, dans la mesure où ils n'ont pas les moyens de connaître ce numéro pour certains praticiens comme les internes (amendement n° 75).
La commission vous demande d'adopter cet article ainsi modifié.
Article 32 bis
(nouveau)
(art. L. 161-35 et L. 323-3 du code de la
sécurité sociale)
Prescription
dématérialisée des arrêts de travail
et
simplification des conditions d'accès au temps partiel
thérapeutique
Objet : Cet article, inséré par l'Assemblée nationale, vise à instituer une obligation de prescription dématérialisée des arrêts de travail et à simplifier les conditions d'accès au temps partiel thérapeutique.
I - Le dispositif proposé
• Le présent article, inséré à l'Assemblée nationale par amendement du Gouvernement, modifie l'article L. 161-35 du code de la sécurité sociale afin de compléter les obligations de transmission électronique applicables aux professionnels de santé : outre les documents nécessaires à la prise en charge des soins, produits ou prestations remboursables par l'assurance maladie, les professionnels de santé devront prescrire les arrêts de travail de manière dématérialisée , par le biais d'un service mis à leur disposition par les organismes d'assurance maladie.
Le II de l'article 32 bis prévoit une mise en oeuvre progressive de cette obligation dans un cadre conventionnel . Le calendrier d'entrée en vigueur de cette obligation doit être fixé par des conventions entre l'assurance maladie et les prescripteurs 237 ( * ) , la transmission dématérialisée des arrêts maladie devant être effective au plus tard le 31 décembre 2021 . Dans l'hypothèse où ces conventions n'aurait pas fixé un tel calendrier avant le 30 juin 2019, il reviendra aux ministres chargés de la santé et de la sécurité sociale d'y procéder dans un délai de deux mois.
Le III de l'article 32 bis prévoit que les ministres chargés de la santé et de la sécurité sociale arrêteront les dates, qui ne peuvent être postérieures au 31 décembre 2021, auxquelles les organismes d'assurance maladie des régimes autres que le régime général et le régime agricole devront mettre à disposition des prescripteurs le service leur permettant de prescrire les arrêts de travail de manière dématérialisée.
À ce stade, il n'est pas prévu que les prescriptions hospitalières d'arrêt de travail soient concernées par cette obligation de transmission électronique.
• L'article 32 bis procède, en outre, à une réécriture de l'article L. 323-3 du code de la sécurité sociale afin de simplifier les conditions d'accès au temps partiel thérapeutique . Dans le souci de favoriser le maintien en activité des assurés malades, il supprime ainsi l'obligation d'arrêt de travail indemnisé à temps complet préalablement à tout temps partiel thérapeutique . Il renvoie, par ailleurs, à un décret en Conseil d'État le soin de clarifier les règles de calcul et la durée de versement de l'indemnité journalière censée compléter la rémunération de l'assuré en temps partiel thérapeutique.
II - La position de la commission
Les mesures prévues par l'article 32 bis s'inscrivent dans le cadre de la mission confiée par le Premier ministre à MM. Jean-Luc Bérard, Stéphane Seiller et Stéphane Oustric sur la prise en charge des arrêts maladie dans un contexte de hausse des indemnités journalières , dont les conclusions finales doivent être transmises en décembre prochain. Parmi les dix propositions envisagées par les rapporteurs à l'occasion de leur bilan d'étape d'octobre 2018, le Gouvernement a fait le choix d'en retenir deux pour les insérer dans le projet de loi de financement de la sécurité sociale pour 2019.
Depuis 2014, le nombre d'arrêts maladie augmente à un rythme moyen supérieur à 4 % 238 ( * ) et les dépenses correspondantes ont atteint 10,3 milliards d'euros en 2017 . Cette progression semble s'accélérer en 2018 puisque, selon des données de la caisse nationale de l'assurance maladie, le volume des indemnités journalières a augmenté de 4,9 % sur la période de janvier à septembre 2018.
À l'heure actuelle, le taux de dématérialisation des arrêts de travail s'établit à 40 %, contre près de 80 % pour les feuilles de soins . Votre commission partage l'objectif d'un traitement simplifié et accéléré des arrêts de travail dans l'intérêt tant des assurés que des prescripteurs dont la charge de travail doit être allégée par les solutions techniques qui devront être trouvées par les organismes d'assurance maladie. Elle attire néanmoins l'attention du Gouvernement sur la nécessité de tenir compte des spécificités de l'exercice professionnel de certains médecins qui ne pourront, lors de la consultation, avoir directement accès à un poste informatique, en particulier en cas de soins à domicile ou dans le cadre du dispositif de la permanence des soins .
Par ailleurs, il convient de rappeler que, si les arrêts de travail de moins de sept jours ont représenté 44 % du nombre total d'arrêts de travail en 2017, ils n'ont constitué que 4 % de la dépense d'indemnisation totale. En revanche, les arrêts de plus de six mois, soit 7 % du nombre total d'arrêts, ont représenté 44 % de la dépense.
Par conséquent, faciliter une réinsertion progressive dans une activité professionnelle des assurés s'impose pour prévenir un éloignement durable des intéressés de l'emploi. Les dispositions prévues en ce sens par l'article 32 bis vont dans la bonne direction, mais l'effectivité de la mesure requiert, de l'avis des professionnels de santé, une coordination renforcée et pluridisciplinaire entre le médecin traitant, le médecin conseil, le médecin du travail et l'employeur, afin d'identifier les conditions d'une prise en charge compatible avec la poursuite de l'activité.
Depuis la loi de financement de la sécurité sociale pour 2012, l'exigence d'un arrêt de travail à temps complet précédant immédiatement le temps partiel thérapeutique n'est déjà plus opposable au patient atteint d'une affection de longue durée (ALD) ou bénéficiant de soins continus d'une durée supérieure à six mois, dès lors que l'impossibilité de poursuivre l'activité à temps complet procède de cette affection et que l'intéressé a déjà observé un arrêt à temps complet antérieurement indemnisé au titre de cette affection. La mesure proposée par le Gouvernement permet donc d'étendre cette facilité d'accès au temps partiel thérapeutique à toutes les affections, y compris celles qui ne seraient pas prises en charge à 100 % par l'assurance maladie.
Outre les deux mesures introduites par l'article 32 bis , les premières propositions envisagées par la mission précitée semblent privilégier :
- le renforcement de l'information et de la formation des prescripteurs sur les conditions de délivrance d'arrêts de travail et les droits à indemnités journalières, notamment par l'actualisation des fiches repères établies par la Cnam ;
- la transmission à chaque entreprise de l'état régulièrement actualisé de sa situation en matière d'absentéisme pour motif de maladie par rapport aux entreprises de même taille du secteur concerné ;
- l'information systématique des médecins, via Amelipro, et des praticiens hospitaliers de leur activité de prescription d'arrêts de travail ;
- le renforcement de l'efficacité des contre-visites médicales patronales, en application de l'article L. 1226-1 du code du travail.
La commission vous demande d'adopter cet article sans modification.
Article 33
(art. L. 133-4, L. 162-9, L. 165-1,
L. 165-1-4 [nouveau],
L. 165-2, L. 165-9 et L. 871-1 du
code de la sécurité sociale ;
L. 2132-2-1 et
L. 2134-1 du code de la santé publique)
Une santé sans
frais en optique, aides auditives et prothèses dentaires
Objet : Cet article rend possible au plan législatif, à la suite des négociations conduites avec les professionnels concernés, la mise en place des offres « 100 % santé » donnant lieu à une prise en charge renforcée, par l'assurance maladie obligatoire et complémentaire, des frais en optique, aides auditives et prothèses dentaires, et renforce les actions de prévention bucco-dentaire en direction des jeunes.
I - Le dispositif proposé
Cet article traduit les engagements pris par le Président de la République en termes de « reste à charge zéro » des assurés sur les frais d'optique, de prothèses dentaires et d'aides auditives et introduit, à la suite de la signature de la convention dentaire en juin dernier, une mesure visant à renforcer la prévention bucco-dentaire chez les jeunes enfants.
A. La mise en oeuvre des offres « 100% santé » (I et III)
1. Le constat préalable : un reste à charge sur les frais dentaires, d'optique et d'aide auditive source de renoncement aux soins
Le reste à charge des ménages sur les dépenses de santé après intervention des assurances maladie de base et complémentaire est, en France, l'un des plus faibles des pays de l'OCDE.
Financement des dépenses courantes de santé au sens international
Source : DREES, Comptes de la santé - édition 2018
Ce reste à charge se concentre toutefois sur certaines catégories de dépenses, en particulier les frais dentaires et ceux en matière d'optique et d'audioprothèse, induisant des phénomènes de renoncement aux soins. D'après le ministère chargé de la santé, 17 % de la population renoncerait à des soins dentaires pour des raisons financières et 10 % à des équipements d'optique ; seules 35 % des personnes souffrant d'une déficience auditive seraient, par ailleurs, appareillées.
La consommation de soins dentaires , regroupant les actes remboursés et les soins « hors nomenclature », représente en 2017 une dépense de 11,3 milliards d'euros 239 ( * ) :
- 36 % soit 4,2 milliards d'euros sont pris en charge par l' assurance maladie obligatoire ;
- 41 % soit 4,6 milliards d'euros sont pris en charge par les organismes complémentaires ;
- 23 % soit 2,5 milliards d'euros restent à la charge des assurés .
La structure de prise en charge est très différente selon les types d'actes. Trois modes de tarification coexistent :
- les soins conservateurs 240 ( * ) (51 % des actes remboursés) et les consultations (12 %) sont facturés au tarif opposable sans dépassement autorisé et pris en charge à 70 % par l'assurance maladie obligatoire sur la base des tarifs conventionnels (soit 23 euros pour une consultation par un chirurgien-dentiste ou encore 28,92 euros pour un détartrage) ;
- les soins prothétiques (11 % des actes remboursés, mais assurant une part prépondérante des revenus des chirurgiens-dentistes évaluée par la Cnam à 64 %) et d'orthodontie 241 ( * ) sont facturés le plus souvent avec dépassement ; l'assurance maladie obligatoire prend en charge 70 % du tarif de responsabilité fixé par voie conventionnelle ; les dépassements d'honoraires sur ces actes augmentent en moyenne de 1,9 % par an depuis 2009 (contre 5,1 % par an entre 2001 et 2008) ; d'après la Cnam, le reste à charge moyen sur les actes prothétiques représente 40 % de la dépense ;
- les soins de parodontologie, d'implantologie et ceux d'orthodontie débutés après 16 ans font l'objet d'honoraires libres ; ils ne sont pas remboursés par l'assurance maladie obligatoire mais peuvent être partiellement pris en charge par certains organismes complémentaires 242 ( * ) .
La consommation d' optique médicale représente, en 2017, une dépense de 6,1 milliards d'euros 243 ( * ) .
Après 20 ans, 7 adultes sur 10 portent des lunettes ou des lentilles. Après une progression dynamique (en moyenne 4,6 % par an entre 2008 et 2012), ces dépenses sont depuis 2012 stables voire en léger recul.
En 2017, la prise en charge des dépenses se répartit ainsi :
- 4 % par l' assurance maladie obligatoire ; celle-ci prend en charge, sur prescription médicale, la monture et les verres correcteurs, à hauteur de 60 % de tarifs de base relativement bas 244 ( * ) ;
- 73 % par les organismes complémentaires 245 ( * ) ; il s'agit du poste de dépenses pour lequel la contribution de ces organismes est la plus importante ; la part qu'ils prennent en charge est en augmentation : elle était de 58 % en 2008 ;
- 22 % de reste à charge des assurés ; celui-ci est en diminution puisqu'il était de 37 % en 2008, mais reste trois fois plus élevé que la moyenne du reste à charge sur les dépenses de santé.
Ces tendances s'expliquent par les « réseaux de soins » développés par des organismes complémentaires, proposant des tarifs plus modérés chez les professionnels partenaires, et l'introduction en 2015 des contrats responsables qui a conduit à plafonner les remboursements (avec une prise en charge au maximum tous les deux ans, plafonnée selon la correction dont 150 euros maximum de prise en charge des montures).
Le marché des aides auditives représente, en 2017, 1,14 milliard d'euros .
C'est un marché relativement dynamique. On compte, d'après les données des professionnels du secteur, 4 925 centres d'audioprothèse, deux fois plus qu'il y a dix ans, et 3 264 audioprothésistes ; cette profession, dont les effectifs ont été multipliés par 2,3 depuis 2000, fait l'objet d'un numerus clausus depuis 2015. Son évolution est parallèle à l'augmentation du nombre d'appareils vendus sur la période. Environ 6 millions de malentendants seraient recensés en France, soit 8 à 10 % de la population, essentiellement en raison d'une presbyacousie liée à l'âge. Plus d'un tiers seraient appareillés.
En 2017, la prise en charge des dépenses est la suivante 246 ( * ) :
- 15 % soit 167 millions d'euros par l' assurance maladie obligatoire ; les prothèses auditives inscrites sur la liste des produits et prestations (LPP) remboursables sont prises en charge, sur prescription médicale, à hauteur de 60 % d'un tarif fixé à 199,71 euros ; la prise en charge est plus importante pour les assurés de moins de 20 ans et les personnes souffrant de cécité (60 % d'un tarif allant de 900 à 1 400 euros selon la classe de l'appareil prescrit) ; elle s'étend à des accessoires et aux frais d'entretien (60 % de tarifs de base) ;
- 31 % soit 347 millions d'euros par les organismes complémentaires ;
- 55 % soit 625 millions d'euros restent à la charge des assurés ; le prix moyen d'une aide auditive étant de 1 500 euros par oreille pour un produit de moyenne gamme 247 ( * ) , ce reste à charge est d'environ 850 euros après la prise en charge combinée des assurances maladie obligatoire et complémentaire 248 ( * ) .
2. Une réforme dont les modalités de déploiement progressif ont donné lieu à des négociations avec les professionnels de chaque secteur
La direction de la sécurité sociale a engagé au cours du premier semestre 2018 des discussions avec les professionnels des secteurs de l'optique et de l'audioprothèse pour discuter des modalités de mise en oeuvre du « reste à charge zéro ». Pour les soins dentaires, ces discussions se sont inscrites dans le cadre de la négociation conventionnelle engagée par la Cnam avec les représentants des chirurgiens-dentistes 249 ( * ) .
Ces accords envisagent un déploiement progressif de la réforme, selon des modalités différentes d'un secteur à l'autre, en vue d'une mise en oeuvre généralisée au 1 er janvier 2021 .
Synthèse : ce que va changer la réforme
|
Situation actuelle |
Réforme « 100 % santé » |
||
|
Prothèses dentaires |
|||
|
AMO : 14% 70 % du tarif de base fixé par voie conventionnelle AMC : 45% RAC : 41% environ d'une dépense moyenne de 550 € pour une couronne céramique |
Convention dentaire signée le 21 juin 2018 par deux des trois syndicats : revalorisation progressive de soins conservateurs et, parallèlement, définition d'honoraires limites de facturation (plafonds tarifaires) progressifs pour une liste d'actes prothétiques. Trois paniers à terme : un panier sans reste à charge (environ 46 % des actes réalisés), un panier à tarifs maîtrisés avec plafonds tarifaires (25 %) et un panier à tarifs libres (29 %) |
||
|
1 er avril 2019 : plafonds tarifaires sur certains actes (couronnes, bridges) permettant un reste à charge maîtrisé |
1 er janvier 2020 : reste à charge zéro sur les couronnes et bridges du panier |
1 er janvier 2021 : reste à charge zéro sur les autres actes concernés (prothèses amovibles en résine) |
|
|
Optique médicale |
|||
|
AMO : 4 % 60% du tarif de base (2,84 € pour une monture, de 2,29 à 24,54 € pour les verres) AMC : 73 % RAC : 22 % d'un tarif médian de 290 € |
Protocole d'accord signé le 13 juin 2018 par deux des trois syndicats d'opticiens Deux paniers à terme : le panier sans reste à charge (fixation de prix limites de vente, relèvement des tarifs de base de remboursement par l'AMO) et le marché libre (baisse des tarifs de base de remboursement par l'AMO et du plafond de prise en charge des montures dans les contrats responsables, de 150 à 100 €) |
||
|
1 er janvier 2020 : reste à charge zéro sur des offres de lunettes (monture à 30 € avec choix d'au moins 17 modèles différents, verres durcis, amincis selon la correction et antireflets) |
|||
|
Aides auditives |
|||
|
AMO : 15 % 60 % d'un tarif fixé à 199,71€ pour une prothèse (pour assurés de plus de 20 ans) AMC : 31 % RAC : 55 % d'un coût moyen de 1 500 euros par oreille |
Protocole d'accord signé le 13 juin 2018 par l'ensemble des représentants du secteur Deux paniers à terme : le panier sans reste à charge (avec prix limite de vente-PLV) et le marché libre (avec clauses de régulation si hausse du prix médian de vente et plafonnement de la prise en charge par AMO et AMC à 1 700 € dans les contrats responsables) ; dans les deux cas, les tarifs de base du remboursement par l'AMO feront l'objet d'un relèvement progressif |
||
|
1 er janvier 2019 : baisse du reste à charge (tarif de base AMO relevé à 300€ et PLV à 1300€ par oreille) |
1 er janvier 2020 : baisse du reste à charge (tarif de base AMO relevé à 350€ et PLV à 1 100€ ; hausse des bases de remboursement par AMC) |
1 er janvier 2021 : reste à charge zéro (tarif de base AMO à 400€ et PLV à 950€) |
|
Les négociations avec les chirurgiens-dentistes
L'accord conventionnel signé le 21 juin 2018 250 ( * ) par deux syndicats représentant 60 % de la profession 251 ( * ) , l'Uncam et l'Unocam prévoit un « dispositif progressif de rééquilibrage de l'activité dentaire » (article 4), échelonné sur cinq ans à compter du 1 er avril 2019 et jusqu'au 1 er janvier 2023, qui repose sur les principes suivants :
- d'une part, la revalorisation progressive de soins courants concentrée sur des soins conservateurs (restaurations coronaires, inlay-onlays, endodontie, scellements de sillons, etc.) ;
- d'autre part, la définition d'honoraires limites de facturation (plafonds tarifaires) progressifs pour une liste d'actes prothétiques ciblés (environ les deux tiers des actes prothétiques réalisés d'après la Cnam) dont le champ a vocation à être élargi sur la durée de la convention, sans pour autant couvrir la totalité des actes « à entente directe » susceptibles d'être concernés. Trois paniers sont prévus dans ce cadre : un panier sans reste à charge après intervention de l'assurance maladie obligatoire et complémentaire (qui devrait concerner 46 % des actes aujourd'hui réalisés), un panier à tarifs maîtrisés avec plafonds tarifaires (25 % des actes réalisés) et un panier à tarifs libres (29 % des actes réalisés).
L'instauration de tels plafonds tarifaires permet de définir un panier d'actes prothétiques pour lesquels le reste à charge sera maîtrisé dès le 1 er avril 2019 . Les plafonds tarifaires baisseront au fur et à mesure des revalorisations d'actes conservateurs et chirurgicaux. Le reste à charge zéro s'appliquera en deux temps : sur les couronnes et bridges en 2020, puis sur les prothèses amovibles en résine à compter de 2021 .
|
Contenu du panier « 100% santé dentaire » - Couronnes céramique monolithique et céramo-métalliques sur dents visibles (incisives, canines, premières prémolaires), couronnes céramique monolithique zircon (incisives et canines), couronnes métalliques toute localisation. - Inlays core et couronnes transitoires. - Bridges céramo-métalliques (incisives et canines), bridges full zircon et métalliques toute localisation. - Prothèses amovibles à base résine. |
Source : Cnam
D'après la Cnam, cet accord représente un investissement financier de 1,2 milliard sur 5 ans :
- soit 717 millions d'euros à la charge de l'assurance maladie obligatoire (60 %) et 505 millions d'euros des complémentaires (40 %) ;
- soit 704 millions d'euros pour les revalorisations de soins courants, 371 millions d'euros d'amélioration des bases de remboursement (dont 51 millions pour la prise en charge de soins jusqu'alors non remboursés, comme les bilans de gencive pour les patients diabétiques) et 108 millions pour les actions de prévention.
La convention prévoit le déclenchement, à partir de 2022, d'une clause de revoyure consistant à ouvrir la négociation d'un avenant « en cas d'écart significatif de l'équilibre dans la répartition observée des actes prothétiques entre les trois paniers » pour s'accorder sur des mesures d'ajustement.
Les négociations avec les opticiens
Un protocole d'accord a été signé le 13 juin 2018 par deux des trois syndicats d'opticiens 252 ( * ) , représentant plus de 80 % de la profession.
Celui-ci prévoit la mise en place d'offres de lunettes (montures et verres correcteurs) sans reste à charge à compter du 1 er janvier 2020 .
Deux types d'offres coexisteront :
- le panier « reste à charge zéro » (classe A), basé sur la fixation de prix limites de vente par équipement, sur lesquels les tarifs de base de remboursement de la sécurité sociale 253 ( * ) seront relevés. À titre d'exemple, pour un équipement avec verres simples au tarif médian de 290 euros (dont 135 euros de monture), le prix limite de vente sera de 105 euros ;
|
Contenu du panier « 100% santé optique » - Montures aux normes européennes Prix inférieur ou égal à 30 euros Au moins 17 modèles adultes et 10 modèles enfants en deux coloris différents proposés - Verres correcteurs pour l'ensemble des troubles visuels Amincissement selon la correction Durcissement (anti-rayures) et traitement antireflets - Prise en charge tous les deux ans (sauf raisons médicales) - Dissociation possible entre les verres et montures de classe A et classe B |
- le marché libre (classe B) sur lequel, en sens inverse, le niveau de prise en charge par l'assurance maladie obligatoire sera abaissé ; le plafond de prise en charge des montures par les complémentaires santé passerait en outre de 150 à 100 euros dans le cadre des contrats responsables.
Cet accord prévoit par ailleurs :
- de valoriser, en cas de renouvellement d'une ordonnance par l'opticien 254 ( * ) , une prestation d'adaptation de la correction visuelle après examen de réfraction, prise en charge par l'assurance maladie à hauteur de 10 euros pour un équipement du panier « 100 % santé » ;
- d'ouvrir une concertation avec les acteurs de la filière sur son organisation, l'évolution des formations et les rôles des différents acteurs, ainsi que sur la mise en place d'actions de dépistage de troubles visuels.
Les négociations avec le secteur de l'audioprothèse
Un protocole d'accord a été signé le 13 juin 2018 par l'ensemble des représentants du secteur 255 ( * ) .
La réforme se mettra en place progressivement à compter du 1 er janvier 2019, en vue d'une mise en oeuvre du « 100% santé » sans reste à charge le 1 er janvier 2021 .
Deux types d'offres coexisteront : l'une sans reste à charge et l'autre à prix libres . Dans les deux cas, le tarif servant de base au remboursement de la sécurité sociale augmentera à compter du 1 er janvier 2019 et sera doublé d'ici 2021 ( cf. tableau ci-après).
Pour la première catégorie, la montée en charge du dispositif sans reste à charge sera progressive :
- plafonnement des tarifs (ou prix limite de vente) à compter du 1 er janvier 2019, parallèlement au relèvement des tarifs de base de remboursement, permettant une meilleure prise en charge des équipements par l'assurance maladie obligatoire ;
- augmentation progressive des bases de remboursement par les organismes complémentaires à partir du 1 er janvier 2020.
Évolution des tarifs de base de remboursement de la sécurité sociale et des prix limites de vente sur le panier sans reste à charge (pour un adulte de plus de 20 ans)
(en euros TTC)
|
1 er janvier 2018 |
1 er janvier 2019 |
1 er janvier 2020 |
1 er janvier 2021 |
|
|
Prix limite de vente |
/ |
1 300 |
1 100 |
950 |
|
Tarif de base sécurité sociale |
199.71 |
300 |
350 |
400 |
|
Différentiel de RAC avant intervention complémentaire* |
/ |
- 260 |
- 490 |
- 680 |
Source : protocole d'accord pour le secteur de l'audioprothèse, juin 2018.
* Le différentiel de reste à charge est calculé par rapport à 2018 avant prise en charge par l'organisme complémentaire, sur la base d'un tarif par audioprothèse de 1 500 euros (soit un reste à charge de départ de 1 380 euros).
|
Contenu du panier « 100 % santé audioprothèse » - Tous types d'appareils : contour d'oreille classique, contour à écouteur déporté, intra-auriculaire - 12 canaux de réglage pour assurer une adéquation de la correction au trouble auditif (ou dispositif de qualité équivalente) et système permettant l'amplification des sons extérieurs restitués à hauteur d'au moins 30 dB - 30 jours minimum d'essai avant achat - Au moins 3 des options suivantes : système anti-acouphène, connectivité sans fil, réducteur de bruit du vent, synchronisation binaurale, directivité microphonique adaptative, bande passante élargie = 6 000 Hz, fonction apprentissage de sonie, dispositif anti-réverbération - Prestations de suivi (au moins une fois par an) et 4 ans de garantie |
Pour la seconde catégorie (marché libre), le protocole prévoit :
- une limitation de la prise en charge par l'assurance maladie obligatoire et complémentaire dans le cadre des contrats responsables à 1 700 euros TTC ;
- des mécanismes de régulation si le prix médian de vente des équipements sur le marché libre dépasse un certain montant (en l'occurrence 1 600 euros), par l'application d'un prix limite de vente correcteur.
Pour les deux catégories, un mécanisme de régulation est par ailleurs prévu en cas de dépassement d'un certain seuil de ventes d'appareillages, ainsi qu'un nouvel examen de la nomenclature en 2020, notamment pour prendre en compte l'évolution technologique.
3. Les évolutions proposées par le projet de loi
a) La création de « classes » de produits ou prestations pouvant donner lieu à des modes de prise en charge différenciée
• Le b du 3° du I complète l'article L. 165-1 du code de la sécurité sociale qui subordonne l'admission au remboursement des dispositifs médicaux, produits et prestations associés à l'inscription sur une liste (LPP), pour prévoir que cette liste peut distinguer, au sein d'une même catégorie de produits, plusieurs classes . Ces classes de produits, dont l'une au moins a vocation à faire l'objet d'une « prise en charge renforcée » , sont définies en fonction de deux critères :
- le caractère primordial du service rendu ;
- le rapport entre ce service rendu et le tarif ou prix envisagé.
Ces critères visent à fixer la limite entre ce qui ressort de la prise en charge du besoin de santé au sens strict, et des options qui pourraient relever davantage du confort ou n'auraient pas fait l'objet d'études cliniques prouvant leur intérêt : d'après les indications transmises à votre rapporteur, c'est la raison pour laquelle le panier 100 % santé en optique n'intègre pas une option telle que le filtre lumière bleue notamment.
• Parallèlement, le 5° du I modifie l'article L. 165-2 du code de la sécurité sociale afin de prévoir la possibilité de fixer des tarifs de responsabilité différenciés selon l'appartenance à ces différentes classes .
Les « tarifs de responsabilité » des produits inscrits au remboursement correspondent à la base de leur prise en charge par l'assurance maladie. Ils sont établis par convention entre le fabricant ou distributeur et le comité économique des produits de santé (CEPS) ou, à défaut, par décision de ce comité.
Les modifications proposées emportent plusieurs conséquences :
- en premier lieu, « à la demande des ministres en charge de la santé et de la sécurité sociale » , la fixation conventionnelle des tarifs pourra tenir compte de l'appartenance des produits aux différentes classes ( a ) ;
- en second lieu, les tarifs de responsabilité pourront être minorés - par convention ou, à défaut, décision du CEPS - pour les produits appartenant aux classes autres que celles à prise en charge renforcée ( b ), voire être fixés , à titre dérogatoire, par arrêté des ministres concernés ( c ).
Cette disposition vise à permettre la différenciation des tarifs de remboursement par l'assurance maladie obligatoire prévue dans le cadre du protocole d'accord en matière d'optique .
En effet, dans le cadre du panier de soins « 100% santé » optique, les tarifs de base de la sécurité sociale seront relevés, de manière à prendre en charge environ 18 % du montant d'un équipement contre 4 % en moyenne aujourd'hui ; mais en dehors de ce panier , sur le marché libre, l'assurance maladie obligatoire ne devrait plus prendre en charge que 60 % d'un tarif de base fixé à 0,05 euros pour les verres ou la monture 256 ( * ) , soit 0,03 euros à compter du 1 er janvier 2020. D'après la direction de la sécurité sociale, l'intérêt de maintenir un remboursement de l'assurance maladie obligatoire, même à ce niveau modique, est de continuer à suivre le marché et la consommation de ces produits, dans le cadre du système national des données de santé (SNDS).
Ces dispositions entrent en vigueur le 1 er janvier 2019 ( A du III ).
b) L'obligation pour les distributeurs de proposer les offres « 100% santé » et d'évaluer la satisfaction des patients
• Le 4° du I insère au sein du code de la sécurité sociale un nouvel article L. 165-1-4 , dont les conditions d'application sont renvoyées à un décret en Conseil d'État, et qui prévoit la possibilité d' imposer aux distributeurs ou fabricants :
- de proposer et de disposer des produits appartenant aux classes à prise en charge renforcée ou offres « 100 % santé » ;
- de participer à un dispositif d'évaluation portant à la fois sur la qualité de la prise en charge et la satisfaction du patient, et la mise en oeuvre conforme des offres « 100 % santé » (sous la forme d'un questionnaire évaluant l'accueil, la présentation et l'explication du devis, le choix et la qualité de l'équipement, etc.).
Par coordination, les dispositions en matière de recouvrement de l'indu applicables, dans les conditions prévues par l'article L. 133-4 du code de la sécurité sociale, en cas d'inobservation des règles prévues par le même code sont étendues à l'activité de distribution ( 1° du I ).
En cas d'inobservation de ces obligations, le fabricant ou distributeur pourra faire l'objet d'une pénalité financière prononcée par le directeur de l'organisme d'assurance maladie compétent ; le montant de cette pénalité dépend de la gravité ou du caractère réitéré du manquement, avec deux plafonds distincts, à 5% ou 10% du chiffre d'affaires hors taxe réalisé en France, en cas, respectivement, de non disposition des offres 100 % santé, et de non-participation au dispositif d'évaluation ou de non-respect des règles fixées en matière de devis.
Un distributeur pourra toutefois décider d'échapper à ces obligations , et donc de ne pas proposer des offres « 100% santé », sous réserve d'en informer les assurés selon des modalités appropriées, définies par décret. Dans ce cas, aucun des produits distribués ne pourra toutefois être admis au remboursement .
• Parallèlement, le 6° du I adapte les règles s'appliquant aux devis normalisés fournis par les audioprothésistes et les opticiens, telles que définies à l'article L. 165-9 du code de la sécurité sociale. Il s'agit, outre des coordinations :
- de dissocier ce qui relève de la fourniture du produit d'une part et des prestations « indissociables » d'autre part ;
- de prévoir que ce devis doit comporter au moins un équipement faisant l'objet d'une offre « 100% santé » , « sous réserve qu'il en existe un qui réponde au besoin de santé » .
La non observation de ces règles pourra entraîner une pénalité financière ( cf. ci-dessus).
Ces dispositions entrent en vigueur le 1 er janvier 2019 ( A du III ).
c) L'adaptation en conséquence des contrats responsables
Le 7° du I modifie, par coordination, l'article L. 871-1 du code de la sécurité sociale portant sur les contrats de complémentaire santé responsables et solidaires : ces contrats, dont les conditions ont été renforcées par la loi de financement de la sécurité sociale pour 2014, devront proposer une prise en charge en sus des tarifs de responsabilité pour les soins dentaires prothétiques, les dispositifs d'optique médicale et les aides auditives, de manière à couvrir le reste à charge sur les offres du panier « 100 % santé ».
En application du B du III , ces dispositions s'appliqueront aux contrats souscrits ou renouvelés à compter du 1 er janvier 2020 . Les contrats individuels comme collectifs devront donc être rendus conformes à cette date pour continuer à bénéficier des avantages fiscaux et sociaux inhérents aux contrats responsables. Pour les contrats collectifs à adhésion obligatoire, prévus à l'article L. 911-7 du code de la sécurité sociale 257 ( * ) , les partenaires sociaux auront l'année 2019 pour renégocier des accords adaptés aux nouvelles spécifications des contrats ; de même les décisions unilatérales de l'employeur (DUE) mettant en place une complémentaire santé dans l'entreprise devront être adaptées dans ce délai. Un décret en Conseil d'État modifiant le cahier des charges des contrats (panier minimal de soins) devrait être publié d'ici début 2019 pour laisser le temps aux ajustements nécessaires.
Il faut rappeler qu'une procédure simplifiée peut s'appliquer en cas de mise en conformité des contrats, individuels ou collectifs, avec le cahier des charges des contrats responsables : la modification proposée par l'organisme complémentaire est réputée acceptée à défaut d'opposition du souscripteur dans un délai de trente jours.
B. L'élargissement des examens bucco-dentaires de prévention aux enfants de trois ans (II)
Le II modifie le code de la santé publique pour élargir les mesures de prévention bucco-dentaire en direction des enfants dès l'âge de trois ans , intégrant ainsi une disposition prévue par les partenaires conventionnels dans la convention dentaire signée le 21 juin 2018 258 ( * ) .
Ces dispositions visent à renforcer la portée du programme « M'T Dents » lancé par l'assurance maladie en 2007 pour les enfants à partir de six ans. Cet examen est suivi en moyenne par 34 % des enfants de 6 à 18 ans 259 ( * ) , avec un taux de recours décroissant avec l'âge.
Elles s'appuient sur des recommandations de la Haute Autorité de santé 260 ( * ) et répondent aux inégalités sociales régulièrement mises en avant en matière de recours aux soins et de santé bucco-dentaire : ainsi, 8 % des enfants de cadres et 30 % des enfants d'ouvriers ont déjà eu au moins une carie à l'âge de 6 ans 261 ( * ) .
A l'heure actuelle, les dispositions relatives à ces examens de prévention, réalisés par un chirurgien-dentiste ou un médecin qualifié en stomatologie, sont éclatées dans deux articles du code de la santé publique :
- l'article L. 2132-2-1 prévoit deux examens obligatoires et gratuits pour les enfants, dans l'année qui suit leur sixième et leur douzième anniversaires, dont la nature, les modalités et les conditions de mise en oeuvre sont déterminées par accord conventionnel ;
- l'article L. 2134-1 , introduit par la loi de financement de la sécurité sociale pour 2017 (article 75), a institué dans la loi d'autres examens de prévention sans caractère obligatoire explicite, dont trois déjà proposés par l'assurance maladie (à 9, 15 et 18 ans) et deux autres mis en place depuis le 1 er janvier 2018 pour les jeunes de 21 et 24 ans. Ces examens, comme les soins consécutifs éventuels, ne donnent pas lieu à contribution financière. Les modalités sont définies par convention ou, à défaut, par arrêté.
Les 1° et 2° du II réunissent ces dispositions en un seul article, ce qui améliore leur cohérence et leur lisibilité, tout en apportant les modifications ou précisions suivantes :
- un premier examen dans l'année qui suit le troisième anniversaire de l'enfant est ajouté aux sept autres qui conservent une périodicité triennale jusqu'aux 25 ans de l'assuré ;
- tous les examens portant sur des enfants mineurs sont rendus explicitement obligatoires alors que ce n'était le cas jusqu'alors que de ceux réalisés à 6 et 12 ans ; ceux réalisés à partir de 18 ans conservent leur caractère non obligatoire ;
- ces examens sont pris en charge à 100 % de même que les soins consécutifs éventuels 262 ( * ) ce qui demeure mal connu ;
- à défaut d'accord conventionnel , la nature, les modalités et les conditions de mise en oeuvre des examens, ainsi que les conditions de prise en charge des soins consécutifs sont définies par arrêté . L'accord précité a défini le contenu de l'examen et l'a valorisé à 30 euros, hors radiographies éventuelles, facturées à tarifs opposables et en dispense d'avance de frais.
Le coût de la création d'un examen pour les enfants de trois ans a été évalué par l'assurance maladie à 7,7 millions d'euros en 2019 . Cet examen devrait être proposé à compter de l'entrée en vigueur de la convention dentaire, à savoir le 1 er avril 2019 .
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article assorti de modifications rédactionnelles.
III - La position de la commission
La réforme engagée répond à un objectif essentiel : permettre l'accès à des soins coûteux, sans entrave financière , afin de mettre fin à des comportements de renoncement aux soins susceptibles de se répercuter sur l'état général de santé des patients.
Votre rapporteur a souligné les inégalités sociales constatées en matière de soins dentaires, notamment chez les jeunes enfants. De nombreuses études ont mis en avant, en outre, l'impact des troubles auditifs sur la vie sociale et la qualité de vie des personnes âgées, mais aussi sur le risque de développer des troubles cognitifs ou de démence.
À cet égard, il faut se réjouir d'une initiative des pouvoirs publics de reprendre la main sur une politique de modération des restes à charge que le précédent Gouvernement avait décidé de laisser à la main des organismes complémentaires en accompagnant le développement des réseaux de soins 263 ( * ) qui peuvent induire, à cotisation égale, des remboursements différenciés selon que l'assuré consulte un professionnel partenaire ou non du réseau.
Cette réforme appelle toutefois plusieurs observations.
Tout d'abord, elle laisse partiellement de côté les 5 % de nos concitoyens, parmi les publics les plus fragiles, qui ne disposent pas d'une couverture complémentaire puisque le « 100 % santé » repose sur un effort conjugué de l'assurance maladie de base et des organismes complémentaires. Ceux-ci bénéficieront toutefois du relèvement des bases de remboursement de l'assurance maladie obligatoire sur certains produits.
Ensuite, elle comporte des incertitudes quant à son coût réel , tant pour l'assurance maladie que pour les assurés . Si le Gouvernement conteste tout impact de la réforme sur le montant des contrats de complémentaire santé, une récente étude 264 ( * ) , aux fondements certes discutés, a souligné un risque de hausse des primes notamment pour les seniors qui relèvent de contrats individuels. La vérité est sans doute entre les deux.
D'après les organismes complémentaires entendus par votre rapporteur, le coût global de la réforme devrait rester, en ce qui les concerne, relativement maîtrisable (de l'ordre de 150 à 200 millions d'euros, semblable à ce qu'a été l'impact du relèvement du forfait hospitalier en 2018), et pourrait se traduire par une hausse modérée des cotisations sur les « petits contrats » - notamment ceux assurant une prise en charge du seul ticket modérateur qui devront être mis à niveau - évaluée par la fédération nationale de la mutualité française entre 4 et 5 % étalée sur trois ans .
Toutefois, l'équation financière de la réforme comporte de nombreuses inconnues : sur son effet « volume » (combien d'assurés décideront de s'équiper ou de se faire soigner ?) et sur l'attractivité des paniers 100 % santé (quelle sera leur part dans les ventes ?). À cet égard, le contenu qualitatif de ces offres et le comportement des professionnels seront des facteurs décisifs pour contenir les effets potentiellement déceptifs de cette réforme . Sur le premier aspect, la HAS a rendu un avis sur les projets de nomenclature en optique et aide auditive qui mérite d'être pris en compte.
En outre, la réforme soulève des inquiétudes quant à son impact économique . C'est notamment le cas en optique , poste sur lequel des économies sont attendues. Des représentants des 180 sites de production installés en France, principalement dans l'Ain et le Jura, qui emploient plus de 9 000 salariés, ont exprimé des réserves.
La fixation d'un prix limite de vente des montures à 30 euros dans le panier 100 % santé et le plafonnement de leur prise en charge abaissé de 150 à 100 euros dans les contrats responsables (pour un prix moyen de 143 euros aujourd'hui), pourrait selon eux entraîner un accroissement des importations et une baisse de la qualité des équipements, au risque d'accentuer une santé à deux vitesses entre ceux qui pourront assumer des restes à charge importants - qui seront, en optique, plus élevés demain puisque les remboursements de l'assurance maladie obligatoire seront significativement abaissés en dehors des offres sans reste à charge - et les autres. La réforme pourrait aussi avoir un impact sur le réseau des opticiens et son maillage territorial.
Ces différentes raisons plaident pour un suivi fin et rigoureux de cette réforme, en liaison avec l'ensemble des acteurs concernés, pour bien en évaluer toutes les répercussions , alors que l'étude d'impact jointe au projet de loi est à cet égard peu étayée. Il apparaît également nécessaire de l'accompagner de mesures de prévention et de dépistage ainsi que d'une réflexion sur les compétences des professionnels des secteurs concernés et la diversification de leurs modes de rémunération. Le frein financier n'est en effet qu'un des motifs de renoncement aux soins. L'accès en lui-même aux soins, en particulier dans la filière visuelle compte tenu de la démographie des ophtalmologistes, en est un autre à prendre en compte.
En conséquence, la commission a adopté un amendement demandant l'établissement d'un premier bilan de la réforme transmis au Parlement avant le 1 er janvier 2022, présentant son équilibre financier et son impact sur l'accès aux soins (amendement n° 78). Alors que va se mettre en place un comité de suivi associant les parties prenantes, il s'agira notamment d'avoir un retour documenté sur le taux d'option des patients pour les offres 100% santé et l'évolution des tarifs des contrats des complémentaires santé.
Elle a également adopté un amendement visant à supprimer la possibilité ouverte aux ministres en charge de la santé et de la sécurité sociale de fixer unilatéralement les tarifs des produits et prestations, dans le souci de privilégier, sur ce sujet comme en général, l'approche conventionnelle (amendement n° 76), et un autre visant à limiter les restes à charge même choisis des assurés dans le cadre des contrats responsables et solidaires (amendement n° 77).
La commission vous demande d'adopter cet article ainsi modifié.
* 182 Cet article a été introduit par la loi de financement de la sécurité sociale pour 2016 (article 78).
* 183 L'arrêté du 28 février 2018 a fixé la liste des indicateurs obligatoires pris en compte pour le calcul de la dotation IFAQ au titre de l'année 2018.
* 184 Comme le prévoit l'article L. 6144-1 du code de la santé publique.
* 185 Cet indicateur permet de recueillir l'expérience et la satisfaction des patients hospitalisés plus de 48 heures en médecine chirurgie ou obstétrique (MCO) à partir d'un questionnaire ; la démarche est ciblée autour de quatre thèmes : accueil, prise en charge, chambre et repas, organisation de la sortie.
* 186 Le chantier « Inscrire la qualité et la pertinence au coeur des organisations et des pratiques » a été piloté par le Pr Dominique Le Guludec, présidente de la HAS, Alain-Michel Ceretti, président de France Assos Santé, et le Pr Olivier Lyon-Caen, médecin conseil national de la Cnam.
* 187 Le chantier sur les « Modes de financement et de régulation » a été piloté par Jean-Marc Aubert, directeur de la Drees.
* 188 « Refonder la tarification hospitalière au service du patient », rapport d'information n° 703 (2011-2012) de Jacky Le Menn et Alain Milon, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, Sénat, 25 juillet 2012.
* 189 « Améliorer la pertinence des soins : un enjeu majeur pour notre système de santé », rapport d'information n° 668 (2016-2017) de Jean-Marie Vanlerenberghe, rapporteur général, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, Sénat, 20 juillet 2017.
* 190 Cf. rapport final du groupe présidé par Jean-Marc Aubert, directeur de la Drees.
* 191 Ces expérimentations ont été mises en oeuvre à compter de 2017 et pour quatre ans dans six régions, sur la base de financements du FIR. Elles portent sur le parcours de pré-suppléance (parcours de prévention pour éviter ou retarder la suppléance ou parcours d'entrée en suppléance pour éviter la dialyse en urgence) et, dans quatre régions, sur le parcours de suppléance (orientation des patients dialysés, optimisation du suivi de greffe).
* 192 Fiches par pathologie publiées en octobre 2018.
* 193 Affection de longue durée.
* 194 La majorité des dépenses est constituée de soins de ville (83 %) et un autre volet concerne les prestations en espèces, dont les indemnités journalières maladie, AT/MP (7 %).
* 195 Atlas de l'insuffisance rénale chronique terminale en France, IRDES, 2018.
* 196 Fiches par pathologie publiées en octobre 2018.
* 197 Il s'agit de tirer les conséquences de l'abrogation de l'article L. 162-22-9-2 (dégressivité des tarifs au-delà de seuils applicables à certaines prestations d'hospitalisation) par la loi de financement de la sécurité sociale pour 2018 (article 66).
* 198 Pour mémoire, celles-ci visent à permettre : le partage d'honoraires entre professionnels de santé, la facturation de prestation d'hébergement temporaire en amont ou aval d'une hospitalisation, l'autorisation d'activités de soins et d'équipements matériels lourds à des groupements, la dispensation de dialysats à domicile.
* 199 Depuis le 1 er octobre 2018, les établissements de santé ont la responsabilité du financement de l'ensemble des transports inter et intra hospitaliers (article 80 de la Lfss pour 2017).
* 200 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 201 « Coopération entre professionnels de santé : améliorer la qualité de prise en charge, permettre la progression dans le soin et ouvrir la possibilité de définir de nouveaux métiers », rapport d'information n° 318 (2013-2014) de Catherine Génisson et Alain Milon, commission des affaires sociales, Sénat, 28 janvier 2014.
* 202 Chirurgie de la fracture de hanche, ablation des amygdales, chirurgie de l'appendicite, césarienne, chirurgie bariatrique, chirurgie de la tumeur bénigne de la prostate, chirurgie du syndrome du canal carpien, ablation de la vésicule biliaire, ablation de l'utérus, pose d'une prothèse du genou , ablation de la thyroïde.
* 203 Dans un cadre juridique que la Cour des comptes a alors pu qualifier de « laxiste », sans contrôle des autorités de tutelle sur les emprunts hospitaliers, le recours à l'emprunt étant alors du ressort des seuls directeurs d'établissement.
* 204 Un euro a alors pu valoir moins d'un franc suisse. La parité au 31 octobre 2018 s'établit à 1,14 franc suisse pour un euro.
* 205 La dette des établissements publics de santé, Cour des comptes, avril 2014.
* 206 Instruction interministérielle n° DGOS/PF1/DGFIP/CL1C/CL2A/2014/363 du 22 décembre 2014 relative au dispositif d'accompagnement des établissements publics de santé dans la sécurisation de leurs prêts structurés.
* 207 S'agissant des collectivités territoriales, les emprunts présentant un niveau de risque inférieur (3E, 4E et 5E) étaient éligibles au fonds de soutien.
* 208 Le total des encours "à risque élevé" détenus par les établissements publics de santé étant alors d'environ 2,5 milliards d'euros.
* 209 Instruction interministérielle n° DGOS/PF1/DGFiP/CL1C/CL2A/2015/251 du 28 juillet 2015 relative à la révision du dispositif d'accompagnement des établissements publics de santé dans la sécurisation de leurs prêts structurés.
* 210 Art. 235 ter ZE bis du code général des impôts et III de l'article 31 de la loi n° 2015-1785 du 29 décembre 2015 de finances pour 2016.
* 211 Cf. article D. 6145-71 du code de la santé publique.
* 212 Aux termes de l'article 26 de la loi n° 2018-32 du 22 janvier 2018 de programmation des finances publiques pour les années 2018 à 2022, qui reprend les dispositions du IV de l'article 27 de la loi de programmation pour les années 2014 à 2019, « le Gouvernement remet chaque année au Parlement, au plus tard le 15 octobre, un rapport sur la situation financière des établissements publics de santé pour le dernier exercice clos. Ce rapport fait état de l'évolution des charges et des produits par titre, de l'endettement et des dépenses d'investissement. »
* 213 Cf. dossier de presse.
* 214 Dossier de presse de présentation du plan « Ma Santé 2022 ».
* 215 Dr Olivier Véran, Rapport d'étape de la mission sur l'évolution du mode de financement des établissements de santé, 2016.
* 216 « Les urgences hospitalières, miroir des dysfonctionnements de notre système de santé », rapport d'information n° 685 (2016-2017) de Mmes Laurence Cohen, Catherine Génisson et M. René-Paul Savary, fait au nom de la commission des affaires sociales et publié le 26 juillet 2017.
* 217 Sur ce point, voir notamment l'analyse consacrée en janvier 2018 par l'Inca à l'impact de la mise en oeuvre du dispositif d'autorisation en chirurgie du cancer sur l'activité des établissements.
* 218 Les pratiques varient par ailleurs fortement en fonction du volume d'activité des établissements : selon la même source, les femmes atteintes d'un cancer du sein ont ainsi une probabilité deux fois plus élevée de bénéficier d'une reconstruction mammaire immédiate ou de la technique du ganglion sentinelle dans les établissements qui réalisent plus de 110 chirurgies du cancer du sein par an que dans ceux qui en réalisent entre 50 et 110.
* 219 Décret n° 2007-388 du 21 mars 2007 relatif aux conditions d'implantation applicables à l'activité de soins de traitement du cancer et modifiant le code de la santé publique.
* 220 Ordonnance n° 2018-4 du 3 janvier 2018 relative à la simplification et à la modernisation des régimes d'autorisation des activités de soins et d'équipements matériels lourds.
* 221 La DGOS indique sur ce point que l'ordonnance n° 2018-4 du 3 janvier 2018 et son décret d'application n° 2018-117 du 19 février 2018 ont permis de faire aboutir la première phase de la réforme des autorisations, relative à l'ensemble de la procédure. La seconde phase de la réforme, portant sur la révision des décrets fixant les conditions d'implantation et les conditions techniques de fonctionnement de l'ensemble des activités de soins et d'équipements matériels lourds, est engagée depuis le 2ème trimestre 2018. Un premier ensemble de décrets concernant les activités d'imagerie, urgences, périnatalité, chirurgie, traitement du cancer et soins de suite doit être finalisé mi-2019 (les autres activités suivront d'ici fin 2019).
* 222 En application de la loi « Hôpital, patients, santé, territoires » (HPST) du 21 juillet 2009, les étudiants en médecine peuvent bénéficier, dans le cadre de ces contrats, d'une allocation mensuelle de 1 200 euros en contrepartie d'un engagement à choisir une spécialité moins représentée ou à s'installer dans une zone où la continuité des soins est menacée.
* 223 En application de l'article 7 du décret n° 2006-1546 du 7 décembre 2006 relatif à l'école des hautes études en santé publique.
* 224 En application de l'article L. 4131-2 du code de la santé publique, les étudiants ayant suivi et validé la totalité du deuxième cycle des études médicales (c'est-à-dire ceux en 3 ème cycle) peuvent être autorisées à exercer la médecine notamment à titre de remplaçant.
* 225 D'après les indications transmises à votre rapporteur, ce calcul est établi sur la base de 20 consultations par jour, au tarif de consultation de médecine générale de 25 €.
* 226 Cet article visait à faciliter l'affiliation aux régimes d'assurance des étudiants internes en médecine.
* 227 « Accès aux soins : promouvoir l'innovation en santé dans les territoires », rapport d'information n° 686 (2016-2017), Jean-Noël Cardoux et Yves Daudigny, mission d'évaluation et de contrôle de la sécurité sociale et commission des affaires sociales, Sénat, 26 juillet 2017.
* 228 Ces dispositions, introduites par la loi n° 2011-940 du 10 août 2011, ont été précisées par le décret n° 2012-407 du 23 mars 2012.
* 229 Décret n° 2018-629 du 18 juillet 2018 relatif à l'exercice infirmier en pratique avancée et décret n° 2018-633 du 18 juillet 2018 relatif au diplôme d'État d'infirmier en pratique avancée. Ces textes ont été complétés par trois arrêtés parus à la même date.
* 230 Loi n° 2011-2012 du 29 décembre 2011 relative au renforcement de la sécurité sanitaire du médicament et des produits de santé.
* 231 Les modalités ont été précisées par le décret n° 2014-1359 du 14 novembre 2014.
* 232 Les modalités ont été précisées par le décret n° 2017-1258 du 9 août 2017.
* 233 La CJUE avait été saisie en juin 2016 d'une question préjudicielle par le Conseil d'État dans le cadre d'un recours du Syndicat national de l'industrie des technologies médicales (Snitem) et de Philips France engagé en janvier 2015 sur le décret du 14 novembre 2014 précité.
* 234 La CJUE considère dans cet arrêt "qu'un logiciel dont l'une des fonctionnalités permet l'exploitation de données propres à un patient, aux fins notamment de détecter les contre-indications, les interactions médicamenteuses et les posologies excessives, constitue, pour ce qui est de cette fonctionnalité, un dispositif médical au sens [de la directive] et ce même si un tel logiciel n'agit pas directement dans ou sur le corps humain".
* 235 Conseil d'État, 12 juillet 2018, décision n° 387156.
* 236 Le répertoire partagé des professionnels de santé (RPPS) est le fichier de référence des professionnels de santé, qui répertorie l'ensemble des données d'identification, de diplômes, d'activité, de mode et de structure d'exercice de tout professionnel de santé. Le RPPS attribue à chaque professionnel de santé un identifiant unique, pérenne et partagé : le n° RPPS.
* 237 Conventions de l'article L. 162-5 du code de la sécurité sociale pour les médecins généralistes et spécialistes, convention de l'article L. 162-9 du même code pour les chirurgiens-dentistes et les sages-femmes.
* 238 + 3,7 % en 2015, + 4,6 % en 2016 et + 4,4 % en 2017.
* 239 D'après la DREES, comptes de la santé, édition 2018.
* 240 Par exemple le détartrage, le traitement d'une carie ou sa dévitalisation, etc.
* 241 Pour les soins d'orthodontie commencés avant le 16 ème anniversaire du patient.
* 242 Selon la DREES (comptes de la santé), ces soins sont mal mesurés par la statistique publique, en raison de leur non-inscription à la nomenclature.
* 243 Ces dépenses sont constituées des verres remboursables (64,7 % de la dépense), des montures remboursables (29,8 %) et des lentilles (5,5 %) (Comptes de la santé - édition 2018, Drees).
* 244 Pour la monture, les tarifs servant de base au remboursement sont de 2,84 euros pour les plus de 18 ans et 30,49 euros pour les moins de 18 ans ; pour les verres correcteurs, ils s'échelonnent, selon le degré de correction, de 2,29 à 24,54 euros pour les adultes et de 12,04 à 66,62 euros pour les enfants.
* 245 D'après la Drees, seuls 2 % des bénéficiaires de contrats collectifs les plus souscrits n'ont aucun remboursement de leur complémentaire pour l'optique (données pour 2013).
* 246 D'après les données transmises par la direction de la sécurité sociale.
* 247 Ce prix moyen est de 1 000 euros pour un produit « entrée de gamme » et 1 950 euros pour un produit « haut de gamme ».
* 248 Les aides techniques de la PCH et de l'APA peuvent néanmoins couvrir une partie de ce reste à charge pour les publics éligibles.
* 249 L'article 62 de la loi de financement de la sécurité sociale pour 2018 avait reporté l'application du règlement arbitral du 29 mars 2017 afin de permettre la réouverture des négociations conventionnelles.
* 250 Cette convention a été approuvée par l'arrêté du 20 août 2018.
* 251 La Confédération nationale des syndicats dentaires (CNSD) et l'Union dentaire.
* 252 Le rassemblement des opticiens de France (ROF) et le syndicat national des centres d'optique mutualistes (Synom). La fédération nationale des opticiens de France (FNOF) n'a pas signé.
* 253 Des avis de projets de fixation de tarifs et prix limites de vente au public en optique médicale ont été publiés au Journal Officiel le 21 juin 2018.
* 254 En application d'un décret du 12 octobre 2016, les personnes âgées de 16 à 42 ans peuvent obtenir un renouvellement de leur équipement sans nouvelle ordonnance jusqu'à cinq ans après la prescription, s'il n'y a pas d'évolution significative de la vue.
* 255 Au titre des représentants des audioprothésistes : le syndicat national des audioprothésistes (Unsaf), le syndicat national des entreprises de l'audition (Synea) et le syndicat national des centres audition mutualistes (Synam) ; au titre des industriels, le syndicat national de l'industrie des technologies médicales (Snitem).
* 256 Cf. avis de projet de fixation de tarifs et de prix limites de vente au public (PLV) en optique médicale de la liste prévue à l'article L. 165-1 du code de la sécurité sociale, paru au Journal Officiel du 21 juin 2018. Les tarifs de base oscillent aujourd'hui entre 2,29 et 9,45 euros pour des verres à simple foyer ; sur le panier « reste à charge zéro », ils oscilleront de 9,75 à 34,25 euros.
* 257 Introduit par l'article 1 er de la loi n° 2013-504 du 14 juin 2013 relative à la sécurisation de l'emploi. Cette couverture obligatoire pour les salariés est entrée en vigueur le 1 er janvier 2016.
* 258 Cf. articles 9 et suivants.
* 259 D'après la direction générale de la santé, ce taux de recours pourrait toutefois être sous-évalué car il ne comprend pas les examens réalisés en milieu hospitalier et son suivi dépend par ailleurs de la bonne cotation de l'acte.
* 260 La Haute Autorité de santé (HAS) recommande une visite de contrôle annuelle chez le chirurgien-dentiste pour les adultes comme pour les enfants, dès l'apparition des dents de lait.
* 261 « Santé bucco-dentaire des enfants : des inégalités dès le plus jeune âge », DREES, Etudes et résultats n° 847, juillet 2013.
* 262 D'après l'accord conventionnel précité, seuls les soins consécutifs correspondant à des soins conservateurs, chirurgicaux et des actes radiographiques, à l'exclusion des traitements orthodontiques et prothétiques, ont vocation à entrer dans ce dispositif.
* 263 Loi n° 2014-57 du 27 janvier 2014 relative aux modalités de mise en oeuvre des conventions conclues entre les organismes d'assurance maladie complémentaire et les professionnels, établissements et services de santé.
* 264 L'étude du cabinet de conseil en assurance santé Santiane.fr, publiée dans Le Parisien-Aujourd'hui en France le 22 octobre 2018, évalue à 6,8% la hausse moyenne des tarifs des complémentaires au terme des trois ans de déploiement du dispositif.