Rapport n° 138 (2003-2004) de MM. Jean-Louis LORRAIN et Francis GIRAUD , fait au nom de la commission des affaires sociales, déposé le 7 janvier 2004
Disponible au format Acrobat (1,6 Moctet)
-
AVANT-PROPOS
-
I. REFONDER LA POLITIQUE DE SANTÉ
-
II. ÉLARGIR LA FORMATION ET LE RÔLE
DES PROFESSIONNELS
-
III. AMÉLIORER LA LÉGISLATION
RELATIVE AUX RECHERCHES BIOMÉDICALES.
-
IV. AMÉLIORER LA PRÉVENTION DES
RISQUES SANITAIRES LIÉS À L'ENVIRONNEMENT
-
A. LA SÉCURITÉ SANITAIRE
ENVIRONNEMENTALE : UN DOMAINE INSUFFISAMMENT EXPLORÉ
-
B. UN IMPÉRATIF DE DÉVELOPPEMENT DES
CONNAISSANCES ET DE LA PLANIFICATION
-
C. DES AMÉLIORATIONS CONCRÈTES EN
MATIÈRE DE GESTION DES RISQUES SANITAIRES LIÉS À
L'ENVIRONNEMENT
-
A. LA SÉCURITÉ SANITAIRE
ENVIRONNEMENTALE : UN DOMAINE INSUFFISAMMENT EXPLORÉ
-
I. REFONDER LA POLITIQUE DE SANTÉ
-
EXAMEN DES ARTICLES
-
CHAPITRE II
-
Objectifs et plans régionaux de santé publique
-
Article 2
(art. L. 1411-10 à L. 1411-13 du code de la santé publique)
Politique de santé publique régionale
-
Article 3
(art. L. 1112-3, L. 1321-6, L. 1331-25, L. 1331-27, L. 1331-28, L. 1332-4, L. 2311-5, L. 3111-3, L. 3111-4, L. 3112-1, L. 3113-1, L. 3114-1, L. 3114-3, L. 3114-4, L. 3114-6, L. 3322-11, L. 3811-6, L. 3812-3, L. 3812-7, L. 5132-4, L. 5231-1 et L. 5231-2 du code de la santé publique)
Coordination
-
Article 3 bis (nouveau)
Nouvelle catégorie de sociétés d'économie mixte
-
Article 2
-
TITRE II
-
INSTRUMENTS D'INTERVENTION
-
CHAPITRE II
-
Programmes de santé et dispositions de prévention
-
Article 6 A (nouveau)
Visite médicale au cours de la scolarité
-
Article 6
(art. L. 1411-6 à L. 1411-9 du code de la santé publique,
art. L. 321-1 du code de la sécurité sociale)
Programmes nationaux de santé
-
Article 7
(art. L. 3111-1, L. 3111-2, L. 3111-5 et L. 3116-1
du code de la santé publique)
Politique vaccinale
-
Article 8
(art. L. 3114-6 et L. 3114-7 du code de la santé publique)
Lutte contre les infections nosocomiales en médecine de ville
-
Article 9
(art. L. 162-12-19 du code de la sécurité sociale)
Définition par l'État des contrats de santé publique
-
Article 6 A (nouveau)
-
TITRE II BIS
-
MODERNISATION DU SYSTÈME DE VEILLE, D'ALERTE ET DE GESTION DES SITUATIONS D'URGENCE SANITAIRE
-
CHAPITRE PREMIER
-
Veille et alerte
-
CHAPITRE II
-
Prévention et gestion des menaces sanitaires graves
et des situations d'urgence
-
Article 10
Gestion des menaces sanitaires graves
-
Article 10 bis (nouveau)
(art. L. 3110-6 du code de la santé publique (nouveau)
Insertion d'un plan d'urgence sanitaire au sein du plan régional
de santé publique
-
Article 10 ter (nouveau)
(art. L. 3110-7 à L. 3110-10 et L. 3110-9 du code de la santé publique)
Plan blanc
-
Article 11
(art. L. 1413-4, L. 1413-5, L. 1413-6, L. 1413-15 et L. 1413-16
du code de la santé publique)
Centres nationaux de référence et veille microbiologique
-
Article 12
(art. L. 3114-1, L. 3114-6, L. 5139-1, L. 5139-2, L. 5139-3 et L. 5311-1
du code de la santé publique)
Régime juridique des micro-organismes et toxines
pouvant présenter un risque pour la santé publique
-
Article 10
-
CHAPITRE III
-
Systèmes d'information
-
Article 13
(art. 7 bis de la loi n° 51-711 du 7 juin 1951, art. L. 161-28-1 et L. 161-29
du code de la sécurité sociale, art. L. 2132-3 du code de la santé publique
et art. L. 2223-42 du code général des collectivités territoriales)
Systèmes d'information en santé
-
Article 13 bis
(nouveau)
(art. L. 2223-42 du code général des collectivités territoriales)
Informatisation des certificats de décès
-
Article 13
-
CHAPITRE IV
-
Modalités d'investissement et d'intervention
-
TITRE III
-
OBJECTIFS ET MISE EN oeUVRE DES PLANS NATIONAUX
-
CHAPITRE II
-
Cancer et consommations à risque
-
Article 15
(art. L. 1415-2, L. 1415-3, L. 1415-4, L. 1415-5
et L. 1415-6 du code de la santé publique)
Création du groupement d'intérêt public
« Institut national du cancer »
-
Article 15 bis (nouveau)
(art. L. 3512-4 du code de la santé publique)
Autorité compétente pour constater et sanctionner les infractions
à la législation sur la lutte contre le tabagisme
-
Article 15 ter (nouveau)
Comité national consultatif du cancer
-
Article 15 quater (nouveau)
(art. L. 3511-7 du code de la santé publique)
Mesures favorisant le dépistage du cancer
au bénéfice des personnes les moins favorisées
-
Article 16
(art. L. 3511-2, L. 3512-1, L. 3512-2 et L. 3512-3
du code de la santé publique)
Lutte contre le tabagisme
-
Article 16 bis (nouveau)
(art. L. 3351-8 du code de la santé publique)
Compétence des agents de la Direction générale de la concurrence, de la consommation et de la répression des fraudes (DGCCRF) pour le contrôle du respect de la réglementation régissant la publicité sur les alcools
-
Article 17
(art. L. 3555-1 et L. 3323-4 du code de la santé publique)
Lutte contre l'alcoolisme
-
Article 18
(art. L. 5121-12, L. 5126-2 et L. 5126-3 du code de la santé publique)
Modification de la législation relative aux médicaments
-
Article 18 bis
(art. L. 312-16 du code de l'éducation)
Apprentissage des premiers gestes de secours au lycée et au collège
-
Article 18 ter
(art. L. 312-17 nouveau du code de l'éducation)
Information dans les lycées et les collèges sur les toxicomanies
-
Article 18 quater
(art. L. 4111-7 du code de la santé publique)
Prescription et mise en oeuvre des psychothérapies
-
Article 15
-
CHAPITRE III
-
Santé et environnement
-
Article 19
(art. L. 1312-1 et L. 1312-2 du code de la santé publique)
Plan national de prévention des risques pour la santé
liés à l'environnement
-
Article additionnel après l'article
19
(art. L. 1311-1 et L. 1311-5 du code de la santé publique)
Applicabilité des règles générales d'hygiène dans les entreprises
-
Article 20
(art. L. 1413-4 du code de la santé publique)
Renforcement de la surveillance épidémiologique
dans les milieux du travail
-
Article 20 bis (nouveau)
(art. L. 1321-1 du code de la santé publique)
Interdiction d'utiliser de l'eau impropre à la consommation
dans la chaîne alimentaire
-
Article 21
(art. L. 1321-2 du code de la santé publique)
Protection des captages d'eau destinée à l'alimentation
des collectivités humaines
-
Article 21 bis (nouveau)
(art. L. 1321-2 du code de la santé publique)
Dérogations au statut de fermage dans les périmètres de protection rapprochée des captages d'eau
-
Article 22
(art. L. 411-2 du code rural)
Inapplicabilité du statut de fermage sur les terrains
situés dans les périmètres de protection des captages d'eau
-
Article 23
(art. L. 1321-4 du code de la santé publique)
Surveillance et obligations relatives à la qualité des eaux
destinées à la consommation humaine
-
Article 23 bis (nouveau)
(art. L. 1321-5 du code de la santé publique)
Coordination
-
Article 23 ter (nouveau)
(art. L. 1321-6 du code de la santé publique)
Sanctions administratives
-
Article 24
(art. L. 1321-7 du code de la santé publique)
Régime d'autorisation et de déclaration en matière d'eau potable
-
Article 25
(art. L. 1321-10 du code de la santé publique)
Modalités d'application des dispositions relatives à la sécurité
sanitaire de l'eau destinée à l'alimentation humaine
-
Article 26
(art. L. 1322-1 du code de la santé publique)
Exploitation et commercialisation des eaux minérales naturelles
-
Article 27
(art. L. 1322-2 du code de la santé publique)
Surveillance et obligations relatives à la qualité
des eaux minérales naturelles
-
Article 28
(art. L. 1322-9, L. 1322-13 du code de la santé publique)
Article de cohérence
-
Article 29
(art. L. 1324-1 du code de la santé publique)
Constat des infractions aux dispositions protectrices de l'eau
-
Article 30
(art. L. 1324-2 du code de la santé publique)
Procédures judiciaires
-
Article 30 bis (nouveau)
(art. L. 1324-1A et L. 1324-1B du code de la santé publique)
Introduction de sanctions administratives
en matière de sécurité sanitaire de l'eau
-
Article 31
(art. L. 1324-3 du code de la santé publique)
Infractions et sanctions pénales
-
Article 32
(art. L. 1334-6 et L. 1334-7 du code de la santé publique)
Renumérotation de certains articles
-
Article 32 bis (nouveau)
Rapport sur l'opportunité de mentionner
dans le carnet de santé l'intoxication au plomb
-
Article 33
(art. L. 1334-1 du code de la santé publique)
Institution d'une enquête sur l'environnement du mineur
visant à déterminer l'origine de l'intoxication au plomb
-
Article 34
(art. L. 1334-2 du code de la santé publique)
Délais de réalisation des travaux
-
Article 35
(art. L. 1334-3 du code de la santé publique)
Contrôle des travaux
-
Article 36
(art. L. 1334-4 du code de la santé publique)
Obligations du propriétaire en matière de financement
des travaux et d'hébergement provisoire des occupants
-
Article 37
(art. L. 1334-5 à L. 1334-11 du code de la santé publique)
Constat de risque d'exposition au plomb
-
Article 38
(art. L. 1334-12, art. L. 1336-1 à L. 1336-9, art. L. 1337-1 à L. 1337-9, art. L. 1335-3-1 à L. 1335-3-5, art. L. 1336-1 à L. 1336-5
du code de la santé publique)
Dispositions de cohérence et modalités d'application de la loi
-
Article 39
(article 3 de la loi n° 89-462 du 6 juillet 1989
tendant à améliorer les rapports locatifs
et portant modification de la loi 86-129 du 23 décembre 1986)
Coordination
-
Article additionnel après l'article
39
Rayonnements non ionisants
-
Article 39 bis (nouveau)
(art. L. 1421-4 du code de la santé publique)
Répartition des compétences en matière de contrôle administratif
et technique du respect des règles d'hygiène
-
Article 19
-
TITRE IV
-
RECHERCHE ET FORMATION EN SANTÉ
-
CHAPITRE II
-
Recherches biomédicales
-
Article 42
(art. L. 1121-1 à L. 1121-17 du code de la santé publique)
Principes généraux de protection des personnes qui se prêtent
à la recherche biomédicale
-
Article 43
(art. L. 1122-1 et L. 1122-2 du code de la santé publique)
Règles de consentement de la personne se prêtant
à une recherche biomédicale
-
Article 44
(art. L. 1123-1 à L. 1123-3 et L. 1123-6 à L. 1123-12
du code de la santé publique)
Comités de protection des personnes
-
Article 45
(art. L. 1124-1 à L. 1127-7 du code de la santé publique)
Coordination
-
Article 46
(art. L. 1125-1 à L. 1125-5 du code de la santé publique)
Dispositions particulières à certaines recherches biomédicales
-
Article 46 bis (nouveau)
(art. L. 1125-4 du code de la santé publique)
Recherches sur l'évaluation de soins courants
-
Article 46 ter (nouveau)
(article 40-2 de la loi n° 78-17 du 6 janvier 1978
relative à l'informatique, aux fichiers et aux libertés)
Intervention de la Commission nationale de
l'informatique et des libertés (CNIL)
-
Article 47
(art. L. 1126-3, L. 1126-5 et L. 1126-6 du code de la santé publique)
Coordination
-
Article 48
(art. 223-8 du code pénal)
Coordination
-
Article 49
(art. L. 1142-3 du code de la santé publique)
Réparation des dommages liés à la réalisation
d'une recherche biomédicale
-
Article 50
(art. L. 5121-1, L. 5124-1, L. 5126-1 et L. 5126-5
du code de la santé publique)
Médicament expérimental
-
Article 42
-
CHAPITRE III
-
Formation médicale continue
-
TITRE V
-
DISPOSITIONS DIVERSES
-
Article 52 (nouveau)
(art. L. 2122-1 et L. 4151-1 du code de la santé publique)
Examens de prévention durant et après la grossesse
-
Article 53 (nouveau)
(art. L. 4151-2 du code de la santé publique)
Compétence vaccinale des sages-femmes
-
Article 54 (nouveau)
(art. L. 4151-3 du code de la santé publique)
Pratique de soins et prescription de médicaments par les sages-femmes
-
Article 55 (nouveau)
(art. L. 4321-13 à L. 4321-21 et L. 4391-3
du code de la santé publique)
Création d'un ordre national de la profession
de masseur-kinésithérapeute
-
Article 56 (nouveau)
(art. L. 5135-14 du code de la santé publique)
Transferts d'officines
-
Article additionnel après l'article
56
Recrutement dans le corps de l'Inspection générale
des affaires sociales
-
Article additionnel après l'article
56
(art. L. 4122-3 et L. 4124-7 du code de la santé publique)
Exercice des fonctions ordinales
-
Article additionnel après l'article
56
Réglementation relative à l'hémovigilance
-
Article 52 (nouveau)
-
TRAVAUX DE LA COMMISSION
-
ANNEXE I
-
AUDITIONS DE LA COMMISSION
-
ANNEXE II
-
AUDITIONS DES RAPPORTEURS
N° 138
SÉNAT
SESSION ORDINAIRE DE 2003-2004
|
Annexe au procès-verbal de la séance du 7 janvier 2004 |
RAPPORT
FAIT
au nom de la commission des Affaires sociales (1) sur le projet de loi, ADOPTÉ PAR L'ASSEMBLÉE NATIONALE, relatif à la politique de santé publique ,
Par MM. Francis GIRAUD et Jean-Louis LORRAIN,
Sénateurs.
Tome I : Rapport
(1) Cette commission est composée de : M. Nicolas About, président ; MM. Alain Gournac, Louis Souvet, Gilbert Chabroux, Jean-Louis Lorrain, Roland Muzeau, Georges Mouly, vice-présidents ; M. Paul Blanc, Mmes Annick Bocandé, Claire-Lise Campion, M. Jean-Marc Juilhard, secrétaires ; MM. Henri d'Attilio, Gilbert Barbier, Joël Billard, Mme Brigitte Bout, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Jean Chérioux, Mme Michelle Demessine, M. Gérard Dériot, Mme Sylvie Desmarescaux, MM. Claude Domeizel, Michel Esneu, Jean-Claude Étienne, Guy Fischer, Jean-Pierre Fourcade, Serge Franchis, André Geoffroy, Francis Giraud, Jean-Pierre Godefroy, Mme Françoise Henneron, MM. Yves Krattinger, Philippe Labeyrie, Roger Lagorsse, André Lardeux, Dominique Larifla, Dominique Leclerc, Marcel Lesbros, Mmes Valérie Létard, Nelly Olin, Anne-Marie Payet, M. André Pourny, Mme Gisèle Printz, MM. Henri de Raincourt, Gérard Roujas, Mmes Janine Rozier, Michèle San Vicente, MM. Bernard Seillier, André Vantomme, Alain Vasselle, Paul Vergès, André Vézinhet.
Voir les numéros :
Assemblée nationale (12 ème législ.) : 877 , 1092 et T.A 192
Sénat : 19 (2003-2004)
|
Santé. |
AVANT-PROPOS
Mesdames, Messieurs,
Très tôt, et sans a priori , votre commission des Affaires sociales avait souhaité dresser le bilan que l'on pouvait tirer de la réforme constitutionnelle et organique de 1995-1996 portant création des lois de financement de la sécurité sociale.
A l'issue des travaux du groupe de travail constitué autour de M. Charles Descours 1 ( * ) , elle avait abouti à deux conclusions qui sont restées plus que jamais d'actualité : d'abord, la nécessité d'une meilleure articulation entre les lois de financement et les orientations de la politique de santé ; ensuite l'adaptation indispensable des calendriers, des procédures et des moyens à ce rendez-vous majeur que constitue le débat parlementaire consacré aux finances sociales.
Le rapport de votre commission des Affaires sociales rappelait l'ambition poursuivie dans ce domaine par la réforme Juppé.
La « chaîne vertueuse » souhaitée par les ordonnances de 1996 était la suivante : travaux d'expertise du Haut comité de santé publique (HCSP) conduits très en amont, professionnels réunis au sein de la Conférence nationale de santé (CNS) établissait, à partir du travail des experts, un rapport présenté en mai, préfigurant le rapport annexé ensuite au projet de loi de financement de la sécurité sociale, déposé début octobre par le Gouvernement devant le Parlement.
Dans les faits, la « chaîne vertueuse » imaginée n'a pas fonctionné : le HCSP et la CNS ont travaillé chacun de leur côté, se répartissant de manière pragmatique les sujets à traiter, le calendrier n'a jamais véritablement permis que les orientations dégagées par la CNS de l'année n-1 soient reprises dans le corps normatif de la loi de financement de l'année n.
Si le projet de loi relatif à la politique de santé publique ne participe pas directement à cette réflexion sur la « médicalisation » du projet de loi de financement de la sécurité sociale, il vise néanmoins à réaménager les instances et les procédures qui contribuent à la détermination de la politique de santé ; en ce sens, il s'inscrit dans la filiation des réformes de 1996 et de 1998.
En 1996, le gouvernement d'Alain Juppé avait promu une réforme de la sécurité sociale qui influençait notre système sanitaire tout entier ; elle portait création des lois de financement de la sécurité sociale et réaménageait profondément notre organisation sanitaire.
En 1998, et après que votre commission des Affaires sociales eut mené un long travail préparatoire, notre système de santé s'est doté d'un ensemble complet d'outils destinés à garantir la sécurité sanitaire et à organiser un réseau de veille, avec la création des agences sanitaires.
C'est dans ce contexte que doit être resitué le présent projet de loi, dont l'objet est « d'affirmer la responsabilité de l'État en matière de santé publique, ainsi que le rôle du Parlement », selon les premières phrases de l'exposé des motifs.
Ce texte présente un rapport annexé, qui définit des objectifs de santé publique selon un programme quinquennal de moyen terme, qui répond aux voeux régulièrement exprimés par votre commission, à l'occasion de l'examen des lois de financement de la sécurité sociale.
Enfin, après l'innovation majeure qu'avait constituée en son temps la première grande loi de santé publique de 1902 qui, pour la première fois, rendait obligatoire une vaccination et imposait la déclaration des maladies infectieuses, le présent projet de loi affirme la nécessité de redonner toute sa place à une véritable politique de prévention et vise à réduire le déséquilibre d'un système excessivement tourné vers le curatif.
Votre commission ne peut donc que se réjouir de débattre enfin de questions de santé, car l'ambition initiale des lois de financement de la sécurité sociale n'a pas été atteinte dans ce domaine.
I. REFONDER LA POLITIQUE DE SANTÉ
Dès sa nomination comme ministre de la santé, de la famille et des personnes handicapées, M. Jean-François Mattei avait affirmé son intention d'insérer, dans notre système de santé, une dimension préventive, quasiment inexistante jusqu'alors.
Cette démarche s'impose d'abord pour des raisons sanitaires car les problèmes de santé publique actuels (mortalité prématurée, facteurs de risques liés aux modes de vie) justifient la mise en oeuvre de politiques de prévention pour limiter la survenance d'accidents de santé évitables.
Elle s'impose aussi pour des raisons d'efficacité. Les opérateurs intervenant dans le champ de la santé sont nombreux, la répartition des compétences est le résultat de phénomènes anciens et de sédimentations successives qui n'ont pas toujours fait l'objet d'une évaluation globale.
Le projet de loi relatif à la politique de santé publique s'inscrit également dans une perspective large et ambitieuse, qui vise à réformer aussi bien la politique sanitaire que l'offre de soins.
Dans ce contexte, le texte promeut une action fondée sur la recherche de la qualité comme outil de régulation du système et accorde un rôle important à l'échelon régional.
A. UN CONTEXTE SANITAIRE ET INSTITUTIONNEL QUI REND LA RÉFORME INDISPENSABLE
Le Président de la République a solennellement appelé les pouvoirs publics à porter leur attention aux problèmes de santé publique et, dans ce cadre, il a souhaité que soient mis en oeuvre les chantiers prioritaires que sont la lutte contre le cancer, la prise en charge du handicap et la lutte contre les violences routières.
1. Les problèmes de santé publique mettent en relief la nécessité de développer une politique de prévention ambitieuse
La prévention doit permettre de traiter très en amont les déterminants des maladies grâce à des politiques de dépistage précoce et à des thérapeutiques performantes. Avant même cette étape, le développement de la culture sanitaire de nos concitoyens doit les détourner des conduites qui portent atteinte à leur santé ; elles ne se limitent pas à l'édition d'une politique d'hygiène publique et privée.
M. Jean-François Mattei le soulignait d'ailleurs devant l'Assemblée nationale : « La politique de prévention a un sens nouveau parce qu'elle n'est plus un palliatif à l'impuissance médicale mais s'appuie sur les perspectives très prometteuses ouvertes par les progrès thérapeutiques . »
Pour définir cette politique, le Gouvernement dispose d'un certain nombre d'indicateurs établis par les organisations internationales et utilisés par la plupart des pays développés. Ces indicateurs permettent de mesurer l'efficacité d'un système de santé et de déterminer les points qui demeurent à améliorer.
Dans le cadre du présent projet de loi, le ministre de la santé a fait plus particulièrement référence à deux notions, qui sont celle de prévention et celle de mortalité évitable.
|
L'organisation mondiale de la santé (OMS) distingue trois types de préventions que le programme « Santé publique - Prévention » retient : - la prévention primaire (PI) vise à prévenir la survenance de la maladie en agissant sur les causes et les déterminants endogènes ou exogènes ; elle recouvre notamment l'éducation pour la santé, les actions d'information à destination du public en général ou de certains groupes ciblés ; - la prévention secondaire (PII) vise à détecter les maladies, ou les lésions qui les précèdent, à un stade où l'on peut intervenir utilement ; elle recouvre notamment le dépistage ; - la prévention tertiaire (PIII), plus tardive, vise à diminuer les récidives et les incapacités et à aider les personnes malades ou handicapées à vivre au mieux de leurs possibilités. Source : ministère de la santé |
Le recours à des comparaisons internationales fait ressortir l'excellence du système de santé français que l'OMS, dans son enquête publiée en 2000, a classé au premier rang mondial. Toutefois, en dépit de ce résultat remarquable, le recours à l'analyse comparative a fait aussi ressortir deux constats qui pressent plus particulièrement le Gouvernement d'agir : la mortalité prématurée reste en France à un niveau anormalement élevé et l'inégalité des Français devant la maladie et la mort est grande, selon leur lieu d'habitation et leur milieu social.
|
Les responsables de la santé publique s'intéressent de plus en plus en France, comme dans la plupart des pays comparables, à la mortalité prématurée, définie comme la mortalité survenant avant soixante-cinq ans. Sur quoi doit-on agir pour que les individus ne décèdent pas avant les âges extrêmes de la vie ? Pour pouvoir effectuer une analyse pertinente de la mortalité évitable, il est donc nécessaire de disposer des taux de mortalité standardisés chez les moins de soixante-cinq ans, seuil généralement retenu. Tous les décès avant soixante-cinq ans sont-ils évitables ? L'évitabilité est liée aux comportements à risques des patients, aux pratiques de prévention et de dépistage ainsi qu'au système de soins. Elle dépend également de la nature de la maladie. Source : Extraits de la contribution de l'observatoire régional d'Ile de France à la consultation régionale pour la préparation de la loi quinquennale, cité dans le rapport annuel 2003 de l'IGAS. |
Cette mortalité prématurée est susceptible d'être prévenue à la fois :
- par un meilleur dépistage et, plus généralement, une prise en charge mieux coordonnée, de nature à réduire le nombre de décès prématurés dus aux cardiopathies, aux cancers du sein ou aux maladies vasculaires par exemple ;
- par une action sur les risques liés aux comportements (violence routière, consommation de tabac ou d'alcool) de nature à diminuer la prévalence des décès dus aux cancers du poumon, des voies aérodigestives supérieures, aux accidents de la circulation, etc.
Par ailleurs, ainsi que l'a mis en évidence le Haut comité de la santé publique dans son rapport 2002, on observe un autre paradoxe français : l'existence d'inégalités sociales et spatiales fortes. Consacrant également des développements à ce thème dans son rapport 2003, l'IGAS avait relevé que, du point de vue de la mortalité et de l'espérance de vie, ces inégalités de santé étaient marquées, à la fois entre :
- les sexes : l'écart entre l'espérance de vie à la naissance entre femmes (82,7 années) et hommes (75,2 années) est de sept ans et demi ;
- les catégories sociales : la mortalité prématurée des ouvriers est trois fois supérieure à celle des cadres et membres d'une profession libérale ; l'écart masculin d'espérance de vie à trente-cinq ans entre ces catégories est supérieur à six ans ;
- les régions : l'écart d'espérance de vie à la naissance entre un homme de Midi-Pyrénées (76 ans) et un homme du Nord - Pas-de-Calais (71 ans) est de cinq ans.
L'exploitation des comparaisons internationales peut être également utile dans la recherche de solutions au problème posé par l'état sanitaire, d'autant que la promotion de la santé est devenue une préoccupation mondialement partagée.
Adoptée le 21 novembre 1986 au terme de la conférence internationale pour la promotion de la santé, concentrée sur les besoins des pays développés afin de répondre à « l'attente de plus en plus manifeste d'un nouveau mouvement de santé publique » , la charte d'Ottawa a constitué une étape décisive, dont l'influence sur les politiques nationales continue à se faire sentir et participe à la nouvelle orientation des systèmes de santé pour un dépassement des approches essentiellement cliniques et curatives.
Enfin, l'Union européenne a également changé d'orientation avec le traité d'Amsterdam. Alors que les textes fondateurs confiaient à la commission la tâche de promouvoir l'hygiène au travail et la protection contre les accidents du travail, les valeurs de la santé sont maintenant présentes de façon plus large dans les politiques publiques européennes qui doivent rechercher « un niveau élevé de protection de la santé humaine » et ont une mission « d'amélioration de la santé publique et de prévention des maladies et affections humaines et des causes de danger pour la santé humaine ».
|
La Norvège adopte la définition de la charte d'Ottawa de l'OMS selon laquelle la promotion de la santé vise à doter les personnes des moyens de prendre en charge leur santé et de maîtriser les facteurs qui l'influencent. La loi sur les services de santé municipaux (1984) précise que la responsabilité des autorités locales concerne, outre les services de soins, les actions de prévention et promotion de la santé (environnement, cliniques familiales, santé scolaire, éducation pour la santé). En Suède , un comité national de santé publique associant des représentants du Parlement a été créé en 1997 pour proposer une stratégie nationale de santé publique. Fin 2000, dix-huit objectifs nationaux, axés sur les déterminants de la santé et les infrastructures nécessaires à l'action de prévention, ont été rendus publics et un projet de loi déposé en décembre 2002. L'objectif est d'intégrer la santé publique dans la politique générale du gouvernement suédois (économie, protection sociale, marché du travail, agriculture, transports et environnement) et de réduire les inégalités de santé entre classes sociales et entre hommes et femmes. Dix grands domaines d'action sont ainsi prévus et incluent l'amélioration de la participation politique et la santé sur le lieu de travail. La fixation des priorités dans la loi est d'autant plus importante que la politique de santé est totalement décentralisée et mise en oeuvre par les autorités locales. Au Danemark , une stratégie nationale « santé tout au long de la vie, 2002-2010 » replace les différents plans par maladie dans le cadre d'une approche globale de la santé publique. Elle fixe des objectifs d'augmentation de l'espérance de vie et insiste sur l'amélioration de la qualité de vie et la diminution des inégalités sociales devant la santé. En Belgique , la prévention sanitaire est organisée par chaque communauté française et flamande. Au sein de la communauté française, un décret du 14 juillet 1997 définit la prévention en faisant directement référence à la Charte d'Ottawa : il s'agit d'élaborer une politique publique saine, créer des milieux favorables, renforcer l'action communautaire, développer les aptitudes personnelles, réorienter les services de santé. La politique de promotion de la santé est énoncée dans un programme quinquennal, le premier couvrant la période 1998-2003. Aux Pays-Bas , un contrat national sur les services de santé publique a été signé en 2001 entre le ministère de la santé, le ministère de l'intérieur et les représentants des autorités locales afin d'intégrer les préoccupations de santé dans l'ensemble des actions des municipalités. L'objectif est ainsi de réduire les inégalités de santé et de renforcer les stratégies de prévention au niveau local. L'Allemagne adopte une définition plus classique de la prévention sanitaire, plus directement axée sur la prévention de la maladie que sur la promotion de la santé. Selon le comité d'experts pour l'action sanitaire concertée dans son rapport 2000/2001, « la prévention sanitaire consiste en l'ensemble des mesures et actions qui visent, d'une manière générale, à éviter la dégradation de l'état de santé des personnes, à rendre celle-ci moins probable ou à en retarder l'échéance. » En Italie, la prévention est définie, dans le cadre de la Charte d'Ottawa, comme l'ensemble des moyens médicaux et médico-sociaux mis en oeuvre pour empêcher l'apparition, l'aggravation ou l'extension des maladies et du nombre des accidents. Un plan sanitaire national approuvé par le Parlement fixe les objectifs principaux des politiques sanitaires et de la prévention : en 2002, les objectifs portent sur la promotion des styles de vie sains (nutrition, tabac, alcool), la prévention des principales pathologies et l'amélioration de l'environnement. Source : Inspection générale des Affaires sociales (IGAS) - Rapport annuel 2003. |
2. Le projet de loi s'inscrit dans une réforme plus large de l'ensemble de notre système sanitaire
Dès sa nomination comme ministre de la santé, M. Jean-François Mattei a entrepris un long travail de réflexion et d'analyse qui trouve sa traduction dans la commande, depuis l'automne 2002, d'un nombre considérable de rapports - on en dénombre plus de quarante - qui couvrent les grands secteurs de la santé publique, de l'hôpital, des professions de santé et de l'assurance maladie.
Ces rapports ont déjà fait l'objet d'un premier train de mesures à l'occasion des lois de financement de la sécurité sociale pour 2003 et pour 2004, ainsi qu'avec l'adoption de la loi habilitant le Gouvernement à simplifier le droit (loi n° 2003-591 du 2 juillet 2003).
Prise sur le fondement de cette habilitation législative, l'ordonnance du 4 septembre 2003, portant simplification du système de santé, illustre parfaitement cette volonté politique. Elle organise le transfert de pouvoirs de police sanitaire, auparavant détenus par le ministre chargé de la santé, aux directeurs des agences régionales d'hospitalisation (ARH) ; elle supprime la carte sanitaire pour lui substituer une organisation plus souple placée sous la tutelle des ARH ; enfin elle réforme le fonctionnement des groupements de coopération sanitaire et les modes d'investissements disponibles pour les établissements de santé. Ces mesures, qui sont aujourd'hui d'ordre réglementaire, recevront une validation législative à l'occasion de l'adoption par le Parlement du présent projet de loi relatif à la politique de santé publique.
Par ailleurs, à l'occasion des lois de financement de la sécurité sociale pour 2003 et pour 2004, le Gouvernement a procédé à une réforme importante du système hospitalier par l'intermédiaire du plan « Hôpital 2007 », dont deux piliers ont d'ores et déjà été mis en place : un investissement de 10 milliards d'euros en faveur des établissements de santé au cours des cinq prochaines années et la réforme de la tarification à l'activité.
Ces mesures sont accompagnées de diverses dispositions à destination des professions de santé, et notamment d'une évolution par petites touches des dispositifs conventionnels, avec la promotion d'un échelon conventionnel régional pour les accords de bon usage de soins, les contrats de bonne pratique et les contrats de santé publique, l'ensemble ayant pour objectif de faire de la qualité un outil de régulation du système sanitaire.
Enfin, le Sénat a également adopté, en première lecture, le projet de loi relatif aux responsabilités locales qui comporte des dispositions relatives au secteur de la santé.
La loi du 22 juillet 1983 avait doté les départements d'une compétence de droit commun, en matière d'aide sociale légale et en matière de prévention sanitaire, en raison de sa proximité des besoins locaux et de sa faculté à assurer une certaine cohérence territoriale.
En conséquence, les départements interviennent aujourd'hui en matière de protection sanitaire de la famille et de l'enfance, de lutte contre les « fléaux sociaux » (prophylaxie de la tuberculose et des maladies sexuellement transmissibles), de dépistage précoce des affections cancéreuses et de la surveillance, après traitement, des anciens malades et, enfin, des actions de lutte contre la lèpre.
La répartition des rôles n'était toutefois pas parfaitement claire puisque l'État conservait une compétence résiduelle dans certains domaines limitativement énumérés par la loi, soit dans des domaines financés par la sécurité sociale, soit pour des prestations faisant appel à la solidarité nationale, comme la lutte contre le Sida.
C'est la raison pour laquelle la mission d'information 2 ( * ) du Sénat, chargée de dresser le bilan de la décentralisation et de proposer les améliorations de nature à faciliter l'exercice des compétences locales, avait en son temps proposé la recentralisation des compétences sanitaires confiées aux départements, afin de « démêler l'écheveau des compétences entre l'État et le département », considérant qu'« une telle mesure de recentralisation sera en réalité une opération de clarification et de simplification, car la prévention sanitaire constitue un élément essentiel de la politique de santé, qui ne saurait relever d'approches cloisonnées en fonction des compétences ».
Le Gouvernement a repris à son compte cette argumentation et propose une nouvelle organisation de la politique sanitaire par une réforme en deux temps : d'une part, le projet de loi relatif aux responsabilités locales qui réforme les compétences attribuées aux départements et invite les conseils régionaux à participer aux travaux des agences régionales d'hospitalisation, d'autre part, le présent projet de loi relatif à la politique de santé publique, qui réforme les modes de détermination de la politique de santé.
Ces deux textes font ressortir l'importance accordée par les pouvoirs publics au niveau régional, qui fait figure d'échelon de référence pour l'organisation de la politique sanitaire, qu'il s'agisse de la formation des professions paramédicales et des sages-femmes, de la gestion de l'offre de soins, avec l'accroissement du rôle dévolu aux agences régionales d'hospitalisation et à leur directeur, du développement des accords conventionnels, ou de la mise en oeuvre des plans régionaux de santé publique prévus par le présent projet de loi.
On soulignera également la volonté du Gouvernement d'associer progressivement les collectivités territoriales, et plus particulièrement la région aux instances déconcentrées (agences régionales d'hospitalisation, groupement régional de santé publique), aux côtés de l'État et de l'assurance maladie.
Le projet relatif à la politique de santé public participe donc bien d'une réflexion globale sur l'organisation sanitaire de notre pays.
B. L'ÉTAT STRATÈGE ET GARANT DE L'INTÉRÊT GÉNÉRAL
1. L'État est le garant de la protection de la santé
L'objet principal des dispositions proposées ici par le Gouvernement vise à réaffirmer le rôle majeur de l'État pour la détermination de la politique de santé publique.
En effet, la protection sanitaire de la population relève des pouvoirs publics et cette légitimité n'est plus remise en question car « chaque fois que leur santé ou celle de leurs proches est menacée, c'est bien vers l'État et ses agents que les Français et les Françaises se tournent pour exiger une protection efficace. Aujourd'hui le rôle de l'État n'est plus contesté, il est réclamé ; on ne suspecte plus l'État de vouloir, sous couvert de santé publique, redresser les individus et, à travers eux, la Nation. La santé publique fait bien l'objet d'une demande nouvelle et pressante 3 ( * ) . »
Pour ce faire, le projet de loi dispose que la Nation définit sa politique de santé selon des objectifs pluriannuels. La détermination de ces objectifs, la conception des plans, des actions et des programmes de santé mis en oeuvre pour les atteindre, ainsi que l'évaluation de cette politique, relèvent de la responsabilité de l'État.
Pour l'assister dans la définition des objectifs, le ministre chargé de la santé bénéficie du concours du Haut conseil de la santé publique et d'un organisme consultatif, la Conférence nationale de santé. Créée en 1996, cette formation ne figurait plus dans le projet de loi initial déposé par le Gouvernement devant l'Assemblée nationale, qui souhaitait lui substituer une consultation nationale. Sa présence a toutefois été réintroduite dans le dispositif à l'occasion de l'examen du texte par l'Assemblée nationale.
Ce rôle déterminant joué par l'État se traduit au niveau régional par les compétences reconnues au Préfet, qui définit et met en oeuvre un plan régional tenant compte à la fois des objectifs nationaux et des spécificités régionales.
L'ambition poursuivie par de telles dispositions est de mettre en place une politique sanitaire dynamique, qui bénéficie de la meilleure expertise et qui soit appliquée sur l'ensemble du territoire dans de bonnes conditions.
Cette volonté d'assurer la détermination de la politique de santé n'est pas exclusive d'un pouvoir complémentaire reconnu aux collectivités locales, et plus particulièrement aux régions, qui auront la possibilité de définir des actions pour compléter et accompagner la politique mise en oeuvre sous la responsabilité de l'État.
2. Une politique partenariale
Pour autant, affirmer la responsabilité de l'État en matière de santé publique n'implique pas d'accorder aux seuls pouvoirs publics la capacité d'agir. Comme le soulignait M. Jean-François Mattei devant l'Assemblée nationale : « l'État n'a évidemment pas le monopole de l'action en la matière, il lui revient d'organiser, sous son autorité, un partenariat associant les nombreux acteurs, tant publics que privés, qui concourent à l'amélioration de la santé ».
Le mode d'intervention retenu implique de rassembler, au sein d'une politique commune, les différents acteurs, au premier rang desquels figure, bien évidemment, l'assurance maladie.
|
Le Fonds national de prévention, d'éducation et d'information sanitaires Le Fonds national de prévention, d'éducation et d'information sanitaires (FNPEIS), doté en 2001 de 290 millions d'euros, regroupe l'essentiel des actions programmées de prévention. Les actions menées au titre du FNPEIS se divisent en trois rubriques : - la prévention primaire et notamment les actions de vaccination organisée, ainsi que les programmes nationaux et locaux d'éducation pour la santé ; - la prévention secondaire, c'est-à-dire le dépistage organisé et systématique de maladies génétiques, type phénylcétonurie, cancers et affections bucco-dentaires ; - la prévention tertiaire, c'est-à-dire les programmes d'éducation du patient atteint de maladies chroniques. Les thèmes de programmes sont fixés par la convention trisannuelle d'objectifs et de gestion (COG) négociée et signée entre la CNAMTS et le ministère. Ainsi la COG pour 2000-2003 a prévu les thèmes suivants : - vaccinations (grippe pour les personnes âgées de plus de 65 ans et rougeole-oreillons-rubéole pour la petite enfance) ; - prévention bucco-dentaire chez les enfants et les adolescents ; - dépistage organisé et expérimental de certains cancers, notamment sein et colorectal ; - dépistage des maladies génétiques ; - programmes nationaux thématiques de promotion et d'éducation pour la santé réalisés par l'INPES (et l'ex-CFES) ; - participation aux programmes régionaux de santé ; - prévention des suicides ; - actions locales et régionales ; - examens périodiques de santé effectués dans les centres d'examens de santé. Sont également financées sur les crédits du FNPEIS des actions expérimentales, telles que le remboursement des substituts nicotiniques ou le bilan bucco-dentaire des adolescents. Les financements hors FNPEIS Le Fonds national d'assurance maladie qui, en application de l'article L. 321-1 du code de la sécurité sociale, prend en charge la couverture des frais d'analyse et d'examens de laboratoire (dont une partie sont, par définition, à visée de dépistage) ; des prescriptions contraceptives ; des frais relatifs aux actes et traitements préventifs réalisés dans le cadre des programmes prioritaires de prévention, et afférents notamment aux examens de dépistage et aux vaccinations dont la liste est fixée par arrêté des ministres de la santé et de la sécurité sociale ; des frais relatifs à l'examen de prévention bucco-dentaire pour les enfants entre six et douze ans. Le Fonds national d'action sanitaire et sociale, qui finance aussi des actions de prévention, via les financements ou subventions accordés sur ce fonds par les organismes locaux. Deux exemples parmi d'autres, tirés de l'activité des caisses primaires d'assurance maladie de Lorraine, région où l'IGAS a mené une enquête spécifique : - la caisse de Longwy contribue à financer sur son budget d'action sanitaire et sociale des subventions aux associations de prévention, une revue, la mise en place et le suivi d'une cohorte, un programme de dépistage du cancer colorectal, un comité de prévention dentaire, etc., pour un montant estimé en 2001 à quelque 50.000 euros ; - la caisse de Nancy a consacré en 2001 près de 150.000 euros au financement, sur ses crédits d'action sanitaire et sociale, d'actions de prévention, essentiellement sous la forme de subventions à des associations oeuvrant dans le domaine de la prévention et de l'éducation sanitaire (prévention bucco-dentaire, des troubles du langage, vaccinations, promotion de l'allaitement maternel...), mais aussi sous forme d'actions spécifiques, en matière bucco-dentaire et de suivi post-professionnel de personnes ayant été exposées à un risque durant leur activité par exemple. Par leur montant, ces dépenses paraissent marginales à l'échelle nationale, mais elles s'avèrent souvent déterminantes, à l'échelon local, pour la réalisation de petits projets faisant partie du tissu des plans régionaux de santé. Le Fonds de gestion administrative , via la mise à disposition, à l'échelon local, de personnels, administratifs, éducateurs et promoteurs de santé. Ce peuvent être les mêmes actions qui sont financées par les deux fonds. Le Fonds national de prévention des accidents du travail , dont la gestion relève de la commission accidents du travail et maladies professionnelles. Source : Inspection générale des Affaires sociales (IGAS) - Rapport annuel 2003. |
Pour ce faire, le projet de loi prévoit la création de groupements régionaux de santé publique qui auront pour mission de mettre en oeuvre les programmes de santé contenus dans le plan régional de santé publique.
Ces groupements réuniront l'État, l'assurance maladie, les ARH et les collectivités locales, ainsi que les collectivités locales qui en manifesteront l'intention. Ils seront financés par une subvention de l'État et une dotation de l'assurance maladie.
Cette disposition répond au souci légitime de mieux coordonner les objectifs du système de santé et ceux du système d'assurance maladie. Elle permettra également de rationaliser l'action financière des financeurs du système de santé et, pour ce qui concerne l'assurance maladie, du principal d'entre eux.
Toutefois, la coordination des actions doit être assurée sans faire obstacle à la clarification des comptes respectifs de l'État et de l'assurance maladie. En ce sens, le recours au Fonds national de prévention et d'éducation à la santé répond en partie à cette préoccupation constante de votre commission.
En effet, ce fonds finance déjà les principales actions menées par l'assurance maladie au titre de sa politique de prévention. Les fonds qui lui sont alloués sont donc distinctement destinés à des actions de santé publique à visée préventive.
Toutefois, la rationalisation des actions de prévention qui devrait découler de l'architecture mise en place par le projet relatif à la politique de santé publique pose la question du devenir de la politique de prévention menée par la CNAM.
On peut supputer qu'une partie de ces actions seront intégrées dans le cadre des programmes régionaux de santé publique mais, avant cela, le versement d'une dotation aux groupements régionaux de santé publique transitant par le FNPEIS se traduira d'abord, selon toute vraisemblance, par une augmentation du budget alloué au FNPEIS par l'assurance maladie.
Il serait pertinent de permettre au Parlement d'exercer son contrôle, dans le cadre des lois de financement de la sécurité sociale, sur les sommes que l'assurance maladie versera au titre de sa participation aux groupements régionaux de santé publique. Cette réflexion doit être menée dans le cadre de la modernisation de l'assurance maladie.
3. La mise sous objectifs du système de santé
Toujours à l'occasion de l'examen du texte devant l'Assemblée nationale, le ministre de la santé soulignait que « la mise sous objectifs du système de santé publique sur un horizon de cinq ans est le premier axe directeur de ce projet » ; il précisait que « ces objectifs n'ont pas vocation à être exhaustifs. Ce sont des marqueurs, des indicateurs qui permettront de faire périodiquement le point sur la situation sanitaire du pays ».
La conduite de cette politique axée sur la prévention s'appuiera sur un tableau de bord détaillant, sous forme d'indicateurs quantifiés, la situation sanitaire actuelle (mortalité évitable, obésité, infection VIH...) et permettant de mesurer et de suivre les résultats obtenus. Le rapport annexé au projet de loi relatif à la politique de santé publique en dresse les objectifs.
Cinq priorités ont été identifiées. Chacune d'entre elles fera l'objet d'un plan stratégique sur le modèle du plan de lutte contre le cancer, d'ores et déjà largement mis en oeuvre.
En dehors du cancer, ont été retenus le thème de la violence (y compris la violence routière), les comportements à risques, les conduites addictives, les facteurs environnementaux, dont les conditions climatiques extrêmes, la qualité de vie des personnes atteintes de maladies chroniques et les maladies rares.
Ces objectifs ont été déterminés sur la base des conclusions du groupe de travail technique national de définition des objectifs (GTNDO) placé sous l'autorité du directeur général de la santé, qui avait procédé à l'analyse de soixante-dix problèmes de santé. Son rapport a constitué le socle des objectifs composant le rapport annexé au présent projet de loi.
La liste d'objectifs permet de recenser de manière quasi exhaustive, l'ensemble des problèmes de santé et des objectifs de la politique de santé publique. Elle retient une approche quantifiée, chaque fois que cela est possible, des objectifs et les inscrit dans une perspective pluriannuelle.
Les objectifs figurant dans le rapport annexé, et les cinq plans stratégiques qui les structurent, seront déclinés dans les plans régionaux établis par les préfets et mis en oeuvre par les groupements régionaux de santé publique.
Tous les cinq ans, le Gouvernement, assisté par le Haut conseil de santé publique et par la Conférence nationale de santé, établira de nouveaux objectifs. Cette procédure pluriannuelle conforte la réflexion menée par votre commission sur l'organisation souhaitable de la politique de santé et sur la nécessaire médicalisation de l'objectif national de dépenses d'assurance maladie (ONDAM).
II. ÉLARGIR LA FORMATION ET LE RÔLE DES PROFESSIONNELS
Selon l'architecture mise en place par le présent projet de loi, l'État est responsable de la fixation des objectifs nationaux, arbitrés après débat au sein de la Conférence nationale de santé publique. Il est également en charge de l'application des normes nationales et internationales tendant à réduire le risque ou l'exposition aux risques collectifs. En revanche, c'est au niveau régional que s'élabore la mise en oeuvre des plans avec la collaboration de tous les acteurs.
Conformément aux observations du rapport annuel 2003 de l'IGAS, « cette organisation administrative vise à promouvoir une prévention dont les objectifs et les moyens d'action seraient largement partagés par les citoyens, compte tenu de leurs modes de vie et de leurs valeurs. »
La politique de promotion de la santé ainsi définie doit se doter des instruments indispensables à sa réussite, parmi lesquels figurent des outils de connaissances et de formation adaptés, la promotion de la qualité comme mode de régulation du système de santé et la coopération entre les professions de santé.
A. DONNER TOUTE SA PLACE À LA FORMATION EN SANTÉ PUBLIQUE
1. Une discipline encore mal connue
La prévention, comme la santé publique, n'est pas une discipline en soi ; elle se définit plutôt comme une manière d'appréhender les questions de santé. Pour ce faire, elle doit disposer d'outils de recherche, de surveillance, de diagnostic et d'actions spécialisées. A ce titre, et compte tenu de cette spécificité, les professionnels susceptibles d'être associés à des actions de prévention doivent recevoir une formation ad hoc .
Afin d'accompagner les objectifs du présent projet de loi, il convient de ne pas se limiter à la seule formation de ceux qui se destinent à la santé publique (médecins de santé publique de l'État, médecins scolaires), mais plus largement, d'y englober l'ensemble des professionnels susceptibles, en raison de leur métier, de concourir ponctuellement aux actions de santé publique.
Or, aujourd'hui, l'enseignement en santé publique, orienté massivement vers l'informatique médicale et la biostatistique, et moins vers la promotion de la santé, n'est dispensé que dans les facultés de médecine et, selon l'IGAS, « elle demeure une spécialité relativement peu dotée et peu attractive » . Il existe également une école nationale de santé publique (ENSP), qui forme les cadres gestionnaires du système de santé dans les différentes administrations et établissements de santé, mais elle ne dispose ni du statut, ni de l'autonomie d'un établissement scientifique et culturel ou d'un établissement d'enseignement supérieur.
|
La formation en santé publique des professionnels de santé donne rarement satisfaction. L'OMS constate par exemple, dans le cadre de la mission d'appui qu'elle assure en Finlande, que la place de la santé publique dans la formation médicale y est insuffisante. L'existence de l'École nordique de santé publique (NHV) permet pourtant de disposer d'un institut de formation pluridisciplinaire de haut niveau. L'École nordique de la santé publique (NHV) : créée en 1953 par les cinq pays nordiques (Danemark, Finlande, Islande, Norvège et Suède), l'École offre des formations en santé publique aux professionnels de santé comme aux autres professionnels . Les diplômes de formation vont jusqu'à la maîtrise et au doctorat de santé publique. Depuis 1997, la réforme des programmes a permis de créer une filière de recherche avec une maîtrise de science en santé publique. L'école accueille environ 750 étudiants chaque année. En 1999, l'école a été évaluée, à sa demande, par l'Association européenne des écoles en santé publique. Celle-ci reconnaît la qualité de la formation offerte tout en soulignant l'enjeu d'une plus grande ouverture internationale et d'un développement du secteur de la recherche notamment. Au Québec , s'il est difficile de connaître le nombre d'infirmières travaillant en santé publique, les quelque 62.000 infirmières diplômées reçoivent une solide formation en santé publique : le programme de base comprend entre cinq et dix cours de santé publique avec l'intervention de sociologues et de doctorants en santé publique ; en outre certaines suivent une maîtrise de santé publique (deux ans) après leur formation initiale (trois ans et demi dans la voie universitaire). Depuis la fin des années 1970, en s'inspirant des recherches sur les déterminants sociaux de la santé, les facultés de médecine canadiennes ont développé des pôles à forte composante sociale et pluridisciplinaire (départements de médecine sociale et préventive, administration de la santé, hygiène des milieux et santé au travail) : l'intérêt du système québécois est ainsi d'offrir à la fois des formations et des possibilités de recherche grâce à une synergie forte entre l'université et les professionnels de la santé publique. La formation médicale de base reste cependant lacunaire sur les déterminants sociaux de la santé. La santé publique est une spécialité qui s'acquiert en quatre ans après la formation de base (maîtrise de santé communautaire ou d'administration de la santé, un an de pratique clinique et un an de pratique générale). Même si la formation des professionnels de santé est perfectible au Québec, l'interface avec les sciences sociales est un acquis important par rapport à la France : ce sont des spécialistes reconnus de leurs disciplines qui enseignent et non pas exclusivement des médecins . Au Royaume-Uni , la réforme du système de santé s'accompagne d'une réflexion sur la formation des professionnels de santé publique : les conditions d'obtention du diplôme de médecin en santé publique ont été modifiées en juin 2002 ; le futur médecin doit suivre une formation de deux ans en médecine générale, quatre ans de spécialisation (dont un an de formation de higher specialist , trois mois de formation en surveillance épidémiologique et santé-environnement dans un service du NHS et un an supplémentaire dans un service du NHS). L'objectif des autorités britanniques est simultanément d'étendre la spécialisation de santé publique au-delà des médecins et de renforcer la professionnalisation . La carrière de santé publique va ainsi être ouverte aux non-médecins : le ministère de la santé travaille à la création de postes de directeurs de la santé publique dans les primary care trusts qui pourront être occupés par des spécialistes non-médecins. La création de l'agence, Health development agency , est destinée à renforcer la professionnalisation dans le champ de la santé publique (révision des programmes de formation, diffusion d'information...) et soutenir les différents acteurs, notamment dans le secteur de la santé scolaire. Source : Inspection générale des Affaires sociales (IGAS) - Rapport annuel 2003. |
2. La création d'une structure d'enseignement
Le présent projet de loi engage la réflexion sur la situation de l'enseignement en santé publique et se propose de le réaménager en s'attachant à créer, comme pour les plans régionaux de santé, des partenariats qui fédèrent les acteurs en présence avec la création d'une École des hautes études en santé publique.
L'ambition de cette nouvelle architecture est bien de renforcer le dispositif existant par la transformation de l'ENSP et la mise en commun des ressources pédagogiques des différentes institutions.
Ce résultat sera obtenu par la mise en oeuvre d'enseignements pluridisciplinaires, sanctionnés par des diplômes universitaires, et par la création d'un pôle parisien permettant de fédérer des équipes actuellement dispersées au sein de l'INSERM, de l'Institut Pasteur, des facultés de médecine et de pharmacie, du Conservatoire national des arts et métiers et des agences sanitaires.
Un réseau national de formation en santé publique viendra compléter le nouvel ensemble. Ce réseau aura vocation à mutualiser les compétences et les instituts disponibles dans l'ensemble du pays, et notamment à Bordeaux (Institut de santé et d'épidémiologie) et à Rennes (Ecole nationale de santé publique). Des conventions pourront être passées avec les autres établissements universitaires.
Cette nouvelle architecture était devenue indispensable pour faire face aux besoins sans cesse croissants du système de santé, à la fois au niveau de l'État mais également au niveau régional. L'étude d'impact annexée au projet de loi évalue les besoins en matière de professionnels en santé publique à 10.000 emplois, dont 2.500 en épidémiologie. En outre, la demande ou la recherche de professionnels par les entreprises privées et des organismes de sécurité sociale est aussi en augmentation.
L'Assemblée nationale a complété le dispositif proposé par le Gouvernement en renforçant l'ancrage de l'École des hautes études en santé publique dans le paysage universitaire et en identifiant clairement les trois missions qui lui sont allouées : formation à la gestion, enseignement en santé publique et recherche.
B. RÉNOVER LA FORMATION MÉDICALE CONTINUE
1. Une obligation qui reste théorique
L'histoire législative de la formation médicale continue est mouvementée, ponctuée d'échecs et se traduit en réalité à ce jour par une absence de mise en oeuvre.
Institué par l'ordonnance du 24 avril 1996, le premier dispositif n'a jamais été opératoire, ses décrets d'application ayant été annulés par le Conseil d'État.
La loi n° 2002-303 du 4 mars 2002 relative aux « droits des malades » a alors tenté de lui substituer un nouveau dispositif légal de formation s'appliquant aux médecins libéraux et salariés, hospitaliers ou non, et l'a étendu aux biologistes, odontologistes et pharmaciens exerçant leurs fonctions dans des établissements de santé. Ces mesures constituaient le chapitre II de la loi intitulé « Formation médicale continue et formation pharmaceutique continue » .
Selon la définition actuellement en vigueur au titre de l'article L. 4133-1 du code de la santé publique, la formation médicale continue « a pour objectif l'entretien et le perfectionnement des connaissances, y compris dans le domaine des droits de la personne, ainsi que l'amélioration de la prise en charge des priorités de santé publique ».
La loi du 4 mars 2002 prévoyait que l'obligation de formation pourrait être satisfaite de trois manières, au choix du médecin : soit en participant à des actions de formation agréées, soit en se soumettant à une procédure d'évaluation des connaissances adaptée à chaque situation, réalisée par un organisme agréé, soit en présentant un dossier attestant de ses efforts en matière de formation. Cette démarche devait faire l'objet d'une validation.
Pour sa mise en oeuvre, des conseils nationaux de la formation médicale continue étaient créés afin de fixer les orientations nationales, agréer les organismes formateurs et évaluer la formation médicale continue.
Votre commission s'était alors déclarée favorable à l'économie générale de ce nouveau dispositif dont elle demandait l'instauration depuis longtemps, en particulier à l'initiative de M. Claude Huriet, lors du débat relatif au le projet de loi de modernisation sociale 4 ( * ) . Elle se félicitait, notamment, de la création d'un fonds national de la formation continue, condition sine qua non du bon fonctionnement du dispositif dont le financement est ainsi garanti. Elle souhaitait enfin que soit précisée la portée de l'obligation de formation en imposant que sa méconnaissance soit passible d'une sanction disciplinaire, afin de garantir son application. Une telle sanction était d'ailleurs prévue dans le dispositif initial de l'ordonnance du 24 avril 1996, présentant la première rédaction de l'article L. 4133-1 du code de la santé publique, et elle se conformait à l'article 11 du code de déontologie médicale qui pose une obligation de formation médicale continue.
Quoi qu'il en soit, le dispositif issu de la loi du 4 mars 2002 n'est pas non plus entré en vigueur. Son financement n'a jamais été assuré et ses modalités n'ont pas fait l'objet d'une franche approbation par les différents syndicats de médecins.
2. Le choix du volontariat
C'est la raison pour laquelle le présent texte propose de revoir à nouveau ce dispositif pour le rendre enfin opérationnel. A l'issue d'une concertation engagée dès juillet 2002 avec l'ensemble des acteurs concernés par l'organisation de la formation médicale continue, entendue au sens large (formation professionnelle prévue par le code du travail, formation conventionnelle prévue par le code de la sécurité sociale, dispositif de formation médicale continue prévue par la loi « droits des malades »), le Gouvernement propose un dispositif rénové désormais fondé sur le volontariat. Il est par ailleurs prévu, dans un souci de simplification, la suppression du fonds national de la formation médicale continue qui n'avait en réalité jamais été installé. Dorénavant, le financement proviendra des fonds de la formation conventionnelle, du fonds pour l'amélioration de la qualité des soins de ville et de la dotation nationale pour le développement des réseaux et, enfin, des fonds prévus par la loi de finances (4,7 millions d'euros pour 2004).
Le présent texte renonce à l'idée d'imposer une sanction aux professionnels qui s'abstiendraient de se soumettre aux obligations de formation continue. A l'occasion de l'examen de ces dispositions par l'Assemblée nationale, le ministre de la santé a souligné que, malgré l'absence de sanction, la formation médicale continue constituait une obligation pour tout médecin, en rappelant qu'en cinq ans, la moitié des connaissances acquises par un praticien devenaient obsolètes, et il a fait part de son souhait de voir mis en oeuvre, notamment par les partenaires conventionnels, des mécanismes d'incitation.
A titre d'exemple des mécanismes d'incitation qui pourraient être mis en oeuvre, il a évoqué l'accès à certaines fonctions de responsabilités ou de représentation professionnelle, ou encore la modulation des primes d'assurance professionnelle selon que les praticiens s'engageraient, ou non, à suivre une formation médicale continue.
Au total, le dispositif propose d'orienter la formation médicale continue vers sa finalité essentielle, l'amélioration de la qualité des soins, notamment dans le domaine de la prévention, et de modifier les modes de satisfaction de l'obligation de formation par l'introduction de procédures adaptées d'évaluation.
La politique d'amélioration constante de la qualité des soins voulue par le ministre pourra se développer en s'appuyant, d'une part, sur ce dispositif de formation continue des médecins, d'autre part, sur les programmes d'évaluation des pratiques professionnelles, encouragés par les instances professionnelles et soutenus par l'Agence nationale d'accréditation et d'évaluation en santé (ANAES).
C. ADAPTER LES COMPÉTENCES DES PROFESSIONNELS DE LA SANTÉ
1. Moderniser la profession de sage-femme
A l'occasion de son examen par l'Assemblée nationale, le présent projet a été complété, sur proposition du Gouvernement, par diverses dispositions relatives aux professions de santé. Outre la création d'un ordre national des masseurs-kinésithérapeutes, le ministre de la santé a souhaité contribuer à la modernisation de l'exercice de la profession de sage-femme, leur haut niveau de formation justifiant de leur ouvrir désormais la possibilité d'effectuer certains actes au-delà de ce qui est autorisé jusqu'à présent.
Les sages-femmes sont d'ailleurs demandeuses de ces mesures, qui marquent un premier pas dans la reconnaissance de l'exercice professionnel de leur profession et sont de nature à mettre en conformité la pratique et le droit. Elles considèrent même que la loi pourrait également autoriser à effectuer le premier examen prénatal et à prescrire une contraception aux parturientes qui quittent les services de maternité.
2. Mieux répartir les compétences
Ces mesures s'inscrivent à la fois dans un mouvement de modernisation de la profession de sage-femme, mais également dans la perspective d'un autre chantier ouvert par le ministre de la santé, celui de la coopération et du transfert de tâches entre les professions de santé.
Pour ce faire, il a confié, le 25 avril 2003, une mission sur « les transferts des tâches et des compétences, notamment en vue d'une coopération accrue entre les professionnels de santé » , au Doyen Yvon Berland.
Ce dernier, qui assure la présidence de l'Observatoire national de la démographie des professions de santé, lui a remis, le 17 octobre dernier, un rapport intermédiaire qui comporte une analyse des transferts et délégations d'actes et de compétences existant déjà dans plusieurs pays, notamment anglo-saxons. Il y souligne « que la proposition de délégation de compétences n'a pas pour seul objectif de résoudre à terme des problèmes de densité médicale. Elle est également sous-tendue, d'une part, par le souci de conserver une qualité de soins dans notre pays et certainement de l'améliorer par une plus grande disponibilité des médecins pour les tâches et activités qui le nécessitent et, d'autre part, par la volonté d'assurer une meilleure adéquation entre formation et exercice professionnel . »
Ce rapport fait également état de plusieurs expériences françaises au cours des dernières années. Il enregistre la volonté des acteurs médicaux et paramédicaux d'organiser les conditions dans lesquelles de nouveaux transferts de compétences pourraient se produire à l'avenir.
A cette fin, plusieurs équipes soignantes conduiront, au cours des prochains mois, des expérimentations de transferts de tâches et de compétences. Ces expérimentations feront l'objet d'évaluations rigoureuses, qui constitueront le rapport final de la mission. De la teneur de ces évaluations dépendra ensuite l'importance des transferts, qui pourront être institués en accord avec l'ensemble des partenaires professionnels et des responsables de formation.
Ces transferts de compétences, associés à la hausse régulière du numerus clausus des professions de santé et aux différentes mesures visant à une meilleure répartition des professions de santé sur le territoire, complèteront la politique de régulation de l'offre de soins mise en oeuvre par le Gouvernement.
Cette réflexion pourra être utilement étendue aux dispositions du présent projet de loi car « comme la santé publique requiert l'apport des sciences humaines, la prévention requiert la coopération du sanitaire et du social, la collaboration du médical et du paramédical ». 5 ( * )
L'analyse des forces et faiblesses structurelles de la politique de prévention met, à cet égard, en évidence deux constats principaux qui, à la lumière des expériences étrangères étudiées notamment par l'IGAS, semblent aujourd'hui prendre un relief singulier : ni leur formation, ni leurs conditions d'exercice ne permettent aux médecins de s'investir pleinement dans une démarche de prévention. La complexité des actions préventives requiert des stratégies globales qui ne sont possibles qu'avec le concours d'un grand nombre d'acteurs et de professionnels différents.
Comme le montre l'exemple du Royaume-Uni, ou du Québec, le rôle du médecin généraliste doit être renforcé par l'intervention d'autres professionnels, comme les infirmières, considération qui est de nature à apporter un éclairage nouveau sur la mission confiée au Doyen Yvon Berland.
Ainsi, une enquête du ministère de la santé britannique souligne, dès 1993, le rôle déterminant pris par les infirmières dans le dépistage, la vaccination et les autres actions de promotion de santé, tandis qu'au Québec, une loi du 21 juin 2002 a modifié la répartition des compétences entre médecins et infirmières pour accroître le rôle de ces dernières dans la prévention tertiaire.
En France, l'implication des médecins libéraux dans la prévention nécessitera donc probablement des mesures conventionnelles telles que le recours à des contrats de santé publique accompagnés de mesures de rémunérations complémentaires, mais la voie de la coopération entre les différents professionnels de santé, voire le transfert de certaines compétences, pourra également être explorée avec intérêt.
|
Au Danemark , les médecins généralistes, libéraux dans la plupart des cas, et financés par les comtés, peuvent facturer des « consultations générales de promotion de la santé » à raison d'une par an et par patient. Elles sont cependant rémunérées au même tarif que les autres consultations alors qu'elles durent sensiblement plus longtemps (environ 45 minutes par rapport à 10 minutes et 15 minutes avec l'infirmière) ; cette pratique reste donc assez limitée. En Allemagne , le Gouvernement envisage de sensibiliser davantage les médecins à l'importance de la prévention en inscrivant dans la formation des futurs médecins des cours obligatoires sur la prévention. En outre, une nouvelle dénomination professionnelle devrait être créée pour mettre en évidence l'aspect de médecine préventive. En Norvège , les généralistes sont rémunérés depuis 2001 à la capitation et peuvent obtenir une prime additionnelle pour des actions de prévention consommatrices de temps telles que le soutien à la cessation du tabagisme. La prévention ne repose cependant pas essentiellement sur les médecins dans la mesure où leur formation initiale est peu adaptée à cette mission. Les infirmières de santé publique sont notamment responsables de la santé scolaire et des cliniques maternelles et infantiles ; plusieurs associations interviennent dans la promotion de la santé. En Suède , les médecins de famille recevaient une rémunération à la capitation avec une part réservée aux actions de prévention ; ce mode de rémunération a été abandonné et, si la prévention doit être intégrée dans les consultations des professionnels de santé, il n'existe pas d'incitation financière directe. Les autorités locales peuvent éventuellement instaurer ce mode de paiement. Une part importante des actions de prévention est menée, au niveau local, par les coordonnateurs en prévention et promotion de la santé, par les conseils locaux de santé : ce sont souvent des infirmières mais aussi d'autres professionnels, spécialistes en communication... Leur nombre n'est pas évalué sur le plan national. En Italie, les médecins généralistes jouent un rôle essentiel en matière de prévention dans le cadre des agences sanitaires locales où ils sont inscrits. Les patients doivent s'affilier auprès d'un généraliste et passer par lui pour consulter un spécialiste (autre que les pédiatres, ophtalmologues, gynécologues, psychiatres, dentistes). La rémunération des généralistes du secteur public, à la capitation, inclut des compensations pour les programmes de prévention, la prescription de génériques, la coopération en réseaux. Source : Inspection générale des Affaires sociales (IGAS) - Rapport annuel 2003. |
3. L'encadrement inattendu des conditions requises pour l'exercice de la psychothérapie
L'examen du présent texte à l'Assemblée nationale a donné lieu, sur l'initiative personnelle d'un député, à l'introduction d'une disposition relative à la pratique des psychothérapies. Sans s'appuyer directement sur un article du projet initial, cet amendement n'est pas dénué de lien avec la philosophie générale du texte, qui affirme la responsabilité de l'État en matière de santé publique, le recours à la qualité comme mode de régulation du système sanitaire et la protection des personnes les plus fragiles.
Un dispositif similaire avait déjà été examiné à plusieurs reprises par le Parlement sans être adopté, ce qui témoigne de la sensibilité de la société au problème du vide juridique qui entoure le concept encore mystérieux de la psychothérapie.
En effet, l'usage professionnel du titre de psychothérapeute n'est à ce jour soumis à aucune réglementation publique. Certes, il existe des pratiques de régulation associative qui regroupent des psychanalystes ou des psychothérapeutes autour d'une conception commune de la psychothérapie. Ces associations s'organisent souvent autour d'une structure de formation qui leur est propre et qui, suivant les cas, délivre un agrément ou un diplôme dont se prévalent les praticiens de la psychothérapie.
Toutefois, le refus d'un agrément ou la non-obtention d'un diplôme délivré par ces associations ne constitue en aucun cas un obstacle à la volonté du candidat débouté qui souhaite l'exercer à titre professionnel. Chacun peut, si bon lui semble, décider d'exercer la pratique des psychothérapies.
Ces imprécisions peuvent donner l'occasion d'usage détourné de ces techniques à des fins de manipulation plus ou moins organisée. Le rapport de la mission interministérielle de lutte contre les sectes, remis en février 2000 au Premier ministre, indiquait ainsi que certaines techniques psychothérapiques étaient devenues un outil au service de l'infiltration sectaire et invitait les pouvoirs publics à encadrer ces pratiques.
C'est à cette situation que les dispositions adoptées par l'Assemblée nationale, largement médiatisées sous le titre d'« amendement Accoyer », ont voulu apporter une solution de nature à protéger les personnes qui recourent aux services des psychothérapeutes, notamment les plus fragiles.
Ce dispositif propose de définir les prérequis indispensables à l'exercice de la psychothérapie. Il retient à cet effet les diplômes de docteur en médecine dès lors qu'ils disposeront d'une qualification professionnelle définie par décret. Les professionnels en exercice depuis au moins cinq ans, mais ne présentant pas les diplômes requis, devront se soumettre dans les trois ans à un contrôle de leurs connaissances et pratiques.
Ces propositions ont fait l'objet de contestations importantes qui se cristallisent autour de la question de la reconnaissance des capacités requises pour exercer les psychothérapies, bien qu'aucun des représentants des différentes branches de cette profession n'ait contesté l'utilité d'une réglementation des pratiques psychothérapeutiques.
III. AMÉLIORER LA LÉGISLATION RELATIVE AUX RECHERCHES BIOMÉDICALES.
A. LE BILAN SATISFAISANT D'UNE LOI INNOVANTE
1. Un cadre général protecteur
Adoptée il y a plus de quinze ans, la loi n° 88-1188 du 20 décembre 1988, relative à la protection des personnes qui se prêtent à des recherches biomédicales, était un texte d'autant plus nécessaire qu'il existait auparavant une contradiction entre, d'une part, la réglementation de la procédure d'autorisation de mise sur le marché d'un médicament - la réglementation européenne imposant la mise en oeuvre d'essais thérapeutiques sur le volontaire sain - et, d'autre part, les dispositions législatives et réglementaires qui interdisaient de porter atteinte à l'intégrité de la personne.
Dans ces conditions, l'absence de dispositions précises concernant l'organisation de la recherche biomédicale, c'est-à-dire selon la définition donnée par l'Académie de médecine, « l'utilisation ou la production de données à partir de la clinique humaine et des essais thérapeutiques », ne garantissait ni la sécurité des personnes, ni le niveau de responsabilité des promoteurs et investigateurs.
C'est précisément tout l'apport de cette proposition de loi d'origine sénatoriale, dite loi « Huriet-Sérusclat » du nom de ses instigateurs, que d'avoir construit un cadre juridique qui autonomise la recherche au sein du champ des pratiques médicales.
Cette loi couvre un domaine d'application très large, qui concerne tous les essais ou expérimentations pratiqués sur l'être humain, en vue du développement des connaissances biologiques et médicales. Modifiée à deux reprises, elle constitue le titre II « recherches biomédicales », du livre I « Protection des personnes en matière de santé » du code de la santé publique.
Cette loi se compose de deux volets principaux, le premier fondé sur la distinction entre les recherches, qu'elles soient avec ou sans bénéfice individuel, et le second sur la constitution et le rôle des comités consultatif de protection des personnes dans la recherche biomédicale (CCPPRB).
2. Des dispositions à préciser
Malgré ce satisfecit général 6 ( * ) et mérité, l'évaluation de l'application de la loi menée par notre commission en 2001 avait fait ressortir quelques difficultés récurrentes d'application de la loi, telles que la délicate appréciation du bénéfice direct ou indirect et les difficultés de fonctionnement rencontrées par les CCPPRB.
Notre rapporteur avait effectivement souligné combien la distinction entre essai « avec » ou « sans » bénéfice individuel direct était claire dans son principe, mais difficile dans son application. Les informations transmises par les CCPPRB alors consultés avaient également fait ressortir les difficultés d'appréciation de la notion de bénéfice direct pour les recherches non médicamenteuses, soulignant que ce bénéfice était difficile à évaluer dans le cas de recherches en matière cognitive, épidémiologique, psychologique et génétique.
Pour sa part, le Comité consultatif national d'éthique avait indiqué, dans son avis n° 58 du 12 juin 1998, combien « cette précision serait pleinement rassurante si la distinction opérée par la loi Huriet entre « recherche avec bénéfice individuel direct » et « recherche sans bénéfice individuel direct » était claire. Cette distinction est source de perplexité depuis que la loi existe, entre autres dans les délibérations des CCPPRB. Elle a été contestée au niveau international » . Cette distinction n'est pas retenue dans la version 2000 de la Déclaration d'Helsinki.
Il avait tout autant signalé les difficultés de fonctionnement rencontrées par les CCPPRB, au sein desquels un important absentéisme était constaté, ce qui invitait à remettre en cause leurs conditions de composition et de nomination, fondées alors sur le bénévolat, et incitait à plaider pour le renouvellement régulier de leurs membres.
C'est dans cette situation que le législateur a décidé d'intervenir et de mettre à profit la nécessaire transposition en droit français de la directive européenne 2001/20/CE relative aux essais cliniques de médicaments, qui fait obligation aux États membres d'harmoniser leurs dispositions législatives réglementaires et administratives en ce domaine, pour aménager la législation relative à la recherche biomédicale, sans en changer l'objectif premier : respecter et défendre le droit des personnes sans entraver la recherche.
B. LA TRANSPOSITION DE LA LÉGISLATION EUROPÉENNE
1. Le contenu de la directive
La directive européenne du 4 avril 2001 relative aux essais cliniques de médicaments diverge sensiblement par rapport au dispositif retenu par la France, depuis la loi du 20 décembre 1988, ainsi que le souligne le Comité consultatif national d'éthique (CCNE), dans son avis n° 79 du 18 septembre 2003.
Elle abandonne en effet la distinction centrale entre « recherche avec bénéfice individuel direct » et « recherche sans bénéfice individuel direct », pour lui substituer la notion de balance « bénéfice - risque », c'est-à-dire l'évaluation, pour chaque projet de recherche, des risques et inconvénients prévisibles, d'une part, et du bénéfice attendu, qu'il s'agisse du bénéfice direct pour la personne ou de son intérêt général pour la santé publique, d'autre part.
Alors que le rôle des CCPPRB français est limité à la seule appréciation de la validité des projets de recherche au regard des impératifs de protection des personnes, la directive confie un rôle plus important aux comités d'éthique, en étendant leur compétence à l'évaluation scientifique des projets de recherche.
Par ailleurs, contrairement au principe posé par l'actuel article L. 1121-4 du code de la santé publique, elle ne rend obligatoire l'inscription sur un fichier national des personnes se prêtant à des recherches que pour les médicaments et certaines autres catégories de produits qui relèvent, en France, de la compétence de l'Association française de sécurité sanitaire et des produits de santé (AFSSAPS) et pour les volontaires sains ou les personnes malades pour lesquelles les bénéfices escomptés sont sans rapport avec leur état pathologique.
Elle prévoit enfin, pour les personnes qui ne sont pas en mesure de donner leur consentement à la recherche, la possibilité de recourir à un représentant légal, afin que celles-ci ne soient pas d'office exclues des avancées de la recherche.
2. Les modifications prévues
A la lumière de ces différents éléments, auxquels pourraient être joints le premier bilan d'application réalisé par M. Jean-François Mattei - alors parlementaire en mission - en 1994, le rapport de l'Académie de médecine 7 ( * ) et celui du professeur Lemaire 8 ( * ) , le Gouvernement propose une réforme des règles encadrant la recherche biomédicale qui s'organise autour de six points.
• L'instauration d'un régime de déclaration préalable des projets de recherche
Le projet de loi propose tout d'abord de remplacer l'actuel régime de déclaration des projets de recherche par un régime d'autorisation préalable. Cette autorisation ne pourra, en outre, être délivrée qu'après un avis conforme des CCPRB, rebaptisés comités de protection des personnes.
• L'abandon de la distinction entre recherche avec ou sans bénéfice individuel direct
La distinction entre « recherches avec bénéfice individuel direct » et « recherches sans bénéfice individuel direct » est également supprimée. Si, comme le précise l'exposé des motifs du projet de loi, cette suppression n'était pas formellement exigée par la directive - celle-ci ne fait que proposer d'y substituer la notion de balance bénéfice/risque - elle permet en effet de lever les ambiguïtés soulevées par la distinction antérieure et « ne pose pas de problème éthique en soi dans la mesure où elle est compatible avec le respect de la personne » 9 ( * ) .
Cependant, ainsi que le soulignait Mme Nicole Questiaux, au nom du CCNE, lors de son audition devant votre commission, « la mise en oeuvre de la nouvelle directive ne doit pas conduire à limiter la recherche aux cas où le risque est totalement absent, sans quoi la recherche médicale piétinera. (...) nous devons rester vigilants afin que la notion de balance ne conduise pas à un débat de juristes visant à créer, de façon artificielle, l'immunité des opérateurs de recherche ». La notion de balance « bénéfice - risque », qui constitue un élément central du projet de loi, requiert donc une application apte à protéger la personne sans faire obstacle à la recherche.
Le remplacement de la distinction entre recherche avec ou sans bénéfice individuel direct par la notion de balance « bénéfice - risque » n'est pas sans conséquence sur l'ensemble du cadre législatif de la recherche biomédicale. Il entraîne ainsi un rétrécissement du champ de l'autorisation préalable du lieu de recherches, une modification des règles d'inscription au fichier national des personnes « se prêtant à des recherches » et une unification du régime de responsabilité du promoteur, au profit du régime de la faute présumée.
• L'adaptation des règles de consentement applicables aux personnes vulnérables participant à la recherche
L'exposé des motifs du projet de loi précise que « la suppression de la distinction entre les recherches avec ou sans bénéfice individuel direct et la transposition de la directive conduisant à simplifier et harmoniser les conditions de participation à des recherches des différentes catégories de personnes vulnérables, tout en maintenant des dispositions fortement protectrices, pour ces personnes, empruntées non seulement à la directive, mais aussi à la convention d'Oviedo sur les droits de l'Homme et la biomédecine et au projet de protocole additionnels relatif aux recherches biomédicales » .
Le projet de loi distingue ainsi quatre catégories de personnes vulnérables : les femmes enceintes, parturientes ou allaitant leur enfant, les personnes privées de liberté, les mineurs, les majeurs sous tutelle, pour lesquelles il adapte les règles de consentement et de participation aux recherches biomédicales, en permettant de requérir le consentement de la « personne de confiance » , de la famille ou d'un proche. Dans certains cas, l'avis du juge des tutelles devra, en outre, être recueilli. Le cadre proposé est donc, à cet égard, plus protecteur des « personnes hors d'état d'exprimer leur consentement » que la directive du 4 avril 2001 précitée.
• L'élargissement du rôle des actuels CCPPRB
Les avis rendus par les comités consultatifs de protection des personnes dans la recherche biomédicale (CCPPRB), désormais dénommés comités de protection de la personne, reçoivent le caractère d'avis conforme et conditionnent le lancement de tout projet de recherche. Ils pourraient, par ailleurs, se voir confier des tâches d'évaluation de la pertinence éthique et scientifique du projet, ainsi que l'information et les modalités de recueil du consentement des participants.
Le projet de loi reprend également la notion de comité spécialisé à compétence nationale, introduite par le Sénat lors de la discussion du projet de loi relatif à la bioéthique : il s'agit d'autoriser, par dérogation aux compétences des comités - à vocation infrarégionale -, la soumission de certains projets de recherche très spécialisés et portant sur des sujets exigeant une vigilance renforcée en matière de protection des personnes à des comités nationaux spécialisés, plus à même de regrouper l'expertise nécessaire à leur évaluation.
L'avis conforme délivré par les comités est considéré comme une avancée positive par le Comité consultatif national d'éthique qui estime que le rôle qui leur est dévolu est majeur dans la protection de l'intérêt de la personne. Cette évolution rend toutefois nécessaire la consolidation des comités, qui se caractérisent par une grande hétérogénéité, et l'organisation d'un renouvellement régulier des effectifs qui les composent.
• La création d'une base de données des recherches biomédicales
Le projet de loi relatif à la politique de santé publique prévoit enfin la mise en place d'une base de données nationale des recherches biomédicales pour laquelle une autorisation a été demandée. Dans le domaine du médicament, cette base permettra d'alimenter la base de données européenne des essais médicamenteux, comme l'impose l'article 11 de la directive du 4 avril 2001.
A l'occasion de l'examen de ces dispositions, l'Assemblée nationale s'est attachée à renforcer le caractère protecteur du dispositif tout en maintenant les mesures indispensables au développement de la recherche .
Dans ce double objectif, elle a proposé :
- de limiter la prise en charge, par les assureurs, des dommages liés à la recherche, aux réclamations intervenant pendant la durée de celle-ci et jusqu'à l'expiration d'une période de dix ans suivant sa fin ;
- de mieux distinguer, dans la structure du code de la santé publique, les informations devant être données à la personne qui se prête à une recherche biomédicale, d'une part, et les conditions d'expression de son consentement, d'autre part ;
- s'agissant des modalités du recueil du consentement de certaines catégories de personnes vulnérables, de limiter le recours à l'avis du juge des tutelles aux recherches qui comportent, en raison de l'importance des contraintes ou de la spécificité des interventions auxquelles elles conduisent, un risque sérieux d'atteinte à la vie privée ou à l'intégrité du corps humain ;
- d'assurer la participation des représentants des malades et des usagers du système de santé aux comités de protection des personnes ;
- de supprimer la possibilité, pour le comité de protection des personnes, de procéder à l'évaluation scientifique des projets de recherche ;
- d'instituer une obligation de recueillir un nouveau consentement de la personne en cas de modification substantielle du protocole après le commencement de la recherche, si le comité de protection le juge nécessaire, ainsi qu'en cas de survenance d'effets indésirables graves.
IV. AMÉLIORER LA PRÉVENTION DES RISQUES SANITAIRES LIÉS À L'ENVIRONNEMENT
A. LA SÉCURITÉ SANITAIRE ENVIRONNEMENTALE : UN DOMAINE INSUFFISAMMENT EXPLORÉ
1. Les difficultés méthodologiques propres à la sécurité sanitaire environnementale
a) Un champ en perpétuelle expansion
La notion d'hygiène des milieux a été à l'origine de la santé publique : dès le quatrième siècle avant notre ère, Hippocrate, dans son traité « Des airs, des eaux et des lieux » étudiait déjà, de façon systématique, les relations entre les maladies et l'environnement.
Il reste que le concept d'environnement reçoit une définition de plus en plus large, à mesure que les connaissances scientifiques se développent. Cette définition est également rendue plus complexe, du fait que l'homme lui-même constitue un facteur puissant de perturbation de son environnement naturel.
La première perception de l'environnement porte sur les milieux naturels : air, eau et sol. S'agissant de ces milieux, les facteurs de risque peuvent être indépendants de l'activité humaine (présence de radon d'origine géologique par exemple) mais ils sont, de plus en plus souvent, provoqués par l'activité industrielle et agricole : pollution atmosphérique par les rejets des fumées et des gaz, pollution de l'eau par les effluents toxiques, pollution des sols par l'utilisation de produits chimiques.
A la notion d'environnement naturel, il convient en outre d'ajouter l'étude des habitats créés ou modifiés artificiellement par l'homme : il est possible alors de distinguer l'environnement professionnel, l'environnement domestique ou encore l'environnement dans les moyens de transports publics ou privés.
|
« S'agissant de la nature des risques sanitaires qui peuvent affecter l'homme, trois grandes catégories méritent d'être distinguées : « - Le risque biologique dû aux virus, aux microbes et aux bactéries est le plus ancien ; il a donné naissance à la notion d'hygiène publique. (...) « - Les risques chimiques sont parfois brutaux si l'on se réfère aux grandes pollutions dues au mercure (Minamata au Japon de 1952 à 1973) ou à la dioxine (Seveso en 1976) ; parfois insidieux lorsque l'on songe à la pollution due aux nitrates ou à l'amiante. (...) « - Les risques physiques : ceux-ci peuvent recouvrir des risques accidentels comme les explosions de silos (explosion du silo de Blaye en 1998) ou les accidents telluriques (effondrements miniers) mais aussi les conséquences des rayonnements, qu'il s'agisse des rayonnements radioactifs ou des ondes radioélectriques et électromagnétiques. » Source : Rapport n° 476 (1999-2000) de M. Claude Huriet, sénateur, sur la proposition de loi relative à la création de l'Agence française de sécurité sanitaire environnementale. |
Le rapport annuel de l'IGAS pour 2003 10 ( * ) met en lumière les difficultés de chiffrage liées à l'acception variable du mot environnement : « Elle facilite la contestation des évaluations globales réalisées par l'OMS, certains pays ou certains experts. Telle cette étude de chercheurs américains estimant la part de cancers attribuables à l'environnement à 80 %. La définition de l'environnement utilisée était extrêmement large, puisqu'elle couvrait tout ce qui n'est pas génétique. La restriction du champ de l'environnement à la seule pollution des produits toxiques industriels aboutit à une estimation de l'ordre de quelques pour cent (...). Avec une définition intermédiaire (pollutions industrielles, pollutions sur les lieux de travail, tabagisme passif, pollutions « naturelles » telles que le radon ou les ultraviolets), l'environnement serait responsable d'environ 10 % des cancers dans les pays industrialisés. »
b) Une méthodologie d'évaluation des risques connue mais difficile à mettre en oeuvre
L'évaluation des risques sanitaires liés à l'environnement répond à une méthodologie éprouvée qui se décompose en quatre étapes :
- l'identification des dangers : à ce stade, les études s'attachent à la nocivité intrinsèque d'un produit ou d'une substance. Le danger se distingue donc du risque qui représente la probabilité de contracter une maladie ou de décéder à la suite d'une exposition à ce produit ou à cette substance ;
- la mise en lumière d'une relation « dose-réponse » : les critères les plus souvent utilisés sont l'existence d'un effet dose (c'est-à-dire d'un seuil à partir duquel l'exposition entraîne un effet biologique), l'amplitude de l'association, et la plausibilité biologique. Cette relation est mise à jour en laboratoire et elle doit pouvoir être répliquée ;
- la connaissance des expositions : les effets biologiques ou sanitaires des facteurs environnementaux supposent des expositions prolongées et peuvent apparaître longtemps après la fin de la période d'exposition. De la connaissance des expositions dépend donc la possibilité d'effectuer des études épidémiologiques ;
- la caractérisation du risque : il s'agit de distinguer les « effets biologiques », c'est-à-dire les changements d'ordre physiologique, biochimique ou comportemental qui sont induits dans un organisme, un tissu ou une cellule en réponse à une stimulation extérieure et qui manifestent simplement la réponse « adaptative » normale de l'organisme, des « effets sanitaires » qui sont la conséquence d'une réaction physiologique qui met en danger le fonctionnement de l'organisme et peut donc représenter une menace pour la santé de la personne.
Malgré l'existence de cette méthodologie, qui a fait ses preuves dans un certain nombre de domaines - lien entre exposition à l'amiante et prévalence des cancers du poumon ou des mésothéliomes, entre exposition au plomb et saturnisme - la mise en évidence des effets sanitaires liés à l'environnement se heurte à deux difficultés intrinsèques : l'absence de spécificité des pathologies repérées et la faible concentration ou le caractère diffus des expositions qui peut conduire à mettre en doute la relation de causalité.
2. Les faiblesses du dispositif institutionnel français de prévention des risques sanitaires environnementaux
a) L'absence de planification
S'il est incontestable que les indicateurs sur la pollution des milieux et sur la santé des populations se développent, ils restent encore inégaux, voire, dans certains cas, insuffisants. Ainsi que le souligne le rapport de l'IGAS précité, la surveillance est « variable selon les milieux en fonction de l'existence ou non de normes réglementaires et de leur ancienneté. Le suivi de la qualité des eaux de consommation destinées à l'alimentation humaine bénéficie d'une antériorité qui explique qu'il soit plus complet que celui de l'air extérieur (...) La connaissance de la qualité de l'air intérieur et des sols, qui ne font pas l'objet de normes, est encore embryonnaire (...) Les indicateurs relatifs aux sources de pollution sont encore plus disparates car ils dépendent pour une part de données détenues par les opérateurs économiques et sont difficiles à établir pour les sources diffuses. »
D'une façon générale, le développement des dispositifs de prévention des risques sanitaires liés à l'environnement s'est fait au coup par coup, en réponse à des crises sanitaires plus ou moins aiguës et face à des réactions émotionnelles de la population : ainsi, c'est sans aucun doute la panique, plus ou moins fondée scientifiquement, concernant la réduction de la couche d'ozone qui a conduit à l'édiction du premier véritable système de normes concernant la pollution atmosphérique.
L'analyse de la sécurité sanitaire environnementale reste par ailleurs encore trop cloisonnée : ainsi, la santé au travail reste largement hors du champ d'étude de l'Agence française de sécurité sanitaire environnementale (AFSSE), comme d'ailleurs de celui de l'InVS, alors même qu'il s'agit d'un milieu de vie dans lequel les personnes passent une grande partie de leurs journées.
Au total, cette brève analyse met en lumière une absence de planification et de priorités d'action en matière de sécurité sanitaire environnementale. Elle montre également la faiblesse de la coordination interministérielle dans ce domaine : alors que la prévention des pollutions est une préoccupation ancienne pour le ministère de l'environnement, les aspects sanitaires restent trop rarement pris en compte ; de même, bien qu'ils aient été mis en place depuis plus d'un siècle, les dispositifs de réduction des risques en matière de santé au travail, qui relèvent du ministère du travail, se limitent au suivi individuel des salariés.
b) Une gestion du risque fondée sur l'approche normative
La prévention des risques sanitaires environnementaux est principalement axée, en France, sur des systèmes de prévention collective et primaire, à travers la production de normes exprimées sous la forme de valeurs limites de polluants admises dans les milieux ou les produits.
Or ces systèmes ne sont pas entièrement convaincants en raison, pour l'essentiel, d'un manque de cohérence dans la conception même de ces normes :
- l'approche transversale par polluant est insuffisante : ainsi, en matière de pesticides, la teneur autorisée dans l'eau correspond, peu ou prou, à une interdiction de toute trace de ces produits, au nom d'une approche fondée - hors toute considération scientifique - sur le principe de précaution, celle acceptable pour les produits alimentaires est entre cent et mille fois supérieure, en vertu du seuil de nocivité pour la santé ;
- la réflexion sur les effets pervers des normes est quasiment inexistante : les risques de substitution d'un polluant par un autre sont ainsi rarement analysés.
Le rapport annuel de l'IGAS pour 2003 montre par ailleurs très justement que l'efficacité des normes n'est garantie qu'à trois conditions : « la cohérence du niveau d'exigence des normes portant sur les milieux avec les actions menées en amont sur les sources de pollution ; une compréhension partagée du caractère relatif des normes trop souvent assimilées à un seuil d'innocuité ; la capacité à assurer un contrôle approprié de ces normes. »
Deux exemples, tirés de politiques de gestion du risque sanitaire pourtant éprouvées, montrent à quel point le contrôle des normes reste insuffisant en France :
- dans le domaine de l'eau, l'arsenal législatif et réglementaire, très étoffé, ne prévoit aucune sanction administrative en cas de non-respect des normes relatives à la qualité sanitaire de l'eau distribuée, obligeant les autorités de contrôle à se placer d'emblée sur le terrain pénal. Il convient d'ailleurs de constater que le dispositif pénal reste lui-même partiel puisqu'il ne permet pas de sanctionner l'ensemble des manquements aux obligations relatives à la qualité de l'eau ;
- s'agissant du plomb, les contrôles du risque d'exposition sont limités à une seule source potentielle d'exposition : les revêtements muraux. Le dispositif de prévention primaire dans ce domaine reste également lacunaire car il ne s'exerce qu'à l'occasion des ventes de logement.
*
Pour toutes ces raisons, le projet de loi relatif à la santé publique constitue une avancée importante, car il devrait permettre à la fois d'améliorer la planification des actions de recherche et de prévention en matière de sécurité sanitaire environnementale et de moderniser les dispositifs existants de gestion des risques, dans les domaines où les connaissances scientifiques permettent la mise en oeuvre d'actions concrètes de réduction des risques.
B. UN IMPÉRATIF DE DÉVELOPPEMENT DES CONNAISSANCES ET DE LA PLANIFICATION
Le rôle aujourd'hui largement reconnu de l'environnement sur la santé et l'exigence inscrite dans la Charte de l'environnement, selon laquelle « chacun a le droit de vivre dans un environnement équilibré et favorable à sa santé » doivent conduire à accroître les efforts en matière de connaissance et de prévention des impacts sur la santé des perturbations liées à l'environnement.
Il convient également de résoudre les faiblesses structurelles du dispositif institutionnel français et de fixer enfin des priorités d'action en matière de sécurité sanitaire environnementale, afin de répondre à l'attente légitime de nos concitoyens de vivre dans un environnement propice à la protection de leur santé.
C'est la raison pour laquelle, conformément au souhait exprimé par le Président de la République, lors des premières assises de la Charte de l'environnement, le 29 janvier 2003, le présent projet de loi propose la création d'un plan national « santé-environnement » et fixe les premiers axes d'action dans ce domaine.
1. Le plan « santé-environnement » : un préalable indispensable à toute politique de réduction des risques sanitaires environnementaux
a) La réponse à un engagement international
L'élaboration du plan « santé-environnement » répond aux engagements pris par la France, dans le cadre de l'OMS : lors la déclaration de Londres, en 1999, les pays signataires se sont en effet engagés à préparer des plans nationaux en matière de santé environnementale.
Il s'inscrit également dans la perspective de la « stratégie communautaire en santé et sécurité au travail », adoptée par le conseil des ministres du travail, en juin 2002. Celle-ci vise à développer une approche globale du bien-être au travail, à consolider la culture de prévention des risques professionnels et à décloisonner ces problématiques.
Il est enfin en cohérence avec les orientations communautaires en matière de santé, et notamment avec la communication pour une stratégie européenne en matière d'environnement et de santé que la Commission européenne a présentée en juin 2003.
b) Un cadre enfin cohérent et hiérarchisé
Le plan « santé-environnement » vise à améliorer les connaissances, à évaluer, prévenir et réduire les impacts négatifs de l'environnement et de ses modifications sur la santé humaine. Il concerne aussi bien l'environnement dit extérieur - principalement conditionné par l'état des milieux (eaux, air, sols), avec ses répercussions possibles sur la sécurité alimentaire - que les environnements, qualifiés d'intérieurs, liés aux différents lieux de vie.
Ce plan, à caractère interministériel, fixera des priorités nationales et des objectifs à l'horizon de cinq ans. Il devrait comporter des mesures coordonnées d'accroissement des connaissances, de précaution, de prévention, d'information et de formation pour atteindre ces objectifs. Sa mise en oeuvre fera l'objet de déclinaisons régionales et un dispositif de suivi et d'évaluation des actions sera institué, afin de permettre la révision périodique des objectifs.
A l'initiative des députés, le champ de ce plan a d'ailleurs été explicité dans le texte même du projet de loi : du point de vue des facteurs environnementaux étudiés, le plan devra ainsi s'attacher tant aux agents chimiques, biologiques et physiques présents dans les différents milieux de vie qu'aux facteurs liés aux événements météorologiques extrêmes.
L'élaboration du contenu concret de ce plan a d'ores et déjà débuté puisqu'une mission de prospective a été confiée, en septembre 2003, à une commission d'orientation, chargée de proposer, du point de vue scientifique, des axes prioritaires. Le rapport préliminaire de cette commission, remis aux trois ministres responsables du plan, a ainsi identifié huit thématiques prioritaires et six priorités d'ordre général.
|
Parmi les thèmes retenus par la commission d'orientation, cinq correspondent à des conséquences sanitaires majeures en relation avec une exposition à des nuisances environnementales : - le premier concerne principalement des effets graves à court terme : sont notamment visés les légionelloses, les intoxications oxycarbonées, les effets des conditions climatiques extrêmes, en particulier des vagues de froid et des canicules, ainsi que les effets de la pollution atmosphérique urbaine ; - les quatre autres portent sur des pathologies particulières chroniques, invalidantes, voire mortelles : la priorité est ainsi donnée aux cancers et aux allergies, ainsi qu'à l'étude des facteurs environnementaux suspectés d'avoir des effets reprotoxiques ou neurotoxiques.
Les trois derniers thèmes s'attachent aux expositions
concernant une large majorité de la population et ont trait aux milieux
ou aux lieux de vie des populations : le bruit, la mauvaise qualité
de l'eau et l'habitat.
|
Sur la base de ce rapport préliminaire, l'AFSSE, qui assure le secrétariat de la commission, devrait engager une consultation nationale, à destination du grand public, à travers un forum sur Internet, et en région. A la suite de ces différentes consultations, la commission devrait rendre un rapport définitif à la fin du mois de janvier 2004.
Certaines de ces priorités, pour lesquelles les connaissances scientifiques et épidémiologiques permettent de définir dès à présent des dispositifs de réduction des risques, font, en outre, l'objet d'objectifs quantifiés annexés au présent projet de loi : tel est le cas pour l'exposition au plomb, au radon, aux polluants atmosphériques ou encore pour l'amélioration de la qualité de l'eau.
S'il est évidemment trop tôt pour recenser les moyens nécessaires à la mise en oeuvre de ce plan, votre commission tient à insister sur deux d'entre eux : la définition de moyens juridiques adaptés - et notamment de normes cohérentes selon les différents milieux, pour un même polluant - et l'attribution de moyens de contrôle efficace.
Au demeurant, s'agissant des moyens, la création du plan national « santé-environnement » devrait justement permettre, en hiérarchisant les priorités, d'affecter les moyens - financiers mais aussi humains et scientifiques - aux enjeux qui le nécessitent.
2. Santé au travail et santé environnementale : un rapprochement inabouti
a) Une avancée importante : l'amélioration de la collecte des données relatives à la santé au travail par l'InVS
Parmi l'ensemble des milieux de vie qui composent notre environnement quotidien, le milieu de travail a fait l'objet d'une attention particulière.
Il est vrai que le dispositif actuel de connaissance des risques sanitaires professionnels est notoirement insuffisant : les données disponibles en matière d'épidémiologie au travail sont lacunaires, leur absence de centralisation et de consolidation empêche la définition d'actions prioritaires, les instruments de veille sanitaire restent embryonnaires, comme en témoigne, d'ailleurs, la création très récente de la cellule « santé au travail » de l'InVS.
D'une façon générale, la santé au travail demeure largement du domaine de l'entreprise, alors qu'elle devrait s'intégrer dans le cadre plus large de la politique de santé publique : l'État ne saurait en effet se désintéresser d'un milieu de vie dans lequel nos concitoyens passent une grande partie de leur vie.
Or, sur la question spécifique de la santé au travail, l'InVS, qui est et doit demeurer l'organisme qui centralise l'ensemble des données sanitaires, ne dispose actuellement que des informations transmises par les services de santé au travail. Pour indispensable qu'elles soient, ces informations n'en sont pas moins partielles : elles laissent en effet de côté une partie des données relatives aux facteurs de risque et ne permettent pas de retracer l'historique des expositions des salariés à ces facteurs.
C'est la raison pour laquelle le projet de loi prévoit de confier à l'Institut une mission générale de statistiques en matière d'accidents du travail et de maladies professionnelles et de lui donner un accès direct aux informations détenues par les entreprises, afin d'améliorer la connaissance et la prévention des risques sanitaires au travail. En contrepartie de la transmission par les entreprises des informations nécessaires à l'Institut pour l'exercice de ses missions, celui-ci contribuera à la mise en place de surveillances épidémiologiques en milieu de travail.
Votre commission ne peut que se féliciter de ce progrès qui devrait contribuer à abattre le « mur » entre santé au travail et santé publique évoqué par l'IGAS dans son rapport annuel pour 2003.
b) De nouvelles pistes à explorer ?
On peut regretter que le rapprochement entre santé au travail et santé environnementale, dont témoigne l'élargissement du rôle de l'InVS en matière de collecte et d'analyse des données relatives à la santé au travail, reste, en l'état actuel du texte, inachevé.
Compte tenu du caractère multifactoriel des pathologies liées au travail, il paraît en effet difficile d'isoler cet aspect de l'analyse globale des déterminants environnementaux de la santé publique. C'est la raison pour laquelle, à rebours des propositions parfois avancées de création d'une agence spécifiquement chargée de la santé au travail, il pourrait être constructif d'envisager :
- d'intégrer explicitement la santé au travail dans le champ du plan national « santé-environnement » : c'est d'ailleurs la position adoptée par la commission d'orientation qui, à maintes reprises, propose des actions de prévention en direction des personnes professionnellement exposées à des risques environnementaux ;
- de reconnaître la participation des partenaires sociaux aux conférences régionales de santé, à travers une représentation des organismes paritaires que sont les observatoires régionaux de santé au travail : il paraît en effet important d'impliquer les entreprises dans la définition des grandes orientations de santé publique ;
- d'adosser le travail statistique de l'InVS aux informations d'ores et déjà collectées par les caisses régionales d'assurance maladies, auprès desquelles sont déclarés les accidents du travail et maladies professionnelles ;
- d'améliorer encore la collecte des informations relatives à la santé au travail par l'InVS, en organisant la confidentialité des informations transmises par les services de santé au travail, principal obstacle à l'effectivité de cette transmission ;
- de limiter les informations fournies par les entreprises à l'InVS aux renseignements qui lui sont réellement utiles : il paraît en effet dangereux de « noyer » l'Institut sous une transmission systématique d'informations.
C. DES AMÉLIORATIONS CONCRÈTES EN MATIÈRE DE GESTION DES RISQUES SANITAIRES LIÉS À L'ENVIRONNEMENT
1. La modernisation des dispositifs de protection sanitaire de la qualité de l'eau
La protection de la qualité sanitaire de l'eau est sans doute le plus ancien des dispositifs de prévention des risques sanitaires liés à l'environnement : dès l'Antiquité, les liens entre la mauvaise qualité de l'eau et les grandes épidémies avaient été étudiés.
Pour autant, les nouvelles formes de pollution et les attentes, toujours grandissantes, de nos concitoyens dans ce domaine commandent d'adapter et de moderniser les instruments de cette protection, ce à quoi s'attache le présent projet de loi.
a) Un dispositif de protection de la qualité sanitaire de l'eau plus cohérent
Le dispositif de protection de la qualité sanitaire de l'eau repose essentiellement sur deux séries d'instruments : d'une part, des régimes d'autorisation ou de réglementation des activités d'exploitation de l'eau destinée à la consommation humaine, d'autre part, des normes sanitaires, sous la forme de valeurs limites de présence de certains polluants dans l'eau. Le projet de loi conserve ces instruments, tout en les rénovant.
Il étend tout d'abord l'obligation d'établir un périmètre de protection autour des points de prélèvement d'eau à tous les captages, y compris ceux, antérieurs à 1964, bénéficiant d'une protection naturelle jusqu'ici dispensés de cette procédure. En contrepartie, il allège les formalités administratives liées à l'établissement de ces périmètres, afin d'accélérer leur fixation : ainsi, l'obligation de publier aux hypothèques les servitudes grevant les terrains situés dans les périmètres de captage est supprimée.
Il donne ensuite aux collectivités propriétaires de captages des moyens nouveaux d'assurer le maintien d'une activité agricole compatible avec la protection de la ressource en eau dans ces périmètres : celles-ci auront donc la possibilité de préempter les terrains mis en vente dans ces périmètres et d'imposer aux agriculteurs, en dérogation au statut du fermage, des modes de culture respectueux de la ressource en eau.
Il renforce enfin les obligations de préservation, de surveillance et de contrôle de la qualité de l'eau : les obligations seront désormais, qu'il s'agisse d'eau potable en général ou d'eau minérale naturelle, conformes aux exigences de la réglementation communautaire en la matière. Il convient notamment de remarquer que, pour la première fois, les obligations sanitaires des exploitants d'eaux minérales naturelles reçoivent une base législative.
b) Le renforcement des sanctions à la réglementation sanitaire sur l'eau
Comme le soulignait le rapport de l'IGAS précité, l'efficacité de la norme dépend essentiellement des capacités de l'autorité administrative à en contrôler l'application effective.
Or, il n'existe, à l'heure actuelle, aucun dispositif général de sanctions administratives en cas d'inobservation par les exploitants ou les propriétaires d'une installation de production, de distribution ou de conditionnement d'eau de la réglementation sanitaire sur la qualité de l'eau. Cette situation obligeait jusqu'ici le préfet à déclencher l'action pénale, sans qu'il lui soit possible de prendre, dans l'attente de l'issue de cette procédure, les mesures conservatoires qui s'imposent à l'évidence lorsqu'un risque sanitaire pour la population est détecté.
C'est la raison pour laquelle les députés ont souhaité instaurer un ensemble gradué de sanctions administratives en cas d'inobservation des règles sanitaires relatives à la qualité de l'eau.
Le projet de loi rénove également le dispositif pénal de sanction des infractions à la législation sanitaire sur l'eau :
- il étend à deux nouvelles catégories d'agents le pouvoir de rechercher et de constater les infractions et il rend applicable à l'ensemble des infractions à la réglementation sur les eaux potables et sur les eaux minérales ce pouvoir de police ;
- il prévoit désormais de réprimer d'une amende de 15.000 euros, contre 4.500 euros aujourd'hui, les infractions à la législation sur l'eau ;
- il crée quatre nouvelles infractions à la législation sur l'eau : la distribution d'eau sans autorisation, qu'il s'agisse d'eau potable ou d'eau minérale, le non-respect des restrictions ou interdictions d'activité à l'intérieur des périmètres de protection, le non-respect des règles sanitaires de traitement de l'eau et de nettoyage des installations et le refus du propriétaire ou de l'occupant d'un bâtiment comportant une installation intérieure de distribution d'eau d'obtempérer à l'injonction préfectorale visant à faire cesser un risque grave pour la santé ;
- il introduit enfin la possibilité de retenir la responsabilité pénale des personnes morales propriétaires ou responsables des installations.
c) Un dispositif encore perfectible
Pour compléter le dispositif proposé par le projet de loi, certaines améliorations pourraient utilement être apportées, répondant au souci de modernisation souhaité par le Gouvernement.
S'agissant notamment des périmètres de protection des captages d'eau, il serait judicieux de prévoir une information renforcée des propriétaires de parcelles, situées à l'intérieur de ces derniers et soumises à des servitudes liées à la protection de la ressource en eau.
2. Le renforcement de la lutte contre le saturnisme
Maladie de la pauvreté, le saturnisme reste un problème majeur de santé publique en France : l'INSERM estime sa prévalence chez l'enfant à 2 %, ce qui signifie qu'elle touche près de 185.000 enfants de un à six ans 11 ( * ) . Cette situation est préoccupante car le plomb, même à faible dose, peut entraîner des conséquences graves sur la santé des plus jeunes : retard mental, difficultés d'apprentissage, troubles psychomoteurs, anémie ou encore lésions rétiniennes.
Le dispositif de lutte contre le saturnisme a déjà été profondément modernisé par la loi du 29 juillet 1998 relative à la lutte contre les exclusions. Mais le bilan de cette loi a clairement montré ses limites : aspect partiel des diagnostics opérés suite aux signalements de cas de saturnisme, difficultés de relogement des occupants de locaux contaminés, diagnostics préventifs limités à certaines zones déclarées à risque.
Les mesures proposées doivent donc permettre d'atteindre l'objectif ambitieux fixé par le rapport annexé au présent projet de loi : réduire de 50 % la prévalence de la maladie d'ici 2008.
a) L'adaptation du dispositif d'urgence de lutte contre le saturnisme
Le projet de loi remplace le simple diagnostic sur la présence de plomb dans les revêtements muraux par une enquête, plus large, sur l'ensemble de l'environnement de l'enfant. En revanche, pour éviter l'engorgement des DDASS du fait de la multiplication des signalements spontanés, la réalisation du diagnostic devient, dans ce cas, une simple faculté pour le préfet et elle est, dans tous les cas, limitée aux situations mettant en cause des mineurs.
Le dispositif de lutte contre le saturnisme est également adapté pour permettre une meilleure mise en oeuvre des travaux d'élimination du risque d'exposition au plomb :
- pour les sources d'exposition au plomb autres que les revêtements muraux, le projet de loi introduit une obligation pour le préfet d'informer le responsable de l'installation, afin que celui-ci prenne les mesures nécessaires à la réduction du risque ;
- s'agissant des peintures, l'obligation pour les propriétaires d'effectuer les travaux n'est maintenue qu'en cas de dégradation du revêtement : il s'agit de concentrer les contrôles sur les situations où le risque est immédiat ;
- le délai normal de réalisation des travaux est porté de un à trois mois, lorsque ceux-ci rendent nécessaire un relogement temporaire des occupants du logement.
Le projet de loi transfère également aux propriétaires la responsabilité du relogement des occupants du logement, le préfet n'intervenant qu'en dernier ressort ou en cas d'occupation sans titre. Les frais de travaux et d'hébergement temporaire des occupants sont à la charge du propriétaire
b) Le renforcement du dispositif de prévention du risque d'exposition au plomb
L'obligation de présenter un « état du risque d'accessibilité au plomb » , désormais appelé « constat de risque d'exposition au plomb » (CREP), lors de la vente d'un logement, est étendue à l'ensemble du territoire national et sera applicable, dans un délai de quatre ans, aux contrats de location portant sur les logements construits avant 1949.
De même, tous les travaux portant sur des parties communes d'un immeuble devront être précédés de l'établissement d'un tel constat. L'ensemble des immeubles devra avoir bénéficié d'une expertise avant le 31 décembre 2010.
L'expertise du risque d'exposition au plomb devra également faire apparaître les facteurs de dégradation du bâti, afin de repérer les situations de risque aggravé liées à l'insalubrité du logement, seules ces dernières devant désormais être signalées au préfet.
Le projet de loi prévoit l'obligation pour les propriétaires d'engager les travaux en cas de constat positif, sans attendre l'intervention du préfet. Il précise également les modalités de prise en charge des travaux : les frais seront ainsi à la charge du propriétaire bailleur en cas de location, de l'acquéreur en cas de vente.
L'absence de CREP ou le refus de faire exécuter les travaux rendus nécessaires par la découverte d'un risque d'exposition au plomb constitue un manquement aux obligations particulières de sécurité et de prudence du bailleur, pouvant aboutir à une mise en cause de sa responsabilité pénale.
Le préfet peut enfin prendre des dispositions de protection de la population générale vis-à-vis de chantiers entraînant des risques d'exposition au plomb.
c) Des améliorations souhaitables
On ne peut que soutenir la prise de conscience du caractère inadmissible de la persistance de cette maladie, plus de cinquante ans après l'interdiction de l'utilisation du plomb dans les constructions, dont témoignent les mesures proposées par le projet de loi.
La recherche d'une efficacité maximale du dispositif pourrait néanmoins conduire à souhaiter renforcer le dépistage des mineurs, notamment en rétablissant l'incitation à la visite médicale pour les autres enfants de l'immeuble lorsque l'enquête environnementale fait apparaître un risque d'exposition au plomb.
Il paraît également utile d'élargir les compétences du service communal d'hygiène et de santé en matière de saturnisme, au contrôle des travaux et au signalement des chantiers présentant un risque d'exposition au plomb pour les occupants d'un immeuble.
3. Ouvrir un nouveau chantier : les rayonnements non ionisants
La protection de nos concitoyens face aux dangers potentiels de l'environnement justifierait d'ouvrir un nouveau chantier : celui de l'impact sanitaire des radiofréquences, encore appelées rayonnements non ionisants. Cette suggestion permettrait de répondre aux demandes d'information de plus en plus pressantes exprimées par les collectivités locales d'une part, et le public d'autre part, en matière d'implantation de stations radioélectriques. Elle permettrait, par ailleurs, d'assurer un contrôle des expositions aux champs électromagnétiques par les autorités.
En effet, même s'il n'existe pas pour l'instant d'éléments scientifiques probants sur les effets sur la santé - notamment à long terme - produits par l'exposition aux champs électromagnétiques provenant des 87.000 stations radioélectriques, et notamment des 35.000 stations de téléphonie mobile, il paraît nécessaire de disposer au moins d'outils permettant d'exercer un contrôle concernant cette exposition, ainsi que le recommande le rapport de l'OPECST du 9 novembre 2002 12 ( * ) .
Votre commission vous propose donc de donner aux préfets la possibilité de procéder à des contrôles, pour vérifier que les niveaux d'exposition ne dépassent pas les valeurs limites adoptées au niveau communautaire et transposées en droit français par le décret du 3 mai 2002 13 ( * ) , et d'assurer une meilleure information des maires concernant les installations radioélectriques implantées sur leur commune.
EXAMEN
DES ARTICLES
TITRE
PREMIER
-
POLITIQUE DE SANTÉ PUBLIQUE
CHAPITRE
PREMIER
-
Champ d'application et conditions d'élaboration
Article premier A (nouveau)
Ratification de la convention-cadre
de
l'Organisation mondiale de la santé pour la lutte antitabac
Objet : Cet article additionnel propose de procéder à la ratification par la France de la convention-cadre pour la lutte anti-tabac du 21 mai 2003, établie sous l'égide de l'Organisation mondiale de la santé.
I - Le dispositif proposé
Le vote par l'Assemblée nationale en première lecture de cet article additionnel résulte de l'adoption à l'unanimité de l'amendement déposé par M. Jean-Marc Le Guen. Dans l'esprit de son auteur, le projet de loi relatif à la politique de santé publique offre l'opportunité de ratifier très rapidement cette convention internationale. M. Jean-François Mattei a admis cet argument en précisant, lors de la discussion en séance publique le 2 octobre 2003, que « le Gouvernement avait prévu de la ratifier par une loi spécifique », mais que, puisque « le projet de loi intégrait les dispositions sur le tabagisme », il soutenait cet amendement, ce qui permettrait à la France d'être l'un des premiers pays à ratifier cette convention.
La convention-cadre de l'OMS a été adoptée par acclamation lors de la 56 ème séance de l'Assemblée mondiale de la santé. Ce traité est désormais ouvert à la signature et à la ratification des 192 États membres. A la date du 31 décembre 2003, il avait été signé par quatre-vingts pays et était ratifié par cinq d'entre eux. L'article 36 de la convention prévoit qu'elle entrera en vigueur « le quatre-vingt-dixième jour suivant la date du dépôt du quarantième instrument de ratification, d'approbation, de confirmation formelle ou d'adhésion auprès du dépositaire ».
La convention-cadre de l'OMS, que le présent article additionnel propose de faire ratifier par la France, revêt une double importance. Sur le plan symbolique tout d'abord, il s'agit de la première convention internationale de lutte contre le tabac. Elle marque ainsi l'unité de la communauté internationale sur un objectif de santé publique primordial. Sur le plan juridique surtout, ce traité ne se limite pas à se référer à des principes ou à des mesures incitatives, ce qui constitue très souvent la caractéristique du « droit mou », produit par les organisations internationales : il intègre également des dispositions normatives. Force est d'ailleurs de constater que ce traité a donné lieu à près de trois années de négociations difficiles au cours desquelles les efforts de l'OMS se sont fréquemment heurtés aux résistances des industriels du tabac et aux réserves de plusieurs grands pays industriels (Japon, Etats-Unis et Allemagne notamment).
L'objectif de la convention-cadre de l'OMS pour la lutte anti-tabac est de faire diminuer la mortalité due au tabagisme (4,9 millions de décès enregistrés dans le monde en 2002) en limitant notamment la publicité sur les produits du tabac. La convention impose aussi de faire figurer sur les paquets de cigarettes des mises en garde sur les dangers du tabac. Elle prévoit l'interdiction de la vente de produits du tabac aux mineurs, le traitement de la dépendance et l'adoption de mesures de lutte contre la contrebande.
Compte tenu du caractère moniste du droit public français, ces engagements auront valeur contraignante et supralégislative dès ratification par la France de la convention-cadre et après l'entrée en vigueur de cette dernière en droit international public.
La convention-cadre insiste aussi, dès son préambule, sur la priorité consistant à protéger la santé publique, sur le caractère « irréfutable » des données scientifiques établissant les risques du tabac, ainsi que sur le caractère de « produit très sophistiqué » visant à « engendrer et à entretenir la dépendance » du tabac.
Elle comporte une liste de principes directeurs, invitant notamment chaque pays à élaborer et mettre en oeuvre des programmes nationaux multisectoriels globaux de lutte contre le tabac. Parmi les « mesures relatives à la réduction de la demande de tabac » qui constituent la troisième partie de la convention, on relèvera que, « sans préjudice du droit souverain des parties de déterminer leur politique fiscale » , l'importance d'une politique des prix est affirmée, tandis que le conditionnement et l'étiquetage doivent faire l'objet de « mesures efficaces » . Elle prévoit que chaque partie, dans le respect de sa Constitution ou de ses principes constitutionnels, instaure une interdiction globale de toute publicité en faveur du tabac, ainsi que de toute promotion et de tout parrainage par les produits du tabac, ou - à tout le moins - des mesures de restriction, si l'interdiction globale soulève des difficultés juridiques.
S'agissant de la responsabilité des industriels dans les dommages causés à la santé des fumeurs, le texte final se contente d'affirmer qu'il s'agit d'un « aspect important de la lutte anti-tabac ». Il encourage les États à « prendre au besoin des mesures législatives ou à promouvoir leurs lois existantes, concernant la responsabilité civile ou pénale, y compris l'indemnisation si nécessaire ».
Il convient enfin de relever que la convention institue également une structure permanente de suivi sous la forme d'une conférence des parties, dont l'OMS assurera, dans un premier temps, le secrétariat.
II - Les modifications adoptées par l'Assemblée nationale
Votre commission partage le constat formulé par le ministre de la santé, lorsqu'il soulignait à l'Assemblée nationale le caractère inhabituel du mode de ratification de cette convention internationale, tout en observant que le présent projet de loi offre l'occasion d'accélérer la procédure et que l'importance de l'enjeu justifie de la saisir.
Votre commission vous propose donc d'adopter le présent article sans modification.
Article premier
(art. L. 1411-10 à L. 1411-5 et L. 1413-1 du code de
la santé publique)
Politique de santé publique nationale
Objet : Cet article définit le champ d'application et les conditions d'élaboration de la politique de santé.
I - Le dispositif proposé
L'exposé des motifs du présent projet de loi affirme la responsabilité de l'État en matière de santé publique. Cet article réorganise donc les dispositions du code de la santé publique concernant la définition et la mise en oeuvre de la politique de santé publique au niveau national, issues de la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
La nouvelle architecture voulue par le Gouvernement vise à corriger le relatif délaissement de la prévention dans notre système de santé, définir la politique de santé et à mettre en place les leviers d'action mis à la disposition de l'État.
Devant votre commission des Affaires sociales, le ministre de la santé, de la famille et des personnes handicapées avait souligné le fait que la responsabilité de l'État dans le domaine de la santé publique était jusqu'à présent mal définie et insuffisamment organisée, « les dispositifs existants ayant été créés, sans stratégie globale, en réaction à des catastrophes écologiques, à des scandales sanitaires, à des phénomènes irrationnels de panique ou encore à la multiplication d'incidents hospitaliers ».
Il s'agit donc de resituer l'action des très nombreux intervenants du secteur de la santé dans le cadre d'une politique globale et cohérente de l'État ; de lutter contre la dispersion des moyens et des acteurs ; de donner une cohérence d'action à la myriade de structures que sont les observatoires régionaux de la santé, les comités départementaux d'éducation pour la santé, les centres d'éducation de la santé en milieu scolaire, les observatoires de la santé au travail, les multiples associations spécialisées qui interviennent aux côtés des deux grands acteurs que sont l'État, ses services, ses agences, d'une part, et l'assurance maladie, d'autre part.
Le paragraphe I de cet article propose une nouvelle rédaction de l'article L. 1411-1. Il affirme de manière solennelle la responsabilité première de l'État, en matière de santé publique, pour la fixation des objectifs, la conception des plans et des programmes et pour l'évaluation de la politique de santé et il souligne le caractère pluriannuel de la politique de santé publique.
Il énumère, ce qui est nouveau, les responsabilités qui relèvent de l'État. Il reprend des responsabilités classiques en matière de santé publique comme la surveillance et l'observation de l'état de santé de la population, la lutte contre les épidémies, ou encore la qualité et la sécurité des soins.
En outre, la prévention, qui - depuis la loi du 4 mars 2002 - était définie à l'article L. 1417-1, figure dans cette énumération et devient partie intégrante de la politique de santé publique.
La réduction des inégalités de santé, qui était anciennement un objectif de la politique de prévention, est promue au rang d'objectif de santé publique, tout comme l'amélioration de l'état de santé de la population et de la qualité de vie des personnes malades et handicapées.
Enfin, on notera le point 9 proposé à l'article L. 1411-1 du code de la santé qui dispose que relève de la responsabilité de l'État « l'organisation du système de santé et sa capacité à répondre aux besoins de prévention et de prise en charge des maladies et des handicaps ». Ce faisant, le Gouvernement engage la responsabilité des pouvoirs publics dans la prise en charge des maladies, tâche matériellement assurée par l'assurance maladie. L'affirmation de cette responsabilité ne peut être simplement anecdotique alors que se prépare la modernisation de l'assurance maladie.
Le paragraphe II propose une nouvelle rédaction de l'article L. 1411-2 et précise la procédure d'adoption des objectifs et d'évaluation de la politique de santé publique.
Cette rédaction constitue l'une des principales modifications apportées au dispositif antérieur : la périodicité des objectifs de santé publique est désormais fixée à cinq ans, et un vote du Parlement sur ces objectifs est prévu, et non plus seulement l'organisation d'un simple débat parlementaire, comme le prévoyait la loi du 4 mars 2002.
Votre commission ne peut que se féliciter de cette évolution. Celle-ci est de nature à compenser l'absence de lien entre la politique de santé et la politique d'assurance maladie et à associer le Parlement, jusqu'à présent exclu de la définition des priorités de santé que le Gouvernement déterminait de son seul chef.
Ces priorités seront réunies dans un rapport annexé au projet de loi de santé publique qui comprendra des « objectifs » et des « plans d'action », permettant à chaque acteur, sur le terrain, de mieux situer son rôle et le sens de son action. Ils agiront comme autant d'indicateurs du juste pilotage du système de santé, en évaluant ses performances. Cette mise sous objectifs est l'une des innovations majeures du projet de loi.
Le présent projet de loi contient ainsi, dans son rapport annexé, cent objectifs de santé publique retenus à l'issue de la consultation nationale, pour la période 2004-2008. Ils sont répartis en quatre groupes :
- objectifs quantifiables en l'état actuel des connaissances (aujourd'hui, seule une quarantaine de ces objectifs est quantifiée) ;
- objectifs ayant pour préalable la production d'informations d'ordre épidémiologique ;
- objectifs ayant pour préalable la production d'autres connaissances scientifiques ;
- objectifs ayant pour préalable l'évaluation de programmes précédents.
Ils sont aussi déclinés en cinq plans nationaux : lutte contre le cancer, lutte contre la violence ; les comportements à risque et les conduites addictives (violence routière, toxicomanie, ...) ; impact des facteurs environnementaux sur la santé ; amélioration de la qualité de vie des personnes atteintes de maladies chroniques ; amélioration de la prise en charge des maladies rares.
Le rapport annexé est établi par le Gouvernement, sur la base d'un rapport préparé par le Haut conseil de la santé publique à partir de l'analyse des problèmes de santé et de propositions d'objectifs quantifiés.
Jusqu'à présent, en vertu de l'actuel article L. 1411, le rapport annuel remis au Parlement était réalisé par le Gouvernement à partir des travaux des conseils régionaux de santé et du Haut conseil de la santé.
Le présent projet de loi simplifie cette procédure en supprimant les conseils régionaux de santé.
Le quatrième alinéa de l'article L. 1411-2 introduit une distinction de périodicité entre le suivi de la loi et son évaluation : celui-là est annuel, celle-ci a lieu tous les cinq ans. Enfin, il est précisé que l'OPEPS (Office parlementaire d'évaluation des politiques de santé) peut « à tout moment » procéder à une « évaluation globale ou partielle » de la mise en oeuvre de la loi.
Le paragraphe III remplace la Conférence nationale de santé instituée aux articles L. 1411-1-1 et L. 1411-1-2 du code de la santé publique par une consultation nationale organisée tous les cinq ans par arrêté du ministre chargé de la santé. Cette consultation aura pour rôle d'éclairer le Gouvernement sur les objectifs et les plans nationaux de santé publique à retenir dans le rapport annexé à la loi.
Le paragraphe IV propose la création d'un Haut conseil de la santé publique, qui résulte en fait de la fusion du Haut conseil de la santé, institué par la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades, avec le Conseil supérieur d'hygiène publique de France mis en place par le décret n° 97-293 du 27 mars 1997.
L'actuel Haut conseil de la santé contribue à la définition des priorités pluriannuelles de santé publique en apportant son concours au Gouvernement et en évaluant leur réalisation dans un rapport remis au Parlement avant le 15 avril de chaque année.
Pour sa part, le Conseil supérieur d'hygiène publique de France est une instance consultative placée auprès du ministre de la santé, chargée d'émettre des avis ou recommandations et d'exercer des missions d'expertise en matière de prévision, d'évaluation et de gestion des risques pour la santé de l'homme. Ce conseil comprend quatre sections correspondant à leurs domaines de compétence : les eaux, les maladies transmissibles, les milieux de vie et la radioprotection.
Le futur Haut conseil de la santé publique aura désormais pour mission de :
- déterminer les objectifs pluriannuels de santé publique dans son rapport d'analyse mentionné au paragraphe II et d'évaluer la réalisation de ceux-ci (mission de l'actuel Haut conseil de la santé) ;
- assurer la veille prospective sur les tendances épidémiologiques et les évolutions technologiques propres à affecter l'état de santé de la population (missions de l'actuel Conseil supérieur d'hygiène publique).
A ces missions déjà exercées par les deux instances actuelles, s'ajoutera désormais « une fonction générale d'expertise en matière d'évaluation et de gestion des risques sanitaires », incluant l'expertise de la politique vaccinale. Cette fonction nouvelle tient compte de la création, dans le système de santé publique, des agences de sécurité sanitaire et s'exercera en liaison avec celles-ci.
Le paragraphe V de cet article propose une nouvelle rédaction de l'article L. 1411-5 fixant les modalités de désignation et d'organisation du nouveau Haut conseil de la santé publique.
Comme son prédécesseur, il comprendra des membres de droit et des personnalités qualifiées. En revanche, son président ne sera pas élu par les membres au sein des personnalités qualifiées, ainsi que le prévoit l'actuel article L. 1411-1-4 pour le Haut conseil de la santé, mais il sera désigné par le ministre chargé de la santé.
Le paragraphe VI propose une nouvelle rédaction de l'article L. 1413-1 instituant un Comité national de santé publique en remplacement de l'actuel Comité national de la sécurité sanitaire.
La création du Comité national de santé publique répond à un souci de simplification administrative. En effet, deux instances distinctes sont aujourd'hui chargées de la coordination de l'action des différents départements ministériels en matière de sécurité sanitaire et de prévention : le Comité national de sécurité sanitaire, créé par la loi du 1 er juillet 1998 relative au renforcement de la veille sanitaire et au contrôle de la sécurité sanitaire des produits destinés à l'homme (article L. 1413-1), et le Comité technique national de prévention, institué par la loi du 4 mars 2002 relative aux droits des malades et à la qualité du système de soins (article L. 1417-3).
Les missions du futur Comité national de santé publique comportent :
- la coordination interministérielle des politiques de sécurité sanitaire et de prévention ;
- l'analyse des événements ayant des conséquences sanitaires ;
- l'examen des conditions de financement des programmes et actions de santé.
II - Les modifications adoptées par l'Assemblée nationale
A cet article, l'Assemblée nationale a adopté sept amendements.
Quatre d'entre eux visent à préciser la définition des objectifs de la politique de santé énumérés par la nouvelle rédaction de l'article L. 1411-1 du code de la santé publique. Ils prévoient la prise en compte spécifique des personnes les plus fragiles et indiquent les objectifs poursuivis en matière de réduction des inégalités de santé.
Un cinquième amendement indique que le rapport établi par le Haut conseil de santé publique dresse notamment un état des inégalités socioprofessionnelles et des disparités géographiques face aux problèmes de santé.
Le sixième amendement modifie substantiellement le dispositif initial par lequel le Gouvernement souhaitait simplifier une architecture institutionnelle trop complexe et donner plus de souplesse à la concertation précédant la définition des orientations et objectifs de la politique de santé. Il avait donc proposé la suppression de la Conférence nationale de santé. Or, à l'occasion de ses travaux préparatoires, la commission des Affaires culturelles familiales et sociales de l'Assemblée nationale a constaté que les professionnels de la santé et les associations d'usagers restaient très attachés à cette instance qui leur permettait de s'exprimer sur les politiques de santé. En conséquence, avec l'avis favorable du Gouvernement, la Conférence nationale de santé a été rétablie.
Le dernier amendement dispose que le président du Haut conseil de la santé publique est élu par ses pairs et non pas désigné par le ministre de la santé.
III - La position de votre commission
Le dispositif proposé fixe clairement la responsabilité de l'État dans la détermination de la politique de santé et définit les rôles.
Votre commission approuve le maintien de la Conférence nationale, qui demeure un organe de concertation des différents acteurs du système, professionnels de la santé, représentants des malades et des usagers, organismes de recherche et qui conservera la capacité de formuler des avis des propositions. Elle vous propose d'ailleurs d'élargir, par amendement , la composition de cette conférence aux organismes d'assurance maladie complémentaire.
S'agissant du Haut conseil de la santé publique, elle ne doute pas de sa capacité d'expertise pour la détermination des objectifs de santé publique, mais elle reste toutefois circonspecte sur les effets à attendre de la fusion envisagée qui jumelle un Haut conseil de la santé chargé d'une réflexion globale et stratégique sur les problématiques de santé, et un Conseil supérieur d'hygiène publique de France qui assurait une fonction d'alerte et observait une approche beaucoup plus pragmatique des dossiers.
C'est pourquoi elle vous propose deux amendements :
- le premier prévoit que la Conférence nationale de santé rédige annuellement un rapport sur le respect des droits des usagers du système de santé ;
- le second vise à concentrer les compétences du Haut conseil de la santé publique sur ses fonctions stratégiques de définition des objectifs pluriannuels de santé publique et d'évaluation.
Votre commission vous propose d'adopter cet article ainsi modifié.
CHAPITRE II
-
Objectifs et plans régionaux de santé
publique
Article 2
(art. L. 1411-10 à L. 1411-13 du code de la santé
publique)
Politique de santé publique régionale
Objet : Le présent article a pour objet de redéfinir les responsabilités des acteurs régionaux en matière de définition et de mise en oeuvre de la politique de santé publique.
I - Le dispositif proposé
Comme le rappelle l'exposé des motifs du présent projet de loi, « la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé avait pour objectif d'affirmer la place des régions dans l'élaboration et la mise en oeuvre des politiques de santé en substituant aux conférences régionales de santé une structure unique : les conseils régionaux de santé ».
SCHÉMA MIS EN PLACE PAR LA LOI DU 4 MARS 2002
|
Missions exercées au niveau régiona l |
Organes décisionnels |
Organes consultatifs |
|
Santé publique |
||
|
- définir les priorités régionales de santé publique |
Conseil régional de santé en formation plénière |
|
|
- définir les programmes régionaux de santé |
Conseil régional de santé en formation plénière |
|
|
Prévention |
||
|
- définir les programmes de prévention et les orientations budgétaires correspondantes (dont les programmes régionaux pour l'accès à la prévention et aux soins des personnes démunies (PRAPS) |
Conseil régional de santé en formation plénière |
|
|
Planification |
||
|
- se prononcer sur les autorisations d'installations, d'équipements et d'activités sanitaires |
Directeur de l'Agence régionale de l'hospitalisation (ARH) |
Conseil régional de santé en section spécialisée |
|
- Elaborer la carte sanitaire |
Directeur de l'Agence régionale de l'hospitalisation (ARH) |
Conseil régional de santé en section spécialisée |
|
- Elaborer le SROS |
Directeur de l'Agence régionale de l'hospitalisation (ARH) |
Conseil régional de santé en section spécialisée |
Votre commission 14 ( * ) avait d'ailleurs approuvé la philosophie générale qui conduisait à la création du conseil régional de santé, notamment le regroupement en une seule instance de compétences exercées par de multiples acteurs. Mais elle avait aussi attiré l'attention du précédent gouvernement sur le caractère nécessairement transitoire d'une telle organisation et s'était attachée à préciser le texte afin d'articuler les missions des conseils régionaux de santé avec les orientations de la politique de santé prévues par le texte.
Le présent article a pour objet de confirmer la place de la région comme un élément essentiel de la mise en oeuvre de la politique de santé publique, objectif que le Gouvernement a réaffirmé dans plusieurs textes, tels que le projet de loi relatif aux responsabilités locales ou encore la loi de financement de la sécurité sociale pour 2004, qui décline au niveau régional certains accords conventionnels (accords de bon usage de soins, contrats de bonne pratique et contrats de santé publique).
Le texte procède néanmoins à une réforme substantielle du dispositif mis en place par la loi du 4 mars 2002 qui n'avait pas fait la preuve de son efficacité.
A cet effet, le paragraphe I donne compétence au préfet de région pour définir les modalités de mise en oeuvre des objectifs et des plans nationaux de santé publique, en prenant en compte les spécificités régionales. Le conseil régional peut également définir des objectifs particuliers à la région.
La réalisation, dans chaque région, des objectifs nationaux de santé publique fait l'objet d'un plan régional de santé publique dont les objectifs sont pris en compte par le schéma régional d'organisation sanitaire qui détermine l'offre de soins. Le plan régional comporte obligatoirement un programme régional pour l'accès à la prévention et aux soins des personnes les plus démunies.
Le préfet dispose, pour la mise en oeuvre du plan régional, du groupement régional de santé publique (GRSP), opérateur créé par l'article 5 du présent projet de loi sous la forme d'un groupement d'intérêt public. Le préfet peut également, par voie de convention, faire appel à tout organisme compétent pour mettre en oeuvre des actions particulières.
Un comité régional de santé publique contribue à la définition et à l'évaluation des objectifs régionaux de santé publique de l'État. Présidé par le représentant de l'État, il associe notamment des représentants des collectivités territoriales, de l'assurance maladie, des usagers du système de santé et des professionnels de santé.
Le préfet de région organise les consultations régionales nécessaires à la préparation du plan régional de santé publique.
Projet d'architecture régionale - politiques de santé publique
|
Représentant de l'État
|
|||
|
Préside
Préside
|
Comité régional de santé publique :
instance stratégique qui définit les
orientations du plan régional de santé publique
|
||
|
Consulte et associe
|
|||
|
Groupement régional de santé publique (GRSP) : organisme opérationnel de préparation et de pilotage du plan régional
État - collectivités territoriales - ARH - CRAM -
URCAM
|
Niveau de concertation URML et professionnels de santé, établissement de santé, associations d'usagers, experts opérateurs associatifs, partenaires et sociaux, etc. |
||
|
Mutualise les financements, sélectionne, finance les
projets
|
|||
|
Facilite la coordination de l'action technique
|
|||
On observera le rôle prépondérant du représentant de l'État dans la région qui assume une triple fonction de conception (il arrête le plan régional de santé publique), de consultation (du comité régional de santé publique consulté sur le plan de santé publique) et de mise en oeuvre (action pour laquelle il dispose du GRSP).
Le second point important du dispositif prévu est la mise en oeuvre, au niveau régional, des objectifs nationaux, soit les cent objectifs de santé publique et les cinq plans stratégiques répertoriés dans le rapport annexé à l'article 14 du présent texte.
Le législateur donne peu d'indications sur ce que devra être le contenu du plan régional et notamment sur le niveau d'indépendance dont disposera le représentant de l'État, ainsi que sur la « portée réelle » que pourra avoir l'avis du comité régional de santé publique.
En effet, devant cette multitude d'objectifs nationaux, et l'ampleur des plans stratégiques susceptibles de comporter eux-mêmes de nombreux objectifs différents, la question de l'autonomie de l'échelon régional dans la définition des objectifs et programmes régionaux apparaît centrale.
De la même façon, si la légitimité de l'État dans la détermination des politiques de santé ne saurait être mise en cause, il sera difficile de nouer des coopérations avec les collectivités territoriales, alors qu'actuellement les conseils généraux disposent toujours de compétences en matière de santé publique, dans un champ entièrement verrouillé par l'État, et avant même d'aborder l'épineuse question des contributions financières.
Le paragraphe II abroge les articles suivants du code de la santé publique, par cohérence avec la refonte du paysage institutionnel de la santé publique :
- L. 1411-1-1 instituant la Conférence nationale de santé, supprimée dans le dispositif initialement proposé ;
- L. 1411-1-2 précisant la composition de cette Conférence ;
- L. 1411-1-3 instituant le Haut conseil de la santé, qui disparaît au profit du Haut conseil de la santé publique ;
- L. 1411-1-4 précisant la composition du Haut conseil de la santé.
Le paragraphe III maintient l'exécution jusqu'à leur terme des programmes régionaux pour l'accès à la prévention et aux soins des personnes démunies (PRAPS) actuellement en cours.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale s'est attachée à simplifier l'organisation nationale et régionale proposée par le projet de loi en clarifiant les rôles de chacun et en organisant la renaissance des conférences régionales. Elle a donc adopté quatre amendements à cet article qui visent à :
- rétablir les conférences régionales de santé supprimées par la loi du 4 mars 2002. Ces instances régionales doivent être un lieu de concertation entre les acteurs du système de santé pour tenir des débats et émettre des propositions relatives à la politique régionale de santé (deux amendements) ;
- compléter les programmes et actions du plan régional afin qu'il comporte un programme de prévention des risques liés à l'environnement général et au travail et un programme de santé scolaire et d'éducation à la santé.
La politique de santé publique serait alors définie et mise en oeuvre selon les deux schémas suivants :
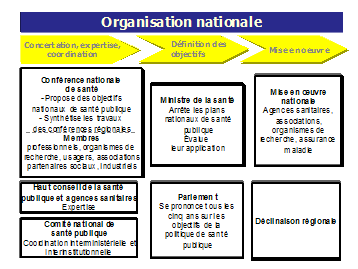

ORS : observatoires régionaux de santé ; CRES : comités régionaux d'éducation pour la santé ; CODES : comités départementaux d'éducation pour la santé ; CPAM : Caisse primaire d'assurance maladie ; URML : unions régionales des médecins libéraux
III - La position de votre commission
A cet article, votre commission vous proposera d'adopter six amendements :
- le premier vise à unifier les dispositions concernant les textes réglementaires d'application de ce chapitre, qui relèvent d'un décret en Conseil d'État ;
- le deuxième vise à associer les organismes d'assurance maladie complémentaire aux conférences régionales de santé ;
- le troisième modifie la composition de la conférence régionale de la santé en supprimant la référence au Conseil de l'ordre des médecins, afin de ne pas introduire de distorsion entre les différents ordres professionnels. Cet amendement ne remet pas en cause le principe d'une représentation équilibrée des professions de santé ;
- le quatrième prévoit la participation des observatoires de santé au travail, créés par l'accord interprofessionnel du 13 septembre 2000, aux conférences régionales de santé ;
- le cinquième modifie le mode de détermination du plan régional de santé publique afin d'affirmer le principe de régionalisation de la mise en oeuvre de la politique de santé publique :
- le dernier donne une base légale au schéma régional d'éducation pour la santé.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 3
(art. L. 1112-3, L. 1321-6, L. 1331-25, L. 1331-27, L. 1331-28, L.
1332-4, L. 2311-5, L. 3111-3, L. 3111-4, L. 3112-1, L. 3113-1, L. 3114-1,
L. 3114-3, L. 3114-4, L. 3114-6, L. 3322-11, L. 3811-6, L. 3812-3, L.
3812-7, L. 5132-4, L. 5231-1 et L. 5231-2 du code de la santé
publique)
Coordination
Objet : Cet article vise à coordonner un certain nombre de dispositions contenues dans le code de la santé publique avec les nouvelles compétences accordées au Haut conseil de la santé publique. L'Assemblée nationale lui a donné une portée supplémentaire en procédant à travers cet article à la ratification de l'ordonnance n° 2003-850 du 4 septembre 2003 portant simplification du système de santé.
I - Le dispositif proposé
L'article 3 assure la cohérence rédactionnelle du texte. Il prend en compte le regroupement au sein du Haut conseil de la santé publique des compétences auparavant confiées au Haut comité pour la santé publique et au Conseil supérieur d'hygiène publique de France.
Cet article vise dix-neuf articles du code de la santé publique, un article du code minier et trois articles de la loi du 2 juillet 1935 tendant à l'organisation et à l'assainissement des marchés du lait et des produits résineux.
Cette mesure de simple coordination soulève toutefois la question des compétences attribuées au Haut conseil qui ne manqueront pas d'influer sur sa composition et sur son mode de fonctionnement.
Votre commission s'interroge également sur les raisons pour lesquelles ces compétences sont simplement transférées au Haut conseil de la santé publique et non pas réparties entre les différentes agences sanitaires.
On peut en effet douter de la complémentarité des missions d'un organisme chargé à la fois d'un rapport d'analyse des problèmes de santé de la population et d'un avis sur la commercialisation des biberons, tétines et sucettes (article L. 5231-1 du code de la santé publique).
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements de coordination à cet article pour tenir compte de la rédaction retenue à l'article premier du projet de loi.
Sur proposition du rapporteur de la commission des Affaires culturelles, familiales et sociales, l'Assemblée nationale a également voté un amendement visant à ratifier, par l'intermédiaire du présent projet de loi, l'ordonnance n° 2003-850 du 4 septembre 2003 portant simplification de l'organisation et du fonctionnement du système de santé ainsi que des procédures de création d'établissements ou de services sociaux ou médico-sociaux soumises à autorisation, prises en application des articles 2, 6, 20, 21 et 34 de la loi n° 2003-591 du 2 juillet 2003 habilitant le Gouvernement à simplifier le droit par voie d'ordonnances.
Cette ordonnance organise notamment le transfert de pouvoirs de police sanitaire, auparavant détenus par le ministre chargé de la santé, aux directeurs des agences régionales d'hospitalisation ; elle supprime la carte sanitaire pour lui substituer une organisation plus souple placée sous la tutelle des ARH ; enfin elle réforme le fonctionnement des groupements de coopération sanitaire et les modes d'investissements disponibles pour les établissements de santé.
III - La position de votre commission
Sous réserve d'un amendement rédactionnel, votre commission vous propose d'adopter cet article ainsi modifié.
Article 3 bis (nouveau)
Nouvelle catégorie de sociétés
d'économie mixte
Objet : Cet article vise à créer une nouvelle catégorie de sociétés d'économie mixte, dédiées aux programmes sanitaires.
I - Le dispositif proposé
La modernisation des établissements est l'objectif central du plan « Hôpital 2007 » qui prévoit une relance sans précédent de l'investissement hospitalier, sous toutes ses formes, qu'il s'agisse du patrimoine immobilier, des équipements lourds ou encore des systèmes d'information.
La novation de ce plan est de mettre en oeuvre les dispositifs nécessaires à la réalisation de ces opérations dans un délai très court et trois éléments doivent permettre d'y parvenir : un appui financier considérable, une régionalisation de la procédure et un dispositif d'accompagnement national.
Ces modalités innovantes de réalisation se regrouperont autour de trois nouvelles possibilités ouvertes aux établissements de santé : le recours à des marchés globaux de conception et de réalisation ; la capacité d'utiliser des baux emphytéotiques pour les constructions hospitalières, en permettant à des entreprises privées de construire en lieu et place des établissements ; la possibilité, pour les sociétés d'économie mixte locales, de participer aux investissements hospitaliers.
Le Gouvernement se propose d'étendre et d'adapter, notamment au domaine hospitalier, les dispositions prévues par la loi du 29 août 2002 d'orientation et de programmation pour la sécurité intérieure qui permettent la mise en oeuvre de contrats passés entre personnes publiques et privées pour la conception, la réalisation, la transformation, l'exploitation et le financement d'équipements publics et s'appliquent aux besoins de la justice, de la police et de la gendarmerie.
Un tel dispositif aurait vocation à produire un effet de levier au profit de l'investissement dans le secteur de la santé et semble être l'outil privilégié de collaboration entre les établissements publics et privés de santé et les collectivités locales. Cela suppose, bien entendu, d'élargir le champ d'intervention des sociétés d'économie mixte locales, qui s'inscrit dans le cadre des compétences reconnues par la loi aux collectivités locales.
En application de ces dispositions prévues par la loi 2003-591 du 2 juillet 2003, l'article 22 de l'ordonnance n° 2003-850 du 4 septembre 2003 portant simplification de l'organisation et du fonctionnement du système de santé a donc autorisé les sociétés d'économie mixte locales à réaliser des opérations de conception, de réalisation, d'entretien ou de maintenance ainsi que, le cas échéant, de financement d'équipements hospitaliers ou médico-sociaux pour les besoins d'un établissement public de santé.
A l'occasion de l'examen au Sénat du texte d'habilitation, votre commission avait, en revanche, supprimé la possibilité ouverte aux établissements de santé de participer eux-mêmes au capital des sociétés d'économie mixte. L'intérêt d'une telle mesure, susceptible de faire courir des risques financiers importants aux établissements publics de santé, ne lui semblait pas clairement démontré, ni dans le domaine de l'investissement, ni dans celui de la coopération sanitaire.
Le présent article additionnel, adopté par l'Assemblée nationale, vise à créer une nouvelle catégorie de sociétés d'économie mixte locales ayant pour objet exclusif le financement d'opérations destinées aux établissements sanitaires. Compte tenu de ce principe de spécialité, il est proposé d'autoriser les établissements à participer au capital de ces sociétés.
II - La position de votre commission.
Compte tenu des modifications présentées, votre commission ne défend plus la position qui était la sienne à l'occasion de l'examen du projet de loi habilitant le Gouvernement à simplifier le droit, lorsqu'elle avait supprimé la possibilité, pour les établissements de santé publics, de participer au capital d'une SEM.
Si elle est disposée à accueillir favorablement le principe d'une SEM spécialisée dans les opérations sanitaires, elle considère toutefois que cet article 3 bis n'a pas de raison de figurer dans un chapitre intitulé « objectifs et plans régionaux de santé publique » .
C'est pourquoi elle vous propose ici la suppression de cet article pour réintroduire ses dispositions à l'article 13 bis du texte qui contient des mesures de même nature.
TITRE
II
-
INSTRUMENTS D'INTERVENTION
CHAPITRE
PREMIER
-
Institutions et organismes
Article 4
(art. L. 1417-1 à L. 1417-3, L. 1417-5 et L. 3411-4
du
code de la santé publique)
Institut national de prévention et
d'éducation pour la santé (INPES)
Objet : Cet article vise à adapter les missions de l'Institut national de prévention et d'éducation pour la santé (INPES) à la nouvelle organisation du système de santé publique proposée par le présent projet de loi.
I - Le dispositif proposé
L'Institut national de prévention et d'éducation pour la santé a été créé par l'article 79 de la loi du 4 mars 2002 précitée. L'INPES est venu se substituer au Comité français d'éducation pour la santé et s'est vu doté d'une mission d'expertise et de conseil en matière de prévention et de promotion de la santé, ainsi que d'accréditation des organismes de prévention et de promotion de la santé, publics et privés.
Cette évolution avait permis de structurer l'action de l'INPES autour de programmes articulés avec les plans de santé publique que le ministère met en place, alors qu'il n'était auparavant associé qu'à des actions ponctuelles.
Le présent projet de loi propose de conforter l'existence de l'INPES et de recentrer son action sur ses missions principales.
Le paragraphe I de cet article remplace l'intitulé du chapitre VII du titre premier du livre IV de la première partie du code de la santé publique « Politique de prévention » par celui de « Prévention et éducation pour la santé ». Cette modification tient compte de l'extension des responsabilités de l'INPES au domaine de l'éducation pour la santé, introduites par la nouvelle rédaction de l'article L. 1417-4.
Le paragraphe II précise les missions dévolues à l'INPES et qui consistent à :
- mettre en oeuvre, pour le compte de l'État, les programmes de santé publique prévus à l'article L. 1411-6 ;
- exercer une fonction d'expertise et de conseil en matière de prévention et de promotion de la santé ;
- promouvoir le développement de l'éducation pour la santé, sur l'ensemble du territoire.
Ce troisième point est en retrait par rapport aux compétences antérieurement attribuées à l'INPES puisque l'éducation pour la santé n'est plus assimilée à une mission de service public, le Gouvernement ayant considéré qu'il n'était pas opportun d'accorder une autonomie particulière à cette mission qui est déjà une composante de la politique de santé publique. En effet, en application du 5° de l'article L. 1411-1 du code de la santé publique, cette compétence relève de l'État qui, en l'occurrence, en délègue l'exécution à l'INPES mais ne semble pas souhaiter faire de cet Institut son délégataire unique.
Le paragraphe III abroge le pouvoir d'accréditation reconnu à l'INPES. Il paraissait en effet difficile que l'INPES cumule sa fonction d'expertise et de conseil en matière de prévention et de promotion de la santé avec celle d'accréditer les organismes chargés de ces secteurs, car de cette confusion des rôles pouvaient résulter des conflits d'intérêts.
Si sa mission d'accréditation des organismes de prévention publics et privés est ici supprimée, l'INPES demeure chargé d'élaborer des référentiels de qualité dans ce champ. Il convient d'ailleurs de rappeler que cette disposition, dont la suppression est proposée par le présent texte, n'avait pas reçu l'aval du Gouvernement, lors de son adoption à l'Assemblée nationale.
Le paragraphe IV prévoit l'abrogation de l'article L. 3411-4 du code de la santé publique. Comme l'indique l'exposé des motifs du projet de loi, cet article prévoyait la création d'un Institut national de l'enseignement, de la recherche, de l'information et de la prévention sur les toxicomanies. Cet établissement n'ayant jamais été créé et ses missions étant assurées soit par l'Observatoire sur les drogues et les toxicomanies (OFDT) créé en 1993, soit par l'INPES, cet article est devenu sans objet.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté quatre amendements à cet article, dont deux cosignés par le rapporteur de la commission des Affaires culturelles, familiales et sociales et les commissaires membres du groupe socialiste et un présenté par le Gouvernement :
- le premier rétablit la mission de l'INPES en matière de développement de l'éducation pour la santé ;
- le deuxième, déposé par le Gouvernement, précise que l'INPES concourt à la politique de santé publique ;
- le troisième précise que l'INPES apporte son concours à la mise oeuvre des programmes régionaux de l'État ;
- le quatrième procède à des coordinations au sein du code de la santé publique et de la sécurité sociale.
III - La position de votre commission
Votre commission soutient l'effort de coordination accompli par le Gouvernement et l'Assemblée nationale afin de tenir compte des conséquences de la nouvelle rédaction de l'article L. 1411-1 du code de la santé publique qui définit le champ d'action et les conditions d'applications de la politique de santé publique.
Elle se félicite que la collaboration avec l'Education nationale reste un axe fort de l'action de l'INPES.
Elle se réjouit également, compte tenu de la qualité des travaux de l'INPES, que cet organisme participe à la mise en oeuvre des programmes régionaux de l'État, via les groupements régionaux de santé publique comme le prévoit la nouvelle rédaction de l'article L. 1411-5 du code de la santé publique. Chargé de mettre en oeuvre les programmes nationaux, cet Institut aura un rôle capital à jouer au sein des GRSP auxquels il devra apporter son expertise des programmes nationaux et sa compétence en matière de diffusion de l'information. Votre commission veut néanmoins attirer l'attention des pouvoirs publics sur les moyens financiers nécessaires à l'INPES pour faire face à cette mission stratégique et assurer sa présence au sein des GRSP.
Par ailleurs, votre commission vous propose un amendement qui vise à supprimer la référence à l'éducation thérapeutique dans les missions de développement de l'éducation pour la santé. Cette référence, qui tendait à préciser le contenu des missions d'éducation pour la santé confiées à l'INPES, est en effet source de confusion, l'éducation thérapeutique étant traditionnellement délivrée dans les facultés de médecine.
Elle vous propose d'adopter cet article ainsi modifié.
Article 5
(art. L. 1411-14 à L. 1411-19 du code de la santé
publique)
Groupement régional de santé publique
Objet : Cet article prévoit la création d'un groupement régional de santé publique (GRSP) chargé d'assurer la mise en oeuvre des plans régionaux de santé publique sous l'égide du représentant de l'État.
I - Le dispositif proposé
Les dispositions de cet article sont parmi les plus importantes et les plus innovantes du texte. Rappelant que la détermination de la politique de santé publique est une compétence de l'État, elles proposent une organisation dont l'objectif est de rassembler les compétences existantes et de les intégrer dans les actions menées dans le cadre des plans et objectifs nationaux. Elles affirment le caractère partenarial de l'exécution de ces plans en réunissant, au sein d'un même groupement, différents partenaires tels que l'Institut national de veille sanitaire, l'INPES, l'assurance maladie ou les collectivités locales.
Comme l'indique l'exposé des motifs : « à terme, ce groupement régional de santé publique a vocation à intégrer une future agence régionale de santé assurant à la fois les missions de santé publique et d'organisation des soins ».
Pour mettre en oeuvre ces dispositions, le paragraphe I du présent article insère au chapitre premier du titre premier du livre IV de la première partie du code de la santé publique six articles mettant en place cette nouvelle instance, constituée sous la forme d'un groupement d'intérêt public (GIP).
Pourtant, au-delà des objectifs annoncés, le périmètre des missions et la composition des groupements laissent craindre que la conciliation de plusieurs objectifs soit source de difficultés majeures.
a) la définition des missions des GRSP
Le projet de loi envisage de confier aux GRSP deux types de missions :
- « assurer la surveillance épidémiologique, l'observation de la santé et les investigations épidémiologiques » ;
- « mettre en oeuvre les programmes de santé contenus dans le plan régional de santé publique. »
Cette dichotomie entre des fonctions de surveillance et d'évaluation d'une part, et de mise en oeuvre des programmes de santé d'autre part, conduit à s'interroger sur la pertinence des missions confiées aux GRSP.
Tout d'abord, on peut trouver singulier que soient confiées des missions de surveillance épidémiologique aux GRSP, alors que cette responsabilité devrait relever à l'évidence des services de l'État, au titre de ses compétences en matière de sécurité sanitaire, et des agences sanitaires.
De la même manière, on peut s'étonner que le groupement se voit confier à la fois des tâches d'évaluation et de mise en oeuvre. Cette confusion des fonctions d'exécution et d'évaluation risque de le placer dans la position difficile d'être à la fois juge et partie.
Il serait sans doute plus pertinent de recentrer les fonctions des groupements régionaux de santé publique sur une mission de pilotage et de coordination, toute entière consacrée à la mise en oeuvre des programmes de santé contenus dans le plan régional de santé publique.
En revanche, on ne peut que se féliciter de l'opportunité offerte aux régions de confier la mise en oeuvre des actions particulières qu'elles souhaiteront promouvoir au groupement de santé publique de leur ressort.
b) la composition des GRSP
La composition du groupement, telle que prévue par le texte initial du projet de loi, rassemble l'État, des établissements publics (InVS, INPES), les unions régionales des caisses d'assurance maladie (URCAM) et les caisses régionales d'assurance maladie (CRAM), les ARH, les régions, les départements, ainsi que, le cas échéant, d'autres collectivités locales ou d'autres structures intervenant dans le domaine de la santé.
Les missions que l'on envisage d'attribuer au groupement ne sont pas sans effet sur la composition qu'il convient de lui accorder. Assurer à la fois des fonctions d'observation de la santé et de surveillance épidémiologique, tout en ayant la charge de la mise en oeuvre du plan régional de santé publique, nécessite de faire siéger au sein d'un même organisme des financeurs (État, collectivités territoriales, organismes d'assurance maladie) et des organismes opérateurs.
Ce rapprochement crée un risque de conflits d'intérêts puisque se retrouvent membres de la même instance des opérateurs appelés à jouer un rôle de maître d'ouvrage opérationnel (élaboration d'appel d'offres, sélection de projets, allocation de budget, passation de commandes), et d'autres, susceptibles d'être bénéficiaires des commandes et exécutants des plans régionaux.
Cette confusion ne constitue pas une garantie d'efficacité au regard des objectifs poursuivis par le présent projet de loi, d'autant que le rétablissement de la Conférence nationale de santé publique et de ses démembrements régionaux, voté à l'Assemblée nationale, a maintenu l'existence d'une instance susceptible de réunir, elle aussi, l'ensemble des acteurs.
D'autres difficultés sont prévisibles. On peut ainsi s'interroger sur le fait de savoir si l'InVS et l'INPES disposent des moyens humains indispensables pour assurer leur présence au sein de chaque groupement régional de santé publique.
Enfin, la rédaction initiale du texte proposait la participation, facultative, des observatoires régionaux de santé publique. Là encore, compte tenu de la qualité d'opérateurs et de prestataires de services des observatoires, on peut s'interroger sur la pertinence de leur participation aux instances décisionnaires du GRSP, alors que leur action pourrait être optimisée comme opérateur ou comme organisme d'évaluation.
c) la présidence des GRSP
Constitué sous la forme d'un groupement d'intérêt public, c'est-à-dire une personne morale dotée de l'autonomie financière qui permet d'associer des partenaires publics, parapublics et privés, le groupement régional de santé publique est administré par un conseil d'administration composé à parité de représentants de l'État et de représentants des autres membres du groupement et présidé par le représentant de l'État dans la région.
Compte tenu de cette situation, et même si aucun acteur ne conteste la légitimité de l'État en matière de santé publique, certains partenaires pourraient redouter d'être considérés comme de simples contributeurs sans possibilité de faire entendre leur voix dans le choix des opérateurs et dans les modalités d'exécution du plan.
Cette organisation, même si elle est induite pas la forme juridique du GIP, qui emporte une composition particulière du conseil d'administration, ne laisse que peu de place aux partenaires de l'État et gomme toute volonté de l'État de mettre en oeuvre, sur le terrain, une politique de partenariat qui structure les actions de santé publique. Ce faisant, elle prête le flan à un reproche d'« étatisation ».
d) les ressources des GRSP
Les ressources du groupement comprennent obligatoirement une subvention de l'État et une dotation de l'assurance maladie.
On touche là à l'un des objectifs majeurs du GRSP, qui a pour but de mutualiser les financements des différents décideurs, de l'État, de l'assurance maladie et des collectivités territoriales. En effet, la dispersion actuelle des financements publics constitue une limite sérieuse à l'efficacité des actions de santé publique. On peut néanmoins s'interroger sur les montants budgétaires qui seront mobilisés, notamment par l'État, et sur le niveau de la contribution financière qui sera versée par l'assurance maladie.
L'avant dernier alinéa de l'article rappelle que la prise en charge des personnes les plus fragiles est un objectif prioritaire de santé publique et que les plans mis en oeuvre au niveau régional ont vocation à contribuer à la lutte contre les inégalités de santé.
II - Les modifications adoptées par l'Assemblée nationale
Afin de clarifier les missions de chacun des intervenants au niveau régional et de réaffirmer le rôle du GRSP, qui doit avant tout être une instance exécutive, la commission des Affaires culturelles, familiales et sociales de l'Assemblée nationale a présenté un amendement de réécriture de l'article 5.
Cet amendement comporte plusieurs éléments importants :
- il modifie les missions du GRSP en les recentrant sur la mise en oeuvre des programmes de santé contenus dans le plan régional de santé publique ;
- il précise la composition du GIP ;
- il détermine les ressources du groupement ;
- il fait référence à la notion de personnes les plus démunies et les plus vulnérables.
Cet amendement a été modifié par trois sous-amendements présentés par le Gouvernement :
- le premier précise que le conseil d'administration du groupement régional de santé publique est présidé par le représentant de l'État dans la région ;
- le deuxième prévoit que le directeur du groupement est désigné par le représentant de l'État dans la région et que ce groupement peut, pour remplir les missions qui lui sont dévolues, employer des contractuels de droit privé ;
- le dernier indique que les modalités de fixation et de versement de la dotation de l'assurance maladie sont déterminées par voie réglementaire.
III - La position de votre commission
Votre commission considère que la philosophie retenue par l'Assemblée nationale, recentrant les missions du GRSP sur la mise en oeuvre des plans régionaux de santé publique, est une excellente mesure, tout comme les modifications relatives à la composition des groupements.
Cette logique, qui fait du GRSP un outil de rationalisation financière, ne met toutefois pas suffisamment en exergue la volonté du Gouvernement de développer une politique partenariale.
En effet, le GRSP est chargé de mettre en oeuvre les plans régionaux décidés par le représentant de l'État dans la région. La responsabilité de l'État dans la détermination de la politique de santé publique ne serait donc pas remise en cause par l'introduction d'une dose de partenariat au sein du GRSP qui pourrait, par exemple, se traduire par une liberté laissée au groupement d'élire son président.
Cet assouplissement pourrait être de nature à favoriser la participation des collectivités locales qui seraient sans doute ainsi plus enclines à confier au GRSP la mise en oeuvre des actions particulières décidées par les conseils régionaux.
Il reste que, du fait de la majorité dont l'État dispose au sein du conseil d'administration du GRSP, une telle liberté serait, en réalité, largement théorique.
C'est la raison pour laquelle votre commission vous propose simplement de préciser, par amendement, que les plans régionaux ne sont pas décidés uniquement en se fondant sur l'observation de la santé en région, mais également en prenant en compte les problèmes de santé publique émergents et signalés comme tels par les objectifs nationaux.
Votre commission vous propose d'adopter cet article ainsi amendé.
CHAPITRE II
-
Programmes de santé et dispositions de
prévention
Article 6 A (nouveau)
Visite médicale au cours de la
scolarité
Objet : Cet article vise à organiser un contrôle médical régulier tout au long de la scolarité obligatoire.
I - Le dispositif proposé
Cet article additionnel adopté par l'Assemblée nationale sur proposition conjointe du rapporteur de la commission des Affaires culturelles, familiales et sociales et de Mme Jacqueline Fraysse et M. Maxime Gremetz, complète la rédaction de l'article L. 2325-1 du code de la santé publique.
Il propose de mettre en place un contrôle médical et un dépistage régulier en milieu scolaire, exercé par les médecins scolaires avec le concours d'un service social, pendant la durée de la scolarité obligatoire et de le proposer au-delà pour les élèves et les étudiants scolarisés.
Ces dispositions garantissent que les élèves bénéficieront régulièrement d'un contrôle médical adapté. Elles contribuent à la cohérence des politiques de prévention menées en direction des enfants, sachant qu'à l'heure actuelle, la protection maternelle et infantile relève des départements, la médecine scolaire du ministère de l'éducation nationale, et les mesures générales de prévention du ministère chargé de la santé.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 6
(art. L. 1411-6 à L. 1411-9 du code de la santé
publique,
art. L. 321-1 du code de la sécurité
sociale)
Programmes nationaux de santé
Objet : Cet article définit l'objet des programmes de santé et les modalités de leur mise en oeuvre.
I - Le dispositif proposé
Jusqu'à présent, le code de la santé publique prévoyait uniquement la mise en oeuvre de programmes de dépistage organisés dans le cadre de la lutte contre les maladies aux conséquences mortelles évitables. Or, la politique de santé publique ne se limite pas à la lutte contre ces maladies mais vise également à éviter l'apparition, le développement ou l'aggravation de maladies, traumatismes ou incapacités.
Le paragraphe I de cet article dispose que les programmes de santé doivent désormais s'appuyer sur des consultations périodiques de prévention et des examens de dépistage ainsi que sur des actions d'information et d'éducation pour la santé.
Cette mesure est cruciale dans le dispositif proposé par le projet de loi pour deux raisons. Premièrement, les programmes de santé, au coeur de la politique de santé, sont arrêtés par l'État. L'article précise qu'ils sont déterminés par arrêté du ministre chargé de la santé et de la sécurité sociale et, en tant que de besoin, des ministres intéressés. Il peut s'agir, par exemple, du ministre chargé du travail, pour la médecine du travail, qui peut mener des actions de sensibilisation et de prévention, ou du ministre chargé de l'éducation nationale responsable des services de santé scolaire et universitaire. Deuxièmement, ces programmes de santé correspondent à la définition globale de la politique de santé publique inscrite à l'article premier du présent projet de loi.
La loi n° 98-1194 du 23 décembre 1998 de financement de la sécurité sociale a introduit dans le code de la santé publique l'article L. 1411-2, qui prévoit la mise en place par l'État de « programmes de dépistage organisé » des maladies aux conséquences mortelles évitables. Ainsi, l'arrêté du 24 septembre 2001, pris par les ministres chargés de la santé et de la sécurité sociale, a fixé la liste des programmes de dépistage organisé. L'arrêté du 27 septembre 2001 a mis en place le dispositif des examens et tests concernant le dépistage organisé du cancer du sein. Aujourd'hui, ce dépistage a été généralisé sur l'ensemble du territoire national.
Or, ces programmes de dépistage ne recouvrent qu'une partie de la politique de santé publique telle que la définit le présent projet de loi. La politique de santé publique ne se limite pas à la lutte contre ces maladies mais vise aussi à éviter l'apparition, le développement ou l'aggravation de celles-ci. Aussi, aux programmes de dépistage, il est ici proposé d'adjoindre des consultations médicales de prévention et des actions d'éducation pour la santé.
Ces programmes de santé auront pour objectif de lutter contre l'apparition d'un grand nombre de pathologies : asthme, diabète, hypertension artérielle, cancers.... Il s'agit de faire diminuer la « mortalité évitable », particulièrement élevée en France et qui peut être définie comme le décès intervenant avant l'âge de 65 ans.
Le paragraphe II coordonne les dispositions du code de la sécurité sociale pour tenir compte de la création des consultations de prévention et assurer leur prise en charge par l'assurance maladie. Sous son aspect anodin, cette mesure à une haute valeur symbolique. Jusqu'à présent, l'article L. 321-1 du code de la sécurité sociale, qui définit le champ de l'assurance maladie, consacrait la primauté des soins sur la prévention en posant le principe général d'un financement de droit commun sur le « risque », les actes de prévention en étant exclus, à l'exception de quelques actes de dépistage et de vaccination. Cette mesure établit ainsi une forme de symétrie entre le financement des soins et celui de la prévention. L'assurance maladie sera donc mise à contribution deux fois, par la prise en charge des consultations de prévention et par la dotation versée au GRSP par l'intermédiaire du FNPEIS.
Le paragraphe III dispose que l'objet des consultations et la transmission des informations nécessaires à l'évaluation de ces programmes seront définis par arrêté des ministres chargés de la santé et de la protection sociale. Il introduit dans le code de la santé publique trois nouveaux articles : les articles L. 1411-7, L. 1411-8 et L. 1411-9.
L'article L. 1411-7 prévoit que des arrêtés des ministres chargés de la santé et de la protection sociale fixeront l'objet des consultations de prévention et des examens de dépistage, ainsi que leurs conditions de réalisation (équipement, modalités techniques...).
Le premier alinéa de l'article L. 1411-8 énumère ainsi les participants à la réalisation de tout ou partie des programmes de santé :
- tout professionnel de santé, quel que soit son mode d'exercice ;
- les établissements de santé (hôpitaux publics et cliniques privées) ;
- les établissements médico-sociaux ;
- tout organisme de soins et de prévention, public ou privé ;
- les services de la médecine du travail ;
- les services de santé scolaire et universitaire ;
- les services de protection maternelle et infantile (PMI).
Ces programmes de santé concernent donc l'ensemble des acteurs du système de santé.
Le second alinéa du même article L. 1411-8 précise que la participation des professionnels de santé libéraux est régie par le contrat de santé publique, cité à l'article L. 162-12-20 du code de la sécurité sociale et mis en place par la loi n° 2002-303 du 4 mars 2002. Tout professionnel de santé conventionné peut adhérer individuellement à un contrat de santé publique qui ouvre droit à une rémunération forfaitaire et qui prévoit nécessairement un engagement du professionnel à participer, soit à des réseaux de soins, soit à des actions de prévention.
La convention médicale détermine les conditions générales de cette adhésion individuelle du professionnel. Le dépistage systématique du cancer colorectal dans des départements pilotes se fait dans le cadre de ces contrats d'un nouveau type.
La mise en oeuvre de ces programmes implique de nombreux partenaires de santé. La participation de l'État, des organismes d'assurance maladie, des collectivités territoriales et des organismes publics et privés à la mise en oeuvre des programmes de prévention fera donc l'objet de conventions entre les parties.
II - Les modifications adoptées par l'Assemblée nationale
A cet article, l'Assemblée nationale a adopté deux amendements de précision ainsi qu'un amendement présenté par le rapporteur de la commission des Affaires culturelles, familiales et sociales visant à prévoir la possibilité de faire remonter les informations tirées des observations des médecins qui réalisent ces consultations de prévention. Les garanties de confidentialité de ces données feront l'objet d'un avis de la Commission nationale de l'informatique et des libertés (CNIL).
III - La position de votre commission
Cet article, qui respecte les compétences aujourd'hui encore dévolues au département, prépare la mise en place d'une politique de prévention déterminée par l'État et qui aura recours à des opérateurs aussi divers que les collectivités locales, les associations et surtout les médecins libéraux qui sont ainsi invités, par l'intermédiaire des consultations de prévention, à participer à cette politique. Cette participation pourra se faire par l'intermédiaire de contrats de santé publique, ce qui suppose que les partenaires conventionnels établissent la convention-cadre sur la base de laquelle seront conclus ces contrats.
Les consultations de prévention, dont la liste sera fixée par arrêté ministériel, auront une forme semblable à celle mise en oeuvre dans le cadre du plan cancer. Elles seront prises en charge par l'assurance maladie, ce qui contribue à la cohérence d'ensemble du volet prévention mis en oeuvre par le présent projet de loi.
Votre commission vous propose d'adopter cet article sans modification.
Article 7
(art. L. 3111-1, L. 3111-2, L. 3111-5 et L. 3116-1
du code de
la santé publique)
Politique vaccinale
Objet : Cet article a pour objet d'améliorer le dispositif d'élaboration et de suivi de la politique vaccinale et d'en organiser la mise en oeuvre.
I - Le dispositif proposé
La vaccination en France est caractérisée, sur le plan juridique, par un double régime : certaines sont obligatoires, d'autres sont simplement recommandées, pour l'ensemble de la population, ou pour certaines personnes seulement.
L'obligation vaccinale, parce qu'elle constitue une atteinte à l'intégrité physique, relève du législateur. Dans certaines circonstances (évolution de la situation épidémiologique, des connaissances médicales et scientifiques), la suspension d'une obligation vaccinale peut se justifier. Or la nécessité de recourir à une loi pour supprimer une obligation vaccinale rend aujourd'hui impossible une adaptation rapide de la politique vaccinale.
Le nouveau dispositif prévu au paragraphe I du présent article a donc essentiellement pour objet de réaffirmer le rôle de l'État dans la définition de la politique vaccinale et d'habiliter le Gouvernement à suspendre, par décret, une obligation vaccinale.
Il vise aussi à préserver la participation des services de médecine préventive (PMI, médecine du travail...) à la mise en oeuvre de la politique vaccinale, afin d'offrir à certaines populations (enfants, travailleurs) une prise en charge globale.
La paragraphe II rappelle le caractère obligatoire de la vaccination antitétanique par l'anotoxine et complète l'article L. 3111-2 en confirmant le caractère obligatoire de la vaccination antidiphtérique et en posant le principe de la responsabilité parentale pour l'exécution de cette mesure.
Enfin, le paragraphe III permet d'améliorer le suivi de la couverture vaccinale en rendant obligatoires certaines remontées d'informations à l'InVS, le système d'information de l'assurance maladie ne permettant pas actuellement de disposer de données fines de couverture vaccinale par âge ou par catégorie de population.
Il convient de souligner que cet article est à lire en parallèle avec l'objectif 42 du rapport annexé qui vise, pour les maladies à prévention vaccinale, à atteindre ou maintenir, selon les maladies, un taux de couverture vaccinale d'au moins 95 % aux âges appropriés, d'ici 2008.
II - Les modifications adoptées par l'Assemblée nationale
Sur proposition du rapporteur de la commission des Affaires culturelles, familiales et sociales, l'Assemblée nationale a adopté deux amendements.
Le premier soumet pour avis au Haut conseil de la santé publique les orientations définies en matière de politique vaccinale dans la mesure où celui-ci se voit attribuer les compétences autrefois détenues par le Conseil supérieur d'hygiène publique de France.
Le second étend la liste des professionnels chargés de la mise en oeuvre de la politique vaccinale aux praticiens qui interviennent dans les centres municipaux de vaccination.
III - La position de votre commission
La définition de cette politique vaccinale s'inscrit comme un élément de la politique de prévention voulue par le ministre de la santé et relève des compétences de l'État énumérées à l'article L. 1411-1 du code de la santé publique.
Votre commission vous propose d'adopter cet article sans modification.
Article 8
(art. L. 3114-6 et L. 3114-7 du code de la santé
publique)
Lutte contre les infections nosocomiales en médecine de
ville
Objet : Cet article complète le dispositif de lutte contre les infections liées aux soins.
I - Le dispositif proposé
Les infections nosocomiales ne se produisent pas seulement dans les établissements de santé publics ou privés. Toute situation dans laquelle des soins sont administrés à des patients en dehors des établissements de santé (cabinets médicaux, dentaires, de sages-femmes, centres de santé, centres infirmiers, de kinésithérapie, de podologie ou au domicile du patient) peut également être à l'origine d'infections, tant pour le patient que pour le professionnel de santé.
Or, l'obligation de lutter contre la transmission d'infections lors des soins à l'extérieur des établissements de santé ne repose aujourd'hui que sur des obligations professionnelles, déontologiques et éthiques. Les dispositions réglementaires, qui s'adressent aux établissements de santé, ne sont pas opposables aux professionnels qui exercent en dehors de ceux-ci.
Le présent article précise donc que les professionnels de santé et les directeurs de laboratoires d'analyses médicales exerçant en dehors des établissements de santé doivent, comme ces derniers, veiller à prévenir toutes infections liées à leur activité. Il permet, par arrêté ministériel, d'opposer à ces professionnels des règles de bonnes pratiques dans ce domaine.
La fréquence et la gravité potentielle des infections liées à ces soins sont largement sous-estimées en l'absence d'un système de surveillance épidémiologique adapté même si, depuis la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé, tout professionnel de santé ou établissement de santé doit déclarer à l'autorité administrative compétente « la survenance d'un accident médical, d'une affection iatrogène, d'une infection nosocomiale ».
Cette obligation, pour les professionnels libéraux, existe de fait dans les codes de déontologie, mais reste sans traduction législative. Or, ces obligations professionnelles déontologiques ne constituent pas une base juridique adaptée pour rendre opposables certaines règles de bonne pratique d'hygiène. Il est donc prévu, dans cet article, que les règles et précautions à respecter seront définies par arrêté du ministre chargé de la santé.
Des recommandations de bonne pratique sont en cours de rédaction, en concertation avec les représentants des professions concernées. Elles pourront, pour les actes à risque, être traduites sous forme réglementaire en application de cette nouvelle disposition.
Cette mesure aura un coût pour les professionnels libéraux. Une aide forfaitaire apportée par l'assurance maladie aux professionnels de santé exerçant en ville pour leur équipement, la sous-traitance de la stérilisation de matériels ou l'achat de matériels à usage unique est actuellement à l'étude. La dépense est estimée à 44 millions d'euros par an, sur trois ans.
II - Les modifications adoptées par l'Assemblée nationale
Sur proposition de son rapporteur, l'Assemblée nationale a adopté un amendement qui précise, qu'en dehors des établissements de santé, les règles à respecter par les professionnels sont fixées par arrêté, car l'État n'a pas vocation à intervenir pour réglementer l'ensemble des pratiques de professionnels de santé en matière d'hygiène.
III - La position de votre commission
Votre commission se félicite des dispositions du présent article. En effet, dans les seuls établissements de santé, les maladies nosocomiales contribuent directement au décès d'environ 4.000 personnes, selon une estimation faite, sur le plan national, par les experts des centres de coordination de la lutte contre ces maladies.
Ces experts recommandent que la politique de lutte contre ces infections repose à la fois sur la sensibilisation des médecins et des personnels et sur l'instauration d'outils de surveillance. Les propositions du Gouvernement vont dans ce sens et contribuent à faire de la qualité un outil de régulation de notre système de santé.
Votre commission vous propose d'adopter cet article sans modification.
Article 9
(art. L. 162-12-19 du code de la sécurité
sociale)
Définition par l'État des contrats de santé
publique
Objet : Cet article ouvre la possibilité pour l'État de se substituer aux parties conventionnelles pour la fixation, par voie réglementaire, des contrats de santé publique.
I - Le dispositif proposé
Créés par la loi du 6 mars 2002 relative à la rénovation des relations conventionnelles, les contrats de santé publique (article L. 162-12-20 du code de la sécurité sociale) doivent avoir été déterminés dans le cadre conventionnel, avant que les professionnels de santé puissent y adhérer individuellement. Ces contrats fixent les engagements des professionnels et ouvrent droit à une rémunération forfaitaire.
Cet article ouvre la possibilité pour l'État de se substituer aux parties conventionnelles pour fixer, par voie réglementaire, des contrats de santé publique. Le code de la sécurité sociale prévoit déjà cette faculté pour les contrats de bonne pratique et les accords de bon usage des soins.
Il est cependant nécessaire d'étendre ces dispositions aux contrats de santé publique, afin que les professionnels libéraux puissent, même en l'absence de convention, participer à la mise en oeuvre des programmes de prévention, et en particulier de la consultation de prévention.
II - La position de votre commission
Votre commission constate que le Gouvernement modifie par petites touches le dispositif conventionnel : après que la loi de financement pour 2004 a prévu de développer les volets régionaux des accords de bon usage de soins, des contrats de bonne pratique et des contrats de santé publique, le présent projet prolonge ces adaptations, même si en l'occurrence elles ne sont pas de même nature.
Votre commission regrette que cette évolution se fasse par strates successives et dans des textes de nature différente. Toutefois elle vous propose d'adopter cet article sans modification .
TITRE
II BIS
-
MODERNISATION DU SYSTÈME DE VEILLE, D'ALERTE ET DE
GESTION DES SITUATIONS D'URGENCE SANITAIRE
(Division et intitulé nouveaux)
Sur proposition du Gouvernement, l'Assemblée nationale a adopté un amendement qui transforme le chapitre III du titre II en titre II bis intitulé Modernisation du système de veille, d'alerte et de gestion des situations d'urgence sanitaire. Ce nouveau titre regroupe les dispositions du projet de loi touchant à la prévention et à la gestion des menaces sanitaires et des situations d'urgence.
CHAPITRE PREMIER
-
Veille et alerte
(Division et intitulé nouveaux)
Article 10 A (nouveau)
Missions et responsabilités de l'Institut
national de veille sanitaire
Objet : Cet article vise à définir les missions et responsabilités de l'Institut national de veille sanitaire.
I - Le dispositif proposé
L'Institut de veille sanitaire est un établissement public de l'État, crée par la loi du 1 er juillet 1998 relative au renforcement de la veille sanitaire et du contrôle de la sécurité sanitaire des produits destinés à l'homme.
Placé sous la tutelle du ministre chargé de la santé, l'InVS reprend et consolide les actions du Réseau national de santé publique (RNSP), créé en 1992, et développe de nouveaux programmes dans le domaine de l'épidémiologie d'intervention.
En 2004, l'Institut national de veille sanitaire a notamment été mis à contribution pour le suivi épidémiologie de l'épidémie du syndrome respiratoire aigu sévère (SRAS), puis mis en cause au moment de l'épisode caniculaire que la France a connu au mois d'août dernier.
A l'occasion de la présentation du projet de loi relatif à la politique de santé publique, Jean-François Mattei a estimé nécessaire de mieux définir les différentes missions et responsabilités confiées à l'Institut national de veille sanitaire.
En conséquence le ministre de la santé a proposé une nouvelle rédaction des articles L. 1413-2 et L. 1413-3 du code de la santé publique.
L'Institut national de veille sanitaire aura pour mission :
- la surveillance et l'observation permanente de l'état de santé de la population ;
- la veille et la vigilance sanitaires. A ce titre, l'Institut est chargé d'actualiser les connaissances sur les risques sanitaires, de détecter de manière prospective les facteurs de risques susceptibles d'altérer la santé de la population, d'étudier et de répertorier les populations les plus fragiles ;
- l'Institut alerte le ministre sans délai en cas de menace pour la santé ;
- il contribue à la gestion des situations de crise sanitaire.
En vue de l'accomplissement de sa mission :
- il effectue, dans son domaine de compétences, toute étude, recherche, action de formation ou d'information ;
- il met en place les systèmes d'information nécessaires à l'exercice de ses missions ;
- il élabore des indicateurs d'alerte ;
- il établit un rapport annuel ;
- il organise des auditions publiques ;
- il met en oeuvre un outil permettant la centralisation et l'analyse des statistiques sur les accidents du travail.
Au sein de cet article, se mêlent des mesures qui semblent purement conjoncturelles et d'autres qui relèvent d'une modification substantielle des compétences attribuées à l'Institut.
Dans la première catégorie, on peut relever la mission d'alerte du ministre dont se trouve chargé l'Institut. Une telle mesure découle directement des dysfonctionnements d'alerte relevés à l'occasion de la crise estivale.
A mi-chemin entre la mesure conjoncturelle et la modification de fond se trouve la référence aux risques susceptibles d'altérer la santé de la population. La lecture a posteriori de la version initiale du présent projet de loi laisse apparaître effectivement qu'à aucun moment l'hypothèse d'une catastrophe sanitaire climatique n'avait fait l'objet d'une réflexion dont les conséquences auraient pu être rendues publiques et déboucher sur des mesures institutionnelles. L'expérience de l'été porte ses fruits avant même sa traduction législative puisque des alertes « froid »ont déjà été diffusées.
Il convient toutefois de rappeler que l'InVS n'a pas ignoré les phénomènes environnementaux existants et se montrait déjà très actif sur les questions de pollutions atmosphériques à l'échelle nationale et européenne, en coordonnant par exemple le programme PHEIS dont l'objet est d'analyser la pollution de l'air dans 27 villes européennes.
Les modifications les plus substantielles constituent la part la plus importante du texte, et à l'occasion de son audition devant votre commission des Affaires sociales, le directeur général de l'Institut, M. Gilles Brücker, en a relevé plus particulièrement quatre.
Tout d'abord, la surveillance des populations les plus fragiles.
Ce point est très important et il définit une priorité de santé publique accordée aux populations les plus fragiles. Il est bien entendu impossible de ne pas voir là les conséquences de la canicule qui ont souligné la vulnérabilité des personnes âgées. Mais cette mission confiée à l'InVS relève d'une approche populationnelle totalement différente des surveillances traditionnelles qui s'exercent par pathologie.
Une autre innovation importante peut être pointée dans la redéfinition des compétences attribuées à l'InVS : la prise en compte des déterminants sociaux.
Devant votre commission, M. Gilles Brücker s'est déclaré « convaincu de l'importance de ces déterminants dans la problématique de santé » mais il a souligné combien « leur intégration représente un défi majeur pour l'InVS, nécessitant de nouvelles approches, de nouveaux partenariats et de nouvelles compétences ». Cette innovation se rapproche des différentes recherches que l'InVS avait menées en collaboration avec des sociologues sur la question du SIDA. Il s'agissait alors d'étudier le comportement des toxicomanes risquant la contamination par voie intraveineuse pour évaluer l'intérêt d'une politique de prévention basée sur un programme d'échanges des seringues.
Le texte adopté par l'Assemblée nationale, sous-amendé par le rapporteur et Mme Martine Billard, propose une disposition que M. Brücker a qualifiée de « très innovante » relative à la centralisation, par l'InVS, de toutes les données concernant les accidents du travail.
L'objectif de cette disposition est, selon Mme Martine Billard, de « de pouvoir développer des politiques de prévention en prévoyant la collecte des statistiques sur les accidents du travail, les maladies professionnelles, les maladies déclarées non reconnues et toutes les autres données relatives aux risques sanitaires en milieu de travail ».
Enfin, un autre point sensible soulevé par ce texte concerne la participation active de l'InVS à la gestion des crises. On voit que cette mesure est en lien direct avec les événements de l'été. Devant votre commission, Gilles Brücker a souligné qu'effectivement l'InVS a certainement un rôle à jouer dans la gestion des crises sanitaires qu'il détecte, il peut notamment être une force de proposition.
II - La position de votre commission
Votre commission constate qu'avec la rédaction de cet article, le Gouvernement poursuit au moins deux objectifs.
Le premier, et le ministre l'a souligné à chaque occasion, est d'apporter une première réponse institutionnelle aux conclusions qui peuvent d'ores et déjà être tirées de la crise sanitaire de cet été pour remédier à des dysfonctionnements ou à des manques. Il n'appartient par à votre commission, à cet instant du débat, de faire de plus amples commentaires sur ce point. Les travaux de la commission d'enquête de l'Assemblée nationale et ceux de la Mission d'information du Sénat viendront, en temps utile, éclairer la réflexion du Parlement et, compte tenu du calendrier, seront susceptibles de faire évoluer la rédaction du titre II bis de ce projet de loi avant l'achèvement de son examen.
Le second est de décliner dans chaque pan de la politique de santé, ici la sécurité sanitaire, les objectifs énumérés à l'article L. 1411-1. C'est ainsi que l'InVS a reçu pour mission d'étudier les populations les plus fragiles, ou d'étudier les déterminants sociaux, ce qui correspond à un objectif d'amélioration de l'état de santé de la population et de la qualité de vie des personnes malades, handicapées et des personnes dépendantes, et à la lutte contre les inégalités de santé.
Dans une perspective identique, la centralisation des données concernant les accidents du travail s'intègre dans la politique que le Gouvernement souhaite développer en faveur de la réduction des risques éventuels pour la santé liés aux multiples facteurs susceptibles de l'altérer.
A cet article, votre commission vous proposera deux amendements :
- le premier formalise la nécessaire articulation entre l'Institut de veille sanitaire et les services statistiques de l'assurance maladie (CNAMTS, MSA, CANAM) et des départements ministériels impliqués dans les statistiques du travail et des maladies professionnelles ;
- le second introduit en outre les termes exacts du protocole 2002 de la convention de l'OIT relatif à l'enregistrement et à la déclaration des accidents du travail et des maladies professionnelles qui prévoit le recensement de toutes les maladies présumées professionnelles, qu'elles aient fait ou non l'objet d'une demande d'indemnisation.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 10 B (nouveau)
Réseau de correspondants de l'Institut
national de veille sanitaire
Objet : Cet article vise à organiser un réseau de correspondants de l'Institut national de veille sanitaire.
I - Le dispositif proposé
Cet article additionnel, adopté par l'Assemblée nationale sur proposition du Gouvernement, a pour objet de compléter le réseau de correspondants sur lequel l'Institut de veille sanitaire peut s'appuyer afin d'exercer les missions qui lui sont dévolues.
Ainsi, il étend ce réseau aux services de protection civile, aux services de santé aux armées et aux entreprises funéraires.
L'InVS pourra ainsi, dans les meilleurs délais, obtenir des informations, notamment des services de protection civile ou d'urgence, ainsi que des opérateurs funéraires qui peuvent, comme nous l'avons vu lors des événements récents de la canicule, fournir des éléments utiles d'appréciation sur la situation sanitaire. Ainsi que l'a souligné Jean-François Mattei devant l'Assemblée nationale : « Ces structures peuvent également jouer un rôle de sentinelle afin d'identifier un problème sanitaire, le plus en amont possible de la chaîne de soins dans le cas des services d'urgence. C'est donc bien un système de capteurs que j'essaie de mettre en place . ».
II - La position de votre commission
Votre commission constate qu'avec la rédaction de cet article le Gouvernement poursuit au moins deux objectifs.
Le premier objectif, et le ministre l'a souligné à chaque occasion, est d'apporter une première réponse institutionnelle aux conclusions qui peuvent d'ores et déjà être tirées de la crise sanitaire de cet été pour remédier à des dysfonctionnements ou à des manques.
Le second consiste à développer des synergies entre tous les acteurs du secteur sanitaire, ou étant amenés à constater, de par leur activité, un problème sanitaire.
En attendant les conclusions de la mission d'informations du Sénat, votre commission vous propose un amendement à cet article. Il s'agit d'un amendement de cohérence rédactionnelle de l'article L. 1413-4 qui n'affecte pas les dispositions de cet article.
Votre commission vous propose d'adopter cet article ainsi amendé .
Article 10 C (nouveau)
Organisation d'un système d'alerte
Objet : Cet article vise à organiser la collecte d'informations auprès de tous les acteurs susceptibles de signaler des menaces pour la santé.
I - Le dispositif proposé
Cet article additionnel a été adopté par l'Assemblée nationale sur proposition du Gouvernement après qu'il eut été sous-amendé par le rapporteur de la commission des Affaires culturelles familiales et sociales.
Cet article insère un nouvel article L. 1413-15 ayant pour objet d'inclure, dans la liste des acteurs potentiels du signalement des menaces pour la santé, tous les établissements de santé publics et privés, mais aussi les établissements médicaux et médico-sociaux - ce qui comprend les maisons de retraite ou les services d'aide ou de soins à domicile - tout professionnel de santé, les services de secours ainsi que les entreprises funéraires.
Il précise également que la transmission des signalements est effectuée sans délai et orientée d'abord vers le Préfet de département qui informe immédiatement l'Institut de veille sanitaire.
II - La position de votre commission
Votre commission constate qu'avec la rédaction de cet article le Gouvernement poursuit les mêmes objectifs qu'aux articles précédents : apporter une première réponse institutionnelle aux dysfonctionnements constatés cet été, et créer des synergies et des réseaux de sentinelle. Il souligne la nécessité d'organiser, sous l'autorité du destinataire, un protocole indispensable à l'exploitation d'une telle collecte d'informations.
A cet article, votre commission vous propose un amendement.
La mission de signalement confiée aux entreprises funéraires n'est pas adaptée à la réalité des 13.000 entreprises funéraires, qui ne peuvent, à l'exception des opérateurs les plus importants, assurer cette responsabilité nouvelle. Votre commission vous propose donc de ne pas faire porter l'obligation de signalement sur ces entreprises funéraires.
Votre commission vous propose d'adopter cet article ainsi amendé.
CHAPITRE II
-
Prévention et gestion des menaces sanitaires graves
et des situations d'urgence
(Division et intitulé nouveaux)
Article 10
Gestion des menaces sanitaires graves
Objet : Cet article vise les dispositions relatives aux mesures à prendre par les autorités sanitaires en cas de menace sanitaire grave : l'extension des pouvoirs de l'administration en matière de police sanitaire, la création de deux régimes spécifiques de responsabilité et enfin la constitution d'un fonds de financement dédié.
I - Le dispositif proposé
Cet article regroupe les principales mesures de sécurité sanitaire que le Gouvernement entend mettre en oeuvre avant que la catastrophe sanitaire de l'été 2003 ne le conduise à apporter des réponses supplémentaires, dont notamment la prise en compte des déterminants climatiques.
La valeur de l'expérience en matière sanitaire et la difficulté de mettre en oeuvre des dispositifs susceptibles de prévoir toutes les menaces reçoivent d'ailleurs une démonstration éclatante au travers de cet article qui énumère les mesures rendues indispensables par la latence de la menace bioterroriste, l'apparition de pathologies infectieuses virulentes, du type du SRAS1, et la nécessité d'une action publique rapide et efficace en cas de déclenchement d'une crise pouvant causer des désastres sanitaires.
Le paragraphe I de l'article propose d'insérer dans le code de la santé publique un nouveau chapitre. Ce chapitre intitulé « Menace sanitaire grave » est composé de cinq articles nouveaux. Il est inscrit dans la troisième partie du code de la santé publique relative à la lutte contre les maladies et dépendances, dans le titre premier intitulé « Lutte contre les épidémies et certaines maladies transmissibles ». Il s'agit d'un chapitre préliminaire, composé de six nouveaux articles et placé avant le chapitre premier intitulé « Vaccinations ».
Les dispositions de ce chapitre précisent les compétences attribuées au ministre en charge de la santé en matière de prévention et de gestion d'une crise sanitaire grave. Ils fixent également les compétences du représentant de l'État dans les circonscriptions administratives.
Le ministre en charge de la santé se voit confier des pouvoirs lui permettant de prendre par arrêté toute mesure pour lutter « contre la propagation de maladies ». En raison des atteintes aux libertés publiques que ces pouvoirs de police accrus pourraient entraîner, le projet propose d'encadrer ces pouvoirs. Les conditions d'attribution et d'exercice de ces pouvoirs de police sont donc soumises aux conditions suivantes :
- il faut une « menace sanitaire grave ». Il est donc proposé de se placer en amont de la crise sanitaire elle-même, au stade de la menace, ce qui autorise une gestion préventive. Les mesures considérées pourraient être prises alors que la crise ne s'est pas encore déclenchée ;
- cette menace doit « appeler des mesures d'urgence, notamment en matière d'épidémie ». Cette condition est plus floue et relève du pouvoir d'appréciation du ministre en charge de la santé.
En ce qui concerne les conditions d'exercice de ces nouvelles prérogatives, il convient d'abord de souligner que, d'un point de vue formel, l'arrêté du ministre en charge de la santé doit être motivé.
Sur le fond, les mesures doivent être prescrites « dans l'intérêt de la santé publique ». A défaut de disposer d'une définition légale précise de la santé publique, on peut utilement se reporter à la définition de la politique de santé publique proposée par l'article premier du présent projet (nouvelle rédaction de l'article L. 1411-1 du code de la santé publique).
Ces mesures doivent être « proportionnées aux risques courus ». Il est à noter que l'exigence de la nécessaire proportionnalité des mesures de police a été posée par un arrêt du Conseil d'État de 1933. Comme l'indiquait alors le commissaire du Gouvernement, suivant une formule souvent reprise, « la liberté est la règle, la restriction de police l'exception. »
D'un point de vue de santé publique, cette notion de proportionnalité, proche de l'évaluation du ratio bénéfices/risques, est souvent utilisée en matière de réglementation en santé publique. Le principe de proportionnalité évoqué dans cet article rejoint, toute proportion égale par ailleurs, les difficultés d'appréciation de la balance bénéfice/risque que le législateur souhaite voir appliquer pour la protection des personnes dans le cadre de la recherche biomédicale. En l'espèce, elle pourrait conduire le ministre, en cas d'une attaque bioterroriste, à recommander la prescription d'un médicament à grande échelle, par exemple un certain type d'antibiotiques. La rédaction proposée précise en outre que ces mesures doivent « être appropriées aux circonstances de temps et de lieu ».
Par ailleurs, et de manière assez paradoxale, alors que l'article premier du présent projet de loi s'est attaché à donner une définition large des objectifs, actions et programmes de santé publique, ces dispositions ont pour objet de « lutter contre la propagation des maladies ». Or on peut tout à fait envisager l'émergence de menaces sanitaires graves qui ne sont pas nécessairement liées à des maladies.
L'article vise également à préciser les pouvoirs de police du représentant de l'État territorialement compétent en cas de menace sanitaire grave. Cette autorité administrative ne peut agir que sur l'habilitation du ministre en charge de la santé. Elle ne peut prendre que des mesures d'application des décisions du ministre, notamment les mesures individuelles.
L'exercice de ces pouvoirs de police sanitaire est triplement encadré :
- le procureur de la République est « immédiatement » informé des mesures individuelles prises par le représentant de l'État (cela concernerait, par exemple, les mesures d'isolement prises en cas de maladie très contagieuse) ;
- la confidentialité des données recueillies doit être respectée par le représentant de l'État ; il s'agit notamment de protéger les données personnelles à caractère médical ;
- le représentant de l'État rend compte de l'action entreprise et de ses résultats au ministre en charge de la santé.
Cette mesure est au coeur de plusieurs considérations que le Gouvernement a fait siennes. Elle rappelle la responsabilité de l'État en matière de santé publique, puisque c'est le représentant de l'État qui agit, en l'occurrence le préfet. Elle démontre la pertinence de l'échelon territorial pour une gestion de proximité, en l'occurrence des menaces sanitaires.
Afin de procéder à l'évaluation régulière du dispositif et de la pertinence de son maintien, il est prévu qu'un décret en Conseil d'État fixe les conditions d'un examen périodique de la justification des mesures prises en cas de menace sanitaire grave. Dans la rédaction proposée, les mesures visées comprennent les mesures prises par le ministre et les mesures d'application décidées par le représentant de l'État.
Le projet ne désigne pas l'identité des personnes et/ou des organes qui procéderont à ce réexamen. L'avis du Haut comité de santé publique, mentionné dans l'exposé des motifs, ne figure pas dans le dispositif.
Ce dispositif d'urgence est complété par la possibilité, sous certaines conditions, de prévoir l'exonération de la responsabilité des professionnels de santé. Ce régime dérogatoire à l'article L. 1142-1 du code de la santé publique, qui fixe les principes généraux de la responsabilité des professionnels de santé, est très encadré :
- il concerne uniquement la prescription ou l'administration de médicaments, ce qui exclut notamment les gestes techniques, les autres types de prescriptions et les dispositifs médicaux ;
- il n'est applicable qu'à la condition que les conditions normales d'utilisation déterminées par l'autorisation de mise sur le marché ne soient pas respectées ;
- l'intervention du professionnel de santé doit avoir été rendue nécessaire par une menace sanitaire grave ;
- la prescription ou l'administration du produit doit avoir été recommandée par le ministre en charge de la santé dans le cadre de ses pouvoirs de police sanitaire fixés par l'article L. 3110-1.
Les dommages imputables aux mesures prises en application de l'article L. 3110-1 du code de la santé publique relèvent de la responsabilité de l'État. Il s'agit d'un nouveau régime légal de responsabilité sans faute de l'administration, qui s'inscrit dans la construction jurisprudentielle du Conseil d'État de la responsabilité de la puissance publique pour risque.
Ce régime est cohérent avec l'exonération conditionnelle de la responsabilité des professionnels de santé introduite par l'article précédent. Ce régime spécifique de responsabilité s'applique « sans préjudice des actions qui pourraient être exercées dans les conditions de droit commun ».
Une structure budgétaire spécifique qui permettra aux autorités sanitaires de faire face avec rapidité à une menace sanitaire grave ou à une alerte épidémique est créée. En effet, de telles situations nécessitent la fourniture rapide de matériel biomédical et de médicaments de chimio-prophylaxie, matériels dont les procédures budgétaires actuelles ne peuvent assurer la livraison et l'utilisation dans des délais brefs.
Ce fonds finance « notamment » les actions prises en application de l'article L. 3110-1 nouveau du code de la santé publique, article précisant les compétences attribuées au ministre chargé de la santé en matière de prévention et de gestion d'une crise sanitaire grave. L'adverbe « notamment » indique que le fonds sera également appelé à assurer le financement des mesures de gestion de crises sans que les nouvelles prérogatives du ministre chargé de la santé mentionnées à l'article L. 3110-1 du code de la santé publique soient utilisées.
Le fonds financera également « les compensations financières » auxquelles ces mesures pourraient donner lieu, en application notamment de l'article L. 3110-4 du code de la santé publique établissant un régime légal de responsabilité sans faute pesant sur l'État.
Le projet de loi de financement de la sécurité sociale pour 2004 et le projet de loi de finances pour 2004 devraient apporter plus de précisions quant à la nature du financement de ce fonds et à la hauteur de ses dotations.
Le paragraphe II de l'article supprime les dispositions en vigueur du code de la santé publique relatifs à la gestion des menaces sanitaires graves : il s'agit des articles L. 1311-4 et L. 3114-4.
L'article L. 1311-4, inséré dans le livre III « Protection de la santé et environnement » de la première partie du code de la santé publique relatif à la protection générale de la santé, accroît de manière considérable les pouvoirs du représentant de l'État dans le département, qui peut ordonner l'exécution immédiate des mesures prescrites par les règlements sanitaires (il s'agit de décrets en Conseil d'État pris après avis du Conseil supérieur d'hygiène publique de France).
L'article L. 3114-4, inscrit dans le livre premier « Maladies transmissibles » de la troisième partie du code de la santé publique relative à la lutte contre les maladies et dépendances, dispose qu'en cas de forte épidémie, un décret pris après avis du Conseil supérieur d'hygiène de France « détermine les mesures propres à empêcher la propagation de cette épidémie ».
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a tenu un débat relativement bref sur cet article mais a toutefois adopté trois amendements.
Le premier, déposé par le Gouvernement, étend la notion de menace sanitaire au-delà de la seule propagation des maladies.
Le second, présenté par le rapporteur et M. Jean-Marie Le Guen, précise que les mesures d'urgence doivent faire l'objet d'un réexamen périodique par le Haut conseil de santé publique.
Le troisième est un amendement de précision qui ne modifie pas la nature des dispositions.
III - La position de votre commission
Votre commission adhère à la philosophie générale du dispositif proposé par cet article. Elle se félicité que le dispositif de sécurité sanitaire mis en place depuis 1998 soit adapté et complété. Elle espère que les travaux menés par notre collègue Bernard Seillier sur l'application de la loi n° 98-535 du 1 er juillet 1998 relative au renforcement de la veille sanitaire et du contrôle de la sécurité sanitaire des produits destinés à l'homme, pour le compte de l'Office parlementaires d'évaluation des choix scientifiques et technologiques, viendront éclairer les travaux du Parlement avant l'adoption définitive du présent projet de loi.
Votre commission constate que le Haut conseil de santé publique, fort logiquement après sa fusion avec le Conseil supérieur d'hygiène publique de France, se voit confier des fonctions opérationnelles en matière de sécurité sanitaire. Elle s'inquiète de ce que la multiplicité des missions attribuées au Haut conseil de la santé publique nuise à la bonne réalisation de son rôle de réflexion.
Votre commission vous propose d'adopter cet article sans modification .
Article 10 bis (nouveau)
(art. L. 3110-6 du code de la
santé publique (nouveau)
Insertion d'un plan d'urgence sanitaire au
sein du plan régional
de santé publique
Objet : Cet article prévoit que chaque plan régional de santé publique doit être doté d'un plan d'action en cas d'urgence sanitaire.
I - Le dispositif proposé
Cet article additionnel a été adopté par l'Assemblée nationale sur proposition du Gouvernement.
Cet article vise à insérer des procédures d'identification et de gestion des alertes et des situations d'urgence au sein des plans régionaux de santé publique. Cette insertion peut comprendre des procédures nationales et des procédures locales spécifiques.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification .
Article 10 ter (nouveau)
(art. L. 3110-7 à L. 3110-10
et L. 3110-9 du code de la santé publique)
Plan blanc
Objet : Le présent article vise à donner une forme législative au dispositif « plan blanc ».
I - Le dispositif proposé
Cet article a été adopté par l'Assemblée nationale sur proposition du Gouvernement. Il a été sous-amendé sur proposition de Mme Catherine Génisson.
Les dispositions qu'il contient occupent une place importante dans notre dispositif sanitaire puisqu'il définit les conditions de préparation et de mise en oeuvre des plans blancs.
Ces plans ont bien évidemment été évoqués lors de l'épisode dramatique de l'été 2003 mais également dans d'autres situations récentes de crise : tempêtes, inondations, explosion de l'usine AZF à Toulouse.
Le présent article vise à donner une forme législative au dispositif « plan blanc » dont le seul fondement juridique aujourd'hui est la circulaire du 3 mai 2002 qui organise l'accueil des victimes dans les établissements de santé dans les situations d'urgence.
Pour trois raisons, le Gouvernement a jugé nécessaire de consacrer ce dispositif dans la loi 15 ( * ) : « Il s'agit tout d'abord de rendre obligatoire l'élaboration d'un tel plan. Il faut ensuite clarifier les dispositions qui le régissent et la chaîne de commandement organisée pour son déclenchement. Enfin il est nécessaire de prévoir un plan blanc élargi étendant la mobilisation non seulement aux établissements privés, mais aussi aux professionnels de santé libéraux, aux entreprises ou aux services de transports sanitaires et aux établissements médico-sociaux ou aux laboratoires d'analyses de biologie médicale . »
Le paragraphe I prévoit que chaque établissement de santé est doté d'un dispositif de crise dénommé « plan blanc ». Ce plan est arrêté par l'instance délibérative de l'établissement. Il peut être déclenché par le directeur ou le responsable de l'établissement qui en informe le représentant de l'État.
Si l'afflux de victimes le justifie, le représentant de l'État peut procéder aux réquisitions nécessaires de tous biens et services. Ces réquisitions peuvent être individuelles ou collectives.
La compétence attribuée au représentant de l'État dans le département peut-être exercée, dans les mêmes conditions, par les préfets de zone de défense et par le Premier ministre si la nature de la situation sanitaire le justifie.
Dans chaque zone de défense, des établissements de santé de référence ont un rôle permanent de conseil et de formation.
Un décret en Conseil d'État fixe les conditions d'application des articles.
Le paragraphe II prévoit des sanctions pécuniaires en cas de non-respect des mesures prescrites par l'autorité requérante
Cet article fait du préfet le pivot du système en cas de crise sanitaire.
II - La position de votre commission
Votre commission constate qu'avec la rédaction de cet article le Gouvernement continue d'apporter une première réponse institutionnelle aux conclusions qui peuvent d'ores et déjà être tirées de la crise sanitaire de cet été pour remédier à des dysfonctionnements ou à des manques.
Il s'agit, dans le cas présent, de compléter au niveau des établissement de santé les mesures déjà prises dans les articles précédents relatifs aux menaces sanitaires graves et à l'insertion dans les plans régionaux de santé publique d'un plan d'action relatif à l'alerte et à la gestion des situations d'urgences sanitaires.
A cet article votre commission propose un amendement .
Cet amendement vise à supprimer la référence aux services départementaux d'urgence car ces structures n'existent pas sous cette forme juridique.
Votre commission vous propose d'adopter cet article ainsi amendé .
Article 11
(art. L. 1413-4, L. 1413-5, L. 1413-6,
L. 1413-15 et L. 1413-16
du code de la santé
publique)
Centres nationaux de référence et veille
microbiologique
Objet : Cet article vise à améliorer la capacité des autorités sanitaires à agir précocement pour prévenir les conséquences d'une crise sanitaire grave sur la santé des populations.
I - Le dispositif proposé
Cet article propose d'accorder une validation législative à l'existence des centres nationaux de référence (CNR) dont le régime juridique et les missions ont été fixés par un arrêté du 29 juin 2001. Ces centres ont un rôle d'expertise en matière de microbiologie et de pathologie des agents infectieux. Il existe 46 centres nationaux de référence ; leur liste par spécialité est disponible sur le site internet de l'InVS.
Au début de cette année, les conditions de la lutte contre l'épidémie de pneumopathie atypique (SRAS) ont prouvé qu'ils sont un des pivots du dispositif public de veille sanitaire.
Le paragraphe I de l'article propose d'inscrire dans la loi les centres nationaux de référence, en complétant à cet effet l'article L. 1413-4 du code de la santé publique. Cet article est inscrit dans le chapitre III « Sécurité, veille et alerte sanitaire » du titre premier « Institutions » du livre quatrième « Administration générale de la santé » de la partie du code de la santé publique relative à l'administration générale de la santé.
L'InVS « s'appuie » sur un réseau de centres nationaux de référence pour la lutte contre les maladies transmissibles. Un arrêté du ministre de la santé désigne ces CNR et en fixe les missions, ce qui est déjà le cas en vertu d'une norme réglementaire (arrêté du 29 juin 2001 relatif aux centres nationaux de référence pour la lutte contre les maladies transmissibles). Les appels à candidature sont gérés par la Direction générale de la santé, un cahier des charges à remplir est remis à chaque candidat.
L'étude d'impact annexée au présent projet de loi indique que l'InVS coordonnera et évaluera ces CNR. En effet, conformément à l'arrêté du 29 juin 2001 précité, le directeur général de l'InVS assure le secrétariat et anime un « comité des CNR », qui propose la liste des agents infectieux concernés, définit le cahier des charges et évalue l'activité des CNR selon ce document.
Le paragraphe II de l'article dispose que les laboratoires de biologie médicale publics ou privés sont tenus de transférer aux CNR les agents infectieux ou les matériels biologiques ayant un rapport avec un risque grave pour la santé humaine.
Cette obligation de transmission d'informations s'impose « lorsqu'il s'avère nécessaire de prévenir ou de maîtriser des risques graves pour la santé humaine ».
Il ajoute une obligation supplémentaire et bien plus lourde : les laboratoires de biologie (publics ou privés) doivent transmettre aux CNR certaines souches et échantillons biologiques qu'ils pourraient posséder et qui seraient en rapport avec ces risques graves. L'obligation de transmission est formulée largement puisqu'elle concerne le matériel biologique « de toute origine ». Les conditions de transmission de ces matériels seront fixées par arrêté du ministre en charge de la santé. L'étude d'impact annexée au présent projet de loi indique que la transmission devra respecter les réglementations relatives au transport des produits biologiques contaminés et que le coût de ces transports devra être pris en charge par l'État.
Le paragraphe III de l'article modifie l'article L. 1413-6 du code de la santé publique qui prévoit que l'InVS met à la disposition du ministre chargé de la santé et de la Conférence nationale de santé les informations issues de la surveillance et de l'observation de la santé des populations nécessaires à l'élaboration de la politique de santé. Cet article est abrogé pour tenir compte de la suppression de la Conférence nationale de santé.
Le paragraphe IV de cet article prévoit une disposition de coordination.
Le paragraphe V de l'article propose une nouvelle rédaction de l'article L. 1413-15 du code de la santé publique créant une obligation de signalement des situations constituant une menace sanitaire grave.
L'obligation de signalement pèse sur les personnes et organes suivants:
- les services de l'État, les collectivités territoriales et leurs établissements publics ;
- les observatoires régionaux de santé (organismes à statut associatif) ;
- tout médecin ou directeur de laboratoire de biologie médicale.
Cette obligation impose de signaler à l'autorité sanitaire les « menaces imminentes pour la santé des populations » dont ils ont connaissance. Cette obligation de signalement est renforcée puisqu'elle s'applique également aux « situations dans lesquelles une présomption sérieuse de menace sanitaire grave » paraît constituée. Il s'agit d'obliger au signalement dès lors qu'une menace grave semble se constituer, ce qui permet une gestion préventive de la crise sanitaire éventuelle.
Ces mesures s'inscrivent dans la continuité des règles d'alerte des pouvoirs publics qui s'imposent à tous les acteurs du système sanitaire et à toute personne ayant connaissance d'une menace sanitaire.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements visant à supprimer les paragraphes III, IV et V de cet article. Ces amendements permettent de coordonner les dispositions de cet article avec l'ensemble du texte.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification .
Article 12
(art. L. 3114-1, L. 3114-6, L. 5139-1,
L. 5139-2, L. 5139-3 et L. 5311-1
du code de la santé
publique)
Régime juridique des micro-organismes et toxines
pouvant
présenter un risque pour la santé publique
Objet : Cet article vise à définir le cadre juridique légal des micro-organismes et des toxines dont l'emploi pourrait présenter un risque pour la santé publique.
I - Le dispositif proposé
Les dispositions de cet article se rattachent aux actions prises dans le cadre du plan « Biotox », lancé en octobre 2001. Le plan d'intervention Biotox comporte quatre axes d'action : la prévention, la surveillance, l'alerte et l'intervention en cas de crise. Il permet de réagir à des attentats revendiqués ou à des menaces sérieuses, face à des objets suspects ou à des enveloppes susceptibles de contenir un agent biologique, lors de la découverte d'une souche de nature biologique dans un endroit anormal, ou encore dans en cas de découverte d'un malade avéré.
Le présent article vise à donner une base légale et juridique à la réglementation relative aux micro-organismes et toxines. Ce régime juridique rénové est caractérisé par la nécessité de disposer d'une autorisation pour procéder à des opérations sur ces substances. Ce régime d'autorisation permettra d'organiser la traçabilité de ces produits.
Le droit en vigueur est en effet fixé par un arrêté du 22 septembre 2001 relatif à la mise en oeuvre, l'importation, l'exportation, la détention, la cession à titre gratuit ou onéreux, l'acquisition et le transport de certains agents responsables de maladies infectieuses, micro-organismes pathogènes et toxines. Cet arrêté classe comme substances vénéneuses, d'une part, des agents de maladies infectieuses et micro-organismes pathogènes (agents des fièvres hémorragiques, brucellose, charbon, clostridium botulinum, peste, variole et pox virus), d'autre part, la ricine.
Le paragraphe I de l'article vise à créer un chapitre IX nouveau dans le titre III « Autres produits et substances pharmaceutiques réglementés » du livre premier « Produits pharmaceutiques » de la cinquième partie du code de la santé publique relative aux produits de santé. Ce titre comporte notamment les dispositions réglementant l'usage des contraceptifs et des insecticides.
Après les attaques terroristes du 11 septembre 2001 aux Etats-Unis et faute de pouvoir créer rapidement un cadre juridique ad hoc , le Gouvernement a jugé préférable de classer ces produits comme substances vénéneuses au sens du chapitre II traitant des « Substances et préparation vénéneuses » du livre premier relatif aux « Produits pharmaceutiques » de la cinquième partie du code de la santé publique. L'enjeu du présent article est de constituer un cadre juridique adapté à la virulence et aux spécificités des substances concernées.
Il s'agit de créer une nouvelle catégorie de produits réglementés : l'intitulé du chapitre nouveau indique qu'il s'agit des « micro-organismes et toxines ». Il est proposé d'introduire trois articles dans le nouveau chapitre.
L'article L. 5139-1 nouveau du code de la santé publique précise que deux sortes de produits sont concernées par ce nouveau régime juridique particulier : d'une part, « les micro-organismes et toxines dont l'emploi serait de nature à créer un danger pour la santé publique », d'autre part, les produits qui contiennent ces substances. La liste de ces produits sera fixée par le ministre en charge de la santé, sur la proposition du directeur général de l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) ; ce dernier devra solliciter l'avis du directeur général de l'Agence française de sécurité sanitaire des aliments lorsque ces micro-organismes et toxines sont destinés à un usage vétérinaire. La compétence de l'AFSSAPS se justifie par le fait que certains des agents considérés sont susceptibles d'être utilisés dans la fabrication de produits de santé, et donc d'être assimilés à des matières premières à usage pharmaceutique.
L'article L. 5139-2 soumet à des conditions fixées par des décrets en Conseil d'État « la production, la fabrication, le transport, l'importation, l'exportation, la détention, l'offre, la cession, l'acquisition et l'emploi » des substances dont la liste sera établie conformément à l'article L. 5139-1 du code de la santé publique. De tels principes sont déjà en vigueur pour les substances classées comme stupéfiants et psychotropes. Ces décrets en Conseil d'État viendraient se substituer à l'arrêté du 22 septembre 2001 relatif à la mise en oeuvre, l'importation, l'exportation, la détention, la cession à titre gratuit ou onéreux, l'acquisition et le transport de certains agents responsables de maladies infectieuses, micro-organismes pathogènes et toxines.
L'assimilation aux substances classées comme stupéfiants (ces produits étant classés comme un sous-ensemble des substances vénéneuses) ce qui conduit à soumettre leur production, mise sur le marché et emploi - et d'une manière générale toutes opérations agricoles, artisanales, commerciales et industrielles relatives à ces substances - à une autorisation expresse délivrée par le ministre chargé de la santé.
L'article prévoit qu'un avis des académies nationales de médecine et de pharmacie est nécessaire si les décrets prohibent toute opération relative à ces substances. En outre, si une « préparation 5 » prévoit l'intégration de ces produits, les conditions de prescription et de délivrance sont fixées par les autorités compétentes après les avis respectifs des conseils nationaux de l'ordre des médecins et/ou de l'ordre des pharmaciens.
L'article L. 5139-3 dispose prévoit que, lorsque ces substances ont le statut de « marchandises communautaires » et sont à destination ou en provenance des membres de la Communauté européenne, cet article propose de préciser que les produits considérés doivent être présentés au service des douanes avec les documents qui les accompagnent. Les agents des douanes doivent endosser l'autorisation d'importer ou d'exporter ces produits. Ces dispositions sont identiques à celles prévues par l'arrêté du 22 septembre 2001 relatif à la mise en oeuvre, l'importation, l'exportation, la détention, la cession à titre gratuit ou onéreux, l'acquisition et le transport de certains agents responsables de maladies infectieuses, micro-organismes pathogènes et toxines.
Le paragraphe II de l'article modifie l'article L. 5311-1 du code de la santé publique, qui recense les quinze produits et groupes de produits où s'exercent les compétences de l'AFSSAPS : l'agence participe « à l'application des lois et règlements relatifs à l'évaluation, aux essais, à la fabrication, à la préparation, à l'importation, à l'exportation, à la distribution en gros, au conditionnement, à la conservation, à l'exploitation, à la mise sur le marché, à la publicité, à la mise en service ou à l'utilisation » des produits concernés. Le II propose, grâce à un renvoi à l'article L. 5139-1 du code de la santé publique, d'ajouter aux produits et substances relevant du champ de compétence de l'AFSSAPS les micro-organismes et toxines considérés.
Le paragraphe III de l'article réécrit les deux premiers alinéas de l'article L. 3114-1 du code de la santé publique, en dressant la liste des cas et des procédures de désinfection. Dans la rédaction en vigueur, les deux premiers alinéas posent une obligation de désinfection pour les maladies soumises à la transmission obligatoire à l'autorité sanitaire conformément à l'article L. 3113-1 du code de la santé publique. Or cette obligation n'a plus de fondement scientifique. En outre, le premier alinéa prévoit un avis du Conseil supérieur d'hygiène publique de France, s'agissant de l'agrément des procédés de désinfection. Or l'article premier du présent projet de loi propose de supprimer cet organisme.
Ces dispositions remplacent donc les deux premiers alinéas de l'article L. 3114-1 par cinq articles précisant que la désinfection n'est nécessaire que dans deux cas : soit en raison du caractère transmissible des infections des personnes qui pourraient déjà être infectées et ayant été hébergées, soignées ou transportées, soit en raison des « facteurs de risque d'acquisition des infections » des personnes admises dans les locaux ou transportées, rédaction qui reprend celle du deuxième alinéa de l'article L. 3114-1 du code de la santé publique. Il est également proposé que la désinfection des locaux et véhicules exposés aux micro-organismes et toxines inscrits sur la liste mentionnée à l'article L. 5139-1 du code de la santé publique devienne obligatoire et que l'AFSSAPS agrée les procédés et les appareils utilisés lors de la désinfection. En effet, conformément au 11° de l'article L. 5311-1 du code de la santé publique, cette mission relève de l'AFSSAPS.
Enfin, le paragraphe IV de l'article supprime le 2° de l'article L. 3114-6 du code de la santé publique, disposition qui prévoit qu'un décret en Conseil d'État fixe les conditions que doivent remplir les appareils de désinfection publique. Cette disposition devenue obsolète mentionne un avis du Conseil supérieur d'hygiène de France.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté quatre amendements, trois de précision déposés par le Gouvernement et un de nature rédactionnelle de la commission des Affaires familiales, culturelles et sociales.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
CHAPITRE III
-
Systèmes d'information
Article 13
(art. 7 bis de la loi n° 51-711 du 7 juin 1951,
art. L. 161-28-1 et L. 161-29
du code de la
sécurité sociale, art. L. 2132-3 du code de la
santé publique
et art. L. 2223-42 du code
général des collectivités
territoriales)
Systèmes d'information en santé
Objet : Cet article vise à améliorer le fonctionnement des systèmes d'information nécessaires à l'élaboration et à la conduite de la politique de santé publique, notamment en matière d'épidémiologie.
I - Le dispositif proposé
Le socle législatif de la réglementation relative aux fichiers de recherche en santé publique est constitué de quatre parties :
- la loi de n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés ;
- la loi n° 94-548 du 1 er juillet 1994 relative au traitement de données nominatives ayant pour fin la recherche dans le domaine de la santé et modifiant la loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés ;
- la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé ;
- l'article 226-13 du code pénal.
En outre, un projet de loi relatif à la protection des personnes physiques à l'égard des traitements de données à caractère personnel et modifiant la loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés a été adopté par l'Assemblée nationale et le Sénat en première lecture. Il vise à transcrire dans notre droit la directive n° 95/46/CE du Parlement européen et du Conseil d'État du 24 octobre 1995 relative à la protection des personnes physiques à l'égard du traitement des données à caractère personnel et à la libre circulation des données.
De nombreux travaux ont établi un constat de carence dans la collecte et le traitement des données à caractère sanitaire, particulièrement en ce qui concerne l'enfance et la santé au travail. Afin que les autorités sanitaires disposent de données les plus précises possibles pour déterminer la politique de santé publique, le présent article propose de remédier à cette insuffisance en améliorant la qualité du recueil et du traitement de ces données, tout en préservant le principe du respect de la vie privée des personnes, principe consacré par l'article 9 du code civil.
Le paragraphe I de l'article fixe les règles d'exploitation des usages statistiques des données à caractère personnel relatives à la santé.
Il vise à modifier la rédaction des deux premiers alinéas de l'article 7 bis de la loi n° 51-711 du 7 juin 1951 sur l'obligation, la coordination et le secret en matière de statistiques. L'article 7 bis a été créé par les lois n° 86-1305 du 13 décembre 1986 et par la loi n° 92-1336 du 16 décembre 1992 relative à l'entrée en vigueur du nouveau code pénal et à la modification de certaines dispositions de droit pénal et de procédure pénale rendue nécessaire par cette entrée en vigueur.
Cet article permet la transmission de données relatives aux personnes physiques recueillies par des organismes publics ou des personnes morales de droit privé chargées d'une mission de service public à l'Institut national de la statistique et des études économiques (INSEE) ou aux services statistiques ministériels à des fins exclusives d'établissement de statistiques. Cependant, les informations relatives à la santé et celles relatives à la vie sexuelle des personnes physiques considérées ne peuvent l'objet d'une transmission.
Il précise que, sous réserve de l'application de l'article 777-3 du code de procédure pénale (qui interdit tout rapprochement entre le casier judiciaire national automatisé et tout autre fichier ou recueil de données nominatives détenus par une personne ou organisme ne dépendant pas du ministère de la justice), les dispositions du premier alinéa s'appliquent « nonobstant toutes dispositions contraires relatives au secret professionnel ». Cela signifie que les dispositions relatives au secret professionnel ne trouvent pas à s'appliquer dans ce cas d'espèce (transmission de données à l'INSEE ou aux services statistiques ministériels), sauf si la transmission concerne le casier judiciaire national automatisé.
Cet article propose une nouvelle rédaction des deux premiers alinéas de l'article 7 bis de la loi du 7 juin 1951. Le premier alinéa autorise le transfert aux organismes mentionnés des données personnelles relatives à la santé des personnes (seul le transfert des données relatives à la vie sexuelle resterait prohibé). Le deuxième alinéa indique que les données à caractère personnel relatives à la santé recueillies dans ce cadre ne peuvent être cédées à l'INSEE ou aux services ministériels qu'à des fins d'établissement de statistiques sur trois thèmes :
- l'état de santé de la population ;
- les politiques de santé publique ;
- les « dispositifs de prise en charge par les systèmes de santé et de protection sociale en lien avec la morbidité des populations concernées ». Ce dernier thème diffère de la santé et concerne plutôt la gestion du risque maladie.
Il permettrait également de mener des « enquêtes complémentaires » sur les populations concernées. Conformément à l'article 2 de la loi n° 51-711 du 7 juin 1951, ces enquêtes statistiques devront être soumises à un visa ministériel : celui du ministre dont relève l'INSEE et celui du ministre de la compétence duquel ressortissent les populations intéressées. L'article 2 de la loi n° 51-711 du 7 juin 1951 précise en outre que le visa ne peut être accordé qu'à trois conditions alternatives : soit l'enquête est prévue par le programme de travail de l'INSEE, soit elle est prévue par une loi spéciale (ce qui est le cas en l'espèce), soit elle répond à une nécessité ou une urgence indiscutable.
Enfin, l'article introduit dans cet article 7 bis un alinéa supplémentaire disposant que les dispositions des deux alinéas ainsi modifiés s'appliquent « nonobstant toutes dispositions contraires relatives au secret professionnel ». Cela signifie que les dispositions relatives au secret médical ne trouvent pas à s'appliquer dans ce cas d'espèce (transmission de données à l'INSEE ou aux services statistiques ministériels). Il est à noter que la rédaction proposée introduit donc une dérogation supplémentaire au secret médical, secret dont le principe est posé par l'article 4 du code de déontologie médicale. Cette disposition s'appliquerait sous la réserve de l'application des dispositions de l'article 777-3 du code de procédure pénale.
Le paragraphe II de l'article concerne la collecte et l'exploitation des données recueillies par les organismes de l'assurance maladie.
Il vise à modifier la rédaction de l'article L. 161-29 du code de la sécurité sociale. Cet article fixe les règles selon lesquelles les données relatives à la prise en charge des prestations de soins sont recueillies par les organismes d'assurance maladie et font l'objet d'un traitement automatisé au sens de la loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés : il précise notamment que seuls les médecins-conseils ont accès aux données nominatives lorsqu'elles sont associées à une pathologie. Le cinquième alinéa de l'article L. 161-29 dispose que le « le personnel des organismes d'assurance maladie est soumis à l'obligation de secret dans les conditions et sous les peines prévues par l'article 378 du code pénal ». Cette disposition interdit donc à ces personnels de transmettre des données à caractère sanitaire lorsqu'elles sont couvertes par le secret professionnel. Or, ces données peuvent présenter un intérêt précieux pour la recherche en santé publique.
La modification proposée vise donc à compléter ce cinquième alinéa par une phrase supplémentaire créant une dérogation à l'obligation du secret professionnel, s'agissant de la « transmission de données à des fins de recherche dans le domaine de la santé ».
Il est proposé que cette transmission s'opère dans le respect des dispositions de la loi n° 78-17 du 6 janvier 1978, ce qui signifie que le régime particulièrement protecteur de cette loi à l'égard des droits des personnes (respect de la vie privée, confidentialité des fichiers...) s'appliquera aux modalités de cette transmission. En particulier, la Commission nationale de l'informatique et des libertés (CNIL) devra autoriser le traitement de ces données.
Il est intéressant de noter qu'une dérogation semblable a été aménagée pour les professionnels de santé dans le cadre du chapitre V bis de la loi n° 78-17 du 6 janvier 1978 relatif aux « traitements automatisés de données nominatives ayant pour fin la recherche dans le domaine de la santé ». L'article 40-3 modifié, dont le premier alinéa autorise les professionnels de santé à communiquer des informations nominatives dans le cadre d'un traitement autorisé, dispose dans son deuxième et troisième alinéas que :
« Lorsque ces données permettent l'identification des personnes, elles doivent être codées avant leur transmission. Toutefois, il peut être dérogé à cette obligation lorsque le traitement de données est associé à des études de pharmacovigilance ou à des protocoles de recherche réalisés dans le cadre d'études coopératives nationales ou internationales ; il peut également y être dérogé si une particularité de la recherche l'exige. (...)
« La présentation des résultats du traitement de données ne peut en aucun cas permettre l'identification directe ou indirecte des personnes concernées. »
Le paragraphe III de l'article concerne l'amélioration des systèmes d'information sur la naissance et la santé de la mère et de l'enfant.
S'agissant de la santé de l'enfant, les examens de santé donnent lieu à l'établissement de certificats visés à l'article L. 2132-2 du code de la santé publique. L'article L. 2132-3 du code de la santé publique précise que le médecin ayant établi le certificat le transmet, dans le respect du secret professionnel, au médecin en charge de la protection maternelle et infantile (PMI) du département. Des dispositions de nature réglementaire prévoient que ces données sont ensuite transmises sous une forme agrégée aux services du ministère de la santé chargés d'élaborer les statistiques.
Afin d'améliorer le suivi statistique de la santé des enfants, il est proposé de compléter la rédaction de l'article L. 2132-3 du code de la santé publique. Trois alinéas supplémentaires permettront au service de la PMI de transmettre au ministre non seulement les données agrégées mais aussi les données personnelles. Le texte est d'application large puisqu'il vise les données personnelles « dont certaines de santé ». L'article prévoit trois conditions à cette transmission :
- la transmission s'opère conformément à un arrêté pris après avis de la CNIL, l'arrêté fixe également les modalités de fixation des échantillons dont sont issues les données personnelles ;
- la transmission se fait dans le respect des règles relatives au secret professionnel ;
- les données personnelles ne comportent ni le nom ni le prénom des personnes. Il est à noter que cette condition n'empêche pas la communication de données permettant l'identification indirecte des personnes (sexe, domicile, profession ...).
Le paragraphe IV de l'article vise à élargir la finalité du système national d'informations interrégimes de l'assurance-maladie (SNIIRAM). L'objectif poursuivi est de permettre l'utilisation de cette base de données à des fins de mise en oeuvre et d'évaluation de la politique de santé publique.
L'article L. 161-28-1 du code de la sécurité sociale issu de la loi n° 98-1194 du 23 décembre 1998 a créé le SNIIRAM. Ce système, tout en préservant l'anonymat des bénéficiaires des prestations, permet aux caisses de connaître les dépenses des régimes de l'assurance maladie et de transmettre aux prestataires de soins des analyses statistiques de leur activité, comme le relevé statistique d'activité des praticiens (RSAP). Les modalités de fonctionnement de cette base de données sont fixées après avis de la CNIL.
La modification proposée consiste à compléter ces deux finalités par une troisième : « la définition, la mise en oeuvre et l'évaluation des politiques de santé publique ». Il est à noter que l'article premier du présent projet propose une définition extensive de la politique de la santé publique.
Le paragraphe V de l'article propose de rénover le circuit de transmission des certificats de décès afin d'améliorer leur utilisation à des fins de santé publique.
Le certificat de décès, établi par le médecin, comporte deux parties. La partie supérieure contient des informations administratives. La partie inférieure, anonyme et confidentielle (cachetée), qui comporte des informations médicales, est rédigée conformément à un arrêté du 24 décembre 1996. Les certificats sont collectés par les mairies qui rédigent ensuite deux documents : l'avis 7 bis et le bulletin 7. L'avis 7 bis comprend le nom de la personne et les informations d'état civil permettant à l'INSEE de mettre à jour le répertoire national d'identification des personnes physiques (RNIPP). Le bulletin 7 comprend les mêmes informations individuelles, sans le nom. Il est envoyé aux directions départementales sanitaires et sociales (DDASS). Le médecin prend connaissance des causes de décès. Le bulletin et le certificat sont ensuite transmis à l'INSERM qui exploite les données.
Ainsi, l'INSEE sait qui est décédé mais ne connaît pas les causes médicales du décès et l'INSERM ignore l'identité du mort mais prend connaissance des causes de décès.
A ce stade, il est intéressant de noter que le dernier alinéa de l'article 40-4 de la loi n° 78-17 du 6 janvier 1978 dispose que « les informations concernant les personnes décédées, y compris celles qui figurent sur les certificats des causes de décès, peuvent faire l'objet d'un traitement de données, sauf si l'intéressé a, de son vivant, exprimé son refus par écrit. »
Une instruction générale de l'état civil du 21 septembre 1955, complétée par des circulaires, a longtemps réglé l'utilisation des données issues de ces certificats. Les deux derniers alinéas de l'article L. 2223-42 du code général des collectivités territoriales (ancien article L. 363-1 du code des communes issu de la loi n° 93-23 du 8 janvier 1993 relative à la législation dans le domaine funéraire) prévoient que les certificats de décès établis par les médecins précisant la cause des décès peuvent exclusivement être utilisés :
- pour la prise de mesures de santé publique par l'État ;
- par l'INSERM afin d'élaborer la statistique nationale annuelle des causes de décès.
Le présent projet modifie ces deux alinéas afin d'améliorer le processus de transmission et les conditions d'utilisation des données issues des certificats.
D'abord, il est proposé que le certificat soit établi en vue de sa transmission à l'INSERM, ce qui, selon l'exposé des motifs de l'article, signifie que les maires transmettront directement les certificats à cet organisme.
Le texte précise ensuite que les informations relatives à ces certificats ne peuvent être utilisées :
- uniquement par l'État « ou à sa demande » pour la prise de mesures de santé publique ; cet ajout autorise la délégation de la mission d'exploitation de ces données à une autre autorité non précisée dans des conditions fixées par voie réglementaire ;
- par l'INSERM pour établir la statistique nationale de décès.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cinq amendements à cet article, quatre présentés par la commission des Affaires culturelles familiales et sociales, un par M. Jean-Marie Le Guen. Il visent à :
- demander un avis positif du Conseil national de l'information statistique avant de répondre à une demande d'informations (deux amendements) ;
- renforcer la protection des personnes à l'égard du traitement de leurs données de santé ;
- autoriser la transmission des informations détenues par l'assurance maladie ;
- prévoir la destruction des données individuelles concernant les enfants après utilisation.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification .
Article 13 bis (nouveau)
(art. L. 2223-42 du code
général des collectivités
territoriales)
Informatisation des certificats de décès
Objet : Cet article vise à normaliser les certificats de décès et à établir les conditions de leur transmission électronique.
I - Le dispositif proposé
A la fin de l'été, l'obsolescence du système de recueil de décès a été considérée comme ayant été une des causes du retard pris pour évaluer les répercussions de la canicule en termes de mortalité.
Le présent article établit un nouveau modèle de certificat de décès, qui précise la ou les causes de décès et prévoit sa transmission à l'Institut national de la santé et de la recherche médicale. Ce dispositif a pour but de mettre en place un système de remontée des informations sur les décès en temps réel.
|
Les nosologistes, comme on dit à l'INSERM, procèdent à un travail de codification qui s'effectue en deux temps : - l'attribution d'un code à chaque maladie, traumatisme ou cause externe de décès mentionné sur le certificat ; elle s'effectue selon la dernière classification internationale des maladies CIM. Cette classification qui en est aujourd'hui à sa dixième version, la CIM 10, ne comporte pas moins de 12.000 rubriques réparties en vingt et un chapitres dont un tout entier consacré aux causes externes (accidents, homicides et suicides) ; - la sélection de la cause initiale de décès. Des règles permettent au codeur de la réaliser en respectant au plus près les informations qu'a rapportées le médecin certificateur. Un travail parfois délicat : « La cause initiale, notent Gérard Pavillon et Françoise Laurent, informaticiens au Cépi-Dc (INSERM), peut être ambiguë, erronée ou ne pas répondre aux besoins statistiques : par exemple, le médecin peut mentionner plus d'une cause initiale (ambiguïté) ; remplir le certificat à l'envers ou donner un enchaînement causal improbable (par exemple, un infarctus à l'origine d'une grippe) ; il peut également mentionner une cause initiale parfaitement acceptable, comme une dépression entraînant un suicide, mais la représentation des statistiques de mortalité selon la seule cause initiale privilégie la sélection de la cause externe (suicide) par rapport à la maladie (dépression). » La production de cette base de données nécessite la numérisation par scanner de chacun des 540.000 certificats annuels, puis la saisie vocale par des personnes spécialement formées à la lecture des noms des pathologies. Le programme Styx qu'a développé le CépiDc permet alors de traiter de 60 à 70 % des décès. Les autres sont rejetés et doivent faire l'objet d'un traitement individuel, quitte, si besoin, à ce que contact soit directement pris avec le médecin certificateur. Ainsi que le note Eric Jougla, directeur du Cépi-Dc, « ce processus est complexe » . D'autant plus lourd à gérer qu'il est doublé par une procédure parallèle, côté INSEE : le traitement de l'avis 7 bis que les mairies transmettent aux fins d'actualisations du Répertoire national d'identification des personnes physiques (RNIPP), un document qui enregistre l'identité du défunt mais sans la mention des causes de la mort. Les croisements des données INSEE et de celles de l'INSERM sont, selon Françoise Laurent, « à l'origine d'un certain nombre de discordances entre fichiers, pour 5 % des quelque 540.000 dossiers traités » . C'est ainsi que, chaque année, des personnes meurent sans que soient enregistrées dans les bases de données les causes de leur disparition, alors qu'à l'inverse d'autres restent vivantes sur le RNIPP à l'âge plus que canonique de 150 ans. Tel peut être le cas, notamment, pour des Français dont la mort, survenue à l'étranger, n'est pas retranscrite. |
La transmission électronique, notamment vers les directions départementales de l'action sanitaire et sociale, pourrait déboucher sur un système d'alerte incomparablement plus réactif qu'avec l'actuelle procédure.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification .
CHAPITRE IV
-
Modalités d'investissement et d'intervention
(Division et intitulé nouveaux)
Ce titre additionnel comportait initialement trois chapitres. Le premier intitulé « Veille et alerte », le deuxième « Prévention et gestion des menaces sanitaires graves et des situations d'urgence et système d'information ». Sur proposition de Mme Juliana Rimane, l'Assemblée nationale a adopté un chapitre IV intitulé « Modalités d'investissement et d'intervention ».
Article 13 ter (nouveau)
(art. 521-1 du code général des
collectivités locales)
Société d'économie mixte,
dédiée à l'investissement sanitaire
Objet : Cet article vise créer une nouvelle catégorie de société d'économie mixte, dédiée à l'investissement sanitaire.
I - Le dispositif proposé
Sur proposition du Gouvernement, l'Assemblée nationale a adopté un article additionnel relatif aux sociétés d'économie mixte.
A l'occasion de l'examen du projet de loi habilitant le Gouvernement à simplifier le droit, le Sénat, sur proposition de sa commission des Affaires sociales, avait abrogé une disposition visant à autoriser les établissements de santé à participer au capital d'une société d'économie mixte.
Il s'agissait, dans le cadre du plan « Hôpital 2007 » d'offrir aux établissements publics de santé et du secteur médico-social, qui sont confrontés aux mêmes problématiques en matière de relance de l'investissement, l'opportunité de participer au capital de sociétés d'économie mixte locales intervenant dans la conception, la réalisation, l'entretien et la maintenance ainsi que, le cas échéant, dans le financement d'équipements hospitaliers ou médico-sociaux.
L'intérêt de la participation des établissements publics de santé ou médico-sociaux au capital de SEM locales dédiées à cet objet exclusif était de mettre en oeuvre un partenariat entre les élus locaux et les acteurs de la santé en assurant la conjonction des intérêts entre l'utilisateur d'établissement et le financeur : la SEM locale.
Le Sénat c'était opposé à cette mesure, considérant qu'une telle participation au capital ferait courir des risques inconsidérés aux établissements publics de santé dont l'objet social n'est pas de participer aux financements d'infrastructures locales.
La solution qui est aujourd'hui proposée consiste à créer une nouvelle catégorie de société d'économie mixte, dédiée à l'investissement sanitaire.
Cette participation permettra d'abord de trouver une solution médiane entre une maîtrise d'ouvrage réservée exclusivement aux établissements publics et une externalisation définitive vers des opérateurs privés. Dans cette dernière hypothèse, le risque est grand d'une perte totale par l'hôpital de la maîtrise des projets de reconstruction, qui peut aboutir à une inadéquation entre les besoins de l'utilisateur final et l'immobilier mis à sa disposition.
Elle sera susceptible de garantir aux établissements publics de santé et médico-sociaux une maîtrise de l'information et du pilotage de l'opération, tant au stade de l'investissement qu'à celui de la gestion des contrats autorisant l'installation des établissements dans les locaux construits par les SEM locales.
Elle facilitera le dialogue entre établissements publics et privés s'engageant dans des actions de coopération.
III - La position de votre commission
Votre commission a pris, une première fois, une position favorable sur ce sujet à l'occasion de l'examen de l'article 3 bis du présent projet de loi.
Conformément à ce qu'elle avait précédemment annoncé, elle vous propose un amendement de réécriture de l'article 13 ter afin d'inclure les dispositions supprimées à l'article 3 bis.
Cet amendement vise à tenir compte, dans le code général des collectivités territoriales, de l'extension du champ d'intervention des sociétés d'économie mixte locales (SEML) au domaine sanitaire, ainsi que de la possibilité ouverte aux établissements de santé, sociaux ou médico-sociaux et aux groupements de coopération sanitaire de prendre des participations dans ces sociétés, lorsqu'elles ont pour objet exclusif la réalisation d'équipements pour leurs besoins ; possibilité introduite par l'ordonnance du 4 septembre 2003, portant simplification de l'organisation et du fonctionnement du système de santé, et par l'Assemblée nationale en première lecture du projet.
Il s'agit, en effet, de préciser les modalités de participation de ces établissements et groupements, lorsqu'ils sont publics.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 13 quater (nouveau)
Statistiques relatives aux accidents
corporels
de la circulation routière
Objet : Elaboration des statistiques relatives aux accidents corporels de la circulation routière.
I - Le dispositif proposé
Cet article prévoit que les conditions d'élaboration des statistiques relatives aux accidents corporels de la circulation routière et leurs conséquences médicales sont fixées par arrêté conjoint des ministres de la santé et des transports.
Il permettra notamment de fixer à trente jours la période de référence pour comptabiliser les personnes décédées suite à un accident de la route, et non plus six jours, comme c'est le cas actuellement.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification .
TITRE
III
-
OBJECTIFS ET MISE EN oeUVRE DES PLANS NATIONAUX
CHAPITRE
PREMIER
-
Rapport d'objectifs
Article 14
Approbation du rapport annexé relatif aux objectifs
de
santé publique 2004-2005
Objet : Cet article porte approbation du rapport énonçant les objectifs de santé publique pour les années 2004 à 2008 qui lui est annexé.
L'article 14 demande au Parlement d'approuver les objectifs de la politique de santé publique et les plans stratégiques présentés dans le rapport annexé à ce projet de loi. Le rapport présente le cadre de référence et les principes de la politique de santé publique, ainsi que la méthode suivie pour définir ces objectifs.
Les objectifs de la politique de santé publique portent sur un ensemble de problèmes de santé dont le retentissement est important sur la mortalité prématurée, la qualité de vie et les inégalités de santé.
En effet, plutôt que de circonscrire cette approche aux seules pathologies lourdes traditionnelles, les experts du groupe technique national de définition des objectifs de santé publique (GTNO) chargés de préparer la consultation, de dresser un état des lieux des connaissances disponibles et des actions entreprises pour lutter contre soixante-dix problèmes de santé, ont volontairement élargi le champ d'observation à la notion de santé.
C'est pour cette raison que parmi les cent objectifs de santé publique sont pris en considération des thèmes liés à l'alimentation (obésité, nutrition en fruits et légumes), à la situation sociale (précarité et inégalité d'accès aux soins), à la santé mentale (dépression, suicide) et, bien sûr, aux consommations à risques (tabac, alcool, toxicomanie). Certains sujets relèvent d'une approche populationnelle, comme le chapitre consacré à la santé des adolescents. D'autres, enfin, portent sur des problèmes de santé appelés à prendre de l'ampleur avec le vieillissement de la population (chute des personnes âgées, dénutrition du sujet âgé).
Ces objectifs sont quantifiés, chaque fois que les connaissances disponibles le permettent, ou s'accompagnent d'objectifs préalables qui correspondent aux connaissances nécessaires à leur quantification. Dans son avis publié en préambule du rapport du GTNO, le Haut conseil de santé publique avait souligné qu'« il est primordial que le choix des actions de prévention à conduire puisse reposer sur une connaissance de l'efficacité, et si possible sur une évaluation du rapport coût/efficacité. En effet dans un environnement financier contraint, la politique de santé publique doit contribuer à accroître l'efficience de l'investissement collectif ».
Ces objectifs constitueront ainsi des repères pour les décisions de l'ensemble des responsables et des acteurs du système de santé et, plus largement, pour toutes les décisions dont les conséquences influent sur la santé de la population.
Ils s'accompagnent de l'identification des indicateurs qui devront permettre de suivre l'évolution de cet état de santé.
Ces objectifs n'ont pas vocation à décrire la totalité des problèmes de santé. Ce sont des repères qui nous permettront d'évaluer les secteurs dans lesquels le système sanitaire est efficace et ceux pour lesquels il existe des marges d'amélioration.
Ce premier rapport prévoit de plus le développement de cinq grands plans stratégiques visant à organiser la coordination des actions nécessaires, en termes de recherche, de prévention et de soins, dans cinq domaines :
Le plan national de lutte contre le cancer
Ce plan a été mis en oeuvre dès 2003, conformément à sa présentation par le Président de la République le 24 mars 2003. Le cancer provoque un décès sur quatre et c'est la première cause de mortalité avant soixante-cinq ans. Le plan comporte plusieurs volets : prévention (tabac, alcool, facteurs d'environnement général et professionnel) ; dépistage (cancer du sein, cancer cervico-utérin, cancer colo-rectal) ; soins (programme thérapeutique individuel issu d'une concertation pluridisciplinaire dans le cadre d'un réseau de soins) ; accompagnement (information sur les structures de prise en charge du cancer) ; recherche.
Le plan national de lutte pour limiter l'impact sur la santé de la violence, des comportements à risque et des conduites addictives
L'impact de la violence sur la santé est souvent sous-estimé alors qu'il concerne une large partie de la population. La violence routière a fait l'objet d'une mobilisation qu'il est proposé d'étendre à l'ensemble des phénomènes de violence (suicides, agressions) ainsi que le préconise l'Organisation mondiale de la santé. En raison de la dimension comportementale de ces phénomènes, on y adjoindra un volet spécifique sur les conduites addictives coordonné par la Mission interministérielle de lutte contre les drogues et la toxicomanie (MILDT).
Le programme contre la violence routière et le programme coordonné par la MILDT seront préparés en 2003 et les aspects relevant de la santé mentale en 2004.
Le plan national de lutte pour limiter l'impact sur la santé des facteurs d'environnement
Il est difficile actuellement de connaître la part des facteurs d'environnement collectif (agents physiques, chimiques et biologiques) dans les phénomènes morbides mais ceux-ci suscitent une préoccupation dans la population à laquelle il faut répondre. Ceci inclue les facteurs de risque présents en milieu de travail.
Le programme santé-environnement sera préparé en 2004.
Le plan national de lutte pour améliorer la qualité de vie des personnes atteintes de maladies chroniques
Avec l'allongement de l'espérance de vie, le nombre de personnes souffrant de maladies chroniques croît rapidement et de façon importante. Le poids économique est considérable. La médecine ne peut pas, en règle générale, guérir ces maladies mais elle peut en limiter l'impact sur la qualité de vie. Au travers de ce plan national, il sera possible d'associer étroitement les médecins et les infirmières à des actions de santé publique.
Ce plan sera préparé en 2004.
Le plan national pour améliorer la prise en charge des maladies rares
Les maladies dites rares sont celles qui touchent un nombre restreint de personnes en regard de la population générale. Le seuil admis en Europe est d'une personne atteinte sur 2.000, soit pour la France moins de 30.000 personnes pour une maladie donnée. A l'heure actuelle, on a déjà dénombré plusieurs milliers de maladies rares et de 200 à 300 maladies rares nouvelles sont décrites chaque année. Au total, on estime qu'environ 5 % de la population seront touchés par une maladie rare au cours de leur vie.
Ce plan sera préparé en 2004.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cinq amendements à cet article, aucun d'entre eux n'insère d'objectif nouveau au sein du rapport annexé.
III - La position de votre commission
A de nombreuses occasions - examen du projet de loi de financement de la sécurité sociale, examen du projet de loi relatif aux droits des malades et à la qualité du système de santé, rapport d'information de M. Charles Descours sur les lois de financement de la sécurité sociale -, votre commission a formulé deux constats.
Tout d'abord la notion de priorité de santé n'a de sens que dans un cadre pluriannuel que ne lui offre aucun instrument existant aujourd'hui ; le rapport d'orientation annexé à la loi de financement de la sécurité sociale, n'a pas permis de donner un « contenu en santé » au débat annuel sur les finances sociales.
Votre commission se félicite donc des dispositions du présent projet de loi qui vise à mettre sous objectifs notre système de santé avec une périodicité quinquennale.
Elle souhaite que ses objectifs soient pris en considération à l'occasion de l'examen des prochaines lois de financement de la sécurité sociale et des prochaines lois de finances.
Conformément à sa pratique qui consiste à ne pas amender les rapports annexés en raison de leur absence de valeur normative, votre commission vous propose d'adopter cet article sans modification .
CHAPITRE II
-
Cancer et consommations à risque
Article 15
(art. L. 1415-2, L. 1415-3, L. 1415-4, L. 1415-5
et L. 1415-6
du code de la santé publique)
Création du groupement
d'intérêt public
« Institut national du
cancer »
Objet : Cet article crée un Institut national du cancer chargé de coordonner les actions de lutte contre le cancer.
I - Le dispositif proposé
Le présent article propose d'insérer un chapitre V-I dans la première partie du code de la santé publique consacré à des dispositions relatives à la « lutte contre le cancer ».
Ce chapitre contient en définitive les dispositions relatives à l'Institut national du cancer, prévus aux articles L. 1415-2, L. 1415-3, L. 1415-4, L. 1415-5 et L. 1415-6 nouveaux du code de la santé publique.
Cet article nouveau du code de la santé publique précise les missions et les moyens de l'INCa.
Les missions de cet institut furent annoncées dans le Plan Cancer dont il constitue, en quelque sorte, la traduction institutionnelle.
|
L'Institut national du cancer Tous les patients et les professionnels partagent ce constat d'un émiettement de l'information et des responsabilités dans le cancer. Le plan propose la création d'un Institut national du cancer, comme clé d'une meilleure coordination de l'ensemble des intervenants de la lutte contre le cancer. Cette institution emblématique sera un centre d'expertise et de ressources ainsi qu'un lieu de coordination. Ce nouvel institut aura des missions parfaitement articulées et complémentaires avec les différents organismes déjà présents. L'Institut national du cancer associera très étroitement à son fonctionnement les chercheurs, les professionnels de santé et les représentants des patients afin de faciliter la mise en oeuvre du plan cancer. Dans le domaine des soins, l'Institut portera la vision globale de la lutte contre le cancer, depuis l'épidémiologie et la surveillance des risques cancérigènes jusqu'aux réseaux et aux établissements de soins. L'Institut sera un acteur vigilant de la mise en oeuvre du plan cancer. Il impulsera et suivra la réalisation des dispositions concernant la qualité et la coordination des soins, ainsi que l'accès équitable des patients aux meilleurs soins, quel que soit leur lieu de prise en charge. Dans le domaine de la recherche, l'Institut national du Cancer n'a pas vocation à se substituer aux organismes de recherche (INSERM, CNRS, CCEA,...). L'Institut sera une agence d'objectifs et de moyens, définissant une stratégie globale de recherche et les programmes d'actions correspondants, dans les domaines de la recherche biologique et génomique, de la recherche clinique et de la recherche en sciences sociales. L'Institut national du cancer financera et pilotera des programmes thématiques. Il développera également des partenariats forts et transparents avec l'industrie. Placé sous la tutelle du ministère chargé de la santé et du ministère chargé de la recherche, cet Institut bénéficiera de financements publics. Il fera également appel à des financements privés, dans le cadre du mécénat ou des donations. Il nouera des partenariats externes et pourra valoriser ses activités. Des institutions conduisant des programmes de recherche comme l'ARC et la Ligue seront associées étroitement à l'Institut national du cancer, ainsi que les grands groupes coopérateurs comme notamment la Fédération nationale des centres de lutte contre le cancer et la Fédération nationale de cancérologie des CHU. A moyen terme, l'Institut national du cancer peut préfigurer une évolution de la recherche publique française autour d'agences d'objectifs et de moyens et de grands instituts thématiques.
Source : Plan cancer, une mobilisation
nationale
|
Article L. 1415-2 du code de la santé
publique
Mission de l'INCa
Cet article décline les différents aspects de la mission de coordination de l'INCa qui sont au nombre de huit :
- l'observation et l'évaluation des dispositifs de lutte contre le cancer ;
- la définition de référentiels de bonnes pratiques et de critères d'agrément pour les établissements ;
- l'information des professionnels et du public sur des sujets touchant au cancer ;
- la participation aux politiques de formation des personnels médicaux et paramédicaux concernés ;
- l'action privilégiée en matière de recherche contre le cancer. L'Institut aurait vocation, à ce titre, à agir en collaboration avec les organismes de recherche, notamment l'INSERM, le CNRS, le CEA ou l'INRA, de même qu'avec les différents centres universitaires ;
- la coordination spécifique entre organismes publics et privés, notamment sur la prévention, l'épidémiologie, le dépistage, la recherche et l'enseignement ainsi que l'évaluation ;
- la participation aux actions européennes et internationales en matière de lutte contre le cancer ;
- la réalisation des études d'expertise sur les sujets tenant au cancer à la demande du Gouvernement.
En outre, l'Institut national du cancer établit un rapport annuel transmis au Gouvernement.
Article L. 1415-3 du code de la santé
publique
Statut juridique de l'Institut national du
cancer
Cet article prévoit le statut juridique de l'INCa, constitué sous la forme d'un groupement d'intérêt public. Ce statut souple facilite la conclusion d'un partenariat entre l'État, personnes publiques de droit public et personnes publiques de droit privé.
Les dispositions de l'article 21 de la loi du 15 juillet 1982 définissant les règles juridiques applicables aux groupements d'intérêt public (personnalité morale, autonomie financière, etc).
Article L. 1415-4 du code de la santé
publique
Nomination du directeur
général
Cet article précise l'autorité en charge de la nomination du directeur général de l'Institut. Ce dernier sera nommé non par le conseil d'administration du GIP, contrairement aux dispositions de l'article 21 de la loi du 15 juillet 1982 précitée, mais par un arrêté conjoint des ministres chargés de la recherche et de la santé.
En revanche, il n'est pas prévu de commissaire du Gouvernement dans cette structure, l'expression du contrôle de l'État pouvant en tout état de cause s'exprimer à travers les modalités de nomination du directeur général.
Article L. 1415-5 du code de la santé
publique
Ressources de l'Institut
Cet article précise les ressources de l'Institut, composées de dons et legs mais également du produit de quêtes ou de campagnes d'appel à la générosité publique. Une partie des ressources de l'INCa est inscrite en loi de finances pour 2004 (11 millions d'euros). D'autres partenaires, dont l'assurance maladie, sont appelés dans le futur à financer cet organisme par le biais de subventions.
Article L. 1415-6
Statut du
personnel de l'établissement
Cet article précise le statut dont peut ressortir le personnel de l'Institut national du cancer. Le personnel peut être constitué tout à la fois par des fonctionnaires détachés par voie statutaire, des agents contractuels de droit public et par des personnels régis par des contrats de travail de droit privé.
La large faculté de recrutement ouverte à l'Institut se justifie par l'éventail de compétences qui est nécessaire à ce GIP (personnel scientifique et administratif hautement qualifié).
II - Les modifications adoptées par l'Assemblée nationale
A l'initiative de sa commission des Affaires culturelles, familiales et sociales, l'Assemblée nationale a adopté deux amendements :
- un amendement rédactionnel simplifiant la rédaction du titre de ce chapitre nouveau du code de la sécurité sociale ;
- un amendement précisant que le rapport d'activité de l'Institut du cancer est transmis, outre au Gouvernement, au Parlement.
A l'initiative du Gouvernement, elle a supprimé des ressources de l'Institut la référence faite aux produits des quêtes et des campagnes d'appel à la générosité publique, au motif que l'Institut aurait risqué d'entrer en concurrence avec des structures notamment associatives dont l'objet est de collecter des fonds en faveur de la lutte contre le cancer.
III - La position de votre commission
Votre commission approuve la totalité des dispositions proposées par le présent texte pour l'Institut national du cancer.
Elle rappelle, à ce titre, que cet article constitue la traduction législative éventuelle d'un plan de grande ampleur destiné à la lutte contre cette maladie, dont certains objectifs sont servis par le présent texte (lutte contre le tabagisme ou l'alcoolisme).
Votre commission s'interroge toutefois sur les délais nécessaires à la mise en oeuvre de ce plan. En effet, celui-ci prévoyait que le vote des dispositions législatives renforçant la lutte contre le tabac et créant l'Institut national du cancer serait réalisé dès 2003. L'agenda parlementaire n'a pas permis qu'il en soit ainsi. Il ne faudrait pourtant pas que le délai nécessaire à la navette ne retarde trop la mise en oeuvre de cet aspect du plan.
Votre commission attend donc du Gouvernement que celui-ci édicte rapidement, le moment venu, les mesures réglementaires nécessaires à l'application de ces dispositions afin que l'échéancier prévu dans le plan initial puisse être respecté.
Sous le bénéfice de ces informations, elle vous demande d'adopter cet article sans modification .
Article 15 bis (nouveau)
(art. L. 3512-4 du code de la santé
publique)
Autorité compétente pour constater et sanctionner
les infractions
à la législation sur la lutte contre le
tabagisme
Objet : Cet article établit la liste des agents compétents pour constater et réprimer le non-respect de l'interdiction de fumer dans les lieux publics.
I - Le dispositif proposé
A l'initiative du Gouvernement, l'Assemblée nationale a adopté cet article additionnel qui précise quelle est l'autorité de contrôle et de sanction des infractions à l'interdiction de fumer dans les lieux publics, soit :
- les agents du ministère de la santé et des collectivités territoriales habilités et assermentés ;
- les médecins inspecteurs de la santé publique ;
- les ingénieurs du génie sanitaire.
De surcroît, demeurent compétents pour le contrôle de ces infractions, les agents et officiers de police judiciaire, du fait de leur compétence générale dans la constatation des contraventions.
Depuis la loi du 9 juillet 1976, l'application des dispositions prévues par l'article L. 3511-7 du code de la santé publique (interdiction de fumer dans certains lieux publics) est demeurée relative et contingente et les contraventions prévues à l'article R. 355-28-13 du code de la santé publique sont dressées de manière erratique en raison du manque d'agents en charge d'assurer leur respect.
|
Les lieux visés par cette interdiction sont : - tous les lieux fermés et couverts accueillant du public ou constituant un lieu de travail ; - les moyens de transport collectif ; - dans les écoles, collèges et lycées, les lieux non couverts fréquentés par les élèves pendant la durée de cette fréquentation. Les lieux mis à la disposition des fumeurs sont choisis par les responsables de ces derniers en fonction de leur volume, disposition, conditions d'utilisation, de ventilation et de la nécessité d'assurer la protection des non-fumeurs. Les locaux doivent respecter une norme de ventilation (7 litres/seconde et par occupant) et un volume minimal de 7 m 2 par occupant. Les locaux affectés à l'usage des fumeurs doivent être signalisés.
Les fumeurs contrevenant à ces dispositions sont
passibles d'une contravention de 3
e
classe. Le non-respect de ces
dispositions par les personnes en charge d'administrer un espace est passible
d'une contravention de 5
e
classe.
|
II - La position de votre commission
Votre commission est favorable à l'extension des catégories d'agents compétents pour constater et réprimer les infractions aux dispositions de la loi du 9 juillet 1976, modifiée par la loi du 12 janvier 1991.
Le dispositif adopté par l'Assemblée nationale demeure en effet raisonnable, les seuls agents et officiers de police judiciaire n'y pouvant à l'évidence suffire. En effet, bon nombre des infractions sont commises en des lieux sur lesquels ils n'ont guère l'occasion de se rendre, notamment les lieux de travail.
C'est d'ailleurs la raison pour laquelle votre commission s'interroge sur l'opportunité d'étendre cette compétence aux inspecteurs du travail. Bien que consciente qu'une telle extension peut entraîner des difficultés organisationnelles pour ledit corps des inspecteurs du travail, votre commission propose, néanmoins, dans l'attente d'une réflexion pouvant avoir lieu au cours des débats, une telle extension .
Elle vous demande d'adopter cet article ainsi modifié .
Article 15 ter (nouveau)
Comité national consultatif du
cancer
Objet : Cet article propose de créer un Comité national consultatif du cancer par la voie législative.
I - Le dispositif proposé
Sur proposition du rapporteur de sa commission des Affaires culturelles, familiales et sociales et de M. Jean-Marie Le Guen, l'Assemblée nationale a adopté le présent article additionnel qui prévoit la création d'un comité national consultatif du cancer, instance consultative composée de représentants des professionnels de santé et des associations de malades.
Le comité national serait en charge de promouvoir le débat et formuler des propositions touchant les grands enjeux de la politique de lutte contre le cancer.
II - La position de votre commission
Votre commission constate que cette création pose la question de l'avenir du comité national du cancer que le présent article propose, peu ou prou, d'élever au rang législatif.
En effet, il existait précédemment un Conseil national du cancer créé par un arrêté du ministre délégué à la santé en date du 14 avril 1995. Il était constitué de personnalités du monde de la cancérologie, dans ses quatre composantes principales : les centres de lutte contre le cancer (CLCC), les CHU, les centres hospitaliers non universitaires et les établissements privés. Ce conseil s'était réuni très régulièrement et s'était exprimé en publiant neuf avis portant sur les thèmes les plus variés. Toutefois, il n'apparaît pas que ses avis aient alors été suivis de beaucoup d'effets. Le mandat du conseil était arrivé à échéance et il n'avait pas été renouvelé par la précédente majorité.
Par un arrêté du 30 avril 2002, le présent Gouvernement a recréé ce Conseil sous la forme d'un Comité national du cancer en en élargissant la composition (49 membres) bien au-delà des seuls professionnels de santé qui constituaient sa première version.
En outre, ses missions ont été accrues et précisées.
|
Ce comité peut notamment : 1° - Être sollicité sur la définition des objectifs de la politique de lutte contre le cancer ; 2° - Faire des propositions pour le renforcement des actions de prévention, de dépistage, de prise en charge et de communication ; 3° - Analyser les rapports concernant l'organisation et l'évaluation des dépistages et du volet cancer des programmes régionaux de santé ; 4° - Donner son avis sur l'organisation des soins en matière de cancérologie ;
5° - Être sollicité pour
participer aux réunions d'experts internationaux concernant les
politiques de lutte contre le cancer.
|
Votre commission rappellera en premier lieu que M. Lucien Neuwirth, rapporteur d'une mission d'information consacrée à ce sujet 16 ( * ) , avait souhaité que le Conseil national soit réactivé et élargi. Elle constate avec satisfaction, à l'occasion de ce projet de loi, que le décret du 30 avril 2002 a largement répondu à cette attente.
En deuxième lieu, elle s'interroge sur la portée de création législative d'une telle structure, création qui conduira immanquablement à modifier l'arrêté ressuscitant le Conseil national du cancer pour en faire, en quelque sorte, une norme réglementaire d'application du présent article. Cette création est-elle nécessaire puisqu'elle n'aboutit qu'à modifier le nom d'une structure dont l'instauration relève, à bien des égards, du pouvoir réglementaire ?
A regret, elle constate toutefois que le décret n° 2003-418 du 7 mai 2003, portant création d'une mission interministérielle pour la lutte contre le cancer, n'a pas donné lieu à consultation dudit Conseil. Dans le rapport susmentionné de votre commission, M. Lucien Neuwirth avait pourtant formulé le voeu que le Conseil puisse être consulté systématiquement sur tout projet de décret. Il serait donc hautement souhaitable que ce Comité soit à l'avenir consulté de manière systématique.
Sous le bénéfice de ces informations, votre commission vous propose d'adopter cet article sans modification.
Article 15 quater (nouveau)
(art. L. 3511-7 du code de la santé
publique)
Mesures favorisant le dépistage du cancer
au
bénéfice des personnes les moins favorisées
Objet : Cet article prévoit un programme destiné à favoriser le dépistage du cancer dans les populations les moins sensibles aux politiques de prévention.
I - Le dispositif proposé
L'Assemblée nationale a adopté le présent article additionnel qui vise à instaurer un programme spécifique de prévention en faveur des personnes les moins favorisées, à l'initiative du rapporteur de sa commission des Affaires culturelles, familiales et sociales et de M. Jean-Marie Le Guen qui évoquait les « personnes rétives à tout dépistage ou celles rétives, une fois la maladie dépistée, à se faire soigner » .
C'est la raison pour laquelle le présent article engage les mesures de dépistage du cancer à comporter un programme spécifique destiné aux publics les « moins sensibles aux politiques de prévention ».
II - La position de votre commission
Votre commission ne peut que souscrire à l'objectif final de ce texte : il est démontré que certaines populations n'ont guère ou pas accès à des politiques de prévention du cancer, alors même qu'elles y sont parfois particulièrement exposées (facteurs nutritionnels, comportements à risque, conditions de vie, etc.).
Elle s'interroge néanmoins sur le contenu concret de ce programme, qui trouve sa place parmi le volet santé des politiques publiques luttant contre l'exclusion. A ce titre, elle vous propose de substituer à la notion de « populations les moins sensibles aux politiques de prévention » , qui n'est pas plus précise que l'expression initialement utilisée, la référence aux populations « confrontées à l'exclusion » , mentionnée notamment à l'article 158 de la loi n° 98-657 du 29 juillet 1998 d'orientation relative à la lutte contre les exclusions.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 16
(art. L. 3511-2, L. 3512-1, L. 3512-2 et L. 3512-3
du code de
la santé publique)
Lutte contre le tabagisme
Objet : Cet article présente diverses mesures destinées à lutter contre le tabagisme.
I - Le dispositif proposé
Le présent article propose trois séries de mesures destinées à renforcer la lutte contre le tabagisme, notamment en assurant un meilleur respect de la législation déjà existante.
Le paragraphe I prévoit de compléter l'article L. 3511-2 du code de la santé publique d'un alinéa prohibant la vente, la distribution ou le don de paquets contenant moins de 19 cigarettes. Cette disposition est identique à l'article premier de la « loi Joly » du 31 juillet 2003 visant à restreindre la consommation de tabac chez les jeunes.
Le paragraphe II élargit la liste des personnes morales ayant qualité pour se porter partie civile en cas d'infraction à la législation prévoyant les mesures de lutte contre le tabagisme : fraude sur les produits issus du tabac, propagande ou publicité, non-respect des teneurs maximales en goudron ou défaut d'affichage de la composition des produits mis à la vente, interdiction de fumer dans les locaux à usage collectif.
Dans le droit en vigueur, cette faculté n'est ouverte qu'aux associations dont l'objet social est de lutter contre le tabac, régulièrement déclarées depuis cinq ans.
Le présent paragraphe propose en conséquence de l'élargir :
- aux associations de consommateurs dont le statut est prévu par le code de la consommation (article L. 421-1) ;
- aux associations familiales dont le statut figure dans le code de l'action sociale et des familles (articles L. 211-1 et L. 211-2).
Le paragraphe III précise la sanction applicable en cas de non-respect de l'article L. 3511-2 du code de la santé publique. Cet article (déjà mentionné) prévoit désormais deux prohibitions :
- l'interdiction de fabriquer, vendre, distribuer ou offrir des produits issus du tabac, destinés à l'usage oral, hormis à fumer et à chiquer ;
- l'interdiction de vendre des paquets de moins de 19 cigarettes.
Cette précision était au demeurant nécessaire puisque les infractions à cet article ne sont reprises ni par les dispositions pénales du présent titre qui concernent les infractions aux articles L. 3511-3 et L. 3511-6 (l'article L. 3512-2 prévoit 75.000 euros d'amende), ni par les contraventions applicables en cas d'infraction aux dispositions de l'article L. 3511-7 (cf. article 15 bis).
Désormais, le non-respect des dispositions de l'article L. 3511-2 sera puni des peines prévues à l'article L. 3512-2 susmentionné.
Le paragraphe IV introduit un nouvel article L. 3512-3 dans le code de la santé publique qui propose un élargissement de la responsabilité pénale des personnes morales aux infractions incriminées par l'article L. 3512-2.
Concernant les personnes morales, il s'agit essentiellement de réprimer les actions de propagande et de publicité directe ou indirecte qui, bien qu'interdites, n'ont pas totalement disparu.
Les sanctions proposées à l'endroit des personnes morales contrevenantes sont significatives puisqu'elles sont exercées notamment dans les conditions prévues par l'article 131-41 du code pénal (quintuplement de l'amende prévue pour les personnes physiques rendues coupables d'une même infraction).
II - Les modifications adoptées par l'Assemblée nationale
L'article premier de la loi du 31 juillet 2003 précitée prévoyant déjà une disposition similaire, l'Assemblée nationale a supprimé le I de cet article.
III - La position de votre commission
A cet article, votre commission vous propose d'adopter un amendement qui vise à permettre aux associations de défense des droits des personnes malades et usagers du système de santé à ester en justice.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 16 bis (nouveau)
(art. L. 3351-8 du code de la santé
publique)
Compétence des agents de la Direction
générale de la concurrence, de la consommation et de la
répression des fraudes (DGCCRF) pour le contrôle du respect de la
réglementation régissant la publicité sur les alcools
Objet : Cet article étend la compétence des agents de la DGCCRF au contrôle de la réglementation régissant la publicité sur les boissons alcoolisées.
I - Le dispositif proposé
A l'initiative du Gouvernement, l'Assemblée nationale a introduit le présent article qui donne compétence aux agents de la DGCCRF pour veiller au respect des dispositions de l'article L. 3323-2 du code de la santé publique.
Cet article précise les conditions dans lesquelles sont autorisées les publicités en faveur des boissons alcoolisées.
Le présent article propose de renforcer l'application de ces dispositions par le truchement d'une meilleure efficacité des procédures de contrôle ; à cette fin, il prévoit de confier aux agents de la répression des fraudes le soin de procéder aux enquêtes nécessaires et constater les infractions, en disposant, pour ce faire, des pouvoirs d'enquête et de contrôle qui leur sont dévolus.
II - La position de votre commission
A cet article, votre commission vous propose un amendement de coordination.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 17
(art. L. 3555-1 et L. 3323-4 du code de la santé
publique)
Lutte contre l'alcoolisme
Objet : Cet article étend la liste des associations compétentes pour veiller au respect des dispositions législatives destinées à lutter contre l'alcoolisme.
I - Le dispositif proposé
Le présent article propose d'étendre la liste des associations compétentes pour veiller au respect des dispositions du titre V du livre III du code de la santé publique consacré à la lutte contre l'alcoolisme.
En l'état du droit en vigueur, seule l'association nationale de prévention de lutte contre l'alcoolisme remplit les critères posés pour disposer de cette compétence et notamment la faculté d'ester en justice : être une association dont l'objet statutaire comporte la lutte contre l'alcoolisme et être régulièrement déclarée depuis cinq années.
Parallèlement aux dispositions prises en faveur de la lutte contre le tabagisme à l'article 16, le présent article étend cette compétence :
- aux associations de consommateurs pour les infractions relatives à la réglementation de la publicité, mais également le non-respect des impositions régissant la vente de boissons alcoolisées (vente ambulante, vente au moyen d'appareils automatiques, etc.) ;
- aux associations familiales pour les infractions relatives à la répression de l'ivresse publique et à la protection des mineurs.
II - Les modifications adoptées par l'Assemblée nationale
A l'initiative du Gouvernement, l'Assemblée nationale a adopté un amendement remplaçant l'avertissement figurant sur certaines publicités en faveur de boissons alcoolisées. La mention désormais classique du fait que « l'abus d'alcool est dangereux pour la santé » serait remplacée par un message informatif dont les conditions seraient « fixées par arrêtés des ministres en charge de la santé et de l'agriculture » . Devant l'Assemblée nationale, M. Jean-François Mattei a justifié l'amendement par le fait que « les connaissances scientifiques sur la nocivité de l'alcool ont largement progressé ces dernières années. Les recommandations de l'Organisation mondiale de la santé et de l'Institut national de la santé et de la recherche médicale invitent à communiquer les termes de consommation faible et non plus d'abus, tel que le prévoit le texte actuel. La disposition proposée permettra d'améliorer l'information du consommateur et de faire évoluer le contenu des messages en fonction de l'évolution des connaissances. L'arrêté sera cosigné par le ministre chargé de la santé et le ministre chargé de l'agriculture. ».
III - La position de votre commission
Votre commission ne peut que s'associer à l'objectif final de cet article que constitue la lutte contre l'alcoolisme et approuver de ce fait l'allongement de la liste, à l'évidence trop restrictive, des associations compétentes pour participer au respect de la législation en vigueur.
Elle s'interroge en revanche sur la portée de l'amendement introduit à l'initiative du Gouvernement et notamment sur l'intervention du ministre en charge de l'agriculture dans l'édiction par arrêté d'un message de santé publique accompagnant la publicité en faveur de boissons alcoolisées. Cette intervention pourrait laisser supposer, sans doute à tort, que des paramètres étrangers aux seules questions de santé publique sont susceptibles d'être pris en compte. En outre, votre commission ne souhaiterait pas que puissent être différenciés les avertissements en fonction du type de boisson alcoolisée. Aussi, propose-t-elle de maintenir la rédaction aujourd'hui en vigueur de l'article L. 3324-4 du code de la santé publique.
Aussi, votre commission vous propose-t-elle de revenir aux dispositions prévues par la loi Evin pour les messages sanitaires relatifs aux boissons alcoolisées.
Elle vous propose d'adopter cet article ainsi amendé.
Article 18
(art. L. 5121-12, L. 5126-2 et L. 5126-3 du code de la
santé publique)
Modification de la législation relative aux
médicaments
Objet : Cet article modifie la législation relative aux médicaments, pour la délivrance des médicaments et la réalisation de préparations entre une pharmacie à usage intérieur et une autre pharmacie à usage intérieur ou un professionnel de santé exerçant une activité libérale.
I - Le dispositif proposé
Le paragraphe I de l'article modifie la rédaction des deux derniers alinéas de l'article L. 5121-2 du code de la santé publique afin de préciser le régime des autorisations temporaires d'utilisation (ATU). Les ATU permettent un accès précoce des patients à de nouveaux traitements lorsqu'il y a un réel besoin de santé publique, c'est-à-dire pour des patients atteints de pathologies graves.
Afin d'assurer un meilleur suivi de ces autorisations délivrées à des médicaments, notamment des médicaments anticancéreux, il s'avère nécessaire de préciser les informations qui seront demandées au titulaire des droits d'exploitation. Ces informations permettront de mieux connaître les conditions réelles d'utilisation de ces médicaments, la population qui en bénéficie et le coût pour l'assurance maladie de ces traitements.
Le texte prévoit que les dispositions de l'article L. 5121-8 du code de la santé publique (obligation de disposer d'une autorisation de mise sur le marché) ne font pas obstacle à l'utilisation, à titre exceptionnel, de certains médicaments destinés à traiter des maladies graves ou rares lorsqu'il n'existe pas de traitement approprié. Les conditions sont les suivantes : soit l'efficacité et la sécurité de ces médicaments sont fortement présumées au vu des résultats d'essais thérapeutiques auxquels il a été procédé en vue d'une demande d'autorisation de mise sur le marché (la demande a été faite ou va être déposée), soit ces médicaments sont prescrits à des malades nommément désignés sous la responsabilité de leur médecin traitant, dès lors que leur efficacité et leur sécurité sont présumées en l'état des connaissances scientifiques et qu'ils sont susceptibles de présenter un bénéfice réel. L'utilisation de ces médicaments est autorisée, pour une durée limitée, par l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS).
Cet article propose de modifier les conditions de délivrance de cette autorisation lorsqu'elle concerne des médicaments dont la procédure d'octroi d'autorisation de mise sur le marché (AMM) est déjà déclenchée. Le texte en vigueur précise que l'autorisation « peut être subordonnée par l'Agence française de sécurité sanitaire des produits de santé à la condition qu'elle soit sollicitée dans le cadre d'un protocole d'utilisation thérapeutique et de recueil d'informations, établi avec le titulaire des droits d'exploitation ».
Le présent projet vise à ajouter que le protocole établi avec le titulaire des droits d'exploitation concerne :
- les conditions réelles d'utilisation ;
- les caractéristiques de la population bénéficiant du médicament ainsi autorisé ;
- le coût de cette autorisation pour l'assurance maladie.
La modification proposée conduit à mieux encadrer le pouvoir d'appréciation de l'AFSSAPS s'agissant de la délivrance d'une ATU. Celle-ci devra veiller à ce que le protocole contienne ces indications très importantes, notamment l'évaluation des dépenses supplémentaires des régimes de l'assurance maladie occasionnées par la délivrance de l'ATU. Cette nouvelle mission, pour être menée efficacement, devra s'accompagner d'un renforcement des moyens d'expertise médico-économique de l'Agence.
Le paragraphe II de l'article concerne les pharmacies à usage intérieur, dont le régime juridique est fixé par le chapitre VI du titre II du livre premier de la cinquième partie du code de la santé publique.
Cette disposition vise à permettre aux structures ne disposant pas de moyens techniques pour réaliser des préparations magistrales ou hospitalières dans des conditions de sécurité satisfaisantes de s'approvisionner auprès des pharmacies à usage intérieur (PUI).
Les structures identifiées aujourd'hui sont l'hospitalisation à domicile privée et il paraît utile d'étendre également cette possibilité aux réseaux. Les catégories de préparations décrites pourraient être celles réalisées dans le traitement du cancer et administrées par voie injectable mais il semble utile de prévoir cette possibilité de manière large afin d'y inclure, le cas échéant, d'autres préparations.
La nouvelle rédaction du dernier alinéa de l'article L. 5126-2 du code de la santé publique autorise des pharmacies intérieures à délivrer des préparations à d'autres établissements et à des professionnels de santé libéraux participant à un réseau de santé. Les établissements concernés sont nombreux : établissements de santé, médico-sociaux, syndicats interhospitaliers ainsi que les organismes pouvant disposer d'une pharmacie intérieure.
Les produits concernés sont les « préparations magistrales » et les « préparations hospitalières », dont les régimes juridiques sont fixés par l'article L. 5121-1 du code de la santé publique. La liste est définie par un arrêté du ministre chargé de la santé pris après avis de l'AFSSAPS. L'arrêté fixe également les modalités de facturation. L'étude d'impact annexée au présent projet de loi indique que cette disposition facilitera l'approvisionnement en médicaments anticancéreux, notamment ceux administrés par voie injectable.
En outre, il est apparu nécessaire de prévoir que les pharmacies à usage intérieur puissent effectuer des opérations de stérilisation non seulement pour d'autres établissements, mais également pour des médecins libéraux ou pour des laboratoires de biologie médicale en dehors des établissements.
Ces trois nouvelles activités des pharmacies à usage intérieur nécessitent une autorisation du préfet, délivrée au vu d'une convention fixant les engagements des parties contractantes.
Le paragraphe III de l'article propose une nouvelle rédaction de l'article L. 5126-3 du code de la santé publique.
le texte actuellement en vigueur précise que le représentant de l'État dans le département peut, « pour des raisons de santé publique », autoriser, pour une durée déterminée, une pharmacie à usage intérieur d'un établissement de santé ou d'un syndicat interhospitalier à assurer tout ou partie de la stérilisation de dispositifs médicaux pour le compte d'un autre établissement. L'autorisation est accordée après avis de l'inspection compétente et au vu du projet de convention qui fixe les engagements des deux établissements.
La rédaction proposée regroupe dans un régime commun la délivrance par les pharmacies intérieures de préparations à d'autres organismes et les opérations de stérilisation effectuées par ces pharmacies pour le compte de tiers. Ces trois nouvelles activités des pharmacies à usage intérieur nécessitent une autorisation du préfet, délivrée au vu d'une convention fixant les engagements des parties contractantes.
II - Les modifications adoptées par l'Assemblée nationale
Sur proposition du Gouvernement, l'Assemblée nationale a adopté quatre amendements à cet article :
- le premier propose de retirer des attributions de l'AFSSAPS, sa mission d'évaluation des coûts des produits. Cette modification s'inscrit dans la logique d'autres rédactions adoptées dans la loi de financement de la sécurité sociale pour 2004, qui a recentré les missions de l'AFSSAPS sur les impératifs de sécurité sanitaire ;
- le deuxième vise à développer l'évaluation des produits après la délivrance de l'autorisation de mise sur le marché ;
- le troisième prévoit que les hôpitaux des armées peuvent disposer d'une pharmacie à usage intérieur ;
- le quatrième souhaite que les créations, transferts ou suppressions des pharmacies à usage intérieur sises dans les hôpitaux militaires fassent l'objet d'une autorisation du ministre de la défense après avis du ministre chargé de la santé.
III - La position de votre commission
A cet article, votre commission vous propose deux amendements .
Le premier vise à inclure les spécialités reconstituées dans le champ des produits que peuvent délivrer les pharmacies à usage intérieur à d'autres pharmacies à usage intérieur ainsi qu'à des professionnels de santé libéraux. Le second est un amendement de cohérence.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 18 bis
(art. L. 312-16 du code de
l'éducation)
Apprentissage des premiers gestes de secours au
lycée et au collège
Objet : Cet article vise à introduire, dans les programmes d'enseignement des lycées et des collèges, un cours d'apprentissage des gestes élémentaires du secourisme.
Cet article a été introduit en première lecture à l'Assemblée nationale, à l'initiative de de M. Jean-Pierre Door, en dépit de l'opposition de la commission des Affaires culturelles, familiales et sociales de l'Assemblée nationale et du Gouvernement qui doutaient de la nature législative de son contenu.
Cette disposition vise à compléter l'article L. 312-16 du code de l'éducation qui constitue, à lui seul, la section 9 consacrée à « l'éducation à la santé et à la sexualité » du chapitre II « Dispositions propres à certaines matières d'enseignement » du titre premier du livre III dudit code.
Elle tend à créer, dans les programmes d'enseignement du collège et du lycée, un cours d'apprentissage des premiers gestes de secours, dont la nature sera définie par décret.
M. Jean-Pierre Door a justifié le dépôt de cet amendement en ces termes : « De nombreuses morts subites pourraient être évitées chaque année. Mais la population n'est pas éduquée aux gestes d'urgence face à des accidents qui peuvent survenir dans les familles, sur les terrains de sport, dans des vestiaires. C'est pourquoi je propose (...) d'introduire dans le code de l'éducation, l'obligation d'un cours d'apprentissage aux premiers secours pour les élèves des collèges et lycées. »
Sensible à cet argument, votre commission approuve cette disposition nouvelle qui vient utilement compléter le code de l'éducation et la formation des lycéens et des collégiens.
Il convient, en effet, de souligner que, ni le code de la sécurité sociale, ni le code de l'action sociale et des familles, ni le code de la santé publique, à l'exception, de façon incidente, de l'article R. 1222-18, ni jusqu'ici le code de l'éducation, ne font référence aux gestes de premiers secours.
Votre commission vous propose donc d'adopter cet article sans modification.
Article 18 ter
(art. L. 312-17 nouveau du code de
l'éducation)
Information dans les lycées et les
collèges sur les toxicomanies
Objet : Cet article prévoit d'instituer dans les lycées et les collèges une information spécifique afin de prévenir les différentes toxicomanies.
I - Le dispositif proposé
Cet article additionnel résulte de l'adoption d'un amendement déposé conjointement par la commission des Affaires culturelles, familiales et sociales et M. Bernard Accoyer.
Il prévoit de créer un nouvel article L. 312-17 au sein du code de l'éducation, constituant une nouvelle section 10 « prévention et information sur les toxicomanies » de son chapitre II du titre premier du livre III.
Les dispositions proposées prévoient qu'une information sera dispensée chaque année aux élèves des lycées et des collèges rassemblés par groupes d'âge homogènes portant sur « les conséquences de la consommation de drogues », en insistant « notamment » sur les « effets de la consommation de cannabis ». Ces séances pourront « associer les personnels contribuant à la mission de santé scolaire », c'est-à-dire les infirmières et les médecins scolaires, ainsi que « d'autres intervenants extérieurs », avec l'accord du chef d'établissement, dans la mesure où ce dernier assume la responsabilité en matière de respect de l'ordre public dans cette enceinte.
La loi du 31 décembre 1970, codifiée dans de nombreux articles du code pénal, constitue le cadre légal dans lequel s'inscrit la politique de lutte contre les drogues et vise à en réprimer l'usage et le trafic.
S'agissant de la prévention, depuis la mission d'étude sur l'ensemble des problèmes de drogue présidée par Mme Monique Pelletier en 1978, une longue série de rapports officiels en a abordé, de façon directe ou indirecte, la problématique, les enjeux, et formulé des constats.
Le rapport de la commission d'enquête du Sénat consacrée à la politique nationale de lutte contre les drogues illicites 17 ( * ) , présidée par notre collègue, Mme Nelly Olin et dont M. Bernard Plasait fut le rapporteur, avait ainsi émis en juin 2003 un constat très critique sur la politique de la prévention de la toxicomanie. Les principaux éléments de ce jugement négatif résidaient dans « le message ambigu et peu crédible » du dispositif interministériel, la « coordination défaillante » des structures compétentes et les « carences des acteurs naturels de la prévention », dont l'éducation nationale est d'ailleurs « la grande absente ».
II - La position de votre commission
Votre commission se réjouit de voir renforcée auprès des jeunes la politique de prévention et d'information sur les toxicomanies.
Lors de son audition, le 23 avril 2003, par la commission d'enquête du Sénat, M. Jean-François Mattei, ministre de la santé, de la famille et des personnes handicapées, soulignait à juste titre que « la prévention primaire » restait « le maillon faible de notre système sanitaire, alors que plus de la moitié des jeunes de 18 ans expérimente le cannabis, plus du quart des garçons (29 %) et 14 % des filles ont une consommation régulière ou intensive », ce qui fait que « la France possède le record d'Europe de la consommation de cannabis chez les jeunes ».
Votre commission vous propose d'adopter cet article sans modification.
Article 18 quater
(art. L. 4111-7 du code de la santé
publique)
Prescription et mise en oeuvre des psychothérapies
Objet : Cet article vise à encadrer la pratique de la psychothérapie.
I - Le dispositif proposé
Sur proposition de M. Bernard Accoyer, la commission des Affaires culturelles, familiales et sociales de l'Assemblée nationale a adopté un article additionnel visant à organiser la prescription et la mise en oeuvre des psychothérapies.
Cet article résulte d'un long travail de préparation. Il fait suite au dépôt, par M. Bernard Accoyer et plusieurs de ses collègues, de deux propositions de loi, l'une relative à l'usage du titre de psychothérapeute (n° 1844, enregistrée le 13 octobre 1999) l'autre relative à la prescription et à la conduite des psychothérapies (n° 2342, enregistrée le 26 avril 2000).
L'objet affiché de ces deux propositions, malgré des dispositifs juridiques différents, consiste à « développer la transparence et le droit à l'information des malades en ce qui concerne les « psychothérapies ». Composées d'un article unique, elles ont été formellement déposées après avoir été présentées initialement sous la forme d'amendements au projet de loi relatif à la couverture maladie universelle (séance du 4 mai 1999), puis au projet de loi de financement de la sécurité sociale pour 2001 (séance du 27 octobre 2000, pour insertion dans le rapport annexé).
Par deux fois, le rapporteur de la commission des Affaires culturelles, familiales et sociales de l'Assemblée nationale et le Gouvernement ont émis un avis défavorable, tout en reconnaissant l'importance de la question soulevée. En 1999, le secrétaire d'État à la santé et à l'action sociale avait même annoncé qu'un groupe de travail était chargé du dossier au sein du ministère et que des propositions seraient faites à l'issue d'une concertation préalable.
C'est un dispositif plus élaboré que les deux propositions initiales qui a finalement été adopté par l'Assemblée nationale à l'occasion de l'examen du présent texte.
Inspiré par le souhait de sécuriser la pratique des psychothérapies , son auteur le défendait ainsi :
« Les psychothérapies sont de natures diverses mais, surtout, elles peuvent aujourd'hui être conduites en France sans le moindre contrôle sur ceux qui se déclarent capables de les conduire. Aussi bizarre que cela puisse paraître, il y a donc un vide juridique, qui fait que n'importe qui peut visser sur la façade d'un immeuble sa plaque en s'arrogeant le titre de psychothérapeute.
« Les populations qui suivent des psychothérapies sont plus fragiles que d'autres puisqu'elles ont besoin d'une aide, d'un soutien psychologique. Or elles peuvent être l'objet d'erreurs de diagnostic, des traitements inadaptés peuvent leur être prescrits et les personnes à qui elles ont affaire sont susceptibles de ne pas identifier des affections plus graves déviant vers des maladies de type psychotique, ce qui présente des risques pour les malades eux-mêmes et pour leur entourage.
« Par ailleurs, des dérives commerciales ont été observées. La mission interministérielle de lutte contre les sectes a même identifié des dérives sectaires qui constituent autant de dangers.
« Il convient de préciser que les psychothérapies ne peuvent être mises en oeuvre que par des médecins psychiatres ou par des psychologues cliniciens formés préalablement.
« Mon amendement (...) prévoit précisément que les personnes qui conduisent des psychothérapies mais qui n'appartiennent pas à ces professions et qui n'ont pas les qualifications requises pourront poursuivre leur activité thérapeutique à la condition d'exercer depuis cinq ans et sous réserve de satisfaire, dans les trois années suivant la promulgation de la loi, à une évaluation de leurs connaissances et de leurs pratiques par un jury dont la composition serait fixée par arrêté.
« Ces dispositions sont l'aboutissement d'un très long travail, qui a commencé sous la précédente législature, avec le ministre de la santé de l'époque, M. Bernard Kouchner et son cabinet. Ce travail n'avait pu aboutir alors que nous n'étions pas loin du but. »
Ce sujet fait incontestablement l'objet d'une préoccupation réelle et partagée. Peu avant le vote de cet article, l'Académie de médecine adoptait, le mardi 1 er juillet 2003, un rapport sur la pratique de la psychothérapie, fruit de deux années de travail. Elle y soulignait combien « la question de la pratique et des critères d'habilitation à la pratique des psychothérapies se pose actuellement de façon aiguë en raison du développement incontrôlé de pratiques hétérogènes et non encadrées ».
Le choix retenu par l'Assemblée nationale de réserver l'exercice de la psychothérapie à des professionnels diplômés de l'enseignement supérieur rejoint la conclusion des travaux de l'Académie de médecine sur la psychothérapie. Cette dernière s'est déclarée opposée à la création d'un statut légal de psychothérapeute, susceptible de promouvoir la multiplication de thérapies plus ou moins fantaisistes et qui ne relèveraient plus du domaine médical.
Le même choix a été opéré dans le rapport de la mission Clery Melin chargée de faire des propositions en vue d'établir une politique de santé mentale. Ce rapport, remis au ministre de la santé, de la famille et des personnes handicapées le 2 octobre dernier, comprend plus de 140 propositions et s'inscrit dans une démarche de santé publique s'attachant à mieux définir les articulations entre la psychiatrie et la santé mentale. Trois axes majeurs se dégagent des propositions qu'il formule :
- s'atteler à la réorganisation de l'offre de soins de premier recours et réduire les disparités de répartition de l'offre sur le territoire ;
- renforcer l'encadrement des pratiques, notamment de la psychothérapie ;
- proposer une approche populationnelle de certaines prises en charge (enfants, personnes âgées, personnes détenues).
L'adoption de cet article par l'Assemblée nationale, bien qu'il s'agisse d'une proposition déjà débattue auparavant, partagée par l'Académie de médecine et proposée dans un rapport officiel remis au ministre de la santé, a provoqué une intense mobilisation de l'ensemble des professionnels exerçant la psychothérapie, les uns soutenant la nécessité d'organiser une profession insuffisamment contrôlée, les autres prônant la liberté d'exercice dans des conditions acceptables. Une réaction d'aussi grande ampleur est issue des usagers, se partageant entre ceux qui souhaitaient choisir librement leur psychothérapeute et ceux, victimes de pratiques contestables, favorables à une clarification des choses. Cette mobilisation a emprunté des voies médiatiques multiples (émissions de télévisions, tribunes dans la presse quotidienne ou hebdomadaire), et s'est également traduite par des prises de contact et demandes de rencontres avec les parlementaires, ainsi qu'auprès du ministre.
Les critiques opposées au présent texte portent sur deux points : la rédaction du premier alinéa de l'article L. 3231-1 du code de la santé publique qui dispose que les psychothérapies « constituent des outils thérapeutiques utilisés dans le traitement des troubles mentaux » d'une part, et surtout la fixation de règles d'accès à la profession prévue par les alinéas suivants, d'autre part.
Le premier aspect soulève une question complexe : celle de la définition des psychothérapies , pour laquelle votre rapporteur se reportera aux définitions proposées par le rapport de l'Académie de médecine. C'est la référence faite par la loi aux troubles mentaux qui est contestée par les représentants des psychothérapeutes, car elle aurait le défaut de « psychiatriser » la prise en charge du patient et de négliger la souffrance psychique accessible à d'autres méthodes non médicales, propres aux psychothérapies.
La délivrance d'un diplôme universitaire spécifique (médecins ou psychologues) est également une cause de mobilisation de la profession et sans aucun doute la plus puissante. Les représentants des professionnels arguent du fait que les diplômes mentionnés dans la loi ne sont pas une condition suffisante pour garantir la qualité du psychothérapeute et que la qualification universitaire ainsi exigée néglige l'existence de formations adaptées et performantes assurées par des établissements privés non reconnus par l'État.
|
Pierre Pichot et Jean-François Allilaire Définition de la psychothérapie C'est un médecin anglais, Tuke, qui créa, en 1872, le terme « psychothérapeutique » mais c'est un médecin français, Bernheim, chef de file de l'école hypnologique de Nancy, qui utilisa le premier le terme de « psychothérapie », toujours en usage aujourd'hui. A son origine, la psychothérapie se définissait « comme ce qui relève de l'influence de l'esprit sur le corps dans la pratique médicale ». Elle a aujourd'hui un sens plus restreint et la définition la plus couramment admise se contente d'affirmer que la psychothérapie est seulement « l'aide qu'un psychisme peut apporter à un autre psychisme ». Cette affirmation implique le recours à des moyens pour y parvenir et des buts pour en fixer les limites. Les moyens de la psychothérapie sont extrêmement diversifiés et vont de l'utilisation de la parole comme unique vecteur de la guérison jusqu'à l'adjonction de techniques diverses, comme la médiation corporelle, la musique, l'art, le dessin, l'expression théâtrale par exemple. La prescription d'une thérapeutique biologique associée à la psychothérapie peut aussi constituer l'essentiel du traitement, en particulier dans la prise en charge de malades atteints de troubles psychotiques. Mais, même dans ces cas, une bonne relation psychothérapique avec le patient s'avère indispensable. De façon générale, quelles que soient les techniques envisagées, toutes gardent en commun l'utilisation, à des fins thérapeutiques, de la relation interpersonnelle. Ce point étant admis, la grande variété des techniques psychothérapiques démontre à l'évidence qu'il n'y a pas une mais des psychothérapies et que chacune d'elles comporte des indications particulières. Quant aux buts recherchés, ils concernent essentiellement la disparition des symptômes et de la souffrance qu'ils entraînent ainsi que l'amélioration de la santé mentale au sens large. Au cours du vingtième siècle, la psychothérapie a été directement liée à l'essor de la psychanalyse, qui, dans notre pays, n'a réellement pénétré l'espace psychiatrique qu'à partir des années cinquante mais a représenté, jusqu'aux années quatre-vingt environ, la base conceptuelle prédominante de la plupart des psychothérapies. Ce phénomène s'est produit également aux USA et en Amérique latine. Les autres méthodes psychothérapiques qui se sont développées parallèlement relèvent de quatre courants principaux, les courants comportementaliste et cognitiviste, humaniste, systémique, et, plus récemment, « éclectique et intégratif ». Les différents courants psychothérapiques actuels La psychothérapie d'inspiration psychanalytique La psychothérapie d'inspiration psychanalytique est une pratique dérivée de la psychanalyse. Dans sa forme la plus commune, elle se pratique en face à face, selon un rythme de séances différent de celui de la cure type (en moyenne une séance par semaine au lieu de trois). Elle se réfère aux concepts de la théorie psychanalytique, et plus particulièrement aux notions d'inconscient, de transfert et d'interprétation dans le transfert. Les autres psychothérapies Elles se définissent tantôt par les interlocuteurs auxquels elles s'adressent : groupe, famille, couple, institution, tantôt par le procédé qu'elles utilisent : art-thérapie, musicothérapie, ergothérapie, tantôt par l'utilisation d'une médiation corporelle : relaxation, etc. Mais le critère de classification le plus pertinent reste la théorie psychologique à laquelle le thérapeute se réfère et les modèles conceptuels qu'il utilise pour comprendre la dynamique psychique de son action. A - Le courant comportementaliste et cognitiviste C'est le courant dominant actuellement et celui qui est le mieux validé dans ses résultats thérapeutiques. Il s'inspire de l'application de la psychologie expérimentale au champ de la clinique pour comprendre, évaluer et traiter les troubles mentaux et ceux du comportement. Il applique les données de l'apprentissage répondant, opérant, social et cognitif et cherche à modifier la clinique quotidienne au moyen des mécanismes mis à jour par la recherche expérimentale clinique. B - Le courant systémique Il repose sur des conceptions théoriques inspirées à la fois de l'anthropologie et de la théorie générale des systèmes. Elaborée à partir des années cinquante à Palo Alto par un psychologue américain, Gregory Bateson, la thérapie systémique est basée sur une théorie de la communication originale. Le patient y est considéré comme un des éléments du réseau de communications qui le relie à son groupe social et familial. La pathologie peut entrer en résonance avec l'environnement, ce qui amplifie ou atténue le processus psychopathologique. C - Le courant humaniste La psychothérapie humaniste se centre sur la personne (« client-centered psychotherapy ») et cherche à promouvoir l'autonomie de celle-ci mais elle a l'ambition de le faire en dehors de toute théorisation préalable. Elle préconise une relation d'aide basée sur une compréhension réciproque et sur l'empathie du thérapeute pour son patient. C'est un psychologue américain, Carl Rogers, qui a défini le premier les concepts de la psychothérapie humaniste et précisé sa technique. En dehors de l'empathie, celle-ci se fonde sur la notion de « congruence », c'est-à-dire sur la coïncidence intuitive des sentiments du thérapeute avec ceux du patient. D - Le courant « éclectique et intégratif » Il se base sur la constatation de la multiplicité des techniques, le manque de cohérence et la pauvreté de certaines théorisations, le dogmatisme, l'ostracisme de nombreuses écoles divisées et opposées en « chapelles » rivales. Il propose d'introduire plus de rigueur dans ce domaine, sur la base d'études scientifiques. Ces études ont montré, par exemple, que toutes les théories et les techniques sans exception mettent en jeu, dans des proportions et avec des accents différents, les mêmes facteurs dits pour cette raison « communs », tels que l'alliance thérapeutique, la motivation du patient, celle du thérapeute, le désir de changement, la régulation des affects, l'articulation entre affects et cognitions etc. Ces facteurs communs pourraient rendre compte jusqu'à 30 % des résultats thérapeutiques observés.
Source : Rapport de l'Académie de
médecine, Juillet 2003
|
II - La position de votre commission
Ce contexte passionné a marqué les conditions dans lesquelles votre commission a examiné le présent projet de loi, dont le seul article consacré à l'usage des psychothérapies a mobilisé une grande partie de son attention et requis l'organisation de nombreuses auditions des représentants des psychothérapeutes, ouvertes à l'ensemble des sénateurs.
Environ 13.000 psychiatres et 15.000 psychothérapeutes exercent aujourd'hui la psychothérapie en France. Sur ces 15.000 psychothérapeutes, une forte majorité ne disposerait pas des diplômes exigés par le dispositif adopté par l'Assemblée nationale, c'est-à-dire qu'ils exercent librement leur art, parfois avec une extrême compétence, parfois au moyen de pratiques confinant au charlatanisme. L'enseignement est délivré par près de cinq cents écoles différentes et qui associent en général, travail sur soi, travail en supervision et confrontation des expériences entre pairs.
Au total, entre trois et cinq millions de personnes recouraient chaque année à ces pratiques, le plus souvent de leur propre initiative et sans bénéficier d'une prise en charge par la sécurité sociale.
Aucun des interlocuteurs entendus pour la préparation du présent rapport n'a exprimé la moindre opposition au principe d'une réglementation de la profession de psychothérapeute. Tous ont déclaré soutenir une démarche qui vise à rendre la psychothérapie plus lisible aux patients, ou aux usagers, suivant les deux terminologies utilisées en l'espèce. Tous ont considéré que certaines capacités étaient indispensables à l'exercice de la psychothérapie.
Comment les principaux pays européens ont-ils réglementé la psychothérapie ? Dans son rapport, l'Académie de médecine distingue deux méthodes opposées : « l'abord allemand et autrichien est à la fois autoritaire et contraignant avec des directives très précises sur les indications, le nombre de séances, la qualification et l'affiliation des praticiens ». (...) « l'abord britannique est à l'opposé puisque le respect de la liberté de chacun va même jusqu'à ne pas contraindre les praticiens à s'affilier aux associations qui sont regroupées dans le UK Council for Psychotherapy ».
Enfin, votre rapporteur a interrogé le ministre de la santé sur cette question à l'occasion de son audition le 17 décembre dernier, qui a considéré : « que le souci de protection des patients était légitime mais il a estimé que la réglementation de la profession se heurtait à plusieurs difficultés liées au caractère fluctuant de la frontière entre difficultés psychologiques et affections pathologiques qui devaient continuer à relever de la psychiatrie, à la répartition des compétences entre les différentes disciplines et à la définition de critères de qualité pour la formation des psychothérapeutes ». Il a par ailleurs indiqué que les associations de victimes demandaient surtout à pouvoir se retourner contre le professionnel en cas de dommage et qu'il réfléchissait en conséquence à une possibilité de déclaration du psychothérapeute pour matérialiser son engagement à prendre en charge la personne et donner à cette dernière un moyen de preuve en cas de dommage.
A l'issue de ces consultations, votre commission a considéré qu'il lui appartenait de poursuivre dans la voie ouverte par l'Assemblée nationale et de déterminer les conditions dans lesquelles pouvait être établi un dispositif protecteur des personnes et ouvrant la possibilité d'une labellisation de certains professionnels sur des critères non uniquement universitaires.
Il est donc proposé de subordonner l'usage professionnel du titre de psychothérapeute à l'inscription sur un Registre national des psychothérapeutes, effectuée au niveau départemental. Les médecins et psychologues diplômés de l'Université bénéficieront, s'ils le souhaitent, d'une inscription de droit, les modalités d'application de l'ensemble de ces dispositions étant définies par voie réglementaire.
Votre commission vous propose d'adopter cet article ainsi amendé.
CHAPITRE III
-
Santé
et environnement
Article 19
(art. L. 1312-1 et
L. 1312-2 du code de la santé publique)
Plan national de
prévention des risques pour la santé
liés à
l'environnement
Objet : Cet article crée un plan national de prévention des risques sanitaires liés à l'environnement et fixe les conditions de sa mise en oeuvre au niveau régional.
I - Le dispositif proposé
Les cinquante dernières années ont vu le développement d'indispensables actions de prévention des risques, de réduction des pollutions dans l'environnement et d'amélioration des conditions de travail et de vie, qu'il s'agisse de la réglementation des déchets industriels, de l'assainissement des eaux usées, de la collecte et du traitement des déchets, de la réduction de l'habitat insalubre, du traitement de l'eau potable, de l'amélioration de la sécurité alimentaire ou encore du renforcement de la protection de la santé au travail.
Mais si l'environnement est de mieux en mieux connu et surveillé et la science médicale de plus en plus performante, le champ de la santé environnementale pose néanmoins plus que jamais un ensemble de problèmes complexes : des risques nouveaux apparaissent, liés à l'évolution technologique ; les conditions météorologiques extrêmes sont susceptibles de devenir de plus en plus fréquentes, compte tenu du changement climatique ; des effets différés d'expositions à différentes substances chimiques ont été identifiés ; les progrès de l'épidémiologie permettent de suspecter des causes environnementales pour un nombre accru de pathologies.
Il reste que, d'une façon générale, le développement des dispositifs de prévention des risques sanitaires liés à l'environnement s'est fait au coup par coup, en réponse à des crises sanitaires plus ou moins aiguës et face à des réactions émotionnelles de la population. En conséquence, l'analyse de la sécurité sanitaire environnementale reste trop souvent cloisonnée. On ne peut que déplorer l'absence de planification et de priorités d'action en matière de sécurité sanitaire environnementale, dont témoigne l'histoire de notre dispositif de prévention, ainsi que la faiblesse de la coordination interministérielle dans ce domaine.
C'est la raison pour laquelle, conformément d'ailleurs à l'engagement pris par la France et cinquante autres États, lors de la conférence de Londres en 1999, cet article prévoit la mise en place d'un « plan national de prévention des risques pour la santé liés à l'environnement ».
Le paragraphe I procède à une renumérotation du chapitre II du titre premier du livre III du code de la santé publique, afin de permettre, au paragraphe II d'insérer le chapitre consacré au plan national « santé - environnement » après celui consacré aux règles générales d'hygiène et de salubrité publiques.
Ce nouveau chapitre est composé de deux articles nouveaux :
- l'article L. 1312-1 prévoit l'élaboration d'un plan quinquennal relatif à la sécurité sanitaire environnementale ;
- l'article L. 1312-2, organise la mise en oeuvre de ce plan au niveau régional, conformément aux articles L. 1411-10 à L. 1411-13, modifiés précédemment à l'article 2 du présent projet de loi. Les modalités en seront donc arrêtées par le préfet de région, après avis de la conférence régionale de santé publique. Pour l'application concrète de ce plan régional, celui-ci disposera du groupement régional de santé publique. Les conseils régionaux pourront en outre définir des objectifs particuliers à la région, compte tenu des spécificités locales.
II - Les modifications adoptées par l'Assemblée nationale
Lors du débat à l'Assemblée nationale, le Gouvernement a souhaité préciser davantage le contenu du plan : du point de vue des facteurs environnementaux étudiés, celui-ci devra s'attacher tant aux agents chimiques, biologiques et physiques présents dans les différents milieux de vie qu'aux facteurs liés aux événements météorologiques extrêmes. L'impact sanitaire de la canicule de l'été dernier montre en effet toute l'importance d'organiser des réponses efficaces aux agressions de l'environnement.
A l'initiative de leur commission des Affaires culturelles, sociales et familiales, les députés ont, en outre, adopté deux amendements : un amendement rédactionnel et un amendement de coordination, visant à tirer les conséquences de la renumérotation à laquelle procède le I de cet article.
III - La position de votre commission
Votre commission ne peut qu'approuver la création de ce plan national « santé - environnement » qui devrait permettre, en hiérarchisant les priorités, l'adéquation des moyens financiers, humains et scientifiques aux enjeux.
S'agissant du contenu de ce plan, il convient de rappeler qu'une mission de prospective a été confiée, le 17 septembre 2003, à une commission d'orientation, chargée de proposer, du point de vue scientifique, des axes prioritaires. Le rapport préliminaire de cette commission, remis aux trois ministres responsables du plan, a ainsi identifié huit thématiques prioritaires et six priorités d'ordre général.
|
Les huit thématiques prioritaires 1. Décès liés à des infections/intoxications aiguës, à des conditions climatiques extrêmes et à la pollution atmosphérique urbaine : réduire la fréquence de ces décès. 2. Cancer et environnement : renforcer l'identification et l'évaluation des risques cancérogènes environnementaux et réduire l'exposition de la population à ces agents. 3. Maladies allergiques, notamment respiratoires, et environnement : réduire l'exposition aux allergènes de toute nature et renforcer l'évaluation du pouvoir allergisant des substances suspectées, ainsi que l'étude des mécanismes allergisants et de leurs facteurs prédictifs. 4. Reprotoxicité et environnement : identifier les agents reprotoxiques et/ou perturbateurs endocriniens, améliorer la connaissance de leurs effets dans l'espèce humaine, réduire l'exposition de la population à ces agents et renforcer la surveillance et la protection des femmes enceintes. 5. Neurotoxicité et environnement : développer les études épidémiologiques recherchant des facteurs de risques environnementaux de maladies neurologiques et réduire l'exposition aux agents identifiés. 6. Bruit et risque pour la santé : documenter l'exposition des populations au différentes sources de bruit, réduire les niveaux d'exposition et prendre d'urgence des mesures protégeant les jeunes vis-à-vis des troubles auditifs résultant de l'écoute de musique amplifiée. 7. Ressources en eau et risques pour la santé : assurer la préservation des ressources en eau, tant du point de vue sanitaire que patrimonial. 8. Habitat et risques pour la santé : clarifier la législation relative à la salubrité des logements et établir un « dossier sanitaire de l'habitat « intégrant l'ensemble des diagnostics effectués sur le monoxyde de carbone, le plomb, l'amiante, le radon et les termites. Les six priorités d'ordre général 1. Rationaliser le système d'information et d'alerte en santé environnementale ; 2. Harmoniser et systématiser la démarche d'évaluation des risques ; 3. Développer la recherche en santé environnementale ; 4. Développer l'expertise en santé environnementale ; 5. Sensibiliser et former les professionnels de l'éducation, de la santé et de l'environnement, les parties prenantes et le grand public ; 6. Développer une discipline spécialisée en santé environnementale. Source : Rapport préliminaire de la commission d'orientation du plan « santé - environnement », 12 décembre 2003 |
.
Votre commission regrette simplement que la problématique de la santé au travail ne soit pas explicitement intégrée dans le champ du plan national « santé - environnement ». Il lui semble en effet primordial que cet aspect soit pris en compte, car la durée de présence sur le lieu de travail en fait la première source d'exposition à des facteurs de risques environnementaux.
C'est d'ailleurs la position adoptée par la commission d'orientation qui, à maintes reprises, a proposé des actions de prévention en direction des personnes professionnellement exposées à des risques environnementaux. Votre commission souhaite donc d' amender cet article dans ce sens .
Par ailleurs, elle s'oppose, une fois encore, à la renumérotation envisagée au I de cet article, ainsi qu'aux paragraphes III, IV et V de conséquence, introduits par l'Assemblée nationale, ce processus rendant la loi impraticable et créant une insécurité juridique pour ceux qui s'y réfèrent. Est-il ainsi concevable de laisser au lecteur de l'article L. 1312-1 du code de la santé publique le soin de s'apercevoir qu'il a changé d'objet mais qu'en revanche son contenu précédent se dissimule désormais sous le nouvel article L. 1313-1 ?
Comme le soulignait déjà votre commission à l'occasion de l'examen de la proposition de loi relative à la création de l'Agence française de sécurité sanitaire environnementale 18 ( * ) , « cette vision de la codification relève d'une sorte de « syndrome du pont de la rivière Kwaï » : la perfection formelle de l'ouvrage l'emporte sur l'usage qui en est fait ».
Faisant primer la lisibilité et la sécurité juridique, c'est-à-dire le respect du citoyen, sur la perfection formelle votre commission refuse de s'engager dans cette voie qu'elle persiste à estimer dangereuse.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article additionnel après
l'article 19
(art. L. 1311-1 et L. 1311-5 du code de la santé
publique)
Applicabilité des règles générales
d'hygiène dans les entreprises
Objet : Par cet article additionnel, la commission propose de mettre fin au régime dérogatoire des ateliers et manufactures vis-à-vis des règles générales d'hygiène et des règles de sécurité sanitaire environnementale prévues par le code de la santé publique.
L'article L. 1311-5 du code de la santé publique exonère les « ateliers et manufactures » , c'est-à-dire les entreprises, du respect des règles générales d'hygiène et de l'ensemble des dispositions relatives à la santé et à l'environnement prévues par le code de la santé publique. Cette dérogation, qui remonte à la loi du 15 février 1902 sur l'hygiène publique, s'expliquait, à l'origine, par le fait que celle-ci visait exclusivement l'assainissement des communes et des habitations.
Ainsi que l'a fait observer à plusieurs reprises le Conseil d'État , notamment lors de l'examen du décret n° 96-97 du 7 février 1996 sur l'amiante dans les immeubles bâtis, cette dérogation est aujourd'hui obsolète : aucune raison ne justifie que les mesures concernant l'insalubrité ou l'eau potable ne s'appliquent pas dans les entreprises.
Plusieurs directives européennes prescrivent par ailleurs le respect, dans les entreprises, des principes généraux de sécurité sanitaire environnementale : ainsi la directive Euratom 96/29 relative aux principes généraux de radioprotection prévoit des exigences de protection identiques pour le public et pour les personnes professionnellement exposées. Malgré sa transposition partielle dans les articles L. 1333-1 à L. 1333-17 du code de la santé publique, cette directive reste largement inapplicable, compte tenu de la restriction posée par l'article L. 1311-5.
Le présent article additionnel prévoit donc, dans son paragraphe II , que les règlements sanitaires sont applicables à toutes les entreprises, sauf lorsque le code du travail prévoit des règles de prévention particulières. Dans certains cas, en effet, les dispositions du code du travail doivent pouvoir prévaloir, notamment lorsqu'elles prévoient des dispositions particulières plus rigoureuses de prévention des risques en milieu de travail : de telles dispositions existent par exemple en matière d'exposition au plomb, à l'amiante ou encore aux rayonnements ionisants.
Le paragraphe I modifie, par coordination, la rédaction de l'article L. 1311-1 du code de la santé publique qui fixe la procédure de définition des règles générales d'hygiène par le ministre de la santé :
- il remplace la consultation du conseil supérieur d'hygiène publique de France par celle du Haut conseil de la santé publique, qui prend sa suite, conformément à l'article premier du présent projet de loi ;
- il prévoit la consultation du conseil supérieur de la prévention des risques professionnels, lorsque les dispositions prévues par un règlement sanitaire sont susceptibles de s'appliquer dans les entreprises.
Votre commission vous propose d'adopter cet article additionnel dans la rédaction qu'elle vous soumet.
Article 20
(art. L. 1413-4 du
code de la santé publique)
Renforcement de la surveillance
épidémiologique
dans les milieux du travail
Objet : Cet article impose aux entreprises publiques et privées de transmettre à l'Institut national de veille sanitaire (InVS) les informations nécessaires à l'exercice de ses missions et prévoit la contribution de l'Institut à la mise en place, en leur sein, d'un dispositif de surveillance épidémiologique.
I - Le dispositif proposé
Dans son rapport annuel pour 2003 19 ( * ) , l'IGAS fait ressortir les insuffisances du dispositif actuel de connaissance des risques sanitaires professionnels : les données disponibles en matière d'épidémiologie au travail sont lacunaires, leur absence de centralisation et de consolidation empêche la définition d'actions prioritaires, les instruments de veille sanitaire restent embryonnaires, comme en témoigne, d'ailleurs, la création très récente de la cellule « santé au travail » de l'InVS.
Ces défauts trouvent leur source dans l'histoire du dispositif français de réparation du risque « accident du travail et maladie professionnelle », qui fait reposer sur les seules entreprises non seulement la charge de la réparation mais également celle du repérage, de l'évaluation et de la prévention des risques professionnels.
Il s'agit donc de sortir la prévention sanitaire au travail d'une logique d'entreprise pour l'insérer dans une démarche plus globale de sécurité sanitaire et de santé publique. Or, la connaissance scientifique des effets sur la santé des facteurs professionnels et le recensement des expositions et des problèmes de santé au niveau populationnel en France ne peut à l'évidence passer que par l'État.
Le présent article, qui modifie l'article L. 1413-4 du code de la santé publique, vise donc à compléter l'information de l'Institut national de veille sanitaire (InVS) en matière de santé au travail.
L'article L. 1413-4, dans sa rédaction actuelle, met en effet en place un système de transmission d'information, alimenté par un grand nombre d'acteurs, en vue de permettre à l'InVS de réaliser ses études épidémiologiques. Interviennent dans ce circuit non seulement l'État, les collectivités locales et les organismes de sécurité sociale, mais aussi des organismes aussi divers que les observatoires régionaux de la santé, les services de promotion de la santé en faveur des élèves et les correspondants du réseau national de santé.
Il reste que, sur la question spécifique de la santé au travail, l'InVS ne dispose actuellement que des informations sanitaires transmises par les services de santé au travail. Pour indispensables qu'elles soient, ces informations n'en sont pas moins partielles.
Le groupe technique national de définition des objectifs, mis en place pour préparer le projet de loi a ainsi rappelé que « pour de nombreuses maladies occasionnées par des expositions à des facteurs professionnels dont les effets sont différés, les durées d'induction et/ou de latence sont longues (parfois une ou plusieurs décennies, comme pour les cancers), ce qui rend difficile l'imputation causale ; il est notamment nécessaire dans de tels cas de prendre en compte des données d'exposition rétrospectives, sur de très longues périodes (par exemple, il faut disposer d'un historique de carrière complet, et pas seulement de la profession au moment où la maladie s'est produite). » 20 ( * )
C'est la raison pour laquelle le présent article prévoit de donner à l'Institut un accès direct aux informations détenues par les entreprises, afin d'améliorer la connaissance et la prévention des risques sanitaires au travail. En contrepartie de cette transmission, l'Institut contribuera à la mise en place de surveillances épidémiologiques en milieu de travail.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sans modification.
III - La position de votre commission
Votre commission ne peut qu'approuver la prise de conscience de la faiblesse de la prévention sanitaire au travail dont témoigne le dispositif mis en place par cet article.
La centralisation par l'InVS des informations concernant la santé au travail est indispensable, compte tenu du caractère multifactoriel des affections qui y sont liées. Elle est également le préalable à la mise en oeuvre de l'ensemble des actions préconisées par le groupe technique national de définition des objectifs, installé par le ministre pour préparer le présent projet de loi.
|
Le programme « santé au travail » de l'InVS : des ambitions nouvelles « Les méthodes de surveillance épidémiologiques spécifiques des problèmes de santé en milieu de travail, sont diversifiées et complémentaires. Le Département Santé Travail de l'InVS prépare un programme de travail dans ce domaine, en coopération avec divers partenaires, institutionnels et du monde de la recherche, qu'il convient d'encourager notamment en lui donnant les moyens de le mettre en oeuvre. On peut citer quelques aspects de ce programme, qui pourraient permettre une bien meilleure information sur les risques professionnels en France : « - constitution d'un réseau de médecins du travail « sentinelle », reposant sur un échantillonnage par secteur d'activité, taille d'entreprise, etc. ; « - mise en place progressive de réseaux régionaux de surveillance, spécialisés dans les principaux problèmes de santé au travail, incluant médecins soignants, médecins du travail et inspection médicale du travail, sur le modèle de celui en cours d'expérimentation dans les Pays de Loire sur les troubles musculo-squelettiques ; « - centralisation de fiches d'évaluation de risque que les entreprises ont l'obligation d'élaborer : ces données ne font pas l'objet d'analyses systématiques actuellement et une expérimentation de la faisabilité et de l'intérêt de ces documents devrait être faite sur échantillon ; « - centralisation des déclarations de maladies à caractère professionnel : ce dispositif en place depuis des années n'a jusqu'à présent pas vraiment rempli le rôle d'alerte qui lui était dévolu ; là aussi, une expérimentation d'un système de déclaration amélioré à partir des réseaux régionaux cités plus haut devrait être mise en place ; « - mise en place d'une large cohorte professionnelle multi-risques et multi-secteurs, en coopération notamment avec les centres d'examens de santé de la sécurité sociale ; « - mise au point d'outils pour la connaissance des expositions en population générale, notamment de matrices emplois-expositions : une étude de la faisabilité de registres d'exposition à des nuisances particulièrement graves, comme certains cancérigènes professionnels, devrait également être menée. »
Source : Rapport du groupe technique national de
définition des objectifs, 16 avril 2003, « Analyse des
connaissances disponibles sur des problèmes de santé
sélectionnés,
|
S'agissant plus particulièrement de la transmission par les entreprises à l'InVS des « informations nécessaires à l'exercice de ses missions » , votre commission observe que celle-ci pourrait s'appuyer sur deux documents existants, prescrits par le code du travail :
- le document unique , décrit à l'article R. 230-1, qui met en oeuvre l'obligation d'évaluation des risques prévue à l'article L. 230-2 : celui-ci est d'ores et déjà tenu à la disposition du médecin du travail, sans pour autant qu'il le transmette systématiquement à l'InVS ;
- le rapport écrit établissait le bilan de la situation générale de l'hygiène, de la sécurité et des conditions de travail, transmis annuellement au comité d'hygiène, de sécurité et des conditions de travail (CHSCT), prévu à l'article L. 236-4 du même code. Il est vrai que celui-ci n'est obligatoire que pour les entreprises de plus de cinquante salariés et disposant, de ce fait, d'un CHSCT et, dans les structures plus petites, disposant à défaut de délégués du personnel.
Votre commission estime nécessaire d'améliorer encore la collecte des informations relatives à la santé au travail par l'InVS :
- la transmission des informations par les services de santé au travail reste défaillante car le décret d'application prévu par l'article L. 241-5 du code du travail pour organiser le fonctionnement de ces services n'a jamais été publié. Votre commission vous propose donc d'organiser cette transmission, sur la base des dispositions générales de l'article L. 1413-5 du code de la santé publique, pour lesquelles les mesures réglementaires d'application ont été prises : les services de santé au travail pourront ainsi transmettre à l'Institut des données couvertes par le secret, médical ou industriel, dans les conditions fixées par le décret du 28 juillet 2003 ;
- la transmission par les entreprises d'informations complémentaires relatives à la santé au travail ne saurait, à l'évidence, être systématique : une telle obligation serait insoutenable par les entreprises, qui ne peuvent pas deviner de quelle information l'Institut a besoin pour ses études, et ingérable pour l'Institut lui-même, dont les moyens humains ne pourraient traiter une masse d'informations aussi considérable. Aussi, votre commission estime-t-elle préférable de prévoir que ces informations seront fournies à l'Institut au cas par cas, à sa demande.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 20 bis (nouveau)
(art.
L. 1321-1 du code de la santé publique)
Interdiction d'utiliser de
l'eau impropre à la consommation
dans la chaîne
alimentaire
Objet : Cet article, qui modifie l'article L. 1321-1 du code de la santé publique, remplace l'interdiction d'utiliser de l'eau non potable par une interdiction d'utiliser de l'eau impropre à la consommation dans la chaîne alimentaire.
I - Le dispositif proposé par l'Assemblée nationale
Cet article, introduit par l'Assemblée nationale, vise à interdire l'utilisation d'eau « impropre à la consommation », plutôt que l'utilisation d'eau « non potable » pour la préparation et la conservation des denrées destinées à l'alimentation humaine.
Ce changement sémantique est motivé par le fait que l'article L. 1324-3 du code de la santé publique, dans sa rédaction issue du présent projet de loi, prévoit que l'utilisation d'eau impropre à la consommation dans la chaîne alimentaire est une infraction pénale passible d'un an d'emprisonnement et de 15.000 euros d'amende. Il convenait donc d'harmoniser la rédaction de l'article L. 1321-1 avec la définition de cette nouvelle infraction.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 21
(art. L. 1321-2 du
code de la santé publique)
Protection des captages d'eau
destinée à l'alimentation
des collectivités
humaines
Objet : Cet article vise à simplifier les procédures de définition et de création des périmètres de protection des captages d'eau destinés à alimenter une collectivité humaine.
I - Le dispositif proposé
Depuis la loi n° 64-1245 du 16 décembre 1964, la protection des captages d'eau destinée à l'alimentation des collectivités humaines est assurée par la définition de trois niveaux de périmètres de protection, dont le but est d'éviter les pollutions, chroniques ou accidentelles :
- à l'intérieur du périmètre de protection immédiate, qui s'étend de quelques mètres à quelques centaines de mètres autour du captage, toutes les activités autres que celles directement liées au prélèvement de l'eau sont interdites. Les terrains situés à l'intérieur de ce périmètre doivent être acquis en pleine propriété par la commune, qu'elle exploite elle-même l'installation ou qu'elle en ait confié la gestion à un délégataire ;
- à l'intérieur des périmètres de protection rapprochée, les activités, les dépôts et les installations susceptibles de nuire directement ou indirectement à la qualité de la ressource en eau peuvent être interdits ou réglementés. L'étendue de ces périmètres est déterminée en fonction des caractéristiques géologiques et hydrologiques des terrains situés autour du point de captage ;
- en cas de besoin, des périmètres de protection éloignée peuvent être définis, à l'intérieur desquels les activités, installations et dépôts peuvent également être réglementés.
L'étendue de ces différents périmètres est fixée, après avis d'un expert hydrogéologue, par la déclaration d'utilité des travaux rendue obligatoire par l'article L. 215-13 du code de l'environnement pour tous les prélèvements d'eau destinée à l'alimentation des collectivités humaines.
L'établissement de ces périmètres de protection est obligatoire pour tous les captages créés depuis le 18 décembre 1964. Cette obligation a été étendue par la loi sur l'eau du 3 janvier 1992 21 ( * ) aux captages antérieurs à cette date, sauf lorsque ces derniers disposent « d'une protection naturelle permettant efficacement d'assurer la qualité des eaux » . Les collectivités territoriales disposaient d'un délai de cinq ans pour mettre en place ces périmètres.
|
La procédure de mise en place des périmètres de protection « La procédure de mise en place des périmètres de protection comprend une phase technique et une phase administrative (...) La procédure est décrite par une circulaire du 24 juillet 1990 (...) : « - Délibération de la collectivité (commune ou établissement de coopération intercommunale) sollicitant la détermination d'un périmètre de protection. « - Etude préliminaire d'environnement comprenant l'inventaire de la pollution des sols et des points de pollutions potentielles sur le bassin d'alimentation du captage. « - Etude hydrogéologique (...) réalisée par ou soumise à l'avis d'un hydrogéologue agréé désigné par l'hydrogéologue coordonnateur départemental. « - Proposition de périmètre. L'hydrogéologue donne un avis sur les limites du périmètre (...). Le périmètre de protection immédiate (PPI) est autour du lieu de captage, mais l'hydrogéologue peut aussi déterminer des « satellites » de protection immédiate, disjoints du captage en cas de points d'infiltration clairement identifiés (gouffre). « - Proposition de servitude comportant des interdictions (interdiction de forage, de création de plan d'eau, d'épandage dangereux...) et des servitudes (conditions de stockage de produits dangereux, condition d'épandage d'effluents agricoles, mise en conformité des installations d'assainissement...) « - Enquête publique ouverte par arrêté préfectoral. Elle comprend la désignation d'un commissaire enquêteur, l'envoi de notifications individuelles aux propriétaires concernés, l'enquête elle-même, après affichage en mairie, et le rapport du commissaire enquêteur. Elle est complétée par des enquêtes parcellaires en cas de projet d'expropriation. « - Avis du conseil départemental d'hygiène (ou du conseil supérieur d'hygiène publique de France pour les captages les plus importants) sur les mesures de protection. « - Arrêté de déclaration d'utilité publique - DUP- instituant la protection et définissant les conditions d'autorisation d'utiliser l'eau. « - Inscription de la DUP aux hypothèques (aux frais de la commune). Cette inscription est obligatoire (article 36 du décret du 4 janvier 1955). « - Information individuelle de chaque propriétaire concerné, par la commune. « - Inscription des servitudes de la DUP en annexe du plan d'occupation des sols par arrêté du maire. « - Acquisition des terrains du PPI et mise en place de la clôture. « - Application des servitudes du périmètre de protection rapprochée (PPR). L'acquisition foncière n'est pas obligatoire, les servitudes sont sous le contrôle du juge, elles ne doivent pas être excessives (l'interdiction de construction est excessive). « - Éventuellement indemnisation des servitudes. »
Source : « La qualité de l'eau et de
l'assainissement en France »
|
Sur 34.107 captages recensés en 1997, seuls 30,8 % bénéficiaient d'une déclaration d'utilité publique définissant un périmètre de protection. 11,1 % seulement ont fait l'objet d'une publicité foncière. A l'inverse, 31,8 % des captages n'avaient fait l'objet d'aucune démarche. Ce dernier chiffre doit toutefois être relativisé car il comprend les captages antérieurs à 1964 bénéficiant d'une protection naturelle efficace.
Une comparaison avec l'enquête menée en 1991 ne fait apparaître qu'une progression de 10 % du nombre de captages protégés, ce qui témoigne de la durée des procédures et des difficultés techniques et administratives rencontrées dans l'établissement des périmètres de protection.
Il reste que, lorsque les périmètres de protection ont pu être établis, ils ont constitué une mesure de protection efficace de la qualité de la ressource en eau.
C'est la raison pour laquelle le présent article prévoit, dans son paragraphe I , à la fois de généraliser le dispositif des périmètres de protection et de simplifier les conditions de leur définition :
- l'obligation d'établir un périmètre de protection immédiate est étendue aux captages antérieurs au 18 décembre 1964, même lorsqu'ils bénéficient d'une protection naturelle efficace ;
- après une expertise hydrologique et hydrogéologique, les collectivités territoriales pourront n'établir qu'un périmètre de protection immédiate, si les caractéristiques du terrain garantissent un risque limité de diffusion des pollutions.
L'un des principaux obstacles identifié, tant par le conseil national de l'évaluation 22 ( * ) que par l'Office parlementaire des choix scientifiques et technologiques 23 ( * ) , pour la détermination en pratique des périmètres de protection résidait dans la lourdeur et le coût de la procédure d'inscription aux hypothèques des servitudes grevant les terrains situés à l'intérieur des périmètres.
Même si l'inscription de l'arrêté préfectoral fixant le périmètre de protection est exonérée des droits de publication aux hypothèques, la collectivité reste en effet redevable du salaire du conservateur aux hypothèques, qui s'élève à 0,10 % de la valeur des droits de chaque parcelle avec un minimum de 15 euros par propriétaire concerné, ce qui représente un coût considérable compte tenu du fait que le nombre de propriétaires concernés peut atteindre quelques milliers. Il convient également d'inclure la rémunération du bureau d'études dont les services sont souvent nécessaires pour les travaux préparatoires.
Le paragraphe II du présent article propose donc de supprimer cette obligation et de la remplacer par une forme allégée de publicité de l'acte portant déclaration d'utilité publique. Les conditions de cette publicité seront déterminées par décret en Conseil d'État.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale n'a adopté qu'un amendement rédactionnel à cet article.
III - La position de votre commission
Votre commission approuve la généralisation des périmètres de protection immédiate des captages destinés à l'alimentation des collectivités humaines aux points de prélèvement bénéficiant d'une « protection naturelle efficace » , car cette notion a pu souvent servir de prétexte pour éviter d'entamer des procédures lourdes de déclaration d'utilité publique et d'expropriation pour acquérir les terrains.
En revanche, imposer des servitudes aux propriétaires de terrains situés autour des captages doit également reposer sur un critère de stricte nécessité, dans la mesure où celles-ci limitent la libre jouissance de la propriété privée. Le caractère facultatif des périmètres de protection rapprochée, lorsque les caractéristiques hydrogéologiques du terrain suffisent à garantir la préservation de la qualité de l'eau, va donc dans le bon sens.
Si la volonté du Gouvernement est bien de généraliser les mesures de protection des captages d'eau, la rédaction actuelle du troisième alinéa de l'article L. 1321-2 reste ambiguë.
Votre commission remarque en effet qu'en dehors du cas des captages antérieurs à 1964 et bénéficiant d'une protection naturelle efficace, l'établissement obligatoire des périmètres de protection est lié à la déclaration d'utilité publique des travaux. Pour les prélèvements existants, l'article L. 1321-2 prévoit toujours une simple faculté de définir des périmètres de protection. Ainsi, paradoxalement, les captages bénéficiant d'une protection naturelle seraient obligatoirement protégés, alors que les autres captages antérieurs à 1964 ne le seraient que facultativement.
Cette difficulté résulte en réalité d'une codification défaillante de la loi sur l'eau de 1992. Outre un amendement de clarification rédactionnelle , votre commission vous propose donc de lever, par amendement, cette ambiguïté .
S'agissant de la suppression de l'inscription obligatoire des servitudes liées à la protection de la qualité de l'eau aux hypothèques, votre commission tient à rappeler que cette procédure visait essentiellement à assurer une bonne information de l'acquéreur lors de la vente ultérieure d'un bien est située à l'intérieur d'un périmètre de protection.
Il convient toutefois de rappeler qu'aux termes de l'article L. 126-1 du code de l'urbanisme, les servitudes font, d'ores et déjà, l'objet d'une publicité en mairie et d'une annexe aux plans locaux d'urbanisme. En cas de mutation, les notaires sont tenus d'informer le maire de la vente, afin que celui-ci puisse faire connaître l'existence d'éventuelles servitudes sur ce terrain. L'information des acquéreurs peut donc être réalisée par d'autres voies que l'inscription aux hypothèques.
Compte tenu de l'impératif de simplification de la procédure de création des périmètres de protection, dont témoigne la faible proportion de captages aujourd'hui protégés, et du coût de l'inscription aux hypothèques qui peut être extrêmement lourd - particulièrement pour les petites communes rurales -, votre commission approuve donc la suppression de cette formalité.
Elle estime toutefois nécessaire d'assurer une information renforcée des propriétaires : l'affichage en mairie peut se révéler insuffisant lorsque ces derniers ne résident pas dans la commune. Elle vous propose donc d'amender le présent article dans ce sens.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 21 bis (nouveau)
(art.
L. 1321-2 du code de la santé publique)
Dérogations au statut
de fermage dans les périmètres de protection rapprochée
des captages d'eau
Objet : Cet article autorise les collectivités publiques à déroger au statut du fermage pour les terrains situés à l'intérieur des périmètres de protection des captages d'eau et instaure à leur profit un droit de préemption sur ces mêmes terrains.
I - Le dispositif proposé par l'Assemblée nationale
Cet article ouvre la possibilité, pour les collectivités locales ayant acquis des terrains situés à l'intérieur d'un périmètre de protection rapprochée d'un captage d'eau, de déroger au statut du fermage dans leurs relations avec les exploitants agricoles locataires de ces terrains.
Le statut du fermage, qui garantit notamment au fermier la liberté de choisir le type de culture qu'il souhaite mettre en oeuvre sur les terrains affermés, est en effet d'ordre public et prévaut sur toute convention particulière. Il s'impose donc aux communes dans leurs relations avec les preneurs à bail.
Seule une disposition législative leur permettrait d'y déroger pour imposer à l'exploitant, au-delà des servitudes instaurées par la déclaration d'utilité publique, des modes de cultures spécifiques, en vue d'assurer la préservation de la ressource en eau. Tel est donc l'objet du paragraphe I du présent article .
Les conventions particulières conclues en application du présent article seront, par dérogation aux règles applicables aux baux ruraux, soumises à la juridiction du tribunal administratif en cas de litige.
Ce paragraphe prévoit également la possibilité pour les communes et les établissements publics de coopération intercommunale (EPCI) concernés d'instaurer, par délibération, le droit de préemption urbain prévu à l'article L. 211-1 du code de l'urbanisme. Ce droit leur permet de se porter acquéreur, de façon prioritaire, des terrains situés dans la zone visée par la délibération.
L'article L. 211-2 du code de l'urbanisme prévoit par ailleurs que, lorsque l'EPCI est compétent, en vertu de la loi ou du fait de ses statuts, pour l'élaboration des documents d'urbanisme, il l'est également de plein droit pour l'instauration du droit de préemption urbain. C'est la raison pour laquelle le présent article prévoit que ce type particulier d'EPCI peut alors déléguer sa compétence en matière de droit de préemption à la commune ou à l'établissement de coopération intercommunale spécialisé directement responsable de la distribution de l'eau.
Le paragraphe II est une disposition de coordination : il complète l'article L. 211-1 du code de l'urbanisme qui énumère les zones dans lesquelles les communes peuvent instaurer le droit de préemption urbain.
II - La position de votre commission
La création des deux nouveaux outils que sont la dérogation au statut du fermage et le droit de préemption urbain devrait permettre aux communes, au-delà de la stricte définition des périmètres de protection, d'assurer de façon active la protection de la ressource en eau.
Les dispositions du présent article sont d'ailleurs cohérentes avec les dispositifs mis en place par la loi du 30 juillet 2003 relative à la prévention des risques technologiques et naturels 24 ( * ) en matière de zones de crues et de zones de mobilité des cours d'eau. Elles doivent permettre d'éviter que les zones soumises à servitudes, du fait de la présence d'un captage d'eau, ne se transforment en friche, faute de projets d'aménagement ou d'exploitation agricole adaptés.
Par le biais du droit de préemption, les communes pourront acquérir les terrains les plus sensibles aux risques de pollution, et donc soumis aux servitudes les plus fortes, sans recourir à la procédure lourde et coûteuse de l'expropriation, et maintenir sur ces derniers une activité agricole adaptée, grâce à la dérogation au statut du fermage.
Votre commission s'interroge toutefois sur la possibilité de subdélégation ouverte aux EPCI en matière de droit de préemption urbain. Outre la complexité de mise en oeuvre de ce dispositif, cette possibilité serait une première en matière de transfert de compétences. Votre commission n'est pas favorable à une telle disposition qui poserait des difficultés importantes de contrôle, par la collectivité délégante, des conditions d'exercice de sa compétence.
Elle vous propose donc d'établir une distinction entre l'établissement du droit de préemption qui appartient aux communes ou aux EPCI compétents et l'exercice positif de ce droit, qui peut effectivement être exercé au profit de la collectivité publique directement responsable de la distribution de l'eau.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 22
(art. L. 411-2 du
code rural)
Inapplicabilité du statut de fermage sur les
terrains
situés dans les périmètres de protection des
captages d'eau
Objet : Cet article, qui a le même objet que le précédent, a été supprimé par coordination à l'Assemblée nationale.
I - Le dispositif proposé
L'article L. 411-2 du code rural énumère les conventions auxquelles le statut d'ordre public du fermage n'est pas applicable. Ces exceptions concernent aujourd'hui soit des conventions conclues en application de dispositions législatives particulières, soit des conventions portant sur l'utilisation de biens relevant du régime forestier ou sur l'entretien de terrains situés à proximité d'une habitation et en constituant la dépendance, soit enfin certaines conventions d'occupation précaire.
La modification proposée par le présent article a pour objet d'inclure les conventions portant sur l'exploitation des terrains situés dans les périmètres de protection des captages d'eau parmi les conventions pour lesquelles le statut du fermage est inapplicable.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté, par coordination avec les dispositions prévues à l'article 21 bis (nouveau), un amendement de suppression de cet article.
Il convient toutefois de préciser que le mécanisme retenu par le présent article, à savoir une inapplicabilité générale du statut du fermage aux conventions d'exploitation des terrains situés dans les périmètres de protection, va plus loin que les dispositions de l'article 21 bis (nouveau) introduit par l'Assemblée nationale qui n'ouvre qu'une simple possibilité de déroger, au cas par cas et à l'initiative de la collectivité publique propriétaire du terrain, à ce statut.
III - La position de votre commission
Dans la mesure où le statut du fermage est d'ordre public et qu'il constitue un cadre particulièrement protecteur pour les preneurs à bail, la création d'une exception systématique à ce statut pour les conventions portant exploitation des terrains situés dans les périmètres de captage paraît disproportionnée car l'exploitation de ces parcelles ne demande certainement pas dans tous les cas de déroger au fermage.
C'est la raison pour laquelle votre commission est davantage favorable au dispositif introduit par les députés à l'article 21 bis (nouveau), car il n'ouvre qu'une faculté de dérogation à ce statut protecteur.
Votre commission vous propose de confirmer la suppression de cet article.
Article 23
(art. L. 1321-4 du
code de la santé publique)
Surveillance et obligations relatives
à la qualité des eaux
destinées à la
consommation humaine
Objet : Cet article, qui modifie l'article L. 1321-4 du code de la santé publique, précise les obligations des personnes publiques et privées responsables d'une installation de production ou de distribution d'eau en matière de préservation et de surveillance sanitaire de la qualité de l'eau.
I - Le dispositif proposé
Le présent article, qui modifie l'article L. 1321-4 du code de la santé publique, a pour objet de préciser les obligations des personnes privées et publiques responsables d'une installation de production ou de distribution d'eau en matière de contrôle sanitaire de la qualité des eaux.
Le dispositif actuel de surveillance de la qualité des eaux destinées à la consommation humaine, qui repose sur les articles L. 1321-4 et L. 1321-5 du code de la santé publique, est en effet assez peu explicite quant à ces obligations, car il ne pose qu'un principe général de vérification de la qualité des eaux.
Par ailleurs, cette obligation générale n'est envisagée que pour les concessionnaires (article L. 1321-4) et pour les installations gérées directement en régie par les communes (article L. 3121-5). S'agissant des concessionnaires, elle ne vise que les activités de distribution d'eau au public ; elle est élargie aux activités de captage d'eau dans le cas des régies communales.
A l'évidence, ce dispositif était en décalage avec l'architecture actuelle des acteurs de la production et de la distribution d'eau : ainsi, aucune mention n'est faite des installations gérées en délégation de service public et les responsabilités de la collectivité délégante ne sont pas mentionnées. Enfin, la rédaction actuelle de l'article L. 1321-4 est très en retrait par rapport aux dispositions réglementaires applicables dans ce secteur, depuis la publication du décret n° 2001-1220 du 20 décembre 2001 qui transpose en droit interne la directive du 3 novembre 1998 25 ( * ) .
C'est la raison pour laquelle la nouvelle rédaction de l'article L. 1321-4 vise, dans son paragraphe I , à imposer à toutes les personnes publiques ou privées responsables soit d'une production, soit d'une distribution d'eau au public, « sous quelque forme que ce soit » , c'est-à-dire y compris d'eau conditionnée, une obligation renforcée de surveillance de la qualité de l'eau.
Six obligations sont désormais détaillées :
- surveiller la qualité de l'eau ;
- se soumettre au contrôle sanitaire : celui-ci est organisé par les articles 11 à 18 du décret précité ;
- prendre les mesures correctives nécessaires pour rétablir la qualité de l'eau et en informer les consommateurs ;
- n'employer que des produits et procédés de traitement de l'eau, de nettoyage et de désinfection des installations qui ne sont pas susceptibles d'altérer la qualité de l'eau distribuée ;
- respecter les règles de conception et d'hygiène applicables aux installations de production et de distribution d'eau ;
- se soumettre aux règles de restriction ou d'interruption de distribution rendues nécessaires en cas de risque sanitaire et assurer, dans ces situations, l'information et les conseils à la population.
Cet article confie enfin au préfet, dans son paragraphe II , un pouvoir d'injonction à l'égard des propriétaires ou occupants de locaux comportant une installation intérieure de distribution d'eau en cas de risque grave pour la santé publique. Il s'agit notamment de permettre au préfet de faire cesser les risques liés au fonctionnement d'une installation située à l'intérieur d'un domicile privé en cas de présence de légionelles. Il peut alors enjoindre à la personne concernée de remettre l'installation en conformité dans un délai imparti.
II - Les modifications adoptées par l'Assemblée nationale
A l'initiative de sa commission des Affaires culturelles, sociales et familiales, l'Assemblée nationale a adopté trois amendements à cet article :
- le premier étend aux personnes privées responsables d'une distribution privée d'eau les obligations en matière de préservation et de surveillance sanitaire de la qualité de l'eau ;
- le deuxième précise qu'en cas de restriction ou d'interruption de la distribution de l'eau pour des raisons sanitaires, les consommateurs devront être informés de la situation dans des délais proportionnés au risque sanitaire ;
- le dernier est un amendement rédactionnel.
III - La position de votre commission
Votre commission approuve le renforcement des obligations de surveillance de la qualité de l'eau ainsi que son extension à toutes les personnes, publiques ou privées, responsables d'une production ou d'une distribution d'eau car elle permet de donner une base légale aux obligations, imposées jusqu'ici par décret, aux délégataires de service public. Elle donne également une cohérence à la législation applicable aux réseaux privés de distribution d'eau, jusqu'ici soumis à une autorisation préfectorale mais non assujettis aux obligations de surveillance imposées aux réseaux de distribution publique.
Il reste que, curieusement, le dispositif proposé par le présent article n'impose pas aux producteurs d'eau la même obligation générale de surveillance de la qualité de l'eau, ce qui constitue un recul, au moins par rapport au droit applicable aux installations actuellement gérées en régies.
Il est vrai que le code de la santé publique, dans sa partie réglementaire, a d'ores et déjà fixé des dispositions très précises concernant les analyses devant être effectuées au niveau de la ressource, c'est-à-dire de la production de l'eau. Le détail de celles-ci relève naturellement du domaine réglementaire, mais il conviendrait de donner une base législative à ces obligations . Votre commission vous propose donc d'amender le présent article dans ce sens.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 23 bis (nouveau)
(art.
L. 1321-5 du code de la santé publique)
Coordination
Objet : Cet article abroge l'article L. 1321-5 du code de la santé publique qui prévoyait des dispositions spécifiques aux installations de captage et de distribution d'eau exploitées en régie par des collectivités publiques.
I - Le dispositif proposé par l'Assemblée nationale
L'article L. 1321-5 du code de la santé publique organisait un dispositif spécifique de surveillance sanitaire de la qualité de l'eau pour les installations de captage et de distribution gérées en régie par des collectivités publiques.
La nouvelle rédaction de l'article L. 1321-4 a conduit l'Assemblée nationale à proposer, par coordination, d'abroger ces dispositions spécifiques : dans la mesure où le nouvel article L. 1321-4 vise désormais l'ensemble des personnes, publiques ou privées, responsables d'une production ou d'une distribution d'eau, le régime particulier prévu par l'article L. 1321-5 en matière de régies n'avait plus de raison d'être.
II - La position de votre commission
Votre commission observe que l'abrogation de l'article L. 1321-5 conduit à supprimer la mention du concours du service communal d'hygiène et de santé au dispositif de contrôle de la qualité de l'eau et celle du rôle de surveillance de la direction départementale des affaires sanitaires et sociales.
Mais il est vrai que ces précisions avaient un simple rôle de rappel et que leur suppression ne conduit pas à modifier au fond leur participation au dispositif de surveillance. Ainsi, l'article L. 1422-1 du code de la santé publique met au rang des missions des services communaux d'hygiène et de santé le contrôle des règles générales d'hygiène relatives à l'alimentation en eau destinée à la consommation humaine.
Il convient également de rappeler que les dispositions relatives au rôle du préfet en cas d'inobservation par les collectivités concernées en matière de surveillance de la qualité de l'eau ont été reprises et développées par l'Assemblée nationale à l'article 30 bis (nouveau) qui précise l'ensemble des sanctions administratives applicables aux personnes, publiques et privées, responsables d'une production ou d'une distribution d'eau en cas d'infraction à la réglementation sur l'eau.
Sous le bénéfice de ces observations, votre commission vous propose d'adopter cet article sans modification.
Article 23 ter (nouveau)
(art.
L. 1321-6 du code de la santé publique)
Sanctions administratives
Objet : Cet article étend la possibilité de prononcer la déchéance d'une concession d'exploitation d'un captage ou d'un réseau de distribution d'eau aux installations gérées en délégation de service public.
I - Le dispositif proposé par l'Assemblée nationale
Cet article, introduit par l'Assemblée nationale en première lecture, élargit le champ de l'article L. 1321-6 du code de la santé publique à l'ensemble des délégations de service public en matière de production et de distribution d'eau.
L'article L. 1321-6 donnait en effet au ministre chargé de la santé le pouvoir de prononcer la déchéance d'une concession en matière de production ou de distribution d'eau, lorsque la personne responsable de l'installation avait été condamnée pour l'une des infractions pénales à la législation sur l'eau prévues à l'article L. 1324-3.
Or, la plupart des installations de production et de distribution d'eau sont aujourd'hui exploitées non pas en concession, mais en régie intéressée, en gérance ou en fermage. La rédaction actuelle devenait dès lors inéquitable, puisque la déchéance ne pouvait être prononcée qu'à l'encontre des concessionnaires et non des autres délégataires de service public.
C'est la raison pour laquelle le présent article étend cette procédure aux cas d'installations exploitées en délégation de service public, cette notion plus large recouvrant l'ensemble des modes de gestion déléguée.
La déchéance de la délégation pourra, comme c'est le cas actuellement pour les concessions, être prononcée, dans le respect d'une procédure contradictoire, après avis de la collectivité territoriale intéressée et du Haut conseil de santé publique, qui remplace, conformément aux dispositions de l'article premier du projet de loi, le Conseil supérieur de l'hygiène publique de France.
II - La position de votre commission
Votre commission approuve la mise en cohérence à laquelle procède cet article car elle permet de viser l'ensemble des situations de gestion des installations de production ou de distribution d'eau.
La rédaction actuelle de l'article L. 1321-6 du code de la santé publique prévoyait toutefois une restriction au pouvoir du ministre de la santé de prononcer la déchéance de la concession : cette décision était en effet suspendue à l'absence de recours devant les juridictions administratives. Cette disposition visait le cas où la collectivité propriétaire de l'installation avait elle-même engagé un recours devant le tribunal administratif en vue d'obtenir la résiliation de la concession.
Votre commission vous propose de rétablir cette restriction car elle considère que la possibilité, pour le ministre, de prononcer la déchéance de la délégation, alors que le juge est saisi de la même question pourrait être interprété comme une immixtion du pouvoir exécutif dans le fonctionnement de la justice.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 24
(art. L. 1321-7 du
code de la santé publique)
Régime d'autorisation et de
déclaration en matière d'eau potable
Objet : Cet article, qui modifie l'article L. 1321-7 du code de la santé publique, soumet toutes les activités de production, de distribution ou de conditionnement d'eau à un régime d'autorisation, à l'exception des modifications peu importantes d'un réseau collectif et de la distribution par un réseau privé alimenté par un réseau public de distribution, qui relèvent d'une simple déclaration.
I - Le dispositif proposé
Conformément aux objectifs fixés par la directive du 3 novembre 1998 précitée, le décret n° 2001-1220 du 20 décembre 2001 soumet à une autorisation préfectorale toute utilisation d'eau prélevée dans le milieu naturel en vue de la consommation humaine, ainsi que les activités de conditionnement d'eau.
Ces autorisations ont pour objectif de vérifier la conformité des projets d'installation aux normes en vigueur en matière de sécurité sanitaire des installations, qu'il s'agisse de production d'eau, de distribution ou de conditionnement.
Le caractère obligatoire de ces autorisations n'a toutefois, en l'état actuel des textes, qu'une base légale restreinte : l'article L. 1321-7 du code de la santé publique ne prévoit en effet d'autorisation que pour les activités d'embouteillage d'eau et pour les réseaux privés d'adduction d'eau.
Le présent article pose donc un principe général d'autorisation pour toutes les opérations en matière d'eau destinée à la consommation humaine.
Le paragraphe I de l'article L. 1321-7 rappelle tout d'abord que, conformément aux dispositions de l'article L. 214-1 du code de l'environnement, tout prélèvement effectué dans les eaux souterraines et superficielles est soumis à une autorisation administrative.
Une autorisation préfectorale sera également désormais nécessaire pour :
- la production d'eau destinée à la consommation humaine ;
- la distribution au public, que le responsable de l'installation soit une personne publique ou privée. Sont toutefois dispensées d'autorisation les installations de distribution d'eau par des réseaux particuliers alimentés par le réseau public : il s'agit, pour l'essentiel, des réseaux intérieurs de certains complexes hôteliers ou hospitaliers ;
- le conditionnement d'eau.
Le paragraphe II de l'article L. 1321-7 crée, en outre, un nouveau régime de déclaration applicable aux modifications de faible ampleur des installations existantes et déjà autorisées, ainsi qu'aux réseaux particuliers alimentés par un réseau de distribution publique, lorsqu'ils peuvent présenter un risque pour la santé publique.
II - Les modifications adoptées par l'Assemblée nationale
La rédaction proposée par le projet de loi pour l'article L. 1321-7 du code de la santé publique restait ambiguë, quant au régime applicable aux réseaux privés de distribution d'eau, lorsque ceux-ci ne sont pas alimentés par un réseau public.
C'est la raison pour laquelle, à l'initiative de sa commission des Affaires culturelles, sociales et familiales, l'Assemblée nationale a adopté deux amendements tendant à soumettre explicitement l'ensemble des réseaux de distribution d'eau, publics comme privés, au même régime d'autorisation prévu par cet article.
III - La position de votre commission
Votre commission approuve l'extension du régime d'autorisation des activités liées à la production, à la distribution et au conditionnement de l'eau car ce dispositif contribue à la qualité de l'eau distribuée et permet d'offrir au consommateur de meilleures garanties en termes sanitaires.
La simple déclaration exigée en cas de modification des réseaux existants ou de réseaux privés alimentés par le réseau public offre également une certaine souplesse, tout en permettant l'information des autorités compétentes en matière de contrôle sanitaire.
S'agissant de la précision apportée par l'Assemblée nationale, votre commission vous propose simplement de rectifier, par amendement , une erreur matérielle de rédaction. Sur le fond, elle approuve naturellement la soumission des réseaux privés à une autorisation préalable car ces derniers ne bénéficient pas des moyens logistiques des unités de production et de distribution au public et sont donc les plus vulnérables aux différentes formes de pollution. Il convient donc de s'assurer, en amont, des conditions sanitaires de leur fonctionnement.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 25
(art. L. 1321-10 du
code de la santé publique)
Modalités d'application des
dispositions relatives à la sécurité
sanitaire de
l'eau destinée à l'alimentation humaine
Objet : Cet article renvoie à un décret en Conseil d'État les modalités des contrôles sanitaires des installations de production et de distribution d'eau et celles du financement de ces contrôles.
I - Le dispositif proposé
Cet article propose une nouvelle rédaction pour l'article L. 1321-10 du code de la santé publique qui prévoit les modalités réglementaires d'application de la législation sur l'eau, afin de l'adapter aux modifications prévues par le présent projet de loi.
Le décret en Conseil d'État pris en application de cet article précisera notamment les modalités du contrôle des règles sanitaires relatives à l'eau de consommation, ainsi que les conditions dans lesquelles les frais liés à ce contrôle seront à la charge de la personne contrôlée.
Il convient de remarquer que, dans sa nouvelle rédaction, les conditions dans lesquelles le préfet peut suspendre ou retirer l'autorisation d'exploitation de l'installation de production, de distribution ou de conditionnement ne sont plus explicitement renvoyées à un décret. Cette absence de précision est toutefois sans conséquence, car les députés ont précisé, à l'article 30 bis (nouveau) du projet de loi les conditions d'un tel retrait.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sans modification.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 26
(art. L. 1322-1 du
code de la santé publique)
Exploitation et commercialisation des eaux
minérales naturelles
Objet : Cet article, qui modifie l'article L. 1322-1 du code de la santé publique, déconcentre au niveau préfectoral les décisions de reconnaissance de la qualité d'eau minérale naturelle et la délivrance des autorisations d'exploitation de la source. Il étend également le régime d'autorisation à de nouvelles activités.
I - Le dispositif proposé
La qualité d'eau minérale naturelle est subordonnée à plusieurs critères, qui ont été précisés par la directive du 15 juillet 1980 26 ( * ) :
- il doit s'agir d'une eau souterraine ;
- elle doit être naturellement propre à la consommation et ne peut subir que des traitements physiques élémentaires avant sa distribution (aération, décantation, filtration...) ;
- sa composition physico-chimique doit être stable.
Lorsque ces critères sont réunis, les articles L. 1322-1 et suivants du code de la santé publique prévoient que l'exploitation de la source est soumise à une autorisation ministérielle. Le propriétaire de la source peut en outre demander à ce que le caractère d'« intérêt public » de la source soit reconnu : dans ce cas, un périmètre de protection lui est attribué, à l'intérieur duquel - comme pour les eaux de boisson en général - certaines activités peuvent être réglementées.
Le présent article modifie le régime de reconnaissance de la qualité d'eau minérale naturelle et d'autorisation administrative pour l'exploitation de ces sources.
La première de ces modifications est uniquement formelle : l'intitulé du chapitre II du titre II du livre III du code de la santé publique est limité aux « eaux minérales naturelles » , le thermo-climatisme qui y était mentionné devenant un simple sous-ensemble de ce chapitre.
Plus fondamentalement, la rédaction de l'article L. 1322-1 est mise en cohérence avec celle adoptée à l'article 24 du projet de loi pour l'exploitation de l'eau destinée à la consommation humaine en général, afin de transposer, dans la loi, les exigences de la directive du 15 juillet 1980.
Ainsi, dans son paragraphe I , l'article L. 1322-1 fait désormais explicitement référence pour les eaux minérales, comme c'est le cas pour l'ensemble des eaux destinées à la consommation humaine, à l'autorisation administrative nécessaire pour effectuer des prélèvements prévue à l'article L. 214-1 du code de l'environnement.
La décision de reconnaissance de la qualité d'eau minérale naturelle devient distincte tant de la décision autorisant son exploitation prévue au même article que de la décision de protection mentionnée à l'article L. 1322-3. Reconnaissance et autorisation d'exploitation sont délivrées « par l'autorité administrative compétente » : compte tenu de la modification de l'article L. 1322-2 proposée à l'article 27, cette autorité est désormais, en l'absence de mention contraire, le préfet, autorité de droit commun en matière de politique de l'eau.
L'ensemble des activités portant sur les eaux minérales naturelles fait dorénavant l'objet d'une autorisation préfectorale : l'exploitation et le conditionnement, comme pour les eaux potables classiques, mais aussi l'utilisation à des fins thérapeutiques dans les établissements thermaux et la distribution en buvettes publiques.
Il convient enfin de remarquer que les dépôts d'eau minérale ne sont, en revanche, plus visés en tant que tels par l'obligation d'autorisation préalable. La dispense d'autorisation liée à la présence d'un dépôt d'eau minérale naturelle prévue en faveur des pharmacies et des commerces de détail est donc également supprimée.
Le paragraphe II de l'article L. 1322-1 prévoit, en outre, une procédure de mise à jour des décisions de reconnaissance et d'autorisation, en cas de changement notable dans les conditions d'exploitation de la source ou dans les caractéristiques de l'eau.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale n'a adopté que deux amendements rédactionnels à cet article.
III - La position de votre commission
Votre commission approuve l'amélioration du dispositif d'autorisation d'exploitation des eaux minérales naturelles à laquelle procède le présent article, car les exigences sanitaires les concernant doivent être au moins aussi importantes que pour l'eau de boisson en général.
Elle s'est interrogée sur l'absence de mesure obligatoire de protection des captages d'eau minérale. La nouvelle rédaction de l'article L. 1322-1 mentionne en effet la reconnaissance de la qualité d'eau minérale naturelle et la décision d'autoriser son exploitation, mais renvoie à l'article L. 1322-3 les mesures de protection de la source, mesures qui restent - contrairement aux dispositions applicables en matière de prélèvements d'eau destinée à l'alimentation des collectivités humaines - facultatives.
Cette exception s'explique en réalité par le fait que le mode d'exploitation des eaux minérales diffère de celui des eaux de boisson en général par son caractère commercial. Il paraît en effet difficile d'imposer de façon systématique la définition de périmètres de protection pour ces captages privés, car cela reviendrait à donner un caractère d'utilité publique à des exploitations exclusivement commerciales et à conférer aux entreprises qui en sont responsables des prérogatives exorbitantes du droit commun en matière de servitudes.
Les propriétaires de sources d'eau minérale conservent toutefois la possibilité de demander la définition d'un périmètre de protection. Son attribution est alors subordonnée à la reconnaissance du caractère d'intérêt public de la source, celui-ci étant déterminé en fonction des qualités particulières de l'eau, notamment de ses vertus thérapeutiques.
L'utilisation de cette possibilité par les sociétés d'eau minérale reste rare, celles-ci préférant assurer la protection de la ressource par le biais de partenariats assortis d'aides financières aux agriculteurs ou encore par l'acquisition pure et simple des terrains les plus fragiles. Du point de vue du consommateur, la vérification de la qualité sanitaire de l'eau s'effectue au stade du conditionnement, la vente en bouteille étant la principale forme d'exploitation de l'eau minérale.
Cette dernière caractéristique explique d'ailleurs la suppression de l'autorisation des dépôts d'eau minérale : cette disposition était en effet devenue obsolète, dès lors que le contrôle de la qualité de l'eau était assuré lors de l'embouteillage et les risques en aval étant régulés par les règles du code de la consommation en matière de retrait de la vente des produits présentant un risque pour la santé.
Sous le bénéfice de ces observations, votre commission vous propose d'adopter cet article sans modification.
Article 27
(art. L. 1322-2 du
code de la santé publique)
Surveillance et obligations relatives
à la qualité
des eaux minérales naturelles
Objet : Cet article impose aux exploitants d'une source d'eau minérale naturelle des obligations nouvelles de préservation de la qualité de l'eau et de surveillance sanitaire.
I - Le dispositif proposé
Contrairement aux dispositions applicables concernant l'eau destinée à la consommation humaine - dont l'application est explicitement écartée pour les eaux minérales -, la réglementation ne pose aujourd'hui aucune obligation de niveau législatif en matière de préservation et de surveillance de la qualité des eaux minérales naturelles.
Ce faisant, elle se trouve très en retrait par rapport aux obligations posées par la directive du 15 juillet 1980 qui détaille à la fois les caractéristiques chimiques et micro-biologiques auxquelles doivent répondre les eaux minérales et les obligations qui doivent peser sur les exploitants en matière de surveillance de la qualité de l'eau.
La nouvelle rédaction de l'article L. 1322-2 du code de la santé publique proposée par le présent article vise donc à définir ces obligations, en transposant en droit interne les exigences de la directive :
- le paragraphe I de l'article L. 1322-2 fait obligation à toute personne qui offre au public de l'eau minérale - à titre onéreux comme à titre gratuit - de s'assurer que la qualité de l'eau est conforme à l'usage qui en est fait. S'agissant des eaux minérales, cet usage s'entend donc de la boisson comme de l'utilisation à des fins thérapeutiques ;
- le paragraphe II du même article énumère les obligations reposant sur les exploitants d'eaux minérales en matière de surveillance sanitaire.
Conformément aux prescriptions de la directive précitée, ces obligations sont pour partie similaires à celles qui s'imposent à tous les exploitants d'eau destinée à la consommation humaine et pour partie spécifiques aux exigences de qualité des eaux minérales naturelles.
Ainsi, l'obligation générale de surveillance de la qualité de l'eau et celles de soumission au contrôle sanitaire, de respect des règles de conception et d'hygiène des installations et de soumission aux règles de restriction ou d'interruption de la distribution au public sont identiques à celles posées par l'article L. 1321-4, dans sa rédaction issue du présent projet de loi.
En revanche, deux autres obligations sont spécifiques aux eaux minérales naturelles : les produits et méthodes de nettoyage des installations, de même que les procédés de traitement de l'eau, ne doivent pas en effet modifier la composition physico-chimique et microbiologique de l'eau. Ces dispositions sont essentielles car la pureté naturelle et la stabilité de la composition physico-chimique sont deux des trois aspects constitutifs de la qualité d'eau minérale naturelle.
On notera que la nouvelle rédaction de l'article L. 1322-2 conduit à la suppression de la compétence dérogatoire du ministre de la santé en matière d'autorisation d'exploitation des sources d'eau minérale naturelle, ce qui confirme que « l'autorité compétente » mentionnée à l'article précédent est bien le préfet. Comme le souligne l'exposé des motifs du présent projet de loi, « au regard de la déconcentration des décisions individuelles d'autorisation d'utilisation d'exploiter de l'eau à des fins de consommation humaine, y compris de l'eau de source conditionnée, le maintien d'une disposition dérogatoire au principe de déconcentration ne se justifie plus pour l'eau minérale. »
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale n'a adopté qu'un amendement rédactionnel à cet article.
III - La position de votre commission
Votre commission se félicite de l'inscription de règles explicites de contrôle de la qualité sanitaire des eaux minérales. La situation des eaux minérales était en effet paradoxale : bénéficiant d'une confiance presque absolue des consommateurs, ces eaux ne sont pas soumises aux mêmes règles que les eaux de boisson en général et, du fait de l'absence de traitement, peuvent connaître des taux de concentration de certains éléments qui ne seraient pas admis pour l'« eau du robinet ».
L'eau minérale est-elle potable ?
« La question est - volontairement - choquante et paradoxale, mais certaines caractéristiques de l'eau minérale doivent être rappelées :
« - la réglementation de l'eau de consommation (décret n° 2001-1220 du 20 décembre 2001) ne s'applique pas aux eaux minérales. La plupart des critères contribuant à l'effet bénéfique de l'eau minérale ne figurent pas parmi les critères de potabilité de l'eau destinée à l'alimentation humaine ;
« - si on appliquait la réglementation de l'eau potable aux eaux minérales, de nombreuses eaux ne seraient pas conformes et seraient donc qualifiées « non potables ». Ainsi, plusieurs des critères communs à l'eau du robinet et l'eau minérale ne sont pas respectés par plusieurs eaux minérales comme indiqué ci-après.
|
Eléments |
Norme eau potable |
Dépassement pour au moins une eau minérale |
|
Calcium |
Non listé |
- |
|
Magnésium |
Non listé |
- |
|
Sodium |
200 mg/l |
oui |
|
Potassium |
Non listé |
- |
|
Fluorure |
1,5 mg/l |
oui |
|
Silice |
Non listé |
- |
|
Sulfate |
250 mg/l |
oui |
|
Bicarbonate |
Non listé |
- |
|
Chlorure |
250 mg/l |
oui |
|
Nitrate |
50 mg/l |
non |
« Ainsi, si quelques Français se détournent de l'eau du robinet - potable, parce qu'ils craignent une dégradation, ils se tournent parfois vers des eaux ... non potables !
« Par ailleurs, on pourra s'étonner des miracles du marketing, qui arrive à faire passer de l'arsenic pour un oligoélément et à vendre des bouteilles riches en calcium et des adoucisseurs d'eau pour enlever le calcaire...alors qu'il s'agit de la même chose !
« Enfin, on rappellera qu'il est important de changer régulièrement d'eau minérale et que certains éléments mineurs ne sont bénéfiques pour la santé qu'à faibles doses. C'est notamment le cas des sulfates et du fluor. (...) La présence de fluor dans l'eau (jusqu'à 9 mg/l) s'ajoute au fluor déjà présent dans le sol, le dentifrice, parfois les médicaments, au risque d'être alors en excédent. »
Source : « La qualité de l'eau et de
l'assainissement en France »
Rapport de M. Gérard
Miquel, sénateur, au nom de l'OPECST
.
Il convient toutefois de rappeler que le dépassement de certaines normes autorisées en matière d'eau potable, qui s'explique par les caractéristiques des eaux minérales naturelles - par définition non traitées -, n'a pas, naturellement pour effet de rendre l'eau impropre à la consommation, au sens où leur ingestion serait dangereuse pour la santé.
La qualité de l'eau vendue revêtant toutefois un enjeu économique et financier important, les entreprises se sont elles-mêmes fixé des règles sanitaires strictes. Des normes de niveau réglementaire complètent également cet arsenal de protection du consommateur. Il convenait toutefois de leur donner une base législative.
Votre commission vous propose simplement d'amender cet article afin d'autoriser, de façon exceptionnelle, le traitement des eaux minérales, lorsque celles-ci sont utilisées pour certains soins : il s'agit notamment de permettre, par mesure d'hygiène, le traitement au chlore de l'eau minérale utilisée dans les piscines thermales.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 28
(art. L. 1322-9, L.
1322-13 du code de la santé publique)
Article de cohérence
Objet : Cet article soumet les propriétaires de sources d'eau minérale naturelle déclarées d'utilité publique au droit commun de l'autorisation préfectorale en matière de travaux de captage et de distribution de l'eau et renvoie à un décret en Conseil d'État les déclarations d'utilité publique et la fixation des périmètres de protection des sources d'eau minérale naturelle.
I - Le dispositif proposé
Le droit applicable à l'exploitation des sources d'eau minérale est un droit très ancien, issu pour l'essentiel de deux textes : une ordonnance royale du 18 juin 1823 relative au règlement sur la police des eaux minérales et une loi du 14 juillet 1856 relative à la déclaration d'intérêt public et au périmètre de protection des sources d'eaux minérales, à l'inspection et aux conditions générales de fonctionnement des établissements thermaux.
Ces textes accordaient notamment aux grands minéraliers des prérogatives exorbitantes du droit commun, tant en matière d'exploitation que de protection de la ressource, qui avaient pour effet de leur donner une latitude très importante pour entreprendre les travaux de captage et d'aménagement nécessaires à la conservation, la conduite et la distribution de l'eau.
Ainsi, l'article L. 1322-9 du code de la santé publique, qui codifie ces dispositions, dispense les propriétaires d'une source d'eau minérale naturelle déclarée d'intérêt public de l'autorisation préalable nécessaire aux travaux de création d'un captage ou d'aménagements de la source, lorsque les terrains sur lesquels ils envisagent de faire ces travaux leur appartiennent.
Cette disposition est aujourd'hui contraire à l'obligation posée par l'article L. 241-1 du code de l'environnement qui prévoit une autorisation de l'autorité administrative compétente pour « les ouvrages, travaux et activités réalisés à des fins non domestiques par toute personne physique ou morale, publique ou privée, et entraînant des prélèvements sur les eaux superficielles ou souterraines, restitués ou non, une modification du niveau ou du mode d'écoulement des eaux ou des déversements, écoulements, rejets ou dépôts directs ou indirects, chroniques ou épisodiques, même non polluants » .
C'est la raison pour laquelle le présent article propose, dans son paragraphe I , l'abrogation de cette disposition. En l'absence de toute mention contraire, les travaux de captage d'eau par les propriétaires d'une source d'eau minérale naturelle déclarée d'intérêt public seront soumis à l'autorisation prévue à l'article L. 214-1 du code de l'environnement, comme aux autorisations requises par l'article L. 1322-1 du code de la santé publique (cf. article 26).
Le paragraphe II de cet article modifie l'article L. 1322-13 du code de la santé publique qui détermine les modalités réglementaires d'application de la législation relative aux eaux minérales naturelles. Dans sa rédaction issue du projet de loi, l'article L. 1322-13 renvoie donc à un décret en Conseil d'État :
- la fixation des règles relatives aux autorisations d'exploitation des sources d'eau minérale naturelle, au contrôle sanitaire de la qualité de ces eaux, aux critères d'attribution du caractère d'intérêt public ;
- la déclaration d'intérêt public de chaque source d'eau minérale naturelle pour lesquels le propriétaire en fait la demande et la fixation du périmètre de protection qui lui est attribué.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblé nationale n'a adopté qu'un amendement rédactionnel à cet article.
III - La position de votre commission
Votre commission se félicite que soit mis fin au privilège des propriétaires de source d'eaux minérales naturelles déclarées d'intérêt public, privilège qui était devenu obsolète et qui contredisait les dispositions relatives à la préservation de la ressource en eau, tirée du code de l'environnement, ainsi que celles du code de la santé publique sur la surveillance de la qualité sanitaire de l'eau et les exigences du droit communautaire.
Elle s'est interrogée sur la nécessité de conserver la procédure du décret en Conseil d'État pour la déclaration d'intérêt public et la fixation des périmètres de protection des sources d'eau minérale. Ces demandes sont toutefois très rares aujourd'hui, de sorte que l'échelon déconcentré qui aurait à en connaître ne prendrait pas plus d'une décision tous les quatre ou cinq ans dans ce domaine. Il paraît donc préférable, comme le prévoit le projet de loi, de conserver la procédure ministérielle qui, bien que plus lourde, garantit la qualité de l'expertise.
Votre commission s'associe enfin à la demande des députés de prévoir, dans le décret d'application prévu au 1° de l'article L. 1322-13, le regroupement, dans un document unique, des trois demandes relatives à la reconnaissance de la qualité d'eau minérale naturelle, à l'autorisation de prélèvement requise par l'article L. 214-1 du code de l'environnement et à l'autorisation sanitaire prévue à l'article L. 1322-1.
Sous le bénéfice de ces observations, votre commission vous propose d'adopter cet article sans modification.
Article 29
(art. L. 1324-1 du
code de la santé publique)
Constat des infractions aux dispositions
protectrices de l'eau
Objet : Cet article étend à un plus grand nombre d'agents de l'État et des collectivités territoriales la possibilité de rechercher et de constater les infractions à la réglementation sanitaire sur l'eau.
I - Le dispositif proposé
Aujourd'hui, les règles spécifiques à la police sanitaire de l'eau sont limitées. Elles reposent sur :
- la définition d'infractions pénales à la réglementation sur l'eau, énumérées à l'article L. 1324-3 ;
- des pouvoirs de police sanitaire attribués aux ingénieurs des mines et aux agents sous leurs ordres ayant droit de verbaliser. Encore faut-il préciser que les infractions susceptibles d'être constatées par ces agents sont limitées : il s'agit des infractions à la réglementation des eaux minérales (à savoir l'exécution sans autorisation de travaux de sondage dans un périmètre de protection et la reprise de travaux interdits administrativement) et des infractions aux règles de salubrité des établissements thermaux.
La police sanitaire est donc essentiellement du seul ressort des officiers de police judiciaire. Les inspecteurs des affaires sanitaires et sociales, qui disposent d'un pouvoir général de contrôle, ne sont pas habilités à constater des infractions pénales. Ils peuvent simplement déclencher l'action pénale en signalant l'infraction.
La nouvelle rédaction de l'article L. 1324-1 du code de la santé publique vise donc à remédier à cette situation : elle élargit à deux nouvelles catégories d'agents le pouvoir de rechercher et de constater les infractions et elle étend à l'ensemble des infractions à la réglementation sur les eaux potables, comme sur les eaux minérales, ce pouvoir de police. Les agents concernés par cette nouvelle compétence sont :
- les agents du ministère de la santé ou des collectivités territoriales dont la compétence est déjà retenue par l'article L. 1313-1 en matière d'infraction aux règles sanitaires liées à l'environnement. Le présent article prévoit que leur compétence est subordonnée à une assermentation et un commissionnement ;
- sous réserve qu'ils soient assermentés et commissionnés à cet effet, certains des agents mentionnés à l'article L. 216-3 du code de l'environnement relatif à la police de l'eau : les agents de l'État chargés de l'environnement, de l'agriculture, de l'industrie, de l'équipement, des transports, de la mer, de la santé, de la défense, de la concurrence, de la consommation et de la répression des fraudes ; les personnes chargées de l'inspection des installations classées ; les agents de l'Office national de la chasse et de la faune sauvage et du Conseil supérieur de la pêche ; les agents de l'Office national des forêts ; les agents des parcs nationaux et des réserves naturelles ; les gardes champêtres.
En outre, les infractions relatives aux périmètres de protection pourront désormais être constatées par les agents des services déconcentrés du ministère de l'industrie, assermentés et commissionnés à cet effet.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblé nationale a adopté deux amendements à cet article :
- le premier est un amendement rédactionnel ;
- le second vise à rectifier une erreur de référence, suite à la renumérotation à laquelle procède le paragraphe I de l'article 19 du projet de loi.
III - La position de votre commission
Votre commission ne peut qu'approuver la rénovation du dispositif répressif en matière de police sanitaire de l'eau. L'absence de pouvoir de verbalisation des agents chargés du contrôle sanitaire de la qualité de l'eau, au premier rang desquels les agents des DDASS, conduisait en effet en pratique à une quasi-impunité des infractions à la législation sur l'eau, en dehors des cas de malveillance flagrante.
Elle s'interroge toutefois sur la multiplication des services chargés de la police de l'eau. Selon le rapport précité de l'OPESCT, plus de cinq cents services interviennent aujourd'hui dans ce domaine, à différents titres (travaux sur les cours d'eau, prélèvements d'eau, assainissement ou encore eau potable) et les critiques sur l'organisation de la police de l'eau ne manquent pas.
Il est vrai que l'objet du présent projet de loi n'est pas la réforme de la police de loi. Votre commission appelle toutefois le Gouvernement à se pencher sur cette réforme, seule à même d'assurer une véritable protection de la ressource... et, in fine , des consommateurs.
A cet article, votre commission vous propose simplement de rétablir la rédaction initiale du deuxième alinéa (1°) du texte proposé pour l'article L. 1324-1, par coordination avec la position qu'elle a adoptée, en matière de renumérotation, à l'article 19. Au demeurant, l'amendement adopté par l'Assemblée nationale, qui avait pour objet de rectifier une erreur de référence, témoignant d'un oubli dans la rédaction initiale du projet de loi, montre une fois encore les dangers de procéder, dans un projet de loi sectoriel, à des renumérotations massives d'articles de code.
Elle vous propose également, d'harmoniser la rédaction de l'article L. 1324-1 avec celle de l'article L. 1312-1 qui fixe les règles générales de constatation des infractions à la réglementation relative à la sécurité sanitaire environnementale par les agents du ministère de la santé. Ce dernier article retient en effet la notion d'« habilitation », de préférence à celle de « commissionnement » car elle permet de conférer à l'agent concerné une compétence moins ponctuelle et plus étendue.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 30
(art. L. 1324-2 du
code de la santé publique)
Procédures judiciaires
Objet : Cet article, qui modifie l'article L. 1324-2 du code de la santé publique, précise les conditions dans lesquelles sont dressés les procès-verbaux constatant les infractions à la réglementation sur l'eau.
I - Le dispositif proposé
Selon l'exposé des motifs du projet de loi, cet article, qui modifie l'article L. 1324-2 du code de la santé publique, vise à harmoniser les conditions dans lesquelles sont constatées les infractions à la réglementation sanitaire sur l'eau avec les dispositions applicables, en vertu de l'article L. 514-13 du code de l'environnement, à la constatation des infractions aux règles régissant les installations classées pour la protection de l'environnement.
La nouvelle rédaction de l'article L. 1324-2 prévoit donc que les procès-verbaux d'infraction ne seront plus transmis au tribunal d'instance et au maire, mais au procureur de la République et au préfet. Par parallélisme avec les dispositions de l'article L. 514-13 du code de l'environnement, le délai dans lequel lesdits procès-verbaux devront être transmis n'est plus mentionné. Ils continuent à faire foi jusqu'à preuve du contraire, mais ne donnent plus lieu au paiement d'un droit de timbre.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sans modification.
III - La position de votre commission
Même si elle comprend la volonté de simplification qui a présidé à la rédaction de cet article, votre commission s'interroge sur le choix de l'alignement de la procédure d'établissement des procès-verbaux sur les dispositions applicables en matière d'installations classées pour la protection de l'environnement.
L'article 29 du projet de loi étend en effet aux agents chargés de la police de l'eau au titre du code de l'environnement le pouvoir de rechercher et de constater les infractions à la réglementation sanitaire sur l'eau. Or, les règles relatives à la police de l'eau prévoient des règles différentes de constatation des infractions : l'article L. 216-5 dispose en effet que « les procès-verbaux doivent, sous peine de nullité, être adressés dans les cinq jours qui suivent leur clôture au procureur de la République » et qu'« une copie en est également remise, dans le même délai, à l'intéressé » .
Les agents seraient donc soumis à des procédures différentes en fonction de l'infraction constatée : l'infraction à l'obligation d'autorisation pour les prélèvements d'eau devrait ainsi être constatée dans les formes prévues au code de l'environnement mais l'infraction à l'obligation d'autorisation pour l'exploitation de la source serait soumise à la procédure prévue par le présent article.
Il reste que la procédure retenue, en matière de police de l'eau, par le code de l'environnement, ne prévoit pas la transmission obligatoire au préfet du procès-verbal d'infraction. Cette transmission apparaît pourtant primordiale pour permettre au représentant de l'État de prendre les mesures administratives qui s'imposent, au-delà de la procédure pénale, notamment en vue d'assurer la protection sanitaire du public.
C'est la raison pour laquelle votre commission vous propose de conserver la procédure prévue par cet article , en la complétant seulement d'une notification au responsable de l'installation du procès-verbal d'infraction. Cette mesure de transparence doit permettre à l'intéressé de connaître les motifs de l'infraction et de faire connaître ses éventuelles observations.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 30 bis (nouveau)
(art.
L. 1324-1A et L. 1324-1B du code de la santé publique)
Introduction de sanctions administratives
en matière de
sécurité sanitaire de l'eau
Objet : Cet article, qui introduit deux nouveaux articles dans le code de la santé publique, crée un dispositif général et gradué de sanctions administratives en cas d'inobservation par les exploitants ou les propriétaires d'une installation de production ou de distribution d'eau de la réglementation sanitaire sur l'eau.
I - Le dispositif proposé par l'Assemblée nationale
Cet article, introduit par l'Assemblée nationale à l'initiative de sa commission des Affaires culturelles, sociales et familiales, vise à combler une lacune importante de la législation relative au contrôle sanitaire de la qualité de l'eau : l'absence, à l'heure actuelle, d'un dispositif général de sanctions administratives en cas d'inobservation par les exploitants ou les propriétaires d'une installation de production, de distribution ou de conditionnement d'eau de la réglementation sanitaire sur la qualité de l'eau.
Seules deux dispositions du code de la santé publique permettent explicitement au préfet de prendre des sanctions administratives à l'encontre des responsables d'une installation :
- l'article L. 1321-5, applicable aux seules installations gérées en régies, qui ouvre au préfet la possibilité, en cas d'inobservation par la commune de ses obligations de vérification de la qualité de l'eau, de prendre les mesures nécessaires, aux frais de celle-ci ;
- l'article L. 1322-13 qui prévoit la fixation, par décret, des conditions générales de police auxquelles sont soumis les « établissements d'eaux minérales naturelles » .
C'est la raison pour laquelle les paragraphes I et II du présent article introduisent une nouvelle section dans le code de la santé publique et deux articles qui créent un ensemble gradué de sanctions administratives en cas d'inobservation des règles sanitaires relatives à la qualité de l'eau.
L' article L. 1324-1-A vise les cas d'utilisation d'eau impropre à la consommation dans la chaîne alimentaire (article L. 1321-1), de non-respect des servitudes liées aux périmètres de protection (article L. 1321-2), d'inobservation des règles sanitaires relatives à la surveillance de la qualité de l'eau (articles L. 1321-4 et L. 1322-2), de non-respect de l'interdiction d'amenées d'eau à ciel ouvert (article L. 1321-8), de non-respect des restrictions d'activité dans les périmètres de protection des sources d'eaux minérales (articles L. 1322-3 et L. 1322-4).
Dans ces différentes situations, le nouvel article L. 1324-1-A prévoit que le préfet peut, dans un premier temps, mettre en demeure le responsable de l'installation de se conformer à ses obligations sanitaires, dans un délai qu'il fixe, puis, si l'intéressé n'obtempère pas à cette injonction, qu'il peut :
- l'obliger à consigner, entre les mains d'un comptable public, une somme correspondant à l'estimation du montant des travaux à réaliser pour mettre l'installation en conformité avec la réglementation ;
- faire procéder d'office, aux frais de l'intéressé, à l'exécution des mesures prescrites ;
- suspendre la production ou la distribution de l'eau, jusqu'à la mise en conformité de l'installation.
L' article L. 1321-1-B s'applique, quant à lui, lorsque l'installation fonctionne sans les autorisations ou déclarations prévues : dans ce cas, le préfet enjoint au responsable de celle-ci de régulariser sa situation, dans un délai déterminé et peut, en attendant qu'il soit statué sur la demande d'autorisation, suspendre la production ou la distribution de l'eau.
Ce nouvel article prévoit également que le préfet peut prononcer la fermeture ou la suppression de l'installation dans trois cas : lorsque le responsable de l'installation refuse de déférer à la mise en demeure de régulariser sa situation, lorsque sa demande d'autorisation a été refusée ou lorsque son autorisation de fonctionnement a été annulée. Si l'installation continue de fonctionner malgré l'arrêté prescrivant sa fermeture ou sa suppression, le préfet peut faire apposer des scellés par un agent de la force publique.
En conséquence, le paragraphe III renvoie à une seconde section les dispositions pénales prévues aux articles L. 1324-1 à L. 1324-5.
II - La position de votre commission
Votre commission approuve la définition de sanctions administratives en matière de sécurité sanitaire de l'eau car elles devraient accroître l'efficacité de l'action des services de contrôle, en leur permettant de faire suivre d'effets les constats dressés lors de leurs inspections.
Elle constate par ailleurs que les dispositions prévues sont conformes aux sanctions prévues en matière d'inobservation de la législation environnementale sur l'eau en général (article L. 216-1 du code de l'environnement) et en matière d'installations classées pour la protection de l'environnement (articles L. 514-1 et L. 514-2 du même code).
Votre commission vous propose d'adopter cet article sans modification.
Article 31
(art. L. 1324-3 du
code de la santé publique)
Infractions et sanctions
pénales
Objet : Cet article crée quatre nouvelles infractions pénales à la réglementation sanitaire sur l'eau, renforce les sanctions applicables à l'ensemble de ces infractions et prévoit la possibilité d'engager la responsabilité pénale des personnes morales pour le compte desquelles ou au nom desquelles les infractions ont été commises.
I - Le dispositif proposé
Le présent article, qui modifie l'article L. 1324-3 du code de la santé publique, vise à renforcer le dispositif pénal de répression des infractions à la législation sanitaire sur l'eau.
A cet effet, le paragraphe I de l'article L. 1324-3 prévoit désormais de réprimer d'une amende de 15.000 euros, contre 4.500 euros aujourd'hui, les infractions à la législation sur l'eau. La peine d'emprisonnement d'un an reste inchangée.
Les six infractions existantes sont remplacées par huit infractions, quatre d'entres elles reproduisant des infractions anciennes et les quatre autres étant créées par le présent article.
Restent donc pénalement réprimés les faits suivants :
- offrir ou vendre au public de l'eau en vue de l'alimentation humaine, sans s'être assuré qu'elle est propre à la consommation ou à l'usage qui en est fait. Cette disposition s'applique quelle que soit la forme (eau embouteillée, glace alimentaire) sous laquelle cette eau est offerte ou vendue ;
- utiliser de l'eau impropre à la consommation dans la chaîne alimentaire ;
- ne pas se conformer aux dispositions des actes portant déclaration d'utilité publique ou des actes déclaratifs d'utilité publique des prélèvements d'eau destinée à la consommation humaine ;
- amener par des canaux à ciel ouvert de l'eau destinée à l'alimentation des collectivité humaines.
Les quatre nouvelles infractions créées concernent :
- le fait d'offrir de l'eau destinée à la consommation humaine, sous quelque forme que ce soit, ou de dispenser de l'eau minérale dans un établissement thermal, sans les autorisations prévues aux articles L. 1321-7 et L. 1322-1 : cette infraction reprend, de façon plus large, les dispositions prévues au 5° de l'article L. 1324-3 actuel. Jusqu'ici, l'absence d'autorisation n'était réprimée que pour les activités d'embouteillage d'eau et les activités de captage et distribution d'eau par un réseau d'adduction privé ;
- le non-respect des restrictions ou interdictions d'activité à l'intérieur des périmètres de protection mentionnées aux articles L. 1321-4 et L. 1322-7 ;
- le non-respect des règles sanitaires de traitement de l'eau et de nettoyage des installations prévues aux articles L. 1321-4 et L. 1322-2 : la disposition actuelle du code (4° de l'article L. 1324-3 ancien) ne visait que les concessionnaires et sanctionnait seulement le fait, pour ce dernier, de ne pas faire procéder à la vérification de la qualité de l'eau ;
- le refus du propriétaire ou de l'occupant d'un bâtiment comportant une installation intérieure de distribution d'eau d'obtempérer à l'injonction préfectorale visant à faire cesser un risque grave pour la santé.
Le paragraphe II de cet article introduit la possibilité de retenir la responsabilité pénale des personnes morales propriétaires ou responsables des installations, y compris celle des collectivités territoriales, puisque, conformément aux dispositions de l'article 121-2 du code pénal, la production et la distribution d'eau font partie des « activités susceptibles de faire l'objet de conventions de délégation de service public » .
Il convient de rappeler que, conformément à l'article 131-41 du code pénal, lorsque leur responsabilité est engagée, les personnes morales sont passibles d'une amende dont le taux maximum est égal au quintuple de celui prévu pour les personnes physiques, soit en matière d'infraction à la législation sanitaire sur l'eau d'une amende de 75.000 euros. La responsabilité pénale des personnes morales n'exclut pas celle des personnes physiques auteurs ou complices des mêmes faits.
II - Les modifications adoptées par l'Assemblée nationale
A l'initiative de sa commission des Affaires culturelles, sociales et familiales, l'Assemblée nationale a étendu à toute distribution d'eau sans autorisation, qu'il s'agisse d'eau potable (article L. 1321-7) ou d'eau minérale (article L. 1322-1), l'infraction prévue au 3° du texte proposé par cet article pour l'article L. 1324-3.
III - La position de votre commission
Votre commission se félicite du renforcement du dispositif répressif visant à sanctionner le non-respect des réglementations sanitaires relatives aux eaux, minérales ou non, destinées à la consommation humaine. Il était notamment indispensable de sanctionner le non-respect de l'obligation d'autorisation préalable pour les activités d'exploitation de l'eau. Elle relève toutefois que, malgré la précision apportée par les députés, le non-respect de certaines autorisations échappe toujours à toute sanction.
La rédaction du 6° de l'article L. 1324-3 est également restrictive puisque, parmi l'ensemble des obligations de surveillance sanitaire imposées aux personnes responsables d'une installation de production, de distribution ou de conditionnement d'eau, seul le manquement aux règles en matière de traitement de l'eau et de nettoyage des installations est pénalement sanctionné.
Votre commission estime que le non-respect des autres obligations des articles L. 1321-4 et L. 1322-7, et notamment des obligations d'information des consommateurs et des obligations en matière d'interruption de la distribution en cas de risque sanitaire, doit également être réprimé. Elle vous proposera donc un amendement dans ce sens.
Elle estime en effet qu'il s'agit d'une mesure d'une particulière importance, puisque le non-respect de ces obligations peut faire courir des risques sanitaires graves aux populations concernées et qu'il ne peut aujourd'hui être pénalement poursuivi que sur la base d'une incrimination pour mise en danger de la vie d'autrui.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 32
(art. L. 1334-6 et
L. 1334-7 du code de la santé publique)
Renumérotation de
certains articles
Objet : Cet article a pour objet de modifier la numérotation des articles L. 1334-5 et L. 1334-7 du code de la santé publique.
I - Le dispositif proposé
Au chapitre IV, intitulé « lutte contre la présence de plomb ou d'amiante » , du titre III du livre III de la première partie du code de la santé publique, l'article 37 du présent projet de loi se propose d'introduire six nouveaux articles.
Dans cet objectif, le présent article vise à modifier la structure de ce chapitre en procédant à une renumérotation des articles L. 1334-6 et L. 1334-7, qui prendront désormais place en toute fin du chapitre à la suite des articles insérés, sous les numéros L. 1334-12 et L. 1334-13.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a procédé, sur proposition de sa commission des Affaires culturelles, familiales et sociales, à la correction d'une erreur de rédaction dans la renumérotation de l'article L. 1334-7 du code de la santé publique.
III - La position de votre commission
Dans un souci d'améliorer la lisibilité du chapitre IV susmentionné après l'introduction des six nouveaux articles prévue par l'article 37, votre commission approuve la renumérotation proposée.
Elle considère toutefois qu'il n'est pas opportun de faire figurer cette disposition de conséquence de l'article 37 avant ce dernier.
Afin de l'introduire à une place plus cohérente, votre commission vous propose de supprimer cet article .
Article 32 bis
(nouveau)
Rapport sur l'opportunité de mentionner
dans le carnet
de santé l'intoxication au plomb
Objet : Cet article a pour objet de prévoir le dépôt, sur le bureau de l'Assemblée nationale et sur celui du Sénat, d'un rapport gouvernemental sur l'opportunité de mentionner l'intoxication au plomb dans le carnet de santé.
I - La législation applicable au carnet de santé
Aux termes de l'article L. 2132-1 du code de la santé publique, un carnet de santé nominatif est délivré gratuitement, pour chaque enfant, au moment de la déclaration de naissance. Ce carnet est remis aux parents, aux titulaires de l'autorité parentale ou aux services auxquels l'enfant est confié. Les informations qui y sont inscrites concernant la santé de l'enfant sont soumises au secret professionnel.
Le carnet de santé est rempli par le médecin traitant, notamment pour ce qui concerne les maladies contagieuses et épidémiques, les comptes rendus d'hospitalisation et les vaccinations obligatoires. Il comporte, en outre, les observations faites lors des examens systématiques détaillés à des âges clé (naissance, 9 mois, 24 mois, 4 ans, 6 ans, etc.) se rapportant au développement psychomoteur, aux dépistages - en particulier sensoriels - recommandés (poids, taille, âge de la marche, acuité visuelle, etc.)
Ces renseignements permettent le suivi des examens et la communication entre les professionnels de santé. Pour les autres pathologies non spécifiquement inscrites dans le carnet de santé, comme c'est le cas du saturnisme, il appartient au médecin d'apprécier s'il est opportun ou non de reporter des éléments de diagnostic dans le carnet de santé.
II - Le dispositif proposé par l'Assemblée nationale
Le présent article, introduit par l'Assemblée nationale sur proposition de sa commission des Affaires culturelles, familiales et sociales avec un avis de sagesse du Gouvernement, prévoit le dépôt au Parlement d'un rapport sur l'opportunité de mentionner l'intoxication au plomb dans le carnet de santé des enfants concernés.
L'objectif de cette inscription est de permettre un suivi médical et scolaire adéquat des enfants chez lesquels ce type d'intoxication a été décelée.
III - La position de votre commission
Votre commission n'est pas favorable à la présente disposition introduite par l'Assemblée nationale, pour trois raisons :
- sur le fond tout d'abord, il lui paraît superfétatoire de rendre obligatoire la mention d'une infection au plomb. Dans la très grande majorité des cas, les médecins confrontés à ce diagnostic l'indiquent déjà dans le carnet de santé, notamment en raison de la procédure lourde de signalement prévue en cas de saturnisme par l'article L. 1334-1 du code de la santé publique, qui impose au médecin dépisteur d'en informer le médecin inspecteur de santé publique dans le département et le responsable de la PMI ;
- sur la forme ensuite, votre commission rappelle que le contenu et le mode d'utilisation du carnet de santé sont fixés par voie réglementaire. En conséquence, elle voit mal l'utilité d'un rapport au Parlement sur ce sujet, dans la mesure où il ne lui appartiendra pas de se prononcer sur ses conclusions.
A cet égard, votre commission rappelle que la liste des infections à inscrire dans le carnet de santé est mise à jour régulièrement à la lumière des travaux, des recommandations émises par différentes instances d'expertise (INSERM, ANAES...). Parmi ces instances, figure la conférence de consensus sur la prévention et la prise en charge médicosociale de l'intoxication au plomb de l'enfant et de la femme enceinte, qui s'est réunie en novembre 2003 et qui recommande de reporter les résultats du dosage du plomb dans le sang dans le carnet de santé dès lors qu'ils sont supérieurs à 100 microgrammes par litre. Le rapport de la conférence de consensus sur le saturnisme pourra être transmis aux parlementaires et l'intoxication au plomb sera, très vraisemblablement inscrite sur la liste des infections à porter sur le carnet de santé, lors de sa prochaine mise à jour.
- sur la procédure enfin, votre commission estime, cette fois encore, que la multiplication des rapports ne constitue pas, à elle seule, un gage de bonne information du Parlement.
En conséquence, votre commission vous propose de supprimer cet article .
Article 33
(art. L. 1334-1 du
code de la santé publique)
Institution d'une enquête sur
l'environnement du mineur
visant à déterminer l'origine de
l'intoxication au plomb
Objet : Cet article a pour objet d'instituer une enquête sur l'environnement du mineur à la suite du signalement d'un cas de saturnisme.
I - Le dispositif proposé
a) Les insuffisances du système actuel
Le saturnisme se définit par une plombémie supérieure ou égale à 100 microgrammes de plomb par litre de sang. La prévalence de cette maladie chez l'enfant a été estimée à 2 % par l'INSERM 27 ( * ) , soit près de 185.000 enfants de moins de six ans touchés en raison de l'ingestion d'éclats de peintures au plomb dégradées dans les logements insalubres.
La loi n° 98-567 du 29 juillet 1998 relative à la lutte contre les exclusions a mis en place des mesures d'urgence et des dispositifs de prévention pour lutter contre ce fléau, qui ont été intégrés au code de la santé publique.
Ses articles L. 1334-1 à L. 1334-4 concernent plus particulièrement les mesures d'urgence.
|
Les mesures d'urgence de lutte contre le saturnisme Lorsqu'un médecin dépiste un cas de saturnisme chez un mineur, il a obligation d'en informer le médecin du service de l'État dans le département, ainsi que celui responsable de la protection maternelle et infantile (PMI). Après information du préfet, ce dernier demande alors un diagnostic de l'état de l'immeuble où réside la famille de l'enfant. En effet, dans la très grande majorité des cas, le plomb accessible est associé à d'autres facteurs d'insalubrité des logements et nécessite un traitement global de l'immeuble. En cas de présence de plomb accessible, le préfet prévient le propriétaire, ou le syndicat de copropriétaires, de son intention de mettre en oeuvre des travaux. Ce dernier a dix jours pour contester cette décision. S'il l'accepte, il s'engage à effectuer les travaux dans un délai d'un mois. S'il refuse, le président du tribunal de grande instance statue en référé sur la situation. En cas d'absence de réponse passé le délai légal de dix jours, les travaux sont exécutés d'office aux frais du propriétaire. De la même manière, s'il y a besoin de libérer les lieux pour les travaux, l'hébergement provisoire des occupants est assuré par le préfet, aux frais du propriétaire, et les frais correspondants sont recouvrés comme en matière de contributions directes. Le préfet contrôle l'exécution des travaux après un mois à compter de la notification de sa décision. Les travaux sont exécutés d'office si le plomb est toujours accessible à cette date. En outre, si le propriétaire ou les occupants refusent l'accès aux personnes chargées du diagnostic, du contrôle ou des travaux, le préfet saisit le président du tribunal de grande instance qui statue par voie de référé. Ce dispositif n'a été opérationnel qu'à compter de l'automne 1999 et les demandes de crédits n'ont porté essentiellement, jusqu'à fin 2000, que sur la réalisation de diagnostics. A partir de 2001 et 2002, une partie des moyens budgétaires demandés a également été consacrée à la réalisation de travaux d'office. Malgré des difficultés de consommation des crédits au cours des années 1999, 2000 et 2001, en raison essentiellement des délais liés à la mise en place, dans les départements, des procédures de marchés de diagnostics et de travaux, la procédure s'est peu à peu développée. En 2002, le nombre de départements ayant fait une demande de crédits marque une augmentation significative avec quarante-cinq départements pour une délégation totale de crédits de 9,1 millions d'euros. Cette montée en charge semble se confirmer pour 2003. A ce jour, quarante-sept départements ont fait l'objet d'une délégation de crédits pour un montant déjà supérieur à celui délégué pour la totalité de l'année 2002. Les dotations prévues à ce titre par la loi de finances pour 2004 augmentent très fortement (+ 130 %), pour s'établir à 13 millions d'euros, signe que ce dispositif continue à se développer sur l'ensemble du territoire.
On rappellera que l'article 59 du projet de loi relatif
aux responsabilités locales, actuellement en cours d'adoption, confie la
mise en oeuvre de ces mesures aux communes, lorsqu'elles disposent d'un service
communal d'hygiène et de santé, dans le cadre d'une
expérimentation conclue pour trois ans par les communes
volontaires.
|
Deux difficultés ont toutefois été constatées dans ce dispositif d'urgence :
- le diagnostic des peintures prévu par l'article L. 1334-1 s'est révélé trop restreint au regard des causes multiples de saturnisme. Les revêtements des murs ne sont en effet pas les seules sources d'intoxication au plomb, celle-ci pouvant également provenir de l'alimentation de l'enfant, de l'environnement industriel de l'immeuble ou encore de la présence de canalisations en plomb ;
- le signalement spontané de la présence d'un risque d'accessibilité au plomb pour les habitants d'un logement est insuffisamment précis pour lutter efficacement contre le saturnisme, notamment en raison des moyens dont disposent les préfets en la matière et qui obligent à des diagnostics ciblés.
On notera que, en 2001, près de 620 logements ou parties communes d'immeuble, dont les deux tiers environ situés en Ile-de-France, ont fait l'objet de ce type de signalement en raison de la présence de peintures dégradées. Ils représentent un tiers des diagnostics effectués.
b) Un dispositif à l'efficacité renforcée
Le présent article vise à remédier aux insuffisances du dispositif prévu par l'article L. 1334-1 du code de la santé publique, de la mise en oeuvre d'un diagnostic sur le risque d'accessibilité au plomb.
Le paragraphe I procède tout d'abord à une précision rédactionnelle au premier alinéa en remplaçant les termes « médecin du service de l'État dans le département en matière sanitaire et sociale », qui recueille le signalement du médecin dépisteur d'un cas de saturnisme chez un mineur, par ceux de « médecin inspecteur de la santé publique de la direction départementale des affaires sanitaires et sociales ».
Le paragraphe II introduit une nouvelle rédaction du second alinéa, afin de remplacer le diagnostic de tout ou partie des revêtements de l'immeuble par une enquête sur l'environnement du mineur dont le champ est élargi à l'ensemble des sources possibles d'intoxication au plomb.
Cette enquête permettra également le recueil de données sur le risque de saturnisme présenté par les différents facteurs testés (alimentation, canalisations, rejets industriels, etc.), afin d'avoir une meilleure connaissance du phénomène au niveau national.
L'IGAS déplore en effet l'insuffisance des indicateurs connus en ce domaine : « Les indicateurs sur les « pressions » exercées sur l'environnement liés aux activités humaines sont encore plus disparates que ceux portant sur la qualité des milieux, en particulier quand leur mesure dépend des acteurs économiques. Or, ces données sont essentielles pour définir la contribution des différents secteurs d'activité et entreprendre des politiques de prévention par la réduction des pollutions à la source » 28 ( * ) .
Le diagnostic portant sur les revêtements peut toujours être mené, éventuellement par un opérateur agréé, à l'occasion de la réalisation de cette enquête, dont il constitue l'un des éléments. Celle-ci est mise en oeuvre par le directeur départemental des affaires sanitaires et sociales ou par celui du service communal d'hygiène et de santé, à la demande du préfet.
Les situations donnant lieu à un diagnostic sont également limitées aux signalements spontanés qui nécessitent véritablement une action des services concernés. Il s'agit de recentrer les moyens disponibles sur les cas où le risque d'accessibilité au plomb concerne des mineurs. Ce diagnostic est en outre devenu facultatif pour le préfet en cas de signalement spontané.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a clarifié la rédaction du paragraphe II en remplaçant les termes « préfet de département » par ceux de « représentant de l'État » , ainsi qu'il est d'usage dans l'ensemble de la législation.
III - La position de votre commission
Votre commission approuve la création d'une enquête environnementale menée sur l'ensemble du cadre de vie du mineur en cas de dépistage d'un cas de saturnisme, qui permettra, en identifiant plus aisément la source de l'intoxication au plomb, de lutter plus efficacement contre cette maladie d'un autre âge. A cet égard, elle estime également opportun de cibler les diagnostics, qui sont des procédures lourdes et coûteuses, sur les signalements qui le nécessitent, dans le but de ne pas éparpiller les moyens des services concernés.
Il ne lui est, en revanche, pas apparu utile de préciser que le diagnostic prescrit par le préfet pouvait être réalisé par un opérateur agréé, dans la mesure où l'article L. 1334-4 du code de la santé publique dispose déjà que : « le représentant de l'État dans le département peut agréer des opérateurs pour réaliser les diagnostics et contrôles prévus au présent chapitre et pour faire réaliser les travaux » .
Votre commission vous propose donc d'adopter un amendement de suppression de cette précision dans l'article L. 1334-1.
Elle vous demande d'adopter cet article ainsi modifié.
Article 34
(art. L. 1334-2 du
code de la santé publique)
Délais de réalisation des
travaux
Objet : Cet article modifie l'article L. 1334-2 du code de la santé publique, en conséquence des nouvelles dispositions introduites par l'article 33 du projet de loi, et aménage les délais de réalisation des travaux visant à supprimer le risque d'intoxication au plomb.
I - Le dispositif proposé
a) Le droit existant
L'article L. 1334-2 du code de la santé publique constitue la seconde partie des mesures d'urgence de lutte contre le saturnisme. Il dispose que, lorsque le diagnostic prévu à l'article L. 1334-1 se révèle positif, ou dans tout autre cas où le risque d'intoxication au plomb est avéré, le préfet en informe le médecin du service de l'État dans le département en matière sanitaire et sociale. Ce dernier invite alors les occupants de l'immeuble incriminé à adresser leurs enfants mineurs à un médecin et notifie au propriétaire, ou au syndicat des copropriétaires s'il s'agit des parties communes, l'obligation de faire exécuter, à leurs frais, les travaux nécessaires à la suppression du risque.
Le propriétaire dispose de dix jours, à compter de la notification de la décision préfectorale, pour s'engager à effectuer les travaux ou pour faire appel. Dans ce cas, le président du tribunal de grande instance ou son délégué statue en la forme du référé. En l'absence de contestation, les travaux doivent être effectués dans un délai d'un mois.
Enfin, l'article L. 1334-2 précise, dans son dernier alinéa, que « à défaut soit de contestation, soit d'engagement du propriétaire ou du syndicat de copropriétaires dans un délai de dix jours à compter de la notification, le représentant de l'État dans le département fait exécuter les travaux nécessaires à leurs frais ».
La complexité de mise en oeuvre de la procédure de l'article L. 1334-2 du code de la santé publique est l'une des raisons essentielles de la montée en charge très progressive du dispositif de lutte contre le saturnisme.
En effet, le délai très court imparti pour la réalisation des travaux de suppression du risque d'accessibilité au plomb s'est révélé extrêmement difficile à respecter en raison de plusieurs facteurs de blocage :
- alors que l'implication financière de l'État pour les avances sur travaux est essentielle à leur rapidité de mise en oeuvre, les fonds nécessaires ne sont pas toujours disponibles à temps ;
- les procédures obligatoires de marchés publics dans le cadre européen, afin de mettre les entreprises en concurrence, sont trop lourdes ;
- les entreprises sont faiblement mobilisables pour des contrats financièrement peu intéressants et pour lesquels elles engagent leur responsabilité, selon le principe de la garantie biennale des travaux de second oeuvre de l'article 1792-3 du code civil ;
- enfin, et surtout, le relogement temporaire des habitants concernés, lorsque les travaux le nécessitent, constitue une difficulté supplémentaire.
C'est pourquoi un écart important a pu être constaté entre le nombre de diagnostics positifs et celui des travaux effectivement réalisés. Selon les derniers chiffres disponibles 29 ( * ) , ceux-ci représentent, en effet, moins du quart des locaux pour lesquels une accessibilité au plomb a été constatée par les services de l'État.
b) Les améliorations proposées
Compte tenu des modifications apportées ci-dessus à l'article L. 1334-1 du code de la santé publique, dont la procédure actuellement incomplète de l'article L. 1334-2 découle, le présent article propose une nouvelle rédaction dudit article L. 1334-2, en remplaçant son premier paragraphe par quatre nouveaux alinéas.
Le premier alinéa introduit tout d'abord, dans la procédure de mise en oeuvre des travaux, la notion d'enquête environnementale précédemment créée par l'article 33 du projet de loi, en remplacement du seul diagnostic sur les revêtements muraux.
Dans le cas où cette enquête met en évidence la présence d'une source d'exposition au plomb susceptible d'être à l'origine de l'intoxication du mineur, le préfet en informe les familles, ainsi que les professionnels de santé concernés. Cette information remplace l'actuel dispositif d'incitation des familles ayant des enfants dans l'immeuble concerné à consulter un médecin.
Cette information ciblée complète les efforts de communication plus large qui commencent à se développer en matière de saturnisme dans le cadre des actions d'appui aux services concernés, mises en place en 2002 par les ministères chargés de la santé et de l'équipement.
|
En 2002, au vu des insuffisances du dispositif de la lutte contre le saturnisme, il est apparu nécessaire de disposer d'une vision d'ensemble santé et habitat du dispositif pour mieux fonder des propositions d'évolution, y compris réglementaires. C'est l'objet de la circulaire du 30 avril 2002 qui a mis en place un dispositif de suivi statistique annuel . A la suite de ces constats, des actions d'appui aux services ont été mises en place par les deux ministères de la santé et de l'équipement , dans le cadre de travaux conjoints et, en particulier, du pôle d'appui national à l'éradication de l'habitat indigne, créé en 2002 ; définies notamment dans le programme national de lutte contre les exclusions, elles se sont poursuivies en 2003 et s'organisent autour de quatre priorités : 1. Une meilleure information des services et une communication élargie sur le dispositif, que ce soit auprès des usagers, des associations impliquées ou des entreprises intervenantes, à partir d'une identification des blocages rencontrés. 2. Une priorité donnée en fonction du niveau de risque rencontré et de dégradation des surfaces , ainsi que l'amélioration de leur qualité pour un lien plus efficace entre les mesures de prévention et d'urgence qui donnera éventuellement lieu à des évolutions réglementaires. 3. Un lien plus opérationnel entre lutte contre le saturnisme et l'insalubrité , à partir de l'articulation entre les deux procédures. Ces modalités d'articulations sont de deux ordres : - étendre l'enquête d'insalubrité à la détection de plomb dans les revêtements ; - compléter dans certaines situations le diagnostic plomb par une enquête d'insalubrité. Il s'agit ainsi de favoriser la prise en compte des cas les plus urgents en matière de santé, notamment par une meilleure articulation entre travaux palliatifs et définitifs.
4.
La mise en oeuvre, en fonction des besoins,
d'actions d'hébergement provisoire, voire de relogement
,
coordonnées avec les politiques locales et départementales
d'offre de logements.
|
Concernant, en général, le rôle de la communication dans le domaine de la lutte contre le saturnisme, l'IGAS 30 ( * ) a d'ailleurs indiqué que « les campagnes de communication et d'éducation pour la santé sur les risques environnementaux constituent un outil de prévention utile pour limiter les expositions individuelles, soit dans l'attente de mesures de réduction des risques à la source (réhabilitation des habitats anciens dégradés contenant du plomb), soit comme élément essentiel de la politique de prévention.
« L'efficacité du contenu des actions d'éducation par la santé et des vecteurs de diffusion de l'information pourrait être améliorée à travers : une réflexion préalable sur la perception des risques ; une diversification de ces vecteurs de diffusion pour s'adapter aux publics cibles (information orale directe à travers les opérateurs médicaux ou sociaux, utilisation des différents médias) ; l'évaluation systématique des campagnes menées. »
En outre, à l'initiative du Conseil d'État, le préfet doit désormais inciter la personne responsable à prendre les mesures nécessaires à la réduction du risque d'exposition au plomb. La mobilisation des différentes sources de risque, telles le propriétaire du logement, une entreprise polluante ou la collectivité locale responsable des canalisations d'eau, permettra ainsi de lutter plus efficacement contre les causes du saturnisme.
Cette responsabilisation des producteurs de risques sanitaires est notamment prônée par l'IGAS 31 ( * ) pour ce qui concerne les conséquences de l'activité d'une entreprise sur son environnement extérieur. La présente disposition répond à cette préoccupation dans le cadre de l'exposition au plomb.
Le deuxième nouvel alinéa aménage le délai prévu pour la réalisation des travaux prescrits par le préfet qui, on l'a vu, s'était révélé extrêmement difficile à respecter.
Désormais, lorsque des revêtements dégradés contiennent du plomb à des concentrations supérieures aux seuils définis par arrêté des ministres chargés de la santé et de la construction, susceptibles d'être à l'origine de l'intoxication du mineur, les travaux doivent être exécutés, en règle générale, dans un délai d'un mois à compter de la notification de la décision préfectorale.
Ce délai est toutefois porté à trois mois, sauf lorsque l'hébergement temporaire des occupants est nécessaire pendant la durée des travaux. On peut espérer, à cet égard, que les actions d'appui précitées, qui incluent la politique d'hébergement, permettront également une amélioration des délais de mise en oeuvre des travaux.
La décision du préfet précise, après avis des services ou de l'opérateur agréé, la nature, le délai de réalisation des travaux, ainsi que les modalités d'occupation des locaux pendant leur durée. Les travaux incombent aux propriétaires ou au syndicat des copropriétaires s'ils sont effectués dans les parties communes de l'immeuble.
Le troisième alinéa prévoit ensuite que, si l'adresse du propriétaire n'est pas connue, la notification se fait par voie d'affichage préfectoral à la mairie de la commune ou, le cas échéant, de l'arrondissement, ainsi que sur la façade de l'immeuble concerné.
Enfin, le quatrième alinéa précise que, lorsque le diagnostic concernant les revêtements fait apparaître un risque d'exposition au plomb pour un mineur (cf. article L. 1334-1 dans sa nouvelle rédaction), la procédure prévue pour les travaux par le deuxième alinéa de l'article L. 1334-2 s'applique de la même manière.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a amélioré la rédaction du présent article, qu'elle a complété par deux paragraphes additionnels.
Il s'agit tout d'abord de préciser que les obligations du propriétaire en matière de réalisation des travaux s'appliquent également, le cas échéant, au syndicat des copropriétaires et à l'exploitant du local d'hébergement, ce dernier point visant notamment les hôtels meublés dans lesquels des familles démunies vivent souvent dans des conditions de grande insalubrité. La notification par voie d'affichage s'applique alors à l'ensemble des personnes concernées.
En conséquence de ces précisions, l'Assemblée nationale a introduit un paragraphe II au présent article, dans le but d'intégrer l'exploitant du local d'hébergement dans l'ensemble des dispositions du deuxième alinéa de l'article L. 1334-2.
De la même manière, un paragraphe III nouveau permet l'application des nouvelles dispositions concernant le délai de réalisation des travaux à l'alinéa précité.
En raison de la création de ces deux nouveaux paragraphes, la rédaction initiale du présent article a pris place dans un paragraphe I .
L'Assemblée nationale a également souhaité que la notification du préfet précise les exigences en matière d'hébergement temporaire des occupants, lorsque celui-ci est rendu nécessaire par les travaux à entreprendre. Cet hébergement est, en effet, à la charge du propriétaire, comme le précise l'article 36 du projet de loi.
Elle a enfin adopté deux amendements de coordination remplaçant le terme de « préfet » par celui de « représentant de l'État dans le département » et améliorant la rédaction de la disposition concernant le délai des travaux.
III - La position de votre commission
Votre commission approuve l'aménagement du délai de réalisation des travaux, ainsi que la mise en cohérence avec les mesures adoptées à l'article précédent du projet de loi, qui permettront une mise en oeuvre plus efficace de l'ensemble du dispositif.
Elle souhaite toutefois apporter trois amendements à la rédaction proposée.
Il s'agit, tout d'abord, de préciser la nature de la « personne responsable » et la dénomination exacte de l'enquête environnementale citées au premier alinéa.
En outre, la suppression de l'incitation à la visite médicale en cas d'enquête environnementale positive est apparue regrettable à votre commission, qui souhaite son rétablissement. Il s'agit, en effet, d'une exigence de santé publique pour l'ensemble des mineurs occupant un immeuble où un cas de saturnisme a déjà été décelé. Si l'information des familles et des professionnels de santé concernés est, certes, indispensable, elle n'est pas toujours suffisante pour éviter l'extension de l'épidémie à d'autres habitants.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 35
(art. L. 1334-3 du
code de la santé publique)
Contrôle des travaux
Objet : Cet article précise les modalités du contrôle par le préfet des travaux prescrits pour remédier à une accessibilité au plomb.
I - Le dispositif proposé
L'article L. 1334-3 constitue la troisième étape du dispositif de lutte contre le saturnisme prévu par le code de la santé publique.
Il dispose que, dans le cas où le diagnostic d'exposition au plomb prévu à l'article L. 1334-1 s'est révélé positif et que des travaux ont été prescrits selon la procédure de l'article L. 1334-2, le préfet doit procéder à un contrôle des lieux un mois après la notification de sa décision.
Si l'accessibilité au plomb subsiste, en raison d'une absence de travaux ou de leur mauvaise qualité, le préfet peut déclencher à nouveau la procédure de notification de l'article L. 1334-2, auquel cas il procède à un contrôle des lieux à l'issue des travaux, afin de vérifier qu'ils ont été cette fois correctement effectués.
D'après le décret n° 99-483 du 9 juin 1999, les contrôles après travaux comprennent :
- une inspection des lieux permettant de vérifier la réalisation des travaux prescrits ;
- une analyse des poussières prélevées sur le sol en vue de s'assurer de l'absence de contamination du reste des locaux après les travaux. A l'issue des travaux, la concentration en plomb de ces poussières ne doit pas excéder un seuil défini par arrêté conjoint des ministres chargés de la santé et de la construction, qui détermine également les conditions de réalisation des contrôles.
Le présent article supprime les dispositions de l'article L. 1334-3 du code de la santé publique, pour n'en conserver qu'une formule lapidaire : « le représentant de l'État dans le département procède au contrôle des travaux ». Cet article laisse de ce fait au pouvoir réglementaire le soin de fixer l'ensemble des modalités de contrôle, par le préfet, des travaux permettant de remédier à l'accessibilité au plomb.
II - Les modifications adoptées par l'Assemblée nationale
A l'initiative de sa commission des Affaires culturelles, familiales et sociales, l'Assemblée nationale a souhaité revenir à la rédaction antérieure de l'article L. 1334-3 du code de la santé publique, en l'adaptant toutefois aux dispositions proposées par le présent projet de loi concernant le délai d'exécution des travaux prescrits.
Elle y a également introduit, comme aux articles 34, 36 et 37 du projet de loi, la notion d'« exploitant du local d'hébergement ».
III - La position de votre commission
Votre commission approuve l'adoption, par l'Assemblée nationale, d'une rédaction très proche de celle de l'actuel article L. 1334-3 du code de la santé publique. Elle considère, en effet, opportun de faire figurer, dans le code, les principaux principes régissant le contrôle des travaux, afin de disposer dans un même document de l'ensemble des informations sur les mesures de lutte contre le saturnisme.
En outre, si ces mesures législatives peuvent être discutées par le Parlement, il n'est pas logique que celles qui concernent le contrôle des travaux échappent à d'éventuelles modifications souhaitées par ce dernier, puisqu'elles font partie d'un seul et même dispositif.
Votre commission estime, en outre, que, dans la mesure où le service communal d'hygiène et de santé peut être amené à procéder à l'enquête environnementale prévue par la nouvelle rédaction de l'article L. 1334-1 et à donner son avis sur la nature des travaux à prescrire en cas de diagnostic positif, il serait normal, en conséquence, de lui donner la possibilité d'effectuer le contrôle précité en lieu et place du préfet. On peut, à cet égard, imaginer que, en soulageant les préfets de certaines de ces tâches, les contrôles pourront être effectués dans des délais plus brefs pour permettre une réutilisation rapide des locaux. Ceci est d'autant plus important que le logement temporaire des habitants, requis lors d'une opération de suppression d'accès au plomb, constitue souvent une véritable difficulté pour le propriétaire comme pour les autorités.
Votre commission vous propose donc d'adopter un amendement en ce sens, puis le présent article ainsi modifié.
Article 36
(art. L. 1334-4 du
code de la santé publique)
Obligations du propriétaire en
matière de financement
des travaux et d'hébergement provisoire
des occupants
Objet : Cet article procède à une réécriture de l'article L. 1334-4 du code de la santé publique, afin de préciser les obligations du propriétaire en matière d'hébergement provisoire des habitants pendant les travaux et de financement de ceux-ci.
I - Le dispositif proposé
a) Le droit existant
Aux termes de l'article L. 1334-4 du code de la santé publique, si la réalisation des travaux visant à supprimer le risque d'exposition au plomb dans un immeuble, mentionnés aux articles L. 1334-2 et L. 1334-3, nécessite la libération des locaux incriminés, il revient au préfet de prendre les dispositions nécessaires pour assurer l'hébergement provisoire de leurs occupants.
Le coût de cet hébergement est toutefois à la charge du propriétaire et recouvré comme en matière de contributions directes.
En outre , « en cas de refus d'accès aux locaux opposé par le locataire ou le propriétaire aux personnes chargées de procéder au diagnostic, d'effectuer le contrôle des lieux ou de réaliser les travaux, le représentant de l'État dans le département saisit le président du tribunal de grande instance qui, statuant en la forme du référé, fixe les modalités d'entrée dans les lieux ».
Enfin, le dernier alinéa de l'article L. 1334-4 indique que, pour l'ensemble des procédures de lutte contre le saturnisme, le préfet peut agréer un opérateur en vue d'effectuer les diagnostics, contrôles et travaux prescrits, y compris un service communal d'hygiène et de santé.
L'agrément peut porter sur tout ou partie de ces missions, en fonction des compétences requises pour les accomplir :
- pour les missions de diagnostic et de contrôle, ces compétences sont relatives à l'utilisation des appareils de mesure dans les immeubles et, le cas échéant, aux techniques de prélèvement des écailles et poussières ;
- pour la réalisation des travaux, elles sont relatives aux techniques de réhabilitation en présence de peinture au plomb et de conduite des travaux dans des locaux occupés.
Lorsqu'un professionnel du bâtiment souhaite réaliser des diagnostics ou des contrôles pour l'État, il doit déposer un dossier de demande d'agrément à la préfecture, laissé à l'appréciation du préfet. Généralement, les dossiers d'agrément sont instruits au sein de commissions régionales ou départementales regroupant les services des DDASS et des DDE qui étudient notamment la formation et l'expérience des demandeurs.
b) Le renforcement du rôle du propriétaire
La nouvelle rédaction de l'article L. 1334-4 du code de la santé publique, telle que proposée par le présent article, est composée de cinq alinéas.
Le premier alinéa fait porter sur le propriétaire, et non plus sur le préfet de département, la responsabilité de rechercher un hébergement provisoire pour les occupants de l'immeuble nécessitant des travaux mentionnés aux articles L. 1334-2 et L. 1334-3. Désormais, l'État n'interviendra qu'en cas de défaillance du propriétaire.
Cette disposition permet d'aligner la procédure de l'article L. 1334-4 en matière de saturnisme sur celle de l'article L. 1331-31 du même code concernant les opérations de résorption de l'habitat insalubre. Dans le cas de travaux visant à remédier à l'insalubrité d'un logement entraînant une incapacité définitive ou temporaire d'occuper les locaux, le propriétaire est, en effet, tenu d'assurer le relogement ou l'hébergement des habitants.
Les deuxième et troisième alinéas , reprenant les dispositions existantes dans la rédaction actuelle de l'article L. 1334-4 aux mêmes alinéas, concernent les coûts revenant à la charge du propriétaire et la procédure qui s'applique en cas de refus d'accès aux locaux.
Le quatrième alinéa introduit une disposition nouvelle. Il s'agit de décharger les propriétaires du paiement des travaux décidés par le préfet et de l'hébergement des occupants, lorsque les locaux concernés font l'objet d'une occupation sans titre et que le propriétaire a obtenu à son profit un jugement d'expulsion non suivi d'exécution, du fait du refus du concours de la force publique. Dans ce cas, le préfet fait exécuter d'office les travaux et ce, à la charge de l'État.
Enfin, le cinquième alinéa est identique à la dernière disposition de l'actuel article L. 1334-4 relative au dispositif d'agrément des opérateurs pouvant intervenir pour réaliser des travaux et diagnostics dans le cadre de la lutte contre le saturnisme.
II - Les modifications adoptées par l'Assemblée nationale
Lors de l'examen du présent article, l'Assemblée nationale l'a modifié en plusieurs points, à l'initiative de sa commission des Affaires culturelles, familiales et sociales.
Outre deux amendements rédactionnels, elle a souhaité étendre les dispositions du présent article applicables au propriétaire au syndicat des copropriétaires et à l'exploitant du local d'hébergement, bien que ce dernier ne soit pas propriétaire du local.
Elle a également précisé que les dispositions générales des trois premiers alinéas ne s'appliquent qu'aux occupants « de bonne foi », c'est-à-dire ceux qui possèdent un titre légal d'occupation.
Cette notion est précisée par l'article L. 521-1 du code de la construction et de l'habitation, qui dispose que : « l'occupant est le titulaire d'un droit réel conférant l'usage, le locataire, le sous-locataire ou l'occupant de bonne foi des locaux à usage d'habitation ou de locaux d'hébergement constituant son habitation principale » .
L'Assemblée nationale a en outre clarifié la rédaction du nouveau quatrième alinéa de l'article L. 1334-4 en préférant le terme « personnes entrées par voie de fait » à celui de « occupants sans titre » . A cet égard, elle a également précisé que la somme payée alors par l'État pour le financement des travaux réalisés d'office, en vue de supprimer le risque d'exposition au plomb, est déduite de l'indemnité à laquelle peut prétendre le propriétaire en application de l'article 16 de la loi n° 91-650 du 9 juillet 1991 modifiée, portant réforme des procédures civiles d'exécution. Cette indemnité est due par l'État au propriétaire en cas de refus de prêter le concours de la force publique pour l'exécution d'un jugement d'expulsion.
III - La position de votre commission
Votre commission est favorable au transfert de la responsabilité de l'hébergement des occupants au propriétaire, dans la mesure où le financement lui en incombait déjà.
Elle approuve également la mise en place d'un dispositif dérogatoire du droit commun dans le cas où les locaux, dans lesquels un risque d'exposition au saturnisme a été constaté, font l'objet d'une occupation irrégulière. Dans ce cas, il est normal que le propriétaire, ayant déjà à subir les désagréments de cette situation, ne soit pas de surcroît dans l'obligation de financer les travaux d'assainissement prescrits par le préfet.
Votre commission vous propose toutefois d'adopter un amendement rédactionnel afin que les termes utilisés dans le présent article pour désigner les occupants de bonne foi soient identiques à ceux de l'article L. 1331-31 du code de la santé publique
Elle vous demande d'adopter cet article ainsi modifié.
Article 37
(art. L. 1334-5
à L. 1334-11 du code de la santé publique)
Constat de risque
d'exposition au plomb
Objet : Cet article a pour objet de renforcer les mesures de prévention contre le saturnisme, notamment par la création d'un constat de risque d'exposition au plomb.
I - Le dispositif proposé
a) Les insuffisances des actuelles mesures de prévention
A côté des mesures d'urgence destinées à lutter contre le saturnisme infantile, que les articles du projet de loi ont précisé et renforcé, la loi n° 98-567 du 29 juillet 1998 relative à la lutte contre les exclusions a également institué des mesures de prévention lors des transactions immobilières, dans le but d'informer l'acquéreur d'un logement sur le risque d'accessibilité au plomb.
Ces mesures de prévention sont codifiées à l'article L. 1334-5 du code de la santé publique. Il est ainsi prévu qu'un état des risques d'accessibilité au plomb (ERAP) est annexé à toute promesse de vente ou d'achat et à tout contrat de vente d'un logement situé dans un immeuble construit avant 1948. A compter de cette date, en effet, les peintures contenant du plomb ont été interdites.
L'immeuble concerné doit également être situé dans une zone à risque d'exposition au plomb, telle que délimitée par le préfet. Cette délimitation tient notamment compte de l'état de dégradation ou d'insalubrité des immeubles de la zone.
Le plan départemental des zones à risque d'exposition au plomb est fixé par arrêté du préfet après avis du conseil départemental d'hygiène, auquel le maire de la commune concernée, ou le président de l'établissement public de coopération intercommunal compétent en matière de logement, est incité à présenter ces observations. L'arrêté est rendu public par voie d'affichage.
L'ERAP identifie toute surface comportant un revêtement avec présence de plomb dont il précise le taux de concentration, la méthode d'analyse utilisée, ainsi que l'état de dégradation de chaque surface étudiée. Pour être valable, ce document doit avoir été établi depuis moins d'un an à la date de la promesse de vente du contrat susmentionné.
En outre, l'ERAP doit être dressé par un contrôleur technique agréé ou par un technicien qualifié de la construction ayant contracté une assurance professionnelle pour ce type de mission, l'un comme l'autre ne devant exercer ou avoir exercé aucune activité d'entretien ou de réparation de l'immeuble.
Si l'ERAP ne figure pas dans les annexes à la promesse d'achat ou de vente et au contrat de vente, aucune clause d'exonération de la garantie des vices cachés ne peut être stipulée concernant l'accessibilité au plomb.
Lorsque l'ERAP révèle la présence de revêtement contenant du plomb en concentration supérieure au seuil défini par arrêté conjoint des ministres chargés de la santé et du logement, il lui est annexé une note d'information générale à destination du propriétaire, lui indiquant les risques encourus pour les occupants et pour les personnes amenées à faire des travaux dans les locaux, auxquels les résultats de l'ERAP sont communiqués.
Le vendeur du logement ou son mandataire a obligation d'informer le préfet en lui transmettant une copie de l'état des risques révélant une accessibilité au plomb. Ce dernier met alors en oeuvre, en temps que de besoin, les procédures de travaux prévus aux articles L. 1334-2 à L. 1334-4 du code de la santé publique.
Ce dispositif de prévention s'est toutefois révélé imparfait. En effet, les caractéristiques des immeubles éventuellement concernés par un ERAP excluent de facto de la procédure ceux qui sont affectés à un usage collectif et ceux qui ne font généralement pas l'objet de cessions, à l'exemple des HLM.
En outre, les ERAP ne portent que sur les revêtements et peintures de l'immeuble situés dans les seules parties privatives même lorsque le bien immobilier mis en vente relève d'un régime de copropriété. Les parties communes sont pourtant souvent à l'origine d'intoxication au plomb dans les immeubles anciens, dans les cas de copropriété dégradée.
Enfin, lorsqu'un ERAP révèle un risque d'accessibilité au plomb, le déclenchement de l'action publique par le préfet n'est pas toujours mis en oeuvre comme il se devrait lorsque ce dernier est informé de la situation par le vendeur. En effet, les critères de transmission de cette information ne se sont pas révélés suffisamment précis pour permettre aux services concernés de mesurer l'ampleur du danger signalé par un ERAP et agir en conséquence. Leur action s'est donc trouvée souvent dispersée et certains cas urgents n'ont de ce fait pas pu être traités de façon efficace.
b) L'amélioration des mesures de prévention
Au vu de ce constat, le présent article a pour objet de rendre plus efficaces les mesures de prévention. En conséquence, il modifie les dispositions de l'article L. 1334-5 du code de la santé publique et y introduit six nouveaux articles, numérotés L. 1334-6 à L. 1334-11.
Ce renforcement des mesures de prévention porte sur deux niveaux : l'extension du champ d'application du constat de risque d'accessibilité au plomb et l'accélération de la mise en oeuvre des actions nécessaires à la suppression de ce risque.
1 - L'extension du champ d'application du constat de risque d'accessibilité au plomb
La prise en compte de facteurs de dégradation du bâti
Le paragraphe I du présent article procède tout d'abord à une modification de l'article L. 1334-5 du code de la santé publique.
L'actuel « état de risque d'accessibilité au plomb » est rebaptisé « contrat de risque d'exposition au plomb » (CREP).
Tout comme l'enquête environnementale créée par l'article 33 du présent projet de loi, le CREP doit diagnostiquer l'exposition, et non pas l'accessibilité, au plomb, ce qui permet de ne prendre en compte que les locaux présentant un risque véritable pour les habitants.
Outre le repérage des revêtements contenant du plomb, le CREP vise également à observer les « facteurs de dégradation du bâti » , qui sont souvent des conditions d'aggravation importante du risque d'intoxication au plomb, notamment en cas de dégradation des peintures.
Cet article renvoie, en outre, à un arrêté le contenu d'une notice d'information annexée au CREP en vue d'informer le propriétaire, les occupants et les personnes susceptibles d'effectuer des travaux dans l'immeuble des risques sanitaires liés à la présence de plomb.
Enfin, il est précisé que les qualifications exigées de la personne chargée de l'antenne du CREP sont déterminées par voie réglementaire et que, comme c'est déjà le cas aujourd'hui, cette mission de diagnostic est exclusive de toute activité d'entretien ou de réparation de l'immeuble.
Cette procédure élargie permettra notamment de repérer les logements insalubres lors de la mise en oeuvre d'un CREP, et d'engager alors, si nécessaire, la procédure d'insalubrité prévue par le code de la santé publique. Ce lien est d'autant plus indispensable que saturnisme et insalubrité du logement sont très souvent indissociables et touchent les mêmes populations défavorisées.
|
Pour ce qui concerne l'insalubrité, la procédure de droit commun suit plusieurs étapes organisées par le code de la santé publique, dans ses articles L. 1331-1 à L. 1331-32. - Lorsqu'un immeuble ou groupe d'immeubles est susceptible d'être considéré comme insalubre, un rapport motivé concernant la situation des lieux est transmis par le directeur départemental des affaires sanitaires et sociales ou, le cas échéant, par celui du service communal d'hygiène et de sécurité au préfet. Celui-ci invite alors le conseil départemental d'hygiène à émettre un avis, dans un délai de deux mois, sur la réalité et les causes de l'insalubrité et les moyens envisagés pour y remédier (articles L. 331-26 du code de la santé publique). - Aux termes de l'article L. 1331-27, le préfet prévient les propriétaires de la tenue de la réunion du comité départemental d'hygiène auquel ils peuvent faire part de leurs observations. - Si le conseil départemental d'hygiène conclut à l'impossibilité de remédier à l'insalubrité des locaux, un arrêté préfectoral prononce l'interdiction d'habitation ou d'utilisation des lieux (article L. 1331-28). Cette interdiction peut concerner un périmètre plus large que le seul immeuble (article L. 1331-23). Le préfet peut également prescrire toute mesure visant à éviter l'utilisation des locaux, y compris la démolition de l'immeuble. Le traitement de l'« insalubrité irrémédiable » repose principalement sur le dispositif de résorption de l'habitat insalubre (RHI), qui est une opération sous maîtrise d'ouvrage public (commune, EPCI) destinée, dans une optique de protection des occupants et de leur relogement, à traiter les immeubles définitivement interdits à l'habitation, par leur acquisition sous déclaration d'utilité publique. Ces opérations bénéficient de fortes subventions de l'État (70 % à 100 % du déficit de l'opération). Les terrains libérés et les immeubles réhabilités doivent normalement accueillir des logements locatifs sociaux publics. Ces opérations ont ainsi pour objectif de supprimer l'habitat insalubre irrémédiable. Elles visent, dans ce cadre, non seulement à trouver une solution de logement pérenne pour les occupants, mais aussi à répondre à leurs difficultés sociales. En revanche, s'il peut être remédié à l'insalubrité, le préfet ordonne au propriétaire l'exécution des travaux nécessaires dans un délai contraint, assorti, le cas échéant, d'une interdiction temporaire d'habitation ou d'utilisation des lieux. En cas d'urgence, cette injonction de travaux peut être faite en l'absence de déclaration d'insalubrité (article L. 1331-24-1). - Un arrêté d'insalubrité est alors notifié au propriétaire ou au syndicat des copropriétaires si les travaux ne concernent que les parties communes de l'immeuble. Il est également transmis au maire ou au président de l'EPCI compétent, au Procureur de la République, à la caisse d'allocations familiales et aux gestionnaires du fonds de solidarité pour le logement (article L. 1331-28-1). Aux termes de l'article L. 1331-28-2 du code de la santé publique, à la suite de l'interdiction préfectorale d'habitation ou d'utilisation, les locaux concernés ne peuvent être loués ou mis à disposition. - Enfin, le préfet constate par un arrêté que les travaux prescrits sont conformes à la réalisation. Si tel est le cas, il prononce alors la levée de l'arrêté d'insalubrité et, le cas échéant, de l'interdiction d'utilisation ou d'habitation des locaux (article L. 1331-28-3).
Il convient de souligner que, aux termes des articles
L. 1331-29 à L. 1331-31 du code de la santé publique,
le propriétaire est tenu d'assurer à ses frais les travaux
ordonnés par le préfet, la libération des locaux si elle
n'a pas été faite à la date prévue, ainsi que le
relogement ou l'hébergement temporaire des locataires
concernés.
|
A la suite de la nouvelle rédaction de l'article L. 1334-5, le paragraphe II du présent article introduit six nouveaux articles :
La généralisation des mesures de prévention à l'ensemble du territoire : l'article L. 1334-6 nouveau
Le nouvel article L. 1334-6 du code de la santé publique reprend l'essentiel des dispositions de l'actuel article L. 1334-5 relatives aux règles applicables au constat et à son annexion à toute promesse de vente ou d'achat, ou à défaut, de tout contrat de vente d'un logement construit avant le 1 er janvier 1949.
Toutefois, ces dispositions s'appliquent désormais à l'ensemble du territoire national, la mention de zone à risque ayant été supprimée.
En effet, près de la moitié des départements n'avait pas procédé au zonage en fonction des risques d'exposition au plomb, pourtant créé dès 1998, et ceux qui l'avaient mis en oeuvre avaient pour beaucoup retenu l'intégralité du territoire départemental comme zone à risque.
Le plus souvent, les préfets se sont vus dans l'impossibilité de fixer ces zones en raison du mixage existant entre les différents types d'habitat, notamment en milieu urbain, des répercussions inévitables sur les transactions immobilières dans les zones identifiées comme à risque et de la possibilité d'induire en erreur l'acquéreur d'un logement qui, ne bénéficiant pas d'un état des risques d'accessibilité au plomb (ERAP), serait considéré de facto comme sain.
Le présent article prend donc acte de l'échec de la politique de zonage afin d'accélérer, par la suppression de cette contrainte, la mise en place des mesures de prévention dans l'ensemble des départements.
Il est en outre précisé que, si le constat de risque d'exposition au plomb (CREP) établit qu'il n'existe pas de danger dans les locaux qui en ont fait l'objet, il n'y a pas lieu de faire établir un nouveau constat à chaque changement de propriétaire, le constat initial étant alors valable.
Enfin, le dernier alinéa de ce nouvel article dispose que l'obligation de réaliser un CREP ne s'applique qu'aux parties privatives des immeubles relevant du régime de la copropriété, tel que défini par la loi n° 65-557 du 10 juillet 1965.
L'extension des travaux aux nouveaux baux de logements construits avant le 1 er janvier 1949 : l'article L. 1334-7 nouveau
Aux termes du nouvel article L. 1334-7 du code de la santé publique, le CREP est annexé non seulement aux actes de vente, comme c'est le cas actuellement, mais également à chaque nouveau bail de location d'un logement construit avant 1949. Il ne vise que les parties privatives de l'immeuble.
Ce constat devra alors avoir été établi depuis moins de six ans à compter de la signature du bail et revient à la charge du bailleur.
En outre, s'il est négatif concernant le risque d'exposition au plomb, l'établissement d'un nouveau constat ne sera pas nécessaire à chaque changement de locataire.
L'absence de constat dans le contrat de location constitue un manquement aux obligations de sécurité et de prudence susceptible d'engager la responsabilité du bailleur.
L'extension des mesures de prévention aux logements loués constitue un renforcement considérable du dispositif de lutte contre le saturnisme, dans la mesure où près de 800.000 logements concernés par cette procédure sont mis en location chaque année, alors que seulement 240.000 sont vendus.
Etant donné l'ampleur de ce marché locatif, le projet de loi a prévu une période transitoire de quatre ans avant de rendre applicables les dispositions de cet article.
L'obligation d'établir un CREP lors de travaux dans les parties communes d'un immeuble : l'article L. 1334-8 nouveau
L'article L. 1334-8 nouveau du code de la santé publique introduit l'obligation d'établir un CREP préalablement à des travaux portant sur les parties communes d'un immeuble construit avant le 1 er janvier 1949 dont la réalisation pourrait provoquer une altération substantielle des revêtements risquant de créer un accès au plomb.
Toutefois, si un tel constat conclut à une absence de risque, il n'y aura pas lieu de renouveler la procédure à l'occasion d'autres travaux sur les parties communes.
Cette disposition nouvelle permettra notamment de contrôler progressivement les parties communes des immeubles et de prévenir les risques d'intoxication au plomb qui sont attachés à la réalisation de travaux. Ceci est d'autant plus nécessaire que plusieurs cas de contamination d'enfants ont été enregistrés ces dernières années à cause de travaux dans les parties communes d'immeubles dont les logements privatifs étaient dénués de tout risque d'accessibilité au plomb.
2 - L'amélioration de la procédure engagée en cas de CREP positif
L'obligation pour le propriétaire de réaliser des travaux en cas de risque d'exposition au plomb : l'article L. 1334-9 nouveau
Si le CREP met en évidence un risque d'exposition au plomb, le propriétaire doit en informer les occupants et les personnes amenées à faire des travaux dans l'immeuble concerné.
Pour renforcer la responsabilisation du propriétaire, l'article L. 1334-9 nouveau du code de la santé publique prévoit que, sans attendre l'avis des services de l'État, il doit alors procéder aux travaux nécessaires à la suppression du risque.
En outre, en cas de vente du logement, le contrat précisera qui, du vendeur ou de l'acheteur, devra réaliser les travaux.
Des critères plus stricts de transmission des CREP au préfet : l'article L. 1334-10 nouveau
Aux termes de l'article L. 1334-10 nouveau du code de la santé publique, seront seuls transmis au préfet les CREP faisant apparaître « la présence de facteurs de dégradation précisés par arrêté des ministres chargés de la santé et de la construction » . Cette obligation de transmission s'applique à l'auteur du constat.
Il s'agit ici de recentrer les interventions de services de l'État sur les situations les plus graves, les autres étant traitées par la procédure de l'article L. 1334-9 nouveau du même code.
La protection des populations lors de chantiers entraînant un risque significatif d'exposition au plomb : l'article L. 1334-11 nouveau
Cet article vise à remédier à une carence de la réglementation actuelle en permettant au préfet de prescrire toutes mesures conservatoires, y compris l'arrêt du chantier, si celui-ci entraîne un risque d'exposition au plomb pour les occupants d'un immeuble ou la population environnante.
II - Les modifications adoptées par l'Assemblée nationale
Outre plusieurs amendements rédactionnels, l'Assemblée nationale a apporté les modifications suivantes au présent article, à l'initiative de sa commission des Affaires culturelles, familiales et sociales :
- la désignation des actes auxquels il convient d'annexer le CREP (cf. article L. 1334-6 nouveau) est clarifiée. Ainsi, alors que la rédaction initiale prévoyait que le constat est annexé à toute promesse de vente ou, à défaut, au contrat définitif, il sera désormais repris dans les deux documents, dans la mesure où la promesse contient déjà un engagement de l'acquéreur, qui ne doit pas être trompé sur la réalité du bien ;
- aux articles L. 1334-6 et L. 1334-7 nouveaux, les alinéas concernant les parties privatives sont modifiés afin d'inclure les parties privatives des immeubles en monopropriété dans la procédure du présent article ;
- il a également été précisé, à l'article L. 1334-9 nouveau, que les travaux nécessaires à la suppression du risque d'exposition au plomb étaient à la charge du bailleur en cas de location et à celle de l'acquéreur en cas de vente.
Une nouvelle disposition a, en outre, été ajoutée à l'initiative du Gouvernement. L'article L. 1334-8 nouveau du code de la santé publique a ainsi été complété par un alinéa disposant que les parties communes des immeubles collectifs affectés à usage d'habitation et construits avant le 1 er janvier 1949 devront avoir fait l'objet d'un CREP avant le 31 décembre 2010.
III - La position de votre commission
Votre commission approuve largement le renforcement des mesures de prévention en matière de saturnisme, indispensables à la lutte contre cette maladie dans la mesure où leur efficacité évitera la mise en oeuvre de mesures d'urgence coûteuses qui interviennent lorsque des enfants sont déjà touchés.
Elle souhaite toutefois modifier le présent dispositif par cinq amendements :
- il s'agit tout d'abord, comme annoncé précédemment, de réintroduire dans un paragraphe I nouveau, les dispositions supprimées de l'article 32 du projet de loi. En conséquence, les paragraphes I et II seraient renumérotés II et III ;
- il convient ensuite de renforcer l'indépendance des professionnels qui réalisent un constat de risque d'exposition au plomb : dans sa rédaction actuelle, l'article 37 ne garantit l'indépendance de ces derniers que vis-à-vis des entreprises susceptibles de faire les travaux, et non par rapport aux propriétaires des locaux contrôlés. Il paraît également nécessaire de prévoir une obligation pour le professionnel de prendre une assurance en responsabilité professionnelle : en cas d'erreur de diagnostic, sa responsabilité pourrait être en effet engagée vis-à-vis des victimes d'une intoxication au plomb. Cette disposition est cohérente avec les règles applicables aux professionnels qui réalisent des contrôles sur la présence d'amiante dans les habitations ;
- la procédure des constats de risque d'exposition au plomb pourrait également être simplifiée : dans la rédaction proposée par cet article pour l'article L. 1334-6, le constat de risque d'exposition au plomb est exigé successivement lors de la promesse de vente, puis lors de la conclusion définitive de celle-ci. Votre commission souhaite simplifier cette procédure : le CREP ne sera plus exigé qu'une seule fois, lors de la promesse de vente. C'est seulement si la vente n'est pas précédée d'une telle promesse que le CREP devra être produit lors de la signature définitive ;
- par ailleurs, votre commission vous propose de supprimer la disposition mettant les travaux à la charge de l'acquéreur en cas de vente, pour renvoyer le règlement de cette question à la liberté contractuelle. Cette disposition tend en effet à déresponsabiliser le propriétaire d'un logement présentant un risque d'accessibilité au plomb, puisqu'il lui permet, s'il prend du retard dans les travaux, de mettre ceux-ci à la charge de l'acquéreur. En l'absence de précision dans la loi, la négociation sur la vente du logement permettra de déterminer qui, du vendeur ou du futur acquéreur, financera les travaux, en contrepartie, éventuellement d'une modification du prix de vente ;
- enfin, votre commission vous propose de reconnaître la compétence du service communal d'hygiène et de santé pour signaler au préfet les chantiers présentant un risque d'exposition au plomb pour les occupants d'un immeuble. Cette disposition serait d'ailleurs cohérente avec la compétence qui lui est reconnue par l'article 33, pour la réalisation des enquêtes environnementale, et avec l'extension de cette compétence au contrôle de l'exécution des travaux de réduction du risque, proposée à l'article 35.
Votre commission vous propose d'adopter cet article ainsi modifié .
Article 38
(art. L. 1334-12,
art. L. 1336-1 à L. 1336-9, art. L. 1337-1 à L. 1337-9,
art. L. 1335-3-1 à L. 1335-3-5, art. L. 1336-1 à L.
1336-5
du code de la santé publique)
Dispositions de
cohérence et modalités d'application de la loi
Objet : Cet article met en cohérence la numérotation de certains articles du code de la santé publique avec les dispositions du présent projet de loi et en précise les modalités d'application.
I - Le dispositif proposé
En application des précédentes dispositions du présent projet de loi, les paragraphes I et II de cet article modifient la rédaction de l'article L. 1334-6 du code de la santé publique, renuméroté L. 1334-12 par l'article 32. Cet article a pour objet de fixer les modalités d'application des mesures de lutte contre le saturnisme du chapitre IV du titre III du livre III de la première partie du code de la santé publique, qui seront déterminées par décret en Conseil d'État.
Il s'agit :
- des « modalités de transmission des données prévues à l'article L. 1334-1 et en particulier de la manière dont l'anonymat est protégé » (1°) ;
- les « modalités de détermination du risque d'intoxication au plomb et des conditions auxquelles doivent satisfaire les travaux prescrits pour supprimer le risque d'accessibilité » (2°).
Le « risque d'intoxication » est ici remplacé par le terme de « risque d'exposition » afin de tenir compte des modifications précédemment apportées à l'article L. 1334-1 du code de la santé publique par l'article 33 du présent projet de loi, qui met en place une enquête sur l'environnement du mineur plus large que la seule intoxication ;
- des « conditions de publicité du zonage prévu au premier alinéa de l'article L. 1334-5 » (3°).
Cet alinéa étant devenu sans objet du fait de la généralisation des mesures de prévention du saturnisme à l'ensemble du territoire par l'article 37 du projet de loi, il est remplacé par une disposition introduisant, dans le cadre réglementaire de l'article L. 1334-12 du code de la santé publique, les prérequis pour les professionnels qui réalisent les constats de risque d'exposition au plomb, ainsi que le contenu et les modalités de réalisation de ce dernier.
La fixation de ces conditions par le biais d'un décret en Conseil d'État permettra notamment de renforcer la qualité des expertises réalisées. Elles seront, en effet, opposables au professionnel, ce qui n'est pas le cas à l'heure actuelle dans la mesure où elles ne sont déterminées que par une simple circulaire.
Le présent article introduit également un 4° à l'article L. 1334-12 nouveau, disposant que les modalités d'établissement du relevé sommaire des facteurs de dégradation du bâti, mentionné par la nouvelle rédaction de l'article L. 1334-5 du code de la santé publique (cf. article 37), sont déterminées par voie réglementaire.
Les paragraphes III et IV procèdent ensuite à une renumérotation des articles L. 1335-3-1 à L. 1335-3-5 du chapitre V-1 relatif à l'agence française de sécurité sanitaire environnementale, qui deviennent les articles L. 1336-1 à L. 1336-5 d'un nouveau chapitre VI.
En conséquence, le chapitre VI relatif aux dispositions pénales devient le chapitre VII du titre III du livre III de la première partie du code de la santé publique et les articles L. 1336-1 à L. 1336-9 qu'il contient sont renumérotés de L. 1337-1 à L. 1337-9.
Enfin, le paragraphe V organise la transition entre le dispositif actuel de lutte contre le saturnisme et les modifications apportées par le projet de loi.
Les dispositions des articles L. 1334-1 à L. 1334-6 actuels du code de la santé publique resteront ainsi applicables jusqu'à la publication des décrets prévus à l'article L. 1334-12, permettant la mise en oeuvre du présent projet de loi.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté plusieurs amendements rédactionnels, à l'initiative de sa commission des Affaires culturelles, familiales et sociales. Ces amendements procèdent notamment à un toilettage du code de la santé publique à la suite des renumérotations de chapitres et d'articles prévues par les paragraphes III et IV du présent article. Ils ont pris la forme d'un 1° bis au paragraphe III et des nouveaux paragraphes III bis et III ter.
III - La position de votre commission
Votre commission ne constate pas de difficultés particulières à l'élargissement du champ des dispositions relatives à la lutte contre le saturnisme déterminées par décret en Conseil d'État, ni aux modalités transitoires d'application du présent projet de loi.
Elle est, en revanche, à nouveau très réservée sur les différentes renumérotations prévues aux paragraphes III, III bis et III ter nouveaux et IV. Il ne lui paraît, en effet, pas opportun de procéder à de tels changements de forme dans le cadre de la discussion d'un projet de loi. Le Parlement ne peut se pencher aussi précisément qu'il le souhaiterait sur ces modifications, qui nécessitent en aval un toilettage minutieux de l'ensemble du code concerné.
Votre commission estime à cet égard que tel est plutôt le rôle de la commission de codification, à l'occasion d'une prochaine édition du code de la santé publique, d'autant plus que la numérotation actuelle ne nuit en rien à l'application des dispositions prévues par le présent projet de loi.
En conséquence, elle vous propose un amendement de suppression des paragraphes III, III bis , III ter et IV de cet article et un amendement de coordination visant à renuméroter le paragraphe V en III.
Elle vous demande d'adopter cet article ainsi modifié.
Article 39
(article 3 de la
loi n° 89-462 du 6 juillet 1989
tendant à améliorer
les rapports locatifs
et portant modification de la loi 86-129 du 23
décembre 1986)
Coordination
Objet : Cet article met en cohérence l'article 3 de la loi du 6 juillet 1989 tendant à améliorer les rapports locatifs avec le nouvel article L. 1334-7 du code de la santé publique.
I - Le dispositif proposé
a) Le droit existant
Aux termes de l'article 3 de la loi n° 89-462 du 6 juillet 1989 tendant à améliorer les rapports locatifs et portant modification de la loi n° 86-129 du 23 décembre 1986, le contrat de location doit préciser :
- le nom ou la dénomination du bailleur et son domicile ou son siège social, ainsi que, le cas échéant, ceux de son mandataire ;
- la date de prise d'effet et la durée du bail ;
- la consistance et la destination de la chose louée ;
- la désignation des locaux et équipements d'usage privatif dont le locataire a la jouissance exclusive et, le cas échéant, l'énumération des parties, équipements et accessoires de l'immeuble qui font l'objet d'un usage commun ;
- le montant du loyer, ses modalités de paiement ainsi que ses règles de révision éventuelle ;
- le montant du dépôt de garantie, si celui-ci est prévu ;
- un état des lieux, établi contradictoirement par les parties lors de la remise et de la restitution des clés ou, à défaut, par un huissier de justice ;
- lorsque la détermination du montant du loyer est subordonnée à la présentation par le bailleur de références aux loyers habituellement pratiqués dans le voisinage pour des logements comparables dans les conditions prévues à l'article 19, ces références sont jointes au contrat ainsi que les termes dudit article ;
- lorsque l'immeuble est soumis au statut de la copropriété, le copropriétaire bailleur est tenu de communiquer au locataire les extraits du règlement de copropriété concernant la destination de l'immeuble, la jouissance et l'usage des parties privatives et communes et précisant la quote-part afférente au lot loué dans chacune des catégories de charges.
b) Les modifications du contenu du contrat de location
Le présent article a pour objet de joindre le constat de risque d'exposition au plomb (CREP) à tout contrat de location d'un immeuble affecté en tout ou partie à l'habitation construit avant le 1 er janvier 1949 et ceci dans un délai de quatre ans à compter de la publication de la présente loi.
Il s'agit ici de mettre en cohérence les dispositions législatives relatives à la composition du contrat de location avec les termes de l'article L. 1334-7 du code de la santé publique, tel que définis par l'article 37 du projet de loi.
On rappellera que le CREP présente un repérage des revêtements contenant du plomb et, le cas échéant, dresse un relevé sommaire des facteurs de dégradation du bâti (nouvelle rédaction de l'article L. 1334-5).
Dans le cadre de la location, le CREP annexé au contrat doit avoir été établi depuis moins de six ans à la date de signature. S'il n'est pas joint au contrat de location, il s'agit d'un manquement aux obligations de sécurité, susceptibles d'engager la responsabilité du bailleur (nouvelle rédaction de l'article L. 1334-7).
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sans modification.
III - La position de votre commission
Votre commission est favorable au principe de cet article de coordination, dans la mesure où elle approuve largement le dispositif prévu à l'article L. 1334-7 du code de la santé publique, tel que modifié par l'article 37 du projet de loi.
Elle estime en effet que l'annexion du CREP au contrat de location permettra une meilleure information des locataires, d'autant plus nécessaire que de nombreux logements insalubres sont des logements loués.
Cette disposition renforce, en outre, celle de l'article L. 1334-9 nouveau (cf. article 37), qui prévoit que, en cas de risque d'exposition au plomb mentionné par le CREP, il revient au bailleur d'effectuer les travaux nécessaires.
Votre commission vous propose donc d'adopter cet article sans modification.
Article additionnel après
l'article 39
Rayonnements non ionisants
Objet : Par cet article additionnel, votre commission propose d'assurer l'information des maires sur l'implantation des installations radioélectriques situées dans leur commune et de permettre le contrôle des règles relatives aux valeurs limites d'exposition aux champs électromagnétiques.
Le présent article additionnel vise à répondre aux demandes d'information de plus en plus pressantes exprimées par les collectivités locales d'une part, et le public d'autre part, en matière d'implantation de stations radioélectriques. Il vise, par ailleurs, à permettre le contrôle des expositions aux champs électromagnétiques par les autorités.
|
Les émissions radioélectriques : une
perception
« Les études scientifiques montrent clairement que s'il existe un risque lié à la téléphonie mobile, celui-ci est faible et a trait aux téléphones portables et non aux antennes relais. Aucune étude scientifique n'a en effet pu mettre en évidence des effets biologiques qui impliqueraient un risque sanitaire pour les populations vivant à proximité des stations de base de téléphonie mobile, compte tenu de leur faible niveau d'émission d'ondes électromagnétiques (en moyenne de l'ordre du dixième des valeurs de la recommandation européenne). Il convient de rappeler que la Tour Eiffel, avec ses émetteurs de télévision, représente une puissance analogue à celle de toutes les stations de base françaises réunies. (...) « On se trouve en présence de plusieurs paradoxes : « - Alors que depuis des dizaines d'années plus de 60.000 antennes FM, AM, TV ont été installées sans problème, les 30.000 stations de base érigées en quelques années ont provoqué un rejet du public ; « - La plupart des personnes qui s'opposent aux antennes relais utilisent et laissent leurs enfants utiliser des téléphones portables, n'admettant pas que si un risque existe, il se situe au niveau des portables, qui provoquent une exposition plus élevée ; « - Réclamer l'éloignement ou la suppression des stations de base ne peut qu'augmenter l'exposition aux rayonnements électromagnétiques, tant en provenance des téléphones portables (l'éloignement des relais conduit automatiquement à l'augmentation de la puissance d'émission du portable) qu'en provenance des antennes voisines de celle qui a été supprimée. (...) Or, les particuliers et les associations continuent à demander l'éloignement ou la suppression des stations de base. » Source : « L'incidence éventuelle de la téléphonie mobile sur la santé », rapport n° 52 (2002-2003) de MM. Jean-Louis Lorrain et Daniel Raoul, au nom de l'Office parlementaire d'évaluation des choix scientifiques et technologiques. |
En effet, même s'il n'existe pas pour l'instant d'éléments scientifiques probants sur les effets sur la santé - notamment à long terme - dus à l'augmentation récente de l'exposition du public aux champs électromagnétiques provenant des 87.000 stations radioélectriques, et notamment des 35.000 stations de téléphonie mobile, il paraît nécessaire de disposer au moins d'outils permettant d'exercer un contrôle concernant cette exposition, ainsi que le recommande le rapport de l'OPECST du 9 novembre 2002.
Votre commission vous propose donc de donner aux préfets la possibilité de procéder à des contrôles, pour vérifier que les niveaux d'exposition ne dépassent pas les valeurs limites adoptées au niveau communautaire et transposées en droit français par le décret du 3 mai 2002 32 ( * ) , et d'assurer une meilleure information des maires concernant les installations radioélectriques installées sur leur commune.
La possibilité pour le préfet d'exiger un contrôle du respect de ces valeurs limites définies par voie réglementaire.
Le présent article crée un nouveau chapitre dans le code de la santé publique, consacré à la protection de la population contre les rayonnements non ionisants. On entend ici par rayonnements non ionisants les rayonnements électromagnétiques de fréquences comprises entre 87 et 2200 MHz. Le chapitre pourrait concerner à l'avenir, si nécessaire, d'autres types de rayonnements non ionisants, comme les rayonnements ultraviolets.
La possibilité est donnée au préfet de faire réaliser des mesures des champs électromagnétiques émis par les stations radioélectriques, afin de vérifier l'application des valeurs limites d'exposition aux champs électromagnétiques qu'elles génèrent. Le coût des mesures sera à la charge des opérateurs de communication ou des exploitants de l'installation radioélectrique concernée.
La modification du code de la santé publique proposée est en accord avec les nouvelles dispositions du code des postes et télécommunications, en cours d'adoption, dans le cadre du projet de loi sur les communications électroniques ratifiant l'ordonnance n° 2001-670 du 25 juillet 2001. Ces mesures prévoient notamment que des organismes compétents, et indépendants des opérateurs, pourront être désignés pour effectuer le contrôle des valeurs limites ainsi définies.
La transmission aux maires des communes des informations concernant les stations radioélectriques installées sur leur commune.
Votre commission vous propose également de compléter les dispositions du code des postes et télécommunications, afin d'assurer une transparence complète en ce qui concerne les installations radioélectriques installées sur les communes.
L'Agence nationale des fréquences diffuse sur son site internet, depuis le mois de décembre 2003, l'ensemble des informations dont elle dispose concernant les installations radioélectriques existantes soumises à déclaration ou à autorisation, évaluées à plus de 87.000 sur le territoire français actuellement. Elle transmet aussi les résultats des mesures des champs électromagnétiques dont elle dispose.
La disposition proposée permet aux maires d'accéder, s'ils le désirent, à une information plus complète encore, incluant toutes les installations radioélectriques, dont celles non soumises à déclaration à l'Agence nationale des fréquences.
Votre commission vous propose d'adopter cet article additionnel dans la rédaction qu'elle vous soumet.
Article 39 bis (nouveau)
(art.
L. 1421-4 du code de la santé publique)
Répartition des
compétences en matière de contrôle administratif
et
technique du respect des règles d'hygiène
Objet : Cet article, qui modifie l'article L. 1421-4 du code de la santé publique, vise à restaurer la compétence des maires en matière de contrôle administratif et technique du respect des règles générales d'hygiène.
I - Le dispositif proposé par l'Assemblée nationale
La loi n° 86-17 du 6 janvier 1986 a transféré à l'État la compétence de fixer, par décret, les règles générales d'hygiène, qui relevaient jusque là des règlements sanitaires départementaux. Du même coup, l'État s'est vu confier la responsabilité de contrôler la mise en oeuvre de ces règles, en lieu et place des maires, qui assuraient cette mission, au titre de leurs pouvoirs de police.
L'article L. 1421-4 du code de la santé publique, dans sa rédaction actuelle, codifie ce principe, en prévoyant que « sous réserve des compétences reconnues aux autorités municipales, le contrôle administratif et technique des règles d'hygiène relève de la compétence de l'État » . Ainsi, au fur et à mesure de l'édiction de nouveaux décrets modernisant les règles générales d'hygiène, la compétence des maires s'amenuise, au profit de celle de l'État.
La disparition progressive de la compétence des services communaux d'hygiène et de santé en matière de contrôle de l'application des règlements sanitaires paraît contraire aux exigences de proximité attachées à un tel contrôle.
C'est la raison pour laquelle l'Assemblée nationale a souhaité clarifier la rédaction de l'article L. 1421-4 :
- la compétence du maire en matière de contrôle administratif et technique des règles générales d'hygiène devient exclusive en matière d'habitat : on rappellera que ces règles concernent la salubrité des habitations elles-mêmes et de leurs dépendances, l'alimentation en eau, l'évacuation, le traitement, l'élimination et l'utilisation des eaux usées et des déchets et, enfin, la lutte contre les bruits de voisinage et la pollution d'origine domestique ;
- dans les autres domaines, l'État est compétent, sauf quand la loi en dispose autrement : dans ce dernier cas, la compétence spéciale attribuée au maire l'emporte sur la compétence générale reconnue par cet article à l'État.
II - La position de votre commission
Votre commission approuve le maintien d'une compétence du maire en matière de contrôle des règles d'hygiène. Le choix du domaine de l'habitat lui paraît particulièrement judicieux car le maire dispose déjà de compétences en matière de lutte contre l'habitat insalubre, notamment en ce qui concerne les immeubles menaçant ruine (articles L. 511-1 à L. 511-6 du code de la construction et de l'habitation) et les copropriétés dégradées.
De plus, l'article 59 du projet de loi relatif aux responsabilités locales instaure une expérimentation, pendant trois ans et sur la base du volontariat, consistant à confier au maire la responsabilité des procédures relevant du code de la santé publique pour l'insalubrité et le saturnisme, lorsque la commune possède un service d'hygiène et de santé.
Il est vrai que, dans les autres domaines, la question de la répartition des compétences entre le maire et le préfet continuera toutefois à se poser. Mais votre commission estime que la difficulté de ce partage tient en réalité à une différence de nature entre les pouvoirs du maire, qui sont des pouvoirs de police, et ceux du préfet qui, aux termes de l'article L. 1421-4, sont des pouvoirs de contrôle administratif et technique.
Sous le bénéfice de ces observations, votre commission vous propose d'adopter cet article sans modification.
TITRE IV
-
RECHERCHE ET
FORMATION EN SANTÉ
CHAPITRE PREMIER
-
École des hautes études en santé
publique
Article 40
(art. L. 756-2
nouveau du code de l'éducation)
Création d'un
établissement public d'État d'enseignement
et de recherche en
santé publique
Objet : Le présent article crée un nouvel établissement public de l'État, dénommé Ecole des hautes études en santé publique (EHESP), chargé d'assurer l'enseignement en santé publique.
Cet article précise que la mention de l'EHESP sera insérée au livre VII du code de l'éducation, intitulé « Les établissements d'enseignement supérieur », au sein du titre V intitulé « Les établissements d'enseignement supérieur spécialisés » , dans le chapitre VI consacré aux écoles sanitaires et sociales.
Il est proposé que l'article L. 756-2 nouveau du code de l'éducation confère à l'EHESP un statut d'établissement public à caractère scientifique, culturel et professionnel. Ce statut, conformément à l'article L. 711-1 du code de l'éducation, est de nature à lui garantir une autonomie juridique, administrative, pédagogique et financière. En vertu de ce principe d'autonomie, les relations avec l'État sont conclues sur une base contractuelle.
Les missions, l'organisation et le fonctionnement de cet organisme seront fixés par un décret en Conseil d'État, « dans les conditions prévues à l'article L. 717-1 du code de l'éducation ». Celui-ci dispose : « Des décrets en Conseil d'État fixent les règles particulières d'organisation et de fonctionnement des grands établissements dans le respect des principes d'autonomie et de démocratie définis par le présent titre ». L'EHESP disposera donc d'un statut de « grand établissement », qui est une catégorie juridique dérogatoire au statut générique d'établissement public scientifique, culturel et professionnel (EPSCP).
II - Les modifications adoptées par l'Assemblée nationale
A cet article, l'Assemblée nationale a adopté un article présenté par la commission des Affaires culturelles, familiales et sociales destiné à écrire, dans la loi, la dénomination de l'Ecole et qui fixe le principe d'une tutelle conjointe exercée par les ministres chargés des affaires sociales, de l'éducation nationale, de la santé et de la recherche.
Les missions de l'établissement sont mieux identifiées. Elles comprennent : la formation des personnels de la fonction publique d'État et de la fonction publique hospitalière (dont les directeurs d'hôpitaux), les activités d'enseignement supérieur en santé publique grâce à un réseau et enfin la contribution à la recherche en santé publique.
III - La position de votre commission
Votre commission se félicite de la volonté du Gouvernement de mettre en oeuvre une réforme globale de la santé publique qui ne néglige pas la formation des professionnels en santé publique.
Cette formation devient indispensable pour faire face aux nouvelles compétences de l'État, gérer les établissements et services sanitaires, médico-sociaux et sociaux, élaborer et mettre en oeuvre des politiques et des programmes de santé, améliorer l'efficacité et la qualité des soins.
Cette formation répondra également aux besoins croissants du monde industriel et des organismes de protection sociale qui emploient des professionnels en santé publique.
Cette prise en charge de la formation des professionnels en santé publique présente un autre avantage aux yeux de votre commission, celui de recourir aux structures déjà existantes et de les fédérer sous une forme juridique commune mais avec un fonctionnement en réseau. La philosophie du projet n'est pas de centraliser toutes les structures existantes mais bien de créer des synergies au niveau des ressources pédagogiques comme de la recherche.
Votre commission vous propose d'adopter cet article sans modification.
Article 41
Suppression des
dispositions législatives relatives à l'École nationale
de la santé publique dans le code de la santé publique
Objet : Cet article vise, en coordination avec le précédent, à supprimer les dispositions du code de la santé publique relatives à l'Ecole nationale de la santé publique (ENSP).
Ces dispositions sont inscrites au chapitre V « Enseignement et recherche » , qui comporte un article L. 1415-1 unique, dont la rédaction est issue de l'article premier de la loi n° 60-732 du 28 juillet 1960 portant création de l'Ecole nationale de la santé publique, modifiée par l'article 18 de la loi n° 85-772 portant diverses dispositions d'ordre social du 25 juillet 1985.
L'article dispose que l'ENSP est un établissement public national placé sous l'autorité du ministre chargé de la santé et que ses missions consistent à assurer des formations et des recherches dans trois domaines : la santé publique, l'action sociale et la protection sociale.
II - Les modifications adoptées par l'Assemblée nationale
A cet article, l'Assemblée nationale a adopté un amendement qui duplique dans le code de la santé publique, suivant la « méthode du code suiveur », les dispositions du code de l'éducation relative à l'Ecole des hautes études en santé publique. Cette nouvelle rédaction entrera en vigueur à compter de la date de nomination du directeur de l'établissement.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
CHAPITRE II
-
Recherches
biomédicales
Article 42
(art. L. 1121-1
à L. 1121-17 du code de la santé publique)
Principes
généraux de protection des personnes qui se prêtent
à la recherche biomédicale
Objet : Cet article vise à définir les principes généraux de protection des personnes qui se prêtent à la recherche biomédicale.
I - Le dispositif proposé
Cet article procède à une réécriture complète du chapitre premier du titre II du livre premier de la première partie du code de la santé publique relatif aux recherches biomédicales. Il se rapporte :
- au champ d'application de la loi et à la définition des essais non interventionnels ;
- à la définition et au rôle des acteurs de la recherche : promoteurs et investigateurs ;
- aux grands principes de la protection des personnes : minimisation de la douleur, de la peur ou d'autres contraintes, primauté de la personne par rapport aux seuls intérêts de la science et de la société ;
- au respect des règles de bonnes pratiques ;
- à l'autorisation de l'autorité compétente et à l'avis favorable d'un comité de protection des personnes ;
- aux conditions de participation des personnes vulnérables : mineurs, femmes enceintes, majeurs protégés par la loi, personnes privées de liberté, personnes hospitalisées sans consentement qui ne sont pas protégées par la loi, personnes admises dans un établissement sanitaire ou social à d'autres fins que celle de la recherche, personnes majeures hors d'état d'exprimer leur consentement ;
- aux régimes de responsabilités et à l'obligation d'assurance du promoteur ;
- à l'indemnisation des volontaires ;
- à la nécessité d'un examen médical préalable ;
- à l'affiliation à un régime de sécurité sociale obligatoire ;
- à la période d'exclusion de participation simultanée ou ultérieure à une autre recherche ;
- aux autorisations de lieux de recherches biomédicales ;
- aux recherches sur les personnes en état de mort cérébrale ;
- à la base de données des recherches biomédicales et répertoires ;
- au fichier national des personnes qui se prêtent à des recherches biomédicales.
Le paragraphe I procède tout d'abord à une renumérotation des articles L. 1121-1 et L. 1121-8 du code de la santé publique, qui deviennent les articles L. 1121-10 et L. 1221-11.
Le paragraphe II unifie le vocabulaire sous le terme de « recherche » biomédicale qui correspond mieux au champ d'application de la loi : celle-ci en effet ne comporte pas seulement les essais ou expérimentations de nouvelles techniques ou de nouveaux produits mais aussi des recherches à visée cognitive. Sont donc remplacés les termes « essais ou expérimentations de nouvelles techniques ou de nouveaux produits » - auxquels s'appliquent les dispositions du livre premier précité du code de la santé publique relatif à la protection de personnes en matière de santé.
Ce paragraphe supprime la distinction entre les recherches « avec » ou « sans » bénéfice individuel direct qui était au coeur du dispositif juridique mis en place le 20 décembre 1988 par la loi « Huriet-Sérusclat ». Votre rapporteur a évoqué dans son exposé général les raisons de cet abandon.
L'article précise que les dispositions du titre II du code de la santé publique relatif aux recherches biomédicales ne s'appliquent pas aux recherches « dans lesquelles tous les actes sont pratiqués et les produits utilisés de manière habituelle et lorsqu'aucune procédure supplémentaire ou inhabituelle de diagnostic ou de surveillance n'est appliquée » qui constituent des essais « non interventionnels » conformément au dispositif de la directive européenne n° 2001/20 relative aux essais cliniques de médicaments dont le présent article assure la transposition en droit interne.
Il complète la définition du promoteur - qui désigne actuellement la personne, physique ou morale, qui prend l'initiative de la recherche - en précisant que le promoteur doit également assurer la gestion de la recherche. Outre la transposition de la directive précitée, cette disposition permet ainsi de remédier aux difficultés posées par la définition actuelle du promoteur dans certains domaines, notamment pour les recherches conduites par des établissements publics à caractère scientifique ou technique ou des universités, dans lesquels l'initiative de la recherche est souvent prise par l'investigateur.
En application du dernier alinéa de l'actuel article L. 1121-1, lorsque la réalisation de la recherche est confiée à plusieurs investigateurs, le promoteur doit désigner parmi eux un « investigateur coordonnateur » , responsable d'un site ou de plusieurs sites et qui a notamment pour rôle de saisir le Comité consultatif de protection des personnes dans la recherche biomédicale.
Si la directive prévoit la désignation d'un « investigateur principal » lorsque le promoteur confie la réalisation de la recherche à plusieurs investigateurs sur un même lieu, elle ne comporte cependant pas de dispositions particulières pour les recherches portant sur plusieurs sites. De ce fait, le dernier alinéa de l'article L. 1121-1 transpose la définition de l'investigateur principal et maintient la notion d'investigateur coordonnateur pour les recherches réalisées sur plusieurs sites en France.
Le paragraphe III complète l'article L. 1121-2 du code de la santé par trois nouveaux alinéas visant à :
- introduire le principe de minimisation de la douleur, des désagréments, de la peur ou d'autres contraintes pour les personnes qui se prêtent à des recherches ;
- reprendre le principe de primauté de la personne sur les seuls intérêts de la science et de la société, qui est posé par la directive pour les mineurs et les majeurs hors d'état d'exprimer leur consentement et étendu à l'ensemble des recherches biomédicales ;
- préciser que les conditions définies par cet article sont cumulatives et que leur respect doit être constamment maintenu.
Le paragraphe IV précise les conditions dans lesquelles les recherches biomédicales doivent être réalisées.
Reprenant les dispositions votées par le Sénat lors de l'examen du projet de loi relatif à la bioéthique, il permet tout d'abord de déroger à l'obligation de direction ou de surveillance de la recherche par un médecin pour « les recherches ne portant pas sur les produits mentionnés à l'article L. 5311-1 et ne comportant que des risques négligeables » . Dans ce cas, la recherche pourra en effet être réalisée sous la direction ou la surveillance d'une personnalité qualifiée, ce qui permettra d'assouplir cette procédure pour certaines recherches, notamment les recherches cognitives ou de biologie médicale.
Il pose le principe des bonnes pratiques cliniques dans le domaine du médicament, qui sont obligatoires - fixées par arrêté du ministre chargé de la santé sur proposition de l'AFSSAPS - conformément à l'article premier de la directive. Pour les autres recherches, seules des recommandations de bonnes pratiques d'application volontaire sont fixées par arrêté du ministre chargé de la santé, afin notamment de tenir compte de la diversité des domaines concernés.
Le paragraphe V introduit les deux principales modifications du régime des recherches biomédicales rendues nécessaires par la transposition de la directive n° 2001-20 précitée :
- l'avis obligatoirement favorable d'un comité d'éthique, c'est-à-dire des comités de protection des personnes avant la mise en oeuvre de la recherche ;
- l'autorisation de l'autorité compétente, soit l'AFSSAPS pour les médicaments, les produits cosmétiques et d'hygiène corporelle, ou le ministre chargé de la santé dans les autres cas.
En outre, la saisine du comité de protection des personnes et la demande d'autorisation par l'autorité compétente peuvent se dérouler de façon séquentielle, comme c'est le cas aujourd'hui, ou simultanément, conformément à la directive.
Le paragraphe VI propose d'étendre à l'ensemble des recherches biomédicales, en les adaptant, les dispositions protectrices prévues pour les femmes enceintes.
Il précise également les conditions de participation des personnes vulnérables à une recherche biomédicale, afin de prendre en compte les conséquences de la suppression de la distinction entre les recherches « avec » ou « sans » bénéfice individuel direct.
L'article L. 1121-4 du code de la santé publique ne prévoit actuellement de mesures particulières de protection pour les femmes enceintes, les parturientes et les mères qui allaitent que dans le cas des recherches sans bénéfice individuel direct. Ces recherches ne sont en effet admises que si « elles ne présentent aucun risque sérieux prévisible pour leur santé ou celle de leur enfant, si elles sont utiles à la connaissance des phénomènes de la grossesse, de l'accouchement ou de l'allaitement et si elles ne peuvent être réalisées autrement » . En conséquence, les femmes enceintes sont soumises aux conditions de droit commun lorsqu'il s'agit de recherches avec bénéficice individuel direct.
Les recherches sur ces personnes ne peuvent désormais être réalisées que dans les conditions suivantes :
- soit l'importance du bénéfice escompté pour elles-mêmes ou pour l'enfant est de nature à justifier le risque prévisible encouru ;
- soit un bénéfice pour d'autres femmes se trouvant dans la même situation peut en être attendu, mais uniquement si des recherches d'une efficacité comparable ne peuvent être effectuées sur d'autres catégories de personnes. Dans ce cas les risques et les contraintes de la recherche ne doivent présenter qu'un caractère minimal.
Le paragraphe VII prend en compte la situation de dépendance dans laquelle se trouvent les personnes privées de liberté, hospitalisées sans consentement et admises dans un établissement sanitaire et social à d'autres fins que la recherche. L'actuel article L. 1121-5 du code de la santé publique leur accorde un régime protecteur particulier. Ces personnes ne peuvent se prêter à une recherche biomédicale que si l'on peut en attendre « un bénéfice direct et majeur pour leur santé » .
Les exigences posées pour ces catégories de personnes sont analogues à celles qui sont prévues pour les femmes enceintes par l'article L. 1121-5 du même code.
Le paragraphe VIII dispose que les recherches biomédicales ne peuvent être réalisées sur les mineurs que si l'on peut en attendre « un bénéfice direct et majeur pour leur santé » , ou si les trois conditions suivantes sont réunies : l'absence de risque sérieux prévisible pour leur santé, l'utilité des recherches pour des personnes présentant les mêmes caractéristiques d'âge, de maladie ou de handicap et si ces recherches ne peuvent être réalisées autrement.
Les exigences posées pour les mineurs sont analogues à celles qui sont énoncées dans les articles précédents. Toutefois, cet article prévoit que, pour les mineurs, l'impossibilité de mener des recherches d'efficacité comparable est requise dans tous les cas - et non plus seulement pour les recherches qui se justifient au regard du bénéfice escompté pour d'autres mineurs. Il s'agit donc d'un régime plus protecteur.
Le paragraphe IX traite du cas des majeurs protégés par la loi et les personnes hors d'état d'exprimer leur consentement (article L. 1121-8 du code de la santé publique).
Il prévoit des mesures de protection particulières pour les majeurs sous tutelle (prévues par l'actuel article L. 1121-6), les personnes en situation d'urgence (actuel article L. 1121-5) et les personnes qui ne sont pas, de fait, en état d'exprimer un consentement, sans être sous tutelle ni en situation d'urgence.
Les dispositions prévues par l'article 5 de la directive n° 2001-20 s'appliquent à ces catégories de personnes, dans la mesure où elles sont toutes hors d'état d'exprimer leur consentement, au moins temporairement. Les mesures de protection particulières prévues pour ces personnes sont les mêmes que celles instituées pour les mineurs par l'article L. 1121-7 nouveau du même code.
Le paragraphe X prévoit l'application des dispositions les plus protectrices dans le cas où une personne appartient à plusieurs catégories mentionnées aux articles précédents.
Le paragraphe XI traite les conditions de réalisation des recherches et les conséquences de la suppression de la distinction entre les recherches avec ou sans bénéfice individuel direct (BID).
Actuellement, en application de l'article L. 1121-7 du code de la santé publique, il existe deux régimes distincts de responsabilité du promoteur, selon qu'il s'agit d'une recherche avec ou sans bénéfice individuel direct :
- lorsque les recherches sont réalisées « sans » bénéfice individuel direct, le promoteur assume, même sans faute, l'indemnisation des conséquences dommageables de la recherche (régime de responsabilité sans faute) ;
- lorsque les recherches sont réalisées « avec » bénéfice individuel direct, le promoteur assume l'indemnisation des dommages, « sauf preuve à sa charge que le dommage n'est pas imputable à sa faute » (régime de responsabilité pour faute présumée).
Du fait de la suppression de la distinction entre les recherches avec ou sans bénéfice individuel direct, cet article, propose de généraliser le régime de responsabilité pour faute présumée, celui-ci paraissant, comme l'indique l'exposé des motifs du projet de loi, mieux adapté pour s'appliquer à l'ensemble des recherches biomédicales.
Le paragraphe XII a pour objet de regrouper, en les modifiant, plusieurs dispositions prévues par l'actuel article L. 1121-8 du code de la santé publique et par trois articles figurant dans le chapitre IV actuel du même titre relatif aux recherches sans bénéfice individuel direct.
Il reprend tout d'abord les dispositions de l'actuel article L. 1121-8, qui pose le principe de l'interdiction de contreparties financières, à l'exception notamment du remboursement des frais. Il généralise, d'autre part, à l'ensemble des recherches biomédicales la possibilité pour le promoteur - actuellement réservée aux recherches sans bénéfice individuel direct - de verser une indemnité en compensation des contraintes subies, dans la limite d'un montant maximum fixé par le ministre chargé de la santé. En effet, dans certains cas (maladies chroniques notamment), il peut sembler injustifié d'exclure la possibilité de verser une indemnisation des contraintes subies, sous prétexte qu'il s'agit d'essais thérapeutiques dont les personnes pourraient éventuellement bénéficier.
Toutefois, l'indemnisation des contraintes subies reste interdite pour toutes les catégories de personnes vulnérables, à l'exception des femmes enceintes, puisqu'elles conservent leur entière capacité à consentir.
L'obligation d'examen médical préalable adapté à la recherche, actuellement limité aux recherches sans bénéfice individuel direct, est désormais étendue à toutes les catégories de recherches. Toutefois, reprenant une dérogation adoptée par le Sénat lors de l'examen du projet de loi relatif à la bioéthique, le septième alinéa de cet article prévoit que cette obligation ne s'applique pas aux recherches ne portant pas sur les produits de santé mentionnés à l'article L. 5311-1 (essentiellement les médicaments) et ne comportant que des risques négligeables.
Enfin, l'obligation d'affiliation à un régime de sécurité sociale (actuellement limitée aux recherches sans bénéfice individuel direct) est désormais étendue à tous les participants à des recherches biomédicales.
Le paragraphe XIII reprend les dispositions de l'actuel article L. 1124-4 du code de la santé, pour les recherches sans bénéficie individuel direct en vertu desquelles le protocole soumis à l'avis du Comité consultatif de protection des personnes se prêtant à une recherche biomédicale doit déterminer une période d'exclusion au cours de laquelle la personne ne peut participer à une autre recherche sans bénéfice individuel direct. Ainsi, le Comité doit déterminer « si nécessaire » une période d'exclusion de la recherche, dont la durée varie désormais en fonction de la nature de la recherche.
Ce paragraphe propose donc de limiter l'autorisation préalable des lieux de recherches aux deux cas suivants :
- les recherches réalisées en dehors des lieux de soins (il s'agit essentiellement de certains centres d'essais de phase I) ;
- les recherches réalisées dans des services hospitaliers ou des lieux d'exercice des professionnels de santé lorsque les actes pratiqués ne relèvent pas de la pratique usuelle de ces professionnels, ou lorsque la recherche porte sur des personnes dont la condition clinique ne correspond pas à la compétence du service.
Il s'agit ainsi de limiter l'autorisation des lieux de recherches aux seules situations qui nécessitent réellement un contrôle a priori des moyens humains, organisationnels, matériels et techniques mis en oeuvre. En conséquence, la dérogation à l'obligation d'autorisation des lieux de recherches, prévue par l'actuel article L. 1124-621, issu de la loi du 4 mars 2002 relative aux droits des malades, est supprimée.
Le paragraphe XIV reprend, en les adaptant, les dispositions prévues par l'actuel article L. 1124-5 du même code, aux termes duquel « aucune recherche biomédicale ne peut être effectuée sur une personne en état de mort cérébrale sans son consentement exprimé directement ou par le témoignage de sa famille » .
L'article L. 1121-14 prévoit désormais que ces recherches doivent respecter les conditions prévues par l'article L. 1232-3, issu de la loi n° 94-653 du 29 juillet 1994, dite « loi bioéthique ». Ce dernier précisant les conditions de consentement en cas de prélèvement à des fins scientifiques autres que la recherche des causes du décès, il paraît en effet logique de prévoir les mêmes conditions pour les recherches sur les personnes en état de mort cérébrale.
Le paragraphe XV prévoit l'institution d'une base de données nationale pour l'ensemble des recherches biomédicales. Selon l'exposé des motifs du projet de loi, celle-ci comporterait toutes les informations essentielles du dossier de demande d'autorisation à l'autorité compétente.
Transposant l'article 11-1 de la directive n° 2001-20 précitée, cet article précise que, pour les recherches portant sur le médicament, l'autorité compétente est tenue de transmettre à l'organisme gestionnaire de la base de données européenne les informations figurant sur une liste fixée par décret en Conseil d'État.
L'autorité compétente doit mettre à la disposition du public des répertoires des recherches biomédicales autorisées. Ceux-ci per mettront en effet de faciliter la constitution des cohortes, notamment pour les recherches portant sur des maladies rares, et d'éviter les recherches redondantes.
Le promoteur pourra cependant s'opposer, par un refus motivé, à l'inclusion des informations relatives à la recherche qu'il dirige, dans ces répertoires.
Le paragraphe XVI maintient le fichier national actuellement prévu pour les recherches sans bénéfice individuel direct par l'article L. 1121-4, en le limitant au recensement des « personnes qui ne présentent aucune affection et se prêtent volontairement à ces recherches ainsi que les personnes malades pour lesquelles les bénéfices escomptés sont sans rapport avec l'état pathologique » . Il s'agit de recentrer ce fichier sur les catégories de recherche pour lesquelles il paraît réellement justifié et susceptible d'être efficace.
Enfin, le paragraphe XVII modifie par cohérence les dispositions prévues par l'actuel article L. 1121-10 du code de la santé publique, reprises à l'article L. 1121-17 nouveau, qui précise les conditions d'application de ce chapitre.
II - Les modifications adoptées par l'Assemblée nationale
A cet article l'Assemblée nationale a adopté quinze amendements visant à :
- préciser la définition du promoteur ;
- préciser la notion d'investigateur-coordonnateur principal ;
- préciser la notion de recherche ;
- encadrer la procédure allégée pour les recherches ne comportant que des risques négligeables pour la personne ;
- permettre l'accès aux données individuelles ;
- encadrer les conditions de recherches applicables aux personnes privées de liberté ;
- préciser la portée dans le temps des garanties d'assurance ;
- encadrer la procédure allégée pour les recherches biomédicales ne portant pas sur des médicaments ;
- moduler l'impossibilité de se soumettre à plusieurs recherches ;
- substituer la notion d'être humain à celle de personne décédée ;
- rendre accessible au public la base de données nationales dédiée au recensement de l'ensemble des recherches biomédicales ;
- communiquer, à la demande des associations, l'intégralité du protocole de recherche ;
- préciser la finalité du fichier national des volontaires.
III - La position de votre commission
Votre commission qui est l'inspiratrice de la loi du 20 décembre 1988 relative à la protection des personnes qui se prêtent à des recherches biomédicales avait examiné les problèmes soulevés par la distinction entre essai « avec » ou « sans » bénéfice individuel.
Dans son rapport d'information sur le comité consultatif de protection des personnes dans la recherche biomédicale publié en avril 2001, M. Claude Huriet avait souligné les difficultés rencontrées par les comités consultatifs de protection des personnes dans la recherche biomédicale pour la qualification des recherches et le déclenchement des procédures de protection de la personne qu'entraîne la distinction entre essai « avec » ou « sans » bénéfice individuel.
La transposition de la directive européenne relative aux essais cliniques de médicaments entraîne l'abandon de cette distinction et lui substitue le recours à la notion de balance bénéfice/risque, qui ne suscite pas l'opposition de votre commission dans la mesure où elle est compatible avec le respect de la personne.
A cet article, votre commission vous propose trois amendements visant à :
- préciser la notion d'investigateur ;
- ne pas autoriser l'accès à la base de données nationale, qui est un outil de gestion interne et administrative propre à l'AFSSAPS ;
- ne pas autoriser la diffusion des protocoles scientifiques aux associations.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 43
(art. L. 1122-1 et
L. 1122-2 du code de la santé publique)
Règles de consentement
de la personne se prêtant
à une recherche
biomédicale
Objet : Cet article vise à modifier les dispositions relatives à l'information et au recueil du consentement des personnes se prêtant à une recherche biomédicale.
Cet article a pour objet de modifier le chapitre II relatif au consentement de la personne du titre II du livre premier du code de la santé publique. Il précise en détail la liste des informations devant être obligatoirement données aux personnes qui se prêtent à une recherche biomédicale.
Les modalités de recueil du consentement sont détaillées pour les mineurs, les personnes sous tutelle, les personnes hors d'état de donner leur consentement et les personnes sous curatelle ou faisant l'objet d'une sauvegarde de justice.
Le paragraphe I a tout d'abord pour objet d'améliorer l'information préalable diffusée aux participants éventuels à une recherche biomédicale. Il aménage également les règles générales de recueil du consentement, notamment dans le cas des situations d'urgence.
Pour cela, il complète la liste des informations qui doivent être communiquées au participant, préalablement à sa participation à la recherche, en précisant :
- les éventuelles alternatives médicales, ce qui, selon l'exposé des motifs du projet de loi, vise à s'assurer qu'il est délivré une information loyale au participant sur les possibilités de prise en charge de sa pathologie, en dehors de la recherche, sans pour autant exiger un inventaire exhaustif et à bien lui faire comprendre la place de la recherche par rapport à celle du soin ;
- le cas échéant, les modalités de prise en charge médicale prévues en fin de recherche (y compris en cas d'arrêt prématuré à la demande de la personne participant à la recherche) ;
- les conclusions de l'autorisation de l'autorité compétente.
Ces dispositions prévoient également que la personne est informée de son droit de refuser de participer à une recherche ou de retirer son consentement à tout moment sans encourir « aucun préjudice de ce fait ».
Enfin, la personne doit être informée de son inscription au fichier national des personnes qui se prêtent volontairement à une recherche biomédicale.
Dans le cas des personnes admises dans un établissement sanitaire ou social à d'autres fins que celles de la recherche, et qui se trouvent de ce fait dans une situation de dépendance, le paragraphe I prévoit que l'information est désormais délivrée et le consentement recueilli par un médecin indépendant de l'équipe hospitalière qui assure la prise en charge du patient.
Le dispositif dérogatoire actuellement prévu dans les situations d'urgence est maintenu dans ses grandes lignes et propose simplement de mettre sur le même plan la famille et la personne de confiance. Dans la mesure où cette dernière est désignée par un acte exprès du participant à la recherche, il n'y a pas lieu en effet que son consentement soit recueilli de façon subsidiaire.
Le paragraphe II du présent article procède à une réécriture complète de l'article L. 1122-2 du code de la santé publique, qui regroupe désormais les modalités de consentement concernant :
- les mineurs non émancipés ;
- les mineurs et majeurs sous tutelle ;
S'agissant des mineurs ou majeurs sous tutelle, du fait de la suppression de la distinction entre les recherches « avec » ou « sans » bénéfice individuel direct, le critère de distinction entre les cas où l'autorisation est donnée par le représentant légal et ceux où il est donné par le juge des tutelles ou le conseil de famille repose désormais sur l'éventualité que la recherche puisse « porter atteinte au respect de la vie privée ou à l'intégrité du corps humain ».
De ce fait, dans le prolongement des dispositions issues de la loi du 4 mars 2002 précitée concernant le consentement aux soins, les personnes sous curatelle ou sauvegarde de justice conservent leur capacité à consentir en matière de recherche.
- les personnes hors d'état de facto de donner leur consentement et ne faisant pas l'objet d'une mesure de protection légale ;
L'article L. 1121-8 du code de la santé publique, tel que modifié par l'article 42 du projet de loi, définit les conditions de participation à des recherches biomédicales des personnes hors d'état d'exprimer leur consentement et qui ne sont pas sous tutelle.
Afin de promouvoir le développement des connaissances et des thérapeutiques dans ce domaine, s'agissant en particulier de la maladie d'Alzheimer, le troisième alinéa de l'article L. 1222-2 prévoit des règles spécifiques de recueil du consentement pour ces personnes.
Ainsi, l'autorisation de participer à la recherche pourra désormais être donnée par la personne de confiance ou, à défaut, par la famille ou, à défaut, par un proche de l'intéressé entretenant avec celui-ci des liens étroits et stables. En outre, l'avis du juge des tutelles devra être recueilli pour les recherches « susceptibles de porter atteinte au respect de la vie privé ou à l'intégrité du corps humain ».
- les personnes sous curatelle et sauvegarde de justice.
Le quatrième alinéa de l'article L. 1122-2 prévoit que lorsqu'une recherche biomédicale est effectuée sur des personnes majeures sous curatelle ou sauvegarde de justice, le consentement est donné par l'intéressé, assisté selon les cas par son curateur ou par le mandataire spécial qui lui a été désigné.
Toutefois, si la personne est sollicitée en vue de sa participation à une recherche susceptible de porter atteinte au respect de la vie privée ou à l'intégrité du corps humain, l'avis du juge des tutelles doit être nécessairement recueilli.
Enfin, le cinquième alinéa concerne l'assistance apportée aux personnes se prêtant à une recherche biomédicale. Il prévoit l'obligation, pour les personnes, organes ou autorités qui sont habilités à donner un consentement à la recherche, en application des trois premiers alinéas du même article, de donner à la personne une information adaptée à sa capacité de compréhension, sans préjudice de celle qui doit lui être délivrée par l'investigateur.
II - Les modifications adoptées par l'Assemblée nationale
A cet article l'Assemblée nationale a adopté sept amendements qui visent à :
- compléter les notices d'informations remises aux patients ;
- informer le patient à l'issue de la recherche ;
- préciser que le consentement doit être recueilli par un médecin qui ne soit pas membre de l'équipe assurant la prise en charge du patient ;
- préciser que l'avis du conseil de famille ou du juge des tutelles ne sera pas sollicité dans tous les cas où une personne vulnérable (mineur ou majeur sous tutelle) sera sollicitée pour participer à une recherche biomédicale mais uniquement lorsque celle-ci comporte un risque sérieux d'atteinte à la vie privée ou à l'intégrité du corps humain ;
- préciser que l'avis du conseil de famille ou du juge des tutelles ne sera pas sollicité dans tous les cas où une personne vulnérable (majeur sous curatelle) sera sollicitée pour participer à une recherche biomédicale mais uniquement lorsque celle-ci comporte un risque sérieux d'atteinte à la vie privée ou à l'intégrité du corps humain.
III - La position de votre commission
Votre commission souligne que les dispositions du présent article relatives au consentement vont au-delà du dispositif prévu par la directive européenne relative aux essais cliniques de médicaments. La loi du 20 décembre 1988, dans un souci de protection des personnes, empêchait la réalisation de recherches biomédicales portant sur des personnes hors d'état d'exprimer leur consentement du fait de leur état de santé et non protégées également.
Il s'agit par exemple des personnes atteintes de formes graves de la maladie d'Alzheimer lorsqu'elles ne sont pas sous tutelle.
Afin de favoriser le développement de la connaissance et des thérapeutiques dans ces domaines, est mise en oeuvre une procédure de recueil de consentement.
Cette disposition est au coeur de l'équilibre bénéfice/risque, entre les intérêts de la personne et ceux de la recherche.
Votre commission adopte le principe de ces dispositions et se félicite du regroupement des mesures de protection des personnes vulnérables au sein de l'article L. 1122-2 du code de la santé publique.
A cet article, votre commission vous propose cinq amendements qui visent à :
- préciser que l'énumération des informations transmises par l'investigateur à la personne qui participe à la recherche biomédicale n'est pas exhaustive ;
- supprimer la disposition en vertu de laquelle, à l'issue de la recherche, la personne est informée des résultats individuels de cette recherche ;
- supprimer l'obligation de l'intervention d'un médecin qui ne soit pas membre de l'équipe ;
- simplifier le recueil de consentement pour certaines recherches épidémiologiques.
Le dernier amendement rectifie une erreur matérielle.
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 44
(art. L. 1123-1
à L. 1123-3 et L. 1123-6 à L. 1123-12
du code de la
santé publique)
Comités de protection des personnes
Objet : Cet article fixe les règles d'organisation et de fonctionnement des comités de protection des personnes.
Comme l'avait souligné M. Claude Huriet dans son rapport d'information consacré au fonctionnement des comités consultatifs de protection des personnes dans la recherche biomédicale, ces comités constituent la pierre angulaire du dispositif mis en place par la loi n° 88-1138 du 20 décembre 1988 relative à la protection des personnes qui se prêtent à des recherches biomédicales.
Cet article modifie et complète l'ensemble du chapitre III du titre II du livre premier de la première partie du code de la santé publique relatif aux CCPPRB, afin, tout d'abord, de réformer le fonctionnement et les missions des comités, rebaptisés « comités de protection des personnes ». La durée de leur agrément est limitée, les procédures sont simplifiées.
Les missions des comités sont adaptées et renforcées ; la nature et les délais des avis des comités sont modifiés. Le délai dans lequel les comités rendent leur avis sera déterminé par voie réglementaire afin de pouvoir éventuellement moduler celui-ci en fonction des spécificités de certaines recherches.
Le régime déclaratif prévu actuellement est remplacé par un régime d'autorisation.
Le paragraphe I modifie tout d'abord l'intitulé du chapitre III du titre II du livre premier de la première partie du code de la santé publique - devenu « comité de protection des personnes et autorité compétente ». Cette nouvelle dénomination tient compte de la mise en oeuvre du régime d'autorisation, qui entraîne la fin du caractère consultatif des comités.
Le paragraphe II propose que les comités soient désormais agréés « pour une durée déterminée », ce qui vise à assurer un meilleur suivi de l'activité des comités en permettant, soit de ne pas renouveler l'agrément du comité au terme de cette période, soit d'adopter le champ de compétence territoriale du comité.
En outre, il supprime l'obligation faite au ministre de déterminer le nombre de comités dans chaque région. Cette disposition est en effet inutile, dans la mesure où le ministre détermine déjà le nombre de comités dans chaque région à travers la procédure d'agrément.
Enfin, reprenant les dispositions votées par le Sénat lors de l'examen du projet de loi relatif à la bioéthique, il prévoit la possibilité de créer des comités spécialisés à compétence nationale, dont les membres sont nommés par arrêté du ministre chargé de la santé. En effet, pour les recherches qui nécessitent une vigilance renforcée dans la protection des personnes, ces comités spécialisés présenteraient l'avantage d'apporter une expertise particulière permettant de mieux évaluer les risques prévisibles encourus.
Le paragraphe III précise la composition des comités de protection des personnes. Les dispositions antérieures précisant que les CCPPRB sont composés « de manière à garantir leur indépendance et la diversité des compétences dans le domaine biomédical et à l'égard des questions éthiques, sociales, psychologiques et juridiques » sont conservées.
Le paragraphe IV institue l'obligation, pour les membres des comités de protection des personnes, de transmettre au préfet de région, ou, le cas échéant, au ministre de la santé, une déclaration mentionnant leurs liens, directs ou indirects, avec les promoteurs et les investigateurs de recherches. Cette déclaration est rendue publique et est actualisée à leur initiative dès qu'une modification intervient concernant ces liens.
Le paragraphe V adapte et renforce les missions des comités de protection des personnes.
Il prévoit que c'est désormais le promoteur et non plus l'investigateur, c'est-à-dire la personne physique qui dirige et surveille la réalisation de la recherche, qui soumet le projet de recherche à l'avis du comité de protection des personnes compétent dans sa région ou, le cas échéant, à un comité spécialisé à compétence nationale.
Le paragraphe VI prévoit les conditions dans lesquelles le comité de protection des personnes rend son avis, après avoir évalué les conditions de validité des recherches au regard de la protection des personnes et notamment sur la pertinence générale du projet, l'adéquation entre les objectifs poursuivis et les moyens mis en oeuvre, la qualification de l'investigateur, la protection des participants, les modalités de l'information et de recueil du consentement des personnes ainsi que les indemnités éventuellement versées par le promoteur.
Le paragraphe VII modifie les critères d'évaluation des protocoles de recherche par les comités de protection des personnes.
Il prévoit que le comité se prononce sur la nécessité éventuelle d'un délai de réflexion entre l'information des personnes et le recueil de leur consentement, ce qui permettra de renforcer la protection des participants, en particulier lorsqu'il existe des alternatives médicales.
Il dispose que le délai dans lequel le comité doit rendre son avis sur le projet de recherche, actuellement fixé à cinq semaines par l'article L. 1123-7 précité, soit désormais déterminé par voie réglementaire, afin de pouvoir aménager celui-ci selon les spécificités de certaines recherches. L'exposé des motifs du projet de loi précise toutefois que le délai actuel de cinq semaines sera maintenu dans de nombreux cas.
Il se substitue au régime déclaratif actuellement en vigueur par un régime d'autorisation.
Actuellement, le promoteur est tenu de transmettre à l'autorité administrative compétente - l'AFSSAPS ou le ministre chargé de la santé - une lettre d'intention décrivant les données essentielles de la recherche, accompagnée de l'avis du comité. Afin de transposer les dispositions prévues par l'article 9 de la directive, le paragraphe VII de cet article institue une obligation d'autorisation préalable, en remplacement du régime déclaratif actuel.
Il prévoit que lorsque l'autorité a des objections à la mise en oeuvre de la recherche, le promoteur peut modifier une fois le contenu de son projet de recherche, à défaut de quoi la demande est considérée comme rejetée. Il prévoit enfin que le comité des protections des personnes soit tenu informé des modifications apportées au protocole de recherche à l'initiative de l'autorité compétente.
Le paragraphe VIII de cet article procède par ailleurs à une renumérotation des articles L. 1123-10 et L. 1123-11 du code de la santé publique, devenus les articles L. 1123-13 et L. 1123-14 du même code afin d'insérer des articles relatifs aux compétences des comités de protection de la personne avant les dispositions relatives aux autorisations de lieux de recherche.
Le paragraphe IX de cet article, précise qu'après le commencement de la recherche, toute modification substantielle de celle-ci à l'initiative du promoteur est soumise au préalable à l'avis favorable du comité et à l'autorisation de l'autorité compétente. Il s'agit essentiellement de transposer les dispositions prévues par l'article 10 de la directive n° 2001-20 précitée.
Le paragraphe X vise à renforcer le suivi des recherches biomédicales, qui constitue un élément essentiel de la protection des personnes.
Actuellement, le promoteur est tenu d'informer l'autorité administrative compétente, dès qu'il en a connaissance, de :
- tout effet ayant pu contribuer à la survenance d'un décès, provoquer une hospitalisation ou entraîner des séquelles organiques ou fonctionnelles durables et susceptibles d'être dues à la recherche ;
- toute information relative à un fait nouveau concernant le déroulement de la recherche lorsque ce fait nouveau est susceptible de porter atteinte à la sécurité des personnes qui se prêtent à la recherche ;
- tout arrêt prématuré de la recherche en indiquant le motif de cet arrêt.
Or, actuellement 30.000 à 40.000 effets indésirables sont déclarés à l'AFSSAPS chaque année, d'où la difficulté de traiter une masse d'informations aussi considérable.
Transposant les dispositions prévues par l'article 17 de la directive n° 2001-20 précitée, l'article L. 1123-10 nouveau du code de la santé publique prescrit, en premier lieu, à l'investigateur de notifier au promoteur tout événement indésirable grave et impose la déclaration à l'autorité compétente et au comité des effets susceptibles d'être imputables à la recherche. Les caractéristiques de ceux-ci seront précisées par voie réglementaire, ce qui permettra de définir les mesures de vigilance particulières aux différentes catégories de produits de santé.
De plus, en cas de fait nouveau susceptible de porter atteinte à la sécurité des personnes qui se prêtent à la recherche, le promoteur et l'investigateur sont tenus de prendre des mesures urgentes de sécurité appropriées afin de protéger les participants contre un danger immédiat. Le promoteur doit en informer immédiatement l'autorité compétente et le comité de protection des personnes.
Ce paragraphe prévoit également que l'autorité compétente peut demander qu'une recherche soit modifiée, la suspendre ou l'interdire, si « les conditions de mise en oeuvre ne sont plus conformes à la demande d'autorisation ou contreviennent à la loi ». En outre, le promoteur doit être mis à même de présenter ses observations sauf en cas de risque imminent.
Le paragraphe XI a pour objet de préciser la répartition des compétences entre l'AFSSAPS et le ministre chargé de la santé, qui demeure inchangée.
Le paragraphe XII modifie par cohérence les dispositions prévues par l'actuel article L. 1123-11 du code de la santé publique - devenu l'article L. 1123-14 nouveau du même code - qui renvoie à un décret le soin de fixer les modalités d'application de ce chapitre.
II - Les modifications adoptées par l'Assemblée nationale
A cet article, l'Assemblée nationale a adopté seize amendements, dont les plus importants visent à :
- prévoir la présence des représentants des malades et des usagers au sein des comités de protection des personnes ;
- préciser la manière dont sera déterminé le comité territorialement compétent au regard de la localisation de l'investigateur ;
- exiger que la personne soit informée de la nature et du caractère de gravité des évènements et effets indésirables.
Les autres amendements visent à corriger des erreurs matérielles ou rédactionnelles et à préciser le texte.
III - La position de votre commission
Dans son rapport sur le rôle des comités consultatifs de protection des personnes dans la recherche biomédicale, M. Claude Huriet avait souligné l'importance de leur rôle mais également les difficultés de fonctionnement qu'ils rencontrent.
Votre commission se félicite que le présent projet de loi renforce les compétences de ces comités et aborde la question de leur fonctionnement, notamment au travers des mesures prévues pour renforcer l'indépendance des membres ainsi que l'énumération des conditions sur la base desquelles le comité juge de la protection des personnes.
A cet article, votre commission vous propose dix amendements. Ils visent à :
- préciser que l'énumération des sujets sur lesquels le comité de protection des personnes rend son avis n'est pas exhaustive ;
- s'assurer que le comité rendra un avis sur les règles de participation simultanée à plusieurs recherches ;
- supprimer des compétences du comité de protection des personnes (CPP) l'examen des montants et des modalités de rétribution des investigateurs ;
- renvoyer à un décret la détermination du délai dans lequel l'autorité compétente doit rendre son avis ;
- préciser les conditions de déclaration d'une modification substantielle du protocole, avant la remise de l'avis du CPP ;
- supprimer la disposition selon laquelle, en cas de survenance d'évènements ou d'effets indésirables, le CPP s'assure que les participants à la recherche ont été prévenus ;
- étendre la procédure d'observations préalables aux cas de modifications du protocole à l'initiative de l'autorité compétente ;
- étendre aux collections d'échantillons biologiques le cadre juridique applicable à la recherche biomédicale.
Un amendement de cohérence et un amendement rédactionnel seront également présentés.
Votre commission vous propose d'adopter cet article ainsi modifié.
Article 45
(art. L. 1124-1
à L. 1127-7 du code de la santé publique)
Coordination
Objet : Cet article opère plusieurs coordinations au sein du code de la santé publique.
I - Le dispositif proposé
L'article abroge le chapitre IV du titre II du livre premier de la première partie du code de la santé publique, relatif aux recherches biomédicales sans bénéfice individuel direct, à la suite de la suppression de la distinction entre recherche « avec » ou « sans » bénéfice individuel direct effectué précédemment à l'article 42 du texte. Les dispositions contenues dans ce chapitre sont transférées au chapitre premier du code. Il s'agit :
- de l'examen médical préalable (actuel article L. 1124-1) : article L. 1121-11 nouveau ;
- de la possibilité d'indemnisation en compensation des contraintes subies (actuel article L. 1124-2) : article L. 1121-11 nouveau ;
- de l'obligation d'affiliation à un régime de sécurité pour les personnes se prêtant à la recherche biomédicale ;
- de la période d'exclusion (actuel article L. 1124-4) : article L. 1121-12 nouveau ;
- du fichier national des personnes se prêtant à des recherches sans bénéfice individuel direct (actuel article L. 1124-4) : article L. 1121-16 nouveau ;
- des recherches sur les personnes en état de mort cérébrale (actuel article L. 1124-5) : article L. 1121-14 nouveau ;
- de l'autorisation de lieu de recherches (actuel article L. 1124-6) : article L. 1121-13 nouveau.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 46
(art. L. 1125-1
à L. 1125-5 du code de la santé publique)
Dispositions
particulières à certaines recherches biomédicales
Objet : Cet article fixe les règles applicables au protocole de recherche prévoyant l'usage de produits de thérapie génique et de thérapie cellulaire.
I - Le dispositif proposé
Le présent article comporte trois paragraphes et a pour objet de modifier le chapitre V, relatif aux dispositions particulières à certaines recherches, du titre II du livre premier de la première partie du code de la santé publique. Il prend en compte l'évolution des recherches biomédicales dans les domaines de la greffe et de la transfusion et renforce la sécurité de ces essais.
Il prévoit un régime d'autorisation expresse pour :
- les recherches biomédicales portant sur des organes, tissus, cellules d'origine humaine, des produits de thérapie cellulaire et génique, des produits sanguins labiles ;
- des organes, tissus ou cellules d'origine animale ;
- des médicaments issus de procédés biotechnologiques qui n'ont pas d'autorisation de mise sur le marché, des médicaments dont les ingrédients actifs sont des produits biologiques d'origine humaine ou animale ou dont la fabrication nécessite de tels composants ;
- des dispositifs médicaux incorporant des produits d'origine humaine ou animale ou dont la fabrication nécessite de tels composants ou sur des produits cosmétiques lorsqu'ils contiennent certains ingrédients d'origine animale ainsi que les produits mentionnés à l'article L. 5311-1 contenant des organismes génétiquement modifiés.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements de simplification et de correction, ainsi qu'un amendement visant à distinguer parmi les recherches portant sur les cosmétiques contenant des organismes génétiquement modifiés qui restent soumises à une autorisation expresse, celles portant sur les cosmétiques comprenant des ingrédients d'origine animale.
III - La position de votre commission
Votre commission vous présente un amendement pour corriger une erreur matérielle et vous propose d'adopter cet article ainsi modifié.
Article 46 bis (nouveau)
(art.
L. 1125-4 du code de la santé publique)
Recherches sur
l'évaluation de soins courants
Objet : Cet article vise à faciliter la réalisation des recherches, hors médicaments, portant sur l'évaluation des soins courants.
I - Le dispositif proposé
Cet article additionnel a été adopté par l'Assemblée nationale sur proposition de sa commission des Affaires culturelles, familiales et sociales et de Pierre-Louis Fagniez.
Il vise à faciliter la réalisation de recherches hors médicaments, portant sur l'évaluation des soins courants, qui doivent bénéficier d'un régime de recherche distinct de celui applicable aux nouveaux produits ou aux recherches thérapeutiques.
En effet, les dispositions de la loi du 20 décembre 1988 qui s'appliquent aujourd'hui à l'ensemble des recherches biomédicales ont été initialement conçues pour la recherche médicamenteuse et, plus particulièrement, pour les études réalisées en phase I sur des volontaires sains. Or, si ces expérimentations nécessitent, à l'évidence, un cadre juridique très protecteur pour les personnes qui s'y prêtent, le régime juridique unique des recherches biomédicales paraît en définitive mal adapté aux recherches qui portent uniquement sur l'évaluation des soins courants.
En effet, dès lors qu'elles prévoient des modalités particulières de diagnostic ou de surveillance, ces recherches entrent dans le champ d'application de la loi Huriet alors même que, par définition, il s'agit d'actes pratiqués de manière habituelle, ne présentant pas de risques supplémentaires pour les patients. De nombreux chercheurs souhaitent l'institution d'une procédure allégée pour ce type de recherches.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 46 ter
(nouveau)
(article 40-2 de la loi n° 78-17 du 6 janvier
1978
relative à l'informatique, aux fichiers et aux
libertés)
Intervention de la Commission nationale de
l'informatique et des libertés (CNIL)
Objet : Cet article vise à simplifier le régime d'encadrement opposable à la réalisation de recherches portant sur l'évaluation des biens courants.
I - Le dispositif proposé
Cet article additionnel a été adopté par l'Assemblée nationale sur proposition de sa commission des Affaire culturelles, familiales et sociales et de Pierre-Louis Fagniez.
Il vise à insérer un alinéa supplémentaire à l'article 40-2 de la loi n°78-17 du 6 janvier 1978 « informatique et liberté ». Cet article dispose que les demandes de mise en oeuvre d'un traitement de données nominatives ayant pour objet la recherche dans le domaine de la santé doivent être présentées au comité consultatif sur le traitement de l'information en matière de recherche dans le domaine de la santé (CCTIRS), préalablement à la saisine de la Commission nationale de l'informatique et des libertés (CNIL).
Celle-ci émet un avis sur la méthodologie de la recherche au regard des dispositions de la loi précitée, sur l'opportunité du recours à des données nominatives et sur la pertinence de cette utilisation au regard des objectifs de la recherche.
Cet article propose donc, afin de faciliter la réalisation de recherches portant sur l'évaluation des soins courants hors médicaments, de soumettre directement à la CNIL les demandes de mise en oeuvre de traitement des données nominatives.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 47
(art. L. 1126-3, L.
1126-5 et L. 1126-6 du code de la santé publique)
Coordination
Objet : Cet article de coordination, qui modifie les dispositions pénales applicables en matière de recherche biomédicale, tire les conséquences des changements de numérotation intervenus aux articles 42 à 46 ter.
I - Le dispositif proposé
Le présent article modifie les dispositions pénales du chapitre VI du titre II du livre premier du code de la santé publique, afin de tenir compte des modification de numérotation intervenues aux article 42 à 46 ter du projet de loi.
Le paragraphe I tire les conséquences du renvoi aux articles L. 1121-5 à L. 1121-8 (nouveaux) des dispositions relatives aux conditions de participation aux recherches des femmes enceintes, des personnes privées de liberté ou hospitalisées sans leur consentement, des mineurs et des majeurs sous tutelle, qui figurent aujourd'hui aux articles L. 1121-4 à L. 1121-6.
Il ajoute également une référence à l'article L. 1122-1, afin de prévoir une sanction pénale en cas d'infraction à l'obligation de recueillir le consentement de la personne qui se prête à la recherche. Il s'agit en réalité d'une erreur matérielle, car la référence à cette obligation figurait déjà à l'article L. 1126-3.
Dans la mesure où le projet de loi prévoit transforme l'avis préalable des CCPRB en un avis conforme, délivré par des comités désormais dénommés « comités de protection des personnes », et soumet les projets de recherche à une autorisation préalable et non plus à une simple déclaration, le paragraphe II prévoit de sanctionner pénalement les recherches entreprises en l'absence d'avis conforme ou d'autorisation.
Il tire par ailleurs les conséquences du transfert des dispositions des deux premiers alinéa de l'article L. 1124-4, concernant la participation des personnes à plusieurs projets de recherche simultanés, à l'article L. 1121-12, ainsi que de la modification dans la répartition des compétences concernant l'interdiction ou la suspension d'une activité de recherche.
Puisque le projet de loi fait désormais figurer les dispositions concernant l'autorisation du lieu de recherche à l'article L. 1121-13, il était également nécessaire de modifier le dernier alinéa de l'article L. 1126-5 qui sanctionne les recherches effectuées hors d'un lieu autorisé.
Le paragraphe III met enfin en conformité les dispositions de l'article L. 1126-6 avec le renvoi des dispositions concernant l'assurance obligatoire en responsabilité civile des promoteurs de recherche à l'article L. 1121-10 et avec la transformation de la procédure de déclaration des projets de recherche en autorisation préalable.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements à cet article :
- le premier vise à rectifier une erreur matérielle, en supprimant une référence redondante dans la rédaction proposée pour l'article L. 1126-3 ;
- le second vise à rectifier une erreur de référence au 3° de l'article L. 1126-5.
III - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 48
(art. 223-8 du code
pénal)
Coordination
Objet : Cet article vise à coordonner les dispositions du code pénal avec les nouvelles dispositions du code de la santé publique.
I - Le dispositif proposé
Cet article modifie les dispositions de l'article L. 223-8 du code pénal qui fixe les peines encourues lorsqu'une recherche biomédicale est réalisée sans avoir recueilli « le consentement libre, éclairé et exprès de l'intéressé, des titulaires de l'autorité parentale ou du tuteur ». Pour tenir compte de la nouvelle rédaction des articles L. 1221-1 et L. 1222-2 du code de la santé publique, la rédaction de l'article L. 223-8 du code pénal est complétée par les mots : « ou d'autres personnes, autorités ou organes désignés pour consentir à la recherche ou pour l'autoriser ».
Il ne s'agit que de modifications de cohérence, n'apportant pas de changement de fond.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 49
(art. L. 1142-3 du
code de la santé publique)
Réparation des dommages liés
à la réalisation
d'une recherche biomédicale
Objet : Cet article vise à assurer la coordination entre le régime de droit commun de l'indemnisation des accidents médicaux et le régime particulier des dommages entraînés par une recherche biomédicale.
I - Le dispositif proposé
Cet article établit une coordination entre le régime de droit commun de l'indemnisation des accidents médicaux et le régime particulier des dommages entraînés par une recherche biomédicale.
Il s'agit :
- d'une part, de tenir compte de la suppression de la distinction entre recherches avec ou sans bénéfice individuel direct et de l'extension du régime de responsabilité du promoteur sur la base de la présomption de faute ;
- d'autre part, afin de ne pas affaiblir la protection des victimes et pour tenir compte de la situation particulière des personnes se prêtant à des recherches biomédicales, le seuil de gravité, exigé dans le cadre du régime de droit commun en cas d'aléa thérapeutique, est ici supprimé. En effet, il serait inacceptable, dans l'hypothèse où le promoteur se dégagerait de sa responsabilité en prouvant l'absence de faute de sa part ou de la part d'un autre intervenant, que la victime ne soit pas indemnisée au seul motif que son dommage serait inférieur au seuil de gravité.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 50
(art. L. 5121-1, L.
5124-1, L. 5126-1 et L. 5126-5
du code de la santé
publique)
Médicament expérimental
Objet : Cet article définit le médicament expérimenta l.
I - Le dispositif proposé
Cet article modifie la législation applicable en matière de médicaments humains pour transposer la directive 2001/20/CE relative aux essais cliniques de médicaments et pour tenir compte de la terminologie retenue dans le présent projet de loi en matière de recherches biomédicales.
Il introduit notamment, dans le code de la santé publique, la définition du médicament expérimental posée par ladite directive et précise dans quelles conditions les pharmacies à usage intérieur d'établissements de santé peuvent développer une activité en matière de médicaments expérimentaux.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements à cet article, présentés par le Gouvernement et le rapporteur, le premier pour corriger une erreur matérielle, le second pour coordonner la terminologie utilisée dans cet article avec celles utilisées dans les articles précédents.
III - La position de votre commission
Votre commission vous propose un amendement à cet article tendant à ne pas faire figurer la définition du médicament expérimental au sein de l'article L. 5121-1 du code de la santé publique mais de l'insérer dans un article distinct créé à cet effet. Il convient également de préciser que la préparation des médicaments expérimentaux constitue une activité optionnelle pour les pharmacies à usage intérieur.
Votre commission vous propose d'adopter cet article ainsi modifié.
CHAPITRE III
-
Formation
médicale continue
Article 51
(art. L. 4133-1
à L. 4133-8, L. 6155-1 à L. 6155-3 et L. 6155-5
du
code de la santé publique)
Redéfinition de la formation
médicale continue
Objet : Cet article vise à réorganiser les règles et obligations relatives à la formation médicale continue.
I - Le dispositif proposé
Le présent article propose au législateur de trouver une solution à la question de la formation médicale continue, car les deux tentatives précédentes initiées respectivement par l'ordonnance du 24 avril 1996 et la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades, n'ont pas abouti et n'ont pu être mises en oeuvre.
Il est donc ici proposé de modifier, sur de nombreux points, les dispositions du code de la santé publique issues de la loi du 4 mars 2002 précitée.
Ces modifications concernent :
- la finalité de la formation médicale continue ;
- l'extension de l'obligation de formation à l'ensemble des médecins en exercice, et en particulier aux médecins du service de santé des armées ;
- les modalités de satisfaction de l'obligation de formation médicale continue ;
- et l'abandon du principe de sanctions disciplinaires, auxquelles seront substitués des mécanismes d'incitation.
Par ailleurs, l'organisation régionale du dispositif est simplifiée afin d'accroître son efficacité et d'assurer sa cohérence au moyen du regroupement des conseils régionaux (médecins libéraux, médecins salariés non hospitaliers, personnels médicaux hospitaliers) en un seul.
Enfin, dans un souci d'allégement du dispositif et de simplification administrative, le Fonds national de la formation médicale continue, auquel la loi confiait la mission de participer au financement des actions de formation mais qui n'a jamais fonctionné, est supprimé. Cette contribution pourrait être désormais assurée, notamment, par le fonds d'assurance formation de la profession médicale.
Cette proposition représente un changement d'approche important en matière de formation médicale continue, reposant sur le volontariat du corps médical pour rendre le dispositif enfin opérationnel. Elle constitue d'ailleurs le résultat d'une concertation engagée dès juillet 2002 avec l'ensemble des acteurs concernés par l'organisation de la formation médicale continue.
Le paragraphe I propose de réécrire l'article L. 4133-1 du code de la santé publique, en donnant une définition plus large de la formation médicale continue par la référence à l'objectif de « perfectionnement des connaissances » et « d'amélioration de la qualité des soins et du mieux-être des patients, notamment dans le domaine de la prévention, ainsi que d'amélioration de la prise en compte des priorités de santé publique ».
Trois éléments demeurent inchangés :
- le champ d'application des personnes concernées par la formation médicale continue reste clairement délimité et concerne les médecins travaillant à titre libéral, les médecins salariés non hospitaliers ainsi que les médecins, biologistes, odontologistes et pharmaciens exerçant leurs fonctions dans les établissements publics de santé ou dans les établissements privés participant au service public hospitalier ;
- le principe de la validation de l'obligation de la formation est confirmé ;
- la possibilité, pour toute personne morale de droit public ou privé, à caractère lucratif ou non, d'obtenir un agrément pour dispenser ce type de formation l'est également.
Mais la proposition de nouvelle rédaction pour l'article L. 4133-1 introduit deux changements importants. Il s'agit tout d'abord de l'abandon des sanctions disciplinaires, en cas de non-respect de l'obligation de formation. On observe, en second lieu, une simplification des modalités de validation de l'obligation de formation qui prévoit désormais que « les professionnels de santé (...) sont tenus de transmettre au conseil général de la formation médicale continue (...) les éléments justifiant de leur participation à des actions de formation agréées, à des programmes d'évaluation réalisés par un organisme agréé, ou attestant qu'ils satisfont, en raison de la nature de leur activité, au respect de cette obligation ».
Le système institué par la loi du 4 mars 2002 est donc abandonné. Il prévoyait que l'obligation de formation pouvait être satisfaite de trois manières, au choix du médecin : soit en participant à des actions de formation agréées, soit en se soumettant à une procédure d'évaluation des connaissances adaptée à chaque situation, réalisée par un organisme agréé, soit en présentant un dossier attestant de ses efforts en matière de formation.
Le paragraphe I bis résulte de l'adoption d'un amendement du Gouvernement tendant à élargir les compétences des deux conseils nationaux de la formation médicale continue créés, par la loi n° 2002-303 du 4 mars 2002 et figurant à l'article L. 4133-2 du code de la santé publique : celui des médecins libéraux et celui des médecins salariés non hospitaliers. S'agissant de la formation médicale continue, il leur confie le rôle « de fixer les règles que suivent les conseils régionaux pour valider le respect de l'obligation de formation médicale continue » , ces règles devant être homologuées par arrêté du ministre chargé de la santé.
Adopté selon la même procédure, le paragraphe I ter propose de modifier, sur deux points, l'article L. 4133-3 du code de la santé publique qui détermine les règles d'organisation et de fonctionnement des deux conseils nationaux. Le premier changement apparaît relativement limité dans la mesure où il se borne à prévoir que des représentants du service de santé des armées feront désormais partie des membres des deux conseils nationaux de la formation médicale continue.
La seconde modification est plus substantielle et redéfinit le rôle de la troisième instance créée par la loi du 4 mars 2002, le comité de coordination médicale continue, en lui confiant la tâche « d'assurer la cohérence des missions des conseils nationaux » . Pour mémoire, ce comité est composé de représentants des deux conseils et du ministre de la santé.
Le paragraphe II propose de réécrire l'article L. 4133-4 du code de la santé publique, en confirmant les deux premières missions du conseil régional de la formation médicale continue qui consistent à déterminer les orientations régionales en cohérence avec celles fixées au niveau national et à valider, tous les cinq ans, le respect de l'obligation de formation. En revanche, il modifie sa troisième mission en lui donnant désormais la possibilité de « formuler des observations et des recommandations en cas de non-respect ». Il convient aussi de souligner que le conseil régional devient une structure unique rassemblant les personnels hospitaliers et non hospitaliers.
Le paragraphe III tend à modifier à la marge la rédaction de l'article L. 4133-5 du code de la santé publique, qui définit la composition du conseil régional de la formation médicale continue.
Le paragraphe IV propose, par le biais d'une renumérotation, d'abroger implicitement le Fonds national de la formation médicale continue, dont le fonctionnement n'avait jamais été satisfaisant.
Le paragraphe V tend à conserver intégralement les dispositions de l'actuel article L. 4133-8 du code de la santé publique qui renvoie à un décret en Conseil d'État les modalités d'application du chapitre, en le renumérotant en L. 4133-7. Cela entraîne également, par voie de conséquence, l'abrogation de facto de l'actuel article L. 4133-7 du code de la santé publique dont l'objet porte sur les obligations en matière de formation des employeurs publics et privés de médecins salariés.
Le paragraphe VI est une disposition de conséquence puisqu'elle supprime l'actuel article L. 4133-8, afin de tenir compte de la nouvelle renumérotation mise en oeuvre au V ci-dessus.
Le paragraphe VI bis résulte du vote d'un amendement du Gouvernement tendant à ajouter les « hôpitaux des armées » à l'énumération de l'article L. 6155-1 qui impose déjà une obligation de formation continue pour les médecins, biologistes, odontologistes et pharmaciens travaillant dans les établissements publics de santé et dans les établissements privés participant au service public hospitalier.
Le paragraphe VI ter , adopté également à l'initiative du Gouvernement, ajoute, de la même manière, les représentants du service de santé des armées à la liste des membres du conseil national de la formation médicale continue, instituée pour les personnels médicaux hospitaliers.
Le paragraphe VII propose de réécrire l'article L. 6155-3, en prévoyant de supprimer les conseils régionaux de la formation continue pour les personnels médicaux hospitaliers pour les fusionner avec la structure unique instituée précédemment au paragraphe II pour l'article L. 4133-4.
Le paragraphe VIII modifie la rédaction de l'article L. 6155-5 qui précise que les modalités d'application de ce chapitre sont déterminées par décret en Conseil d'État.
II - Les modifications adoptées par l'Assemblée nationale
En première lecture, l'Assemblée nationale a adopté sept amendements à cet article, dont cinq émanent du Gouvernement, le dernier étant un amendement rédactionnel déposé par Mme Claude Greff :
- le premier a pour objet d'organiser la transmission au conseil régional de la formation médicale continue, les justifications de la participation du médecin à des programmes d'évaluation agréés ;
- le deuxième donne aux deux conseils nationaux de la formation médicale continue le pouvoir de fixer les règles que suivent les conseils régionaux pour valider la formation médicale continue ;
- les trois derniers visent à réparer un oubli dans le projet de loi initial, en intégrant les médecins du service de santé des armées dans le dispositif de formation médicale continue.
III - La position de votre commission
Votre commission ne peut qu'être favorable à l'économie générale de ce nouveau dispositif de formation médicale continue, qu'elle appelait de ses voeux depuis longtemps.
Elle note ainsi qu'elle avait déjà pris position en ce sens par la voix de son rapporteur, M. Claude Huriet, lors du débat relatif au projet de loi de modernisation sociale. Elle observait alors que le bon fonctionnement du Fonds national de la formation continue constituait la condition sine qua non de l'efficacité du dispositif d'ensemble. Celui-ci n'ayant jamais fonctionné, il est donc nécessaire de modifier ici le dispositif législatif.
Elle a rappelé également avoir souhaité que la méconnaissance de l'obligation de formation médicale continue soit passible d'une sanction disciplinaire, dispositif qui n'a jamais été mis en oeuvre en raison de l'opposition des représentants de la profession.
Toutefois, votre commission comprend le changement d'approche proposé par M. Jean-François Mattei dans ces termes: « Nous avons voulu en effet améliorer la loi du 4 mars 2002 et non en bouleverser la logique. Les articles portant sur la formation médicale continue n'ont pas d'implication financière réellement évaluable, et les réformes de structures du système de soins sont un autre sujet. Comme la formation médicale continue n'a jamais eu sa chance, j'ai fait le pari de ne pas associer tout de suite la carotte et le bâton, mais d'offrir enfin aux professionnels de santé les outils nécessaires. La formation continue reste une obligation, cela est dit expressément dans cet article, et même de façon redondante. En ce qui concerne les incitations, vous connaissez l'ambiguïté de la situation actuelle. Le Gouvernement a son champ de compétences, les partenaires conventionnels ont le leur. Je n'ai pas encore décidé des mécanismes exacts des incitations mais les possibilités sont diverses. On peut par exemple subordonner l'accès à certaines fonctions - conseil de l'Ordre, syndicats, URML - à la formation continue. Ceux qui ne l'auront pas suivi ne pourront pas non plus être chargés de responsabilités pédagogiques.
Les primes d'assurance professionnelle pourraient être modulées pour ceux qui s'acquitteraient de la formation continue. Des discussions sont ouvertes avec les assureurs dans ce sens. Et pourquoi ne pas envisager une évolution de carrière pour les médecins libéraux ? Sous réserve d'une formation et d'une évaluation régulières, les caisses pourraient accorder une rémunération forfaitaire supplémentaire qui reconnaisse une progression dans la carrière sans changer le prix de l'acte médical. Il s'agirait à la fois d'une incitation et d'une réponse à une attente des professionnels, qui ne peuvent plus aujourd'hui espérer de progression de leur pouvoir d'achat dès lors que leur agenda est plein » 33 ( * ) .
Votre commission vous propose donc d'adopter cet article sans modification.
TITRE V
-
DISPOSITIONS
DIVERSES
(Division et intitulé nouveaux)
Article 52 (nouveau)
(art. L.
2122-1 et L. 4151-1 du code de la santé publique)
Examens de
prévention durant et après la grossesse
Objet : Cet article vise à préciser les compétences des sages-femmes dans l'accomplissement des examens de prévention durant et après la grossesse.
I - Le dispositif proposé
Cet article additionnel, adopté par l'Assemblée nationale sur proposition du Gouvernement, vise à préciser les compétences des sages-femmes dans l'accomplissement des examens de prévention durant et après la grossesse.
Cette évolution législative s'inscrit dans le cadre de la réflexion sur l'organisation de la périnatalité confiée par le ministre de la santé, de la famille et des personnes handicapées au professeur Gérard Bréart.
Dans ce rapport, le professeur Bréart souligne que « l'activité des sages-femmes a considérablement évolué depuis quinze ans. Les sages-femmes possèdent un statut de personnel médical à compétence définie et encadrée. Elles sont formées pour assurer de façon autonome le suivi et l'accompagnement de la grossesse normale et l'accouchement normal. Dans les grossesses à risque, la sage-femme est la collaboratrice du médecin ».
Ce rapport indique, comme l'ont précisé les représentantes des sages-femmes auditionnées par votre rapporteur que, dans la pratique quotidienne se crée un décalage progressif entre les missions qui leur sont assignées et l'exercice réel de leur métier.
« La pénurie entraîne dans les établissements publics la disparition de cette offre de soins. Pour assurer l'urgence obstétricale, des consultations sont supprimées, ce qui entraîne une augmentation des grossesses non suivies en particulier chez les femmes en situation de précarité. La diminution de la surveillance entraîne une augmentation des consultations d'urgence qui incombent le plus souvent aux sages-femmes qui voient ainsi augmenter leur charge de travail ».
Le rapport conclut que cette situation de décalage soulève la question de l'articulation des tâches confiées aux sages-femmes avec celles assurées par les autres intervenants que sont les obstétriciens, les pédiatres et les puéricultrices.
Les conclusions de cette mission Périnatalité ont été rendues publiques au mois de septembre 2003 et, ainsi qu'il l'a expliqué devant l'Assemblée nationale, Jean-François Mattei a souhaité leur donner rapidement une traduction législative.
La première mesure proposée par le ministre de la santé est de modifier la disposition restrictive mise en oeuvre après la deuxième guerre mondiale qui réserve aux médecins la pratique du premier examen prénatal et de l'examen post-natal.
Le paragraphe I de cet article prévoit donc que, si les médecins continuent à assurer le premier examen prénatal, la déclaration de grossesse doit pouvoir être effectuée par une sage-femme.
Le paragraphe II reprend les conclusions du rapport de mission sur la périnatalité et dispose que l'examen post-natal peut être indifféremment pratiqué par un médecin ou une sage-femme lorsque la grossesse, tout comme l'accouchement, se sont déroulés de façon normale.
II - La position de votre commission
Votre commission se félicite de ces mesures qui contribuent à la modernisation de l'exercice de la profession de sage-femme et tiennent compte de leur niveau de formation de plus en plus élevé et de la réalité des pratiques constatées dans les établissements de santé.
Votre commission vous propose d'adopter cet article sans modification.
Article 53 (nouveau)
(art. L.
4151-2 du code de la santé publique)
Compétence vaccinale des
sages-femmes
Objet : Cet article vise à élargir la compétence vaccinale déléguée aux sages-femmes.
I - Le dispositif proposé
Cet article additionnel, adopté par l'Assemblée nationale sur proposition du Gouvernement, s'inscrit également dans une perspective de modernisation de l'exercice de la profession de sage-femme.
Il vise à modifier la rédaction de l'article L. 4152-2 dont la rédaction actuelle a été établie à l'issue de la seconde guerre mondiale et se limite aux vaccinations et revaccinations antivarioliques, vaccinations qui n'existent plus depuis de nombreuses années.
Cet article propose de donner une compétence plus large aux sages-femmes en matière de vaccination et de renvoyer à un arrêté du ministre chargé de la santé la liste des vaccinations utiles pendant la période au cours de laquelle la sage-femme assure le suivi de la patiente et de l'enfant à naître.
II - La position de votre commission
Votre commission se félicite de ces mesures qui contribuent à la modernisation de l'exercice de la profession de sage-femme et tiennent compte de leur niveau de formation de plus en plus élevé et de la réalité des pratiques constatées dans les établissements de santé.
Votre commission vous propose d'adopter cet article sans modification.
Article 54 (nouveau)
(art. L.
4151-3 du code de la santé publique)
Pratique de soins et
prescription de médicaments par les sages-femmes
Objet : Cet article vise à préciser les conditions dans lesquelles les sages-femmes peuvent pratiquer des soins et prescrire des examens et des médicaments.
I - Le dispositif proposé
Cet article additionnel, adopté par l'Assemblée nationale sur proposition du Gouvernement, s'inscrit également dans une perspective de modernisation de l'exercice de la profession de sage-femme.
Le paragraphe I délimite les compétences dévolues aux sages-femmes. De même que les sages-femmes ont une compétence pleine et entière en matière de grossesse normale et d'accouchement eutocique, de même elles sont tenues de faire appel à un médecin lorsqu'apparaissent pendant la grossesse des pathologies touchant la mère ou l'enfant à naître, ou pendant l'accouchement en cas de souffrance foetale.
Ces dispositions actualisent la rédaction de l'article L. 4151-3 du code de la santé publique. Elles prévoient également que les sages-femmes peuvent pratiquer les soins prescrits par un médecin en cas de grossesse ou de suites de couches pathologiques.
Le paragraphe II modernise la rédaction des dispositions relatives aux prescriptions qui n'appellent pas toutes le même encadrement.
L'usage des instruments visés à l'article L. 4151-3 du code de la santé publique ne justifiant pas aujourd'hui de restriction particulière, les dispositions afférentes présentes dans le code de la santé publique peuvent donc être abrogées.
La modification substantielle proposée par cet article consiste à mettre fin au régime de prescription actuel des sages-femmes qui est établi médicament par médicament, pour leur substituer une procédure réglementaire qui établira la liste des médicaments qu'elles peuvent prescrire.
II - La position de votre commission
Votre commission se félicite de ces mesures qui contribuent à la modernisation de l'exercice de la profession de sage-femme et tiennent compte de leur niveau de formation de plus en plus élevé et de la réalité des pratiques constatées dans les établissements de santé.
Elle vous proposera toutefois d'apporter un amendement à cet article tendant à modifier la rédaction de l'article L. 4154-4 du code de la santé publique en remplaçant les mots « classes thérapeutiques de médicaments » par les mots « médicaments d'une classe thérapeutique » .
Votre commission vous propose d'adopter cet article ainsi amendé.
Article 55 (nouveau)
(art. L.
4321-13 à L. 4321-21 et L. 4391-3
du code de la santé
publique)
Création d'un ordre national de la profession
de
masseur-kinésithérapeute
Objet : Cet article vise à créer un ordre national de la profession de masseur-kinésithérapeute.
I - Le dispositif proposé
Cet article additionnel, adopté par l'Assemblée nationale sur proposition du Gouvernement, vise à créer un ordre national de la profession de masseur-kinésithérapeute. Cette création est motivée par l'évolution de cette profession qui, de plus en plus, est habilitée à établir des bilans diagnostics et à présenter des suggestions sur la prise en charge.
Cette mesure permettra de regrouper, au sein de l'ordre, les professionnels qui exercent à l'hôpital, dans les établissements sanitaires, médico-sociaux et de manière libérale.
Cette création ne doit pas interférer avec le fonctionnement du conseil interprofessionnel des professions paramédicales créé par la loi du 4 mars 2002 dont, par ailleurs, le ministre de la santé, de la famille et des personnes handicapées a annoncé une redéfinition prochaine des compétences.
On observera que cette disposition succède à des propositions antérieures qui n'avaient pas été couronnées de succès.
La loi n° 95-116 du 4 février 1995 portant diverses dispositions d'ordre social, complétée par la loi n° 96-452 du 28 mai 1996, avait créé un ordre des masseurs-kinésithérapeutes et un ordre des pédicures podologues. Toutefois, et alors même que les décrets du 21 janvier 1997 et ceux du 16 mai 1997 précisaient les modalités d'application de cette loi et que l'arrêté du 27 mai 1997 fixait les dates d'élection aux conseils de ces nouveaux ordres, ces dispositions n'ont jamais été appliquées, un arrêté du 15 juillet 1997 ayant abrogé celui du 27 mai 1997 et ayant ainsi rendu impossible la mise en place de ces instances. Ces ordres avaient finalement été supprimés par la loi du 4 mars 2002.
Le paragraphe I organise la participation des masseurs-kinésithérapeutes au sein du conseil interprofessionnel des professions paramédicales. La profession n'est plus représentée qu'au sein de l'assemblée interprofessionnelle aux niveaux régional et national. En effet, compte tenu de la création de l'ordre, le collège professionnel des masseurs-kinésithérapeutes ne se justifie plus, ni la participation de la profession aux instances disciplinaires du conseil interprofessionnel des professions paramédicales.
Le paragraphe II précise qu'à l'exception des masseurs-kinésithérapeutes qui travaillent pour le service de santé des armées, qui n'est pas concerné par cette obligation, la profession de masseur-kinésithérapeute ne peut être exercée qu'après inscription sur un tableau.
Le paragraphe III définit le contenu des missions de l'ordre qui représente l'ensemble de la profession. Ces compétences sont calquées sur celles exercées par les ordres médicaux. Certaines d'entre d'elles sont communes :
- l'interdiction du partage d'honoraires ;
- l'interdiction de gratifications commerciales ;
- la réglementation de certains types de rémunération ;
- la procédure de conciliation préalable à l'introduction du recours ;
- un dispositif simplifié pour la collectivité de Saint-Pierre et Miquelon.
L'ordre des masseurs-kinésithérapeutes détient les compétences générales d'une instance ordinale, notamment la défense des principes de moralité et de probité, la compétence disciplinaire, ainsi que le respect du code de déontologie dont se sera dotée la profession et dispose d'un niveau de représentation national, régional et départemental. Le conseil national assure la gestion générale de l'ordre ; le conseil régional assure des fonctions de représentation et d'évaluation des pratiques professionnelles ; le conseil départemental est compétent pour l'inscription au tableau, les recours étant formés devant le conseil national.
II - La position de votre commission
Votre commission vous propose d'adopter cet article sans modification.
Article 56 (nouveau)
(art. L.
5135-14 du code de la santé publique)
Transferts d'officines
Objet : Cet article vise à modifier les modalités de transferts des officines dans les zones à faible densité de population.
I - Le dispositif proposé
Cet article additionnel a été adopté par l'Assemblée nationale sur proposition de Mme Maryvonne Briot, malgré l'avis défavorable du Gouvernement qui avait souhaité qu'une concertation préalable soit menée auprès de la profession avant l'adoption de cette mesure.
Cette disposition a pour objet de modifier les règles de transferts d'officine, sans pour autant changer leur régime d'installation. Elle vise à favoriser le transfert des officines situées dans les communes de moins de 2.500 habitants.
Il en résulte que le représentant de l'État dans le département garde la faculté, conformément aux dispositions de l'article L. 5125-6 du code de la santé publique, de fixer une distance minimale par rapport à l'officine la plus proche ou de déterminer un secteur de la commune d'accueil.
II - La position de votre commission
Votre commission considère que cet article traite d'un sujet important qui ne mérite pas d'être évoqué dans la précipitation et qu'il doit être en mesure de proposer un traitement global à la question du transfert des officines dans les zones à faible densité de population.
Elle considère donc que cette disposition ne peut être adoptée qu'à l'issue d'une concertation avec la profession.
C'est pourquoi elle vous propose la suppression de cet article.
Article additionnel après
l'article 56
Recrutement dans le corps de l'Inspection
générale
des affaires sociales
Objet : Par cet article additionnel, votre commission propose de modifier les règles d'intégration dans le corps de l'Inspection générale des affaires sociales.
Le statut de l'Inspection générale des affaires sociale (IGAS) impose la présence dans le corps d'un minimum de 15 % de médecins ou de pharmaciens. A l'heure actuelle, seuls les médecins et pharmaciens fonctionnaires issus des corps des médecins inspecteurs de santé publique et de pharmaciens inspecteurs de santé publique peuvent intégrer l'IGAS. Or, l'Inspection générale souhaite élargir les possibilités de recrutement des professionnels de santé afin de diversifier les compétences et les parcours des candidats potentiels et de mieux appréhender les diverses missions sanitaires et sociales dont l'IGAS a la charge.
Les praticiens hospitaliers n'ont pas le statut de fonctionnaires mais d'agents publics et ne peuvent donc, en l'état actuel des textes, intégrer l'IGAS. L'objet du présent amendement consiste donc à ouvrir le recrutement de l'IGAS aux médecins et pharmaciens hospitaliers titulaires.
Le décret du 2 mai 1990, portant statut particulier de l'Inspection, ne suffit pas pour permettre cette intégration, le Conseil d'État considérant qu'une loi est nécessaire.
Dans cet objectif, le présent amendement, qui ne doit concerner que les médecins et pharmaciens hospitaliers, fait d'une part référence au 1° de l'article L. 6152-1 du code de la santé publique en précisant qu'il ne s'agit que des médecins et pharmaciens, à l'exception donc des biologistes et des odontologistes ; d'autre part, afin de circonscrire le recrutement potentiel aux seuls médecins et pharmaciens hospitaliers titulaires exerçant leur activité à temps plein à l'hôpital, et donc d'exclure les médecins et pharmaciens hospitaliers titulaires exerçant à temps partiel ainsi que les médecins et pharmaciens hospitaliers sous contrat, il convient de faire référence au décret du 24 février 1984 portant statut des praticiens hospitaliers.
Votre commission vous propose d'adopter cet article additionnel dans la rédaction qu'elle vous soumet.
Article additionnel après
l'article 56
(art. L. 4122-3 et L. 4124-7 du code de la santé
publique)
Exercice des fonctions ordinales
Objet : Par cet article additionnel, votre commission souhaite réformer le régime d'incompatibilité entre les fonctions administratives ordinales et les fonctions juridictionnelles.
Les incompatibilités au sein des conseils de l'ordre des médecins, chirurgiens-dentistes et des sages-femmes, entre les fonctions administratives de membres de conseil régional ou national de l'ordre et les fonctions juridictionnelles de membres de chambre disciplinaire de première instance ou d'appel sont supprimées.
Ces incompatibilités, prévues par la loi du 4 mars 2002, risquaient de bloquer, de fait, le fonctionnement de ces ordres : en effet, un régime strict d'incompatibilité nécessitait un doublement du nombre des sièges à pourvoir, et un recours accru à des praticiens retraités, relativement éloignés de l'exercice professionnel.
Cet article dispose que, même s'ils pourront désormais siéger à une formation administrative et juridictionnelle, les conseillers ordinaux devront s'abstenir de siéger dans les chambres disciplinaires de première instance ainsi que dans la chambre disciplinaire d'appel lorsqu'ils ont déjà connu l'affaire dans l'exercice de leurs fonctions ordinales, qu'elles soient administratives ou disciplinaires (en première instance ou en appel, en chambre disciplinaire ou en section des assurances sociales).
Cette disposition est conforme à la jurisprudence de la Cour européenne des droits de l'homme et garantit une impartialité objective de ces juridictions au sens de l'article 6, paragraphe 1, de la convention européenne de sauvegarde des droits de l'homme et des libertés fondamentales.
Votre commission vous propose d'adopter cet article additionnel dans la rédaction qu'elle vous soumet.
Article additionnel après
l'article 56
Réglementation relative à
l'hémovigilance
Objet : Par cet article additionnel, votre commission propose de compléter la réglementation relative à l'hémovigilance, en direction des donneurs de sang, à la prescription de médicaments par les établissements de transfusion sanguine et par la diffusion de « bonnes pratiques ».
L'hémovigilance est définie comme l'ensemble des procédures de surveillance organisées depuis la collecte de sang et ses composants jusqu'au suivi des receveurs. C'est un maillon important de la sécurité transfusionnelle qui fait l'objet, à l'heure actuelle, d'une préoccupation croissante de la part des pouvoirs publics.
La loi du 1 er juillet 1998 relative au renforcement de la veille sanitaire et du contrôle de la sécurité sanitaire des produits destinés à l'homme confie la mise en oeuvre des systèmes de vigilance à l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS).
Une réglementation spécifique, sous l'appellation « hémovigilance », s'est mise en place progressivement, permettant de garantir la sécurité transfusionnelle. La spécificité et la performance du système d'hémovigilance reposent sur un réseau établi au plus près du patient. Il associe les professionnels de santé directement impliqués dans l'acte thérapeutique transfusionnel.
L'hémovigilance prévoit pour chaque unité préparée d'un produit sanguin labile :
- le signalement de tout effet inattendu ou indésirable lié, ou susceptible d'être lié, à l'usage thérapeutique de ce produit ;
- le recueil, la conservation et l'accessibilité des informations relatives à son prélèvement, à sa préparation ou à son utilisation.
Dans chaque région, un médecin coordonnateur de l'hémovigilance, placé auprès du directeur régional des Affaires sanitaires et sociales, est chargé de suivre la mise en oeuvre par les établissements de santé et de transfusion sanguine des dispositions prévues par le code de la santé publique. Il est également chargé de coordonner le réseau d'hémovigilance.
Tous les acteurs du système de santé sont impliqués dans le fonctionnement de l'hémovigilance - qu'il s'agisse des professions médicales ou paramédicales. Ils peuvent ainsi déclarer un incident dès son constat.
Le paragraphe I dispose que l'hémovigilance s'applique à la surveillance des incidents susceptibles de survenir chez les seuls receveurs. La modification proposée vise à étendre la notion d'hémovigilance à la surveillance des incidents susceptibles de survenir chez les donneurs et à leur suivi épidémiologique. Elle vise à transposer la définition de l'hémovigilance figurant dans la directive 2002/98/CE du Parlement européen et du Conseil du 27 janvier 2003 établissant des normes de qualité et de sécurité pour la collecte, le contrôle, la transformation, la conservation et la distribution du sang humain et des composants sanguins, qui étend explicitement le champ de l'hémovigilance du donneur au receveur. La nouvelle rédaction de cet article servira ainsi de base législative pour les textes réglementaires qui transposeront cette directive. Les données recueillies contribueront à l'amélioration de la sécurité du don de sang.
Le paragraphe II a pour objet de compléter les dispositions existantes en ce qui concerne les médicaments que les établissements de transfusion sanguine sont autorisés à dispenser : pour le moment, cette autorisation est limitée aux médicaments dérivés du sang. Il est ici proposé de l'étendre à tous les médicaments nécessaires à leurs activités de transfusion sanguine et de soins, le cas échéant, et d'autoriser les établissements de transfusion sanguine à administrer les médicaments, pour couvrir le cas des patients bénéficiant sur place du traitement.
Le paragraphe III vise à rendre applicables au centre de transfusion sanguine des armées et aux établissements de santé autorisés à conserver et distribuer des produits sanguins labiles, les bonnes pratiques en transfusion sanguine déjà applicables à l'Etablissement français du sang. S'agissant du centre de transfusion sanguine des armées, la modification proposée a pour conséquence d'associer le ministre de la défense à l'homologation de ces bonnes pratiques. Cette disposition complète le dispositif existant puisque le centre de transfusion sanguine des armées est déjà soumis au contrôle des inspecteurs de l'Agence française de sécurité des produits de santé. S'agissant des établissements de santé autorisés à conserver et distribuer des produits sanguins labiles, la modification proposée a pour objet de leur rendre automatiquement applicables les règles propres à cette activité et ainsi, de contribuer au renforcement de la sécurité sanitaire relative à la transfusion sanguine.
Votre commission vous propose d'adopter cet article additionnel dans la rédaction qu'elle vous soumet.
*
Votre commission vous propose d'adopter l'ensemble du projet de loi ainsi amendé.
TRAVAUX DE LA COMMISSION
Réunie le mercredi 7 janvier 2004 sous la présidence de M. Nicolas About, président, puis de M. Alain Gournac, vice-président, la commission a procédé à l'examen du rapport de MM. Francis Giraud et Jean-Louis Lorrain sur le projet de loi relatif à la politique de santé publique .
M. Francis Giraud, rapporteur , a tout d'abord indiqué que ce texte résultait d'un long travail préparatoire, engagé dès l'automne 2002, et qu'il répondait aux préoccupations de la commission, celle-ci s'étant à plusieurs reprises exprimée en faveur d'une définition pluriannuelle des priorités en matière de santé et d'une meilleure articulation entre ces priorités et les lois de financement de la sécurité sociale.
Il a ensuite précisé que le projet s'organisait autour de deux objectifs principaux : affirmer la responsabilité de l'État en matière de détermination de la politique de santé et accorder une place plus importante à la prévention dans notre système de santé.
Il a souligné que la version initiale s'était trouvée enrichie d'une trentaine d'articles au cours du débat à l'Assemblée nationale, en raison, d'une part, de l'ajout de dispositions consécutives à la canicule, d'autre part, pour des raisons plus prosaïques d'opportunité, de la rareté des textes sanitaires conduisant à y insérer diverses dispositions qui auraient pu légitimement faire l'objet de projets de loi spécifiques.
M. Francis Giraud, rapporteur, a ensuite détaillé le titre premier de la loi, qui définit les nouveaux principes et l'architecture de la future politique de santé publique.
Il a indiqué que la loi comportait les éléments classiques relatifs à la surveillance et l'observation de l'état de santé de la population, tels que la lutte contre les épidémies ou la qualité et la sécurité des soins et des produits de santé. Il a ajouté que la prévention figurait désormais en bonne place parmi les priorités de la politique de santé publique.
Il a aussi relevé que la définition proposée des actions et des objectifs de santé publique dépassait la conception traditionnelle centrée autour des pathologies lourdes, pour intégrer d'autres déterminants tels que la réduction des inégalités de santé, la prise en compte des populations les plus fragiles, ainsi que les risques éventuels pour la santé causés par l'environnement, le travail, les transports ou l'alimentation.
Puis il a insisté sur le deuxième apport important du projet : la mise en oeuvre d'une loi d'orientation quinquennale de santé publique, complétée par un rapport annexé qui fixe des objectifs quantifiés et les principaux plans d'action à entreprendre pour les atteindre. Il a émis le souhait que le Gouvernement, conformément aux recommandations de la commission, établisse un lien plus fort entre ces objectifs de santé publique, la politique d'assurance maladie et les lois de financement de la sécurité sociale.
Il a expliqué que la préparation de chaque loi quinquennale serait précédée d'une consultation de la Conférence nationale de santé, qui réunit tous les acteurs du système de santé, et par l'établissement d'un rapport d'analyse des problèmes de santé de la population par le Haut conseil de santé publique.
M. Francis Giraud, rapporteur , a précisé que le Haut conseil de santé publique était une instance d'expertise qui jouait un rôle stratégique dans notre politique de santé. Il s'est inquiété du fait que le projet de loi envisage de le fusionner avec le Comité supérieur d'hygiène publique de France, dont le rôle est davantage opérationnel. Tout en admettant l'intérêt de rationaliser les structures chargées de la politique de santé, il a jugé que la fusion proposée risquait de nuire à cette fonction stratégique et d'aboutir à une confusion des missions. Il a ainsi proposé de maintenir le principe de la fusion, mais de confier les fonctions les moins stratégiques du comité d'hygiène aux agences sanitaires.
Il en est ensuite venu à la troisième innovation du texte : la création des objectifs et plans régionaux de santé publique, qui remédie au manque d'articulation entre les plans nationaux et régionaux institués par la loi du 4 mars 2002.
Il a expliqué que le préfet devrait désormais définir, dans chaque région, les modalités de mise en oeuvre des objectifs et des plans nationaux, en tenant compte des spécificités locales, qu'il serait chargé de leur application et qu'il disposerait pour cela d'un groupement régional de santé publique (GRSP). Il a également indiqué qu'une conférence régionale de santé publique aurait pour mission de contribuer à la définition et à l'évaluation des objectifs régionaux de santé publique.
M. Francis Giraud, rapporteur, a alors relevé la convergence de ce texte avec des dispositions que le Gouvernement avait fait figurer dans le projet de loi relatif aux responsabilités locales, qui attribue également aux conseils régionaux une compétence sanitaire pour élaborer et mettre en oeuvre les objectifs spécifiques des régions.
Il a enfin précisé que le projet de loi prévoyait la ratification de l'ordonnance du 4 septembre 2003 portant simplification du système de santé, et qu'il permettrait, en outre, la création de sociétés d'économies mixtes dédiées aux programmes sanitaires.
M. Francis Giraud, rapporteur, a ensuite abordé le titre II du projet de loi, qui détaille les instruments d'intervention, en distinguant les structures et les programmes.
Il a jugé que la disposition la plus importante de ce titre était la création des groupements régionaux de santé publique (GRSP) qui auront pour mission de mettre en oeuvre les programmes régionaux de santé publique aux côtés du préfet. Il a précisé que ces groupements seraient composés de représentants de l'État, de l'Institut de veille sanitaire (InVS), de l'Institut national de prévention et d'éducation pour la santé (INPES), de l'agence régionale d'hospitalisation, des collectivités locales qui souhaiteront y participer, ainsi que de représentants de l'assurance maladie. Il a indiqué que l'Assemblée nationale avait redéfini la composition des GRSP et avait recentré leur rôle sur leur tâche d'opérateur.
Il s'est interrogé sur l'opportunité de prévoir une présidence obligatoire des GRSP par le préfet, alors que l'on pourrait envisager qu'ils élisent librement leur président. Il s'est également demandé si le Parlement serait tenu informé du montant des subventions versées par l'assurance maladie au financement de ces GRSP.
M. Francis Giraud, rapporteur , a ensuite évoqué les autres dispositions du titre II, qui concernent :
- la santé à l'école avec la mise en place d'un contrôle médical et d'un dépistage régulier en milieu scolaire ;
- la création de consultations de prévention et de dépistage de pathologies (asthme, diabète, cancer...) prises en charge par l'assurance maladie, sur le modèle des consultations de prévention mises en oeuvre dans le plan Cancer ;
- la définition d'une politique vaccinale avec responsabilité parentale ;
- et l'obligation de lutte contre les infections nosocomiales chez les professionnels de santé exerçant en ville.
M. Francis Giraud, rapporteur, a ensuite présenté le titre II bis, qui ne figurait pas dans le projet de loi initial, mais a été ajouté lors de l'examen du texte à l'Assemblée nationale, pour apporter une première réponse aux dysfonctionnements du système d'alerte constatés durant l'été.
Ces nouvelles mesures proposent notamment de redéfinir les missions de l'Institut de veille sanitaire en lui assignant une obligation d'alerte du ministre de la santé et en lui confiant le soin d'assurer la surveillance des populations les plus fragiles, ce qui répond à une priorité de santé publique très différente de la surveillance qu'il exerce par pathologie traditionnellement. Enfin l'InVS centralisera désormais les données concernant les accidents du travail et participera activement à la gestion des crises, en liaison directe avec les événements de l'été.
M. Francis Giraud, rapporteur , a relevé que, dans le même souci, plusieurs articles visaient à confier une mission de signalement des menaces pour la santé à tous les établissements de santé publics et privés, mais aussi aux établissements médicaux et médico-sociaux - ce qui comprend les maisons de retraite ou les services d'aide et de soins à domicile -, aux professionnels de santé, aux services de secours ainsi qu'aux entreprises funéraires.
Il a enfin indiqué que le texte validait un certain nombre de dispositions arrêtées par le Gouvernement dans le cadre du plan Biotox, à l'automne 2001, pour lutter contre l'apparition éventuelle d'un bioterrorisme, contre la survenance de pathologies infectieuses virulentes de type syndrome respiratoire aigu sévère (SRAS) et pour permettre une action publique rapide et efficace en cas de crise pouvant causer des désastres sanitaires.
Il a estimé que toutes ces mesures permettraient d'adapter et de compléter utilement le dispositif de sécurité sanitaire mis en place depuis 1998.
Il a ensuite abordé la dernière disposition de ce titre II bis, relative aux sociétés d'économie mixte (SEM). Il a rappelé que le Sénat s'était opposé, lors de l'examen du projet de loi habilitant le Gouvernement à simplifier le droit, à une disposition visant à autoriser les établissements de santé à participer au capital d'une société d'économie mixte, de crainte qu'elle ne fasse courir des risques inconsidérés aux établissements publics de santé dont l'objet social n'est pas de participer aux financements d'infrastructures locales. Il a toutefois approuvé, sous réserve de quelques modifications, l'actuelle proposition du Gouvernement, qui envisage de créer des SEM spécifiquement dédiées aux questions sanitaires, en vue notamment d'accompagner l'exécution du plan « Hôpital 2007 ».
Abordant ensuite le titre III, M. Francis Giraud, rapporteur, a expliqué que son premier article était destiné à approuver le rapport annexé au projet de loi. Il a indiqué que ce rapport ne limitait pas ses objectifs aux seules pathologies lourdes traditionnelles, mais traitait plus largement des problèmes de santé liés à l'alimentation, à la situation sociale, à la santé mentale, aux pratiques addictives ou bien encore à des questions appelées à prendre de l'ampleur avec le vieillissement de la population (chute des personnes âgées, dénutrition).
Il a précisé que ce premier rapport prévoyait le développement de grands plans stratégiques dans cinq domaines - le cancer, la santé environnementale, la violence et les comportements à risque, les maladies rares et les maladies chroniques - et qu'à terme, toute l'action de santé publique serait ainsi organisée dans une logique de projets.
Il a souligné que plusieurs dispositions visaient à mettre en oeuvre le plan cancer annoncé par le Président de la République en mars 2003, notamment la création de l'Institut national du cancer, la fourniture de médicaments anticancéreux par les pharmacies hospitalières et le renforcement des moyens de lutte contre le tabagisme et l'alcoolisme.
Puis M. Francis Giraud, rapporteur , a présenté l'article du projet de loi relatif aux psychothérapeutes, qui résulte d'un amendement de M. Bernard Accoyer, député, adopté à l'unanimité par l'Assemblée nationale avec l'avis favorable du Gouvernement. Il a indiqué que cet article visait à mieux encadrer la mise en oeuvre des psychothérapies.
Il a insisté sur la complexité de la question soulevée par cet article et a relevé que la pratique des psychothérapies se développait aujourd'hui de manière incontrôlée, alors qu'elle concerne chaque année plusieurs millions de nos concitoyens.
Il a expliqué que l'Assemblée nationale avait choisi de réserver l'exercice de la psychothérapie aux médecins psychiatres, d'une part, et aux psychologues et médecins justifiant d'une formation professionnelle, d'autre part, les autres professionnels étant soumis à un examen de contrôle d'aptitude pour pouvoir continuer à exercer.
M. Francis Giraud, rapporteur , a indiqué que ce projet faisait l'objet de vives contestations de la part des représentants des professionnels, qui arguent que les diplômes mentionnés dans la loi ne constituent pas une condition suffisante pour garantir la qualité du psychothérapeute et que celle-ci ignore les formations spécifiques assurées par des établissements privés non reconnus par l'État.
Il a ensuite abordé le titre IV du projet de loi qui s'organise autour de trois types de mesures : renforcer la formation en santé publique, rénover la formation médicale continue et réformer les dispositions législatives relatives aux recherches biomédicales.
Il a indiqué que le projet de loi proposait d'engager une réflexion sur la situation de l'enseignement en santé publique et de réaménager cet enseignement notamment en créant une école des hautes études en santé publique.
En matière de formation médicale continue , il a indiqué que le Gouvernement proposait un dispositif rénové, fondé sur le volontariat, et a rappelé que la formation médicale continue constituait un impératif pour tout médecin, afin d'éviter l'obsolescence de ses connaissances. Il a émis l'idée que des mécanismes d'incitation puissent être mis en oeuvre, notamment en subordonnant l'accès à certaines fonctions de responsabilités ou de représentation professionnelle au suivi de formations ou encore en modulant les primes d'assurance professionnelle.
M. Francis Giraud, rapporteur , en est ensuite venu au thème de la recherche biomédicale. Il a rappelé que la loi du 20 décembre 1988, relative à la protection des personnes qui se prêtent à des recherches biomédicales, avait été un texte innovant, mais dont l'application avait posé quelques difficultés.
Il a expliqué que le projet de loi saisissait l'occasion de la transposition en droit français d'une directive européenne de 2001 relative aux essais cliniques de médicaments pour aménager la législation relative à la recherche biomédicale, tout en conservant son équilibre initial : respecter et défendre le droit des personnes sans entraver la recherche.
Il a indiqué que le texte supprimait la distinction entre les recherches « avec » ou « sans » bénéfice individuel direct pour le malade, qui s'était révélée délicate à apprécier en pratique, et améliorait les conditions de recueil du consentement des personnes vulnérables à la participation aux recherches.
Il a ensuite évoqué la transformation des comités consultatifs de protection des personnes dans la recherche biomédicale (CCPPRB) en comités de protection de la personne, chargés de délivrer l'avis favorable permettant le lancement de la recherche, de se prononcer sur l'évaluation de la pertinence éthique et scientifique du projet et de définir l'information et les modalités de recueil du consentement des participants.
Enfin, M. Francis Giraud, rapporteur , a indiqué que le projet de loi s'achevait par diverses dispositions en faveur des sages-femmes et des masseurs-kinésithérapeutes.
Abordant alors le volet « sécurité sanitaire environnementale », M. Jean-Louis Lorrain, rapporteur , a souligné l'importance des interactions entre environnement et santé. Il a estimé que le projet de loi constituait une importante avancée, dans la mesure où il permet, d'une part, d'améliorer la planification des actions de recherche et de prévention en matière de sécurité sanitaire environnementale, d'autre part, de moderniser les dispositifs existants de gestion des risques, dans les domaines où les connaissances scientifiques permettent déjà la mise en oeuvre d'actions concrètes.
Il a indiqué que le projet de loi proposait d'abord la création d'un plan national « santé-environnement » qui fixerait des priorités nationales à l'horizon de cinq ans, que sa mise en oeuvre ferait l'objet de déclinaisons régionales et qu'un dispositif d'évaluation des actions serait mis en place, afin de permettre la révision périodique des objectifs. Il a souligné que, à chaque fois que les connaissances scientifiques et épidémiologiques le permettaient, les priorités ainsi définies donnaient lieu à des objectifs quantifiés annexés au projet de loi.
M. Jean-Louis Lorrain, rapporteur , a noté que le milieu de travail faisait l'objet d'une attention particulière, puisqu'il était prévu de confier à l'InVS une mission générale de statistiques en matière d'accidents du travail et de maladies professionnelles et de lui donner un accès direct aux informations à caractère sanitaire détenues par les entreprises. Il a indiqué qu'en contrepartie, l'institut contribuerait à la mise en place de surveillances épidémiologiques en milieu de travail.
Il a toutefois regretté que le rapprochement entre santé au travail et santé environnementale soit resté inachevé et a proposé, pour cette raison, d'intégrer explicitement la santé au travail dans le champ du plan national « santé-environnement » et d'améliorer encore la collecte des informations relatives à la santé au travail par l'InVS, en organisant la confidentialité des informations transmises par les services de santé au travail.
Il a ensuite présenté les améliorations concrètes contenues dans le projet de loi en matière de gestion des risques sanitaires liés à l'eau et à l'exposition au plomb.
Dans le domaine de l'eau, il a expliqué que le projet étendait l'obligation d'établir un périmètre de protection autour des points de prélèvement d'eau à tous les captages, y compris ceux antérieurs à 1964 bénéficiant d'une protection naturelle, et qu'en contrepartie, il allégeait les formalités administratives liées à l'établissement de ces périmètres, afin d'accélérer leur généralisation. Il a précisé que les collectivités propriétaires de captages disposeraient de moyens nouveaux pour assurer le maintien d'une activité agricole compatible avec la protection de la ressource en eau dans ces périmètres.
Il a enfin souligné le renforcement des obligations de préservation, de surveillance et de contrôle de la qualité de l'eau, qu'il s'agisse d'eau potable en général ou d'eau minérale naturelle, contenues dans le projet de loi.
Il a, par ailleurs, indiqué que les sanctions relatives aux infractions à la réglementation sanitaire sur l'eau étaient modernisées : un régime général et gradué de sanctions administratives en cas d'inobservation de la réglementation sanitaire sur la qualité de l'eau serait créé, de même que quatre nouvelles infractions pénales, et les peines encourues seraient renforcées, passant de 4.500 euros à 15.000 euros d'amende. Enfin, il serait désormais possible de retenir la responsabilité pénale des personnes morales propriétaires ou responsables des installations.
M. Jean-Louis Lorrain, rapporteur , a déclaré approuver l'esprit du dispositif présenté par le projet de loi, tout en proposant d'y apporter plusieurs améliorations en matière d'information des propriétaires de parcelles situées à l'intérieur des périmètres de protection des captages d'eau, de protection des installations contre les actes de malveillance ou de terrorisme et de répression des infractions sur l'eau.
Puis M. Jean-Louis Lorrain, rapporteur , en est venu au thème de la lutte contre le saturnisme. Il a indiqué que les mesures proposées avaient pour ambition de réduire de 50 % la prévalence de la maladie d'ici 2008, grâce notamment à une meilleure identification des sources d'exposition au plomb et à la réalisation de travaux d'élimination de cette substance.
Concernant le volet préventif, il a fait valoir que le texte imposait désormais l'obligation de présenter un « constat de risque d'exposition au plomb » (CREP) lors de la vente d'un logement sur l'ensemble du territoire national, et que la même exigence s'imposerait, dans un délai de quatre ans, aux contrats de location. Il a souligné que, d'ici 2010, l'ensemble des parties communes des immeubles d'habitation devrait, en outre, avoir bénéficié d'une expertise d'accessibilité au plomb et qu'en cas de constat positif, des travaux devraient être engagés par le propriétaire, sans attendre l'intervention du préfet. Il a ensuite précisé que ce dernier pourrait également prendre des dispositions de protection de la population générale vis-à-vis de chantiers entraînant des risques d'exposition au plomb.
Il a jugé possible d'apporter des compléments à ce dispositif, afin d'en renforcer encore l'efficacité, notamment le rétablissement de l'incitation à la visite médicale pour les enfants habitant un immeuble contaminé et le renforcement des compétences du service communal d'hygiène et de santé en matière de saturnisme.
M. Jean-Louis Lorrain, rapporteur , a enfin proposé d'ouvrir un nouveau chantier : celui des radiofréquences, encore appelés rayonnements non ionisants, afin de répondre aux demandes d'information de plus en plus pressantes des collectivités locales d'une part, et du public d'autre part, en matière d'implantation de stations radioélectriques.
Il a concédé qu'il n'existait pas, pour l'instant, d'éléments scientifiques incontestables sur les effets sanitaires de l'exposition aux champs électromagnétiques, mais il lui a paru nécessaire de disposer, au moins, d'outils permettant d'exercer un contrôle sur cette exposition, ainsi que l'a recommandé le rapport de l'Office parlementaire d'évaluation des choix scientifiques et technologiques (OPECST) du 9 novembre 2002.
Il a ainsi proposé de donner aux préfets la possibilité de procéder à des contrôles, pour s'assurer que les niveaux d'exposition ne dépassent pas les valeurs limites adoptées au niveau communautaire et d'assurer une meilleure information des maires concernant les installations radioélectriques installées sur leur commune.
M. Jean Chérioux s'est félicité du fait que le projet de loi mette fin à près d'un siècle de silence en matière de politique de santé publique. Il a toutefois déploré la surmédicalisation progressive de l'environnement quotidien des Français et s'est, par ailleurs, interrogé sur l'efficacité des pratiques psychothérapeutiques, sur leur coût et sur l'impact qu'aurait leur prise en charge sur l'équilibre des comptes de l'assurance maladie.
M. Louis Souvet a regretté l'extrême complexité du projet de loi, ainsi que l'absence de simplification des différentes instances intervenant en matière de santé publique dont le texte illustre le foisonnement. Il a estimé par ailleurs qu'un grand nombre des précisions apportées par le projet relevaient davantage à son sens du domaine réglementaire que de celui de la loi.
M. Gilbert Chabroux a estimé que le grand projet de loi de programmation en santé publique, annoncé par le Président de la République, se résumait, en réalité, à un projet « portant diverses mesures d'ordre social ». Il a noté que les cent objectifs figurant au rapport annexé au projet de loi étaient extrêmement hétéroclites et qu'aucun moyen financier n'était prévu pour leur réalisation. Il a souligné que le débat sur les psychothérapeutes était caractéristique de la focalisation du texte sur des détails d'importance limitée. Il a dénoncé le caractère précipité de la réforme de cette profession et il a demandé qu'une mission d'information soit créée à ce sujet. Il a enfin regretté que la santé au travail soit réduite à un simple volet du plan « santé-environnement ».
M. Guy Fisher a déploré le caractère morcelé des réformes en matière de santé qui se répartissent entre le présent projet de loi relatif à la santé publique, la loi de financement de la sécurité sociale, une ordonnance de simplification en matière sanitaire et sociale et le projet de loi relatif aux responsabilités locales. Il a déploré la hâte avec laquelle était examiné le présent texte dont l'adoption interviendrait avant que le Haut conseil sur l'avenir de l'assurance maladie ne rende ses conclusions. Il a estimé que le fait d'encadrer la profession de psychothérapeute ne résoudrait rien à l'état de délabrement de la politique française en matière de santé mentale. Il a souligné que le nombre élevé d'amendements des deux rapporteurs montrait, certes, la qualité du travail effectué par la Haute assemblée, mais qu'il faisait apparaître, en négatif, les lacunes importantes du texte. Il a enfin déclaré que les avancées proposées en matière de veille et d'alerte sanitaires n'étaient pas à la hauteur des enjeux mis en lumière par la canicule de l'été 2003.
M. Nicolas About, président , a tenu à souligner que les arguments tenant à la dénonciation des défaillances passées de la politique de santé publique faisaient en réalité ressortir la nécessité et l'urgence d'une loi en la matière. Il a rappelé que le Gouvernement n'avait pas demandé l'urgence sur ce texte et que, par conséquent, les conclusions du rapport du Haut conseil sur l'avenir de l'assurance maladie pourraient être prises en compte au cours de la navette. Il a insisté sur le fait que la régionalisation de la politique de santé publique constituait une avancée importante et qu'au total, le projet de loi ne méritait pas un jugement aussi sévère.
M. Paul Blanc a observé que les attentes des Français en matière de santé publique étaient parfois paradoxales. S'agissant des psychothérapeutes, il s'est étonné de l'absence de tout critère objectif de recrutement et d'évaluation de leurs pratiques alors que ces professionnels étaient de plus en plus souvent requis par les pouvoirs publics eux-mêmes, notamment à l'occasion d'événements traumatiques touchant la population.
Concernant la politique de l'eau, il a voulu savoir comment les dispositions prévues par le projet de loi s'articulaient avec celles de la directive prévoyant une politique communautaire dans le domaine de l'eau, dont la transposition a été adoptée le 6 janvier dernier par le Sénat.
M. Jean-Pierre Fourcade a regretté la longueur d'un projet de loi dont il ne contestait pas l'utilité. Il a observé que la politique de santé publique se heurtait aujourd'hui à une organisation administrative inefficace et il a regretté que le texte ne clarifie pas davantage la répartition des compétences entre les administrations centrales et les diverses agences sanitaires. Il a souligné que cette absence de clarification empêchait de mettre en oeuvre une véritable décentralisation en matière de santé.
M. Alain Vasselle a rappelé que la commission dénonçait depuis plusieurs années le fait que les lois de financement de la sécurité sociale n'étaient pas adossées à des objectifs clairs de santé publique. Il a insisté pour que le Gouvernement fournisse, à l'occasion du débat en séance publique, des éléments sur l'impact financier de cette loi et, notamment, sur le périmètre des dépenses mises à la charge, respectivement, de l'État et de l'assurance maladie. S'agissant de la lutte contre le tabagisme et l'alcoolisme, il a souligné le fait que l'outil des taxes avait désormais atteint ses limites. Il s'est enfin inquiété des possibilités ouvertes par le projet de loi de rechercher la responsabilité pénale des personnes morales responsables d'installations de production ou de distribution d'eau.
M. André Lardeux a observé que la diversité des thèmes abordés par le projet de loi était à l'image des demandes de la société en matière de santé. Il a déploré le fait que la réduction du temps de travail ait réduit à néant les marges de manoeuvre financières de la France en matière de politique sanitaire et sociale. Il a estimé que la région n'était pas toujours l'échelon approprié pour la prévention de toutes les pathologies. S'agissant des groupements régionaux de santé publique, il a souligné que le principe de participation optionnelle des collectivités locales, autres que la région, ne devait pas servir de prétexte à l'attentisme. Il a enfin estimé que la réglementation de la profession de psychothérapeute ne protégerait jamais les personnes en situation de détresse morale contre les charlatans qui abusent de leur besoin d'écoute et de conseil.
Répondant à l'ensemble des intervenants, M. Francis Giraud, rapporteur , s'est dit surpris de l'attitude conservatrice de l'opposition, rappelant que la mise en oeuvre d'une politique de prévention en matière de santé exigeait un changement complet de mentalité en France.
Il a rappelé que la responsabilité de la multiplication des structures intervenant en matière de santé publique incombait à l'ensemble des gouvernements qui s'étaient succédé depuis quinze ans et que le Gouvernement actuel avait, pour la première fois, entamé un processus de suppression et de regroupement de ces différentes instances.
S'agissant des psychothérapeutes, M. Francis Giraud a indiqué que cette profession se caractérisait par une grande hétérogénéité des formations : les médecins et les psychologues sont, en effet, titulaires de diplômes délivrés par l'État, alors que les formations de psychothérapeute et de psychanalyste sont dispensées par des instituts privés actuellement non contrôlés. Il a noté que l'amendement adopté par les députés relevait d'un souci légitime de protection des usagers, mais qu'il empruntait une voie difficile : la définition des psychothérapies elles-mêmes, ce qui revenait à définir, dans la loi, les bonnes et mauvaises techniques de psychothérapie.
Il a précisé que l'amendement qu'il proposait à la commission visait à réglementer, non pas l'usage des méthodes de psychothérapie, mais l'utilisation du titre de psychothérapeute : à cet effet, un registre national des psychothérapeutes serait créé. Les médecins et psychologues titulaires d'un diplôme d'État pourraient, de droit, être inscrits à ce registre et un décret préciserait les conditions dans lesquelles les formations suivies dans les instituts privés ouvriraient également droit à l'usage de ce titre.
Il a précisé que l'objectif de cet enregistrement était de s'assurer que les professionnels usant du titre de psychothérapeute étaient capables de repérer les situations pathologiques nécessitant non pas un soutien psychologique mais une orientation vers un établissement de soins.
Répondant à son tour aux commissaires, M. Jean-Louis Lorrain, rapporteur , a précisé que le projet de loi transposant la directive relative à la politique communautaire de l'eau, examiné le 6 janvier par le Sénat, portait essentiellement sur le code de l'environnement, alors que les dispositions du projet de loi visaient le code de la santé publique. Il a également indiqué que la responsabilité des collectivités locales en tant que personnes morales pourrait être engagée pour certaines infractions à la réglementation sur la qualité sanitaire de l'eau, lorsque les installations seraient gérées en régie.
M. Jean-Pierre Fourcade a insisté pour que la formation requise des psychologues désirant pratiquer la psychothérapie soit au moins équivalente à un diplôme de troisième cycle.
M. Gilbert Barbier a rappelé la nécessité de tenir compte des éventuelles équivalences avec des diplômes délivrés à l'étranger, notamment par les États membres de l'Union européenne.
M. Gilbert Chabroux a voulu savoir si l'amendement proposé par le rapporteur réglait également la situation des psychanalystes.
M. Nicolas About, président , a précisé qu'un décret prévoirait les équivalences de diplômes nécessaires. Il a indiqué que l'inquiétude des psychanalystes vis-à-vis de l'amendement adopté à l'Assemblée nationale résidait dans le fait que celui-ci visait les techniques de psychothérapie, la psychanalyse pouvant justement être classée parmi celles-ci. Il a expliqué que, dans la mesure où l'amendement du rapporteur portait sur l'usage du titre de psychothérapeute, celui-ci n'aurait un impact que dans le cas, vraisemblablement rare, de psychanalystes désirant également user de ce deuxième titre.
M. André Vantomme a craint que la réglementation de la profession de psychothérapeute ne conduise des professionnels mal intentionnés à se cacher désormais sous un autre label, notamment celui de psychanalyste.
La commission a ensuite examiné les articles et les amendements présentés par les rapporteurs.
La commission a adopté sans modification l'article premier A (ratification de la convention-cadre de l'Organisation mondiale de la santé pour la lutte antitabac).
A l'article premier (politique de santé publique nationale), la commission a adopté un amendement prévoyant la rédaction, par la Conférence nationale de santé, d'un rapport annuel sur le respect du droit des usagers du système de santé. Elle a également adopté un amendement visant à réserver l'intervention du Haut conseil à des missions stratégiques et un amendement prévoyant d'associer les organismes d'assurance maladie complémentaire à la Conférence nationale de santé.
A l'article 2 (politique de santé publique régionale), outre quatre amendements de coordination et deux amendements de précision, la commission a adopté un amendement ayant pour objet de donner une base légale aux schémas régionaux d'éducation pour la santé.
A l'article 3 (coordination), elle a adopté un amendement de coordination, ainsi que deux amendements tendant à corriger des erreurs matérielles.
La commission a ensuite adopté un amendement de suppression de l'article 3 bis nouveau (nouvelle catégorie de sociétés d'économie mixte) dont les dispositions seront réintroduites à l'article 13 bis.
A l'article 4 (institut national de prévention et d'éducation pour la santé), elle a adopté un amendement visant à supprimer la référence à l'éducation thérapeutique dans les missions de l'INPES.
A l'article 5 (groupement régional de santé publique), elle a adopté un amendement de précision.
Elle a ensuite adopté sans modification les articles 6 A nouveau (visite médicale au cours de la scolarité), 6 (programmes nationaux de santé), 7 (politique vaccinale), 8 (lutte contre les infections nosocomiales) et 9 (définition par l'État des contrats de santé publique).
A l'article 10 A nouveau (missions et responsabilités de l'Institut national de veille sanitaire), outre un amendement de précision, la commission a adopté un amendement visant à formaliser l'articulation des actions de l'Institut de veille sanitaire avec celles des services de l'assurance maladie et des départements ministériels impliqués dans les statistiques des accidents du travail et de maladies professionnelles.
A l'article 10 B nouveau (réseau de correspondance de l'Institut national de veille sanitaire), elle a adopté un amendement de cohérence rédactionnelle.
A l'article 10 C nouveau (organisation d'un système d'alerte), la commission a adopté un amendement visant à supprimer l'obligation, pour les entreprises funéraires, de signaler les fluctuations anormales de leur activité.
Elle a adopté sans modification les articles 10 (gestion des menaces sanitaires graves) et 10 bis nouveau (insertion d'un plan d'urgence sanitaire au sein du plan régional de santé publique).
A l'article 10 ter nouveau (plan blanc), la commission a adopté un amendement visant à supprimer la référence aux services d'urgence départementaux, qui n'existent pas dans les faits sous cette appellation.
La commission a ensuite adopté sans modification les articles 11 (centres nationaux de référence et veille microbiologiques), 12 (régimes juridiques des micro-organismes et toxines pouvant présenter un risque pour la santé publique), 13 (systèmes d'information en santé) et 13 bis nouveau (informatisation des certificats de décès).
A l'article 13 ter nouveau (société d'économie mixte dédiée à l'investissement sanitaire), la commission a adopté un amendement visant à tenir compte, dans le code général des collectivités locales, de l'extension du champ d'intervention des sociétés d'économie mixte locales dans le domaine sanitaire.
Elle a ensuite adopté sans modification les articles 13 quater nouveau (statistiques relatives aux accidents corporels de la circulation routière), 14 (approbation du rapport annexé relatif aux objectifs de santé publique 2004-2005) et 15 (création d'un groupement d'intérêt public « Institut national du cancer »).
A l'article 15 bis nouveau (autorité compétente pour constater et sanctionner les infractions à la législation sur la lutte contre le tabagisme), la commission a adopté un amendement ayant pour objet de préciser les compétences des inspecteurs du travail dans le domaine de la lutte contre le tabagisme.
Elle a adopté sans modification l'article 15 ter nouveau (comité consultatif du cancer).
A l'article 15 quater nouveau (mesures favorisant le dépistage du cancer au bénéfice des personnes les moins favorisées), la commission a adopté un amendement de précision.
A l'article 16 (lutte contre le tabagisme), elle a adopté un amendement visant à étendre le rôle des associations de malades et d'usagers du système de santé dans le cadre de la lutte contre le tabac.
A l'article 16 bis nouveau (compétence des agents de la Direction générale de la concurrence, de la consommation et de la répression des fraudes pour le contrôle du respect de la réglementation régissant la publicité sur les alcools), elle a adopté un amendement de coordination.
A l'article 17 (lutte contre l'alcoolisme), après un débat où sont intervenus MM. André Lardeux et André Vantomme , la commission a adopté un amendement visant à rétablir l'information sanitaire de prévention apposée actuellement sur les boissons alcoolisées et les messages publicitaires.
A l'article 18 (modification de la législation relative aux médicaments), elle a adopté deux amendements de cohérence.
Elle a ensuite adopté sans modification les articles 18 bis (apprentissage des premiers gestes de secours au lycée et au collège) et 18 ter (information dans les lycées et les collèges sur les toxicomanies).
A l'article 18 quater (prescription et mise en oeuvre des psychothérapies), à l'issue d'un large débat au cours duquel sont notamment intervenues Mmes Sylvie Desmarescaux et Gisèle Printz , la commission a adopté un amendement visant à améliorer l'information du public au regard des compétences des psychothérapeutes, qui devront désormais être inscrits sur un registre national suivant des modalités précisées par décret.
A l'article 19 (plan national de prévention des risques pour la santé liés à l'environnement), la commission a adopté un amendement visant à inclure la santé au travail dans le plan national « santé-environnement » et à supprimer une renumérotation d'articles.
Après l'article 19 , elle a adopté un amendement, portant article additionnel , ayant pour objet de mettre fin à la situation dérogatoire des ateliers et des manufactures en matière de sécurité sanitaire environnementale.
A l'article 20 (renforcement de la surveillance épidémiologique dans les milieux du travail), la commission a adopté un amendement tendant à améliorer et à développer la transmission à l'InVS des données détenues par les services de santé au travail.
Elle a ensuite adopté l'article 20 bis nouveau (interdiction d'utiliser de l'eau impropre à la consommation dans la chaîne alimentaire) sans modification.
A l'article 21 (protection des captages d'eau destinée à l'alimentation des collectivités humaines), outre deux amendements de clarification rédactionnelle, la commission a adopté un amendement prévoyant une information renforcée des propriétaires de parcelles soumises à des servitudes liées à la protection de la ressource en eau.
A l'article 21 bis nouveau (dérogations au statut de fermage dans les périmètres de protection rapprochée des captages d'eau), elle a adopté un amendement visant à clarifier les conditions dans lesquelles le droit de préemption urbain est exercé par les communes ou les établissements publics de coopération intercommunale (EPCI) compétents.
Elle a ensuite confirmé la suppression de l'article 22 (inapplicabilité du statut de fermage sur les terrains situés dans les périmètres de protection des captages d'eau).
A l'article 23 (surveillance et obligations relatives à la qualité des eaux destinées à la consommation humaine), la commission a adopté un amendement visant à étendre aux producteurs d'eau l'obligation générale de surveillance de la qualité de l'eau actuellement prévue pour les seuls distributeurs.
La commission a adopté l'article 23 bis (coordination) sans modification.
A l'article 23 ter nouveau (sanctions administratives), elle a adopté un amendement visant à séparer les missions des pouvoirs exécutif et judiciaire dans le domaine des délégations de service public relatives aux secteurs de la production et de la distribution d'eau.
A l'article 24 (régime d'autorisation et de déclaration en matière d'eau potable), la commission a adopté un amendement visant à rectifier une erreur matérielle.
La commission a ensuite adopté sans modification les articles 25 (modalités d'application des dispositions relatives à la sécurité sanitaire de l'eau destinée à l'alimentation humaine) et 26 (exploitation et commercialisation des eaux minérales naturelles).
A l'article 27 (surveillance et obligations relatives à la qualité des eaux minérales naturelles), elle a adopté un amendement autorisant, de manière exceptionnelle, le traitement des eaux minérales lorsqu'elles sont utilisées pour certains soins thermaux.
La commission a adopté l'article 28 (article de cohérence) sans modification et a adopté à l'article 29 (constat des infractions aux dispositions protectrices de l'eau), deux amendements de coordination.
A l'article 30 (procédures judiciaires), elle a adopté un amendement ayant pour objet de prévoir la notification du procès-verbal d'infraction aux responsables de l'installation d'eau.
La commission a adopté sans modification l'article 30 bis nouveau (introduction de sanctions administratives en matière de sécurité sanitaire de l'eau).
A l'article 31 (infractions et sanctions pénales), elle a adopté un amendement ayant pour objet d'étendre l'infraction aux règles de traitement de l'eau et du nettoyage des installations à tous les cas de non-respect des obligations relatives à la qualité de l'eau.
Elle a ensuite adopté deux amendements de suppression de l'article 32 (renumérotation de certains articles), dont les dispositions seront réintroduites à l'article 37, et de l'article 32 bis nouveau (rapport sur l'opportunité de mentionner dans le carnet de santé l'intoxication au plomb).
A l'article 33 (institution d'une enquête sur l'environnement du mineur visant à déterminer l'origine de l'intoxication au plomb), elle a adopté un amendement de clarification rédactionnelle.
A l'article 34 (délais de réalisation des travaux), elle a adopté un amendement rédactionnel, ainsi qu'un amendement visant à rétablir l'incitation à la visite médicale pour les autres enfants de l'immeuble lorsqu'un cas de saturnisme y a été repéré. Elle a également adopté un amendement tendant à préciser la notion de personne responsable de l'exposition au plomb.
A l'article 35 (contrôle des travaux), la commission a adopté un amendement tendant à étendre la compétence du service communal d'hygiène et de santé au contrôle des travaux d'élimination du plomb.
A l'article 36 (obligations du propriétaire en matière de financement des travaux et d'hébergement provisoire des occupants), elle a adopté un amendement rédactionnel.
A l'article 37 (constat de risque d'exposition au plomb), outre un amendement de cohérence rédactionnelle, la commission a adopté quatre amendements : le premier a pour objet de renforcer l'indépendance des professionnels qui réalisent un constat de risque d'exposition au plomb ; le deuxième prévoit de soumettre à la liberté contractuelle le règlement financier des travaux d'éradication du plomb en cas de retard du propriétaire vendeur de l'immeuble concerné ; le troisième vise à reconnaître la compétence du service communal d'hygiène et de santé pour signaler au préfet les chantiers présentant un risque d'exposition au plomb pour les occupants d'un immeuble ; le dernier simplifie la procédure relative au CREP dans le cadre de la vente d'un bien immobilier.
A l'article 38 (dispositions de cohérence et modalités d'application de la loi), la commission a adopté un amendement visant à supprimer la renumérotation de certains articles.
Elle a adopté sans modification l'article 39 (coordination).
Après l'article 39 , la commission a adopté un amendement tendant à insérer un article additionnel (rayonnements non ionisants), visant à assurer le respect des valeurs limites d'exposition aux champs électromagnétiques établis par la réglementation et à améliorer l'information des maires et des citoyens dans ce domaine.
Elle a ensuite adopté sans modification l'article 39 bis nouveau (répartition des compétences en matière de contrôle administratif et technique du respect des règles d'hygiène), l'article 40 (création d'un établissement public d'État d'enseignement et de recherche en santé publique) et l'article 41 (suppression des dispositions législatives relatives à l'École nationale de la santé publique dans le code de la santé publique).
A l'article 42 (principes généraux de protection des personnes qui se prêtent à la recherche biomédicale), la commission a adopté un amendement supprimant la possibilité de rendre accessible au grand public la base de données nationale des recherches biomédicales de l'AFSSAPS et un amendement supprimant la disposition selon laquelle les protocoles de recherche peuvent être transmis, à leur demande, aux associations de malades et d'usagers du système de santé.
A l'article 43 (règles de consentement de la personne se prêtant à une recherche biomédicale), outre un amendement rédactionnel, elle a adopté un amendement précisant que l'énumération des informations transmises par l'investigateur à la personne qui participe à la recherche biomédicale n'est pas exhaustive. Elle a également adopté un amendement supprimant la disposition en vertu de laquelle la personne est informée des résultats individuels de la recherche et un amendement consistant à supprimer, pour les recherches pratiquées sur les personnes admises dans un établissement sanitaire ou social à d'autres fins que celles de la recherche, l'obligation d'intervention d'un médecin extérieur à l'équipe soignante, pour délivrer l'information et obtenir le consentement de la personne. Elle a enfin adopté un amendement ayant pour objet de favoriser la recherche épidémiologique menée dans les services de pédiatrie.
A l'article 44 (comités de protection des personnes), outre deux amendements de cohérence et un amendement rédactionnel, la commission a adopté un amendement visant à préciser que la liste des sujets sur lesquels le comité de protection des personnes rend un avis n'est pas exhaustive. Elle a ensuite adopté un amendement tendant à élargir cette liste à l'éventuelle interdiction de se prêter simultanément à plusieurs recherches et un amendement visant à limiter les avis du comité sur les modifications des protocoles de recherches, aux cas de modifications à l'initiative du promoteur. Elle a également adopté deux amendements de suppression, portant respectivement sur les montants et les modalités de rétribution des investigateurs, d'une part, le contrôle de l'information des participants et de la confirmation de leur consentement, d'autre part, en cas de survenance d'effets indésirables. Elle a ensuite adopté un amendement prévoyant l'extension de la procédure d'observation préalable au cas de modification du protocole à l'initiative de l'autorité compétente. Enfin, elle a adopté un amendement prévoyant que la constitution de collections d'échantillons biologiques en vue de recherches biomédicales est soumise au contrôle de l'Association française de sécurité sanitaire et des produits de santé (AFSSAPS), dans les mêmes conditions que la recherche biomédicale principale.
La commission a adopté sans modification l'article 45 (coordination).
A l'article 46 (dispositions particulières à certaines recherches biomédicales), elle a adopté un amendement rectifiant une erreur matérielle.
La commission a adopté les articles 46 bis nouveau (recherches sur l'évaluation des soins courants), 46 ter nouveau (intervention de la CNIL), 47 (coordination), 48 (coordination) et 49 (réparation des dommages liés à la réalisation d'une recherche biomédicale) sans modification.
A l'article 50 (médicament expérimental), elle a adopté un amendement précisant que les médicaments expérimentaux font l'objet de dispositions spécifiques en termes de pharmacovigilance et que leur préparation constitue une activité optionnelle pour les pharmacies à usage intérieur.
La commission a adopté sans modification les articles 51 (redéfinition de la formation médicale continue), 52 (examens de prévention durant et après la grossesse) et 53 (compétences vaccinales des sages-femmes).
Elle a adopté un amendement rédactionnel à l'article 54 nouveau (pratique de soins et prescription de médicaments par les sages-femmes).
La commission a adopté sans modification l'article 55 (création d'un ordre national de la profession de masseur-kinésithérapeute) et a voté un amendement de suppression de l'article 56 nouveau (transferts d'officines).
Après l'article 56 , la commission a adopté trois amendements portant articles additionnels : le premier supprime les incompatibilités entre les fonctions administratives et juridictionnelles des membres des conseils de l'Ordre de médecins, des chirurgiens dentistes et des sages-femmes ; le deuxième a pour objet d'ouvrir le recrutement de l'IGAS aux médecins et pharmaciens hospitaliers titulaires ; le dernier vise à étendre la notion d'hémovigilance à la surveillance des incidents susceptibles de survenir chez les donneurs et à leur suivi épidémiologique.
La commission a enfin adopté le projet de loi ainsi amendé .
ANNEXE I
-
AUDITIONS DE LA
COMMISSION
Mercredi 17 décembre 2003
M. Jean-François Mattei , ministre de la santé, de la famille et des personnes handicapées
Mercredi 10 décembre 2003
M. Jean-Marie Spaeth , président du conseil d'administration de la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS)
M. Philippe Lamoureux , directeur général de l'Institut national de prévention et d'éducation pour la santé (INPES)
Professeur Gilles Brücker , directeur général de l'Institut national de veille sanitaire (InVS)
Mme Michèle Froment-Védrine , directrice générale de l'Agence française de sécurité environnementale (AFSSE)
Mercredi 17 décembre 2003
Mme Nicole Questiaux , vice-présidente du comité consultatif national d'éthique pour les sciences de la vie et de la santé (CCNE)
Mme Pascale Briand , déléguée à la mission interministérielle pour la lutte contre le cancer
ANNEXE II
-
AUDITIONS DES
RAPPORTEURS
Mercredi 3 décembre 2003
M. Claude Huriet , directeur de l'Institut Curie
Dr Philippe Bonet , président du bureau national de l'Union nationale des associations de formation médicale continue (UNAFORMEC)
Mme Claire Compagnon , directrice du développement des actions de lutte (Ligue nationale de lutte contre le cancer)
M. Laurent Chambaud , président du bureau de la Société française de santé publique (SFSP)
M. Alain Flechel , président du syndicat du diagnostic in vitro (SFRL)
Jeudi 4 décembre 2003
Pr. Daniel Widlocher , service de psychiatrie de la Pitié-Salpétrière
Dr Philippe Clery-Melin , auteur du rapport sur le plan d'actions pour le développement de la psychiatrie et la promotion de la santé mentale
Mme Senja Stirn , psychologue, M. Norbert Hacquard , représentant du Réseau national des psychologues et M. Jacques Py , président de la Société française de psychologie
M. Jacques-Alain Miller , psychanalyste
M. François Corrard , pédiatre, président de l'Association Clinique et Thérapeutique Infantile du Val-de-marne (ACTIV), M. Robert Cohen , pédiatre et microbiologiste, Mme Catherine Schlemmer et Mme France de la Roque , pédiatres
M. Philippe Duneton , directeur de l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS)
M. Michel Meignant , président de la Fédération française de psychothérapie
M. Etienne Caniard , président de la commission santé et prévention de la CNAMTS
M. Didier Jayle , directeur de la mission interministérielle de lutte contre la drogue et la toxicomanie (MILDT)
Mme Marie-Caroline Bonnet-Galzy , chef de l'Inspection générale des affaires sociales (IGAS)
Mme Bénédicte Gohin-Perio , médecin inspecteur régional à la DRASS Poitou-Charentes, membre de l'association des médecins inspecteurs de santé publique (AMIS), M. Vincent Marsala , médecin inspecteur régional à la DRASS Rhones-Alpes
Mme Anne Tallec , rapporteur général et Mme Geneviève Guérin , secrétaire générale adjointe, du Haut comité de santé publique
Mercredi 10 décembre 2003
Dr Pierre Coret , M. Jean-Michel Fourcade , vice-présidents de l'Association fédérative française des organismes de psychothérapie (AFFOP)
M. Paul Boyesen , président de l'association européenne de psychothérapie, et Mme Marie Legros , psychologue et psychothérapeute.
M. Charles Melman , neuropsychiatre
M. Bernard Lemoine , vice-président délégué, Mme Blandine Fauran , directeur juridique et fiscal et Mme Aline Bessis-Marais , chargée des relations avec le Parlement, du LEEM
Mercredi 17 décembre 2003
M. Pierre Deloménie , Inspection générale des affaires sociales (IGAS)
Mmes Francine Caumel-Dauphin , présidente de l'Organisation Nationale des Syndicats des Sages-femmes, Françoise Bicheron , présidente du Conseil national de l'Ordre des Sages-femmes, Sylvie Laberide , membre de la Coordination nationale des Sages-femmes
M. Michel Ducloux , président du Conseil national de l'ordre des médecins
Pr Christian Brechot , directeur général de l'Institut national de la santé et de la recherche médicale (INSERM)
M. Charles Descours , président d'honneur délégué à la santé et Mme Catherine Desbonnet , responsable du service juridique de la Fédération des Sem
Mardi 29 décembre 2003
M. François Pellet , médecin conseil chez Péchiney, Mme Véronique Cazals , directeur adjoint à la protection sociale et M. Guillaume Ressot , chargé des relations avec le Parlement, du MEDEF
Mardi 6 janvier 2004
M. Alain Fine , président, Mme Marilia Aisenstein , vice-président, M. Paul Israël , président de la commission d'enseignement et M. Bernard Brunet , représentant de l'Institut de formation, de la Société psychanalytique de Paris
* 1 Les lois de financement de la sécurité sociale : Un acquis essentiel, un instrument perfectible. Charles Descours - Sénat n° 433 (1998-1999).
* 2 Projet de loi relatif aux responsabilités locales - Annick Bocandé - Sénat n° 33 (2003-2004).
* 3 M. Jean-François Mattei, ministre de la santé, de la famille et des personnes handicapées, Débats Assemblée nationale, jeudi 2 octobre 2003.
* 4 Sénat, séance publique du 9 mai 2001.
* 5 IGAS, rapport annuel 2003.
* 6 La protection des personnes se prêtant à des recherches biomédicales. Claude Huriet - Sénat n° 267 (2000-2001).
* 7 Rapport au nom d'un groupe « sur la pratique de la psychothérapie » - Pierre Picot, Jean-François Alliaire - Académie de médecine.
* 8 Rapport de M. Lemaire au ministre de la santé sur la protection des personnes qui se prêtent à la recherche biomédicale (novembre 2002).
* 9 Audition de Mme Nicole Questiaux, vice-présidente du Comité consultatif national d'éthique pour les sciences de la vie et de la santé (CCNE), mercredi 17 décembre 2003 (cf. tome II).
* 10 « Santé : pour une politique de prévention durable », rapport annuel de l'IGAS, juin 2003.
* 11 « Plomb dans l'environnement : quel risque pour la santé ? », rapport d'expertise collective de l'INSERM, janvier 1999.
* 12 « L'incidence éventuelle de la téléphonie mobile sur la santé », rapport n° 52 (2002-2003) de MM. Jean-Louis Lorrain et Daniel Raoul, au nom de l'Office parlementaire d'évaluation des choix scientifiques et technologiques.
* 13 Décret n° 2002-775 du 3 mai 2002 pris en application de l'article L. 32 (12 e ) du code des postes et télécommunications et relatif aux valeurs limites d'exposition du public aux champs électromagnétiques émis par les équipements utilisés dans les réseaux de télécommunication ou par les installations radio-électriques.
* 14 Projet de loi relatif aux droits des malades et à la qualité du système de santé, première lecture, rapport n° 174, 2001-2002, tome 1, p 99, Francis Giraud, Gérard Dériot et Jean-Louis Lorrain, rapporteurs.
* 15 Jean-François Mattei, Assemblée nationale, JO Débats, 3 ème séance du 7 octobre 2003.
* 16 La volonté de vaincre le cancer, rapport d'information du Sénat n° 419 de la commission des Affaires sociales (2000-2001).
* 17 Rapport d'information n° 321 - Mme Nelly Olin - Tomes I et II (2002-2003).
* 18 Rapport n° 476 (1999-2000) de M. Claude Huriet, sénateur, au nom de la commission des Affaires sociales, sur la proposition de loi relative à la création de l'Agence française de sécurité sanitaire environnementale.
* 19 IGAS, rapport annuel 2003 « Santé, pour une politique de prévention durable ».
* 20 Rapport du Groupe Technique National de Définition des Objectifs, 16 avril 2003 « Analyse des connaissances disponibles sur des problèmes de santé sélectionnés, leurs déterminants et les stratégies de santé publique ».
* 21 Loi n° 92-3 du 3 janvier 1992 sur l'eau.
* 22 Commissariat général du plan, septembre 2001 « La politique de préservation de la ressource en eau destinée à la consommation humaine : rapport d'évaluation ».
* 23 Rapport de M. Gérard Miquel, sénateur, au nom de l'Office parlementaire des choix scientifiques et technologique, 18 mars 2003 « La qualité de l'eau et de l'assainissement en France ».
* 24 Loi n° 2003-699 du 30 juillet 2003 relative à la prévention des risques technologiques et naturels et à la réparation des dommages.
* 25 Directive 98/83/CE relative à la qualité des eaux destinées à la consommation.
* 26 Directive CEE n° 80-777 du 15 juillet 1980 relative au rapprochement des législations des Etats membres concernant l'exploitation et la mise dans le commerce des eaux minérales naturelles.
* 27 « Plomb dans l'environnement : quels risques pour la santé ? » - Rapport d'expertise collective de l'INSERM - Janvier 1999.
* 28 Rapport annuel 2003 précité.
* 29 Rapport de la DGS et de la DGUHC sur le suivi et l'application des mesures de lutte et de prévention contre le saturnisme - Mai 2002.
* 30 Rapport annuel 2003 précité.
* 31 Rapport annuel 2003 précité.
* 32 Décret n° 2002-775 du 3 mai 2002 pris en application de l'article L. 32 (12 e ) du code des postes et télécommunications et relatif aux valeurs limites d'exposition du public aux champs électromagnétiques émis par les équipements utilisés dans les réseaux de télécommunication ou par les installations radioélectriques.
* 33 Assemblée nationale - séance du 9 octobre 2003.







