B. LA NÉCESSAIRE COOPÉRATION DES PROFESSIONNELS POUR AMÉLIORER LE NIVEAU DE SANTÉ MENTALE
L'inadaptation croissante de la démographie médicale et les lacunes de la répartition territoriale de la psychiatrie imposent le recours à des soins coordonnés.
1. Une inadaptation démographique et territoriale croissante
La psychiatrie souffre des mêmes difficultés que les autres spécialités médicales en termes de démographie et de répartition territoriale. Une difficulté supplémentaire provient du caractère ancien de sa carte d'organisation.
a) La difficulté tient moins aux effectifs des psychiatres qu'à leur inégale répartition sur le territoire
Dans son atlas de la démographie médicale 2008, le conseil national de l'ordre des médecins relève, au 1 er janvier 2008, 11 509 médecins inscrits au tableau de l'ordre et exerçant à titre principal une activité de psychiatrie. A l'instar des autres spécialités médicales, la pyramide par âge et par sexe des psychiatres fait apparaître une majorité de praticiens de plus de cinquante ans et une féminisation de la profession chez les moins de quarante ans. Le nombre de psychiatres est globalement stable puisqu'il a augmenté de 1 % sur un an. A moyen terme, cette situation en devrait pas s'aggraver de manière trop brutale. Selon les dernières estimations de la Drees, la baisse du nombre de psychiatres ne devrait être que de 8,1 % d'ici à 2030 18 ( * ) alors que les estimations faites en 2004 prévoyaient une baisse de 30 % à 40 % des effectifs 19 ( * ) . Il faut voir là les effets positifs du plan santé mentale 2005-2008 dans le cadre duquel a été considérablement augmenté le nombre de postes d'interne en psychiatrie, passé de 200 en 2004 à 300 en 2005, 2006 et 2007. Malgré une nouvelle baisse en 2008 (280 postes ouverts), les tendances actuelles devraient permettre un maintien relatif du nombre de médecins.
La répartition du nombre de médecins psychiatres par département est détaillée dans le tableau de la page suivante (Source : Conseil national de l'ordre des médecins, Atlas de la démographie médicale en France, 2008).
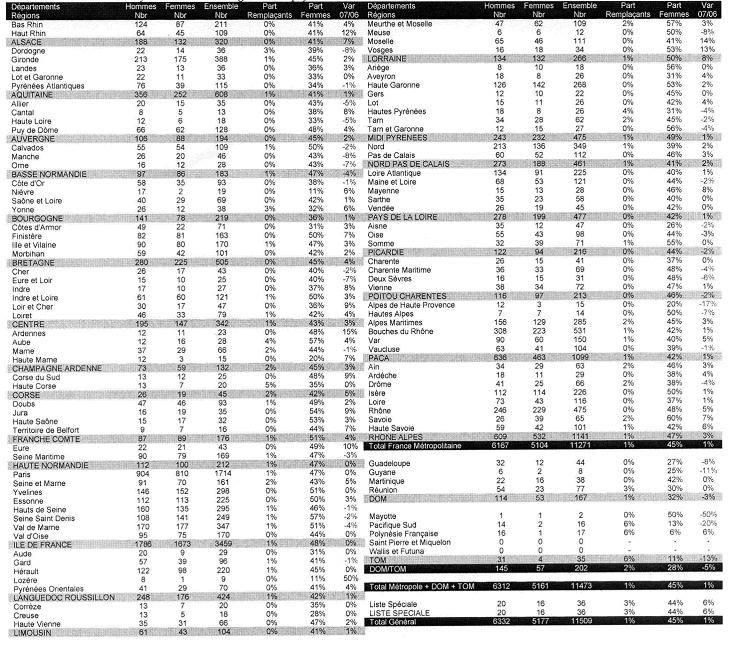
D'après le CNEH, la répartition des psychiatres entre la ville et l'hôpital est équilibrée, puisque 47,3 % des psychiatres exercent en ville. La répartition territoriale des psychiatres est à l'image de celle des autres médecins, avec une prédominance marquée des centres urbains et une disparité forte entre trente départements disposant d'un psychiatre pour 3 333 habitants et un groupe de treize départements qui ne comptent qu'un psychiatre pour 8 473 habitants.
b) La nécessaire adaptation du secteur psychiatrique
Créés par la circulaire du 15 mars 1960 relative au programme d'organisation et d'équipement des départements en matière de lutte contre les maladies mentales, les secteurs psychiatriques étaient au nombre de 830 en psychiatrie générale en 2007. Selon la formule du plan psychiatrie et santé mentale 2005-2008, l'existence du secteur « garantit à chaque habitant le recours à une équipe psychiatrique de référence et l'accès à une première palette de prises en charge adaptées allant du suivi ambulatoire au sein de structures de proximité à l'hospitalisation complète ». Il s'agit en fait de la gestion par une même équipe pluridisciplinaire de moyens hospitaliers et non hospitaliers de prise en charge des patients afin d'assurer la continuité des soins. Un secteur couvre en moyenne une population de 55 000 habitants.
Malgré ses objectifs affichés, le plan santé mentale 2005-2008 n'a pu remédier aux problèmes posés par la carte des secteurs, dont les moyens et la population à prendre en charge s'avèrent très disparates. Le CNEH note ainsi l'apparition de « zones blanches » sur le territoire national, sans accès au secteur. Toute évolution de la psychiatrie passe par une évolution du secteur qui a fait la preuve de son utilité mais doit être doté de moyens en accord avec les besoins de la population. Cette évolution ne saurait être imposée et doit faire l'objet d'une concertation avec les soignants, les associations de patients et l'ensemble des acteurs du champ social et médico-social concernés.
Il convient néanmoins de favoriser les évolutions. A ce titre, la mise en oeuvre à titre expérimental, dans des départements pilotes, des groupements locaux pour la santé mentale proposés par le dernier rapport remis à la ministre de la santé dit « rapport Couty 20 ( * ) » peut permettre de mesurer l'intérêt et les éventuelles limites d'une structure réunissant l'ensemble des acteurs médicaux et non médicaux de la santé mentale pour l'exercice de la prévention, du dépistage, de la prise en charge et du suivi des patients.
Il est nécessaire d'organiser des états généraux de la santé mentale pour tirer les leçons de ces expériences et de définir les modalités d'évolution du secteur psychiatrique. Dans cette attente, des coopérations peuvent être mises en oeuvre entre professionnels pour améliorer la qualité de la prise en charge psychiatrique.
2. La mise en place de structures de coopération
Les médecins psychiatres ne sont pas les seuls acteurs du soin psychiatrique dans lesquels interviennent également les psychologues cliniciens et les infirmiers. Dans le champ de la santé mentale, il convient également de prendre en compte les psychomotriciens ainsi que les éducateurs spécialisés et les assistants sociaux. On peut espérer que la loi de santé publique du 9 août 2004 21 ( * ) , et surtout le décret en Conseil d'Etat qui doit être pris sur sa base, régleront la question de la profession de psychothérapeute. Pour ce qui concerne les autres professions, des mécanismes de coopération se mettent en place qui améliorent la qualité de la prise en charge psychiatrique. Les coopérations peuvent ainsi permettre de répondre temporairement au besoin d'infirmiers psychiatres et mettre en place des délégations de tâches.
a) Le besoin d'infirmiers psychiatres
L'arrêté du 23 mars 1992 créant un tronc commun de formation des infirmiers a mis fin à l'existence du diplôme d'infirmier de secteur psychiatrique. Dix-sept ans après cette réforme la perte en termes de qualité de soins psychiatriques est visible. Un consensus existe pour que soit créée une spécialisation en psychiatrie de niveau master après le diplôme commun d'infirmier d'Etat. En attendant cette réforme, il convient de faciliter la reconversion des infirmiers d'Etat psychiatriques dont les contingents avancent en âge et qui pourraient vouloir quitter l'hôpital pour exercer des soins psychiatriques en ville. Ils en sont actuellement empêchés car l'exercice libéral de la profession d'infirmier est réservée aux seuls professionnels ayant suivi une formation générale. Sans doute une dispense pour l'exercice de certains soins peut-elle être envisagée. La mise en place de cabinets libéraux d'infirmiers psychiatriques ayant également suivi une formation générale s'avère particulièrement intéressante du fait de la qualité de l'accompagnement qu'ils peuvent proposer aux malades et à leurs familles. Le cabinet infirmier Saint-Alban de Toulouse qui rend chaque jour visite aux patients pour s'assurer qu'ils suivent les traitements prescrits en est un exemple.
b) La possibilité de coopérations avec délégation de tâches
Le projet de loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires prévoit la mise en place de coopérations entre professionnels de santé. Elles pourraient être l'occasion, pour les médecins psychiatres, de s'engager dans des protocoles innovants permettant notamment la délégation de tâches et une répartition de rôles plus efficaces entre médecins, psychologues cliniciens et infirmiers sous le contrôle de la Haute Autorité de santé (HAS).
On peut également envisager le développement de nouveaux réseaux de soins psychiatriques susceptibles de réunir les professionnels et les structures pour améliorer le traitement de certaines pathologies. Une étude de la HAS sur les possibilités d'exercice coordonné des soins dans le domaine de la psychiatrie est nécessaire pour mesurer les possibilités d'amélioration de la prise en charge et des soins.
Au travers des coopérations entre professionnels de santé, il devrait être possible de passer d'une offre de soins morcelée à une offre de soins coordonnée.
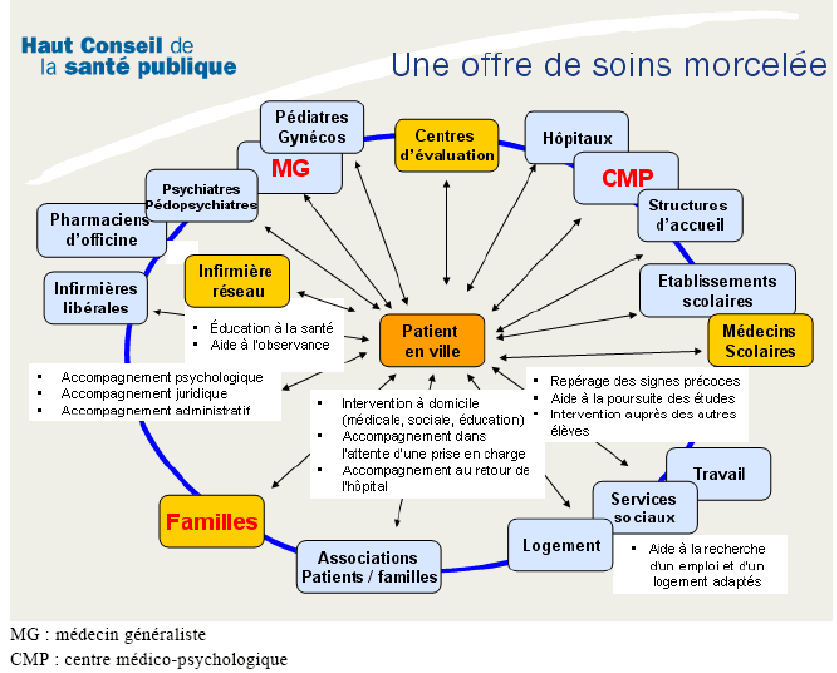
Source : Haut Conseil de la santé publique - Présentation à l'Opeps et à la commission des affaires sociales du Sénat le 27 février 2009
On l'a vu, l'évolution favorable de la psychiatrie en France passe par son recentrage sur le patient tant en terme de thérapies que de structures. Elle suppose de surcroît une amélioration des connaissances.
* 18 Drees, Etudes et résultats, n° 679, février 2009, La démographie médicale à l'horizon 2030 : de nouvelles projections nationales et régionales, Ketty Attal-Toubert et Mélanie Vanderschelden.
* 19 Drees, Etudes et résultats, n° 352, novembre 2004, la démographie médicale à l'horizon 2025 : une actualisation des projections au niveau national, Sabine Bessière, Pascale Breuil-Genier et Serge Darriné.
* 20 « Missions et organisation de la santé », rapport présenté à la ministre de la santé par Edouard Couty, janvier 2009.
* 21 Loi n° 2004-806 qui le projet de loi HPST envisage de compléter.







