B. UNE GOUVERNANCE DES DONNÉES PROGRESSIVEMENT STRUCTURÉE À PARTIR DES ANNÉES 2010
1. Les années 2010 : un pilotage stratégique plus politique
Dans les années 2010, le débat public, alimenté par le rapport commandé par la ministre de la santé Marisol Touraine à Pierre-Louis Bras et André Loth fin 20137(*), ainsi que par celui de la commission « Open data en santé » de juillet 20148(*), est animé de mouvements contradictoires concernant l'ouverture et la protection des données. Certaines affaires retentissantes, comme celle du Mediator, n'y sont pas étrangères. La validation donnée aux intuitions de la lanceuse d'alerte Irène Frachon ayant été permise par l'exploitation discrète, par l'un de ses contacts de la Cnam, des données du Sniiram, cette affaire fait apercevoir le risque qu'il y aurait à soulever un pan du voile d'ignorance recouvrant la machine du système de santé.
La loi de 2016 de modernisation du système de santé9(*) a, dans ce contexte, rendu la gouvernance opérationnelle du système plus complexe, tout en politisant son pilotage stratégique.
Elle a d'abord créé le système national des données de santé (SNDS), qui devait regrouper trois bases existantes, le Sniiram, le PMSI et le registre des causes médicales de décès, ainsi que deux bases qui n'existaient pas encore, l'une sur l'invalidité et l'autre sur la dépendance.
L'accès de droit à certaines données est toutefois refondu. Certains membres de l'Institut national des données de santé (INDS), qui remplace alors l'IDS, tels les fédérations d'assureurs complémentaires, de professionnels de santé ou les représentants de patients ont alors perdu leur accès de droit aux données agrégées et aux données de l'échantillon généraliste de bénéficiaires. Un certain nombre d'opérateurs se voient toutefois attribuer par décret un accès permanent au SNDS : les directions générales du ministère de la santé, les agences régionales de santé (ARS), la Cnam, l'ATIH, la Haute Autorité de santé, l'ANSM, l'INCa, le Haut Conseil pour l'avenir de l'assurance maladie (HCAAM), l'Inserm, les équipes de recherche des centres hospitalo-universitaires (CHU) et des centres de lutte contre le cancer (CLCC), etc.
La loi fait un sort particulier aux assureurs complémentaires et aux laboratoires pharmaceutiques, qui doivent apporter la preuve qu'ils ne font pas usage des données de santé pour les finalités que la loi proscrit, telles la sélection du risque ou la promotion commerciale de leurs produits.
Elle modifie en outre la procédure d'accès aux données dans le sens d'un encadrement plus strict. D'abord, la création du SNDS a pour conséquence logique d'imposer la nouvelle procédure aux demandes d'accès aux données du PMSI, dont l'ouverture était jusqu'alors plus large sans qu'elle n'ait jamais donné lieu à des atteintes à la vie privée. De plus, l'autorisation n'est plus seulement donnée par la Cnil, mais également par le comité d'expertise pour les recherches, les études et les évaluations dans le domaine de la santé (Cerees) et, le cas échéant, par l'INDS.
Si le législateur confie alors à l'INDS une mission plus large qu'à l'IDS jadis, puisque portant sur l'ensemble des bases constituant le SNDS, celui-ci ne peut que se saisir d'une demande et émettre un avis au seul nom de l'intérêt public, tandis que la Cnil recevra soit seulement l'avis du comité scientifique soit les deux avis dans le cas où l'INDS se sera saisi. La procédure, rendue plus complexe, portait le risque d'allonger les délais d'instruction, d'alourdir la tâche de demandeurs jusqu'alors peu habitués à s'adresser à un comité technique composé d'experts comme l'est le Cerees, et de compliquer la tâche de la Cnil en cas d'avis divergents des deux instances.
Sur le plan de la gouvernance, le rapprochement du Sniiram et du PMSI a pour effet de déplacer la fonction du Copiir au ministère de la santé, où un comité de pilotage, animé par la Drees, regroupe les directions et les producteurs de bases de données.
Sur le plan de l'exploitation des données, les apports sont ambigus : « L'accès aux données du PMSI, davantage sécurisé, est de facto plus difficile que lorsque les données étaient simplement copiées sur disquette. »10(*) En sens inverse, la facilitation de l'usage de l'identifiant national de santé, ou NIR, est censée favoriser l'appariement des différents jeux de données issus de bases différentes.
2. Le paysage des données de santé issu de la loi santé de 2019
La question posée aux pouvoirs publics change de nature à partir de 2017, dans un contexte marqué par les promesses de l'intelligence artificielle dans le domaine médical en particulier, qui semblent exiger non plus seulement la mise des données existantes à la disposition des acteurs du système de santé mais la définition d'une politique de production et d'exploitation de très grandes masses de données à des fins d'encouragement de l'innovation.
Cette dynamique a été illustrée par le rapport remis par Cédric Villani au Premier ministre en 201811(*), qui prétend soutenir l'ambition française de devenir leader européen en la matière. La création de la Plateforme des données de santé appelée de ses voeux par le rapport Villani est annoncée par le Président de la République le lendemain de la remise du rapport, au Collège de France, fin mars 201812(*).
La traduction de ces propositions figure dans la loi santé de 2019. Celle-ci a en effet :
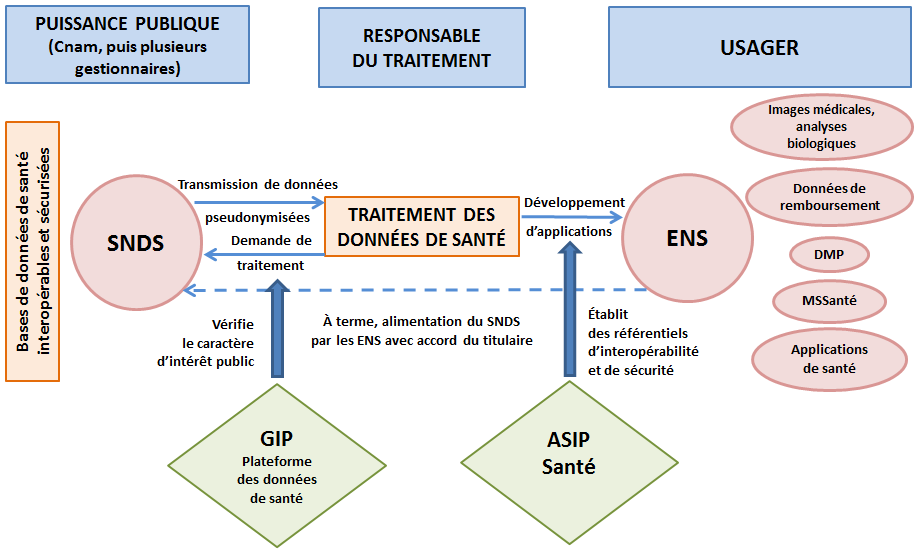
- considérablement élargi le périmètre des données versées au SNDS, en ajoutant aux données médico-administratives les données cliniques recueillies par les professionnels de santé à l'occasion d'activités de prévention, de diagnostic ou de soins, avec le consentement du patient ;
- substitué à l'INDS une plateforme des données de santé (PDS), ou Health Data Hub, groupement d'intérêt public chargé tant d'instruire les demandes d'accès aux données de santé du SNDS que de favoriser et promouvoir leur exploitation ;
- créé l'espace numérique de santé (ENS), devenu Mon espace santé (MES), portail personnel ayant vocation à réunir l'ensemble des données, documents et services relatifs au parcours de soins et au suivi de l'état de santé du patient.
L'écosystème du numérique en santé issu de la loi de 2019
Source : Commission des affaires sociales du Sénat
* 7 Pierre-Louis Bras et André Loth, Rapport sur la gouvernance et l'utilisation des données de santé, janvier 2014.
* 8 Commission Open data, rapport remis à Marisol Touraine, ministre des affaires sociales et de la santé, le 9 juillet 2014.
* 9 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 10 Chloé Bérut, article précité.
* 11 Cédric Villani, Donner un sens à l'intelligence artificielle, pour une stratégie nationale et européenne, 28 mars 2018.
* 12 Discours du Président de la République sur l'intelligence artificielle, le 29 mars 2018.