M. Francis DELATTRE, rapporteur spécial
II. L'AIDE MÉDICALE D'ÉTAT, UNE DÉPENSE NÉCESSAIRE MAIS DONT LE DYNAMISME CROISSANT DOIT CONDUIRE À UNE RÉFORME
A. UN DISPOSITIF PLURIEL
1. Instituée dans une double perspective, l'aide médicale d'État recouvre trois dispositifs distincts...
L'aide médicale d'État (AME) recouvre trois dispositifs distincts :
- l' AME de droit commun, qui assure la couverture des soins des personnes étrangères en situation irrégulière résidant en France depuis plus de trois mois de façon ininterrompue et remplissant des conditions de ressources identiques à celles fixées pour l'attribution de la couverture maladie universelle complémentaire (CMU-C) 14 ( * ) . Financièrement à la charge de l'État, l'AME de droit commun est gérée par l'assurance maladie . L'AME de droit commun ne concerne pas les demandeurs d'asile qui ont accès à la CMU de base et complémentaire sur présentation de leur récépissé de demande d'asile 15 ( * ) ;
- l' AME pour soins urgents concerne les étrangers en situation irrégulière ne justifiant pas de la condition de résidence nécessaire pour bénéficier de l'AME de droit commun et nécessitant des soins urgents « dont l'absence mettrait en jeu le pronostic vital ou pourrait conduire à une altération grave et durable de l'état de santé de la personne ou d'un enfant à naître » 16 ( * ) . Ces soins sont pris en charge par l'assurance maladie , qui reçoit une subvention forfaitaire de l'État fixée à 40 millions d'euros depuis plusieurs années ;
- l' AME dite « humanitaire », accordée au cas par cas pour les personnes ne résidant pas habituellement sur le territoire français (personnes étrangères en situation régulière ou françaises) par décision individuelle du ministre compétent. Ce dispositif de prise en charge, qui n'a pas le caractère d'un droit pour les personnes soignées, représente chaque année moins d'une centaine d'admissions pour soins hospitaliers.
Pour appréhender le coût total de l'AME de droit commun, il convient de prendre en compte le solde restant dû à l'assurance maladie en fin d'exercice, dans la mesure où les crédits exécutés inscrits en loi de règlement ne couvrent généralement pas l'intégralité des dépenses du dispositif géré par la Caisse nationale d'assurance maladie des travailleurs salariés. La dette cumulée de l'État vis-à-vis de la CNAMTS au titre des dépenses d'AME représentait ainsi 12,5 millions d'euros fin 2015 , en diminution par rapport à l'année précédente (57,3 millions d'euros de dette fin 2014).
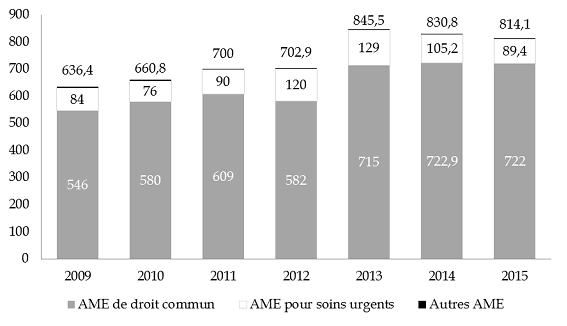
Le graphique ci-dessous présente les dépenses totales exécutées entre 2009 et 2014 pour chaque type d'AME. En 2015, les dépenses totales de l'État et de l'assurance maladie, tous types d'AME confondus, se sont élevées à 814,1 millions d'euros , en baisse de 2 % par rapport à 2014 en raison de la diminution des dépenses relatives aux soins urgents et vitaux. De fait, si les dépenses au titre de l'AME de droit commun sont stables entre les deux exercices, leur poids dans la dépense totale d'AME a augmenté, passant de 87 % en 2014 à 89 % en 2015 .
Répartition des dépenses d'AME entre 2009 et 2015 (1)
(en millions d'euros)
(1) Données relatives à l'exécution des dépenses.
Source : commission des finances du Sénat (d'après les données des rapports annuels de performances de la mission « Santé » pour 2009 à 2015)
L'AME participe d'un double objectif :
- humanitaire , puisqu'il s'agit de fournir un accès aux soins à des personnes en situation juridique, financière et humaine précaire ;
- sanitaire , puisqu'il vise à éviter la propagation à l'ensemble de la population de maladies contagieuses.
|
Observation n° 5 : Les dépenses totales de l'État et de l'assurance maladie, tous types d'aide médicale d'État confondus, se sont élevées à 814,1 millions d'euros en 2015, en baisse de 2 % par rapport à 2014 en raison de la diminution des dépenses relatives aux soins urgents et vitaux. La dépense au titre de l'aide médicale d'État de droit commun atteint 722 millions d'euros, soit 89 % du coût total. |
2. ...et des réalités très différentes
a) Une croissance toujours plus forte du nombre de bénéficiaires, très inégalement répartis sur le territoire
À l'instar de la dépense, les effectifs se concentrent principalement sur le dispositif d'AME de droit commun. Au 31 décembre 2015, 316 314 personnes étaient titulaires d'une attestation donnant accès à l'AME de droit commun 17 ( * ) sur l'ensemble du territoire, en hausse de 7,5 % par rapport à 2014, ce qui traduit une accélération par rapport à la hausse de 4,2 % du nombre de bénéficiaires enregistrée entre 2014 et 2013. Le bénéficiaire type est jeune , 41 % ayant moins de 30 ans, et de sexe masculin , 57 % étant des hommes.
Le nombre de bénéficiaires de l'AME pour soins urgents n'est pas connu, dans la mesure où les soins prodigués ne donnent pas lieu, contrairement aux bénéficiaires de l'AME de droit commun, à une immatriculation à partir d'un numéro de sécurité sociale. Toutefois, selon les estimations transmises à votre rapporteur spécial, leur nombre serait en diminution depuis 2010. De plus, depuis la mise en oeuvre des nouvelles modalités de tarification en 2015 (cf. infra ), l'Agence technique de l'information hospitalière (Atih) peut mesurer l'activité relative à ce dispositif : 239 établissements de santé ont ainsi pris en charge un nombre total de 11 360 séjours et séances .
Nombre de bénéficiaires de l'AME de droit commun
|
2014 |
Évolution 2014/2013 |
2015 |
Évolution 2015/2014 |
||
|
Nombre de bénéficiaires au 31/12 |
Outre-mer |
20 196 |
2,1 % |
21 081 |
4,4 % |
|
Métropole |
274 102 |
4,4 % |
295 233 |
7,7 % |
|
|
Total |
294 298 |
4,2 % |
316 314 |
7,5 % |
|
Source : direction de la sécurité sociale
Plus généralement, deux traits caractérisent le dispositif d'AME de droit commun :
- une hausse tendancielle du nombre de bénéficiaires, ayant été plus que doublé depuis sa création en 2000 (cf. infra ) ;
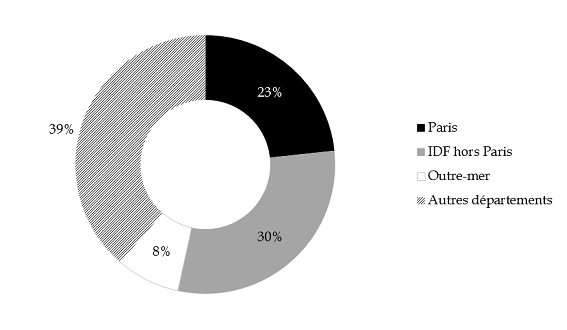
- une forte concentration sur le territoire : seules dix des 106 caisses primaires d'assurance maladie concentrent 65 % de la dépense ; plus de la moitié (53 %) est effectuée en Île-de-France et 8 % en outre-mer (cf. anneau infra ).
Répartition géographique de la dépense d'AME enregistrée en 2015
Source : questionnaire budgétaire
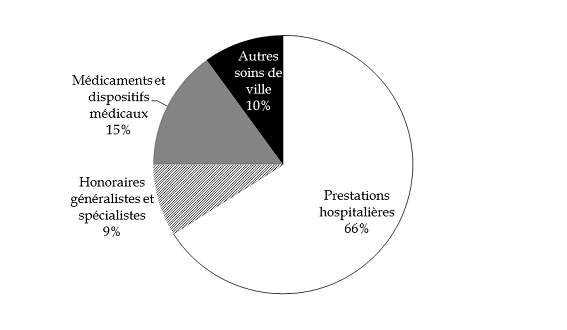
Selon les données communiquées par la direction de la sécurité sociale sur la base du premier semestre 2016, le montant moyen de dépense par bénéficiaire de l'AME de droit commun est estimé à 3 320 euros , dont :
- 2 140 euros en soins hospitaliers (65 %) ;
- 590 euros en soins de ville (35 %).
Parmi les différents postes de dépense, il convient de relever le dynamisme prononcé des dépenses de médicaments et dispositifs médicaux , qui représentent 106 millions d'euros en 2015, en hausse de 11 % par rapport à 2014 (95,6 millions d'euros). Cette tendance se renforce au premier semestre 2016 , avec une progression de 20 % par rapport aux dépenses constatées sur la même période en 2015. L'identification des principaux déterminants de la dépense et de ses facteurs de croissance doit alimenter la réflexion autour d'une réforme du dispositif d'AME de droit commun (cf. infra ).
Répartition de la dépense d'AME de droit commun en 2015
Source : commission des finances à partir des données du rapport annuel de performances 2017
B. NON MAÎTRISÉE, LA DÉPENSE D'AME EST DE SURCROÎT MINORÉE PAR UNE SOUS-BUDGÉTISATION RÉCURRENTE
1. En hausse de 40 % depuis 2012, la dépense d'AME assurée par le budget de l'État n'est pas maîtrisée...
Les crédits demandés pour l'action 02 « Aide médicale d'État » du programme 183 « Protection maladie » par le présent projet de loi de finances s'élèvent à 815,2 millions d'euros en AE et en CP . Ce montant représente une hausse de 10,3 % par rapport aux crédits ouverts en loi de finances initiale pour 2016, uniquement imputable aux dépenses d'AME de droit commun. Pour 2017, les crédits se répartissent de la façon suivante :
- une dotation budgétaire de 772,5 millions d'euros pour l'AME de droit commun, en progression de 76,5 millions d'euros par rapport aux crédits votés en loi de finances initiale pour 2016 (+ 11 %) ;
- une dotation forfaitaire de 40 millions d'euros à la CNAMTS au titre de la participation à la prise en charge des soins urgents . Ce montant est stable depuis 2008 ;
- 2,65 millions d'euros pour les autres dispositifs d'AME , en diminution de 40 % par rapport à 2016.
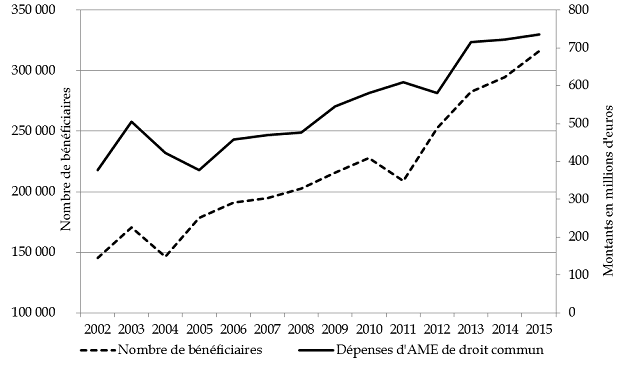
Le graphique présenté ci-dessous illustre la progression continue du nombre de bénéficiaires et du coût de l'AME de droit commun depuis sa mise en oeuvre, avec une accélération marquée à partir de 2012 . Les dépenses d'AME de droit commun ont progressé de 40 % depuis cette date .
Évolution comparée du coût et du nombre de bénéficiaires
de l'AME de droit commun
Source : commission des finances du Sénat, à partir des données des rapports annuels de performances successifs
Selon les informations communiquées, deux facteurs ont été pris en compte pour établir la prévision de dépense d'AME de droit commun :
- une évolution des effectifs de bénéficiaires consommant des soins équivalente à « la dynamique observée sur les derniers exercices » , estimée à + 4,9 % par an ;
- une « diminution du coût moyen des dépenses de santé prises en charge prenant en compte les économies réalisées dans le cadre de l'objectif national de dépenses d'assurance maladie [ONDAM] pour 2017 » .
Toutefois, votre rapporteur spécial critique la comptabilisation de ces deux variables : s'il a déjà souligné les incertitudes entourant la maîtrise des dépenses de santé dans le cadre de l'analyse du projet de loi de financement de la sécurité sociale pour 2017 18 ( * ) , il relève que la progression tendancielle des effectifs de bénéficiaires depuis 2011 atteint 12 % par an . Ces hypothèses font craindre une nouvelle sous-budgétisation des dépenses d'AME de droit commun . Les données d'exécution pour 2016 renforcent cette inquiétude, étant donné que la dépense d'AME atteindrait 770 millions d'euros, soit 74 millions d'euros de plus que les crédits ouverts en loi de finances initiale .
2. ...d'autant plus qu'elle s'accompagne d'une sous-budgétisation récurrente et de la constitution d'une dette auprès de la CNAMTS
La dépense d'AME inscrite en loi de finances initiale ne reflète pas la dépense effective pour deux raisons :
- d'une part, la comparaison avec les crédits consommés au cours d'un exercice révèle une sous-budgétisation chronique des dépenses d'AME de droit commun. Certes, la difficile prévision d'une dépense de guichet peut expliquer un écart. Toutefois, une sous-estimation quasi-structurelle, et en aggravation marquée entre 2012 et 2015, peut être constatée à l'appui du graphique présenté ci-dessous. Les crédits de paiement ont ainsi été augmentés de 87,6 millions d'euros par la loi de finances rectificative du 29 décembre 2015 19 ( * ) .
- d'autre part, si le dispositif est financièrement à la charge de l'État, sa gestion est assurée par l'assurance-maladie. La mission « Santé » retrace donc une dotation à la CNAMTS, qui ne couvre pas la totalité des dépenses effectivement constatées lors de l'exercice , entraînant la constitution d'une dette de l'État vis-à-vis de la CNAMTS.
Comparaison entre la prévision initiale et l'exécution
des crédits relatifs à l'AME de la mission « Santé »
(en millions d'euros)
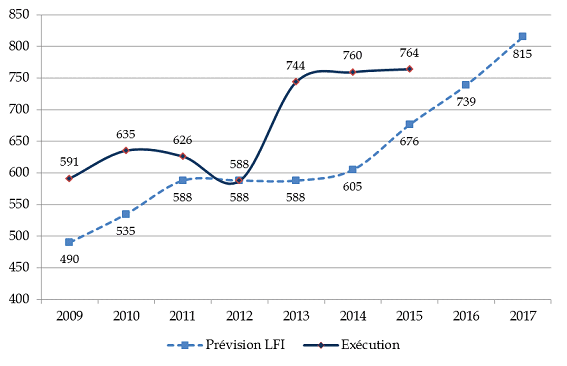
(1) Le montant présenté en exécution pour 2015 correspond à la prévision actualisée par le projet de loi de finances rectificative pour 2015
Source : commission des finances du Sénat (à partir des données des rapports annuels de performances pour 2010 à 2014, du projet annuel de performances pour 2016 et du projet de loi de finances rectificative pour 2015)
Alors que la loi de finances rectificative du 29 décembre 2015 avait permis d'apurer cette dette, d'un montant de 57,3 millions d'euros fin 2014, et que des efforts en faveur d'une meilleure estimation de la dépense en loi de finances initiale avaient été notés par la Cour des comptes 20 ( * ) , votre rapporteur spécial redoute que cette correction ne soit pas poursuivie en 2016. Pour le seul exercice 2015, une dette de 12,5 millions d'euros vis-à-vis de la CNAMTS s'est à nouveau constituée . De plus, la budgétisation initiale pour 2016 intégrait des économies optimistes au titre de la réforme du droit d'asile.
En outre, votre rapporteur spécial s'inquiète des effets sur la dépense d'AME de l'intensification des flux migratoires , concernant certes des personnes relevant du statut de réfugié, mais également des étrangers en situation irrégulière entrant dans le champ de l'AME de droit commun. Or, les informations transmises ne révèlent pas une réelle prise en compte de cet accroissement potentiel des dépenses.
C. DÉPASSER LES MESURES PONCTUELLES ET INTERROGER LES DÉTERMINANTS DE LA DÉPENSE AFIN DE LA RENDRE SOUTENABLE
1. Malgré un coût en progression de 40 % depuis 2012, seules des mesures ponctuelles visant à contenir la progression de la dépense d'AME ont été mises en oeuvre
a) La modification des règles de tarification, qui a temporairement contenu la progression de la dépense à partir de 2012, ne produira plus d'effet à compter de 2017
Dans le cadre de la généralisation progressive de la tarification à l'activité des établissements publics de santé 21 ( * ) , la loi de finances rectificative pour 2011 a procédé à une modification des modalités de tarification des séjours à l'hôpital des bénéficiaires de l'AME , en vue de les rapprocher de celles des assurés sociaux. La facturation sur la base du tarif journalier de prestation (TJP), à savoir un prix de journée propre à chaque hôpital, est plus élevée que la tarification à l'activité. Ainsi, l'évaluation de l'Agence technique de l'information hospitalière (Atih) en 2012 concluait que les montants facturés selon les nouvelles règles de calcul étaient inférieurs de 25 % au montant comptabilisé précédemment.
Cette réforme a contribué à diminuer la dépense d'AME de droit commun par rapport à son évolution tendancielle sur les exercices de 2012 à 2015 inclus :
- la moindre dépense atteint ainsi 92 millions d'euros en 2013 22 ( * ) . Toutefois, comme l'illustre le graphique ci-dessus, les économies liées à la réforme de la tarification ont été compensées par l'augmentation de la dépense imputable à l'augmentation des effectifs : l'effet volume a dépassé l'effet prix ;
- parallèlement, la réduction en 2014 et la suppression totale en 2015 des coefficients de majoration des tarifs hospitaliers prévus de façon transitoire en vue de lisser l'effet pour les hôpitaux de la mise en oeuvre de la tarification à l'activité aux séjours liés à l'AME de droit commun ont également contribué à contenir l'évolution des dépenses d'AME entre 2014 et 2016 .
Présentation de la dépense d'AME de droit commun exécutée et de l'économie temporaire permise au titre de la réforme de la tarification
(en millions d'euros)
|
2012 |
2013 |
2014 |
2015 |
2016 (p) |
|
|
Crédits exécutés |
587,5 |
744 |
760 |
765 |
770 |
|
Moindre dépense |
54 |
92 |
26 |
29 |
5,5 |
|
Cumulé |
146 |
172 |
201 |
206,5 |
Source : commission des finances du Sénat, à partir des données du questionnaire budgétaire
Or les effets de la réforme de la tarification sont désormais complètement absorbés pour l'exercice 2017 , faisant redouter une accélération de la croissance de la dépense d'AME dans une plus grande proportion que l'augmentation des crédits demandés.
|
Observation n° 6 : le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense en croissance de 40 % et un nombre de bénéficiaires en hausse de 32 % depuis 2012 (316 000 bénéficiaires fin 2015). En outre, les mesures ponctuelles prises pour contenir la progression de la dépense ne produiront plus d'effet à partir de 2017. |
b) Un renforcement des contrôles trop récent
Plusieurs dispositions introduites participaient d'une volonté d'améliorer la gestion et le suivi de l'AME. Un titre sécurisé, intégrant les données administratives du bénéficiaire ainsi qu'une photographie, a notamment été prévu. De même, le programme 183 « Protection maladie » intègre un indicateur relatif au contrôle des ressources déclarées des bénéficiaires de l'AME, retraçant la proportion des dossiers présentant des ressources nulles faisant l'objet d'un contrôle. La cible d'un contrôle complet de ces dossiers est atteinte depuis plusieurs exercices.
Outre les contrôles prévus lors de l'ouverture des droits, des opérations de contrôle aléatoires, notamment dans le cadre de signalements réalisés par des administrations auprès des caisses primaires d'assurance maladie, ont récemment été accentuées. Ainsi, les consulats français doivent signaler les situations leur paraissant suspectes ; ce partage de l'information a été renforcé par la loi de financement de la sécurité sociale pour 2016.
Selon les informations communiquées, les contrôles diligentés ont permis de détecter un nombre croissant, mais toujours modeste, de fraudes : de 54 cas en 2014 à 115 cas en 2015, pour un préjudice total de 1,4 million d'euros . De fait, les modalités de gestion de l'AME de droit commun par les CPAM sont rigoureuses et les cas de fraude sont relativement rares. Les filières d'arrivées en France pour des raisons médicales, à l'instar de la filière géorgienne pour des cas de tuberculose signalée par la CPAM de Paris en décembre 2013 23 ( * ) , demeurent limitées.
Si le renforcement des contrôle est indispensable afin d'assurer une gestion rigoureuse de l'AME, il ne constitue pas un levier de maîtrise de la dépense . Pour autant, l'analyse des principaux cas de fraude permet de mieux appréhender les caractéristiques du dispositif, préalable indispensable à l'élaboration d'un recentrage du dispositif.
2. Assurer la soutenabilité de la mission « Santé » exigera une réflexion d'ensemble appréhendant les déterminants de la dépense de l'AME
a) Un cadre en vigueur spécifique à la France et inopérant
Le système français d'aide médicale d'État se caractérise par un double encadrement relatif aux ressources et à la durée minimale de résidence , contrebalancé par une absence de restriction des soins auxquels l'assistance ouvre droit . Or plus de la moitié des cas de fraude détectés en 2015, tant en nombre qu'en montants de préjudice porte sur la condition de résidence. En regard, les fraudes à l'identité ou à la condition de ressources restent limitées. Par conséquent, alors même que le critère de durée minimale de résidence constitue l'un des principaux facteurs restrictifs à l'octroi de l'AME, il se révèle en pratique peu opérant . S'il convient d'éviter un opportunisme sanitaire, il peut souvent être difficile de contrôler la durée de résidence de personnes séjournant irrégulièrement sur le territoire national. Parallèlement, une partie du dynamisme de la dépense est expliquée par la croissance des prises en charge de médicaments et dispositifs médicaux , qui représentent 106 millions d'euros en 2015 , en hausse de 11 % sur un an.
La comparaison des systèmes d'aides médicalisées des étrangers en situation irrégulière au sein des autres pays européens étaye cette analyse, dans la mesure où la condition de durée minimale de séjour ne s'applique pas. La restriction encadrant l'aide médicale porte moins sur la population cible que sur les soins éligibles à la prise en charge gratuite au titre de la solidarité nationale . Ces dispositifs ne sont pas similaires à l'AME : ils s'apparentent davantage à la prise en charge des soins urgents, sans limitation de durée de séjour dans le pays . Dans ce cadre, seuls les soins urgents, les soins liés à la maternité, les soins aux mineurs et les dispositifs de soins préventifs dans le cadre de programmes sanitaires publics sont pris en charge gratuitement. Selon les informations transmises par la direction de la sécurité sociale, il en est ainsi :
- en Espagne, au Danemark et en Italie , où l'assistance sanitaire pour les étrangers en situation irrégulière est réduite aux cas d'urgence, de maternité ou de soins aux mineurs . En Espagne et en Italie, toutes les personnes peuvent aussi bénéficier des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses. Le dispositif d'assistance sanitaire espagnol est financé par le budget général de l'État, avec un coût de 233 millions d'euros pour 186 000 bénéficiaires en 2013 , soit un coût moyen par personne de 1 250 euros environ, contre le double la même année en France (2 530 euros) ;
- en Allemagne , où la loi du 1 er novembre 1993 sur les prestations accordées aux demandeurs d'asile reconnaît aux étrangers en situation irrégulière le droit de bénéficier des mêmes prestations que les demandeurs d'asile. Elle garantit l'accès gratuit aux soins urgents , à savoir le traitement de maladie graves et douleurs aigües, ainsi qu'à ceux liés à la grossesse, aux vaccinations règlementaires et aux examens préventifs. Ces prestations sont moins étendues que celles offertes par le régime de sécurité sociale ; elles ne comprennent pas, par exemple, le traitement des maladies chroniques. Lorsque l'urgence n'est pas justifiée, ces personnes ne peuvent consulter directement un médecin mais doivent, au préalable, demander un certificat maladie au centre d'action sociale de la commune dans laquelle ils résident, ce dernier assurant ensuite la prise en charge de la consultation et des médicaments. Le dispositif de l'assistance médicale est entièrement financé par les Länder , et variable d'un Land à l'autre, même si une dotation de l'État fédéral leur est versée . Cette dotation s'élèverait à 1 milliard d'euros au total en 2015 24 ( * ) .
- en Belgique , où les personnes en situation irrégulière considérées comme indigentes ayant besoin de soins médicaux peuvent bénéficier de l' aide médicale urgente auprès du centre public d'action sociale (CPAS) dont elles relèvent. Les soins leur sont alors dispensés gratuitement, mais l'État fédéral ne rembourse aux CPAS que les dépenses de santé déterminées par une nomenclature , au sein de laquelle les soins de confort sont exclus.
b) Recentrer l'AME sur un panier de soins
Alors que le fonds de roulement des opérateurs sanitaires se rapproche du niveau prudentiel, que des doutes existent sur l'impact réel sur les dépenses de fonctionnement de la réforme du système d'agences, et que les pistes d'économies déjà engagées en matière d'AME ne suffisent pas à contenir la hausse tendancielle du nombre de bénéficiaires, votre rapporteur spécial souligne à nouveau la nécessité d'une réforme en profondeur du dispositif d'AME de droit commun. Étant donné à la fois la difficulté à modérer la progression des effectifs de bénéficiaires, quels que soient les critères envisagés, la réforme doit privilégier un recentrage des soins pris en charge sur un panier ciblant en priorité le traitement des maladies graves, des douleurs aiguës, ainsi que les mesures de médecine préventive.
En cohérence avec les prises en charge prévues par nos voisins européens, cette réforme serait de plus fidèle au double objectif président à l'AME de droit commun.
* 14 Soit 720 euros par mois pour une personne seule en métropole au 1 er juillet 2015 et 802 euros dans les départements d'outre-mer (DOM).
* 15 À l'exception des demandeurs d'asile en procédure prioritaire ou en procédure « Dublin » qui ne peuvent être affiliés à un régime de sécurité sociale et peuvent donc bénéficier de l'AME de droit commun.
* 16 Article L. 254-1 du code de l'action sociale et des familles.
* 17 Le nombre de personnes consommant effectivement des soins en moyenne annuelle est toutefois inférieur au nombre de titulaires d'une attestation d'AME.
* 18 Cf. Avis n° 108 (2016-2017) de M. Francis Delattre, fait au nom de la commission des finances, déposé le 8 novembre 2016.
* 19 Loi de finances rectificative n° 2015-1786 du 29 décembre 2015.
* 20 Cf. la note d'analyse de l'exécution budgétaire 2015 de la mission « Santé », juin 2016.
* 21 Introduite progressivement à compter de 2004, elle est pleinement applicable aux établissements publics de santé à compter de 2012.
* 22 Questionnaire budgétaire.
* 23 Cette filière concernait un nombre total de 73 personnes, pour un montant moyen de soins pris en charge estimé à 240 500 euros.
* 24 Questionnaire budgétaire







