Rapport n° 83 (2014-2015) de M. Jean-Marie VANLERENBERGHE , fait au nom de la commission des affaires sociales, déposé le 5 novembre 2014
Disponible au format PDF (513 Koctets)
-
Les observations du rapporteur pour la branche
assurance maladie
-
AVANT-PROPOS
-
EXPOSÉ GÉNÉRAL
-
I. UN SYSTÈME MARQUÉ PAR UNE
ÉVOLUTION TENDANCIELLE DES DÉPENSES SUPÉRIEURE AU
PIB
-
II. ENGAGER DES RÉFORMES
STRUCTURELLES
-
I. UN SYSTÈME MARQUÉ PAR UNE
ÉVOLUTION TENDANCIELLE DES DÉPENSES SUPÉRIEURE AU
PIB
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES
AUDITIONNÉES
N° 83
SÉNAT
SESSION ORDINAIRE DE 2014-2015
|
Enregistré à la Présidence du Sénat le 5 novembre 2014 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur le projet de loi, ADOPTÉ PAR L'ASSEMBLÉE NATIONALE, de financement de la sécurité sociale pour 2015 ,
Par M. Jean-Marie VANLERENBERGHE,
Sénateur,
Rapporteur général.
Tome II :
Assurance maladie
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Gérard Dériot, Mmes Colette Giudicelli, Caroline Cayeux, M. Yves Daudigny, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Gérard Roche, Mme Laurence Cohen, M. Gilbert Barbier, Mme Aline Archimbaud , vice-présidents ; Mme Agnès Canayer, M. René-Paul Savary, Mme Michelle Meunier, M. Jean-Louis Tourenne, Mme Elisabeth Doineau , secrétaires ; MM. Michel Amiel, Claude Bérit-Débat, Mme Nicole Bricq, MM. Olivier Cadic, Jean-Pierre Caffet, Mme Claire-Lise Campion, MM. Jean-Noël Cardoux, Daniel Chasseing, Mmes Karine Claireaux, Annie David, Isabelle Debré, Catherine Deroche, M. Jean Desessard, Mme Chantal Deseyne, MM. Claude Dilain, Jérôme Durain, Jean-Yves Dusserre, Mme Anne Emery-Dumas, MM. Michel Forissier, François Fortassin, Jean-Marc Gabouty, Mme Françoise Gatel, M. Bruno Gilles, Mme Pascale Gruny, M. Claude Haut, Mme Corinne Imbert, MM. Éric Jeansannetas, Georges Labazée, Jean-Baptiste Lemoyne, Mmes Hermeline Malherbe, Brigitte Micouleau, MM. Jean-Marie Morisset, Philippe Mouiller, Louis Pinton, Mme Catherine Procaccia, M. Didier Robert, Mme Patricia Schillinger, MM. Michel Vergoz, Dominique Watrin . |
Voir le(s) numéro(s) :
|
Assemblée nationale ( 14 ème législ.) : |
2252 , 2298 , 2303 et T.A. 414 |
|
|
Sénat : |
78 et 84 (2014-2015) |
|
Les observations du rapporteur pour la branche assurance maladieTout en estimant que le projet de loi de financement comporte, en ce qui concerne l'assurance maladie, des mesures qui sont essentiellement d'ordre technique et dont la majorité peut être adoptée sans modification substantielle, votre rapporteur estime qu'il reste en deçà des mesures qu'exigerait la gravité de la situation financière de l'assurance maladie obligatoire. Considérant qu'il est possible d'aller plus loin, il a proposé à la commission des affaires sociales, qui les a adoptés, une série d'amendements marquant clairement la nécessité d'un changement d'orientation et aboutissant à une économie d'un milliard d'euros sur l'Ondam. Ce montant résulte : - d'une plus grande implication des pouvoirs publics pour garantir la pertinence des actes, tant à l'hôpital qu'en ville ; - des mesures en faveur de la prescription de génériques ; - des mesures renforçant les conditions d'évaluation des médicaments dont les firmes demandent le remboursement ; - de la réforme de la tarification des urgences hospitalières ; - de la mise en place d'un jour de carence pour les personnels hospitaliers ; - de l'impact des négociations que la commission souhaite voir aboutir au sein des établissements, sur le temps de travail ; - d'un renforcement de la lutte contre les fraudes. |
AVANT-PROPOS
Mesdames, Messieurs,
La possibilité de parvenir, au-delà des clivages partisans, à surmonter les difficultés dans lesquelles se trouve notre système d'assurance maladie repose sur la possibilité de dresser un constat objectif de la situation dans laquelle nous nous trouvons.
Il paraît dès lors intéressant de mettre en contexte la situation française en nous fondant sur l'analyse qui ouvre l'ouvrage de référence de deux économistes de la santé anglais et américain sur la situation des systèmes de santé aujourd'hui dans le monde.
« La politique de santé est un problème central dans la plupart des pays. Dans les pays développés, la proportion du produit national brut consacrée à la santé croît rapidement et les méthodes traditionnelles pour la financer sont mises sous pression. Des espérances de vie accrues font émerger de nouveaux défis liés à la gestion sur le long terme de maladies chroniques. Les disparités de santé, qui résultent principalement de facteurs extérieurs aux systèmes de santé, sont un enjeu des politiques publiques, mais on manque d'éléments sur les moyens de les réduire efficacement. Les entreprises du secteur de la santé et les professionnels de santé ont produit des avancées technologiques formidables, mais ils constituent également un groupe d'intérêt particulièrement puissant et une pression très forte s'exerce souvent pour adopter de nouvelles technologies avant qu'elles aient pu être véritablement évaluées. » 1 ( * )
La France n'est donc pas la seule à faire face à des défis tant conjoncturels que structurels concernant son système d'assurance maladie. Elle se singularise cependant par la méthode qu'elle a choisie pour faire face à l'augmentation de ses dépenses de santé. Le rapport charges et produits de la Caisse nationale d'assurance maladie des travailleurs salariés (Cnam) relève ainsi que « La croissance de l'objectif national des dépenses d'assurance maladie] Ondam, et plus globalement des dépenses de santé, a fortement ralenti dans les années récentes. Comparée à d'autres pays de l'OCDE où un coup de frein brutal a suivi de fortes augmentations, la France se caractérise par une croissance globalement modérée depuis 2000 et par une trajectoire de ralentissement progressif qui a permis de préserver le fonctionnement du système de santé d'à-coups majeurs. L'Ondam est respecté depuis 2010, avec une stabilité de la part des dépenses financée publiquement. » 2 ( * ) .
Le choix opéré par les gouvernements successifs de ne pas reporter brusquement, fût-ce à titre temporaire, la charge des soins sur les ménages paraît donc justifiée du point de vue économique, comme il l'est de celui de la justice sociale qui est au fondement de notre système. Pourtant, pour perdurer, il devra nécessairement évoluer de manière importante.
Le système d'assurance maladie mis en place en France après la Seconde guerre mondiale se caractérise par la volonté de solvabiliser la demande, plus que d'organiser les soins comme cela a pu être le cas au Royaume-Uni. Le système de médecine de ville tel qu'il existait avant 1945 est donc resté largement inchangé. Il ne saurait être question de remettre en cause la place de la médecine libérale dans notre système de soins, mais il convient de prendre en compte une double évolution.
D'une part le pilotage du système a évolué. La prise en charge de la santé reposait initialement sur la rencontre de l'offre et des besoins, éventuellement infléchie par les orientations des ministres en charge de la santé et de la sécurité sociale, mais principalement marquée par le développement d'importants équipements hospitaliers, l'ensemble des soins étant couverts par des fonds gérés par les partenaires sociaux.
Aujourd'hui, outre la part réduite des partenaires sociaux dans la gestion de l'assurance maladie, l'implication des caisses des régimes obligatoires de base et plus particulièrement de la Cnam dans la gestion du risque, c'est-à-dire dans l'action sur les causes de la dépense - soit la maladie, la prescription et les soins -, a transformé leur rôle d'origine de « simple » payeur en celui d'un acteur du système de soins susceptible de définir directement avec les acteurs de santé des objectifs contractuels, au-delà du seul tarif de rémunération des actes.
D'autre part, le comportement des acteurs a connu au cours des vingt dernières années d'importantes transformations. Le travail des professionnels libéraux a commencé à évoluer du fait de l'aspiration des jeunes professionnels de santé à un travail en équipe permettant la définition de projets de santé communs, voire pluridisciplinaires, et la prise en compte d'aspirations légitimes concernant leur qualité de vie. Les enjeux ont donc changé. La question du tarif, longtemps le principal instrument de régulation du coût des soins, s'est trouvée renouvelée par la recherche de modalités de définitions des priorités de santé publique justifiant une rémunération des professionnels de santé au-delà de l'acte, dont la convention médicale signée le 26 juillet 2011 constitue un premier aboutissement en mettant en place une rémunération basée sur les objectifs de santé publique.
Il s'agit désormais de trouver un équilibre entre la part tarifaire, payée par le patient, et la part forfaitaire ou variable, versée par l'assurance maladie, des rémunérations, afin notamment de favoriser l'exercice en groupe pluri-professionnel et de concilier les choix des professionnels de santé avec la possibilité pour tous les citoyens d'accéder à des soins de qualité sur l'ensemble du territoire.
La volonté de continuer à trouver, dans le cadre conventionnel, des solutions négociées avec les professionnels de santé pour répondre à ces questions et ce même en temps de crise, constitue un trait caractéristique de notre système de santé.
Ceci suppose une vision sur plusieurs années du système d'assurance maladie. Or celle-ci est brouillée par l'horizon budgétaire annuel du projet de loi de financement, qui est parfois pendant de longues périodes le seul moment de discussion des objectifs de l'assurance maladie.
Certes, le vote des objectifs de dépenses de l'assurance maladie s'inscrit dans le cadre de la programmation pluriannuelle. Celui-ci pourtant repose, quel que soit le Gouvernement qui le présente, sur des hypothèses de croissance dont l'optimisme va croissant pour permettre la disparition des déficits à la fin de la période de programmation. En pratique, le retour à l'équilibre est donc repoussé à un horizon incertain. Ces textes ne sont donc pas l'occasion de prendre un engagement véritable sur un ensemble de mesures structurelles et cohérentes permettant d'assurer la pérennité d'un système auquel les Français demeurent attachés.
Les objectifs en matière de santé sont fixés par la loi de santé publique. Le rapport annexé à loi relative à la politique de santé publique du 9 août 2004 3 ( * ) proposait de suivre une série d'indicateurs transversaux de la santé de la population, et définissait 100 objectifs de santé spécifiques accompagnés de propositions d'indicateurs « souhaitables ». La définition de ces objectifs s'était appuyée sur les travaux préalables d'un groupe d'experts mobilisés entre novembre 2002 et mars 2003 pour analyser un ensemble de problèmes de santé sélectionnés sur la base des travaux du Haut Comité de Santé Publique, ainsi que sur leur retentissement en termes de « charge de morbidité » selon le rapport annuel de l'OMS publié en 2002.
En l'absence d'une nouvelle loi de santé publique depuis dix ans, la fixation des objectifs de santé publique et de qualité des soins, qui incombe à l'État, a résulté de manière de plus en plus importante de la négociation conventionnelle, ce qui pose une question de légitimité du directeur général de la Cnam face au ministre en charge de la santé.
Il faut donc souligner l'importance que revêt le dépôt par le Gouvernement d'un projet de loi relatif à la santé sur le bureau de l'Assemblée nationale le 15 octobre dernier. Cinq axes d'intervention ont été retenus : renforcer la prévention et la promotion de la santé, faciliter au quotidien les parcours de santé, renforcer l'efficacité des politiques publiques et la démocratie sanitaire, simplifier et harmoniser le droit existant.
S'il doit apporter les nouvelles orientations nécessaires pour maintenir l'assurance maladie dans le cadre de notre système de sécurité sociale, ce projet doit pouvoir rallier l'ensemble des Français, au-delà des clivages politiques. Ceci suppose notamment un respect du travail parlementaire et un recours limité aux mesures prises par ordonnance.
EXPOSÉ GÉNÉRAL
I. UN SYSTÈME MARQUÉ PAR UNE ÉVOLUTION TENDANCIELLE DES DÉPENSES SUPÉRIEURE AU PIB
Les comparaisons internationales effectuées notamment par l'OCDE placent la France en 4 ème position en termes de part des dépenses de soins dans le produit intérieur brut (PIB), derrière les États-Unis, la Suisse et les Pays-Bas et devant l'Allemagne, la Belgique, le Danemark, l'Autriche et le Canada.
En 2013, sur la dépense courante de santé, la part des dépenses de santé dans le PIB s'élèverait à 11,7 %, elle était de 10 % en 2000.
Sur le champ plus restreint de la consommation de soins et biens médicaux (CSBM), les soins hospitaliers, qui représentent plus de 45 % de la CSBM, ont progressé de 3 % en moyenne annuelle entre 2006 et 2013. Les dépenses de soins de ville (c'est-à-dire principalement les soins médicaux et paramédicaux et les dépenses d'analyses), qui représentent 2,3 % du PIB en 2013, ont progressé de 3,1 % en moyenne annuelle sur la période considérée. Les dépenses de médicaments (1,6 % du PIB en 2013) ont augmenté de 1 % en moyenne sur cette même période, compte tenu notamment des reculs de la dépense de ce poste enregistrés en 2012 et en 2013. Enfin, les transports et les autres biens médicaux (qui représentent à eux deux 0,8 % du PIB en 2013) ont connu les croissances les plus soutenues (respectivement + 4,5 % et + 5,3 % en moyenne annuelle entre 2006 et 2013).
A. L'EVOLUTION DES DEPENSES DE SOINS
L'augmentation mécanique des dépenses de santé est le fait de l'évolution des pathologies et du coût des traitements mais aussi des changements démographiques de la population.
1. L'augmentation rapide de certaines pathologies chroniques
Le rapport charges et produits de la Cnam pour 2015 présente le poids des différentes pathologies dans les dépenses d'assurance maladie en 2013 à l'aide du tableau ci-après.
Figure n° 1 : Coût des traitements des différentes pathologies en 2013
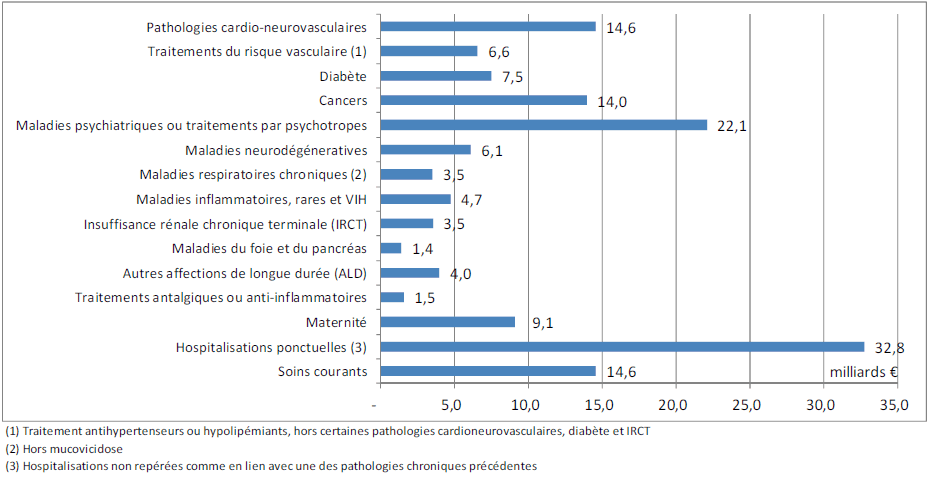
Source Cnam
Les maladies cardio-neurovasculaires, les cancers, les pathologies psychiatriques représentent chacun environ 10 % de la dépense totale ; si l'on regroupe pathologies cardio-neurovasculaires, facteurs de risque vasculaire et diabète, on atteint 20 % des dépenses auxquels s'ajoutent 15 % pour l'ensemble de la santé mentale (en regroupant les pathologies ayant entraîné une hospitalisation ou ALD et les traitements réguliers par psychotropes).
Sur cette période de deux ans, on observe une croissance soutenue du nombre de patients traités pour diabète (+ 5,6 % par an) et pour insuffisance rénale chronique terminale (IRCT) (+ 4,5 %), qui est une des complications du diabète (42 % des patients qui commencent un traitement pour IRCT sont diabétiques).
Le nombre de patients traités pour maladies cardiovasculaires, pour affections respiratoires chroniques ainsi que pour l'ensemble des maladies inflammatoires, des maladies rares et VIH s'accroit d'environ 3,5 %.
Figure n° 2 : Evolution du coût des pathologies entre 2012 et 2013
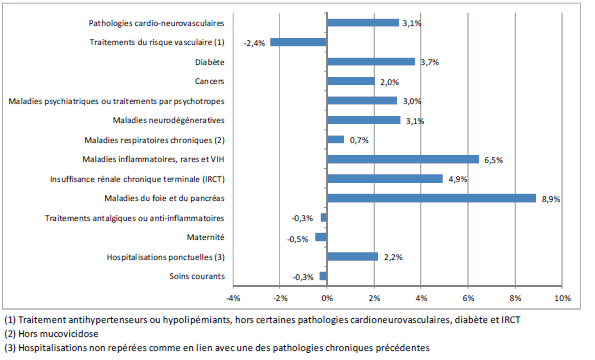 Source Cnam
Source Cnam
C'est pour les maladies du foie et du pancréas que la dynamique de progression des dépenses est la plus soutenue (8,9 % par an), non pas tant en raison de l'augmentation des effectifs (1,7 % par an) que des coûts de traitement, et notamment des médicaments. Pour les maladies inflammatoires, les maladies rares et le VIH (+ 6,5 %), l'arrivée de nouveaux médicaments joue également, notamment pour les maladies inflammatoires chroniques du côlon et de l'intestin (Mici) et pour les maladies métaboliques héréditaires, mais il y a également plus de patients traités (+ 3,6 %). Les dépenses liées à l'insuffisance rénale chronique terminale (IRCT) augmentent à proportion du nombre de patients traités, d'environ 5 % par an.
Les dépenses liées aux pathologies cardio-neurovasculaires, au diabète, aux maladies psychiatriques ou traitements par psychotropes, aux maladies neurologiques ou dégénératives et aux autres affections de longue durée évoluent dans une fourchette de 3 à 4 % par an.
2. L'impact des évolutions démographiques
Au total, en 2013, la proportion de personnes concernées par au moins une prise en charge spécifique par le régime général d'assurance maladie est de 44 % des assurés. A contrario , 56 % de la population protégée par le régime général a eu recours au système de santé uniquement pour des soins courants.
Les 21 % de patients ayant des pathologies chroniques représentent 50 % de la dépense totale. Les personnes soignées pour une pathologie chronique ou ayant connu une maternité ou une hospitalisation ponctuelle représentent 31 % de la population et près de 80 % de la dépense totale.
Globalement, le nombre de bénéficiaires du régime général ayant recours aux soins s'est accru de 0,9 % en moyenne par an entre 2010 et 2012. La moitié de cette évolution (+0,5 %) reflète la croissance démographique de la population française. Le reste peut refléter une part croissante prise par le régime général dans la couverture de la population mais également une diminution de la part de la population qui n'a aucun recours aux soins dans l'année, sans qu'il soit possible de faire précisément la part de ces deux évolutions.
L'augmentation de la détection des maladies, la tendance à les traiter plus précocement, l'arrivée de traitements efficaces induisent, à morbidité identique, une augmentation du nombre de patients traités. Ainsi la mise sur le marché de nouvelles molécules dans les années récentes a conduit à traiter plus de patients atteints de maladies inflammatoires chroniques (maladies inflammatoires du colon et de l'intestin, polyarthrite rhumatoïde, spondylarthrite ankylosante...). Une meilleure prise en charge médicale permet aussi un allongement de l'espérance de vie des patients chroniques, et donc une augmentation de la fréquence de ces maladies.
Au total, l'évolution des effectifs de patients pour ensemble des pathologies chroniques induirait, sans modifications des traitements, un surcroît de dépenses de 0,9 % par an.
Ces évolutions appellent un développement important des actions en faveur de la prévention, seule à même de permettre de lutter contre l'accroissement les maladies chroniques qui touchent les plus jeunes. Les acteurs de santé s'engagent d'ailleurs sur cette voie mais doivent être accompagnés par des crédits ciblés de l'assurance maladie. L'information auprès des élèves et des étudiants peut, par exemple, être organisée et développée. La mise ne place d'une véritable politique de prévention sera l'un des enjeux essentiels de la future loi de santé.
B. UN SECTEUR DE CROISSANCE : LA DIFFICULTE DU PILOTAGE PAR L'ONDAM, FAVORISER L'INVESTISSEMENT
La branche maladie de la sécurité sociale est, après la branche vieillesse, la plus importante en termes de volume des dépenses.
Néanmoins, ces dépenses ne couvrent pas l'ensemble des dépenses de santé, qui comprennent également la part prise en charge par les organismes complémentaires et celles supportées par les assurés sans prise en charge. Les dépenses totales de santé au sens des organismes internationaux comme l'OCDE se sont élevées en France à 227 milliards en 2012, alors que les dépenses de la branche maladie étaient de 184,7 milliards pour l'ensemble des régimes obligatoires de base.
Depuis 2010, ces dépenses ont cru chaque année d'environ 4 milliards d'euros, soit au total d'un peu plus de 21 milliards d'euros entre 2010 et 2015. Cela correspond à une augmentation de plus de 12 % en cinq ans.
Figure n° 3 : Evolution du déficit de la branche maladie 2010-2015
|
Années |
Dépenses des régimes obligatoires
|
Déficit
|
|
2010 |
176,6 |
11,4 |
|
2011 |
180,3 |
8,5 |
|
2012 |
184,7 |
5,9 |
|
2013 |
189,1 |
6,9 |
|
2014 (p) |
193,8 |
7,4 |
|
2015 (p) |
198 |
7 |
1. Un pilotage difficile au travers de l'Ondam
L'Ondam, déterminé chaque année par la loi de financement, a été institué par la loi organique du 22 juillet 1996 afin de réguler l'évolution des dépenses financées par la sécurité sociale. Son champ est plus limité que celui des dépenses des régimes obligatoires de base. Cette différence de champ s'explique principalement par le fait que l'Ondam recouvre seulement certaines dépenses de la branche maladie et de la branche AT-MP sans les prendre toutes en compte. S'agissant de la branche maladie, sont ainsi exclues du champ de l'Ondam la part des prestations médico-sociales, financée par la Caisse nationale de solidarité pour l'autonomie (CNSA), les indemnités journalières maternité, les prestations invalidité-décès, les prestations extra-légales et les actions de prévention.
Les sept sous-objectifs de l'Ondam, chacun correspondant à une catégorie de dépenses de santé, s'établissent pour 2014 dans le projet du Gouvernement de la manière suivante :
|
Objectifs de dépenses 2014
|
||
|
1 |
Dépenses de soins de ville |
80,9 |
|
2 |
Dépenses relatives aux établissements de santé tarifés à l'activité |
55,5 |
|
3 |
Autres dépenses relatives aux établissements de santé |
19,7 |
|
4 |
Contribution de l'assurance maladie aux dépenses en établissements et services pour personnes âgées |
8,5 |
|
5 |
Contribution de l'assurance maladie aux dépenses en établissements et services pour personnes handicapées |
9,0 |
|
6 |
Dépenses relatives au Fonds d'intervention régional |
3,0 |
|
7 |
Autres prises en charge |
1,7 |
|
Total 178,3 |
Les sous-objectifs 4 et 5 relatifs aux établissements et services pour les personnes âgées et les personnes handicapées constituent l'Ondam médico-social. Contrairement aux autres sous-objectifs qui ne sont pas limitatifs, les sous-objectifs médico-sociaux fixent des enveloppes fermées. Ils peuvent, en théorie, être abondés par les autres sous-objectifs, mais leurs crédits ne peuvent servir aux dépenses de santé. C'est le principe dit de « fongibilité asymétrique ».
Le sous-objectif 6 relatif au fonds d'intervention régional (FIR) retrace l'ensemble des dépenses de ce fonds depuis 2014. Avant cette date les crédits affectés au FIR étaient répartis entre différents sous-objectifs et relevaient en partie d'une dotation budgétaire de l'Etat au titre de la mission Santé.
Le poids prépondérant du sous-objectif soins de ville au sein de l'Ondam, plus de 45 %, tient au fait qu'il agrège les honoraires des professionnels de santé, les indemnités journalières perçues au titre des arrêts maladie et les dépenses de produits de santé. La variation de ces différents postes de dépenses explique la sous-exécution ou le dépassement de l'Ondam. De 2010 à 2013, l'Ondam a été respecté.
La Cour des comptes a consacré à l'Ondam une partie de son rapport sur l'application des lois de financement de la sécurité sociale de septembre 2014. Elle relève qu'il présente la particularité d'être un outil de pilotage de la dépense sans pour autant en constituer un plafond. Il a d'ailleurs été constamment dépassé, sauf en 1997, jusqu'en 2010. Toutefois, depuis lors, la tendance s'est inversée : la dépense effectivement constatée est en-deçà de l'objectif voté par le Parlement et l'est de plus en plus. Le respect de l'Ondam continue cependant de s'accompagner de déficits élevés et, ainsi qu'on l'a noté, le poids des dépenses de l'assurance maladie dans le PIB ne cesse d'augmenter.
L'augmentation moindre que prévu de la dépense, ou « écart négatif à l'objectif », semble a priori , relève la Cour, un signe encourageant de la qualité du pilotage de la dépense publique d'assurance maladie dont la maîtrise semblerait enfin assurée. La dépense effectivement réalisée en 2013 a été ainsi inférieure de 1,4 milliard à l'objectif, soit l'écart le plus élevé jamais constaté.
La Cour a examiné les conditions dans lesquelles a été atteint ce résultat sans précédent. Elle a relevé que : « si la dépense d'assurance maladie réellement constatée en 2013 peut sembler maîtrisée parce qu'inférieure à l'objectif voté, elle n'a pas, en réalité et selon les données disponibles au moment des travaux de la Cour, suivi un rythme plus modéré qu'en 2012 ». Elle considère que l'Ondam est en fait, par construction, surévalué.
Cependant, s'il convient de ne pas se satisfaire du suivi des dépenses de santé par l'Ondam pour espérer mettre fin aux déficits, il faut mesurer les contraintes que l'on fait peser sur les acteurs du système de santé, sous peine de faire perdre tout lien entre l'objectif et les réalités de terrain. Dans une conjoncture de faibles recettes, le niveau de l'Ondam ne peut dépendre uniquement de l'inflation, mais aussi des dépenses à financer. Après un fort choc économique en 2009 et une croissance quasi nulle depuis près de trois ans, le redressement de la branche est conditionné à la reprise économique, pour l'instant limitée. Les incertitudes sur la croissance nous obligent à être prudents dans notre pilotage des dépenses.
L'exécution de l'Ondam pour 2014 est tendue. Il sera sans doute respecté encore cette année, grâce aux gels de crédits, malgré une augmentation du coût des médicaments liée au nouveau traitement de l'hépatite C et à une augmentation des dépenses d'indemnités journalières. Les analyses de la Cour des comptes sur le caractère trop généreux de l'objectif doivent donc être tempérées, comme le montrent les comptes de l'assurance maladie en 2014. L'évolution des pathologies et le coût de l'innovation ne sont pas totalement prévisibles et un événement unique, l'introduction d'un nouveau médicament, peut avoir des conséquences immédiates sur les dépenses en ville et à l'hôpital. Nous n'aurons plus en 2014, contrairement à ce qui s'est passé les quatre dernières années, de marges de manoeuvre pour l'exécution de l'Ondam.
Indépendamment de l'innovation, les coûts des structures hospitalières évoluent aussi mécaniquement d'une année sur l'autre à un rythme supérieur à celui de l'Ondam. Pour 2015, l'évaluation de la fédération hospitalière de France (FHF) et celle de la Fédération des établissements hospitaliers et d'aide à la personne (Fehap) concernant le taux de cette évolution s'établissent respectivement à 2,48 % et à 2,47 %, ce qui implique, avec un d'Ondam inférieur à ces coûts, de mettre en place des gains de productivité. Ceux-ci sont possibles et nécessaires, mais ne peuvent sans doute pas être reproduits d'année en année sans conséquence sur la qualité des prises en charge ou sur l'accès à l'innovation.
2. Favoriser l'investissement
Constatant que l'assurance maladie ne prend en charge que 50 % des soins courants, mais l'essentiel des soins lourds, certains y voient l'amorce d'une évolution vers une concentration des dépenses de la sécurité sociale sur les soins les plus coûteux et les plus innovants. Cette répartition entre sécurité sociale et assurance privée ne serait pas sans poser des questions d'équité.
Tout secteur dont se dégage l'assurance maladie est soumis à un véritable problème d'accès, comme le montre l'observatoire citoyen des restes à charge créé par le collectif inter-associatif sur la santé (Ciss) pour les consultations des spécialistes. Lorsqu'un assuré consulte un médecin spécialiste, secteurs 1 et 2 confondus, son reste à charge moyen est de 15,90 euros. De même, les soins dentaires et l'optique, faiblement couverts par l'assurance maladie, deviennent de ce fait un facteur d'inégalité sociale. Recentrer les régimes obligatoires d'assurance maladie sur les soins lourds et l'innovation n'est donc pas nécessairement une orientation souhaitable.
La question du maintien d'un niveau d'investissement compatible avec le développement d'un secteur producteur de croissance et donc de richesse se pose de manière accrue lorsque qu'au contexte de difficulté financière s'ajoute le renouveau de l'innovation, particulièrement en matière de médicament. Cette tendance qui devrait s'accroître au cours des prochaines années, notamment dans le domaine du cancer, impose de revoir notre système d'évaluation du médicament en vue de l'admission au remboursement et de nous assurer de l'efficacité du système actuel de fixation des prix.
Il est incontestable que le prix des produits de santé ne doit pas rémunérer de rentes de situations au détriment de la solidarité nationale. Il convient néanmoins de prendre en compte les enjeux industriels et nationaux qui peuvent se poser à l'occasion des débats budgétaires. La création en 2004 du Conseil stratégique des industries de santé (CSIS) placé sous l'égide du Premier ministre permet de distinguer ce qui relève des enjeux de la croissance économique et ce qui, dans le cadre du PLFSS, doit d'abord être guidé par le souci de garantir la couverture des besoins de santé de la population sans reporter sur les générations futures les poids d'une dette sans cesse croissante.
Le dernier CSIS Industries et technologies de santé, qui a eu lieu le 5 juillet 2013, a acté 44 « mesures stratégiques pour une industrie responsable, innovante et compétitive contribuant au progrès thérapeutique, à la sécurité sanitaire, à l'économie nationale et à l'emploi en France ». Il appartient au Gouvernement de mettre en oeuvre ces mesures, en partenariat avec les entreprises du secteur. Si la répartition entre politique industrielle et de croissance par le CSIS et équilibre des dépenses d'assurance maladie par le PLFSS est respectée, si donc les considérations économiques et industrielles, sans être négligées, ne prennent pas, dans le cadre de la discussion du financement de la sécurité sociale, le pas sur la possibilité pour l'assurance maladie de financer les soins au meilleur coût il sera possible de minorer le coût des produits de santé sans risquer de limiter l'innovation et la croissance française.
II. ENGAGER DES RÉFORMES STRUCTURELLES
Dans le champ de l'assurance maladie, le projet de loi de financement de la sécurité sociale (PLFSS) pour 2015 ne comporte que peu de mesures d'économie réelles. Il convient donc de mettre en place de véritables réformes structurelle sur des sujets connus depuis longtemps et susceptibles de faire l'objet d'un consensus.
A. LE CONTENU DU PROJET DE LOI
1. Améliorer l'efficacité des hôpitaux et l'accès aux soins
Le PLFSS pour 2015 comporte tout d'abord des mesures destinées à améliorer l'efficacité des hôpitaux et l'accès aux soins.
- Pour les hôpitaux, les mesures proposées rejoignent les préconisations du rapport de la Mission d'évaluation et de contrôle de la sécurité sociale (Mecss) du Sénat sur la tarification à l'activité (T2A). Elles concernent le statut des hôpitaux de proximité (article 37), la prise en charge des actes innovants (article 41), les contrats d'amélioration des pratiques (article 36), le contrôle de la pertinence des soins (article 42).
- S'agissant de l'accès aux soins, le Gouvernement donne une base législative au mécanisme du tiers payant et étend celui-ci aux bénéficiaires de l'ACS (article 29) qu'il dispense de franchise et de participation forfaitaire (article 29 bis). Il simplifie le régime de paiement des soins des détenus (article 32). Il renforce les mécanismes incitatifs pour l'installation des praticiens en zones sous-denses (articles 38 et 39). Il aligne le régime de prise en charge par l'assurance maladie des vaccins réalisés dans les centres de vaccination sur celui des vaccins réalisés en ville ou dans le cadre de la protection maternelle et infantile (article 34).
2. Les médicaments et les dispositifs médicaux
Plusieurs mesures concernent les médicaments et les dispositifs médicaux, principalement dans un objectif de régulation de la dépense associée.
- L'article 10 renforce le dispositif du taux K, rebaptisé taux L, notamment en étendant les pouvoirs dont dispose le Ceps en cas d'échec de la négociation conventionnelle. Il fixe par ailleurs à 700 millions d'euros le montant plafond des dépenses qui peuvent être alloués au traitement de l'hépatite C pour l'année 2015.
- L'article 11 modifie le régime et les modalités de recouvrement de la taxe sur les premières ventes de dispositifs médicaux, dans un but de simplification des démarches administratives pour les entreprises du secteur.
- L'article 43 vise à renforcer les conditions d'inscription de certains dispositifs médicaux sur la liste des produits et prestations (LPP) en créant une modalité d'inscription nouvelle, afin d'améliorer leur traçabilité et leur contrôle.
- L'article 44 crée un outil permettant de valoriser financièrement pour les établissements hospitaliers les comportements de prescription limitée dans la liste en sus, qui donne lieu à des dépenses à la fois très dynamiques et très élevées.
- L'article 44 bis vise à prévoir une procédure de contrôle et de sanction portant sur le taux de prescription de médicaments génériques dans les établissements hospitaliers, par le biais des contrats d'amélioration de la qualité et de l'organisation des soins (Caqos).
- L'article 46 vise à étendre au remboursement des produits de cession par l'assurance maladie le dispositif existant pour les produits de la liste en sus, qui permet de garantir que la base de remboursement est la plus proche possible du prix réellement payé, tout en incitant les établissements à négocier les tarifs les plus bas.
- L'article 47 modifie les modalités de fixation du tarif des médicaments de la liste en sus en encadrant davantage les délais de la négociation conventionnelle.
- L'article 51, afin de tirer les conséquences d'une récente décision de la CJUE, précise la définition et le régime du plasma industriel.
3. Des mesures de rationalisation ou d'ordre technique
D'autres dispositions du PLFSS pour 2015 correspondent à des mesures de rationalisation :
- L'article 20 modifie l'organisation comptable et budgétaire de la caisse de sécurité sociale de Mayotte (CCSM) afin de la rapprocher de celle des caisses générales de sécurité sociale.
- L'article 33 propose de fusionner, à compter du 1 er janvier 2016, les consultations de dépistage anonyme et gratuit du VIH et des hépatites (CDAG) et les centres d'information, de dépistage et de diagnostic des infections sexuellement transmissibles (Ciddist) en une seule structure financée par l'assurance maladie.
- L'article 45 vise à donner aux directeurs de caisses d'assurance maladie la possibilité de refuser à un taxi bénéficiaire d'une nouvelle autorisation de stationnement le conventionnement pour effectuer du transport de malades, dans l'objectif de mieux maîtriser l'offre de taxis conventionnés et de contenir l'augmentation des dépenses d'assurance maladie affectées au transport de patients.
Le PLFSS comporte enfin plusieurs mesures d'ordre technique, dont certaines doivent obligatoirement figurer en loi de financement de la sécurité sociale :
- L'article 4 vise à réduire le montant de la dotation de l'assurance maladie à l'Office national d'indemnisation des accidents médicaux (Oniam) au titre de l'exercice 2014, pour tenir compte d'un moindre niveau d'activité que celui prévu en LFSS.
- L'article 6 rectifie le montant pour 2014 de l'Ondam et de ses sous-objectifs, pour un montant globalement inférieur de 800 millions à l'objectif fixé par la loi de financement initiale, mais identique à celui établi dans la loi de finances rectificative d'août 2014.
- L'article 50 précise les conditions et les modalités d'indemnisation par l'Oniam s'agissant des actes de soins à visée esthétique.
- L'article 53 fixe le montant de la participation pour l'année 2015 de l'assurance maladie au financement du fonds de modernisation des établissements de santé publics et privés (Fmespp), de l'Oniam et de l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus). Il fixe par ailleurs le montant de la contribution de la caisse nationale de solidarité pour l'autonomie (CNSA) au financement des ARS et des opérateurs.
- L'article 54 fixe les objectifs de dépense de la branche maladie à 198 milliards d'euros pour l'ensemble des régimes obligatoires de base de sécurité sociale, dont 173,6 milliards d'euros pour le régime général.
- L'article 55 fixe le niveau de l'Ondam et de ses sous-objectifs pour l'année 2015. Le niveau proposé de 182,3 milliards correspond à une augmentation de 2,1 % par rapport à l'exercice 2014.
B. LA NÉCESSITÉ D'UNE ACTION DÉTERMINÉE SUR LES ENJEUX ESSENTIELS
1. Agir sur les actes inutiles
Le consensus sur la nécessité de lutter contre les actes inutiles a été établi par de multiples rapports depuis celui de nos collègues Jacky Le Menn et Alain Milon au nom de la Mecss 4 ( * ) . La question de la pertinence des actes et d'ailleurs liée à celle de leur qualité, une part de la redondance des examens étant par exemple liée à un doute sur leur qualité ainsi que l'avait montré le débat sur la réforme de la biologie médicale.
Selon une récente enquête menée par la FHF 5 ( * ) , les médecins estiment qu'environ 28 % des actes médicaux ne sont pas « pleinement justifiés ». Les praticiens sondés expliquent ce phénomène principalement par la demande des patients et la peur du risque judiciaire, mais aussi par les insuffisances de la formation initiale, l'absence de référentiels et de contrôle des pratiques et par les incitations économiques.
Elle confirme le sentiment recueilli par la Mecss d'un nombre élevé, mais non évalué précisément, d'actes inutiles. Nombre de médecins rencontrés durant les travaux se sont régulièrement fait l'écho de cette préoccupation : si des examens ou actes sont naturellement coûteux pour la société, ils peuvent surtout présenter des inconvénients pour les patients eux-mêmes et ils réduisent inutilement le temps médical et soignant dans un contexte démographique défavorable.
L'analyse des taux de recours aux soins fait ressortir, sur certains segments d'activité, des variations très fortes entre les régions et entre les territoires de santé, que les indicateurs démographiques ou sanitaires ne suffisent pas à expliquer.
Pour la Cnam, « la question de la pertinence des soins délivrés reste un enjeu majeur : il s'agit à la fois de promouvoir un juste accès pour tous à des soins de qualité, d'éviter les traitements ou actes inutiles, porteurs de risques pour les patients, et d'allouer les ressources sur des soins qui présentent un réel bénéfice pour la population.
Au-delà de la pertinence d'actes diagnostiques et thérapeutiques spécifiques ou de prescriptions médicamenteuses, c'est aussi d'un usage judicieux des différentes ressources du système que peuvent venir les gains d'efficience qui sont nécessaires pour offrir des soins de qualité à tous en maîtrisant la progression des dépenses : utilisation des différents niveaux de plateaux techniques (hospitalisation, HAD, soins ambulatoires), mais aussi des ressources humaines, ce qui renvoie aux problèmes de démographie des professions de santé. » 6 ( * )
Un soin est qualifié de non pertinent lorsqu'il n'est pas dispensé en adéquation avec les besoins du patient et conformément aux données actuelles de la science, aux recommandations de la Haute Autorité de santé (HAS) et des sociétés savantes, nationales et internationales.
A titre d'exemple, pour cinq interventions chirurgicales (chirurgie du canal carpien, appendicectomie, cholécystectomie, thyroïdectomie, amygdalectomie), les taux de recours régionaux varient dans des proportions plus ou moins importantes selon les actes (fourchette de 1 à 1,2 pour l'appendicectomie, la cholécystectomie, la thyroïdectomie, de 1 à 1,3 pour le canal carpien, de 1 à 1,4 pour les amygdalectomies). Si toutes les régions rejoignaient le taux moyen sur ces cinq interventions, cela représenterait une diminution de 33 000 séjours et un gain de l'ordre de 43 millions d'euros.
Par ailleurs, une étude nationale menée sur la période 2010-2011 par la DGOS sur les inadéquations hospitalières en médecine et chirurgie montre que, sur un jour donné dans les établissements de santé, 10,3 % des lits sont occupés de façon non pertinente. Le pourcentage est de 5 % dans les services de chirurgie et 17,5 % dans ceux de médecine. 3,8 % des hospitalisations sont inadéquates dès l'admission tandis que 12,5 % d'entre elles comportent au moins une journée inadéquate.
Pour autant, la montée en puissance de la T2A a entraîné une nette diminution de la durée des séjours, parfois critiquée quand elle est excessive. Ce sujet de la pertinence des séjours pose donc un ensemble plus vaste de questions : la coordination des différents acteurs, la mise à disposition de places en aval de la prise en charge sanitaire ou encore les alternatives à l'hospitalisation.
L'Académie de médecine 7 ( * ) a également souligné le fait que les étudiants en médecine sont aujourd'hui insuffisamment sensibilisés aux enjeux médico-économiques. La multiplication d'examens à la nécessité variable semble ainsi trop souvent considérée par les jeunes praticiens comme le gage d'un meilleur diagnostic et d'une prise en charge plus adaptée.
La redondance des examens spécialement entre la ville et l'hôpital apparaît également comme un axe de progrès. Pour mieux connaître et donc mieux maîtriser ce phénomène, les échanges d'information ville-hôpital et hôpital-ville qui existent en théorie mais malheureusement pas systématiquement en pratique doivent être développés.
Par conséquent, la promotion de la pertinence des soins apparait comme l'un des outils principaux de l'amélioration de la qualité de l'offre de soins et de l'efficience des dépenses de santé. La réduction des dépenses attendues grâce à la pertinence des soins participera à la mise en oeuvre du plan d'économie.
Des travaux ont été initiés dès 2011 au niveau national comme régional afin d'améliorer la pertinence des soins. Il s'agit désormais d'amplifier et d'accélérer cette démarche dans le prolongement des études déjà réalisées.
La Haute Autorité de santé a progressivement publié depuis 2012 des référentiels sur les indications opératoires d'un certain nombre d'actes (appendicectomie, chirurgie du canal carpien, césarienne, cholécystectomie, amygdalectomie avec ou sans adénoïdectomie chez l'enfant), d'autres sont en cours d'élaboration. Un guide méthodologique a été publié par la Direction générale de l'offre de soins (DGOS) en 2013 pour préconiser des démarches régionales auprès des professionnels. Enfin la Cnam a développé et testé des outils de ciblage afin de repérer les établissements atypiques et de proposer une mise en oeuvre graduée des actions.
Les actions menées par six ARS dans le cadre d'un groupe de travail incluant la DGOS, la Cnam et la HAS pour définir une méthodologie permettant de repérer les actes non pertinents et agir en conséquence auprès des établissements de santé devraient être renforcées par la création sur l'ensemble du territoire de véritables observatoires de la qualité et de la pertinence des soins.
Le rapport de la Mecss formulait un certain nombre de préconisations pour améliorer la pertinence des soins :

2. Limiter le recours inadapté aux urgences hospitalières
En 2012, pas moins de 10,6 millions de personnes, près d'un sixième de la population française, sont venues se faire soigner, parfois à plusieurs reprises dans l'année, dans les services d'urgence hospitaliers. Ceux-ci ont enregistré ainsi plus de 18 millions de passages, soit 30 % de plus qu'il y a dix ans. Pour les seules « structures des urgences », selon leur dénomination règlementaire, situées dans des établissements de santé publics et privés à but non lucratif, qui représentent 81 % du dispositif d'accueil, la charge supportée à ce titre par l'assurance maladie est de près de 2,5 milliards d'euros.
Cette fréquentation en progression continue met sous tension persistante les organisations et les équipes hospitalières en dépit des mesures de renforcement et de soutien successivement décidées par les pouvoirs publics, en particulier dans le cadre du plan urgences 2004-2008 adopté à la suite de la canicule de l'été 2003.
Au-delà des situations où le pronostic vital est engagé ou qui nécessitent une intervention rapide compte tenu de leur gravité, les urgences hospitalières jouent de fait un rôle essentiel dans la prise en charge de soins non programmés, à laquelle la médecine de ville n'apporte pas de réponse suffisante.
Votre commission partage le constat et les préconisations de la Cour des comptes en ce domaine, tendant à faire évoluer la tarification des urgences mais aussi à améliorer l'efficacité du dispositif et à mettre en oeuvre une articulation plus étroite entre médecine de ville et hôpital. Votre commission considère que cette articulation passe par une meilleure régulation, notamment la mise en place d'un numéro d'appel unique pour les consultations hors urgence vitale, et le développement des maisons médicales de garde éventuellement attenantes aux hôpitaux. Il semble que 3,5 millions de passages pourraient être évités ce qui générerait une économie de 300 à 500 millions d'euros.
3. Accompagner la restructuration hospitalière
L'hôpital, on l'a vu dans le contexte des urgences, est le réceptacle des dysfonctionnements de notre système de soins. Ses personnels, de grande qualité, sont en grande difficulté. Dans ce contexte, la querelle entre hospitalisations publique et privée doit dépasser les postures pour encourager les coopérations entre établissements publics et privés, coopérations qui fonctionnent sur le terrain et montrent la complémentarité des secteurs. Il convient également de former des communautés hospitalières de territoires fondées sur des projets médicaux. Le projet de loi de santé comporte sur ce point des dispositions intéressantes.
Comme le souligne la FHF, « outre la définition de ce projet médical partagé, les mutualisations de services doivent se poursuivre pour répondre à une exigence de qualité en mettant en commun des compétences expertes au profit d'établissements qui ne disposent pas des compétences nécessaires dans les domaines aussi variés que la qualité, les systèmes d'information, la gestion de la dette et de la fiscalité, la biologie, l'imagerie, la pharmacie... ».
Il est également nécessaire de mieux gérer la masse salariale des hôpitaux et de mettre en place des mesures qui, sans nuire à la qualité de vie des personnels, permettent aux établissements chargés du service public d'assurer leur mission d'exercice des soins en continu. Votre commission vous proposera des mesures en ce sens dans le cadre de l'examen du PLFSS.
4. Le médicament générique
Un dernier point doit faire l'objet d'un engagement déterminé de la part des pouvoirs publics. La dynamique de la substitution générique, qui a contribué à infléchir les dépenses de médicament (- 2,2% en 2013) a été initiée par le renforcement par la Cnam du dispositif « tiers payant contre génériques » et par la mise en place de la rémunération sur objectifs des pharmaciens. Le taux de substitution s'est stabilisé en 2013 autour de 82 %. Les économies imputables aux génériques s'élèvent à 1,6 milliard d'euros en 2013.
Néanmoins, une part importante de la prescription des médecins généralistes se porte encore vers des médicaments qui ne disposent pas de génériques (prescription hors répertoire). Ainsi, bien que le taux de substitution ait fortement augmenté depuis 2012 dans le champ du répertoire des génériques, la part de marché des génériques en France reste très inférieure à celles observées chez nos principaux voisins européens, en particulier les Pays-Bas, le Royaume-Uni et l'Allemagne.
Ce résultat est bien le témoin de la tendance à prescrire en dehors du répertoire des spécialités qui ne peuvent donc pas être substituées par un générique. Cette pratique représente un coût non négligeable pour l'assurance maladie. On estime à 25 millions d'euros l'économie globale par point de prescription supplémentaire dans le répertoire. Sachant que le répertoire représente à ce jour 40 % des volumes du marché, le gain maximal potentiel procuré par une prescription accrue dans le répertoire serait de 500 millions si la part du répertoire était portée à 60 %, soit un niveau comparable à nos voisins européens les plus performants. Une cible plus ambitieuse de 85 %, correspondant à la part de marché en volume des médicaments de médecine générale, engendrerait une économie de 1,1 milliard d'euros.
En matière de prescription médicamenteuse comme d'autres pratiques, on observe par ailleurs une grande variabilité : sur le champ des médicaments de médecine générale (47 classes de médicaments qui représentent plus de 80 % de la prescription des généralistes en montants remboursables), 40 % des médecins prescrivent moins de 200 euros de médicaments par patient en moyenne, tandis que 23 % prescrivent plus de 300 euros.
Une partie de cette variabilité peut s'expliquer par des différences de patientèle, mais si tous les médecins dont le montant moyen de prescription est au-dessus de la moyenne une fois cet élément pris en compte modifiaient leur pratique pour s'aligner sur ce niveau, le montant des économies générées pour l'assurance maladie serait de 400 millions d'euros.
Votre commission juge donc nécessaire de responsabiliser les acteurs, notamment au travers du contrôle de la prescription en dénomination commune internationale qui doit entrer en vigueur au 1 er janvier 2015.
D'autres pistes sont envisageables, notamment le passage en automédication de médicaments dont la prise en charge par l'assurance maladie devrait se limiter à des indications ciblées. Votre rapporteur général considère cette perspective comme intéressante, à condition toutefois de maintenir pour les médicaments en automédication le prix défini par le comité économique des produits de santé. Il convient, en complément de cette mesure, de lutter contre l'iatrogénie médicamenteuse, spécialement chez les personnes âgées.
EXAMEN EN COMMISSION
_______
Audition de M. Frédéric VAN ROEKEGHEM,
directeur
général de la caisse nationale d'assurance maladie
des
travailleurs salariés
Réunie le mardi 21 octobre 2014, sous la présidence de M. Alain Milon, président, la commission procède à l'audition de M. Frédéric Van Roekeghem, directeur général de la caisse nationale d'assurance maladie des travailleurs salariés (Cnam), sur le projet de loi n° 2252 (AN-XIV e ) de financement de la sécurité sociale pour 2015.
M. Alain Milon, président . - Nous avons le plaisir d'accueillir, dans le cadre des auditions préparatoires aux débats sur le projet de loi de financement de la sécurité sociale pour 2015 (PLFSS), M. Frédéric Van Roekeghem, directeur général de la caisse nationale d'assurance maladie (Cnam). Comme chaque année, la branche maladie, du fait des enjeux financiers liés à son déficit, va concentrer une part importante des discussions, notamment sur les outils de maîtrise des dépenses. Près de la moitié des articles du projet de loi concernent directement l'assurance maladie.
C'est la dernière fois que nous auditionnons M. Van Roekeghem en tant que directeur général de la Cnam, puisqu'il quittera ses fonctions le 18 novembre.
M. Frédéric Van Roekeghem, directeur général de la caisse nationale d'assurance maladie des travailleurs salariés. - J'ai toujours eu plaisir, au cours des dix années que j'ai passées dans ces fonctions, à me présenter devant le Sénat, et en particulier devant cette commission : j'apprécie le sérieux de ses approches, son souci du travail collectif, et son habitude des compromis dans les décisions. C'est ainsi que l'on dégage des consensus intéressants.
Le budget de l'assurance maladie pour 2015 conserve un déficit élevé : 6,8 milliards d'euros. La totalité du déficit consolidé des administrations de sécurité sociale est cependant relativement limité - autour de 1 % - par rapport à la totalité de leurs charges et des risques garantis (vieillesse, maladie, famille, chômage). Néanmoins, dans une conjoncture de faibles recettes, un Ondam fixé à 2 % en moyenne pour les trois années à venir pose question. Son niveau ne peut dépendre uniquement de l'inflation, mais aussi des dépenses à financer. Après un fort choc économique en 2009 et une croissance quasi nulle depuis près de trois ans, le redressement de la branche est conditionné à la reprise économique, pour l'instant limitée. Les incertitudes sur la croissance nous obligent à être prudents dans notre pilotage des dépenses.
L'exécution de l'Ondam pour 2014 est tendue. Les analyses de la Cour des comptes doivent parfois être tempérées : nous n'avions pas prévu que les arrêts de travail connaîtraient une hausse si dynamique, 3 % sur les neuf premiers mois de l'année. S'y ajoute une augmentation des dépenses de soins de ville sous l'effet de l'introduction de nouveaux médicaments contre l'hépatite C. Pour les trois premiers trimestres de 2014, l'impact des nouveaux médicaments est net : une hausse de nos dépenses de médicaments de 3,6 %, contre 0 % ces dernières années.
Contrairement à ce que laisseraient penser les déclarations des syndicats de médecins, le coût des soins de médecine générale a augmenté de 3,4 %, alors que le nombre des consultations est en légère baisse : les généralistes ont donc largement profité de l'instauration en 2011 du nouveau forfait par patient.
Nous sommes sous tension quant aux dépenses : les remboursements de la médecine de ville progressent de 3,6 %, largement au-delà de l'Ondam voté, et ceux de la médecine hospitalière d'environ 2 % (1,7 % pour les établissements sanitaires publics). Le Gouvernement prendra des mesures de régulation afin de limiter ces dépenses.
Nous n'avons plus en 2014, contrairement à ce qui s'est passé les quatre dernières années, de marges de manoeuvre pour l'exécution de l'Ondam. Nous sommes en outre confrontés à la question du juste niveau du financement de l'innovation. Le nouveau traitement de l'hépatite C réduit les charges virales à un niveau indétectable dans 90 % des cas. Mais son prix, fixé librement par le laboratoire au moment de l'autorisation temporaire d'utilisation (ATU) - 19 000 euros par boîte - menace l'équilibre général de l'assurance maladie. Le traitement, d'environ 60 000 euros, pourrait en effet intéresser 40 000 à 70 000 patients. Il y a là un enjeu majeur pour le projet de loi de financement 2015. D'autres pays sont beaucoup plus durs : la Suède n'a pas encore pris de décision touchant le remboursement, et le Royaume-Uni réserve pour l'instant ce traitement à quelques centaines de patients. La France a, elle, une tradition d'accès aux soins très forte. Veillons à ce que cela ne se retourne pas contre notre système de santé, comme ce serait le cas si nous obtenions des conditions d'accès au marché moins favorables que nos voisins.
Il est regrettable que l'initiative prise par la ministre au niveau européen en vue d'une meilleure coordination n'ait pas davantage abouti, et en particulier que nos voisins allemands, tout en nous demandant de réduire nos déficits, n'aient pas souhaité s'associer fortement à cette initiative. Nos capacités de négociation avec le laboratoire américain auraient été bien meilleures, l'enjeu étant d'environ un milliard d'euros. La seule voie de régulation qui nous reste est donc celle du Parlement français, à moins que les discussions avec le Comité économique des produits de santé (CEPS) n'aboutissent.
M. Jean-Marie Vanlerenberghe, rapporteur général . - A la veille de votre départ, vous disposez, monsieur le directeur, d'une certaine liberté de parole. La Cour des comptes estime que l'Ondam 2015 est trop peu contraignant au regard de la faiblesse de l'inflation et de la croissance du PIB. Quelle est votre analyse ? Nous entendons parler, s'agissant de son mode d'élaboration, d'une « boîte noire » - peut-on savoir ce qu'il y a dedans ?
Comment l'assurance maladie envisage-t-elle la délégation de gestion des organismes complémentaires dans le cadre du tiers payant ? Le syndicat MG France préconise un forfait modulable prenant en compte le coût de l'installation dans les zones sous-denses. La mesure se substituerait aux contrats des praticiens territoriaux. Vous paraît-elle souhaitable ? Faut-il renforcer le rôle de la Cnam dans la négociation du prix des médicaments ? La lutte contre les actes inutiles est une source importante d'économies potentielles. Le Sénat y est très attaché : nous avons été les premiers à mettre l'accent sur ce point, capital puisqu'il concerne 28 % des actes. Comment la Cnam l'envisage-t-elle ? Les médecins-conseils pourraient-ils être mobilisés pour cet objectif ?
La Fédération hospitalière de France (FHF) mène campagne contre l'instauration de la transmission de factures individualisées par patient à l'assurance maladie dans le cadre du projet sur la facturation individuelle des établissements de santé (Fides). Les hôpitaux publics se verraient contraints, indiquent-ils, à d'importants recrutements (une quarantaine par exemple aux hôpitaux de Marseille) pour cette seule activité. Quels sont les avantages à attendre de Fides ? Sont-ils supérieurs aux coûts allégués par la FHF ?
Les avis rendus le 13 mars 2013 et le 6 mars 2014 par le Haut Conseil de la santé publique (HCSP) recommandent de réorganiser l'offre publique de vaccination, en vue d'une meilleure maîtrise des coûts, en assurant la gratuité des vaccins et en créant une centrale unique d'achat des vaccins pour l'ensemble des structures publiques. L'article 34 du projet de loi de financement est très en-deçà de ces propositions. Quelles évolutions sont selon vous souhaitables ?
L'article 44 du projet, visant à réduire le recours aux produits de la liste en sus, est jugé à la fois très complexe, peu opérationnel et peu lisible par les fédérations hospitalières. Est-ce votre analyse ? Les économies attendues compenseront-elles les contraintes de gestion supplémentaires pour les établissements hospitaliers ?
M. Frédéric Van Roekeghem. - Il n'est envisageable ni pour la Cour des comptes ni pour l'assurance maladie de conserver un régime en déficit de 7 milliards d'euros. Il faudra évidemment que le Parlement s'interroge sur la répartition des ressources entre les organismes bénéficiant des prélèvements obligatoires et sur l'ensemble de l'architecture financière créée par la réforme de 1995 et les suivantes. Mais il s'agit pour l'instant de chercher où se trouvent les excédents et les déficits, et de nous soucier de la lisibilité de notre politique. Nos concitoyens ont-ils le sentiment de bénéficier des contreparties des efforts qui leur sont demandés ?
La situation des déficits n'est pas satisfaisante : le régime général de l'assurance maladie devrait en principe être à l'équilibre. Mais, dans le cadre des contraintes fixées par le Gouvernement - pas de déremboursements, pas de réduction de l'accès aux soins, pas de réduction des effectifs hospitaliers - un Ondam à 2 % est un objectif rigoureux, quoi qu'en dise la Cour des comptes. Il nécessite déjà des mesures de gestion fortes en 2014, et elles ne devront pas se relâcher en 2015. Pourquoi ? La dépense de santé croît en France pour des raisons objectives. La Cnam a fait, dans son rapport annuel, un effort de transparence pour expliquer l'affectation des dépenses. Il serait bon que le débat parlementaire sur l'exécution de la loi de financement soit l'occasion de reprendre cette question ex post : combien de pathologies a-t-on soignées ? Quelle a été l'évolution du coût des traitements ? Quels facteurs épidémiologiques justifient ces dépenses ? Douze millions de personnes en France souffrent de pathologies chroniques entraînant pour chacune une dépense moyenne de 5 000 euros, soit pour l'ensemble une somme équivalente environ à 50 % de nos dépenses. Neuf millions de personnes reçoivent des traitements médicamenteux réguliers se montant à 1 500 euros pour chacune, soit pour l'ensemble à 10 % de nos dépenses. Autrement dit, 60 % de nos dépenses sont affectées à 36 % de la population. La maternité concerne 1,4 million de personnes, soit 6 % de nos dépenses. Les hospitalisations ponctuelles représentent, pour 7,8 millions de personnes, 22 % de nos dépenses. Au total, 90 % des dépenses sont consacrées à 43 % de la population. Les soins courants ne représentent que 10 % du total, avec une dépense moyenne du régime général de 220 euros par personne. L'assurance maladie garantit un risque long (sur la durée de la vie) et dont l'apparition est très concentrée. Il s'accroît actuellement du fait de certains facteurs sous-jacents, comme le vieillissement de la population ou l'émergence de pathologies liées au mode de vie (les dépenses du diabète ont ainsi crû de 3 %).
En dépit de cette tendance, le travail accompli en commun avec le ministère des affaires sociales et de la santé a abouti depuis cinq ans au respect de l'Ondam, voire à une dépense moindre. L'objectif de 2 % fixé pour 2015 ne sera pas facile à respecter, compte tenu des contraintes politiques fixées. Pour faire plus, des décisions difficiles s'imposent. Il reste bien des marges de manoeuvre dans la régulation de la consommation et des prix des médicaments, mais la France a déjà fortement resserré son pilotage (prix et volume) ces dernières années. Les comparaisons internationales en termes de pourcentage de PIB ou de pouvoir d'achat en dollars sont d'ailleurs à relativiser. Nous avions préconisé d'ajuster le coût de certains traitements, ainsi que d'améliorer le mix produit en instaurant une entente préalable, assez administrative, j'en conviens, pour attirer l'attention des médecins sur la prescription de la rosuvastatine, par exemple, qui coûte chaque année très cher. Les autres pays - l'Allemagne, notamment - sont loin d'une telle dépense, parce que les contraintes budgétaires y sont mieux acceptées par les professionnels de santé.
Les plateaux techniques et les établissements de santé pourraient être mieux organisés, mais le sujet est difficile : l'hôpital est parfois le lieu où l'accès aux soins est le plus aisé, et le principal employeur de très nombreuses communes. Reste que les effectifs hospitaliers continuent de croître (à raison de 1 % à 1,3 %), ce qui affecte nécessairement le pilotage de l'Ondam. Faute de décision d'organisation, la mécanique financière instaurée en 1995 s'applique, efficacement du reste : mais on rabote uniformément, sans faire de choix, au risque d'une paupérisation et d'un moindre investissement dans ce qui fera la médecine de demain.
Si nous prenons un virage ambulatoire sans en tirer les conséquences en matière d'organisation hospitalière, nous continuerons à financer des moyens en ayant transféré les charges sur d'autres professionnels - par conséquent, sans tirer le bénéfice de ce transfert. Nous sommes en train d'initier un mouvement consensuel, incitant à ne recourir aux établissements de soin que lorsque cela s'impose. Nous n'avons pas encore réussi à stabiliser les effectifs hospitaliers, mais la démarche a commencé il y a un an seulement.
La Cour des comptes estime avec raison que l'Ondam est trop élevé pour réduire les déficits. Le premier problème auquel nous sommes cependant confrontés est celui d'une croissance atone. Pour le reste, des choix politiques extrêmement forts seraient nécessaires.
L'assurance maladie s'est efforcée de contribuer à l'équilibre d'ensemble du système : nous avons réduits nos effectifs de 16 000 équivalents temps plein sur 85 000 sur la période 2004-2014 et nous venons de prendre un nouvel engagement pour 4 500 emplois de moins, contribuant ainsi au financement de 20 000 postes d'infirmières et de 10 000 postes de kinésithérapeutes. Nous participons activement aux efforts ! Si l'efficience du système de soins est une chose, celle de sa gestion n'est pas une question taboue.
Dans le cadre de nos relations avec les organismes complémentaires, nous avons évoqué le coût de gestion global du système. C'est une réalité française : afin de réduire ce coût, il convient que l'ensemble des régimes s'associent pour atteindre un équilibre.
Quant à la délégation de gestion du tiers payant, le Gouvernement a donné la priorité à l'aide à la complémentaire santé (ACS), autrement dit au tiers payant social. Nous avons proposé de retenir la solution déjà appliquée pour la CMU complémentaire : dans l'appel d'offre prochain, une interface sera demandée afin que le contrat ACS apparaisse à la lecture de la carte Vitale, comme les médecins le demandent depuis longtemps. L'assurance maladie de base assurera alors le tiers payant pour la totalité, sauf pour les assurés souhaitant une intervention directe de leur organisme complémentaire. Nous recouvrerons ensuite la part complémentaire auprès de ces organismes en fonction des normes Noemie. La première étape concerne l'ACS : pour le reste, le schéma n'est pas définitivement arrêté.
Différents dispositifs ont été créés pour soutenir l'installation des praticiens dans les zones sous-denses : des aides conventionnelles d'abord, puis un système de praticiens territoriaux. MG France trouve ces solutions complexes et préfèrerait l'instauration de forfaits modulables en fonction des zones d'installation, système plus simple peut-être mais pas forcément moins coûteux. A vouloir éviter les remous, on donne toujours plus, et l'on prend le risque de cibler moins bien les zones... Les forfaits ne représentent aujourd'hui que 12 % de la rémunération, or il est nécessaire de garantir l'activité de ces praticiens territoriaux dans les premiers temps de leur installation. La proposition de MG France est néanmoins envisageable, sous la condition d'une bonne articulation entre le dispositif mis en oeuvre par le Gouvernement et la négociation conventionnelle.
M. Jean-Marie Vanlerenberghe, rapporteur général . - Les médecins proposent d'augmenter le forfait, en réalité ?
M. Frédéric Van Roekeghem. - En quelque sorte. Si ce système de praticien territorial démontre son efficacité dans le temps, il sera toujours possible de le reprendre dans la voie conventionnelle pour le généraliser.
Quant à la négociation du prix des médicaments, l'équilibre actuel résulte de la loi de 2004, qui a fixé la composition du Comité économique des produits de santé (CEPS) : sur ses dix membres, trois représentent l'assurance maladie, un l'assurance maladie complémentaire et les six autres les différents ministères et directions de l'Etat, lequel nomme le président et le vice-président. Toucher à cet équilibre serait délicat, car il s'agit du pilotage d'une activité économique qui représente tout de même en France une trentaine de milliards d'euros. En tant que directeur général de la Cnam, je devrais m'y déclarer favorable mais, connaissant la dimension politique des questions qui touchent le médicament, je considère qu'il est de la responsabilité du pouvoir politique de prononcer l'arbitrage. Je puis cependant vous dire, sans manquer à mon devoir de discrétion, qu'il n'est pas rare que les représentants de l'assurance maladie votent contre les décisions finalement adoptées par le CEPS - position d'autant plus facile, me direz-vous, que leurs voix ne sont pas décisives. Nous faisons régulièrement des propositions d'évolution touchant non la composition du CEPS, fixée par la loi, mais d'autres mesures de régulation. Nous avons ainsi recommandé l'année dernière l'adoption d'un système plus régulier et automatisé de révision des prix, pour tenir compte du développement des génériques. Nous avions également suggéré un droit de veto, ou un vote à la majorité des deux tiers. Sur le fond, le mécanisme de l'ATU est très favorable au patient, puisqu'il favorise l'introduction rapide du médicament. L'expérience de cette année nous conduit toutefois à nous demander si ses modalités ne devraient pas évoluer, notamment par l'attribution au Gouvernement d'un droit d'opposition au prix proposé par le laboratoire.
Nous avons été interpellés par le Sénat et par la Fédération hospitalière de France sur la question de la pertinence des actes. Sujet plus complexe qu'il y paraît. Pour une intervention chirurgicale aussi simple que l'opération du canal carpien, par exemple, les recommandations médicales totalement positives ou totalement négatives ne concernent qu'une petite partie des cas. Reste une vaste zone intermédiaire. Nous étudions la possibilité de repérages et de mesures de la non-pertinence des actes chirurgicaux par comparaisons entre les établissements. Mais ce n'est pas en réprimant les pratiques atypiques extrêmes que l'on modifiera la moyenne. Nous envisageons la mise sous accord préalable de quelques procédures dans certains établissements. En 2008 et 2009, nous avons conduit des études interdépartementales sur le recours aux soins pour seize procédures majoritairement chirurgicales ; puis en 2012 et 2013, nous avons élaboré des indicateurs de ciblage des établissements atypiques, notamment pour la chirurgie du canal carpien, et validé ces méthodes de ciblage en examinant ensuite les dossiers des patients. Une vingtaine d'établissements ont ainsi été astreints à une demande d'accord préalable pour la chirurgie bariatrique et pour la chirurgie plastique et reconstructrice. Depuis 2012, avec les ARS, nous avons entrepris, sur la base de ces indicateurs de ciblage, des actions d'accompagnement pour les stents coronariens et la radiologie ; d'autres sont prévues pour 2015, notamment pour la cholécystectomie, la thyroïdectomie, l'amygdalectomie, les examens pré-anesthésiques et biologiques. La difficulté de ce contrôle tient au fait que les processus médicaux sont extrêmement éclatés : les opérations de la thyroïde non recommandées, par exemple, ne concernent que quelques milliers de patients. Ce n'est pas en les supprimant que l'on rétablira l'équilibre de l'assurance maladie. La diminution de la non-pertinence des actes dépend en réalité de la vigilance dans l'organisation de l'offre de soins. On ne remplace pas un bon management par un bon contrôle. La facturation à l'acte tendant à accroître le risque d'actes redondants ou inutiles, l'instauration de paiements globaux pour des séquences opératoires complètes pourrait être une solution.
M. Jean-Marie Vanlerenberghe, rapporteur général . - On nous signale souvent la redondance d'actes de biologie ou de radiologie entre la médecine de ville et la médecine hospitalière. N'est-ce pas facile à mesurer pour la Cnam ?
M. Frédéric Van Roekeghem. - Eh non ! Nous avons mis en place pour la médecine de ville un accord prix-volume qui neutralise le risque d'augmentation inconsidérée du nombre d'actes : si les biologistes multiplient les actes, ils devront baisser leurs prix. Quant aux redondances entre biologie de ville et biologie hospitalière, une bonne partie des analyses effectuées dans les établissements sont incluses dans le groupe homogène de séjour (GHS) et nous ne disposons pas de leur facturation. Nous n'avons donc pas la capacité d'identifier les doublons.
Notre système présente certainement encore des marges importantes d'optimisation. Mais cette entreprise peut se heurter soit à l'intérêt des offreurs, si ceux-ci facturent à l'acte, soit à des difficultés d'organisation interne des établissements publics. Il convient donc d'instaurer des modes de régulation qui associent les offreurs. Ainsi l'accord que nous avons passé avec les biologistes : il leur interdit de dépasser 0,25 % de croissance sur trois ans, ce qui ne s'est jamais produit dans le passé. Autre exemple, le GHS assurant la rémunération pour un épisode de soins hospitaliers, cela devrait inciter les hôpitaux à diminuer leurs coûts internes. Vous voyez que votre question touche à la fois le pilotage des tarifs, les tarifs unitaires visant à l'optimisation et le problème de la régulation, lequel est encore à traiter.
Quant à la facturation individuelle des établissements de santé (Fides), la Sénat a plusieurs fois demandé son instauration. L'assurance maladie y était traditionnellement favorable. Les établissements privés qui facturent individuellement n'ont pas davantage de dépenses administratives que les autres, et cette procédure garantit que les droits de la sécurité sociale sont bien respectés. Mais les hôpitaux publics ne maîtrisent pas la gestion administrative liée à la facturation individuelle. D'où, au départ, dans les établissements volontaires qui ont participé à l'expérimentation, de fortes proportions de rejet de leurs factures, que nous sommes graduellement parvenus à réduire. Le système de facturation des établissements ne tenait pas compte des droits des personnes, ni ne faisait le même usage de la carte Vitale que les médecins libéraux. Nous avons progressé et le taux de rejet est tombé à 2,5 %. Cela soulève un questionnement sur la rigueur de la facturation, l'application des règles et l'articulation entre l'administratif et le médical, source importante de productivité, comme l'ont montré les travaux de l'Agence nationale d'appui à la performance des établissements de santé et médico-sociaux (Anap).
Dans les cliniques privées, on sait dès le jour d'admission à quelle date le patient sortira. L'enchaînement des différentes tâches est mieux connu. Dans tous les pays qui ont mis en place des systèmes de prévention des hospitalisations ou des programmes d'accompagnement des patients ou de gestion des cas optimisée, l'hospitalisation est immédiatement signifiée au médecin généraliste et au système de protection sociale (en l'occurrence, les assureurs). Cela est fort utile pour l'efficience du système. Les avantages de la facturation individuelle l'emportent sur les inconvénients mis en avant, notamment la nécessité d'étoffer les services administratifs. Le renforcement du système de facturation des établissements publics ne serait pas une mauvaise chose : le nombre des impayés diminuerait. Il est faux de prétendre, également, que la transparence existe déjà grâce au programme de médicalisation des systèmes d'information (PMSI), car celui-ci est exploité de manière anonymisée. Même si l'effort est important pour les établissements de soins, la transparence est une bonne chose à terme, pour tout le monde.
Les collectivités territoriales obtiennent déjà des prix favorables pour les vaccins en passant des appels d'offre. Créer une centrale d'achats unique permettrait d'obtenir des gains d'échelle mais il faut respecter le droit de la concurrence.
M. Jean-Marie Vanlerenberghe, rapporteur général . - Pourquoi ne pas prévoir une procédure d'appel d'offre ?
M. Frédéric Van Roekeghem . - Nous avions proposé il y a quelques années un système d'appel d'offre pour les génériques, comme il en existe dans d'autres pays. Mais sans doute faut-il penser aux conséquences économiques, lorsqu'il existe plusieurs producteurs de vaccins.
S'agissant de la liste en sus, quand un établissement de soins a le choix entre deux produits, l'un à l'intérieur du GHS et l'autre à l'extérieur, on ne peut lui reprocher de faire de l'optimisation et de facturer en sus du GHS. Le Gouvernement a cherché à mettre en place un mécanisme pour rendre le choix neutre. Nos systèmes d'information évolueront. Nous serons prêts en mars 2015 lorsque les nouveaux tarifs seront publiés.
L'article 44 introduit des mesures de désincitation, qui concernent dans un premier temps quelques GHS en cancérologie - là où coexistent des traitements inscrits sur la liste en sus et des alternatives dans le GHS. Il s'agit d'envoyer un signal tarifaire pour inciter les établissements à ne pas recourir à la liste en sus, laquelle croît de plus de 10 % par an, ce qui est un des facteurs de risque de dépassement de l'Ondam. Le Gouvernement cherche à réduire les effets d'aubaine. Aujourd'hui, lorsqu'il exploite les alternatives disponibles à l'intérieur du GHS, l'établissement vertueux est pénalisé. Il n'est pas illogique de chercher une neutralité en encourageant le choix du traitement le plus judicieux pour le patient et le moins coûteux pour la collectivité. N'est-ce pas le sens du code de déontologie médicale ?
M. Gilbert Barbier . - Il y a quelques années, s'agissant des dépenses liées à l'hospitalisation, vous vous plaigniez de vous « heurter à un mur ». Estimez-vous à présent l'avoir escaladé ? Il me semble, à moi, qu'il reste encore bien des mètres à franchir. Dès lors, ne pouvant peser sur l'hôpital, vous rabotez la médecine de ville. Mais certaines dépenses échappent à votre contrôle. Comment expliquer que l'explosion des dépenses liées aux transports sanitaires ne fasse pas l'objet d'un contrôle sérieux ? De même, vous parlez du prix des médicaments, mais vous ne soulignez pas la croissance exponentielle du prix des produits de santé, notamment des produits implantables comme les pacemakers. Chaque année le médicament est l'objet de toutes les attentions du Gouvernement. Or trois médicaments représentent à eux seuls 900 millions d'euros de chiffre d'affaires, alors que leur service médical rendu est très faible, voire nul. Parmi eux, un produit a le monopole du traitement de la dégénérescence maculaire liée à l'âge. Depuis trois ans nous ne cessons, avec le député M. Gérard Bapt, de demander pourquoi l'Avastin ne voit pas son autorisation de mise sur le marché (AMM) modifiée. Sans doute faut-il examiner les aspects capitalistiques des deux laboratoires qui produisent ces molécules... Pourquoi, en outre, tardons-nous à introduire la concurrence pour le traitement de l'hépatite C ? Un laboratoire est en position de monopole alors qu'une molécule voisine aussi efficace n'a toujours pas reçu d'ATU ni d'AMM.
Enfin, à quand l'open data pour la Cnam ?
M. Yves Daudigny . - Votre audition dans le cadre de l'étude du projet de loi de financement de la sécurité sociale est toujours un moment privilégié pour notre commission.
Les parcours de soins verront-ils le jour ? Ils constituent dans la stratégie nationale de santé un élément essentiel de la maîtrise des coûts. Si le concept est simple, la mise en oeuvre est très complexe. Quels sont les résultats obtenus en matière de maîtrise des dépassements d'honoraires, dans le prolongement de la négociation conventionnelle et de l'avenant n°8 ? Observe-t-on des effets d'aubaine ? Les médecins généralistes se plaignent d'une administration tatillonne et de la complexité des formalités. Dans le même temps, la Cour des comptes doute de la pertinence du paiement au forfait. Qu'en pensez-vous ? Enfin, notre regretté collègue René Teulade avait coutume de souligner la tension entre un système de médecine libérale et un financement socialisé. Les évolutions à venir - système des gardes, installation dans les zones désertifiées, etc. - seront-elles possibles sans conflit entre les pouvoirs publics et les médecins ?
Mme Catherine Procaccia . - Sur le départ, vous avez désormais une certaine liberté de parole... Il y a bientôt deux ans, avec M. Kerdraon, nous avions mené une mission sur la sécurité sociale étudiante. Nous vous avions demandé votre avis sur l'une de nos pistes : l'intégration du régime étudiant à la sécurité sociale. Vous aviez fait valoir votre devoir de réserve. Or l'administratrice provisoire de la LMDE, devant le refus de la MGEN du schéma d'adossement, a proposé comme plan alternatif la reprise de la gestion par la Cnam. Qu'en pensez-vous ? Nous discuterons une proposition de loi à ce sujet le 18 novembre.
M. Dominique Watrin . - Des exonérations de cotisations salariales sont prévues jusqu'à 1,3 Smic en 2015. Comment se feront les compensations pour l'assurance maladie ?
De nouvelles actions de prévention sont annoncées, comme en matière bucco-dentaire ou sur le cancer, mais cette préoccupation est moins sensible dans les programmes territoriaux de santé. Les acteurs sont nombreux. Les moyens des agences de prévention diminuent. Il manque un pilotage.
Enfin l'Igas a appelé à revoir le modèle économiques des centres de santé et débloquer des moyens nouveaux pour rémunérer les plus-values apportées par ces centres et pour fixer les professionnels de santé. Où en sommes-nous ? Cette piste est-elle toujours d'actualité ?
Mme Annie David . - L'an dernier, alors que l'Ondam était fixé à 2,4 %, niveau historiquement bas selon Mme Touraine, vous nous expliquiez que la crise et la faible croissance rendaient cet objectif difficile à atteindre et mettaient en péril le système. Aujourd'hui, à nouveau, vous évoquez la crise, la faible croissance, la rigueur du nouvel Ondam... Pourrons-nous encore longtemps baisser l'Ondam ? A force de faire des économies, ne risquons-nous pas de faire exploser notre système de protection sociale ? Ne convient-il pas de chercher des recettes nouvelles ?
Quelle part de la progression de 3 % des arrêts maladie est à mettre au compte des maladies professionnelles ? Dans quelle mesure la branche AT-MP rembourse-t-elle la branche maladie pour compenser ? En outre, les entreprises vont bénéficier de certaines exonérations sur leurs cotisations AT-MP, la compensation pour la branche devant incomber à l'Etat : comment la Cnam entend-elle maintenir l'incitation, pour les entreprises, à faire de la prévention ?
Enfin, il ne faut pas tant fustiger notre tradition d'accès aux soins en France que la procédure des AMM. Vous indiquiez qu'en France le médicament est un enjeu économique tout autant qu'un enjeu de santé publique. Comment les laboratoires sont-ils mis à contribution pour financer notre protection sociale ? L'assurance maladie est souvent opposée aux décisions du CEPS. Cela ne suffit pas à les infléchir, vous l'avez bien souligné. Or c'est elle qui rembourse les médicaments et sa voix devrait compter un peu plus.
Mme Catherine Génisson . - Vous pointez l'évolution des dépenses de médecine de ville alors que la Cour met l'accent sur l'évolution des dépenses de l'hôpital public. Comment expliquer cette distorsion ?
L'affaire concernant le traitement de l'hépatite C est choquante. Une solution consisterait en une régulation européenne. Il faut aussi accroître la concurrence ; certains laboratoires n'attendent qu'une ATU... Quelles initiatives le Gouvernement peut-il prendre ? Plutôt que de privilégier la prescription de ce traitement en phase avancée de la maladie, ne serait-il pas plus judicieux de l'appliquer dès le début de l'affection ?
Vous avez prôné la réorganisation des plateaux technique ou la montée en puissance de la chirurgie ambulatoire, mais vous avez indiqué aussi que l'on ne remplace pas un bon management par un bon contrôle. Ne faut-il pas revoir l'organisation de l'ensemble de notre système de santé plutôt qu'accroître sans fin les contrôles ? Enfin quel est le taux de réhospitalisation dans le cas de la chirurgie ambulatoire ?
M. Michel Amiel . - La Cnam est-elle favorable au maintien du paiement à l'acte ? L'annonce de la généralisation du tiers payant, le transfert de la vaccination aux pharmaciens (dans la lignée du rapport Berland, qui préconisait le transfert d'un certain nombre d'actes médicaux), ont mécontenté les médecins généralistes. Leurs revendications semblent se limiter à une revalorisation du prix de la consultation. Les dépenses de médecine de ville ont augmenté de 3,6 % quand le nombre des actes a diminué, ce qui pose la question de l'efficience du paiement forfaitaire. Nous sommes au milieu du gué : le paiement forfaitaire n'est pas généralisé tandis que le paiement à l'acte n'apparaît plus adapté. Quel est le point de vue de l'assurance maladie à l'égard de cette évolution vers un paiement forfaitaire ?
Mme Patricia Schillinger . - En juin 2015, 150 000 travailleurs frontaliers devront être affiliés en France, mais ils ne cotiseront qu'en 2016. Quel sera le déficit dans cet intervalle ?
M. Frédéric Van Roekeghem. - Nous avions prévus d'assurer 180 000 frontaliers, nous en sommes loin. Ceux-ci ont, très probablement, prolongé leur assurance jusqu'à la date prévue par la loi, donc le déficit sera moindre que prévu...
Aucun système de paiement n'est parfait. Le paiement à l'acte renforce la productivité mais incite à multiplier les actes inutiles tandis que le forfait décourage l'activité inutile mais est parfois moins favorable au consommateur de soins. En Suède, les centres de soins ferment à 17 heures ainsi que le samedi et le dimanche. Là-bas ce n'est visiblement pas un problème, mais en France les patients sont habitués à aller chez le médecin tard en soirée - d'ailleurs, la permanence des soins ne commence qu'à 20 heures. Il faut veiller à l'équilibre entre ces différentes formes de rémunération. Les syndicats de médecin sont très habiles. Ils se répartissent les priorités en fonction de leur sensibilité. Si les dépenses de ville ont augmenté de 3,4 % en dépit de la baisse du nombre des consultations, c'est parce que les forfaits ont augmenté, comme le forfait par patient : cinq euros par patient c'est peu, mais cumulativement cela représente 300 millions d'euros ! De plus, comme la population s'accroît et que le nombre des médecins baisse, le mécanisme s'auto-entretient... Pourtant, une autre revendication apparaît : « l'acte médical n'a pas augmenté depuis 2011 », dénoncent-ils, soulignant qu'une coupe de cheveux coûte 25 euros, une consultation chez le généraliste, 23 euros. Pourtant, si l'on prend en compte l'ensemble des avantages connexes, comme la rémunération par objectif et la prise en charge des cotisations sociales, le prix de l'acte médical s'élève plutôt à 30 euros qu'à 23 euros. L'inconvénient d'une combinaison des deux options - forfait pour rémunérer des missions, maintien du paiement à l'acte pour stimuler la productivité - c'est qu'elle risque d'entretenir deux types de revendications. Mais l'émergence d'objectifs de santé publique est une bonne chose.
Nous sommes d'accord avec la Cour des comptes : il existe des marges de productivité à l'hôpital. Mais cette année, contrairement aux années précédentes, la médecine de ville a progressé plus vite que l'Ondam. Il est vrai que celui-ci ne prenait pas en compte le traitement de l'hépatite C. La loi prévoit qu'en cas d'accord avec un laboratoire, celui-ci reverse une part des revenus perçus, ce qui se traduira in fine dans les comptes. Il n'en demeure pas moins qu'à fin septembre, nous avions dépensé 600 millions de plus que l'an dernier à ce titre. L'octroi des ATU pour d'autres médicaments n'est possible que si un besoin thérapeutique non couvert par une offre existante apparaît. Or des ATU ont déjà été délivrées. Nous sommes prisonniers des textes. Il appartient à l'ANSM de prendre position.
On ne réorganisera pas l'hôpital sans associer les professionnels. Les dépenses hospitalières, un « mur » ? Je suis aujourd'hui plus positif ! Nous avons progressé. Nous entretenons des contacts quotidiens avec les établissements hospitaliers. Dans le cadre du programme d'aide au retour à domicile des jeunes mères, nous avons conclu des accords avec les deux tiers des maternités. Nous expérimentons aussi un programme pour la chirurgie orthopédique. Nos conseillers d'assurance maladie orientent les patients hospitalisés vers une structure de soin en aval afin d'optimiser des épisodes de soins. Les établissements ne perçoivent pas toujours positivement notre action. Il est vrai que nous contrôlons en même temps la T2A, même si les ARS sont loin de suivre toutes nos propositions de sanctions.
Il en va de même avec les généralistes, avec lesquels nous entretenons tantôt des relations partenariales pour définir des actions de maîtrise médicalisées des dépense, et tantôt des relations plus tendues quand il s'agit de vérifier le respect des textes. Le conseil de la Cnam, qui comprend les syndicats, a d'ailleurs approuvé une résolution encourageant le développement de la contractualisation entre l'assurance maladie et les établissements de soins. Il ne s'agit pas d'instaurer une nouvelle forme de tutelle mais d'encourager la mise en place sur le terrain des organisations innovantes. Nous sommes un des seuls liens entre la ville et l'hôpital. Grâce à notre programme, 200 000 mères sont prises en charge en aval des maternités. Avant d'élaborer des parcours de soins ambitieux, travaillons plus modestement à définir ensemble des épisodes de soins ponctuels. Le reste viendra naturellement.
Avons-nous besoin de ressources nouvelles ? Il semble qu'il ne soit pas si simple de lever des impôts en ce moment. Nos concitoyens sont-ils prêts à consentir un effort supplémentaire ? Ils veulent savoir si leur argent est bien utilisé. Les gouvernements s'efforcent plutôt d'optimiser le système. Ce qui demeure à faire est cependant le plus compliqué.
Beaucoup d'acteurs interviennent dans le domaine de la prévention. Dans la vaccination ou le dépistage du cancer du sein, nous stagnons semble-t-il. Mais attention aux comparaisons internationales : nous ne déclarons à l'OCDE que le dépistage organisé, ce qui nous pénalise de dix points. De même, il y a quelques années, nous avions déclaré 700 millions d'euros en trop au titre des frais de gestion... Sur la grille nous ne sommes pas très éloignés des autres pays - certains, néanmoins, réussissent mieux que nous. D'un point de vue économique, il n'est pas sûr que la prévention, nécessaire d'un point de vue médical, aboutisse à des économies. Avec l'allongement de la durée de la vie, les dépenses de santé ont tendance à croître. Il faut valoriser économiquement le surcroît d'espérance de vie. Symétriquement, pour le tabac, la Cour des comptes n'avait pas chiffré le coût en perte de vies humaines.
Nous négocions avec les centres de santé. D'un côté, l'Igas préconisait d'instiller une part « forfait de gestion » - une subvention diront certains - pour tenir compte de leurs spécificités. Mais si nous mettons en place de nouvelles rémunérations pour les uns, il faut le faire pour les autres : la rémunération sur objectifs de santé publique a été instaurée pour les libéraux et non pour les centres de santé. Il existe des revendications à ce sujet.
Avec les centres de santé, nous avançons sur le sujet de la rémunération pour coordination des soins ; la loi prévoit que les centres de santé sont partie prenante de l'accord interprofessionnel. En fonction des résultats de cette négociation, peut-être devrons-nous tenir compte des pistes de l'Igas. En effet, les négociations actuelles sont orientées vers les centres médicaux ou mixtes mais ignorent les centres dentaires ou les centres de soins infirmiers, ce qui nécessitera un accord spécifique. S'agissant des exonérations de cotisations, le Gouvernement s'est engagé à les compenser.
M. Dominique Watrin . - Par quels canaux ?
M. Frédéric Van Roekeghem . - La collecte des ressources relève de l'Urssaf et de l'Acoss. Tout est affaire d'affectation. Il est vrai que, les déficits étant très concentrés, il faut être attentif au respect par l'Etat de ses engagements.
Mme Procaccia, je ne pensais pas avoir manié la langue de bois sur la sécurité sociale étudiante... J'ai lu avec attention votre rapport. Si des régimes similaires existent dans d'autres pays européen, nous sommes les seuls à avoir donné une délégation à des mutuelles étudiantes. J'ai rencontré l'administratrice provisoire de La Mutuelle des étudiants (LMDE). Elle s'interroge sur les différentes options, après la mise sous surveillance. La situation est compliquée. Je pense quant à moi que les changements d'affiliation sont coûteux en termes administratifs et n'apportent pas grand bénéfice aux usagers. Cette complexité risque même de nuire à l'accès aux soins. Le Parlement est compétent pour proposer une évolution. La Cnam, comme elle l'a fait pour la mutuelle Intériale du ministère de l'intérieur, peut proposer à LMDE de travailler dans le cadre d'une délégation de gestion. A travers nos systèmes d'information nous assurons déjà la gestion de 2 millions d'assurés qui ne relèvent pas de notre caisse. Le personnel trouverait intérêt à rejoindre une organisation qui leur donnerait une visibilité sur leur carrière. Nous avons fait la preuve de notre capacité d'intégration. Si cela est jugé nécessaire, nous pouvons faire une offre de gestion informatique à LMDE, voire plus - sur le régime de base, s'entend.
La Cour des comptes a estimé qu'il était possible de faire des économies. Si nous reprenions le personnel, nous pourrions réaliser des gains de productivité, en élargissant éventuellement les compétences, tout en prenant l'engagement de ne pas remplacer les départs. Mais le sujet est politique et doit être traité en concertation avec les associations étudiantes. Cette solution ne serait pas aberrante économiquement, il reste à définir une voie acceptable. Ensuite, il serait juste que toutes les mutuelles étudiantes bénéficient de la même offre. Au ministère de l'intérieur, la Mutuelle générale de la police (MGP) a été la première à nous confier la liquidation des prestations de base ; Intériale a suivi. Il serait très simple d'affilier l'étudiant dès que l'université ou l'école lui délivre un numéro d'identifiant. L'inscription se ferait par internet dans la journée. Le développement de la technologie offre des moyens de résoudre les problèmes de manière collaborative. L'éclatement constitue un handicap. Mais le sujet est très sensible politiquement.
Sans doute sommes-nous insuffisamment ambitieux sur les parcours de soins mais nous cherchons d'abord à travailler sur la notion de parcours et à mettre en place des dispositifs de qualité et moins coûteux. Nous avons ainsi identifié onze situations médicales, comme la chirurgie orthopédique, la chirurgie ambulatoire, les sorties précoces de maternité etc. Le séjour à la maternité dure en moyenne en France 4,2 jours contre 3 jours dans les autres pays de l'OCDE et 1,7 jour au Canada. Nous pensions qu'il s'agissait d'une question d'organisation, nous découvrons que les autres pays sont plus durs que nous et que notre qualité d'offre est supérieure.
La réduction du séjour en maternité est subordonnée à l'amélioration de la qualité du suivi en aval et à la continuité de service. Nous cherchons à anticiper le test de Guthrie de 72 heures à 48 heures. Actuellement, 30 000 mères sortent avant trois jours. Le décret de 1988 autorise déjà les sages-femmes à avoir une activité en ville et à l'hôpital. Ainsi nous pouvons déplacer l'activité, réduire les coûts inutiles tout en accompagnant les mères. Il faut manier ensemble pilotage des tarifs et organisation sur le terrain, en articulant médecine de ville et hôpital. Certaines institutions ont le métier mais pas le pouvoir, d'autres le pouvoir mais pas le métier. Il faut trouver le passage...
Mme Catherine Génisson . - Les sages-femmes sont favorables à cette organisation : avec l'âge elles préfèrent suivre le patientes à domicile plutôt qu'à l'hôpital.
M. Frédéric Van Roekeghem . - Les syndicats de sages-femmes ont une organisation transversale, entre la ville et l'hôpital. Ils connaissent les avantages et les inconvénients de chaque système. Ne cédons pas aux dispositifs généraux. On ne prend pas en charge une personne âgée atteinte de Parkinson ou d'Alzheimer comme on le fait d'une personne qui a simplement des problèmes de motricité. Grâce à nos médecins-conseils nous avons une approche médicalisée des parcours de soins. Les professionnels de santé souhaitent qu'on les laisse faire. Pourquoi pas, à condition de nous démontrer que les résultats seront au rendez-vous.
Depuis 2011, fait nouveau, la croissance annuelle du montant des dépassements d'honoraires est inférieure à celle du montant des tarifs opposables. Leur croissance est de 2,4 % par an depuis 2011, contre 5,7 % en 2010-2011. Le taux des dépassements a baissé en deux ans de 55 % à 53,9 %, alors qu'il augmentait régulièrement auparavant. Cette tendance se confirme au premier semestre 2014. A l'hôpital, le taux de dépassement a baissé entre 2010 et 2013 de 76 % à 62 %. Cela s'explique par nos actions sur les dépassements tarifaires excessifs : peu de praticiens hospitaliers ont été sanctionnés, mais nous avons identifié ceux qui pratiquaient de forts dépassements et nous avons fait pression sur eux. Les directeurs des caisses les ont appelés individuellement et beaucoup ont, en réponse, pris des engagements.
Il est encore trop tôt pour évaluer le contrat d'accès aux soins qui a été mis en place en décembre 2013. Là aussi les dépassements diminuent, conséquence du relèvement du tarif opposable. Au total, nous n'avons pas résolu définitivement la question, mais les dépassements excessifs ont été corrigés.
Enfin nous nous préparons à l'open data. Le projet de loi sur la stratégie nationale de santé prévoit l'ouverture d'un certain nombre de données, notamment celles qui sont en ligne sur notre site Ameli.fr. Si nous avons répondu négativement aux demandes, c'est que la loi n'est pas votée et que ces données ont un caractère personnel. Elles concernent les tarifs, les annuaires de professionnels, consultables sur le service Ameli-direct et qui font régulièrement l'objet d'attaques informatiques. Nous réfléchissons aux moyens de les mettre à disposition. Ce n'est pas simple ; il faut une architecture technique permettant aux entreprises de les récupérer tout en respectant les contraintes de la Cnil. Nous attendons que le Parlement se prononce sur le champ et les limites de l'ouverture. Il n'aurait pas été responsable d'autoriser l'accès à des données de santé sans que la loi l'ait prévu et en ait encadré les conditions. Nos statistiques de dépenses sur les affections de longue durée sont déjà téléchargeables.
M. Gilbert Barbier . - Rien pour les hôpitaux...
M. Frédéric Van Roekeghem . - Il y a déjà le PMSI.
M. Jean-Marie Vanlerenberghe, rapporteur général . - Certains réclament plus d'ouverture pour réaliser des études épidémiologiques.
M. Frédéric Van Roekeghem . - En raison de la puissance des outils des bases de données, on ne peut faire des études épidémiologiques qu'en manipulant des données qui seront indirectement nominatives. La loi doit traiter ce sujet. En croisant le PMSI, les bases du système national d'information inter-régimes (Sniiram) et celles de décès de l'Insee, nous avons réalisé des études intéressantes, comme celle sur le Médiator. Un traitement simple suffit cependant à rendre ces données nominatives. Il faut un cadre juridique pénalisant un usage non-conforme aux principes fondamentaux de notre Constitution : le respect du secret médical et de la vie privée.
M. Gilbert Barbier . - Cela vaut aussi pour le personnel médical ?
M. Frédéric Van Roekeghem . - Tous les Français sont égaux en droit. Nous mettons en ligne nos données après autorisation de la Cnil qui nous a imposé de porter d'abord ces données à la connaissance des professionnels concernés, pour qu'ils puissent y apporter des rectifications. La loi devra traiter du consentement des professionnels à la diffusion de données à caractère personnel. La Cnam appliquera la loi.
M. Alain Milon . - Merci. Nous vous souhaitons tout le succès dans vos nouvelles fonctions.
LISTE DES
PERSONNES AUDITIONNÉES
_______
• Fédération des établissements hospitaliers et d'aide à la personne (Fehap)
Yves-Jean Dupuis
, directeur
général
David Causse
, coordonnateur du
Pôle santé
• Confédération des syndicats médicaux français (CSMF)
Jean-Paul Ortiz
,
président
Michel Combier
, président de
l'Unof
Pierre Levy
, secrétaire
général
• MG France (médecins généralistes)
Claude Leicher
,
président
Martine Langlois
,
vice-présidente
• Syndicat des médecins libéraux (SML)
Roger
Rua
,
président
• Fédération hospitalière de France (FHF)
Gérard Vincent
,
délégué général
Yves
Gaubert
, responsable du pôle financier
Cédric
Arcos
, directeur de cabinet
• Haute Autorité de santé
Jean-Luc Harousseau, président
Dominique
Maigne, directeur
Jean-Patrick Sales, directeur délégué
Demesp
Catherine Rumeau-Pichon, adjointe au directeur Demesp
• Mutualité française
Emmanuel Roux
, directeur
général
Isabelle Millet-Caurier
, directrice
des affaires publiques
Pascale Fassinotti,
responsable
adjoint du service expertise juridique
• Fédération de l'hospitalisation privée (FHP)
Elisabeth Tomé-Gertheinrichs
,
déléguée générale
Béatrice
Noellec,
directrice des relations institutionnelles et de la veille
sociétale
* 1 Sherry Glied et Peter C. Smith (dir.), The Oxford Handbook of Health Economics, Oxford, 2011.
* 2 Rapport au ministre chargé de la sécurité sociale et au Parlement sur l'évolution des charges et des produits de l'Assurance maladie au titre de 2015 (loi du 13 août 2004).
* 3 Loi n° 2004-806.
* 4 Refonder la tarification hospitalière au service du patient, rapport d'information n° 703 (2011-2012), par MM. Jacky Le Menn et Alain Milon, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 25 juillet 2012.
* 5 « Les médecins face aux pratiques d'actes injustifiés », sondage réalisé auprès de 803 médecins hospitaliers et libéraux et publié le 4 juillet 2012.
* 6 Rapport charges et produits 2015.
* 7 Académie nationale de médecine, Rapport de M. René Mornex, 8 avril 2013, « Améliorer la pertinence des stratégies médicales ».







