Rapport d'information n° 738 (2015-2016) de MM. Alain MILON , Gilbert BARBIER , Mmes Laurence COHEN , Chantal DESEYNE et M. Jean-Louis TOURENNE , fait au nom de la commission des affaires sociales, déposé le 29 juin 2016
Disponible au format PDF (2 Moctets)
-
LISTE DES PRINCIPALES PRÉCONISATIONS
-
AVANT-PROPOS
-
INTRODUCTION
-
EXPOSÉ GÉNÉRAL
-
I. DES DÉFIS SANITAIRES IMPORTANTS
-
A. À LA RÉUNION, UNE
AUGMENTATION PRÉOCCUPANTE DES MALADIES CHRONIQUES
-
B. A MAYOTTE, UNE SITUATION SANITAIRE TRÈS
INQUIÉTANTE DANS UN CONTEXTE SOCIAL EXPLOSIF
-
C. DEUX PRÉOCCUPATIONS COMMUNES AUX
TERRITOIRES DE L'OCÉAN INDIEN : LE DÉVELOPPEMENT DES
ADDICTIONS ET LA MORTALITÉ PÉRINATALE
-
1. Le développement des addictions
-
a) La permanence des troubles sanitaires
liés à l'alcool à La Réunion
-
(1) Un problème majeur concentré sur
une population vulnérable
-
(2) Le syndrome d'alcoolisation foetale, une cause
largement évitable de handicap chez l'enfant
-
(3) Face à cette grave situation,
l'impuissance des pouvoirs publics
-
b) En matière de drogues, la permanence de
l'usage détourné de médicaments psychotropes
-
a) La permanence des troubles sanitaires
liés à l'alcool à La Réunion
-
2. Une surmortalité périnatale qui
ne se résorbe pas
-
1. Le développement des addictions
-
A. À LA RÉUNION, UNE
AUGMENTATION PRÉOCCUPANTE DES MALADIES CHRONIQUES
-
II. UNE PERFORMANCE CONTRASTÉE EN
MATIÈRE D'OFFRE DE SOINS
-
A. LA QUALITÉ RECONNUE DE L'OFFRE DE SOINS
RÉUNIONNAISE NE PARVIENT CEPENDANT PAS À COUVRIR L'ENSEMBLE DES
BESOINS DE LA POPULATION
-
1. En dépit des contraintes territoriales,
une qualité de soins satisfaisante
-
a) Des difficultés d'organisation des soins
résultant des caractéristiques territoriales de La
Réunion
-
(1) L'offre de ville réunionnaise :
une pénurie de médecins spécialistes, une densité
satisfaisante de professionnels paramédicaux
-
(2) Dans les établissements de
santé, une prise en charge comparable, voire supérieure aux
standards hexagonaux
-
(3) Un retard important pour l'offre
médico-sociale
-
(4) Les soins psychiatriques à la
peine
-
b) Une coopération entre les acteurs
saluée par les interlocuteurs rencontrés
-
a) Des difficultés d'organisation des soins
résultant des caractéristiques territoriales de La
Réunion
-
1. En dépit des contraintes territoriales,
une qualité de soins satisfaisante
-
B. A MAYOTTE, DES ENJEUX QUI DÉPASSENT LE
CADRE SANITAIRE
-
A. LA QUALITÉ RECONNUE DE L'OFFRE DE SOINS
RÉUNIONNAISE NE PARVIENT CEPENDANT PAS À COUVRIR L'ENSEMBLE DES
BESOINS DE LA POPULATION
-
III. VERS UN CHANGEMENT D'ÉCHELLE POUR LES
POLITIQUES SANITAIRES CONDUITES DANS LES OUTRE-MER
-
A. LA NÉCESSITÉ D'UNE PLUS FORTE
STRUCTURATION DES POLITIQUES SANITAIRES MENÉES DANS L'OCÉAN
INDIEN
-
1. Un renforcement en cours du pilotage au niveau
national
-
a) Vers une meilleure prise en compte des
outre-mer au niveau central
-
(1) La définition d'une déclinaison
ultramarine de la stratégie nationale de santé
-
(2) Un renforcement du pilotage
interministériel
-
b) Un enjeu crucial : une meilleure
connaissance statistique des territoires ultramarins
-
(1) Des études lacunaires en raison d'un
manque de moyens
-
(2) Une appréciation nuancée des
nouvelles exigences introduites par la LMSS
-
a) Vers une meilleure prise en compte des
outre-mer au niveau central
-
1. Un renforcement en cours du pilotage au niveau
national
-
B. LA LUTTE ANTI-VECTORIELLE, UNE POLITIQUE MISE
EN oeUVRE À L'ÉCHELLE DE L'OCÉAN INDIEN
-
A. LA NÉCESSITÉ D'UNE PLUS FORTE
STRUCTURATION DES POLITIQUES SANITAIRES MENÉES DANS L'OCÉAN
INDIEN
-
I. DES DÉFIS SANITAIRES IMPORTANTS
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES AUDITIONNÉES
ET DES DÉPLACEMENTS
-
ANNEXES
N° 738
SÉNAT
SESSION ORDINAIRE DE 2015-2016
|
Enregistré à la Présidence du Sénat le 29 juin 2016 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la mission d' information à La Réunion en vue d'y étudier la situation sanitaire ,
Par MM. Alain MILON, Gilbert BARBIER, Mmes Laurence COHEN, Chantal DESEYNE et M. Jean-Louis TOURENNE,
Sénateurs
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Gérard Dériot, Mmes Colette Giudicelli, Caroline Cayeux, M. Yves Daudigny, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Gérard Roche, Mme Laurence Cohen, M. Gilbert Barbier, Mme Aline Archimbaud , vice-présidents ; Mme Agnès Canayer, M. René-Paul Savary, Mme Michelle Meunier, M. Jean-Louis Tourenne, Mme Élisabeth Doineau , secrétaires ; M. Michel Amiel, Mme Nicole Bricq, MM. Olivier Cadic, Jean-Pierre Caffet, Mme Claire-Lise Campion, MM. Jean-Noël Cardoux, Daniel Chasseing, Olivier Cigolotti, Mmes Karine Claireaux, Annie David, Isabelle Debré, Catherine Deroche, M. Jean Desessard, Mme Chantal Deseyne, M. Jérôme Durain, Mmes Anne Emery-Dumas, Corinne Féret, MM. Michel Forissier, François Fortassin, Jean-Marc Gabouty, Mme Françoise Gatel, M. Bruno Gilles, Mmes Pascale Gruny, Corinne Imbert, MM. Éric Jeansannetas, Georges Labazée, Jean-Baptiste Lemoyne, Mmes Hermeline Malherbe, Brigitte Micouleau, Patricia Morhet-Richaud, MM. Jean-Marie Morisset, Philippe Mouiller, Louis Pinton, Mmes Catherine Procaccia, Stéphanie Riocreux, M. Didier Robert, Mme Patricia Schillinger, MM. Michel Vergoz, Dominique Watrin, Mme Evelyne Yonnet . |
LISTE DES PRINCIPALES PRÉCONISATIONS
___________
Préconisation n° 1 : Afin d'améliorer la lutte contre le syndrome d'alcoolisation foetale (SAF), harmoniser le format du message à caractère sanitaire devant figurer sur le conditionnement des boissons alcoolisées pour en garantir la présentation en couleur et respectant une taille minimale.
Préconisation n° 2 : Assurer la bonne application de la loi Evin sur l'ensemble du territoire, s'agissant de la publicité pour les boissons alcooliques.
Proposition n° 3 : Mettre à niveau la capacité d'accueil de la maternité du site central du centre hospitalier de Mayotte (CHM) en créant un pôle mère-enfant.
Préconisation n° 4 : Assurer la mise en place rapide de protocoles de coopération entre professionnels de santé à La Réunion, dans le cadre prévu par l'article 51 de la loi HPST.
Préconisation n° 5 : Faire de La Réunion une région expérimentale en matière de développement de la télémédecine, en permettant aux acteurs de mettre en oeuvre des solutions innovantes de cotation et de financement des actes associés.
Préconisation n° 6 : Assurer l'extension rapide de la CMU-c à Mayotte pour solvabiliser la demande de médecine de ville.
Préconisation n° 7 : Revoir les conditions relatives au versement de l'indemnité particulière d'exercice, et notamment celle relative à la durée d'exercice, pour les praticiens hospitaliers exerçant à Mayotte.
Préconisation n° 8 : Offrir la possibilité aux praticiens hospitaliers de l'hexagone d'exercer dans l'Océan Indien pour une durée limitée, dans le cadre de protocoles d'échange passés avec les établissements hospitaliers.
Préconisation n° 9 : Rendre accessible l'intégralité de la formation médicale aux étudiants de l'Océan Indien.
AVANT-PROPOS
Mesdames, Messieurs,
Ainsi que votre commission des affaires sociales l'a récemment constaté lors de la discussion de la loi de modernisation de notre système de santé (LMSS) 1 ( * ) , la situation sanitaire des outre-mer est bien souvent mal connue, quand elle n'est pas tout simplement négligée, ou insuffisamment prise en compte dans la définition des politiques de santé publique.
Plusieurs travaux importants, publiés au cours des deux dernières années, ont cependant contribué à faire évoluer le regard sur cette situation, et à mettre en lumière l'ampleur et l'urgence des problèmes sanitaires auxquels sont confrontés ces territoires. En 2014, nos collègues Michel Vergoz et Eric Doligé 2 ( * ) mettaient en évidence le « rattrapage en panne » des niveaux de vie ultramarins par rapport à l'hexagone, ainsi que les difficultés statistiques entravant l'établissement d'un véritable diagnostic sanitaire et social sur les outre-mer. Surtout, le rapport de la Cour des comptes de juin 2014 3 ( * ) , qui a formulé, sur la situation sanitaire ultramarine, un constat extrêmement alarmant à partir d'une enquête de terrain minutieuse, a permis d'enclencher une dynamique nouvelle dans l'action menée sur ces territoires, avec notamment la mise en place d'une déclinaison ultramarine de la stratégie nationale de santé.
C'est pourquoi, au regard de ces différents éléments, la commission des affaires sociales a décidé de consacrer son déplacement annuel à la situation sanitaire dans les outre-mer, et singulièrement dans les deux territoires français de l'Océan Indien que sont l'île de La Réunion et Mayotte. Les situations respectives de ces deux départements d'outre-mer (Dom), l'un historique, l'autre encore tout jeune, nous semblaient en effet a priori bien refléter la diversité et le contraste des territoires ultramarins.
Ces deux collectivités, éloignées de 10 000 kilomètres de l'hexagone et distantes de 1 400 kilomètres l'une de l'autre, doivent faire face à des risques infectieux et environnementaux spécifiques : risques climatiques, qualité des eaux, exposition aux arboviroses -paludisme à Mayotte, chikungunya à La Réunion, peut-être demain l'arrivée du virus zika-, présence encore notable de certains agents infectieux presque oubliés sous nos latitudes, telle que la leptospirose à Mayotte. Toutes deux sont par ailleurs marquées, quoique dans une proportion très différente, par un contexte socio-économique dégradé et une forte précarité.
Face à ces défis communs, nous avons, d'une part, une collectivité au système sanitaire globalement performant, quoiqu'en rattrapage par rapport à l'hexagone ; d'autre part, un département récent, confronté à des difficultés multiples, et dont le très grand retard organisationnel en matière sanitaire apparaît comme un défi très difficile à relever. C'est sur ce contraste qu'il nous a paru intéressant de travailler.
Tandis que La Réunion présente une situation sanitaire relativement proche de celle de l'hexagone, avec une offre de soins répondant globalement aux standards métropolitains et des défis liés, notamment, au vieillissement de la population et au développement des maladies chroniques, la population encore très jeune de Mayotte connaît des difficultés très importantes et qui dépassent de très loin le strict champ sanitaire.
Ces difficultés sont d'ailleurs bien illustrées par le fait que, alors que le programme de travail initialement prévu pour votre délégation comprenait deux jours de rencontres et d'entretiens sur le territoire mahorais, les élus de la République n'ont finalement pas pu s'y rendre en raison des émeutes qui s'y étaient déclarées.
Au total, et au terme de la série d'auditions que nous avons conduite à Paris et de notre très riche déplacement sur le terrain, il nous paraît aussi indispensable qu'urgent de changer de regard sur les outre-mer. Alors qu'ils sont encore trop souvent perçus comme une source de difficulté pour la collectivité, nous avons pu constater le caractère souvent innovant et collaboratif des solutions mises en place dans ces territoires - qui pourraient dès lors être envisagés comme un laboratoire permettant d'imaginer un système de soins mieux équilibré pour l'ensemble du territoire national.
Alors que la législation sur l'outre-mer se fait encore trop fréquemment par voie d'ordonnance, avec des délais d'habilitation qui bien souvent ne sont pas respectés -ce qui contribue à renforcer le sentiment d'exclusion de ces populations-, les prochaines échéances parlementaires seront autant d'occasions de mieux prendre en compte les spécificités des territoires ultramarins dans la définition des politiques publiques. Aussi souhaitons-nous que les conclusions de nos travaux puissent irriguer la discussion du projet de loi de financement de la sécurité sociale (PLFSS) pour 2017, mais aussi celle du projet de loi de programmation relatif à l'égalité réelle outre-mer.
C'est en effet ici non seulement l'égalité sur l'ensemble du territoire français qui est en jeu, dans l'une de ses composantes les plus sensibles que constitue la santé, mais également la promotion de l'excellence sanitaire française dans l'Océan Indien.
INTRODUCTION
Votre délégation souhaite attirer l'attention, de manière liminaire, sur le contexte démographique et socio-économique dans lequel s'inscrivent les enjeux sanitaires relevés sur les territoires de La Réunion et de Mayotte .
Si ces deux territoires apparaissent comme de véritables « îlots de richesse » 4 ( * ) dans leur environnement régional, plusieurs indicateurs attestent cependant d' une situation sociale très difficile, qui constitue un déterminant de santé important pour les populations concernées . Celles-ci doivent en effet faire face à une pauvreté extrêmement importante, à des niveaux de chômage parmi les plus élevés de France, à des mutations démographiques auxquelles elles sont insuffisamment préparées et à des problèmes chroniques d'insalubrité des infrastructures ; mais aussi, à Mayotte, à une insécurité croissante, à des difficultés d'accès à l'éducation, à une densité de population très élevée, voire à la barrière de la langue.
Au-delà de ces considérations générales, ces deux territoires français de l'Océan Indien présentent une situation très contrastée , à l'image de l'ensemble des territoires ultramarins. Si La Réunion, de même que les Antilles, s'inscrit dans une dynamique de rattrapage et de rapprochement très sensible avec l'hexagone, Mayotte, à l'image de la Guyane, rencontre toujours de très fortes difficultés, avec pour toile de fond une immigration clandestine très importante.
Votre délégation souligne par ailleurs que, en dépit de l'impossibilité pour elle de se rendre sur le territoire mahorais, du fait des émeutes qui y avaient cours lors de son déplacement dans l'Océan Indien, un programme de travail complémentaire sur la situation de Mayotte a pu être organisé à La Réunion, qui a notamment permis de rencontrer le directeur du centre hospitalier (CHM). Cette différence d'approche explique cependant que les développements du présent rapport consacrés à la situation mahoraise soient plus sommaires que les observations formulées sur l'organisation des soins à La Réunion.
La Réunion et Mayotte dans leur environnement géographique
PIB par habitant dans la zone Océan Indien en 2012
( en euros courants)
Source : Rapport de MM. Vergoz et Doligé sur les niveaux de vie dans les outre-mer
1. Des populations caractérisées par leur particulière jeunesse
a) A La Réunion, une population encore jeune qui connaîtra un vieillissement rapide au cours des prochaines décennies
Située dans l'archipel des Mascareignes, La Réunion est une île volcanique montagneuse d'une superficie de 2 503 km². Elle comptait 840 974 habitants au 1 er janvier 2014, pour une densité de 336 habitants/km².
L'accroissement naturel observé de la population est supérieur à celui de l'hexagone, avec + 0,7 % par an entre 2007 et 2013 (contre + 0,5 % en métropole). Cet accroissement est entièrement dû au solde naturel (+ 1,2 %), puisque le solde migratoire est négatif (- 0,5 %).
La population réunionnaise est structurellement plus jeune que celle de la métropole , avec un tiers de la population ayant moins de 20 ans . On compte 40 % de personnes âgées de moins de 25 ans, contre 30 % en métropole, pour seulement 12 % de plus de 60 ans, contre 22 % dans l'hexagone.
En raison des volumes de population concernés, la population réunionnaise vieillit cependant plus rapidement que celle de la métropole . Entre 1991 et 2012, l'âge moyen des Réunionnais a ainsi progressé de + 5,8 ans, contre + 3,5 ans en métropole. Les projections démographiques suggèrent que la part des personnes âgées de plus de 60 ans pourrait doubler à l'horizon 2030, pour atteindre 23 %.
Au total, la collectivité devra faire face dans les prochaines années à une double dynamique de croissance soutenue de la population et de vieillissement qui, pour être moins brutal que dans les Antilles, concerne des volumes de population plus importants.
b) A Mayotte, une population très jeune en croissance rapide, sous l'effet de la natalité et de l'afflux migratoire
Mayotte est située dans l'archipel des Comores, qui comprend trois autres îles : Grande-Comore, Mohéli et Anjouan, cette dernière étant située à seulement 70 km de Mayotte. Le territoire mahorais est lui-même constitué de deux îles, Grande Terre (360 km 2 ) et Petite Terre (15 km 2 ). La population officiellement recensée était de 212 645 habitants en 2012, soit 569 habitants/km².
Avec + 2,7 % par an sur la période 2007-2012, la croissance démographique y est trois fois plus importante qu'en France entière (+ 0,5 %). Ce dynamisme démographique s'explique à la fois par un solde migratoire très largement positif et par un fort excédent naturel, avec près de 6 500 naissances en 2012.
Le niveau élevé de la natalité à Mayotte se traduit logiquement par la très grande jeunesse de sa population . Plus de la moitié (55 %) de la population mahoraise a moins de 20 ans, l'île comptant seulement 4 % de personnes âgées de plus de 60 ans.
L'afflux de populations de la région, notamment en provenance des Comores, explique la présence d' une part importante de ressortissants étrangers dans la population effectivement présente sur le territoire mahorais . 84 600 personnes étrangères avaient été recensées sur le territoire en 2012, soit 40 % de la population de l'île .
L'attractivité du territoire mahorais s'explique, par effet de contraste, par le fait que son environnement immédiat compte certains des pays les plus pauvres du monde. Du point de vue de l'indice de développement humain (IDH), la France occupe ainsi la 22 ème position mondiale en 2015, tandis que Madagascar et l'Union des Comores se classent respectivement au 154 e et au 159 e rang de cet indicateur.
2. Deux territoires marqués par une forte précarité
a) A La Réunion, le poids du chômage des jeunes et une part importante des prestations sociales dans les revenus
Avec près de 27 % en moyenne sur l'année 2014, le taux de chômage réunionnais est presque trois fois plus élevé que celui de la métropole ; pour les jeunes, il atteint des niveaux vertigineux, avec plus de 50 % de chômage pour les moins de 25 ans. Le taux d'emploi est corrélativement bien plus faible à La Réunion que dans l'hexagone, avec une différence de près de 20 points (46 % contre 64 %).
Conséquence de cette forte précarité, près de la moitié de la population réunionnaise vit sous le seuil de pauvreté . On observe également une dépendance certaine aux prestations sociales , qui représentent en moyenne 20 % des revenus des ménages réunionnais ; en 2014, un Réunionnais sur trois était par ailleurs bénéficiaire de la CMU-c .
b) A Mayotte, des conditions de vie très éloignées des standards hexagonaux
Le territoire de Mayotte traverse une situation très difficile, sur le plan économique comme sur les plans social et sécuritaire 5 ( * ) , et, selon les différents responsables entendus par votre délégation, largement inédite pour sa population.
• Celle-ci doit tout d'abord faire face à
une pauvreté extrêmement importante
: selon
l'Insee, la moitié de la population mahoraise vivait avec moins de 384
euros par mois et par unité de consommation en 2011 ;
84 % des habitants se situaient en dessous du seuil de
pauvreté, contre 16 % en France métropolitaine. Le niveau de
richesse par habitant, mesuré par le PIB, est cinq fois plus faible
à Mayotte que dans l'hexagone, tandis que les prix à la
consommation y sont deux à trois fois plus élevés qu'en
métropole.
La situation est d'autant plus difficile que la population mahoraise ne dispose pas encore de l'accès à toutes les prestations sociales et familiales versées dans les autres départements français . Elle est ainsi exclue du champ d'application de la couverture maladie universelle (CMU), tandis que le Smig brut mahorais ne représente que 74,6 % du Smic brut métropolitain 6 ( * ) .
• Les conditions de vie de la population
sont encore bien loin des standards métropolitains, notamment s'agissant
de l'habitat
. L'île de Mayotte est
une des zones les
plus densément peuplées de France
, avec
570 habitants au km² en 2012, contre 118 en 2015 en France
métropolitaine. Dans son avis relatif au budget de la mission
« Outre-mer » sur le projet de loi de finances pour 2015,
notre collègue Didier Robert soulignait
que plus de 50 000
Mahorais vivent encore dans 20 000 résidences principales en
« non dur »
. Selon le recensement opéré
par l'Insee en 2012, deux logements sur trois sont encore dépourvus du
confort de base, et seulement 70 % des résidences principales disposent
d'une prise d'eau.
Cette situation n'est évidemment pas sans conséquences sur l'état de santé de la population mahoraise . Il a ainsi été indiqué à vos rapporteurs que certains habitants n'avaient pas d'autre choix, pour s'approvisionner en eau, que de disposer des récipients à l'extérieur pour collecter l'eau de pluie, permettant ainsi la naissance et le développement de gîtes larvaires, et contribuant à la diffusion des arboviroses. La dynamique démographique, couplée au retard en équipements, favorise quant à elle la circulation de maladies infectieuses telles que la leptospirose ou la fièvre de la vallée du Rift.
• Entendu en sa double qualité de
sénateur de Mayotte et de président du conseil du CHM, notre
collègue Thani Mohamed Soilihi a évoqué devant votre
délégation le
basculement très rapide de la
société mahoraise, au cours des dix dernières
années, dans un climat de violence et de forte
insécurité
, qui contraste avec l'atmosphère
paisible qui régnait traditionnellement sur l'île. Selon lui, il
s'agit là d'une
crise de développement
transitoire
, plus qu'un problème de nature administrative
lié à la mise en oeuvre de la départementalisation.
Au total, en dépit d'un effort de rattrapage conséquent, notamment sur le plan financier, ces deux territoires de l'Océan Indien restent confrontés à de fortes difficultés économiques et sociales qui contribuent à la permanence d'un décalage avec la situation hexagonale, notamment sur le plan sanitaire .
EXPOSÉ GÉNÉRAL
I. DES DÉFIS SANITAIRES IMPORTANTS
La première observation que l'on peut formuler est celle d'un cumul de difficultés . Comme les autres outre-mer, La Réunion et Mayotte sont confrontées, en plus des problématiques générales qui se posent aux territoires français en termes épidémiologiques -développement des maladies chroniques, notamment- et en matière d'organisation des soins -questions de la place de l'hôpital et de la désertification médicale, en particulier-, à des enjeux sanitaires spécifiques , notamment sur les plans infectieux et environnemental.
A. À LA RÉUNION, UNE AUGMENTATION PRÉOCCUPANTE DES MALADIES CHRONIQUES
En dépit d'un niveau de recours aux soins proche de celui de la population hexagonale 7 ( * ) , d'une qualité globalement satisfaisante de l'offre de soins, et surtout d'une dynamique globale de rattrapage par rapport à la métropole, l'état de santé de la population réunionnaise reste en deçà des standards hexagonaux . En 2012, l'espérance de vie atteignait ainsi respectivement 78,5 ans pour les hommes et 84,9 ans pour les femmes en métropole, contre 76,6 et 83,2 ans pour les Réunionnais 8 ( * ) . On observe en outre une mortalité prématurée plus importante que celle relevée dans l'hexagone, avec 214 décès pour 100 000 habitants, contre 194 en métropole 9 ( * ) .
Territoire en transitions à la fois épidémiologique et démographique , sous l'effet d'un changement rapide du mode de vie de la population, La Réunion fait aujourd'hui face à trois menaces sanitaires principales : un possible développement des arboviroses tropicales, l'explosion des maladies chroniques et notamment du diabète, et la persistance d'une forte mortalité périnatale 10 ( * ) .
1. Des arboviroses particulièrement surveillées depuis le traumatisme du chikungunya
En raison de sa situation climatique en zone tropicale, à laquelle s'ajoute l'influence des échanges avec les pays voisins, le risque infectieux est significativement plus important à La Réunion qu'en métropole .
Par rapport à celui de l'hexagone, le profil épidémiologique infectieux de La Réunion se caractérise ainsi notamment par une forte incidence de la leptospirose (vingt fois plus élevée qu'en métropole), comme dans la plupart des pays au climat chaud et humide, et surtout une particulière vulnérabilité aux arboviroses 11 ( * ) .
De ce point de vue, La Réunion est principalement concernée par la dengue (au cours de la période récente, jusqu'à 56 cas recensés en 2010), le paludisme (94 cas en 2009) et le chikungunya , sans pour autant que ces virus ne circulent à l'état endémique ; ils sont principalement importés par les voyageurs, notamment en provenance de la zone Océan Indien.
Depuis le traumatisme causé par l'épidémie de chikungunya de 2006, les arboviroses sont particulièrement surveillées, avec un bon fonctionnement de la lutte anti-vectorielle : si l'on observe chaque année un commencement de circulation virale, notamment s'agissant de la dengue et du chikungunya, elle se limite le plus souvent à quelques cas isolés, et ne produit pas d'épidémies .
|
Le chikungunya à La Réunion : une alerte forte en 2005-2006 En 2005, une importante épidémie de chikungunya a touché l'île de La Réunion, avec 270 000 cas déclarés, soit plus du tiers de la population . Principalement endémique en Asie du Sud et en Afrique (la première épidémie documentée étant celle survenue en Tanzanie en 1952), la maladie n'avait jamais été détectée dans l'Océan Indien avant cette date. Une première épidémie est survenue aux Comores en 2004 par la propagation d'un virus vraisemblablement originaire d'Afrique de l'Est et transmis par le moustique Aedes aegypti , prédominant dans cet archipel. En mars 2005, l'épidémie s'est propagée rapidement sur l'île de La Réunion à partir du Nord-Ouest, la transmission étant principalement assurée par le moustique Aedes albopictus . Après une flambée importante entre fin avril et début juin, puis une persistance de la transmission virale durant l'hiver austral, le pic de l'épidémie a été atteint en janvier et février 2006. Un nouvel épisode de propagation de la maladie a été recensé au printemps 2010 , dans des proportions cependant beaucoup moins importantes, avec 172 cas relevés. L'épidémie de 2005-2006 a été frappante par l'effet de surprise suscité, aucune épidémie de cette ampleur n'étant survenue à La Réunion au cours des années, voire des décennies précédentes.
Le virus du chikungunya provoque chez les patients
des
douleurs articulaires aiguës
et
invalidantes
12
(
*
)
, pour lesquelles on ne dispose aujourd'hui que de
traitements symptomatiques. Alors que les formes compliquées de
chikungunya n'étaient qu'exceptionnellement décrites,
l'épidémie de 2005 à La Réunion a mis en
évidence des
formes neurologiques graves
, avec des
méningo-encéphalites et des atteintes des nerfs
périphériques. Ces dernières sont principalement
rencontrées chez des personnes âgées ou au système
immunitaire affaibli, et chez des
Source : Institut Pasteur et InVS |
Selon les informations fournies par l'Institut Pasteur, l'arrivée du virus zika à La Réunion comme à Mayotte est loin de constituer un scénario improbable , dans la mesure où le vecteur de sa transmission (moustiques du genre Aedes ) est présent sur ces deux territoires. Dans son rapport du 28 juillet 2015, le Haut Conseil de la santé publique (HCSP) confirmait également que « les conditions pour une transmission autochtone du virus zika sont réunies à La Réunion et à Mayotte où les vecteurs sont implantés et actifs toute l'année ».
Si la contamination par le virus n'entraîne, dans la grande majorité des cas, aucune affection particulière, la symptomatologie de la maladie, quand elle existe, évoque celle du chikungunya, avec de la fièvre, des éruptions cutanées ou encore des douleurs musculaires ou articulaires. Des atteintes neurologiques graves ont également été documentées, un lien ayant été constaté entre la contamination par ce virus et la survenue d'un syndrome de Guillain-Barré 13 ( * ) , qui se caractérise par une paralysie ascendante progressive pouvant atteindre les muscles respiratoires. Des travaux de recherche sont toujours en cours dans le cadre de l'organisation mondiale de la santé (OMS) dans le but de mieux comprendre les conditions de l'apparition d'une microcéphalie ou encore la présence d'atteintes neurologiques chez les nouveau-nés.
Les divers interlocuteurs rencontrés ont par ailleurs attiré l'attention de votre délégation sur la recrudescence observée des infections sexuellement transmissibles (IST) sur le territoire réunionnais - comme, du reste, en de nombreux points de l'hexagone. Les principales observations formulées sur ce point par l'InVS sont les suivantes : la présence d'IST précoces, constatées dès l'âge de 14 ans ; une utilisation insuffisante du préservatif ; une persistance du risque de syphilis.
La couverture vaccinale de la population réunionnaise apparaît globalement satisfaisante , ainsi que l'avait montré une étude de l'observatoire régional de santé (ORS) de La Réunion en 2009. On relève notamment une couverture vaccinale élevée pour les primo-vaccinations obligatoires et recommandées chez les enfants âgés de deux à cinq ans, ainsi qu'un taux de couverture chez les adolescents supérieur à celui observé sur l'ensemble du territoire français. Des progrès sont cependant encore à accomplir dans la tranche d'âge des jeunes adultes ; en outre, le développement d'une certaine hésitation vaccinale a été signalé à votre délégation par l'agence de santé.
Il est enfin à noter que l'île de La Réunion devra faire face, dans les prochaines années, à différents types de menaces émergentes , parmi lesquelles l'arrivée possible d'épisodes de grippe venus d'Asie, la persistance ou le développement des arboviroses , à propos desquelles se pose un problème croissant d'efficacité des anti-moustiques, ou encore l'apparition de bactéries multirésistantes depuis les foyers d'Inde et de l'île Maurice, avec un risque de transmission lors des séjours hospitaliers.
2. Une explosion des maladies chroniques
En raison du changement rapide du mode de vie de sa population, La Réunion est touchée par une véritable explosion des « maladies du siècle » que sont les maladies chroniques . L'ensemble des pathologies chroniques existant en métropole sont aujourd'hui représentées à La Réunion, dans des proportions très importantes : insuffisance cardiaque, asthme, diabète, obésité, hypertension ou encore insuffisance rénale.
Près de la moitié des Réunionnais sont concernés soit par le surpoids (35 % de la population) et l'obésité (15 %) , ce qui explique la forte prévalence des maladies associées. Le problème est particulièrement inquiétant chez les jeunes, et notamment chez les enfants : selon les données transmises par l'agence de santé, 14 % des enfants âgés de 5 à 6 ans sont en surcharge pondérale ; cette proportion grimpe à 25 % pour les enfants scolarisés en classe de sixième.
Avec 10 % de la population concernée , soit le double du taux relevé dans l'hexagone, la prévalence du diabète traité pharmacologiquement à La Réunion est la plus élevée du territoire français .
Cette affection chronique est susceptible d'entraîner des maladies spécifiques telles que l'insuffisance rénale, avec un taux élevé de mises en dialyse d'urgence. La Réunion est ainsi au premier rang des départements français s'agissant des néphropathies chroniques graves . Il est par ailleurs à noter que le taux standardisé de mortalité imputable aux accidents vasculaires cérébraux (AVC) est supérieur de 81 % à celui relevé dans l'hexagone.
Au total, plus de 100 000 personnes sont en affection de longue durée (ALD) sur le territoire de La Réunion, dont un tiers au titre des maladies cardiovasculaires et un tiers au titre du diabète (contre 19 % en métropole) . Ce sont cependant les ALD associées à un cancer ou à une affection psychiatrique qui connaissent la progression la plus rapide.
3. Un retard d'équipement générateur de risques sanitaires d'origine environnementale : le problème de la potabilisation des eaux
Outre les conditions climatiques, le risque infectieux est également favorisé à La Réunion par le retard d'équipement en infrastructures , à l'origine de risques environnementaux importants pour la population.
• Le principal problème soulevé par les
interlocuteurs de votre délégation est celui de la
qualité des eaux de distribution
, en raison à la
fois de la déficience des équipements de traitement des eaux et
d'adduction de l'eau potable, et des conditions climatiques de l'île. Du
fait de la forte pluviométrie de La Réunion, les eaux
superficielles utilisées charrient en effet des boues provoquant une
importante turbidité.
Au total, jusqu'à 35 % des volumes d'eau distribués à La Réunion ne seraient pas potabilisés de manière continue, et 57 % de la population n'aurait pas accès à de l'eau de bonne qualité . En période de fortes pluies, ce sont 60 % des volumes d'eau distribués qui ne bénéficient pas d'un traitement de potabilisation adéquat.
Ce problème pourrait expliquer l'incidence élevée des gastroentérites sur le territoire réunionnais (14 % contre 6 % en métropole, pour 85 % de Réunionnais consommant l'eau du réseau public).
• La Réunion est par ailleurs touchée
par un problème important d'habitat dégradé, avec
16 000 logements insalubres, soit 6 % du
parc
14
(
*
)
.
S'agissant du logement social, l'écart entre le nombre de logements
existant et la demande est structurellement très
élevé : 22 000 ménages sont actuellement dans
l'attente de l'attribution d'un logement, avec des délais pouvant aller
jusqu'à cinq ans. Ces différents éléments
favorisent bien évidemment les pratiques des marchands de sommeil.
• Des problèmes liés à des
intoxications au plomb, notamment sur le territoire de la commune du Port, ont
par ailleurs été signalés à votre
délégation.
B. A MAYOTTE, UNE SITUATION SANITAIRE TRÈS INQUIÉTANTE DANS UN CONTEXTE SOCIAL EXPLOSIF
1. En dépit de progrès importants au cours des dernières années, la permanence d'une situation d'urgence sanitaire
Signe du très fort décalage de la situation mahoraise par rapport à la métropole en matière d'état de santé de la population, l'espérance de vie à la naissance y est inférieure de 6 à 10 ans à celle estimée pour la population hexagonale - avec 73 ans 15 ( * ) à Mayotte, contre 78,8 ans pour les hommes et 85 ans pour les femmes dans l'hexagone. En raison à la fois de la jeunesse de la population mahoraise et du caractère très élevé de la mortalité infantile, la part des décès prématurés -c'est-à-dire survenus avant l'âge de 65 ans- et même prédominante à Mayotte (58,2 % en 2008-2009, contre 38,2 % à La Réunion et 20,7 % en métropole en 2007).
En dépit de progrès importants dont témoigne la réduction spectaculaire de la prévalence du paludisme et de la lèpre, la situation sanitaire mahoraise reste extrêmement grave , ainsi que le soulignait la Cour des comptes en 2014.
a) La présence à l'état endémique de maladies infectieuses oubliées dans l'hexagone
Nonobstant le caractère souvent peu fiable des données dont on dispose pour dresser le panorama sanitaire de Mayotte -on observe en effet, notamment, une importante sous-déclaration des maladies à déclaration obligatoire comme des causes de décès-, le risque infectieux y est très important, avec la permanence de maladies oubliées dans l'hexagone, ou dont la présence sur le territoire français ne laisse pas de surprendre . Les données figurant ci-dessous ont été transmises à votre délégation par l'InVS, étant précisé qu'elles sont probablement très fortement sous-évaluées.
• La fièvre typhoïde (31 cas
recensés en 2013), les hépatites A (64 cas relevés en
2014) et B, la leptospirose
16
(
*
)
(171 cas en 2011) et la tuberculose (38 cas en
2011) sont présentes à l'état endémique sur le
territoire mahorais. La
lèpre
est également
présente à Mayotte, avec 54 cas déclarés en 2014,
en augmentation par rapport aux quatre années précédentes.
Un cas de diphtérie autochtone chez un nourrisson a été
confirmé en 2008.
Les arboviroses sont également très présentes : on note la présence d'un paludisme autochtone (quoiqu'en nette diminution depuis 2011, où 433 cas avaient été recensés) et de la dengue (525 cas déclarés en 2014), mais aussi de la fièvre de la vallée du Rift. La possible arrivée du virus zika suscite de fortes inquiétudes, dans la mesure où le suivi des femmes enceintes y est déjà insuffisant.
La question de la santé sexuelle est également très aiguë, avec une recrudescence observée de la circulation du VIH et une incidence notable de la syphilis récente. La prévalence de l'hépatite B est cinq fois plus élevée que dans l'hexagone, celle des chlamydiae plus de deux fois plus élevée, celle enfin des gonocoques jusqu'à trois fois plus importante.
• Dans ce contexte,
la couverture vaccinale
de la population est particulièrement mauvaise
, avec seulement
73 % des jeunes de 14 à 15 ans couverts pour le BCG (contre
98 % à La Réunion), 61 % protégés contre
la rougeole (
versus
91 % à La Réunion), ou
32 % contre la coqueluche (contre 49 %). Ainsi une
épidémie importante de rougeole s'est-elle déclarée
en 2005 à Mayotte, concernant principalement les enfants, adolescents et
jeunes adultes n'ayant pas bénéficié des campagnes de
vaccination dans leur enfance.
Cette situation est aggravée par la présence de flux de populations importants en provenance des pays voisins (Comores et Madagascar, notamment), dans lesquels le risque infectieux associé n'est pas maîtrisé.
b) Le développement de pathologies diverses résultant du mode de vie
La situation mahoraise présente cette particularité qu'on y trouve à la fois des pathologies résultant de la malnutrition, et des pathologies chroniques résultant de l'évolution rapide de l'alimentation et du mode de vie traditionnels .
Ainsi, tandis qu'une dizaine de cas de béribéri sont toujours recensés chaque année, la prévalence du diabète serait de 10,5 % dans la population âgée de 30 à 69 ans, tandis que celle de l'obésité aurait atteint, en 2008, 34 % chez les hommes et 72 % chez les femmes.
Il a par ailleurs été souligné devant votre délégation que les conditions de vie très dégradées des Mahorais contribuent largement à la diffusion et à la propagation des épidémies , que ce soit en raison des densités de population, de l'équipement sommaire des logements ou des conditions d'hygiène très en-deçà des standards métropolitains. Selon le recensement effectué par l'Insee en 2012, 30 % des résidences ne disposent pas d'un raccordement à l'eau, et 60 % d'entre elles ne sont pas équipées de toilettes. La survenue épisodique de cas de diphtérie cutanée à Mayotte est favorisée certes par le climat tropical et l'insuffisance de la couverture vaccinale, mais aussi par la promiscuité et les mauvaises conditions d'hygiène.
2. Une société déstabilisée par le poids de l'immigration illégale
Le caractère préoccupant du contexte social mahorais s'est trouvé mis en lumière pour votre délégation de manière inattendue, lorsque les deux jours de déplacement initialement prévus sur l'île ont dû être annulés à la dernière minute, en raison des émeutes qui s'y propageaient alors. Vos rapporteurs ont cependant pu rencontrer divers interlocuteurs qui les ont éclairés sur l'environnement social de Mayotte, et notamment les services préfectoraux de La Réunion, ainsi que le directeur du CHM. Ils ont ainsi pu constater que la situation sanitaire de Mayotte s'inscrit dans un contexte de chaos plus général, et que la première ne pourra trouver de solution sans que le second ne s'améliore.
•
La société mahoraise
connaît une mutation profonde
, qui se traduit par des
transformations rapides de l'organisation sociale -avec notamment une perte du
rôle régulateur traditionnel des kadis, ou encore une certaine
déstructuration de la famille traditionnelle- et une
précarisation du mode de vie des Mahorais -avec une bidonvilisation de
l'habitat- sous l'effet de l'augmentation brutale de la population au cours des
vingt dernières années.
Notre collègue Thani Mohamed Soilihi a évoqué à ce propos une « crise d'adolescence » de la société mahoraise, qui résulte de la progression de son développement plus que des difficultés administratives liées à la mise en oeuvre de la départementalisation - par ailleurs demandée de longue date par la population mahoraise, ce qui témoigne de son attachement ancien et profond à la France depuis 1841 17 ( * ) . Il a par ailleurs souligné que plusieurs chantiers institutionnels majeurs, initiés bien avant la départementalisation, avaient été mal menés, entravant ainsi la modernisation de l'île : des difficultés ont ainsi été rencontrées, dans le cadre du passage à la décentralisation en 2004-2005, avec la mise en oeuvre de la réforme foncière, de l'accession au statut de région ultrapériphérique (RUP) de l'Union européenne, ou encore de la réforme fiscale.
•
Ces problèmes de
développement sont aggravés par la crise migratoire
traversée par Mayotte, qui se trouve profondément
déstabilisée par le poids de l'immigration
illégale
. Selon les estimations les plus basses, la part de la
population clandestine est estimée à
40 % de la
population mahoraise officiellement recensée
. Selon les
informations transmises par l'agence de santé pour l'Océan
Indien, l'immigration illégale à Mayotte représente 44 %
du total de l'immigration illégale recensée sur l'ensemble du
territoire français. La direction générale des outre-mer
(DGOM) a précisé que
19 000 reconduites à la
frontière avaient été effectuées au cours de
l'année 2015
, dont 5 000 concernant des enfants.
L'ensemble des acteurs rencontrés par votre délégation, toutes sensibilités politiques confondues, ont exprimé leur désarroi face à l'arrivée massive de kwassa-kwassa, dans des conditions humanitaires particulièrement désastreuses . Ces petites embarcations fragiles, en provenance principalement d'Anjouan, à 70 kilomètres des côtes mahoraises, charrient en effet avec elles leur lot de drames humains, avec des naufrages réguliers.
Outre cette grave crise humanitaire, cette situation crée des tensions importantes au sein de la société mahoraise , pouvant aller jusqu'à des « chasses aux clandestins » menées par les habitants eux-mêmes, excédés par l'impuissance des pouvoirs publics pour procéder à l'expulsion de résidents illégaux.
Elle n'est évidemment pas non plus sans effet sur les politiques sanitaires. Si l'offre de soins mahoraise pourrait couvrir les besoins des habitants officiellement recensés, sa mission est cependant rendue très difficile lorsqu'il s'agit de couvrir une population représentant près du double de cette estimation. De ce fait, l'hôpital ne peut que fonctionner à flux tendus. D'une manière générale, vos rapporteurs soulignent qu'aucune politique publique durable et efficace ne saurait être mise en oeuvre à Mayotte sans tenir compte du poids de l'immigration clandestine .
L'afflux migratoire a enfin des conséquences importantes quant à la montée de l'insécurité sur l'île . De très nombreux mineurs isolés , dont les parents ont fait l'objet d'une mesure de reconduite à la frontière, se trouvent livrés à eux-mêmes ; ces jeunes sans cadre, qui vivent en bande dans la rue, n'ont bien souvent d'autre ressource que celle de la délinquance, en l'absence d'aide sociale à l'enfance (ASE) à Mayotte. Cette situation dramatique se trouve renforcée par la déliquescence des communautés, qui assurent traditionnellement la prise en charge de l'enfant.
C. DEUX PRÉOCCUPATIONS COMMUNES AUX TERRITOIRES DE L'OCÉAN INDIEN : LE DÉVELOPPEMENT DES ADDICTIONS ET LA MORTALITÉ PÉRINATALE
1. Le développement des addictions
Si les outre-mer se caractérisent, d'une manière générale, par des niveaux de consommation d'alcool, de tabac et de drogues plus faibles que dans l'hexagone, avec une quasi-absence de recours aux drogues dures , le problème des addictions n'y est cependant pas inexistant. La Réunion constitue ainsi l'un des départements français les plus touchés par les pathologies liées à l'alcool, tandis que l'on relève l'existence d'une polytoxicomanie mêlant tabac, médicaments et produits locaux à Mayotte -pour laquelle peu de données sont toutefois disponibles.
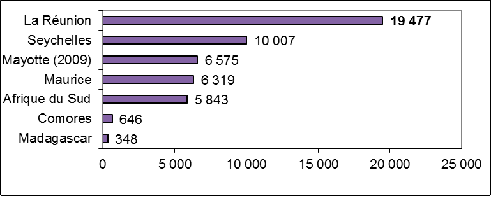
En tout état de cause, la zone Océan Indien constitue ici l'échelle d'analyse pertinente , dans la mesure où la consommation des produits concernés alimente un trafic local , notamment en provenance de Madagascar, des Seychelles, des pays de la corne de l'Afrique ou de Maurice. Si La Réunion apparaît encore aujourd'hui comme une citadelle relativement protégée de ce point de vue, il a été souligné devant vos rapporteurs que l'arrivée de produits fortement addictogènes telles que la méthamphétamine ou la méthaqualone sur le territoire réunionnais y aurait des conséquences sanitaires désastreuses.
Votre délégation relève par ailleurs de manière liminaire que, sur les 9,6 millions d'euros de crédits d'intervention régionale dont a bénéficié la mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca) pour l'année 2015, 160 000 euros ont été versés à La Réunion (contre 290 000 euros en 2014), et 99 000 euros à Mayotte.
a) La permanence des troubles sanitaires liés à l'alcool à La Réunion
Le problème majeur qui se pose à La Réunion, dans le champ des addictions, est celui de l'alcool . Si une diminution globale marquée de l'alcoolisme a été observée depuis les années 1970, le problème se concentre aujourd'hui sur une population très vulnérable - selon les données toutefois disponibles : lors d'une table ronde organisée sur ce sujet, le manque de données épidémiologiques nécessaires à l'objectivation de la question a été unanimement constaté par les interlocuteurs de votre délégation 18 ( * ) .
(1) Un problème majeur concentré sur une population vulnérable
• A La Réunion,
quatrième
région française
19
(
*
)
en matière de mortalité liée
à l'alcool
, l'alcool constitue l'une des causes principales de
la surmortalité chez les moins de 65 ans, en particulier pour les
hommes. Le taux standardisé de décès directement
liés à l'alcool est par ailleurs 1,5 fois plus important
à La Réunion qu'en moyenne hexagonale, tandis que près de
la moitié des accidents mortels sur la route sont liés à
l'alcool. Les jeunes sont particulièrement touchés par
l'apparition récente des bières fortes, qui affichent des taux
d'alcool élevés, pouvant aller jusqu'à 16 %, et dont
la consommation repose sur un objectif clairement énoncé
d'alcoolisation rapide et massive.
Cette situation apparaît paradoxale, dans la mesure où l'on observe à La Réunion une sous-consommation globale d'alcool par rapport à la moyenne française . On relève ainsi un plus grand nombre d'abstinents sur le territoire réunionnais (18 % de Réunionnais, contre 8 % pour la France entière). Si la morbi-mortalité liée à l'alcool est cependant plus élevée que sur le reste du territoire, c'est en raison d' une plus grande proportion de mésusages, notamment s'agissant des alcools forts .
Selon le Dr Mété, chef du service d'addictologie au CHU de La Réunion, cette situation est d'autant plus problématique qu'elle s'inscrit dans un contexte culturel promouvant la consommation d'alcool. Il existerait ainsi une véritable mythologie autour des boissons alcoolisées, et notamment autour du rhum, produit emblématique de l'île . Lui sont en effet prêtées de très nombreuses vertus, parfois antagonistes, tels qu'un pouvoir énergisant ou calorifique, une vertu antiseptique, une efficacité contre les malaises ou encore un pouvoir antalgique.
• Les usages de consommation sont par
ailleurs atypiques
à La Réunion. En témoigne
par exemple le succès de la flasque en plastique couramment
désignée sous le nom de « pile plate », par
analogie de forme avec les piles de 4,5 volts. Apparu en 1988 à la suite
de l'interdiction de la vente en vrac et au détail de l'alcool, ce
conditionnement permet de vendre des boissons à forte teneur en alcool
(40 °) pour un prix très modique (2,50 à 3 euros).
A par ailleurs été signalée à votre délégation la forte présence sur le territoire réunionnais des « boutiques », qui comprennent, à côté d'un commerce traditionnel de proximité, un espace « buvette ». Dans ces lieux quasi-exclusivement masculins, qui constituent parfois le seul lieu de rencontre et d'animation dans les zones montagneuses difficiles d'accès, l'alcool constitue un élément fort des sociabilités locales. A l'inverse, la consommation féminine d'alcool est bien souvent taboue, et se fait principalement à domicile.
La consommation d'alcools forts apparaît par ailleurs importante : le vin et la bière constituent ainsi respectivement 25 % et 26 % de la quantité d'alcool pur (AP) consommée sur le territoire réunionnais, tandis que le rhum et le whisky et autres alcools forts en représentent respectivement 26 % et 23 %.
La consommation de whisky de marque « Johnny Walker » a également été signalée à vos rapporteurs comme constituant un phénomène régional marqué. 1,2 % de la production mondiale de « Red Label » est ainsi vendu sur le territoire réunionnais, avec une publicité intensive autour du produit, présenté comme le marqueur d'une certaine ascension sociale . Votre délégation a ainsi pu constater l'existence, dans un supermarché, d'une caisse « VIP » réservée aux acheteurs de ce whisky .
(2) Le syndrome d'alcoolisation foetale, une cause largement évitable de handicap chez l'enfant
Les problèmes liés à l'alcool connaissent une déclinaison particulièrement problématique à La Réunion avec la forte prévalence du syndrome d'alcoolisation foetale (SAF) , sur lequel votre commission avait déjà eu l'occasion de travailler lors de son précédent déplacement sur le territoire réunionnais, puis sous l'impulsion déterminée de notre ancienne collègue Anne-Marie Payet.
• En dépit de publications décrivant,
chez l'enfant, un groupe de caractères physiques et comportementaux
rattachés à l'alcoolisme maternel à la fin des
années 1960, et de l'apparition de la notion de « syndrome
d'alcoolisme foetal » dans la littérature médicale
dès les années 1970 (Lemoine, 1968 ; Jones et Smith, 1973),
cet ensemble de troubles n'a été que tardivement pris en
compte par la communauté médicale
française. A la
difficulté inhérente au fait de parler d'alcool s'ajoute, pour
les professionnels de santé, une forte méconnaissance du SAF
résultant d'une absence de formation globale au sujet.
L'alcoolisation prénatale est à l'origine d'un ensemble de troubles (ETCAF) importants, allant de la mort foetale in utero (MFIU), dans les cas les plus graves, à l'apparition de désordres neuro-développementaux liés à l'alcool (DNDA), en passant par le SAF partiel et le SAF. Ces troubles entraînent des effets pour toute la vie et peuvent influencer l'apparition de près de 400 pathologies différentes. Selon les informations transmises à votre délégation, une part importante des enfants placés auprès de l'ASE pourraient être touchés.
Pourtant largement évitable, car principalement dû à la mauvaise information des femmes enceintes, le SAF constitue ainsi la première cause de handicap non génétique chez l'enfant , mais aussi la première cause de troubles neurocognitifs évitable. Il est à l'origine de trois ensembles de troubles plus ou moins marqués selon les cas : un retard de croissance (le risque étant constitué à partir d'une consommation journalière de un à deux verres durant la grossesse), des troubles cognitifs et comportementaux (souvent difficiles à repérer), ainsi qu'un syndrome dysmorphique et malformatif (principalement en relation avec une consommation très importante, supérieure à six verres par jour, au cours du premier trimestre de grossesse).
En dépit du caractère très lacunaire des données disponibles sur cette pathologie -en raison principalement des difficultés relatives à sa détection et à son évaluation par les professionnels-, il semble que La Réunion soit largement touchée. On y dénombrerait ainsi 10 à 15 cas de SAF par an, pour un total d'ETCAF de 100 à 150 cas annuels.
• Face à ce sombre tableau, la mesure la plus
efficace est celle de la
prévention par l'information de la
population
sur les dangers liés à la consommation
d'alcool pendant la grossesse.
C'est dans cet objectif que, à l'initiative de votre commission des affaires sociales, le principe de l'apposition d'un message sanitaire à l'attention des femmes enceintes sur toutes les unités de conditionnement de boissons alcoolisées avait été adopté dans le cadre de la loi de 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées 20 ( * ) .
|
Article L. 3322-2 du code de la santé publique Aucune des boissons mentionnées à l'article L. 3322-1 ne peut, en France, et sur tous les territoires relevant de l'autorité française, être livrée par le fabricant ou l'importateur, détenue, transportée, mise en vente, vendue ou offerte à titre gratuit, si elle ne porte sur l'étiquette avec sa dénomination, le nom et l'adresse du fabricant ou de l'importateur, ainsi que le qualificatif de digestif ou celui d'apéritif. Ce qualificatif doit être reproduit sur les factures et circulaires, sur les tableaux apposés dans les débits pour annoncer le prix des consommations et sur les affiches intérieures. Il est interdit d'y joindre aucune qualification ni aucun commentaire tendant à présenter la boisson comme possédant une valeur hygiénique ou médicale. Toutes les unités de conditionnement des boissons alcoolisées portent, dans les conditions fixées par arrêté du ministre chargé de la santé, un message à caractère sanitaire préconisant l'absence de consommation d'alcool par les femmes enceintes. |
Ce message sanitaire prend la forme d'un pictogramme représentant un symbole d'interdiction placé devant une femme enceinte tenant un verre d'alcool à la main. En pratique, le caractère souvent illisible de ce logo en remet cependant en cause la pertinence : de très petite taille, il est à peine discernable, d'autant plus qu'il apparaît le plus souvent en noir et blanc. Dans son rapport du 22 mars 2016 relatif à l'alcoolisation foetale, l'Académie de médecine relève ainsi que ce logo de prévention est « à totalement reconsidérer dans sa taille, son symbole, son positionnement, sa lisibilité ».
Votre délégation relève qu' un simple texte réglementaire serait suffisant pour harmoniser la présentation de cet important message de santé publique, et pour le rendre véritablement identifiant par nos concitoyens .
En l'état actuel du droit, l'arrêté du 2 octobre 2006 relatif aux modalités d'inscription du message à caractère sanitaire préconisant l'absence de consommation d'alcool par les femmes enceintes sur les unités de conditionnement des boissons alcoolisées prévoit simplement, en son article 3, que « le message sanitaire exigé conformément à l'article 1 er du présent arrêté est inscrit sur fond contrastant, de manière à être visible, lisible, clairement compréhensible, indélébile. Il ne doit en aucune façon être dissimulé, voilé ou séparé par d'autres indications ou images ».
|
Préconisation n° 1 : Modifier l'arrêté du 2 octobre 2006 pour harmoniser le format du message à caractère sanitaire devant figurer sur le conditionnement des boissons alcoolisées en application de l'article L. 3322-2 du code de la santé publique, pour garantir une présentation en couleur et respectant une taille minimale. |
Une telle harmonisation serait d'autant plus acceptable qu'il semble qu' une prise de conscience du problème soit actuellement en cours au niveau national . L'Académie nationale de médecine a publié, le 22 mars dernier, un rapport de synthèse qui fait référence sur le sujet, tandis que la Mildeca a engagé un programme de prévention et de prise en charge des troubles liés à l'alcoolisation foetale -La Réunion faisant partie, avec l'Aquitaine, des deux régions retenues pour son expérimentation, et qui pourraient constituer à l'avenir un modèle pour la prévention, le dépistage et la prise en charge de ces troubles encore trop souvent mal connus à l'échelle nationale et internationale .
(3) Face à cette grave situation, l'impuissance des pouvoirs publics
• Le premier problème qui se pose, dans le
cadre de la lutte contre la diffusion de l'alcool à La Réunion,
est celui de son
prix de vente, particulièrement bas, notamment
s'agissant des alcools forts
.
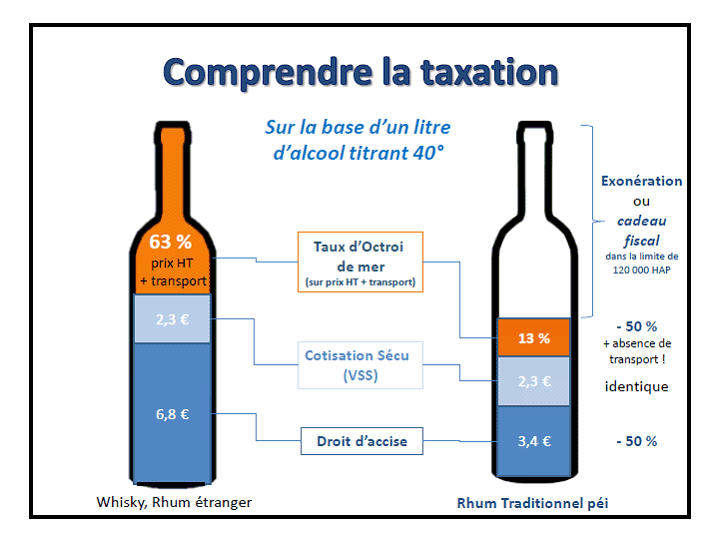
Le caractère bon marché de ces produits est renforcé par la taxation dérogatoire dont ils bénéficient. Le rhum industriel bénéficie ainsi d'un droit d'accise ainsi que d'un octroi de mer interne réduits 21 ( * ) , ce qui en fait un produit particulièrement bon marché.
Taxation comparée des alcools consommés à La Réunion
Source
: Document transmis par le
Dr Mété, chef du service d'addictologie au CHU de La
Réunion
Or, selon l'OMS, la taxation des boissons alcoolisées constitue l'un des moyens de lutte les plus efficaces contre l'abus d'alcool . Plusieurs pays étrangers ont d'ailleurs, avec efficacité, défini un prix unitaire minimal (PUM) pour l'alcool.
• Se pose ensuite la question de la
publicité intensive
faite pour ces boissons, dans un
contexte de forte concurrence entre les produits et entre les alcooliers, et en
dépit du cadre législatif mis en place par la loi Evin
22
(
*
)
.
Ces moyens financiers sont mis au service de slogans souvent orientés vers la notion de bien-être lié à l'alcool , et insistant sur la « vie saine » qui résulterait de la consommation d'alcools traditionnels tels que le rhum.
La loi Evin est complétée, pour son application pratique, par les dispositions de la recommandation de l'autorité de régulation professionnelle de la publicité (ARPP) relative à l'alcool, qui précise en son point 7.2 que « le titre alcoolique élevé ou la force alcoolique d'une boisson ne peuvent constituer le thème dominant d'un emballage ou de l'information délivrée sur le point de vente ». Or, de nombreux emballages, notamment des bières fortes à destination des jeunes hommes, mettent clairement en avant le degré d'alcool élevé de leur contenu .
|
L'article L. 3323-4 du code de la santé publique (issu de la loi Evin de 1991) La publicité autorisée pour les boissons alcooliques est limitée à l'indication du degré volumique d'alcool, de l'origine, de la dénomination, de la composition du produit, du nom et de l'adresse du fabricant, des agents et des dépositaires ainsi que du mode d'élaboration, des modalités de vente et du mode de consommation du produit. Cette publicité peut comporter des références relatives aux terroirs de production, aux distinctions obtenues, aux appellations d'origine telles que définies à l'article L. 115-1 du code de la consommation ou aux indications géographiques telles que définies dans les conventions et traités internationaux régulièrement ratifiés. Elle peut également comporter des références objectives relatives à la couleur et aux caractéristiques olfactives et gustatives du produit. Le conditionnement ne peut être reproduit que s'il est conforme aux dispositions précédentes. Toute publicité en faveur de boissons alcooliques, à l'exception des circulaires commerciales destinées aux personnes agissant à titre professionnel ou faisant l'objet d'envois nominatifs ainsi que les affichettes, tarifs, menus ou objets à l'intérieur des lieux de vente à caractère spécialisé, doit être assortie d'un message de caractère sanitaire précisant que l'abus d'alcool est dangereux pour la santé. |
|
Préconisation n° 2 : Assurer la bonne application de la loi Evin sur l'ensemble du territoire s'agissant de la publicité pour les boissons alcooliques. |
• Dans ce contexte, l'agence de santé pour
l'Océan Indien coordonne
un important dispositif de
prévention et de soins pour les personnes touchées par les
addictions
.
Alors que celles-ci ont longtemps été prises en charge par les structures psychiatriques, il existe aujourd'hui un dispositif de prise en charge à la fois ambulatoire et résidentielle, avec deux services hospitaliers au sein du CHU de Saint-Denis et un accueil au sein d'un établissement privé, l'institut Robert Debré. En dépit de ce maillage hospitalier, il a été rappelé à votre délégation que les addictions constituent, sur l'ensemble du territoire, l'une des pathologies les moins bien prises en charge .
Les initiatives associatives sont également importantes sur le terrain, notamment au travers de l'initiative santé addictions outre-mer (SAOME), qui coordonne un réseau régional d'addictologie (RRA).
Après une période de relâchement relatif, qui faisait elle-même suite au développement d'initiatives locales très fortes à La Réunion, votre délégation se félicite de constater que la mobilisation semble à nouveau reprendre s'agissant de la lutte contre le SAF . Elle souligne qu'il est indispensable de travailler sur ce point avec les professionnels de proximité que constituent notamment les médecins libéraux, mais aussi les assistants sociaux - dont le rôle est crucial sur ce sujet tabou, qui est souvent cause d'une forte culpabilité chez les mères. Avec l'Aquitaine, La Réunion fait par ailleurs partie des régions retenues pour la mise en oeuvre de l'expérimentation visant à « [construire] un programme intégré de prévention et de prise en charge des troubles liés aux conséquences des conduites addictives sur les femmes enceintes et sur la périnatalité, dont le syndrome d'alcoolisation foetale » et prévue par le plan gouvernemental de lutte contre les drogues et les conduites addictives pour la période 2013-2017.
Au terme de la table ronde organisée sur ce sujet avec la fondation Pierre Favron, les interlocuteurs entendus ont souligné que La Réunion, région fortement touchée par le SAF, pourrait aussi devenir une collectivité pilote quant aux moyens de lutte à mettre en oeuvre, voire un centre stratégique d'expérimentation et de formation sur ce sujet.
b) En matière de drogues, la permanence de l'usage détourné de médicaments psychotropes
• En raison des difficultés d'accès aux
substances illicites classiquement consommées dans l'hexagone
(cocaïne, crack, héroïne ou encore MDMA), du fait de
l'éloignement et de l'insularité, le principal comportement
développé à La Réunion en matière d'usage de
drogues est, depuis les années 1970, celui du
recours aux
médicaments psychotropes détournés de leur usage
.
L'Artane® y est ainsi utilisé comme un psychostimulant par défaut, notamment en association avec d'autres produits (alcool, cannabis ou benzodiazépines) pour de jeunes polyconsommateurs de sexe masculin. Ceux-ci lui accordent bien souvent une valeur mythique initiatique , qui semble aussi importante, dans les modes de consommation, que son efficacité pharmacologique réelle. Vendu 5 à 10 euros le comprimé, ce produit favorise cependant les passages à l'acte violents , notamment lorsqu'il est consommé en association avec d'autres substances.
Les benzodiazépines , et notamment le Rivotril®, font l'objet d'un usage équivalent par le même type de consommateurs, notamment en potentialisation avec l'alcool.
• S'agissant des autres drogues, le
zamal
, variété locale de cannabis fumée
sous forme d'herbe pure, demeure le produit le plus consommé depuis les
années 1970. Les opiacés sont en revanche peu utilisés,
l'injection constituant une pratique réprouvée par la
majorité des consommateurs réunionnais.
2. Une surmortalité périnatale qui ne se résorbe pas
Le rapport de la Cour des comptes précité constatait, pour l'ensemble des outre-mer, le caractère « préoccupant » des indicateurs relatifs à la santé infantile et maternelle , avec une surmortalité périnatale importante et un écart tendant à s'aggraver par rapport à la métropole . C'est pourquoi votre délégation a tenu à consacrer une journée de ses travaux sur place à cette question.
a) Des indicateurs très préoccupants
• La Réunion comme Mayotte se
caractérisent toutes deux par
une natalité
élevée
, dans des proportions toutefois peu comparables.
En 2012, le taux de natalité, défini par le nombre de naissances
pour 1 000 habitants, atteignait ainsi
17 %o à La
Réunion et 41,2 %o à Mayotte, contre 12,4 %o dans
l'hexagone.
Avec la Guyane, Mayotte et La Réunion constituent les territoires de la République affichant la plus forte fécondité . On dénombre un peu plus de 14 000 naissances annuelles à La Réunion depuis 2006, ce qui correspond à un indicateur conjoncturel de fécondité de 2,36 enfants par femme en 2011 (contre 1,99 en métropole). Une des raisons principales de ce résultat réside dans la jeunesse de la population de ces territoires, les femmes en âge de procréer y étant proportionnellement plus nombreuses qu'en métropole.
• Ces deux territoires affichent cependant par
ailleurs
une surmortalité marquée autour de la
grossesse
.
Le taux de mortalité infantile , défini comme le nombre de décès d'enfants de moins d'un an pour mille naissances, était en moyenne pour les années 2007 à 2012 de 7,4 %o à La Réunion, soit plus du double de la moyenne métropolitaine (3,3 %o). À Mayotte, il serait près de quatre fois plus élevé que dans l'hexagone , avec une estimation de 13,5 %o contre 3,6 %o pour l'année 2007. Dans ce département, la part des enfants mort-nés est par ailleurs 2,5 fois plus importante qu'en métropole.
Mayotte présente par ailleurs un taux important de décès maternels , avec 38 à 45 décès pour 100 000 naissances sur la période courant de 2001 à 2006, pour 26,4 décès pour 100 000 naissances à La Réunion sur la même période - contre 9,3 pour 100 000 en France métropolitaine. Selon l'Inserm, 50 % des décès maternels enregistrés à La Réunion seraient évitables , la plupart étant liés à une hémorragie du post-partum .
• On observe également
une plus grande
proportion de naissances prématurées
, avec deux fois
plus de grands prématurés à La Réunion que dans la
France entière. Enfin, les
grossesses chez des mineures
représentent 3,2 % du total des grossesses réunionnaises, pour
une moyenne nationale de 0,6 %.
b) La recherche de facteurs explicatifs : l'influence des comorbidités
• L'importance de la mortalité
périnatale à Mayotte s'expliquerait principalement par
l'état de santé dégradé de la
population
, notamment s'agissant des parturientes comoriennes, ainsi
que par le
caractère tardif des prises en charge
, les
femmes se présentant souvent à la dernière minute aux
équipes des maternités, au terme d'une grossesse non suivie.
A La Réunion, l'explication avancée par les équipes du CHU réside dans la comorbidité : lorsque des incidents tels que des hémorragies post-partum (HPP) surviennent au moment de l'accouchement, ils le font sur des terrains déjà fragilisés par l'obésité par exemple, ainsi que les pathologies associées. On relève ainsi à La Réunion une proportion plus importante de grossesses à risque (51 %) qu'en moyenne nationale (39 %), ce qui recouvre notamment les parturientes présentant un diabète traité ou gestationnel, une hypertension artérielle, un surpoids ou une obésité, ou encore une pré-éclampsie.
• L'agence de santé pour l'Océan Indien
travaille par ailleurs à mettre en évidence l'incidence possible
des
pratiques professionnelles
dans les variations de la
mortalité périnatale sur le territoire réunionnais.
La collectivité réunionnaise compte 7 maternités (dont 2 de niveau III, 1 de niveau IIb, 2 de niveau IIa et 1 de niveau I). Elle est par ailleurs l'une des cinq régions françaises à mettre en oeuvre, depuis le 1 er avril 2016, l'expérimentation des maisons de naissance rendue possible par la loi du 6 décembre 2013 23 ( * ) , adoptée à l'initiative de votre commission des affaires sociales.
Le mode de suivi des femmes enceintes varie sensiblement entre La Réunion et la moyenne nationale . Le médecin généraliste occupe ainsi une place importante dans le suivi prénatal et effectue la majorité des consultations opérées dans ce cadre (53 % des grossesses réunionnaises, contre 28 % en France entière). Les gynécologues-obstétriciens, moins densément présents à La Réunion que dans l'hexagone, y suivent quant à eux une proportion très nettement inférieure de grossesses à haut risque (27,6 %, contre 39 % en moyenne nationale). Enfin, alors que la densité des sages-femmes y est supérieure à la moyenne nationale, celles-ci sont en retrait dans le suivi prénatal, avec seulement 17 % des consultations effectuées (contre 29 % dans l'hexagone).
Il apparaît au total que 12,6 % des femmes enceintes réunionnaises ont eu un suivi insuffisant , que ce soit en raison d'un nombre de consultations inférieur aux recommandations ou de la réalisation tardive des examens prénataux. L'agence de santé a indiqué à votre délégation la poursuite d'un travail sur cette thématique, dans la mesure où c'est sans doute à ce niveau que se situent les marges de progrès.
Il est par ailleurs à noter que, à Mayotte majoritairement, certains accouchements sont toujours pratiqués selon des méthodes traditionnelles. Par ailleurs, les maternités dites « périphériques » mahoraises sont le plus souvent gérées par les seules sages-femmes, sans présence d'un médecin gynécologue.
c) La mobilisation des pouvoirs publics
Face à cette situation, plusieurs initiatives ont été mises en oeuvre, notamment sous l'égide de l'agence de santé pour l'Océan Indien . Elle accompagne ainsi la poursuite de la mise aux normes des maternités ; un centre de formation par simulation, visant à améliorer les pratiques professionnelles, a ainsi été mis en place en 2014 ; des évaluations régulières sont opérées dans le cadre de l'observatoire de la grande prématurité, mis en place en 2008 par la commission régionale de la naissance ; une recherche action sur la mortalité infantile (étude dite « Ramir ») a été lancée en 2016 ; enfin, une exploration du parcours de soins des femmes enceintes à partir des données du système d'information est en cours.
S'agissant de la prise en charge périnatale à La Réunion, les acteurs du secteur ont insisté devant votre délégation sur les problèmes rencontrés pour la prise en charge en aval de l'accouchement - les capacités d'hospitalisation en obstétrique apparaissant quant à elles suffisantes. Plusieurs plans d'action ont été lancés sur cette question par l'agence de santé, portant notamment sur le redimensionnement des capacités d'accueil de la filière néonatale sur le site Sud du CHU, la redéfinition des critères médicaux et éthiques des transferts sanitaires (en provenance de Mayotte), ainsi que la mise en place d'une offre d'hébergement social temporaire à destination des femmes et mineurs isolés.
Il semble cependant que la situation mahoraise soit insoluble en l'absence d'une réelle mise à niveau de la capacité d'accueil du centre hospitalier de Mayotte (CHM) , ce qui nécessite un plan d'investissement important. Au terme de leurs échanges avec les responsables de l'agence de santé ainsi qu'avec le directeur de l'établissement, vos rapporteurs estiment absolument indispensable, a minima , la mise en place d'un plan d'équipement pour la construction d'un pôle mère-enfant .
|
Préconisation n° 3 : Mettre à niveau la capacité d'accueil de la maternité du site central du centre hospitalier de Mayotte (CHM) en créant un pôle mère-enfant. |
II. UNE PERFORMANCE CONTRASTÉE EN MATIÈRE D'OFFRE DE SOINS
• Selon les éléments fournis par la
Cour des comptes lors des auditions menées par vos rapporteurs
,
l'équilibre du système de soins serait globalement
resté figé, dans les Dom, à la situation hexagonale des
années 1970, avec un hôpital qui demeure l'armature centrale du
système de soins. Cet équilibre se caractérise en outre
par une insuffisante coordination avec les libéraux, une permanence des
soins ambulatoires (PDSA) qui fonctionne mal avec une surcharge très
importante des urgences, des hôpitaux surfréquentés
malgré un effort d'investissement certain.
Ainsi, si des travaux de modernisation sont régulièrement conduits dans les établissements hospitaliers ultramarins, ils ne permettent pas d'extirper la racine du problème, qui se trouverait dans la permanence d'un hôpital-pivot surchargé, tandis que l'offre libérale peine à se développer (notamment en Guyane et à Mayotte).
Cette situation est d'autant plus dommageable que l'hôpital constitue une bien fragile clé de voûte du système. Difficultés de recrutement de médecins hospitaliers (en dépit de la présence de 3 CHU dans les Dom, situés aux Antilles et à La Réunion), turn-over très important des équipes, nombre important de remplaçants (et coûts associés) sont quelques-uns des problèmes soulevés par les interlocuteurs de votre délégation, et qui aboutissent à une discontinuité globale du travail des équipes.
• Le déplacement effectué par vos
rapporteurs a cependant permis de
nuancer ce constat
,
notamment s'agissant du système de soins réunionnais. Si
l'hôpital, et notamment le CHU, occupe en effet une place importante dans
la prise en charge des patients, il existe cependant une offre libérale
structurée et désireuse de prendre part à
l'amélioration globale de l'organisation des soins. Dans les deux
départements se pose, en tout état de cause,
le
problème de la présence et de la répartition
médicale, notamment s'agissant des spécialistes
.
• Il importe enfin de souligner, de manière
liminaire,
que les dépenses de santé par habitant dans
l'Océan Indien restent inférieures à la moyenne
française
, avec 2 575 euros par habitant, contre
près de 3 000 euros en France entière. Cette moyenne masque
cependant
une inégalité forte entre La Réunion et
Mayotte
- qui s'est certes résorbée au cours des
dernières années : si la Cour des comptes soulignait que les
dépenses de santé par habitant à Mayotte étaient 17
fois inférieures à celles de La Réunion en 1989,
l'écart reste cependant aujourd'hui du simple au triple
(moins de 1 000 euros à Mayotte
24
(
*
)
, contre 2 800 euros
à La Réunion).
Au total, les dépenses de santé pour l'Océan Indien en 2014 s'élevaient à 2,7 milliards d'euros, soit 1,4 % des dépenses nationales, en progression de 3,5 % par rapport à 2013.
A. LA QUALITÉ RECONNUE DE L'OFFRE DE SOINS RÉUNIONNAISE NE PARVIENT CEPENDANT PAS À COUVRIR L'ENSEMBLE DES BESOINS DE LA POPULATION
L'ensemble des acteurs entendus par vos rapporteurs partagent le constat d'une bonne performance de La Réunion non seulement par rapport aux autres outre-mer, mais aussi par rapport à la moyenne nationale. Votre délégation a pu relever que face à des contraintes importantes, des solutions originales, reposant sur la coopération entre les acteurs, et notamment entre le public et le privé, ont pu être développées avec succès.
1. En dépit des contraintes territoriales, une qualité de soins satisfaisante
a) Des difficultés d'organisation des soins résultant des caractéristiques territoriales de La Réunion
(1) L'offre de ville réunionnaise : une pénurie de médecins spécialistes, une densité satisfaisante de professionnels paramédicaux
Selon les informations transmises par l'agence de santé, le territoire réunionnais compte environ 5 900 professionnels libéraux, dont 2 200 professionnels médicaux (parmi lesquels 1 320 médecins, généralistes ou spécialistes, et 124 sages-femmes), et 3 700 paramédicaux ou psychologues.
Nombre de professionnels de santé
libéraux à La Réunion,
hors remplaçants,
au 1
er
janvier 2015
|
Professionnels de santé |
Exercice libéral |
Tous modes d'exercice |
Densité (pour 100 000 hbts) |
|
Médecins généralistes |
1 181 |
831 |
98 |
|
Médecins spécialistes |
1 162 |
489 |
58 |
|
Total médecins |
2 343 |
1 320 |
156 |
|
Chirurgiens-dentistes |
434 |
427 |
51 |
|
Infirmiers |
6 844 |
1 721 |
204 |
|
Masseurs-kinésithérapeutes |
1 460 |
1 302 |
154 |
|
Orthophonistes |
437 |
406 |
48 |
|
Orthoptistes |
51 |
40 |
|
|
Pédicures-podologues |
60 |
60 |
|
|
Ergothérapeutes |
108 |
6 |
1 |
|
Psychomotriciens |
101 |
6 |
|
|
Pharmaciens |
700 |
359 |
42 |
Source : Données transmises par l'agence de santé Océan Indien
• La faible densité globale des
médecins réunionnais (270 médecins pour 100 000 habitants,
contre 319 dans l'hexagone) recouvre une forte disparité entre
généralistes et spécialistes. Si
la densité
des médecins généralistes installés à La
Réunion est supérieure à celle observée dans
l'hexagone
(avec 98 médecins généralistes pour
100 000 habitants contre 94 en métropole), le territoire fait face
à une
pénurie importante de médecins
spécialistes
(on compte ainsi 58 médecins
spécialistes pour 100 000 habitants à La Réunion,
contre 88 en France hexagonale). Ces observations sont par ailleurs à
rapprocher du constat d'un
vieillissement de la population
médicale réunionnaise
, et d'un développement du
recours aux médecins remplaçants - qui apparaît cependant
difficile à quantifier d'un point de vue statistique.
Vos rapporteurs relèvent que cette question de la pénurie de spécialistes est un problème commun à l'ensemble des outre-mer , alors même que ces territoires, du fait des spécificités de l'état de santé des populations concernées, pourraient cependant constituer des lieux particulièrement attractifs pour la formation des jeunes médecins.
• Si l'on ne constate
pas de manques
particuliers sur le territoire réunionnais s'agissant des professions
paramédicales, leur répartition peut cependant poser
problème
. Ainsi, alors que l'on compte, en densité, deux
fois plus d'orthoptistes à La Réunion qu'en métropole,
85 % d'entre eux exercent dans le secteur libéral, ce qui
entraîne un manque important en milieux hospitalier et
médico-social. On constate par ailleurs un manque de professionnels dans
le Nord-Est ainsi que dans les cirques de l'île, notamment s'agissant des
masseurs-kinésithérapeutes et des orthophonistes.
Compte tenu de ces spécificités -pénurie de médecins spécialistes, professionnels paramédicaux en nombre suffisant-, le territoire réunionnais pourrait constituer un terreau idéal pour l'expérimentation des protocoles de coopération prévus par l'article 51 de la loi dite HPST 25 ( * ) -d'autant que les représentants des médecins libéraux, entendus par votre délégation, ont regretté de ne pas être davantage impliqués dans les actions d'amélioration de l'offre de soins. Le recours aux paramédicaux serait particulièrement intéressant en matière de prévention.
Pour autant, selon les informations transmises par la Haute Autorité de santé (HAS), un très faible nombre de protocoles de coopération est actuellement mis en oeuvre à La Réunion, ainsi que dans les outre-mer dans leur ensemble . Au total, seules trois demandes de mise en oeuvre de protocoles de ce type ont été transmises à la HAS pour l'ensemble des territoires ultramarins, dont l'un se trouvait hors du champ de l'expérimentation, un autre a reçu un avis défavorable, et le dernier enfin n'a pas été mis en oeuvre en dépit d'un avis favorable.
En revanche, deux protocoles mis en oeuvre à l'échelle nationale font l'objet d'une déclinaison opérationnelle à La Réunion . Le protocole ASALEE, qui permet la réalisation de certains actes médicaux par des professionnels infirmiers, a ainsi été autorisé sur le territoire réunionnais par un arrêté du 14 décembre 2012. Le protocole de coopération entre ophtalmologiste et orthoptiste, qui permet le transfert par le premier de la prescription des actes pratiqués par le second, est quant à lui en application depuis le 1 er février 2013.
|
Préconisation n° 4 : Assurer la mise en place rapide de protocoles de coopération entre professionnels de santé à La Réunion, dans le cadre prévu par l'article 51 de la loi HPST. |
(2) Dans les établissements de santé, une prise en charge comparable, voire supérieure aux standards hexagonaux
Au 1 er janvier 2015, La Réunion comptait 24 établissements de santé, dont 4 publics et 20 privés. Au total, 36 structures hospitalières sont réparties sur l'île, dont 7 maternités, employant 12 600 personnes dont 1 700 personnels médicaux.
Répartition des établissements sanitaires à La Réunion au 1 er janvier 2016
Source : Agence de santé pour l'Océan Indien
•
Depuis 2012, La Réunion est
dotée d'un CHU réparti sur deux sites
(Nord et Sud).
Cette création récente, née de la fusion de deux
établissements, a été opérée en deux
étapes : un décret du 1
er
janvier 2012 a
fusionné le centre hospitalier Félix Guyon de Saint-Denis avec le
centre hospitalier Sud Réunion, situé à Saint-Pierre,
avant la signature de la convention hospitalo-universitaire du 29
février 2012. Une direction commune de l'établissement est en
outre assurée avec le centre hospitalier Est-Réunion Saint
Benoît, dans le but d'organiser la couverture hospitalière du
territoire de manière optimale. La dimension universitaire du projet
permet de prendre en compte les spécificités de santé
à La Réunion, qu'il s'agisse de la présence de maladies
infectieuses et tropicales, de la forte prévalence du diabète ou
encore des enjeux liés à la périnatalité.
Selon les informations transmises par l'agence de santé, la création du CHU a permis une forte amélioration de l'autonomie sanitaire de La Réunion , une nette baisse du nombre des évacuations sanitaires vers la métropole ayant été corrélativement constatée. Elle a également permis d'améliorer la densité médicale sur l'île : selon le CHU, l'établissement ne compte que 5 % de postes vacants, contre 15 % en moyenne nationale.
• Du point de vue de la qualité des soins
dispensés, les hôpitaux de La Réunion font figure
d'
exception parmi les établissements hospitaliers ultramarins.
Selon les éléments transmis à votre
délégation par la HAS,
les performances
hospitalières sont, du point de vue de la
certification
26
(
*
)
,
globalement moins bonnes en outre-mer que
celles des établissements hexagonaux
: 59 % des
établissements ultramarins n'ont pas atteint les attendus de
l'évaluation, ce qui représente 10 points de plus que la moyenne
nationale.
Les problèmes relevés dans les établissements de santé ultramarins par la Haute Autorité sont de plusieurs ordres. Ont tout d'abord été soulignées les fortes difficultés relatives aux infrastructures, avec des locaux souvent vétustes, et aux équipements, notamment informatiques. Dans certains établissements, les équipes ne disposent pas même d'un ordinateur par service, ce qui rend par ailleurs impossible la mise en place d'un circuit du médicament répondant à toutes les exigences de sécurité. Des problèmes relatifs aux droits des patients ont également été relevés, s'agissant notamment des chambres comprenant plus de deux lits. Ont enfin été soulignées des difficultés organisationnelles et managériales pouvant mettre en cause la continuité des soins et le bon déroulement du parcours des patients. Ces difficultés rendent en outre difficile le développement dans les outre-mer d'une télémédecine de qualité, qui nécessite un management très structuré.
Cette situation concerne cependant surtout la Guyane et les Antilles, où seulement un tiers des établissements satisfont aux critères de la certification. La Réunion affiche quant à elle une meilleure performance que la moyenne des établissements métropolitains . Au total, 15 établissements de santé réunionnais ont été certifiés (avec ou sans recommandations), parmi lesquels le CHU.
Le même profil de performance a été conservé avec la mise en oeuvre de la V2014 de la certification -qui a introduit un nouveau référentiel d'évaluation, davantage médicalisé et s'inscrivant dans une logique de parcours avec la méthodologie du « patient traceur » : La Réunion a conservé une performance comparable, voire supérieure à la moyenne métropolitaine.
La HAS a souligné devant vos rapporteurs que La Réunion bénéficie du soutien d'une structure générale d'appui régionale dans l'Océan Indien, constituée sous la forme d'une association dénommée Orison , tandis que les Antilles doivent s'appuyer sur une structure localisée à Bordeaux. Selon les statuts de l'association, celle-ci a pour objet « le développement, la promotion et l'accompagnement d'une dynamique d'amélioration de la qualité des soins et de la sécurité des personnes soignées (patients, résidents, usagers des soins), dans les champs de la santé et de l'autonomie, sur le territoire La Réunion et Mayotte ».
• En dépit de ces bons résultats
globaux, les établissements de santé de La Réunion doivent
faire face à des
difficultés de plusieurs
ordres
, soulevées par les différents interlocuteurs
rencontrés par votre délégation.
Les taux d'équipement réunionnais, mesurés en lits et places pour les courts séjours hospitaliers, les soins de suite et de réadaptation (SSR) et les soins de psychiatrie, apparaissent tout d'abord inférieurs à la moyenne hexagonale - à l'exception notable des courts séjours hospitaliers en gynécologie-obstétrique.
Les équipements hospitaliers de La Réunion au 1 er janvier 2015
|
Lits |
Places |
Total |
Taux d'équipement 27 ( * ) |
|||
|
La Réunion |
Hexagone |
|||||
|
MCO |
Médecine (y compris HAD) |
1 240 |
344 |
1 584 |
1,9 |
2,3 |
|
Chirurgie |
549 |
138 |
687 |
0,8 |
1,4 |
|
|
Gynéco-obstétrique (y compris HAD) |
333 |
21 |
354 |
1 |
0,8 |
|
|
Total |
2 122 |
503 |
2 625 |
/ |
/ |
|
|
SSR |
Soins de suite et de réadaptation |
628 |
277 |
905 |
1,1 |
1,8 |
|
Psy |
Psychiatrie infanto-juvénile |
22 |
159 |
181 |
0,8 |
0,9 |
|
Psychiatrie générale |
372 |
233 |
605 |
1 |
1,5 |
|
|
Total |
394 |
392 |
786 |
/ |
/ |
|
|
Total général |
3 144 |
1 162 |
4 316 |
|||
Source : Agence de santé pour l'Océan Indien
Pour autant, l'agence de santé Océan Indien a souligné devant votre délégation que les capacités des établissements hospitaliers réunionnais ne sont pas toujours saturées . Certains des services du CHU affichent même un taux d'occupation assez bas, notamment au Nord -on relève ainsi un taux d'occupation de 50 % seulement en diabétologie-, et l'agence estime que les capacités de certains services pourraient même être réduites sans risque pour la population.
Lors de ses échanges sur le terrain, votre délégation a pu percevoir une certaine crispation sur ce point entre les personnels de l'agence de santé et les équipes hospitalières, notamment autour de la question de la prise en charge des patients mahorais. Si les soignants estiment que les évacuations sanitaires en provenance des Mayotte font peser une charge très lourde sur certains services, l'agence souligne que la prise en charge des patients mahorais permet d'apporter des ressources supplémentaires au CHU dans le cadre de la tarification à l'activité). Il semble au total que le principal problème de ce point de vue soit celui du pôle mère-enfant.
Il apparaît ensuite que la fusion entre les deux pôles Nord et Sud du CHU n'est pas encore complètement réalisée . Les deux sites ne disposent pas de moyens identiques dans toutes les spécialités, ce qui est susceptible, selon l'agence de santé, d'entraîner des pertes de chance pour les patients. Ainsi, le site situé à Saint-Pierre ne dispose que de 2,5 ETP de radiologie interventionnelle ; d'une manière plus générale, de la pénurie de professionnels en imagerie résulte une impossibilité de réaliser certains examens courants - le même problème étant du reste rencontré au niveau national.
Les représentants de l' hospitalisation privée ont par ailleurs souligné devant votre délégation les difficultés spécifiques à leur secteur dans les territoires ultramarins, où les employés des établissements publics bénéficient de majorations de traitement. L 'effort salarial à consentir par les établissements privés pour se rapprocher de ce standard est cependant de plus en plus important, compte tenu de l'évolution des tarifs hospitaliers.
Vos rapporteurs soulignent enfin l'ampleur du plan d'investissement mis en oeuvre par le CHU pour les prochaines années, à hauteur de 400 millions d'euros, et financé à 82 % par l'emprunt.
(3) Un retard important pour l'offre médico-sociale
Si, par opposition à Mayotte, l'offre médico-sociale existe à La Réunion, couvrant près de 6 000 personnes âgées ou handicapées et mobilisant près de 3 700 personnels, elle est encore très jeune et apparaît quantitativement insuffisante . Avec la Guyane et Mayotte, La Réunion apparaît comme le territoire de la République le plus en difficulté sur ce point.
Du point de vue du taux d'équipement, l'offre médico-sociale réunionnaise accuse en effet un net retard par rapport à la métropole . Bien que toujours en développement, elle se situe aujourd'hui au niveau de l'offre hexagonale de la fin des années 1990 . S'agissant des adultes handicapés, le taux d'équipement est ainsi de 4,6 %o contre 9,3 %o dans l'hexagone. Selon les données transmises par l'agence de santé pour les établissements placés sous sa compétence, 1 000 places manquent en établissements et services d'aide par le travail (Esat), ce déficit atteignant un taux de 100 %. C'est cependant pour les personnes âgées que le décalage est le plus flagrant, avec un taux d'équipement réunionnais de 46,8 %o pour les personnes âgées de 75 ans et plus, soit moins de la moitié du taux métropolitain (108,9 %o).
Répartition des établissements
médico-sociaux
pour personnes âgées au 1
er
janvier 2016
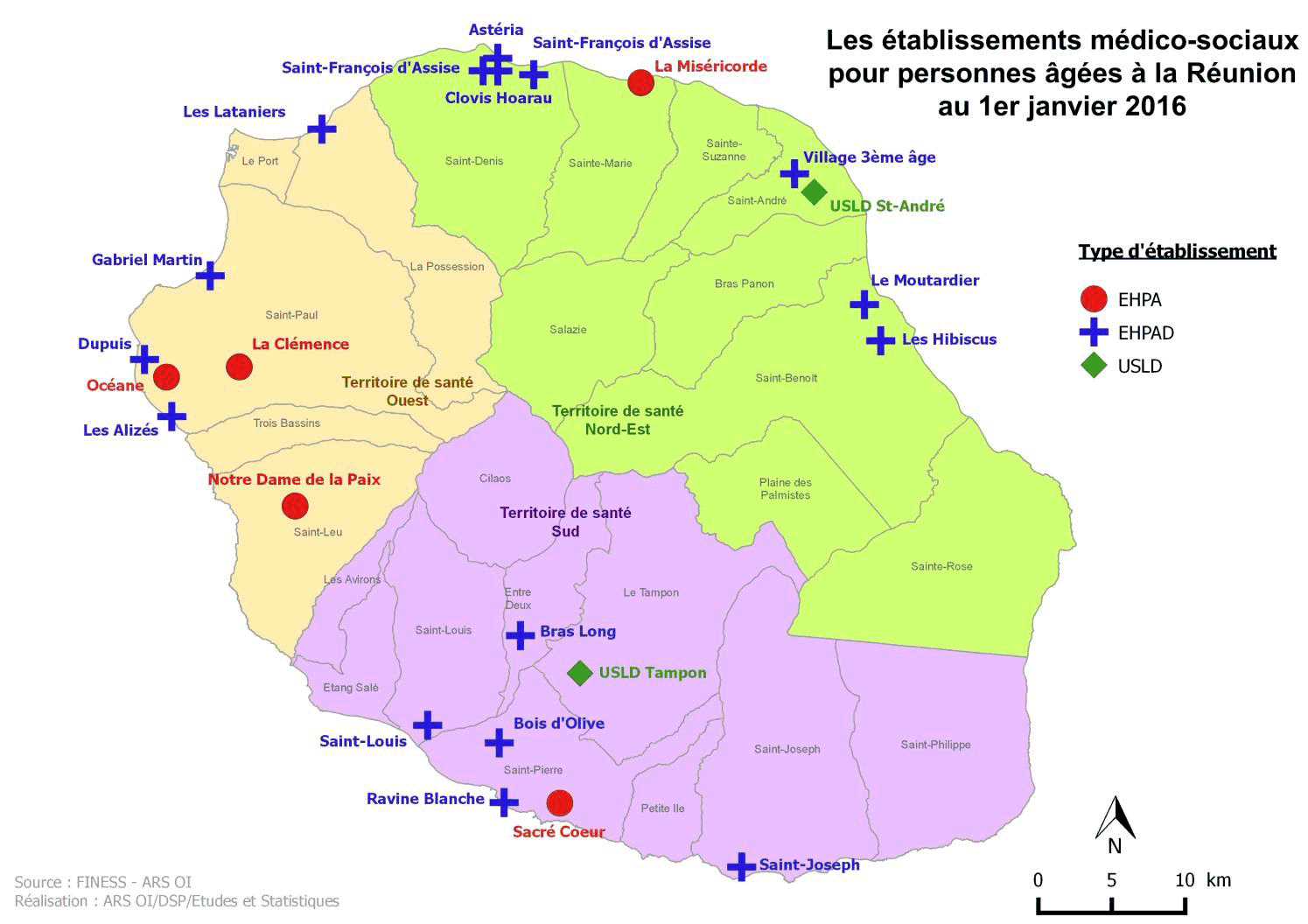
Source : Agence de santé pour l'Océan Indien
Selon les informations transmises par l'agence de santé, les orientations retenues sur le territoire réunionnais pour pallier ce sous-équipement consistent principalement dans la préférence pour le maintien en milieu ordinaire plutôt que pour le recours aux institutions, ainsi que dans la création de places de services. Ce choix est aujourd'hui rendu possible par le maintien de solidarités intergénérationnelles encore fortes à La Réunion, qui apparaissent cependant en diminution.
(4) Les soins psychiatriques à la peine
En dépit de l'engagement et de l'enthousiasme des équipes rencontrées par votre délégation à l'établissement public de santé mentale de La Réunion (EPSMR), lors d'une table ronde organisée sur ce sujet, la situation de l'offre de soins réunionnaise en matière psychiatrique apparaît particulièrement problématique. Elle se traduit par un très faible taux de recours en psychiatrie ( près de 30 % inférieur à celui constaté en métropole) , pour une offre principalement hospitalière et très insuffisante - étant précisé que la psychiatrie est une spécialité encore très jeune sur l'île, où elle n'existe que depuis une soixantaine d'années.
•
Trois séries de
difficultés
se cumulent en effet.
En premier lieu, les secteurs définis pour la psychiatrie publique apparaissent surdimensionnés , couvrant une population plus de deux fois plus importante qu'en métropole . Les « macro-secteurs » réunionnais couvrent ainsi 116 000 adultes (contre 62 000 en moyenne métropolitaine), et 48 000 enfants (contre 40 000 dans l'hexagone). Ces disparités importantes s'expliqueraient par l'absence de normes contraignantes pour la définition de l'offre de soins psychiatriques, dont résulte l'existence de standards différents sur le territoire.
En deuxième lieu, l'offre publique est largement inférieure aux besoins , avec un taux d'équipement en hospitalisation complète inférieur de moitié à la moyenne hexagonale - alors même que celle-ci est déjà insuffisante. Dans le sud de l'île, le ratio entre l'offre locale et l'offre hexagonale atteint même un rapport de un à six, et le taux d'occupation en hospitalisation à temps plein au CHU Sud est de 100 %. Au total, sept ans d'attente peuvent être nécessaires pour accéder à un foyer d'accueil médicalisé (FAM), et jusqu'à douze ans pour obtenir une place en foyer d'accueil occupationnel (FAO).
Face à cela, l'offre privée est très limitée , avec seulement 20 psychiatres libéraux installés sur le territoire réunionnais, et ne suffit pas à répondre aux insuffisances de prise en charge dans le secteur public. En tout état de cause, l'accès aux spécialistes libéraux peut poser problème pour une population globalement plus démunie qu'en métropole.
Enfin, l'EPSMR, qui constitue le principal acteur de la psychiatrie sur le territoire réunionnais, fait face à des difficultés financières qui ne pourront pas se résorber au cours des prochaines années. Cette situation résulte notamment des baisses tarifaires opérées au cours des dernières années (de l'ordre de 5 %), et concomitantes à l'augmentation des charges.
• Cette situation pose
divers
problèmes, à la fois en matière d'égalité
dans l'accès aux soins
, notamment au sud de l'île, et
en termes de qualité des prises en charge
, avec une
difficulté à assurer le suivi des patients. À titre
d'exemple, il a ainsi été indiqué à votre
délégation que la saturation des capacités
hospitalières ne laisse pas d'autre solution aux équipes
médicales que celle des externements arbitraires ; le virage
ambulatoire est ici pris par contrainte, et non dans l'intérêt des
patients !
Les difficultés relatives aux moyens et la diminution des marges de manoeuvre des établissements entravent par ailleurs la mise en oeuvre de projets nouveaux. Il serait en outre impossible dans ces conditions d'implanter la psychiatrie à Mayotte.
Les équipes médicales du CHU nous ont enfin fait part de leur difficulté à engager la démarche qui devrait être celle d'un établissement de pointe , en raison des insuffisances de l'offre de base. Il est ainsi très difficile de dégager suffisamment de disponibilité médicale pour l'investissement qui serait nécessaire dans la recherche, l'innovation et l'enseignement. L'absence de moyens, qui vient s'ajouter à celle qui existe dans le médico-social, rend également particulièrement difficile l'engagement d'une démarche de filière avec l'ensemble des acteurs.
• Votre délégation souligne enfin que,
alors que La Réunion constitue, avec la Guyane, le territoire
français le moins bien doté en soins psychiatriques, le volet
santé mentale a été retiré de la déclinaison
ultramarine de la stratégie nationale de santé, telle que
présentée dans sa version finale en mai dernier.
b) Une coopération entre les acteurs saluée par les interlocuteurs rencontrés
De la géographie de l'île de La Réunion, qui se caractérise à la fois par son éloignement avec la métropole et par sa proximité avec Mayotte résulte une triple nécessité de coopération - entre les acteurs présents sur le territoire, avec la métropole, et avec les acteurs de santé mahorais .
• Plusieurs observations faites par votre
délégation ont permis d'illustrer la nécessité de
mieux structurer les coopérations entre la métropole et le
système de soins réunionnais.
En premier lieu, selon les informations transmises à votre délégation par l'agence de santé, on compterait chaque année environ un millier d'évacuations sanitaires (Evasan) en provenance de La Réunion vers la métropole. Ces évacuations, particulièrement coûteuses, concernent principalement le traitement des tumeurs (30 %) et des malformations congénitales et anomalies chromosomiques (15 %). 78 % de ces transferts sont dus à des traitements, et 10 % à des suivis de greffe.
S'agissant des difficultés de fonctionnement des services d'imagerie du CHU, vos rapporteurs ont relevé que l'une des solutions actuellement mises en oeuvre, à côté de la coopération entre le public et le privé, réside dans la collaboration avec une société de téléradiologie située en métropole, à Lyon. Sur ce sujet comme sur d'autres, il paraît aussi indispensable qu'intéressant de faire des outre-mer des régions pilotes en matière de développement de la télémédecine .
|
Préconisation n° 5 : Faire de La Réunion une région expérimentale en matière de développement de la télémédecine, en permettant aux acteurs de mettre en oeuvre des solutions innovantes de cotation et de financement des actes associés. |
• Deux déplacements effectués
respectivement au sein du groupe Clinifutur et de la clinique Oméga ont
permis de mettre en évidence le
travail en coopération et
en bonne harmonie entre les secteurs public et privé sur le territoire
réunionnais
- qui résulte notamment d'une volonté
clairement exprimée par les acteurs de travailler ensemble. Le premier
constitue un établissement privé dont le financement est
d'origine familiale, et ne résulte pas d'un fonctionnement de type
capitalistique. Le second est un établissement de soins de suite et de
réadaptation (SSR) ayant mis en place une prise en charge innovante pour
les suites d'une chirurgie bariatrique, qui permet de soulager la
médecine de ville tout en augmentant l'efficacité du traitement
pour les patients.
• Vos rapporteurs ont par ailleurs pu rencontrer avec
grand intérêt l'équipe chargée de la mise en place
d'une
plateforme innovante pour l'amélioration de la prise en
charge coordonnée des maladies chroniques
.
Cette plateforme est issue de l'appel à projets national « Territoires de soins numériques », doté de 80 millions d'euros répartis entre cinq régions sélectionnées, dont 19 millions pour La Réunion. Constituée sous la forme d'un groupement de coopération sanitaire (GCS), elle fédère plusieurs des acteurs majeurs de la santé de l'île : les établissements hospitaliers publics et privés et les médecins libéraux, dans le cadre d'un contrat pluriannuel d'objectifs et de moyens (CPOM) passé avec l'agence de santé pour les deux territoires de La Réunion et de Mayotte.
Outre cet aspect de coopération entre les acteurs, ce programme, dit Océan Indien Innovation santé (OIIS), présente ceci d'intéressant qu'il expérimente de nouveaux modes de prise en charge des maladies chroniques 28 ( * ) , passant par un système d'information en ligne . Celui-ci permet à la fois d'apporter de l'information au grand public, aux patients ainsi qu'à l'entourage, de mieux coordonner les parcours de santé, et de faciliter les conditions d'exercice des acteurs de santé. Centrée sur l'outillage numérique des parcours de santé , l'initiative vise ainsi à répondre aux enjeux portés par la transition épidémiologique, qui résident dans l'amélioration de la prévention, de l'autonomie des patients et de la gestion des situations complexes.
Plusieurs services sont ainsi proposés par cette plateforme en ligne, qui comprend différents niveaux, avec un accès libre et un accès sécurisé selon la nature des informations en cause. On y trouve en premier lieu un portail internet dédié, comportant un niveau de consultation libre et un accès sécurisé aux données médicales personnelles (dossier de coordination, informations relatives à la télésurveillance et à la téléexpertise, carnet de vaccination, résultats de laboratoire, dossier médical partagé -DMP). Ces données médicales constituent une base plus synthétique qu'un DMP, et comportant des données plus contextualisées qu'un simple ensemble d'information brutes. Il comprend ensuite un volet de coordination des soins visant à alléger le travail administratif des professionnels, avec une possibilité de mettre en place un référent joignable par le patient via un numéro vert. Le dispositif comporte également un volet recherche et épidémiologie. Enfin, une « boîte à outils », incluant par exemple l'activation de notifications ou un accès à des comptes rendus, pourrait à terme être intégrée à l'application mobile de la plateforme OIIS.
• Au total,
l'organisation de l'offre de
soins sur le territoire réunionnais apparaît globalement plus
satisfaisante que dans les autres outre-mer, en dépit de la persistance
de marges de progrès importantes
. Celles-ci résident
notamment dans le développement des politiques de prévention, le
renforcement des moyens de la santé maternelle et infantile, et
notamment des services de PMI, ainsi que la mise à niveau de l'offre
médico-sociale face au défi du vieillissement rapide de la
population.
Selon les rapporteurs de la Cour des comptes, le principal problème qui se pose aux Dom en matière sanitaire résulterait d'ailleurs moins d'un manque d'investissement que de la course-poursuite qui se trouve engagée entre la montée des nouveaux problèmes sanitaires et la mise à niveau du système de soins . Face à cette situation, la Cour des comptes indique avoir observé sur le terrain une forme de résignation des professionnels de santé qui, face au cumul de difficultés, se trouvent dans une situation d'attente.
B. A MAYOTTE, DES ENJEUX QUI DÉPASSENT LE CADRE SANITAIRE
L'offre médicale mahoraise apparaît très nettement sous-dimensionnée par rapport aux besoins de la population , à tel point qu'il a pu être affirmé devant vos rapporteurs que le premier hôpital mahorais serait en réalité... l'avion ! Selon les éléments transmis par l'agence de santé, on ne peut parler d'une dynamique de rattrapage du système de santé à Mayotte, les infrastructures fonctionnant sur place ayant avant tout pour fonction de pallier l'urgence . Au total, le système mahorais repose principalement sur l'hôpital, qui se trouve cependant en grande difficulté du fait de l'afflux massif de Comoriens en situation irrégulière.
1. Une offre libérale quasiment inexistante
• L'offre de ville mahoraise apparaît
extrêmement faible
, quelle que soit la catégorie
de professionnels concernés, avec des densités très
inférieures à celles constatées en métropole.
Nombre de professionnels de santé
libéraux à Mayotte,
hors remplaçants, au
1
er
janvier 2015
|
Professionnels de santé |
Exercice libéral |
Tous modes d'exercice |
Densité (pour 100 000 hbts) |
|
Médecins généralistes |
19 |
123 |
9 |
|
Médecins spécialistes |
10 |
85 |
5 |
|
Total médecins |
29 |
208 |
14 |
|
Chirurgiens-dentistes |
10 |
13 |
5 |
|
Infirmiers |
175 |
763 |
82 |
|
Masseurs-kinésithérapeutes |
54 |
67 |
25 |
|
Orthophonistes |
7 |
10 |
3 |
|
Orthoptistes |
0 |
1 |
0 |
|
Pédicures-podologues |
1 |
2 |
0 |
|
Ergothérapeutes |
0 |
3 |
0 |
|
Psychomotriciens |
0 |
3 |
0 |
|
Pharmaciens |
18 |
58 |
8 |
Source : Agence de santé pour l'Océan Indien
Dans son rapport de 2014 sur la situation sanitaire dans les outre-mer, la Cour des comptes relevait que « sont constatées dans certaines zones des surdensités médicales, rares mais numériquement significatives : l'écart est du simple au centuple entre Mayotte et la côte ouest de La Réunion ».
Elle relevait également que « les médecins libéraux sont moins de 15 par 100 000 habitants ; en 2012 et 2013, 16 d'entre eux sont partis, et 6 seulement sont arrivés. Un généraliste libéral fait fonction d'ophtalmologue, le seul pour plus de 220 000 patients très exposés. Dix des 17 communes n'ont pas de généraliste. Les rares médecins libéraux se sont mis en grève en 2013 en raison de l'insuffisante densité en professionnels de santé par habitant, d'une charge de travail écrasante (jusqu'à 50 consultations/jour, accélérées en raison des files d'attente), de l'insuffisance de prestataires pour l'entretien du matériel médical et d'une insécurité perçue comme croissante. »
• Selon les informations transmises par l'agence de
santé,
cette situation s'explique en grande partie par
l'organisation de la couverture d'assurance maladie à Mayotte,
où
ni la couverture maladie universelle
complémentaire (CMU-c), ni l'aide médicale d'Etat (AME) n'ont
encore été mises en place
. Dans ces conditions, alors
que les soins hospitaliers sont entièrement gratuits, le recours
à un praticien libéral suppose l'acquittement par les
assurés sociaux du ticket modérateur, dont le montant
apparaît trop lourd pour la plupart des Mahorais. S'agissant des non
affiliés à la sécurité sociale, pour la plupart
originaires des Comores, l'absence d'AME rend en pratique quasiment impossible
l'accès à la médecine de ville.
C'est donc en
large part à l'absence de solvabilisation de l'offre libérale par
la couverture maladie que tient son faible développement.
|
La couverture maladie à Mayotte :
La population mahoraise est couverte depuis 2003 par un régime spécial de sécurité sociale, financé par la caisse nationale d'assurance maladie (Cnam) sur la base de la solidarité nationale . L'affiliation à ce régime se fait sur des conditions de résidence régulière, et n'est pas subordonnée au versement de cotisations par les bénéficiaires. En l'absence d'aide médicale d'Etat (AME) , les patients pris en charge qui se trouvent en situation de séjour irrégulier sur le territoire doivent acquitter une quote-part pour la prise en charge de leurs soins. Les assurés mahorais bénéficient d'une prise en charge hospitalière à 100 %, y compris pour les consultations . En revanche, les soins de ville ne sont couverts ni par la CMU, ni par la CMU-c , qui n'existent pas dans le département. Lors d'un déplacement à Mayotte en août 2014, le Président de la République avait demandé que les droits à la santé puissent y être reconnus au même titre que sur le reste du territoire national, et notamment que la couverture maladie universelle (CMU) puisse y être étendue. Par une question écrite n° 22613 en date du 7 juillet 2016, adressée au ministère des affaires sociales, notre collègue Thani Mohamed Soilihi a récemment demandé des précisions sur le calendrier de l'extension de la CMU, sans toutefois qu'une réponse y ait encore été apportée à la date de publication du présent rapport. Les différents interlocuteurs entendus par votre délégation ont fait état d'un possible « appel d'air » qui serait suscité par la mise en oeuvre de l'AME à Mayotte, dans un contexte d'accroissement de l'immigration illégale déjà difficile. Vos rapporteurs soulignent cependant que la charge sanitaire de l'immigration illégale est pour l'heure et en tout état de cause déjà supportée par le centre hospitalier de Mayotte (CHM), pour lequel le coût de la prise en charge des non assurés sociaux est évalué à 35 millions d'euros annuels. |
Une deuxième explication tient au manque criant et croissant d'attractivité du territoire mahorais pour les praticiens de ville. En raison notamment de la montée continue de l'insécurité depuis le début des années 2010, de l'absence de dispositifs exceptionnels tels que les zones franches, ou encore du coût très élevé de la vie sur place, Mayotte souffre d'une désaffection certaine de la part des professionnels de santé libéraux. Or, les médecins exerçant actuellement à Mayotte approchant pour un certain nombre d'entre eux de l'âge de la retraite, il est probable qu'ils ne pourront pas être remplacés par de nouvelles installations, tandis que le recours à des remplaçants temporaires est trop coûteux pour le territoire.
S'il est bien sûr indispensable d'agir sur ces deux plans pour permettre un véritable développement de l'offre de ville, le premier de ces problèmes semble pouvoir trouver une solution plus immédiate et plus aisée dans l'extension de la couverture maladie dont bénéficient les Mahorais, et qui constitue de toute façon l'un des objectifs de l'achèvement de la départementalisation du territoire. Selon l'agence de santé, le coût estimé de la seule exonération du ticket modérateur à Mayotte serait de 10 millions d'euros annuels, contre 40 millions d'euros par an pour la mise en place de la CMU-c sur ce territoire .
|
Préconisation n° 6 : Assurer l'extension rapide de la CMU-c à Mayotte pour solvabiliser la demande de médecine de ville. |
2. Un système hospitalier encore très loin des critères nationaux
a) Un hôpital assurant les trois niveaux de recours aux soins
Face à la faiblesse de l'offre libérale, le centre hospitalier de Mayotte (CHM), implanté à Mamoudzou, constitue de très loin le premier offreur de soins du territoire, et se trouve contraint d'exercer des missions bien plus larges que celles habituellement assurées par les établissements hospitaliers, s'agissant notamment de la prise en charge de soins non programmés dans le cadre du premier recours.
• Pivot central du système de soins mahorais,
l'établissement assure ainsi
l'ensemble des niveaux de recours
aux soins, assumant à la fois les fonctions de dispensaire et de plateau
technique perfectionné
. L'organisation territoriale du CHM
reproduit cette gradation des soins dans le cadre hospitalier, et comprend
trois types de structures
: 12 dispensaires et 4 centres
de référence existent autour du centre principal de Mamoudzou.
Répartition des établissements sanitaires à Mayotte au 1 er janvier 2016
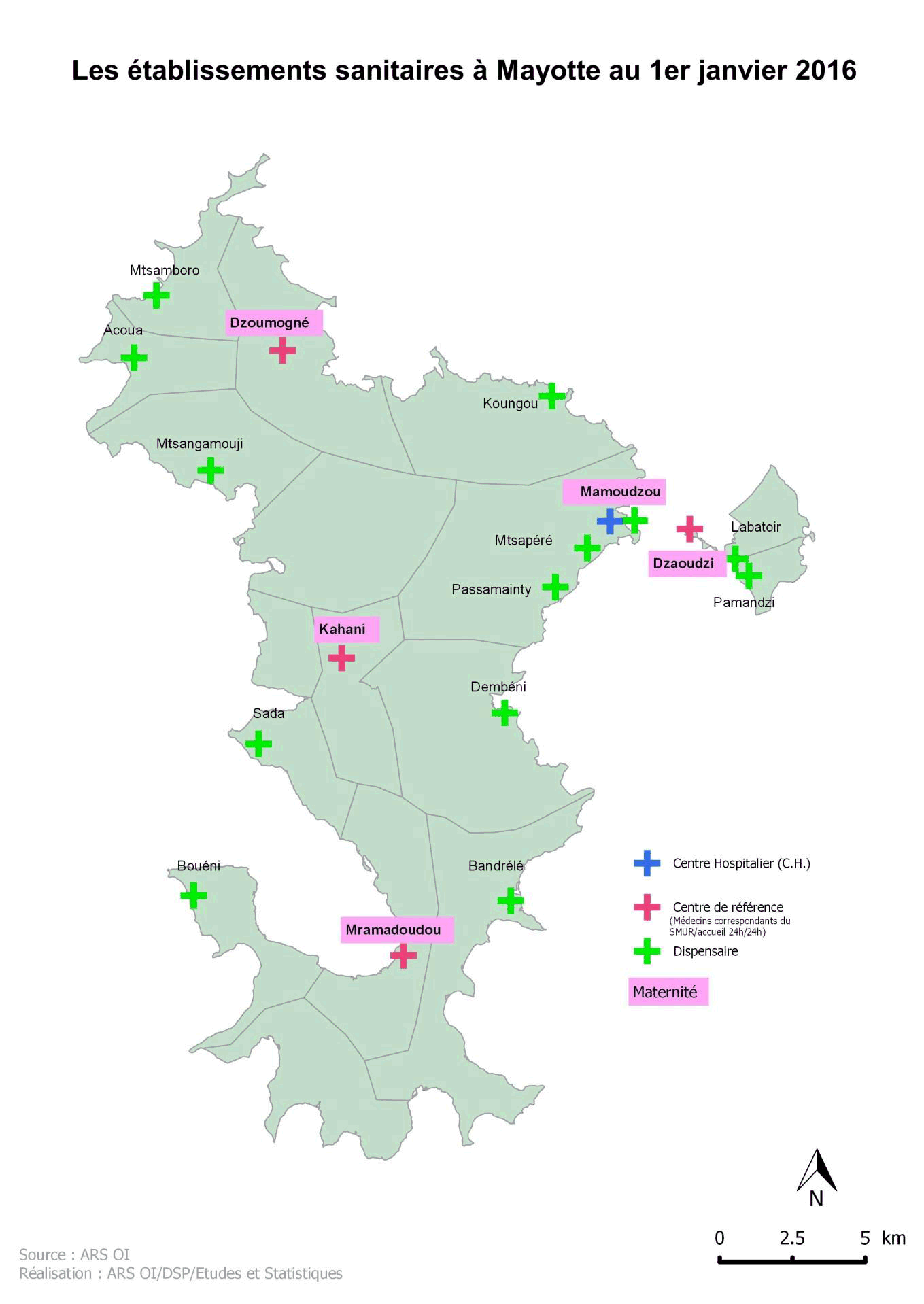
Source : Agence de santé pour l'Océan Indien
Les dispensaires , ouverts du lundi au vendredi de 7 heures à 14 heures et répartis dans toute l'île, constituent le niveau de premier recours. Y sont assurés, outre des consultations de médecine générale et des consultations infirmières, le suivi des sorties d'hospitalisation, le suivi des patients atteints de maladies chroniques, ainsi que la dispensation gratuite de médicaments pour les traitements aigus.
Les centres de référence , installés dans le nord de l'île à Dzoumougné, en son centre à Kahani, au sud à M'ramadoudou et en Petite-Terre à Dzaoudzi, assurent les mêmes missions que les dispensaires, sur des horaires toutefois élargis. Y sont par ailleurs pratiqués des accouchements physiologiques (7 374 en 2014) sous la responsabilité des sages-femmes, les centres disposant à cet effet de 119 lits d'hospitalisation de gynécologie-obstétrique.
Enfin, sur le site principal de Mamoudzou se trouvent l'essentiel des capacités d'hospitalisation du CHM ainsi qu' un plateau technique complet , comprenant une structure d'urgences, un centre dit « 15 » de régulation des appels urgents, un service de réanimation, un bloc opératoire, un service d'imagerie, un laboratoire de biologie médicale, un service de soins intensifs néonatal ainsi qu'un caisson hyperbare.
• Comme à La Réunion, l'isolement,
l'insularité et la pénurie de praticiens obligent à
un travail en coopération entre structures publiques et
privées
. Il a ainsi été indiqué à
votre délégation que le service d'imagerie de l'hôpital
bénéficie d'un accès à un scanner et à un
IRM gérés par un groupement d'intérêt
économique (GIE) constitué entre le CHM et le cabinet d'imagerie
médicale privé. Le CHM travaille en outre en étroite
collaboration avec la société Maydia, établissement de
santé privé à but lucratif gérant plusieurs
unités de dialyse à Mamoudzou et à M'ramadoudou.
Le secteur sanitaire privé à Mayotte comprend par ailleurs 17 pharmacies, un laboratoire d'analyses médicales et 9 opticiens.
• Les acteurs entendus par vos rapporteurs ont
indiqué que
si ce fonctionnement pouvait paraître
anachronique, il s'agit cependant de la meilleure des solutions en
l'état actuel de la situation de l'île
.
b) Face à l'augmentation continue de l'activité, de fortes difficultés de fonctionnement
• Dans ce contexte, le CHM fait cependant face
à
un triple problème financier, de capacité et
d'attractivité pour les praticiens
.
En premier lieu, en dépit du doublement de son budget depuis 2010, le budget du CHM souffre d'un déficit structurel , du fait du rythme extrêmement rapide d'augmentation de son activité. Compte tenu du profil des patients reçus et de la part qu'y prennent les non assurés sociaux 29 ( * ) , il n'est pas financé par la tarification à l'activité (T2A), mais bénéficie d'une dotation annuelle de fonctionnement (DAF) .
C'est dans ce cadre que des demandes de crédits complémentaires doivent ainsi régulièrement être transmises à la direction générale de l'offre de soins (DGOS), qui ne parviennent cependant pas à couvrir l'augmentation structurelle de l'activité de l'établissement , sous l'effet notamment du poids de l'immigration.
Le problème de l'offre sanitaire mahoraise ne se résume pas à une question de moyens : se pose également le problème de l'attractivité du territoire pour les praticiens médicaux . Selon les données transmises par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) du ministère des affaires sociales et de la santé, seulement 40 à 50 % des postes de praticiens hospitaliers du CHM seraient pourvus, le plus souvent pour des durées courtes - le reste des postes étant pourvu par des remplaçants, ce qui représente bien évidemment un coût conséquent pour l'établissement. Selon le rapport de la Cour des comptes de 2014, « cette instabilité est due en grande partie au manque d'attractivité de Mayotte : coût de la vie jugé élevé, insécurité en ce qui concerne les atteintes aux biens et, depuis peu, aux personnes ».
Il semble que les surrémunérations dont bénéficient les praticiens hospitaliers exerçant à Mayotte ne suffisent plus à compenser ces contraintes - le constat valant également pour les autres catégories de fonctionnaires : selon les informations fournies à votre délégation, il manquerait aussi, par exemple, un millier d'enseignants du secondaire pour satisfaire aux besoins. La mise en place d'une indemnité particulière d'exercice (IPE) en 2014 a permis de stabiliser les effectifs, sans toutefois inverser la situation - la Cour des comptes relevait à cet égard que le revenu imposable des praticiens hospitaliers a augmenté de 40 % par rapport à 2012. Selon les interlocuteurs rencontrés par votre délégation, les condition d'attribution de cette nouvelle indemnité - qui représente une année de salaire supplémentaire pour quatre ans d'exercice, soit une majoration de salaire de 25 % assortie d'une condition d'exercice pendant quatre ans - ne sont pas satisfaisantes et nuisent même au recrutement , dans la mesure où les praticiens ne souhaitent pas nécessairement s'implanter pour quatre ans à Mayotte.
|
Préconisation n° 7 : Revoir les conditions relatives au versement de l'indemnité particulière d'exercice, et notamment celle relative à la durée d'exercice, pour les praticiens hospitaliers exerçant à Mayotte. |
Dans le but de faciliter les recrutements, il apparaît également nécessaire d'assouplir les conditions de recrutement des praticiens, dans le cadre d'échanges organisés avec des établissements métropolitains notamment. L'on pourrait ainsi imaginer que des praticiens hospitaliers exerçant dans l'hexagone puissent avoir la possibilité de passer deux années à Mayotte ou à La Réunion, sans pour autant perdre leur poste .
|
Préconisation n° 8 : Offrir la possibilité aux praticiens hospitaliers de l'hexagone d'exercer dans l'Océan Indien pour une durée limitée, dans le cadre de protocoles d'échange passés avec les établissements hospitaliers. |
D'une manière plus générale, la formation des professionnels médicaux dans l'Océan Indien constitue un enjeu majeur pour l'amélioration de la démographie médicale . Depuis la création d'une UFR santé au sein de l'université de La Réunion en 2010, le premier cycle des études médicales est désormais accessible dans l'Océan Indien. Votre délégation estime cependant nécessaire de permettre l'accès à l'ensemble des études médicales dans la zone - ce qui nécessite corollairement d'y augmenter le nombre de praticiens hospitaliers ayant une valence universitaire. Elle souligne le caractère d'urgence de cette préconisation, dans la mesure où, en cette matière, les décisions prises aujourd'hui ne produiront leurs effets qu'au terme de la formation des praticiens, soit dans une dizaine d'années.
|
Préconisation n° 9 : Rendre accessible l'intégralité de la formation médicale aux étudiants de l'Océan Indien. |
• Dans ces conditions,
la procédure de
certification des établissements hospitaliers mise en oeuvre par la HAS
a été adaptée à la situation mahoraise
. La
question s'est en effet posée à la HAS de la pertinence d'une
évaluation du CHM, compte tenu de l'écart aux standards
hexagonaux : fallait-il attendre un nouveau cycle de certification, ce qui
aurait repoussé de quatre ans l'engagement d'une démarche
qualité, ou
adapter les critères de la certification afin
d'accompagner les équipes
? La deuxième solution a
été retenue afin de ne pas décourager les initiatives
mises en place, selon une logique de feuille de route. Ce travail est cependant
chronophage pour la HAS, et demande un fort investissement de ses
équipes.
c) Une maternité débordée
Les difficultés du CHM se concentrent sur la maternité, qui doit faire face à un accroissement de son activité extrêmement rapide : une augmentation du nombre de naissances de 25 % serait ainsi à prévoir pour l'année 2016, après déjà + 20 % en 2015. Aujourd'hui, avec 9 500 naissances annuelles, il s'agit de la première maternité de France, et même d'Europe . Selon les divers interlocuteurs rencontrés par votre délégation, 60 à 80 % de ces naissances sont étrangères - ce qui est d'autant plus problématique que les campagnes de prévention, et notamment celles qui sont centrées sur la sensibilisation à la régulation des naissances, ne peuvent toucher cette part de la population accueillie.
Face à cette situation, le manque d'effectifs est criant . Dans les maternités périphériques, qui affichent de très bons standards en matière d'équipement et d'infrastructures, ce sont cependant les sages-femmes qui assurent seules la prise en charge des parturientes. Dans les services de PMI, le suivi des naissances ne peut être assuré en raison du manque de personnels.
Lorsque les structures mahoraises ne peuvent assurer la prise en charge des cas les plus difficiles, ce sont les services périnataux réunionnais qui doivent prendre le relais, ce qui contribue à leur saturation . Selon l'agence de santé -qui souligne toutefois le caractère fortement sujet à caution de ces chiffres, qui proviennent de sources disparates-, les évacuations sanitaires (Evasan) vers La Réunion en provenance de Mayotte auraient concerné, en 2015, 52 transferts in utero et 34 transferts néonataux. Selon les praticiens du CHU, cette situation entraînerait un engorgement des services d'aval de la maternité.
3. Une offre médico-sociale très restreinte
Selon les informations fournies par l'agence de santé, l'offre médico-sociale mahoraise se composait en tout et pour tout, au 1 er janvier 2014 :
- d'une maison d'accueil spécialisée (MAS) pour les adultes handicapés, comportant 6 places ;
- d'un centre pour enfants et adolescents polyhandicapés (CEAP), avec 12 places ;
- d'un institut médico-éducatif (IME) comprenant 71 places ;
- de deux services d'éducation spéciale et de soins à domicile (SESSAD), offrant 180 places ;
- de 79 places en service d'aide et de soutien à l'autonomie et à l'intégration scolaire (SASAIS) ;
- de 24 places en institut thérapeutique, éducatif et pédagogique (ITEP), et enfin de 8 places en SESSAD-ITEP.
III. VERS UN CHANGEMENT D'ÉCHELLE POUR LES POLITIQUES SANITAIRES CONDUITES DANS LES OUTRE-MER
• Contrastant avec la déshérence
observée au cours des dernières années,
la
conduite des politiques publiques en matière sanitaire dans les Drom
semble aujourd'hui trouver un nouveau souffle
, sous l'effet
conjugué des mouvements sociaux intervenus depuis 2009, des constats
alarmants formulés par les rapports institutionnels, et de la mise en
oeuvre d'une toute nouvelle stratégie de santé
spécifiquement adaptée aux enjeux des territoires ultramarins.
Ce mouvement de renouveau doit être accompagné d'une réflexion et d'ajustements importants s'agissant de l'échelle pertinente pour l'application des orientations ainsi définies . Au terme des auditions effectuées par vos rapporteurs, il semble qu'il importe tout d'abord de poursuivre le mouvement de renforcement du pilotage central des politiques sanitaires ultramarines, en leur donnant une dimension plus interministérielle. Au travers de l'exemple de la politique de lutte anti-vectorielle mise en oeuvre par l'agence de santé, votre délégation a ensuite pu apprécier la nécessité d'opérer au niveau de la zone Océan Indien, en coopération avec les pays voisins. L'organisation sanitaire institutionnelle y présente d'ailleurs cette originalité que le champ de compétence de l'agence de santé ne suit pas le strict périmètre des régions, mais est commune à La Réunion et à Mayotte.
• Sans avoir la possibilité de travailler
véritablement sur le sujet en raison de l'annulation du
déplacement initialement prévu à Mayotte, vos rapporteurs
ont également été sensibilisés à
l'opportunité, au travers des politiques sanitaires
menées à La Réunion et à Mayotte, de promouvoir
l'excellence sanitaire française dans l'Océan Indien
-et
ainsi, indirectement, la francophonie.
Cette question se pose en termes particuliers s'agissant de la coopération avec les Comores, qui constitue le corollaire nécessaire de la lutte contre l'immigration illégale à Mayotte . Des plans d'aide très importants sont alloués aux Comores, notamment au travers de l'agence française de développement (AFD). Sur la période 2009-2015, trois projets principaux ont ainsi été financés, pour un montant total de 16,6 millions d'euros (à rapporter aux 760 000 habitants du pays) : un programme d'appui au développement de la santé aux Comores, qui vise une amélioration de la qualité des soins offerts par les hôpitaux de référence du pays ; un projet d'appui à la professionnalisation et à l'amélioration de la qualité des services de l'association Caritas Comores et de son centre de soins de Moroni ; un programme d'amélioration de la santé maternelle sur l'île d'Anjouan.
Vos rapporteurs soulignent que les investissements ainsi réalisés doivent être proportionnés aux capacités financières du pays sur le long terme : ainsi, un hôpital parfaitement équipé, financé par la Chine, n'a jamais pu y fonctionner, en raison à la fois du manque de formation des personnels et de l'impossibilité pour l'État comorien d'en assumer les coûts de fonctionnement.
A. LA NÉCESSITÉ D'UNE PLUS FORTE STRUCTURATION DES POLITIQUES SANITAIRES MENÉES DANS L'OCÉAN INDIEN
1. Un renforcement en cours du pilotage au niveau national
a) Vers une meilleure prise en compte des outre-mer au niveau central
(1) La définition d'une déclinaison ultramarine de la stratégie nationale de santé
La principale recommandation formulée par la Cour des comptes, dans son rapport précité sur la situation sanitaire des outre-mer, était de faire de la santé en outre-mer un axe spécifique de la stratégie nationale de santé (SNS) . Si le plan santé pour les outre-mer 2009-2014 avait en effet posé un diagnostic juste, son ambition s'était cependant diluée en l'absence de cadre fort et structuré.
L' article 2 de la loi de modernisation de notre système de santé du 26 janvier 2016 30 ( * ) prévoit la définition d'une déclinaison ultramarine de la SNS dans les Dom, avec la possibilité d'y associer la Nouvelle-Calédonie et la Polynésie française par voie de convention.
|
La déclinaison ultramarine de la
stratégie nationale de santé :
La stratégie nationale de santé mentionnée à l'article L. 1411-1-1 fixe des objectifs propres aux outre-mer à partir d'une évaluation des données épidémiologiques et des risques sanitaires spécifiques aux collectivités mentionnées à l'article 73 de la Constitution ainsi qu'aux collectivités de Saint-Barthélemy, de Saint-Martin, de Saint-Pierre-et-Miquelon et des îles Wallis et Futuna. Elle prend en compte le développement de la coopération régionale en outre-mer dans le domaine de la santé. L'Etat peut proposer à la Polynésie française et à la Nouvelle-Calédonie de s'associer par convention, dans le respect de leurs compétences, à la mise en oeuvre des plans et des programmes qui résultent de la mise en oeuvre de la stratégie nationale de santé. |
Entendus par votre délégation, les rapporteurs de la Cour des comptes ont considéré que cette disposition répondait à la préconisation exprimée , en ce qu'elle offre un ancrage législatif aux actions entreprises sur le terrain, ainsi qu'un cadre général pour la mobilisation future des pouvoirs publics. Il incombera aux acteurs de terrain de faire pleinement vivre ces dispositions ; de ce point de vue, les ARS constitueront bien entendu des acteurs-clé.
Présentée le 25 mai dernier par les ministres en charge des affaires sociales et de la santé et des outre-mer, la stratégie de santé pour les outre-mer comprend cinq axes généraux, à partir desquels chacune des collectivités ultramarines déclinera sa propre feuille de route .
|
Les cinq axes de la stratégie de santé pour les outre-mer Axe 1 Renforcer la prévention pour mieux lutter contre les inégalités de santé Le plan prévoit notamment la création d'un programme régional Alimentation Activité Nutrition Santé (PRAANS). Il permettra de mobiliser les services de l'Etat et les collectivités territoriales au plus près de la population pour réduire l'incidence du diabète ; Axe 2 Améliorer la veille, l'évaluation et la gestion des risques sanitaires Les plans de prévention et de lutte contre les maladies zoonotiques seront renforcés, les coopérations internationales sur la veille sanitaire encouragées. Axe 3 Mieux répondre aux besoins des citoyens dans le champ de l'autonomie Un plan particulier visant à augmenter le nombre de places dédiées aux personnes en situation de handicap va être mis en oeuvre. 20 millions d'euros supplémentaires seront consacrés aux Outre-mer pour atteindre cet objectif. Le dépistage et la prise en charge précoces des handicaps seront renforcés, l'innovation dans le soutien à domicile et en milieu ordinaire soutenue. Axe 4 Renforcer l'efficience du système de santé Tout sera mis en place pour renforcer la présence médicale et favoriser l'exercice pluridisciplinaire coordonné. Les spécificités ultra-marines seront mieux prises en compte dans un processus d'allocation de ressources retravaillé. Le dispositif de financement d'activités isolées sera dès maintenant étendu aux Outre-mer. Les financements sur la précarité concerneront fortement ces territoires. Axe 5 Renforcer l'accès aux droits La mise en place de la protection universelle maladie (PUMa) mettra fin aux ruptures de prise en charge liées aux parcours de chacun. Des modalités d'instruction pour permettre aux publics prioritaires, notamment aux femmes enceintes ou aux personnes les plus isolées géographiquement, d'être pris en charge et recevoir des soins adaptés seront mises en place. Les transferts sanitaires entre Outre-mer et avec la métropole seront sécurisés. |
Votre délégation -qui a déjà regretté l'absence d'un axe spécifiquement consacré à la santé mentale dans ce document- souligne qu'il appartiendra à votre commission des affaires sociales d'assurer le suivi et l'évaluation de l'appropriation de ces grandes lignes par chacune des collectivités ultramarines.
(2) Un renforcement du pilotage interministériel
Devant votre délégation, les directions ministérielles compétentes pour la mise en oeuvre des politiques publiques en matière sanitaire dans les outre-mer ont fait état d'une dynamique de mobilisation enclenchée à la suite de la publication du rapport critique de la Cour des comptes .
Conjointement entendues par vos rapporteurs, la direction générale de l'offre de soins (DGOS) et la direction générale de la santé (DGS) du ministère des affaires sociales et de la santé ont ainsi indiqué que, sur la base des constats et préconisations formulés par la Cour, des référents outre-mer avaient été institués dans chacune des directions du ministère de la santé.
Cet effort pour la construction d'une politique de santé coordonnée se traduit également par la mise en place d'un comité de pilotage stratégique pour la santé en outre-mer , qui rassemble les directeurs du ministère de la santé et de la direction générale des outre-mer (DGOM).
En réponse à la critique de la Cour sur la présence en ses murs d'un seul ETP compétent sur les questions sanitaires, la DGOM a indiqué que le suivi de ces enjeux était également assuré par trois personnes assurant le lien au sein des trois directions du ministère de la santé concernées (DSS, DGS, DGOS), par deux personnes au sein du bureau santé et cohésion sociale, ainsi que par une personne travaillant spécifiquement sur la question de Mayotte. Le rôle de la DGOM est ainsi celui d'un animateur de réseau , disposant d'un référent dans chacune des directions compétentes du ministère de la santé.
L'adjoint au chef du bureau de la cohésion sociale, de la santé, de l'enseignement et de la culture (BCSSEC) de la DGOM participe par ailleurs à l'ensemble des comités de pilotage des différents plans de santé publique, ainsi qu'au comité interministériel de performance et de la modernisation de l'offre de soins hospitaliers (Copermo). La DGOM est également représentée à l'établissement de préparation et de réponse aux urgences sanitaires (Eprus), bientôt fondu au sein de l'agence nationale de santé publique, à l'InVS, ainsi qu'à l'établissement français du sang (EFS).
Votre délégation souligne cependant que l'ensemble des enjeux relatifs à la santé dans les outre-mer ne sont pas traités au niveau du ministère de la santé, ni de la DGOM : les questions cruciales de l'accès à l'eau potable ou de la qualité des logements relèvent ainsi d'autres ministères. Il apparait ainsi nécessaire de conduire des travaux structurants à un large niveau interministériel.
b) Un enjeu crucial : une meilleure connaissance statistique des territoires ultramarins
Votre délégation souligne que les difficultés chroniques liées à la disponibilité de données pertinentes dans le champ sanitaire , déjà largement soulignées par la Cour des comptes comme par nos collègues Michel Vergoz et Eric Doligé dans leur rapport précité, sont toujours d'actualité - quoique des efforts importants aient été entrepris dans ce champ.
À propos de l'évaluation de la cherté de la vie dans les territoires ultramarins, nos collègues de la délégation à l'outre-mer relevaient ainsi que « la tâche est rendue malaisée par les imperfections du système d'information statistique, liées au caractère souvent parcellaire et épars des données et à la double insuffisance du champ de couverture et de la régularité des enquêtes ».
(1) Des études lacunaires en raison d'un manque de moyens
• En dehors des bases de données nationales
que sont le Sniiram et le PMSI (désormais fusionnés au sein du
système national des données de santé), qui couvrent
l'ensemble de la population française, ou des registres nationaux
présents sur l'île,
les études
réalisées ponctuellement par l'Insee ou par les agences
sanitaires ne couvrent pas toujours les outre-mer
, ou ne sont
conduites que dans certains territoires ultramarins.
Trois obstacles ont été avancés à ce titre par les organes d'étude entendus par vos rapporteurs. Outre un problème général de financement se pose un problème de méthode , lié à la représentativité des échantillons -le même problème pouvant du reste être rencontré dans l'hexagone. Surtout, ces organismes indiquent rencontrer des problèmes techniques directement liés au développement institutionnel et administratif du territoire, notamment à Mayotte.
L'institut national des études démographiques (Ined) a ainsi indiqué que l'un des enjeux cruciaux pour la bonne conduite des études sur les territoires ultramarins résidait dans le bon enregistrement de l'état civil de la population, notamment s'agissant des décès.
S'agissant de l'enquête Baromètre santé, pour la première fois étendue aux Dom en 2014, l'institut national pour la prévention et l'éducation à la santé (Inpes) a souligné qu'il avait été impossible de la réaliser à Mayotte. L'étude repose en effet sur des déclarations téléphoniques, qu'il n'est pas possible d'y recueillir en raison du manque de fiabilité de la base d'adresses mahoraise, voire des données d'état civil de la population.
|
La couverture du territoire réunionnais par l'InVS Comme sur l'ensemble du territoire, l'InVS est présente dans l'Océan Indien au travers de ses cellules interrégionales d'épidémiologie (les Cire) et en partenariat avec l'agence de santé. La délégation de la Cire dans l'Océan Indien est plus importante qu'en moyenne nationale, avec 9 personnes présentes à La Réunion, contre 5 à 6 en moyenne dans les autres départements français. Un épidémiologiste est par ailleurs spécialement missionné pendant un an à Mayotte pour la réalisation d'une étude en partenariat avec l'agence de santé. Il est à noter que le réseau de surveillance sanitaire réunionnais a intégré le réseau de surveillance épidémiologique et de gestion des alertes (Sega) de la commission de l'Océan Indien (COI), ce qui permet d'avoir une vision régionale des évolutions épidémiques. Moyennant une adaptation aux spécificités des pathologies locales et notamment aux arboviroses, le système de surveillance repose notamment sur les déclarations obligatoires (DO) et les réseaux de surveillance volontaire (médecins sentinelles volontaires). En outre-mer comme en métropole, le système de DO, vécu comme très administratif par les médecins, est cependant très imparfait, et il est probable que les données collectées par ce biais soient très en dessous de la réalité ; seulement 3 épisodes d'intoxication alimentaire ont ainsi été déclarés en 2015 à Mayotte, ou encore 20 cas de dengue à La Réunion contre 100 répertoriés. Pour pallier ces défauts et approcher le plus possible de l'exhaustivité, l'InVS a indiqué travailler par croisement de données avec le PMSI. |
• Une information statistique
actualisée et comparable à celle qui existe pour le territoire
hexagonal est pourtant indispensable à l'adaptation des politiques
publiques aux spécificités des outre-mer
. Ainsi, la
prise en compte tardive du vieillissement de la population aux Antilles,
où il a pourtant été amorcé dès les
années 1960, s'explique par le manque d'anticipation dans
l'évaluation statistique concernant les transformations
démographiques à l'oeuvre dans les outre-mer - récemment
mises en évidence par l'enquête « Migrations, familles,
vieillissement » de l'Ined, première enquête d'ampleur
menée sur le sujet dans les Dom, et actuellement en cours de
réalisation à Mayotte.
(2) Une appréciation nuancée des nouvelles exigences introduites par la LMSS
• L'article 224 de la loi de modernisation de notre
système de santé (LMSS) précitée entend
répondre à cette exigence en prévoyant une
obligation d'étendre aux outre-mer les études
statistiques conduites dans le champ de compétence du ministère
de la santé
. Il dispose ainsi que
« à
partir du 1
er
janvier 2016, toute statistique au niveau local
publiée par les services du ministre chargé de la santé ou
par des organismes placés sous sa tutelle comporte nécessairement
des données chiffrées concernant les collectivités
régies par l'article 73 de la Constitution
».
Votre délégation a recueilli des avis nuancés à propos de l'application de cet article . La Cour des comptes a rappelé l'importance d'une mobilisation générale des pouvoirs publics sur la question ultramarine, et considéré que ce texte pouvait constituer un levier en ce sens. La DGS a indiqué que le ministère mettrait tout en oeuvre pour faire plus systématiquement des focus sur les outre-mer dans le cadre de ses travaux statistiques. La Drees du ministère de la santé a cependant souligné devant vos rapporteurs qu'elle se trouvait, en l'état actuel de ses moyens, dans l'incapacité de répondre pleinement à cette obligation législative. Une obligation de publier dans le niveau de détail demandé pourrait revenir à empêcher toute publication qui ne parviendrait pas à satisfaire à ces exigences , notamment faute de relais locaux suffisants sur le terrain.
B. LA LUTTE ANTI-VECTORIELLE, UNE POLITIQUE MISE EN oeUVRE À L'ÉCHELLE DE L'OCÉAN INDIEN
L'épidémie de chikungunya de 2006, qui a touché les deux tiers de la population réunionnaise, a constitué un véritable électrochoc . Il en a résulté une prise de conscience et une sensibilisation de l'ensemble des acteurs, qu'il s'agisse des pouvoirs publics ou de la population, qui a abouti à la mise en place d'une politique de lutte anti-vectorielle efficace et coordonnée dans l'Océan Indien.
En raison de leur situation géographique et de la présence de moustiques vecteurs, La Réunion comme Mayotte apparaissent en effet particulièrement vulnérables au risque d'épidémies d'arboviroses . Depuis la crise majeure de 2006, La Réunion connaît ainsi une situation inter-épidémique ponctuée d'épisodes contenus de circulation virale - résurgence du chikungunya en 2010 avec le premier foyer d'importance depuis 2006 ; plus récemment, trois épisodes de circulation du virus de la dengue entre 2012 et 2014 ; actuellement un nouvel épisode de circulation de la dengue. Mayotte a connu sur la même période un épisode contenu de circulation de la dengue en 2010, puis un plus important en 2014, en parallèle d'une forte diminution de l'incidence du paludisme. Jusqu'à présent, tous ces épisodes ont pu être contenus grâce à une très forte mobilisation des services de lutte anti-vectorielle (LAV) de l'agence de santé et à la collaboration efficace des collectivités locales.
a) Une politique transversale et mobilisant de multiples acteurs
Si l'information sur le risque épidémique existait dès avant 2006, la structuration de la lutte anti-vectorielle telle qu'elle existe aujourd'hui a été opérée à la suite des événements de 2006.
Partant du constat qu'en la matière, les enjeux comme les réponses à y apporter ne peuvent être compris à l'échelle de la zone Océan Indien , la direction de la veille et de la sécurité sanitaires (DVSS) de l'agence de santé est commune à La Réunion et à Mayotte , et constitue la seule direction transversale de l'agence.
|
Les missions de la DVSS de l'agence de santé pour l'Océan Indien La direction de la veille et de la sécurité sanitaires (DVSS) a pour mission première la détection précoce des évènements pouvant constituer une menace pour la santé des populations et des patients, l'identification des risques et la mise en oeuvre réactive de mesures de gestion appropriées pour la maîtrise de ce risque. Elle assure, au niveau de ses deux cellules de veille, d'alerte et de gestion sanitaires (CVAGS) -l'une étant située à La Réunion, et l'autre à Mayotte-, la réception de l'ensemble des signalements sanitaires (maladies à déclaration obligatoire, cas groupés de maladies, évènements indésirables graves au sein des établissements de santé, etc.), et la définition et la coordination des mesures de gestion. Elle bénéficie pour ce faire de l'appui de la cellule de l'InVS en région (Cire) en matière de surveillance de l'état de santé de la population, d'études d'observation en santé, et d'évaluation des évènements sanitaires. Par le biais de sa cellule « produits de santé et activités biologiques », la DVSS exerce également les missions de contrôle, d'expertise et d'appui pour les professionnels et établissements de santé, dans le champ des activités pharmaceutiques et biologiques. Au travers de la cellule régionale d'hémovigilance, elle a pour mission l'expertise, l'appui et l'accompagnement des établissements de santé qui utilisent les produits sanguins labiles. Enfin, la DVSS pilote la préparation aux situations sanitaires exceptionnelles . Elle coordonne et harmonise la rédaction des plans sanitaires ou des volets sanitaires des plans Orsec et est un acteur essentiel dans le pilotage et le fonctionnement des cellules régionales d'appui (Cra) de l'agence de santé lors des situations sanitaires exceptionnelles. Dans le champ des risques sanitaires et des situations sanitaires exceptionnelles, la DVSS est ainsi l'interlocuteur privilégié des préfectures de La Réunion et de Mayotte, de l'État-major de zone au niveau local, et de la direction des urgences sanitaires (Dus) du ministère de la santé au niveau national. Source : Agence de santé de l'Océan Indien |
Depuis 2006, la LAV est mise en oeuvre à La Réunion dans le cadre du groupement d'intérêt public de lutte anti vectorielle (GIP-LAV) présidé par le préfet . Il s'agit d'une structure de coordination, qui s'appuie sur les effectifs et les moyens opérationnels permanents des services de l'agence de santé (près de 140 agents, répartis sur 4 sites opérationnels délocalisés), complétés en situation épidémique par des moyens mis à disposition par les collectivités locales . La coopération avec les communes se fait notamment par le biais de contrats aidés. Schématiquement, la LAV est organisée sous l'autorité du directeur général de l'agence de santé, la compétence passant entre les mains du préfet dès lors que le stade épidémique est atteint.
L'identification précoce du risque constituant une condition très importante de l'efficacité de la LAV, un système de surveillance régional collaboratif dédié a été mis en place en 2010. Reposant sur la coopération entre la Cire de l'Océan Indien, les CVAGS et les services de LAV à La Réunion et à Mayotte, le dispositif s'appuie sur la participation active des laboratoires d'analyses biologiques et médicales, ainsi que des médecins généralistes et hospitaliers, pour la remontée rapide des signalements de suspicions ou confirmations de cas . Il s'agit d'un système renforcé alternatif au système de la déclaration obligatoire (DO), qui n'apparaît pas pertinent en matière d'arboviroses ; en cas de soupçon de chikungunya ou de dengue, par exemple, les laboratoires procèdent ainsi à une recherche systématique. À Mayotte, un financement spécifique est attribué depuis 2010 au laboratoire du CHM pour sa participation à la surveillance épidémiologique des arboviroses.
La Réunion et Mayotte sont par ailleurs dotées d'une organisation préalable des moyens de gestion de l'événement et de secours, dans le cadre du dispositif ORSEC , sous la forme de plans décrivant pour chacun des territoires l'organisation de la lutte pour différents niveaux de risque et en fonction du contexte épidémiologique.
Les acteurs associatifs sont également très mobilisés sur le terrain. Lors de son déplacement dans la commune de Salazie, votre délégation a pu rencontrer les responsables de l'association Eva , financée par l'État et la commune, et qui travaille en collaboration avec l'agence de santé dans le champ de la lutte anti-vectorielle. Mobilisant une trentaine de personnes à l'échelle de la commune, elle procède à des opérations de défrichage et de collecte des déchets visant à éliminer de potentiels réservoirs d'eau, et organise des opérations de promotion de la LAV dans les établissements scolaires.
b) Une mobilisation forte et au plus près du terrain
Sur ces deux territoires, la LAV repose sur trois piliers : la prévention du développement des moustiques vecteurs à la source ; la mobilisation de tous dans la mise en oeuvre des gestes de prévention ; le déploiement rapide de moyens de lutte autour des signalements de cas de maladies vectorielles et en situation épidémique. L'objectif est de pouvoir mobiliser très rapidement des moyens importants, et d'intervenir au tout début de la propagation afin de la limiter au maximum.
Ainsi, dès lors qu'un signalement est effectué, les services compétents de l'agence de santé interviennent dans un rayon de 100 mètres autour des malades dans le but de réduire la population de moustiques et d'éliminer les gîtes larvaires, afin de casser la chaîne de transmission.
Ils procèdent dans le même temps à une recherche active en porte-à-porte, afin d'identifier d'éventuels autres cas dans le secteur, et à une information de la population sur la conduite à tenir, notamment s'agissant de la protection contre les moustiques. Dès lors que plusieurs cas sont identifiés dans un même secteur, l'ensemble des médecins qui y exercent sont contactés pour être à nouveau sensibilisés à la question.
Cette forte présence sur le terrain permet d'assurer l'adhésion de la population . Selon les informations fournies par la DVSS, 95 % de la population se déclare informée des enjeux de la lutte anti-vectorielle, et on relève seulement 3 % d'opposition aux mesures prises dans ce cadre. De nombreuses campagnes d'information et de sensibilisation sont régulièrement organisées, avec notamment les opérations de mobilisation sociale dites « Kass'Moustik », qui se voient largement relayées par les médias.
Votre délégation souligne que l'expérience développée à La Réunion et à Mayotte en matière de lutte antivectorielle pourra utilement être exportée en métropole , et notamment dans la région Provence-Alpes-Côte d'Azur (Paca). Des premiers cas autochtones de chikungunya sont en effet apparus en 2010 dans le Sud de l'hexagone, et l'Institut Pasteur indique que 18 départements français présentent actuellement toutes les conditions propices à la propagation de la maladie.
c) La nécessité d'une action coordonnée au niveau de la zone Océan Indien
L'amélioration de la prévention et de la réponse épidémique nécessite, d'une part, le renforcement des capacités de veille et de surveillance sur l'ensemble de la zone potentiellement touchée, et, d'autre part, la mise en commun en temps réel de l'ensemble des informations collectées par les différents pays concernés.
Afin de répondre à cet objectif, un réseau de surveillance des épidémies et de gestion des alertes de l'Océan Indien, dit réseau Sega, a été mis en place dans le cadre de la Commission de l'Océan Indien (COI) , avec un financement de l'AFD depuis 2009. La coopération ainsi établie entre cinq des pays de la zone 31 ( * ) , qui prend la forme d'une conférence téléphonique hebdomadaire, assure une connaissance fine de l'état de la circulation virale dans la région.
Le fonctionnement de ce réseau permet également de mettre en oeuvre un accompagnement technique et financier des autres pays de la zone Océan Indien , visant à parvenir à une harmonisation des méthodes de surveillance dans le champ sanitaire.
EXAMEN EN COMMISSION
M. Alain Milon , président . - Comme vous le savez, le thème retenu par le bureau pour le déplacement annuel de notre commission des affaires sociales était celui de la situation sanitaire dans les outre-mer. Ce choix était motivé par deux éléments. En premier lieu, la lecture du rapport présenté sur ce sujet en 2014 par la Cour des comptes, qui a dressé un constat alarmant, et dont les conclusions ont servi de base à l'élaboration d'une déclinaison ultramarine de la stratégie nationale de santé. En second lieu, la mise en évidence, lors du débat sur la loi de santé, d'enjeux forts et spécifiques aux territoires d'outre-mer, dont nous avons tous pu mesurer le caractère d'urgence.
La première série d'auditions que nous avons menée à Paris - en recevant au Sénat notamment la Cour des comptes, la HAS, l'InVS, la DGOS, et en effectuant un déplacement passionnant à l'Institut Pasteur - nous a confirmés dans l'idée que la situation sanitaire des outre-mer était non seulement mal connue, mais encore très mal prise en compte dans les décisions de politique de santé publique. Je ne citerai à cet égard qu'un seul exemple, dont l'absurdité le rend particulièrement frappant : jusqu'à récemment, le calendrier vaccinal hexagonal, notamment pour le vaccin de la grippe, était appliqué tel quel... dans l'hémisphère Sud, où, comme vous le savez, les saisons sont pourtant inversées.
Nous avons ainsi décidé de nous rendre à La Réunion et à Mayotte, dont les situations respectives nous semblaient bien, a priori, refléter la diversité et le contraste des territoires ultramarins. Nous avons en effet dans l'Océan Indien deux collectivités éloignées de 10 000 km de l'hexagone, et qui doivent faire face à des risques infectieux et environnementaux spécifiques : risques climatiques, qualité des eaux, exposition aux arboviroses (paludisme à Mayotte, chikungunya à La Réunion, peut-être demain l'arrivée du virus zika), présence encore notable de certains agents infectieux presque oubliés sous nos latitudes, telle que la leptospirose à Mayotte. Face à ces défis, nous avons, d'une part, une collectivité au système sanitaire globalement performant, quoiqu'en rattrapage par rapport à l'hexagone ; d'autre part, un département récent, confronté à des difficultés multiples, et dont le très grand retard organisationnel en matière sanitaire apparaît comme un défi très difficile à relever. C'est donc sur ce contraste qu'il nous a paru intéressant de travailler.
S'agissant tout d'abord de La Réunion, notre déplacement sur le terrain ne nous a pas détrompés dans notre première impression. Je dirais même que nous avons été très agréablement surpris par la qualité de l'organisation sanitaire développée sur le terrain, par des acteurs dont l'implication nous a parue tout à fait remarquable. Bien entendu, cette organisation se déploie devant des enjeux sanitaires spécifiques, et une situation globalement plus problématique que dans l'hexagone - je laisse la parole à mes collègues sur ce point.
M. Jean-Louis Tourenne , rapporteur . - Nous avons en effet pu rencontrer des équipes de soignants très engagés, et, plus important encore, qui travaillent en bonne entente. Dès notre premier jour sur place, nous nous sommes successivement rendus au CHU puis au sein de l'établissement privé Clinifutur. Nous avons également pu visiter un service de soins de suite et de réadaptation spécialisé dans la prise en charge de l'obésité, ainsi qu'un centre de dialyse.
Au terme de ces différents rendez-vous, nous avons été frappés par le bon fonctionnement global de la coopération entre le public et le privé, sur l'ensemble de la chaîne de soins. Cette collaboration est, il est vrai, sans doute rendue indispensable par la structuration de l'offre de soins sur l'île, ainsi que par son isolement ; mais aussi par le fait que les établissements privés que nous avons visités, s'ils fonctionnent avec des capitaux privés, ne fonctionnent pas pour autant selon une volonté de recherche effrénée du profit maximum. À cette action des praticiens de la santé s'ajoute celle, tout aussi résolue, de l'ARS, qui intervient sur l'ensemble des sujets : déclinaisons de plans de santé publique spécifiques, lutte anti-vectorielle, etc.
Nous avons par ailleurs rencontré l'équipe chargée de la mise en place d'une plateforme innovante pour l'amélioration de la prise en charge des maladies chroniques, qui constituent un enjeu fort pour l'île - nous y reviendrons. Cette plateforme, issue de l'appel à projets national « Territoires de soins numériques », a été constituée sous la forme d'un groupement de coopération sanitaire (GCS) fédérant plusieurs des acteurs majeurs de la santé de l'île : les établissements hospitaliers publics et privés et les médecins libéraux, dans le cadre d'un contrat pluriannuel d'objectifs et de moyens (CPOM) passé avec l'ARS pour les deux territoires de La Réunion et de Mayotte. Outre cet aspect de coopération entre les acteurs, ce programme, dit Océan Indien Innovation santé (OIIS), présente ceci d'intéressant qu'il expérimente de nouveaux modes de prise en charge des maladies chroniques, passant par un système d'information en ligne. Celui-ci permet à la fois d'apporter de l'information au grand public, aux patients ainsi qu'à l'entourage, de mieux coordonner les parcours de santé, et de faciliter les conditions d'exercice des acteurs de santé ; il est composé de différents niveaux, avec un accès libre et un accès sécurisé selon la nature des informations en cause.
Nous avons ainsi pu constater que les acteurs de terrain développaient, en synergie, des solutions innovantes et souvent originales. La Réunion est, je le souligne, l'une des cinq régions françaises à mettre en place une maison de naissance, dans le cadre de l'expérimentation initiée par notre commission - je vous rappelle qu'une maison de naissance est une structure de proximité visant à une prise en charge peu médicalisée de l'accouchement physiologique, avec l'accompagnement de sages-femmes. Ce constat vaut d'ailleurs pour tous les domaines, et j'en profite pour faire ici une parenthèse sur la question de la potabilisation de l'eau, à laquelle nous avons consacré notre dernière journée de travaux sur place.
Il s'agit d'un problème majeur, quoiqu'on l'imagine mal sous nos latitudes : jusqu'à 35 % des volumes d'eau distribués à La Réunion ne seraient pas potabilisés de manière continue, et 57 % de la population n'aurait pas accès à de l'eau de bonne qualité - ce problème résultant de l'utilisation d'eaux superficielles, que la forte pluviométrie de l'île conduit à charrier des boues provoquant une forte turbidité. Or, pour des communes de petite taille et éclatées entre différents sites comme celle de Salazie (qui nous a très chaleureusement accueillis), il est difficile et peu justifié de mobiliser des budgets suffisants pour la mise en oeuvre de travaux importants. La solution qui a été trouvée, qui consiste en un déploiement de petites unités mobiles de potabilisation sur chacun des différents hameaux qui composent la commune (plutôt que dans la construction d'un grand centre de traitement), nous a semblé à la fois ingénieuse et pragmatique.
Mme Chantal Deseyne , rapporteur . - Pour autant, et malgré la somme des bonnes volontés, tout n'est évidemment pas rose. On constate en premier lieu un déficit de médecins spécialistes libéraux, qui plus est avec un effectif vieillissant. Les équipes du CHU nous ont également fait part d'un manque important de postes de PU/PH, tandis que des investissements importants sont nécessaires à la bonne marche de l'hôpital - un plan de 400 millions d'euros est d'ailleurs prévu. Enfin, la fusion entre les sites Nord et Sud du CHU ne semble toujours pas achevée, notamment sur certaines activités ; il nous a été indiqué à ce titre que la mise en place d'un groupement hospitalier de territoire (GHT) pourrait constituer une réponse. Il existe également des enjeux importants, et à ce stade non résolus, s'agissant de la prise en charge d'une population vieillissante.
Cette organisation des soins - globalement performante - intervient par ailleurs dans un territoire caractérisé par un état de santé de la population généralement moins bon que dans l'hexagone, avec une surmortalité générale et prématurée (7 décès sur 10 survenant avant l'âge de 65 ans).
C'est en particulier la question de la mortalité périnatale qui nous a interpellés sur place : elle est non seulement plus élevée que dans l'hexagone, mais encore en augmentation au cours des dernières années. La mortalité maternelle atteint ainsi 26,4 pour 100 000 naissances, soit près de trois fois plus qu'en métropole ; la mortalité infantile est de 7,3 pour 1 000, soit deux fois plus que dans l'hexagone. Selon l'ARS, cette situation résulterait en particulier d'une situation de comorbidité constatée chez les parturientes : en d'autres termes, lorsque des incidents surviennent, ils le font souvent sur des terrains déjà fragilisés du fait d'une obésité, par exemple, ou de diverses maladies chroniques.
Il s'agit là d'ailleurs de la première des problématiques qui se posent à La Réunion, caractérisée par une explosion des maladies chroniques, pour une population en transitions à la fois démographique et épidémiologique. Je ne citerai ici que quelques chiffres particulièrement parlants : plus de 100 000 personnes sont actuellement en ALD sur le territoire réunionnais, avec une incidence qui a augmenté de 30 % en 10 ans ; la prévalence du diabète y atteint le double de celle constatée dans l'hexagone (de l'ordre de 10 %, contre 5 % en métropole) ; le nombre de personnes en dialyse y est près de quatre fois plus important qu'en métropole.
M. Gilbert Barbier , rapporteur . - Un deuxième sujet spécifique à La Réunion est celui de l'alcool. On constate en effet toujours une forte surmortalité résultant des pathologies liées à l'alcool, avec un taux deux fois supérieur à celui constaté en France hexagonale. Si la consommation chronique à risque, et même la consommation quotidienne, y est moindre qu'en métropole, les volumes d'alcool ingérés sont cependant plus importants. Au total, malgré une diminution constatée de l'alcoolisme depuis les années 1970, les problèmes se concentrent sur les populations les plus vulnérables, notamment les jeunes.
Deux problèmes nous ont en particulier été présentés. Le premier est celui de la permanence d'une publicité intensive pour l'alcool, en dépit de la loi Evin, dans un contexte de forte concurrence entre divers alcools forts : rhum (dont les risques sont effacés, dans le cadre publicitaire, au profit d'une connotation de produit local et traditionnel), whisky, bières fortes destinées aux jeunes garçons. Ce n'est d'ailleurs pas le seul sujet sur lequel l'application d'une norme nationale pose problème à La Réunion : il nous a été indiqué que la loi sur la vente d'alcools réfrigérés dans les stations-services n'y a été appliquée que cinq ans plus tard. Le deuxième est celui de la taxation dérogatoire des alcools produits localement, notamment le rhum, qui est ainsi très bon marché - alors que, selon l'OMS, la taxation des boissons alcoolisées constitue l'un des moyens de lutte les plus efficaces contre l'abus d'alcool.
Les problèmes liés à l'alcool connaissent une déclinaison particulièrement problématique à La Réunion avec la forte prévalence du syndrome d'alcoolisation foetale (SAF), sur lequel notre commission avait déjà eu l'occasion de travailler lors de son précédent déplacement sur place, puis sous l'influence déterminée de notre ancienne collègue Anne-Marie Payet. Il semble qu'une prise de conscience du problème soit actuellement en cours au niveau national : un rapport de l'Académie nationale de médecine est paru en mars dernier sur ce sujet, tandis que la Mildeca a prévu la mise en oeuvre d'un programme de prévention et de prise en charge des troubles liés à l'alcoolisation foetale. La Réunion fait partie, avec l'Aquitaine, des deux régions retenues pour son expérimentation, dont les contours nous ont été présentés par l'ARS. Il n'en reste pas moins que, malgré les difficultés liées à sa détection et à son évaluation, La Réunion reste largement touchée par ce trouble, avec 100 à 150 cas par an. Pourtant largement évitable, car dû à la mauvaise information des mères, ce syndrome peut entraîner des conséquences graves - avec notamment des retards de croissance, ou des troubles cognitifs ou comportementaux : l'alcoolisation foetale est ainsi la première cause de handicap non génétique chez l'enfant.
À l'initiative de notre commission, le principe de l'apposition d'un message sanitaire à l'attention des femmes enceintes sur toutes les unités de conditionnement de boissons alcoolisées avait été adopté dans le cadre de loi pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées de 2005. Celui-ci prend la forme d'un pictogramme, dont le caractère souvent illisible remet cependant en cause la pertinence : de très petite taille, il est à peine discernable, d'autant plus qu'il apparaît le plus souvent en noir et blanc. Un simple décret serait suffisant pour harmoniser la présentation de cet important message de santé publique, et pour le rendre véritablement identifiant par nos concitoyens.
C'est pourquoi nous avons résolu de poser une question orale sur ce thème à la ministre de la santé, qui sera déposée et portée par notre Président, mais à laquelle je ne doute pas que nous pourrons tous nous associer.
Pour compléter brièvement cette question des addictions, il me semble important d'évoquer la question de l'usage détourné des médicaments. En raison de l'isolement de La Réunion, l'accès aux psychostimulants « classiques » que nous connaissons dans l'hexagone -cocaïne, crack- est très marginal, voire nul. S'est en revanche développé, depuis les années 1970, un recours à certains médicaments psychotropes -et notamment au Rivotril, à l'Artane et au Xanax- qui alimente un trafic local avec Madagascar et l'île Maurice. Le phénomène est d'autant plus difficile à combattre que les jeunes consommateurs masculins associent une valeur mythique et initiatique à l'Artane, connu pour favoriser les passages à l'acte violents, notamment lorsqu'il est utilisé en association avec l'alcool. Se développe par ailleurs l'usage d'une méthamphétamine particulièrement dangereuse, connue sous le nom de « Crystal », et importée de Thaïlande.
Mme Laurence Cohen , rapporteure . - Nous avons enfin consacré une partie de nos travaux sur place à la question de l'offre de soins en matière psychiatrique, dont la situation est particulièrement problématique - ceci en dépit de l'engagement et de l'enthousiasme des équipes que nous avons rencontrées à l'établissement public de santé mentale de La Réunion (EPSMR).
Trois séries de difficultés se cumulent en effet. En premier lieu, les secteurs définis pour la psychiatrie publique apparaissent surdimensionnés, couvrant une population plus de deux fois plus importante qu'en métropole. En deuxième lieu, l'offre publique est largement inférieure aux besoins, avec un taux d'équipement en hospitalisation complète inférieur de moitié à la moyenne hexagonale - alors même que celle-ci est déjà insuffisante, comme vous le savez. Dans le Sud de l'île, le ratio entre l'offre locale et l'offre hexagonale atteint même un rapport de un à six, et le taux d'occupation en hospitalisation à temps plein au CHU Sud est de 100 %. Enfin, l'offre privée est très limitée, et ne suffit pas à répondre aux insuffisances de prise en charge dans le secteur public. En tout état de cause, l'accès aux spécialistes libéraux peut poser problème pour une population globalement plus démunie qu'en métropole : je vous rappelle que le taux de chômage réunionnais avoisine les 27 %, et qu'un Réunionnais sur trois est bénéficiaire de la CMU-C.
Cette situation pose divers problèmes, à la fois en termes d'égalité dans l'accès aux soins, notamment au Sud de l'île, et en termes de qualité des prises en charge, avec une difficulté à assurer le suivi des patients. Il nous a été indiqué qu'en cas de saturation des capacités, il n'y avait aucune autre solution que celle de l'externement arbitraire ! On constate par ailleurs un recours aux soins psychiatriques inférieur de près de 30 % à celui constaté en métropole. Les équipes médicales du CHU nous ont en outre fait part de leur difficulté à engager la démarche qui devrait être celle d'un établissement de pointe, en raison des insuffisances de l'offre de base : il est ainsi très difficile de dégager suffisamment de disponibilité médicale pour l'investissement qui serait nécessaire dans la recherche, l'innovation et l'enseignement. L'absence de moyens, qui vient s'ajouter à celle qui existe dans le médico-social, rend également particulièrement difficile l'engagement d'une démarche de filière avec l'ensemble des acteurs. Enfin, l'EPSMR, qui constitue le principal acteur de la psychiatrie sur le territoire réunionnais, fait face à des difficultés financières qui ne pourront pas se résorber au cours des prochaines années.
Compte tenu de ces observations, il appartiendra à notre commission de veiller à ce que la santé mentale constitue l'un des axes prioritaires de la déclinaison ultramarine de la stratégie nationale de santé, présentée le 25 mai dernier par la ministre de la santé, et de la feuille de route déclinée pour La Réunion.
M. Alain Milon , président . - Quant à la situation épineuse de Mayotte, il me semble que les difficultés rencontrées sont bien illustrées par le fait que les élus de la République n'ont pas même pu s'y rendre. En raison des émeutes qui avaient alors lieu sur place, la préfecture - qui avait, il est vrai, fort à faire dans ces circonstances - nous a en effet très fortement conseillé, la veille du départ, d'annuler notre déplacement. Nous avons cependant pu avoir une approche globale de la situation par un programme complémentaire d'auditions qui nous a été organisé par l'ARS, et qui nous a notamment permis de rencontrer le directeur du centre hospitalier mahorais (CHM).
La première des observations que nous avons pu faire est que la situation sanitaire de Mayotte, particulièrement dégradée, s'inscrit dans un contexte de chaos plus général, et que la première ne pourra trouver de solution sans que le second ne s'améliore. Sans doute ne mesurons-nous pas toujours bien, depuis l'hexagone, à quel point l'immigration massive en provenance des Comores (qui représente 44 % du flux total de l'immigration irrégulière en France) déstabilise profondément la situation mahoraise. L'ensemble des acteurs que nous avons rencontrés, toutes sensibilités politiques confondues, nous ont fait part de leur désarroi face à l'arrivée massive de kwassa-kwassa, ces petites embarcations fragiles en provenance principalement d'Anjouan, à moins de 70 km des côtes mahoraises - et qui charrient avec elles leur flot de drames humains, avec des naufrages réguliers.
Sans porter de jugement sur ce phénomène, force est de constater qu'il place sous une tension quasi insoutenable le système de soins de Mayotte, et notamment son hôpital. Le CHM, qui constitue le principal pilier du système de santé de l'île, est en effet très largement sollicité par un afflux massif de Comoriens en situation irrégulière. Cette situation explique d'ailleurs en partie que le CHM soit le seul établissement hospitalier de France qui ne soit pas passé à la T2A : comme la majorité des actes effectués le sont au bénéfice de personnes qui ne disposent pas de couverture sociale (je rappelle que l'AME et la CMU n'existent pas encore à Mayotte), seul l'ancien système de la dotation globale peut permettre de financer l'établissement. Or, l'évolution annuelle de cette dotation ne permet pas de couvrir l'augmentation très rapide de l'activité de l'hôpital, qui se trouve de ce fait dans une situation de déficit structurel.
C'est en particulier la maternité qui est soumise à cette tension. Avec 10 000 naissances annuelles, il s'agit de la plus grande maternité d'Europe ; au rythme actuel d'augmentation de l'activité, on pourrait même atteindre 15 000 naissances au cours des prochaines années. Compte tenu de la structure de la patientèle accueillie (60 % des parturientes sont des Comoriennes), les équipes travaillent non seulement selon un rythme particulièrement difficile, mais également dans des conditions de sécurité qui posent question : bien souvent, les patientes accueillies n'ont pas de dossier, et il est difficile voire impossible de reconstituer leurs antécédents médicaux. Il existe par ailleurs à Mayotte des maternités périphériques, qui travaillent dans des conditions bien éloignées de nos standards hexagonaux, avec seulement des sages-femmes et sans la présence de médecins - face aux besoins, il paraît cependant difficile de faire autrement.
La situation financière difficile de l'hôpital est compliquée par une situation critique sur le plan des ressources humaines. En raison des nombreuses difficultés auxquelles fait face l'île, et notamment des problèmes d'insécurité, de logement, et de l'absence de système éducatif adapté aux besoins, le directeur nous a indiqué qu'il lui devenait de plus en plus difficile de recruter des praticiens. L'enjeu financier ne suffit plus, semble-t-il, à assurer l'attractivité de ce territoire : depuis le passage des rémunérations mahoraises dans le droit commun, l'indemnité particulière d'exercice, qui représente une bonification de salaire de 25 %, ne peut être touchée qu'à la condition de passer quatre années sur le territoire mahorais - une durée qui ne semblerait plus envisageable, pour beaucoup de praticiens, dans les circonstances actuelles.
En dépit de ce cumul de difficultés financières, capacitaires et de ressources humaines au CHM, il n'existe pas véritablement d'offre de soins libérale qui pourrait venir soutenir et décharger l'activité hospitalière : seuls quelques praticiens épars, pour certains proches de l'âge de la retraite, exercent en effet dans ce cadre à Mayotte. Le régime spécial de couverture maladie qui existe sur l'île n'encourage pas le développement de cette offre libérale, alors qu'il existe une prise en charge hospitalière à 100 %, y compris pour les consultations.
La situation mahoraise a par ailleurs des répercussions sur l'organisation du système de soins réunionnais. Les équipes de la maternité du CHU nous ont fait part de leur désarroi face à l'afflux de patients en provenance de Mayotte, dans le cadre des évacuations sanitaires : les services de périnatalité et de petite enfance, en particulier, se trouveraient de ce fait saturés. Nous avons cependant senti sur ce point une divergence entre les équipes médicales et le personnel de l'ARS, qui considère que les capacités financières du CHU ne sont pas altérées par la prise en charge de patients mahorais.
Face à ce sombre tableau, que faire ? Il nous a semblé que la réponse allait bien au-delà du champ de compétence de notre commission. A minima, la mise en oeuvre d'un grand plan de développement des Comores semble indispensable - ce que l'AFD fait déjà, avec un financement d'ailleurs conséquent, mais qui ne représente qu'une goutte d'eau dans l'océan des besoins du pays. Il est de toute façon probable que plusieurs années, voire plusieurs décennies, seraient nécessaires avant que les Comores n'atteignent un niveau de développement comparable aux standards sinon hexagonaux, du moins ultramarins. Il nous a d'ailleurs a été indiqué que de grands plans d'investissements sanitaires avaient déjà été menés à terme par d'autres pays, sans que la situation ne s'en trouve vraiment améliorée : la Chine y a ainsi construit un hôpital parfaitement équipé, qui n'a cependant jamais été exploité du fait du manque de moyens des autorités comoriennes pour en assurer le fonctionnement quotidien.
Dans le champ de compétence qui est le nôtre, peut-être pourrions-nous simplement suggérer, d'une part, de clarifier le régime de sécurité sociale en vigueur sur l'île, et notamment d'y étendre la CMU complémentaire, afin de solvabiliser l'offre libérale ; d'autre part, puisqu'une situation exceptionnelle suppose des mesures exceptionnelles, de revoir le régime indemnitaire des praticiens qui viennent y exercer. Sur l'ensemble de ces points, je ne doute cependant pas que notre collègue mahorais, Thani Mohamed Soilihi, aura lui aussi des propositions à formuler. Il nous apparaît par ailleurs indispensable que le CHM puisse au moins disposer du pôle mère-enfant qu'il demande depuis plusieurs années.
Au terme de ce déplacement, il nous semble plus généralement que la France a un rôle important à jouer dans l'Océan Indien, où la promotion de l'excellence sanitaire peut contribuer à celle de la francophonie.
Tels étaient, mes chers collègues, les principaux éléments que nous souhaitions porter à votre connaissance sur ce déplacement à la fois passionnant et surprenant, et surtout riche d'enseignements dont nous pourrons, je l'espère, tenir pleinement compte dans le cadre de nos prochains travaux législatifs.
Je vais tout de suite passer la parole à notre collègue Thani Mohamed Soilihi, sénateur de Mayotte, qui a été invité à notre réunion.
M. Thani Mohamed Soilihi . - Je vous remercie pour votre invitation à cette réunion, et suis honoré que la situation de Mayotte fasse l'objet des travaux de votre commission dont le champ de compétence la rend particulièrement qualifiée pour se pencher sur la situation de ce département bien éloigné de l'hexagone.
Même si vous n'avez pas pu vous rendre sur place, je crois que le constat que vous avez formulé est dans le vrai, et qu'il retrace fidèlement les principaux enjeux relatifs à la situation sanitaire de Mayotte. Vous avez notamment raison de souligner que l'on ne peut utilement se préoccuper de tel ou tel aspect des politiques publiques menées sur l'île sans prendre en considération sa situation globale, et en particulier sa situation au regard de l'immigration. Sur ce sujet, je suis au regret de constater que bien des analyses formulées depuis la métropole relèvent de la caricature, ou témoignent d'une méconnaissance abyssale de ce territoire. Le territoire de Mayotte, je veux vous l'affirmer, est plus riche de possibilités et de perspectives pour l'avenir qu'il ne recèle de difficultés.
Permettez-moi, à titre d'illustration, d'insister sur une particularité de mon département. Si sa population est à 90 % musulmane, on n'y constate pas pour autant de problèmes relatifs à la laïcité ; je dirais même que la coexistence entre l'islam et la République est un non-sujet à Mayotte. L'évolution de notre société au fil de son histoire, qui s'est notamment enrichie de l'influence des sociétés matriarcales africaines, a en effet permis de régler ces matières tout à fait naturellement. Ce n'est que dans le cas où des solutions aux problèmes actuels, tel que celui de l'immigration, ne pourraient être trouvées que nous risquerions, à mon avis, de voir se manifester des dérives telles que celles qui apparaissent ailleurs, en lien avec l'islam radical. Je pense par ailleurs que les politiques françaises menées en la matière auraient tout à gagner à s'inspirer de l'exemple mahorais.
Mayotte souffre en effet, comme vous l'avez souligné, d'un problème d'attractivité. Pour reprendre la formule du rapport de la Cour des comptes de janvier 2016, il est patent que la départementalisation n'a pas été bien préparée. La responsabilité est ici collective, et relève tant des collectivités locales que de l'Etat. Il est aujourd'hui urgent de réparer les erreurs commises dans le cadre de ce processus.
Il me semble que l'instauration de la CMU-C à Mayotte, que vous avez préconisée, constituerait un minimum. Que l'on ne vienne pas me dire que cette mesure pourrait constituer un appel d'air : l'appel d'air est évidemment déjà là.
La République, le Parlement doivent aujourd'hui tirer toutes les conséquences du processus de départementalisation. Si Mayotte est devenue le 101 e département français, ce n'est pas le fruit du hasard, mais le résultat d'une volonté politique - certes réclamée de longue date par les Mahorais. Je suis persuadé que les problèmes de mon territoire ne sont pas liés à son statut, comme le disent un certain nombre d'observateurs en toute méconnaissance de cause. L'enjeu est aujourd'hui de se préoccuper des problèmes réels qui secouent ce jeune département. Vous n'avez pas pu vous y rendre en raison des émeutes qui avaient éclaté : je ne suis pas fier de le dire, mais une partie de la population, excédée par l'inaction des pouvoirs publics en ce domaine, a décidé de s'emparer elle-même de la question de l'immigration clandestine, et de la régler de manière parfois violente. Il faut se rendre compte que plus de 45 % de la population est clandestine ! Dans ces conditions, comment le système sanitaire, conçu pour la population mahoraise telle qu'elle est officiellement évaluée, pourrait-il effectivement répondre aux besoins ? Il existerait pourtant des solutions, notamment par la voie de la coopération avec les Comores ; je tiens cependant à dire que la diplomatie française ne s'est jamais emparée de cette question à la hauteur des enjeux. On évoque beaucoup dans l'hexagone le problème de Calais, ou les naufrages qui ont lieu en Méditerranée ; comment, cependant, ne réalisons-nous pas que nous faisons face à la même situation entre Anjouan et Mayotte ? Nous devons prendre ce sujet à bras-le-corps, tant que des solutions peu coûteuses sont encore possibles, et surtout avant qu'il ne soit trop tard.
M. Michel Amiel . - Pourriez-vous nous fournir quelques précisions d'ordre technique sur le plan épidémiologique : quelle est la prévalence des maladies infectieuses telles que les hépatites ou le VIH dans ces collectivités de l'Océan Indien ?
Mme Patricia Schillinger . - J'avais participé, en septembre 2005, à la précédente mission conduite par notre commission sur la situation sociale à La Réunion et à Mayotte, et avais ainsi été sensibilisée aux difficultés qui secouent ces territoires. Dans l'intervalle de dix années qui séparent nos deux missions, un cadastre fonctionnel a-t-il pu être mis en place à Mayotte ? La polygamie y existe-t-elle toujours ?
Mme Isabelle Debré . - J'ai moi aussi eu la chance de me rendre à Mayotte, en 2010, dans le cadre des travaux que j'ai menés sur la question des mineurs étrangers isolés. J'avais alors pu constater que nous faisions face à une véritable bombe sociale à retardement.
Je constate que cette situation dramatique n'a toujours pas trouvé de solution ; ces arrivées massives de populations, dont des enfants, en kwassa-kwassa, avec des naufrages quotidiens, ne sont pas humainement acceptables. Il est urgent de développer enfin un véritable dialogue avec les Comores. Sur l'ensemble des sujets que nous évoquons aujourd'hui, l'Etat n'a pas fait son travail, et n'a pas su accompagner la départementalisation. Je rejoins la question de ma collègue Patricia Schillinger sur le cadastre ; car du jour au lendemain, des personnes se sont trouvées assujetties aux impôts fonciers et locaux, sans avoir le premier centime pour les payer, le tout dans une confusion générale liée à la mise en place de ce cadastre.
Je m'associe également aux préoccupations exprimées sur la maternité, et souligne que si les mères peuvent être reconduites à la frontière, ce n'est pas le cas des mineurs. On se retrouve ainsi avec des situations dramatiques, des enfants livrés à eux-mêmes, sans par ailleurs que le système éducatif ne suffise à absorber tous les besoins. C'est pourquoi, je le répète, l'Etat doit aujourd'hui assumer toutes ses responsabilités.
M. Thani Mohamed Soilihi . - Depuis vos précédents déplacements à Mayotte, la situation migratoire n'a pas cessé d'empirer. Vous nous avez indiqué, M. le Président, que 60 % des femmes qui accouchent à Mayotte sont des Comoriennes ; selon les informations dont je dispose, cette proportion s'établirait plutôt à 80 %.
Depuis 2008, la polygamie a cessé d'avoir des effets juridiques. Il subsiste pour autant une polygamie de fait, qui existera tant que les conditions qui poussent certaines femmes à accepter cette pratique n'auront pas été modifiées. Cela passe par l'éducation, le développement de l'autonomie des femmes, une politique en faveur de l'emploi.
Sur cette importante question du cadastre, la délégation sénatoriale à l'outre-mer, dont j'étais le rapporteur, a récemment rendu un rapport relatif à la sécurisation des droits fonciers dans les outre-mer. À ce jour, la régularisation foncière n'a toujours pas eu lieu à Mayotte, où continuent de coexister une propriété de droit commun et une propriété coutumière. Nous avons préconisé des solutions très simples, comme de compléter le cadastre par l'adressage des rues : comment en effet peut-on imaginer faire payer des impôts si l'on ne peut pas même toucher les contribuables ? Ce sont plus de 50 millions d'euros d'impositions annuelles qui sont aujourd'hui éludées, faute d'avoir conduit à leur terme ces réformes minimales.
M. Alain Milon , président . - S'agissant des informations épidémiologiques, vous les trouverez de manière plus détaillée dans le corps de notre rapport. En attendant, je peux vous indiquer que, d'une manière générale, les infections sexuellement transmissibles sont en recrudescence dans les outre-mer - comme d'ailleurs en métropole. À Mayotte, la prévalence de l'hépatite B est près de cinq fois supérieure à celle constatée dans l'hexagone. J'attire par ailleurs votre attention sur la présence sur le territoire mahorais de maladies que l'on croyait oubliées en France, comme la lèpre et la leptospirose. Enfin, à La Réunion, on trouve un nombre élevé de gastro-entérites, sans doute à mettre en rapport avec la qualité de l'eau.
M. Michel Vergoz . - Sur cette question de l'eau, le préfet de La Réunion a annoncé la semaine dernière la mobilisation d'un fonds de 100 millions d'euros pour améliorer la potabilisation ; votre passage n'a donc pas été inutile.
J'aimerais affirmer aujourd'hui, devant le sénateur de Mayotte, ce fait qui me tient très à coeur : La Réunion ne peut se désintéresser de la situation de Mayotte, tant ces deux territoires sont liés et interconnectés. En d'autres termes, les problèmes de Mayotte sont aussi les nôtres.
La question de Mayotte doit d'abord s'entendre à l'échelle franco-française. Les choix politiques qui ont été faits doivent être assumés : alors que la départementalisation a été effectivement mise en oeuvre, il est inadmissible que tant de problèmes persistent sur le territoire mahorais. La responsabilité est ici collective, puisque rien n'a véritablement évolué depuis le référendum de 1974, et ce quelles que soient les forces au pouvoir. À trop tergiverser, on laisse aujourd'hui faire des hurluberlus, dans un contexte où l'extrémisme n'est jamais bien loin. La gouvernance locale ne s'exerce plus guère. Je crois cependant à la possibilité d'un sursaut ; et Mayotte peut être la possibilité d'un enrichissement de la nation.
Il n'y aura cependant pas de règlement de la situation mahoraise en l'absence d'évolution sur la question franco-comorienne. Il faudrait faire le calcul ; mais sans doute nous coûte-t-il plus cher aujourd'hui de tenter en vain de repousser l'immigration en provenance des Comores que de faire du co-développement avec ce pays. Comment est-il possible de laisser ainsi s'enliser le dialogue ? Nous devrions mettre à profit la récente élection présidentielle aux Comores pour esquisser un rapprochement.
Je crois enfin qu'il existe des enjeux majeurs à l'échelle plus vaste de l'Océan Indien. Nous avons créé en 1982 une commission de l'Océan Indien (COI), dont le principal intérêt était justement de rapprocher les peuples. Or, notre participation à cette organisation pose aujourd'hui question : alors qu'un nouveau secrétaire général doit être prochainement désigné, il est semble-t-il difficile de trouver un représentant français pour participer à cette réunion. Ce n'est pas normal, quoi que l'on puisse penser de l'utilité de cette instance !
Je suis peiné de voir aujourd'hui des fonctionnaires de l'éducation nationale ou des entrepreneurs fuir Mayotte en raison des difficultés abyssales auxquelles le territoire est confronté. Dans le même temps, on brandit comme un symbole l'ouverture d'une ligne directe entre Paris et Mamoudzou, qui sera exploitée avec les appareils les plus modernes... Où est la cohérence ? Il est temps de nous ressaisir.
Je rejoins enfin le constat formulé par notre président sur les difficultés d'accompagner le développement comorien. L'hôpital chinois que vous avez évoqué n'a en effet jamais été exploité ; et les personnels médicaux français qui étaient prêts à s'y rendre, en raison notamment de la qualité des infrastructures et du matériel qui s'y trouvaient, ont finalement renoncé en raison de l'insécurité qui règne dans le pays.
Mme Laurence Cohen , rapporteure . - J'aimerais ajouter quelques éléments pour compléter notre présentation, dont je partage évidemment les constats. Il nous a été indiqué lors de notre déplacement que 22,6 % de la population réunionnaise de 16 à 65 ans était illettrée, et que 8 enfants sur 10 ne parlent que créole à la maison. Il me semble très important de mener un travail approfondi pour développer le bilinguisme.
Concernant la santé mentale, outre les difficultés rencontrées par le secteur libéral, les manques sont importants, à La Réunion comme à Mayotte, en matière de pédopsychiatrie. Son développement devra faire partie des solutions apportées à Mayotte, notamment pour les enfants des rues, qui survivent bien souvent sans accès à la santé ni à l'éducation.
Par ailleurs, selon une association de prévention du suicide à La Réunion, il y aurait sur ce territoire un suicide tous les trois jours, et une tentative toutes les trois heures. Ces chiffres alarmants doivent nous inciter à prendre en compte ce problème dans la définition des politiques de santé publique.
Enfin, s'agissant de la prise en charge de la population âgée, il subsiste à La Réunion une grande solidarité familiale, en l'absence de structures adaptées. La coopération entre les différents professionnels de santé, qu'ils soient du secteur public ou privé, existe par ailleurs de manière remarquable sur cette question. Un réseau d'infirmiers libéraux contribue ainsi au suivi de ces personnes.
Mme Aline Archimbaud . - Ce débat, en présence du sénateur de Mayotte, nous permet de prendre conscience des intenses difficultés de ce territoire, et doit avoir pour nous valeur d'alerte. Je souligne que face aux phénomènes migratoires, nous n'avons guère développé, à l'échelle de la France comme à celle de l'Union européenne, que des attitudes court-termistes et des tentatives de réponse à la seule immigration illégale. L'acuité de la situation mahoraise nous rappelle la nécessité de développer aussi des politiques d'immigration légale.
M. Alain Milon , président . - J'insiste une nouvelle fois sur le fait que la France a un rôle considérable à jouer dans l'Océan Indien. Notre pays a tout intérêt à faire un effort important pour développer son influence dans la zone, ce qui pourrait lui redonner une partie de son rôle international. Les enjeux sont certes importants en Europe, mais n'oublions pas la place que nous confère notre présence dans les outre-mer, qui fait partie de notre histoire : c'est aussi dans ces zones que nous pouvons préparer notre avenir. Notre pays peut encore être un grand pays dans le monde, à condition que nous nous en donnions les moyens.
LISTE DES PERSONNES
AUDITIONNÉES
ET DES DÉPLACEMENTS
LISTE DES PERSONNES
AUDITIONNÉES
__________
Cour des comptes
Antoine
Durrleman
, président de la sixième
chambre
Esméralda Luciolli
, rapporteur
extérieur
Haute Autorité de santé
(HAS)
Pr Agnès Buzyn,
présidente
Sébastien Leloup
, chef du service
Certification des établissements de santé
(SCES)
Catherine Rumeau-Pichon
, directrice par interim de
la Direction de l'évaluation médicale, économique et de
santé publique (DEMESP)
Institut national de veille sanitaire
(InVS)
Sylvie Quelet
, directrice du
département des maladies infectieuses
Ministère des Affaires sociales, de la santé et des droits des femmes
Direction générale de l'offre de soins (DGOS)
Eric Trottmann , sous-directeur adjoint de la stratégie et des ressources
Direction générale de la santé (DGS)
Benoît Vallet
, directeur
général
Charles Saout
, chargé de
mission outre-mer
Chantal de Singly, ancienne directrice générale de l'agence de santé Océan Indien, chargée de mission pour l'élaboration de la stratégie nationale de santé pour les outre-mer
Ministère des outre-mer - Direction générale des outre-mer (DGOM)
Alain Rousseau
, préfet, directeur
général des outre-mer
Dr Hervé
Creusvaux
Mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca)
Dr Gilles Lecoq
,
délégué
Lieutenant-Colonel Patrick
Pegeot
, chargé de mission Gendarmerie
Thani Mohamed Soilihi , sénateur de Mayotte
Table ronde
Direction de la recherche, des études, de l'évaluation et des statistiques (Drees)
Franck von Lennep,
directeur de la recherche,
des études, de l'évaluation et des
statistiques
Nathalie Fourcade
, sous-directrice de
l'observation de la santé et de l'assurance maladie
Institut nationale d'études démographiques (Ined)
Claude-Valentin Marie, conseiller pour l'outre-mer
Institut national de prévention et d'éducation pour la santé (Inpes)
Jean-Baptiste Richard
, chargé d'expertise
scientifique en promotion de la santé
Viet
Nguyen-Thanh
, chef du département Habitudes de vie
DÉPLACEMENTS
|
Institut Pasteur (6 avril 2016) |
La délégation était composée de MM. Alain Milon, Gilbert Barbier, Mmes Laurence Cohen et Chantal Deseyne, sénateurs.
Jean-François Chambon, directeur de la communication et du mécénat
Odile Gelpi, direction Affaires médicales et Santé publique au Centre de recherche translationnelle
La Réunion
(dimanche 10 avril
au dimanche 17 avril 2016)
La délégation était composée de MM. Alain Milon, Gilbert Barbier, Mmes Laurence Cohen, Chantal Deseyne et M. Jean-Louis Tourenne, sénateurs.
Agence de santé Océan Indien
Nicolas Durand , directeur général adjoint
Bertrand Parent , directeur de la délégation de l'île de La Réunion
François Chieze , directeur de la veille et de la sécurité sanitaire
Centre hospitalier universitaire Félix Guyon
Lionel Calenge , directeur général par intérim du CHU
Arsène Nerbard , délégué régional de la FHFOI
Jean-Claude Fidji , président du CCCS
Jean Paul Virapoulle , administrateur du CS CHU
Pascale Guiraud , doyen de l'Université de La Réunion -UFR Santé
Frédérique Sauvat , présidente de la CME CHU
Nathalie le Moullec , vice-présidente de la CME CHU
Virgile Gazaille , président de la CMC CHU site Félix Guyon
Jean-Luc Alessandri , chef de pôle Femme Mère Enfant du CHU - Site Félix Guyon
Représenté par Pr Malik Boukerrou- Chef de service Gynécologie Obst du CHU Sud Réunion
Suzanne Cosials , directrice de site du CHU Félix Guyon
Patrick Goyon , directeur des sites du CHU Sud Réunion
Sabrina Wadel , directrice de la stratégie, des relations avec l'assurance maladie et du service social du CHU/GHER
Hakim Chabane , référent en charge du projet médical partagé du GHT OI
Clinique saint Clotilde
Direction générale du groupe Clinifutur
Préfecture de La Réunion
Dominique Sorain , Préfet de La Réunion
Catherine Gaud , présidente de la coordination régionale de lutte contre l'infection à VIH (Corevih)
Établissement public de santé mentale de La Réunion (EPSMR)
Olivier Manicon , directeur adjoint
Sylvie Padeau , cadre de Pôle transversal
Dr Gérard D'abbadie , président directeur général de la Clinique les Flamboyants
Dr Christine Kowalzyk , présidente URML OI
Dr Jean Daniel Even , praticien hospitalier
Dr laurent Denizot , praticien hospitalier CHU SUD
Patrick Goyon , directeur CHU SUD
Liliane Manikon , représentant des usagers
Gilbert Perez , représentant des usagers
Dr Christophe Kichenin , vice-président du Conseil de surveillance
Dr Patrick Tron , praticien hospitalier
Laurent Bien , directeur
Clinique Oméga
Christophe Kichenin , président
Marie-Rose Won Fah Hin , directrice générale
Natatcha Bernard , chargée de communication
Michel Fen Chong , néphrologue
Christian Chuet , néphrologue
Amar Amaouche , néphrologue
Tony Wong , néphrologue
Yéganeh Brochot , médecin
Surendra Budhan , médecin
Tony Lecoiffier , infirmier coordonnateur
Anthony Balayn , coordonnateur des soins
Philippe Vial , coordonnateur général des soins
Fondation Père Favron
Jean-Louis Carrère , président
Christian Bonneau , directeur général
Denis Lamblin , conseiller technique centre S.A.F.I.M.S. « Charles Isautier »
Michel Rivière , directeur adjoint Pôle Handicap et Dépendance
Olivier Lakestani , médecin Pôle Handicap et Dépendance
Sabrina Wadel , directrice adjointe chargée de la stratégie du CHU
Nathalie le Moullec , vice-présidente de la C.M.E. du CHU
Bérénice Doray , professeur universitaire - praticien hospitalier du service de génétique du CHU
David Mété , chef du service addictologie du CHU Site Félix Guyon
René Baillif , cadre de pôle disciplines médicales du CHU Sud Réunion
Bruno Maire , cadre de santé service addictologie du CHU Sud
Groupement de coopération sanitaire (GCS) Thésis - La Ruche
Association Bel Avenir
Gélita Hoarau , présidente de l'association
Fédérations FHF et FHP à La Réunion
Représentants de l'URPS des médecins à La Réunion
Déplacement à la commune de Salazie
ANNEXES
_______
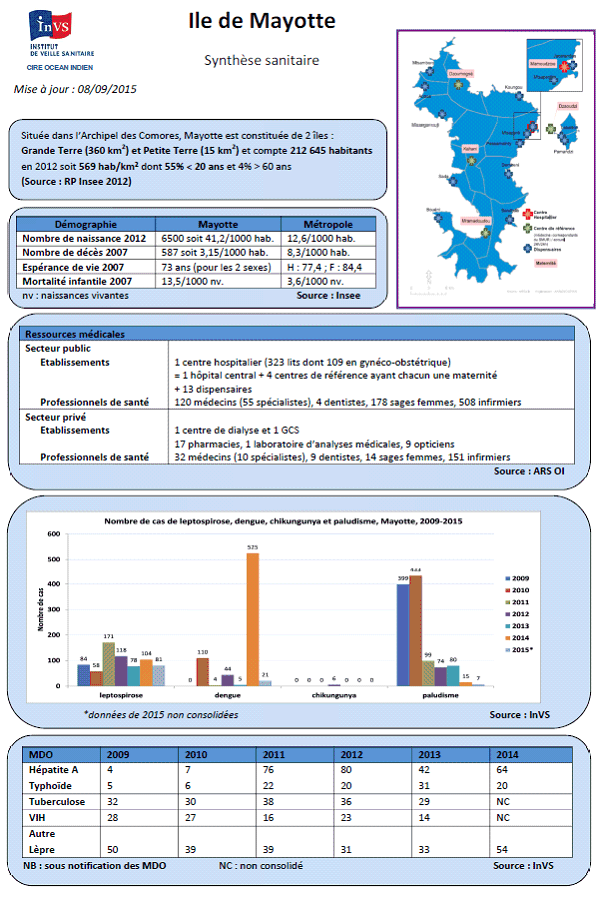
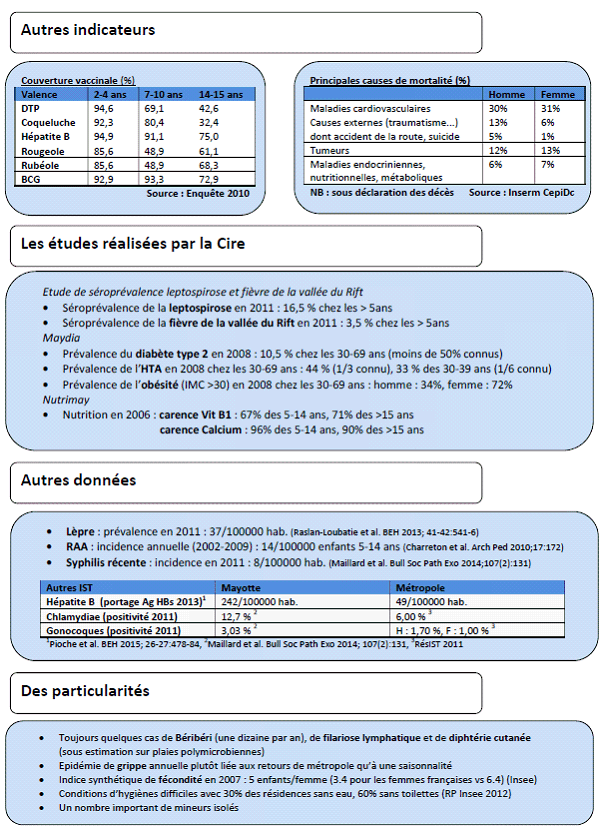
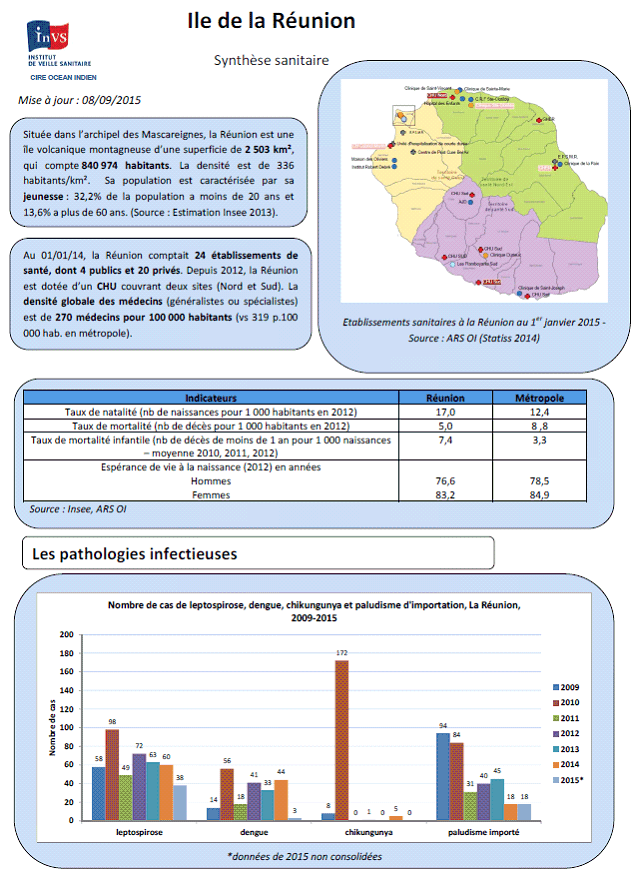
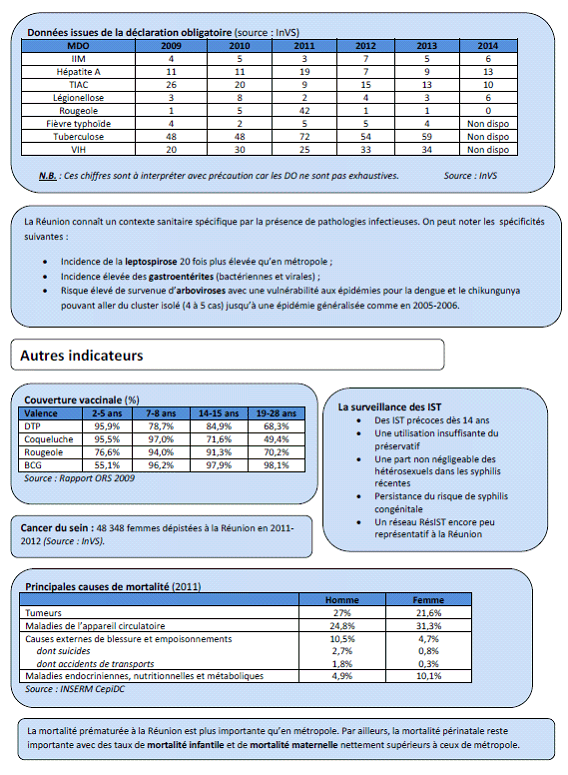

* 1 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 2 « Les niveaux de vie dans les outre-mer : un rattrapage en panne ? », rapport d'information de MM. Éric Doligé et Michel Vergoz, fait au nom de la Délégation sénatoriale à l'outre-mer, n° 710 (2013-2014), 9 juillet 2014.
* 3 « La santé dans les outre-mer, une responsabilité de la République », rapport de la Cour des comptes du 12 juin 2014.
* 4 Ainsi que l'avaient relevé nos collègues Michel Vergoz et Eric Doligé dans leur rapport précité.
* 5 Cette situation a été largement exposée dans le récent rapport de la Cour des comptes de janvier 2016, relatif à « La départementalisation de Mayotte : une réforme mal préparée, des actions prioritaires à conduire ». Sur la question de l'immigration, cf infra.
* 6 Le salaire minimum interprofessionnel garanti (Smig) horaire brut mahorais est le seuil minimal de rémunération que tous les salariés doivent percevoir à Mayotte. Selon la direction régionale des entreprises, de la concurrence, de la consommation, du travail et de l'emploi (Direccte) de Mayotte, il a été porté à 7,30 € au 1 er janvier 2016 (contre 7,26 € au 1 er janvier 2015, soit une évolution de +0.6 %). Le salaire mensuel net mahorais, sur la base de 39 heures hebdomadaires, s'élève à 1 141.30€. Depuis le 1 er janvier 2015, la revalorisation du Smig mahorais est indexée sur le seul taux d'évolution du SMIC national.
* 7 Selon les résultats de l'étude Baromètre santé de 2014.
* 8 Il est cependant à noter que, avec un gain de 30 ans depuis le début des années 50, l'espérance de vie des réunionnais a fortement progressé et rattrape son retard par rapport à la métropole.
* 9 Les hommes sont particulièrement touchés : on relève un taux de décès prématuré deux fois plus important pour les hommes que pour les femmes, et 25 % plus élevé que pour les hommes de métropole. Cette surmortalité masculine marquée est en partie due aux conduites à risque (accidents de la vie quotidienne, alcool, tabac).
* 10 Sur ce dernier point, voir infra.
* 11 Les arboviroses sont des affections d'origine virale causées par des arbovirus, notamment transmis par des moustiques ou des tiques. Figurent notamment parmi les arboviroses la dengue, la fièvre jaune, l'encéphalite japonaise, le chikungunya ou encore le zika.
* 12 En langue Makondée, chikungunya signifie « qui marche courbé en avant », et évoque la posture adoptée par les malades en raison des intenses douleurs articulaires.
* 13 Voir sur ce point le communiqué de l'Institut Pasteur : http://www.pasteur.fr/fr/institut-pasteur/presse/documents-presse/zika-confirmation-d-un-lien-causalite-entre-le-virus-zika-et-les-syndromes-guillain-barre.
* 14 Chiffres communiqués par l'agence de santé Océan Indien à partir des données de l'Agence pour l'observation de La Réunion, l'aménagement et l'habitat (Agorah).
* 15 L'espérance de vie de la population mahoraise s'entend pour les hommes et les femmes confondus, l'Insee n'étant pas de fournir des données fiables différenciées par sexe.
* 16 Il a été signalé à votre délégation que l'éradication de cette pathologie à Mayotte est rendue difficile par le fait qu'il n'est pas toujours possible pour la population de suivre les conseils de prévention.
* 17 Ainsi que le rappelait le rapport de la Cour des comptes précité, « les Mahorais ont un attachement particulier à la France. Ce lien a deux explications principales. D'une part, il résulte d'une histoire commune plus ancienne, Mayotte ayant été, dès 1841, la première île de l'archipel à être rattachée à la France, lorsque le dernier sultan de Mayotte, Andriantsouli, la vendit à un capitaine de vaisseau français. Il faudra néanmoins attendre 1843 pour que le roi Louis-Philippe I er ratifie cette acquisition, faisant de Mayotte un protectorat. Par comparaison, ce n'est qu'entre 1886 et 1892 que les trois autres îles des Comores accédèrent au même statut ».
* 18 Dans le cadre de son audition dans l'hexagone, l'InVS a toutefois indiqué travailler à l'amélioration du recueil de données, notamment en milieu hospitalier.
* 19 Après la Guadeloupe, la Martinique et la Guyane.
* 20 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées, article 5.
* 21 Dans la limite d'un contingent de 120 000 hectolitres d'alcool pur (HAP) pour les rhums des Dom.
* 22 Loi n° 91-32 du 10 janvier 1991 relative à la lutte contre le tabagisme et l'alcoolisme.
* 23 Loi n° 2013-1118 du 6 décembre 2013 autorisant l'expérimentation des maisons de naissance. Une maison de naissance est une structure de proximité visant à une prise en charge peu médicalisée de l'accouchement physiologique, avec l'accompagnement de sages-femmes.
* 24 Ainsi que l'a souligné notre collègue Thani Mohamed Soilihi devant notre délégation, l'estimation mahoraise tient compte de la population officiellement recensée, et non de la population effectivement présente sur place. Il est donc permis de penser que le chiffre véritable est encore inférieur à cette estimation.
* 25 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 26 Les éléments retranscrits dans ce paragraphe font référence à la V2010 de la certification. Il est à noter que la certification des hôpitaux a pour but d'évaluer la démarche d'amélioration de la qualité des soins mise en oeuvre par les établissements, et non les pratiques médicales des équipes qui y exercent.
* 27 Le taux d'équipement est exprimé, selon les cas, pour 1 000 habitants, pour 1 000 femmes âgées de 15 ans ou plus (gynécologie-obstétrique), pour 1 000 enfants âgés de 0 à 16 ans (psychiatrie infanto-juvénile) ou pour 1000 personnes âgées de plus de 16 ans (psychiatrie générale).
* 28 Quatre pathologies sont couvertes par le programme : le diabète, l'insuffisance rénale chronique, l'insuffisance cardiaque chronique et les suites d'AVC.
* 29 Selon les éléments communiqués par l'agence de santé pour l'Océan Indien, 60 % de l'activité de l'hôpital concerne des non assurés sociaux.
* 30 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 31 Il est à noter que l'Etat mauricien n'accepte de communiquer les informations épidémiologiques relatives à son territoire que depuis un peu plus d'un an, à la date de publication du présent rapport.








 5
5
 7
7
 1
1