II. PRENDRE EN CHARGE EN ASSURANT LA CONTINUITÉ DES SOINS
La lutte contre les ruptures de prise en charge constitue un enjeu de premier plan de l'organisation de la psychiatrie des mineurs en France. Il s'agit d'une question ancienne et récurrente qui n'a pas encore trouvé à ce jour de réponse satisfaisante. Plusieurs facteurs peuvent contribuer à des interruptions de prise en charge d'autant plus néfastes pour les mineurs qu'une prise en charge structurée et stable est nécessaire à leur adhésion aux soins et fait partie de la thérapie elle-même.
Le manque de moyens, en particulier pour structurer les réseaux, l'inadéquation de l'offre par rapport aux besoins, l'engorgement des structures, le déficit d'articulation entre le secteur sanitaire et le secteur médico-social, les difficultés à prendre en charge l'urgence sont autant de facteurs sur lesquels il convient d'agir . Cette nécessité a été reconnue par la loi de modernisation de notre système de santé de 2016 qui crée les communautés psychiatriques de territoire afin de permettre d'« offrir aux patients des parcours de prévention, de soins, de réadaptation et de réinsertion sociale coordonnés et sans rupture » 79 ( * ) .
Les limites administratives fixées pour les
âges de prise en charge sont également source de
difficultés
. Nécessairement, l'organisation de
la psychiatrie des mineurs ne peut être monolithique. Elle doit
s'organiser en fonction des différents âges pour lesquels les
besoins ne sont pas les mêmes.
Il est donc légitime de
distinguer la prise en charge périnatale, la période de la
petite enfance, de l'enfance et de l'adolescence. Il faut pouvoir
présenter une offre adaptée à chaque âge tout en
assurant la continuité de la prise en charge.
Cependant, les textes réglementaires en vigueur prévoient que la prise en charge de l'adolescent en pédopsychiatrie s'arrête à l'âge de 16 ans. Lorsqu'elle est appliquée strictement, cette règle conduit à modifier prématurément le cadre de prise en charge de l'adolescent, voire à causer une rupture de soins, en particulier quand il s'agit d'une situation d'urgence. Cette difficulté organisationnelle a été identifiée par les textes réglementaires dès l'origine, une directive de 1974 autorisant la prise en charge d'adolescents au-delà de 16 ans par les équipes de « psychiatrie infantile » 80 ( * ) .
De l'avis partagé par les administrations et un grand nombre d'acteurs, il serait légitime que la prise en charge ne s'arrête pas à 16 ans mais qu'elle aille jusqu'à la majorité voire au-delà sous certaines conditions.
Dans ce cadre, la souplesse d'approche est nécessaire à la fois au sein même de la psychiatrie infanto-juvénile et entre celle-ci et la psychiatrie des adultes. La psychiatrie des mineurs doit ainsi par exemple répondre aux troubles qui apparaissent généralement à l'adolescence même si ces troubles se manifestent de manière plus précoce. Par ailleurs, la psychiatrie des mineurs et celle des adultes doivent déterminer si un adolescent dispose de la maturité suffisante pour être pris en charge dans un secteur adulte ou s'il convient de prolonger sa prise en charge au cours des premiers temps de la vie adulte. À certains endroits du territoire, des unités spécifiques ont déjà été mises en place afin de tenir compte des particularités cliniques de l'entrée dans l'âge adulte.
Ce sujet fait par ailleurs l'objet d'une réflexion au niveau européen avec le lancement en 2014 d'une étude sur la transition en matière de prise en charge psychiatrique de l'adolescence à l'âge adulte 81 ( * ) .
La question de la légitimité de la limite d'âge se pose également pour les services d'urgences pédiatriques qui accueillent généralement les enfants jusqu'à l'âge de quinze ans.
|
Proposition n°18 : Prévoir une psychiatrie infanto-juvénile prenant en charge les jeunes au moins jusqu'à leur majorité. |
A. UNE PRISE EN CHARGE À LA FOIS SANITAIRE ET MÉDICO-SOCIALE
1. Une organisation sanitaire fondée sur la notion de secteur
a) La création du secteur à partir des années 1960
Le mouvement de désinstitutionalisation de la psychiatrie s'amorce dans les années 1950 en s'appuyant notamment sur l'apparition des neuroleptiques dans la pharmacologie. L'objectif poursuivi est de prendre en charge, à chaque fois que cela est possible, les patients souffrant de troubles psychiatriques dans la société et non plus dans un asile.
Ce mouvement s'est concrétisé au plan réglementaire avec la circulaire du 15 mars 1960 relative au programme d'organisation et d'équipement des départements en matière de lutte contre les maladies mentales. Celle-ci constate que « l'hospitalisation du malade mental ne constitue plus désormais qu'une étape du traitement ». Elle met en place un nouveau mode d'organisation des prises en charge fondée sur la notion de secteur élaborée par les psychiatres au cours des années précédentes.
Cela a consisté « essentiellement à diviser le département en un certain nombre de secteurs géographiques à l'intérieur de chacun desquels la même équipe médico-sociale devra assurer pour tous les malades (...) la continuité indispensable entre le dépistage, le traitement sans hospitalisation quand il est possible, les soins avec hospitalisation et, enfin, la surveillance de postcure. » La création du secteur a été particulièrement innovante et elle conserve aujourd'hui toute son actualité.
De fait, la sectorisation ne sera effective qu'à partir des années 1970 mais dès l'origine il est prévu de prendre en compte les besoins spécifiques des enfants. En 1971 est affirmé le principe de la mise en place d'un secteur enfant correspondant à trois secteurs adultes 82 ( * ) . On parle donc d'« intersecteur ». La spécificité sanitaire de la prise en charge psychiatrique des mineurs est consacrée par une circulaire de 1972 qui insiste sur la vocation de prévention des prises en charge et qui énumère les structures spécifiques permettant de remplir cet objectif 83 ( * ) . Aujourd'hui, les secteurs de psychiatrie infanto-juvénile correspondent à une aire géographique desservie par un ou plusieurs secteurs de psychiatrie générale. Ils constituent le système public gratuit de prise en charge psychiatrique .
b) Une notion
réaffirmée dans la loi de modernisation de notre
système
de santé
La psychiatrie infanto-juvénile est ainsi organisée en secteurs qui couvrent l'ensemble du territoire national et dont la gestion est confiée à des établissements psychiatriques assurant une responsabilité populationnelle. Selon les éléments communiqués à la mission d'information par le ministère de la santé, il existe aujourd'hui 320 secteurs de psychiatrie infanto-juvénile qui prennent en charge environ 600 000 enfants et adolescents jusqu'à l'âge de 16 ans .
Si la loi « hôpital, patients, santé, territoires » (HPST) de 2009 84 ( * ) a été vécue comme porteuse d'une remise en cause du secteur, la loi de modernisation de notre système de santé de 2016 85 ( * ) a pris soin de réaffirmer son importance. Son article 69 assigne trois missions à la psychiatrie de secteur :
- un recours de proximité en soins psychiatriques, notamment par l'organisation de soins ambulatoires de proximité ;
- l'accessibilité territoriale et financière des soins psychiatriques ;
- la continuité des soins psychiatriques.
Ce même article qui crée le projet territorial de santé mentale et les communautés psychiatriques de territoire dans le but de parvenir à une offre coordonnée sur l'ensemble du territoire, dispose que « la mission de psychiatrie de secteur se décline de façon spécifique pour les enfants et les adolescents ».
2. Une prise en charge sanitaire majoritairement ambulatoire
a) L'offre ambulatoire
Du fait de l'organisation en secteurs, la prise en charge en psychiatrie, notamment en psychiatrie des mineurs, est principalement ambulatoire.
Selon la Drees, le nombre de mineurs de 16 ans pris en charge par les structures de psychiatrie ambulatoire s'élevait à 454 534 en 2014. Selon la DGOS, la même année, 90 % de la file active était suivie exclusivement en ambulatoire.
Au regard de l'offre sectorisée, l'offre libérale exclusive de tout autre mode d'exercice en pédopsychiatrie apparaît minoritaire. Selon les éléments communiqués à la mission d'information par le ministère de la santé, sur les 2 465 psychiatres infanto-juvéniles recensés en 2015, 38 % avaient une pratique exclusivement libérale et 14 % un exercice mixte, ce qui représente au total 1 287 praticiens.
b) L'offre hospitalière
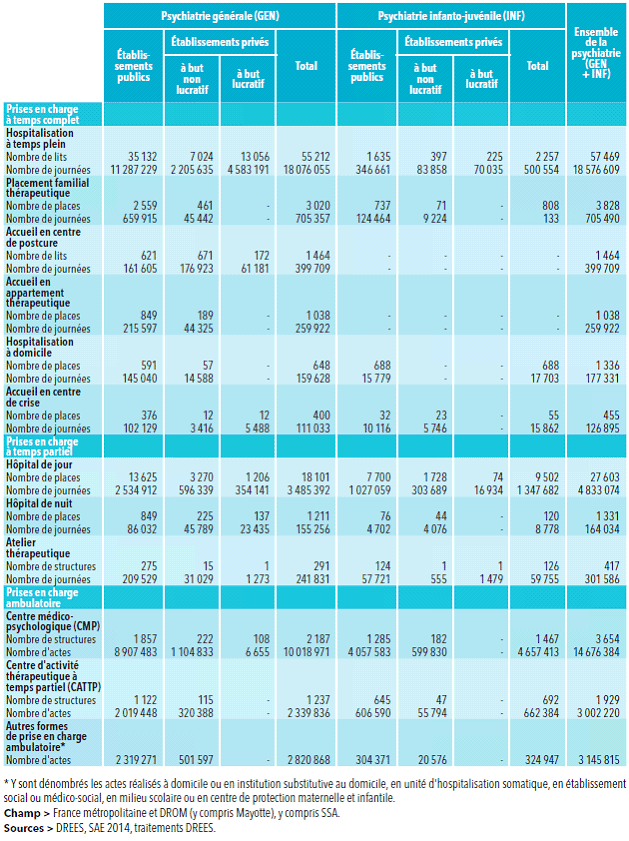
La prise en charge hospitalière est quant à elle essentiellement à temps partiel et très peu en hospitalisation complète. Les places en hôpital de jour et hôpital de nuit représentent en effet 72 % des capacités d'accueil hospitalières en pédopsychiatrie contre 24 % en psychiatrie générale.
Selon la DGOS, l'hospitalisation de jour est la forme d'activité, hors ambulatoire, la plus importante en nombre de journées réalisées en psychiatrie infanto-juvénile (57 % des journées), alors qu'elle ne représente que 13 % des journées de prise en charge en psychiatrie générale.
Selon la Drees, en 2014, 39 468 mineurs de seize ans étaient hospitalisés dans un service de psychiatrie, dont 66 % à temps partiel. La durée moyenne de séjour était de 45,1 jours pour une durée moyenne d'hospitalisation de 57,7 jours toutes populations confondues.
L'offre de soins hospitalière de psychiatrie infanto-juvénile est majoritairement le fait des établissements publics ou à but non lucratif. Selon la Drees 86 ( * ) , on dénombre 2 257 lits d'hospitalisation complète, dont 2 032 concentrés au sein d'établissements publics et privés à but non lucratif et 225 dans les établissements privés à but commercial. Sur les 9 502 places d'hospitalisation de jour, 9 428 sont dans des établissements publics et privés à but non lucratif et 74 dans des établissements privés à but commercial.
3. La
diversité des modalités de prise en charge sanitaire
et
médico-sociale
Pour une partie des mineurs souffrant de pathologies psychiatriques, la prise en charge revêt un caractère exclusivement sanitaire. D'autres, dont le nombre exact n'est pas disponible, relèvent d'une prise en charge par des structures médico-sociales. Celles-ci ont des statuts divers.
a) Les principaux modes de prise en charge sanitaire
La cheville ouvrière du secteur est constituée des centres médico-psychologiques (CMP) qui ont depuis l'origine vocation à être la porte d'entrée dans les soins tant pour les mineurs que pour les adultes. Ils ont pris la suite des dispensaires d'hygiène mentale mis en place par une circulaire de 1937 87 ( * ) .
Les CMP remplissent une mission de premier recours en psychiatrie. Celle-ci est très large puisqu'elle comporte l'accueil, la prévention et les consultations et traitements ambulatoires et à domicile.
Les CMP se partagent entre structures pour adultes et structures infanto-juvéniles. En 2014, leur nombre total s'élevait à 3 654 selon la Drees 88 ( * ) . Ceux relevant de la psychiatrie infanto-juvénile étaient au nombre de 1 467 . Le nombre d'actes réalisés par les CMP s'établissait à près de 14,7 millions au total, dont 4,7 millions pour la psychiatrie infanto-juvénile. Ils accomplissent ainsi les deux tiers des actes de soins en psychiatrie ambulatoire. Entre 2011 et 2014, le nombre de CMP de psychiatrie infanto-juvénile a légèrement progressé (+ 1 %) de même que le nombre d'actes (+ 1 %).
Ces centres assurent des consultations médicales, psychologiques et éventuellement un accompagnement social pour toute personne en souffrance psychique. Il leur revient d'organiser le cas échéant leur orientation vers une structure de prise en charge adaptée. Les interventions sont assurées par une équipe pluridisciplinaire de secteur sous la responsabilité d'un praticien hospitalier ou d'un cadre de santé. Ces équipes comportent des psychiatres, des psychologues et des infirmiers auxquels peuvent s'adjoindre, selon les cas, orthophonistes, psychomotriciens et assistantes sociales.
Les centres d'activité thérapeutique à temps partiel (CATTP) sont un dispositif vers lequel les CMP peuvent orienter. Créés par un arrêté de mars 1986 89 ( * ) , ils visent à maintenir ou favoriser l'autonomie des malades par des actions de soutien et de thérapeutique de groupe. En 2014, leur nombre total s'élevait à 1 929. Ceux relevant de la psychiatrie infanto-juvénile étaient au nombre de 692 .
b) Les structures médico-sociales
Plusieurs structures médico-sociales participent à l'accueil et à la prise en charge de mineurs souffrant de troubles psychiatriques, en particulier les centres médico-psycho-pédagogiques (CMPP), les centres d'action médico-sociale précoce (CAMSP), les instituts médico-éducatifs (IME) ou encore les instituts thérapeutiques, éducatifs et pédagogiques (ITEP) . A l'exception des deux premiers types d'établissement où l'accueil a lieu dans le cadre d'une consultation, les mineurs y sont orientés par la commission des droits et de l'autonomie des personnes handicapées (CDAPH).
(1) Les centres médico-psycho-pédagogiques et les centres d'action médico-sociale précoce
Les CMPP trouvent leur origine dans l'après-guerre. Ils sont généralisés et leurs missions définies dans les années 1960. Relevant du secteur médico-social, donc non-sectorisées, ces structures sont le plus souvent de type associatif.
Elles peuvent accueillir des patients âgés de 0 à 20 ans dans un cadre polyvalent et sont animées par une équipe pluridisciplinaire (médecins dont éventuellement pédopsychiatres, auxiliaires médicaux, psychologues, assistants de service social, et pédagogues et rééducateurs) sous la responsabilité d'un directeur médical et d'un directeur administratif et pédagogique.
Financés par l'assurance maladie, ils assurent des consultations et des traitements ambulatoires sur rendez-vous afin de réaliser un diagnostic et de mettre en oeuvre une action éducative et thérapeutique. Ceci doit permettre d'éviter l'hospitalisation du patient et de maintenir le mineur dans son milieu habituel. Selon le Dr Patrick Belamich, président de la fédération des CMPP, ceux-ci « sont des lieux polyvalents et généralistes (...) La spécificité des CMPP est justement de ne pas en avoir » 90 ( * ) . Ils ont vocation à prendre en compte l'ensemble de l'environnement de l'enfant et donc tout particulièrement sa famille.
Selon les informations communiquées à la mission d'information 91 ( * ) , il existe aujourd'hui 310 CMPP en France 92 ( * ) , soit 470 lieux de consultations car chaque centre peut posséder plusieurs antennes. Ils effectuent trois millions de consultations par an pour 200 000 enfants et comptent 5 000 postes en équivalent temps plein.
Les CMPP peuvent assurer le relais des prises en charge réalisées dans les CAMSP pour les enfants de plus de six ans. Au nombre de 339 93 ( * ) , ceux-ci sont des établissements dotés d'équipes pluridisciplinaires qui interviennent en matière de prévention et de soins pour les enfants âgés de 0 à 6 ans atteints d'un handicap mental, moteur ou sensoriel, ou présentant un risque de handicap.
Les enfants sont orientés par l'hôpital, le médecin de famille, la PMI, l'école, ou encore le médecin scolaire. Dans le cadre de leurs missions, ils concourent au dépistage et au diagnostic précoces des déficits ou handicaps, notamment mentaux. Ils assurent également la prévention ou la réduction de l'aggravation de ces handicaps, la cure ambulatoire et la rééducation précoce des enfants présentant ces déficits ou handicaps, l'accompagnement des familles, soit au cours des consultations, soit à domicile ainsi que le soutien et l'aide à l'adaptation sociale et éducative dans les lieux de vie, tels que les haltes-garderies, crèches ou maternelles.
Leur double vocation (dépistage et traitement) induit un financement conjoint par le département à hauteur de 20 % et l'assurance maladie à hauteur de 80 %, par dotation globale annuelle de financement.
(2) Les instituts médico-éducatifs et les instituts thérapeutiques, éducatifs et pédagogiques
Les IME , qui sont au nombre de 1294 94 ( * ) , sont des établissements et services dont la mission est d'accueillir et d'accompagner des enfants ou des adolescents présentant un déficit intellectuel. Ils accueillent également les enfants ou adolescents lorsque la déficience intellectuelle s'accompagne de troubles, tels que des troubles de la personnalité, des troubles neurologiques et des troubles graves de la communication de toutes origines, ainsi que des maladies chroniques. Ils peuvent recourir à des techniques de rééducation, telles que l'orthophonie, la kinésithérapie et la psychomotricité.
Il existe 453 ITEP , anciens « instituts de rééducation » rénovés en 2005. Ils accueillent « des enfants, adolescents ou jeunes adultes qui, bien que leurs potentialités intellectuelles et cognitives soient préservées, présentent des difficultés psychologiques dont l'expression, notamment l'intensité des troubles du comportement, perturbe gravement la socialisation et l'accès aux apprentissages » 95 ( * ) .
Ils sont pris en charge par des équipes pluridisciplinaires dont l'objectif est de favoriser ou de rendre à nouveau possible leur maintien ou leur retour dans un dispositif éducatif ordinaire ou adapté.
Les IME et les ITEP sont tous deux agréés et financés par l'assurance maladie dans le cadre d'un prix de journée en ce qui concerne les soins, l'éducation, l'hébergement et les transports organisés par l'établissement. Les établissements ayant conclu un contrat pluriannuel d'objectifs et de moyens avec l'ARS fonctionnent sur dotation globalisée. Les établissements peuvent fonctionner en internat, internat séquentiel, semi-internat ou accueil de jour.
Votre rapporteur considère que le mode de tarification de ces établissements pose problème. Le prix de journée présente en effet certaines limites, au détriment de l'établissement, du fait d'un décalage entre le coût réel de la prise en charge et les sommes versées.
|
Proposition n°19 : S'orienter vers une tarification globale pour les établissements médico-sociaux sur la base d'une évaluation du parcours de prise en charge. |
Capacités et activité en psychiatrie en 2014
* 79 Décret n° 2016-1445 du 26 octobre 2016 relatif aux communautés psychiatriques de territoire.
* 80 Directive DGS MS 1 du 9 mai 1974.
* 81 Etude MILESTONE « Managing the link and strengthening transition from child to adult mental healthcare ».
* 82 Circulaire n°148 du 18 janvier 1971 relative à la lutte contre les maladies mentales et élaboration de la carte sanitaire dans le domaine de la psychiatrie.
* 83 Circulaire n° 72-443 du 16 mars 1972 relative au programme d'organisation et d'équipement des départements en matière de lutte contre les maladies et déficiences mentales des enfants et adolescents.
* 84 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 85 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 86 Drees, Panorama 2016 des établissements de santé.
* 87 Circulaire du 13 octobre 1937 relative à la réorganisation de l'assistance psychiatrique dans le cadre départemental.
* 88 Drees, Panorama 2016 des établissements de santé.
* 89 Arrêté du 14 mars 1986 relatif aux équipements et services de lutte contre les maladies mentales comportant ou non des possibilités d'hébergement.
* 90 Audition du mercredi 18 janvier 2017.
* 91 Audition du mercredi 18 janvier 2017.
* 92 La DGCS indique pour sa part le nombre de 339 (source : FINESS).
* 93 DGCS, source : FINESS.
* 94 DGCS, source : FINESS.
*
95
Article
L. 312-7-1 du code de l'action sociale et des familles,
inséré par la loi n° 2016-41
du 26 janvier 2016
de modernisation de notre système de santé.







