Rapport d'information n° 682 (2016-2017) de M. Antoine LEFÈVRE , fait au nom de la commission des finances, déposé le 26 juillet 2017
Disponible au format PDF (885 Koctets)
-
LES PRINCIPALES OBSERVATIONS ET RECOMMANDATIONS DU
RAPPORTEUR SPÉCIAL
-
AVANT-PROPOS
-
PREMIÈRE PARTIE : UNE
AMÉLIORATION COÛTEUSE MAIS NÉCESSAIRE DE LA PRISE EN
CHARGE SANITAIRE DES PERSONNES DÉTENUES
-
I. DEPUIS 1994, L'AMÉLIORATION DE LA PRISE EN
CHARGE DÉDIÉE D'UNE POPULATION PARTICULIÈREMENT
VULNÉRABLE
-
II. UN FINANCEMENT OPAQUE DES DÉPENSES DE
SANTÉ DES PERSONNES DÉTENUES
-
I. DEPUIS 1994, L'AMÉLIORATION DE LA PRISE EN
CHARGE DÉDIÉE D'UNE POPULATION PARTICULIÈREMENT
VULNÉRABLE
-
SECONDE PARTIE : UNE OFFRE DE SOINS À
PARFAIRE, UN ACCÈS AUX SOINS À GARANTIR
-
I. COMME POUR L'ENSEMBLE DE LA POPULATION, UNE
OFFRE DE SOINS PEINANT À COUVRIR LES BESOINS DES PERSONNES
DÉTENUES
-
II. MALGRÉ UN ACCÈS GRATUIT AUX
SOINS, DES DIFFICULTÉS D'ACCÈS RÉEL
-
I. COMME POUR L'ENSEMBLE DE LA POPULATION, UNE
OFFRE DE SOINS PEINANT À COUVRIR LES BESOINS DES PERSONNES
DÉTENUES
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 682
SÉNAT
SESSION EXTRAORDINAIRE DE 2016-2017
|
Enregistré à la Présidence du Sénat le 26 juillet 2017 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des finances (1) sur les dépenses pour la santé des personnes détenues ,
Par M. Antoine LEFÈVRE,
Sénateur
|
(1) Cette commission est composée de : Mme Michèle André , présidente ; M. Albéric de Montgolfier , rapporteur général ; Mme Marie-France Beaufils, MM. Yvon Collin, Vincent Delahaye, Mmes Fabienne Keller, Marie-Hélène Des Esgaulx, MM. André Gattolin, Charles Guené, Francis Delattre, Georges Patient, Richard Yung , vice-présidents ; MM. Michel Berson, Philippe Dallier, Dominique de Legge, François Marc , secrétaires ; MM. Philippe Adnot, François Baroin, Éric Bocquet, Yannick Botrel, Jean-Claude Boulard, Michel Canevet, Vincent Capo-Canellas, Thierry Carcenac, Jacques Chiron, Serge Dassault, Bernard Delcros, Éric Doligé, Philippe Dominati, Vincent Éblé, Thierry Foucaud, Jacques Genest, Didier Guillaume, Alain Houpert, Jean-François Husson, Roger Karoutchi, Bernard Lalande, Marc Laménie, Nuihau Laurey, Antoine Lefèvre, Gérard Longuet, Hervé Marseille, Claude Nougein, François Patriat, Daniel Raoul, Claude Raynal, Jean-Claude Requier, Maurice Vincent, Jean Pierre Vogel . |
LES PRINCIPALES OBSERVATIONS ET RECOMMANDATIONS DU RAPPORTEUR SPÉCIAL
|
Les principales recommandations Recommandation n° 1 : afin de mieux connaître et anticiper les besoins sanitaires de la population pénale, diligenter des études épidémiologiques. Recommandation n° 2 : garantir une meilleure articulation entre les deux dispositifs d'hospitalisation à temps complet assurée par les unités hospitalières sécurisées interrégionales (UHSI) et les chambres sécurisées, afin d'optimiser leur utilisation respective. Recommandation n° 3 : conditionner l'engagement de la construction de la deuxième tranche de l'unité hospitalière spécialement aménagée (UHSA) à l'apurement des dettes du ministère de la justice envers l'assurance maladie et, le cas échéant, l'accompagner de crédits nécessaires, tout en tenant compte, dans le choix des implantations, de l'offre actuellement disponible et des besoins en santé mentale. En tout état de cause, cette décision devrait être précédée d'une réflexion sur le sens de la peine d'emprisonnement. Recommandation n° 4 : afin d'apurer la dette de l'État envers les établissements de santé pour la période antérieure à 2016, prévoir, de façon exceptionnelle et en une seule fois, les crédits nécessaires. Recommandation n° 5 : assurer une budgétisation sincère des dépenses de santé déconcentrées, en lien avec l'évolution de la population pénale et l'analyse de ses besoins. Recommandation n° 6 : assurer une budgétisation sincère de la dotation prévue en loi de finances au titre des cotisations dues par le ministère de la justice à l'agence centrale des organismes de sécurité sociale (ACOSS). Recommandation n° 7 : mettre en regard le coût consolidé des dépenses de santé pour les personnes détenues et les résultats des enquêtes de santé concernant cette population, afin de mesurer l'efficacité de sa prise en charge sanitaire. Recommandation n° 8 : fournir chaque année, dans les documents budgétaires relatifs à la mission « Justice », un tableau présentant le coût consolidé de la prise en charge sanitaire des personnes détenues, distinguant les dépenses payées par l'administration pénitentiaire et celles financées par l'assurance maladie. Recommandation n° 9 : afin de garantir un financement adéquat de la prise en charge sanitaire des personnes détenues par les établissements de santé, s'assurer que les discussions relatives à une réforme des missions d'intérêt général (MIG) tiennent compte au mieux de la réalité des surcoûts auxquels ils font face pour soigner cette population spécifique. |
|
Recommandation n° 10 : afin d'éviter des retours en détention de personnes dépendantes, autoriser l'utilisation du centre de rétention de l'Établissement public de santé national de Fresnes (EPSNF), pratiquement toujours vide, pour les personnes en attente d'une place dans une structure d'aval. Recommandation n° 11 : afin de répondre aux besoins de santé des personnes détenues, notamment pour certaines spécialités médicales, développer des actions susceptibles de renforcer l'attractivité médicale en établissement pénitentiaire, en particulier en faisant mieux connaître ces métiers et en développant des stages en unités sanitaires pour les internes en médecine. Recommandation n° 12 : poursuivre le développement de la télémédecine, particulièrement adaptée au milieu carcéral, dès lors qu'elle permet d'éviter les extractions médicales et de répondre en partie au manque d'attractivité de l'exercice médical en milieu pénitentiaire. Recommandation n° 13 : dans la réflexion sur l'amélioration de la prise en charge sanitaire des personnes détenues, intégrer la question des conditions de travail des surveillants pénitentiaires. |
AVANT-PROPOS
Mesdames, Messieurs,
Depuis 1994, c'est le ministère chargé de la santé, et non plus le ministère de la justice, qui est chargé de la prise en charge sanitaire des personnes écrouées.
Toutefois, le ministère de la justice contribue à cette prise en charge, à la fois financièrement, mais aussi par les interactions quotidiennes entre le personnel soignant intervenant en milieu carcéral et les professionnels de l'administration pénitentiaire, mais aussi les magistrats.
Le ministère de la justice prend en charge une partie des dépenses de santé pour les personnes détenues (la part dite « complémentaire ») ainsi qu'une cotisation versée à l'Agence centrale des organismes de sécurité sociale, en contrepartie de leur affiliation au régime général.
L'administration pénitentiaire contribue également à la construction de certaines structures d'hospitalisation dédiées aux personnes détenues.
Ces modalités particulières de financement de la prise en charge sanitaire de cette population singulière, mais aussi, plus généralement, la question du vieillissement de la population pénale et de la prévalence de certaines maladies en son sein ont conduit la commission des finances du Sénat à confier à votre rapporteur spécial, en janvier 2017, une mission de contrôle sur les dépenses de santé pour les personnes détenues 1 ( * ) .
PREMIÈRE PARTIE : UNE AMÉLIORATION COÛTEUSE MAIS NÉCESSAIRE DE LA PRISE EN CHARGE SANITAIRE DES PERSONNES DÉTENUES
I. DEPUIS 1994, L'AMÉLIORATION DE LA PRISE EN CHARGE DÉDIÉE D'UNE POPULATION PARTICULIÈREMENT VULNÉRABLE
A. GARANTIR UN MEILLEUR ACCÈS AUX SOINS À UNE POPULATION JEUNE ET PRÉCAIRE MAIS AUSSI VIEILLISSANTE
1. Un état de santé dégradé par rapport à celui de la population générale, mais encore imparfaitement connu
a) Un état de santé dégradé
La situation économique des personnes détenues est assez mal connue : si, dès 2000, l'Institut national de la statistique et des études économiques (Insee) relevait que « les hommes des classes populaires sont fortement surreprésentés parmi les détenus » 2 ( * ) , aucune donnée récente robuste n'est disponible.
|
L'histoire familiale des hommes détenus Un détenu sur sept n'a jamais exercé d'activité professionnelle et un sur deux est ou a été ouvrier, contre un sur trois dans l'ensemble de la population. À l'inverse, les agriculteurs sont très peu nombreux en prison : ils représentent 0,9 % des détenus contre 4,4 % de l'ensemble des hommes de 17 ans ou davantage. À âge égal, leur risque d'être incarcéré, comme celui des cadres supérieurs, est six fois plus faible que pour les artisans et commerçants. Les professions des parents confirment la surreprésentation des milieux populaires : 47 % des pères de détenus sont ouvriers, 16 % sont artisans ou commerçants. Les mères sont ouvrières ou employées, le plus souvent « femmes de ménage » ou employées dans les services directs aux particuliers (hôtellerie, coiffure). Plus de la moitié (54 %) des mères sont inactives. Source : Francine Cassan, Laurent Toulemon et Annie Kensey, « L'histoire familiale des hommes détenus », Insee Première, n° 706, avril 2000 |
Interrogée sur la situation actuelle des personnes détenues au regard de l'emploi, la direction de l'administration pénitentiaire du ministère de la justice souligne que cette variable « déclarative, souffre d'un nombre de non réponse assez élevé. On peut malgré tout en ressortir quelques enseignements sur la situation des personnes avant l'incarcération. À noter la perte de qualité au fil des années sur, avec une augmentation (+ 9 points de 2007 à 2015) de la catégorie « Non Renseignée » qui vient absorber les effectifs des autres catégories ».
Cette perte de qualité des statistiques est particulièrement préoccupante.
Fréquence de déclaration à l'écrou du statut à l'emploi pour les personnes détenues au 1 er janvier 2007 et 2015
(en %)
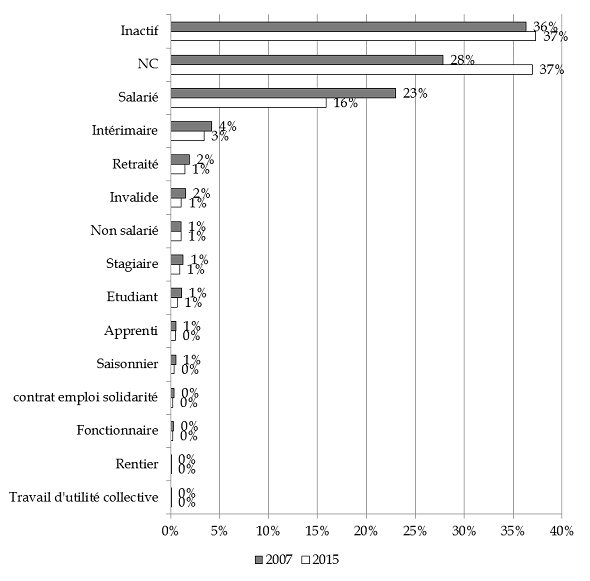
Source : Fichier National des Détenus (DAP/SDME/Me5)
Malgré la proportion importante (37 %) de non déclarations, l'inactivité est le premier statut déclaré : « que ce soit pour motif de chômage ou, plus marginal, de non activité » selon la direction de l'administration pénitentiaire.
Évolution (2007-2015) de la part des inactifs, des salariés et des non-déclarations pour les personnes détenues au 1 er janvier
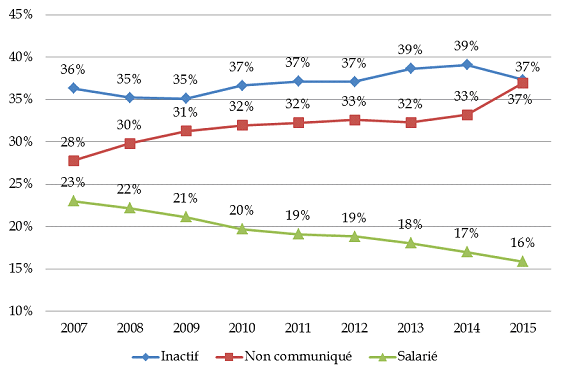
Source : commission des finances du Sénat à partir des données transmises par la direction de l'administration pénitentiaire
Enfin, la direction de l'administration pénitentiaire souligne que « le salariat, dont on peut soupçonner qu'une partie non négligeable n'est pas déclarée, arrive en seconde position. Ceci dit, le taux d'activité, même en tenant compte des non déclarations possibles, ressort comme faible au vue de la population majoritairement masculine et en âge de travailler 3 ( * ) . Ajoutons que la catégorie des inactifs est la seule à connaître une augmentation notable (+ 4 200 personnes en neuf ans) », comme le montre le tableau ci-dessous.
Situation à l'emploi déclaré par les personnes détenues au 1 er janvier au moment de la mise sous écrou
|
(en nombre) |
|||||||||
|
Situation à l'emploi |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Apprenti |
283 |
323 |
276 |
323 |
321 |
316 |
339 |
356 |
318 |
|
Étudiant |
622 |
554 |
528 |
468 |
415 |
475 |
448 |
435 |
438 |
|
Fonctionnaire |
156 |
146 |
147 |
142 |
138 |
141 |
123 |
124 |
127 |
|
Inactif |
20324 |
20948 |
21727 |
22216 |
22297 |
23728 |
25609 |
25961 |
24542 |
|
Intérimaire |
2357 |
2844 |
3083 |
2570 |
2509 |
2829 |
2719 |
2495 |
2230 |
|
Invalide |
842 |
837 |
815 |
798 |
829 |
831 |
808 |
834 |
718 |
|
NC |
15552 |
17714 |
19348 |
19378 |
19370 |
20832 |
21403 |
22042 |
24304 |
|
Non salarié |
605 |
585 |
567 |
535 |
537 |
613 |
671 |
705 |
693 |
|
Rentier |
9 |
11 |
13 |
17 |
21 |
20 |
17 |
14 |
14 |
|
Retraité |
1079 |
1098 |
1122 |
1015 |
969 |
990 |
1009 |
1010 |
934 |
|
Saisonnier |
294 |
284 |
328 |
324 |
248 |
287 |
283 |
280 |
234 |
|
Salarié |
12874 |
13197 |
13070 |
11946 |
11469 |
12034 |
11958 |
11290 |
10426 |
|
Stagiaire |
721 |
687 |
627 |
672 |
704 |
652 |
657 |
657 |
619 |
|
Travail d'utilité collective |
13 |
12 |
11 |
11 |
16 |
20 |
21 |
24 |
11 |
|
contrat emploi solidarité |
205 |
203 |
197 |
194 |
176 |
169 |
178 |
176 |
144 |
Source : Fichier National des Détenus (DAP/SDME /ME5)
Selon l'Institut de veille sanitaire (InVS), « à ces difficultés, s'ajoute un état de santé dégradé à l'entrée en détention en raison d'un faible accès aux soins (problèmes de couverture sociale), d'un moindre recours aux soins (populations davantage « éloignées » du système de santé et n'exprimant pas forcément de demandes de soins), d'une prévalence importante des comportements à risque en amont de l'incarcération (addictions, usage de drogues par voie intraveineuse, partenaires sexuels multiples, par exemple) et d'un état psychologique souvent fragilisé » 4 ( * ) .
Les enquêtes thématiques récentes montrent que les personnes détenues sont plus touchées que la population générale par certaines infections, notamment par le virus de l'immunodéficience humaine (VIH), l'hépatite C ou la tuberculose .
|
Principaux résultats de l'enquête « Prévacar » de 2010 « L'enquête Prévacar a permis pour la première fois d'estimer la prévalence de l'infection à VIH et de l'hépatite C parmi l'ensemble des personnes détenues en France. La prévalence du VIH a été estimée à 2,0 %, correspondant à plus de 1 200 personnes infectées parmi les 61 000 personnes détenues adultes. La prévalence du VHC a été estimée à 4,8 %, représentant près de 3 000 personnes détenues, dont la plupart ont été contaminées par usage de drogues. Au total, 2,5 % de l'ensemble des personnes incarcérées en France étaient virémiques pour le VHC (présentaient une hépatite chronique). (...) « Les résultats de cette enquête confirment l'importance de la prévalence du VIH et de de l'hépatite C en milieu pénitentiaire, estimées six fois plus importantes qu'en population générale. En 2009, la prévalence du VIH en population générale était estimée à 0,35 % alors que celle du VHC était de 0,8 % en 2004 (IC 95 % : [0,6-1,1]). » Source : Chiron E, Jauffret-Roustide M, Le Strat Y, Chemlal K, Valantin MA, Serre P, et al ; et le groupe Prévacar. Prévalence de l'infection par le VIH et le virus de l'hépatite C chez les personnes détenues en France. Résultats de l'enquête Prévacar 2010. Bull Epidémiol Hebd. 2013 ; (35-36) : 445-50. |
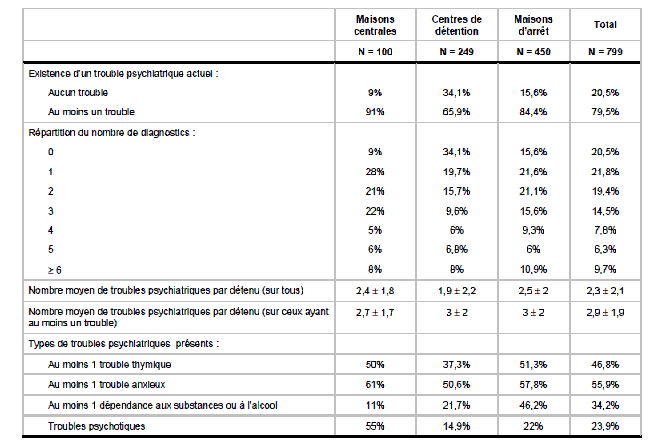
Selon le schéma d'organisation des soins du projet régional de santé transmis par l'Agence régionale de santé (ARS) d'Île-de-France, « l'incidence de la tuberculose est 10 fois supérieure à la moyenne nationale ; la santé mentale des personnes détenues est particulièrement fragile. Le nombre de pathologies psychiatriques est 20 fois plus élevé que dans la population générale ».
|
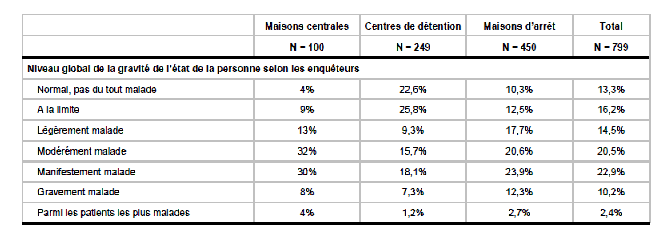
Principaux résultats de l'enquête de prévalence sur les troubles psychiatriques en milieu carcéral (2004) « Huit détenus sur 10 présentent au moins un trouble psychiatrique. (...) La grande majorité des personnes atteintes cumulent plusieurs troubles (plus de 4 pour un tiers d'entre elles). Ces résultats sont aussi à interpréter avec prudence. En effet, en prison, la notion épidémiologique de trouble mental doit être relativisée, notamment en ce qui concerne les pathologies anxio-dépressives. Les résultats [ci-dessous] montrent qu'un pourcentage élevé de détenus est en état de souffrance psychique. Dans un contexte d'emprisonnement (privation de liberté, de l'environnement familial, de sexualité, etc.), cette souffrance psychique ne relève cependant pas nécessairement d'un état pathologique .
« 35 % des détenus sont considérés par les enquêteurs comme manifestement malades, gravement malades ou parmi les patients les plus malades.
|
|
« 3,8 % des détenus souffrent d'une schizophrénie nécessitant un traitement, soit environ 4 fois plus qu'en population générale. « 17,9 % présentent un état dépressif majeur, soit 4 à 5 fois le taux en population générale et 12 % souffrent d'anxiété généralisée. Ces derniers chiffres sont à interpréter avec précaution, car ces troubles peuvent être à l'origine du fait générateur de la détention, mais peuvent aussi résulter de la privation de liberté. » Source : rapport final, étude pour le ministère de la santé et le ministère de la justice, décembre 2004, sous la direction scientifique du Pr Bruno Falissard |
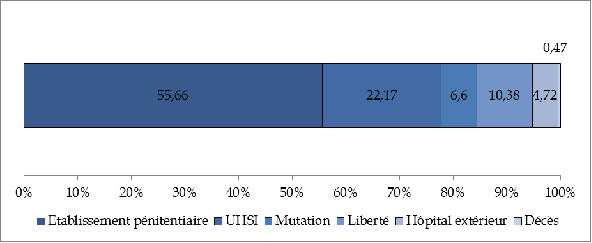
De surcroît, comme le souligne l'InVS dans le rapport précité, « les conditions de vie en détention (surpopulation, promiscuité, sédentarité, hygiène réduite...) sont peu propices au maintien de la santé des personnes détenues et peuvent provoquer, réactiver ou aggraver certains problèmes de santé ». À ce titre, on peut rappeler qu'au 1 er juillet 2017, la densité carcérale s'élève à 118 %, correspondant à 70 018 personnes détenues pour 59 090 places opérationnelles 5 ( * ) .
Par ailleurs, bien qu'elle reste plus jeune que la population générale, la population carcérale est vieillissante .
Structure comparée par tranche d'âge de la population carcérale et de la population générale
(en %)
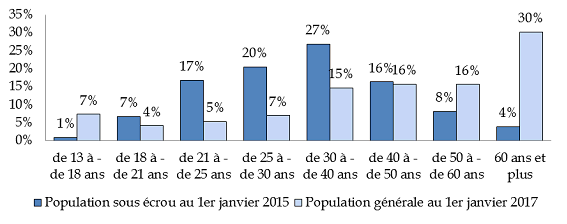
Source : commission des finances du Sénat à partir des données de la direction de l'administration pénitentiaire et de l'Insee
Selon les informations transmises par la direction de l'administration pénitentiaire, « sur les dernières années l'âge moyen des personnes détenues est resté stable. Entre les 1 er janvier 2007 et 2015, il est passé de 34,4 ans à 34,2 ans. La tendance serait donc même légèrement à la baisse. En regardant le détail on note cependant plusieurs points intéressants :
« - la catégorie des 70 ans et plus connaît une stabilité presque parfaite de son effectif ;
« - les 50-69 ans en revanche ont connu une hausse d'effectif de 10 % en neuf ans. Cette catégorie d'âge étant plus susceptible de développer des conditions de santé incompatibles avec la détention, son évolution devra faire l'objet d'une attention particulière.
« Le gros de l'augmentation de la population détenue a lieu sur la catégorie des moins de 50 ans avec des pics sur les âges inférieurs à 30 ans.
« La stabilité de l'âge moyen en détention doit être interprétée prudemment . Si l'augmentation importante sur les 30 ans et moins la compense, la hausse du nombre de plus de 50 ans en détention, si elle se poursuit sur ce rythme, va inévitablement augmenter la demande de soin. »
Une étude de l'administration pénitentiaire de 2013 soulignait ainsi : « avec 8 618 personnes de plus de 50 ans écrouées au 1 er janvier 2014 (11,2 % de la population sous écrou, parmi lesquelles 7 351 personnes détenues) dont 2 673 de plus de 60 ans (2 252 étant détenues), la population dite « âgée » n'est plus une population marginale en prison » 6 ( * ) . Alors que le nombre des personnes de plus de 50 ans a été multiplié par 1,4 dans la population générale entre 1991 et 2013, le nombre de personnes écrouées de plus de 50 ans a été multiplié par 3,4 sur la même période. Selon l'étude précitée, « la croissance accélérée - jusqu'à l'orée des années 2000 - de la part des personnes écrouées de plus de 50 ans s'explique principalement de deux manières :
« - une augmentation marquée du nombre de personnes condamnées pour crimes et délits sexuels au cours des années 1990, et la part devenue écrasante de ce motif de condamnation parmi les écroués de plus de 50 ans 7 ( * ) ;
« - une augmentation corrélative de la durée des peines encourues, ce qui accroît mécaniquement le stock des personnes vieillissantes (qu'il s'agisse de personnes relativement jeunes que leurs peines conduisent à vieillir en prison, ou de personnes déjà âgées amenées à y demeurer de longues années) ».
Pyramide des âges de la population détenue au 1 er janvier
2011
2007
2017
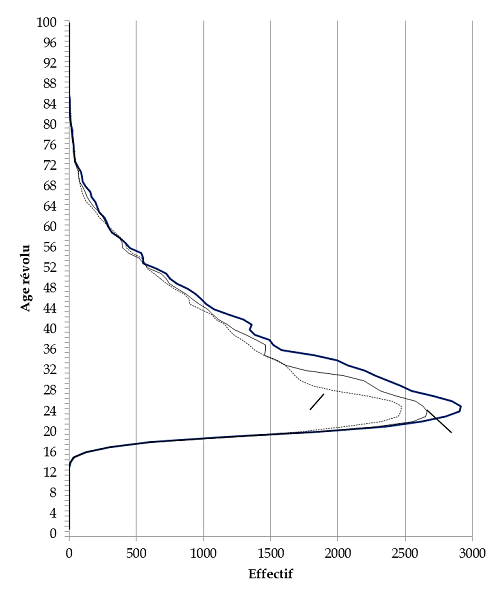
Source : Fichier National des Détenus (DAP/SDME/Me5)
Ce vieillissement conduit à devoir traiter, dans le cadre de la prison, des questions telles que la dépendance, les maladies chroniques ou la fin de vie.
Ainsi, selon le schéma d'organisation des soins de l'Agence régionale de sante d'Île-de-France, « le vieillissement en prison génère des besoins dans le domaine des maladies chroniques (cardio-vasculaires, diabète, cancer) majorés par l'impact des consommations d'alcool et de tabac. En 2011, plus de 300 personnes âgées de plus de 60 ans étaient incarcérées en Île-de-France ».
Enfin, selon une étude de 2016 8 ( * ) , « en France, le nombre de décès de personnes détenues demeure important puisqu'en 2014, l'administration pénitentiaire a dénombré 219 décès dont un par homicide et 110 suicides. Parmi les 108 autres décès, 54 ont eu lieu en détention et 54 hors détention (hôpital, aménagements de peine...). (...)
« Les travaux portant sur la fin de vie, sur le vieillissement et la maladie en milieu carcéral sont peu nombreux et les recherches en sciences sociales, notamment en sociologie, sont plus rares encore. (...) Pourtant, le vieillissement en prison est devenu une question majeure se posant aux acteurs publics, qu'ils soient pénitentiaires, soignants, ou encore magistrats ».
b) Des connaissances épidémiologiques limitées
Le dernier état des lieux des connaissances épidémiologiques relatives à la santé des personnes détenues en France et à l'étranger a été dressé en 2014 par l'Institut national de veille sanitaire (InVS) 9 ( * ) . Les résultats montrent que les maladies infectieuses, les addictions et la santé mentale sont davantage étudiées que les maladies chroniques. L'InVS admet l'intérêt « relativement récent porté à ces pathologies », en raison du vieillissement de la population carcérale, et reconnaît que les données existantes, même si elles sont peu nombreuses, soulèvent « l'existence de besoins en la matière mais pas toujours supérieurs à ceux observés en population générale » et avance le chiffre d'une prévalence des maladies chroniques de 25 à 50 % en milieu carcéral.
Jean-René Lecerf, dans son récent livre blanc pénitentiaire 10 ( * ) , déplore qu'« il n'existe pas en France de dispositif régulier de surveillance de la santé des détenus, à l'inverse de la pratique de certains pays. De plus, en dehors du champ des addictions, les enquêtes sont rares ».
Selon une étude récente 11 ( * ) , malgré la préconisation du Bureau régional de l'Organisation mondiale de la santé de « considérer la santé en milieu carcéral comme un problème prioritaire de santé publique », « il n'existe pas, à ce jour, en France, de surveillance épidémiologique de la santé en milieu carcéral. Seules des études transversales nationales ponctuelles ont été réalisées (...) [et] hormis l'étude Prévacar (...) réalisée en 2010, ces études datent de plus de dix ans et nécessiteraient d'être actualisées ».
|
Connaissances épidémiologiques relatives à la santé de la population carcérale française Les connaissances épidémiologiques relatives à la santé de la population carcérale française sont issues de quatre enquêtes nationales : - l'enquête « Handicaps-Incapacités-Dépendance (HID) - prison » réalisée en 2001 par l'Institut national d'études démographiques (Ined) pour déterminer la prévalence du handicap, des incapacités et des déficiences en milieu carcéral ; - l'enquête sur la santé des personnes entrant en détention réalisée par la Direction de la recherche, des études, de l'évaluation et des statistiques (Drees) en 1999 et reconduite en 2003 ; - l'enquête « Cemka-Eval » réalisée en 2004 par Duburc, et al. pour déterminer la prévalence des troubles psychiatriques en milieu carcéral ; - l'enquête « Prévacar » mise en oeuvre conjointement par l'Institut de veille sanitaire (InVS) et la Direction générale de la santé (DGS) en 2010 pour déterminer la prévalence du virus de l'immunodéficience humaine (VIH), du virus de l'hépatite C (VHC) et des traitements de substitution aux opiacés (TSO) au sein de la population carcérale. Source : Dispositif de surveillance de la santé des personnes détenues, synthèse des connaissances et recommandations, InVS, avril 2015 |
Ce manque de connaissance des maladies chroniques en détention est particulièrement inquiétant, dans un contexte de vieillissement de la population carcérale pourtant identifié.
Les autres problèmes de santé, telles que les pathologies dermatologiques, digestives ou bucco-dentaires, font l'objet d'une réelle préoccupation de la part des professionnels de santé mais sont également peu étudiés.
L'étude précitée proposait par conséquent de « privilégier, à court terme, un dispositif de surveillance de la santé des personnes détenues reposant sur la réalisation d'enquêtes multithématiques, représentatives de la population carcérale, régulièrement reconduites (tous les cinq à dix ans) et portant sur deux populations cibles distinctes (à l'entrée et en cours de détention). En complément, il apparaît important d'envisager la réalisation d'une enquête spécifique sur la prévalence des pathologies psychiatriques en raison de la particularité de la thématique en milieu carcéral. À plus long terme, il est possible d'envisager l'implémentation d'un système de surveillance basé sur des extractions régulières de données issues d'un dossier médical unique, standardisé et informatisé, couplées à la réalisation d'enquêtes régulières de portée générale (...) ou plus spécifique concernant alors des thématiques de santé particulières ».
De même, l'InVS, chargé par le ministère des affaires sociales et de la santé, de réaliser un état des lieux des connaissances et de proposer des pistes pour améliorer le suivi et définir un dispositif de surveillance de la santé des personnes détenues, recommande ainsi « la mise en oeuvre d'un enregistrement systématique et en routine de données de santé (issues ou non du dossier médical) ou la réalisation régulière d'enquêtes épidémiologiques de grande envergure ».
|
Recommandation n° 1 : afin de mieux connaître et anticiper les besoins sanitaires de la population pénale, diligenter des études épidémiologiques. |
2. Depuis 1994, un renforcement des droits sociaux et de l'accès au système de soins
La loi de 1994 relative à la santé publique et à la protection sociale 12 ( * ) a marqué un tournant, en posant le principe d'une prise en charge sanitaire des personnes détenues par le ministère chargé de la santé - et non plus par le ministère de la justice. Ainsi, selon l'exposé des motifs du projet de loi alors présenté 13 ( * ) , « la population carcérale connaît des conditions de santé précaires. Par ailleurs, quand elle peut être connue, la couverture sociale des détenus est souvent déficiente. Le projet a pour objet de remédier à cette situation en permettant l'intervention des hôpitaux pour l'exécution des soins et l'affiliation de l'ensemble des détenus à la sécurité sociale » ; il fixe ainsi trois principes :
- « l'intervention des établissements de santé publics ou privés participant au service public hospitalier en milieu pénitentiaire fera désormais partie de leurs obligations » : c'est la création des unités de consultations et de soins ambulatoires (Ucsa, devenues « unités sanitaires »), services de l'hôpital au sein des établissements pénitentiaires ;
- « les détenus seront obligatoirement affiliés au régime général de la sécurité sociale et auront droit dès leur incarcération, pour eux-mêmes et leurs ayants droit, aux prestations en nature des assurances maladie et maternité de ce régime. L'administration pénitentiaire acquittera une cotisation forfaitaire » ;
- « la part des soins des détenus non prise en compte par l'assurance maladie (ticket modérateur, forfait journalier) (...) seront financés par l'État ».
Ces principes, qui n'ont pas été remis en cause depuis 1994, ont permis une amélioration de la couverture et de l'accès aux soins pour les personnes détenues.
Tout en cherchant à garantir un accès effectif au système de soins selon des modalités proches de celles appliquées à la population générale, des dispositifs spécifiques, propres aux personnes détenues, ont également été créés. Ainsi, en 2002, la loi d'orientation et de programmation pour la justice 14 ( * ) « vise à exclure la possibilité d'hospitalisation psychiatrique à temps complet au sein d'un établissement pénitentiaire et à prévoir que toutes les hospitalisations psychiatriques à temps complet seront réalisées en milieu hospitalier qui seul offre les normes sanitaires et les méthodes de prises en charge nécessaires.
« Il est précisé que ces hospitalisations sont effectuées dans des unités adaptées à recevoir des personnes détenues et donc, spécifiquement aménagées 15 ( * ) » .
Enfin, la loi pénitentiaire de 2009 16 ( * ) a garanti aux personnes détenues un accès à la prévention et à l'éducation sanitaires, ainsi qu'une qualité et une continuité des soins dans des conditions équivalentes à celles dont bénéficie l'ensemble de la population, et la loi de modernisation de notre système de santé de 2016 17 ( * ) a offert la possibilité à tout détenu de bénéficier d'un bilan de santé (consommation de produits stupéfiants, de médicaments psychotropes, d'alcool et de tabac) au début de son incarcération.
B. UNE PRISE EN CHARGE SANITAIRE DÉDIÉE AU SUCCÈS INÉGAL
L'offre de soins à destination des personnes détenues comprend deux dispositifs, l'un pour les soins somatiques, l'autre pour les soins psychiatriques, chacun d'entre eux s'articulant autour de trois niveaux , depuis la consultation médicale jusqu'à l'hospitalisation à temps complet.
Si cette offre de soins dédiée constitue un indéniable progrès dans l'accès aux soins des personnes détenues, son utilisation est toutefois inégale.
Organisation de l'offre de soins à destination des personnes détenues
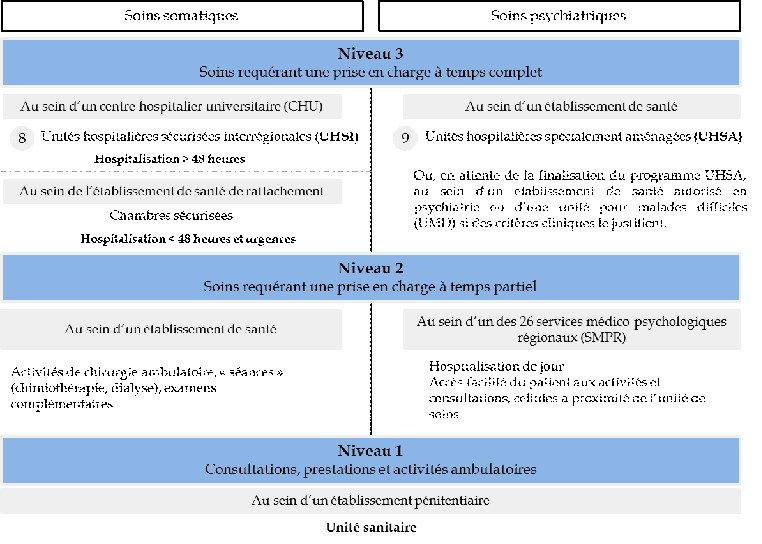
Source : commission des finances du Sénat
1. Une offre de soins somatiques complète mais mal utilisée
Les consultations médicales (de médecine générale et de spécialité) et dentaires, sont assurés au sein même des établissements pénitentiaires, dans une des 175 unités sanitaires. Disposant de locaux dédiés, il s'agit d'une unité hospitalière rattachée à un établissement de santé, mais située au sein de l'établissement pénitentiaire.
Ce premier niveau de soins paraît satisfaisant, mais les conditions d'exercice médical dépendent largement de la qualité des locaux . Ainsi, par exemple, l'Agence régionale de santé d'Île-de-France (ARSIF) estime que « certaines unités sanitaires sont trop exiguës pour un exercice médical dans de bonnes conditions : la direction interrégionale des services pénitentiaires de Paris en a conscience et a engagé un plan de réhabilitation et d'aménagement des cellules pénitentiaires et des locaux dédiés à la santé ».
L'articulation entre les deux dispositifs d'hospitalisation complète est en revanche insuffisamment assurée . Ces deux dispositifs comprennent :
- d'une part, les unités hospitalières sécurisées interrégionales (UHSI), situées dans des centres hospitaliers universitaires (CHU), utilisées pour des hospitalisations à temps complet, de plus de 48 heures, en médecine et en chirurgie ; elles sont sécurisées par l'administration pénitentiaire ;
- d'autre part, les chambres sécurisées, implantées dans le centre hospitaliser de rattachement de l'unité sanitaire et destinées à accueillir les détenus pour les hospitalisations urgentes ou programmées à temps complet mais courtes (moins de 48 heures) ; elles sont sécurisées par les forces de l'ordre.
Les UHSI ont été critiquées pour leur sous-occupation. Le taux d'occupation des 170 lits 18 ( * ) des huit UHSI s'est amélioré et atteint désormais 66 % au niveau national , se rapprochant de l'objectif fixé à 70 %. Le ministère des affaires sociales et de la santé précise en effet que « les contraintes particulières de fonctionnement des UHSI ne permettent pas une comparaison directe de cet indicateur d'activité avec celui observé en milieu hospitalier ordinaire » 19 ( * ) .
Cependant, un écart de plus de 30 % est constaté entre le taux d'occupation des UHSI de Marseille et de Strasbourg. Certaines UHSI restent ainsi insuffisamment exploitées.
Nombre de lits et taux d'occupation par Unité hospitalière sécurisée interrégionale (UHSI) en 2016
(en nombre) (en %)
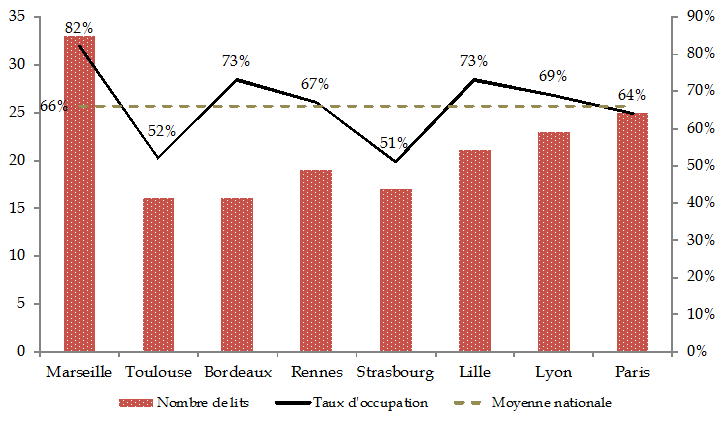
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère des affaires sociales et de la santé
L'absence de cour de promenade et de possibilité de fumer constitue manifestement un frein pour les personnes détenues, enclines à repousser voire à annuler leur hospitalisation. L'ARSIF souligne que « les freins à un taux d'occupation élevé sont multiples : nombre de demandes d'hospitalisations émises par les unités sanitaires, délais importants entre la programmation et l'admission, ne permettant pas d'adapter le nombre d'entrées au taux d'occupation. On relève aussi des annulations d'hospitalisation à la dernière minute et une utilisation difficile et limitée des chambres doubles ».
Par exemple, en 2016, 22 % des hospitalisations ont été annulées et 9 % ont été reportées à l'UHSI de Paris. Au total, 31 % des hospitalisations prévues n'ont pas été réalisées. La chirurgie orthopédique et la chirurgie digestive et endocrinienne sont particulièrement concernées (respectivement 27 % et 50 % d'hospitalisations prévues non réalisées). Cette situation désorganise l'unité sans que soient soignées les personnes concernées.
Si, selon les chiffres transmis par l'UHSI de Lille, en 2016, 60 % des annulations résultent d'un refus du patient, on peut également noter que plus de 17 % des hospitalisations prévues, soit 39 hospitalisations, ont été annulées en raison de la libération du patient. Cette situation illustre l'insuffisante articulation entre magistrats, surveillants pénitentiaires et médecins.
Raisons des annulations d'hospitalisations en 2016 à l'UHSI de Lille
(en nombre et en %)
|
Nombre |
Proportion |
|
|
Refus du patient |
132 |
60,3 % |
|
Patient libéré |
39 |
17,8 % |
|
Hospitalisation reportée |
15 |
6,8 % |
|
Hospitalisation annulée |
12 |
5,5 % |
|
Absence d'ordre de transfèrement |
10 |
4,6 % |
|
Pas de place |
9 |
4,1 % |
|
Grève pénitentiaire |
2 |
0,9 % |
Source : UHSI du CHRU de Lille
De plus, l'utilisation des chambres sécurisées est aujourd'hui insuffisamment connue pour mesurer leur pertinence dans l'offre de soins somatiques. Il est impossible de connaître leur taux d'occupation par des personnes détenues car ces chambres sont également destinées à accueillir des personnes placées en garde à vue. Or, pour ces hospitalisations courtes, il est nécessaire de recourir à une extraction vers l'hôpital, assurée par une escorte pénitentiaire, mais aussi, à l'hôpital, à une garde statique, mobilisant les forces de l'ordre, dans un sas attenant à la chambre 20 ( * ) .
Une meilleure connaissance de l'utilisation des chambres sécurisées paraît aujourd'hui nécessaire , d'autant plus qu'elles semblent être privilégiées 21 ( * ) , au détriment des UHSI, étant généralement plus proches de l'établissement pénitentiaire que ces dernières .
|
Recommandation n° 2 : garantir une meilleure articulation entre les deux dispositifs d'hospitalisation à temps complet assurée par les UHSI et les chambres sécurisées, afin d'optimiser leur utilisation respective. |
|
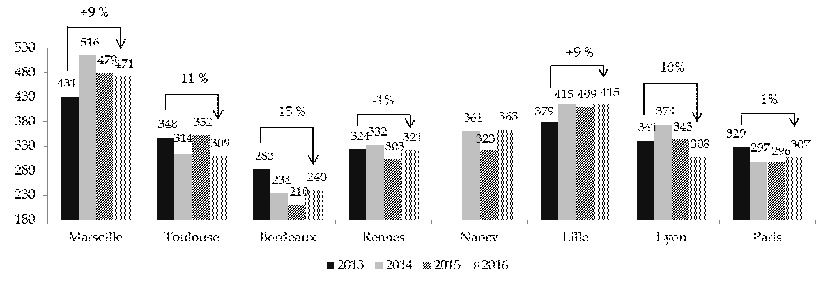
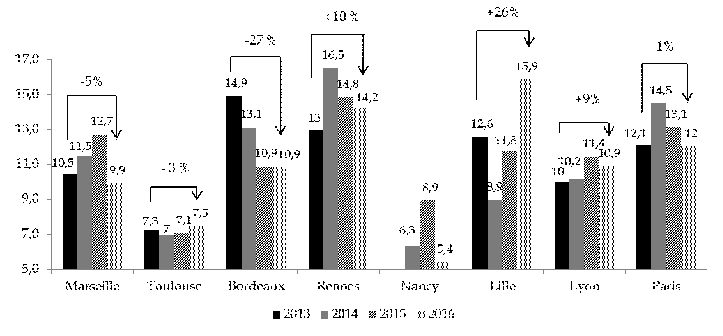
Statistiques relatives à l'utilisation des UHSI Le nombre de patients accueillis en UHSI a évolué à la baisse entre 2013 et 2016 pour la plupart des UHSI, excepté pour les UHSI de Marseille et de Lille. La diminution du nombre de patients a toutefois permis de les accueillir plus longtemps, d'où une augmentation de la durée moyenne de séjour (DMS). Celle-ci est passée, au niveau national, de 11,5 jours en 2013 à 10,8 jours en 2016. La DMS la plus importante est constatée à Lille, où elle atteint près de 16 jours ; la plus faible est relevée à Nancy (5,4 jours). Évolution du nombre de patients par UHSI entre 2013 et 2016
Évolution de la durée moyenne de séjour par UHSI entre 2013 et 2016 (en jour)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère des affaires sociales et de la santé |
2. Une offre de soins psychiatriques très sollicitée mais encore inaboutie
Les consultations, les entretiens ou les activités thérapeutiques en matière psychiatrique, sont aussi assurés au sein des unités sanitaires.
L'hospitalisation de jour en psychiatrie, à temps partiel, est également réalisée en milieu pénitentiaire. Les 26 établissements pénitentiaires (essentiellement d'importantes maisons d'arrêt) qui accueillent des services médico-psychologiques régionaux (SMPR) disposent d'une offre de soins incluant les activités à temps partiel, et, pour une grande partie d'entre eux, la possibilité de prendre en charge des patients de leur zone de ressort géographique en hospitalisation de jour 22 ( * ) . Afin d'assurer un accès facilité du patient aux activités et consultations, les cellules d'hébergement sont situées à proximité immédiate de l'unité de soins, évitant de multiples mouvements dans la journée.
La loi du 9 septembre 2002 d'orientation et de programmation pour la justice 23 ( * ) a considérablement fait évoluer les conditions d'hospitalisation à temps complet des personnes détenues, excluant la possibilité qu'elles soient réalisées au sein d'un établissement pénitentiaire : elles doivent désormais être réalisées en milieu hospitalier, principalement au sein des unités hospitalières spécifiquement aménagées (UHSA). Si l'administration pénitentiaire en assure la sécurité, elle n'est pas présente en son sein, sauf en cas de demande de prêt de main forte du personnel soignant.
Créées par la loi précitée, les UHSA ont été mises en place progressivement, à partir de 2010.
Évolution du nombre de patients accueillis par les UHSA entre 2010 et 2014*
(en nombre)
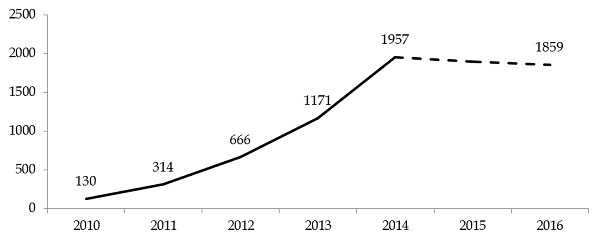
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Le programme de construction prévoyait l'ouverture de 17 unités, comportant 705 places avec deux tranches de construction : une première tranche de neuf unités totalisant 440 places, et une seconde de 265 places, réparties dans cinq unités en métropole et trois unités de 15 places en outre-mer. À ce jour, si les neuf unités de la première tranche ont été livrées, la seconde tranche n'est pas engagée. Le ministère des affaires sociales et de la santé précise que « le calendrier d'engagement de cette seconde tranche ainsi que ses modalités de déploiement reste à valider ».
Les possibilités d'hospitalisation à temps complet offertes par les UHSA sont pleinement exploitées car elles répondent à un besoin réel. Leur taux d'occupation s'élève à 75 % au niveau national et contraste avec celui des UHSI .
Nombre de lits et taux d'occupation par Unité hospitalière spécialement aménagée (UHSA) en 2016
(en nombre) (en %)
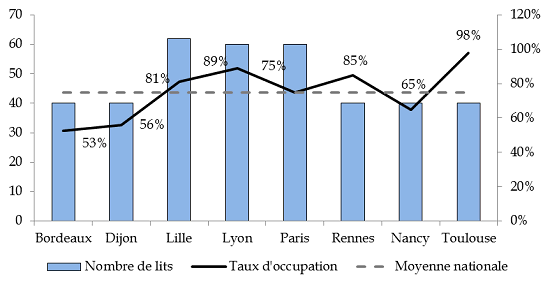
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Néanmoins, en l'absence d'UHSA ouverte dans le ressort territorial d'un établissement pénitentiaire, ou en l'absence de place disponible, l'hospitalisation des personnes détenues atteintes de troubles mentaux continue d'être assurée :
- au sein des établissements de santé autorisés en psychiatrie, c'est-à-dire ceux désignés par le directeur général de l'agence régional de santé, après avis du représentant de l'État dans le département concerné, chargés d'assurer les soins psychiatriques sans consentement 24 ( * ) ; il s'agit d'ailleurs des seuls établissements habilités à accueillir les personnes détenues admises en soins psychiatriques sans consentement 25 ( * ) ;
- au sein des unités pour malades difficiles (UMD), lorsqu'elles présentent pour autrui un danger tel que les soins, la surveillance et les mesures de sûreté nécessaires ne peuvent être mis en oeuvre que dans une unité spécifique 26 ( * ) .
Or, ces hospitalisations se déroulent sans gardes statiques ni surveillance de l'administration pénitentiaire ou des forces de l'ordre .
Cette situation ne saurait perdurer : problématique pour la sécurité du personnel et des autres patients, elle pose aussi la question de l'adéquation des soins, souvent trop courts 27 ( * ) , eu égard au sentiment d'insécurité du personnel, mais aussi peu adaptés pour le patient .
En outre, malgré les évolutions apportées par la loi du 26 janvier 2016 relative à la modernisation de notre système de santé, le recours à l'isolement ou à la contention reste parfois utilisé comme une mesure de sécurité, sans que l'évolution de l'état clinique de la personne détenue ne soit prise en compte.
Durée moyenne de séjour par UHSA en 2016
(en jour)
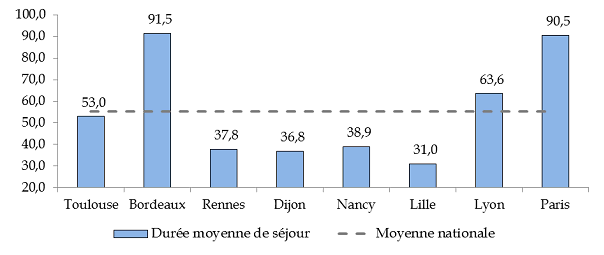
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Les UHSA répondent sans conteste à une demande et permettent d'offrir un accès à des soins effectifs et dignes pour les détenus souffrant de maladies psychiatriques. L'analyse réalisée en 2015 par la direction de l'administration pénitentiaire (DAP) et la direction générale de l'offre de soins (DGOS) a permis de « souligner les apports du dispositif dans la prise en charge sanitaire des personnes détenues présentant un trouble mental ». D'après l'administration pénitentiaire, entre 2009 et 2014, le nombre d'hospitalisations en psychiatrie a augmenté de 35 %, alors que la population carcérale a augmenté dans le même temps de 6,6 %.
Toutefois, le contexte budgétaire actuel , largement contraint, ainsi que le coût particulièrement élevé de la construction (115 millions d'euros, hors coûts de fonctionnement) de la deuxième tranche d'UHSA incitent à envisager prudemment ce projet.
Estimations budgétaires de la construction de cinq nouvelles UHSA en métropole et trois unités en outre-mer
(en millions d'euros)
|
Ministère des affaires sociales et de la santé |
Ministère de la justice |
||
|
Investissement |
Par les établissements hospitaliers sièges potentiels des UHSA 97,3 |
Investissement et sécurisation des locaux
|
|
|
Coût annuel de fonctionnement moyen |
UHSA de 40 places |
4,56 |
0,8 |
|
UHSA de 60 places |
6,84 |
||
|
UHSA de 15 places |
1,71 |
||
Source : ministère des affaires sociales et de la santé et ministère de la justice
Cette décision devrait également être précédée d'une réflexion sérieuse sur le sens de la peine d'emprisonnement, associant l'ensemble des acteurs concernés : magistrats, administration pénitentiaire, psychiatres .
Selon certains interlocuteurs rencontrés, les soins psychiatriques réservés aux détenus seraient plus satisfaisants que ceux dont bénéficie la population générale. Au surplus, leur existence pourrait conduire les magistrats à privilégier un placement en détention, susceptible de garantir une prise en charge psychiatrique.
|
Témoignages et réflexions de psychiatres intervenant en milieu pénitentiaire Michel David, auteur du livre « Soigner les méchants - Éthique du soin psychiatrique en milieu pénitentiaire » 28 ( * ) : « L'enfer est vraiment pavé de bonnes intentions. Progressivement, dans l'après seconde guerre mondiale, dans la continuité de la réforme Amor, du nom d'un magistrat à l'origine d'une profonde réforme pénitentiaire, il fallut bien penser au sort des détenus souffrant de troubles psychologiques. La réticence des psychiatres hospitaliers a été initialement considérable pour pénétrer dans les prisons et venir y soigner des troubles générés uniquement selon eux par la condition carcérale. » Alors qu'un décret du 14 mars 1986 crée les secteurs de psychiatrie en milieu pénitentiaire (SPMP), « un quart de siècle plus tard, il est légitime de se demander s'il n'a pas contribué à créer une filière ségrégative, entravant les démarches de réinsertion, en se coupant du secteur de psychiatrie générale ». « En étant provocateur, on peut considérer que les UHSA sont une excellente manière de régler la crise de l'expertise psychiatrique. Puisqu'un dispositif sanitaire complet est en place, plus besoin de se poser la question de la responsabilité pénale du malade mental. Une filière d'exclusion bien sécurisée devrait inciter à des altérations du discernement systématiques et non plus à des abolitions » 29 ( * ) . « Les psychotropes sont largement utilisés en milieu pénitentiaire, certainement de manière trop importante, notamment en ce qui concerne les tranquillisants et les somnifères. Les déplorables conditions de vie dans les prisons imposent d'y recourir trop souvent. Certaines personnes incarcérées reproduisent les comportements des dealers et des trafiquants du milieu libre, mais d'autres personnes détenues, souvent très défavorisées, celles que l'on appelle les indigents, n'ont pas de ressources. Ni revenus par le travail en prison, ni aide de l'extérieur par la famille, ils n'ont aucun moyen financier pour cantiner (commander des produits à l'extérieur de la prison). L'isolement et le profond sentiment d'être démuni de tout, matériellement et affectivement engendrent ou majorent un sentiment d'infériorité et un état anxieux. Obtenir des médicaments pour se faire un petit pécule est l'unique source de revenus. Cette débrouillardise et cette réussite permettent une revalorisation narcissique et un abaissement de l'état anxieux. Dans ce cas, les tranquillisants induisent un effet anxiolytique non pharmacologique pour le « revendeur » et l'effet pharmacologique sera obtenu par celui qui l'achète et qui aura pu s'en procurer en toute discrétion sans en avoir fait ouvertement une demande au service des « fous » avec le risque d'être désigné comme tel. (...) Cet usage des psychotropes s'éloigne des recommandations de bonne pratique médicale, mais elle illustre les complexités de l'intervention thérapeutique en prison ». Cyrille Canetti, Psychiatre, SMPR de Fleury-Mérogis : « La politique des secteurs de psychiatrie, la réduction du nombre de lits dans les services, le courant de fermeture des hôpitaux psychiatriques au profit de petites structures au sein des villes, celui d'intégration des services hospitaliers au sein des hôpitaux généraux et la volonté des psychiatres de ne plus s'occuper que des patients consentants ont pour conséquence de diminuer la durée des séjours hospitaliers et a fortiori celle des soins sous contrainte. Toute une population de malades mentaux se retrouve donc à la rue. Il ne lui reste comme moyen de subsistance que la délinquance, qui la conduit tout naturellement en prison » 30 ( * ) . |
Par conséquent, la construction de la seconde tranche devrait a minima être conditionnée au remboursement des dettes de l'administration pénitentiaire et, le cas échéant, s'accompagner des crédits nécessaires. De surcroît, elle devrait tenir compte de l'offre actuellement disponible et des besoins en santé mentale, évalués au plus près des territoires.
|
Recommandation n° 3 : conditionner l'engagement de la construction de la deuxième tranche d'UHSA à l'apurement des dettes du ministère de la justice envers l'assurance maladie et, le cas échéant, l'accompagner de crédits nécessaires, tout en tenant compte, dans le choix des implantations, de l'offre actuellement disponible et des besoins en santé mentale. En tout état de cause, cette décision devrait être précédée d'une réflexion sérieuse sur le sens de la peine d'emprisonnement. |
|
L'UHSA Paul-Verlaine de Villejuif L'UHSA de Villejuif, située au sein du groupe hospitalier Paul Guiraud, constitue le troisième niveau de soins psychiatriques à destination des personnes détenues et des personnes placées sous main de la justice de la région Île-de-France. Elle comprend 60 lits mixtes, pour 13 000 personnes détenues dans les établissements pénitentiaires de la direction interrégionale des services pénitentiaires de Paris. Ouverte en 2013, l'UHSA a enregistré 177 entrées en 2016 (soit près de 3,6 entrées par semaine). 7,2 millions d'euros lui ont été versés en 2016 au titre de la dotation annuelle de fonctionnement. 120 personnels travaillent à l'UHSA, dont 80 personnels soignants. Trois unités mixtes de 20 lits permettent d'offrir une prise en charge séquentielle en trois étapes : - une « unité 1 » d'entrants, de 15 lits, visant « la gestion de crise », la sociabilisation du patient ainsi que la réduction des comportements violents. Un isolement strict de 48 heures est imposé à l'entrée. Peu d'activités avec le personnel soignant sont proposées au patient à ce stade ; - une « unité 2 », de 18 lits, offre des soins de psychiatrie générale ; l'objectif poursuivi par cette unité est l'acceptation de sa maladie par le patient. Des activités soignantes ciblées sont proposées ; - une « unité 3 », de réhabilitation psycho-sociale de 20 lits prévoit une préparation à la sortie, et un apprentissage de l'autonomisation du patient ; tous les patients de l'unité participent aux activités proposées. Le taux d'occupation des lits de l'UHSA s'est élevé à 75,6 % en 2015, et à 77 % en 2016. Il a été précisé, au cours de la visite, qu'un taux de 100 % pourrait être atteint au regard de la demande de soins en santé mentale sur le territoire francilien, mais ne permettrait pas une prise en charge séquentielle. Source : commission des finances du Sénat à partir de la présentation transmise par l'UHSA |
II. UN FINANCEMENT OPAQUE DES DÉPENSES DE SANTÉ DES PERSONNES DÉTENUES
A. UNE PRISE EN CHARGE DES DÉPENSES DE SANTÉ PAR L'ÉTAT ET L'ASSURANCE MALADIE RÉCEMMENT SIMPLIFIÉE
Jusqu'en 2016, les dépenses de santé des personnes écrouées susceptibles d'être prises en charge par une assurance complémentaire (part dite « complémentaire ») étaient financées par l'administration pénitentiaire qui remboursait l'établissement de santé. La part relevant de la sécurité sociale (part dite « obligatoire » ou « de base ») était quant à elle prise en charge, selon les modalités de droit commun, par l'assurance maladie 31 ( * ) .
Par conséquent, la part dite « complémentaire », correspondant au ticket modérateur et au forfait journalier hospitalier, faisait l'objet d'une facture transmise par chaque établissement de santé concerné à la direction interrégionale des services pénitentiaires territorialement compétente 32 ( * ) .
Ce circuit de financement a été critiqué pour sa complexité - notamment par les principaux intéressés (l'administration pénitentiaire et les établissements de santé), principalement en raison de sa lourdeur.
C'est pourquoi, la loi de financement de la sécurité sociale pour 2015 33 ( * ) a centralisé le circuit de financement : l'assurance maladie avance désormais à l'établissement de santé l'ensemble des frais de santé des personnes écrouées (parts « obligatoire » et « complémentaire ») et adresse ensuite au ministère de la justice une facture globale correspondant à la part « complémentaire » .
Cette gestion centralisée constitue une simplification indéniable mais pourrait s'accompagner d'une meilleure connaissance de la structure et de la dynamique des dépenses de santé des personnes écrouées prises en charge par l'État, notamment grâce à une transmission, à l'administration pénitentiaire, de données comptables et statistiques.
Par ailleurs, il convient de souligner que l'ancien circuit de financement perdure encore : certains établissements de santé continuent à adresser des factures antérieures à 2016 à l'administration pénitentiaire - toutefois, cette pratique devrait diminuer ; surtout, le nouveau circuit de financement n'a pas été élargi aux collectivités d'outre-mer.
B. LA CRÉATION D'UNE DETTE DE L'ÉTAT VIS-À-VIS DE L'ASSURANCE MALADIE
1. Une sous-budgétisation des dépenses de santé prises en charge par le ministère de la justice
Entre 2010 et 2016, la population pénale a augmenté de 2 % et les dépenses de santé prises en charge par le ministère de la justice (la part « complémentaire » des dépenses de santé des personnes écrouées) de 28 %. Sur la même période, la croissance des charges à payer, c'est-à-dire de la dette, est de 180 %. Comme l'illustre la progression des charges à payer, l'évolution de la dépense résulte de mesures de régulation budgétaire et n'est pas directement corrélée avec le dynamisme réel de la dépense.
Évolution des dépenses de santé
prises en charge par le ministère de la justice
et de la population
pénale
(en millions d'euros) (en nombre)
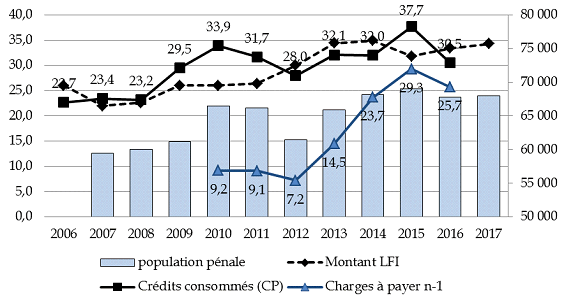
Source : commission des finances du Sénat à partir des données transmises par le ministère de la justice
Avant 2016, la dette correspond aux factures dues par l'État aux établissements de santé ; à partir de 2016, en raison de la réforme du circuit de financement (cf. supra ), il s'agit de la dette de l'État envers l'assurance maladie. À ce jour, la dette globale du ministère de la justice est estimée à 88 millions d'euros, pour une dotation annuelle de 31 millions d'euros .
Selon le ministère de la justice, « compte tenu de l'insuffisance de crédits pour couvrir ces dépenses obligatoires et inéluctables, les budgets portés par les services déconcentrés font, chaque année, l'objet de fortes réserves lors de l'examen de leur soutenabilité par les autorités de contrôle budgétaire ».
Le ministère de la justice doit ainsi 10 millions d'euros au centre hospitalier régional universitaire (CHRU) de Lille au titre des dépenses engagées avant 2016.
|
Le cas du CHRU de Lille Au 31 décembre 2016, la dette de l'administration pénitentiaire envers le CHRU de Lille s'élève à 10,64 millions d'euros pour la période du 1 er janvier 2013 au 31 décembre 2016. Selon la direction du CHRU, avant 2013, le paiement des factures intervenait avec 18 à 24 mois de retard mais le CHRU avait la certitude d'être payé. Le coût de cette dette non recouvrée en intérêts financiers est de 260 000 euros, correspondant aux emprunts souscrits pour avancer les frais. Dans un courrier du 4 décembre 2015, le directeur interrégional des services pénitentiaires (DISP) reconnait que « l'augmentation du nombre d'actes, l'ouverture du centre pénitentiaire de Lille-Annoeullin en 2011 et la mise en place progressive de deux structures spécialisées pour la population pénale au sein du CHRU (UHSI, UHSA) ont eu un impact budgétaire très important sur le budget de fonctionnement de la DISP de Lille, dont la dotation de l'État consacrée à cette dépense n'a pas évolué, au point que les retards de paiement se sont développés ». Bien qu'un remboursement de la dette de 10 millions d'euros, échelonné sur trois ans, ait été prévu, en décembre 2016, le directeur interrégional des services pénitentiaires de Lille a indiqué n'être en capacité de payer qu'une partie des sommes dues : 1,12 million d'euros sur les 3,3 millions d'euros attendus en 2016. Source : commission des finances à partir des informations transmises par le CHRU de Lille |
En 2016, plus de 90 % de la dotation prévue par la loi de finances initiale, soit 30,5 millions d'euros, ont été consacrés au paiement des dettes de l'administration pénitentiaire aux établissements de santé et, selon le ministère de la justice, seuls 3,2 millions d'euros ont été versés à la caisse nationale d'assurance maladie, alors même que l'appel de fonds pour 2016 s'élevait à 30,7 millions d'euros .
Avec le nouveau circuit de financement, l'État ne s'endette plus auprès des établissements de santé, mais auprès de l'assurance maladie. Comme pour l'aide médicale d'État (AME), l'État régule sa dépense en la reportant sur l'assurance maladie .
|
Recommandation n° 4 : afin d'apurer la dette de l'État envers les établissements de santé pour la période antérieure à 2016, prévoir, une année et de façon exceptionnelle, les crédits nécessaires. |
|
Recommandation n° 5 : assurer une budgétisation sincère des dépenses de santé déconcentrées, en lien avec l'évolution de la population pénale et l'analyse de ses besoins. |
2. Une sous-budgétisation de la cotisation versée à l'agence centrale des organismes de sécurité sociale (ACOSS)
Par ailleurs, l'État verse, au nom des personnes écrouées qui ne travaillent pas, une cotisation à l'agence centrale des organismes de sécurité sociale (ACOSS), en contrepartie de leur affiliation au régime général d'assurance maladie.
La loi prévoit que cette cotisation « est calculée sur la base d'une assiette forfaitaire et d'un taux déterminés par décret en tenant compte de l'évolution des dépenses de santé de la population carcérale » 34 ( * ) .
|
Les modalités de calcul de la cotisation versée par le ministère de la justice à l'ACOSS L'article D. 381-23 du code de la sécurité sociale prévoit que l'assiette de la cotisation « est égale à un pourcentage du plafond annuel de la sécurité sociale (...). Un arrêté conjoint du ministre chargé de la sécurité sociale, du ministre chargé du budget et du ministre chargé de l'administration pénitentiaire fixe chaque année le montant de ce pourcentage. » Un arrêté du 19 décembre 1994 35 ( * ) a fixé le montant de ce pourcentage à 26,08 % en 1995. Cet arrêté n'a jamais été révisé depuis lors. L'article précité précise également que « Le taux de cette cotisation est fixé à 14,60 % ». Ce taux est fixe depuis 1997. L'article R. 381-100 du code précité prévoit que la cotisation est « déterminée en multipliant le montant de la cotisation (...) par le nombre de détenu correspondant à la moyenne des détenus présents le premier jour de chaque mois dans les établissements pénitentiaires au cours de la période comprise entre le 1 er juillet de l'avant-dernière année et le 30 juin de l'année précédente ». Cotisation = 26,08 % * plafond annuel de la sécurité sociale * 14,60 % * nombre moyen de détenus Source : commission des finances du Sénat à partir du code de la sécurité sociale |
La loi de finances initiale pour 2017 prévoit une dotation au titre de la cotisation à l'ACOSS de 92,10 millions d'euros, insuffisante pour couvrir la cotisation due au titre de l'année 2017, qui s'élève à 99,97 millions d'euros 36 ( * ) .
En outre, il convient d'ajouter à cette cotisation annuelle 16,7 millions d'euros au titre des reports de charges de l'année 2016, portant à 117 millions d'euros la cotisation due par l'État à l'ACOSS en 2017.
Évolution de la cotisation versée à l'ACOSS par le ministère de la justice
(en millions d'euros) (en nombre)
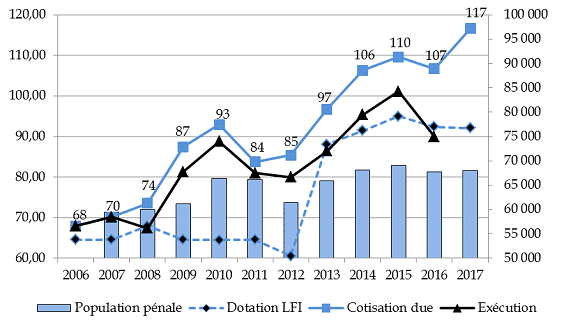
Source : commission des finances du Sénat à partir des données transmises par le ministère de la justice
Comme pour les dépenses de santé déconcentrées, la sous-budgétisation chronique de la cotisation ACOSS a conduit à la création d'une dette envers l'ACOSS qui s'élève, en 2016, à 17 millions d'euros ; le report de charges de 2016 sur 2017 représente ainsi 14 % de la dotation prévue par la loi de finances initiale - contre 7 % en 2009.
Évolution de la cotisation due par le ministère de la justice à l'ACOSS et des reports de charges correspondant
(en millions d'euros)
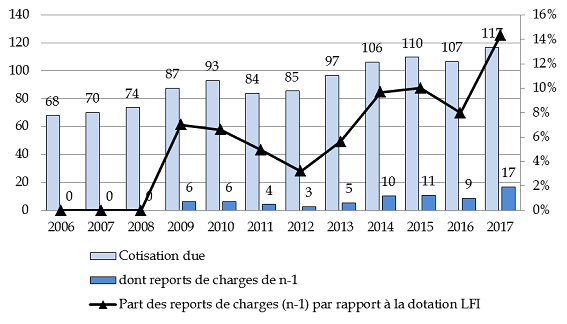
Source : commission des finances du Sénat à partir des données transmises par le ministère de la justice
Si l'on constate une augmentation significative de la dotation prévue initialement à partir de 2013, ce « rebasage » est insuffisant pour compenser le dynamisme de la cotisation, conséquence de l'augmentation de la population carcérale et de la revalorisation annuelle du plafond de la sécurité sociale.
En 2017, la dotation initiale aurait été respectée si la population pénale avait diminué de plus de 5 000 personnes, revenant à son niveau de 2012.
|
Recommandation n° 6 : assurer une budgétisation sincère de la dotation prévue en loi de finances au titre des cotisations dues par le ministère de la justice à l'agence centrale des organismes de sécurité sociale (ACOSS). |
S'agissant des dépenses de santé déconcentrées ou de la cotisation due à l'ACOSS, l'État se défausse donc sur l'assurance maladie . Cette situation pose plus généralement la question des relations financières entre l'État et la sécurité sociale.
C. UN SUIVI DES COÛTS CONSOLIDÉS À AMÉLIORER
1. En 2016, un coût total des dépenses de santé estimé à 360 millions d'euros, dont un tiers seulement payé par l'État
Au sens large, les dépenses de santé des personnes détenues comprennent également le coût des dispositifs dédiés, notamment les unités sanitaires et les unités hospitalières spécifiques. À ce titre, les établissements de santé perçoivent des dotations distinctes de la part de l'assurance maladie pour compenser le surcoût relatif à cette mission d'intérêt général : il s'agit de dotations relatives à une mission d'intérêt général (MIG) pour les soins de médecine, chirurgie et obstétrique (MCO).
|
Un double financement des soins Les établissements hospitaliers qui comprennent une unité sanitaire dans un établissement pénitentiaire, des chambres sécurisées à l'hôpital ou une unité hospitalière sécurisée interrégionale (UHSI) perçoivent une dotation relative à une mission intérêt général (MIG), destinée à compenser les surcoûts spécifiques résultant de cette activité. Les MIG sont calculés de façon forfaitaire (par lit pour les UHSI, par chambre pour les chambres sécurisée). Outre cette MIG, versée par l'assurance maladie, l'établissement de santé perçoit, selon les modalités de droit commun, les recettes issues de la tarification à l'activité (T2A). S'agissant des soins psychiatriques, les établissements de santé perçoivent une dotation budgétaire appelée dotation annuelle de financement (DAF), répartie entre les établissements par chaque agence régionale de santé. Selon les informations transmises par le ministère des affaires sociales et de la santé, « il n'existe pas de sous-enveloppe spécifique dédiée aux UHSA, ni aux unités sanitaires au sein de la DAF, qui constitue une dotation globale destinée à financer l'ensemble des missions confiées à l'établissement de santé pour la part imputable à l'assurance maladie ». Source : commission des finances du Sénat |
La reconstitution d'un coût consolidé est complexe et n'est retracée dans aucun document budgétaire. Ni le ministère des affaires sociales et de la santé, ni la caisse nationale d'assurance maladie ne disposent d'une estimation de ce coût. Pourtant, afin de mesurer l'efficacité du dispositif, il pourrait utilement être analysé à l'aune des enquêtes notamment épidémiologiques, qui d'ailleurs sont trop peu fréquentes (cf. supra ).
|
Recommandation n° 7 : mettre en regard le coût consolidé des dépenses de santé pour les personnes détenues et les résultats des enquêtes de santé concernant cette population, afin de mesurer l'efficacité de sa prise en charge sanitaire. |
À partir des données transmises par le ministère des affaires sociales et de la santé, le coût consolidé des dépenses de santé pour les personnes détenues peut être estimé à environ 360 millions d'euros 37 ( * ) .
Coût consolidé (2016) des dépenses de santé pour les personnes détenues
(en millions d'euros)
|
Soins somatiques |
Hospitalisations |
40,6 |
|
Actes et consultations externes |
31,8 |
|
|
Médicaments |
10,7 |
|
|
Total MCO |
83,2 |
|
|
Soins psychiatriques |
Hospitalisations (part complémentaire) |
12,7 |
|
Hospitalisations (part obligatoire) |
50,2 |
|
|
Actes et consultations externes |
Non disponible |
|
|
Total psy |
62,9 |
|
|
Soins de ville |
7,3 |
|
|
Mission d'intérêt général |
MIG Unités sanitaires |
176,9 |
|
MIG UHSI |
18,2 |
|
|
MIG Chambres sécurisées |
9,8 |
|
|
Total MIG |
204,9 |
|
|
TOTAL |
358,3 |
|
Source : commission des finances du Sénat à partir des données transmises par le ministère des affaires sociales et de la santé
Ce coût de 360 millions d'euros comprend la part « complémentaire », prise en charge in fine par l'administration pénitentiaire (de l'ordre de 30 millions à 40 millions d'euros).
Pour estimer la part totale de ce coût financé par l'État, il convient également de prendre en compte la cotisation qu'il verse à l'assurance maladie par le biais de la cotisation à l'ACOSS (90 millions d'euros en 2016).
En 2016, l'État a donc pris en charge un tiers des dépenses de santé des personnes détenues, soit au total 120 millions d'euros. Le reste des dépenses a pesé sur l'assurance maladie. Si les dépenses n'avaient pas été sous-budgétées, il en aurait financé 45 %, soit environ 160 millions d'euros.
À titre de comparaison, en 1994, l'État assumait 76 % de l'effort financier pour la prise en charge sanitaire des personnes détenues ; en effet, le principe voudrait que la solidarité nationale, par le biais de l'État, finance leurs dépenses de santé. Cette situation résulte notamment de l'absence de revalorisation des modalités de calcul de la cotisation versée par l'État à l'ACOSS. Non seulement l'État utilise ces dépenses comme variables d'ajustement budgétaires, s'endettant ainsi auprès de l'assurance maladie, mais la part des dépenses qu'il finance tend à diminuer.
|
Recommandation n° 8 : fournir chaque année, dans les documents budgétaires relatifs à la mission « Justice », un tableau présentant le coût consolidé de la prise en charge sanitaire des personnes détenues, distinguant les dépenses payées par l'administration pénitentiaire et celles financées par l'assurance maladie. |
2. Un surcoût de l'ordre de 200 millions d'euros
Les dépenses de santé consacrées à une personne écrouée s'élèvent donc, en moyenne, à environ 5 000 euros par an . À titre de comparaison, selon un rapport 38 ( * ) du fonds de financement de la protection complémentaire de la couverture universelle du risque maladie, pour un consommant de moins de 60 ans bénéficiaire de la CMU-complémentaire (dite CMU-C), cette dépense annuelle est de l'ordre 4 000 euros - contre 2 475 euros pour un consommant de moins de 60 ans affilié au régime général.
Si l'on exclut du coût moyen les dotations relatives à des missions d'IG (MIG qui correspondent au surcoût résultant de l'existence de dispositifs spécifiques pour les personnes détenues), le coût moyen diminue à environ 2 200 euros : l'écart de coût moyen par rapport à la population générale s'explique donc par les surcoûts des dispositifs de prises en charge spécifiques : l'hôpital en prison (les unités sanitaires), les hospitalisations dans des unités spécifiques sécurisées par l'administration pénitentiaire (les unités hospitalières) et dans des chambres sécurisées des hôpitaux.
En outre, les dotations relatives à des missions d'intérêt général qui sont attribuées aux établissements de santé doivent, en principe, financer ces missions spécifiques. Toutefois, aucun contrôle n'est véritablement mis en oeuvre par les agences régionales de santé (ARS) et certaines associations dénoncent l'utilisation, par certains établissements, des dotations MIG pour financer d'autres activités que celles prévues.
Le manque de données financières détaillées rend difficile toute appréciation définitive sur ce sujet. La direction d'un hôpital a souligné que l'augmentation récente de la dotation MIG perçue pour l'unité sanitaire permettait à ce service de retrouver l'équilibre financier. À ce titre, un effort accru de transparence et de pilotage par les ARS serait bienvenu.
|
Recommandation n° 9 : afin de garantir un financement adéquat de la prise en charge sanitaire des personnes détenues par les établissements de santé, s'assurer que les discussions relatives à une réforme des MIG tiennent compte au mieux de la réalité des surcoûts auxquels ils font face pour soigner cette population spécifique. |
3. Des données qui restent insuffisantes
Outre l'absence de suivi du coût consolidé des dépenses de santé pour les personnes détenues, le coût de journée d'hospitalisation dans les différents types d'établissements n'est pas documenté non plus.
Ainsi, selon le ministère des affaires sociales et de la santé, s'agissant des hospitalisations psychiatriques, « une enquête de coût réalisée par l'Agence technique de l'information sur l'hospitalisation (ATIH) en 2014, à partir d'un échantillon d'établissements autorisés en psychiatrie et financés par dotation globale, fait ressortir, sans qu'il soit possible pour autant d'extrapoler les résultats de l'échantillon au niveau national , un coût médian de 320 euros par journée d'hospitalisation à temps plein adulte, de 412 euros par journée d'hospitalisation à temps plein en UHSA 39 ( * ) et de 494 euros par journée d'hospitalisation à temps plein en unité pour malade difficile ».
SECONDE PARTIE : UNE OFFRE DE SOINS À PARFAIRE, UN ACCÈS AUX SOINS À GARANTIR
I. COMME POUR L'ENSEMBLE DE LA POPULATION, UNE OFFRE DE SOINS PEINANT À COUVRIR LES BESOINS DES PERSONNES DÉTENUES
La prise en charge sanitaire des personnes détenues, en particulier au sein des UHSI et des UHSA, constitue un grand progrès, tant en matière d'accès effectif aux soins qu'en termes de qualité de prise en charge. Mais l'offre de soins réservée aux personnes détenues est désormais confrontée aux mêmes difficultés que l'offre de soins destinée à la population générale :
- d'une part, elle peine à répondre aux évolutions de la démographie carcérale , en particulier à son vieillissement ;
- d'autre part, la désertification médicale à laquelle certains territoires sont confrontés n'épargne pas le milieu carcéral, où l'exercice médical peine à attirer les professionnels de santé .
A. UNE OFFRE DE SOINS QUI RÉPOND INSUFFISAMMENT AUX CARACTÉRISTIQUES ACTUELLES DE LA POPULATION PÉNALE
1. Une offre de soins inadaptée au vieillissement de la population carcérale et à la prise en charge des pathologies chroniques
À l'instar de l'offre de soins à destination de la population générale, celle dont bénéficient les personnes détenues est aujourd'hui confrontée à un enjeu d'adéquation à l'évolution des caractéristiques de la population qu'elle couvre.
Face au vieillissement de la population carcérale, la prise en charge de la perte d'autonomie constitue un enjeu particulièrement important .
|
La prise en charge de la dépendance et de la perte d'autonomie en milieu carcéral : l'exemple des services d'aide à domicile (SAAD) et des services de soins infirmiers à domicile (SSIAD) 38 établissements pénitentiaires ont signé une convention avec des structures d'aide à domicile. Les SAAD, définis à l'article D. 312-6 du code de l'action sociale et des familles, interviennent auprès des personnes handicapées et des personnes âgées en perte d'autonomie, et concourent notamment au soutien à domicile, à la préservation de l'autonomie dans l'exercice des activités de la vie quotidienne et au maintien des activités sociales et des liens avec l'entourage. Ils assurent au domicile des personnes des prestations de service ménager et des prestations d'aide à la personne pour les actes ordinaires de la vie et pour les actes essentiels et peuvent être financés par les dispositifs d'aide sociale : l'allocation personnalisée d'autonomie (APA) et la prestation de compensation du handicap (PCH). Il est important pour un établissement pénitentiaire de disposer d'une convention avec un SAAD, notamment pour préciser les conditions d'intervention et de financement du service d'aide et d'accompagnement à domicile. Cette convention peut, en outre, indiquer les lieux d'intervention des auxiliaires de vie pour effectuer les prestations, les modalités de formation des auxiliaires de vie au contexte pénitentiaire, les types de prestations assurées, les moyens matériels mis à disposition. Elle peut également rappeler les dispositions relatives au secret professionnel. Plusieurs établissements posent la question de l'intervention du personnel infirmier de l'unité sanitaire pour prendre en charge les soins d'hygiène des personnes détenues en situation de dépendance. Actuellement très peu d'infirmiers des unités sanitaires acceptent de prendre en charge les toilettes médicalisées des personnes dépendantes, cette tâche ne relève d'ailleurs pas de leur compétence. 15 établissements pénitentiaires ont signé une convention avec des services de soins infirmiers à domicile. Les services de soins infirmiers à domicile (SSIAD), définis à l'article D. 312-1 du code de l'action sociale et des familles, assurent, sur prescription médicale, des prestations de soins infirmiers sous la forme de soins techniques ou de soins de base et relationnels, auprès des personnes âgées en perte d'autonomie, des personnes handicapées ou des personnes atteintes de pathologies chroniques. Ils sont financés à 100 % par l'assurance maladie. Dans de nombreux établissements, les soins infirmiers sont pris en charge par l'unité sanitaire dont certaines bénéficient d'aides-soignants hospitaliers grâce à un financement spécifique de l'ARS territorialement compétente. Pour les établissements ne bénéficiant pas d'une intervention infirmière des personnels de l'unité sanitaire, les cabinets d'infirmiers libéraux sont sollicités avec les mêmes difficultés qui ont été relevées pour les interventions des aides à domicile (temps d'accès au patient, sécurité des soignants, refus d'intervention le week-end). Même si le recours à un intervenant extérieur doit être privilégié, force est de constater que les personnes détenues ayant besoin d'une aide dans les actes de la vie quotidienne sont davantage aidées par un codétenu (45 %) que par un intervenant extérieur (32 %). Par ailleurs, une part importante des personnes détenues ayant besoin d'une aide ne sont pas prises en charge à ce titre (23 %). Source : enquête SAAD et SSIAD de mars 2016 transmise par la direction de l'administration pénitentiaire |
Synthèse nationale au 7 septembre 2015 40 ( * )
|
Nombre de personnes détenues (total) |
65 544 |
100 % |
|
Nombre de personnes détenues en perte d'autonomie ayant besoin d'une aide |
185 |
0,28 % |
|
Dont : |
||
|
Nombre de personnes détenues aidées par un intervenant extérieur |
60 |
32,43 % |
|
Nombre de personnes détenues aidées par un codétenu |
83 |
44,86 % |
|
Nombre d'établissements pénitentiaires concernés |
184 |
100 % |
|
Dont : |
||
|
Nombre d'établissements pénitentiaires couverts par une convention avec un SAAD |
38 |
21 % |
|
Nombre d'établissements pénitentiaires dans lequel un SAAD intervient en détention |
22 |
12 % |
|
Nombre d'établissements pénitentiaires couverts par une convention avec un SSIAD |
15 |
8 % |
|
Nombre d'établissements pénitentiaires dans lequel un SSIAD intervient en détention |
14 |
8 % |
Source : enquêtes SAAD et SSIAD de mars 2016 transmises par l'administration pénitentiaire
Peu d'établissements pénitentiaires étant adaptés pour accueillir des personnes dépendantes et les personnes concernées sont parfois transférées dans ces établissements adaptés mais éloignés de leur famille.
En outre, avec le vieillissement de la population pénale, naissent de nouveaux besoins dans le domaine des pathologies chroniques et des troubles cognitifs . De plus, comme pour la population générale, il est particulièrement difficile de trouver des structures adaptées à une prise en charge après une hospitalisation , notamment dans des structures de soins de suite et de réadaptation (SSR), dont les missions sont la rééducation, la réadaptation du patient et le recouvrement maximal de ses conditions de vie.
À ce jour, la prise en charge en soins de suite et de réadaptation repose sur deux pôles, situés en Île-de-France (64 lits de l'Établissement public de santé national de Fresnes) et à Marseille (six lits actuellement opérationnels).
|
La prise en charge en soins de suite et de réadaptation (SSR) à l'Établissement public de santé national de Fresnes (EPSNF) L'EPSNF, structure à vocation nationale placée sous la double tutelle des ministères de la justice et de la santé 41 ( * ) , dispose ainsi d'un service de soins de suite et de réadaptation (SSR), utilisée comme structure d'aval des UHSI, regroupant : - 25 lits de soins de suite polyvalents (SSP), destinés aux patients nécessitant des soins polyvalents (tels les soins de pathologies liées au diabète, ou aux patients atteints de maladies neurologiques, comme la maladie d'Alzheimer) ; - 39 lits de médecine physique et de réadaptation (MPR) , accueillant des patients à la suite de traumatismes balistiques, d'accidents de la route, mais aussi de maladies ou troubles neurologiques (accident vasculaire cérébral, paraplégie, sclérose-en-plaques), répartis en 3 unités de 13 patients. Les deux tiers des patients sont originaires d'Île-de-France. L'unité dispose d'un plateau technique. Taux d'occupation et durée moyenne de séjour (DMS) au sein de l'EPSNF (en % et en nombre de jours) Source : rapport d'activité 2016 de l'EPSNF Répartition du nombre de séjours des patients hospitalisés selon les tranches d'âge Source : rapport d'activité 2016 de l'EPSNF, données du Programme de médicalisation des systèmes d'information Les unités disposent d'un plateau technique classique (imagerie avec scanner, radiologie, échographie, doppler, holter cardiaque et holter tensionnel) et d'un plateau technique de rééducation (deux salles de kinésithérapie, une salle d'ergothérapie, une cuisine thérapeutique, un jardin thérapeutique). |
|
40 % des séjours en soins de suite polyvalents ont une durée supérieure à 20 jours ; 61 % des séjours en médecine physique et de réadaptation ont une durée supérieure à 30 jours. Au total, en 2016, 45 % des patients relèvent d'un niveau faible de dépendance et 7 % des patients sont dépendants. En 2016, un peu plus de la moitié (56 %) des patients hospitalisés en soins de suite polyvalents à l'EPSNF est retournée en établissement pénitentiaire à l'issue du séjour. Répartition par destinations des séjours soins de suite polyvalent (en %)
|
|
Source : rapport d'activité 2016 de l'EPSNF |
La question de la pertinence d'une prise en charge classique est également susceptible de se poser dès le stade de l'hospitalisation.
Ainsi, depuis 2010, le nombre de patients signalés à la justice par l'UHSI de Paris a doublé, passant de 12 en 2010 à 24 en 2016 42 ( * ) . Parmi ces 24 patients :
- cinq personnes condamnées ont été libérées (trois par le biais d'une suspension de peine pour raison médicale, deux par une libération conditionnelle) ;
- six personnes en détention préventive ont été remises en liberté ;
- quatre personnes sont encore en cours de procédure ;
- la procédure n'a pas abouti pour sept patients : « parmi ces sept patients, deux ont été remis en liberté en 2016, car arrivés à la fin de leur peine » ;
- deux patients sont décédés avant que leur situation ne soit examinée par la justice.
Cette situation conduit à s'interroger sur la pertinence du maintien en détention de personnes à l'état de santé particulièrement dégradé . Pourtant, les détenus peuvent bénéficier, dans certaines conditions :
- d'une libération conditionnelle, accordée par le juge en fin de peine et sous certaines conditions, notamment pour des raisons médicales ;
- d'une suspension de peine pour raison médicale.
À ce titre, le Contrôleur général des lieux de privation de libertés constate, dans son rapport d'activité de l'année 2016 : « le CGLPL a également rencontré des personnes détenues dont l'âge ou l'état de santé paraissaient difficilement compatibles avec le maintien en détention . Il peut s'agir de personnes détenues très âgées, qui, de plus en plus souvent, connaissent leur première incarcération, ou de personnes moins âgées dont l'état de santé s'est prématurément dégradé. Certaines d'entre elles ne quittent jamais leur cellule, parfois même pas leur lit. Cependant, les moyens de prendre en charge leur handicap en détention sont très insuffisants. Quelquefois, leur détention ne se prolonge qu'en raison de l'absence de formule d'hébergement alternative . La présence de ces personnes en détention pèse sur la surpopulation et l'insuffisance de la prise en charge dont elles font l'objet ne peut qu'accélérer la détérioration de leur état de santé . Ce cas particulier doit donc être traité mais la bonne volonté des juges d'application des peines et de l'administration pénitentiaire, rarement prise en défaut sur ce point, ne parvient pas à trouver localement de solution satisfaisante faute d'une politique définie globalement » 43 ( * ) .
Comme le souligne une étude récente des Cahiers d'études pénitentiaires et criminologiques, « la libération anticipée, grâce à une suspension ou un aménagement de peine, constitue bien une réponse adaptée permettant d'envisager une fin de vie décente pour une personne incarcérée dont le pronostic vital se trouve engagé. Au-delà des aspects juridiques, la mise en oeuvre concrète de ces dispositifs nécessite une approche volontariste, exigeante et humaniste de l'ensemble des acteurs concernés. Il s'agit donc d'une question de droit mais aussi une question de valeurs et de société dépassant le seul domaine pénitentiaire » 44 ( * ) .
Alors que certains détenus pourraient bénéficier d'une suspension de peine pour raison médicale , cette mesure n'est en effet que faiblement prononcée, faute de pouvoir trouver une structure d'aval acceptant d'accueillir la personne une fois libérée. En effet, les associations et les établissements d'hébergement pour personnes âgées dépendantes (EHPAD) peuvent avoir des réticences à accueillir des personnes ayant été incarcérées.
|
La suspension de peine pour raison médicale La mesure de suspension de peine pour raison médicale a été créée par la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé. Prévue par l'article 720-1-1 du code de procédure pénale (CPP), elle est applicable à l'ensemble des personnes condamnées à une peine d'emprisonnement ou de réclusion criminelle, atteintes d'une pathologie engageant leur pronostic vital ou dont l'état de santé est durablement incompatible avec le maintien en détention et permet de suspendre l'exécution de la peine pour une durée indéterminée. Au 31 décembre 2013, et depuis la mise en place de la mesure en 2002, 1 110 mesures ont été accordées sur un total de 1 449 demandes, soit un taux moyen d'accord de 76,6 %. Nombre de décisions de suspensions de peine pour raison médicale depuis 2002 (en nombre)
Source : commission des finances du Sénat à partir des données de la DAP |
À court-terme, un début de solution pourrait être envisagé. Au sein de l'EPSNF, un étage est dédié au Centre socio-médico-judiciaire de sûreté (CSMJS), censé accueillir les personnes placées sous le régime de la rétention-sûreté. Cet étage, qui n'a accueilli qu'une dizaine de retenus depuis 2008, est vivement critiqué par le Contrôleur général des lieux de privation de liberté 45 ( * ) et, lors de ma visite, le centre était entièrement vide .
Alors qu'il est situé à l'intérieur d'un établissement pénitentiaire et qu'il dispose d'infrastructures collectives de qualité, il n'y est proposé ni activité ni prise en charge médico-psychologique. Ce centre pourrait être transformer en une sorte de « pré-EHPAD » de six places, qui pourrait accueillir pendant six mois les détenus ayant fait une demande de suspension de peine pour raison médicale, afin de disposer du temps nécessaire afin de trouver une place en structure d'aval. La direction de l'EPSNF y est favorable.
|
Recommandation n° 10 : afin d'éviter des retours en détention de personnes dépendantes, autoriser l'utilisation du centre de rétention de l'Établissement public de santé national de Fresnes (EPSNF) pour les personnes en attente d'une place dans une structure d'aval. |
2. Un pilotage perfectible de l'adéquation de l'offre de soins à la demande
Si, comme l'a rappelé l'Institut de veille sanitaire, la loi de 1994 prévoyait « la mise en place d'un système de remontée d'informations sur la santé des personnes détenues, pour adapter en conséquence l'offre de soins et la prise en charge sanitaire aux besoins de santé de cette population (...), aucun dispositif de collecte systématique de données n'existe, cependant, à ce jour » 46 ( * ) .
L'absence d'analyse de l'adéquation de l'offre de soins à destination des personnes détenues aux besoins de cette population renvoie au manque de données épidémiologiques actualisées précédemment évoqué.
Pourtant, le plan d'actions stratégiques 2010-2014 « Politique de santé pour les personnes placées sous main de justice » (PMJ) visait notamment la mise en place d'un système d'information sur la santé des personnes incarcérées, afin d'ajuster l'offre de soins aux besoins relevés en matière de prise en charge sanitaire.
Il convient toutefois de mentionner le déploiement récent d'un outil de pilotage de l'offre de soins en milieu carcéral. L'enquête nationale sur l'activité des unités sanitaires, lancée en 2013, a en effet donné lieu à la publication d'un rapport par l'observatoire des structures de soins aux personnes détenues (OSSD), plateforme internet sécurisée portée par la DGOS. D'après le ministère de la santé et des affaires sociales, « cette enquête permet de dresser un panorama, sinon exhaustif, au moins très complet, de l'activité des unités sanitaires en milieu pénitentiaire. Elle est reconduite chaque année, afin de pouvoir mesurer et analyser les évolutions dans le temps des données recueillies. Ainsi, l'enquête annuelle auprès des unités sanitaires en milieu pénitentiaire constitue un précieux outil de pilotage de l'offre de soins en milieu carcéral » 47 ( * ) .
Un seul rapport a été publié par l'observatoire des structures de soins aux personnes détenues depuis 2013. Selon la DGOS, un travail de fiabilisation des données recueillies, mené depuis 2013, devrait permettre la publication d'un rapport d'ici la fin de l'année 2017, dressant un bilan de l'activité des unités sanitaires en 2016.
Les données recueillies permettent de connaître les effectifs de personnels médicaux et paramédicaux, budgétés et effectivement pourvus par unité sanitaire et offrent un panorama global de l'activité des unités sanitaires, en présentant par exemple le nombre de consultations par spécialité (nombre d'actes infirmiers, d'actes de kinésithérapie, de dépistages VIH, de consultations dentaires, etc.). Des questions plus « qualitatives » figurent également dans l'enquête (« existe-t-il une consultation systématique des arrivants ? » ; « qui réalise les consultations psychiatriques des entrants venant de l'état de liberté ? »).
Toutefois, les données sont recueillies sur une base purement déclarative, limitant l'utilisation de ces données à des fins statistiques, et partant, ne permettant pas de mesurer l'adéquation de l'offre de soins aux besoins de santé des personnes détenues . Ainsi, par exemple, dans l'enquête réalisée en 2015, 77 unités sanitaires n'ont pas renseigné le nombre de consultations de sortie effectuées ; 94 n'ont pas renseigné le nombre de consultations programmées non réalisées.
B. ... ET AUX BESOINS DE SANTÉ DES PERSONNES DÉTENUES
La désertification médicale à laquelle certains territoires sont confrontés n'épargne pas le milieu carcéral, où l'exercice médical peine à attirer les professionnels de santé. Autrement dit, les problèmes d'attractivité médicale pour soigner la population pénale sont décuplés dans les régions confrontées à la désertification médicale - notamment les Hauts-de-France.
Les difficultés de recrutement de professionnels de santé en milieu carcéral concernent surtout certaines spécialités, au premier rang desquelles figurent par exemple la chirurgie dentaire et la kinésithérapie.
Part de postes budgétés non pourvus en unités sanitaires au 31 décembre 2015 pour plusieurs spécialités
(en %)
|
Médecin généraliste |
Spécialiste |
Dentiste |
Kinésithérapeute |
Psychiatre |
Psychologue |
|
|
Pourcentage de postes budgétés non pourvus |
2,50 % |
16,6 % |
5,9 % |
18,9 % |
- 7 % |
- 1 % |
Source : enquête nationale sur l'activité des unités sanitaires 2015, observatoire des structures de soins aux personnes détenues
Concrètement, alors que la plupart des unités sanitaires sont équipées d'un fauteuil dentaire, beaucoup rencontrent de sérieuses difficultés pour trouver un chirurgien-dentiste pour réaliser des vacations. Par exemple, le fauteuil dentaire installé à l'EPSNF n'est utilisé qu'une à deux fois par semaine.
En premier lieu, ces tensions sur certaines spécialités dans le recrutement en milieu carcéral sont en partie le reflet d'enjeux plus larges de démographie médicale et de répartition des professionnels de santé sur le territoire national . Par exemple, la densité médicale de certaines spécialités est par exemple très inférieure dans les départements d'outre-mer à celle constatée en métropole et inférieure dans la région Centre à celle constatée dans la région Île-de-France (respectivement 96,7 et 172,9 médecins spécialistes pour 100 000 habitants 48 ( * ) ).
Les problèmes de démographie médicale fragilisent l'accès effectif aux soins des personnes détenues, mais aussi l'accès aux soins de la population générale. Ainsi, les surveillants pénitentiaires du centre pénitentiaire de Lille-Loos-Sequedin n'ont pas passé de visite médicale depuis sept ans, en l'absence de médecin de prévention sur le site.
En deuxième lieu, les difficultés de recrutement du personnel médical découlent aussi des conditions de travail en milieu pénitentiaire , notamment la crainte des agressions ou l'exiguïté de certaines unités sanitaires. Toutefois, depuis 2012, l'administration pénitentiaire a financé pour 23 millions d'euros de travaux dans les unités sanitaires, dont l'agrandissement de 14 unités sanitaires, notamment à Laon, où le personnel soignant rencontré a exprimé sa satisfaction à l'égard des nouveaux locaux.
Deux pistes d'action permettant de répondre aux besoins de santé des personnes détenues doivent être privilégiées : d'une part, des actions visant un renforcement de l'attractivité médicale en particulier pour les médecins (notamment les spécialistes) en milieu pénitentiaire ; d'autre part, un déploiement plus large de la télémédecine au sein des unités sanitaires.
D'abord, afin d'améliorer l'attractivité de l'exercice professionnel en milieu carcéral, il conviendrait de mieux faire connaître ce secteur, et de développer les stages en unités sanitaires pour les internes de médecine.
En effet, l'intérêt sur le plan médical de l'exercice professionnel en milieu carcéral, a été souligné de façon unanime par les médecins rencontrés au cours des déplacements réalisés. Toutefois, ceux-ci déplorent une valorisation insuffisante de leur discipline au sein du corps médical , d'ailleurs peu voire pas du tout évoquée au cours du cursus universitaire, et peuvent ressentir un manque d'intérêt de la part des centres hospitaliers de rattachement pour l'exercice en milieu carcéral, alors même que l'unité sanitaire crée de l'activité.
Une large part des médecins exerçant en unité sanitaire se situe en milieu de carrière professionnelle, et les jeunes médecins y sont peu nombreux. Au-delà d'une communication nécessaire auprès des jeunes médecins, pour, a minima , faire connaître les professions de santé en milieu carcéral, des formations pourraient être développées afin d'accélérer les recrutements en unité sanitaire.
|
Recommandation n° 11 : afin de répondre aux besoins de santé des personnes détenues, notamment pour certaines spécialités médicales, développer des actions susceptibles de renforcer l'attractivité médicale en établissement pénitentiaire, en particulier en faisant mieux connaître ces métiers et en développant des stages en unités sanitaires pour les internes en médecine. |
En outre, la télémédecine mériterait d'être déployée à plus grande échelle dans les unités sanitaires , car elle est particulièrement adaptée au milieu carcéral : elle permet de limiter les extractions vers l'hôpital de rattachement, tout en garantissant un accès réel aux soins aux personnes détenues.
Alors que la santé des personnes détenues figurait parmi les axes prioritaires pour le déploiement de la télémédecine fixés en 2011 par la direction générale de l'offre de soins, peu de projets ont finalement été déployés.
|
L'expérimentation de la télémédecine La télémédecine a été définie par l'article 78 de la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (loi dite « HPST » 49 ( * ) ), codifié à l'article L. 6316-1 du code de santé publique, comme une « forme de pratique médicale à distance utilisant les technologies de l'information et de la communication ». La télémédecine apparaît comme un moyen de favoriser l'accès aux soins des personnes qui en sont éloignées. Les actes de télémédecine ont été définis par décret 50 ( * ) . L'article 36 de la loi de financement de la sécurité sociale (LFSS) pour 2014 prévoit un programme d'expérimentations portant sur le déploiement de la télémédecine, dans des régions pilotes 51 ( * ) , destiné aux patients pris en charge en ville et en structures médico-sociales. Ce programme d'expérimentations, désigné par l'acronyme ETAPES (expérimentations de télémédecine pour l'amélioration du parcours en santé), doit permettre de fixer une tarification préfiguratrice des actes de télémédecine afin que les professionnels de santé développent des projets répondant aux besoins de santé et tenant compte de l'offre de soins régionale . Dès 2011, cinq chantiers prioritaires ont été posés, dans le cadre de la stratégie nationale de déploiement de la télémédecine : la permanence des soins en imagerie médicale, la prise en charge des AVC, la prise en charge d'une maladie chronique, les soins en structure médico-sociale ou en hospitalisation à domicile, ainsi que la santé des personnes détenues. L'article 91 de la LFSS pour 2017 52 ( * ) prolonge d'un an les expérimentations, afin de disposer d'une évaluation de la soutenabilité des niveaux de tarifs proposés dans le cadre de l'expérimentation. En outre, il élargit le périmètre de l'expérimentation à toutes les régions, et prévoit notamment la participation des établissements de santé à l'expérimentation pour les patients non hospitalisés, afin d'élargir le nombre de patients et de professionnels éligibles, parmi lesquelles figurent les personnes placées sous main de justice, prises en charge dans les unités sanitaires. L'objectif est aussi de pouvoir analyser les spécificités liées à ce mode de prise en charge. Le projet pilote de télémédecine de l'ARS d'Île-de-France « soins aux personnes détenues », retenu dans l'appel à projet national, a permis de mettre en place la télédermatalogie, notamment à l'EPSNF. L'ouverture de la télémédecine à d'autres spécialités médicales est envisagée - la téléanesthésie est d'ores-et-déjà déployée dans quelques unités sanitaires d'Île-de-France. Source : commission des finances du Sénat |
|
Recommandation n° 12 : poursuivre le développement de la télémédecine, particulièrement adaptée au milieu carcéral, dès lors qu'elle permet d'éviter les extractions médicales et de répondre en partie au manque d'attractivité de l'exercice médical en milieu pénitentiaire. |
II. MALGRÉ UN ACCÈS GRATUIT AUX SOINS, DES DIFFICULTÉS D'ACCÈS RÉEL
A. UNE PRISE EN CHARGE DES DÉPENSES DE SANTÉ LIMITANT LE RESTE À CHARGE POUR LA PERSONNE DÉTENUE
1. Une affiliation au régime général effective
La loi relative à la santé publique et à la protection sociale de 1994 53 ( * ) pose le principe de l'affiliation obligatoire des personnes détenues au régime général de l'assurance maladie, dès leur incarcération : ainsi, aux termes de l'article L. 381-30 du code de la sécurité sociale, « les personnes détenues bénéficient de la prise en charge de leurs frais de santé effectuée par le régime général à compter de la date de leur incarcération ».
Le ministère des affaires sociales et de la santé assure que « même si ce rattachement nécessite un certain temps en fonction des délais de transmission des informations par l'établissement pénitentiaire (dans les 5 jours ouvrés maximum) et de traitement par la caisse primaire d'assurance maladie (de 5 à 10 jours ouvrés), il est systématique pour l'ensemble des personnes écrouées et prend effet à la date de mise sous écrou » 54 ( * ) .
À ce titre, l'un des axes de la stratégie « santé des personnes placées sous main de justice », publiée en avril 2017 , intitulé « Améliorer l'accès aux soins des personnes placées sous main de justice » vise notamment à garantir un accès rapide et effectif à la protection sociale. Afin d'atteindre cet objectif, plusieurs actions sont identifiées, dont la mise en oeuvre incombe à la direction de la sécurité sociale (DSS) :
- d'une part, l'amélioration de la coordination entre établissements de santé et les établissements pénitentiaires, les SPIP et les CPAM ;
- d'autre part, une meilleure information des personnes écrouées sur la prise en charge des frais de santé et de la gestion des échanges d'information entre les établissements pénitentiaires et les CPAM.
|
Les relations entre les CPAM, les établissements pénitentiaires et les SPIP Les procédures régissant les modalités d'accès au droit et aux soins pour les personnes détenues font l'objet de conventions tripartites (caisse d'assurance maladie, établissements pénitentiaire et SPIP, ainsi que les établissements de santé de rattachement). D'après la direction de l'administration pénitentiaire, 31 conventions ont été signées entre établissements pénitentiaires, SPIP et caisses primaires d'assurance maladie (CPAM) au 31 décembre 2015. Ces conventions définissent la procédure d'affiliation des personnes écrouées, qui se matérialise par l'envoi d'une fiche navette par l'établissement pénitentiaire à la CPAM, comportant les éléments relatifs à la situation administrative du détenu. En retour, les CPAM procèdent aux affiliations et envoient les attestations de droits aux établissements pénitentiaires. Les conventions visent également à renforcer l'information des personnes détenues sur leurs droits, notamment l'accès à la CMU complémentaire. Source : direction de l'administration pénitentiaire |
Si les personnes détenues sont affiliées auprès de la caisse dans le ressort de laquelle est situé l'établissement pénitentiaire de rattachement, deux situations posent la question de la continuité de la couverture sociale :
- le transfert dans un établissement pénitentiaire en dehors de la circonscription de la caisse, ou l'hospitalisation dans un établissement de santé d'un autre département, pour une durée supérieure à 40 jours ouvrés, qui entraînent un changement de caisse d'affiliation ; il incombe dans ce cas au nouvel établissement pénitentiaire d'informer la nouvelle caisse d'affiliation du transfert, dans les cinq jours ouvrés ;
- la levée d'écrou, entraînant une prise en charge des frais de santé par le régime dont relevait la personne avant sa détention ; là encore, la caisse d'affiliation doit être informée de la libération.
La réglementation a récemment été simplifiée 55 ( * ) , en prévoyant notamment un maintien de droit pour les personnes incarcérées moins de douze mois qui se sont constitué des droits avant leur détention, pour la durée constituée avant détention, déduction faite de la période d'incarcération - et non plus de pour trois mois seulement. En outre, à leur sortie de détention, les personnes qui n'ont pas d'activité professionnelle restent affiliées au régime général (et non au régime précédant leur incarcération).
Enfin, pour harmoniser le traitement des données par les CPAM entre les départements et de faciliter les procédures d'affiliation, un centre national de gestion des droits des personnes détenues devrait être mis en place par la Caisse nationale d'assurance maladie en 2018. La centralisation de la gestion des personnes écrouées sur l'ensemble du territoire dans deux caisses d'assurance maladie (les CPAM du Lot et de l'Oise) devrait ainsi permettre d'optimiser les procédures d'affiliation au régime général de l'assurance maladie , tout en fournissant à la direction de l'administration pénitentiaire un interlocuteur unique sur ce sujet.
2. Un reste à charge limité par l'interdiction des dépassements d'honoraires
Depuis le 1 er janvier 2016, les personnes écrouées en aménagement de peine ont désormais accès, sur présentation de leur carte Vitale à jour ou de leur attestation de droits, à un tiers payant intégral 56 ( * ) . Auparavant, elles devaient avancer les frais avant d'être remboursée par l'assurance maladie et l'administration pénitentiaire.
En outre, les montants susceptibles de rester à la charge des personnes détenues sont limités par l'interdiction de dépassements d'honoraires 57 ( * ) . Alors qu'elles sont, au même titre que tous les assurés du régime général, redevables des participations et franchises, le ministère des affaires sociales et de la santé concède que « le recouvrement de ces participations est, de fait, difficile sur cette population ».
Ainsi, les seules dépenses susceptibles de rester à la charge des personnes détenues sont les dépassements et frais exposés en sus des tarifs de responsabilité, principalement en matière de soins dentaire et optique. Ces dépassements restent en effet à la charge de la personne détenue sauf si celle-ci dispose d'une complémentaire santé prenant en charge tout ou partie de ces dépassements - qu'il s'agisse d'une complémentaire santé souscrite par la personne détenue (assurance, mutuelle, institut de prévoyance) ou de la CMU-C 58 ( * ) .
Le cas échéant, le reste à charge peut être payé par l'établissement pénitentiaire, au titre de l'aide en nature pour les personnes détenues sans ressources suffisantes 59 ( * ) .
D'après le ministère des affaires sociales et de la santé, « environ 40 % des personnes écrouées consommant des soins de ville bénéficient de la CMU-C. Cette donnée n'est en revanche pas disponible sur l'ensemble de la population écrouée ». Quant à l'aide au paiement d'une complémentaire santé (ACS), qui ouvre droit à une déduction sur le montant de cotisation à une complémentaire santé, aucun chiffre n'est disponible sur le taux de recours y afférant.
À ce jour, le modèle de la convention tripartite (entre l'établissement pénitentiaire, l'établissement de santé et la CPAM) relative à la protection sociale prévoit que « pendant toute la période où la personne placée sous écrou est hébergée dans un établissement pénitentiaire situé dans son ressort, la caisse doit procéder à l'examen du dossier en vue du renouvellement des droits à la CMU-C ou à l'ACS pour l'intéressé et ses éventuels ayants droit (...). De la même façon, la caisse doit également procéder à l'étude des droits à ces dispositifs pour toute personne n'en bénéficiant pas avant son placement sous écrou et qui en fait la demande. Les services pénitentiaires s'engagent à faciliter la mise en oeuvre de ces démarches ».
D'après le ministère des affaires sociales et de la santé, la centralisation de la gestion des personnes écrouées sur l'ensemble du territoire dans deux CPAM, prévue pour 2018, devrait permettre d'obtenir ces statistiques sur l'ACS et CMU-C. Ce centre de gestion national pourra également gérer l'ouverture des droits à la CMU-C et accompagner les personnes détenues dans la demande de devis pour la réalisation de certains soins coûteux (prothèses dentaires, audioprothèses, etc.).
B. MAIS DÉPENDANTE DES RELATIONS AVEC L'ADMINISTRATION PÉNITENTIAIRE, QUI CONDITIONNE L'ACCÈS EFFECTIF AUX SOINS
L'accès aux soins constitue, en nombre, le premier thème de saisie de l'Observatoire international des prisons (OIP) , avant les liens avec l'extérieur, la sécurité et la discipline, ou la surpopulation et les conditions matérielles - notamment d'hygiène.
Outre des difficultés résultant de la démographie médicale, parfois renforcées en raison d'une moindre attractivité de l'exercice médical en milieu pénitentiaire, au quotidien, l'accès réel aux soins et aux équipes soignantes dépend assez largement des équipes de l'administration pénitentiaire.
Ainsi, interrogé sur le délai moyen d'obtention d'un rendez-vous par type de soins demandé, le ministère des affaires sociales et de la santé a répondu : « il est impossible de renseigner de tels délais en l'absence de mise en oeuvre d'une enquête spécifique. Interrogées sur les délais moyens, les ARS ont souligné les grandes disparités selon les établissements pénitentiaires, mais aussi concernant le mode de transmission des demandes et la disponibilité des personnels ».
Les personnels soignants rencontrés lors des différents déplacements ont souligné qu'il leur était difficile de connaître les raisons pour lesquelles un patient ne s'est pas présenté à une consultation : il arrive que ce soit de la volonté du patient-détenu, ce peut être également en raison d'une impossibilité, pour les surveillants pénitentiaires, d'organiser le mouvement. À ce titre, un personnel soignant rencontré lors d'un déplacement soulignait que si certains surveillants pénitentiaires pouvaient manifester une certaine mauvaise volonté pour permettre aux patients-détenus de se présenter aux consultations, il s'agissait très rarement d'un comportement délibéré mais plus souvent d'une conséquence de leurs conditions de travail particulièrement éprouvantes.
|
Le personnel des lieux de privation de liberté « Le CGLPL est compétent pour traiter de la question dès lors que celle-ci a une incidence sur le respect des droits fondamentaux des personnes privées de liberté. Il a indiqué avec constance, dès le début de sa mission, que le respect des droits fondamentaux en prison, en garde à vue, en rétention ou encore dans le cadre d'une hospitalisation sans consentement était « tributaire des conditions de travail des personnels ». (...) « L'idée selon laquelle il existerait une forme de concurrence entre les droits des personnes privées de liberté et ceux des personnes qui les prennent en charge est profondément erronée : au contraire, le CGLPL a observé de manière constante qu'il existe entre eux une réelle communauté d'intérêts, parfois malgré un antagonisme apparent. En effet, les conditions de prise en charge des personnes privées de liberté sont les mêmes que les conditions de travail des professionnels et la satisfaction de leurs droits est un facteur essentiel de la sérénité de la prise en charge et donc, finalement, de la sécurité des établissements ». Source : rapport 2017 du CGLPL |
|
Recommandation n° 13 : dans la réflexion sur l'amélioration de la prise en charge sanitaire des personnes détenues, intégrer la question des conditions de travail des surveillants pénitentiaires. |
Outre la surpopulation carcérale, dans certains établissements, les surveillants pénitentiaires sont contraints de gérer des détenus ayant de lourds problèmes psychiatriques. Ainsi, l'OIP reçoit de nombreuses alertes de la part de surveillants pénitentiaires, concernant l'état de santé mentale de détenus. Dans certains cas, l'état de santé de ces personnes, que l'administration pénitentiaire ne peut refuser, justifierait qu'elles soient placées dans des institutions psychiatriques adaptées, plutôt qu'en détention.
Comme le relevait Cyrille Canetti, psychiatre à Fleury-Mérogis dès 2003, « tous les intervenants en milieu pénitentiaire s'accordent à dire que la population des malades mentaux incarcérés augmente au cours des années et que ces pathologies lourdes et ingérables sont de plus en plus représentées, mettant en grande difficulté les agents de l'administration pénitentiaire. Il semble que la proportion inquiétante des troubles mentaux repérés chez les détenus relève au moins de deux phénomènes. D'une part la prison génère de la folie, d'autre part la société enferme ses fous » 60 ( * ) .
De nouveau, se pose la question du sens de la peine et de l'enfermement de personnes présentant, dès leur entrée en détention, des troubles ou des maladies mentales particulièrement graves.
EXAMEN EN COMMISSION
Réunie le mercredi 26 juillet 2017, sous la présidence de Mme Michèle André, présidente, la commission a entendu une communication de M. Antoine Lefèvre, rapporteur spécial, sur les dépenses de santé des personnes détenues .
M. Antoine Lefèvre , rapporteur spécial . - Je vais vous présenter les principales conclusions de mon rapport sur les dépenses pour la santé des personnes détenues.
Si, en moyenne, la population pénale est jeune, elle est aussi vieillissante et surtout précaire. Selon l'Agence régionale de santé d'Île-de-France par exemple, l'incidence de la tuberculose est dix fois supérieure à la moyenne nationale et le nombre de pathologies psychiatriques est vingt fois plus élevé que dans la population générale. Le VIH, l'hépatite C mais aussi la tuberculose sont également surreprésentés en prison. Plus généralement, l'état de santé des personnes détenues est particulièrement dégradé, par rapport à celui de la population générale.
Par ailleurs, selon le dernier état des lieux réalisé en 2015 par l'Institut national de veille sanitaire, les maladies infectieuses, les addictions et la santé mentale en prison sont davantage étudiées que les maladies chroniques. Le manque de connaissance des maladies chroniques en détention est particulièrement problématique dans un contexte de vieillissement de la population carcérale, car il ne permet pas d'anticiper les besoins et, le cas échéant, d'adapter l'offre de soins.
Les dépenses de santé des personnes détenues sont prises en charge par l'assurance maladie pour la part « obligatoire » et par l'administration pénitentiaire - c'est-à-dire l'État - pour la part « complémentaire ». Le circuit de financement des dépenses de santé des détenus a été récemment simplifié : jusqu'en 2016, les directions régionales de l'administration pénitentiaire remboursaient aux établissements de santé, sur facture, la part « complémentaire ». Depuis l'année dernière, l'intégralité des dépenses de santé est prise en charge par l'assurance maladie, qui adresse ensuite une facture globale à l'administration pénitentiaire. Cette gestion centralisée constitue une simplification indéniable mais elle pourrait s'accompagner d'une meilleure connaissance de la structure et de la dynamique des dépenses de santé des personnes écrouées prises en charge par l'État, notamment grâce à une transmission, à l'administration pénitentiaire, de données comptables et statistiques.
Surtout, la part des dépenses de santé prises en charge par l'administration pénitentiaire s'avère sous-budgétée. Ainsi, entre 2010 et 2016, la population pénale a augmenté de 2 % et les dépenses de santé déconcentrées de 28 %. La croissance des charges à payer est de 180 %, comme vous le voyez sur ce graphique. En 2016 par exemple, plus de 90 % de la dotation prévue par la loi de finances initiale, soit 30,5 millions d'euros, ont été consacrés au paiement des dettes de l'administration pénitentiaire aux établissements de santé et seuls 3,2 millions d'euros ont été versés à la caisse nationale d'assurance maladie, alors même que l'appel de fonds pour 2016 s'élevait à 30,7 millions d'euros.
Autrement dit, après s'être endettée auprès des établissements de santé, l'État s'endette désormais auprès de l'assurance maladie.
À ce jour, la dette globale du ministère de la justice s'élève à 88 millions d'euros, pour une dotation annuelle de 31 millions d'euros. Par exemple, le ministère de la justice doit 10 millions d'euros au centre hospitalier régional universitaire (CHRU) de Lille au titre des dépenses engagées avant 2016.
Par ailleurs, l'administration pénitentiaire paye, pour les personnes détenues qui ne travaillent pas, une cotisation à l'agence centrale des organismes de sécurité sociale (Acoss), en contrepartie de leur affiliation au régime général d'assurance maladie. Comme pour les dépenses de santé déconcentrées, la sous-budgétisation chronique de la cotisation Acoss a conduit à la création d'une dette envers l'Acoss qui s'élève, en 2016, à 17 millions d'euros.
Ainsi, comme pour l'aide médicale d'État (AME), l'État se défausse sur la sécurité sociale et régule sa dépense en la reportant sur l'assurance maladie. Si 10 millions d'euros de dette pour le CHRU de Lille est une somme conséquente (un tiers de son besoin de trésorerie), c'est une goutte d'eau dans les dépenses d'assurance maladie !
En tout état de cause, il convient d'apurer les dettes passées et d'assurer, pour l'avenir, une budgétisation sincère, tenant compte de l'évolution de la population pénale mais aussi, le cas échéant, de la création de nouvelles structures susceptibles d'être fortement sollicitées et donc d'augmenter les dépenses de santé des personnes détenues.
Au sens large, les dépenses de santé des personnes détenues comprennent également le coût des dispositifs dédiés. À ce titre, les établissements de santé perçoivent des dotations spécifiques de la part de l'assurance maladie pour compenser le surcoût relatif à cette mission d'intérêt général. On peut évaluer à 360 millions d'euros, en 2016, le coût global de la prise en charge sanitaire des personnes détenues.
La reconstitution de ce coût consolidé est complexe et n'est retracée dans aucun document budgétaire. Pourtant, afin de mesurer l'efficacité du dispositif, ce coût pourrait être mis en regard des enquêtes épidémiologiques, qui d'ailleurs sont trop peu fréquentes.
La dépense de santé d'une personne écrouée s'élève donc à environ 5 000 euros par an. À titre de comparaison, pour un bénéficiaire de la CMU-C, cette dépense annuelle s'élève à 4 000 euros - et à 2 475 euros pour les affiliés au régime général. Cet écart n'est pas dû à une surconsommation de soins par rapport à la population générale, mais s'explique par les surcoûts des dispositifs de prises en charge spécifiques : l'hôpital en prison (les unités sanitaires), les hospitalisations dans des unités spécifiques sécurisées par l'administration pénitentiaire (les unités hospitalières) et dans des chambres sécurisées des hôpitaux.
L'offre de soins à destination des personnes détenues comprend deux dispositifs, l'un pour les soins somatiques, l'autre pour les soins psychiatriques.
Initiée en 1994, cette offre de soins dédiée constitue un indéniable progrès dans l'accès aux soins des personnes détenues : par exemple, 175 unités sanitaires ont été construites dans les établissements pénitentiaires. À l'occasion de mes déplacements, j'ai pu constater l'implication des professionnels de santé qui exercent souvent dans des conditions particulièrement difficiles et assurent une prise en charge de qualité au quotidien. Toutefois, le succès de cette offre auprès des personnes détenues est inégal et il convient désormais d'assurer la cohérence territoriale de l'offre de soins à destination des détenus.
D'abord, l'offre de soins somatiques est mal utilisée. Les huit unités hospitalières sécurisées interrégionales (UHSI), situées dans des centres hospitaliers universitaires, sont utilisées pour des hospitalisations à temps complet de plus de 48 heures. Leur taux d'occupation, qui s'élève à 68 %, s'est amélioré, se rapprochant de l'objectif fixé - 70 % - mais un écart de plus de 30 % est constaté entre l'occupation de l'UHSI de Marseille et celle de Strasbourg, comme vous pouvez le constater sur le graphique. En effet, l'absence de cour de promenade et de possibilité de fumer constitue manifestement un frein pour le détenu, enclin à repousser voire à annuler son hospitalisation. Cette situation désorganise l'unité et ne résout pas les problèmes de santé du détenu.
En outre, l'utilisation des chambres sécurisées, implantées dans le centre hospitalier de rattachement de l'établissement pénitentiaire et destinées à accueillir les détenus pour les hospitalisations urgentes ou programmées, est mal connue. Toutefois, il semble qu'elles « font de l'ombre » aux UHSI. Elles sont en effet généralement plus proches de l'établissement pénitentiaire que l'UHSI. Or, ces hospitalisations courtes nécessitent une extraction vers l'hôpital, assurée par une escorte pénitentiaire, mais aussi, à l'hôpital, une garde statique, mobilisant ainsi les forces de l'ordre... Une meilleure connaissance de l'utilisation des chambres sécurisées paraît aujourd'hui nécessaire.
En revanche, l'offre de soins psychiatriques est très sollicitée, mais n'est pas encore finalisée. Je rappelle que les conditions d'accès aux soins des personnes détenues atteintes de troubles mentaux ont considérablement évolué avec la loi du 9 septembre 2002 d'orientation et de programmation pour la justice. Elle a en effet exclu la possibilité d'hospitalisation à temps complet au sein d'un établissement pénitentiaire. Les hospitalisations psychiatriques doivent désormais être réalisées en milieu hospitalier et sont principalement effectuées dans des unités hospitalières spécifiquement aménagées pour recevoir des personnes détenues (UHSA). Si l'administration pénitentiaire en assure la sécurité, elle n'est pas présente en son sein. La commission des affaires sociales du Sénat a d'ailleurs effectué un travail sur ce thème et publiera prochainement son rapport.
Le programme de construction prévoyait l'ouverture de 17 unités, comportant 705 places avec deux tranches de construction : une première tranche de neuf unités totalisant 440 places, et une seconde de 265 places réparties dans cinq unités en métropole et trois unités en outre-mer. Les neuf unités de la première tranche ont été livrées.
Les possibilités d'hospitalisation à temps complet offertes par les UHSA sont pleinement exploitées car elles répondent à un besoin réel. Leur taux d'occupation s'élève à 75 % au niveau national. Néanmoins, en l'absence d'UHSA ouverte dans le ressort territorial d'un établissement pénitentiaire, ou en l'absence de place disponible, l'hospitalisation des personnes détenues atteintes de troubles mentaux continue d'être assurée au sein des établissements de santé autorisés en psychiatrie dans le cadre des hospitalisations d'office ou au sein des unités pour malades difficiles (UMD). Or, ces hospitalisations se déroulent sans gardes statiques ni surveillance de l'administration pénitentiaire ou des forces de l'ordre.
Cette situation ne saurait perdurer : problématique pour la sécurité du personnel et des autres patients, elle pose aussi la question de l'adéquation des soins, souvent trop courts eu égard au sentiment d'insécurité du personnel, mais aussi peu adaptés pour le patient. Au contraire, la durée moyenne de séjour en UHSA s'élève à 55 jours au niveau national. L'UHSA de Villejuif, que j'ai eu l'occasion de visiter, propose une prise en charge séquentielle articulée autour de trois étapes. En 2016, la durée moyenne de séjour y est de 90 jours.
J'estime que le contexte budgétaire contraint ainsi que le coût particulièrement élevé de la construction de la deuxième tranche d'UHSA nous incitent à envisager prudemment ce projet. Les UHSA répondent sans conteste à une demande et permettent d'offrir un accès à des soins effectifs et dignes pour les détenus confrontés à des problèmes psychiatriques.
La construction de la seconde tranche devrait a minima être conditionnée au remboursement des dettes de l'administration pénitentiaire et, le cas échéant, s'accompagner des crédits nécessaires.
Il me semble que cette décision devrait également être précédée d'une réflexion sérieuse sur le sens de la peine d'emprisonnement. Certains considèrent en effet que l'enfermement carcéral (en prison puis en UHSA) a remplacé une prise en charge sanitaire plus classique des malades mentaux en hôpital psychiatrique. Pire, les soins psychiatriques réservés aux détenus seraient plus satisfaisants que ceux dont bénéficie la population générale. Les UHSA répondent indéniablement à un besoin, mais ne constituent pas, à mon sens, une solution satisfaisante au regard de leur coût.
La prise en charge sanitaire des personnes détenues, en particulier au sein des UHSI et des UHSA, constitue un grand progrès. Mais l'offre de soins à destination des personnes détenues est confrontée aux mêmes difficultés que l'offre de soins destinée à la population générale.
D'une part, elle peine à répondre aux évolutions de la démographie carcérale. Avec le vieillissement de la population pénale, naissent de nouveaux besoins dans le domaine des pathologies chroniques et des troubles cognitifs. Comme pour la population générale, il est particulièrement difficile de trouver des structures adaptées à une prise en charge après une hospitalisation pour des détenus alors qu'on peut se demander si leur état est réellement compatible avec les conditions de détention.
Alors que certains détenus pourraient bénéficier d'une suspension de peine pour raison médicale, cette mesure n'est que faiblement prononcée, faute de pouvoir trouver une structure d'aval acceptant d'accueillir la personne une fois libérée : les associations et les EHPAD peuvent avoir des réticences à accueillir des personnes ayant été incarcérées.
Au sein de l'Établissement public de santé national de Fresnes, que j'ai visité, un étage est dédié au Centre socio-médico-judiciaire de sûreté (CSMJS), censé accueillir les personnes placées sous le régime de la rétention-sûreté. Cet étage, qui n'a accueilli qu'une dizaine de retenus depuis 2008, est vivement critiqué par le Contrôleur général des lieux de privation de liberté : situé à l'intérieur d'un établissement pénitentiaire, il n'y est proposé aucune activité, aucune prise en charge médico-psychologique. La direction de l'EPSNF souhaiterait pouvoir faire de ce centre, qui est tout neuf, un pré-EPHAD de six places, qui pourrait accueillir pendant six mois les détenus ayant fait une demande de suspension de peine pour raison médicale, afin d'avoir le temps de trouver une place en structure d'aval.
D'autre part, la désertification médicale, à laquelle certains territoires sont confrontés, n'épargne pas le milieu carcéral, où l'exercice médical peine à attirer les professionnels de santé. Autrement dit, les problèmes d'attractivité médicale pour soigner la population pénale sont décuplés dans les régions confrontées à la désertification médicale -notamment les Hauts-de-France.
Les difficultés de recrutement de professionnels de santé en milieu carcéral concernent surtout certaines spécialités, comme vous pouvez le voir, au premier rang desquelles figurent par exemple l'ophtalmologie, la chirurgie dentaire, la kinésithérapie. Alors que la plupart des unités sanitaires sont équipées d'un fauteuil dentaire, au regard du besoin de soins réel de la population carcérale en la matière, elles rencontrent de sérieuses difficultés pour dénicher un chirurgien-dentiste acceptant de réaliser des vacations. Ces difficultés découlent principalement des conditions de travail en milieu pénitentiaire, notamment la crainte des agressions ou l'exiguïté de certaines unités sanitaires. Afin d'améliorer l'attractivité de l'exercice professionnel en milieu carcéral, il conviendrait de mieux faire connaitre ce secteur, et de développer les stages en unités sanitaires pour les internes de médecine.
Surtout, la télémédecine mériterait d'être déployée à plus grande échelle dans les unités sanitaires, car elle est particulièrement adaptée au milieu carcéral : elle permet de limiter les extractions vers l'hôpital de rattachement, tout en garantissant un accès réel aux soins aux personnes détenues. Alors que la santé des personnes détenues figurait parmi les axes prioritaires pour le déploiement de la télémédecine fixés en 2011 par la direction générale de l'offre de soins, peu de projets ont finalement été déployés.
En définitive, les personnes détenues bénéficient d'une couverture sociale effective, grâce à une affiliation rapide au régime général de la sécurité sociale et d'un reste à charge limité par l'interdiction des dépassements d'honoraires, et l'absence d'avance de frais.
Il convient de souligner que l'accès effectif aux soins dépend largement des conditions de détention : dans des établissements surpeuplés, il arrive que les surveillants pénitentiaires ne puissent pas assurer la présence des patients à leur rendez-vous médical à l'unité sanitaire, sans que le personnel soignant ne connaisse le motif d'absence.
Or le suivi médical peut faire partie des obligations du détenu et conditionner un aménagement de peine.
En outre, il arrive que les surveillants pénitentiaires aient le sentiment que l'accès aux soins des personnes détenues est meilleur que le leur, en particulier dans les déserts médicaux.
Ainsi, les relations entre le personnel médical et le personnel pénitentiaire sont variables d'un établissement à l'autre : ces deux univers professionnels, largement étrangers l'un à l'autre, doivent continuer à travailler ensemble et accepter leurs contraintes respectives. C'est sur ce voeu pieux que je terminerai.
Dans le cadre de ce travail, j'ai découvert un univers particulier au sein de l'univers déjà très particulier des prisons, celui des unités sanitaires et hospitalières. J'ai en tête quelques images et témoignages des personnels soignants. J'ai observé le dévouement extrême de ces personnels, pour certains très jeunes, et qui soulignaient l'intérêt professionnel de la pratique médicale en milieu carcéral. C'est peut-être un message à faire passer à la jeune génération pour susciter les vocations.
Mme Michèle André , présidente . - Je remercie Antoine Lefèvre pour ce travail sur un sujet difficile. J'avais moi-même, quand j'étais présidente de la délégation aux droits des femmes, fait un travail sur les femmes dans les lieux de privation de liberté et nous avions abordé la problématique des soins aux femmes détenues. C'est un sujet très important qui montre que nous avons encore des progrès à faire et d'ailleurs, comme vous le savez, je vous invite, en tant que parlementaires, à visiter les prisons et à être attentif au sort des personnes qui y vivent et qui y travaillent. C'est notre devoir de parlementaire d'être attentif à ces questions. Quand on ajoute à la prison, la maladie et la vieillesse, la question est décidément très lourde.
M. Michel Canevet . - Comment expliquer l'augmentation significative des dépenses de santé déconcentrées en 2015 et des charges à payer ? Les moyens alloués à la justice permettront-ils, à l'avenir, d'éviter ces reports de charges ?
Au cours de vos travaux, avez-vous observé des disparités territoriales en matière d'accès aux soins - je pense en particulier aux territoires d'outre-mer.
Le Gouvernement a initié la construction de plusieurs milliers de places de prison : la proximité d'un centre hospitalier de type CHRU est-elle susceptible d'orienter le choix des sites d'implantation ?
M. Philippe Dallier . - Le taux de 70 % d'occupation dans les UHSI correspond-il à l'objectif fixé ? Il ne me semble pas particulièrement élevé, au vu des besoins que vous décrivez.
Cette mission, comme d'autres, est caractérisée par des sous-budgétisations chroniques puisque les crédits de l'année N servent à payer les dettes de l'année N-1. Ne pourrait-on pas, pour toutes les missions, recenser et tenir à jour, année après année, un tableau des dettes de l'État vis-à-vis d'une multitude d'organismes ? Ainsi, disposant du montant total, nous pourrions peut-être un jour procéder au « rebasage » dont on parle tant, dans une logique de vérité budgétaire absolue. Car un jour, cette dette, il faudra bien la payer !
M. Bernard Lalande . - Lors d'une visite, j'ai constaté que les surveillants pénitentiaires s'occupaient des détenus très âgés alors que, dans notre société, les personnes âgées peuvent bénéficier de l'intervention de professionnels qui sont formés à ce type de missions. Par ailleurs, j'ai vu des surveillants pénitentiaires très éprouvés, notamment psychologiquement, par un métier particulièrement difficile. Avez-vous rencontré, outre le personnel soignant qui intervient en milieu carcéral, des agents de l'administration pénitentiaire ?
M. Jean-François Husson . - J'ai eu l'occasion de visiter à deux reprises une maison d'arrêt : on y entre parfois avec des idées préconçues et en sort un tout petit peu différent, souvent durablement. Dans le cadre de nos missions de contrôle et d'évaluation, qui pourraient se renforcer à l'avenir, je pense qu'il est indispensable, en début de mandature, de disposer d'un état des lieux des sous-budgétisations.
Par ailleurs, je pense que le travail de la commission des affaires sociales auquel vous avez fait référence pourrait nourrir la réflexion de la commission des finances, en particulier dans la perspective de l'examen du prochain projet de loi de finances.
Quelles pourraient être les pistes d'amélioration pour diminuer les surcoûts spécifiques à la prise en charge, particulièrement sécurisée, de cette population particulière ?
M. Claude Raynal . - Je salue le fait qu'Antoine Lefèvre ait trouvé le moyen de parler de budgétisation insincère : c'est le mot de l'année ! Concernant les dépenses de santé déconcentrées, la sous-budgétisation représente moins de 30 millions d'euros. C'est agaçant car ce sont des sommes ridicules, à l'échelle du budget de l'État - je ne parle pas pour les établissements publics de santé. Ces situations devraient pouvoir se résoudre rapidement. Ne pas être capable de budgéter 30 millions d'euros supplémentaires, et de régler les problèmes une fois pour toutes, c'est agaçant. Peut-être le rapporteur spécial pourra-t-il pousser un peu les feux auprès du ministre concerné pour que ceci soit réglé définitivement.
Certains spécialistes intervenant dans les unités sanitaires sont plus nombreux que ce qui est budgété, et d'autres moins : comment l'expliquer ?
La question de la construction d'une deuxième tranche d'UHSA est posée : la sécurisation est-elle plus chère que dans les chambres sécurisées des hôpitaux ? Dans votre analyse du coût des USHA, avez-vous également intégré les coûts de fonctionnement de ces unités ?
Le vieillissement et les maladies qui y sont liées constituent un sujet difficile en soi. Pour la population carcérale, une prise en charge en milieu ouvert est-elle prévue ? Ou bien est-ce traité au sein de structures particulières ? J'imagine qu'un criminel incarcéré qui développe la maladie d'Alzheimer, devient alors avant tout un malade d'Alzheimer.
M. Richard Yung . - Je garde de mes visites en établissements pénitentiaires le souvenir de situation assez contrastée : dans certains établissements, la proportion de détenus rencontrant des troubles psychiatriques était particulièrement importante, ce qui rendait particulièrement difficile le travail des gardiens. Ces derniers soulignaient qu'ils n'étaient pas des infirmiers psychiatriques et ne savaient pas soigner ces personnes atteintes de maladie mentale. Ainsi, pour maintenir les détenus tranquilles, des traitements chimiques forts pouvaient être administrés par les psychiatres. Que vous a-t-on dit sur la carte géographique des USHA pour éviter de laisser des détenus malades en établissement pénitentiaire sous camisole chimique ?
M. Antoine Lefèvre , rapporteur spécial . - S'agissant de la récente variation des dépenses de santé déconcentrées, le fléchissement en 2016 découle de mesures de régulation budgétaire, qui diminuent la consommation des crédits, mais augmentent les dettes l'année suivante.
En outre-mer, les unités sanitaires des établissements récents sont dotées d'équipements médicaux mais la démographie médicale pose problème.
Le lieu d'implantation des UHSI et UHSA peut avoir en effet un impact important sur le choix du lieu d'incarcération : une part très importante des patients arrivant à l'UHSI de Lille viennent ainsi de l'établissement de Lille-Loos-Sequedin, situé à proximité.
Les taux d'occupation en USHI peuvent s'expliquer par des annulations d'hospitalisation programmées, notamment parce que pour certains détenus, il est difficile d'arrêter de fumer.
M. Philippe Dallier . - S'agit-il d'un taux cible qu'il faudrait atteindre ou bien d'une moyenne constatée de 70 %, afin de garder des marges de progression pour l'avenir ? On peut en effet penser qu'il y a une demande importante et, dès lors, le taux d'occupation paraît faible par rapport à ce qu'on peut connaître ailleurs.
M. Antoine Lefèvre , rapporteur spécial . - Il s'agit d'un objectif fixé, qui tient compte de la spécificité de l'hospitalisation des personnes détenues, des annulations d'hospitalisation. D'ailleurs, le ministère des affaires sociales précise qu'il est difficile de faire une comparaison directe du taux d'occupation des UHSI avec celui observé en milieu hospitalier ordinaire.
Comme le souligne Bernard Lalande, il arrive que les surveillants s'occupent des détenus âgés ou dépendants. Je ne sais pas si le terme anglais de « nursing » est approprié, mais il n'est pas éloigné de certaines tâches accomplies par les surveillants, dont ce n'est pourtant pas le métier. J'ai échangé, au centre pénitentiaire de Lille-Loos-Sequedin, avec les syndicats des surveillants pénitentiaires, dont les conditions de travail sont indéniablement difficiles. Je tiens à souligner le dévouement de ces agents parfois en souffrance. Les syndicalistes rencontrés m'ont fait remarquer qu'il était louable que je vienne m'occuper de la santé des détenus, tout en me faisant observer qu'eux-mêmes n'avaient plus de médecin de prévention depuis sept ans ! Pourtant, ils occupent des postes à risques et peuvent souffrir, notamment psychologiquement. L'Agence régionale de santé et la direction interrégionale des services pénitentiaires ont toutefois assuré à la direction du centre pénitentiaire qu'un médecin serait prochainement nommé au centre pénitentiaire. Pour revenir au sujet du vieillissement en milieu carcéral, la problématique des aidants n'est bien sûr pas la même que pour la population générale, mais la question de la dépendance en prison se pose. Les locaux neufs, vacants et opérationnels du Centre socio-médico-judiciaire de sûreté de l'EPSNF, sous forme de petits studios, pourraient accueillir un « pré-EHPAD », ce qui offrirait une solution à court terme, le temps de trouver, le cas échéant, une structure d'aval en milieu ouvert. Le directeur de l'établissement y est favorable.
Les sous-budgétisations ne sont pas propres aux dépenses pour la santé des personnes détenues mais concernent bien d'autres domaines.
Comme l'a relevé Claude Raynal, une sous-budgétisation des dépenses de 30 millions d'euros est agaçante. L'accumulation de ces sous-budgétisations a entraîné la constitution d'une dette de 88 millions d'euros. Cette situation a pesé sur la trésorerie des CHU, je l'ai rappelé en particulier pour le CHRU de Lille.
En ce qui concerne la fongibilité des postes, l'allocation des effectifs en unités sanitaires relève des établissements de santé.
La prise en charge des détenus vieillissants relève principalement des soins de suite et de réadaptation, qui sont proposés à Fresnes ou à Marseille, mais le nombre de lits est notoirement insuffisant. Les suspensions de peine pour raisons médicales sont aujourd'hui peu prononcées, précisément par manque de solutions d'aval. Lorsque les personnes sont maintenues en détention parce qu'elles souhaitent y finir leur vie, les surveillants pénitentiaires veillent à assurer la meilleure prise en charge possible. Cependant, le maintien en détention de personnes en fin de vie devrait être évité, même en l'absence de solution familiale.
S'agissant de la construction de la deuxième tranche d'UHSA, les estimations budgétaires présentées intègrent leurs coûts de fonctionnement. Je propose de conditionner l'engagement de la construction de la deuxième tranche à l'apurement des dettes de l'administration pénitentiaire.
La commission a donné acte de sa communication à M. Antoine Lefèvre, rapporteur spécial, et en a autorisé la publication sous la forme d'un rapport d'information.
LISTE DES PERSONNES ENTENDUES
Observatoire international des prisons (OIP)
- M. François BÈS, responsable du pôle enquête.
Direction de l'administration pénitentiaire
- M. Stéphane BREDIN, directeur-adjoint, ancien sous-directeur du pilotage et du soutien des services ;
- Mme Sabrina SCHMITT, chef du bureau de la synthèse ;
- M. Jean-José LOPEZ, chef du bureau des politiques sociales et d'accès aux soins.
Agence régionale de santé Île-de-France (ARSIF)
- M. Didier JAFFRE, directeur de l'offre de soins ;
- Dr Monique HABBIB-RAPPOPORT, référente thématique santé des personnes détenues.
Caisse nationale de l'assurance maladie des travailleurs salariés (CNAMTS)
- Mme Delphine CHAMPETIER, directrice de cabinet auprès de M. Nicolas REVEL, directeur général ;
- Mme Fanny RICHARD, responsable département réglementation.
Contrôleur général des lieux de privation de liberté (CGLPL)
- M. André FERRAGNE, secrétaire général.
Direction générale de la santé (DGS) et Direction générale de l'offre de soins (DGOS)
- M. Patrick AMBROISE, adjoint de Mme Zinna BESSA, sous-directrice de la santé des populations et de la prévention des maladies chroniques à la DGS ;
- Mme Sylvie ESCALON, adjointe au sous-directeur de la DGOS ;
- Mme Morgane GUILLEMOT, chargée de mission - Santé des détenus à la sous-direction de la DGOS.
Direction de la sécurité sociale (DSS)
- M. Benjamin VOISIN, sous-directeur de l'accès aux soins, des prestations familiales et des accidents du travail ;
- Mme Cendrine BLAZY, adjointe à la cheffe de bureau CMU et prestations de santé.
Déplacement à Villejuif
Groupe hospitalier Paul Guiraud - Unité hospitalière spécialement aménagée (UHSA)
- Mme Cécilia BOISSERIE, directrice du parcours de soins ;
- Dr Magali BODON-BRUZEL, chef de pôle.
Déplacement à Laon
Unité sanitaire du centre pénitentiaire de Laon - Centre hospitalier de Laon
- M. Marc GUINGUENÉ, adjoint au directeur de l'établissement pénitentiaire ;
- Mme Michèle ROBIN, médecin chef de l'unité sanitaire ;
- M. Jean-Philippe VRAND, attaché d'administration hospitalière ;
- Mme Isabelle PLANEIX, directrice financière de l'hôpital ;
- Dr Jean-Brice GAUTHIER, président de la Commission médicale d'établissement (CME) ;
- M. Lionel PREVOT, cadre de santé ;
- M. Rémi HAMON, responsable de service (UCSA).
Déplacement à Lille
Centre hospitalier régional universitaire de Lille (CHRU)
- M. Jean-Olivier ARNAUD, directeur général ;
- Mme Caroline DELAPLACE, cadre gestionnaire du pôle en charge des soins aux personnes détenues ;
- M. le Professeur Didier GOSSET, doyen de la faculté de médecine de Lille ;
- M. Vincent DUPONT, directeur du département des politiques financières et des analyses économiques.
Unité hospitalière sécurisée inter-régionale (UHSI)
- Mme Sandrine ROCHER, directrice détention ;
- Mme Sylvie POINTIER, lieutenant ;
- Dr Sylvie FAILLON, praticien hospitalier ;
- M. Franck BOTTIN, directeur référent du pôle psychiatrie et de médecine en milieu pénitentiaire ;
- Mme Nathalie VANHEMS, cadre supérieure de santé en charge des soins aux personnes détenues ;
- M. Philippe LENGRAND, cadre de santé.
Centre pénitentiaire de Lille - Prison de Sequedin - Unité de consultation et de soins ambulatoires (UCSA) - Quartier arrivant et maison d'arrêt des femmes du centre pénitentiaire de Sequedin
- Mme Sandrine ROCHER, directrice détention USHI ;
- Mme Delphine ROUSSELET, directrice adjointe ;
- Dr Simon LIZAK, praticien hospitalier en charge des soins somatiques ;
- Dr Anne-Sophie TERNOIS, praticien hospitalier en charge des soins psychiatriques ;
- M. Franck BOTTIN, directeur référent du pôle ;
- Mme Nathalie VANHEMS, cadre supérieure de santé.
Déplacement à Fresnes
Établissement public de santé national de Fresnes (EPSNF)
- M. Olivier REILLON, directeur.
* 1 En application de l'article 57 de la loi organique relative aux lois de finances (LOLF).
* 2 Francine Cassan, Laurent Toulemon et Annie Kensey, « L'histoire familiale des hommes détenus », Insee Première, n° 706, avril 2000.
* 3 Selon l'OCDE, en 2015 le taux d'emploi des hommes actifs était de 67,1 %.
* 4 Develay AE, Verdot C. Dispositif de surveillance de la santé des personnes détenues. Synthèse des connaissances et recommandations. Saint-Maurice : Institut de veille sanitaire ; 2015.
* 5 Selon la statistique mensuelle des personnes écrouées et détenues en France, situation au 1 er juillet 2017, direction de l'administration pénitentiaire.
* 6 Emmanuelle Brillet, « Vieillesse(s) carcérale(s) », Cahiers d'études pénitentiaires et criminologiques, n°38, octobre 2013.
* 7 Selon l'étude, « dans les années 1990, en France, la hausse subite des condamnations dans le domaine des crimes et délits sexuels a très exactement coïncidé avec les modifications apportées à la répression de ce type d'infractions dans le nouveau code pénal (...), puis le vote de la loi n° 94-89 du 1 er février 1994, qui prévoit un allongement des délais de prescription ».
* 8 Laurent Ridel et Caroline Touraut, « Personnes détenues en fin de vie : expériences individuelles et modalités de prise en charge », Cahiers d'études pénitentiaires et criminologiques, n° 41, septembre 2016.
* 9 État des connaissances sur la santé des personnes détenues en France et à l'étranger, InVS, juin 2014. Dispositif de surveillance de la santé des personnes détenues, synthèse des connaissances et recommandations, InVS, avril 2015.
* 10 Livre blanc sur l'immobilier pénitentiaire remis à Jean-Jacques Urvoas, Garde des sceaux, ministre de la justice, par Jean-René Lecerf, président de la commission du livre blanc, le 4 avril 2017.
* 11 Aude-Emmanuelle Develay et al. , « Surveillance de la santé des personnes détenues en France : faisabilité et recommandations », Santé Publique 2015/4 (Vol. 27), p. 491-502.
* 12 Loi n° 94-43 du 18 janvier 1994 relative à la sante publique et à la protection sociale.
* 13 Projet de loi relatif à la santé publique et à la protection sociale, présenté au nom d'Édouard Balladur, Premier ministre, par Simone Veil, ministre d'État, ministre des affaires sociales, de la santé et de la ville et par Philippe Douste-Blazy, ministre délégué à la santé.
* 14 Loi n° 2002-1138 du 9 septembre 2002 d'orientation et de programmation pour la justice.
* 15 Exposé des motifs du projet de loi précité, présenté au nom de Jean-Pierre Raffarin, Premier ministre, par Dominique Perben, Garde des Sceaux, ministre de la justice.
* 16 Loi n° 2009-1436 du 24 novembre 2009 pénitentiaire.
* 17 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 18 La direction de l'administration pénitentiaire précise, dans les réponses au questionnaire, que « la capacité en lits de chaque UHSI a été déterminée en fonction de plusieurs critères définis à savoir une projection de la population pénale au 1 er janvier 2001, un taux d'hospitalisation égal à 15,8 %, une durée moyenne de séjour de 8 jours et un taux d'occupation de 70 % ».
* 19 Réponse au questionnaire.
* 20 La circulaire interministérielle du 13 mars 2006 (DAP/DHOS/DGPN/DGGN) relative à l'aménagement ou à la création de chambres sécurisées dans les établissements publics de santé précise le cahier des charges devant être respecté.
* 21 La Cour des comptes notait ainsi dans son rapport public annuel de 2014, que les unités sanitaires « ont, en effet, souvent tendance à privilégier les hospitalisations dans leur établissement de rattachement, y compris pour des hospitalisations supérieures à 48 heures ».
* 22 Le ministère des affaires sociales et de la santé précise, dans les réponses au questionnaire, que « les admissions en hospitalisation de jour sont exclusivement décidées par le médecin. Elles sont prononcées par le directeur de l'établissement de santé sur proposition médicale (...). L'admission en hospitalisation de jour peut être prononcée pour toute personne détenue relevant de la zone géographique de son ressort (région). Dans le cas de personnes détenues dans un autre établissement pénitentiaire, le médecin responsable de l'unité d'hôpital de jour examine les demandes d'admission présentées par les équipes soignantes de l'établissement d'origine. Sous réserve de son avis favorable et des disponibilités au sein des cellules d'hébergement, il transmet au directeur de l'établissement pénitentiaire une demande de transfert en vue de soins au sein de l'hôpital de jour et d'une affectation en cellule d'hébergement ».
* 23 Article 48 de la loi n° 2002-1138 du 9 septembre 2002 d'orientation et de programmation pour la justice.
* 24 Aux termes de l'article L. 3222-1 du code de la santé publique.
* 25 Aux termes de l'article L. 3214-1 du code de la santé publique.
* 26 L'admission est prononcée par arrêté du préfet sur la base d'un certificat médical établi par un psychiatre précisant les motifs de la demande d'hospitalisation en UMD (article R. 22-2 du code de la santé publique) et après accord d'un psychiatre de l'UMD. L'admission en UMD s'effectue dans l'unité la plus proche du lieu d'hospitalisation du patient, sous réserve des disponibilités. Les UMD ont une vocation nationale.
* 27 Selon le rapport annuel de la Cour des comptes de 2014, citant des données de l'administration pénitentiaire, « la durée moyenne de séjour des personnes détenues était, en 2012, de 18,3 jours contre 37 jours pour la population générale », et concluant que « leur sortie est souvent précoce alors même que leur situation n'est pas encore stabilisée ».
* 28 Michel David, « Soigner les méchants - Éthique du soin psychiatrique en milieu pénitentiaire », L'Harmattan, mai 2015.
* 29 Selon une étude de 1999 de Pierre Pradier, « alors que le taux d'irresponsabilité pénale pour cause de maladie mentale était de 17 % au début des années 1980, il est passé à 0,17 % en 1997 pour ne connaître quasiment plus de variation ».
* 30 Cyrille Canetti, Psychiatre, SMPR de Fleury-Mérogis, adsp n° 44, septembre 2003.
* 31 Cf . article L. 381-30-5 du code de la sécurité sociale.
* 32 À noter que pour les patients bénéficiant d'une exonération de part « complémentaire » en raison de leur état de santé (affection longue durée, maternité), qu'ils soient écroués ou non, l'ensemble des frais est pris en charge par l'assurance maladie.
* 33 Article 46 de la loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015.
* 34 Article L. 381-30-2 du code de la sécurité sociale.
* 35 Arrêté du 19 décembre 1994 pris pour l'application de l'article D. 381-23 du code de la sécurité sociale.
* 36 26,08 %*38 616*14,60%*67 989 détenus= 99 969 642.
* 37 Contre 343 millions d'euros en 2012 selon la Cour des comptes.
* 38 « La dépense de CMU complémentaire par bénéficiaire 2013-2014 », fonds de financement de la protection complémentaire de la couverture universelle du risque maladie.
* 39 Hors dépenses prises en charge par l'administration pénitentiaire, notamment au titre de la sécurisation de l'UHSA.
* 40 L'enquête porte sur l'intégralité des établissements pénitentiaires, à l'exception du centre de détention de Joux-la-Ville, la maison d'arrêt de Reims et le centre de détention de Villenauxe-la-Grande, établissements n'ayant pas répondu à l'enquête.
* 41 La tutelle est devenue régionale pour la santé depuis le 1 er janvier 2011 : elle est assurée par l'Agence régionale de santé d'Île-de-France.
* 42 Rapport d'activité 2016 de l'UHSI Groupe Hospitalier la Pitié Salpêtrière, présenté en comité local de coordination le 21 mars 2017.
* 43 Rapport d'activité du Contrôleur général des lieux de privation de liberté (CLGPL) de 2016, janvier 2017.
* 44 Laurent Ridel et Caroline Touraut, « Personnes détenues en fin de vie : expériences individuelles et modalités de prise en charge », Cahiers d'études pénitentiaires et criminologiques, n° 41, septembre 2016.
* 45 Avis du Contrôleur général des lieux de privation de liberté du 5 octobre 2015 relatif à la rétention de sûreté.
* 46 Develay AE, Verdot C. Dispositif de surveillance de la santé des personnes détenues. Synthèse des connaissances et recommandations. Saint-Maurice : Institut de veille sanitaire ; 2015.
* 47 Réponse au questionnaire.
* 48 Atlas de la démographie médicale en France, situation au 1 er janvier 2016, Conseil national de l'ordre des médecins, p. 64.
* 49 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 50 Décret n° 2010-1229 du 19 octobre 2010 relatif à la télémédecine.
* 51 L'arrêté du 10 juin 2014 fixant la liste des régions sélectionnées sur le fondement de l'article 36 de la loi n° 2013-1203 du 23 décembre 2013 de financement de la sécurité sociale pour 2014 en vue de la mise en oeuvre d'expérimentations en télémédecine définit 9 régions pilotes (l'Alsace, la Basse-Normandie, la Bourgogne, le Centre, la Haute-Normandie, le Languedoc-Roussillon, la Martinique, le Pays de la Loire et la Picardie).
* 52 Loi n° 2016-1827 du 23 décembre 2016 de financement de la sécurité sociale pour 2017.
* 53 Loi n° 94-43 du 18 janvier 1994 relative à la sante publique et à la protection sociale.
* 54 Réponse au questionnaire.
* 55 Décret n° 2017-736 du 3 mai 2017 relatif aux règles d'identification, d'affiliation et de rattachement des bénéficiaires des prestations de sécurité sociale et portant modifications de diverses dispositions relatives à l'assurance maladie.
* 56 En application de l'article L. 381-30-1 du code de la sécurité sociale.
* 57 Prévue à l'article L. 162-5-13 I bis du code de la sécurité sociale.
* 58 Aussi la CMU-C prend-elle en charge les prothèses dentaires, les frais d'optique et d'audioprothèses, dans la limite du « panier CMU-C », déterminé par arrêté. Des tarifs maximums facturables par les professionnels, fixés aujourd'hui à hauteur de la couverture offerte par la CMU-C, permettent d'aboutir à des restes à charge nuls.
* 59 Circulaire JUSK1340023C du 17 mai 2013 relative à la lutte contre la pauvreté en détention.
* 60 Cyrille Canetti, Psychiatre, SMPR de Fleury-Mérogis, adsp n° 44, septembre 2003.