B. L'EVOLUTION DES MOTIFS DE DEMANDES DE SOINS URGENTS REMODELE PEU À PEU LA MISSION DES URGENCES
1. En dépit d'une forte stabilité du profil des patients accueillis et de la prévalence des consultations pour traumatologie, les prises en charges effectuées aux urgences tendent à se diversifier
• La Cour des comptes comme la Drees ont souligné devant vos rapporteurs qu'il existait une forte stabilité des caractéristiques de la patientèle accueillie par les services d'urgences .
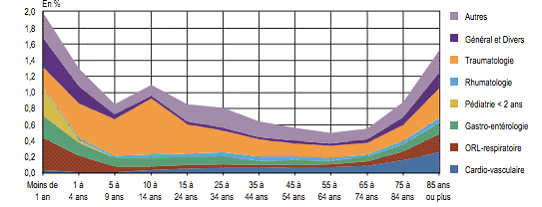
On observe depuis plusieurs décennies, en premier lieu, une concentration des patients des urgences aux âges extrêmes de la vie , qui tend à se renforcer.
Selon l'enquête de la Drees, les patients âgés de 75 ans ou plus représentent 12 % des passages (soit 2 millions de patients), et 17 % des passages de patients âgés de 15 ans ou plus - alors que ce groupe d'âge ne constitue que 11 % des 15 ans ou plus en population générale. 44 % de ces patients sont âgés de 85 ans ou plus, contre 32 % en population générale.
La prépondérance de ces profils ne découle donc pas seulement de la croissance de la part des personnes âgées dans la population, mais également de leur profil pathologique particulier, caractérisé par une plus forte prévalence des maladies chroniques et des polypathologies. Dans les établissements relevant de l'AP-HP, une hausse de 6 % de la fréquentation des services d'urgences par les personnes âgées a été relevée sur la seule année 2016.
Les moins de 18 ans représentent quant à eux 5 millions de passages, soit 27 % d'entre eux.
En second lieu, avec près de 40 % des diagnostics (hors UHCD), les lésions traumatiques et les empoisonnements représentent le premier motif de recours aux urgences , notamment aux âges médians de la vie.
La patientèle accueillie aux urgences en
2013 :
taux de recours selon la pathologie diagnostiquée et
l'âge du patient
 Source
: Drees
Source
: Drees
En d'autres termes, une large partie des patients accueillis aux urgences continuent de correspondre au coeur de métier de ces services , ainsi que l'a souligné le Pr Carli devant vos rapporteurs. Il s'agit là des patients nécessitant une prise en charge immédiate suivie, le cas échéant, d'une hospitalisation spécialisée.
• Au-delà de ces tendances générales, il existe une notable évolution du profil des patients, établie notamment par l'organisation Samu-Urgences de France dans son livre blanc.
Celui-ci relève que la prise en charge des accidentés de la route, qui se trouvait au centre du concept d'organisation des urgences dans les années 1970, est aujourd'hui en net déclin . A cette décroissance répond une augmentation de « nouvelles priorités » des urgences, et notamment, d'une part, des pathologies cardiovasculaires et neurologiques , et, d'autre part, des complications aiguës des cancers et des maladies chroniques . Dans le premier cas, s'il existe une efficace filiarisation 21 ( * ) des prises en charge aiguës au sein de structures dédiées, les séquelles des accidents traités (par exemple, la survenance d'une insuffisance cardiaque aiguë après un infarctus du myocarde) nécessitent fréquemment une prise en charge au sein des services d'urgences. La deuxième configuration s'expliquerait par le fait que les progrès de la médecine permettent à de nombreux patients en traitement chronique lourd de séjourner en dehors de l'hôpital ; les services d'urgences se trouvent dès lors en première ligne pour la prise en charge des complications intercurrentes graves.
Le Pr Carli a également souligné que le développement des prises en charge ambulatoires ne pouvait déboucher que sur un accroissement des demandes de soins d'urgences.
Plusieurs des professionnels rencontrés par vos rapporteurs ont, par ailleurs, relevé la plus forte prévalence de patients se présentant dans un état sanitaire très dégradé . Il s'agit pour nombre d'entre eux d'une première demande de soins, formulée lorsqu'ils n'ont plus d'autre choix, en l'absence complète d'autre suivi. Ces patients se présentent notamment avec des pathologies complexes, ou encore au stade très avancé de maladies graves, comme par exemple des cancers, une tuberculose, le palud ou encore le VIH. Les équipes de Lariboisière ont ainsi indiqué qu'il arrivait que des patients décèdent aux urgences après s'y être présentés au stade terminal de telles pathologies.
Cet état de fait est souvent associé à des situations sociales difficiles, découlant d'une très forte précarité, voire d'une certaine marginalisation, dont il résulte que les patients se trouvent fréquemment en dehors de tout parcours de soins lorsqu'ils se présentent aux urgences.
2. Une dimension « hors soin » de plus en plus prégnante dans le quotidien des équipes
a) Des situations d'urgence sociale de plus en plus visibles
• Si cette évolution n'apparaît pas forcément très nettement dans les enquêtes statistiques récentes 22 ( * ) - ce qui pourrait en partie résulter de leur caractère déclaratif -, le renforcement de la demande sociale, en sus ou en lieu et place de la demande strictement sanitaire, est cependant nettement perçu par les soignants, qui mettent en avant la très grande précarité d'une part non négligeable des patients accueillis .
Le chef des services des urgences du centre hospitalier d'Arras a ainsi indiqué que si le profil des patients accueillis ne présentait pas de gravité médicale systématique, la gravité sociale était en revanche de plus en plus fréquente . Selon lui, cette évolution est reflétée par le taux d'hospitalisation de son service, qui n'est que de 14 à 15 %, alors qu'il atteint plutôt 20 % en moyenne nationale.
Selon les témoignages recueillis par vos rapporteurs, la précarité des patients accueillis aux urgences se traduit de deux manières contradictoires .
Elle est tout d'abord particulièrement visible, ainsi qu'indiqué plus haut, chez les personnes se présentant avec des pathologies très avancées, faute de prise en charge antérieure - ce qui peut notamment traduire une certaine marginalisation.
Mais elle peut également être détectée chez des patients arrivant dans un service d'urgences pour des motifs relevant d'une consultation simple, faute d'avoir pu trouver une autre solution, que ce soit en raison de difficultés à s'orienter dans le parcours de soins ou du fait de l'absence de professionnels médicaux à proximité de leur lieu de résidence. Cette dernière situation a notamment été soulignée à l'hôpital Avicenne, qui se trouve en Seine-Saint-Denis, au coeur d'une zone sous-dotée en professionnels de santé, notamment en spécialistes 23 ( * ) .
b) Des services déstabilisés face à l'urgence sociale
Quoiqu'elles réussissent à y faire face avec beaucoup de dévouement, ces situations ne sont pas sans poser problème aux équipes médicales, d'autant que les soignants ne reçoivent pas de formation spécifique à ces problématiques qui débordent largement le champ médical.
• Il faut tout d'abord souligner que l'accueil de ce profil de patients est particulièrement consommateur de temps , dans des services qui se trouvent bien souvent déjà débordés.
En l'absence de dossier médical et de suivi antérieur, il est en effet nécessaire de reconstituer l'historique du patient, ce qui n'est pas toujours aisé. Les soignants ont par ailleurs indiqué qu'ils n'avaient parfois pas d'autre solution que de réaliser de très nombreux examens, au-delà du motif de consultation initial, dans la mesure où le patient accueilli risque ensuite de sortir à nouveau du parcours de soins ; il est alors nécessaire de procéder à un bilan sanitaire complet.
Peut par ailleurs se poser un problème de communication résultant d'une barrière linguistique, qui complexifie encore davantage le travail des équipes : à Avicenne, il a été indiqué que la patientèle accueillie parlait plus de 80 langues différentes.
Enfin, certaines situations sociales (handicap non pris en charge, forte précarité) nécessitent de trouver une solution d'accueil social ou médico-social en aval (établissement spécialisé, hébergement d'urgence), ce qui n'est pas toujours possible dans l'immédiat, tandis que le patient ne peut se retrouver livré à lui-même. Il arrive ainsi que des services doivent abriter pendant plusieurs jours des situations d'urgence sociale qui ne correspondent pas à leur mission première.
• Plusieurs équipes se sont par ailleurs déclarées préoccupées de la réponse à apporter à des situations de fin de vie au sein des services des urgences . Celles-ci relèveraient en réalité de la compétence de services spécialisés, mais surtout des services de soins palliatifs. Lorsque des patients se présentent au stade terminal de certaines affections graves, il est cependant difficile de les transférer dans de telles structures, dans la mesure où ils ne relèvent pas d'un parcours de soins - dans les services d'oncologie, la priorité va ainsi aux patients suivant une chimiothérapie.
Les décès, sans être pléthoriques, ne seraient dès lors pas rares au sein des services d'urgences, qui ne sont cependant pas toujours configurés pour y faire face. Il serait en effet nécessaire de pouvoir fournir une chambre isolée, ou au moins un box, pour y accueillir la famille du patient dans des conditions permettant le respect de la dignité humaine, ce qui n'est pas toujours possible. Dans de telles situations, le décès survenant sur un brancard dans le couloir, s'il reste heureusement rare, est toujours très mal vécu par les soignants comme par les proches des défunts.
Ceux-ci doivent en outre assurer un accompagnement de fin de vie qui ne correspond ni à leur métier, ni à leur compétence , et peut se révéler très éprouvant. Vos rapporteurs soulignent que ces situations correspondent par ailleurs à une évolution plus large de notre société, qui accepte mal la mort, et tend à faire de l'hôpital le lieu où surviennent la majeure partie des décès.
3. La question des passages inutiles aux urgences : un faux problème
Il apparaît enfin difficile de traiter de l'évolution des motifs de recours aux urgences sans évoquer le phénomène très largement commenté - et décrié - des « passages inutiles » aux urgences, qui a déjà fait couler beaucoup d'encre, et occupé une part non négligeable des entretiens conduits par vos rapporteurs.
Résumés en termes peu policés, les termes du débat sont les suivants : les services d'urgences feraient face à un accroissement des demandes relevant de la « bobologie », qui auraient le double tort de contribuer inutilement à l'engorgement des services et d'entraîner des dépenses élevées, alors même qu'elles pourraient obtenir une réponse à moindre coût en ville.
Dans son étude de 2014, la Cour des comptes avait ainsi établi qu'il existait « une réorientation éventuellement possible de l'ordre de 3,6 millions de passages annuels vers une prise en charge en ville », estimant la possible économie associée à quelques 500 millions d'euros.
Au terme de leurs travaux, vos rapporteurs insistent sur le fait que la question des passages dits « inutiles » ou « non pertinents » 24 ( * ) aux urgences doit être traitée avec une grande précaution , et qu'il faut se garder sur ce point de conclusions comme de préconisations hâtives.
a) Une notion difficile à objectiver, recouvrant bien souvent des difficultés réelles des usagers du système de soins
• Sur un plan méthodologique en premier lieu, la notion de passage « inutile » elle-même apparaît difficile à définir, sinon a posteriori , ce qui la rend difficilement opérante. Le Dr Marc Giroud, ancien président de l'association Samu-Urgences de France, évoque à ce propos une « introuvable définition » de la médecine d'urgence 25 ( * ) .
L'étude de l'OCDE précitée met d'ailleurs en évidence la variabilité de la définition du recours non pertinent aux services d'urgences selon les pays . Ainsi, dans certains États comme la Belgique, le passage aux urgences n'est considéré comme approprié que dans les cas où le patient y est adressé par un généraliste ou par la régulation médicale. Le critère premier y est donc celui de la bonne intégration dans le parcours de soins.
La Cour des comptes s'appuie quant à elle, à partir des travaux de la Drees, sur le critère de la gravité de l'état des patients , évaluée au travers du référentiel de la classification clinique des malades aux urgences (CCMU) établi par la société française de médecine d'urgence (SFMU) - étant considéré que les patients relevant de la catégorie CCMU 1 auraient pu être réorientés vers la médecine de ville. Cette approche est parfois croisée avec celle reposant sur le taux d'hospitalisation : en moyenne, seuls 20 % des patients accueillis aux urgences présentent un état de santé nécessitant une hospitalisation.
|
La classification clinique des malades des urgences La CCMU classe les patients relevant de l'urgence pré-hospitalière (Smur) et ou se présentant à l'accueil des urgences hospitalières selon 7 degrés de gravité, déterminés par le médecin à l'issue de l'examen clinique initial.
CCMU 1
:
État
lésionnel et/ou pronostic fonctionnel jugés stables.
CCMU 2 : État lésionnel et/ou pronostic fonctionnel jugés stables. Réalisation d'un acte complémentaire diagnostique ou thérapeutique. CCMU 3 : État lésionnel et/ou pronostic fonctionnel jugés susceptibles de s'aggraver aux urgences ou durant l'intervention du Smur, sans mise en jeu du pronostic vital. CCMU 4 : Situation pathologique engageant le pronostic vital. Prise en charge ne comportant pas de manoeuvres de réanimation immédiate. CCMU 5 : Situation pathologique engageant le pronostic vital. Prise en charge comportant la pratique immédiate de manoeuvres de réanimation. CCMU P : Patient présentant un problème psychologique et/ou psychiatrique dominant en l'absence de toute pathologie somatique instable. CCMU D : Patient décédé. Pas de réanimation entreprise par le médecin du Smur ou du service des urgences. Source : Observatoires régionaux des urgences |
Par définition, une telle classification des patients ne peut cependant être faite qu'au terme d'un premier examen clinique , qui permet d'éliminer toute suspicion de pathologie plus grave. Elle ne permet pas de distinguer en amont les passages aux urgences médicalement justifiés de ceux qui ne le seraient pas.
• Or, si certains patients ne présentent pas de pathologie justifiant objectivement et a posteriori un passage par les urgences, la difficulté des personnes à gérer leur propre angoisse comme la tendance à la perception aggravée du trouble ressenti ne permet cependant pas toujours d'envisager d'autre solution que le recours à l'accueil des urgences.
C'est également le cas pour les patients présents aux urgences parce qu'ils n'ont pas trouvé de solution alternative dans le cadre de l'offre médicale de premier recours ou de la permanence des soins ambulatoires (PDSA), soit qu'elle n'existe pas (notamment dans les déserts médicaux), soit que ces patients ne sachent pas qu'elle existe - ce qui revient du reste au même. D'autres facteurs résultant d'une situation de précarité ou d'un défaut d'organisation familiale peuvent contribuer à faire du recours aux urgences la seule solution perçue comme possible.
Il apparaît au total bien difficile de distinguer l'urgence médicalement justifiée de l'urgence ressentie , ou simplement de l'urgence constituée par l'absence de solution identifiée de prise en charge alternative . Le livre blanc édité par l'association Samu-Urgences de France l'exprime en ces termes : « l'urgence en matière de santé est définie par le patient lui-même ou par son entourage, inquiet devant des signes d'apparition brutale, mais aussi lorsqu'il ne trouve pas de réponse ailleurs à son problème de santé ». Le Dr Giroud, dans son intervention précitée, ne dit pas autre chose en déclarant que « l'absence d'offre adaptée constitue l'urgence », et que c'est certainement là « la meilleure définition de la médecine d'urgence ».
• En tout état de cause, ces deux types de situations sont la plupart du temps traités de la même façon par les professionnels chargés de l'orientation à l'accueil des urgences. Lorsqu'un patient se présente en alléguant un trouble de son état de santé, la crainte de l'engagement de la responsabilité du professionnel, face à des patients décrits comme de plus en plus procéduriers, incite en effet les équipes à mettre en oeuvre une sorte de « principe de précaution » consistant à répondre à l'ensemble des demandes afin d'écarter tout risque.
b) Le recours aux urgences, une solution « de confort » pour une minorité de patients
Vos rapporteurs n'ignorent cependant pas l'existence de recours qui pourraient être qualifiés comme des solutions « de confort » . Si ce profil de patient est perçu par les soignants comme étant en augmentation, il demeure cependant loin d'être majoritaire, d'autant que les motivations du recours aux urgences sont souvent loin d'être univoques .
(1) La commodité de l'accès aux services des urgences est évoquée comme un motif de recours par certains patients
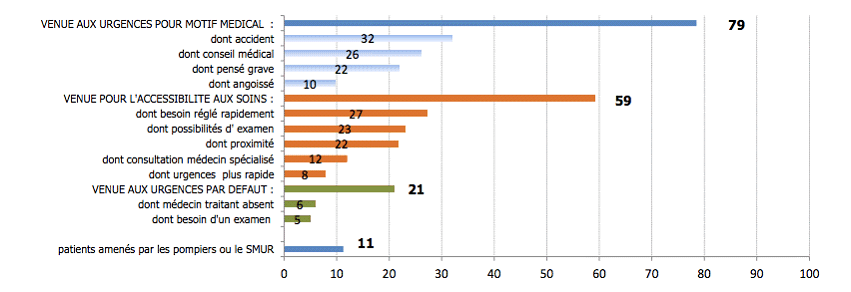
Dans le cadre de l'enquête nationale réalisée le 11 juin 2013, la Drees a pu recueillir des éléments d'information sur les motivations des patients à recourir aux urgences, retracées dans le graphique ci-dessous. Il est à noter que ces motivations peuvent être multiples, les deux tiers des patients interrogés ayant avancé au moins deux raisons.
Motifs de recours aux urgences avancés par les patients
Source : Drees, Panorama des établissements de santé 2014
• Il faut avant tout relever que près de huit patients sur dix décrivent leur venue aux urgences comme « clairement décidée pour un motif médical », ce qui signifie qu'ils considèrent les urgences comme le lieu de soins médicalement le plus adapté à leur problème de santé - que cette adaptation soit réelle ou supposée.
Tandis qu'un tiers des patients s'est rendu aux urgences à la suite d'un accident, et 26 % des patients interrogés à la suite d'un conseil médical, 22 % d'entre eux indiquent ainsi qu'ils ont jugé leur situation grave, tandis que 10 % se déclarent « angoissés ».
• L'absence d'autre solution de prise en charge identifiée, principalement dans le parcours de médecine de ville, est par ailleurs avancée par un patient sur cinq . 6 % des personnes interrogées pointent l'absence de leur médecin traitant, et 5 % l'impossibilité d'obtenir rapidement un rendez-vous pour des examens complémentaires.
• 59 % des personnes interrogées, enfin, évoquent la commodité du recours aux urgences comme un motif de leur présence dans le service.
Parmi ces patients privilégiant l'accessibilité aux soins offerte par les urgences, 27 % mentionnent le besoin d'un règlement rapide de leur problème de santé, 23 % la possibilité de réaliser des examens complémentaires au sein du service, 22 % la proximité géographique de l'hôpital, et enfin 12 % l'accès offert à un médecin spécialiste.
Vos rapporteurs soulignent qu'il peut cependant être difficile de distinguer ces motivations de celles qui résulteraient de difficultés d'accès ou d'orientation dans le parcours de médecine de ville . De nombreux professionnels ont d'ailleurs souligné devant vos rapporteurs la satisfaction, voire le soulagement de certains patients de pouvoir bénéficier d'une prise en charge globale dans un délai somme toute raisonnable - qui n'excède en tout cas pas le temps qui pourrait être passé à obtenir des rendez-vous et à passer des examens équivalents en ville.
Au total, s'ils existent bel et bien, les recours motivés par de strictes raisons de convenance personnelle apparaissent largement minoritaires . Seules 3 % des personnes interrogées relèvent la prise en charge en dehors des horaires de travail comme l'une des raisons ayant présidé à leur venue, tandis que 2 % énoncent la « gratuité » des services d'urgence.
(2) Une évolution sociétale valorisant l'immédiateté de l'accès aux soins
Vos rapporteurs soulignent cependant que la perception des équipes soignantes ne corrobore pas nécessairement ces résultats statistiques . S'il est indéniable que ceux-ci fournissent des informations extrêmement précieuses, il n'est pas inintéressant de les confronter aux évolutions perçues par les professionnels de terrain.
• Plusieurs praticiens entendus par vos rapporteurs ont en effet souligné une modification importante dans le profil et les demandes des patients reçus aux urgences, qui se trouvent de plus en plus souvent dans une quête d'immédiateté - cette évolution correspondant par ailleurs à une évolution sociétale de fond. Ces patients souhaitent ou obtenir une réponse rapide à une question de santé, ou être pris en charge à l'horaire qui leur convient, ou encore pouvoir effectuer l'ensemble de leurs examens au même endroit et au même moment, quitte à attendre plusieurs heures pour cela.
Face à ce type de demande consumériste , qui entretient la confusion entre situation d'urgence et volonté d'obtenir une réponse médicale dans un délai resserré, il est indéniable que les services d'accueil des urgences, qui offrent une réponse complète en quatre à cinq heures, présentent une attractivité notable. De ce point de vue, l'excellence du service public de l'accueil des urgences est aussi ce qui fait sa faiblesse !
La fréquentation des services d'urgences pour raisons de convenance personnelle serait par ailleurs un phénomène commun à l'ensemble des pays occidentaux, selon l'étude de l'OCDE précitée.
• Contrairement aux résultats de l'enquête conduite par la Drees, les professionnels estiment quasi unanimement que l' absence d'avance de frais , perçue (à tort !) comme une forme de gratuité des soins par les patients, joue un rôle important dans le choix du recours aux urgences.
• Plusieurs professionnels ont également mis en avant une difficulté excessive des personnes à gérer l'angoisse associée à la maladie ou à la douleur , notamment lorsque des enfants sont concernés.
Ainsi, selon un responsable d'un service des urgences pédiatriques, trois quarts des passages dans ce type de services correspondraient en réalité à une « fonction dispensaire », du fait de l'incapacité des parents à gérer des situations considérées comme sans gravité particulière par les soignants (notamment en cas de fièvre). Cette incapacité résulterait en partie d'une absence de connaissance et donc d'éducation thérapeutique.
De ce point de vue, les services d'urgences se trouvent par ailleurs en première ligne pour gérer les mouvements massifs résultant d'une inquiétude sociale face à une menace sanitaire. Les professionnels ont notamment pu le constater au moment des préoccupations liées au virus Ebola ou encore à la grippe H1N1.
c) Face à ces tendances de fond, donner les moyens aux services des urgences d'accueillir l'ensemble des demandes
Face à ces évolutions, plusieurs des professionnels entendus par vos rapporteurs ont plaidé pour un changement de regard sur la mission des services d'urgences, ainsi que pour la mise en place de solutions pragmatiques à court terme pour gérer l'afflux de patients et la diversification des demandes.
Il est indéniable que de profondes modifications de notre système de santé sont nécessaires pour limiter au maximum la part des urgences réellement évitables. Quelle que soit la qualité de notre système de prise en charge des urgences, cela ne signifie pas qu'il doive absorber l'ensemble des soins non programmés, d'autant que son fonctionnement est coûteux . Vos rapporteurs soulignent cependant que ces modifications devront passer par un réaménagement en profondeur de l'organisation des soins de ville comme des soins hospitaliers, qui ne pourra être envisagé que sur le temps long. La majorité des passages décrits comme inutiles s'expliquent en effet par l'insuffisance de l'offre existant en amont (notamment s'agissant de la médecine de ville) et en aval (faible disponibilité de lits dans les services spécialisés, manque de solutions de prise en charge pour les personnes âgées et les personnes handicapées).
En attendant, ainsi que l'ont rappelé plusieurs des chefs de service auditionnés, la prise en charge efficace de l'ensemble des personnes qui se présentent aux urgences constitue un élément important de l'excellence du système sanitaire français, en ce qu'elle garantit une certaine sécurité sanitaire à l'ensemble de la population. En d'autres termes, il importe de considérer les structures d'urgence comme une solution face à l'évolution des demandes de soins de la population, et non pas seulement comme un problème à résoudre .
Selon les professionnels, la véritable question qui se pose de manière opérationnelle pour les prochaines années est dès lors celle de l'organisation et des moyens permettant de répondre à l'ensemble des demandes adressées au service public.
C'est pourquoi vos rapporteurs estiment indispensable, face à l'évolution de fait de l'activité et des missions des services d'urgences, qui semble correspondre à une tendance sociétale de fond, de donner aux urgentistes et aux professionnels paramédicaux l'ensemble des outils nécessaires pour assurer, avec le maximum d'efficacité et de sécurité pour les patients, le « juste soin » 26 ( * ) pour tous les types d'urgence.
C'est le sens des propositions formulées par vos rapporteurs dans la suite du présent rapport, qui entendent à la fois ouvrir des pistes pour répondre aux dysfonctionnements du système de soins dont les urgences ne sont que le miroir, et fournir des réponses pragmatiques aux difficultés aujourd'hui rencontrées par les équipes.
* 21 Sur ce point, voir infra p. 63.
* 22 L'enquête de la Drees fait apparaître que se sont présentés aux urgences le 11 juin 2013 1 % de bénéficiaires de l'AME, 9 % de bénéficiaires de la CMU-c et 7 % de patients ne bénéficiant d'aucune couverture complémentaire. Selon les indications fournies à vos rapporteurs, il est cependant probable que ces catégories ne soit pas fidèlement représentées, ou se trouvent surreprésentées, du fait de l'absence de réponse sur ce point d'une partie des personnes interrogées. 13 % des personnes interrogées, en effet, ne savent pas s'ils ont une complémentaire, ou n'ont pas répondu à la question.
* 23 Le site d'Avicenne, qui accueille un nombre de passages particulièrement élevé (100 000 passages annuels répartis sur deux sites), est situé sur un territoire ne comptant que 77 médecins pour 100 000 habitants (contre 93 à Paris).
* 24 Le rapport Grall fait quant à lui référence aux notions d'« urgence vraie » ou d'« urgence réelle ».
* 25 Intervention retranscrite dans les actes du séminaire sur les urgences hospitalières (« Les urgences : un symptôme des changements de la société ? »), organisé en 2015 par la chaire santé de Sciences Po, sous la direction des Drs Mathias Wargon et Romain Hellmann.
* 26 Cette notion figure dans les travaux de l'association Samu-Urgences de France.







