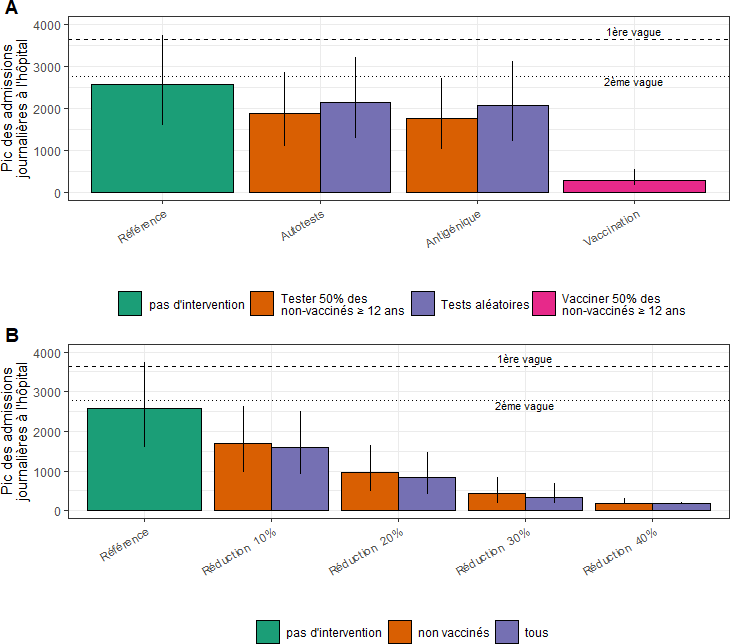Rapport d'information n° 727 (2020-2021) de M. Bernard JOMIER , fait au nom de la MCI Effets des mesures en matière de confinement, déposé le 1er juillet 2021
Disponible au format PDF (3,1 Moctets)
Synthèse du rapport (826 Koctets)
-
I. L'ENJEU VACCINAL AU CoeUR DE L'ENDIGUEMENT DU
VIRUS
-
II. LES PRINCIPAUX RÉSULTATS DE
L'ÉTUDE COMMANDÉE À L'ANRS MALADIES INFECTIEUSES
ÉMERGENTES
-
III. AGIR MAINTENANT POUR LIMITER L'IMPACT DE LA
QUATRIÈME VAGUE
N° 727
SÉNAT
SESSION EXTRAORDINAIRE DE 2020-2021
Enregistré à la Présidence du Sénat le 1 er juillet 2021
RAPPORT D'INFORMATION
FAIT
au nom de la mission commune d'information destinée à évaluer les effets des mesures prises ou envisagées en matière de confinement ou de restrictions d'activités (1) relatif à la stratégie vaccinale à mettre en oeuvre pour limiter la quatrième vague de la pandémie ,
Par M. Bernard JOMIER,
Sénateur
(1) Cette mission commune d'information est composée de : M. Bernard Jomier, président ; MM. Jean-Michel Arnaud, Roger Karoutchi, rapporteurs ; Mme Esther Benbassa, M. Henri Cabanel, Mme Laurence Cohen, MM. Martin Lévrier, Franck Menonville, Mmes Sophie Primas et Sylvie Robert, vice-présidents ; MM. Michel Laugier et Olivier Paccaud, secrétaires ; Mme Catherine Deroche, MM. Fabien Genet, Olivier Henno, Mme Muriel Jourda, MM. Alain Milon, Sebastien Pla et Mme Évelyne Renaud-Garabedian.
I. L'ENJEU VACCINAL AU CoeUR DE L'ENDIGUEMENT DU VIRUS
Avant d'exposer les résultats de l'étude commandée par la mission commune d'information destinée à évaluer les effets des mesures prises ou envisagées en matière de confinement ou de restrictions d'activités à l'agence nationale de la recherche scientifique (ANRS) Maladies infectieuses émergentes, deux préalables sont nécessaires :
- au fondement de la dynamique vaccinale, se trouve une « stratégie » définie par les autorités publiques visant à identifier les « cibles » successives de la vaccination . Ces cibles obéissent à des choix et à des priorités, largement guidés par des considérations de santé publique émises par des agences sanitaires, mais dont il est essentiel que le débat démocratique puisse pleinement se saisir ;
- après une dynamique intéressante au cours des derniers mois, la diffusion de la couverture vaccinale connaît depuis peu une certaine diminution de son rythme . Persuadé de la sensibilité de cette donnée aux discours publics et aux avis rendus par divers organismes compétents, votre rapporteur a éprouvé l'urgence de faire entendre un autre écho que celui actuel, à son sens excessivement optimiste, qui entoure la levée récente des restrictions sanitaires.
A. LA DÉFINITION DE LA CIBLE VACCINALE : LA PRIORITÉ INITIALE DONNÉE AUX PUBLICS VULNÉRABLES
À l'heure où se sont ouverts les travaux de la mission d'information, le déploiement de la stratégie vaccinale, dans laquelle la grande majorité des acteurs publics ont reconnu l'outil le plus certain de la sortie de crise , en était encore à ses balbutiements.
Par plusieurs travaux - dont certains prémonitoires - le Sénat s'était dès juillet 2019 saisi de la question vaccinale en produisant, dans le cadre de l'office parlementaire d'évaluation des choix scientifiques et technologiques (OPECST) et de la commission des affaires sociales, plusieurs notes et rapports dont les conclusions ont utilement orienté les décisions publiques en la matière.
Une note scientifique de l'OPECST, présentée par notre collègue Florence Lassarade ainsi que Jean-François Eliaou et Cédric Villani, députés 1 ( * ) , posait en juillet 2019 le constat préoccupant d'une inquiétude marquée de nos concitoyens vis-à-vis de la sécurité des vaccins, aggravée dans les cas où la vaccination s'assortit d'une obligation légale . Comme l'indiquait la directrice de la prévention et de la promotion de la santé de Santé publique France devant l'OPECST, à l'occasion d'une table ronde tenue en février 2020, « en 2018, l'étude réalisée pour l'ONG Wellcome dans 144 pays montre que la France est le pays dont la population est la plus défiante vis-à-vis de la vaccination » 2 ( * ) .
Ce constat se doublait d'une observation en termes de stratégie vaccinale , dont la suite des événements devait confirmer le caractère crucial : la définition des publics prioritairement concernés par un vaccin se déduit moins souvent d'une prescription univoque de la communauté scientifique que d'un arbitrage politique en faveur de telle ou telle cible vaccinale , souvent fonction d'une appréciation de son degré d'exposition.
Ainsi, la note souligne que, « dans le cas de la grippe, la France privilégie à la fois une protection individuelle en vaccinant les personnes âgées et atteintes de pathologie chronique, et une protection collective via la vaccination des personnels de santé [alors que] d'autres pays recommandent la vaccination des enfants car ils constituent le principal foyer de transmission de la grippe ». Alors que la stratégie vaccinale française semble privilégier, dans une approche que l'on pourrait qualifier de directe , les publics immédiatement exposés aux risques de la pathologie , d'autres stratégies, adoptant une approche plus indirecte , prétendent assurer une meilleure protection de ces publics en visant les vecteurs de transmission , même lorsque ces derniers ne sont pas les plus à risque.
Parallèlement aux travaux menés par l'OPECST, la commission des affaires sociales du Sénat s'est très tôt saisie de la définition de la stratégie vaccinale, par l'organisation de plusieurs tables rondes à l'issue desquelles se sont progressivement confirmées les intentions du Gouvernement en la matière.
Aussi, au cours d'une audition du 16 décembre 2020 3 ( * ) de la Haute Autorité de santé (HAS) , chargée au titre de sa mission de droit commun d'évaluation des risques des produits de santé de définir la doctrine vaccinale encore en formation , sa présidente Dominique Le Guludec a indiqué que cette dernière devrait tenir compte d'une « priorisation des publics à vacciner dans l'hypothèse d'une restriction de doses ». Appréciant différemment les deux volets de l'efficacité vaccinale - la protection des patients de la maladie et la limitation de la transmission - les recommandations de la HAS ont privilégié la protection contre les formes sévères de la maladie et dégagé deux critères de priorisation vaccinale : la vulnérabilité des personnes, liée à leur âge et à l'association de comorbidités, et le degré de leur exposition dans le cadre de vie. C'est le cumul de ces deux critères qui a conduit à privilégier dès décembre 2020 les personnes âgées hébergées en établissement d'hébergement des personnes âgées dépendantes (Ehpad) .
Cette cible relativement étroite , outre le critère épidémiologique, se justifiait initialement par les deux principales limites alors éprouvées :
- l'interrogation persistante sur les modalités d'approvisionnement, qui faisait encore ignorer le nombre de doses dont la France pourrait disposer dans les prochains mois ;
- l'état des connaissances scientifiques de l'époque, qui ne permettait pas de déterminer avec précision l'efficacité du vaccin contre la transmission du virus et incitait donc à cibler prioritairement les publics vulnérables - et non les publics vecteurs.
Outre les publics vulnérables, il est rapidement apparu essentiel d'associer à la priorité vaccinale les professionnels de santé ainsi que ceux travaillant au sein d'établissements médico-sociaux 4 ( * ) .
La légitimité des critères de ces premières cibles, ainsi que le facteur retenu pour leur élargissement progressif - la vulnérabilité des populations concernées - ne font pas véritablement débat. En revanche, la levée progressive des deux limites initiales (difficultés d'approvisionnement et incertitude scientifique sur l'efficacité du virus en matière de transmission) ne s'est pas traduite par une inflexion particulière de la stratégie vaccinale.
Cette « rigidité » doctrinale a suscité quelques interrogations, dont celles exprimées lors de l'audition le 10 mars 2021 par la commission des affaires sociales du professeur Alain Fischer, président du conseil d'orientation de la stratégie vaccinale 5 ( * ) . Les données hospitalières d'alors montraient en effet que, contrairement à la première et à la deuxième vagues, de plus en plus de personnes de moins de 65 ans, par définition en-dehors de la cible vaccinale, étaient pourtant atteintes de formes sévères de la covid-19 , voire admises en réanimation.
Ce phénomène, lié à l'apparition successive de variants plus contagieux du virus, n'a pas immédiatement donné lieu à une modification majeure de la stratégie, qui est demeurée, tout au long du premier semestre 2021, strictement attachée aux seuls critères de l'âge et de la fragilité du patient .
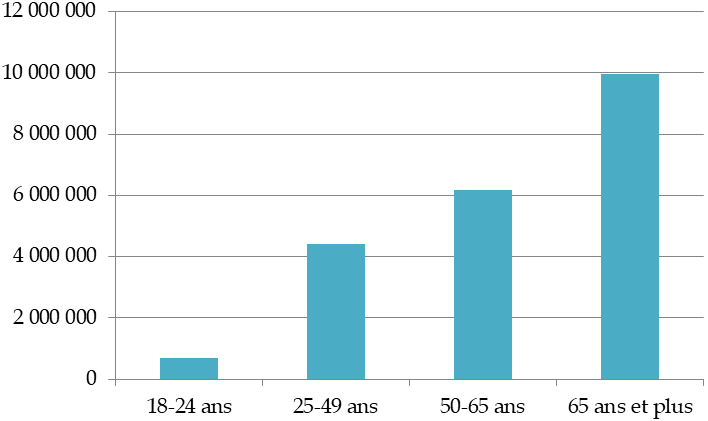
La France, en la matière, ne s'est pas distinguée de ses voisins européens, qui ont pour la plupart opté pour la priorité donnée à « la protection, d'une part, des personnes les plus fragiles, [et] d'autre part, des personnes à fort risque d'exposition » 6 ( * ) . En revanche, on peut noter une différence assez nette dans le phasage de la stratégie et dans le rythme d'élargissement progressif de la cible : la France - à l'instar de l'Italie, du Royaume-Uni et de la Suède - a engagé une ouverture assez tardive des publics éligibles , à rebours des stratégies adoptées par l'Allemagne, l'Espagne et la Suisse qui ont, dès le second temps de la diffusion vaccinale, ouvert le vaccin en population générale. Aussi, comme le note le rapport précité, « l'âge moyen des personnes vaccinées, selon les données du ministère des solidarités et de la santé, se situe en France aux environs de 72 ans contre respectivement 67, 57 et 53 ans en Allemagne, en Espagne et en Italie ».
Nombre de personnes totalement vaccinées par groupe d'âge en France (juin 2021)
Source : data.gouv.fr, données relatives aux personnes vaccinées contre la covid-19
B. L'ÉVOLUTION DE LA COUVERTURE VACCINALE : L'ATTEINTE INQUIÉTANTE DU « PLAFOND DE VERRE »
Outre la définition de la cible vaccinale, deux principaux facteurs sont susceptibles d'expliquer le rythme de progression de la couverture :
- l' organisation matérielle de la dispensation des doses ;
- l'accompagnement de l' adhésion de la population à la mesure par les pouvoirs publics .
Les différents travaux de la commission des affaires sociales du Sénat ont permis de mettre les quelques difficultés d'approvisionnement éprouvées aux mois de décembre 2020 et janvier 2021 en perspective des efforts engagés, à l'échelle de l'Union européenne, pour garantir une négociation des prix plus favorable aux finances publiques et - surtout - une sécurité sanitaire accrue des doses reçues. Dès les débuts de la campagne vaccinale, la France a donc affiché un rythme de livraison similaire à celui des pays qui lui sont comparables .
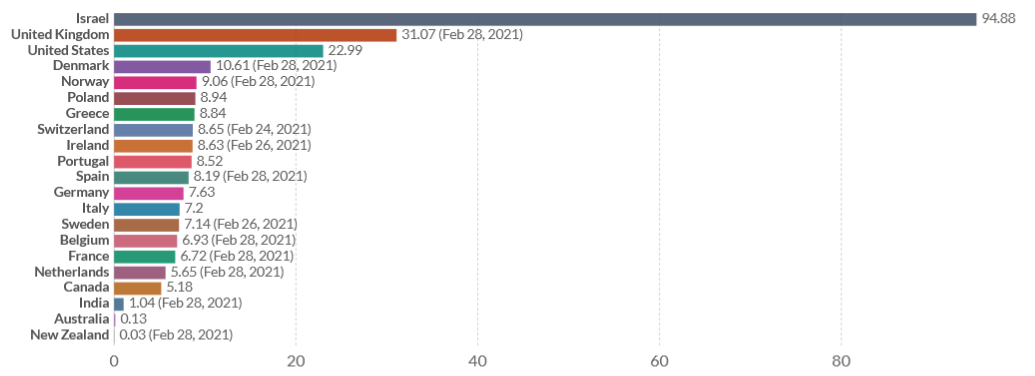
Le rapport Pittet souligne par ailleurs que l'écart important constaté entre les pays de l'Union européenne, d'une part, et les États-Unis ou Israël, d'autre part, doit beaucoup au volume des engagements initiaux auprès des laboratoires ainsi qu'à la proportion importante au sein des commandes passées de vaccins à ARN messager, qui n'ont reçu en France d'autorisation de mise sur le marché (AMM) que le 2 février 2021.
S'agissant en revanche de l' administration des doses , il est apparu que la France accusait un léger retard par rapport à ses voisins. Parmi les explications avancées par le rapport Pittet, figure la « priorité effective donnée aux personnes âgées plus difficiles à mobiliser », également preuve d'une rigidité peut-être plus prononcée de la cible vaccinale.
Nombre de doses administrées pour 100 habitants au 28 février 2021
Source : rapport Pittet
C'est cependant dans l' accompagnement des patients vers la vaccination par les pouvoirs publics que se situent les failles les plus importantes.
Dès janvier 2021, la commission des affaires sociales, soucieuse que ne se reproduisent pas les erreurs majeures ayant émaillé la gestion de la crise lors de la première vague, interrogeait explicitement le ministre des solidarités et de la santé sur la place des professionnels de santé libéraux dans la vaccination , en regard des centres de vaccination spécifiquement mis en place. Le ministre avait alors répondu que l'implication de ces derniers serait essentielle, dès l'arrivée de « vaccins plus simples, qui ne sont pas à utiliser dans les quatre ou cinq jours et qui peuvent voyager plus de douze heures sans casser des brins d'ARN » 7 ( * ) . Le professeur Antoine Flahault confirmait en effet, le 13 janvier 2021 devant la même commission 8 ( * ) , que seul le vaccin Pfizer échappait aux capacités d'utilisation des officines de ville ou des cabinets libéraux, qui demeuraient toutefois capables d'administrer les vaccins Moderna ou AstraZeneca.
Il a pourtant fallu attendre le 25 février pour qu'une habilitation des professionnels libéraux à la vaccination en cabinet - d'abord limitée aux seuls vaccins AstraZenaca et Jannsen , puis étendue le 25 mai seulement au vaccin Moderna - soit prévue, sans que cette dernière se traduise par une évolution sensible de la couverture vaccinale . Deux raisons principales expliquent la faiblesse de ce résultat :
- d'une part, plusieurs maladresses de communication vis-à-vis des médecins libéraux lors de leurs premières livraisons du vaccin AstraZeneca : en mars, près de 400 000 doses ont accusé d'importants retards de livraison et n'ont pu être utilisées dans les calendriers préalablement définis par les prescripteurs, refroidissant ainsi leur engagement dans la démarche ;
- d'autre part, et surtout, la vaccination en cabinet a fortement pâti de la crainte qu'a inspirée le vaccin AstraZeneca, alors seulement attributaire d'une AMM conditionnelle, à la suite d' événements graves thromboemboliques et hémorragiques survenus chez des personnes l'ayant reçu en première dose . Entre le 11 mars, date de la suspension temporaire d'utilisation de ce vaccin par plusieurs pays européens dont la France, et le 19 mars, date de la remise d'un avis de la HAS incitant à sa réintroduction pour les seuls publics âgés de plus de 55 ans, s'est durablement installée à l'égard de cette solution vaccinale spécifique une méfiance qui s'est indéniablement traduite par la désertion des cabinets libéraux et le report de la demande sur les autres vaccins.
En outre, loin de tenir compte de la circonspection française à l'égard du déploiement de la solution vaccinale, les pouvoirs publics ont aggravé cette tendance par plusieurs actions de communication inopportunes , sinon malencontreuses. Le rapport Pittet est le premier à relever que « la France, à la différence des autres pays européens, n'a pas mis en place de campagne d'incitation à la vaccination à destination de la population », en raison d'une « très grande prudence des autorités politiques et même scientifiques visant à rassurer la population sur le strict respect du consentement et le rejet de toute forme de pression indirecte ».
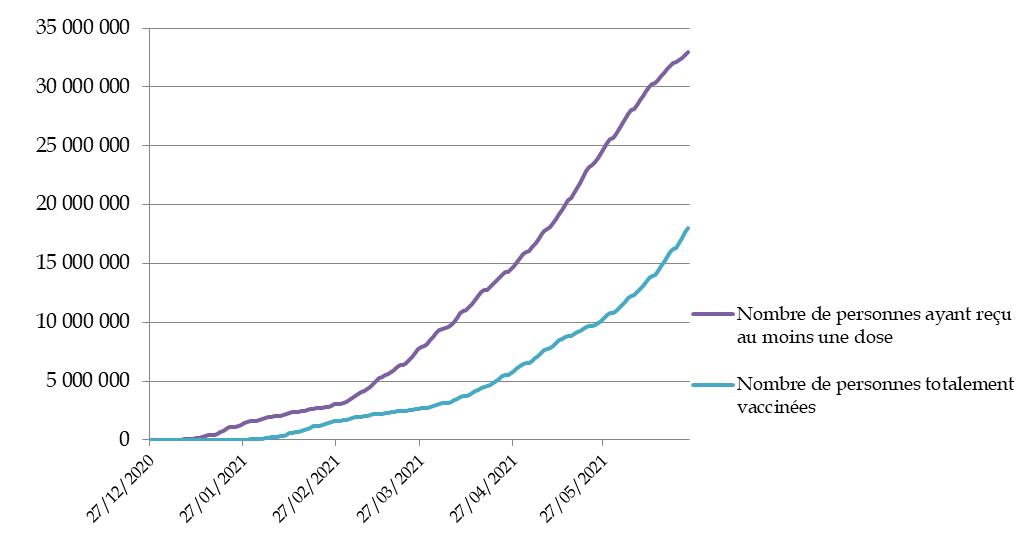
Aussi, malgré le niveau globalement satisfaisant de la dynamique vaccinale à compter de fin mars , l'étroitesse de la cible définie et l'absence de politique volontariste menée par le Gouvernement ont abouti depuis début mai à son ralentissement relatif , mesurable à l'écart croissant entre le nombre des personnes ayant reçu une première dose de vaccin et le nombre des personnes bénéficiant d'une couverture vaccinale complète.
Comme le souligne le comité consultatif national d'éthique (CCNE) dans son avis du 9 juin 2021, « l'objectif concernant le nombre de personnes ayant reçu une première injection a été fixé à 35 millions pour la fin du mois de juin, laisse penser que l'immunité collective de la population française, si l'on prend en compte le nombre de personnes adultes ne souhaitant pas se faire vacciner, ne serait pas atteinte à la fin de l'été 2021 » 9 ( * ) .
Source : data.gouv.fr, données relatives aux personnes vaccinées contre la covid-19
C'est dans ce contexte de ralentissement de l'adhésion vaccinale que le Gouvernement a annoncé le 31 mai 2021, à la suite de la délivrance de l'autorisation de l'agence européenne des médicaments (AEM), l'ouverture de la cible aux personnes âgées de plus de 18 ans . Dès 15 juin, la possibilité s'élargissait aux enfants de plus de 12 ans .
Pour bienvenues qu'elles soient, ces extensions ne paraissent pas encore de nature à enrayer la tendance très nette à l'essoufflement de la couverture vaccinale . Aussi, dans la course contre la montre qui s'est soudainement engagée à l'approche de la période estivale et alors que le Gouvernement a décidé la levée de toutes les mesures de restriction sanitaire, le débat sur l' obligation vaccinale , soigneusement évité depuis le début de la campagne, semble de plus en plus inévitable .
Initialement limitée aux seuls professionnels de santé, sans d'ailleurs que la question ait à ce jour été tranchée, l'hypothèse d'une obligation légale de recours à la vaccination en population générale était posée comme fondamentalement contradictoire avec le postulat choisi par le Gouvernement pour fonder sa politique vaccinale : celui du consentement exprès du patient à recevoir le vaccin. À cette opposition entre recueil du consentement et obligation vaccinale s'est juxtaposée une autre opposition, plus spécieuse et d'un maniement malheureusement plus répandu, entre bénéfice individuel et bénéfice collectif de la vaccination .
En effet, les termes de l'avis du CCNE précité suggèrent à la fois que le bénéfice collectif de la vaccination ne peut se concevoir s'il contredit le bénéfice individuel que chacun pourrait en tirer, mais aussi, de manière plus contestable, que le bénéfice individuel de cette vaccination ne se mesure qu'à l'exposition directe du patient à la pathologie .
Fort de ces principes, le CCNE a alerté le Gouvernement sur les risques éthiques qu'il entrevoit à solliciter la contribution d'une population très peu concernée par les effets du virus - les enfants et adolescents âgés de plus de 12 ans - au seul motif que cette dernière aiderait à atteindre le bénéfice collectif. A minima , les implications de cette analyse méritent d'être discutées . En effet, limiter le bénéfice individuel de la vaccination aux seuls risques d'infection directe du patient occulte une dimension pourtant essentielle de la crise sanitaire : la contamination par transmission par un porteur asymptomatique .
II. LES PRINCIPAUX RÉSULTATS DE L'ÉTUDE COMMANDÉE À L'ANRS MALADIES INFECTIEUSES ÉMERGENTES
C'est dans le contexte précédemment évoqué, aggravé par l'apparition récente du variant Delta dit « indien » du virus SARS-Cov-2, que la mission d'information a jugé indispensable de recourir à l'expertise extérieure d'une agence scientifique, capable de proposer plusieurs projections de l'épidémie à venir .
Dans le contexte actuel d'abandon des mesures non-pharmaceutiques de lutte contre l'épidémie (couvre-feu, confinement, fermetures d'activités), qui fait désormais reposer l'endiguement de la circulation virale sur le seul levier vaccinal, il n'était en effet plus possible de faire l'économie d'une étude prospective sur la progression des nouvelles contaminations à la covid-19 - tous variants inclus - dans plusieurs scénarios d'évolution de la cible vaccinale. Pionnière dans cette initiative, la mission d'information s'est tournée vers l' ANRS | Maladies infectieuses émergentes pour la production d'une telle étude.
L'ANRS|Maladies infectieuses émergentes
Initialement créée sous la forme d'un groupement d'intérêt public pour officialiser des groupes de travail et des actions de coordination et de financement de la recherche sur le VIH, l'agence nationale de recherche sur le sida (ANRS) s'est vue doter en 2012 de la qualité d'agence autonome de l'institut national de la santé et de la recherche médicale (Inserm). Refondée le 1 er janvier 2021 sous la nouvelle dénomination d'ANRS|Maladies infectieuses émergentes, son champ de compétence s'est étendu aux hépatites virales, aux infections sexuellement transmissibles, à la tuberculose et aux maladies infectieuses émergentes et ré-émergentes, dont la covid-19.
L'agence fédère et anime plusieurs réseaux nationaux et internationaux de chercheurs et de médecins employés par les principaux organismes de recherche, universités, centres hospitaliers ou associations, dont l'Inserm et l'institut Pasteur.
En commandant cette étude, la mission d'information s'est inscrite dans une approche résolument réaliste :
- la dynamique virale, toujours susceptible de sursauts imprévus, interdit à ce stade d'envisager sérieusement et à court terme l'horizon d'un monde « sans covid-19 ». La cible définie par la mission reste un scénario de circulation minimale du virus , dans lequel l'optimum n'est pas l'élimination des nouvelles contaminations, mais leur maintien à un niveau suffisamment contrôlé pour ne pas exposer notre système de soins à la surchauffe qu'il a connue en 2020 et pour que la France ne soit pas considérée comme « l'un des mauvais élèves de la classe » et, à ce titre, évitée par les visiteurs extra-européens ;
- pour y parvenir, les pouvoirs publics devront impérativement tenir compte du contexte culturel spécifique dans lequel l'outil vaccinal doit se déployer, et notamment lorsque celle-ci prend la forme d'une obligation légale.
A. L'ÉVOLUTION DE L'ÉPIDÉMIE À L'AUTOMNE 2021 DANS PLUSIEURS HYPOTHÈSES DE COUVERTURE VACCINALE
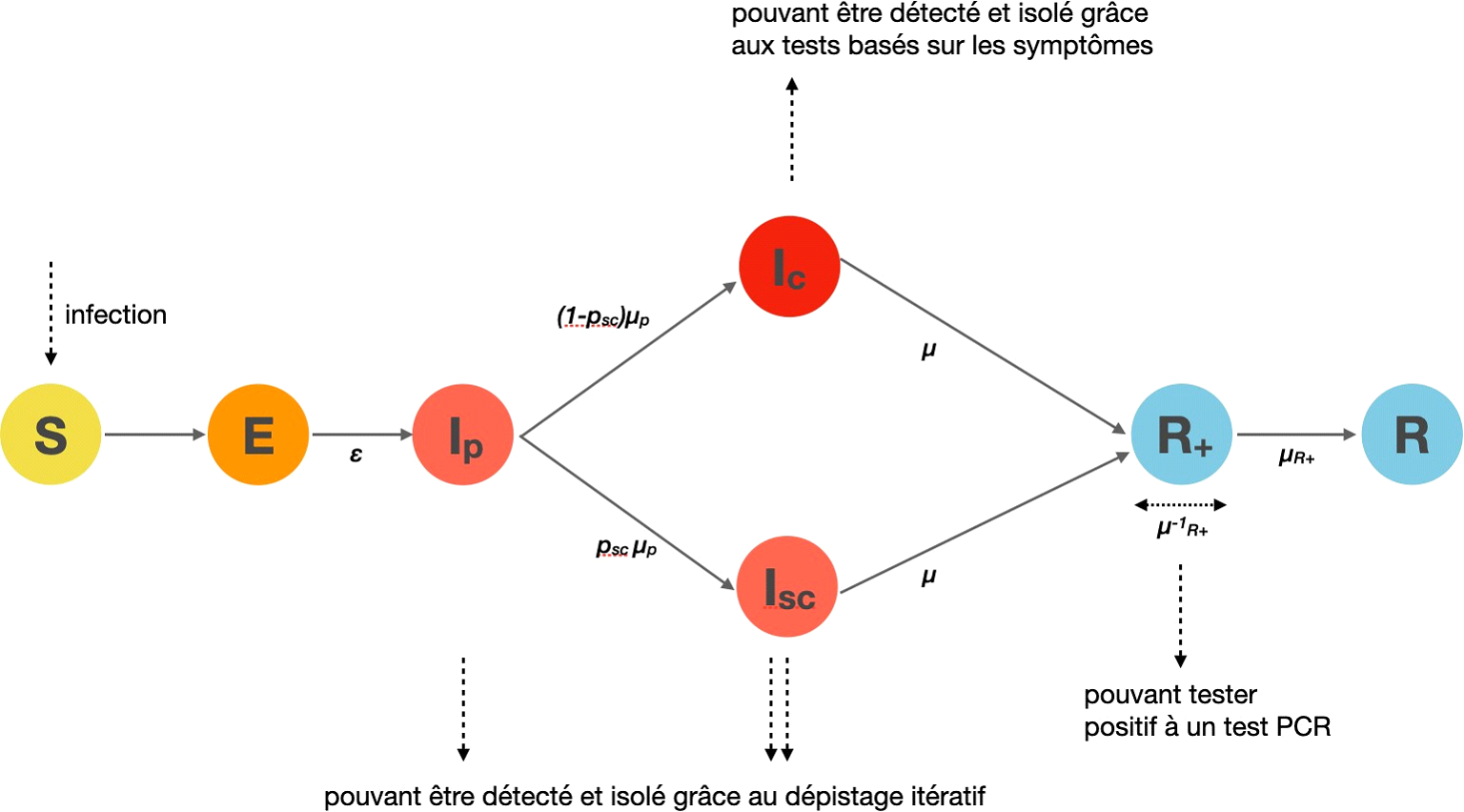
Un premier volet de l'étude, réalisé par l'institut Pasteur, recourt à un modèle mathématique pour caractériser l'épidémiologie du virus dans une population partiellement vaccinée , évaluer dans ce nouveau contexte la contribution d'individus de différents âges et statuts vaccinaux aux dynamiques de transmission et à la pression sur le système hospitalier, enfin apprécier la qualité de l'endiguement de l'outil vaccinal par rapport aux autres mesures de restriction sanitaire .
1. Des impacts variables selon l'âge de la population vaccinée
Pour évaluer le niveau des nouvelles contaminations d'ici l'automne prochain, l'étude se place dans un scénario caractérisé par les trois hypothèses suivantes :
- le recours au vaccin se montre globalement efficace , et peut se mesurer à la triple réduction du risque d'hospitalisation (de 95 %), du risque d'infection (de 80 %) et du risque de transmission du virus (de 50 %) ;
- l'introduction du nouveau variant Delta, plus de deux fois plus contaminant que le virus historique, fait coexister plusieurs formes de virus aux profils de contagiosité distincts et porte le R0 à un niveau moyen estimé à 4 10 ( * ) ;
- enfin, la stratégie vaccinale française ayant ciblé en priorité les publics vulnérables, le modèle suppose que sera atteinte, à l'automne prochain, une couverture vaccinale de 90 % des personnes âgées de 60 ans et plus , de 70 % des personnes âgées de 18 à 59 ans et de 30 % des personnes âgées de 12 à 17 ans .
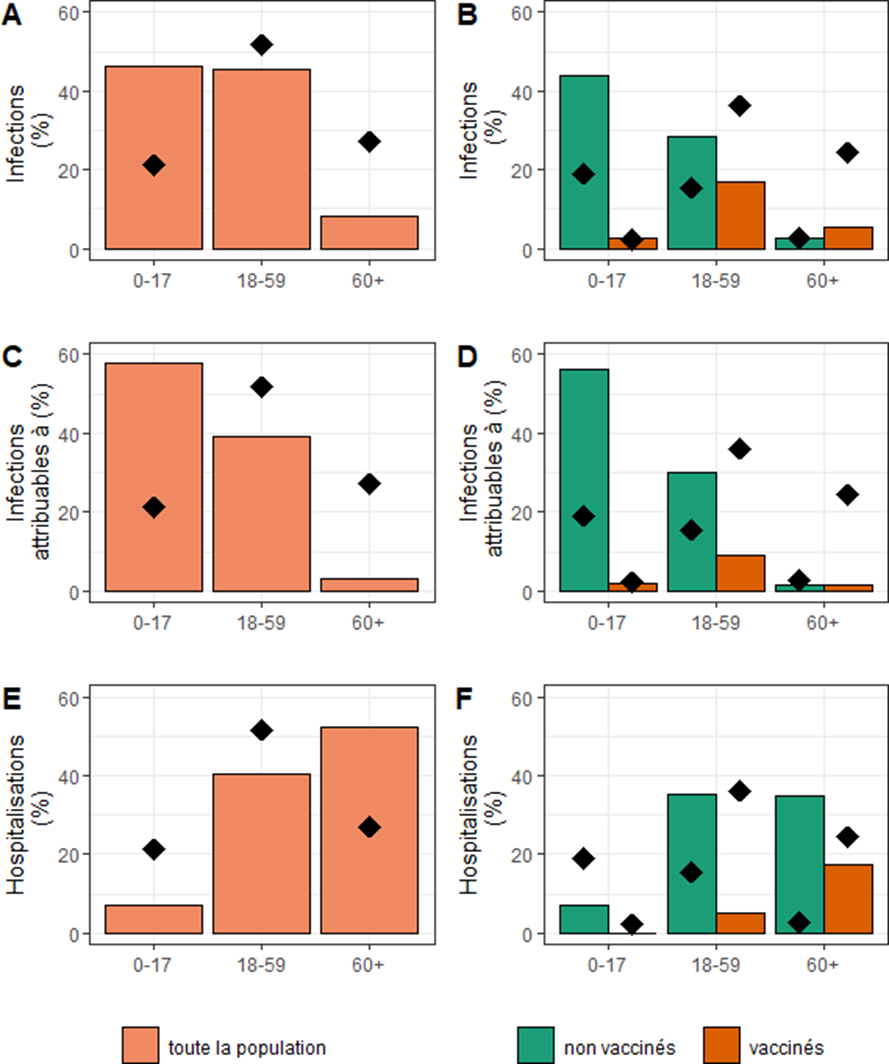
Partant de ces trois hypothèses, l'étude modélise l'évolution de la circulation virale sous la forme des six tableaux suivants :
Source : institut Pasteur
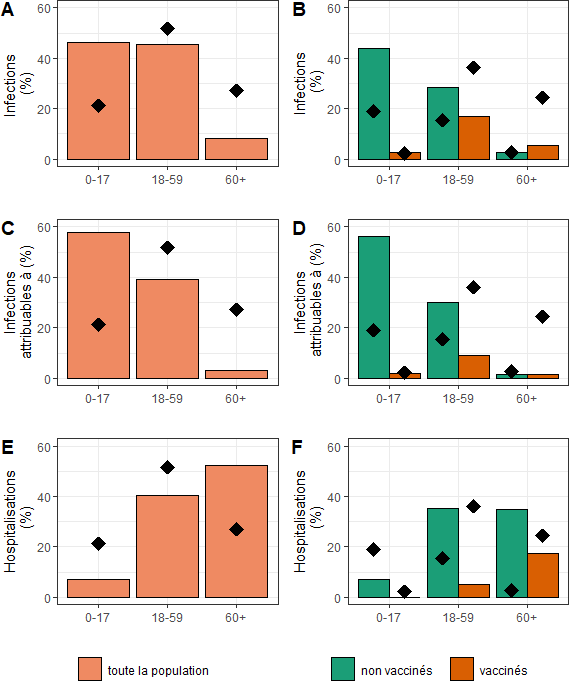
Note de lecture : les six graphiques sont distribués selon deux axes :
- les tableaux de la colonne gauche retiennent une approche en population générale alors que les tableaux de la colonne droite distinguent ces mêmes publics selon leur statut vaccinal ;
- chaque ligne de tableaux isole un critère spécifique d'analyse (proportion d'individus infectés, proportion de R0 dans la classe d'âge considérée, proportion d'hospitalisation). Les points noirs correspondent, pour leur part, à la proportion de la catégorie considérée par rapport à la population globale.
Trois grandes conclusions s'en dégagent :
- une stratégie vaccinale consistant à maintenir la cible prioritaire sur les publics vulnérables (âgés de plus de 60 ans) ne se concentrerait plus sur le vivier d'infection le plus important. En population générale, et sous l'hypothèse d'une vaccination désormais importante des publics les plus âgés, l'immense majorité (plus de 90 %) des personnes infectées par une forme de la covid-19 seront désormais des personnes âgées de moins de 60 ans (tableau A) ;
- l'efficacité du vaccin sera meilleure chez les personnes jeune s 11 ( * ) : seuls 5 % des personnes vaccinées de moins de 18 ans contracteront le virus, contre près de 20 % des personnes âgées entre 18 et 59 ans et 10 % des personnes de 60 ans et plus (tableau B). Par ailleurs, près d'un tiers des personnes âgées de 60 ans et au-delà hospitalisées auront déjà été vaccinées (tableau F) ;
- enfin, l'étude confirme que la dynamique infectieuse, très majoritairement imputable aux personnes de moins de 60 ans, sera efficacement endiguée par une large diffusion du vaccin : ce constat vient, d'une part, de ce que près de 60 % des infections à la covid-19 seront dues à un individu de moins de 18 ans contre près de 40 % à un individu âgé entre 18 et 59 ans (tableau C) et, d'autre part, de ce que les agents infecteurs seront, dans leur immense majorité, des individus non vaccinés (tableau D).
2. Une efficacité limitée des autres mesures d'endiguement par rapport au vaccin
Le premier volet de cette étude apporte également un éclaircissement sur l'efficacité comparée d'une diffusion élargie du vaccin par rapport à d'autres mesures d'endiguement de l'épidémie , notamment le dépistage par autotests ou tests antigéniques.
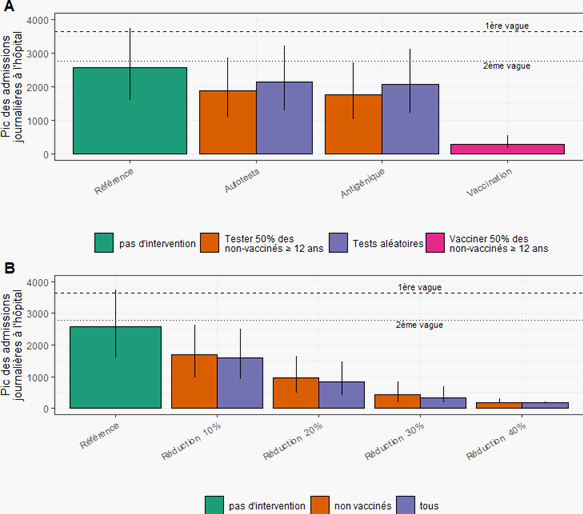
Les conclusions du graphique ci-dessous sont d'un intérêt particulier dans un contexte où notre stratégie sanitaire est tenue de s'accommoder d'une limitation de la circulation du virus et non de son élimination (stratégie « zéro-covid »). Dans une stratégie de circulation contenue du virus, la solution vaccinale peut être, d'après plusieurs options scientifiques ou politiques soucieuses d'assurer son acceptabilité, panachée avec d'autres instruments de contention de l'épidémie , notamment les tests de dépistage .
Source : institut Pasteur
Note de lecture : toujours dans l'hypothèse d'une couverture vaccinale de 30 %, 70 % et 90 % selon les tranches d'âge, le graphique isole plusieurs scénarios, dont les conséquences sanitaires sont mesurées par l'évolution des admissions hospitalières. Cette couverture vaccinale sans autre intervention aboutirait à un niveau d'admission matérialisé par le rectangle vert ; la couverture vaccinale associée à une politique de diffusion d'autotests aboutirait à un niveau d'admission matérialisé par le premier rectangle orange, si ces tests visaient 50 % des publics non vaccinés, et par le premier rectangle bleu, si ces tests étaient dispensés de façon aléatoire.
Deux conclusions semblent pouvoir être tirées de ce graphique :
- sous l'hypothèse de la couverture vaccinale retenue initialement par l'étude, la vaccination de la population non-vaccinée a, sur la diminution des admissions hospitalières par rapport aux deux premières vagues, des effets significativement plus élevés que le dépistage de la population par autotest ou test antigénique ;
- par ailleurs, contrairement à ce que l'on aurait pu attendre, les effets d'une stratégie de dépistage visant exclusivement des personnes non-vaccinées ne seraient pas substantiellement différents de ceux d'une stratégie de dépistage visant la population de façon aléatoire.
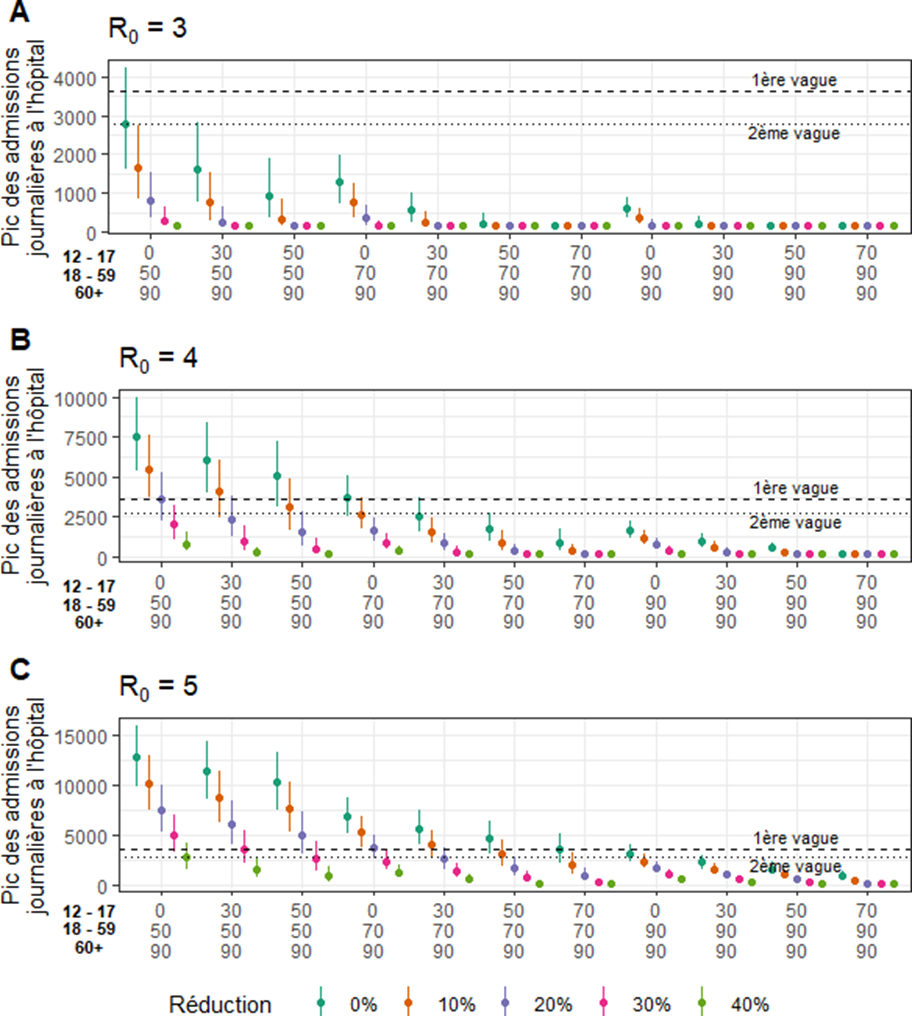
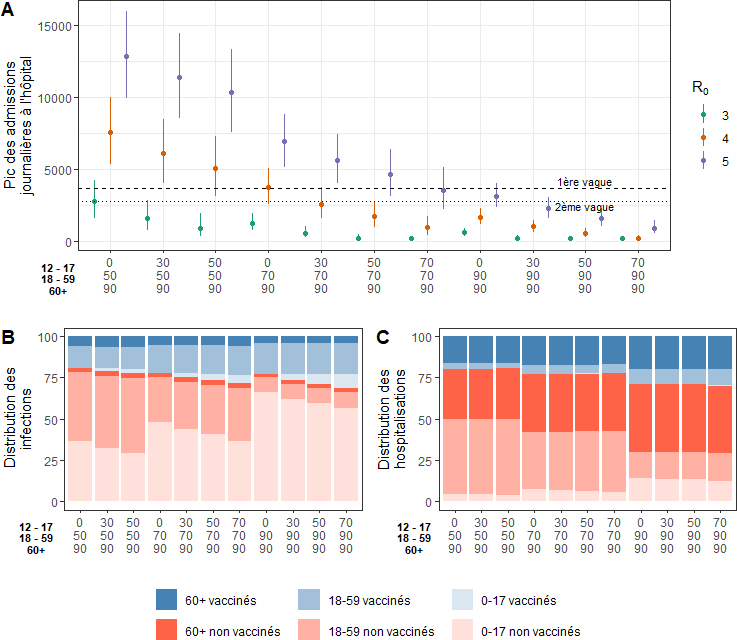
3. Les implications en matière de mobilisation du système de soins
Sous l'hypothèse d'un R0 égal à 4 , le graphique ci-dessous isole différents scénarios de mobilisation du système de soins en fonction du taux de vaccination des trois tranches d'âge considérées. S'y ajoute un paramètre supplémentaire, dénommé « réduction », qui désigne les mesures non-pharmaceutiques parallèlement prises et dont l'impact sur la reproduction virale peut être compris entre 0 % et - 40 % (en l'occurrence des mesures de couvre-feu et de fermeture de commerces, l'impact des mesures de confinement strict étant évalué à près de 80 %).
Source : institut Pasteur
Note de lecture : l'axe des abscisses porte plusieurs cas de taux de couverture vaccinale selon la tranche d'âge. Pour chacune de ces couvertures, la série de points de couleur décrit les différents pics d'admissions journalières à l'hôpital lorsque la vaccination s'accompagne de mesures de restriction sanitaire plus ou moins contraignantes. Logiquement, dans l'hypothèse d'un variant plus contagieux, le cumul d'une couverture vaccinale élevée et de mesures de restriction sanitaire contribue à maintenir la sollicitation du système hospitalier en-deçà de ses niveaux de la première et de la deuxième vague.
Dans le cas d'une couverture vaccinale respectivement de 30 %, 70 % et 90 % pour les trois classes d'âge, la mobilisation des ressources sanitaires serait finalement similaire à celle de la deuxième vague si aucune mesure non-pharmaceutique n'accompagnait la politique vaccinale ainsi définie . Cette forte tension traduit l'extrême sensibilité du système de soins aux contaminations des personnes vulnérables , plus exposées qu'elles ne l'étaient en raison de l'apparition des variants .
Ainsi, maintenir les admissions à l'hôpital à un niveau substantiellement inférieur à celui de la deuxième vague sans prendre de mesures de restriction de liberté supposerait de parvenir à des taux de vaccination élevés aussi bien chez les 12 à 17 ans que chez les 18 à 59 ans (soit 70 % et 70 %, soit 30 % et 90 %, soit davantage) .
Dans tous les cas de figure, un taux de vaccination inférieur à 50 % des 12-17 ans obligerait à recourir aux mesures non-pharmaceutiques pour éviter de renouer avec les taux d'occupation hospitalière des deux premières vagues. En effet, la sollicitation du système hospitalier semble plus sensible à la couverture vaccinale de cette tranche d'âge en particulier qu'aux autres .
B. LE CAS PARTICULIER DU MILIEU SCOLAIRE : LES MESURES À PRIVILÉGIER POUR DES PUBLICS ÉCARTÉS DE LA VACCINATION
Aux côtés des enjeux relatifs à la couverture vaccinale, il était essentiel aux yeux de la mission d'information que le milieu scolaire fasse l'objet d'une attention particulière, pour deux raisons principales. D'une part, la non-éligibilité des enfants de moins de 12 ans à la solution vaccinale rend ce public, ainsi que le cadre dans lequel leur infection est susceptible d'advenir, particulièrement sensibles. D'autre part, l'attention que la mission porte aux mesures sanitaires ciblant le groupe d'âge des personnes âgées de 12 à 17 ans, également concernés par l'obligation scolaire ou la fréquentation d'un milieu scolaire, se double naturellement d'une préoccupation quant aux dynamiques de contamination de leur environnement.
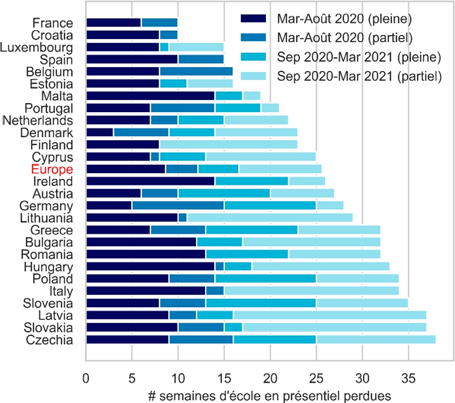
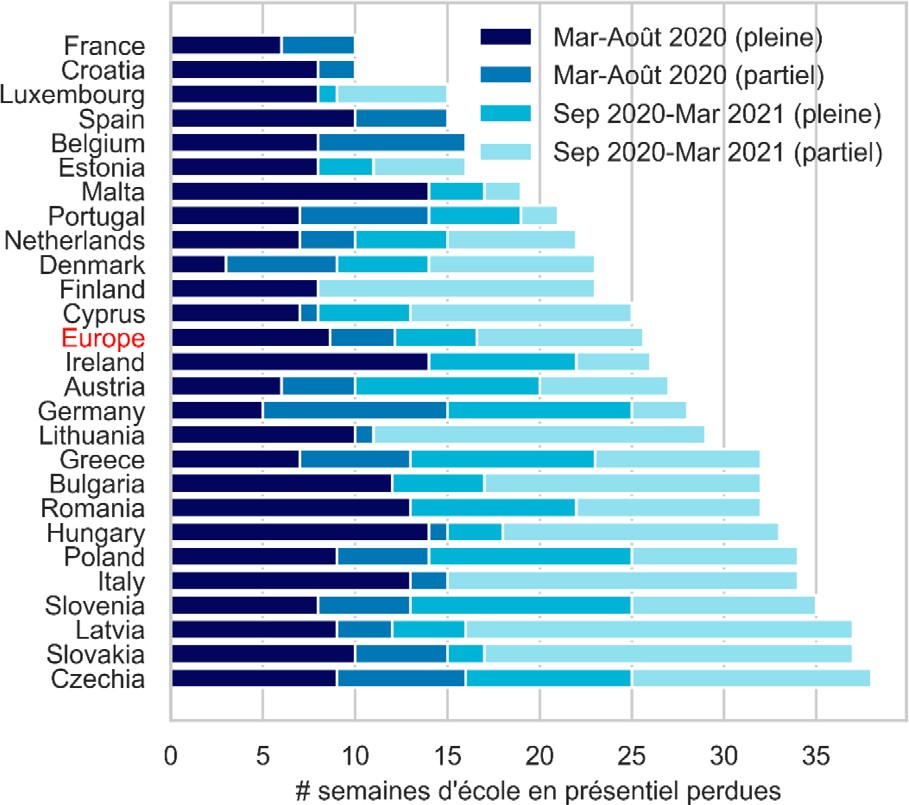
Au sein de l'Union européenne, la France - de même que la Croatie - s'est très nettement distinguée par sa volonté de maintenir l'assiduité scolaire des élèves à l'issue de la première vague , ce dont la mission se félicite évidemment. Ainsi, malgré ses modalités souvent bouleversées (notamment par le recours à l'enseignement à distance), l'année scolaire 2020-2021 ne déplore globalement que très peu de perte de jours de classe.
Source : Inserm
Le retour généralisé de l'enseignement en présentiel à partir du 26 avril 2021 s'est en revanche payé d'un protocole sanitaire strict susceptible dans certains cas de menacer la continuité pédagogique recherchée : en effet, depuis le 26 avril et sur l'ensemble du territoire métropolitain, la survenue d'un cas confirmé entraîne systématiquement la fermeture de la classe à laquelle appartient l'élève pour une durée de sept jours .
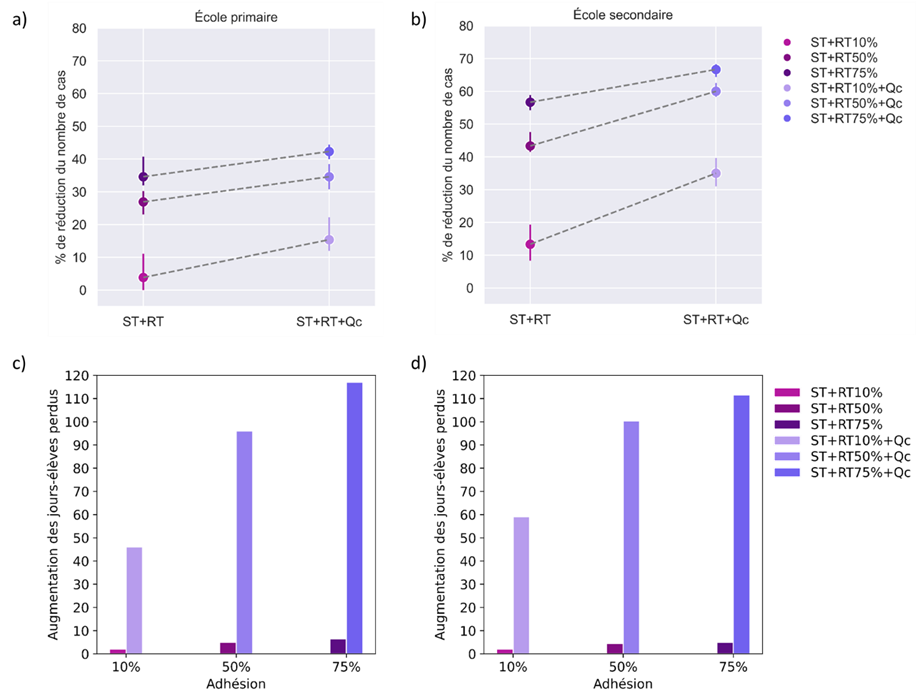
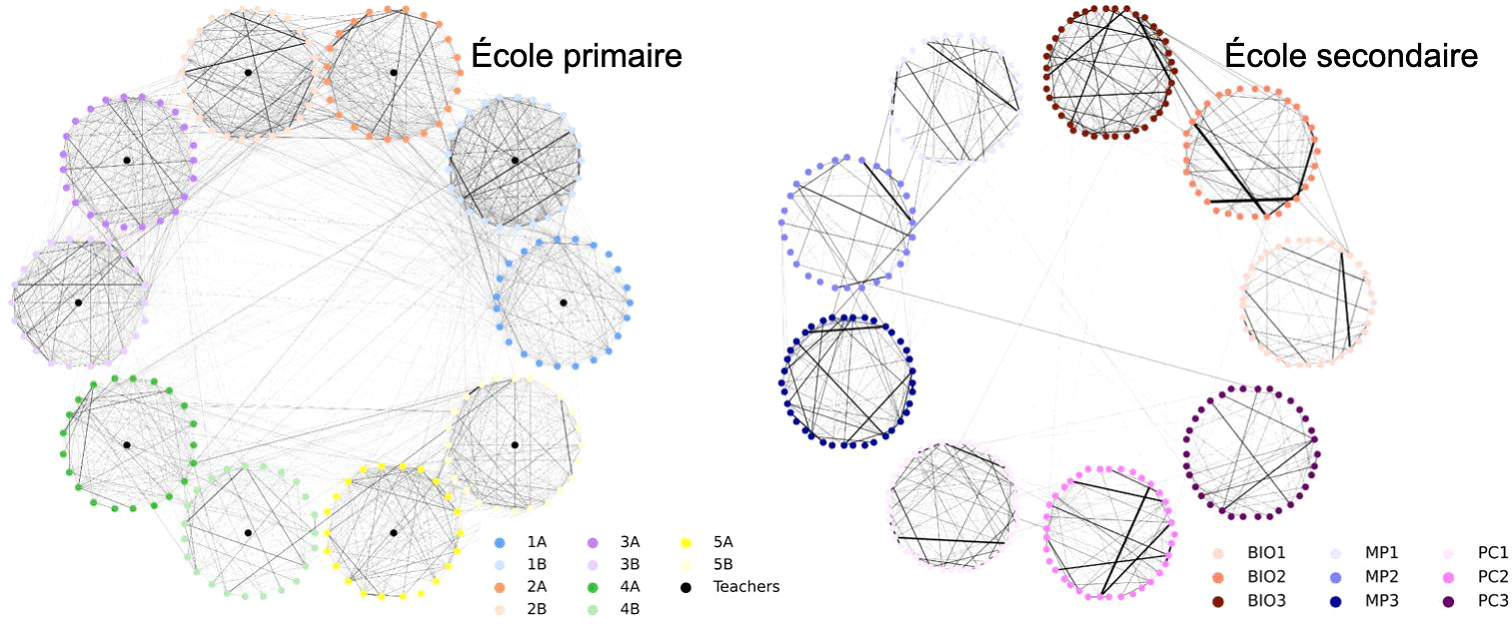
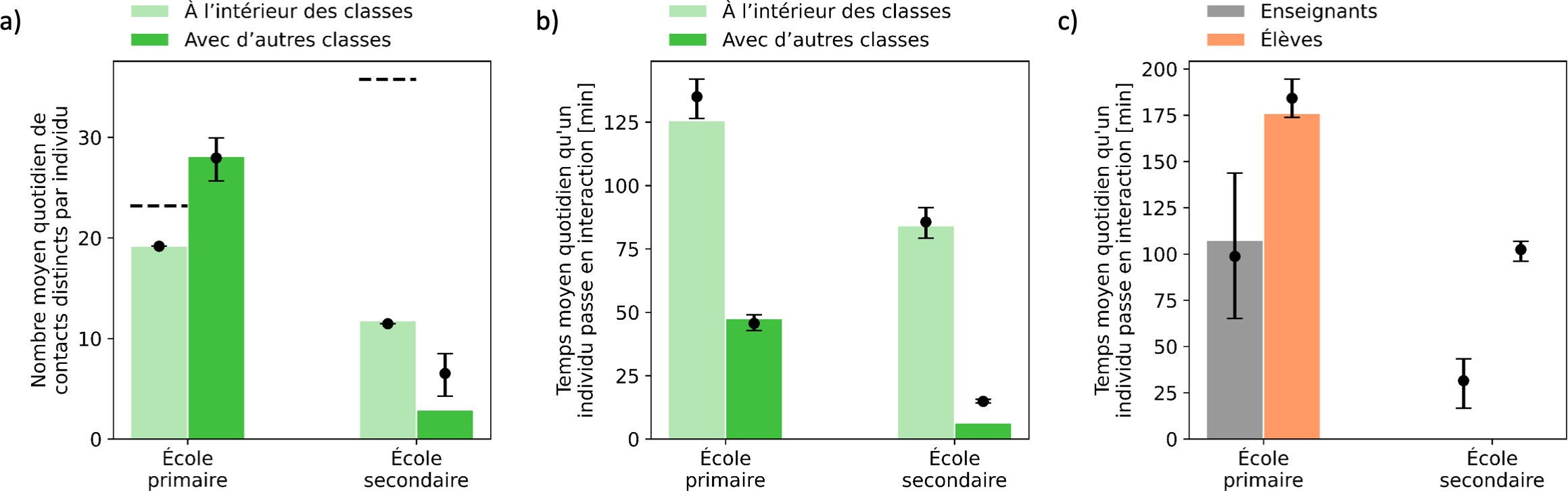
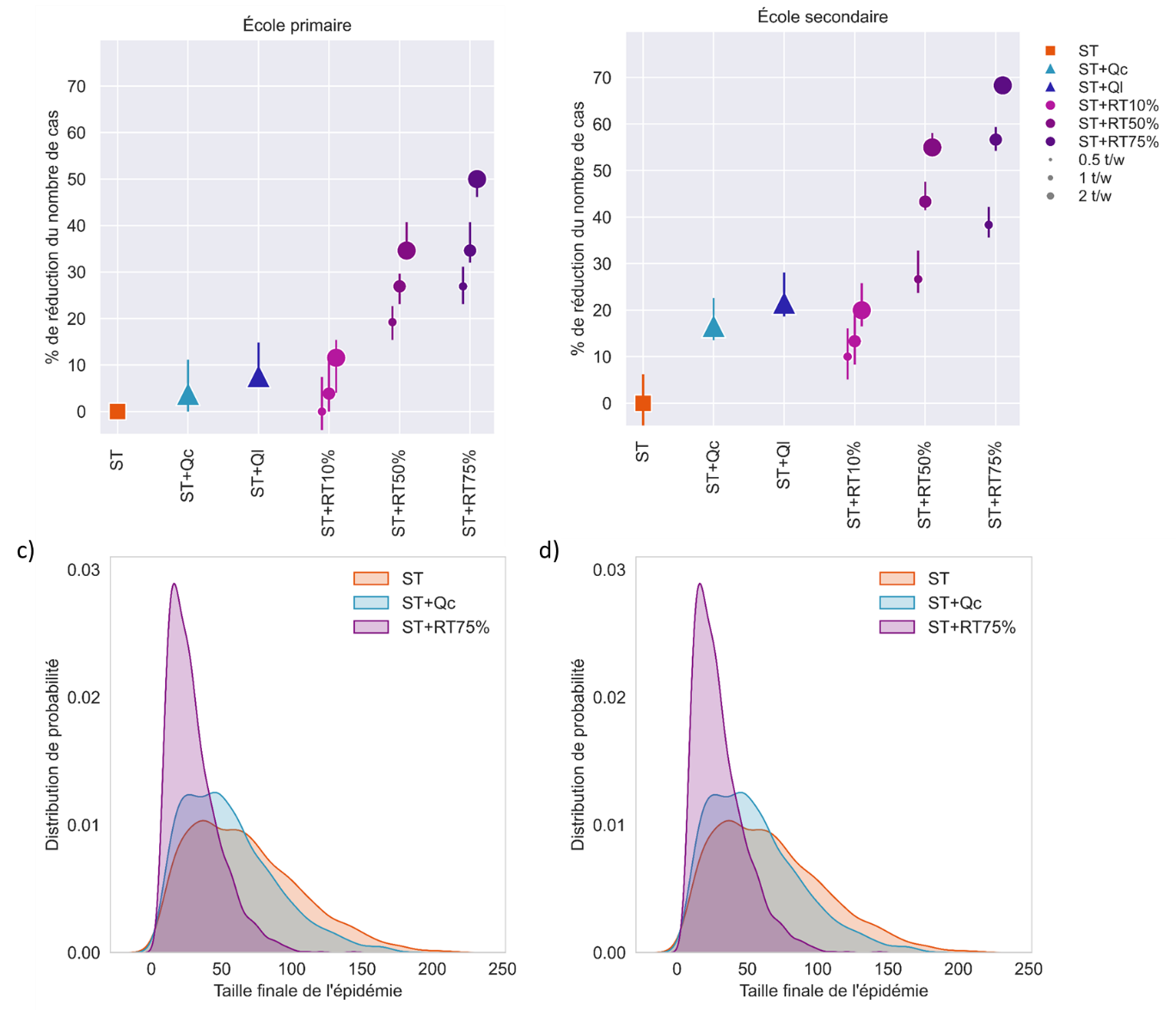
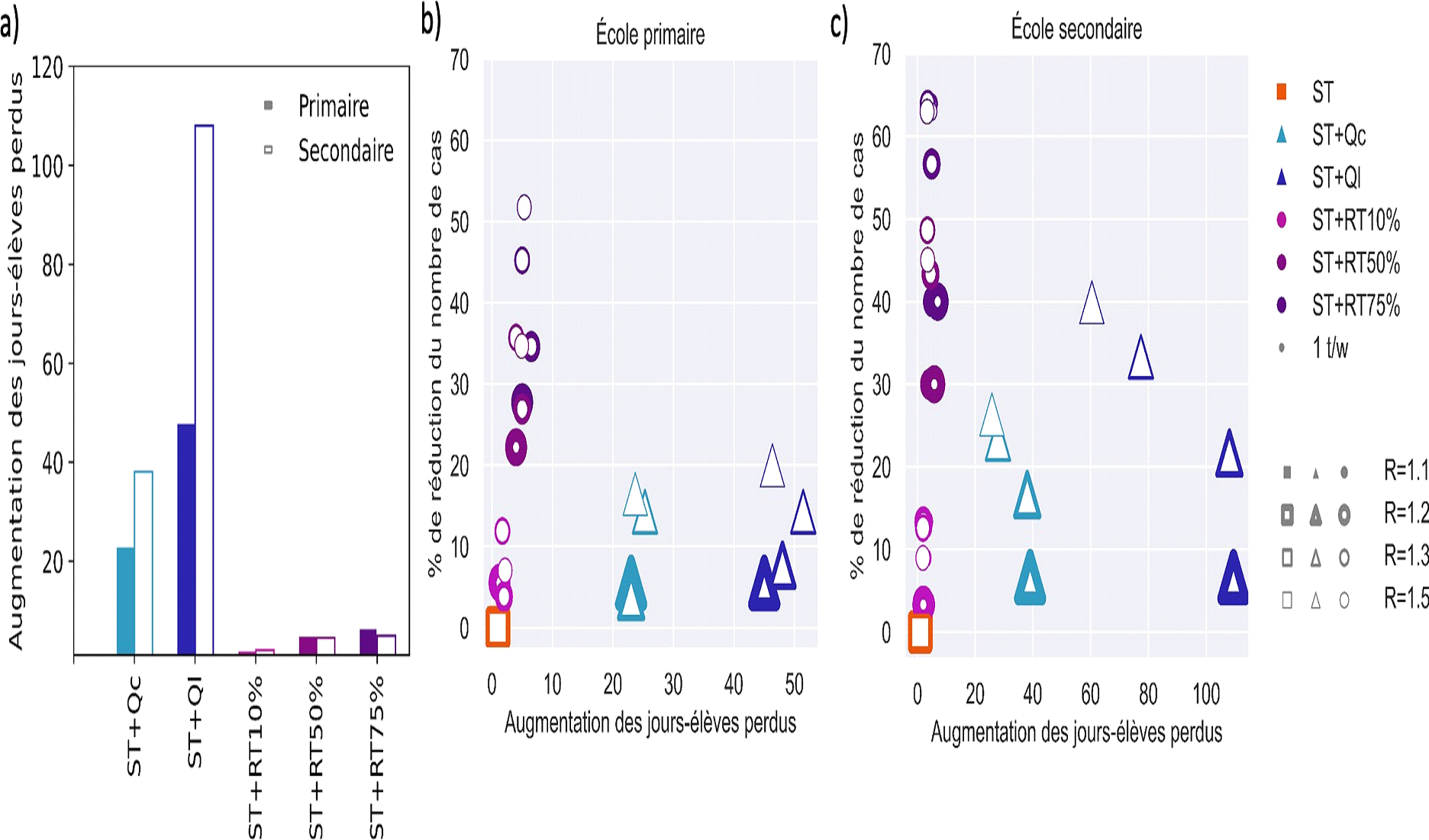
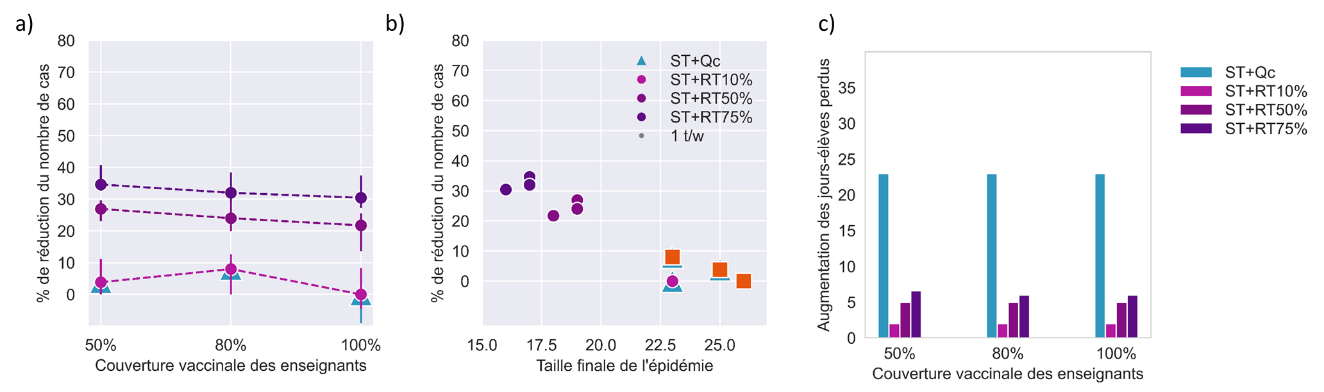
Ainsi, un second volet de l'étude, réalisé par l'Inserm, a permis à la mission de comparer, en termes d'efficacité dans la réduction du nombre de cas contaminés et dans la réduction du nombre de jours de présence perdus par chaque élève à cause des fermetures de classe, plusieurs protocoles alternatifs au protocole actuellement pratiqué.
Source : Inserm
Note de lecture : ST désigne le dépistage d'après l'observation de symptômes, RT désigne le dépistage par tests avec, en pourcentage, le taux d'adhésion des publics concernés à la mesure, Qc désigne la quarantaine réactive de la classe après la détection d'un cas. La lecture des deux premiers graphiques indique, selon toute logique, que la quarantaine réactive reste la mesure la plus efficace pour lutter contre la diffusion du virus en milieu scolaire, mais que ses bénéfices ne sont pas significativement supérieurs - surtout à l'école primaire - lorsque l'adhésion au dépistage symptomatique et par tests fait l'objet d'une adhésion large. Par ailleurs, les bénéfices du dépistage par rapport à la quarantaine en termes de perte de jours de classe sont, pour leur part, très supérieurs.
Considérant le double objectif d'une circulation virale contrôlée en milieu scolaire et d'un maintien de l'assiduité scolaire, l'étude conclut à la supériorité du dépistage itératif hebdomadaire en milieu scolaire sur toute mesure de quarantaine totale ou partielle . Selon ses termes, « le dépistage itératif, du fait de sa définition et son objectif, devrait permettre de détecter beaucoup plus de cas que les tests réalisés uniquement lorsque les symptômes sont présents ». Par ailleurs, ses bénéfices ne sont nullement exclusifs de ceux de la vaccination, qui peut désormais concerner les élèves les plus âgés, puisque sous l'hypothèse de 50 % d'élèves vaccinés, un dépistage hebdomadaire permettrait une réduction additionnelle de 15 % des cas.
Ainsi, dans la mesure où les écoles constituent, à l'horizon de la rentrée scolaire 2021, la principale menace en termes de foyers de contamination , une politique de dépistage volontariste , selon une méthode non invasive, constituerait un complément efficace à la vaccination comme mesure d'endiguement de la quatrième vague à venir , sans pour autant compromettre l'assiduité scolaire dont la France a fait un élément distinctif. Une telle politique a déjà été mise en oeuvre dans d'autres pays européens, comme l'Autriche.
III. AGIR MAINTENANT POUR LIMITER L'IMPACT DE LA QUATRIÈME VAGUE
A. UN RISQUE ÉLEVÉ DE RETOUR DE MESURES RESTRICTIVES DÈS CET AUTOMNE
Des résultats de l'étude exposés ci-dessus, il ressort clairement que le risque d'une quatrième vague dès cet automne avec impacts importants sur le système hospitalier est suffisamment élevé pour que les pouvoirs publics agissent sans plus attendre.
Quelles que soient les limites inhérentes à toute étude modélisatrice, les hypothèses et les résultats du premier volet de l'étude apparaissent suffisamment robustes pour conclure au pronostic suivant : sans une couverture vaccinale étendue des personnes âgées de moins de 60 ans, il sera rigoureusement impossible d'endiguer la quatrième vague sans recourir à des mesures de restrictions .
Or, les taux actuels de couverture vaccinale sont, toujours d'après les hypothèses de l'étude, nettement insuffisants pour qu'un scénario d'une quatrième vague sans mesure restrictive de type couvre-feu soit vraisemblablement envisagé. À titre d'exemple, le 26 juin 2021, seuls 17,3 % des personnes âgées de 18 à 24 ans sont complètement vaccinées (cette proportion s'élevant toutefois à 55,7 % pour ceux ayant reçu une première dose) ; ces chiffres s'élèvent respectivement à 21,5 % et 49,1 % pour les personnes âgées de 25 à 49 ans.
À ce stade, le constat d'un écart important entre la proportion de personnes ayant reçu une première dose et celles entièrement vaccinées, que l'on constate pour les tranches 18-24 ans et 50-65 ans, ne doit pas inquiéter outre-mesure, en raison de la probabilité élevée d'un achèvement de la couverture vaccinale individuelle une fois celle-ci entamée. Plus préoccupants sont les chiffres de la tranche 25-49 ans qui, autant pour les primo-vaccinés que pour les vaccinés intégraux, accuse un retard par rapport aux autres tranches d'âge .
|
Taux d'administration
|
Taux de vaccination complète |
|
|
18-24 ans |
55,7 % |
17,3 % |
|
25-49 ans |
49,1 % |
21,5 % |
|
50-65 ans |
70,4 % |
30,1 % |
|
65 ans et plus |
82,2 % |
71,8 % |
Source : data.gouv.fr, données relatives aux personnes vaccinées contre la covid-19 et INSEE
Le Gouvernement doit donc très rapidement prendre la pleine mesure du risque auquel seront exposés nos concitoyens dès la rentrée et engager plusieurs mesures à rebours de sa stratégie actuelle .
B. AGIR VITE POUR TRANSFORMER LA VAGUE EN VAGUELETTE
Cinq grands chantiers doivent être urgemment lancés pour limiter l'impact de la quatrième vague.
Consciente de l'extrême sensibilité de la question de l' obligation vaccinale , la mission constate que la progression actuelle de la couverture vaccinale des différentes classes d'âge indique clairement que la simple incitation ne suffira pas à atteindre les taux requis pour éviter de mettre en place des mesures de restriction à l'automne prochain.
Compte tenu des chiffres encourageants concernant le nombre de personnes de moins de 24 ans et âgées entre 50 et 65 ans ayant déjà reçu une première dose de vaccin (55,7 %), dont on peut espérer qu'ils se reporteront sur la couverture vaccinale complète de ces classes d'âge d'ici les prochaines semaines, il pourrait être souhaitable de concentrer l'obligation vaccinale, dans un premier temps, vers les tranches d'âge de plus de 65 ans - dont il ne restera cet été que 20 % non vaccinés - et, dans un second temps, vers les seules classes d'âge intermédiaires, c'est-à-dire celles de plus de 24 ans.
L'obligation vaccinale : un débat épineux
La question de l'obligation vaccinale s'est posée dès le début de la campagne vaccinale en décembre 2020, ne visant alors que les professionnels de santé . Comme l'indiquait le professeur Alain Fischer lors de son audition par la commission des affaires sociales le 10 mars 2021, « il reste encore de la place pour plus de pédagogie et de concertation avec tous les professionnels de santé afin de développer cette vaccination, [mais] si ce travail s'avère insuffisant d'ici quinze jours, [...] la notion d'obligation vaccinale se discute . Les professionnels de santé font déjà l'objet d'une obligation de vaccination contre l'hépatite B, il y a donc bien un précédent. Le sujet pourra être évoqué pour que les soignants se protègent eux-mêmes et entre eux, évitent au maximum les infections nosocomiales et se montrent exemplaires à l'égard de la population ».
L'obligation vaccinale a déjà fait l'objet de mesures législatives. Aux termes de l'article L. 3111-2 du code de la santé publique, largement réécrit depuis la loi de financement de la sécurité sociale pour 2018 12 ( * ) , onze vaccinations sont obligatoires , dans des conditions d'âge déterminées par décret en Conseil d'État, pris après avis de la Haute Autorité de santé et sauf contre-indication médicale reconnue.
Contesté devant le Conseil constitutionnel au titre de sa méconnaissance du droit à la santé garanti par le Préambule de la Constitution du 27 octobre 1946 et des risques que ces vaccins peuvent comporter, le principe de l'obligation vaccinale a été déclaré conforme à la Constitution , au nom du droit reconnu au législateur de « définir une politique de vaccination afin de protéger la santé individuelle et collective » 13 ( * ) .
Si plusieurs voix s'élèvent justement pour rappeler le caractère indispensable du libre consentement de la personne à toute expérimentation médicale, l'application d'un pareil prédicat à la vaccination anti-covid peut être contestée. Les quatre vaccins distribués en Union européenne ont tous fait l'objet d'une autorisation de mise sur le marché délivrée au moins depuis le 13 mars 2021 et l'aplatissement de la courbe d'infection milite incontestablement en faveur de leur efficacité.
Cette recommandation de la mission d'information d'élargir progressivement le public concerné est justifiée par deux enjeux :
- achever de vacciner les personnes les plus vulnérables - et dont les plus à même d'être hospitalisées plus les formes les plus graves de la maladie - c'est-à-dire celles de 60 ans et plus 14 ( * ) ;
- concentrer la stratégie vaccinale des autres publics sur les personnes de plus de 24 ans. L'institut Pasteur a clairement identifié les personnes âgées de moins de 59 ans comme principaux infecteurs ; compte tenu de la dynamique spécifique de la tranche des 18-24 ans, il parait possible de se limiter pour l'instant à des mesures incitatives en ce qui les concerne.
Quoi qu'il en soit, le Gouvernement doit entrer dans une phase plus volontariste de la politique vaccinale . Dès son audition du 16 décembre 2020 par la commission des affaires sociales, la présidente de la HAS avait préconisé, concernant les « populations vulnérables en ville » ou les « publics précaires », la constitution d' équipes mobiles de vaccination, selon une politique d'« aller vers ». Cette suggestion judicieuse devrait être amplement appliquée au cours de la période estivale qui s'annonce.
Par ailleurs, en cohérence avec les résultats donnés par l'étude de l'Inserm, le Gouvernement doit dès à présent organiser les moyens de dépistage itératif en milieu scolaire , afin d'écarter le risque réel de formation de nombreux foyers de contamination en classe dès la rentrée prochaine. Il va de soi qu'une telle action ne peut être engagée sans investir massivement et immédiatement dans les moyens dédiés à la médecine scolaire .
En outre, la stratégie du « tester-tracer-isoler », initiée lors de la première vague et fondée sur une triple action de dépistage généralisé , de remontée de chaînes de contamination et d' isolement prophylactique des cas contaminés doit être véritablement amplifiée, dans un contexte où la diminution du nombre de cas positifs la rend à nouveau possible. Aux termes du rapport Pittet, l'estompement progressif de cette politique s'explique par l'émergence de nouveaux variants, qui « a mis en évidence l'insuffisante organisation des capacités de séquençage génomique limitant les possibilités de suivi en temps réel de la diffusion des différentes souches ». Aussi, il apparaît indispensable que des mesures d'investissement soient rapidement prises pour amplifier les capacités de séquençage et limiter, en complément des mesures vaccinales, dès la rentrée prochaine les éventuels effets de la quatrième vague.
Enfin, soucieuse de ne pas reproduire les mêmes erreurs de communication et, plus généralement, les limitations de la démocratie sanitaire, constatées depuis la première vague, la mission d'information a saisi en urgence le Haut Conseil de la santé publique et la Conférence nationale de santé , afin que l'avis de ces deux organismes compétents en matière de santé publique puisse asseoir la légitimité des décisions à venir.
PRÉCONISATIONS DE LA MISSION POUR SE PRÉPARER À LA QUATRIÈME VAGUE
v Poser franchement le débat de l'obligation vaccinale et, éventuellement, privilégier un ciblage sur les classes d'âge intermédiaires (24-59 ans) ;
v Ne plus se contenter d'ouvrir des centres de vaccination mais mettre en oeuvre sans tarder une politique vaccinale d'« aller vers » ;
v Lancer dès la rentrée une stratégie ambitieuse de dépistage en milieu scolaire ;
v Relancer la stratégie « tester-tracer-isoler » permettant véritablement de remonter et de remonter les chaînes de transmission ;
v Saisir les différents organismes consultatifs compétents en matière de santé publique et de démocratie sanitaire afin de sortir des atermoiements actuels.
EXAMEN PAR LA MISSION D'INFORMATION
Réunie le jeudi 1 er juillet 2021, sous la présidence de M. Roger Karoutchi, rapporteur, la mission d'information examine le rapport d'information de M. Bernard Jomier sur les orientations de la stratégie vaccinale.
M. Roger Karoutchi, rapporteur. - Mes chers collègues, dans quelques instants, notre président Bernard Jomier va nous présenter ses recommandations relatives à la stratégie vaccinale au cours des prochains mois, ce qui explique que j'assure la présidence de notre réunion aujourd'hui.
C'est en effet sur sa proposition que notre mission d'information a décidé de confier à l'ANRS | Maladies infectieuses émergentes la réalisation d'une étude sur ce que pourrait être la suite de la lutte contre la pandémie. Depuis mars 2020, nous en sommes restés au « vivre avec le virus » mais les conditions sanitaires ont considérablement évolué. La mise au point très rapide de vaccins protecteurs a fait naître l'espoir d'un retour - si ce n'est à la vie d'avant - du moins à une situation plus sereine. Jusqu'à ce que l'apparition de nouveaux variants plus contagieux soit venue doucher cet espoir.
À la veille des vacances, tous les Français voudraient pouvoir tourner la page de la pandémie, en avoir fini avec la covid-19. Il était donc important de nous projeter vers l'automne, qui marquera sans doute - malheureusement - une reprise de l'épidémie, comme ce fut le cas à l'automne 2020.
Monsieur le président, cher Bernard Jomier, je vais maintenant vous laisser la parole, en vous suggérant de nous rappeler brièvement dans quelles conditions l'étude commandée à l'ANRS a été menée.
M. Bernard Jomier, rapporteur. - Nous sortons aujourd'hui d'une séquence difficile, au cours de laquelle il a fallu gérer la question des approvisionnements en vaccins, aux mois de février et mars. À l'heure où nous parlons, cet obstacle est levé et tous les Français de 12 ans au moins peuvent être vaccinés. Après plusieurs mois d'une dynamique forte, il semble que nous ayons atteint une sorte de « plafond de verre » et la volonté d'accéder à la vaccination connaît désormais une forme d'essoufflement.
Ce phénomène aura une conséquence directe : le risque du maintien à l'automne prochain d'une circulation virale élevée.
Afin d'anticiper cette situation, nous avons souhaité qu'un travail de modélisation soit mené, établissant les conditions auxquelles il serait possible de réduire la circulation du virus, en alternative au scénario que nous subissons depuis la fin de l'année dernière, qui tolère une circulation relativement élevée du virus, au prix de restrictions.
Notre mission d'information s'est donc rapprochée de l'ANRS | Maladies infectieuses émergentes, inaugurant ainsi un partenariat inédit. Sans remettre en cause la qualité des résultats de l'étude livrée, je ne peux que regretter que les termes de notre contrat n'aient pas été totalement respectés, l'institut Pasteur ayant fait le choix de publier de larges extraits des documents établis pour notre compte avant la date convenue et sans notre accord.
Les résultats de ces études confirment que les niveaux actuels de couverture vaccinale nous tiennent encore éloignés du seuil de l'immunité collective. Le rythme de la dynamique vaccinale fait craindre que cette dernière ne soit malheureusement pas atteinte d'ici l'automne prochain. Or un nouveau variant - le « variant delta » - plus contagieux et plus transmissible, est apparu et constitue, pour les populations vulnérables et non protégées, un danger renouvelé.
Sans doute une quatrième vague doit être envisagée d'ici deux à trois mois, dont la cinétique sera certainement similaire à celle du variant britannique. Dans une hypothèse moyenne d'un R0 à 4 - soit le nombre moyen de personnes contaminées par une personne infectée - et si l'on suppose la couverture vaccinale actuelle stable, cette quatrième vague provoquera un engorgement du système hospitalier comparable à celui de l'automne dernier.
Le risque sanitaire, découlant de cette urgence de santé publique, est donc, une nouvelle fois, clairement établi. Il se doublera d'un risque économique et social accru car, comme vous le savez, les mesures de restrictions prises dans le cadre de la lutte contre la pandémie ont tendance à fortement accroître les inégalités.
Compte tenu de cette urgence, nous ne pouvons, à ce stade, qu'adopter une stratégie de contention de la circulation virale à son niveau le plus faible possible. L'abandon de l'espoir d'éradiquer pleinement la covid-19 dans l'immédiat ne doit pas nous faire perdre celui de transformer cette prochaine vague en « vaguelette ». Il est tout à fait possible d'éviter une nouvelle saturation de notre système hospitalier ainsi que l'instauration de nouvelles mesures de restriction non-pharmaceutiques. Mais il nous faut agir dès maintenant.
À ce jour, 34 millions de personnes sont entrées dans la vaccination et ont reçu au moins une dose de vaccin. Il faut impérativement que ce chiffre progresse de 10 millions de personnes d'ici la rentrée. Ceci implique que nous vaccinions de façon beaucoup plus importante en juillet et en août. Des actions volontaristes doivent se substituer à de simples appels à la vaccination.
À mon sens, le temps des « vaccinodromes » est révolu. Ces structures se sont montrées remarquablement utiles pour les populations volontaires, mais il faut désormais adapter une démarche plus incitative, que je qualifierais d'« aller vers ». Il nous faut maintenant cibler les personnes les plus éloignées de la vaccination, comme celles résidant dans les déserts médicaux ou dans les quartiers défavorisés.
Se pose ensuite une autre question, celle des tranches d'âge. La vaccination n'étant pas ouverte aux enfants âgés de moins de 12 ans, les adolescents âgés de 12 à 18 ans doivent faire l'objet d'une attention particulière. Outre les actions volontaristes qui doivent être déployées dès cet été, il est absolument urgent d'équiper dès maintenant les collèges et les lycées afin que le plus d'adolescents possible puissent y être vaccinés à la rentrée. Pour ce qui est des adultes, l'étude nous montre que la vaccination des plus de 60 ans atteint un niveau satisfaisant. En revanche, ces personnes restent très exposées au risque d'infection, très largement imputable aux adultes de moins de 60 ans.
C'est pour cette catégorie particulière (18-59 ans) que l'obligation vaccinale se pose. L'ambition exprimée par le Gouvernement d'une vaccination obligatoire pour les professionnels de santé nous paraît tout à fait légitime, mais malheureusement très insuffisante. De la même façon que la vaccination obligatoire des enseignants ne limiterait qu'à la marge la circulation du virus en milieu scolaire, il serait faux de croire que celle des soignants suffirait à endiguer la vague à venir.
Aussi, nous préconisons l'ouverture d'un débat sur la vaccination obligatoire - dont je rappelle qu'elle ne doit pas être un tabou - de la classe d'âge intermédiaire, c'est à dire des personnes entre 18 et 59 ans. Pour ne pas reproduire les erreurs que nous avions déplorées à l'issue de la première vague, ce débat nécessite que soient saisis en urgence le Haut Conseil de la santé publique (HCSP) et la Conférence nationale de santé (CNS), afin que l'avis de ces deux organismes compétents en matière de santé publique et de démocratie sanitaire puisse asseoir la légitimité des décisions à venir. La saisine du HCSP étant une prérogative des commissions compétentes de chaque assemblée, j'ai fait part à Catherine Deroche de cette intention, et j'adresserai pour ma part un courrier au Premier ministre afin qu'il saisisse la CNS. Ces avis, qui pourront être rendus dans les toutes prochaines semaines, éclaireront utilement les pouvoirs publics dans la marche à suivre dès cet été.
Par ailleurs, nous souhaitons vivement que la stratégie « tester-tracer-isoler » soit réactivée de façon efficace, afin de neutraliser les chaînes de transmission. Compte tenu du nombre de cas positifs enregistrés chaque jour, peu élevé par rapport il y a encore quelques semaines, cela est tout à fait possible
Concernant les moins de 12 ans, non éligibles à la vaccination mais qui constituent un facteur important de circulation du virus, nous nous appuyons sur un volet de l'étude qui nous a été livrée pour conclure à l'efficacité du dépistage itératif hebdomadaire, par une méthode simple et non invasive - le test salivaire. Il serait ainsi possible d'éviter des fermetures de classe et de poursuivre cette heureuse spécificité française de ne pas avoir transigé sur l'assiduité scolaire des élèves. Le ministère de l'éducation nationale devrait, durant l'été, prendre les mesures nécessaires pour que ce dépistage soit largement déployé, en complément de mesures garantissant la qualité de l'air.
Je répète que c'est à toutes ces conditions que nous pourrons éviter le scénario que j'ai tout à l'heure évoqué, qui verrait le retour de mesures restrictives de type « couvre-feu », et dont l'effet délétère sur toutes les dimensions de notre vie économique et notre vie sociale n'est plus à démontrer.
Mme Catherine Deroche. - Je partage les conclusions que vient de nous présenter notre collègue Bernard Jomier. Son diagnostic et ses préconisations rejoignent celles que nous avons entendues, hier, en commission des affaires sociales, de la bouche du professeur Didier Pittet, président de la mission indépendante nationale sur l'évaluation de la gestion de la crise covid-19 et sur l'anticipation des risques pandémiques.
La pandémie a imposé de prendre des décisions dans l'urgence. Pour autant, comme nous l'avions déjà relevé dans le rapport de la commission d'enquête pour l'évaluation des politiques publiques face aux grandes pandémies à la lumière de la crise sanitaire de la covid-19 et de sa gestion, le Gouvernement doit non seulement en appeler au sens des responsabilités des Français mais aussi les consulter. Il est donc judicieux, comme vous l'avez souligné, de mettre en oeuvre une meilleure démocratie sanitaire.
La mission autorise la publication de la communication du rapporteur sous la forme d'un rapport d'information.
ANNEXE : ÉTUDE SUR LES CONDITIONS DE MISE EN oeUVRE
D'UNE
STRATÉGIE DE SORTIE
DE LA PANDÉMIE DE SARS-COV-2
Note de synthèse
Les équipes de modélisateurs dirigées par Simon Cauchemez (Institut Pasteur) et Vittoria Colizza (INSERM) ont réalisé deux analyses de modélisation pour étudier comment l'épidémie de SARS- CoV-2 pourrait affecter la population française cet automne et déterminer les stratégies de contrôle les plus adaptées. Ces analyses sont complémentaires. L'étude de l'Institut Pasteur s'intéresse à la circulation du SARS-CoV-2 en population générale. Elle vise à mieux comprendre comment la vaccination d'une partie de la population va changer l'épidémiologie du SARS-CoV- 2 et à en déduire les stratégies permettant de contrôler l'épidémie tout en minimisant le coût pour la société. Dans un contexte où la couverture vaccinale devrait être relativement faible chez les enfants et les adolescents cet automne, le contrôle de la circulation virale dans les écoles, collèges et lycées sera sans doute un élément important pour éviter une reprise forte de l'épidémie. L'étude de l'INSERM étudie les stratégies qui pourraient permettre le contrôle de l'épidémie en milieu scolaire, tout en évitant au maximum les fermetures de classe et d'école qui ont un impact délétère sur les jeunes. L'état de l'épidémie cet automne dépendra de nombreux paramètres qui restent incertains, tels que la couverture vaccinale dans les différents groupes d'âge, la transmissibilité du virus dominant cet automne, l'adhésion des populations aux mesures de contrôle qui pourraient être proposées. Les modèles sont utilisés pour décliner différents scénarios, selon les hypothèses qui peuvent être faites sur ces paramètres.
Epidémiologie et contrôle de l'épidémie de SARS-CoV-2 dans une population partiellement vaccinée (Institut Pasteur)
L'étude de l'Institut Pasteur s'intitule “Epidémiologie et contrôle de l'épidémie de SARS-CoV-2 dans une population partiellement vaccinée: étude de modélisation appliquée à la population française”. Elle utilise un modèle compartimental structuré par âge pour étudier comment la vaccination partielle de la population française devrait changer l'épidémiologie du SARS-CoV-2 et en déduire les implications en termes de contrôle de l'épidémie. Dans leurs analyses, les chercheurs étudient notamment comment l'intensité de la reprise dépendra de la couverture vaccinale atteinte dans les différents groupes d'âge et de la transmissibilité du variant dominant cet automne. La transmissibilité du virus est caractérisée par le nombre de reproduction de base R 0 , défini comme le nombre moyen de personnes infectées par un cas en l'absence d'immunité. R 0 a été estimé à 3 pour le virus qui circulait en 2020; mais pour le variant Delta qui devrait être dominant cet automne, R 0 pourrait être nettement supérieur. Dans leurs analyses, les chercheurs considèrent des valeurs de R 0 comprises entre 3 et 5. Les principaux enseignements de l'étude sont:
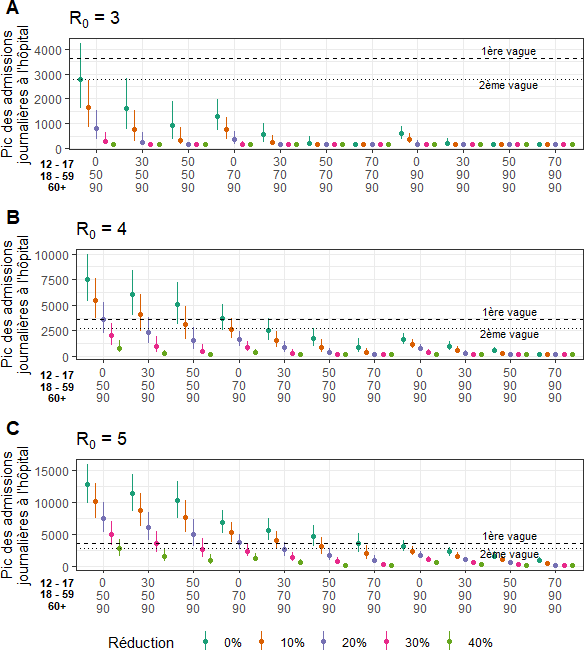
? Scénario où aucune mesure de contrôle n'est mise en oeuvre : Sous des hypothèses réalistes concernant la couverture vaccinale et le R 0 du variant dominant cet automne, on peut s'attendre à un pic d'hospitalisations important en l'absence de toute mesure de contrôle de l'épidémie. Par exemple, pour une couverture vaccinale de 30%-70%-90% chez les 12-17, 18- 59 et plus de 60 ans et R 0 =4, on s'attend à un pic d'hospitalisations comparable au pic observé
durant l'automne 2020 en l'absence de mesures de contrôle. Pour R 0 =5, le pic serait à peu près deux fois supérieur. Il serait également plus élevé pour des couvertures vaccinales plus faibles. Implications: il est probable qu'un certain niveau de contrôle de l'épidémie soit nécessaire cet automne.
? Épidémiologie de SARS-CoV-2 dans une population partiellement vaccinée : L'épidémiologie de SARS-CoV-2 devrait fortement changer par rapport à ce qu'elle était avant la distribution de vaccins. Par exemple, dans le scénario où la couverture vaccinale est de 30%-70%-90% chez les 12-17, 18-59 et plus de 60 ans :
? Les personnes non-vaccinées ont un poids disproportionné dans le processus de transmission. On s'attend à ce qu'une personne non-vaccinée ait 12 fois plus de risque de transmettre le SARS-CoV-2 qu'une personne vaccinée.
? Les adultes non-vaccinés contribuent de façon disproportionnée à la pression sur le système de santé. C'est particulièrement vrai pour les personnes non-vaccinées de plus de 60 ans. Dans notre scénario 30%-70%-90%, ils représentent 3% de la population mais 35% des hospitalisations.
? La couverture vaccinale étant faible chez les enfants et adolescents, on s'attend à ce que ce groupe d'âge devienne un réservoir important d'infections. Ils représentent 22% de la population mais à peu près la moitié des infections; ils sont à l'origine d'à peu près la moitié des transmissions.
? Implications pour le contrôle de l'épidémie : La compréhension de l'épidémiologie (qui est infecté, qui transmet, qui est hospitalisé) a des implications importantes pour le contrôle de l'épidémie ;
? Les mesures non-pharmaceutiques (la distanciation physique, l'application de gestes barrières ou le port du masque) ont quasiment le même impact si elles ciblent l'ensemble de la population ou uniquement les personnes non-vaccinées. L'adhésion des personnes vaccinées à ces mesures apporte très peu de bénéfices supplémentaires. Cela suggère que, dans le contexte d'une population partiellement vaccinée, des mesures decontrôle ciblant les personnes non-vaccinées (par exemple avec le pass sanitaire) pourraient permettre de maximiser le contrôle de l'épidémie tout en minimisant le coût pour la société. Cela soulève des questions éthiques et sociales qu'il est important d'explorer.
? Parmi toutes les mesures dont nous avons exploré l'impact (notamment des stratégies de tests répétés et des mesures non-pharmaceutiques), la vaccination des non-vaccinés reste de loin l'approche la plus efficace sur le plan sanitaire.
? La situation des enfants et adolescents, qui devraient être peu vaccinés cet automne, est une source d'inquiétude. En cas de reprise de l'épidémie, le contrôle de la circulation virale dans les écoles, collèges, lycées pourrait être nécessaire pour diminuer la pression sur le système de santé. Cela expose les enfants et adolescents au risque d'être soumis à de nouvelles mesures de contrôle en milieu scolaire, qui ont un impact délétère pour leur éducation et santé mentale. La vaccination de cette population les protégerait contre ce risque.
? Il est essentiel de maximiser la couverture vaccinale chez les plus fragiles, par exemple en développant une « stratégie d'aller vers » où les autorités prennent directement contact avec les individus pour faciliter leur accès à la vaccination.
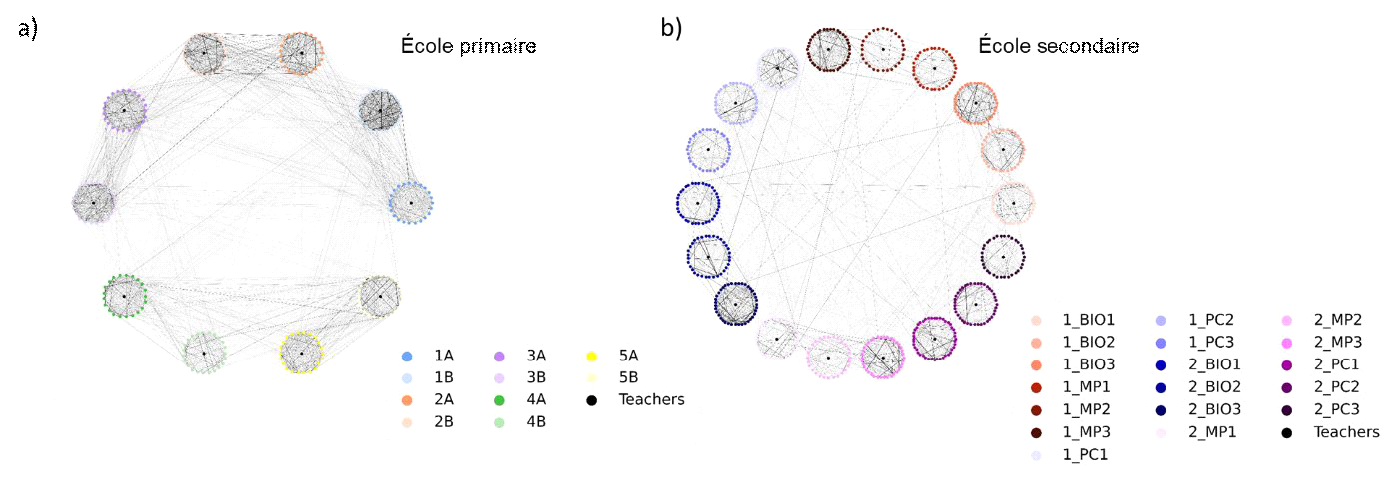
Auto-tests et vaccination contre le COVID-19 pour minimiser la fermeture des écoles (INSERM)
L'étude conduite par l'INSERM est intitulée « Auto-tests et vaccination contre le COVID-19 pour minimiser la fermeture des écoles ». À l'aide d'un modèle de transmission aux agents, l'étude évalue différents protocoles de tests réguliers dans les écoles afin de les maintenir ouvertes en toute sécurité, en fonction des différents profils d'immunité de la population scolaire. Elle s'appuie sur des données empiriques de contact recueillies dans une école primaire et une école secondaire en France au cours de la période prépandémique. Le modèle tient compte des différences de susceptibilité, de contagiosité et de modes de contact selon l'âge, responsables des rôles différents des enfants et des adolescents dans la propagation du SRAS-CoV-2. Le scénario épidémique de base considéré dans l'analyse est caractérisé par une immunité naturelle de 25% dans la population, une couverture vaccinale de 50% chez les enseignants, et un indice de reproduction effectif R=1,2, c'est-à-dire une épidémie croissante similaire à celle estimée lors de la troisième vague en France. D'autres valeurs de R sont explorées, dans une fourchette comprise entre 1,1 et 1,5 (correspondant à la valeur estimée au Royaume-Uni au début du mois de juin en raison du variant Delta). Différents protocoles sont testés et comparés à la stratégie de base de test et d'isolement basé sur les symptômes, à savoir :
• Test basé sur les symptômes et isolement des cas, avec mise en quarantaine réactive de la classe ou plusieurs classes de même niveau.
• Test basé sur les symptômes et isolement des cas, couplé à un dépistage itératif avec un
pourcentage á d'adhésion sans quarantaine réactive de la classe.
• Test basé sur les symptômes et isolement des cas, couplé à un dépistage itératif avec un pourcentage á d'adhésion, et mise en quarantaine réactive de la classe de chaque cas détecté.
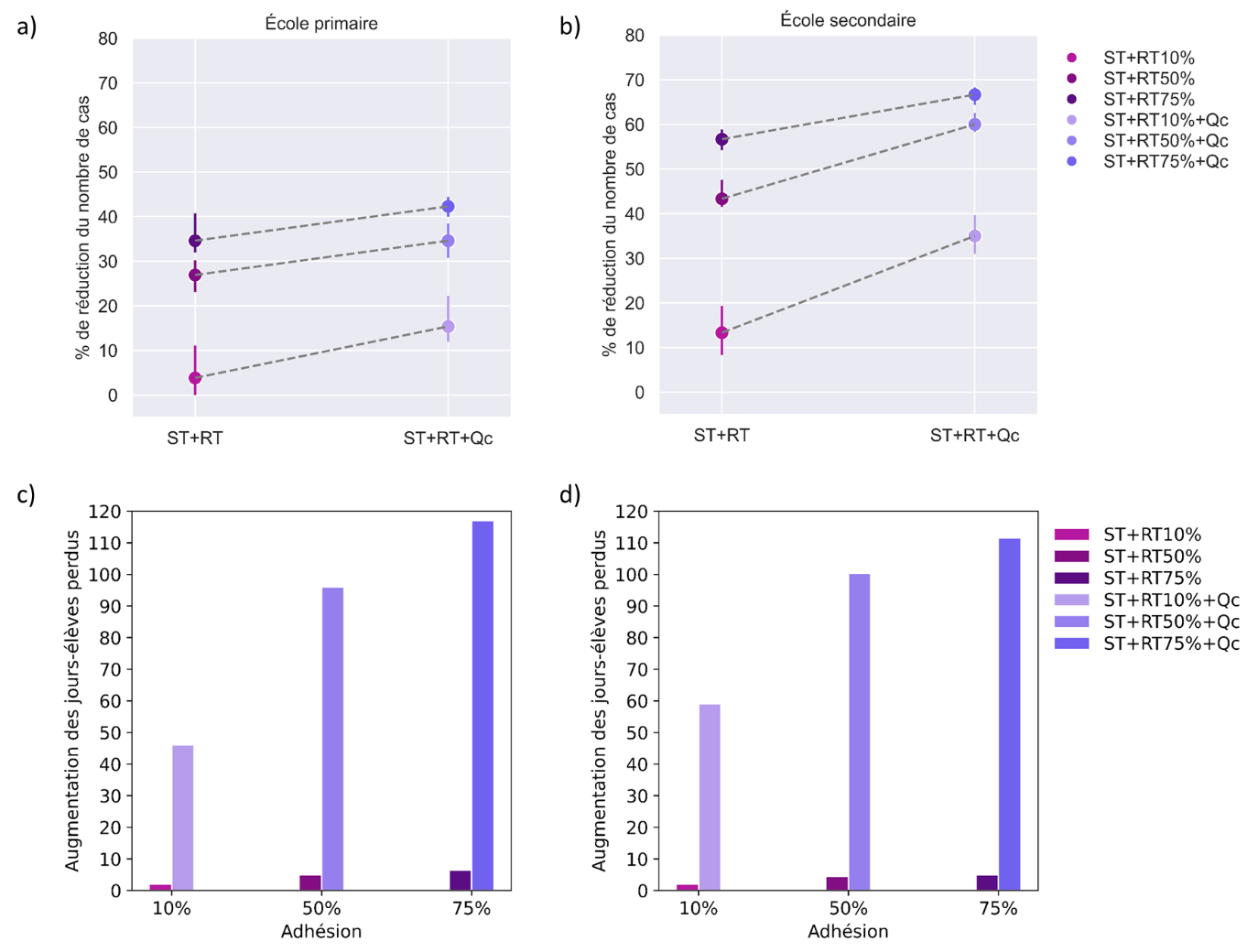
Nous avons exploré différentes fréquences de dépistage itératif (une fois toutes les deux semaines, une ou deux fois par semaine) et valeurs d'adhésion (10%, comme actuellement observé dans les lycées en France, 50%, et 75%). La sensibilité des autotests dans le modèle tient compte de l'évolution de la charge virale chez l'hôte.
Les principaux résultats de l'étude sont les suivants :
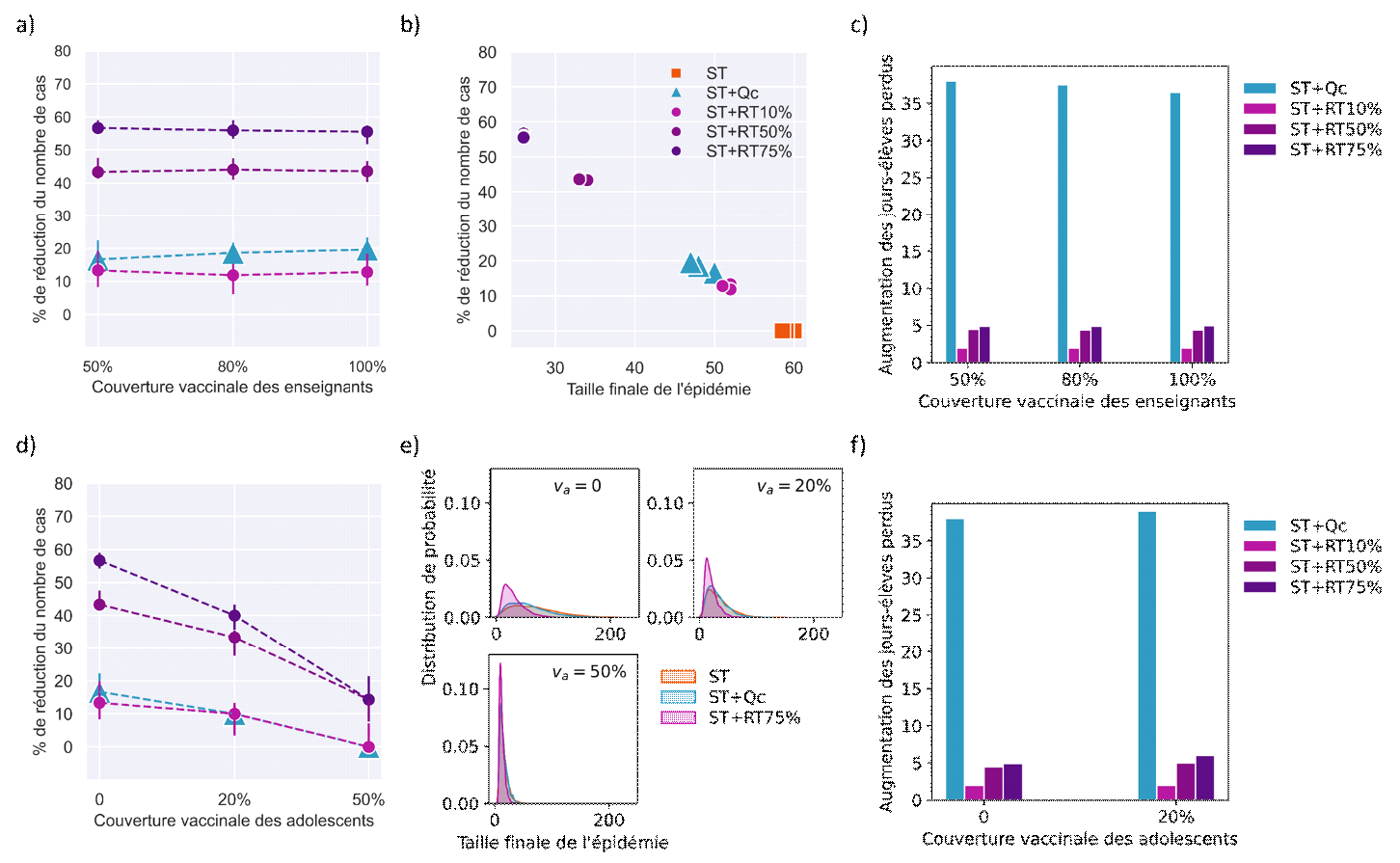
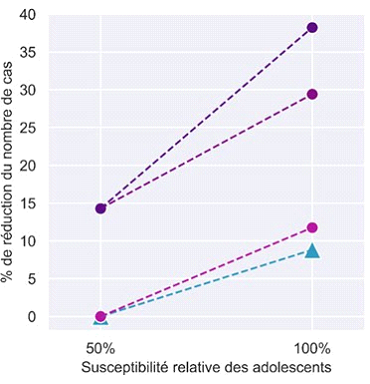
• Scénario avec vaccination chez les enseignants uniquement. Dans une population partiellement immunisée par une infection antérieure, et où seuls les enseignants sont vaccinés, l'auto-test hebdomadaire avec une adhésion suffisamment importante est capable de prévenir largement les cas tout en minimisant les fermetures de classes. Avec une couverture de 50 % chez les enseignants, si 75 % des personnes non vaccinées participent au test, un dépistage itératif réduirait le nombre de cas de 35 % dans l'école primaire et de près de 60 % dans l'école secondaire étudiée s'il était effectué chaque semaine, dans un scénario avec R=1,2. En plus de détecter un plus grand nombre de cas, le dépistage itératif présente l'avantage de limiter le nombre de jours de classe perdus, par rapport aux stratégies alternatives telles que la fermeture de la classe après la détection d'un cas sur la base des symptômes (80 % de jours perdus en moins par rapport à la fermeture de la classe). L'efficacité s'améliore avec l'augmentation de la fréquence et de l'adhésion. Une faible adhésion (10%) aurait un impact négligeable contre d'éventuelles épidémies à l'école. Les résultats restent stables lorsque l'on augmente la couverture vaccinale des enseignants.
• Scénario avec vaccination des enseignants et des adolescents. Le dépistage itératif par autotests devient moins performant dans la prévention des cas lorsque la vaccination augmente chez les élèves du secondaire, grâce aumoindre nombre d'infections du fait de la vaccination. Mais il pourrait quand même apporter un avantage supplémentaire : si 50% des élèves sont vaccinés dans l'école secondaire étudiée, un dépistage hebdomadaire permettrait une réduction de 15% des cas à l'école avec un taux de participation de 75%. Si la couverture vaccinale est plus faible, le dépistage itératif permettrait de prévenir une fraction plus importante des cas (environ 40 % des cas pour une couverture de 20 %) qui, autrement, ne seraient pas détectés et transmettraient silencieusement l'infection à l'école et dans la communauté. Un dépistage régulier réduirait de plus largement le nombre de jours d'absence de l'école par rapport à une stratégie sur les symptômes et isolement des cas, avec mise en quarantaine réactive de la classe.
• Implications pour le contrôle de l'épidémie :
o Le dépistage hebdomadaire à l'aide des autotests avec une adhésion suffisamment importante offre un équilibre optimal en améliorant le contrôle de l'épidémie dans l'école tout en évitant les perturbations du calendrier scolaire dues aux fermetures de classes. Sa nécessité diminue dans le cadre d'une couverture vaccinale suffisamment importante chez les élèves du secondaire. Dans cette situation, le dépistage itératif apporterait un soutien supplémentaire mais limité à la lutte contre la circulation du virus, et son utilisation doit être évaluée en fonction des ressources, de la logistique, de l'adhésion et de la situation épidémique. Le dépistage itératif reste cependant essentiel dans les situations de couverture vaccinale faible ou modérée, car il permettrait d'éviter une part importante des infections non détectées. Dans les écoles primaires, où les élèves ne sont pas éligibles pour la vaccination, le dépistage itératif représente une approche très performante pour garder les écoles ouvertes et réduire la circulation virale possible. Ceci est d'autant plus important que les scénarios épidémiques pour l'automne prochain prévoient un rôle important de la population en âge scolaire dans le maintien de la circulation du SRAS-CoV-2 dans la communauté, enraison des variants et de la vaccination partielle de la population (voir étude de l'Institut Pasteur).
o Si les autotests sont mis en place de manière efficace, il n'est pas utile de fermer de façon réactive la classe après la détection d'un cas. En effet, des fermetures de ce type entraînerait une forte augmentation du nombre de jours perdus par étudiant, sans gain substantiel dans la réduction du nombre de cas. Le dépistage itératif permet à lui seul de maintenir le nombre de jours perdus à un faible niveau car (i)
il s'agit d'une mesure ciblée, qui permet d'éviter l'isolement préventif de personnes non infectées ; (ii) la détection de cas qui, autrement, passeraient inaperçus, contribue à contrôler l'épidémie à l'école, en empêchant la propagation et en réduisant le nombre total de cas générés au cours d'une épidémie. En conséquence, le temps passé en isolement est également réduit. Ces données soutiennent donc l'utilisation du dépistage itératif sans fermeture de classe.
• Notre analyse n'a pas montré d'avantage au niveau de la diffusion de l'épidémie à l'école si la couverture vaccinale des enseignants passe de 50% à 100%, probablement en raison du faible nombre d'enseignants par rapport à la population scolaire totale et du mélange limité mesuré entre les enseignants et les élèves. Ces résultats doivent cependant être interprétés avec prudence, car ils dépendent des réseaux spécifiques de contacts mesurés dans les écoles étudiées et des scénarios d'introduction choisis dans l'étude, qui sélectionnent un individu au hasard comme cas index, conduisant ainsi à des introductions moins probables de la part des enseignants.
L'adhésion au dépistage itératif est la clé de l'efficacité de la stratégie. Des taux de participation très faibles, tels qu'ils sont actuellement enregistrés dans les établissements secondaires en France au début de cette stratégie, n'apporteraient aucun contrôle supplémentaire par rapport au protocole précédemment mis en oeuvre, basé sur un dépistage basé sur les symptômes avec isolement du cas et mise en quarantaine de la classe. La préparation de la rentrée, dans un contexte d'augmentation probable de la circulation virale, nécessite d'améliorer les stratégies de communication, de mise en oeuvre et d'engagement de la communauté scolaire pour améliorer radicalement le taux de participation. La communication autour de vaccination des élèves du secondaire est par ailleurs très importante compte tenu l'impact de cette stratégie.
Liste de contributeurs
Institut Pasteur Simon Cauchemez Paolo Bosetti Cécile Tran Kiem Alessio Andronico INSERM
Vittoria Colizza Elisabetta Colosi Giulia Bassignana Canelle Poirier Collaborateurs Alain Barrat (CNRS)
Diego Contreras (CNRS)
Epidémiologie et contrôle de l'épidémie de COVID-19 dans une population partiellement vaccinée : étude de modélisation appliquée à la population française
24 juin 2021
Paolo Bosetti, Cécile Tran Kiem, Alessio Andronico, Simon Cauchemez Unité Modélisation Mathématique des Maladies Infectieuses
Institut Pasteur, Paris Correspondance: simon.cauchemez@pasteur.fr
Introduction
La pandémie de SARS-CoV-2 qui a débuté en Décembre 2019 a causé plus de 3.8 millions de morts à travers le monde et conduit les systèmes hospitaliers au bord de la rupture dans de nombreux pays. Les mesures de contrôle drastiques qui ont été mises en oeuvre pour réduire son impact ont eu des conséquences socio-économiques majeures.
La vaccination contre le SARS-CoV-2 a prouvé son efficacité pour réduire le risque d'infection (Hall et al. 2021), d'hospitalisation (Dagan et al. 2021a), et de transmission (Harris et al. 2021). Le déploiement de la campagne de vaccination devrait permettre de sortir de la période la plus aiguë de la pandémie. Cependant, étant donné la transmissibilité importante du virus, des couvertures vaccinales très élevées devraient être nécessaires pour pouvoir complètement relâcher les mesures de contrôle (Tran Kiem et al. 2021; Moore et al. 2021) . Un tel objectif risque d'être difficilement atteignable étant donnée l'hésitation vaccinale (Spire, Bajos, and Silberzan 2021; Schwarzinger et al. 2021; de Figueiredo et al. 2020) et l'émergence de variants toujours plus transmissibles. SARS-CoV-2 pourrait donc continuer à circuler durant l'automne 2021 et impacter le système de santé. Dans cette nouvelle ère où une part substantielle de la population aura été vaccinée, l'épidémiologie de SARS-CoV-2 devrait néanmoins être très différente de ce qu'elle a été avant la distribution des vaccins (Galmiche et al. 2021).
Il est important d'anticiper ces changements pour déterminer comment les mesures de contrôle pourraient évoluer afin de maintenir l'épidémie sous contrôle tout en minimisant le coût pour la société. Dans cette analyse, nous avons utilisé un modèle mathématique pour caractériser l'épidémiologie du SARS-CoV-2 dans une population partiellement vaccinée, évaluer dans ce nouveau contexte la contribution d'individus de différents âges et statuts vaccinaux aux dynamiques de transmission et à la pression sur le système hospitalier et déterminer les stratégies de contrôle les plus adaptées.
Méthodes
Modèle déterministe
Nous utilisons un modèle déterministe compartimental stratifié par groupe d'âge et décrivant la propagation du SARS-CoV-2 en France métropolitaine. Ce modèle est expliqué en détail ailleurs (Salje et al. 2020; Andronico et al. 2021) et a été complexifié pour prendre en compte la distribution de vaccins (Tran Kiem et al. 2021) ainsi que le déploiement d'une stratégie de dépistage par autotests (Bosetti et al. 2021). Il prend en compte le gradient de sévérité de l'infection SARS-CoV-2 avec l'âge (Lapidus et al. 2021), et l'augmentation de 64% de la sévérité pour le variant Alpha par rapport au virus historique (Bager et al. 2021). Nous faisons l'hypothèse que les variants circulant cet automne donneront lieu à des formes aussi sévères que celles dues au variant Alpha.
Scénarios
Couvertures vaccinales et caractéristiques des vaccins
Nous faisons l'hypothèse que les vaccins réduisent de 95% le risque d'hospitalisation (Dagan et al. 2021b), de 80% le risque d'infection (Hall et al. 2021) et de 50% l'infectiosité des individus vaccinés (Harris et al. 2021). Nous présentons également une analyse de sensibilité en considérant que les vaccins réduisent de 90% le risque d'hospitalisation. Nous construisons différents scénarios concernant la couverture vaccinale atteinte dans différents groupes d'âge au 1er Septembre 2021: 90% chez les plus de 60 ans; 50%, 70% ou 90% chez les 18-59 ans; 0%,
30%, 50% ou 70% chez les 12-17 ans. En guise de contexte, le 7 Juin 2021, 78% des plus de 60 ans et 41% des 18-59 ans avaient reçu une première dose de vaccins contre le SARS-CoV-2. Dans notre scénario de référence, que nous notons 30%-70%-90%, nous faisons l'hypothèse que 30%, 50% et 90% des 12-17 ans, 18-59 ans et plus de 60 ans auront acquis une protection grâce à la vaccination au 1er Septembre 2021. Dans cette analyse, nous faisons l'hypothèse que la couverture vaccinale correspond à la proportion de la population ayant reçu deux doses pour les vaccins qui le nécessitent.
Trajectoires épidémiques avec et sans mesures de contrôle
Nous faisons l'hypothèse qu'au 1er Septembre 2021, en plus de la vaccination, 25% (intervalle: 20%-30%) de la population de France métropolitaine aura été infectée par SARS-CoV-2 et bénéficiera de ce fait d'une protection contre la réinfection. Nous explorons ensuite des scénarios où différentes mesures de contrôle sont implémentées.
Tout d'abord, nous considérons des scénarios dans lesquels les mesures de contrôle sont complètement relâchées à l'automne. Ces scénarios sont caractérisés par le nombre de reproduction de base R 0 , c'est-à-dire le nombre moyen de personnes infectées par un cas dans une population complètement susceptible et en l'absence de mesures de contrôle. En Mars 2020, R 0 a été estimé autour de 3.0 en France métropolitaine avant la mise en place d'un confinement national (Salje et al. 2020). L'émergence de variants préoccupants (ou variants of concerns - VOC en anglais) comme les VOCs Alpha et Delta (Gaymard et al. 2021; Davies et al. 2021; Public Health England 2021; Campbell et al. 2021) devrait conduire à une augmentation de R 0 . Nous explorons différents scénarios dans lesquels R 0 varie entre 3.0 et 5.0 en l'absence de mesures de contrôle.
Nous considérons ensuite la mise en place de plusieurs mesures de contrôle ciblant différents groupes :
? Dépistage répété : nous considérons qu'une proportion de la population participe à un dépistage hebdomadaire avec des tests antigéniques. Nous faisons l'hypothèse que les personnes positives s'isolent ce qui conduit à une réduction de leur infectiosité de 75% à compter du résultat positif. Nous considérons un scénario où 50% des non vaccinés de plus de 12 ans participent à cette stratégie de dépistage répété et un scénario où le même nombre d'individus de plus de 12 ans (vaccinés ou non) participent à cette stratégie. Nous considérons des scénarios où les tests sont réalisés par l'individu (autotests; sensibilité: 75%) ou par un professionnel avec un test antigénique (sensibilité: 90%).
? Interventions non pharmaceutiques : Des interventions non pharmaceutiques comme la distanciation physique, l'application de gestes barrières ou le port du masque peuvent être utilisées pour réduire le taux de transmission du SARS-CoV-2. Nous considérons des scénarios où ces mesures ciblent toute la population, conduisant à une réduction du taux de transmission de 10%, 20%, 30% ou 40% dans toute la population. Nous considérons aussi des scénarios où ces mesures ne ciblent que les personnes non vaccinées, ce qui entraîne une réduction du taux de transmission associé aux personnes non vaccinées de 10%, 20%, 30% ou 40%. Dans ce dernier scénario, le taux de transmission des personnes vaccinées demeure inchangé. En guise de comparaison, les confinements de mars-mai et novembre 2020 correspondaient à des réductions du taux de transmission de 80% et 70%, respectivement, pour l'ensemble de la population.
? Vaccination : Nous comparons l'impact des interventions détaillées ci-dessus par rapport à celui obtenu si 50% des personnes non vaccinées de plus de 12 se faisaient vacciner.
Les enfants sont définis comme les personnes âgées de 0 à 17 ans. Nous considérons que les enfants de 0-9 ans et ceux de 10-17 ans sont 50% et 25% moins susceptibles à l'infection que les adultes (Viner et al. 2021). Dans une étude de sensibilité, nous faisons l'hypothèse que les enfants de 0-9 ans sont également 50% moins contagieux que les adultes.
Nous faisons l'hypothèse qu'un test antigénique coûte 5 euros s'il est réalisé par l'individu et 11 euros s'il est réalisé par un professionnel et que la vaccination (schéma à 2 doses) d'une personne coûte 32 euros. Le modèle simule l'épidémie jusqu'au 20 mars 2022.
Résultats
Scénario de référence sans mesures de contrôle
Nous commençons par présenter les résultats sous l'hypothèse que les mesures de contrôle sont complètement relâchées durant l'automne 2021 pour notre scénario de référence qui est caractérisé par un nombre de reproduction de base R 0 =4 et une couverture vaccinale de 30%- 70%-90% chez les adolescents, les adultes de 18-59 ans et de plus de 60 ans. Dans ce scénario,
notre modèle anticipe une vague épidémique avec un pic d'environ 2,500 admissions à l'hôpital par jour, ce qui est à peu près similaire à ce qui a été observé durant les pics des deux vagues pandémiques de 2020.
Notre modèle anticipe que la distribution des vaccins va fortement changer l'épidémiologie du SARS-CoV-2. Dans un contexte où la majorité des adultes est vaccinée mais où la couverture vaccinale reste limitée chez les enfants (0-17 ans), 46% des infections surviennent dans ce groupe alors qu'ils ne représentent que 22% de la population et qu'ils sont moins susceptibles à l'infection que les adultes (Figure 1A). Dans chaque groupe d'âge, les individus non-vaccinés sont surreprésentés parmi les infectés alors que les personnes vaccinées sont sous-représentées (Figure 1B). Par exemple, le risque d'infection pour une personne non- vaccinée est 3.9 fois plus élevé que pour une personne vaccinée chez les 18-59 ans (risque relatif RR=2.1 chez les 0-17 ans et RR=4.5 chez les plus de 60 ans). Globalement, les personnes non-vaccinées représentent 37% de la population mais 75% des infections. Leur contribution au processus de transmission est encore plus importante puisque le risque de transmission à partir d'une personne non-vaccinée est 12.1 plus important qu'à partir d'une personne vaccinée (Figure 1C-D).
Figure 1 : Contribution de groupes définis par leur âge et leur statut vaccinal aux infections, à la transmission du SARS-CoV-2 et aux hospitalisations, dans notre scénario de référence caractérisé par R 0 =4 et une couverture vaccinale de 30%-70%-90% chez les 12-17 ans, 18-59 ans et plus de 60 ans. Distribution d'âge des nouvelles infections A. dans toute la population et B. parmi les vaccinés et non vaccinés. Proportion d'infections C. attribuables à différents groupes d'âge et D. attribuables à différents groupes d'âge parmi les vaccinés et non vaccinés. Distribution d'âge des hospitalisations E. dans toute la population et F. parmi les vaccinés et non-vaccinés.
Il est également attendu que la vaccination affecte la distribution d'âge des personnes hospitalisées. Alors que 74% des hospitalisations ont eu lieu chez les personnes de plus de 60
ans dans la période pré-vaccination, cette proportion descend à 52% dans notre de référence. En parallèle, la proportion des 18-59 ans parmi les personnes hospitalisées passe de 25% dans la période pré-vaccinale à 40% dans le scénario de référence (Figure 1E). Le petit groupe d'adultes non-vaccinés âgés de plus de 60 ans a un impact disproportionné sur le système hospitalier : ils représentent 10% de leur groupe d'âge mais 67% des hospitalisations issues de ce groupe d'âge (RR: 18.0); 3% de la population générale mais 35% de l'ensemble des hospitalisations (RR: 19.2) (Figure 1F). A noter par ailleurs, la part des personnes de plus de 60 ans vaccinées parmi les patients hospitalisés. Même sous l'hypothèse que les vaccins réduisent le risque d'hospitalisation de 95%, dans un contexte où la couverture vaccinale est élevée chez les plus de 60 ans, à peu près un quart des hospitalisations surviennent chez les personnes vaccinées (Figure 1F).
Scénario de référence avec mesures de contrôle
Nous évaluons ensuite l'impact de différentes mesures de contrôle ciblant différents groupes pour notre scénario de référence avec une couverture vaccinale de 30%-70%-90% et R 0 =4. Le dépistage hebdomadaire de 50% des personnes non-vaccinées de plus de 12 ans pourrait réduire le pic des hospitalisations de 27% si des autotests sont utilisés (intervalle: 24-31% lorsque la proportion de la population ayant été infectée avant le 1er Septembre 2021 est 20- 30%) et de 32% (28-37%) si le test antigénique est réalisé par un professionnel (Figure 2A). Si le même nombre de tests est distribué de façon aléatoire chez les personnes de plus de 12 ans sans prise en compte du statut vaccinal, les réductions du pic d'hospitalisations ne seraient plus que de 17% et 20%. Les réductions de la taille du pic seraient bien plus importantes si 50% des non-vaccinés de plus de 12 ans acceptaient de se faire vacciner plutôt que d'être testés de façon répétée (89% vs 27%; Figure 2A), pour un coût à peu près 5 fois inférieur (0.2 vs 1.1 milliard d'euros).
Des mesures non-pharmaceutiques s'appliquant à tous et réduisant les taux de transmission de 10%, 20%, 30% et 40% réduiraient le pic d'hospitalisations de 37%, 67%, 87% et 93% (Figure 2B). Des réductions très similaires (34%, 62%, 83% et 93%) seraient obtenues si ces mesures étaient appliquées uniquement aux personnes non-vaccinées.
Figure 2 : Comparaison de l'impact de stratégies de contrôle ciblant toute la population ou seulement les individus non vaccinés, dans notre scénario de référence caractérisé par R 0 =4 et une couverture vaccinale de 30%-70%-90% chez les 12-17 ans, 18-59 ans et plus de 60 ans. A. Pic des admissions journalières à l'hôpital en considérant différentes stratégies de dépistage. Référence - pas d'intervention ; Autotests non vaccinés - 50% des individus non vaccinés âgés de plus de 12 ans sont testés de manière hebdomadaire avec des autotests (sensibilité de 75%) ; Autotests au hasard - le même nombre d'individus que dans la stratégie Autotests non vaccinés est testé mais parmi les individus de plus de 12 ans, indépendamment de leur statut vaccinal ; Antigéniques non vaccinés - 50% des individus non vaccinés âgés de plus de 12 ans sont testés de manière hebdomadaire par un professionnel (sensibilité de 90%) ; Antigéniques au hasard - le même nombre d'individus que dans la stratégie Antigéniques non vaccinés est testé mais parmi les individus de plus de 12 ans, indépendamment de leur statut vaccinal ; Vaccination
- 50% des individus non vaccinés âgés de plus de 12 ans sont vaccinés, en considérant que 30%-70%- 90% des 12-17, 18-59 et plus de 60 ans sont déjà vaccinés. B. Pic des admissions journalières à l'hôpital en considérant des interventions non pharmaceutiques d'intensités variables. Référence - pas d'intervention ; Réduction de x% non vaccinés - le taux de transmission des individus non vaccinés est réduit de x% ; Réduction de x% tous - le taux de transmission au niveau populationnel est réduit de x%. Les lignes pointillées correspondent aux pics d'hospitalisations atteints lors des deux vagues pandémiques de 2020. Nous faisons l'hypothèse qu'au 1er Septembre 2021, 25% de la population a acquis une protection suite à une infection naturelle (intervalle 20%-30% correspondant aux barres verticales).
Etudes de sensibilité
Il existe des incertitudes importantes concernant la valeur de R 0 et la couverture vaccinale cet automne. Nous étudions donc comment nos résultats changent lorsque nous modifions les hypothèses de notre scénario de référence. La Figure 3A montre la taille attendue du pic d'hospitalisations cet automne en l'absence de mesures de contrôle pour différentes valeurs de R 0 et de couvertures vaccinales. Comme attendu, la taille du pic épidémique augmente avec R 0 et diminue avec la couverture vaccinale. Pour R 0 =3, qui correspond à la valeur estimée pour le virus historique, notre modèle anticipe qu'une couverture vaccinale de 0%-50%-90% chez les 12-17, 18-59 et les plus de 60 ans serait suffisante pour que le pic des hospitalisations reste en dessous de celui observé durant la seconde vague pandémique. Cependant, pour R 0 =4 et 5, avec une telle couverture vaccinale, la taille attendue du pic serait bien plus grande que celle des pics de 2020. Pour R 0 =5 et une couverture vaccinale de 30%-70%-90%, le pic pourrait représenter 6,000 hospitalisations par jour en l'absence de mesures de contrôle. Pour obtenir un pic de taille comparable à celle de la deuxième vague pandémique sans mesures de contrôle, il faudrait des couvertures vaccinales de 30%-90%-90% pour R 0 =5.
Ces résultats suggèrent également que la vaccination des adolescents permettrait de réduire la pression sur le système hospitalier. Par exemple, si 70% des 18-59 ans et 90% des plus de 60 ans sont vaccinés, la vaccination de 50% des adolescents permettrait de réduire le pic des hospitalisations de 53% et 33%, respectivement pour R 0 =4 et 5 par rapport au scénario où ils ne sont pas vaccinés.
La distribution d'âge des infectés et des hospitalisés dépend de la couverture vaccinale dans les différents groupes d'âge (Figure 3B-C). Lorsque la couverture vaccinale augmente dans un groupe d'âge, nous observons une réduction de la proportion d'infectés et d'hospitalisés non- vaccinés dans ce groupe d'âge. Ces distributions sont relativement robustes à un changement de R 0 . Si les enfants âgés de 0-9 ans sont 50% moins infectieux que les adultes en plus d'être 50% moins susceptibles, la proportion d'enfants parmi les infections reste stable à 46% et la proportion parmi ceux qui transmettent diminue légèrement de 58% à 55%. Sous l'hypothèse que les vaccins réduisent le risque d'hospitalisation de 90% (au lieu de 95% dans notre scénario de référence), la proportion de vaccinés parmi les personnes hospitalisées augmente de 23% à 37% .
Figure 3 : Projections en l'absence de mesures de contrôle, en fonction du nombre de reproduction de base R 0 et de la couverture vaccinale atteinte chez les 12-17 ans, 18-59 ans et plus de 60 ans. A. Pic des admissions journalières à l'hôpital en l'absence de mesures de contrôle. Les lignes pointillées correspondent aux pics d'hospitalisations atteints lors des deux vagues pandémiques de 2020. B. Distribution des infections entre des groupes définis par leur âge et leur statut vaccinal. C. Distribution des hospitalisations entre des groupes définis par leur âge et leur statut vaccinal. Dans (B-C), la distribution est rapportée pour les infections et les hospitalisations ayant lieu entre le 1er Septembre 2021 et le 20 Mars 2022 (fin de la période de l'étude), pour R 0 =4.0. Nous faisons l'hypothèse qu'au 1er Septembre 2021, 25% de la population a acquis une protection suite à une infection naturelle (intervalle 20%-30% correspondant aux barres verticales en A).
La Figure 4 montre comment des mesures non pharmaceutiques ciblant les personnes non vaccinées peuvent renforcer l'impact de la vaccination pour différentes valeurs de R 0 . Par exemple, pour R 0 =3, une couverture vaccinale de 0%-50%-90% chez les 12-17, 18-59 et plus de 60 ans, pourrait générer un pic d'hospitalisations similaire à celui observé durant le seconde vague mais la taille de ce pic pourrait être diminuée de moitié si le taux de transmission des personnes non vaccinées était réduit de 10%. Pour R 0 =5 et une couverture vaccinale de 30%- 70%-90% dans ces mêmes groupes d'âge, une réduction de 20% du taux de transmission des personnes non vaccinées pourrait tout de même générer un pic similaire à celui de la deuxième vague; des réductions de 40% diviseraient par plus de 2 la taille de ce pic. Pour une couverture vaccinale plus faible de 0%-50%-90%, il faudrait réduire les taux de transmission des personnes non-vaccinées de 30% pour R 0 =4 et 40% pour R 0 =5 pour que le pic d'hospitalisations reste inférieur au pic de l'automne 2020.
Figure 4 : Pic des hospitalisations en considérant des interventions non pharmaceutiques ciblant les individus non vaccinés, en fonction du nombre de reproduction de base R 0 et de la couverture vaccinale atteinte chez les 12-17 ans, 18-59 ans et plus de 60 ans. Nous considérons des interventions non pharmaceutiques réduisant le taux de transmission des individus non vaccinés de 0%, 10%, 20%, 30% et 40%. Les résultats sont présentés pour des valeurs de R 0 de A. 3.0, B. 4.0 et C. 5.0. Les lignes pointillées correspondent aux pics d'hospitalisations atteints lors des deux vagues pandémiques de 2020. Nous faisons l'hypothèse qu'au 1er Septembre, 25% de la population a acquis une protection suite à une infection naturelle (intervalle 20%-30% correspondant aux barres verticales).
Discussion
Grâce à la vaccination, la France entre dans une nouvelle période dans le contrôle de l'épidémie de SARS-CoV-2. Cependant, dans un contexte d'hésitation vaccinale, une proportion de la population ne sera pas vaccinée, facilitant la circulation du virus et impactant potentiellement de manière importante le système hospitalier. Quoiqu'il en soit, la vaccination partielle de la population devrait profondément modifier l'épidémiologie de SARS-CoV-2. Nous avons utilisé un modèle mathématique appliqué à la France métropolitaine pour anticiper ces changements et déterminer comment les mesures de contrôle pourraient évoluer durant l'automne 2021 pour maximiser leur impact tout en minimisant les coûts pour la société.
Cet automne, la pression sur le système hospitalier en l'absence de mesures de contrôle dépendra de la couverture vaccinale et du potentiel de transmission R 0 du variant dominant. R 0 était aux environs de 3 pour le virus historique (Salje et al. 2020). Le variant Alpha qui est actuellement dominant a été estimé comme étant 50% plus transmissible que le virus historique (Volz et al. 2021; Gaymard et al. 2021; Davies et al. 2021), alors que le variant Delta pourrait être 50% plus transmissible que le variant Alpha (Campbell et al. 2021). Si on applique simplement ces termes multiplicatifs, R 0 pour le variant Delta pourrait très bien se situer aux environs de 7. Cependant, il est possible que le différentiel de transmission entre variants change avec les conditions de contrôle de l'épidémie. Dans notre scénario de référence, nous avons donc considéré un scénario optimiste avec R 0 =4 et exploré des valeurs comprises entre 3 et 5 dans nos études de sensibilités. Pour R 0 =4, un scénario qui semble probable pour le variant Delta et sous des conditions optimistes de couverture vaccinale (30%-70%-90% pour les adolescents, les 18-59 ans et les 60+), nous anticipons une tension importante sur le système de santé en l'absence de mesures de contrôle (Figure 3A). Il est donc probable qu'un certain contrôle de l'épidémie sera nécessaire cet automne.
Comme les vaccins réduisent le risque d'infection et le risque de transmission lorsqu'on est infecté, notre modèle anticipe que les personnes non-vaccinées contribueront bien plus à la propagation de l'épidémie que les personnes vaccinées. Comme la couverture vaccinale chez les 0-17 ans devrait être nettement plus faible que chez les adultes, nous anticipons qu'il y aura une augmentation importante de la contribution des enfants à l'épidémie, avec à peu près la moitié des infections ayant lieu dans ce groupe d'âge et étant dues à ce groupe d'âge dans notre scénario de référence. Les adultes non-vaccinés auront également une contribution disproportionnée à la pression sur le système hospitalier. C'est particulièrement vrai pour les personnes non-vaccinées de plus de 60 ans. Dans notre scénario de référence, ce groupe représente 3% de la population mais 35% des admissions à l'hôpital.
Ces observations ont des implications importantes pour le contrôle de l'épidémie. Tout d'abord, elles montrent l'importance d'obtenir une couverture vaccinale quasiment parfaite chez les personnes fragiles qui contribuent de façon disproportionnée à la pression sur le système hospitalier. Cela nécessite sans doute le développement d'une “stratégie d'aller vers” où les autorités prennent directement contact avec les personnes pour faciliter leur accès aux vaccins. Par ailleurs, nous anticipons que, dans une population partiellement vaccinée, la
plupart des gains dus aux mesures de distanciation physique sont obtenus en réduisant les contacts des personnes non-vaccinées. L'adhésion des personnes vaccinées à ces mesures apporte très peu de bénéfices supplémentaires. Cela suggère que, dans le contexte d'une population partiellement vaccinée, des mesures de contrôle ciblant les personnes non- vaccinées (par exemple avec le pass sanitaire) pourraient permettre de maximiser le contrôle de l'épidémie.
Une telle stratégie ciblée soulève de nombreuses questions éthiques et sociales. D'un point de vue économique, cibler les non-vaccinés permettrait de maximiser l'efficacité du contrôle tout en minimisant le coût pour la société. Cela est en accord avec des résultats théoriques montrant que dans les situations où un petit groupe d'individus contribuent de façon disproportionnée à la transmission d'une maladie, il est optimal de cibler ce groupe (Lloyd- Smith et al. 2005) . Cependant, cibler les individus non-vaccinés conduit inévitablement à des formes de discrimination. Même s'il est vrai que les discriminations entre vaccinés et non- vaccinés résultent en partie de choix volontaires, dans la mesure où les vaccins sont maintenant largement disponibles, ces choix restent stratifiés socialement et corrélés à l'âge et au statut socio-économique. De plus, les restrictions mises en place ciblant les non-vaccinés ne seront pas décidées par les individus eux-mêmes, mais définies par les autorités. Ces décisions pourraient être perçues comme biaisées et discriminatoires, notamment par les personnes affectées. Plutôt que de devoir effectuer de tels arbitrages, la vaccination des non- vaccinés reste, parmi toutes les mesures dont nous avons exploré l'impact, l'approche ayant l'impact le plus important sur le plan sanitaire.
La situation des enfants est une source d'inquiétude importante. Les enfants de moins de 12 ans n'ont pas encore accès aux vaccins compte tenu de l'absence de données et la couverture vaccinale sera sans doute initialement faible chez les adolescents du fait de la perception qu'ils tirent peu de bénéfice individuel à se faire vacciner puisqu'ils développent des formes peu graves de COVID-19. Cependant ils peuvent avoir des bénéfices individuels non liés à la gravité de la maladie. En effet, il faut prendre en compte le besoin de sécuriser l'accès des enfants à l'éducation, de leur permettre un retour à une vie sociale normale et de protéger leur santé mentale. Notre modèle suggère que la faible couverture vaccinale chez les enfants les expose au risque de fermetures de classe, avec un impact délétère sur leur éducation et leur santé mentale (YoungMinds 2021). La vaccination des enfants les protégerait contre ce risque. Pour les enfants, les problèmes éthiques et sociétaux sont exacerbés. En ce qui concerne la vaccination, la discrimination vient du fait qu'on ne peut pas considérer que les enfants font un choix volontaire entre vaccination et mesures restrictives. La vaccination n'est pour l'instant pas proposée aux enfants de moins de 12 ans et au-delà de cet âge, la décision dépend avant tout de l'environnement familial. De nombreux instruments existent pour réduire la propagation du SARS-CoV-2 en milieu scolaire (port du masque, filtration de l'air, dépistage répété avec des autotests, traçage dédié, isolement des membres de la famille...) mais leur implémentation ciblée affecterait de façon disproportionnée les plus jeunes et leurs familles, soulevant des questions de justice sociale si la société dans son ensemble est par ailleurs peu affectée par ces mesures.
Notre analyse de modélisation a un certain nombre de limites. Cette évaluation est réalisée dans un contexte d'incertitudes importantes, notamment en ce qui concerne la valeur de R 0 pour le variant qui sera dominant et la couverture vaccinale cet automne. Notre modèle fait un certain nombre d'hypothèses simplificatrices. Nous ignorons une possible réduction de l'immunité, que cette immunité soit conférée par une infection naturelle ou par la vaccination. Nous ignorons également la circulation de variants qui pourraient partiellement échapper à cette immunité. Nous étudions la dynamique épidémique au niveau national pour la France, sans prendre en compte les hétérogénéités spatiales, qui sont importantes (Hozé et al. 2021). Il y a deux façons de modéliser l'impact d'un vaccin. Considérons par exemple un vaccin qui réduit le risque d'infection de 80%. Si le vaccin est dit “non étanche” (“leaky” en anglais), on fait l'hypothèse que toutes les personnes vaccinées bénéficient d'une réduction du risque d'infection de 80% chaque fois qu'elles sont exposées au virus. Dans un tel modèle, si R 0 est élevé, les personnes vaccinées peuvent être exposées plusieurs fois au virus si bien qu'une proportion importante peut être infectée si R 0 est suffisamment grand. Pour un vaccin “tout- ou-rien”, il est fait l'hypothèse que 80% des personnes vaccinées sont complètement protégées et ne peuvent pas être infectées même si elles sont exposées de multiples fois au virus. Les 20% restants correspondent à des échecs vaccinaux; ils ne sont pas protégés contre l'infection. Ces deux modèles donnent des résultats similaires pour des valeurs de R 0 relativement faibles. Cependant, quand R 0 augmente, les modèles avec des vaccins non-étanches prédisent des épidémies plus importantes que les modèles avec des vaccins tout-ou-rien (Magpantay et al. 2014; Gomes et al. 2014) . Notre modèle comme la plupart des modèles SARS-CoV-2 fait l'hypothèse que les vaccins SARS-CoV-2 sont non étanches (Hogan et al. 2021; Moore et al. 2021; Matrajt et al. 2020). Si la réalité se situe entre ces deux modèles, nos prédictions pour la taille du pic automne pourraient s'avérer pessimistes pour une valeur donnée de R 0 . Cependant, ce phénomène devrait être compensé par le fait que la valeur de R 0 sélectionnée dans notre scénario de référence correspond aux bornes inférieures possibles pour le variant Delta.
En conclusion, notre modèle suggère que : i) une augmentation importante des hospitalisations pourrait survenir cet automne en l'absence de mesures de contrôle; ii) pour atténuer son impact tout en minimisant le coût socio-économique, il est optimal de cibler les personnes non-vaccinées car elles contribuent de façon disproportionnée à la transmission; iii) la couverture vaccinale étant faible chez les enfants, ces derniers pourraient représenter un tel réservoir d'infections et de transmission; iv) les personnes fragiles non-vaccinées contribueront de façon disproportionnée à la pression sur le système de santé. Le contrôle de la circulation virale chez les enfants pourrait donc devenir une nécessité pour atténuer un possible rebond épidémique. La vaccination des enfants devrait protéger cette population des risques associés aux fermetures de classe. Par ailleurs, des stratégies doivent être développées pour augmenter la couverture vaccinale chez les plus fragiles. Du fait de la vaccination, l'effort nécessaire pour contrôler un rebond épidémique devrait être nettement moindre que pendant la période pré-vaccinale. Notre modèle indique également qu'il n'y a pas de bénéfices importants à appliquer les mesures de distanciation physique aux personnes vaccinées.
Remerciements: Nous remercions Daniel Benamouzig, Vittoria Colizza, Arnaud Fontanet et Yazdan Yazdanpanah pour leurs commentaires constructifs.
Andronico, Alessio, Cécile Tran Kiem, Juliette Paireau, Tiphanie Succo, Paolo Bosetti, Noémie Lefrancq, Mathieu Nacher, et al. 2021. “Evaluating the Impact of Curfews and Other Measures on SARS-CoV-2 Transmission in French Guiana.” Nature Communications 12 (1): 1-8.
Bager, Peter, Jan Wohlfahrt, Jannik Fonager, Mads Albertsen, Thomas Yssing Michaelsen, Camilla Holten Møller, Steen Ethelberg, et al. 2021. “Increased Risk of Hospitalisation Associated with Infection with SARS-CoV-2 Lineage B.1.1.7 in Denmark.” SSRN Electronic Journal . https://doi.org/ 10.2139/ssrn.3792894 .
Bosetti, Paolo, Cécile Tran Kiem, Yazdan Yazdanpanah, Arnaud Fontanet, Bruno Lina, Vittoria Colizza, and Simon Cauchemez. 2021. “Impact of Mass Testing during an Epidemic Rebound of SARS-CoV-2: A Modelling Study Using the Example of France.” Euro Surveillance: Bulletin Europeen Sur Les Maladies Transmissibles = European Communicable Disease Bulletin 26 (1). https://doi.org/ 10.2807/1560- 7917.ES.2020.26.1.2001978 .
Campbell, Finlay, Brett Archer, Henry Laurenson-Schafer, Yuka Jinnai, Franck Konings, Neale Batra, Boris Pavlin, et al. 2021. “Increased Transmissibility and Global Spread of SARS-CoV-2 Variants of Concern as at June 2021.” Eurosurveillance . https://doi.org/ 10.2807/1560-7917.es.2021.26.24.2100509 .
Dagan, Noa, Noam Barda, Eldad Kepten, Oren Miron, Shay Perchik, Mark A. Katz, Miguel
A. Hernán, Marc Lipsitch, Ben Reis, and Ran D. Balicer. 2021a. “BNT162b2 mRNA Covid-19 Vaccine in a Nationwide Mass Vaccination Setting.” The New England Journal of Medicine 384 (15): 1412-23.
------. 2021b. “BNT162b2 mRNA Covid-19 Vaccine in a Nationwide Mass Vaccination Setting.” The New England Journal of Medicine 384 (15): 1412-23.
Davies, Nicholas G., Sam Abbott, Rosanna C. Barnard, Christopher I. Jarvis, Adam J. Kucharski, James D. Munday, Carl A. B. Pearson, et al. 2021. “Estimated Transmissibility and Impact of SARS-CoV-2 Lineage B.1.1.7 in England.” Science 372 (6538). https://doi.org/ 10.1126/science.abg3055 .
Figueiredo, Alexandre de, Clarissa Simas, Emilie Karafillakis, Pauline Paterson, and Heidi J. Larson. 2020. “Mapping Global Trends in Vaccine Confidence and Investigating Barriers to Vaccine Uptake: A Large-Scale Retrospective Temporal Modelling Study.” The Lancet 396 (10255): 898-908.
Galmiche, Simon, Tiffany Charmet, Laura Schaeffer, Juliette Paireau, Rebecca Grant, Olivia Chény, Cassandre Von Platen, et al. 2021. “Exposures Associated with SARS-CoV-2 Infection in France: A Nationwide Online Case-Control Study.” The Lancet Regional Health - Europe . https://doi.org/ 10.1016/j.lanepe.2021.100148 .
Gaymard, Alexandre, Paolo Bosetti, Adeline Feri, Gregory Destras, Vincent Enouf, Alessio Andronico, Sonia Burrel, et al. 2021. “Early Assessment of Diffusion and Possible Expansion of SARS-CoV-2 Lineage 20I/501Y.V1 (B.1.1.7, Variant of Concern 202012/01) in France, January to March 2021.” Euro Surveillance: Bulletin Europeen Sur Les Maladies Transmissibles = European Communicable Disease Bulletin 26 (9). https://doi.org/ 10.2807/1560-7917.ES.2021.26.9.2100133 .
Gomes, M. Gabriela M., Marc Lipsitch, Andrew R. Wargo, Gael Kurath, Carlota Rebelo, Graham F. Medley, and Antonio Coutinho. 2014. “A Missing Dimension in Measures of Vaccination Impacts.” PLoS Pathogens 10 (3): e1003849.
Hall, Victoria Jane, Sarah Foulkes, Ayoub Saei, Nick Andrews, Blanche Oguti, Andre Charlett, Edgar Wellington, et al. 2021. “COVID-19 Vaccine Coverage in Health-Care Workers in England and Effectiveness of BNT162b2 mRNA Vaccine against Infection
(SIREN): A Prospective, Multicentre, Cohort Study.” The Lancet 397 (10286): 1725-35. Harris, Ross J., Jennifer A. Hall, Asad Zaidi, Nick J. Andrews, J. Kevin Dunbar, and Kevin
Dabrera. 2021. “Impact of Vaccination on Household Transmission of SARS-COV-2 in England.” https://khub.net/documents/135939561/390853656/Impact+of+vaccination+on+hous ehold+transmission+of+SARS-COV-2+in+England.pdf/35bf4bb1-6ade-d3eb-a39e- 9c9b25a8122a?t=1619601878136 .
Hogan, Alexandra B., Peter Winskill, Oliver J. Watson, Patrick G. T. Walker, Charles Whittaker, Marc Baguelin, Nicholas F. Brazeau, et al. 2021. “Within-Country Age-Based Prioritisation, Global Allocation, and Public Health Impact of a Vaccine against SARS- CoV-2: A Mathematical Modelling Analysis.” Vaccine 39 (22): 2995-3006.
Hozé, Nathanaël, Juliette Paireau, Nathanaël Lapidus, Cécile Tran Kiem, Henrik Salje, Gianluca Severi, Mathilde Touvier, et al. 2021. “Monitoring the Proportion of the Population Infected by SARS-CoV-2 Using Age-Stratified Hospitalisation and Serological Data: A Modelling Study.” The Lancet. Public Health 6 (6): e408-15.
Lapidus, Nathanael, Juliette Paireau, Daniel Levy-Bruhl, Xavier de Lamballerie, Gianluca Severi, Mathilde Touvier, Marie Zins, Simon Cauchemez, and Fabrice Carrat. 2021. “Do Not Neglect SARS-CoV-2 Hospitalization and Fatality Risks in the Middle-Aged Adult Population.” Infectious Diseases Now . https://doi.org/ 10.1016/j.idnow.2020.12.007 .
Lloyd-Smith, J. O., S. J. Schreiber, P. E. Kopp, and W. M. Getz. 2005. “Superspreading and the Effect of Individual Variation on Disease Emergence.” Nature 438 (7066): 355-59.
Magpantay, F. M. G., M. A. Riolo, M. Domenech DE Cellès, A. A. King, and P. Rohani. 2014. “EPIDEMIOLOGICAL CONSEQUENCES OF IMPERFECT VACCINES FOR
IMMUNIZING INFECTIONS.” SIAM Journal on Applied Mathematics 74 (6): 1810-30.
Matrajt, Laura, Julia Eaton, Tiffany Leung, and Elizabeth R. Brown. 2020. “Vaccine Optimization for COVID-19: Who to Vaccinate First?” Science Advances 7 (6). https://doi.org/ 10.1126/sciadv.abf1374 .
Moore, Sam, Edward M. Hill, Michael J. Tildesley, Louise Dyson, and Matt J. Keeling. 2021. “Vaccination and Non-Pharmaceutical Interventions for COVID-19: A Mathematical Modelling Study.” The Lancet Infectious Diseases 21 (6): 793-802.
Public Health England. 2021. “Investigation of SARS-CoV-2 Variants of Concern: Variant Risk Assessments - Risk Assessment for SARS-CoV-2 Variant: Delta (VOC-21APR-02, B.1.617.2).” {Public Health England}. https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attac hment_data/file/992981/10_June_2021_Risk_assessment_for_SARS-CoV- 2_variant_DELTA.pdf .
Salje, Henrik, Cécile Tran Kiem, Noémie Lefrancq, Noémie Courtejoie, Paolo Bosetti, Juliette Paireau, Alessio Andronico, et al. 2020. “Estimating the Burden of SARS-CoV-2 in France.” Science 369 (6500): 208-11.
Schwarzinger, Michaël, Verity Watson, Pierre Arwidson, François Alla, and Stéphane Luchini. 2021. “COVID-19 Vaccine Hesitancy in a Representative Working-Age Population in France: A Survey Experiment Based on Vaccine Characteristics.” The Lancet Public Health . https://doi.org/ 10.1016/s2468-2667(21)00012-8 .
Spire, Alexis, Nathalie Bajos, and Léna Silberzan. 2021. “Social Inequalities in Hostility toward Vaccination against Covid-19.” https://doi.org/ 10.1101/2021.06.07.21258461 .
Tran Kiem, Cécile, Clément Massonnaud, Daniel Levy-Bruhl, Chiara Poletto, Vittoria Colizza, Paolo Bosetti, Arnaud Fontanet, et al. 2021. “Short and Medium-Term Challenges for COVID-19 Vaccination: From Prioritisation to the Relaxation of Measures,” April. https://hal-pasteur.archives-ouvertes.fr/pasteur- 03190243/document .
Viner, Russell M., Oliver T. Mytton, Chris Bonell, G. J. Melendez-Torres, Joseph Ward, Lee
Hudson, Claire Waddington, et al. 2021. “Susceptibility to SARS-CoV-2 Infection Among Children and Adolescents Compared With Adults: A Systematic Review and Meta-Analysis.” JAMA Pediatrics 175 (2): 143-56.
Volz, Erik, Swapnil Mishra, Meera Chand, Jeffrey C. Barrett, Robert Johnson, Lily Geidelberg, Wes R. Hinsley, et al. 2021. “Assessing Transmissibility of SARS-CoV-2 Lineage B.1.1.7 in England.” Nature 593 (7858): 266-69.
YoungMinds. 2021. “Coronavirus: Impact on Young People with Mental Health Needs. Survey 4: February 2021.” https://youngminds.org.uk/media/4350/coronavirus- report-winter.pdf .
Auto-tests et vaccination contre le COVID-19
pour
minimiser la fermeture des écoles 24 juin 2021
Elisabetta Colosi, Giulia Bassignana, Diego Contreras, Canelle Poirier, Alain Barrat, Vittoria Colizza INSERM, Sorbonne Université, Pierre Louis Institute of Epidemiology and Public Health, Paris, France Correspondance : vittoria.colizza@inserm.fr
INTRODUCTION
La fermeture des écoles a été largement utilisée dans le monde contre la pandémie de COVID-
19. La première vague a vu de nombreux pays imposer des fermetures strictes en fermant les écoles pendant de longues périodes [1]. Les écoles sont restées fermées dans certains cas principalement pour des raisons de précaution, et leur réouverture a été continuellement remise en cause par les vagues successives et la nécessité de restreindre les contacts sociaux, en particulier avec l'émergence de nouvelles variantes entraînant des résurgences rapides de cas [2]-[5].
Au-delà des différentes stratégies, un paysage plutôt hétérogène résulte de la façon dont les pays du monde entier ont compté sur la fermeture des écoles pour lutter contre l'épidémie, principalement en raison d'une compréhension limitée et de grandes incertitudes sur le rôle effectif des écoles dans la propagation [6], [7]. Rien qu'en Europe, les élèves ont perdu de 10 à près de 40 semaines d'école de mars 2020 à mars 2021 en raison de fermetures partielles ou totales d'écoles, selon les pays ( Figure 1 ). Les épidémies dans les écoles [8]-[10] sont plus difficiles à signaler, car les infections chez les enfants sont pour la plupart asymptomatiques [11]-[13] ou présentent des symptômes légers non spécifiques qui sont difficiles à reconnaître
[14] . La susceptibilité plus faible aux infections chez les enfants par rapport aux adultes [15] agit comme un facteur partiellement protecteur, mais une circulation virale peut néanmoins se produire en milieu scolaire [10], en particulier dans les collèges et lycées [16]. L'accumulation d'indications est cohérente avec une transmission accrue dans la communauté si les écoles sont en session [16]-[19], et les résultats basés sur des modèles suggèrent que la fermeture des écoles peut être utilisée comme un frein supplémentaire contre la pandémie de COVID-19 si d'autres opportunités de distanciation sociale sont épuisées ou indésirables [20], [21].
Figure 1. Fermeture d'écoles en Europe. Nombre moyen de semaines d'école en présentiel perdues par les élèves en Europe en raison de la fermeture des écoles due à la pandémie. Source: Unesco [1].
Maintenir les écoles ouvertes en toute sécurité reste un objectif primordial qui va au-delà des raisons pédagogiques, et relève du développement social et mental des enfants, ainsi que de la réduction des inégalités. Plusieurs pays ont mis en place des protocoles de sécurité dans les écoles, notamment l'utilisation de masques, l'hygiène des mains, l'échelonnement des arrivées et des pauses. Le dépistage itératif [22]-[25] a été introduit plus récemment dans les environnements éducatifs comme mesure de contrôle supplémentaire. Alors que la vaccination est étendue à la population des adolescents, mais que des variantes de plus en plus transmissibles menacent un retour à la normale à l'automne prochain, l'évaluation des conditions de vaccination et de procédures de tests réguliers dans les écoles est essentielle pour anticiper leur ouverture en toute sécurité. Grâce à un modèle de transmission aux agents paramétré sur des contacts empiriques dans les écoles, nous évaluons ici différents protocoles de dépistage sous différents profils d'immunité de la population scolaire, en tenant compte des différences spécifiques à l'âge en matière de sensibilité à l'infection, de contagiosité, et de réseaux de contact.
METHODE
Modèles empiriques de contacts. Nous avons utilisé des données empiriques décrivant les contacts de proximité entre des individus provenant de deux niveaux différents du système éducatif (primaire et secondaire). Ces données ont été recueillies à l'aide de capteurs de proximité sans fil RFID (Identification par Radio Fréquence), échangeant des ondes électromagnétiques à très faible puissance, permettant de détecter, avec une résolution temporelle de 20 secondes, des interactions entre individus se trouvant face à face [26]. Les données ont été recueillies pendant la période pré-pandémique et sont disponibles publiquement sur le site SocioPatterns [27].
École primaire : Le jeu de données décrit les contacts entre 232 élèves et 10 enseignants dans une école primaire de Lyon, pendant deux jours d'enseignement (données collectées le jeudi 1er octobre et le vendredi 2 octobre 2009). L'école est composée de 5 niveaux, chacun des niveaux
comprenant deux classes, soit un total de 10 classes. Une description détaillée du jeu de données se trouve en [28].
École secondaire : Le jeu de données décrit les contacts entre 327 élèves de 9 classes différentes pendant une semaine entière de cours lors du mois de décembre 2013 dans un lycée de Marseille. Les données ont été récoltées auprès d'étudiants en deuxième année de classes préparatoires. Les classes sont divisées en trois groupes, chacun étant principalement axé sur une spécialité: mathématiques et physique; physique, chimie et ingénierie; biologie. Une description détaillée du jeu de données se trouve en [29].
Chaque jeu de données correspond à une liste de contacts entre des individus à différents instants. Les individus ont été anonymisés. Les métadonnées indiquent la classe dans laquelle est l'individu et ses fonctions: étudiant ou enseignant. A partir des données brutes, nous avons construit, pour chaque école incluse dans notre étude, un réseau temporel de contacts [30], composé de noeuds et de liens, où les noeuds représentent les individus et les liens représentent les contacts de proximité entre ces individus, mesurés empiriquement à un temps donné ( Figure 2 ). Une visualisation dynamique du réseau de contacts de l'école primaire est disponible à: http://www.sociopatterns.org/gallery/ .
Figure 2. Réseaux de contacts empiriques dans une école primaire et une école secondaire en France. Visualisation des données empiriques de contact temporel agrégées sur deux jours, pour l'école primaire et l'école secondaire. Les noeuds représentent les enseignants et les élèves, chaque cercle représente une classe, et les liens représentent les contacts, l'épaisseur codant la durée du contact.
Réseaux de contacts synthétiques pour la généralisation . Chaque jeu de données a été récolté sur quelques jours, néanmoins les simulations numériques de la propagation du SRAS-CoV-2 doivent considérer des périodes plus longues, compte tenu des échelles de temps de la
progression du virus et de la diffusion de l'épidémie. Une procédure itérative a été utilisée dans plusieurs études précédentes, permettant d'étendre les données en les répétant en boucle [31]- [34]. Cependant, cette méthode impose une forte contrainte sur les contacts, qui sont répétés de manière identique tous les quelques jours. Dans notre étude, nous avons considéré une procédure alternative, similaire à celle décrite en [32]. L'algorithme, détaillé en Annexe, génère des réseaux de contacts temporels synthétiques. Ces réseaux permettent de reproduire les caractéristiques principales des données empiriques en termes de structures de classes, de liens intra et inter- classes, de densités de liens, d'hétérogénéité des durées de contact et de similarité des contacts pour des jours consécutifs. Afin de considérer un groupe de classes correspondant à l'ensemble du système de classes préparatoires (première et deuxième année), nous avons généré un réseau synthétique pour les étudiants en première année, sous l'hypothèse que les contacts pour les deux années de classes préparatoires sont similaires (Annexe). Le réseau synthétique qui en résulte pour l'école secondaire est alors composé de 654 élèves. Les enseignants n'ayant pas participé à la collecte des données, nous avons donc généré des noeuds pour les enseignants et renseigné leurs contacts en se basant sur des observations d'une autre collecte de données, effectuée en 2011 dans la même école, et qui impliquait des enseignants [35]. Cette base de données n'a pas été utilisée ici car plus petite. Un descriptif détaillé se trouve en Annexe, ainsi que la visualisation des réseaux synthétiques ( Figure A2 ).
Des simulations de propagation épidémique ont été réalisées à la fois sur les réseaux de contacts empiriques (itérés dans le temps) et sur les réseaux de contacts synthétiques. Les résultats sont apparus robustes quelle que soit la méthode d'extension des données choisie. L'analyse présentée dans ce rapport montre les résultats des simulations effectuées sur les réseaux synthétiques.
Les contacts considérés dans cette étude se produisent uniquement dans l'enceinte de l'école étant donné qu'ils ont été mesurés pendant les heures de classe et qu'ils concernent toutes les activités réalisées dans l'établissement (y compris les pauses). L'impact des contacts sur le reste de la population est pris en compte en modélisant l'introduction d'individus infectieux dans le temps, sur la base de la prévalence communautaire estimée (voir sous-section suivante).
Modèle de transmission dans les écoles primaires et secondaires . Nous avons développé un modèle de transmission aux agents pour simuler la propagation du virus SRAS-CoV-2 sur le réseau de contacts, en utilisant un pas de temps de 15'. La progression temporelle de l'infection est décrite par un modèle compartimental spécifique au COVID-19 ( Figure A1 ), où les compartiments représentent l'état d'infection de chaque individu. Les individus susceptibles (S) deviennent exposés (E) après avoir été infectés. A la suite d'une période de latence, les individus exposés entrent dans une phase prodromique (I p ) pendant laquelle ils peuvent transmettre le virus sans présenter de symptômes. Puis, les individus peuvent développer une infection paucisymptomatique (I sc ) avec une probabilité p sc , ou développer des symptômes cliniques (I c ). Nous avons considéré que les individus se trouvant dans les compartiments prodromique et paucisymptomatique étaient moins infectieux et restaient non détectés sauf s'il sont testés [36]- [39]. Après la phase infectieuse, les individus entrent dans l'état de guérison (R + , R), où ils deviennent immunisés et ne transmettent plus le virus. Cet état est divisé en deux états successifs, R + et R, où R + est la première période pendant laquelle l'individu n'est plus infectieux mais les tests PCR peuvent encore détecter la présence du virus dans les voies respiratoires supérieures [40]. Cette distinction est importante selon les protocoles, notamment ceux qui permettent aux enseignants de retourner à l'école après avoir été infectés seulement s'ils présentent un test PCR négatif (voir la sous-section Protocoles de dépistage et d'isolement). Nous avons également considéré que les individus guéris sont immunisés contre la réinfection [41].
La transmission du virus se produit lors d'un contact entre un individu infectieux (I p , I c , ou I sc ) et un individu susceptible, avec une certaine probabilité par unité de temps. Cette transmission a été simulée numériquement sur le réseau temporel de contacts de chaque école. La probabilité de transmission par contact et par unité de temps a été calculée à partir du taux de reproduction R, choisi pour le scénario de simulation (R=1,2 pour le scénario épidémique de référence, comme illustré dans la sous-section suivante). Nous avons calculé R comme étant le rapport entre le nombre d'individus infectés à la deuxième génération sur le nombre d'individus infectés à la première génération pour des épidémies simulées à partir d'un individu infecté, pris au hasard dans la population, en moyennant sur tous les choix possibles du premier infecté.
Le rôle des enfants et des adolescents dans l'épidémie du COVID-19 reste encore en partie uncertain. Il dépend de la susceptibilité, de la charge virale, des symptômes et des modes de contact. Dans cette étude, nous avons considéré de manière explicite leurs habitudes de contact social au sein de l'école, et avons apporté des informations sur les autres éléments à partir des données disponibles dans la littérature. Une revue systématique et une méta-analyse indiquent que les enfants et les adolescents sont moins sensibles au SRAS-CoV-2 que les adultes [15]. Néanmoins, certains résultats suggèrent que les élèves du secondaire pourraient avoir un niveau de susceptibilité similaire à celui des adultes [10]. Nous avons considéré ici que les élèves ont une susceptibilité relative de 50% par rapport aux adultes, et avons effectué une analyse de sensibilité en testant le scénario d'une susceptibilité relative de 100% (même susceptibilité pour les adolescents et les adultes). Les personnes plus jeunes ont également tendance à présenter des formes plus légères ou asymptomatiques de la maladie par rapport aux adultes [11]-[13], [42], [43]. Pour le développement d'une infection paucisymptomatique ou clinique, notre modèle a été paramétré avec les valeurs provenant des références [11], [12]. Les charges virales ont été estimées comme étant similaires chez les enfants et les adultes [44], ce qui suggère un niveau d'infectiosité comparable. Cependant, de nombreuses études suggèrent que la transmission chez les enfants pourrait être moins importante [45]-[47], avec une estimation récente de 63% (95%CI 37-88%) d'infectiosité relative des enfants par rapport aux adultes. Dans notre analyse, nous avons considéré une infectiosité relative de 50% chez les enfants en école primaire, comme dans plusieurs études précédentes [21], [48]. Nous avons également testé des valeurs plus élevées de transmissibilité relative afin d'étudier la possibilité de changements pouvant être induits, par exemple, par la circulation d'un nouveau variant qui aurait un impact plus important sur les enfants.
Les patients cliniquement symptomatiques peuvent être détectés dans les simulations en se basant sur l'apparition de symptômes (compartiment I c ), cependant la probabilité de pouvoir détecter des cas avec des symptômes non spécifiques au COVID-19 varie avec l'âge. Nous avons considéré un taux de détection de 30% pour les élèves, en nous basant sur des analyses sur des cas d'enfants atteints du COVID-19 en Corée du Sud et indiquant que 66% des enfants symptomatiques avaient des symptômes non reconnus avant le diagnostic [14]. Le taux de détection a été fixé à 50% pour les adultes présentant des symptômes, conformément aux résultats d'enquêtes menées au Royaume-Uni [49].
Contextes épidémiques et scénarios de vaccination. Nous avons considéré un scénario épidémique de référence caractérisé par un taux de reproduction R=1,2, une immunité naturelle de 25% dans la population due à une infection antérieure et 50% d'enseignants vaccinés (cycle complet de vaccination). R=1,2 correspond à la valeur estimée lors de la troisième vague épidémique en France [50]. Elle intègre ici l'efficacité des protocoles sanitaires (éloignement physique, hygiène des mains, port du masque, groupes) appliqués en milieu scolaire pour limiter
la propagation du virus. Nous avons également testé d'autres valeurs, notamment R=1,1, R=1,3 (comme lors de la deuxième vague en France [51]) et R=1,5 (comme estimé à la mi-juin 2021 au Royaume-Uni avec la circulation du variant Delta).
La couverture vaccinale chez les enseignants a été fixée à 50%, conformément aux intentions de vaccination contre le COVID-19 exprimées par les adultes en France à la mi-mars 2021 [52]. Des études montrant une augmentation de l'intention de se vacciner, nous avons également exploré une couverture vaccinale de 80% et 100% chez les enseignants. D'autre part, la vaccination des adolescents vient de débuter en France mais aucune donnée sur l'intention de vaccination contre le COVID-19 n'existe à ce jour pour cette catégorie de population. Nous avons donc exploré une couverture vaccinale située entre 20% et 50% chez les élèves du secondaire, et comparé ces situations au scénario de référence dans lequel les élèves ne sont pas vaccinés.
Nous avons considéré une efficacité vaccinale de 95% contre l'infection et de 97% contre la maladie symptomatique une semaine après un cycle complet de deux doses de vaccin Pfizer [53], le vaccin le plus utilisé en France (>75% en juin 2021). Nous avons également considéré une efficacité vaccinale de 50% contre la transmission, sur la base des résultats des études les plus récentes [54]. En l'absence d'estimation de l'efficacité des vaccins sur les adolescents, nous avons supposé la même efficacité que pour les adultes.
Les introductions d'individus infectieux en milieu scolaire ont été estimées à partir de la prévalence communautaire [55], [56]. Nous avons considéré ici une introduction toutes les deux semaines dans les deux écoles pour le scénario épidémique de référence, correspondant approximativement à la valeur estimée pour la situation en France au cours des mois de janvier- février 2021. Chaque introduction est choisie aléatoirement parmi les enseignants ou les élèves susceptibles. Afin de réaliser une analyse de sensibilité, nous avons également testé des scénarios supplémentaires (1 introduction toutes les trois semaines, 1 ou 2 par semaine).
Protocoles de dépistage et d'isolement . Nous avons considéré différents protocoles de dépistage pour détecter les cas et les isoler afin de mieux contrôler l'épidémie en milieu scolaire. Le dépistage à la suite de l'apparition de symptômes, suivi de l'isolement des cas positifs, est la stratégie de référence (appelée ST), où les infections cliniques sont testées et peuvent être détectées avec une probabilité donnée. Si le résultat est positif, le cas est isolé pendant 7 jours. Cette stratégie est considérée dans tous les scénarios, et l'efficacité de chaque protocole d'intervention est évaluée par rapport à l'efficacité de cette stratégie de référence. Nous avons testé les protocoles d'intervention suivants:
- Test sur la base des symptômes et isolement des cas, avec mise en quarantaine réactive de la classe (ST+Qc) : une fois qu'un cas est identifié par ST, sa classe est mise en quarantaine pendant 7 jours. Si les personnes mises en quarantaine développent des symptômes, elles restent en isolement pour une période supplémentaire de 7 jours, avant de retourner à l'école. Ce protocole est proche de celui mis en place en France avant le déploiement des autotests.
- Test sur la base des symptômes et isolement des cas, avec quarantaine réactive du niveau de la classe (ST+Ql) : Identique au protocole précédent, mais la quarantaine est appliquée à toutes les classes du niveau de la classe du cas détecté (ou de la même spécialité pour l'école secondaire - mathématiques et physique; physique, chimie et ingénierie; biologie). A l'école primaire, cette mesure correspond à la fermeture de deux classes de même niveau. Cette option est envisagée car les données empiriques sur les contacts montrent qu'il y a un plus grand brassage entre les élèves d'un même niveau, c'est-à-dire ayant
approximativement le même âge, qu'entre les élèves de niveaux différents. Dans le secondaire, cela correspond à la fermeture des trois classes de la même spécialité, vue l'organisation des classes préparatoires sous étude, organisées en 9 classes et 3 spécialités (3 classes par spécialité, Figure 2 ).
- Test sur la base des symptômes et isolement des cas, couplé à un dépistage itératif avec un pourcentage á d'adhésion (ST+RTá%) : en plus du test à la suite de symptômes, un dépistage itératif est proposé à l'école et effectué à une certaine fréquence (une fois toutes les deux semaines, une ou deux fois par semaine). Nous avons considéré que seul un certain pourcentage á de la population scolaire adhère au dépistage itératif, et avons exploré les valeurs suivantes: 10%, 25%, 50%, 75%. Nous avons supposé que seuls les individus non vaccinés pouvaient participer au dépistage itératif. L'adhésion est fixée de manière aléatoire au début de la simulation, par conséquent, pour une simulation donnée, le même ensemble d'individus est testé dans tous les dépistages successifs. Cet ensemble d'individus est ensuite modifié à chaque nouvelle simulation. L'identification de cas lors d'un dépistage itératif déclenche leur isolement sans fermeture de classe.
- Test sur la base des symptômes et isolement des cas, couplé à un dépistage itératif avec un pourcentage á d'adhésion, et mise en quarantaine réactive de la classe de chaque cas détecté (ST+RTá%+Qc) : Identique au protocole ci-dessus en ajoutant la fermeture réactive de la classe (mise en quarantaine de tous les individus de la classe) pour chaque cas détecté, qu'il soit symptomatique ou à la suite d'un dépistage.
Dans notre modèle , les dépistages itératifs sont effectués avec des autotests nasaux, en considérant une sensibilité du test de 50% dans la phase prodromique, 70% dans la phase paucisymptomatique et 80% dans la phase clinique, et en supposant une spécificité du test de 100% [57], [58]. Les résultats de l'étude ont été robustes face aux changements de sensibilité du test dans une tranche de 70% à 100% après la phase prodromique. Les résultats du test sont simulés comme disponibles après 15'.
Tous les cas détectés (qu'ils soient symptomatiques ou à la suite d'un dépistage) sont mis en isolement pour une durée de 7 jours. À la fin de la période d'isolement, les élèves retournent à l'école sans autre test, conformément aux recommandations actuelles. Nous avons considéré que les enseignants sont tenus de présenter un test PCR négatif avant de retourner à l'école. La sensibilité est fixée à 70% dans la phase prodromique, 80% dans les phases clinique et paucisymptomatique, et dure au-delà de la phase infectieuse [40] (compartiment R+ illustré dans la sous-section Modèle de transmission) ; les résultats de la PCR sont supposés être disponibles après 24h.
Détails de la simulation et analyse . Nous avons considéré des simulations se déroulant sur un trimestre (90 jours), introduites par un seul individu infectieux (enseignant ou élève) choisi au hasard parmi les individus susceptibles (c'est-à-dire non infectés précédemment, non vaccinés). Pour chaque scénario étudié, nous effectuons 1000 à 2000 simulations afin de tenir compte de la stochasticité de tous les processus impliqués (immunité antérieure, vaccination, introductions, processus de transmission, sensibilité des tests, etc.) Pour chaque quantité d'intérêt, nous calculons la médiane et l'intervalle de confiance à 95%. Nous testons également si les distributions des quantités obtenues sont significativement différentes entre les protocoles, en utilisant le test de Wilcoxon, avec un niveau de confiance de 0,05.
RESULTATS
Propriétés des contacts empiriques dans le milieu scolaire. Les réseaux de contact mesurés grâce aux capteurs de proximité sans fil montrent une forte structure de groupes correspondant aux classes, commune aux écoles primaire et secondaire ( Figure 3 ). Cependant, les propriétés d'interaction varient beaucoup entre les deux milieux scolaires. En effet, l'école primaire étant plus petite, le réseau de contact est plus dense que celui de l'école secondaire. En moyenne, les enfants ont des contacts avec un plus grand nombre de personnes distinctes au cours d'une journée à l'école que les adolescents. Ils sont en contact avec presque tous les individus de leur propre classe, alors que les élèves du secondaire établissent des contacts avec seulement un tiers de leur classe. De plus, à l'école primaire, on observe une plus grande mixité entre les groupes, avec environ 50% de liens en plus entre les classes qu'à l'intérieur des classes, qui peut être due à la présence d'activités de groupe ou au brassage pendant les pauses. Ces liens se font principalement entre classes de même niveau. Une tendance inverse est observée à l'école secondaire avec beaucoup moins de contacts (-75%) entre les classes par rapport aux contacts au sein de la classe.
Les données sur la durée des contacts fournissent une image en partie inversée. Dans les deux cas, que ce soit au niveau de l'école primaire ou de l'école secondaire, les élèves passent en moyenne plus de temps à interagir avec d'autres élèves de la même classe qu'avec des individus d'autres classes. Ce phénomène se produit également dans les écoles primaires, malgré les contacts fréquents observés avec les autres classes, mais il est plus marqué dans les écoles secondaires, où la durée des contacts au sein de la classe représente en moyenne 93% de la durée totale des interactions (contre 73% dans les écoles primaires). Cela peut notamment être lié à la présence de différentes spécialités dans les classes préparatoires, créant un regroupement naturel entre les élèves étudiant des matières similaires.
En comparaison avec les enseignants, les élèves ont également des temps d'interaction plus longs (environ 64% de plus), une fois pris en compte le fait qu'ils sont plus nombreux. La Figure 3 montre les résultats empiriques obtenus pour l'école primaire et fournit des estimations pour les enseignants de l'école secondaire, inférées à partir d'un autre jeu de données (voir Annexe). Les résultats présentés dans les sections suivantes ont été obtenus à partir de simulations effectuées sur les réseaux synthétiques de contacts décrits dans la section Méthodes. Ces réseaux synthétiques reproduisent les propriétés observées empiriquement et sont utilisés pour permettre des simulations sur des périodes plus longues et sur un réseau de contacts plus grand, constitué des deux années de classes préparatoires ( Figure A2 ).
Figure 3. Propriétés de réseaux de contact dans une école primaire et une école secondaire en France. (a) Nombre moyen quotidien de contacts distincts par individu, dans la même classe ou dans des classes différentes, à l'école primaire et secondaire. Les lignes horizontales en pointillés représentent la taille moyenne des classes. (b) Temps moyen quotidien qu'un individu passe en interaction avec des personnes de la même classe ou de classes différentes, à l'école primaire et secondaire. (c) Temps moyen quotidien qu'un individu passe en interaction avec les enseignants et les élèves à l'école primaire. Dans les trois panneaux du bas, les barres d'histogramme font référence aux réseaux empiriques. Les points et les barres d'erreur correspondent aux réseaux synthétiques (les erreurs représentent des intervalles de confiance à 95%). Dans les panneaux (a) et (b), on observe une augmentation du nombre moyen de contacts et de leur durée dans les réseaux synthétiques par rapport à leurs homologues empiriques, en raison de l'ajout de contacts entre les années scolaires. Dans le panneau (c), seules les valeurs des réseaux synthétiques sont présentées pour l'école secondaire, car les enseignants n'ont pas participé à la collecte de données et leur comportement en matière de contact a été déduit d'un autre ensemble de données (voir Méthodes).
Impact du dépistage itératif . Dans une population scolaire partiellement immunisée, avec de plus une couverture vaccinale chez les enseignants de 50%, le dépistage itératif par des autotests constitue un protocole efficace pour prévenir les infections ( Figure 4 ) et minimiser la fermeture des écoles ( Figure 5 ). Si l'adhésion est suffisamment importante, le dépistage itératif est nettement plus performant que les protocoles basés sur l'identification des cas symptomatiques et sur la fermeture d'une classe lorsqu'un cas y est détecté. Pour l'école primaire, si 50 à 75% des personnes non vaccinées utilisent des autotests, un dépistage itératif réduit le nombre de cas de 27 à 35% s'il est effectué chaque semaine, et de 35 à 50% s'il est effectué deux fois par semaine, par rapport au protocole de test des personnes symptomatiques ( Figure 4 ). Si seulement 10% des individus sont testés régulièrement, l'impact est très limité (<10% selon la fréquence du test) et n'est statistiquement pas différent de l'efficacité attendue avec la fermeture d'une classe après identification d'un cas symptomatique, pour l'école primaire. Les résultats sont similaires pour les écoles primaires et secondaires, mais les spécificités des contacts et les propriétés épidémiologiques qui dépendent de l'âge des élèves rendent le dépistage itératif plus efficace dans le secondaire. Pour des taux de détection similaires obtenus par des dépistages itératifs dans les deux types d'établissement, isoler un cas dans l'école secondaire permet d'éviter un plus grand nombre de transmissions par rapport à l'école primaire, en raison de la transmissibilité moins importante considérée chez les enfants. En l'absence d'intervention, les distributions des tailles d'épidémies attendues montrent des queues larges ( Figure 4 ). Un dépistage itératif efficace (i.e. une fois par semaine avec une adhésion de 75%) permettrait de diminuer la taille d'une épidémie: même si tous les cas ne seraient pas évités, ce serait le cas pour une proportion significative. Cette proportion de cas évités augmente de façon linéaire avec l'adhésion et la fréquence des tests.
Figure 4. Efficacité du dépistage itératif dans les environnements éducatifs. (a) Pourcentage de réduction du nombre de cas obtenu pour chaque protocole d'intervention par rapport à la stratégie de base (dépistage basé sur les symptômes, ST) à l'école primaire. Les protocoles d'intervention sont (voir Méthodes): Test basé sur les symptômes et isolement des cas, avec quarantaine réactive de la classe (ST+Qc) ; Test basé sur les symptômes et isolement des cas, avec quarantaine réactive du niveau de la classe (ST+Ql) ; Test basé sur les symptômes et isolement des cas, couplé à un dépistage itératif avec un pourcentage á d'adhésion (ST+RTá%), avec á=10%, 50% et 75%. Pour les dépistages itératifs, différentes fréquences sont indiquées: un dépistage toutes les deux semaines, un dépistage hebdomadaire, deux dépistages par semaine. Les barres d'erreur correspondent aux intervalles de confiance à 95%. Le pourcentage de réduction des cas peut prendre des valeurs négatives (par exemple, dans le protocole ST+Qc à l'école primaire), car il est évalué à partir des simulations stochastiques du protocole en question par rapport à la valeur médiane obtenue pour le protocole ST. Ainsi, il peut y avoir des réalisations stochastiques (moins probables) avec une taille plus grande dans le protocole d'intérêt par rapport au protocole de référence ST. (b) Même quantités que dans le panneau (a), mais pour l'école secondaire. (c) Distribution de probabilité de la taille finale de l'épidémie dans l'école primaire pour les protocoles sélectionnés à la fin du trimestre de simulation. (d) Même quantités que dans le panneau (c), pour l'école secondaire.
En plus de réduire le nombre d'infections, le dépistage itératif permet également de limiter fortement le nombre de jours d'absence des élèves. La mise en quarantaine d'une classe entière lorsqu'un cas est détecté implique environ 20 à 40 fois plus de jours d'absence des élèves par
rapport à un scénario où seul les cas détectés sont isolés ( Figure 5 ). Un grand nombre de ces quarantaines ne sont de plus pas suffisamment ciblées, ce qui empêche les élèves d'aller à l'école alors même que leur risque d'être infecté reste faible. Le dépistage itératif, du fait de sa définition et son objectif, devrait permettre de détecter beaucoup plus de cas que les tests réalisés uniquement lorsque des symptômes sont présents. L'augmentation du nombre de jours d'école perdus qui en résulte est très faible (<7 fois le nombre de jours perdus avec la stratégie de référence) et 90% inférieure à la stratégie de mise en quarantaine de classes entières, car l'isolement n'est appliqué qu'aux cas détectés. Les graphiques de coûts-bénéfices de la Figure 5 montrent que pour toutes les stratégies de dépistage itératif, le coût en termes de jours-personnes perdus reste faible, même lorsque le bénéfice devient très élevé. En revanche, les stratégies basées sur les fermetures de classes entières ne parviennent pas à atteindre un bénéfice très élevé, en dépit d'un coût important. Ces résultats apparaissent dans des contextes épidémiques variés, caractérisés par des taux de reproduction effectifs différents.
Figure 5. Coût-bénéfice du dépistage itératif dans les environnements éducatifs. (a) Augmentation des jours-élèves perdus par rapport à la stratégie de base (test basé sur les symptômes, ST) pour différents protocoles dans les écoles primaire (barres pleines) et secondaire (barres vides). (b) Pourcentage de réduction du nombre de cas en fonction de l'augmentation des jours-élèves perdus dans l'école primaire. Les deux quantités sont calculées par rapport à la stratégie de base ST. Chaque point du graphique correspond à un protocole. Des valeurs supplémentaires de R dans l'intervalle 1,1-1,5 sont également considérées. (c) Même quantités que dans le panneau (b), pour l'école secondaire.
Il est également à noter que la fermeture de la classe de chaque cas détecté lors des dépistages itératifs permettrait une réduction du nombre de cas plus importante, en particulier pour les petites valeurs d'adhésion (on passerait de 4% à 15% de réduction des cas pour une adhésion de 10% dans l'école primaire) ( Figure 6 ). Ce gain deviendrait toutefois de moins en moins important pour une adhésion suffisamment forte au dépistage itératif (passant de 35% à 42% de réduction des cas pour une adhésion de 75% dans l'école primaire, ce qui correspond à une amélioration relative de 20%), et serait obtenu au prix d'une forte augmentation du nombre de jours perdus par élève. Dans un intervalle de 10% à 75% du niveau d'adhésion, les jours d'absence résultant seraient environ 20 fois plus nombreux. Des résultats similaires sont obtenus pour l'école secondaire.
Figure 6. Fermeture de classe réactive couplée à des dépistages itératifs . (a) Pourcentage de réduction du nombre de cas obtenu par les protocoles de dépistage hebdomadaire (ST+RT) et par les protocoles de dépistage hebdomadaire couplés à la mise en quarantaine réactive de la classe après la détection d'un cas (ST+RT+Qc). Les quantités sont calculées par rapport à la stratégie de base (test basé sur les symptômes, ST). (b) Même quantités que dans le panneau (a), pour l'école secondaire. (c) Augmentation des jours-élèves perdus obtenue avec les protocoles de dépistage hebdomadaire (ST+RT) et les protocoles de dépistage hebdomadaire couplés à la mise en quarantaine réactive de la classe après la détection d'un cas (ST+RT+Qc). Les quantités sont calculées par rapport à la stratégie de base (test basé sur les symptômes, ST). (d) Même quantités que dans le panneau (c), pour l'école secondaire.
Impact de la vaccination. La réduction du nombre de cas et le coût attendu en jours-élèves perdus obtenus grâce à un dépistage itératif restent stables lorsque la couverture vaccinale passe de 50% à 100% chez les enseignants, sans différence observée entre les deux écoles ( Figure 7 , voir Annexe pour les résultats concernant l'école primaire). Malgré les caractéristiques épidémiologiques des adultes favorisant la transmission, la vaccination des enseignants a un impact négligeable sur les épidémies potentielles à l'école, en raison du nombre limité d'enseignants dans la population scolaire, et des contacts rares et moins fréquents qui se produisent entre eux et les élèves non vaccinés dans les écoles étudiées.
Pour limiter la circulation virale dans les écoles, nous avons également envisagé le scénario où les élèves du secondaire sont vaccinés, puisque la vaccination leur est maintenant ouverte. La
performance du dépistage itératif par autotests devient moins importante pour la prévention des cas lorsque la vaccination augmente, grâce au moindre nombre d'infections du fait de la vaccination ( Figure 7 ). Mais il pourrait quand même apporter un avantage supplémentaire: avec 50% d'élèves vaccinés, un dépistage hebdomadaire permettrait une réduction additionnelle de 15% des cas avec une adhésion de 75%. Si la couverture vaccinale est plus faible, le dépistage permettrait d'identifier une fraction plus importante des cas (environ 40% des cas pour une couverture de 20%) qui ne seraient pas détectés autrement et continueraient à transmettre silencieusement l'infection dans l'école et dans la population, sans avoir d'impact sur la fermeture de l'école. L'efficacité du dépistage itératif dans le contrôle de l'épidémie serait encore plus forte si les adolescents étaient aussi sensibles à l'infection que les adultes ( Figure A4 de l'Annexe).
Figure 7. Impact de l'augmentation de la couverture vaccinale. (a) Pourcentage de réduction du nombre de cas obtenu par les protocoles sélectionnés en fonction de la couverture vaccinale des enseignants dans l'école secondaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). (b) Pourcentage de réduction du nombre de cas obtenu par les protocoles d'intervention en fonction de la taille médiane de l'épidémie dans l'école secondaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Les points d'un même protocole avec des couvertures vaccinales différentes sont regroupés. (c) Augmentation du nombre de jours perdus par les élèves pour les protocoles sélectionnés en fonction de la couverture vaccinale des enseignants dans l'école secondaire. L'augmentation du nombre de jours perdus est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). (d) Pourcentage de réduction du nombre de cas obtenu par les protocoles sélectionnés en fonction de la couverture vaccinale des adolescents dans l'enseignement secondaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). (e) Distributions de probabilité de la taille finale de l'épidémie pour les protocoles sélectionnés et différentes valeurs de couverture vaccinale chez les adolescents (v a ) dans l'école secondaire. (f) Augmentation du nombre de jours perdus par les élèves pour les protocoles sélectionnés en fonction de la couverture vaccinale des adolescents dans l'école secondaire. L'augmentation du nombre de jours perdus est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Les résultats correspondant à une couverture vaccinale de 50% ne sont pas
représentés car dans ce cas la médiane des journées perdues par les élèves pour le ST est égale à zéro. Ce résultat est dû au fait que la probabilité de générer une infection clinique parmi les élèves - reconnaissable sur la base des symptômes - devient alors très faible. Dans tous les graphiques, les résultats du dépistage itératif correspondent à un dépistage hebdomadaire.
DISCUSSION
Comment maintenir les écoles ouvertes en toute sécurité pendant la pandémie de COVID-19 est un sujet de débat controversé, les connaissances de terrain étant plutôt limitées. Alors que de nombreux pays se préparent à un retour à la normale, l'école reste un problème central, compte tenu de l'hésitation vaccinale existante qui pourrait limiter la vaccination dans les populations d'adolescents et d'enseignants éligibles, et de la circulation de variantes de plus en plus transmissibles du SRAS-CoV-2 [2]-[5]. À l'aide de données empiriques sur les contacts établis dans des écoles primaire et secondaire en France en période pré-pandémique, nous avons développé un modèle de transmission centré agent pour évaluer différentes stratégies de dépistage en milieu scolaire. Pour des contextes épidémiques réalistes et des profils d'immunité variables de la population scolaire, nous avons constaté que le dépistage hebdomadaire par autotest, avec une adhésion suffisamment large, offre un équilibre optimal pour améliorer le contrôle de l'épidémie dans cette population tout en évitant les perturbations du calendrier scolaire dues aux fermetures de classes. Le besoin d'un dépistage itératif se réduit pour des couvertures vaccinales importantes chez les élèves du secondaire, grâce à l'effet de protection collective déjà limitant le nombre d'infections générées.
La fermeture ou non d'une classe lors de la détection de cas de COVID-19 a fait l'objet d'un certain nombre de changements de critères en France, l'intervention étant déclenchée après 1 ou 3 cas détectés dans la même classe. Ces stratégies sont cependant très coûteuses en termes de jours-étudiants perdus, bien que la probabilité de détecter un cas soit plutôt faible chez les individus jeunes car la majorité des infections ne sont pas détectées [11]-[14]. La quarantaine de la classe a une efficacité limitée dans la lutte contre l'épidémie, car des introductions peuvent se produire dans d'autres classes, et il existe de plus une probabilité non négligeable que l'infection se soit déjà propagée à d'autres classes lorsque l'alerte est donnée. Cela peut être particulièrement important dans les contextes où la mixité entre les classes est plus élevée, comme observé dans l'école primaire considérée ici, et surtout dans des situations de retour à la normale avec des protocoles sanitaires progressivement abandonnés. Si un dépistage itératif efficace est en place, fermer la classe après avoir identifié un cas grâce aux autotests offrirait un petit avantage supplémentaire pour le contrôle de l'épidémie, mais cela augmenterait massivement le nombre de jours d'absence à l'école. Alors que le dépistage itératif peut détecter plus de cas que la détection basée sur les symptômes, et pourrait donc a priori conduire à plus de temps passé en isolement par élève, il réduit en fait les jours perdus, ceci pour deux raisons principales. Premièrement, l'isolement n'est appliqué qu'aux cas détectés pendant qu'ils représentent un risque de propagation: il s'agit ainsi d'une intervention mieux ciblée, par rapport à la quarantaine de la classe qui n'est pas assez spécifique. Deuxièmement, la détection de cas qui passeraient autrement inaperçus aide à contrôler l'épidémie, à empêcher des nouvelles diffusions et à réduire le nombre total de cas générés lors d'une épidémie. En conséquence, le temps passé en isolement est également réduit. Ces résultats soutiennent donc l'utilisation des auto-tests hebdomadaires sans fermeture de classe.
La vaccination des élèves du secondaire offre un avantage clé dans la diminution de la circulation virale. Si la couverture est suffisamment large, la taille de l'épidémie est déjà réduite grâce à l'effet de la vaccination. Dans ces conditions, le dépistage itératif apporterait un contrôle supplémentaire limité (~15%), si bien que son utilisation doit être évaluée en fonction des ressources, de la logistique et de l'adhésion. Des tests réguliers restent cependant essentiels dans les situations de couverture vaccinale intermédiaires ou limitées car ils empêcheraient une partie importante des infections non détectées. Leur impact serait encore plus important si l'on considère les adolescents aussi sensibles que les adultes à l'infection. Cela devient particulièrement pertinent car les scénarios épidémiques pour l'automne à venir prévoient un rôle important des enfants dans le maintien de la circulation du SRAS-CoV-2 dans la communauté, en raison des variantes et des populations partiellement vaccinées (voir l'étude de l'Institut Pasteur). Le dépistage itératif à l'école pourrait détecter des événements de propagation silencieux et briser les chaînes de transmission, avec un impact direct sur l'environnement scolaire et un impact indirect sur la communauté, protégeant l'entourage des élèves.
Dans les milieux éducatifs étudiés, l'augmentation de la vaccination chez les enseignants a l'avantage de protéger les individus vaccinés contre l'infection et les maladies symptomatiques, mais elle offre une protection limitée pour le reste de la population en milieu scolaire, même avec une couverture vaccinale de 100% chez les enseignants. Ceci résulte du nombre limité d'enseignants dans la population scolaire et des taux plus faibles de contacts entre enseignants et élèves observés empiriquement. Cependant, ce résultat peut dépendre des réseaux de contact spécifiques aux écoles étudiées et, par conséquent, il n'est pas facilement généralisable à d'autres contextes. De plus, nous avons supposé que les introductions avaient lieu au hasard parmi les élèves ou les enseignants, par conséquent, dans nos simulations, il y a moins de chance que les enseignants soient des cas index. Des études de terrain pourront permettre de mieux comprendre la dynamique de l'importation des infections dans les écoles.
L'adhésion au dépistage itératif est cruciale pour l'efficacité de la stratégie. Pour des faibles couvertures vaccinales, plus de la moitié des personnes non vaccinées devraient participer à un autotest hebdomadaire pour obtenir une réduction considérable du nombre de cas. En augmentant la vaccination, la participation et la fréquence des tests nécessaires diminuent. Elles restent cependant élevées dans les écoles primaires où la vaccination n'est pas étendue aux enfants. Des taux de participation très faibles, tels qu'ils sont actuellement enregistrés dans les lycées en France au début de la stratégie de dépistage itératif en autotests [réf], n'apporteraient aucun contrôle épidémique supplémentaire par rapport au protocole précédemment mis en place, basé sur l'identification des cas sur la base de leurs symptômes, avec isolement du cas et quarantaine de la classe. La préparation de la prochaine rentrée scolaire, dans un contexte d'augmentation probable de la circulation virale, nécessite d'améliorer les stratégies de communication, de mise en oeuvre et d'engagement de la communauté scolaire pour améliorer sensiblement ces chiffres. Aussi, la collecte de données lors des autotests reste cruciale pour pouvoir évaluer la stratégie de lutte sur le terrain.
Cette étude présente un ensemble de limites. Premièrement, elle se concentre sur deux milieux scolaires pour lesquels des données de contact empiriques étaient disponibles, mais les contacts dans d'autres écoles peuvent être différents, en fonction de la structure des programmes et de l'organisation des classes et des activités. Les données utilisées concernent de plus des classes préparatoires que nous avons utilisées comme proxy pour l'école secondaire. Avec un objectif de généralisation, nous avons généré des réseaux synthétiques construits sur les propriétés
observées empiriquement. Les estimations précises sur l'efficacité du dépistage itératif en fonction du niveau de vaccination rapportées ici restent spécifiques aux écoles étudiées et ne sont donc pas directement applicables à d'autres cadres éducatifs. Cependant, les résultats globaux sont robustes dans tous les contextes étudiés, et pour des simulations avec des réseaux empiriques ou des réseaux synthétiques. Ces résultats soulignent l'efficacité du dépistage itératif pour la réduction du nombre de cas dans les contextes de faible couverture vaccinale et fournissent des options sur le choix des stratégies pour garder les écoles ouvertes en toute sécurité. Deuxièmement, nous n'avons considéré que les contacts ayant lieu dans l'enceinte de l'école pendant le temps scolaire (y compris les pauses, par exemple), et nous n'avons pas envisagé d'activités de socialisation en dehors du cadre scolaire, par exemple à la sortie. De plus, l'analyse est basée sur des estimations réalistes des importations à l'école, mais elle ne prend pas en compte l'impact de ces stratégies scolaires sur la communauté. Troisièmement, nous n'avons pas modélisé explicitement la mise en oeuvre de protocoles sanitaires à l'école (par exemple l'hygiène des mains, l'utilisation de masques, la circulation de l'air, etc.) car leur effet est déjà inclus dans le taux de reproduction effectif, R=1,2 dans le scénario de référence, modulant la transmissibilité par contact. Nous avons également exploré l'intervalle R=1,1-1,5 pour des analyses de sensibilité. Nous avons considéré les réseaux des contacts mesurés en période pré-pandémique, afin de reproduire une situation de retour à la normale en termes d'activités et d'organisation des cours.
À l'automne, l'épidémie du COVID-19 pourrait continuer à présenter un risque considérable pour la réouverture en toute sécurité des écoles. Le dépistage itératif reste un soutien supplémentaire important à la lutte contre l'épidémie dans les écoles secondaires à faible couverture vaccinale et dans les écoles primaires, tout en minimisant les jours perdus.
Bibliographie
[1] https://plus.google.com/+UNESCO, “Education: From disruption to recovery,” UNESCO , Mar. 04, 2020. https://en.unesco.org/covid19/educationresponse (accessed May 20, 2021).
[2] E. Volz et al. , “Assessing transmissibility of SARS-CoV-2 lineage B.1.1.7 in England,” Nature , pp. 1-17, Mar. 2021, doi: 10.1038/s41586-021-03470-x.
[3] N. G. Davies et al. , “Estimated transmissibility and impact of SARS-CoV-2 lineage B.1.1.7 in England,” Science ,
vol. 372, no. 6538, Apr. 2021, doi: 10.1126/science.abg3055.
[4] N. R. Faria et al. , “Genomics and epidemiology of the P.1 SARS-CoV-2 lineage in Manaus, Brazil,” Science , vol. 372, no. 6544, pp. 815-821, May 2021, doi: 10.1126/science.abh2644.
[5] N. M. Ferguson, “B.1.617.2 transmission in England: risk factors and transmission advantage,” Imperial College London, Jun. 2021. [Online]. Available: https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/99315 9/S1270_IMPERIAL_B.1.617.2.pdf
[6] M. Levinson, M. Cevik, and M. Lipsitch, “Reopening Primary Schools during the Pandemic,” N. Engl. J. Med. , vol. 383, no. 10, pp. 981-985, Sep. 2020, doi: 10.1056/NEJMms2024920.
[7] A. Fontanet, R. Grant, M. Greve-Isdahl, and D. Sridhar, “Covid-19: Keeping schools as safe as possible,” BMJ ,
vol. 372, p. n524, Feb. 2021, doi: 10.1136/bmj.n524.
[8] C. Stein-Zamir et al. , “A large COVID-19 outbreak in a high school 10 days after schools' reopening, Israel, May 2020,” Eurosurveillance , vol. 25, no. 29, p. 2001352, Jul. 2020, doi: 10.2807/1560-7917.ES.2020.25.29.2001352.
[9] J. P. Torres et al. , “Severe Acute Respiratory Syndrome Coronavirus 2 Antibody Prevalence in Blood in a Large School Community Subject to a Coronavirus Disease 2019 Outbreak: A Cross-sectional Study,” Clin. Infect. Dis. , no. ciaa955, Jul. 2020, doi: 10.1093/cid/ciaa955.
[10] A. Fontanet et al. , “SARS-CoV-2 infection in schools in a northern French city: a retrospective serological cohort study in an area of high transmission, France, January to April 2020,” Eurosurveillance , vol. 26, no. 15, p. 2001695, Apr. 2021, doi: 10.2807/1560-7917.ES.2021.26.15.2001695.
[11] N. G. Davies, P. Klepac, Y. Liu, K. Prem, M. Jit, and R. M. Eggo, “Age-dependent effects in the transmission and control of COVID-19 epidemics,” Nat. Med. , vol. 26, no. 8, Art. no. 8, Aug. 2020, doi: 10.1038/s41591-020- 0962-9.
[12] F. Riccardo et al. , “Epidemiological characteristics of COVID-19 cases and estimates of the reproductive numbers 1 month into the epidemic, Italy, 28 January to 31 March 2020,” Eurosurveillance , vol. 25, no. 49, p. 2000790, Dec. 2020, doi: 10.2807/1560-7917.ES.2020.25.49.2000790.
[13] L. S. Shekerdemian et al. , “Characteristics and Outcomes of Children With Coronavirus Disease 2019 (COVID-
19) Infection Admitted to US and Canadian Pediatric Intensive Care Units,” JAMA Pediatr. , vol. 174, no. 9, p. 868, Sep. 2020, doi: 10.1001/jamapediatrics.2020.1948.
[14] M. S. Han et al. , “Clinical Characteristics and Viral RNA Detection in Children With Coronavirus Disease 2019 in the Republic of Korea,” JAMA Pediatr. , vol. 175, no. 1, p. 73, Jan. 2021, doi: 10.1001/jamapediatrics.2020.3988.
[15] R. M. Viner et al. , “Susceptibility to SARS-CoV-2 Infection Among Children and Adolescents Compared With Adults: A Systematic Review and Meta-analysis,” JAMA Pediatr. , vol. 175, no. 2, p. 143, Feb. 2021, doi: 10.1001/jamapediatrics.2020.4573.
[16] E. Goldstein, M. Lipsitch, and M. Cevik, “On the Effect of Age on the Transmission of SARS-CoV-2 in Households, Schools, and the Community,” J. Infect. Dis. , vol. 223, no. 3, pp. 362-369, Feb. 2021, doi: 10.1093/infdis/jiaa691.
[17] “Children's Task and Finish Group: update to 4th Nov 2020 paper on children, schools and transmission,” Imperial College London, Dec. 2020. [Online]. Available: https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/94861 7/s0998-tfc-update-to-4-november-2020-paper-on-children-schools-transmission.pdf
[18] Y. Li et al. , “The temporal association of introducing and lifting non-pharmaceutical interventions with the time-varying reproduction number (R) of SARS-CoV-2: a modelling study across 131 countries,” Lancet Infect. Dis. , vol. 21, no. 2, pp. 193-202, Feb. 2021, doi: 10.1016/S1473-3099(20)30785-4.
[19] J. Lessler et al. , “Household COVID-19 risk and in-person schooling,” Science , vol. 372, no. 6546, pp. 1092-1097, Jun. 2021, doi: 10.1126/science.abh2939.
[20] G. Rozhnova et al. , “Model-based evaluation of school- and non-school-related measures to control the COVID-
19 pandemic,” Nat. Commun. , vol. 12, no. 1, p. 1614, Mar. 2021, doi: 10.1038/s41467-021-21899-6.
[21] L. Di Domenico, G. Pullano, C. E. Sabbatini, P.-Y. Boëlle, and V. Colizza, “Modelling safe protocols for reopening schools during the COVID-19 pandemic in France,” Nat. Commun. , vol. 12, no. 1, p. 1073, Feb. 2021, doi: 10.1038/s41467-021-21249-6.
[22] A. D. Paltiel, A. Zheng, and R. P. Walensky, “Assessment of SARS-CoV-2 Screening Strategies to Permit the Safe Reopening of College Campuses in the United States,” JAMA Netw. Open , vol. 3, no. 7, p. e2016818, Jul. 2020, doi: 10.1001/jamanetworkopen.2020.16818.
[23] D. B. Larremore et al. , “Test sensitivity is secondary to frequency and turnaround time for COVID-19 surveillance,” medRxiv , p. 2020.06.22.20136309, Sep. 2020, doi: 10.1101/2020.06.22.20136309.
[24] T. Bergstrom, C. T. Bergstrom, and H. Li, “Frequency and accuracy of proactive testing for COVID-19,”
medRxiv , p. 2020.09.05.20188839, Sep. 2020, doi: 10.1101/2020.09.05.20188839.
[25] J. Lasser, J. Sorger, L. Richter, S. Thurner, D. Schmid, and P. Klimek, “Assessing the impact of SARS-CoV-2 prevention measures in schools by means of agent-based simulations calibrated to cluster tracing data,” medRxiv , p. 2021.04.13.21255320, Apr. 2021, doi: 10.1101/2021.04.13.21255320.
[26] C. Cattuto, W. V. den Broeck, A. Barrat, V. Colizza, J.-F. Pinton, and A. Vespignani, “Dynamics of Person-to- Person Interactions from Distributed RFID Sensor Networks,” PLOS ONE , vol. 5, no. 7, p. e11596, Jul. 2010, doi: 10.1371/journal.pone.0011596.
[27] “SocioPatterns.org.” http://www.sociopatterns.org/datasets (accessed Apr. 08, 2021).
[28] J. Stehlé et al. , “High-Resolution Measurements of Face-to-Face Contact Patterns in a Primary School,” PLOS ONE , vol. 6, no. 8, p. e23176, Aug. 2011, doi: 10.1371/journal.pone.0023176.
[29] R. Mastrandrea, J. Fournet, and A. Barrat, “Contact Patterns in a High School: A Comparison between Data Collected Using Wearable Sensors, Contact Diaries and Friendship Surveys,” PLOS ONE , vol. 10, no. 9, p. e0136497, Sep. 2015, doi: 10.1371/journal.pone.0136497.
[30] P. Holme, “Modern temporal network theory: a colloquium,” Eur. Phys. J. B , vol. 88, no. 9, p. 234, Sep. 2015, doi: 10.1140/epjb/e2015-60657-4.
[31] V. Gemmetto, A. Barrat, and C. Cattuto, “Mitigation of infectious disease at school: targeted class closure vs school closure,” BMC Infect. Dis. , vol. 14, no. 1, p. 695, Dec. 2014, doi: 10.1186/s12879-014-0695-9.
[32] J. Stehlé et al. , “Simulation of an SEIR infectious disease model on the dynamic contact network of conference attendees,” BMC Med. , vol. 9, no. 1, p. 87, Jul. 2011, doi: 10.1186/1741-7015-9-87.
[33] G. Cencetti et al. , “Digital proximity tracing on empirical contact networks for pandemic control,” Nat. Commun. , vol. 12, no. 1, p. 1655, Mar. 2021, doi: 10.1038/s41467-021-21809-w.
[34] A. Barrat, C. Cattuto, M. Kivelä, S. Lehmann, and J. Saramäki, “Effect of manual and digital contact tracing on COVID-19 outbreaks: a study on empirical contact data,” J. R. Soc. Interface , vol. 18, no. 178, p. 20201000, doi: 10.1098/rsif.2020.1000.
[35] J. Fournet and A. Barrat, “Contact Patterns among High School Students,” PLOS ONE , vol. 9, no. 9, p. e107878, Sep. 2014, doi: 10.1371/journal.pone.0107878.
[36] R. Li et al. , “Substantial undocumented infection facilitates the rapid dissemination of novel coronavirus (SARS-CoV-2),” Science , vol. 368, no. 6490, pp. 489-493, May 2020, doi: 10.1126/science.abb3221.
[37] X. Qiu, A. I. Nergiz, A. E. Maraolo, I. I. Bogoch, N. Low, and M. Cevik, “The role of asymptomatic and pre- symptomatic infection in SARS-CoV-2 transmission--a living systematic review,” Clin. Microbiol. Infect. , vol. 27, no. 4, pp. 511-519, Apr. 2021, doi: 10.1016/j.cmi.2021.01.011.
[38] D. Buitrago-Garcia et al. , “Occurrence and transmission potential of asymptomatic and presymptomatic SARS- CoV-2 infections: A living systematic review and meta-analysis,” PLOS Med. , vol. 17, no. 9, p. e1003346, Sep. 2020, doi: 10.1371/journal.pmed.1003346.
[39] L. Luo et al. , “Contact Settings and Risk for Transmission in 3410 Close Contacts of Patients With COVID-19 in Guangzhou, China,” Ann. Intern. Med. , vol. 173, no. 11, pp. 879-887, Dec. 2020, doi: 10.7326/M20-2671.
[40] J. Y. Noh et al. , “Asymptomatic infection and atypical manifestations of COVID-19: Comparison of viral shedding duration,” J. Infect. , vol. 81, no. 5, pp. 816-846, Nov. 2020, doi: 10.1016/j.jinf.2020.05.035.
[41] J. S. Turner et al. , “SARS-CoV-2 infection induces long-lived bone marrow plasma cells in humans,” Nature , pp. 1-5, May 2021, doi: 10.1038/s41586-021-03647-4.
[42] L. Luo et al. , “Modes of contact and risk of transmission in COVID-19 among close contacts,” medRxiv , p.
2020.03.24.20042606, Mar. 2020, doi: 10.1101/2020.03.24.20042606.
[43] Y. Dong et al. , “Epidemiology of COVID-19 Among Children in China,” Pediatrics , vol. 145, no. 6, Jun. 2020, doi: 10.1542/peds.2020-0702.
[44] T. C. Jones et al. , “Estimating infectiousness throughout SARS-CoV-2 infection course,” Science , May 2021, doi: 10.1126/science.abi5273.
[45] I. Dattner et al. , “The role of children in the spread of COVID-19: Using household data from Bnei Brak, Israel, to estimate the relative susceptibility and infectivity of children,” PLOS Comput. Biol. , vol. 17, no. 2, p. e1008559, Feb. 2021, doi: 10.1371/journal.pcbi.1008559.
[46] H. Qiu, J. Wu, L. Hong, Y. Luo, Q. Song, and D. Chen, “Clinical and epidemiological features of 36 children with coronavirus disease 2019 (COVID-19) in Zhejiang, China: an observational cohort study,” Lancet Infect. Dis. , vol. 20, no. 6, pp. 689-696, Jun. 2020, doi: 10.1016/S1473-3099(20)30198-5.
[47] S. Galmiche et al. , “Exposures associated with SARS-CoV-2 infection in France: A nationwide online case- control study,” Lancet Reg. Health - Eur. , vol. 7, p. 100148, Aug. 2021, doi: 10.1016/j.lanepe.2021.100148.
[48] G. Pullano et al. , “Underdetection of COVID-19 cases in France in the exit phase following lockdown,” Infectious Diseases (except HIV/AIDS), preprint, Aug. 2020. doi: 10.1101/2020.08.10.20171744.
[49] L. E. Smith, H. W. W. Potts, R. Amlôt, N. T. Fear, S. Michie, and G. J. Rubin, “Adherence to the test, trace, and isolate system in the UK: results from 37 nationally representative surveys,” BMJ , vol. 372, p. n608, Mar. 2021, doi: 10.1136/bmj.n608.
[50] Santé publique France, “COVID-19 Point épidémiologique hebdomadaire du 1 er avril 2021,” Apr. 2021.
[51] Santé publique France, “COVID-19 Point épidémiologique hebdomadaire du 05 novembre 2020,” Nov. 2020.
[52] Santé publique France, “CoviPrev : une enquête pour suivre l'évolution des comportements et de la santé mentale pendant l'épidémie de COVID-19,” Jun. 2021. Accessed: Jun. 21, 2021. [Online]. Available: https:// www.santepubliquefrance.fr/etudes-et-enquetes/coviprev-une-enquête-pour-suivre-l' évolution-des- comportements-et-de-la-sante-mentale-pendant-l-epidemie-de-covid-19
[53] E. J. Haas et al. , “Impact and effectiveness of mRNA BNT162b2 vaccine against SARS-CoV-2 infections and COVID-19 cases, hospitalisations, and deaths following a nationwide vaccination campaign in Israel: an observational study using national surveillance data,” The Lancet , vol. 397, no. 10287, pp. 1819-1829, May 2021, doi: 10.1016/S0140-6736(21)00947-8.
[54] R. J. Harris, J. A. Hall, A. Zaidi, N. J. Andrews, and J. K. Dunbar, “Impact of vaccination on household transmission of SARS-COV-2 in England,” Preprint , p. 32, Apr. 2021.
[55] L. Di Domenico, E. Valdano, E. Colosi, and V. Colizza, “Risk of COVID-19 introductions in schools in France week 37 (Sept 7-13, 2020),” Sep. 2020.
[56] S. J. Fox, M. Lachmann, and L. A. Meyers, “Risks of COVID-19 Introductions as Schools Reopen,” Univ. Tex. Austin COVID-19 Model. Consort. , Jul. 2020, Accessed: Jun. 21, 2021. [Online]. Available: https://cid.utexas.edu/sites/default/files/cid/files/school_introduction_risks.pdf?m=1598051386
[57] N. C. Okoye et al. , “Performance Characteristics of BinaxNOW COVID-19 Antigen Card for Screening Asymptomatic Individuals in a University Setting,” J. Clin. Microbiol. , vol. 59, no. 4, pp. e03282-20, doi: 10.1128/JCM.03282-20.
[58] G. Pilarowski et al. , “Field Performance and Public Health Response Using the BinaxNOWTM Rapid Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Antigen Detection Assay During Community- Based Testing,” Clin. Infect. Dis. , no. ciaa1890, Dec. 2020, doi: 10.1093/cid/ciaa1890.
[59] M. Génois, C. L. Vestergaard, C. Cattuto, and A. Barrat, “Compensating for population sampling in simulations of epidemic spread on temporal contact networks,” Nat. Commun. , vol. 6, no. 1, Art. no. 1, Nov. 2015, doi: 10.1038/ncomms9860.
APPENDIX
1. Modèle compartimental
Figure A1. Structure du modèle compartimental.
2. Algorithme de génération de réseaux de contacts temporels synthétiques à partir de données empiriques
Pour chaque réseau empirique, nous avons construit un algorithme permettant de créer des réseaux synthétiques ayant des caractéristiques similaires à celles observées empiriquement, pour étendre la durée des données et permettre des simulations plus longues. L'algorithme est composé des étapes suivantes:
i. Nous mesurons la similarité moyenne entre les structures des contacts des individus au cours de deux jours consécutifs, et calculons les corrélations entre les durées de contact de chaque paire d'individus.
ii. Nous générons un réseau synthétique de contacts au sein de chaque classe, comme un graphe aléatoire avec le même nombre de liens (paires d'individus ayant eu au moins un contact) que dans les données réelles. Pour chaque paire d'individus, s'ils ont été en contact pendant les deux jours de données (c'est-à-dire un lien répété), avec une durée de contact globale w1 le premier jour et w2 le second, nous leur attribuons avec probabilité p une durée de contact prise au hasard entre w1 et w2 ; sinon, nous leur attribuons une valeur aléatoire prise dans l'ensemble des durées de contact quotidiennes mesurées dans l'ensemble des données. Si les deux individus n'étaient pas en contact dans les données, nous leur attribuons une durée de contact aléatoire parmi l'ensemble des durées mesurées dans les données.
iii. Pour chaque paire de classes, nous générons le même nombre de liens que dans les données, avec un mélange de liens existant dans les données et de liens aléatoires: Pour chaque lien à ajouter, avec la probabilité p' un lien existant est sélectionné, sinon un lien aléatoire est ajouté avec une durée prise parmi les valeurs observées empiriquement.
Nous avons ajusté les paramètres p et p' pour reproduire dans les réseaux synthétiques la similarité moyenne observée empiriquement dans les structures de contact des individus entre deux jours consécutifs.
Pour les "classes préparatoires", nous avons également généré un réseau de première année en considérant une copie synthétique (générée avec l'algorithme ci-dessus) du réseau empirique de deuxième année. Ensuite, des liens aléatoires entre les étudiants de première année et de deuxième année ont été ajoutés, sous la contrainte que la densité du réseau entre les classes d'années différentes soit la moitié de la densité entre les classes de la même année. Les chronologies des contacts ont également été simulées de manière réaliste, avec les mêmes propriétés statistiques que celles observées dans les données empiriques, en suivant les recommandations de Ref. [59].
Pour ajouter les enseignants au réseau, puisqu'ils n'ont pas participé à la collecte de données, (i) nous avons considéré 18 enseignants synthétiques, tels que chaque enseignant est principalement affecté à une classe mais enseigne également dans deux autres classes de la même année ; (ii) les contacts des enseignants avec les élèves de leur classe principale et avec les élèves des autres classes sont modélisés en utilisant les valeurs moyennes mesurées dans l'ensemble de données de 2011 [35]; (iii) chaque enseignant a des contacts avec deux autres enseignants.
Figure A2. Visualisation de réseaux synthétiques. Visualisation des données synthétiques de contact agrégées sur deux jours, pour l'école primaire (à gauche) et l'école secondaire (à droite). Les noeuds représentent les enseignants et les élèves, chaque cercle représente une classe, et les liens représentent les contacts, l'épaisseur codant la durée du contact. Les réseaux synthétiques pour l'école secondaire incluent une année supplémentaire (ce qui rend sa taille deux fois plus grande que la taille empirique montrée dans la visualisation de la Figure 2 du texte principal, donc composé de 654 élèves) et des enseignants.
Figure A3. Impact de l'augmentation de la couverture vaccinale des enseignants à l'école primaire. (a) Pourcentage de réduction du nombre de cas obtenu par les protocoles sélectionnés en fonction de la couverture vaccinale des enseignants à l'école primaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Les fluctuations observées à 80% sont l'effet des différences dans le très petit nombre de cas détectés par le test basé sur les symptômes et ne doivent pas être interprétées comme une variation significative. (b) Pourcentage de réduction du nombre de cas obtenu par les protocoles d'intervention en fonction de la taille médiane de l'épidémie dans l'école primaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Les points d'un même protocole pour une couverture vaccinale différente ont tendance à être regroupés. (c) Augmentation du nombre de journées perdues par les élèves pour les protocoles sélectionnés en fonction de la couverture vaccinale des enseignants à l'école primaire. L'augmentation du nombre de jours perdus est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Dans tous les graphiques, les résultats du dépistage itératif font référence à un dépistage hebdomadaire.
Figure A4. Impact de la susceptibilité des adolescents. Pourcentage de réduction du nombre de cas obtenu par les protocoles sélectionnés en fonction de la susceptibilité relative des adolescents de l'école secondaire. La réduction du nombre de cas est calculée par rapport à la stratégie de base (test basé sur les symptômes, ST). Les résultats du dépistage itératif se réfèrent à un dépistage hebdomadaire.
* 1 Note scientifique de l'OPECST n° 17, La politique vaccinale en France, juillet 2019.
* 2 Rapport n° 344 (2019-2020) sur l'hésitation vaccinale, de Fl. LASSARADE, sénatrice, J.?Fr. ELIAOU et C. VILLANI, députés, au nom de l'OPECST, février 2020.
* 3 https://www.senat.fr/compte-rendu-commissions/20201214/soci.html#toc2
* 4 À ce titre, on ne peut que s'étonner que les données relatives à la vaccination des professionnels de santé en général ne soient pas disponibles, alors que sont publiées celles relatives à la vaccination des professionnels travaillant en Ehpad et en unité de soins de longue durée (USLD) : ces taux s'élèvent au 11 juin 2021 à près de 70 % (source : data.gouv.fr).
* 5 https://www.senat.fr/rap/r20-722/r20-72213.html#toc427
* 6 Pr. D. PITTET (dir.), Rapport final de la mission indépendante nationale sur l'évaluation de la gestion de la crise covid-19 et sur l'anticipation des risques pandémiques , mars 2021.
* 7 https://www.senat.fr/compte-rendu-commissions/20210111/soc.html#toc2
* 8 https://www.senat.fr/compte-rendu-commissions/20210111/soc.html#toc2
* 9 Avis du CCNE, Enjeux éthiques relatifs à la vaccination contre la covid-19 des enfants et des adolescents, 9 juin 2021.
* 10 Le R0, en épidémiologie, peut être défini comme le nombre moyen de personnes qu'une personne contagieuse peut infecter. Le niveau du R0 du virus historique est estimé à 3, celui du variant Alpha à environ 4,5 et celui du variant Delta à environ 6,6. Compte tenu de la progression de la couverture vaccinale, le scénario de référence ici retenu a choisi de se fonder sur une valeur moyenne fixée à 4.
* 11 Cette hypothèse a par ailleurs été évoquée par le professeur Alain Fischer lors de son audition du 10 mars 2021, lorsque ce dernier s'est montré sensible à « l'argument de l'immunosénescence, [selon lequel] les personnes âgées ont un système immunitaire moins efficace que les personnes plus jeunes, ce qui pourrait rendre le vaccin moins protecteur ».
* 12 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018, article 49.
* 13 Décision n° 2015-458 QPC du 20 mars 2015.
* 14 L'écart de cinq ans comme limite basse de la tranche d'âge la plus élevée, au sein des statistiques relatives à la vaccination et celles prises en compte par l'institut Pasteur (respectivement 65 et 60 ans), ne modifie pas véritablement le raisonnement : une fois les personnes les plus à risque vaccinées, c'est bien sur la catégorie des adultes qui devra constituer la cible prioritaire, plutôt que celle des jeunes adultes (18-24 ans).