B. LES ENTREPÔTS DE DONNÉES DE SANTÉ, UN COMPLÉMENT INDISPENSABLE
1. Un pilier médicalisé du système national
a) Le pendant clinique des données médico-administratives de la base centrale
Les entrepôts de données de santé apparaissent comme le volet « médical » qui pourrait utilement se structurer au sein du système national de données de santé.
La Haute Autorité de santé a consacré en 2022 un rapport aux entrepôts de données50(*), dans lequel elle définit les entrepôts de données de santé (EDS) comme désignant « la mise en commun des données d'un ou plusieurs systèmes d'information médicaux, sous un format homogène pour des réutilisations à des fins de pilotage, de recherche ou dans le cadre des soins».
Il convient de souligner que si, formellement, de tels entrepôts ne figurent pas dans le périmètre du SNDS, les données qu'ils ont vocation à abriter ne sauraient y échapper aux termes de la définition de 2019.
Le principal enjeu aujourd'hui tient dans la constitution d'entrepôts de données de santé hospitaliers. Cependant, la médecine de ville est pleinement concernée par les entrepôts de données. Comme le soulignait la HAS, le Collège national des généralistes enseignants porte aujourd'hui une initiative d'entrepôt de données en médecine générale et de tels projets sont également soutenus par des entreprises privées à partir des logiciels utilisés par les professionnels de santé.
b) Des données cliniques de différentes sources
Différents niveaux de données intègrent les entrepôts. Aux données administratives classiques et de facturation, s'ajoutent ainsi principalement, comme le souligne la HAS, la biologie structurée et les textes, lesquels recouvrent tant les comptes rendus, ordonnances, notes ou lettres de consultation par exemple. Peuvent ensuite venir des données relatives au circuit du médicament ou encore occasionnellement celles de réanimation.
Les données d'imagerie sont rarement intégrées, relève la HAS, principalement pour des questions de volumétrie. Ce même argument a été soulevé par Amaury Martin devant la mission, qui évoquait un souci important, dans la constitution des entrepôts, de pertinence de la conservation avec, dans le cas de lames numérisées par exemple, un stockage lourd d'images qui, après plusieurs années, n'offrent que peu de potentialités. Ainsi, l'enjeu n'est pas celui du stockage sans fin mais bien celui de la conservation d'une base exploitable, avec un tri régulier de son contenu.
· L'hétérogénéité des données renseignées conduit la Haute Autorité de santé à recommander de préciser un socle commun de données.
Le Pr Cuggia estimait ainsi auprès de la mission que « le principal défi actuel réside dans la qualité des données », dont l'insuffisance limite la réutilisation et la valeur. Cette préoccupation s'applique à toutes les étapes : lors de la saisie dans les logiciels métiers, lors de la collecte à partir de ces mêmes logiciels, pendant l'exploitation des entrepôts et lors de l'utilisation des données ou enfin dans le partage et le chaînage avec d'autres bases.
c) Des lacunes liées aux systèmes d'information hospitaliers et aux charges qui pèsent sur les soignants
Comme le note justement la HAS, « les données de l'EDSH sont le reflet des SI utilisés au quotidien par le personnel de l'hôpital. Les acteurs soulignent que la qualité des données de l'EDSH et la quantité de travail à fournir pour une réutilisation rapide et efficace sont fortement dépendantes des SI sources. La possibilité d'accéder aux données d'un SI dans un format structuré et normalisé simplifie grandement son intégration dans l'EDS puis sa réutilisation. »
Or, dans un contexte particulièrement contraint de tensions des effectifs dans les établissements de santé, il est impensable d'ajouter une charge supplémentaire de renseignement de bases informatisées à des soignants qui se plaignent de ne plus être suffisamment auprès des patients.
· L'un des enjeux principaux et initiaux dans la constitution des entrepôts de données de santé est bien celui de la performance des outils de terrain et leur capacité à porter des dossiers correctement et finement renseignés par les soignants tout au long de la prise en charge des patients.
Le dossier patient à l'APHP : le système Orbis
Le dossier patient informatisé sur la plateforme Orbis a mis plus de dix ans pour être développé et déployé sur les sites de l'AP-HP avec, comme cela a été souligné, un enjeu de continuité de la prise en charge entre les établissements. L'hôpital européen Georges Pompidou, initialement pionnier de la numérisation, demeure cependant aujourd'hui hors du champ d'Orbis.
Le logiciel comprend aujourd'hui 22 modules, dont l'un consacré à la gestion des lits. Au-delà des enjeux de traçabilité et de sécurisation des soins, le système permet de porter des informations particulières, qui ne servent pas au codage tarifaire mais à la prise en charge, par exemple sur des indications de protection nécessaire en infectiologie.
La base s'adresse aujourd'hui à 86 000 utilisateurs finaux et être utilisée par 36 000 personnes sur une journée.
En outre, les entrepôts de données de santé hospitaliers se confrontent immédiatement à un problème récurrent que relèvent médecins et soignants non dans une optique de recherche mais de prise en charge primaire : le manque d'interopérabilité des systèmes d'information, tant à l'hôpital qu'entre la ville et l'hôpital, encore davantage.
· Sur ce point, la Fédération hospitalière française (FHF) estime que le Ségur numérique a créé une dynamique sans précédent : « En effet, les programmes du Ségur Numérique (SUN ES, ESMS Numérique) ont été, pour beaucoup d'établissements, l'occasion d'engager un programme de transformation numérique (incluant le médico-social). »
Pour autant, la fédération constate des lacunes importantes, principalement du fait de la difficulté des éditeurs à répondre aux nombreuses commandes des établissements. Beaucoup d'entre elles seraient ainsi placées en attente, sans garantie de réponse, et ce même de la part d'éditeurs importants. La fédération constate en outre un « effet d'aubaine » du programme SON-S, dont le calendrier a conduit les éditeurs à produire, à la hâte, des logiciels à la qualité insuffisante malgré un référencement par l'État.
Enfin, le déploiement des nouveaux outils semble également délicat, entre la pression ministérielle pour une mise en oeuvre rapide et les difficultés des éditeurs à tenir les commandes. Comme le déplore la FHF, un grand nombre de structures de toutes tailles n'ont ainsi pas les ressources nécessaires pour déployer ces solutions et, dans le même temps, développer les usages, et ce malgré l'incitation financière proposée.
La FHF a également pointé des effets de bord dans la configuration du Ségur numérique. Ainsi, le différentiel de maturité entre les établissements aurait été renforcé, les établissements non bénéficiaires du programme HOP'EN (Hôpital numérique ouvert sur son environnement) ne pouvant rejoindre le programme Ségur. Par ailleurs, le financement lié à l'activité désavantage les petites structures qui n'ont parfois pas les ressources internes pour assurer leur mise à niveau, et ce alors même qu'elles trouvent une nécessité renforcée à assurer une interopérabilité avec les établissements de ville en proximité.
2. Une structuration encore balbutiante
a) Une structuration récente
La structuration des entrepôts de données de santé (EDS) est un phénomène encore récent qui connaît une accélération depuis la seconde moitié de la décennie 2010. Si le format retenu aujourd'hui et l'identification qui en est faite sont nouveaux, le principe des entrepôts est lui assez ancien, comme le soulignait l'Institut Curie qui indiquait avoir « constitué depuis plus de 20 ans des entrepôts de données avec des outils pour cartographier les données disponibles et mis en place des procédures pour y accéder ».
Projets d'entrepôts de données de santé hospitaliers
Source : Rapport de la Haute Autorité de santé
Les principaux entrepôts sont aujourd'hui constitués par des centres hospitaliers d'envergure, au premier rang desquels les CHU. La mission s'est rendue à l'AP-HP pour rencontrer notamment les responsables de l'entrepôt de données de santé du premier CHU du pays, mais aussi évoquer concrètement les données qui y sont reportées et la manière dont le renseignement est fait tout au long du parcours de soins.
L'AP-HP a mis en place le premier entrepôt de données de santé autorisé en janvier 2017. L'EDS de l'AP-HP intègre aujourd'hui les données de santé de plus 14 millions de patients admis dans les 39 établissements de l'AP-HP. Le tout recouvre 40 millions de dossiers administratifs, le même nombre d'actes, 45 millions de diagnostics, 103 millions de comptes rendus, 35 millions d'examens d'imagerie médicale et 2 500 millions d'analyses biologiques.
Au total, l'exploitation de l'entrepôt représent aujourd'hui :
- plus de 260 projets de recherche déposés au CSE ;
- 175 recherches référencées sur le site internet ;
- une cinquantaine de publications scientifiques ;
- 57 projets partenariaux dont 12 partenaires privés (industries pharmaceutiques, start-ups, fabricants d'équipement d'imagerie, etc.)
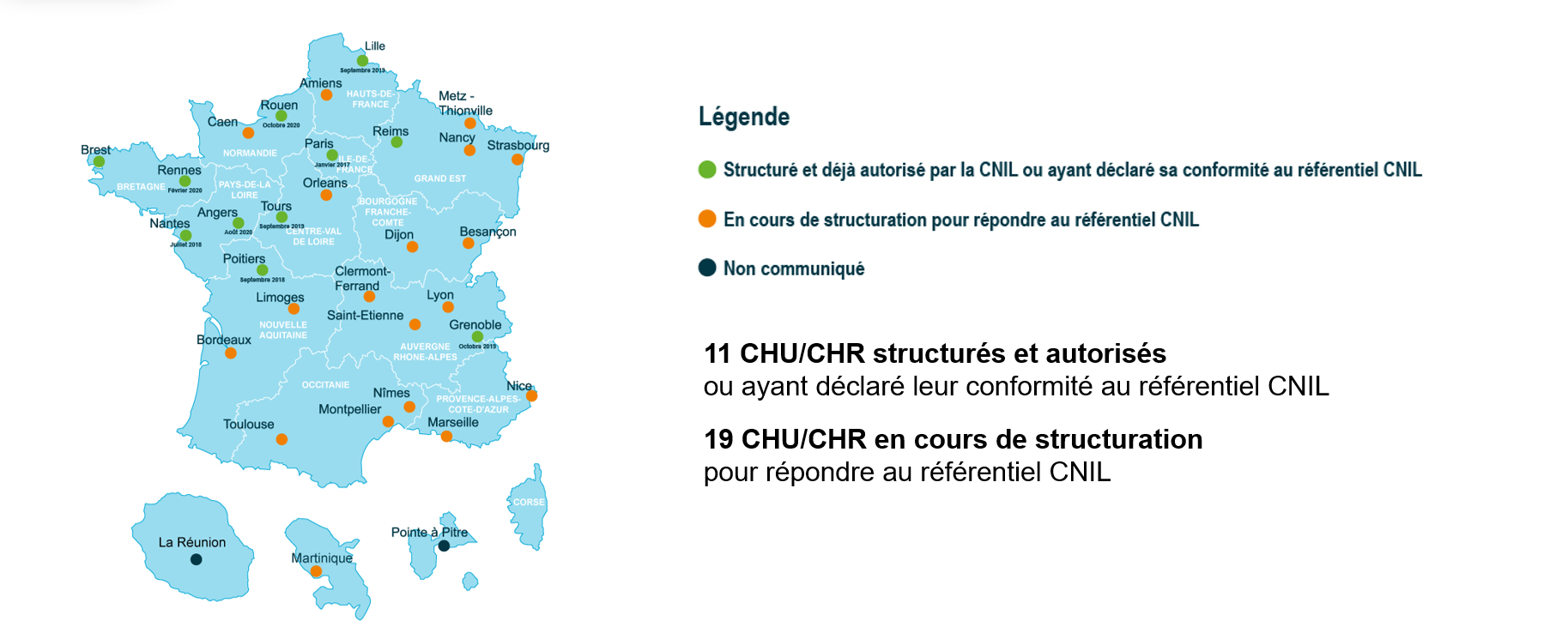
La commission « Recherche et Innovation » de la FHF comptabilisait en 2022 trente projets d'EDS : 11 CHU autorisés et 19 CHU en cours de structuration.
D'autres initiatives inter établissements ont été soulignées, notamment dans le cadre de groupements de coopération sanitaire :
- les établissements du GCS HUGO (5 CHU + l'Institut de cancérologie de l'Ouest), qui mettent en commun un logiciel développé par le LTSI de Rennes (eHOP), ont également créé en 2020 une infrastructure dédiée permettant le partage des données interrégionales. Complémentaire des entrepôts de données de chaque établissement, cette plateforme technique, nommée Ouest Data Hub (ODH), est hébergée au CHU de Nantes.
- les établissements du groupement de coopération du Grand Est (GGEST), avec 5 CHU et le CHR du GGEST, se sont structurés en réseau afin d'assurer une mutualisation des expertises et du partage des données grâce à l'interopérabilité des solutions et organisations.
Structuration des entrepôts hospitaliers sur le territoire
Source : FHF
· Les moyens humains à l'appui des entrepôts sont particulièrement inégaux.
L'un des principaux défis aujourd'hui dans la structuration des entrepôts de données de santé est la capacité des établissements à disposer des professionnels compétents pour les alimenter, les gérer et, in fine, les exploiter.
Or, comme le note la HAS, les ressources humaines affectées aux entrepôts sont « extrêmement variables : d'une moitié d'équivalent temps plein jusqu'à 70 personnes pour l'AP-HP, avec une médiane à 7,5 équivalents temps plein ». L'AP-HP revendique elle dans la présentation de son entrepôt auprès de la mission une mobilisation de plus de 100 équivalents temps plein hors appui de prestataires.
Ces compétences sont cependant rares et difficiles à capter pour les établissements, les grilles salariales étant parfois, dans ce secteur, incompatibles avec leurs moyens. La Haute Autorité de santé expliquait ainsi dans son rapport : « Les EDSH mobilisent des compétences techniques de haut niveau, et l'expérience acquise dans chaque contexte devrait être capitalisée sur le long terme. Il est à la fois difficile d'attirer des profils expérimentés et de garder des profils juniors plus de quelques années, notamment pour des questions de valorisation professionnelle ou financière. Il est par ailleurs difficile d'intégrer des cliniciens capables d'apporter leur expertise sur l'intégration des données brutes depuis le SIH. Les soignants manquent de temps disponible à consacrer à ces sujets et n'ont pas la même culture scientifique de la donnée que les porteurs des EDSH. Il est essentiel de diriger une partie des usages vers ces soignants (entre autres pour le pilotage de leurs activités) afin de les intéresser au projet d'EDSH. »
b) Le réseau des entrepôts hospitaliers demeure cependant en phase de construction.
L'enjeu des entrepôts de données de santé a été inscrit au sein de la « stratégie nationale d'accélération santé numérique » comme dans le plan « France 2030 ». C'est dans ce cadre qu'un appel à projets a été lancé par le Gouvernement, doté d'une enveloppe initiale de 50 millions d'euros de France 2030, l'appel à projets a été abondée, début mars 2023, de 25 millions d'euros supplémentaires. La plateforme des données de santé accompagne les lauréats dans la constitution de leur entrepôt, sur les aspects de conventionnement, de gouvernance, de conformité réglementaire mais aussi par exemple sur les questions de valorisation des données.
L'appel à projets relatif aux entrepôts de données de santé
Un appel à projets relatif à la constitution d'entrepôts de données de santé hospitaliers est actuellement piloté par la DGOS et opéré par Bpifrance avec le soutien du Health Data Hub.
Cet appel à projets a un double objectif :
- construire et consolider des entrepôts de données de santé dans les établissements de santé ;
- constituer à terme un réseau national favorisant la production et le partage fluide des données de santé, ainsi que leur exploitation entre acteurs publics et privés de la recherche et de l'innovation.
Sélectionnés par un jury d'experts en données de santé, six lauréats ont été retenus dans la première vague pour un montant d'aide global de près de 40 millions d'euros sur les 40 prochains mois :
- le projet ACCES de l'AP-HP (Île-de-France) (consolidation de son entrepôt de données de santé pour la réalisation de projets de recherche et d'innovation) ;
- le projet eDOL du CHU de Montpellier (développement de son entrepôt de données de santé en utilisant le format interopérable OMOP) ;
- le projet EDEN4HEALTH porté par le GCS Grand Est (développement d'une plateforme d'accessibilité et d'intelligence en données de santé incluant 7 établissements de la région) ;
- le projet ODH 2.0 porté par le GCS HUGO et l'ODH (intégration de nouveaux types de flux de données) ;
- le projet EDS NOVA porté par le GCS NOVA (déploiement et mise à niveau des entrepôts de données des établissements partenaires du projet) ;
- le projet ONCODS d'UNICANCER (conception d'un entrepôt dédié au partage de données s'appuyant sur la mise en réseau de 12 entrepôts locaux des centres de lutte contre le cancer et la constitution d'une infrastructure centrale).
· Le financement pérenne des entrepôts demeure incertain.
La plateforme des données de santé51(*) estime à une dotation de 60 à 90 millions d'euros annuels le besoin de financement initial. Elle retient pour ce chiffrage un coût estimé à 2 millions d'euros par an sur cinq ans pour le développement d'un entrepôt, puis 3 millions d'euros par an le coût de financement son fonctionnement nominal.
Force est de constater que l'appel à projets promet une dotation, pour trois ans qui, même majorée, est inférieure aux besoins annuels estimés.
En outre, le risque des appels à projets larges est de vouloir valoriser le plus grand nombre d'initiatives et, comme souvent, céder au « saupoudrage » au détriment de l'identification de projets réellement structurants. Cette pratique trop habituelle dans le domaine de la recherche médicale, comme le montre encore la sélection nombreuse de futurs instituts hospitalo-universitaires pour une enveloppe initialement prévue pour quelques-uns, ne doit pas être appliquée ici encore.
Il paraît indispensable d'établir de réelles priorités dans la constitution des entrepôts de données de santé et que celles-ci soient cohérentes avec les besoins de la recherche médicale et le pilotage du système de santé. L'identification de secteurs ou pathologies doit être poursuivie, comme la nécessité d'une couverture de bassins géographiques, notamment en outre-mer. Le niveau des CHU apparaît ainsi devoir être la priorité, en identifiant en leur sein les projets les plus déterminants.
De même, se pose une question centrale de gouvernance, que la Haute Autorité de santé appelle à appréhender sur trois niveaux : local, concernant les usages de terrain, interrégional pour ce qui est des réseaux d'entrepôts et la mutualisation de solutions techniques, et national pour la mise à disposition d'outils et l'établissement de doctrines et méthodologies.
Recommandation n° 2 : Prioriser la constitution d'entrepôts de données de santé hospitaliers d'envergure répondant à des besoins de santé publique et de recherche, par pathologies et bassins géographiques
Dans son volet relatif à l'utilisation secondaire des données, la feuille de route du numérique en santé52(*) prévoit, en continuité de la précédente, un objectif de structuration d'un réseau d'entrepôts de données de santé, « basés sur des sources de données pertinentes et des modèles économiques pérennes ».
L'une des priorités doit être la construction d'une doctrine nationale complète afin de permettre la création d'un réseau d'entrepôts interopérables et ainsi amplifier l'utilisation des données. La DGOS travaille aujourd'hui à une doctrine économique et technique concernant les entrepôts de données de santé, dans le contexte de l'appel à projets qui laisse pleine liberté aux acteurs de se structurer.
· À ce titre, les choix divers faits dans les solutions techniques interpellent quant aux capacités d'exploitations futures, particulièrement dans le contexte d'études multi-centriques, c'est-à-dire propres à plusieurs services ou établissements.
Ainsi, la HAS soulignait qu' « aucun modèle de données standard ne se dégage comme utilisé par tous les EDSH », avec des recours aux modèles OMOP ou eHop notamment. De même, sur ce volet technique, la HAS notait « une opportunité à favoriser l'émergence de plateformes technologiques open source et des communautés associées ».
Enfin, la HAS constate des lacunes dans les pratiques relatives à la documentation, quand seulement « la moitié des EDSH ont mis en place une documentation accessible au sein du CHU sur les flux de données, la signification ainsi que le bon usage des données qualifiées ».
Une architecture technique complexe
L'architecture technique d'un EDSH comporte plusieurs couches :
- le traitement de la donnée : connexion et export des données sources, transformations diverses (nettoyage, agrégation, filtrage, standardisation) ;
- le stockage de la donnée : moteurs de base de données, stockage des fichiers (sur des serveurs de fichiers ou des stockages objets), moteurs d'indexation permettant d'optimiser certaines requêtes ;
- l'exposition de la donnée : données brutes, API, tableaux de bord, environnements de développement et d'analyse, applications web spécifiques. À ces composants centraux s'ajoutent d'autres briques transverses qui assurent le fonctionnement efficace et sécurisé de la plateforme : gestion des identités et des autorisations, journalisation de l'activité (logging), administration automatisée des serveurs et des applications. Selon l'EDSH, le nombre de briques techniques utilisées peut varier fortement : 36 logiciels pour la plateforme AP-HP, une dizaine référencée par l'institut Curie.
Source : Rapport de la HAS
Sans qu'il y ait un besoin d'uniformisation du modèle, une harmonisation semble nécessaire. Le comité stratégique des données de santé a, dans ce contexte lancé plusieurs groupes de travail portant sur :
- un socle commun de données pour les entrepôts de données hospitaliers ;
- le financement pérenne des bases de données de santé ;
- les mécanismes de redevance et la gouvernance d'accès aux données de santé.
c) Un encadrement de la protection des données
L'encadrement du fonctionnement de ces entrepôts au regard du droit relatif à la protection des données s'est récemment formalisé, avec un référentiel de la Cnil relatif aux entrepôts de données de santé depuis 2021.
Un référentiel Cnil encadrant depuis 2021 les entrepôts de données de santé
Le référentiel sur les entrepôts de données de santé impose en son point 11.3 que « seuls les entrepôts ayant recours à un sous-traitant relevant exclusivement des juridictions de l'Union européenne ou d'un pays considéré comme adéquat au sens de l'article 45 du RGPD sont conformes au présent référentiel » et aucun entrepôt faisant intervenir les services d'un prestataire non soumis aux juridictions exclusivement européennes n'a été autorisé.
La Cnil se prononce régulièrement sur les problématiques liées au recours aux services de prestataires soumis à des lois étrangères et qui est susceptible d'engendrer des transferts de données à caractère personnel depuis l'Union européenne vers les États-Unis
Elle a adressé un courrier à plusieurs administrations afin de les alerter sur ces problématiques et encourager le choix de solutions souveraines dès la conception d'un nouveau traitement.
Il convient également de rappeler que les entrepôts de données de santé (constitués à des fins de recherche, de pilotage de l'activité, etc.) sont à distinguer de la gestion des données réalisée par les établissements de santé dans le cadre de la prise en charge et du soin (dossier médical). Certains établissements font le choix d'un recours à des prestataires non soumis exclusivement au droit de l'UE pour la gestion et l'hébergement de ces données. Il doit être précisé que ces traitements (gestion du dossier médical) ne sont pas soumis à formalités préalables et la Cnil n'est saisie que de peu de demandes de conseil les concernant. En toute état de cause, une approche beaucoup plus pragmatique pour ces traitements, qui ont un impact direct sur la santé et la prise en charge des personnes doit être adopté afin de ne pas porter atteinte à leurs intérêts vitaux.
Source : Réponses de la Cnil
Les établissements sollicitent progressivement les autorisations, comme l'explique l'Institut Curie, qui indique qu' « une demande d'autorisation pour constituer un EDS au sens de la Cnil est en cours et devrait être déposée en 2023. Ce serait alors le premier centre de lutte contre le cancer à disposer d'un EDS et parmi les premiers suivant la dernière version du référentiel EDS publié par la Cnil fin 2021. »
* 50 Haute Autorité de santé, Entrepôts de données de santé hospitaliers en France - Quel potentiel pour la Haute Autorité de santé ?, novembre 2022.
* 51 Réponses au questionnaire.
* 52 Feuille de route 2023-2027 - Mettre le numérique au service de la santé.