Avis n° 627 (2014-2015) de M. Jean-François LONGEOT , fait au nom de la commission de l'aménagement du territoire et du développement durable, déposé le 15 juillet 2015
Disponible au format PDF (947 Koctets)
-
LES CONCLUSIONS DE LA COMMISSION
-
AVANT-PROPOS
-
EXPOSÉ GÉNÉRAL
-
EXAMEN DES ARTICLES
-
Article 5 quinquies E - Renforcement de la
réglementation en matière d'appareils de bronzage
-
Article 10 (articles L. 221-1, L. 221-6
et L. 222-1 du code de l'environnement) - Information du public sur les
risques sanitaires liés à la pollution de l'air
-
Article 11 (articles L. 1334-14, L. 1334-15,
L. 1334-16-1 et L. 1334-16-2 [nouveaux], et L. 1334-17 du code
de la santé publique) - Renforcement de la protection contre
l'exposition à l'amiante
-
Article 11 bis A (articles L. 221-7 et
L. 227-1 du code de l'environnement) - Valeurs-guides et niveaux de
référence pour le radon
-
Article 11 bis B (articles L. 1313-1, L.
1313-3-1, L. 1313-5, et L. 1313-6-1 du code de la santé
publique) - Transfert à l'Anses de la mission de délivrance des
autorisations de mise sur le marché des produits biocides
-
Article 11 bis C (articles L. 1321-4 et
L. 1321-7 du code de la santé publique) - Contrôle sanitaire
de l'eau
-
Article 11 bis D (articles L. 1335-3 à
L. 1335-5 et L. 1337-10 [nouveaux] du code de la santé
publique) - Réglementation des installations produisant des
aérosols d'eau
-
Article 11 bis E (articles L. 1337-1 A et
L. 1337-10 [nouveaux] du code de la santé publique) - Sanctions en
matière de qualité des eaux de baignade
-
Article 11 bis F (article 13 de la loi
n° 2013-619 du 16 juillet 2013 portant diverses dispositions
d'adaptation au droit de l'Union européenne dans le domaine du
développement durable) - Abrogation du régime transitoire
d'autorisation des produits biocides
-
Article 11 bis (article L. 1311-7 du code de
la santé publique) - Plans régionaux santé et
environnement
-
Article 11 ter (article L. 1336-1 [nouveau]
du code de la santé publique, article L. 211-11 du code de
l'environnement) - Prévention des risques liés au bruit
-
Article 11 quater A (articles L. 1338-1
à L. 1338-4 [nouveaux] du code de la santé publique) - Lutte
contre les espèces végétales et animales dont la
prolifération est nuisible à la santé humaine
-
Article 11 quater (article L. 5231-2 du code
de la santé publique) - Interdiction du bisphénol A dans les
jouets et amusettes
-
Article 11 quinquies A - Rapport sur
l'étiquetage des nanomatériaux
-
Article 11 quinquies (article L. 5232-1 du
code de la santé publique) - Conception des appareils portables
permettant l'écoute de son par l'intermédiaire d'écouteurs
ou d'oreillettes
-
Article 12 ter (article L. 1434-13 du code de la
santé publique) - Lutte contre les déserts médicaux
-
Article additionnel après l'article 12 ter
(articles L. 632-1 et L. 632-2 du code de l'éducation) -
Professionnalisation des études de médecine
-
Article additionnel après l'article 12 ter
(article L. 4131-6-1 [nouveau] du code de la santé publique) -
Régulation à l'installation des médecins
-
Article 5 quinquies E - Renforcement de la
réglementation en matière d'appareils de bronzage
-
TRAVAUX EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 627
SÉNAT
SESSION EXTRAORDINAIRE DE 2014-2015
|
Enregistré à la Présidence du Sénat le 15 juillet 2015 |
AVIS
PRÉSENTÉ
au nom de la commission de l'aménagement du territoire et du développement durable (1) sur le projet de loi , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE APRÈS ENGAGEMENT DE LA PROCÉDURE ACCÉLÉRÉE , de modernisation de notre système de santé ,
Par M. Jean-François LONGEOT,
Sénateur
|
(1) Cette commission est composée de : M. Hervé Maurey , président ; MM. Guillaume Arnell, Pierre Camani, Gérard Cornu, Ronan Dantec, Mme Évelyne Didier, M. Jean-Jacques Filleul, Mme Odette Herviaux, MM. Louis Nègre, Rémy Pointereau, Charles Revet , vice-présidents ; Mme Natacha Bouchart, MM. Jean-François Longeot, Gérard Miquel , secrétaires ; MM. Claude Bérit-Débat, Jérôme Bignon, Mme Annick Billon, M. Jean Bizet, Mme Nicole Bonnefoy, MM. Patrick Chaize, Jacques Cornano, Michel Fontaine, Alain Fouché, Benoît Huré, Mme Chantal Jouanno, MM. Jean-Claude Leroy, Philippe Madrelle, Didier Mandelli, Jean-François Mayet, Pierre Médevielle, Louis-Jean de Nicolaÿ, Cyril Pellevat, Hervé Poher, David Rachline, Michel Raison, Jean-Yves Roux, Mme Nelly Tocqueville, MM. Michel Vaspart, Paul Vergès . |
Voir le(s) numéro(s) :
|
Assemblée nationale ( 14 ème législ.) : |
2302 , 2673 , 3673 et T.A. 505 |
|
|
Sénat : |
406 et 628 (2014-2015) |
|
LES CONCLUSIONS DE LA COMMISSIONLa commission de l'aménagement du territoire et du développement durable, réunie le mercredi 15 juillet 2015, a examiné le rapport pour avis de Jean-François Longeot sur le projet de loi n° 406 (2014-2015) de modernisation de notre système de santé. Deux aspects de ce projet de loi ont retenu l'attention de la commission. En ce qui concerne les aspects santé-environnement , la commission a soutenu la plupart des avancées du projet de loi : la prise en compte de la notion d'exposome, le renforcement de la surveillance des pollens et moisissures de l'air extérieur, l'amélioration des remontées d'information sur l'amiante et le plomb, la mise en place de valeurs de référence pour l'exposition au radon, l'encadrement des brumisateurs d'eau dans l'espace public ou encore l'interdiction des jouets au bisphénol A. La commission a souhaité en revanche aller plus loin sur la question des appareils de bronzage, dont la nocivité est scientifiquement établie : elle a adopté un amendement visant à interdire les cabines UV , à l'instar du Brésil et de l'Australie. En matière de lutte contre la désertification médicale , la commission a également adopté, à l'unanimité de ses membres , une position forte en suivant les recommandations préconisées en 2013 par le rapport d'Hervé Maurey sur le même sujet. Elle propose un dispositif de régulation à l'installation des médecins , qui introduit le principe « une installation pour un départ » dans les zones sur-dotées en médecins. Ce mécanisme de conventionnement sélectif existe déjà pour la plupart des professions de santé (infirmiers, sages-femmes, orthophonistes, chirurgiens-dentistes) et a largement fait les preuves de son efficacité selon le rapporteur. La commission a également souhaité traiter le problème en amont, en agissant au stade de la formation des jeunes médecins. Elle préconise de développer une logique d'apprentissage en prévoyant l' « immersion précoce des étudiants en environnement professionnel » et traduit cette volonté dans les faits en rendant obligatoire un stage d'initiation à la médecine générale dès le deuxième cycle des études de médecine, afin de permettre aux jeunes étudiants d' « appréhender le plus tôt possible les contours de leur futur métier » . |
AVANT-PROPOS
Mesdames, Messieurs,
Beaucoup de parlementaires de tous bords suivent avec attention l'examen du projet de loi de modernisation de notre système de santé : entre son dépôt sur le bureau de l'Assemblée nationale le 15 octobre 2014 et son vote par les députés le 14 avril 2015, le texte est passé de 57 à 209 articles , soit 152 articles supplémentaires.
La commission de l'aménagement du territoire et du développement durable ne s'est quant à elle saisie que de dix-sept articles qui entrent directement dans le champ de sa compétence : les articles 1, 5 et 10 à 11 quinquies , pour l'essentiel ajoutés lors du débat à l'Assemblée nationale, traitant des questions de santé et d'environnement et un seul article, le 12 ter , relatif à la lutte contre les déserts médicaux .
Votre rapporteur a volontairement choisi de ne proposer qu'un nombre réduit d'amendements à ce texte. Il s'agit en revanche de véritables enjeux, de marqueurs identitaires pour votre commission . En effet, l'accès aux soins sur l'ensemble du territoire est, avec l'accès aux réseaux numériques, une préoccupation majeure de nos concitoyens et leurs élus locaux.
Lors de sa réunion du 15 juillet 2015, la commission a émis un avis favorable à l'adoption des articles dont elle s'est saisie pour avis, sous réserve de trois compléments significatifs proposés par son rapporteur.
EXPOSÉ GÉNÉRAL
I. LE CONTEXTE
A. LA PRISE EN CHARGE DES RISQUES ENVIRONNEMENTAUX POUR LA SANTÉ : MIEUX GÉRER LES RISQUES CONNUS, MIEUX PRÉVENIR LES RISQUES ÉMERGENTS
Votre commission a déjà eu l'occasion d'étudier la prise en charge des risques environnementaux pour la santé lors d'une réunion commune, le 15 avril dernier, des commissions de l'aménagement du territoire et du développement durable et des affaires sociales. Chantal Jouanno et Aline Archimbaud ont alors présenté une communication sur l'état des connaissances en matière de risques environnementaux pour la santé.
L'objectif était de faire un bilan des connaissances scientifiques disponibles à ce jour et un état des politiques publiques existant en France sur le sujet, dans la perspective de l'examen du présent projet de loi de modernisation de notre système de santé.
Votre commission a pu à cette occasion faire le constat d'une véritable prise de conscience et d'une profonde évolution des connaissances en un laps de temps très court. Depuis le premier plan national santé environnement (PNSE) de 2004, plusieurs notions importantes se sont imposées : l'impact des expositions tout au long de la vie, la question des faibles doses, la notion d'effet fenêtre ou d'effet cocktail. Ces notions sont aujourd'hui de plus en plus documentées et admises par l'ensemble de la communauté scientifique.
La notion d'exposome s'est imposée en matière d'évaluation des risques . L'exposome donne une vision globale et complète de l'ensemble des expositions aux agents chimiques, physiques et infectieux auxquels un individu est soumis, tout au long de sa vie. L'exposome est aujourd'hui reconnu par le projet de loi, qui consacre sa prise en compte à l'article 1 er .
Dans cet ensemble d'expositions auxquels les individus sont confrontés, il est possible de distinguer entre les risques connus, pour lesquels une prise en charge est normalement prévue même si elle peut être approfondie, et les risques émergents, qui posent la question de la recherche et de la prévention. La liste exhaustive des polluants environnementaux et leur hiérarchie ne sont toutefois pas connues aujourd'hui.
1. Mieux gérer les risques connus
Les risques connus font l'objet d'une réglementation, parfois depuis plusieurs décennies. Il ne s'agit donc plus de déterminer si une exposition provoque un impact sur la santé, mais bien de garantir la mise en oeuvre des règles permettant la protection des populations.
L'amiante est un des risques les mieux documentés. Le principal défi reste aujourd'hui le désamiantage, ainsi que l'avait relevé en 2014 le comité de suivi créé au sein de la commission des affaires sociales du Sénat. Le comité de suivi a formulé dans son rapport 28 propositions tendant notamment à améliorer le pilotage de la politique de désamiantage, renforcer la qualité du diagnostic amiante, mieux protéger les travailleurs et les populations.
Une problématique nouvelle a toutefois récemment émergé en matière d'amiante : la question de l'actinolite . L'actinolite est une roche naturelle dont l'une des variétés présente des caractéristiques amiantifères. La découverte de cette matière a conduit à suspendre de nombreux chantiers en France. Dans l'attente de la définition d'un protocole de test fiable et partagé, les méthodes d'expertise sont aujourd'hui en débat.
Le radon est également un risque bien connu. Gaz radioactif d'origine naturelle auquel l'exposition régulière accroît le risque de développer un cancer du poumon, le radon constitue une problématique très localisée. Il existe une carte des départements dans lesquels la gestion du risque radon est prioritaire : essentiellement le centre de la France, la Bretagne et la Corse. Des mesures de prévention existent afin de diminuer la présence de radon dans les bâtiments, avec des aides financières de l'Agence nationale de l'habitat (ANAH) pour réaliser les travaux nécessaires.
La pollution de l'air est un risque également avéré, et considéré comme prioritaire pour le ministère de l'écologie. On dispose d'évaluations précises des morts prématurées causées par la pollution de l'air extérieur et intérieur : l'Organisation mondiale de la santé les a chiffrées à 7 millions pour l'année 2012. La commission d'enquête sur le coût économique et financier de cette pollution, qui a rendu son rapport le 8 juillet dernier, évalue à 101,3 milliards d'euros par an le coût de cette pollution.
Les UV , naturels et artificiels, constituent un risque avéré et bien documenté par l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail. L'Académie de médecine recommande depuis de nombreuses années l'interdiction pure et simple des cabines de bronzage.
Enfin, l'impact des pesticides sur la santé de leurs utilisateurs comme des consommateurs est de mieux en mieux connu. Une expertise collective de l'INSERM a fait le point en 2013 sur l'ensemble des risques sanitaires connus et avérés. D'après les données de la littérature scientifique internationale des 30 dernières années, il apparaît qu'il existe une association positive entre l'exposition professionnelle aux pesticides et certaines pathologies chez l'adulte : maladie de Parkinson, cancer de la prostate et certains cancers (lymphome non hodgkinien, myélomes multiples). Par ailleurs, les expositions aux pesticides intervenant au cours des périodes prénatale, périnatale et durant la petite enfance semblent être particulièrement à risque pour le développement de l'enfant. Les études se multiplient et réduisent à chaque fois l'étendue des doutes scientifiques.
2. Mieux prévenir les risques émergents
Les risques émergents pour la santé posent une question différente : il ne s'agit pas d'assurer le respect de la réglementation mise en place, mais bien d'encourager la recherche pour faire la preuve du risque ou de l'innocuité de ces expositions, et prendre les mesures de prévention nécessaires afin de protéger la population.
Les perturbateurs endocriniens sont un de ces risques dont la définition et la prise en charge doivent être améliorées.
Les perturbateurs endocriniens sont des substances chimiques d'origine naturelle ou artificielle, étrangères à l'organisme, qui peuvent interférer avec le fonctionnement du système hormonal et induire des effets délétères sur l'individu ou sur ses descendants. L'Europe a adopté en 1999 une stratégie communautaire sur les perturbateurs endocriniens. Il n'existe cependant toujours pas de définition partagée ni de listes des substances.
Pour autant, là aussi, la recherche progresse. Ainsi que le relevaient Chantal Jouanno et Aline Archimbaud dans leur communication, plusieurs études récentes ont chiffré le coût des perturbateurs endocriniens pour la société, avec cependant d'importantes variations dans les chiffres, qui tiennent à l'instabilité de la définition :
- selon le rapport de l'Alliance pour la santé et l'environnement ( Health and Environment Alliance , HEAL) du 18 juin 2014, ce coût serait de 5 milliards d'euros pour le système de santé allemand, de 4 milliards d'euros par an pour le système français et de 31 milliards d'euros au niveau européen ;
- un rapport de 2015, paru dans le Journal of Clinical Endocrinology & Metabolism évalue à plus de 150 milliards d'euros le coût sanitaire pour l'Union européenne de l'exposition des populations à ces substances, dont 45 milliards pour la France.
Les nanoparticules constituent un second champ de recherche qu'il conviendrait d'étudier en détail.
La France dispose déjà d'une réglementation en la matière. Elle impose une déclaration aux pouvoirs publics pour les entreprises important et fabriquant des produits à base de nanomatériaux. Ces déclarations ont permis de constater l'importation ou la fabrication de 400 000 tonnes de nanomatériaux, dans des secteurs variés qui vont des peintures aux cosmétiques, en passant par l'alimentation et le textile.
Il n'existe pas aujourd'hui de protocole d'étude adapté sur ces matériaux, ni de définition. En effet, à ce jour, la définition des nanoparticules se fonde sur leurs dimensions, et non sur des notions de risque.
La France et l'Europe sont en retard sur le sujet. Aux États-Unis, le programme de recherche fédéral National Nanotechnology Initiative (NNI) regroupe les travaux relatifs aux nanomatériaux de 20 départements et agences gouvernementaux. Son budget s'élève à 1,5 milliard de dollars, dont 105 millions sont consacrés aux questions sanitaires et environnementales. Il est essentiel d'encourager chez nous aussi la recherche sur ces questions, faute d'avoir à subir de lourdes conséquences par la suite en termes de prévention des risques.
De manière générale, il apparaît que la France ne peut plus se permettre de fonctionner sur le modèle : un scandale sanitaire, une réponse ponctuelle. Ce n'est pas un mode d'action efficace, surtout quand la santé de la population est en jeu. Le présent projet de loi est l'occasion de faire évoluer ce modèle en encourageant la prévention et une gestion efficace des risques sanitaires connus.
B. AMÉNAGEMENT DU TERRITOIRE : LA DÉSERTIFICATION MÉDICALE S'INSTENSIFIE
La France souffre d'une maladie chronique : la désertification médicale. Pourtant, il n'y a jamais eu autant de médecins dans notre pays : 198 365 médecins sont en exercice régulier en 2015, dont 44,7 % de médecins libéraux. Mais paradoxalement, ils n'ont jamais été aussi mal répartis sur le territoire : la formation de zones sous médicalisées dans lesquelles les patients éprouvent des difficultés à accéder aux soins dans des conditions de proximité et de délais satisfaisantes entraîne des effets cumulatifs au niveau local. Les autres professionnels de santé disparaissent également, ce qui crée de véritables « déserts médicaux » dans les zones rurales, mais aussi dans certaines villes moyennes ou zones péri-urbaines.
Ce constat n'est pas nouveau, mais l'aggravation du phénomène pose un problème majeur d'égalité des territoires et d'égalité entre les citoyens. Pour cette raison, la commission du développement durable a mis en place au mois de juin 2012, peu de temps après sa création, un groupe de travail relatif à la présence médicale sur l'ensemble du territoire , présidé à l'époque par Jean-Luc Fichet, sénateur du Finistère, et dont le rapporteur était Hervé Maurey, sénateur de l'Eure.
Votre rapporteur n'a pas pour ambition de refaire l' important travail réalisé par Hervé Maurey 1 ( * ) pendant huit mois , avec une quarantaine d'auditions, des déplacements sur le terrain (dans le Finistère et en Allemagne) et le recueil d'une cinquantaine de contributions de médecins généralistes et spécialistes, d'étudiants en médecine, d'autres professionnels de santé, d'élus locaux et de simples citoyens, grâce à un espace participatif et à la diffusion de questionnaires.
Il s'agit ici d' en faire brièvement ressortir les faits saillants et d'actualiser quelques chiffres , notamment sur la base de l' Atlas de la démographie médicale en France , qui vient tout juste d'être publié par le Conseil national de l'ordre des médecins (CNOM) et qui présente la situation au 1 er janvier 2015.
1. Un diagnostic confirmé : les déserts médicaux progressent
La densité départementale moyenne toutes spécialités médicales confondues diminue : elle est de 266,4 médecins en activité régulière pour 100 000 habitants au 1 er janvier 2015 alors qu'elle s'élevait à 275,7 au 1 er janvier 2007.
Les écarts de densité varient de 1 à 4 entre les départements. Le département de l'Eure a la plus faible densité médicale : il recense 167 médecins pour 100 000 habitants. À une centaine de kilomètres, le département de Paris se positionne quant à lui au premier rang des départements ayant la plus forte densité médicale : il compte 678,2 médecins pour 100 000 habitants.
DENSITÉ MÉDICALE PAR DÉPARTEMENT (TOUTES SPÉCIALITÉS CONFONDUES)
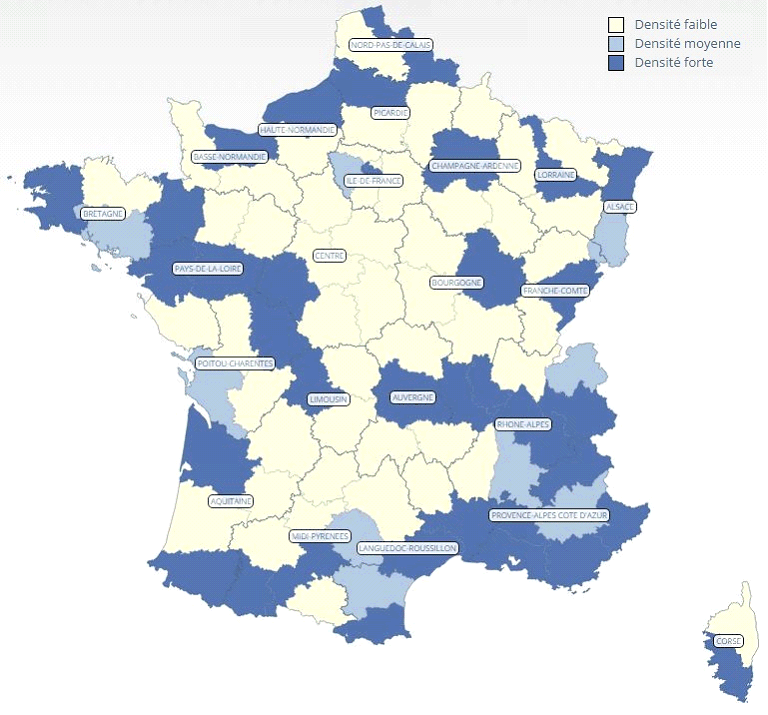
Source : CNOM (2015)
Les évolutions observées au cours des dernières années témoignent bien d'une aggravation du phénomène : on assiste à un véritable « exode médical » du centre de la France vers les régions littorales et la façade est . Autrement dit, les difficultés continuent de s'aggraver dans les territoires qui sont déjà les plus à la peine, ce qui accentue les inégalités.
VARIATION DES EFFECTIFS DE MÉDECINS ENTRE 2007 ET 2014 (EN %)

Source : CNOM (2015)
Il apparaît d'ailleurs que les territoires en danger pour les soins de premier recours ne concernent pas exclusivement le monde rural : sur la période 2007-2015, la région Ile-de-France enregistre une diminution de 6 % des médecins en activité régulière, alors que la région des Pays-de-la-Loire comptabilise une hausse de 6 %.
En outre, une analyse plus fine au niveau infra-départemental révèle qu' il existe des déserts médicaux dans tous les départements , y compris les mieux dotés. L'exemple de la région Provence-Alpes-Côte-d'Azur (PACA), souvent citée pour illustrer l'héliotropisme médical, est de ce point de vue révélateur, comme en témoigne la carte ci-dessous.
DENSITÉ MÉDICALE INFRA-DÉPARTEMENTALE EN RÉGION PACA
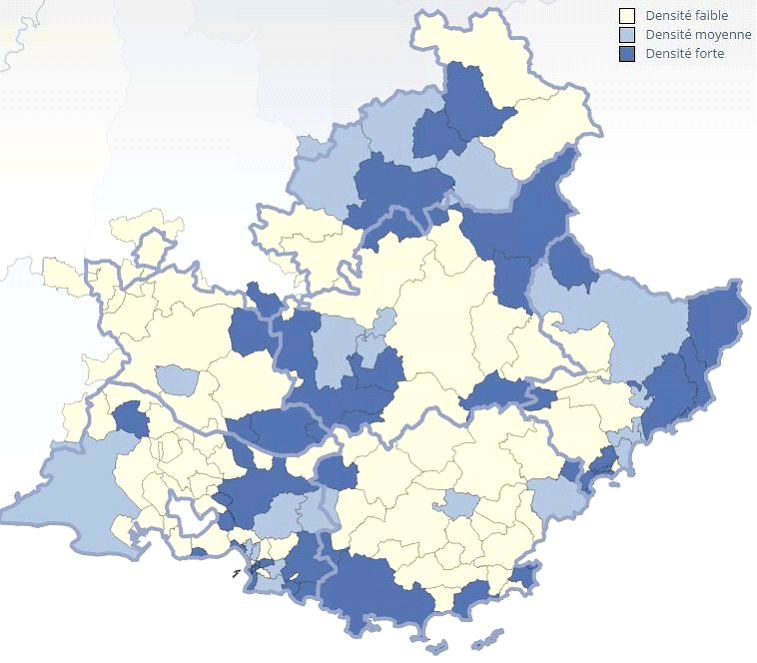
Source : CNOM (2015)
Ces écarts de densité varient également d'une profession médicale et d'une spécialité à l'autre : en 2014, ils sont de 1 à 2 pour les médecins généralistes, de 1 à 8 pour les médecins spécialistes, de 1 à 9 pour les infirmiers libéraux, de 1 à 4 pour les masseurs kinésithérapeutes, de 1 à 5 pour les sages-femmes et de 1 à 3 pour les chirurgiens-dentistes.
Au total, le rapport du groupe de travail relève que, si 95 % de la population a accès en moins d'un quart d'heure à des soins de proximité et en moins de quarante-cinq minutes à des soins hospitaliers courants, il n'en demeure pas moins un réel problème d'accessibilité pour les 5 % restants, qui représentent plus de trois millions d'habitants .
À cela s'ajoute l' allongement des délais d'attente pour obtenir une consultation : en moyenne, 18 jours pour voir un pédiatre, 40 jours pour un gynécologue et 133 jours pour un ophtalmologiste. Les délais maximum dépassent très largement ces moyennes, et peuvent atteindre dix-huit mois pour un ophtalmologiste à Châteauroux, ainsi que l'a souligné le rapport du groupe de travail de la commission.
Enfin, des barrières financières peuvent entraver l'accès aux soins dans les zones où le secteur II est très majoritaire, voire exclusif pour certaines spécialités : « les personnes qui ne peuvent pas payer de dépassements, ou qui ne disposent pas d'assurance complémentaire santé, peuvent alors se retrouver dans un désert médical relatif, en dépit d'une abondance apparente de praticiens ». Le rapport montre ainsi que la proportion des Français vivant dans un désert médical est alors multipliée par près de quatre pour les gynécologues et les ophtalmologistes, où moins de la moitié (46 %) des praticiens exercent en secteur I.
Pour témoigner de l'ampleur du phénomène, le rapport cite une enquête IFOP réalisée en octobre 2011 pour le cabinet de conseil en assurance santé Jalma : « 58 % des Français interrogés déclarent avoir déjà renoncé à des soins en raison de la difficulté d'obtenir un rendez-vous chez un spécialiste (38 % s'agissant d'un rendez-vous chez le généraliste) ; 37 % en raison du coût de la consultation (18 % s'agissant du généraliste) ; 28 % du fait de l'éloignement géographique (15 % s'agissant du généraliste) ».
Il n'existe cependant pas d'étude mettant en évidence une corrélation entre difficultés d'accès aux soins et dégradation de l'état de santé, dans la mesure où il est difficile de mesurer le phénomène de non-recours. En revanche, des études ciblées sur certaines pathologies, présentées par le rapport, confirment ce lien intuitif. Le rapport souligne également, à l'appui de cette thèse, que la situation sanitaire est globalement meilleure en ville qu'à la campagne, et meilleure dans les grandes villes que dans les plus petites .
2. Un pronostic inquiétant : le pire est à venir
Les projections ne laissent pas augurer d'amélioration spontanée de la situation dans les années à venir, bien au contraire. Alors que la demande de soins tend à augmenter avec le vieillissement de la population et les maladies chroniques, la démographie médicale va connaître un creux dans les dix prochaines années, en raison de l' effet décalé dans le temps des décisions de resserrement du numerus clausus jusque dans les années 1990.
La population médicale est vieillissante (26,4 % ont plus de 60 ans) et on observe une baisse constante des effectifs en médecine générale au cours des dix dernières années : on est passé de 64 778 médecins généralistes en 2007 à 58 104 en 2015 , soit une baisse de 10,3 %, et une diminution supplémentaire de 6,8 % est à prévoir d'ici 2020 .
PYRAMIDE DES ÂGES DES MÉDECINS EN ACTIVITÉ RÉGULIÈRE
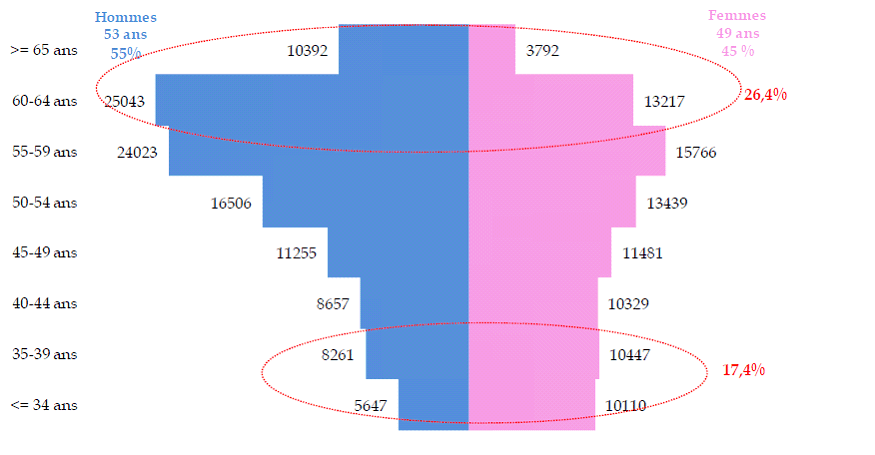
Source : CNOM (2015)
ÉVOLUTION DES EFFECTIFS DE MÉDECINE GÉNÉRALE
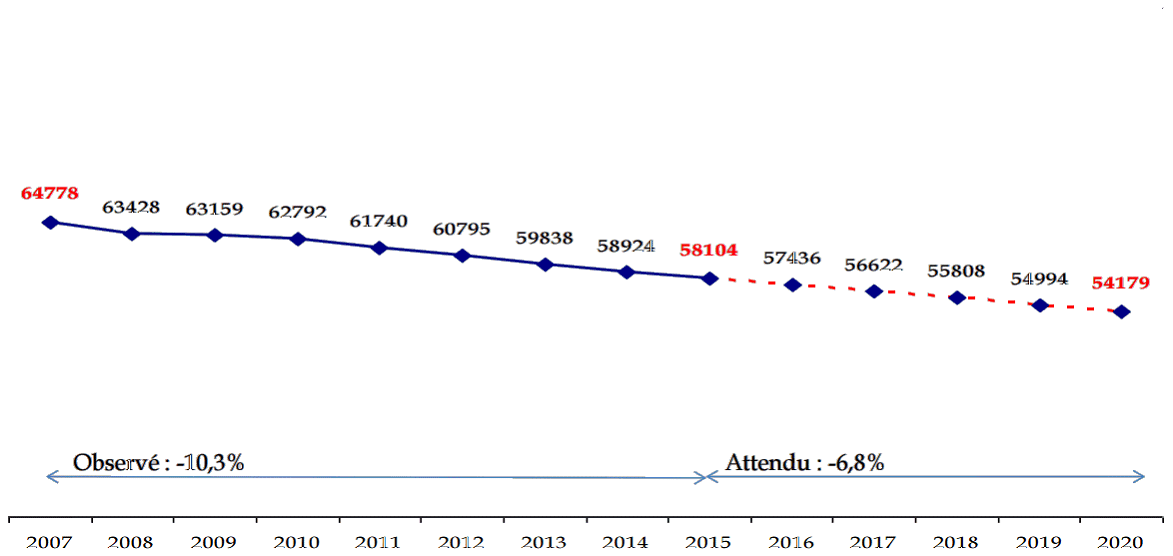
Source : CNOM (2015)
Du côté des médecins spécialistes, l'exercice libéral reste certes en progression : +6,2 % pour les spécialités médicales et +25,8 % pour les spécialités chirurgicales entre 2007 et 2015. Toutefois, quatre spécialités sont en souffrance : la rhumatologie (-10,3 % depuis 2009), la dermatologie (-7,7 % depuis 2009), la chirurgie générale (-24,7 % depuis 2009) et l'ORL (-7,8 % depuis 2009).
PANORAMA DES QUATRE SPÉCIALITÉS EN CRISE
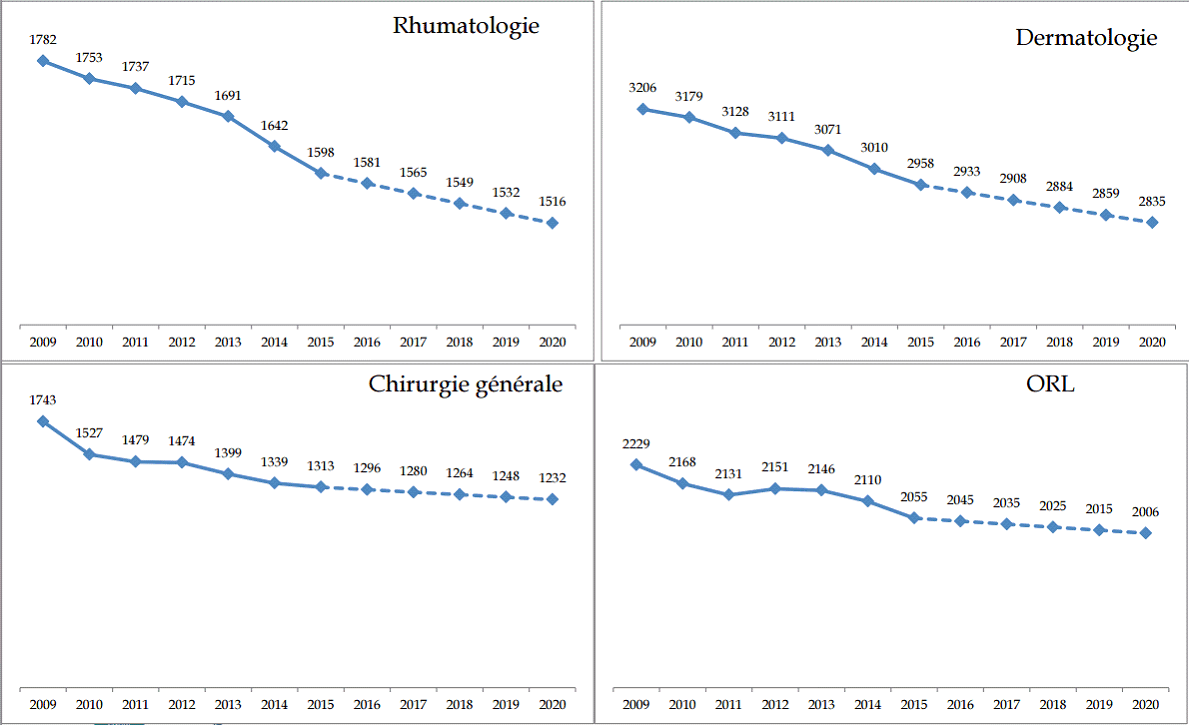
Source : CNOM (2015)
L' effet de ciseau est accentué par un temps d'exercice médical qui se réduit , en raison d'aspirations croissantes des médecins à mieux concilier vie professionnelle et vie privée, et par les choix d'installation des jeunes médecins , qui ne s'orientent pas vers les zones fragilisées, mais sont davantage conditionnés par le lieu de leurs études et des considérations familiales. Votre rapporteur renvoie au rapport d'Hervé Maurey pour une analyse plus détaillée de ces phénomènes.
Certes, un phénomène a été sous-estimé au cours des dernières années. Les médecins proches de la retraite ont travaillé plus longtemps que prévu : l'ordre dénombre 14 665 cumuls emploi-retraite au 1 er janvier 2015 (avec une durée d'activité cependant inférieure à celle d'un médecin en plein exercice). Mais cette bonne nouvelle n'a permis que de décaler de quelques années le « creux démographique » , initialement annoncé pour 2016. Au final, les difficultés vont encore mécaniquement s'accentuer, si aucune réponse forte n'est apportée : le « creux démographique » est attendu pour 2020 dans les cinq spécialités en difficulté.
II. LE PROJET DE LOI
A. UN ÉVENTAIL DE MESURES PONCTUELLES EN MATIÈRE DE SANTÉ ENVIRONNEMENTALE
Le présent projet de loi comporte toute une série d'articles relatifs à la prise en charge des risques environnementaux pour la santé, traitant ponctuellement de sujets spécifiques, de l'amiante au radon en passant par le bisphénol A et les brumisateurs de terrasses. Votre commission note toutefois que seuls deux articles étaient présents dans le projet de loi initial, le reste ayant été intégré au texte par les députés, traduisant là encore la difficulté à faire appréhender ces risques environnementaux dans le cadre d'une loi santé.
L'article 1 er du projet de loi consacre la prise en compte de la notion d'exposome. L'exposome s'entend comme l'ensemble des expositions auxquelles un individu est soumis durant sa vie entière. C'est une rupture importante dans notre politique de santé.
L'article 5 quinquies E renforce la réglementation applicable aux appareils de bronzage, plus communément appelés cabines UV. Cet article interdit l'utilisation par les mineurs, la vente des équipements aux particuliers, ainsi que la publicité pour ces appareils.
L'article 10 vise à renforcer la prise en compte des pollens et moisissures de l'air extérieur en améliorant leur surveillance. L'information faite au public sur les résultats de la surveillance doit permettre aux personnes allergiques d'ajuster leurs traitements et leurs comportements en fonction des concentrations de ces polluants biologiques dans l'air, et donc d'en réduire les symptômes.
L'article 11 concerne l'amiante et le plomb. Ces substances font déjà l'objet d'une réglementation complète et assez protectrice. L'article vise notamment à améliorer les remontées d'information à l'autorité administrative, notamment lors de la réalisation de travaux.
L'article 11 bis A traite de l'exposition au radon, gaz radioactif d'origine naturelle, qui représente le tiers de l'exposition moyenne de la population française aux rayonnements ionisants. Ce gaz est surtout présent dans le centre de la France, et également en Franche-Comté. L'article prévoit la fixation par l'administration de valeurs guides devant servir de référence.
En matière de biocides, l'article 11 bis B élargit les missions de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) pour y inclure la mission de délivrance, de modification et de retrait des autorisations de mise sur le marché pour les produits biocides. C'est actuellement le ministère de l'écologie qui les délivre. Le même transfert à l'Anses avait été opéré, pour ce qui est des produits phytosanitaires utilisés en agriculture, lors de l'examen de la loi d'avenir pour l'agriculture, l'alimentation et la forêt.
L'article 11 bis C corrige certaines erreurs matérielles dans les articles du code de la santé publique relatifs au contrôle des eaux destinées à la consommation humaine.
L'article 11 bis D prévoit un encadrement juridique pour des équipements qui tendent à se généraliser : les installations collectives de brumisation d'eau dans l'espace public. Ces équipements visant à rafraîchir les gens en générant des aérosols d'eau se multiplient sur les terrasses de café, dans les hôtels et les restaurants, ainsi que dans les établissements de soin ou médico-sociaux. Cependant, lorsque la température de l'eau dépasse 25°C et lorsque leur entretien n'est pas suffisant, ces équipements peuvent être à la source de prolifération de légionelles, bactéries à l'origine de la légionellose. Des exemples ont été documentés au Royaume-Uni, en Espagne et aux Etats-Unis. Le texte prévoit donc la possibilité d'encadrer les installations collectives de brumisation. Les dispositifs autorisés à l'avenir seront ceux qui correspondent à des installations fixes et respectant des dispositions techniques prévues par arrêté, concernant notamment l'alimentation en eau, la protection du réseau, la prévention du risque de développement de légionelles dans l'eau, ou encore l'exploitation, la maintenance et le contrôle de la qualité de l'eau.
L'article 11 bis E prévoit un nouveau dispositif de sanctions pour le contrôle de la qualité des eaux de baignade au regard du droit européen.
L'article 11 bis F abroge le dispositif transitoire en vigueur pour les autorisations de mise sur le marché des produits biocides.
L'article 11 bis renforce la gouvernance régionale pour la mise en oeuvre des plans régionaux santé environnement (PRSE).
L'article 11 ter crée un nouveau chapitre dans le code de la santé publique dédié à la prévention des risques liés au bruit.
L'article 11 quater A porte sur la lutte contre les espèces invasives. Cet article vise en particulier le cas de l'ambroisie, compte tenu du pollen très allergisant qu'elle libère et de son caractère envahissant. La direction générale de la santé a fait réaliser en 2010 et 2014 des cartes nationales de présence de l'ambroisie, qui montrent une progression nette de la plante sur l'ensemble de la métropole depuis la vallée du Rhône. Cette prolifération devrait continuer à l'avenir, du fait du changement climatique mais aussi des activités humaines, qui facilitent le transport et donc la prolifération des graines sur le reste du territoire.
L'article 11 quater revient sur le sujet du bisphénol A. Il interdit le bisphénol A dans tous les jouets et amusettes. La France avait déjà interdit le bisphénol A dans les biberons ainsi que dans les contenants alimentaires. Cette deuxième interdiction place actuellement la France sous le coup d'un contentieux communautaire. Concernant les jouets, le ministère de la santé a engagé une concertation avec les industriels du secteur du jouet et les autres ministères concernés.
L'article 11 quinquies A prévoit la remise d'un rapport sur l'application en France des règlements européens en matière d'étiquetage sur la présence de nanomatériaux dans les produits cosmétiques, biocides et l'alimentation.
Enfin, l'article 11 quinquies vise à encadrer la conception des appareils portables permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes afin de protéger l'audition des consommateurs.
B. LES MANIFESTATIONS DE BONNE VOLONTÉ EN MATIÈRE DE LUTTE CONTRE LES DÉSERTS MÉDICAUX NE SUFFISENT PLUS
Lutter contre les déserts médicaux, contre les difficultés d'accès aux soins, relève du bon sens. Le diagnostic n'est pas nouveau et les prévisions démographiques sont claires. Pourtant, les dispositifs mis en place pour y remédier, par presque tous les gouvernements successifs depuis le début des années 1990 , à caractère essentiellement incitatif, n'ont pas eu les effets escomptés.
En la matière, le présent projet de loi n'échappe pas à la règle. Le seul article véritablement consacré à la lutte contre les déserts médicaux est l'article 12 ter . Inséré par les députés à l'initiative du Gouvernement, cet article est en réalité purement déclaratoire . Il entérine simplement le pacte territoire-santé lancé en décembre 2012 , en en rappelant les principaux objectifs : promouvoir la formation et l'installation des professionnels de santé en fonction des besoins des territoires, accompagner l'évolution de leurs conditions d'exercice, et prévoir des actions spécifiques pour les territoires isolés.
En résumé, ces voeux pieux se contentent de prolonger la trajectoire enclenchée depuis trois ans , sans rien changer, alors même que l'on sait que ce seul pacte ne suffira pas à résorber les déserts médicaux. La preuve en est que les objectifs fixés dans les douze engagements du pacte ont pour la plupart été atteints ou sont en voie de l'être, mais les déserts médicaux n'ont pas pour autant disparu.
|
LES DOUZE ENGAGEMENTS DU PACTE TERRITOIRE-SANTÉ Afin de lutter contre la désertification médicale, le Gouvernement a déposé un amendement visant à instituer un pacte national de lutte contre les déserts médicaux (article 12 ter). Partant du constat d'échec des mesures visant à lutter contre le désert médical (dispositifs isolés et sans cohérence), ce plan est articulé autour de trois points : 1. Changer la formation et faciliter l'installation des jeunes médecins - un stage en médecine générale pour 100 % des étudiants - 1 500 contrats d'engagement de service public signés d'ici 2017 - 200 « praticiens territoriaux de médecine générale » dès 2013 - un « référent installation » unique dans chaque région 2. Transformer les conditions d'exercice des professionnels de santé - développer le travail en équipe - rapprocher les maisons de santé des universités - développer la télémédecine - accélérer les transferts de compétences 3. Investir dans les territoires isolés - garantir un accès aux soins urgents en moins de 30 minutes d'ici 2015 - permettre aux professionnels hospitaliers et salariés d'appuyer les structures ambulatoires - adapter les hôpitaux de proximité et responsabiliser les centres hospitaliers de niveau régional à l'égard de leur territoire - conforter les centres de santé |
Parmi les bonnes nouvelles , on dénombre à ce jour 1 278 contrats d'engagement de service public , c'est-à-dire des bourses aux étudiants de médecine en contrepartie d'une installation en zone démédicalisée pour une durée équivalente à celle de l'aide. L'objectif des 1 500 contrats en 2017 devrait être ainsi facilement dépassé. Le dispositif du « praticien territorial de médecine générale », un complément de rémunération garantissant un revenu net mensuel de 3 640 euros en contrepartie d'une installation en zone sous dotée, a permis d'attirer 411 généralistes et 200 nouveaux contrats de « praticien territorial de médecine ambulatoire » sont proposés aux spécialistes en 2015. Quant au « référent installation » , réclamé par le Président Maurey dans son rapport, il est en place dans chaque région depuis deux ans .
Les maisons de santé pluriprofessionnelles continuent à se développer et leur nombre devrait dépasser 800 en 2015 , contre 174 en 2012. Depuis 2014, elles ont également la faculté de porter directement des projets de recherche , indépendamment d'un établissement hospitalier, ce qui vise à renforcer l'attractivité de la médecine de premier recours pour les professionnels motivés par la recherche clinique.
Parmi les moins bonnes nouvelles, on peut constater que le déploiement de la télémédecine ne progresse pas assez vite : on en est encore au stade des expérimentations, qui vont être déployées pour quatre ans dans neuf régions pilotes, afin d'élaborer une tarification préfiguratrice des actes. La délégation de soins pourrait également être accélérée : en dehors de l'ophtalmologie, le dispositif évolue lentement au rythme de quelques expérimentations ponctuelles, alors que les autres professionnels, comme les pharmaciens et les infirmiers, sont fortement demandeurs. Enfin, l'objectif d'accès aux soins urgents en moins de 30 minutes n'est pas atteint en 2015 , puisque un million de personnes ne sont toujours pas couvertes.
Au final, votre rapporteur se félicite que ce pacte territoire-santé ait relancé une certaine dynamique en matière d'incitation à l'installation des médecins. Mais, il insiste sur le fait que ce pacte ne parviendra pas à résoudre, à lui seul, l'équation complexe des déserts médicaux, alors que le pronostic pour 2020 est inquiétant.
III. LA POSITION DE VOTRE COMMISSION
A. PRÉVENIR UN FUTUR SCANDALE SANITAIRE EN INTERDISANT L'EXPOSITION AUX UV ARTIFICIELS
Votre commission est favorable à l'adoption des articles visant à améliorer la prise en charge des risques environnementaux pour la santé. Ces articles vont dans le bon sens, et devraient permettre de renforcer la prévention des risques pour la population.
Cependant, sur le sujet des appareils de bronzage, votre commission a estimé que le renforcement proposé de la réglementation était largement insuffisant, au regard du risque sanitaire majeur que ces équipements présentent. Aussi, votre commission propose d'interdire purement et simplement la vente, la mise à disposition, à titre onéreux ou gratuit, ainsi que l'utilisation des cabines UV, sous peine d'une amende de 100 000 euros.
Les preuves scientifiques de la dangerosité de ces cabines sont avérées. Les ultraviolets artificiels ont été classés dans la catégorie des cancérogènes certains pour l'homme par le Centre international de recherche sur le cancer, soit la catégorie la plus élevée. Déjà en 2003, l'Organisation mondiale de la santé avait établi un lien direct entre l'augmentation des cancers cutanés et l'exposition aux rayonnements ultraviolets artificiels. Un bulletin épidémiologique hebdomadaire de l'Institut de veille sanitaire (InVS), publié en mai 2012, estime que, dans les trente prochaines années, 500 à 2000 décès seront imputables à l'usage des cabines de bronzage.
Face à ces risques, la réglementation est insuffisante. Le décret de 2013 et l'arrêté de 2014 sont mal appliqués. Une récente enquête du magazine 60 millions de consommateurs , réalisée dans cinquante centres de bronzage en France, a montré que de nombreux professionnels préfèrent passer sous silence la dangerosité des ultraviolets artificiels et s'abstiennent en particulier d'appliquer les règles élémentaires de prévention. C'est d'autant plus inquiétant que l'offre de ces appareils s'accroît et que leur utilisation se banalise dangereusement pour les consommateurs.
La France ne serait pas le seul pays à interdire les appareils de bronzage. Plusieurs pays comme le Brésil ou encore l'Australie ont déjà interdit le rayonnement ultraviolet artificiel afin de prévenir leurs dangers pour la santé. Cette interdiction met en oeuvre les recommandations répétées de l'Académie de médecine ou encore du syndicat des dermatologues.
En 2012, le Sénat s'était déjà penché sur la question. Le rapport de la mission commune d'information portant sur les dispositifs médicaux implantables et les interventions à visée esthétique, présidée par Chantal Jouanno et sur le rapport de Bernard Cazeau, préconisait d'interdire les cabines de bronzage.
Votre commission souhaite donc l'interdiction de ces équipements. Les données scientifiques sont irréfutables : elles offrent depuis des années toute l'expertise nécessaire pour agir. Il convient donc de saisir l'occasion que fournit l'examen de cette loi de modernisation du système de santé pour prévenir un futur scandale sanitaire.
B. DEUX SOLUTIONS CONCRÈTES POUR LUTTER CONTRE LES DÉSERTS MÉDICAUX
Votre rapporteur estime qu' il est temps de mettre en oeuvre les mesures-phares proposées par le rapport du groupe de travail relatif à la présence médiale sur l'ensemble du territoire, qui avait été adopté à l'unanimité par la commission , le 5 février 2013. La ministre le dit elle-même : « Pour relever ce défi, il n'y a pas de baguette magique, il n'existe pas LA recette miracle ». Il n'y a donc pas lieu de se priver de solutions complémentaires qui fonctionnent à celles que met en place le Gouvernement.
Votre commission a par conséquent adopté, à l'unanimité de ses membres , deux amendements, qui correspondent à deux axes forts : la professionnalisation des études de médecine et la régulation de l'installation des médecins.
1. En amont, développer la professionnalisation des études de médecine
La désertification médicale a des causes structurelles, les réponses à long terme sont donc nécessairement structurelles, en agissant notamment dès le stade de la formation , étant donnée l'importance du cursus étudiant dans la carrière d'un médecin. En effet, l'âge moyen d'installation des jeunes diplômés est passé de 27 ans dans les années soixante-dix, à 35 ans dans les années 2010, ce qui n'est pas sans conséquence sur leur situation familiale et, corrélativement, leur mobilité géographique.
Au cours de ses auditions, votre rapporteur a été fortement surpris d'apprendre que chaque année, environ 25 % des médecins diplômés d'une faculté française décident finalement, au terme d'un long cursus d'études, de ne pas s'inscrire au tableau de l'Ordre des médecins pour exercer d'autres professions , dans le journalisme ou l'administration par exemple, au détriment du soin. Ce sont autant d'années d'études de médecine coûteuses qui sont financées en pure perte par la société.
À cela s'ajoute le problème plus spécifique de la médecine générale , qui ne séduit toujours pas les futurs praticiens : seulement 46 % des places ouvertes en médecine générale sont occupées par des internes.
Nos besoins n'étant pas couverts, il s'ensuit mécaniquement le recrutement à l'étranger de 25 % de nos nouveaux médecins. Avec 8 000 étudiants formés chaque année, la Roumanie est l'un de nos principaux pourvoyeurs, puisque 2 500 d'entre eux s'exportent à destination de la France. Beaucoup sont d'ailleurs français : il s'agit d'étudiants qui ont échoué aux épreuves de 1 ère année en France et qui retentent leur chance à l'étranger.
Malheureusement, la plupart du temps, ces médecins « importés » ne viennent pas s'installer en zone sous dotée : on assiste au contraire à un phénomène de médecins « mercenaires » qui ciblent uniquement des remplacements hospitaliers à mille euros la nuit. L'importation de médecins ne permet donc pas de compenser efficacement les départs pour lutter contre les déserts médicaux.
Pour autant, votre rapporteur n'est pas favorable à la mise en place d'une contrainte à l'installation des jeunes médecins : elle ferait peser sur les jeunes générations le poids des dérives antérieures. En revanche, il privilégie la voie d'une « immersion précoce » dans l'environnement professionnel .
En effet, pour éviter que les jeunes diplômés n'abandonnent leur vocation au bout de onze ou douze années d'études, il convient de leur permettre d' appréhender le plus tôt possible les contours de leur futur métier , par le biais d'une expérience de terrain. Les étudiants doivent être immergés en amont, bien avant d'effectuer leur choix de spécialisation, c'est-à-dire au cours du deuxième cycle (soit de la troisième à la sixième année d'études).
À l'heure actuelle , la France accuse un véritable retard en matière de professionnalisation des études de médecine . Des pays comme le Canada ou l'Estonie ont déjà complètement réorienté leurs mécanismes de formation vers l'immersion précoce. Ce modèle, qui n'est rien d'autre qu'une forme d'apprentissage, fonctionne : en Aveyron, considéré comme un département sous doté, des initiatives d'immersion profonde dès la deuxième année d'études ont permis d'attirer 35 médecins dont 20 généralistes.
Ainsi, plutôt que d'accroître encore le financement de mesures incitatives, qui ne suffisent manifestement pas à résoudre le problème des déserts médicaux, il est préférable de concentrer les efforts à la source . Il est pour cela nécessaire de surmonter les résistances au changement : même si quelques doyens sont conscients des enjeux, l'université française n'est globalement pas favorable au développement d'un cursus médical professionnalisant, vécu à tort comme une dévalorisation de la formation académique .
En parallèle, il est nécessaire de sortir de la logique monolithique qui consiste à orienter la formation uniquement vers l'hôpital , où sont actuellement effectués 90 % des stages. D'autant plus qu'au final, 40 % des postes à l'hôpital ne sont pas pourvus : de même que les médecins libéraux ne s'installent pas dans les déserts médicaux, les praticiens hospitaliers privilégient les CHU au détriment des hôpitaux de proximité.
Votre rapporteur propose par conséquent d' ouvrir la brèche , en adoptant un amendement qui prévoit que les études de médecine doivent non seulement permettre aux étudiants de participer à l'activité hospitalière, ce qui correspond au droit actuel, mais également « les former à l'exercice de la médecine ambulatoire, en favorisant leur immersion précoce dans un environnement professionnel », ce qui correspond aux deux évolutions indiquées.
Pour traduire ce message dans les faits, votre rapporteur propose de compléter l'amendement en rendant obligatoire un stage d'initiation à la médecine générale dès le deuxième cycle des études de médecine , une proposition déjà formulée à l'époque par le Président Maurey.
Sur ce point, le pacte territoire-santé a déjà obtenu des résultats en mettant notamment en place une indemnité forfaitaire de transport de 130 euros par mois pour les stages réalisés à plus de quinze kilomètres de la faculté. De sorte qu'en 2013, 60 % des étudiants avaient effectué un stage de médecine générale, et qu'un objectif de 100 % est fixé pour 2017. Mais nous devons aller plus loin que la simple incitation : les 100 % doivent être atteints dès 2016 - car les étudiants d'aujourd'hui ne sortiront qu'en 2021 ou 2022 - et être réalisés intégralement en deuxième cycle - et non en comptabilisant les internes en stage ambulatoire.
Au final, cette solution est à la fois positive pour les étudiants , qui seront confrontés le plus tôt possible à la réalité du métier qu'ils auront à exercer, pour les territoires , qui bénéficieront des effets d'entraînement liés à une installation précoce, et pour les finances publiques , dans la mesure où elle réduira mécaniquement la part des études financées en pure perte.
2. En aval, réguler l'installation des médecins en zone sur dotée
Le second axe consiste à mettre en place un dispositif de régulation à l'installation des médecins , à l'instar de ce qui existe déjà pour la plupart des autres professionnels de santé.
Le conventionnement sélectif , inspiré de ce qui existe de longue date chez les pharmaciens, est apparu d'abord chez les infirmiers libéraux en septembre 2008. Un dispositif a été expérimenté pendant deux ans, articulé autour de trois piliers : un zonage du territoire adapté aux besoins des patients, des aides à l'installation dans les zones classées comme « très sous dotées » et une régulation des nouveaux conventionnements dans les zones « sur dotées » fondée sur la règle « une entrée pour un départ ».
Ce mécanisme a eu un fort impact sur la répartition géographique des infirmiers avec une progression des effectifs dans les zones « très sous dotées » de 33,5 % (entre 2008 et 2011) et, corrélativement, avec une diminution des effectifs dans les zones sur dotées de 2,8 % (alors que les effectifs y avaient progressé de 8,5 % entre 2006 et 2008). Sur la base de cette évaluation positive, l e dispositif a été consolidé en septembre 2011 , de sorte qu'entre 2010 et 2014, la part des installations d'infirmiers libéraux a augmenté de 1,8 points en zone très sous dotée et a diminué de 13 points en zone sur dotée.
En parallèle, le conventionnement sélectif a été progressivement étendu aux autres professions de santé comme les sages-femmes, les masseurs-kinésithérapeutes, les orthophonistes et les chirurgiens-dentistes.
Lorsqu'il est mis en place, il engendre presque instantanément des résultats positifs . Ainsi, depuis son introduction chez les orthophonistes début 2012, la part des installations en zone très sous dotée a augmenté de 1,4 point et a diminué de 2 points en zone sur dotée (à fin 2014). Pour les sages-femmes, la part des installations a augmenté de 3,8 points en zone très sous dotée et de 5,1 points en zone sous dotée, alors qu'elle a diminué de 9,8 points en zone sur dotée.
Inversement, lorsque le conventionnement sélectif prend fin, le solde des installations s'inverse à nouveau . Cet effet a pu être observé chez les masseurs-kinésithérapeutes : le dispositif mis en place fin 2011 a été annulé par le Conseil d'État le 17 avril 2014, pour défaut de base légale . De fait, si la part des installations en zone très sous dotée a augmenté de 0,6 point et a diminué de 3,8 points en zone sur dotée sur la période 2012-2014, on observe bien une reprise presque immédiate des installations en zone sur dotée à partir de l'arrêt du dispositif de régulation : +25 % entre 2013 et 2014 contre -33 % entre 2012 et 2013 .
Le doute n'est donc pas permis sur l'efficacité de ce dispositif qui permet de dissuader l'installation dans les zones sur dotées, et complète utilement les mécanismes d'incitation en faveur des zones sous dotées. Ce sont les deux piliers d'une même stratégie, qui ne peut fonctionner correctement si l'un vient à manquer.
Il est donc temps d' arrêter de céder à la pression des médecins , qui défendent à tout prix leur liberté d'installation. Sacralisée, celle-ci n'est pas compatible avec l'aménagement du territoire, ni avec un financement socialisé. Il faut faire un choix : l'amendement adopté par votre commission applique ainsi aux médecins la règle « une entrée pour un départ » dans les zones sur-dotées, comme c'est le cas pour tous les professionnels de santé.
EXAMEN DES ARTICLES
Article 5 quinquies E - Renforcement de la réglementation en matière d'appareils de bronzage
Objet : cet article vise à renforcer la réglementation applicable en matière de publicité, de vente et d'utilisation des appareils de bronzage.
I. Le droit en vigueur
Les modalités de mise sur le marché, de détention, de cession, de mise à disposition du public, d'utilisation et de contrôle des appareils de bronzage relèvent actuellement du décret n° 2013-1261 du 27 décembre 2013 relatif à la vente et à la mise à disposition du public de certains appareils utilisant des rayonnements ultraviolets.
Ce décret a pour objet de renforcer les conditions dans lesquelles les appareils de bronzage sont mis à la disposition des personnes âgées de plus de dix-huit ans et de faire bénéficier les utilisateurs d'une information actualisée sur les risques sanitaires liés à leur utilisation.
Les ultraviolets artificiels ont en effet été classés cancérogènes certains pour l'homme par le Centre international de recherche sur le cancer (CIRC). Le décret prévoit donc le contenu des mentions obligatoires figurant sur les appareils, sur les publicités et à proximité des appareils afin d'alerter les utilisateurs sur le risque de cancers.
Le texte renforce les exigences en matière de contrôle de ces équipements, en prévoyant à compter du 1 er juillet 2014 la mise en place d'une accréditation pour les organismes chargés de ce contrôle. Un contrôle technique initial est également exigé pour chaque appareil avant sa mise à disposition du public.
Enfin, la durée et le contenu de la formation du personnel mettant des appareils de bronzage à disposition du public sont également renforcés.
L'arrêté du 20 octobre 2014 relatif à l'information et aux avertissements destinés aux exploitants et aux utilisateurs d'appareils de bronzage, pris en application du décret de 2013, définit les messages d'avertissement obligatoires visant à alerter les utilisateurs d'appareils de bronzage sur les risques sanitaires liés à l'exposition aux ultraviolets artificiels.
Cet arrêté définit également le contenu et les modalités de présentation de l'avertissement sur les risques pour la santé devant figurer sur toute publicité relative aux appareils de bronzage, à la vente de ces appareils ou à une prestation de service incluant l'utilisation d'un appareil de bronzage.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en séance publique, d'un amendement déposé par Olivier Véran et Catherine Lemorton.
L'objectif est de renforcer les règles applicables aux appareils de bronzage, définis au I comme les « appareils émettant des rayonnements ultra-violets destinés à exercer une action sur la peau à des fins esthétiques » .
Le II interdit la mise à disposition d'un appareil de bronzage aux personnes âgées de moins de dix-huit. Pour s'assurer du respect de cette disposition, il est possible d'exiger que l'intéressé établisse la preuve de sa majorité, notamment par la production d'une pièce d'identité.
Le III interdit la publicité pour la vente d'un appareil de bronzage ou pour l'offre d'une prestation de service incluant l'utilisation, à titre onéreux ou à titre gratuit, d'un appareil de bronzage.
Le IV interdit la vente ou la cession, y compris à titre gratuit, d'un appareil de bronzage pour un usage autre que professionnel.
Le V renvoie à un décret en Conseil d'Etat la définition :
- des catégories d'appareils de bronzage qui peuvent être utilisés à des fins esthétiques et leurs spécifications techniques ;
- des conditions de mise à disposition du public d'un appareil de bronzage, notamment le régime d'autorisation ou de déclaration des appareils ou des établissements qui les mettent à disposition ;
- des modalités d'information et d'avertissement de l'utilisateur d'un appareil de bronzage sur les dangers liés à son utilisation ;
- des modalités de contrôle de l'appareil et de l'établissement dans lequel il est mis à disposition du public.
Un arrêté devra définir la formation exigée de tout professionnel qui met à la disposition du public un appareil de bronzage ou participe à cette mise à disposition, ainsi que les conditions de récupération, de destruction et de mise au rebut des appareils de bronzage.
Le VII fait entrer en vigueur l'interdiction de vente des cabines à des particuliers, prévue au IV, le 1 er jour du second mois suivant la promulgation de la présente loi.
Le VIII prévoit le dispositif de sanctions : le non-respect de l'interdiction de mise à disposition à des mineurs est puni d'une amende de 7 500 euros, tandis que le non-respect des interdictions de publicité et de vente aux particuliers est puni d'une amende de 100 000 euros.
Le IX donne la compétence aux agents mentionnés à l'article L. 215-1 du code de la consommation pour rechercher et constater les infractions prévues au présent article.
III. La position de votre commission pour avis
Votre commission a estimé que ce renforcement des règles applicables aux appareils de bronzage était insuffisant au regard du risque sanitaire que ces équipements font courir à la population.
Elle a adopté, à l'initiative de votre rapporteur, un amendement visant à interdire la vente, la mise à disposition, à titre onéreux ou gratuit, ainsi que l'utilisation des cabines UV, sous peine d'une amende de 100 000 euros .
Les preuves scientifiques de la dangerosité de ces cabines sont avérées. Les ultraviolets artificiels ont été classés dans la catégorie des cancérogènes certains pour l'homme par le Centre international de recherche sur le cancer, soit la catégorie la plus élevée. Déjà en 2003, l'Organisation mondiale de la santé avait établi un lien direct entre l'augmentation des cancers cutanés et l'exposition aux rayonnements ultraviolets artificiels. Un bulletin épidémiologique hebdomadaire de l'Institut de veille sanitaire (InVS), publié en mai 2012, estime que, dans les trente prochaines années, 500 à 2 000 décès seront imputables à l'usage des cabines de bronzage.
Face à ces risques, la réglementation est insuffisante. Le décret de 2013 et l'arrêté de 2014 sont mal appliqués. Une récente enquête du magazine 60 millions de consommateurs , réalisée dans cinquante centres de bronzage en France, a montré que de nombreux professionnels préfèrent passer sous silence la dangerosité des ultraviolets artificiels et s'abstiennent en particulier d'appliquer les règles élémentaires de prévention. C'est d'autant plus inquiétant que l'offre de ces appareils s'accroît et que leur utilisation se banalise dangereusement pour les consommateurs.
La France ne serait pas le seul pays à interdire les appareils de bronzage. Plusieurs pays comme le Brésil ou encore l'Australie ont déjà interdit le rayonnement ultraviolet artificiel afin de prévenir leurs dangers pour la santé. Cette interdiction met en oeuvre les recommandations répétées de l'Académie de médecine ou encore du syndicat des dermatologues.
En 2012, le Sénat s'était déjà penché sur la question. Le rapport de la mission commune d'information portant sur les dispositifs médicaux implantables et les interventions à visée esthétique, présidée par Chantal Jouanno et sur le rapport de Bernard Cazeau, préconisait d'interdire les cabines de bronzage.
Votre commission préconise donc l'interdiction pure et simple de ces équipements afin de prévenir un futur scandale sanitaire.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article ainsi modifié.
Article 10 (articles L. 221-1, L. 221-6 et L. 222-1 du code de l'environnement) - Information du public sur les risques sanitaires liés à la pollution de l'air
Objet : cet article vise à mieux informer le public des risques sanitaires liés à la pollution de l'air et notamment aux particules atmosphériques.
I. Le droit en vigueur
L'article L. 221-6 du code de l'environnement prévoit actuellement que les résultats d'études épidémiologiques liées à la pollution atmosphérique, et les informations et prévisions liées à la surveillance de la qualité de l'air font l'objet d'une publication périodique.
Il prévoit par ailleurs que l'État publie chaque année un inventaire des émissions des substances polluantes et un rapport sur la qualité de l'air, son évolution possible et ses effets sur la santé et l'environnement. Ces documents sont soumis à l'avis de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses).
Enfin, le troisième alinéa de cet article dispose que, lorsque les normes de qualité de l'air ne sont pas respectées ou risquent de ne pas l'être, le public en est immédiatement informé par l'autorité administrative compétente. L'information porte également sur les niveaux de concentration de polluants, les conseils aux populations concernées et les dispositions réglementaires arrêtées.
II. Le texte du projet de loi
Le 1° du présent article précise, à l'alinéa 2 de l'article L. 221-6 du code de l'environnement, que le rapport sur la qualité de l'air, son évolution possible et ses effets sur la santé et l'environnement porte également sur « les risques qui en résultent » .
Le 2° modifie le dernier alinéa du même article afin de préciser que l'information à fournir au public porte non seulement sur les niveaux de concentration de polluants et les conseils aux populations concernées mais aussi sur « les risques sur la santé et l'environnement » .
III. Le texte adopté par l'Assemblée nationale
En commission, outre deux amendements rédactionnels du rapporteur, les députés ont adopté plusieurs amendements présentés par le rapporteur et par Dominique Orliac et les commissaires du groupe Radical, républicain, démocrate et progressiste (RRDP) pour définir, à l'article L. 221-1 du code de l'environnement un objectif d'abaissement de la moyenne annuelle des concentrations journalières des particules atmosphériques et pour prévoir la prise en compte de cet objectif dans le schéma régional du climat, de l'air et de l'énergie, mentionné à l'article L. 222-1 du même code.
IV. La position de votre commission pour avis
Votre commission approuve pleinement le renforcement de l'information du public sur les risques sanitaires liés à la pollution de l'air, avec un accent particulier mis sur les polluants atmosphériques. Une meilleure information autour de la pollution doit permettre de réduire ses conséquences sanitaires.
Pour mémoire, le récent rapport de la commission d'enquête du Sénat sur le coût économique et financier de la pollution de l'air, déposé le 8 juillet 2015, « Pollution de l'air : le coût de l'inaction » évalue le coût de la pollution de l'air en dépenses de santé, absentéisme dans les entreprises et impacts indirects et non sanitaires, à 101,3 milliards d'euros par an.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 (articles L. 1334-14, L. 1334-15, L. 1334-16-1 et L. 1334-16-2 [nouveaux], et L. 1334-17 du code de la santé publique) - Renforcement de la protection contre l'exposition à l'amiante
Objet : cet article vise à renforcer la protection contre l'exposition à l'amiante en améliorant les remontées d'information auprès de l'autorité administrative et en prenant en compte les expositions résultant d'activités humaines.
I. Le droit en vigueur
L'amiante, polluant hautement cancérigène, a été interdit en France par le décret n° 96-1133 du 24 décembre 1996.
Les articles L. 1334-12-1 et suivants du code de la santé publique établissent, pour les propriétaires des immeubles comportant de l'amiante, des obligations visant à en protéger les occupants.
L'article L. 1334-12-1 définit l'obligation d'y faire rechercher la présence d'amiante et, le cas échéant, de faire établir un diagnostic de l'état de sa conservation et de mettre en oeuvre les mesures nécessaires de réduction de l'exposition. En cas de carence, le représentant de l'État dans le département est fondé à intervenir en application des articles L. 1334-15 et L. 1334-16.
II. Le texte du projet de loi
Le présent article vise à rendre ces mesures plus effectives et à en étendre la portée à la lutte contre l'exposition de la population aux fibres d'amiantes susceptibles de résulter d'une activité humaine.
Les 1° et 2° créent deux sections dans le chapitre IV relatif à la lutte contre la présence de plomb ou d'amiante, du titre III, consacré à la prévention des risques sanitaires liés à l'environnement et au travail, du livre III du code de la santé publique, relatif à la protection de la santé et de l'environnement. Il s'agit d'améliorer la lisibilité des dispositions relatives au plomb et à l'amiante. La première section est donc intitulée : « Lutte contre la présence de plomb » , et insérée avant l'article L. 1334-1. La seconde section intitulée : « Lutte contre la présence d'amiante » est insérée après l'article L. 1334-12.
Cette seconde section prévoit de nouvelles obligations d'information des autorités publiques . La capacité d'intervention des autorités publiques pour protéger les occupants d'un immeuble exposés à l'amiante nécessite en effet leur information préalable sur l'existence de ces risques.
Le 3° du présent article modifie l'article L. 1334-14 qui prévoit actuellement que les organismes réalisant les repérages et les opérations de contrôle communiquent au préfet les informations nécessaires à l'observation de l'état du parc immobilier. Il est désormais précisé que la communication est adressée simultanément au préfet et « aux ministres chargés de la santé et de la construction » . Doivent être également transmises « les informations nécessaires à la gestion des risques » .
Cette clarification des destinataires et du contenu des informations transmises sera précisée par le décret en Conseil d'État mentionné à l'article L. 1334-17.
Une nouvelle compétence de sanction est ajoutée au dispositif.
Le préfet dispose aujourd'hui, en application de l'article L. 1334-15, du pouvoir de prescrire au propriétaire, ou, à défaut, à l'exploitant d'un immeuble bâti de rechercher la présence d'amiante et de prendre les mesures nécessaires de contrôle et de réduction de l'exposition. Le préfet peut également prescrire la réalisation d'une expertise. En cas de carence du propriétaire, l'article L. 1334-16 lui permet, en cas d'urgence, de faire réaliser aux frais du propriétaire les repérages et diagnostics ou cette expertise. Il peut également fixer un délai pour la réalisation des mesures conservatoires nécessaires pour faire cesser l'exposition à l'amiante. Si ces mesures n'ont pas été exécutées à l'expiration du délai, il fait procéder d'office à leur exécution aux frais du propriétaire ou de l'exploitant.
Le 4° du présent article renforce les pouvoirs du préfet. A l'article L. 1334-15, il substitue à la capacité de prescrire la mise en oeuvre des obligations que le propriétaire a méconnues celle de le « mettre en demeure » , mise en demeure assortie d'un délai.
Le 5° crée un nouvel article L. 1334-16-1 qui autorise le préfet à prendre une sanction administrative en cas de carence persistante.
Enfin, le présent article intègre la prise en compte des expositions aux fibres d'amiante résultant de l'activité humaine .
Le 5° du présent article crée un article L. 1334-16-2 disposant que si la population est exposée à des fibres d'amiante résultant d'une activité humaine, le préfet peut, dans des délais qu'il fixe, ordonner la mise en oeuvre des mesures propres à évaluer et à faire cesser l'exposition. Si la personne responsable de l'activité émettrice de fibres d'amiante ne s'exécute pas, le préfet procède à l'exécution d'office à ses frais.
III. Le texte adopté par l'Assemblée nationale
En commission, sur proposition du rapporteur, les députés ont supprimé la condition d'urgence pour l'intervention du préfet. Compte tenu du temps de latence élevé entre l'exposition à l'amiante et l'apparition des effets sur la santé, le préfet pourrait se trouver en difficulté pour qualifier l'urgence de la situation. La commission a également adopté un amendement de conséquence et un amendement rédactionnel du rapporteur.
La commission a par ailleurs adopté un amendement présenté par Martine Pinville, le rapporteur et les membres du groupe RRDP, prévoyant à l'article L. 1334-1 du code de la santé publique, que dans le cas où l'enquête sur l'environnement du mineur met en évidence la présence d'une source d'exposition au plomb susceptible d'être à l'origine de l'intoxication du mineur, les femmes enceintes bénéficient également d'une information particulière.
En séance publique, les députés ont adopté un amendement rédactionnel déposé par Martine Pinville et Catherine Lemorton.
Ils ont également adopté deux amendements relatifs au stockage des déchets amiantés :
- un amendement présenté par MM. Hutin et Laurent visant à publier sur le site des ministères concernés la liste des installation de stockage des déchets dangereux et celles des déchets dangereux pouvant recueillir certains types de déchets amiantés, comme l'amiante-ciment ;
- un amendement de M. Roumegas visant à rendre publiques la liste des centres de valorisation et d'apport des déchets encombrants par département pouvant recueillir des déchets amiantés ainsi que les informations disponibles sur la collecte de ces déchets auprès des particuliers.
IV. La position de votre commission pour avis
Votre commission souscrit pleinement au renforcement des dispositions d'information et de sanction en matière de lutte contre l'amiante. La réglementation en la matière est complète et connue. Toutefois, elle n'est parfois pas mise en oeuvre, faute d'information des pouvoirs publics sur les irrégularités commises. Le dispositif devrait permettre d'y remédier. La prise en compte des expositions aux fibres d'amiante résultant d'activités humaines constitue par ailleurs une avancée importante.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis A (articles L. 221-7 et L. 227-1 du code de l'environnement) - Valeurs-guides et niveaux de référence pour le radon
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à définir des valeurs-guides et des niveaux de référence pour les polluants de l'air intérieur et notamment le radon.
I. Le droit en vigueur
L'article L. 221-7 du code de l'environnement prévoit actuellement que l'Etat coordonne les travaux d'identification des facteurs de pollution ainsi que l'évaluation des expositions et des risques sanitaires relatifs à la qualité de l'air intérieur. Il élabore les mesures de prévention et de gestion destinées à réduire l'ampleur et les effets de cette pollution et informe le public des connaissances et des travaux relatifs à cette pollution.
L'article L. 227-1 prévoit que les pollutions de tous ordres causées par des substances radioactives ainsi que les conditions de création, de fonctionnement et de surveillance des installations nucléaires de base ne sont pas soumises aux dispositions du titre du code relatif à l'air et l'atmosphère.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en séance publique, d'un amendement de Mme Orliac.
Le 1° complète l'article L. 221-7 pour prévoir que l'Etat définit des valeurs-guides pour l'air intérieur par décret en Conseil d'État, après avis de l'Agence nationale chargée de la sécurité sanitaire de l'alimentation, de l'environnement et du travail. Des niveaux de référence pour le radon sont également définis par décret en Conseil d'État, après avis de l'Autorité de sûreté nucléaire.
Ces valeurs-guides et niveaux de référence devront être fixés en conformité avec ceux définis par l'Union européenne et l'Organisation mondiale de la santé et devront être régulièrement réévalués pour prendre en compte les résultats des études médicales et épidémiologiques.
Le 2° réintègre le radon dans le champ d'application de ce titre du code de l'environnement relatif à l'air et l'atmosphère.
III. La position de votre commission pour avis
Votre commission se félicite que le radon soit intégré au dispositif existant actuellement en matière de pollution de l'air intérieur. Ce gaz radioactif d'origine naturelle auquel l'exposition régulière accroît le risque de développer un cancer du poumon est une problématique très localisée mais réelle. Des mesures de prévention existent déjà afin de diminuer la présence de radon dans les bâtiments, avec des aides financières de l'Agence nationale de l'habitat (ANAH) pour réaliser les travaux nécessaires, notamment d'isolation. La définition de niveaux de référence doit permettre de lutter plus efficacement contre cette pollution.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis B (articles L. 1313-1, L. 1313-3-1, L. 1313-5, et L. 1313-6-1 du code de la santé publique) - Transfert à l'Anses de la mission de délivrance des autorisations de mise sur le marché des produits biocides
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à transférer à l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) la mission de délivrance, de modification et de retrait des autorisations de mise sur le marché pour les produits biocides.
I. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption d'un amendement du Gouvernement en séance publique. Il complète les missions de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) en lui transférant la mission de délivrance, de modification et de retrait des autorisations de mise sur le marché (AMM) pour les produits biocides.
Contrairement aux produits phytosanitaires, qui visent à lutter contre les espèces nuisibles aux cultures, les produits biocides servent à la lutte contre les produits nuisibles dans le cadre de la prévention en matière sanitaire.
De même que pour les phytosanitaires, leur mise sur le marché est encadrée au niveau européen, par le règlement n° 528/2012, qui prévoit une procédure nationale d'AMM.
En France, l'évaluation du risque présenté par ces produits est réalisée par l'Anses, tandis que la gestion du risque, comprenant la délivrance et le retrait des AMM, est effectuée par le ministère chargé de l'écologie. Cet article vise donc à regrouper l'ensemble des missions au sein de l'Anses.
III. La position de votre commission pour avis
Votre commission approuve le transfert de ces missions à l'Anses. Il s'agit d'une mesure cohérente par rapport au dispositif mis en place pour la délivrance des autorisations de mise sur le marché en matière de produits phytosanitaires.
Cela doit permettre de rationaliser le dispositif d'AMM et d'accélérer le traitement des demandes, qui souffre aujourd'hui de retards sérieux.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis C (articles L. 1321-4 et L. 1321-7 du code de la santé publique) - Contrôle sanitaire de l'eau
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à corriger des erreurs matérielles dans les articles du code de la santé publique relatifs au contrôle des eaux destinées à la consommation humaine.
I. Le droit en vigueur
L'article L. 1321-4 du code de la santé publique prévoit que toute personne publique ou privée responsable d'une production ou d'une distribution d'eau au public, en vue de l'alimentation humaine sous quelque forme que ce soit, ainsi que toute personne privée responsable d'une distribution privée autorisée est tenue de surveiller la qualité de l'eau qui fait l'objet de cette production ou de cette distribution, notamment au point de pompage en ce qui concerne les dérivés mercuriels, et de se soumettre au contrôle sanitaire.
Le III de cet article prévoit que l'obligation de se soumettre au contrôle sanitaire ne s'applique pas « aux eaux destinées à la consommation humaine provenant d'une source individuelle fournissant moins de 10 mètres cubes par jour en moyenne ou approvisionnant moins de cinquante personnes, sauf si ces eaux sont fournies dans le cadre d'une activité commerciale ou publique » , en application de l'article 3 de la directive 98/83/CE du Conseil du 3 novembre 1998 relative à la qualité des eaux destinées à la consommation humaine.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption d'un amendement du Gouvernement en séance publique.
Il supprime à l'article L. 1321-4 du code de la santé publique la précision relative aux dérivés mercuriels, inutile au niveau de la loi dans la mesure où le mercure fait partie des paramètres obligatoirement suivis au titre du contrôle sanitaire des eaux destinées à la consommation humaine par les agences régionales de santé en application de dispositions réglementaires.
Il supprime également la mention de la directive 98/83/CE, déjà transposée dans le code de la santé publique.
III. La position de votre commission pour avis
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis D (articles L. 1335-3 à L. 1335-5 et L. 1337-10 [nouveaux] du code de la santé publique) - Réglementation des installations produisant des aérosols d'eau
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à réglementer les dispositifs collectifs de brumisation générant des aérosols d'eau.
I. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en séance publique, d'un amendement déposé par Gérard Bapt et Catherine Lemorton. Il complète le code de la santé publique afin de réglementer les dispositifs collectifs de brumisation générant des aérosols d'eau , qui tendent à se développer aux terrasses des cafés comme dans les établissements de soin ou médico-sociaux.
Le nouvel article L. 1335-3 du code de la santé publique impose à tout propriétaire d'une installation ne relevant pas de la législation sur les installations classées pour la protection de l'environnement et générant des aérosols d'eau de mettre à la disposition du public des installations satisfaisant aux règles d'hygiène et de conception fixées par le décret mentionné à l'article L. 1335-5.
L'article L. 1335-4 donne au préfet la possibilité d'interdire une telle installation, sur proposition du directeur général de l'agence régionale de santé, si les conditions d'aménagement ou de fonctionnement sont « susceptibles d'entraîner un risque pour la santé publique ou si l'installation n'est pas conforme aux normes prévues ou n'a pas été mise en conformité dans le délai fixé par l'autorité administrative compétente » .
L'article L. 1335-5 renvoie à un décret en Conseil d'Etat la définition des règles d'hygiène et de conception auxquelles doivent se conformer les installations, des modalités de contrôle et de surveillance, et notamment les conditions d'interdiction, ainsi que les conditions dans lesquelles les dépenses du contrôle sont mises à la charge du propriétaire de ces installations.
Enfin, l'article L. 1337-10 prévoit une peine de 15 000 euros d'amende en cas de non-respect des mesures d'interdiction mentionnées à l'article L. 1335-4.
II. La position de votre commission pour avis
Votre commission approuve la mise en place d'une réglementation pour les dispositifs collectifs de brumisation, qui tendent à se multiplier dans l'espace public et qui constituent un nouvel enjeu de santé publique.
En effet, lorsque la température de l'eau dépasse 25°C et lorsque l'entretien des installations est insuffisant, ces équipements peuvent être à la source de prolifération de légionelles, bactéries à l'origine de la légionellose. Plusieurs cas ont été documentés aux États-Unis, en Espagne et au Royaume-Uni. Le Haut Conseil de Santé publique (HCSP) recommandait d'ailleurs dans un rapport de 2011 la mise en place d'une réglementation « en raison du risque intentionnel ou non d'exposition de la population » .
Le présent article doit permettre d'encadrer ces installations et de les interdire le cas échéant.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis E (articles L. 1337-1 A et L. 1337-10 [nouveaux] du code de la santé publique) - Sanctions en matière de qualité des eaux de baignade
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à prévoir un nouveau dispositif de sanctions pour le contrôle de la qualité des eaux de baignade au regard du droit européen.
I. Le droit en vigueur
La directive européenne 2006/7/CE du Parlement européen et du Conseil du 15 février 2006 concernant la gestion de la qualité des eaux de baignade exigeait, pour chaque eau de baignade, l'élaboration d'un profil de baignade avant le 24 mars 2011.
Selon les chiffres du ministère, au 6 mai 2014, 82 % des eaux de baignade en mer et 62 % des baignades en eau douce ont fait l'objet d'un profil de baignade. La réalisation de ces documents consiste à identifier les sources de pollution susceptibles de dégrader la qualité des eaux de baignade et à définir les mesures correctives. À ce jour, un nombre relativement important de responsables des eaux de baignade n'ont toujours pas effectué cette démarche, malgré les relances des agences régionales de santé.
Aucun rappel ou mise en demeure de la part de la Commission européenne n'a été reçu.
Cependant, depuis 2013, les règles de classement des eaux de baignade ont évolué afin de garantir une meilleure protection de la santé humaine et une meilleure lisibilité des pictogrammes de classement de la qualité des eaux. Un nouveau classement est intervenu à la fin de la saison balnéaire 2013 avec de nouvelles catégories fondées sur les résultats des quatre dernières saisons balnéaires : « insuffisant », « suffisant », « bonne » et « excellente ». Le classement d'un site en qualité « insuffisante » implique la fermeture de ce site au public pour la saison balnéaire suivante.
La directive fixe comme objectif d'aboutir à la fin de la saison balnéaire 2015 au classement minimal de toutes les eaux françaises recensées en qualité « suffisante ».
C'est l'objet du paragraphe 3 de l'article 5 de la directive 2006/7/CE : « les États membres veillent à ce que, à la fin de la saison balnéaire 2015 au plus tard, toutes les eaux de baignade soient au moins de qualité « suffisante ». Ils prennent les mesures réalistes et proportionnées qu'ils considèrent comme appropriées en vue d'accroître le nombre d'eaux de baignade dont la qualité est « excellente » ou « bonne » » .
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption d'un amendement du Gouvernement en séance publique.
Il crée un nouvel article L. 1337-1 A qui permet à l'autorité administrative, en cas d'inobservation des dispositions relatives aux eaux de baignade, de mettre en demeure l'exploitant ou, à défaut, le propriétaire d'y satisfaire dans un délai déterminé. L'autorité peut également prescrire tous contrôles, expertises ou analyses nécessaires, les dépenses étant à la charge de l'exploitant ou du propriétaire.
Dans le cas où l'intéressé n'obtempèrerait pas à l'expiration du délai fixé, l'autorité administrative pourra :
- l'obliger à consigner entre les mains d'un comptable public une somme correspondant à l'estimation du montant des travaux à réaliser, laquelle sera restituée au fur et à mesure de leur exécution ;
- faire procéder d'office, en lieu et place de l'exploitant ou, à défaut, du propriétaire et à ses frais, à l'exécution des mesures prescrites ;
- enfin, suspendre l'exploitation des installations et l'exercice des activités jusqu'à l'exécution des conditions imposées.
L'article concerne non seulement les baignades, mais également les piscines, afin de renforcer l'efficacité des ARS dans le domaine de la sécurité sanitaire de tous ces sites.
III. La position de votre commission pour avis
Votre commission approuve ce nouveau dispositif de sanction en matière de contrôle de la qualité des eaux de baignade.
Ainsi que le relevait un rapport de l'Agence européenne pour l'environnement de mai 2015 relatif à la qualité des eaux de baignade européennes en 2014, la France fait partie des pays comptant le plus grand nombre d'eaux de baignade de qualité insuffisante, avec 105 eaux de baignades de ce type sur les 409 en Europe.
La France pourrait recevoir un rappel ou une mise en demeure de la Commission européenne dans le courant de l'année ou l'année prochaine. Le présent article donne à l'autorité administrative les moyens d'éviter cette situation.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis F (article 13 de la loi n° 2013-619 du 16 juillet 2013 portant diverses dispositions d'adaptation au droit de l'Union européenne dans le domaine du développement durable) - Abrogation du régime transitoire d'autorisation des produits biocides
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à abroger le dispositif transitoire en vigueur pour les autorisations de mise sur le marché des produits biocides.
I. Le droit en vigueur
La loi n° 2013-619 du 16 juillet 2013 portant diverses dispositions d'adaptation au droit de l'Union européenne dans le domaine du développement durable a adapté le code de l'environnement au règlement (UE) n° 528/2012 du Parlement européen et du Conseil du 22 mai 2012 concernant la mise à disposition sur le marché et l'utilisation des produits biocides.
L'article 13 prévoit la procédure d'autorisation de mise sur le marché transitoire pour les produits biocides, valable dans l'attente de l'évaluation au niveau européen des substances biocides existantes. Ce dispositif permet aux produits déjà sur le marché de continuer à être commercialisés et utilisés selon les règles nationales en vigueur avant le règlement européen.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption en séance publique d'un amendement du Gouvernement.
Le premier alinéa abroge l'article 13 de la loi du 16 juillet 2013 qui encadre le dispositif d'autorisation de mise sur le marché transitoire des produits biocides.
Le second alinéa précise que cette abrogation ne vaut pas pour les dossiers déjà en cours d'instruction.
III. La position de votre commission pour avis
Votre commission approuve la suppression du régime transitoire en matière d'autorisations de mise sur le marché des produits biocides. En France, seuls certains biocides ont historiquement fait l'objet d'une autorisation de mise sur le marché, par exemple les produits de désinfection pour piscines publiques, certaines substances actives désinfectantes, ou encore certains produits biocides professionnels utilisés dans les élevages ou dans l'industrie agro-alimentaire.
Mais même pour ces produits ayant fait l'objet d'une autorisation, l'évaluation réalisée était très limitée : il ne s'agissait pas d'une évaluation des risques sanitaires et environnementaux, comme ce que le règlement prévoit désormais, mais d'une simple évaluation de l'efficacité des produits.
Compte tenu de cette mauvaise évaluation, du coût des procédures d'examen et de l'entrée en vigueur très prochaine des nouvelles dispositions européennes, il ne paraît donc pas opportun de maintenir le dispositif transitoire, sauf pour les quelques dossiers déjà en cours d'instruction.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 bis (article L. 1311-7 du code de la santé publique) - Plans régionaux santé et environnement
Objet : cet article, inséré en commission à l'Assemblée nationale, vise à renforcer la gouvernance régionale pour la mise en oeuvre des plans régionaux santé environnement (PRSE).
I. Le droit en vigueur
L'article L. 1311-6 du code de la santé publique prévoit l'élaboration, tous les cinq ans, d'un plan national de prévention des risques pour la santé liés à l'environnement. Ce plan vise notamment à prendre en compte « les effets sur la santé des agents chimiques, biologiques et physiques présents dans les différents milieux de vie, y compris le milieu de travail, ainsi que ceux des événements météorologiques extrêmes » .
L'article L. 1311-7 renvoie au projet régional de santé, mentionné à l'article L. 1434-1 du même code, les dispositions nécessaires à la mise en oeuvre de ce plan national santé environnement relevant de la compétence des agences régionales de santé.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en commission, d'un amendement déposé par Gérard Bapt et Sophie Errante. Il complète l'article L. 1311-7 du code de la santé publique qui prévoit désormais une déclinaison régionale du plan national santé environnement.
Les plans régionaux santé environnement viseront à territorialiser les politiques définies nationalement dans le domaine de la santé et de l'environnement, en veillant à prendre en compte les facteurs de risques spécifiques à chaque région. Ces plans sont mis en oeuvre par les services déconcentrés de l'État, les agences régionales de santé et les conseils régionaux, en association avec les autres collectivités territoriales.
III. La position de votre commission pour avis
Votre commission approuve ce renforcement de la gouvernance locale de la prise en charge des problématiques de risques environnementaux pour la santé, en associant les collectivités territoriales.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 ter (article L. 1336-1 [nouveau] du code de la santé publique, article L. 211-11 du code de l'environnement) - Prévention des risques liés au bruit
Objet : cet article, inséré en commission à l'Assemblée nationale, crée un chapitre dans le code de la santé publique dédié à la prévention des risques liés au bruit.
I. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en commission, d'un amendement du Gouvernement, qui rétablit dans le titre III du livre III de la première partie du code de la santé publique un chapitre VI relatif à la prévention des risques liés au bruit.
Le nouvel article L. 1336-1 prévoit que les activités impliquant la diffusion de sons à un niveau sonore élevé, dans tout lieu public ou recevant du public, clos ou ouvert sont exercées de façon à protéger l'audition du public et la santé des riverains. Les modalités d'application de cet article seront fixées par décret en Conseil d'État. Cela comprendra notamment la définition des niveaux sonores maximaux, les avertissements destinés aux personnes sensibles et les messages de prévention.
En séance publique, les députés ont par ailleurs adopté un amendement de rectification d'une erreur de référence dans le code de l'environnement.
II. La position de votre commission pour avis
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 quater A (articles L. 1338-1 à L. 1338-4 [nouveaux] du code de la santé publique) - Lutte contre les espèces végétales et animales dont la prolifération est nuisible à la santé humaine
Objet : cet article, inséré en séance publique à l'Assemblée nationale, vise à définir les modalités de lutte contre les espèces végétales et animales dont la prolifération est nuisible à la santé humaine, telles que l'ambroisie.
I. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption en séance publique, avec un avis favorable du Gouvernement, d'un amendement déposé par le rapporteur Olivier Véran.
Il crée un nouveau chapitre dans le titre III du livre III de la première partie du code de la santé publique visant à lutter contre les espèces végétales et animales dont la prolifération est nuisible à la santé humaine.
Le nouvel article L. 1338-1 renvoie à un décret, pris après avis du Haut Conseil de la santé publique, du conseil national de protection de la nature et du conseil national d'orientation de la politique sanitaire animale et végétale, la définition de la liste des espèces végétales et animales dont la prolifération constitue une menace pour la santé humaine. Ce décret définit également les mesures susceptibles d'être prises pour prévenir leur apparition ou lutter contre leur prolifération.
L'article L. 1338-2 donne la compétence pour rechercher et constater les infractions aux dispositions prévues au présent chapitre aux officiers et agents de police judiciaire, aux agents mentionnés aux articles L. 1421-1 et L. 1435-7 du code de la santé publique, aux agents mentionnés aux 1° à 7° du I de l'article L. 231-2 et à l'article L. 250-2 du code rural et de la pêche maritime, aux agents de l'État agréés et commissionnés par le ministre de l'agriculture, aux agents mentionnés à l'article L. 172-1 du code de l'environnement et aux agents des collectivités territoriales habilités et assermentés.
L'article L. 1338-3 donne la possibilité aux ministres chargés de la santé, de l'environnement et de l'agriculture de limiter ou d'interdire, par arrêté, « l'introduction, le transport, l'utilisation, la mise en vente, la vente ou l'achat sous quelque forme que ce soit d'une espèce figurant dans la liste fixée par le décret mentionné à l'article L. 1338-1 du présent code » .
Enfin, l'article L. 1338-4 renvoie les conditions d'application de ce nouveau chapitre à un décret en Conseil d'État.
II. La position de votre commission pour avis
Votre commission approuve l'introduction de ces dispositions qui permettront de lutter contre les espèces nuisibles à la santé humaine, et en particulier contre les ambroisies, comme l'ambroisie à la feuille d'armoise, particulièrement invasive et allergisante.
Des cartes nationales de présence de cette ambroisie, réalisées en 2010 et 2014 par la direction générale de la santé, montrent une nette progression de la plante sur l'ensemble de la métropole depuis la Vallée du Rhône. L'ambroisie risque de continuer à s'étendre de manière importante sur l'ensemble du territoire européen dans les prochaines années compte tenu du changement climatique et des activités humaines qui facilitent le transport et la propagation des graines.
Le présent article donne les outils pour agir au niveau national.
D'autres espèces pourront être visées par le dispositif, comme les chenilles processionnaires du pin, la berce du Caucase, ou encore le papillon de cendre très présent en Guyane.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 quater (article L. 5231-2 du code de la santé publique) - Interdiction du bisphénol A dans les jouets et amusettes
Objet : cet article, inséré en commission à l'Assemblée nationale, vise à interdire le bisphénol A dans les jouets et amusettes.
I. Le droit en vigueur
Le bisphénol A est considéré être un perturbateur endocrinien, c'est-à-dire une substance chimique, étrangère à l'organisme, qui peut interférer avec le fonctionnement du système hormonal et induire des effets délétères sur l'individu ou sur ses descendants.
La loi n° 2010-729 du 30 juin 2010, votée à l'initiative du député Gérard Bapt, a suspendu la commercialisation de biberons produits à base de bisphénol A.
La loi n° 2012-1442 du 24 décembre 2012 a étendu cette suspension à la fabrication, l'importation, l'exportation et la mise sur le marché de tout conditionnement à vocation alimentaire contenant du bisphénol A.
Cette loi a par ailleurs complété l'article L. 5231-2 du code de la santé publique en interdisant les collerettes de tétines et de sucettes et les anneaux de dentition comportant du bisphénol A.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en commission, d'un amendement déposé par Jean-Louis Roumegas et les membres du groupe écologiste. Il complète l'article L. 5231-2 du code de la santé publique afin d'ajouter l'interdiction de la fabrication, la vente, la mise en vente, l'exposition et l'importation des jouets et amusettes comportant du bisphénol A .
III. La position de votre commission pour avis
En France, le bisphénol A, perturbateur endocrinien reconnu, a été interdit dans les biberons ainsi que dans l'ensemble des contenants alimentaires, comme les canettes et autres boîtes de conserve.
Ainsi que le relevaient Chantal Jouanno et Aline Archimbaud dans leur communication présentée devant la commission de l'aménagement du territoire et du développement durable et la commission des affaires sociales le 15 avril 2015, le coût des perturbateurs endocriniens pour la société, bien que difficile à évaluer, est probablement extrêmement élevé.
Selon le rapport de l'Alliance pour la santé et l'environnement ( Health and Environment Alliance , HEAL) du 18 juin 2014, ce coût serait de 5 milliards d'euros pour le système de santé allemand, de 4 milliards d'euros par an pour le système français et de 31 milliards d'euros au niveau européen. Un rapport encore plus récent, de 2015, paru dans le Journal of Clinical Endocrinology & Metabolism évalue à plus de 150 milliards d'euros le coût sanitaire pour l'Union européenne de l'exposition des populations à ces substances, dont 45 milliards pour la France.
Des doutes subsistent encore sur la conformité de l'interdiction du bisphénol A dans les contenants alimentaires avec le droit européen. Pour autant, votre commission souscrit pleinement à l'extension de cette interdiction au bisphénol A présent dans les jouets, qui constitue un signal politique important.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 quinquies A - Rapport sur l'étiquetage des nanomatériaux
Objet : cet article, inséré en séance publique à l'Assemblée nationale, prévoit la remise d'un rapport sur l'étiquetage des produits cosmétiques, biocides et alimentaires sur la présence de nanomatériaux.
I. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption, en séance publique, d'un amendement du groupe écologiste. Il prévoit la remise, dans un délai de six mois à compter de la promulgation de la loi, d'un rapport sur l'application en France des règlements européens dits cosmétiques, biocides et alimentation, en matière d'étiquetage sur la présence de nanomatériaux dans les produits concernés.
Un sous-amendement du Gouvernement a été adopté pour prévoir la remise de ce rapport dans un délai de dix-huit et non six mois. Ce délai supplémentaire doit permettre de prendre en compte les résultats du recensement de tous les nanomatériaux utilisés dans les cosmétiques qui sont actuellement sur le marché. Ce recensement doit être remis par la Commission européenne au Parlement européen à la fin de l'année 2015, en application du règlement (CE) n° 1223/2009. Cela devrait également permettre de réaliser les contrôles nécessaires pour s'assurer que l'obligation de déclarer à l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail les substances à l'état nanoparticulaire fabriquées, importées ou mises sur le marché, entrée en vigueur en France le 1 er janvier 2013, est bien mise en oeuvre.
II. La position de votre commission pour avis
Votre commission approuve cette demande de rapport sur l'étiquetage des nanomatériaux. Pour autant, elle a également estimé que le problème de fond était plutôt l'évaluation du risque éventuel présenté par ces matériaux. La recherche sur la question est insuffisante en France. À titre de comparaison, aux États-Unis, un programme de recherche fédéral, le National Nanotechnology Initiative (NNI), regroupe les travaux relatifs aux nanomatériaux de vingt départements et agences gouvernementales. Son budget pour l'année 2015 s'élève à 1,5 milliard de dollars, dont 105 millions sont consacrés spécifiquement aux questions sanitaires et environnementales.
Il est donc nécessaire d'encourager la recherche sur ces questions, d'autant plus que les nanomatériaux sont désormais présents dans un nombre considérable de produits de consommation courante, des cosmétiques aux aliments en passant par les vêtements.
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 11 quinquies (article L. 5232-1 du code de la santé publique) - Conception des appareils portables permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes
Objet : cet article, inséré en commission à l'Assemblée nationale, vise à encadrer la conception des appareils portables permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes afin de protéger l'audition des consommateurs.
I. Le droit en vigueur
L'article L. 5232-1 prévoit actuellement que « les baladeurs musicaux vendus sur le marché français ne peuvent excéder une puissance sonore maximale de sortie correspondant à une pression acoustique de 100 décibels S.P.L. 2 ( * ) » .
Ils doivent également porter un message précisant qu'à pleine puissance, l'écoute peut endommager l'oreille de l'utilisateur.
Ces deux obligations constituent une condition de commercialisation des baladeurs musicaux en France.
L'article renvoie les modalités d'application précises à un arrêté.
II. Le texte adopté par l'Assemblée nationale
Le présent article résulte de l'adoption d'un amendement du Gouvernement en commission. Il vise à actualiser la rédaction de l'article L. 5232-1 du code de la santé publique afin de l'aligner sur la nouvelle norme européenne relative aux exigences de sécurité des appareils audio, vidéo et des appareils électroniques analogues.
L'article prévoit désormais que « tout appareil portable permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes ainsi que tout écouteur ou oreillette mis sur le marché, détenus en vue de la vente, vendus ou distribués à titre gratuit sont conçus de façon à être sans danger pour l'audition de l'utilisateur dans des conditions normales d'utilisation ou d'utilisation raisonnablement prévisibles » .
La référence à une puissance sonore maximale est ainsi supprimée et la notion de baladeurs musicaux est remplacée par celle d'appareil portable permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes, plus englobante et correspondant mieux à la réalité du marché.
En séance publique, les députés ont adopté un amendement rédactionnel à l'initiative de Catherine Lemorton, présidente de la commission des affaires sociales.
III. La position de votre commission pour avis
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article 12 ter (article L. 1434-13 du code de la santé publique) - Lutte contre les déserts médicaux
Objet : cet article, inséré en commission à l'Assemblée nationale, octroie une reconnaissance légale au pacte territoire-santé, une démarche initiée en 2012 par le Gouvernement pour lutter contre la désertification médicale.
I. Le droit en vigueur
Votre rapporteur renvoie à la lecture de l'exposé général pour une présentation détaillée des douze engagements du pacte territoire-santé et une analyse des résultats obtenus à ce stade.
II. Le texte adopté par l'Assemblée nationale
Le présent article, inséré en commission à l'initiative du Gouvernement, complète le chapitre IV (« Territorialisation de la politique de santé ») du titre III (« Agences régionales de santé ») du livre IV (« Administration générale de la santé ») de la première partie (« Protection générale de la santé ») du code de la santé publique, tel qu'il résulte de l'article 38 de la présente loi.
Une nouvelle section 5, intitulée « Pacte territoire santé », est ainsi créée. Elle comprend un unique article L. 1434-13 qui énumère les objectifs du pacte territoire-santé afin « d'améliorer l'accès aux soins de proximité, en tout point du territoire ». Le pacte comporte des dispositions visant notamment à
- promouvoir la formation et l'installation des professionnels de santé et des centres de santé en fonction des besoins des territoires ;
- accompagner l' évolution des conditions d'exercice des professionnels de santé, notamment dans le cadre des nouvelles équipes de soins primaires 3 ( * ) et des communautés professionnelles 4 ( * ) , créées par l'article 12 du présent projet de loi.
Il est également précisé que « le pacte peut prévoir des actions spécifiquement destinées aux territoires particulièrement isolés et aux quartiers prioritaires de la politique de la ville, et des dispositions particulières pour les collectivités d'outre-mer ».
Sur le plan procédural, le pacte est arrêté par le ministre chargé de la santé et mis en oeuvre par les agences régionales de santé (ARS), après concertation avec les acteurs concernés et en associant les nouveaux conseils territoriaux de santé, créés par l'article 38 du présent projet de loi 5 ( * ) .
Enfin, un comité national est chargé d'assurer « le suivi de la mise en oeuvre de ce pacte et d'établir un bilan annuel des actions engagées. Il est composé, notamment, de représentants de professionnels de santé et d'élus, selon des modalités définies par décret. »
III. La position de votre commission pour avis
Si votre rapporteur se félicite que le pacte territoire-santé ait relancé une certaine dynamique en matière d'incitation à l'installation des médecins, il considère en revanche que le présent article n'apporte aucune plus-value sur cette question, puisqu'il est purement déclaratoire : il se contente d' entériner le pacte territoire-santé en en rappelant les principaux objectifs.
Votre rapporteur considère également que ce pacte territoire-santé ne parviendra pas à résoudre, à lui seul, l'équation complexe de la démographie médicale , alors que le pronostic pour 2020 est inquiétant. La plupart des objectifs du pacte ont déjà été atteints, ou sont en voie de l'être, et les déserts médicaux n'ont pas pour autant disparu.
Or l'accès de tous les Français à des soins de qualité sur l'ensemble du territoire national est une priorité absolue : trois millions de Français sont touchés par la désertification médicale et les inégalités entre les territoires ne cessent d'augmenter.
Votre rapporteur propose par conséquent de mettre en oeuvre les mesures-phares proposées par le rapport du groupe de travail relatif à la présence médicale sur l'ensemble du territoire, qui avait été adopté à l'unanimité par la commission , le 5 février 2013. Il propose pour cela de retenir deux axes, qui correspondent à deux amendements portant articles additionnels après l'article 12 ter .
Votre commission pour avis a émis un avis favorable à l'adoption de cet article sans modification.
Article additionnel après l'article 12 ter (articles L. 632-1 et L. 632-2 du code de l'éducation) - Professionnalisation des études de médecine
Objet : cet article vise à développer une logique d'apprentissage dans les études de médecine et rend obligatoire un stage d'initiation à la médecine générale pour les étudiants du deuxième cycle.
I. Le droit en vigueur
L' article L. 632-1 du code de l'éducation dispose que les études médicales théoriques et pratiques « doivent permettre aux étudiants de participer effectivement à l'activité hospitalière ».
L' article L. 632-2 du même code précise que le troisième cycle des études médicales est ouvert à tous les étudiants ayant validé le deuxième cycle des études médicales.
II. Le texte adopté par votre commission pour avis
Proposé par votre rapporteur, le présent article a pour objectif de renforcer la professionnalisation des études de médecine .
Il préconise de développer une logique d'apprentissage en prévoyant, à l'article L. 632-1, que les étudiants de médecine doivent également être formés « à l'exercice de la médecine ambulatoire, en favorisant leur immersion précoce dans un environnement professionnel ».
Il traduit concrètement cette volonté à l'article L. 632-2 en rendant obligatoire un stage d'initiation à la médecine générale dès le deuxième cycle des études de médecine, afin de permettre aux jeunes étudiants d'appréhender le plus tôt possible les contours de leur futur métier. Un arrêté du ministre chargé de l'enseignement supérieur et du ministre chargé de la santé détermine les modalités et la durée de ce stage, et précise les mesures visant à favoriser l'accueil des étudiants.
Votre rapporteur renvoie à la lecture de l'exposé général pour une présentation détaillée de ces dispositions.
À l'unanimité, votre commission pour avis a émis un avis favorable à l'adoption de cet article additionnel ainsi rédigé.
Article additionnel après l'article 12 ter (article L. 4131-6-1 [nouveau] du code de la santé publique) - Régulation à l'installation des médecins
Objet : cet article vise à appliquer la règle « une entrée pour un départ » à l'installation des médecins en zone sur-dotée.
I. Le droit en vigueur
Votre rapporteur renvoie à la lecture de l'exposé général pour une présentation détaillée du conventionnement sélectif.
II. Le texte adopté par votre commission pour avis
Le présent article vise à mettre en place un dispositif de régulation à l'installation des médecins , à l'instar de ce qui existe déjà pour la plupart des autres professionnels de santé.
Votre rapporteur propose un dispositif de conventionnement sélectif qui introduit le principe « une installation pour un départ » dans les zones sur-dotées. Ce mécanisme existe déjà pour la plupart des professions de santé (infirmiers, sages-femmes, orthophonistes, chirurgiens-dentistes) et a largement fait les preuves de son efficacité.
Il insère ce dispositif au chapitre Ier (« Conditions d'exercice ») du titre III (« Profession de médecin ») du livre Ier (« Professions médicales ») de la quatrième partie (« Professions de santé ») du code de la santé publique, dans un nouvel article L. 4131-6-1 qui dispose que : « dans les zones, définies par les agences régionales de santé en concertation avec les organisations syndicales représentatives des médecins au plan national, dans lesquelles est constaté un fort excédent en matière d'offre de soins, le conventionnement à l'assurance maladie d'un médecin libéral ne peut intervenir qu'en concomitance avec la cessation d'activité libérale d'un médecin exerçant dans la même zone. Un décret en Conseil d'État fixe les modalités d'application de ces dispositions. »
À l'unanimité, votre commission pour avis a émis un avis favorable à l'adoption de cet article additionnel ainsi rédigé.
TRAVAUX EN COMMISSION
Réunie le mercredi 15 juillet 2015, la commission a examiné le rapport pour avis sur le projet de loi n° 406 (2014-2015) de modernisation de notre système de santé.
M. Hervé Maurey , président . - L'accès aux soins est une question capitale pour nos concitoyens. C'est un sujet majeur d'aménagement du territoire, au même titre que le numérique. Là aussi, il y a des injustices terribles.
Le projet de loi de modernisation de notre système de santé est passé de 57 à 209 articles à l'issue de son examen à l'Assemblée nationale. Notre commission s'est saisie de 17 articles, dont 16 portent sur les questions de santé environnement et un, introduit par l'Assemblée nationale, sur l'accès aux soins.
Nous devons avoir le courage de prendre des positions fortes sur ce dernier sujet, et inciter le Sénat à nous suivre ; mais la commission saisie au fond étant celle des Affaires sociales, et le lobby médical étant fort, la partie sera difficile. Assemblée des territoires, le Sénat se doit d'apporter une plus-value territoriale à ce projet de loi. Les problèmes d'accès aux soins touchent les zones rurales mais aussi périurbaines, comme le soulignait notre regretté collègue Claude Dilain. Il faut être audacieux. En 2013, nous avons adopté à l'unanimité le rapport du groupe de travail sur les déserts médicaux présidé par Jean-Luc Fichet, dont j'étais rapporteur. Restons sur ces positions.
Je cède la parole à M. Longeot, pour son baptême du feu comme rapporteur.
M. Jean-François Longeot , rapporteur . - Merci de la confiance que vous m'avez accordée en me chargeant du rapport sur un projet de loi de cette importance. Notre commission s'est saisie de 17 articles sur les 209 que compte le projet de loi : 16 articles traitant des questions de santé et d'environnement et l'unique article relatif à la lutte contre les déserts médicaux. J'ai concentré mes travaux et auditions sur ces deux points.
Nous avons déjà travaillé sur la prise en charge des risques environnementaux pour la santé à l'occasion de la présentation du rapport de Chantal Jouanno et Aline Archimbaud, dont je salue à nouveau le travail.
Quelles sont les dispositions du projet de loi dans ce domaine ? L'article 1 er consacre la prise en compte de la notion d'exposome, entendu comme l'ensemble des expositions auxquelles un individu est soumis durant sa vie entière. C'est une rupture importante dans notre politique de santé, qui s'appuie encore sur une logique plus curative que préventive.
Au-delà de ce principe général, plusieurs articles traitent de problématiques spécifiques. L'article 10 améliore la surveillance des pollens et moisissures de l'air extérieur. C'est un outil essentiel de prévention : l'information du public permet aux personnes allergiques d'ajuster leurs traitements et leurs comportements en fonction des concentrations de ces polluants biologiques dans l'air, et donc de réduire les symptômes.
L'article 11 concerne l'amiante et le plomb. Ces substances faisant déjà l'objet d'une réglementation complète et assez protectrice, l'article se contente de renforcer les remontées d'information à l'administration, notamment lors de la réalisation de travaux.
L'article 11 bis A traite de l'exposition au radon, gaz radioactif d'origine naturelle, surtout présent dans le centre de la France et en Franche-Comté, qui représente le tiers de l'exposition moyenne de la population française aux rayonnements ionisants. L'article prévoit la fixation par l'administration de valeurs guides devant servir de référence.
L'article 11 bis B élargit les missions de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) à la délivrance, la modification et au retrait des autorisations de mise sur le marché des produits biocides, actuellement délivrées par le ministère de l'écologie. La loi d'avenir pour l'agriculture ayant opéré le même transfert pour les produits phytosanitaires utilisés en agriculture, il s'agit d'une mise en cohérence.
L'article 11 bis D encadre juridiquement les installations collectives de brumisation d'eau dans l'espace public qui se multiplient sur les terrasses de café, dans les hôtels et les restaurants, ainsi que dans les établissements de soins ou médico-sociaux. Lorsque la température de l'eau dépasse 25°C et que leur entretien n'est pas suffisant, ces équipements peuvent être à l'origine de prolifération de légionnelles, à l'origine de la légionellose. Les dispositifs autorisés à l'avenir devront respecter un ensemble de dispositions techniques prévues par arrêté, concernant notamment l'alimentation en eau, la protection du réseau, la prévention du risque de développement de légionnelles dans l'eau ou encore l'exploitation, la maintenance et le contrôle de la qualité de l'eau.
L'article 11 quater A renforce la lutte contre les espèces invasives, notamment l'ambroisie qui libère un pollen très allergisant. Celle-ci devrait continuer de proliférer depuis la vallée du Rhône sur l'ensemble du territoire, du fait du changement climatique mais aussi des activités humaines. Les mesures à prendre seront définies par décret : couverture des sols par des végétaux ou par des matériaux géotextiles, arrachage, tonte ou faux semis.
L'article 11 quater qui interdit le bisphénol A dans tous les jouets et amusettes risque de se heurter au droit communautaire. La France, qui l'interdit déjà dans les biberons et les contenants alimentaires, est sous le coup d'un contentieux européen. La ministre de la santé a engagé une concertation avec les industriels du secteur du jouet et les autres ministères concernés. Cet article devra donc probablement être retravaillé au cours de la navette.
L'article 11 quinquies A demande un rapport pour évaluer la mise en oeuvre du droit européen en matière d'étiquetage sur la présence de nanomatériaux dans les produits cosmétiques, biocides et l'alimentation. Notre marge de manoeuvre est en effet limitée en la matière. Sur tous ces articles, je vous proposerai d'émettre un avis favorable.
Sur le dernier article de cette série, je vous proposerai de renforcer l'article 5 quinquies E, en interdisant purement et simplement les cabines UV. L'Académie de médecine le recommande depuis des années. Chantal Jouanno l'avait proposé dans son rapport sur les dispositifs médicaux. Le Brésil et l'Australie l'ont déjà fait. Une seule exposition en cabine UV avant l'âge de 35 ans constitue un sur-risque de développer un cancer de la peau de 59 %, et le nombre de mélanomes a triplé en France entre 1980 et 2005, avec 9 780 nouveaux cas et 1 620 décès. Il est temps d'agir, et notre commission s'honorerait à envoyer un signal fort sur cette question.
L'article 12 ter s'inscrit dans la lutte contre les déserts médicaux, cette maladie chronique de notre pays : on n'y a jamais compté autant de médecins (198 365 en exercice régulier en 2015, dont 44,7 % de libéraux) et ils n'ont jamais été aussi mal répartis sur le territoire, avec pour corollaire la disparition des autres professionnels de santé au niveau local et la création de véritables déserts médicaux, dans les zones rurales mais aussi dans certaines villes moyennes ou zones péri-urbaines.
En juin 2012, la commission du développement durable a mis en place un groupe de travail sur la présence médicale sur l'ensemble du territoire, avec Jean-Luc Fichet pour président et Hervé Maurey pour rapporteur, qui a réalisé un important travail pendant huit mois, avec une quarantaine d'auditions, des déplacements dans le Finistère et en Allemagne et le recueil d'une cinquantaine de contributions. À en croire l'Atlas de la démographie médicale que publie le Conseil national de l'ordre des médecins, les déserts médicaux progressent. La densité départementale moyenne, toutes spécialités confondues, diminue : elle est de 266,4 médecins en activité régulière pour 100 000 habitants au 1 er janvier 2015 contre 275,7 au 1 er janvier 2007. Les écarts de densité varient de 1 à 4 entre les départements : 167 médecins pour 100 000 habitants dans l'Eure, 678,2 médecins pour 100 000 habitants à Paris. L'exode médical du centre de la France vers les régions littorales et la façade Est s'aggrave. Même la région Ile-de-France enregistre une diminution de 6 % de ses médecins entre 2007 et 2015. Des déserts médicaux existent dans tous les départements, y compris les mieux dotés.
M. Michel Vaspart . - C'est vrai.
M. Jean-François Longeot , rapporteur . - Les écarts de densité varient également d'une spécialité à l'autre : en 2014, ils sont de 1 à 2 pour les médecins généralistes, de 1 à 8 pour les médecins spécialistes, de 1 à 9 pour les infirmiers libéraux, de 1 à 4 pour les masseurs kinésithérapeutes, de 1 à 5 pour les sages-femmes et de 1 à 3 pour les chirurgiens-dentistes. Le constat dressé par Hervé Maurey en 2012 n'a pas changé : trois millions de Français vivent dans un désert médical. Les prévisions ne sont pas optimistes. Alors que la demande de soins augmente avec le vieillissement de la population et les maladies chroniques, la démographie médicale devrait connaître un creux dans les dix prochaines années, sachant que 26,4 % des médecins ont plus de 60 ans. On est passé de 64 778 médecins généralistes en 2007 à 58 104 en 2015, soit une baisse de 10,3 % ; une nouvelle baisse de 6,8 % est à prévoir d'ici 2020. Quatre spécialités sont également en souffrance : la rhumatologie (-10,3 % depuis 2009), la dermatologie (-7,7 %), la chirurgie générale (-24,7 %) et l'ORL (-7,8 %). À cela s'ajoutent les choix d'installation des jeunes médecins, qui ne s'orientent pas vers les zones fragilisées mais plutôt vers le lieu de leurs études et de leurs obligations familiales. Les 14 665 cumuls emploi-retraite enregistrés par l'Ordre des médecins au 1 er janvier 2015 ne font que décaler le creux démographique annoncé de quelques années : sans réponse forte, il interviendra en 2020.
Les dispositifs mis en place depuis le début des années 1990 pour lutter contre les déserts médicaux et faciliter l'accès aux soins n'ont pas eu les effets escomptés. Purement déclaratoire, l'article 12 ter , inséré par les députés à l'initiative du gouvernement, rappelle les objectifs du pacte territoire-santé lancé en décembre 2012 : promouvoir la formation et l'installation des professionnels de santé en fonction des besoins des territoires, accompagner l'évolution de leurs conditions d'exercice, prévoir des actions spécifiques pour les territoires isolés. Ces voeux pieux ne changeront rien, et le pacte ne suffira pas à résorber les déserts médicaux. Ses objectifs ont pour la plupart déjà été atteints, et les déserts médicaux subsistent.
On dénombre 1 278 contrats d'engagement de service public, bourses attribuées aux étudiants de médecine en contrepartie d'une installation en zone démédicalisée pour une durée équivalente à celle de l'aide. L'objectif de 1 500 contrats en 2017 devrait être facilement dépassé. Le dispositif du praticien territorial de médecine générale, qui garantit un revenu net mensuel de 3 640 euros en contrepartie d'une installation en zone sous dotée, a attiré 411 généralistes, auxquels s'ajoutent 200 nouveaux contrats de praticien territorial de médecine ambulatoire proposés aux spécialistes en 2015. Quant au référent installation, préconisé par le rapport Maurey, il est en place dans chaque région depuis deux ans. On devrait compter plus de 800 maisons de santé pluriprofessionnelles en 2015, contre 174 en 2012. Depuis 2014, on peut y développer des projets de recherche, indépendamment d'un établissement hospitalier, ce qui renforce l'attractivité de la médecine de premier recours pour les professionnels motivés par la recherche clinique.
En revanche, la télémédecine en est encore au stade de l'expérimentation, avec des chantiers de quatre ans dans neuf régions pilotes pour élaborer une tarification préfiguratrice des actes. La délégation de soins pourrait également être accélérée, pour répondre à la forte demande des autres professionnels, pharmaciens et infirmiers, notamment. Enfin, l'objectif d'accès aux soins urgents en moins de 30 minutes n'est pas atteint en 2015, puisque un million de personnes ne sont toujours pas couvertes. Si le pacte territoire-santé a relancé la dynamique de l'incitation à l'installation des médecins, il ne suffira pas à résoudre l'équation complexe des déserts médicaux. La ministre le dit : « Pour relever ce défi, il n'y a pas de baguette magique, pas de recette miracle ».
Il faut renforcer la professionnalisation des études de médecine dès le stade de la formation. L'âge moyen d'installation des diplômés est passé de 27 ans dans les années 1970 à 35 ans dans les années 2010, ce qui n'est pas sans conséquence sur leur situation familiale et, corrélativement, sur leur mobilité géographique. À ma grande surprise, j'ai découvert qu'environ 25 % des médecins diplômés renoncent à s'inscrire au tableau de l'Ordre des médecins pour exercer d'autres professions, dans le journalisme ou l'administration par exemple. Ce sont autant d'années d'études coûteuses qui sont financées en pure perte par la société. À cela s'ajoute un recrutement difficile en médecine générale, où 46 % des places ouvertes sont occupées par des internes. Pour éviter que les diplômés n'abandonnent leur vocation après douze années d'études, il faut les immerger dans l'expérience de terrain avant leur choix de spécialisation. Le Canada ou l'Estonie ont déjà réorienté leurs mécanismes de formation vers cette immersion précoce. Ce modèle fonctionne : en Aveyron, de telles initiatives d'immersion profonde dès la deuxième année d'études ont permis d'attirer 35 médecins, dont 20 généralistes. Il se heurte pourtant à l'opposition des universités, qui y voient une dévalorisation de la formation académique.
La logique monolithique qui consiste à orienter la formation uniquement vers l'hôpital, où sont effectués 90 % des stages, est d'autant moins justifiée qu'au final, 40 % des postes n'y sont pas pourvus, les praticiens hospitaliers privilégiant les CHU au détriment des hôpitaux de proximité. Je vous proposerai un amendement pour préciser que les études de médecine doivent former les étudiants « à l'exercice de la médecine ambulatoire, en favorisant leur immersion précoce dans un environnement professionnel ». Je le compléterai en rendant obligatoire un stage d'initiation à la médecine générale dès le deuxième cycle, comme l'avait proposé Hervé Maurey dans son rapport. Le pacte territoire-santé a instauré une indemnité forfaitaire de transport de 130 euros par mois pour les stages réalisés à plus de 15 kilomètres de la faculté : en 2013, 60 % des étudiants avaient effectué un stage de médecine générale, et l'objectif est fixé à 100 % pour 2017. Nous pourrions l'avancer à 2016, car les étudiants d'aujourd'hui ne sortiront qu'en 2021 ou 2022, et ne pas comptabiliser les internes en stage ambulatoire. Cette immersion précoce bénéficiera tout autant aux étudiants, confrontés à la réalité du métier, qu'aux territoires et aux finances publiques.
Autre mesure, la mise en place d'une régulation à l'installation des médecins. Le conventionnement sélectif, qui existe chez les pharmaciens, a été expérimenté chez les infirmiers libéraux en septembre 2008, avec un zonage du territoire adapté aux besoins des patients, des aides à l'installation dans les zones très sous dotées et une régulation des nouveaux conventionnements dans les zones sur dotées fondée sur la règle d'une entrée pour un départ. Entre 2008 et 2011, les effectifs ont augmenté de 33,5 % dans les zones très sous dotées et diminué de 2,8 % dans les zones sur dotées, où ils avaient progressé de 8,5 % entre 2006 et 2008. Le dispositif a été consolidé en septembre 2011 : entre 2010 et 2014, l'installation d'infirmiers libéraux a augmenté de 1,8 point en zone très sous dotée et diminué de 13 points en zone sur dotée. En parallèle, le conventionnement sélectif a été progressivement étendu aux sages-femmes, aux masseurs-kinésithérapeutes, aux orthophonistes et aux chirurgiens-dentistes, avec des résultats positifs. Ainsi, fin 2014, l'installation d'orthophonistes en zone très sous dotée a augmenté de 1,4 point et diminué de 2 points en zone sur dotée. Pour les sages-femmes, elle a augmenté de 3,8 points en zone très sous dotée et de 5,1 points en zone sous dotée, diminuant de 9,8 points en zone sur dotée. Inversement, l'annulation du dispositif par le Conseil d'État le 17 avril 2014 a entraîné un bond des installations de masseurs-kinésithérapeutes en zone sur dotée de 25 % entre 2013 et 2014, alors qu'elles avaient diminué de 33 % entre 2012 et 2013. Ce dispositif de conventionnement sélectif dissuade l'installation dans les zones sur dotées et complète utilement les mécanismes d'incitation en faveur des zones sous dotées.
Ne cédons plus à la pression des médecins qui défendent à tout prix leur héliotropisme. On ne peut sacraliser la liberté d'installation tout en prétendant vouloir contribuer à l'aménagement du territoire. La commission s'est prononcée à l'unanimité en 2013 ; je vous propose de traduire ce choix dans la loi avec un amendement qui applique aux médecins la règle d'une entrée pour un départ dans les zones sur dotées. Je n'ai proposé qu'un nombre réduit d'amendements mais ils sont porteurs d'enjeux essentiels et sont des marqueurs identitaires pour notre commission. Je les défendrai âprement devant la commission des affaires sociales et dans l'hémicycle. Je voudrais également associer Michel Raison, qui a suivi toutes mes auditions, à ce rapport.
M. Hervé Maurey , président . - Je vous remercie pour ces propositions courageuses qui auront un impact tant en matière de santé que sur la démographie médicale.
M. Hervé Poher . - Ancien médecin, je suis élu du Nord-Pas-de-Calais, région de déserts médicaux. La médecine souffre d'un mal originel : depuis des décennies, on recrute les médecins en fonction de leur savoir scientifique, alors que la médecine est avant tout affaire de philosophes. C'est tout un système qu'il faudrait revoir. Dans les années 1950, la médecine générale jouissait encore d'une certaine considération ; à partir des années 1970, elle a été dévalorisée et réservée à ceux qui ne pouvaient pas se spécialiser. C'est pourtant la vraie médecine, celle du médecin aux mains nues qui sait soigner les gens en rase campagne, avec son stéthoscope et son marteau, son savoir et son expérience.
Autre erreur, on privilégie en France le curatif sur le préventif, qui n'est pas enseigné, pas rétribué. Il est grand temps que la médecine comprenne qu'il faut inverser la tendance : prenons exemple sur la publicité que fait une compagnie d'assurances, qui met l'accent sur la prévention.
J'ai longtemps dénoncé l'imbécillité du numerus clausus qui favorise la réduction des effectifs. Si le CHU de Lille est très prisé par les internes, ils préfèrent, une fois diplômés, s'installer à Paris ou sur la Côte d'Azur. Les médecins concernés par le numerus clausus , qui ont obtenu leur diplôme dans les années 1970, commencent à prendre leur retraite - quand ils ne sont pas sénateurs. Les jeunes médecins n'ont pas la même mentalité que leurs aînés, ils n'acceptent plus de travailler 18 heures par jour. Qui pourrait le leur reprocher ? Quitte à faire réagir, il faut dire que la féminisation de la profession pose aussi problème.
Mme Chantal Jouanno . - Attention à la manière de présenter les choses...
M. Hervé Poher . - Les primes à l'installation ne fonctionnent pas. En tant que praticien, je ne peux que soutenir l'idée d'imposer au lobby des médecins la suppression de la liberté d'installation. Les médecins gagnent leur argent grâce à la sécurité sociale, l'État paye leurs études : on doit pouvoir les obliger à s'installer à tel ou tel endroit.
M. Charles Revet . - Mes compliments pour ce rapport très riche. L'Eure n'est pas le seul département où l'on trouve des déserts médicaux. La Seine-Maritime est également très touchée. Les anciens médecins de famille ne comptaient pas leurs heures. Leurs jeunes collègues se préoccupent davantage de leur qualité de vie et de leurs obligations familiales, on ne peut le leur reprocher. Ils aspirent à intégrer un cabinet de groupe plutôt qu'à exercer de manière individuelle, car ils gagnent en confort et l'expérience de leurs collègues les sécurise. Dans ma commune, on pose vendredi la première pierre d'un cabinet médical. On n'a aucun mal à y recruter des candidats, alors que les médecins qui prennent leur retraite peinent à trouver des remplaçants. Les études médicales se féminisent, c'est un fait. Cette féminisation a-t-elle une incidence sur les 25 % de diplômés qui décident de ne pas s'installer à l'issue de leurs études ? On sait que 20 % des femmes qui terminent leur parcours ne s'installent pas, et que 20 % exercent à mi-temps. Chacun reste libre de ses choix de vie.
M. Gérard Cornu . - Après le lobby des opérateurs téléphoniques, le gouvernement s'attaque à celui des médecins. La tâche ne sera pas plus facile. Notre devoir de parlementaires est de résister. Les pharmaciens ne bénéficient pas de la liberté d'installation. Ils répondent à une obligation de territoire, ce qui fonctionne très bien. On pourrait en faire autant pour les médecins. Les médecins généralistes sont saturés de demandes d'actes banals que d'autres professionnels - pharmaciens, kinésithérapeutes, infirmiers, opticiens ou audioprothésistes - pourraient accomplir à 50 ou 60 %. Mais c'est un point sur lequel le lobby médical ne veut pas céder. Il est stupéfiant de voir que certaines piqûres ne peuvent être administrées que par un médecin et pas par une infirmière. Ou qu'il faut six mois d'attente pour un simple examen de vue chez un ophtalmologiste : alors qu'un opticien, formé pour, est tout aussi compétent, on réserve l'acte à un médecin fort de ses douze années d'études. On n'arrivera à rien si l'on ne vient pas à bout de ce lobby des médecins. L'excellent rapport d'Hervé Maurey en 2013 n'a rien changé. C'est stupéfiant et accablant.
Quant à l'amendement sur les cabines de bronzage, je le trouve bien radical. Sans doute y a-t-il des abus et un manque de formation chez certains professionnels. Plutôt que de détruire toute une filière économique, mieux vaudrait encadrer davantage le secteur, qui ne compte pas que des mauvais professionnels. Évitons de jeter le bébé avec l'eau du bain.
M. Michel Raison . - Ce rapport est une référence à laquelle il nous faudra revenir, tant pour les constats que pour les solutions. Le secteur de la santé est particulièrement complexe car il s'organise comme une toile, avec ses hôpitaux, ses médecins libéraux et spécialisés. À cela s'ajoute une formation trop hospitalière, insuffisamment trempée dans le réel, par manque de stages dans les zones les plus reculées, et sans doute un peu trop longue. J'espère que nous adopterons l'amendement qui régule la liberté d'installation. Je l'avais déjà déposé à l'Assemblée nationale. Le plafonnement des zones sur-dotées fonctionne pour les infirmières. En évitant d'être coercitif, il a l'avantage de ne pas décourager les médecins, qui ne seront pas contraints de s'installer dans telle ou telle zone. Une députée socialiste, médecin de profession, avait reconnu en privé qu'elle avait peut-être eu tort de voter contre cet amendement. Elle est désormais sénatrice, nous lui donnons une seconde chance ! Le rapporteur a fait le bon choix en ne présentant que peu d'amendements. Il leur donne ainsi d'autant plus de force. Insistons tout particulièrement sur celui-ci.
M. Jean-Jacques Filleul . - Ce débat mobilise les élus locaux depuis longtemps. Le lobby médical résiste quelles que soient les majorités. La ministre a tenté d'imposer des règles ; les syndicats ont répondu qu'en tant que profession libérale, il appartenait aux médecins de décider de leur installation. Les parlementaires doivent faire valoir leurs droits ! Nous sommes nombreux à partager l'analyse d'Hervé Poher. Le corps médical a subi tellement de bouleversements que les villes engagent désormais des médecins, avec l'aide de la sécurité sociale. Sans régulation, on continuera à procéder ainsi. La région Centre, elle aussi, est déficitaire, sauf en Indre-et-Loire.
Si je comprends la position du rapporteur sur les cabines UV, je ne serai pas aussi catégorique que lui. Il faudrait une étude d'impact. La sagesse du Sénat serait sans doute de s'abstenir. Enfin, six mois pour voir un ophtalmologiste pour un simple examen de vue, c'est incompréhensible. En tout cas, bravo au rapporteur.
M. Michel Vaspart . - Voilà des années que les gouvernements privilégient les incitations. Il est temps de passer à la contrainte, d'autant qu'une politique incitative appelle des fonds publics. Il faut également mentionner la saturation des services d'urgence, sans doute liée au dysfonctionnement de la médecine générale, ainsi que les difficultés de coordination et d'orientation entre les services du Samu et les pompiers dans certains départements, notamment en ce qui concerne les urgences de terrain.
M. Jérôme Bignon . - Le plafonnement de l'installation dans les zones sur dotées maintient la liberté d'installation sur le territoire. Il obéit à un principe de régulation plus que d'interdiction, ce qui est tout à fait pertinent. Ma seule compétence en matière de bronzage est de préférer le soleil breton à la cabine UV, je ne me prononcerai donc pas. Il est indispensable de développer les maisons de santé dans les zones difficiles afin de de renforcer l'attractivité des territoires ruraux. Les jeunes médecins pourront ainsi avoir accès aux nouvelles technologies et éviter l'isolement, car il n'est plus dans l'air du temps d'exercer seul, sept jours sur sept.
Les ingénieurs ou les avocats complètent bien leur formation par un temps d'apprentissage : c'est sur le terrain que l'on développe un goût pour la pratique, et cela dans toutes les professions. On ne va pas s'installer en zone rurale si l'on ne connait que l'hôpital.
Chacun reconnait que les sages-femmes sont des professionnels remarquables, avec une formation bac + 5, la moitié des études de médecine. Pourquoi ne pas imaginer d'autres spécialités, avec une formation de durée équivalente, auxquelles pourraient être confiées davantage de tâches pour libérer du temps aux médecins ? Cela se pratique déjà aux États-Unis ou au Canada.
M. Louis Nègre . - La première partie de cet excellent rapport fait référence aux facteurs environnementaux. De nouveaux produits apparaissent, comme le bisphénol A et les nanomatériaux, sur lesquels le Sénat s'est penché. L'innovation est en pointe dans ce domaine, or nous ne la maîtrisons pas assez pour établir des contrepoids aux risques que représentent ces nouveaux produits. Il faudrait développer la recherche privée et publique pour en évaluer les éventuels dangers, en veillant à préserver son indépendance.
M. Benoît Huré . - Le rapporteur a fait preuve d'esprit de synthèse. Le rapport d'Hervé Maurey a fait date et s'impose comme une référence, car c'est un travail d'expertise sans parti-pris ni esprit polémique. Soyons pragmatiques : l'incitation ne fonctionne pas. Voilà des années que l'on brandit l'interdiction d'installation. C'est le moment de la mettre en oeuvre, hors remplacement d'un départ, dans les zones sur dotées. On laisserait ainsi un grand champ d'ouvertures possibles. On améliorera également la situation en développant les outils comme les maisons de santé ou les équipements de travail en réseau. Enfin, il est nécessaire de prévenir les étudiants, dès le début de leur parcours, qu'ils n'auront pas la liberté de s'installer là où ils veulent : on évitera ainsi qu'ils le découvrent à trois ans du diplôme. La professionnalisation des études de médecine est essentielle. C'est souvent par méconnaissance ou par appréhension que les jeunes médecins renâclent à s'installer dans les zones peu denses ou en médecine générale. Lorsqu'ils ont eu l'occasion d'y faire un stage, ils sont deux sur trois à s'y installer. Il suffirait d'outils concrets et peu coûteux pour améliorer la situation.
Mme Chantal Jouanno . - En sillonnant l'Ile-de-France, j'ai pu constater qu'hormis Paris et les Hauts-de-Seine, tous les départements étaient confrontés à la désertification médicale, la Seine-Saint-Denis bien sûr, mais aussi le Val-de-Marne.
Toutes les agences que nous avions rencontrées avec Aline Archimbaud ont évoqué les nanomatériaux. Les dépenses de recherche publique sur ce sujet sont dix fois moindres en France qu'aux États-Unis ! Il faudrait également prendre en compte la qualité de l'air, comme nous y invite le rapport sénatorial publié hier. Même si l'on parle encore peu de la nutrition, un rapport de l'Anses devrait relancer le sujet à la rentrée : on pourrait remplacer les protéines animales par des protéines végétales, plus écologiques. Enfin, l'explosion des cancers liés au mélanome est une réalité. L'existence d'une filière économique ne peut pas minimiser l'impact nocif des cabines UV en matière de santé publique. Attendez-vous là aussi à devoir faire face à un lobby très actif : sa présidente est haute en couleurs !
M. Jean-François Mayet . - À mon tour de remercier le rapporteur. Au risque de choquer, le libéral que je suis est convaincu qu'on ne résoudra pas la désertification médicale en comptant sur les seuls médecins libéraux. Première raison : les jeunes médecins refusent le libéralisme : ils se contentent de gagner 3 500 à 4 000 euros par mois ; après dix ans d'études, c'est ridicule ! Une autre cause est la féminisation, puisque 75 % des nouveaux diplômés sont des femmes. Or nonobstant l'égalité, elles sont quand même là pour faire des enfants...
Mme Chantal Jouanno . - Elles ne sont pas là « pour » faire des enfants ; elles font des enfants, c'est différent !
M. Jean-François Mayet . - En effet. Mais ce n'est pas à 50 ans qu'elles en feront. Ma fille a fait des enfants à 41 et à 42 ans : gérer deux enfants en bas âge en même temps qu'une carrière de médecin, ce n'est pas une sinécure !
Mme Odette Herviaux . - Certes, de nombreux médecins ne veulent pas s'installer dans les territoires dont la population diminue ; mais ceux qui viennent rencontrent aussi des difficultés. Ainsi, au centre de la Bretagne, beaucoup de médecins étrangers se sont installés, appelés par des collectivités qui ont payé des fortunes pour leur installation ; au bout de six mois ou d'un an, ils s'en vont, car ils ne se sont habitués ni au type de médecine, ni au style de vie.
Dans les maisons médicales installées près des grandes villes, viennent s'installer des médecins femmes qui y trouvent le moyen de travailler à temps partiel. Sans jugement de ma part, cette installation temporaire ne répond pas à l'image du traditionnel médecin de famille chère à des personnes âgées qui, dès lors, ne leur font pas confiance.
M. Jean-François Longeot , rapporteur . - Comme le dit M. Poher, il faut valoriser la médecine générale, ce que ne permet pas la spécialisation précoce en deuxième cycle. Toucher au numerus clausus ne règle pas plus le problème, lorsque 25 % des diplômés abandonnent. L'Ordre des médecins nous a indiqué que la féminisation n'avait pas de conséquences sur le temps de travail, puisque c'est plutôt celui des hommes qui a tendance à se réduire. Aujourd'hui, 60 % des nouveaux généralistes sont des femmes.
Ce n'est pas évident, certes, de proposer l'interdiction pure et simple des cabines UV. Nous pouvions imaginer une étude complémentaire, qui aboutirait à un rapport... Mais les preuves scientifiques de la dangerosité des ultraviolets artificiels sont avérées : ils ont été classés comme cancérogènes certains par le Centre international de recherche sur le cancer ; une étude comparative sur une cohorte de mille patients atteints de mélanome l'a confirmé en 2009 ; le lien direct entre cancer et UV artificiels a été validé dès 2003 par l'OMS. Le constat est sans appel, mais s'il y a sans doute des professionnels pires que d'autres...
Trop de médecins sont formés dans le milieu hospitalier ; c'est pour cela que j'ai utilisé le mot d'apprentissage dans mon rapport. Un étudiant en médecine peut découvrir un territoire, s'y plaire, y rencontrer un conjoint, et y rester. La durée des études médicales a été régulièrement allongée pour des raisons essentiellement économiques, car nous avons besoin d'étudiants en médecine pour faire fonctionner les hôpitaux.
Il faut aider les zones sous dotées mais aussi régulariser les zones sur dotées ; c'est le sens de mon amendement qui s'en tient au strict remplacement des départs dans les zones sur dotées.
Un million de personnes supplémentaires ont désormais accès aux urgences en moins de 30 minutes - c'était l'engagement n° 9 du pacte territoire santé, avec le déploiement de médecins correspondants du Samu - mais un autre million en restent privées.
Les problèmes d'environnement sont importants : il faut analyser les risques et les évaluer régulièrement, sans pour autant bloquer l'innovation. Oui à la recherche sur les nanomatériaux.
Ce projet de loi donne l'occasion de mettre en pratique les recommandations du rapport Maurey. J'ai reçu des professionnels de santé qui m'ont demandé un élargissement de la délégation d'actes médicaux à d'autres professions. Il est en effet absurde d'attendre six à huit mois un rendez-vous chez l'ophtalmologiste pour lire « W, X, Y, Z... ». Tout le monde y gagnerait. Idem pour les sages-femmes.
M. Hervé Maurey , président . - Je vous remercie de votre appréciation unanime sur les mesures proposées par le rapporteur en matière de démographie médicale ; il faudra faire du lobbying au sein de vos groupes respectifs pour contrer le lobbying des médecins, et être présents au moment du vote en séance publique. En 2009, je me souviens d'avoir été bien seul pour défendre des amendements à la loi Bachelot un vendredi matin où les médecins de gauche comme de droite, majoritairement présents dans l'hémicycle, s'étaient révélés être des médecins avant tout. On dit souvent que les médecins sont contre la régulation ; Hervé Poher nous montre que c'est faux : ce sont les syndicats de médecins qui le sont - là comme ailleurs, ils ne sont pas forcément représentatifs...
Nous proposons une régulation sans pour autant abandonner l'incitation, car ce sont deux piliers d'une bonne politique. L'Allemagne l'a bien compris, qui a mis en place des mesures incitatives après avoir opté pour la seule régulation. La liberté d'installation y est pourtant inscrite dans la Constitution, mais la Cour constitutionnelle a considéré que le principe, tout aussi constitutionnel, d'intérêt général primait. Ce même principe doit nous guider.
Je remercie aussi Jean-Jacques Filleul : il n'est pas évident pour lui de soutenir une position différente de celle du gouvernement. Ce dernier a, semble-t-il, cédé aux pressions des médecins : je me souviens d'une proposition de loi de Marisol Touraine et Jean-Marc Ayrault qui allait beaucoup plus loin, puisqu'elle soumettait l'installation à autorisation préalable. Le rapporteur ne propose rien qui s'oppose à la liberté d'installation : il exclut simplement du conventionnement les installations dans les zones qui n'ont pas besoin de nouveau médecin. Nous avons vu l'efficacité d'une telle mesure pour les masseurs-kinésithérapeutes, lorsque la convention a été mise en oeuvre, puis annulée : la courbe des installations dans les zones sur dotées a diminué, puis s'est brutalement inversée lors de l'annulation de la convention. Preuve que le système fonctionne !
L'amendement sur la formation est bienvenu. On forme davantage des praticiens hospitaliers que des médecins : les étudiants en médecine de cinquième année n'ont jamais connu que l'hôpital. Il est vrai qu'ils sont largement exploités, payés quelques dizaines d'euros par mois pour des nuits entières.
Je me félicite des mesures fortes et courageuses sur les cabines UV. Lorsqu'il y a un enjeu de santé publique, comme sur les produits phytosanitaires, il faut agir.
M. Jean-François Longeot , rapporteur . - Sur ce sujet, il est vrai que le règlement est mal appliqué : l'arrêté du 20 octobre 2014 oblige les exploitants à informer le consommateur sur la dangerosité des ultraviolets artificiels. Une récente étude de 60 millions de consommateurs sur cinquante centres de bronzage a montré que de nombreux professionnels passaient cette dangerosité sous silence et ne respectaient pas les règles élémentaires de prévention qui devraient conduire à écarter les personnes à risque, femmes enceintes ou personnes à phototypes incompatibles. Je ne suis pas le seul à demander une interdiction que le Brésil et l'Australie ont déjà consacrée et que réclame le syndicat des dermatologues, entre autres mesures de prévention du mélanome.
M. Gérard Cornu . - Notre commission est saisie pour avis : quelle est la position de la commission des affaires sociales, saisie au fond, sur ce sujet qui relève plus de sa compétence que de la nôtre ? Cela me pose un problème d'intégrer dans le texte de la commission une mesure aussi brutale, qui pénalise les bons professionnels.
M. Hervé Maurey , président . - Nous nous sommes saisis pour avis des articles relatifs à la santé environnement, c'est à ce titre que cet amendement se justifie. La commission des affaires sociales décidera la semaine prochaine si elle retient ou non nos amendements dans le texte de la commission qu'elle élaborera. Nous en parlerons avec le président Milon, qui sera également l'un des rapporteurs. La question est bien la dangerosité des UV et non la qualité des professionnels.
M. Jean-François Longeot , rapporteur . - C'est bien au titre de l'environnement que nous agissons. À défaut de pouvoir réguler le soleil, du moins régulerons-nous ces UV-là.
M. Gérard Cornu . - Nous serions le seul pays de l'Union européenne à le faire.
M. Jean-François Longeot , rapporteur . - Quelle que soit la qualité du professionnel, les UV artificiels restent dangereux.
L'amendement n° DEVDUR.3 est adopté.
L'amendement n° DEVDUR.1 est adopté.
L'amendement n° DEVDUR.2 est adopté.
M. Hervé Maurey , président . - Belle unanimité pour ces deux derniers amendements.
M. Charles Revet . - Je me demande si nous ne devrions pas aller plus loin dans les secteurs sur dotés, qui, avec un remplacement d'un pour un, le resteront ...
M. Hervé Poher . - Ce sera déjà un grand progrès.
LISTE DES PERSONNES ENTENDUES
Mercredi 24 juin 2015 :
- Caisse nationale de l'assurance maladie des travailleurs salariés : Mme Mathilde Lignot-Leloup , directrice déléguée à la gestion et à l'organisation des soins ;
- Conseil national de l'ordre des médecins : MM. Patrick Bouet , président, et François Simon , président de la section « Exercice professionnel ».
Mercredi 1 er juillet 2015 :
- Autorité de contrôle des nuisances aéroportuaires (ACNUSA) : MM. Victor Haïm , président, et Eric Girard-Reydet , délégué général, et Mme Claire Morenvillez , consultante ;
- Conseil national de l'ordre des infirmiers : MM. Didier Borniche , président, et Yann de Kerguenec , directeur ;
- Direction générale de la prévention des risques (DGPR) : Mme Catherine Mir , adjointe au chef de service de la prévention des nuisances et de la qualité de l'environnement ;
- Institut national du cancer : Mme Agnès Buzyn , présidente.
* 1 « Déserts médicaux: agir vraiment » - Rapport d'information n° 335 (2012-2013) de M. Hervé Maurey, fait au nom de la commission du développement durable (5 février 2013)
* 2 S.P.L. signifie sound pressure level , ou niveau de pression acoustique.
* 3 Art. L. 1411-11-1 [nouveau]. - « Une équipe de soins primaires est un ensemble de professionnels de santé constitué autour de médecins généralistes de premier recours, choisissant d'assurer leurs activités de soins de premier recours (...) sur la base d'un projet de santé qu'ils élaborent. Elle peut prendre la forme d'un centre de santé ou d'une maison de santé (....) ».
* 4 Art. L. 1434-11 [nouveau]. - « (...) La communauté professionnelle territoriale de santé est composée de professionnels de santé regroupés, le cas échéant, sous la forme d'une ou de plusieurs équipes de soins primaires, d'acteurs assurant des soins de premier ou de second recours (...) et d'acteurs médico-sociaux et sociaux concourant à la réalisation des objectifs du projet régional de santé (...) ».
* 5 Art. L. 1434-9 [nouveau]. - « (...) Le directeur général de l'agence régionale de santé constitue un conseil territorial de santé sur chacun des [territoires de démocratie sanitaire à l'échelle infrarégionale].
Le conseil territorial de santé est notamment composé de représentants des élus des collectivités territoriales, des services départementaux de protection maternelle et infantile (...) et des différentes catégories d'acteurs du système de santé du territoire concerné. Il veille à conserver la spécificité des dispositifs et des démarches locales de santé fondées sur la participation des habitants. Il organise au sein d'une formation spécifique l'expression des usagers, en intégrant la participation des personnes en situation de pauvreté ou de précarité. Il comprend également une commission spécialisée en santé mentale (...) ».







