C. AMÉLIORER LA PRÉVENTION ET LA RÉDUCTION DES RISQUES TOUT EN TENANT COMPTE DES SPÉCIFICITÉS DE LA SOCIÉTÉ FRANÇAISE
Pour faire face à la situation très préoccupante en matière de conduites addictives qui prévaut aujourd'hui en France, il convient d' approfondir , dans le plan d'actions 2016-2017 en cours de préparation par la Mildeca ou tout autre document définissant la politique gouvernementale dans ce domaine, plusieurs des orientations adoptées depuis 2013 , tout en renonçant à certaines initiatives qui ne sont pas encore entrées en application, ne correspondent pas à la culture française et viennent brouiller le message sur les dangers des drogues.
Dès son entrée en fonction, la présidente de la Mildeca, Mme Danièle Jourdain-Menninger, a fait de la réforme de la politique de prévention l'une des priorités de son action. Votre rapporteur pour avis partage le point de vue qui était alors le sien sur les insuffisances et le manque d'efficacité et de coordination des différents acteurs impliqués dans cette politique, malgré des moyens financiers relativement conséquents.
Ainsi, le plan gouvernemental 2013-2017 a prévu de valoriser scientifiquement les stratégies de prévention , sur la base d'une évaluation fondées sur les preuves ( evidence based ), et de développer de nouvelles approches de prévention, en particulier la démarche d' intervention précoce , qui consiste à agir auprès des jeunes, dans une approche pluridisciplinaire et non seulement sanitaire ou sociale, dès que les premiers signes de conduites addictives sont décelés.
Dans le cadre du plan d'actions 2013-2015, la Mildeca a ainsi alloué 260 000 euros pour la création et le financement d'une commission interministérielle de prévention des conduites addictives (Cipca). Sous la présidence de la Mildeca, elle regroupe des représentants de huit ministères, de plusieurs établissements publics et d'organismes spécialisés et a pour objectif de collecter , puis diffuser , les connaissances et bonnes pratiques nationales et internationales en matière de prévention, d'identifier et promouvoir les programmes de prévention dont l'efficacité aura été démontrée tout en plaçant l'évaluation scientifique au coeur des politiques de prévention. En définissant des lignes directrices claires pour une politique à laquelle participent de très nombreux acteurs, de statuts différents et sans réelle coordination (milieux scolaires et universitaires, monde du travail, acteurs sanitaires et sociaux, associations sportives, politique de la ville, sphère judiciaire et pénale, etc.), la Cipca doit contribuer à remédier à des insuffisances dont le diagnostic est très largement partagé.
Nos collègues députés Anne-Yvonne Le Dain et Laurent Marcangeli, dans le rapport qu'ils ont réalisé l'an dernier au nom du comité d'évaluation et de contrôle de l'Assemblée nationale sur l'évaluation de la lutte contre l'usage de substances illicites 14 ( * ) , ont très justement souligné l'opportunité de la démarche d'évaluation portée par la Cipca , qui a lancé en 2014 un appel à candidatures visant à sélectionner des programmes de prévention afin qu'une équipe scientifique en mesure l'efficacité. Pour y être éligibles, ceux-ci devaient répondre à plusieurs critères, en particulier de viser un objectif comportemental explicite, comme réduire une consommation ou faire évoluer la perception des drogues chez une population spécifique, de reposer sur un mécanisme ou une théorie d'action explicite, qu'il ait déjà été validé ou non, et de constituer non pas une initiative isolée mais un ensemble structuré d'activités. Sur les quatre-vingt candidatures reçues, cinq ont été retenues . Portées par des associations ou des fédérations professionnelles, elles ont pour point commun de chercher à améliorer la prévention auprès des jeunes, qu'ils soient collégiens, lycéens, apprentis ou étudiants. Afin de les évaluer, une convention entre la Mildeca et l'institut national de prévention et d'éducation pour la santé (Inpes) a été conclue, pour un montant total de 250 000 euros sur les 260 000 euros consacrés à la Cipca.
Votre rapporteur pour avis ne peut que partager le point de vue de ses collègues députés. S'il ne fait aucun doute que la création de la Cipca constitue une rupture dans la gestion jusqu'à présent quelque peu désordonnée des programmes de prévention en France , son succès dépendra de sa capacité à impulser une nouvelle dynamique en la matière et à faire reconnaître aux acteurs traditionnels le caractère indispensable de l'évaluation scientifique des actions menées. La première étape consisterait déjà en la mise à disposition d'un répertoire recensant les programmes validés par la Mildeca et à la mise en oeuvre desquels cette dernière apporterait son soutien. Il importe que la Cipca ait les moyens de développer son activité et son expertise : il est essentiel qu'elle soit confortée dans les années à venir et qu'elle soit mise en mesure de mobiliser davantage d'équipes d'évaluation.
Le prochain plan d'actions devra également tenir compte des données issues de plusieurs études récentes qui démontrent, pour l'une, l'énorme coût social des drogues en France et permet, pour la seconde, d'avoir une connaissance plus fine des besoins et des difficultés rencontrées par les toxicomanes les plus fragiles.
Les premiers résultats d'une nouvelle étude 15 ( * ) du coût social des drogues en France, portant sur l'année 2010, rendent incontestable le besoin de renforcer la prévention et la réduction des risques et battent en brèche plusieurs idées reçues sur l'impact des drogues en France, qu'il s'agisse de produits licites ou non. Ce coût social, mesurant aussi bien celui qui pèse sur les consommateurs eux-mêmes que les externalités suscitées par leur comportement ainsi que l'effet sur le bien-être des dépenses publiques liées aux addictions, s'élève au total à 249 milliards d'euros 16 ( * ) . Il est essentiellement dû à l'alcool et au tabac , pour 120 milliards d'euros chacun , en raison d'un nombre de consommateurs bien plus élevé que celui des drogues illicites, qui ne représentent que 8,7 milliards d'euros .
Tableau n° 3 : Le coût social des drogues en France en 2010
|
Alcool |
Tabac |
Drogues illicites |
|
|
Nombre de décès |
49 051 |
78 966 |
1 605 |
|
Nombre de malades |
1 218 144 |
683 396 |
121 560 |
|
Nombre de « consommateurs à problèmes » |
3 800 000 |
13 400 000 |
300 000 |
|
1. Coût externe (2+3+4)(M€) |
- 114 762 |
- 105 391 |
- 5 909 |
|
2. Coût des vies perdues |
- 66 218 |
- 65 057 |
- 2 719 |
|
3. Coût de la perte de qualité de vie |
- 39 530 |
- 31 695 |
- 2 655 |
|
4. Pertes de production |
- 9 014 |
- 8 639 |
- 535 |
|
5. Coût pour les finances publiques (M€) (6+7+8+9) |
- 3 918 |
- 13 881 |
- 2 327 |
|
6. Coût des soins |
- 8 565 |
- 25 887 |
- 1 459 |
|
7. Economie de retraites |
1726 |
1791 |
45 |
|
8. Prévention et répression |
- 283 |
- 182 |
- 913 |
|
9. Taxation |
3 204 |
10 397 |
0 |
|
10. Effet sur le bien-être*(M€) |
- 4 701 |
- 16 658 |
- 2 792 |
|
11. Coût social (1+10) (M€) |
- 119 463 |
- 122 049 |
- 8 701 |
|
12. Finances publiques /PIB (%) |
0,20 % |
0,69 % |
0,12 % |
|
14. Coût social/ « consommateurs à problème » (€) |
31 438 |
9 108 |
29 002 |
Note : * la ligne 10 est égale au produit de la ligne 5 par 1,2, soit le coût d'opportunité des fonds publics.
Source : OFDT
Ainsi, contrairement à ce qui est parfois affirmé, le coût pour les finances publiques des conduites addictives n'est pas compensé par les recettes fiscales issues de la vente d'alcool et de tabac. Elles ne représentent, pour la première de ces substances, que 37 % du coût des soins engendrés par sa consommation ( 3,2 milliards d'euros contre 8,6 milliards d'euros ) et, pour la seconde, 40 % ( 10,4 milliards d'euros contre 25,9 milliards d'euros ). Les drogues ont représenté une dépense pour les finances publiques d'environ 20 milliards d'euros en 2010, soit 1,1 % du produit intérieur brut.
L'âge moyen au décès plus tardif pour le tabac que pour l'alcool ( 71 contre 63 ans ) explique que le coût externe, c'est-à-dire pour la société mais en excluant l'Etat, de ce dernier soit 11 % plus élevé alors qu'il est à l'origine d'un nombre de décès inférieur de 38 % ( 49 100 contre 78 970 ). Les décès d'usagers de drogues illicites, certes moins nombreux ( 1 605 ) et causés essentiellement par des pathologies chroniques liées au VHC, interviennent quant à eux en moyenne à 53 ans .
Cette étude vient confirmer que la politique française de lutte contre les drogues et les conduites addictives ne doit pas être focalisée sur une seule substance ou sur les produits qui, en raison de leur caractère illicite, font l'objet d'une couverture médiatique et politique particulière. En raison de leur diffusion mais aussi de l'apparition récente de comportements à risque , l'alcool et le tabac concentrent l'essentiel du coût des addictions pour la société. La politique de prévention et d'information du public ne peut l'ignorer et doit s'attacher, dès l'expérimentation de ces produits, à présenter clairement leurs dangers et les conséquences de leur consommation prolongée .
Les substances illicites ne doivent évidemment pas être négligées, car elles ont des conséquences sanitaires et sociales graves et leurs usagers se trouvent souvent dans une situation précaire . Les plus fragiles d'entre eux sont la cible des politiques de réduction des risques, qui sont notamment mises en oeuvre par les Caarud. Selon la synthèse 17 ( * ) qui a été tirée par l'OFDT d'une enquête nationale conduite dans 93 % des Caarud français auprès de 2 900 usagers, plusieurs profils apparaissent, tout comme d'importantes disparités territoriales. Consommant en moyenne 3,9 substances - principalement du cannabis et des opiacés - ces personnes subissent des conditions de vie dégradées, les moins de 25 ans étant les plus touchés. Dans cette tranche d'âge, 67 % sont sans ressources et 31 % vivent dans la rue ou dans un squat.
Les caractéristiques des usagers de Caarud varient d'une région à l'autre. L'Ile-de-France se distingue par une forte proportion d' usagers âgés ( 70 % ont plus de 35 ans) et par une précarité bien plus élevée : une personne interrogée sur deux est sans-abri, et plus de la moitié consomme de la cocaïne basée. A l'inverse, dans l'Ouest, 64 % ont moins de 35 ans et 54 % ont consommé de l'héroïne dans le mois, soit 34 points de plus qu'en région parisienne.
La prise de risques dans les comportements de consommation reste toutefois un point commun à celles et ceux qui fréquentent les Caarud. 46 % ont recours à l'injection, pour les opiacés mais également la cocaïne, et le partage du matériel , qu'il s'agisse d'une seringue, d'une paille ou d'une pipe à crack, n'est pas éliminé. Ils restent 8 % à avoir récemment partagé une seringue, et 22 % d'autres matériels d'injection (récipient, coton, etc.). La politique de réduction des risques semble néanmoins porter ses fruits sur un point : la diminution du taux de prévalence du VHC , passé de 47 % en 2006 à 25 % en 2012.
La politique de prévention et de réduction des risques ne peut ignorer ces résultats, et la période 2016-2017 doit être celle qui doit voir émerger, sous l'impulsion de la Mildeca, une meilleure prise en compte des spécificités régionales . Il appartiendrait par exemple aux chargés de projets régionaux et départementaux de la Mildeca (cf. infra ) de les identifier et d'apporter leur soutien aux initiatives locales qui y sont adaptées. Il convient toutefois de se montrer vigilant avec les outils déjà utilisés , comme les traitements de substitution aux opiacés (TSO), et de refuser l'expérimentation envisagée de salles de consommation à moindre risque (SCMR).
Les TSO sont, depuis le milieu des années 1990, l'un des principaux instruments de la réduction des risques en France. Leur impact positif en matière de santé publique est indéniable et ils ont permis de faire régresser les dommages sanitaires et sociaux liés à la consommation d'héroïne, tout en permettant aux personnes souffrant d'une addiction, dans le cadre d'un traitement médical, de stabiliser leur consommation, de se réinsérer et, pour une part minoritaire d'entre eux, de se sevrer.
Depuis que la méthadone et la buprénorphine à haut dosage (BHD, aussi connue sous son nom de marque Subutex) ont reçu leur autorisation de mise sur le marché, respectivement en 1995 et 1996, elles ont pris une place centrale dans le traitement de l'addiction chez les usagers problématiques d'opiacés. Entre 1998 et 2013, le nombre de patients auxquels était prescrit un TSO a quasiment triplé , passant de 58 800 à environ 170 000 ( + 189 % ). La méthadone , qui prend la forme d'un sirop, pour l'initiation du traitement 18 ( * ) , ou d'une gélule, représente un tiers des prescriptions et est, en raison des risques de surdose qui y sont associés, classée comme stupéfiant . La BHD , que ce soit le Subutex ou l'un de ses six génériques, est quant à elle une substance psychotrope qui peut être primo-prescrite par tout médecin, pour une durée maximale de vingt-huit jours, comme pour la gélule de méthadone, tandis que le sirop est quant à lui limité à quatorze jours. Dans les deux cas, le recours à une ordonnance sécurisée 19 ( * ) est obligatoire.
Graphique n° 4 : Evolution de la consommation des médicaments de substitution aux opiacés entre 1995 et 2014
(en nombre de conditionnements)
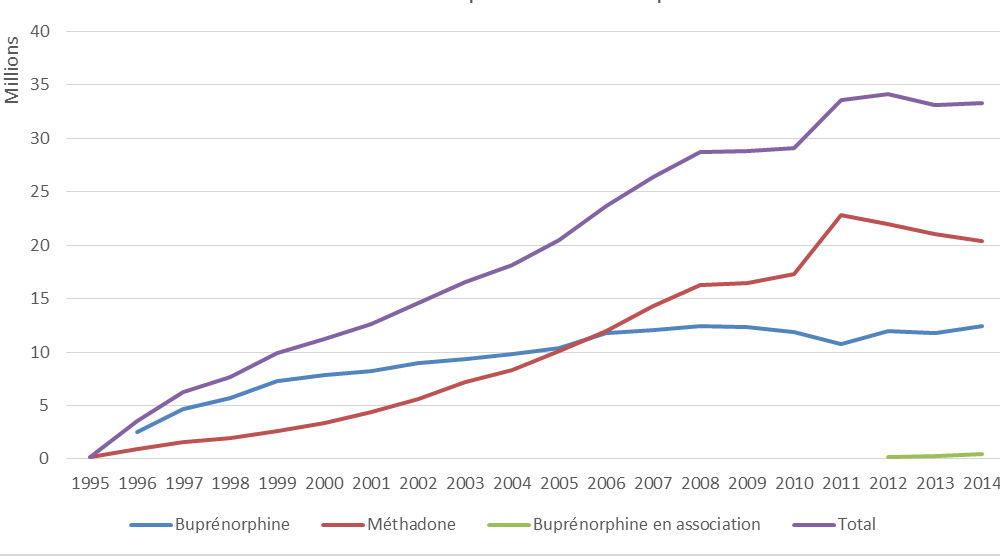
Source : ANSM
Ce cadre contraignant n'a pourtant pas empêché les détournements et le mésusage de se développer. Des trafics sont rapidement apparus, parfois avec la complicité de professionnels de santé multipliant les prescriptions, neuf plaintes ayant été déposées à leur encontre par la caisse nationale d'assurance maladie en 2013. Des patients ont également cherché à multiplier les consultations médicales ainsi que les pharmacies dispensatrices pour obtenir des quantités plus importantes du produit et en faire commerce. Néanmoins, c'est surtout l'injection de Subutex qui fait peser un véritable risque de santé publique . L'enquête Oppidum 2014 20 ( * ) démontre ainsi que 20 % des usagers de Subutex sous protocole accueillis dans les structures spécialisées d'aide aux personnes souffrant d'une addiction se l'administrent par voie intraveineuse. Pour les personnes ne bénéficiant d'aucun suivi médical, c'est-à-dire ayant acquis ce médicament illégalement, ce taux double et atteint 39 % . Parmi l'ensemble des patients sous BHD, la part des injecteurs serait d'environ 15 % 21 ( * ) et serait bien plus élevée chez certaines populations à risque.
En l'absence de suivi médical régulier , et dès lors que les modes d'administration prescrits ne sont pas respectés, les TSO présentent des dangers pour leurs usagers . Même sans consommation préalable d'un opiacé, une primo-dépendance à la BHD peut se développer . Une étude déjà ancienne mettait en évidence, chez les personnes accueillies dans des structures à bas seuil d'exigence, comme les Caarud, que 25 % des usagers de BHD ne l'utilisaient pas dans le cadre d'une substitution à l'héroïne 22 ( * ) . Des transferts de dépendance peuvent également se produire vers d'autres substances, en particulier l'alcool.
Il convient de réagir à cette situation qui, sur les plans sanitaire, social et pénal, n'est pas satisfaisante. Votre rapporteur pour avis réitère ici la proposition qu'il avait faite l'an dernier : classer la BHD comme stupéfiant . Proposée dès 2006 par la Mildt, cette mesure reste d'actualité. Si cela ne modifierait pas ses conditions de prescription, qui sont déjà identiques à celles des stupéfiants, cela pourrait, selon les informations communiquées par la Mildeca à votre rapporteur pour avis, renforcer les pouvoirs des agents de l'Etat pour lutter contre les trafics de ce produit .
La réduction des dommages liés au mésusage de la BHD pourrait également passer par le développement de la prescription de la Suboxone , médicament sous forme de comprimé sublingual associant à la BHD de la naloxone , substance antagoniste des récepteurs de la morphine . En cas d'injection, les effets de la BHD sont ainsi inexistants et la personne subit un syndrome de sevrage, la dissuadant de toute réitération. La Suboxone reste toutefois peu prescrite , ce qui s'expliquerait notamment, selon certaines personnes auditionnées par votre rapporteur pour avis, par le fait qu'elle a été mise sur le marché seize ans après la BHD, contrairement à d'autres pays où elle a constitué, dès l'origine, un outil central des traitements de substitution aux opiacés. Il convient donc de développer l'information des prescripteurs au sujet de cette alternative thérapeutique afin que la tendance actuelle, qui est à une croissance de sa diffusion, s'accentue. Ainsi, selon les données fournies par l'ANSM à votre rapporteur pour avis, la part de consommation de Suboxone représentait 1,8 % de celle de BHD en 2012 et 5,3 % en 2014. Dans le même temps, le nombre de patients qui en bénéficient a doublé, passant de 3 500 à 7 044 .
Parmi les mesures du plan gouvernemental 2013-2017 figure l'expérimentation de « l'ouverture d'une salle de consommation à moindre risque (SCMR) à Paris dans un premier temps, puis dans une ou deux autres villes, sur la durée du plan ». Outil de réduction des risques déjà répandu à l'étranger (Canada, Suisse, Pays-Bas, Allemagne, etc.), ces salles accueillent des usagers souffrant d'une addiction à une drogue injectable afin de leur permettre de consommer leur produit dans de bonnes conditions d'hygiène et de salubrité et, s'ils le souhaitent, de bénéficier d'un accompagnement social et d'entrer dans un protocole de soin.
Alors que l'ouverture des deux premières SCMR est envisagée dans le dixième arrondissement de Paris et à Strasbourg et que leur base légale, rendue nécessaire par un avis du Conseil d'Etat du 8 octobre 2013 selon lequel elles ne peuvent pas être instituées par décret, figure à l'article 9 du projet de loi relatif à la santé, qui sera prochainement examiné en nouvelle lecture par l'Assemblée nationale, votre rapporteur pour avis ne peut que renouveler ici son opposition totale à cette initiative .
Le système sanitaire français de lutte contre la toxicomanie, qui repose sur la dualité Csapa / Caarud, a fait la démonstration de son efficacité pour accompagner tous les usagers de produits stupéfiants souhaitant réduire les dommages sanitaires et sociaux causés par leur consommation. Au contraire, les SCMR vont venir brouiller la parole de l'Etat en matière de drogues et aboutiront à la négation de la prohibition de leur usage, qui doit pourtant rester au coeur des politiques publiques en la matière.
Qui plus est, il y a fort à craindre que leur implantation dans des quartiers déjà touchés par la consommation de drogues, malgré l'opposition des riverains, vienne accroître les tensions déjà très fortes qui y existent et crée un appel d'air, attirant des usagers supplémentaires. Les zones de non-droit qui y apparaitront constitueront un véritable défi pour le maintien de l'ordre public , non seulement au regard de la législation sur les stupéfiants mais même pour faire face aux attroupements qui ne manqueront pas de se constituer. Verra-t-on des usagers de drogue faire la queue avant l'ouverture ? Les trafics ne s'enkysteront -ils pas dans la zone ?
Refusant, au grand regret de votre rapporteur pour avis, de supprimer l'article 9 du projet de loi relatif à la santé, le Sénat en a néanmoins renforcé l'encadrement . Il a ainsi prévu, à l'initiative de plusieurs de nos collègues du groupe Les Républicains, que les SCMR soient intégrées à un établissement de santé . Il s'agit d'une précision indispensable pour garantir la capacité de ces structures à offrir un accompagnement médical vers le sevrage et à faire face aux éventuels accidents sanitaires qui pourraient y survenir. Il est donc regrettable qu'en nouvelle lecture la commission des affaires sociales de l'Assemblée nationale l'ait supprimée.
La Mildeca est chargée de la préparation de cette expérimentation, dont le projet de loi fixe la durée à six ans, et notamment de son cahier des charges ainsi que de son évaluation. Elle a déjà apporté, dans le cadre du plan d'actions 2013-2015, un soutien financier de 134 000 euros à l'association Gaïa, qui porte ce projet à Paris. Selon les informations recueillies l'an dernier par votre rapporteur pour avis, l'assurance maladie devrait assurer le financement d'une SCMR à hauteur de 800 000 euros par an pendant quatre ans, soit 3,2 millions d'euros issus du fonds national de prévention, d'éducation et d'information sanitaires (FNPEIS). Il est encore temps d'y renoncer et de consacrer ces ressources au renforcement de la prévention envers les plus jeunes ou des soins à destination des personnes souffrant d'une addiction, quelle qu'en soit la forme ou le produit.
* 14 Assemblée nationale, rapport n° 2385, enregistré à la Présidence de l'Assemblée nationale le 20 novembre 2014.
* 15 Pierre Kopp, Le coût social des drogues en France, note de l'OFDT 2015-04, septembre 2015.
* 16 L'auteur de l'étude émet toutefois une réserve méthodologique sur ce total puisqu'il ne prend pas en compte les comorbidités liées à la consommation de plusieurs drogues.
* 17 OFDT, Profils et pratiques des usagers des Caarud en 2012, Tendances n° 98, janvier 2015.
* 18 Qui ne peut avoir lieu qu'en centre de soins, d'accompagnement et de prévention en addictologie (Csapa) ou à l'hôpital.
* 19 Qui sont pré-imprimées avec l'identité du prescripteur et sur lesquelles figure notamment un numéro d'identification du lot dont elle est issue.
* 20 Observation des produits psychotropes illicites ou détournés de leur utilisation médicamenteuse (Oppidum) 2014, réalisée par le centre d'addictovigilance de Marseille.
* 21 Source : Inserm, Réduction des risques infectieux chez les usagers de drogues, expertise collective, 2010, p. 168.
* 22 Serge Escots, George Fahet, Usages non-substitutifs de la buprénorphine à haut dosage, OFDT, juin 2004.







