Rapport général n° 140 (2019-2020) de M. Alain JOYANDET , fait au nom de la commission des finances, déposé le 21 novembre 2019
Disponible au format PDF (769 Koctets)
Synthèse du rapport (256 Koctets)
-
LES OBSERVATIONS
DE LA COMMISSION DES FINANCES
-
PREMIÈRE PARTIE
ANALYSE GÉNÉRALE DE LA MISSION « SANTÉ »
-
SECONDE PARTIE
LES PRINCIPALES ÉVOLUTIONS DE LA MISSION « SANTÉ »
-
EXAMEN DES ARTICLES RATTACHÉS
-
ARTICLE 78 duodecies (nouveau)
Refonte du dispositif d'aide médicale d'État
-
ARTICLE 78 terdecies (nouveau)
Accès des demandeurs d'asile à l'aide médicale d'État
-
ARTICLE 78 quaterdecies (nouveau)
Refonte du mécanisme d'instruction des dossiers d'indemnisation
des victimes de la Depakine
-
ARTICLE 78 quindecies (nouveau)
Rapport sur la politique de prévention et de promotion de la santé
-
ARTICLE 78 sexdecies (nouveau)
Rapport sur le financement des centres de référence maladies rares
-
ARTICLE 78 duodecies (nouveau)
-
LES MODIFICATIONS APPORTÉES
PAR L'ASSEMBLÉE NATIONALE
-
LES AMENDEMENTS PROPOSÉS
PAR VOTRE COMMISSION DES FINANCES
-
EXAMEN EN COMMISSION
|
N° 140 SÉNAT SESSION ORDINAIRE DE 2019-2020 |
|
Enregistré à la Présidence du Sénat le 21 novembre 2019 |
|
RAPPORT GÉNÉRAL FAIT au nom de la commission des finances (1) sur le projet de loi de finances , adopté par l'Assemblée nationale, pour 2020 , Par M. Albéric de MONTGOLFIER, Rapporteur général, Sénateur |
|
TOME III LES MOYENS DES POLITIQUES PUBLIQUES ET LES DISPOSITIONS SPÉCIALES (seconde partie de la loi de finances) |
|
ANNEXE N° 27 SANTÉ |
|
Rapporteur spécial : M. Alain JOYANDET |
|
(1) Cette commission est composée de : M. Vincent Éblé , président ; M. Albéric de Montgolfier , rapporteur général ; MM. Éric Bocquet, Emmanuel Capus, Yvon Collin, Bernard Delcros, Philippe Dominati, Charles Guené, Jean-François Husson, Mme Christine Lavarde, MM. Georges Patient, Claude Raynal , vice-présidents ; M. Thierry Carcenac, Mme Nathalie Goulet, MM. Alain Joyandet, Marc Laménie , secrétaires ; MM. Philippe Adnot, Julien Bargeton, Jérôme Bascher, Arnaud Bazin, Jean Bizet, Yannick Botrel, Michel Canevet, Vincent Capo-Canellas, Philippe Dallier, Vincent Delahaye, Mme Frédérique Espagnac, MM. Rémi Féraud, Jean-Marc Gabouty, Jacques Genest, Alain Houpert, Éric Jeansannetas, Patrice Joly, Roger Karoutchi, Bernard Lalande, Nuihau Laurey, Antoine Lefèvre, Dominique de Legge, Gérard Longuet, Victorin Lurel, Sébastien Meurant, Claude Nougein, Didier Rambaud, Jean-François Rapin, Jean-Claude Requier, Pascal Savoldelli, Mmes Sophie Taillé-Polian, Sylvie Vermeillet, M. Jean Pierre Vogel . |
|
Voir les numéros : Assemblée nationale ( 15 ème législ.) : 2272 , 2291 , 2292 , 2298 , 2301 à 2306 , 2365 , 2368 et T.A. 348 Sénat : 139 et 140 à 146 (2019-2020) |
LES OBSERVATIONS
DE LA
COMMISSION DES FINANCES
|
1. En raison d'importantes mesures de périmètre (- 266,1 millions d'euros), les crédits de paiement demandés au titre de la mission « santé » pour 2020 s'élèvent à 1 143,5 millions d'euros. À périmètre constant, ce montant correspond à une baisse de 1 % par rapport à 2019. 2. La mission « Santé » tend aujourd'hui à se résumer au programme 183 « Protection maladie », principalement dédié au financement de l'aide médicale d'État, qui concentre 82 % des crédits. La faiblesse des moyens accordés au programme 204 « Prévention, sécurité sanitaire et offre de soins », qui représentait 46 % des crédits de la mission « Santé » est principalement due à des mesures de périmètre, accompagnées de rabots sur les dépenses d'intervention. 3. L'effort de maitrise des dépenses sur la mission « Santé » repose uniquement sur le programme 204, dont les crédits ont diminué de 69 % depuis 2013, tandis que le programme 183 a vu ses crédits progresser de 27 % sur la même période. 4. Les indicateurs de performance retenus dans le cadre du programme 204 (lutte contre le tabagisme, vaccination contre la grippe et dépistage du cancer colorectal) suscitent des interrogations sur l'efficacité de la dépense publique en matière de prévention. Les indicateurs de performance retenus pour l'ensemble de la mission (espérance de vie et état de santé perçue) s'avèrent non renseignés et peu pertinents. 5 . Les transferts prévus d'opérateurs vers la sécurité sociale sont insuffisamment justifiés et ne peuvent uniquement être motivés par une clarification des compétences entre l'État et la sécurité sociale, sauf à conduire à la disparition de la mission « Santé » du budget de l'État. Les missions assignées à l'Agence nationale de la sécurité du médicament et des produits de santé (ANSM) et à l'Agence nationale de santé publique (ANSP) ne relèvent pas, de prime abord, d'une logique contributive que suppose, pourtant, leur rattachement au budget de la sécurité sociale. 6 . Le respect, par l'Institut national du cancer (Inca), de la trajectoire de diminution des emplois sous plafond est exactement compensé par le recrutement de contrats à durée déterminée, afin de faire face à une augmentation des projets traités. La loi du 8 mars 2019 visant à renforcer la prise en charge des cancers pédiatriques par la recherche, le soutien aux aidants familiaux, la formation des professionnels et le droit à l'oubli a, en effet, confié de nouvelles missions à l'INCa. Dans ces conditions, il convient de revoir cette contrainte pour le seul opérateur intégralement financé par la mission « Santé ». |
|
7. Le projet annuel de performances 2020 insiste sur le fait que l'INCa continuera à participer à l'effort de maîtrise des dépenses et que la mutualisation inter agences sera privilégiée. Face à la montée en puissance de ses missions prévue par la loi du 8 mars 2019, il apparaît indispensable que la rationalisation des moyens continue à s'opérer en ce sens et que le recrutement ne constitue pas la seule variable d'ajustement. Le rattachement de l'ANSP et de l'ANSM au budget de la Sécurité sociale ne doit pas avoir comme effet indirect un affaiblissement de la logique de mutualisation, dont l`INCa pourrait être la victime collatérale. 8. L'augmentation des crédits accordés à l'agence de santé de Wallis-et-Futuna répond aux remarques du Sénat sur la sous-budgétisation observée au cours des derniers exercices. Elle ne saurait cependant constituer une fin en soi et incite à la mise en oeuvre d'une réflexion sur l'offre de soins sur ce territoire. 9. La réduction d'un tiers du montant prévisionnel des dépenses au titre du dispositif d'indemnisation de victimes de la Dépakine prend acte de la réalité du processus de collecte des informations et participe d'un effort de sincérité budgétaire qu'il convient de saluer 10. Le maintien au niveau de 2019 des crédits dédiés à l'aide médicale d'État (soit 934,4 millions d'euros) n'apparaît pas soutenable au regard de la progression de la dépense constatée en 2018 (+ 52 millions d'euros) et des premiers retours de terrain concernant 2019. Ceux-ci traduisent une augmentation régulière du recours à l'AME de droit commun : + 46 % en montant et + 25 % en nombre de bénéficiaires depuis 2012. 11 . Les crédits prévus pour 2020 traduisent une nouvelle sous-budgétisation de l'AME pour soins urgents (30 millions d'euros entre l'exécution 2018 et la prévision 2019 et 2020), qui se traduira inévitablement par une progression de la dette à l'égard de la Caisse nationale d'assurance-maladie, déjà établie à 35,3 millions d'euros. 12. La part croissante des dépenses d'AME dans le budget de la mission « Santé » (82 %) tend à réduire celui-ci à une enveloppe de financement de ce dispositif. Son dynamisme, conjugué à une sous-budgétisation récurrente, incite à l'adoption de mesures structurelles visant les modalités d'accès aux soins et le panier de soins, afin de limiter sa progression, répondre à l'impératif de sincérité budgétaire et garantir la soutenabilité de la mission. |
|
L'article 49 de la loi organique relative aux lois de finances (LOLF) fixe au 10 octobre la date limite pour le retour des réponses aux questionnaires budgétaires. À cette date, 42 % des réponses étaient parvenues à votre rapporteur spécial en ce qui concerne la mission « Santé ». |
PREMIÈRE PARTIE
ANALYSE GÉNÉRALE DE LA MISSION
« SANTÉ »
La mission « Santé » du budget général concourt à la mise en oeuvre de la politique globale de santé. Celle-ci est axée autour de trois objectifs : la prévention, la sécurité sanitaire et l'organisation d'une offre de soins de qualité.
La plupart des dépenses publiques en matière de santé relève des lois de financement de la sécurité sociale. Le périmètre de la mission est donc limité. Elle est composée de deux programmes, coordonnés par le ministère des Solidarités et de la Santé :
- le programme 204, relatif à la prévention, à la sécurité sanitaire et à l'offre de soins, dont l'ambition affichée est de contribuer à réduire les inégalités sociales et territoriales de santé. Il vise également à garantir la protection de la population face à des évènements sanitaires graves tout en prévenant le développement de pathologies graves. Le programme regroupe enfin les subventions pour charge de service public accordées aux agences sanitaires. Ce programme est piloté par la direction générale de la santé. Il ne représente plus, dans le projet de loi de finances pour 2020, que 17,6 % des crédits de la mission.
- le programme 183, dédié à la protection maladie, tend essentiellement à financer l'aide médicale d'État (AME), destinée aux personnes étrangères en situation irrégulière en France depuis plus de trois mois et dont les ressources sont insuffisantes pour une prise en charge au titre de la couverture maladie complémentaire universelle. Le programme 183 contribue également, depuis 2015, au financement du Fonds d'indemnisation des victimes de l'amiante (FIVA). Il est piloté par la direction de la sécurité sociale. Il correspond à 82,4 % des crédits de la mission dans le projet de loi de finances pour 2020.
Les dépenses de la mission relèvent pour l'essentiel du titre 6 « Dépenses d'intervention ». Elles ne comprennent pas les crédits de rémunération des personnels concourant à la mise en oeuvre de la mission. Ceux-ci sont regroupés au sein du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances ».
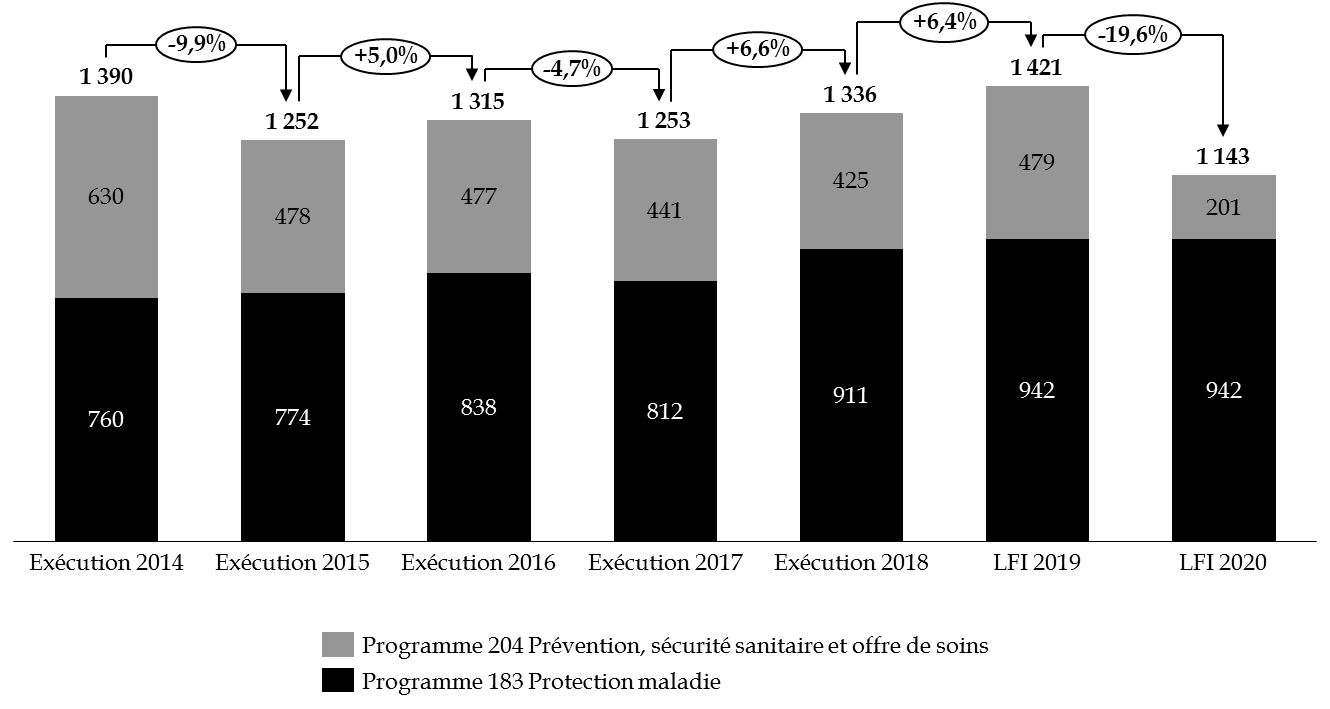
Évolution des crédits de la mission « Santé » par programme
(en millions d'euros)
Source : commission des finances du Sénat, à partir des documents budgétaires
I. UNE REDÉFINITION PROFONDE DU PÉRIMÈTRE DE LA MISSION
La mission « Santé », et plus particulièrement le programme 204, connaît en 2020 une nouvelle modification importante de son périmètre, avec le transfert de l'État à l'assurance maladie du financement de l'Agence nationale de la sécurité du médicament et des produits de santé (ANSM) et de l'Agence nationale de santé publique (ANSP).
La mission « Santé » avait déjà connu plusieurs révisions de son périmètre entre 2015 et 2018 :
- la loi de finances de 2015 a ainsi procédé à un transfert de 134 millions d'euros vers l'assurance maladie, visant principalement l'attribution du financement de la formation médicale initiale à la Caisse nationale d'assurance maladie des travailleurs salariés ;
- la loi de finances pour 2017 a réduit les crédits de la mission de 51 millions d'euros et supprimé l'action 13 « Prévention des risques infectieux et des risques liés aux soins », répartie entre d'autres actions ;
- L'article 55 de loi de finances pour 2018 a procédé à deux transferts de dépenses, réduisant les crédits portés par la mission de 23 millions d'euros, via la suppression du financement de l'École des hautes études en santé publique (EHESP) par l'État (9 millions d'euros) et l'arrêt du cofinancement de l'Agence de la biomédecine (ABM) par l'État (14 millions d'euros).
Prévus à l'article 36 du présent projet de loi de finances, le transfert du financement de l'ANSP représente 156,1 millions d'euros, celui de l'ANSM, 112,5 millions d'euros.
Dans le même temps, l'État devrait récupérer le financement de l'accompagnement des groupes hospitaliers territoriaux (GHT) dans le cadre du programme « Phare » de performance des achats hospitaliers (2,3 millions d'euros).
Deux transferts entre programmes tendent à se neutraliser :
- le premier, du programme 204 « Prévention, sécurité sanitaire et offre de soins » (action 11) vers le programme 162 « interventions territoriales de l'État » (DMAT) dans le cadre du plan Chlordécone, s'élève à 0,19 million d'euros ;
- le second, du programme 216 « conduite et pilotage des politiques de l'intérieur » au programme 204 (action 11), au titre des contentieux liés aux soins sans consentement, à hauteur de 0,5 million d'euros (action 11).
L'impact sur la mission de ces mesures de périmètre s'élève in fine à - 266,1 millions d'euros, soit plus que l'ensemble des transferts réalisés entre 2015 et 2018.
Il convient enfin de noter que les crédits perçus par l'Ansès au titre de la contribution pour les déclarations et notifications des produits du vapotage font l'objet d'une rebudgétisation, compte-tenu de la suppression de cette taxe prévue à l'article 6 du présent projet de loi de finances.
Récapitulatif des mesures de transfert intervenues depuis 2012
(en millions d'euros)
|
Exercice |
Transfert |
Impact financier |
|
2013 |
Recentralisation de compétences sanitaires Transfert du financement de l'agence de santé de Wallis-et-Futuna du programme 123 « Conditions de vie Outre-mer » vers le programme 204 |
+ 29,2 |
|
2014 |
Recentralisation de compétences sanitaires Budgétisation de taxes précédemment affectées à la Haute Autorité de Santé (HAS) |
+ 10,9 |
|
2015 |
Recentralisation de compétences sanitaires Transfert vers l'assurance maladie des dépenses liées à la formation médicale, au financement du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG), de la HAS et de l'Agence technique de l'information sur l'hospitalisation (ATIH). Transfert des crédits d'intervention destinés à la prise en charge des frais de jury des diplômes sanitaires du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » vers le programme 204 |
- 133,7 |
|
2016 |
Transfert des personnels des Cellules de l'institut de veille sanitaire en région (CIRE) des Agences régionales de santé (ARS) |
+ 1,1 |
|
2017 |
Suppression du cofinancement de l'ANSP et du Fonds d'intervention régional (FIR) |
- 51 |
|
2018 |
Suppression du cofinancement de l'EHESP et de l'ABM |
- 23 |
|
2019 |
Transferts des personnels des CIRE des ARS vers l'ANSP Transferts de crédits en provenance de l'ANSM vers le programme 148 « Fonction publique » pour assurer le bénéfice de prestations interministérielles aux agents de l'ANSM |
- 0,15 |
|
2020 |
Transfert intégral du financement de l'Agence nationale de la sécurité du médicament et des produits de santé (ANSM) à l'assurance maladie Transfert intégral du financement de l'Agence nationale de santé publique Transfert de crédits du programme 216« conduite et pilotage des politiques de l'intérieur » vers le programme 204 au titre des soins sans consentement Transfert de l'assurance maladie à l'État du financement de l'accompagnement des groupes hospitaliers territoriaux (GHT) dans le cadre du programme « Phare » de performance des achats hospitaliers Transfert du financement du plan Chloricone au programme162 « interventions territoriales de l'État ». |
- 266,1 |
Source : commission des finances du Sénat, à partir du questionnaire budgétaire
II. UN RÉEL EFFORT DE MAÎTRISE DES DÉPENSES...
1. Une diminution importante des crédits à périmètre courant
Le montant global des crédits de la mission « Santé » demandés dans le cadre du présent projet de loi de finances s'élève à 1 140,2 millions d'euros en autorisations d'engagement (AE) et 1 143,5 millions d'euros en crédits de paiement.
L'analyse des crédits demandés doit distinguer la part imputable aux modifications de périmètre :
- à périmètre courant, c'est-à-dire sans tenir compte de leur effet, les crédits de paiement sont en baisse de 19,5 % par rapport au montant inscrit en loi de finances pour 2019 ;
- à périmètre constant, c'est-à-dire corrigé des transferts de dépenses, les crédits de paiements diminueraient de 1 % entre les deux exercices.
Cette évolution à la baisse constitue une première depuis 2013, des progressions sensibles des crédits de paiement ayant notamment été enregistrées entre les exercices 2017 et 2018 (+ 10 %), entre 2016 et 2017 (+ 4,5 %) et entre 2015 et 2016 (+ 4,6 %).
Cette diminution tend à matérialiser les efforts financiers demandés aux opérateurs de santé, dans le cadre de la loi de programmation des finances publiques 2018-2022.
Évolution des crédits de la mission « Santé » à périmètre courant
(en euros)
|
LFI 2019 |
PLF 2020 |
Évolution |
|
|
Programme 204 : Prévention, sécurité sanitaire et offre de soins |
479 070 813 |
201 141 993 |
- 58,01 % |
|
Action 11 : Pilotage de la santé publique |
241 398 967 |
63 939 507 |
- 73,51 % |
|
Action 12 : Santé des populations |
1 010 000 |
1 010 000 |
- |
|
Action 14 : Prévention des maladies chroniques et qualité de vie des malades |
53 465 399 |
53 624 644 |
+ 0,30 % |
|
Action 15 : Prévention des risques liés à l'environnement, au travail et à l'alimentation |
18 099 747 |
25 485 038 |
+ 40,80 % |
|
Action 16 : Veille et sécurité sanitaire |
1 610 000 |
1 610 000 |
- |
|
Action 17 : Politique des produits de santé et de la qualité des pratiques et des soins |
121 492 898 |
4 179 000 |
- 96,56 % |
|
Action 19 : Modernisation de l'offre de soins |
41 993 802 |
51 293 804 |
+ 22,15 % |
|
Programme 183 : Protection maladie |
942 390 779 |
942 390 779 |
- |
|
Action 02 : Aide médicale d'État |
934 390 779 |
934 390 779 |
- |
|
Action 03 : Fonds d'indemnisation des victimes de l'amiante |
8 000 000 |
8 000 000 |
- |
|
Total |
1 421 461 592 |
1 143 532 772 |
- 19,55 % |
Source : commission des finances du Sénat, à partir des documents budgétaires
|
Observation n° 1 : En raison d'importantes mesures de périmètres (- 266,1 millions d'euros), les crédits de paiement demandés pour 2020 s'élèvent à 1 143,5 millions d'euros. À périmètre constant, ce montant correspond à une baisse de 1 % par rapport à 2019. |
2. Une trajectoire qui respecte la trajectoire pluriannuelle
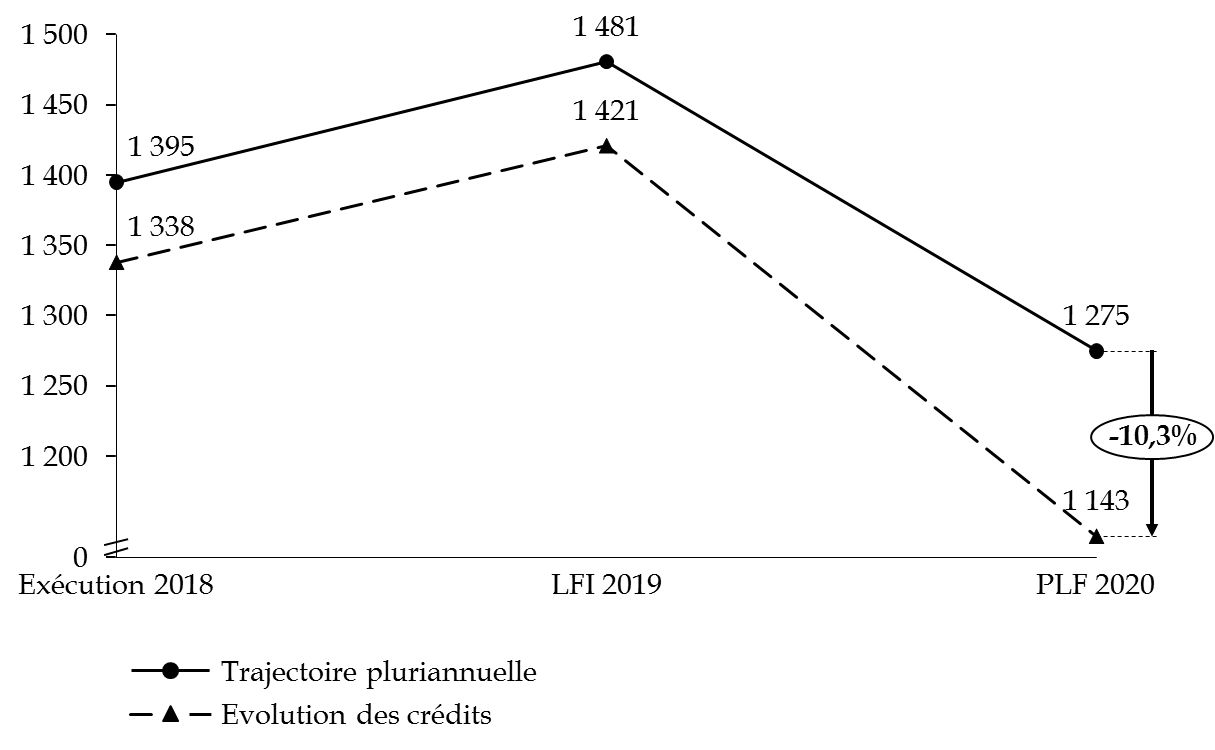
Les transferts de périmètres prévus en 2020 permettent à la mission « Santé » d'amplifier le respect, pour la troisième année, de la trajectoire retenue en loi de programmation des finances publiques (LPFP) pour 2018-2022.
La trajectoire prévoyait initialement une augmentation des crédits de 4,1 % entre les exercices 2019 et 2020. A périmètre courant, le présent projet de loi de finances fait apparaître un écart de 25,8 % entre la cible retenue et les crédits demandés. À périmètre constant, cet écart est ramené à 10,3 %.
Trajectoire prévue pour la mission santé
par l'article 15 de la loi
de programmation des finances publiques pour
2018-2022
et évolution des crédits (à
périmètre constant)
(en millions d'euros)
Source : commission des finances du Sénat, à partir des documents budgétaires
Votre rapporteur spécial avait relevé lors de l'examen des crédits de la mission pour 2019, que la trajectoire retenue traduisait un effort de sincérité budgétaire de la part du Gouvernement, qui tranchait avec le pilotage peu rigoureux des crédits entre 2014 et 2017. Les plafonds de la loi de la LPFP 2014-2019 ont été en effet systématiquement dépassés entre 2015 et 2017. L'écart annoncé en 2019 à périmètre constant - 4 % - et celui envisagé pour 2020 traduisent un réel effort de maîtrise des dépenses.
III. ... INÉGALEMENT RÉPARTI ENTRE LES DEUX PROGRAMMES
Les deux programmes de la mission « Santé » relèvent de logiques différentes :
- le programme 204 « Prévention, sécurité sanitaire et offres de soins » est composé à près de 43 % par des subventions pour charges de service public à des opérateurs sanitaires et à 57 % par des dépenses d'intervention dont le montant tend à décroître d'année en année ;
- le programme 183 « Protection maladie» ne porte que sur des dépenses d'intervention, dont le montant ne cesse de croître.
La combinaison des mesures de périmètre et de la réduction des dépenses d'intervention conduit aujourd'hui à faire du programme 183 le principal poste de dépenses de la mission « Santé ». Celle-ci tend aujourd'hui à se résumer au financement de l'aide médicale d'État (AME), action la mieux dotée du programme 183. 82 % des crédits demandés en 2020 au titre de la mission « Santé » sont en effet dédiés à l'AME.
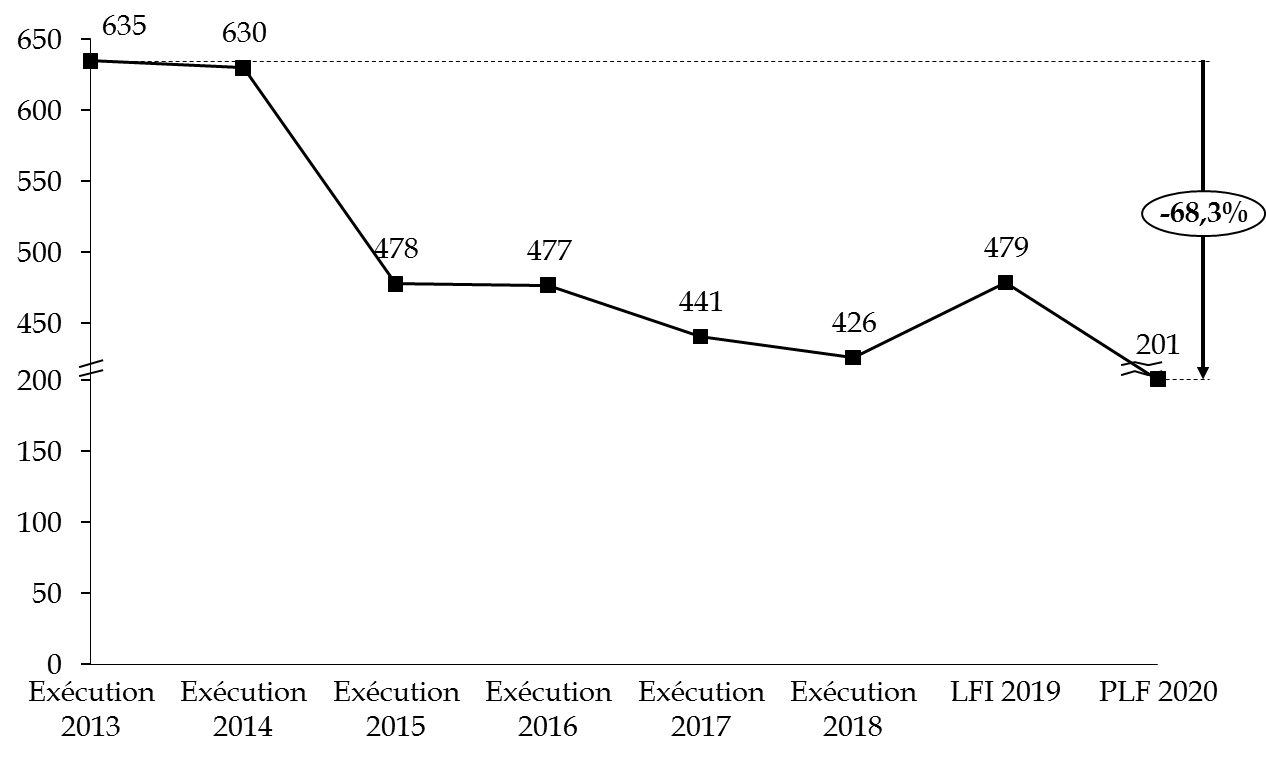
Par ailleurs, si l'on peut observer une réelle maîtrise des dépenses au niveau de l'ensemble de la mission depuis 2018, celle-ci est principalement le fait d'une réduction des moyens alloués au programme 204. Cette diminution atteint, à périmètre courant, 68,3 % des crédits depuis 2013. Le programme 183 a, quant à lui, progressé de 26,7 % sur la même période.
Évolution des crédits du programme 204 à périmètre courant
(en millions d'euros)
Source : commission des finances du Sénat, à partir des documents budgétaires
|
Observation n° 2 : La mission « Santé » tend aujourd'hui à se résumer au programme 183 « Protection maladie », principalement dédié au financement de l'aide médicale d'État, qui concentre 82 % des crédits. La faiblesse des moyens accordés au programme 204 « Prévention, sécurité sanitaire et offre de soins » - qui représentait 45 % des crédits de la mission « Santé » en 2014 - est principalement due à des mesures de périmètre, accompagnée de rabots sur les dépenses d'intervention. |
|
Observation n° 3 : L'effort de maitrise des dépenses sur la mission « Santé » repose uniquement sur le programme 204, dont les crédits ont diminué de 69 % depuis 2013, tandis que le programme 183 a vu ses crédits progresser de 27 % sur la même période. |
IV. DES OBJECTIFS AMBITIEUX MAIS DES RÉSULTATS DÉCEVANTS
Les objectifs de performance du programme 204 témoignent d'une réelle ambition en matière de santé publique. Les résultats obtenus se révèlent cependant décevants.
Les prévisions contenues dans le projet annuel de performances 2019 ne devraient ainsi pas être atteintes en ce qui concerne le taux de participation au dépistage organisé du cancer colorectal pour les personnes de 50 à 74 ans ou la lutte contre la prévalence du tabagisme quotidien au sein de la population adulte. Les prévisions pour 2020 font d'ailleurs apparaître dans les deux cas un taux inférieur à la cible initialement établie. La faible progression de couverture vaccinale contre la grippe chez les personnes de 65 ans ou plus en 2019 laisse, de son côté, supposer un retard au regard de la cible pour 2020, définie par l'Organisation mondiale de la Santé (OMS).
Les objectifs et indicateurs de performance du programme 204
|
2017
|
2018 Réalisation |
2019
|
2019
actualisée |
2020 Prévision |
2020 Cible |
|
|
Objectif n° 1 : Améliorer
l'état de santé de la population et réduire les
inégalités territoriales
|
||||||
|
Indicateur 1.1 Taux de couverture vaccinale contre la grippe chez les personnes de 65 ans et plus (en %) |
48.2 |
51 |
50 |
51 |
60 |
60 |
|
Indicateur 1.2. Taux de participation au dépistage organisé du cancer colorectal pour les personnes de 50 à 74 ans (en %) |
33,5 |
32,1 |
46,4 |
35,7 |
39,3 |
50 |
|
Indicateur 1.3 Prévalence du tabagisme quotidien en population adulte (en %) |
ND |
25,4 |
25,9 |
25 |
24 |
25 |
|
Objectif n° 2 : Prévenir et maîtriser les risques sanitaires |
||||||
|
Indicateur 2.1 Pourcentage d'unités de distribution d'eau potable présentant des dépassements des limites de qualité microbiologique |
12,2 |
12 |
12,5 |
13 |
12,5 |
13,25 |
|
Indicateur 2.2 Pourcentage de signalements traités en 1 heure |
82 |
95 |
95 |
95 |
95 |
87 |
Source : projet annuel de performances pour 2020 de la mission « Santé »
Plus largement, les indicateurs retenus pour l'ensemble de la mission s'avèrent peu pertinents. L'indicateur « état de santé perçue » introduit par le projet annuel de performances 2016 n'est pas sans susciter un certain doute. Il correspond, en effet, au pourcentage de la population de 16 ans et plus se déclarant en bonne ou en très bonne santé générale. Aucune cible n'a cependant été indiquée pour 2020, l'indicateur n'étant pas renseigné. Il est dès lors très difficile d'apprécier sa pertinence. Il en va de même sur celui concernant l'espérance de vie, stable en 2016 et 2017 mais non renseigné depuis. Votre rapporteur s'interroge sur l'intérêt de suivre de tels indicateurs, construits en fonction de réponses à des enquêtes menées auprès de nos concitoyens.
Lors de son audition par votre commission à l'occasion de l'examen du projet de loi de règlement du budget 2018 le 24 juin dernier, la ministre des solidarités et de la santé, Mme Agnès Buzyn, avait également reconnu que « l'état de santé perçu est un très mauvais indicateur ». Elle avait, à ce titre, relevé que les enquêtes traduisaient avant tout un certain pessimisme de la part des Français en matière de santé, notamment en matière d'espérance de vie.
|
Observation n° 4 : Les indicateurs de performance retenus dans le cadre du programme 204 (lutte contre le tabagisme, vaccination contre la grippe et dépistage du cancer colorectal) suscitent des interrogations sur l'efficacité de la dépense publique en matière de prévention. Les indicateurs de performance retenus pour l'ensemble de la mission (espérance de vie et état de santé de perçue) s'avèrent non renseignés et peu pertinents. |
SECONDE
PARTIE
LES PRINCIPALES ÉVOLUTIONS DE LA MISSION
« SANTÉ »
I. LA DIMINUTION DU NOMBRE D'OPÉRATEURS
1. Un transfert non justifié
Aux termes de la loi de finances pour 2018, le programme 204 ne devait plus financer que quatre opérateurs de l'État contre dix en 2015 : ANSM, ANSP 1 ( * ) , Institut national de lutte contre le cancer (INca) et Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés). Le maintien de ce financement au sein de la mission « Santé » était justifié par le fait que ces quatre opérateurs participaient à la mise en oeuvre des politiques nationales de prévention et de sécurité sanitaire.
Le PLF 2020 limite aujourd'hui ce financement direct de l'État à deux opérateurs, sans étayer outre-mesure les motivations du transfert de l'ANSM et de l'ANSP vers l'assurance-maladie.
Votre rapporteur spécial rappelle que l'ANSP était au coeur de l'action n°11 du programme 204 « Pilotage de la politique de santé publique ». L'ANSM était, quant à elle, l'outil au service de l'action n°17 du même programme « Politique des produits de santé et de la qualité des pratiques et des soins ». Ces opérateurs concentraient, par ailleurs, plus de la moitié des crédits du programme 183 : 268,6 millions d'euros, soit 56 % de la dotation accordée en loi de finances pour 2019.
|
Observation n° 5 : Les transferts d'opérateurs prévus vers la sécurité sociale sont insuffisamment justifiés et ne peuvent uniquement être motivés par une clarification des compétences entre l'État et la sécurité sociale, sauf à conduire à la disparition de la mission « Santé » du budget de l'État. Les missions assignées à l'Agence nationale de la sécurité du médicament et des produits de santé (ANSM) et de l'Agence nationale de santé publique (ANSP) ne relèvent pas, de prime abord, d'une logique contributive que suppose, pourtant, leur rattachement au budget de la sécurité sociale. |
2. La poursuite de la baisse des crédits versés aux opérateurs
La subvention pour charges de service public prévue par le présent projet loi de finances à l'INCa traduit, comme l'an dernier, sa participation à l'effort de réduction des dépenses publiques. Le montant prévu s'élève à 41,3 millions d'euros, soit un montant quais-équivalent au montant des crédits consommés en 2018.
À l'inverse, l'Ansés enregistre une majoration de crédits de près de 7,4 millions d'euros. Celle-ci s'explique par la rebudgétisation du produit de la taxe relative à la notification des produits du vapotage, dont la suppression est prévue à l'article 6 du présent projet de loi de finances, en raison d'un rendement jugé insuffisant.
Subventions pour charges de service public versées aux opérateurs
(en millions d'euros)
|
Opérateur |
Exécution 2017 |
Exécution 2018 |
LFI 2019 |
PLF 2020 |
Variation 2020/2019 |
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
13.3 |
14,2 |
14,5 |
21,9 |
+ 51 % |
|
Institut national du cancer (INCa) |
41.1 |
41,2 |
42.1 |
41,3 |
- 2,1 % |
|
Total |
54,4 |
53,3 |
56,6 |
53,2 |
- 6.1 % |
La diminution de la subvention accordée à l'INCa n'affecte pas le niveau de son fond de roulement, qui croît de façon conséquente : + 42 %. L'Ansés enregistre, de son côté, une nouvelle baisse de ce niveau.
Niveaux des fonds de roulement des opérateurs du programme 204
(en millions d'euros)
|
Opérateurs |
Au 31/12/2018 |
Au 31/12/2019 (dernière évaluation) |
Estimation du nombre de jours de fonctionnement |
Variation 2017/2016 |
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
31,6 |
28,7 |
70 |
- 10 % |
|
Institut national du cancer (INCa) |
14,4 |
20,4 |
82 |
+ 42 % |
|
Total |
46 |
49,1 |
- |
+ 6,8 % |
Source : réponse du ministère de la santé et des solidarités au questionnaire budgétaire de votre rapporteur spécial
3. Une réduction du nombre d'emplois
Le présent projet de loi de finances pour 2020 maintient le plafond global pour l'INCa à 149 équivalents temps plein travaillé (ETPT). Seul le nombre d'ETPT sous plafond LFI diminue de 3 unités pour atteindre 134 postes, ce qui est quasiment conforme à la baisse de 2,5 % du plafond d'emploi appliquée aux opérateurs.
Reste que le nombre d'ETPT hors plafond est augmenté de 3 unités, recrutées en contrat à durée déterminée à objet défini (CDDOD) afin de faire face à un surcroit d'activité dans des domaines concernant la pédiatrie, le tabac ou le dossier chlordécone.
Emplois des opérateurs rémunérés par le programme 204
(en ETPT)
|
Opérateurs |
Réalisation 2018 |
LFI 2019 |
PLF 2019 |
Variation 2019/2018 |
|
Institut national du cancer (INCa) |
||||
|
Emplois sous plafond |
139 |
137 |
134 |
- 2,2 % |
|
Emplois hors plafond |
8 |
12 |
15 |
+ 25 % |
Source : commission des finances du Sénat d'après les documents budgétaires
|
Observation n° 6: Le respect, par l'Institut national du cancer (INCa), de la trajectoire de diminution des emplois sous plafond est exactement compensé par le recrutement de contrats à durée déterminée, afin de faire face à une augmentation des projets traités. La loi du 8 mars 2019 visant à renforcer la prise en charge des cancers pédiatriques par la recherche, le soutien aux aidants familiaux, la formation des professionnels et le droit à l'oubli a, en effet, confié de nouvelles missions à l'INCa. Dans ces conditions, il convient de revoir cette contrainte pour le seul opérateur intégralement financé par la mission « Santé ». |
Les emplois de l'Ansés sont, quant à eux, rémunérés par le programme 206 «Sécurité et qualité sanitaires de l'alimentation », ce qui n'est pas sans susciter certaines interrogations.
4. La nécessaire poursuite de la mutualisation entre opérateurs
Votre rapporteur spécial espère que les transferts de deux opérateurs vers le budget de la sécurité sociale ne remettront pas en cause la logique de mutualisation des moyens mise en place depuis plusieurs années.
La direction générale de la santé (DGS) a, en effet, développé, depuis 2008, le concept de « système d'agences ». Un comité d'animation du système d'agences (CASA) regroupe ainsi les directeurs généraux des opérateurs. Il est destiné à développer de manière coordonnée la politique de prévention et de sécurité sanitaire.
En ce qui concerne les fonctions de soutien et d'appui, le projet SIFAS vise, depuis le 1 er janvier 2016, à mettre en oeuvre une nouvelle gestion budgétaire et comptable publique commune aux agences sanitaires. L'ordonnance du 19 janvier 2017 prévoit, quant à elle, la mutualisation de tout ou partie des fonctions d'appui et de soutien des opérateurs, ciblant précisément les fonctions comptables, logistiques, informatiques, immobilières ainsi que les fonctions de paiement ou de commande, d'expertise juridique, de communication et de relations internationales. Le comité des secrétaires généraux (CSG) met en oeuvre ce rapprochement.
L'ANSP et l'INCa ont ainsi signé une convention permettant le groupement de commandes relatives à la conception, l'organisation et la réalisation de divers événements (colloques, séminaires, journées scientifiques etc.). Une convention de groupement de commandes inter-agences pour les achats informatiques a également été adoptée.
|
Observation n° 7: Le projet annuel de performances 2020 insiste sur le fait que l'INCa continuera à participer à l'effort de maîtrise des dépenses et que la mutualisation inter agences sera privilégiée. Face à la montée en puissance de ses missions prévue par la loi du 8 mars 2019, il apparaît indispensable que la rationalisation des moyens continue à s'opérer en ce sens et que le recrutement ne constitue pas la seule variable d'ajustement. Le rattachement de l'ANSP et de l'ANSM au budget de la Sécurité sociale ne doit pas avoir comme effet indirect un affaiblissement de la logique de mutualisation, dont l`INCa pourrait être la victime collatérale. |
II. VERS UNE PLUS GRANDE SINCÉRITÉ BUDGÉTAIRE
1. L'augmentation continue de la subvention à l'agence de santé de Wallis-et-Futuna
L'agence de santé du territoire des îles de Wallis-et-Futuna, regroupe deux hôpitaux et plusieurs dispensaires. Établissement public national à caractère administratif, elle devrait bénéficier, en 2020, d'une subvention de 43,8 millions d'euros en CP, soit une progression de 7 millions d'euros par rapport à la LFI 2019 (action n° 19 « Modernisation de l'offre de soins » du programme 204). Cette majoration, se décompose de la façon suivante :
- 4,5 millions d'euros dédiés à de nouvelles mesures de prévention ;
- 2,5 millions d'euros destinés à la reconstitution de la dette.
La principale difficulté de l'Agence de santé de Wallis-et-Futuna tient au coût des évacuations sanitaires vers la Nouvelle Calédonie, les établissements métropolitains, voire les hôpitaux australiens.
La progression des crédits est louable. A l'occasion de l'examen du projet de loi de règlement pour 2018, votre rapporteur spécial avait en effet relevé une sous-budgétisation manifeste, l'exécution faisant apparaître une consommation de crédits à hauteur de 40,25 millions d'euros, la loi de finances pour 2018 prévoyant initialement une dotation de 32,45 millions d'euros. La Cour des comptes avait également invité l'État à mieux déterminer les crédits nécessaires à l'agence afin de couvrir ses dépenses et éviter un recours à l'endettement à l'occasion de son examen des exécutions budgétaires 2016 et 2017.
Il convient de rappeler à ce stade que la dette de l'agence de santé de Wallis et Futuna auprès de l'Agence française de développement représentait, au 31 décembre 2018, 22,6 millions d'euros, soit 73 % des restes à payer de l'ensemble de la mission « Santé ».
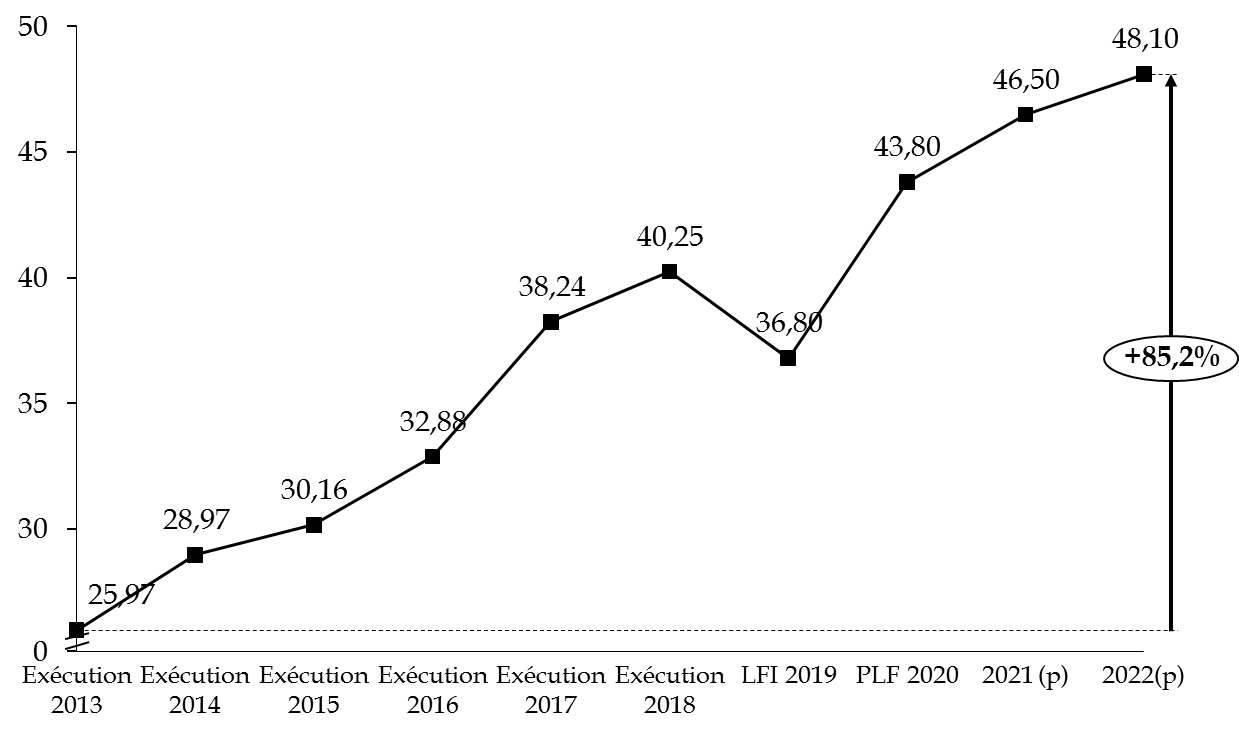
Faisant suite à un rapport de l'inspection générale des affaires sociales (IGAS) et du contrôle général économique et financier d'avril 2019, le Gouvernement propose aujourd'hui une augmentation en trois temps de la subvention de l'agence. La majoration retenue cette année devrait être suivie d'une nouvelle hausse en 2021 (4 millions d'euros) puis en 2022 (1,6 million d'euros). La subvention devrait in fine atteindre 48,1 millions d'euros à cette date, soit 85 % de plus qu'en 2013.
Trajectoire de la subvention accordée à
l'Agence de santé
de Wallis-et-Futuna (2013-2022)
(en millions d'euros)
Source : commission des finances du Sénat, d'après les documents budgétaires et les réponses au questionnaire budgétaire
La simple rallonge budgétaire ne peut constituer, cependant, une option à long terme. La subvention accordée en 2020 à l'agence de santé représente 85 % des crédits de l'action n° 19, qui constitue elle-même un quart du programme 204. Elle devrait en 2021 dépasser le montant actuel accordé à cette action. L'État avait reconnu, en 2016, que le besoin de financement minimal de l'agence s'élevait à 30,5 millions d'euros 2 ( * ) . 15 mesures avaient alors été élaborées au sein d'un projet stratégique quinquennal en vue de parvenir à une maîtrise des coûts. Rien ne semble indiquer que ces préconisations aient aujourd'hui toutes abouti.
|
Observation n° 8: L'augmentation des crédits accordés à l'agence de santé de Wallis-et-Futuna répond aux remarques du Sénat sur la sous-budgétisation observée au cours des derniers exercices. Elle ne saurait cependant constituer une fin en soi et incite à la mise en oeuvre d'une réflexion sur l'offre de soins sur ce territoire. |
2. Le Fonds d'indemnisation de la Dépakine
Les lois de finances pour 2018 et 2019 ont prévu une dotation de respectivement 77,7 millions d'euros et 65,7 millions d'euros affectée à l'Office national d'indemnisation des accidents médicaux (ONIAM) afin d'abonder le dispositif d'indemnisation de victimes de valproate de sodium et ses dérivés (Dépakine). Cette somme était justifiée au regard du nombre potentiel de dossiers, de la ventilation des dommages par pathologie et par gravité et des frais de fonctionnement du dispositif.
Rappelons que la loi de finances pour 2017 avait inscrit 9,2 millions d'euros pour les victimes de la Dépakine. 500 000 euros ont été réellement consommés en raison du temps d'instruction nécessaire à chacun des dossiers et du retard pris dans l'installation du comité d'experts, institué par un décret publié seulement en mai 2017. En 2018, seuls 15,3 millions d'euros ont été dédiés à cette indemnisation. Votre rapporteur spécial s'était interrogé, lors de l'examen du projet de loi de règlement pour 2018, sur les éléments dont disposait le ministère de la santé pour évaluer le nombre de dossiers.
Le montant de l'indemnisation, entièrement prise en charge par l'État, est estimé à 424,2 millions d'euros sur six ans, soit en moyenne 77,7 millions d'euros par an, chiffre retenu par la loi de finances pour 2018. La direction générale de la santé avait indiqué à la Cour des comptes en 2016 que cette estimation constituait une « fourchette basse », réalisée sur des hypothèses de nombre de bénéficiaires remplissant les critères d'indemnisation. Le coût en année pleine de l'indemnisation des victimes de la Dépakine a été estimé sur la base d'un effectif de 10 290 personnes remplissant les critères d'indemnisation, sur un total de 30 000 à 40 000 demandes.
Reste que cette estimation est intervenue bien avant que ne soit présentée la première étude scientifique sur le nombre de victimes. Le rapport de l'ANSM n'a en effet été publié qu'en juin 2018. Il évalue le nombre d'enfants touchés entre 16 600 et 30 400. Jusqu'alors, l'ANSM n'avait communiqué que sur les malformations congénitales graves provoquées par la Dépakine et ses dérivés, en évaluant entre 2 150 et 4 100 le nombre d'enfants victimes. Ces chiffres de malformations et ceux des troubles mentaux et du comportement ne peuvent cependant pas être additionnés, car certains enfants peuvent cumuler plusieurs handicaps.
De fait, au 9 juillet 2019, le montant total des offres adressées par l'ONIAM s'élève à 3 384 903 euros, dont 3 150 088 euros aux victimes directes et 234 815 euros aux victimes indirectes. Les offres acceptées s'élèvent à 1 840 511 euros.
|
Nombre de dossiers traités par le dispositif
d'indemnisation
Au 30 juin 2019, 507 dossiers avaient été déposés, concernant autant de victimes directes (enfants ayant subi des dommages du fait de leur exposition), et 1 278 victimes indirectes (proches des victimes directes). L'unité de compte est bien le nombre de dossiers déposés au nom de la victime directe, le collège d'experts puis le comité d'indemnisation examinant conjointement les demandes faites au titre des victimes directes et indirectes. À cette date, le collège d'experts avait examiné au moins une fois 202 dossiers (soit près de 40 % des dossiers enregistrés, ce qui constitue un élément encourageant quant à l'accroissement du rythme d'examen des demandes) et rendu 123 rapports dont 106 d'imputabilité, soit plus de 82% d'imputabilité. Source : Réponse au questionnaire budgétaire |
Si l'on ne peut reprocher au Gouvernement d'anticiper un éventuel aléa à venir pour les finances publiques, votre rapporteur spécial avait noté qu'une approche plus rationnelle du sujet aurait pu être adoptée lors de l'élaboration de la loi de finances, compte-tenu, notamment, des retards déjà enregistrés dans ce dossier courant 2017. Le projet de loi de finances pour 2020 répond à ces réserves en révisant à la baisse le montant prévisionnel des dépenses de 25 millions d'euros.
|
Observation n° 9 : La réduction d'un tiers du montant prévisionnel des dépenses au titre du dispositif d'indemnisation de victimes de la Dépakine prend acte de la réalité du processus de collecte des informations et participe d'un effort de sincérité budgétaire qu'il convient de saluer |
III. UNE STABILISATION EN TROMPE L'OEIL DES CRÉDITS VERSÉS AU TITRE DE L'AIDE MÉDICALE D'ÉTAT
Détaillée au sein de l'action n° 2, l'aide médicale d'État (AME) représente 99,2 % des crédits du programme 183. Elle comprend cinq volets :
- l'aide médicale d'État de droit commun, qui vise la protection de la santé des personnes étrangères démunies et vivant en France depuis au moins trois mois consécutifs en situation irrégulière, de ce fait, non éligibles à la couverture maladie universelle. Elle permet un accès de ce public à des soins préventifs et curatifs, et, par-delà, de juguler le risque d'extension d'affections contagieuses non soignées au sein de la population. Gérée par l'assurance maladie, elle représente 92 % de la dépense totale de l'AME et est à la charge de l'État ;
- l'AME pour soins urgents vise les étrangers en situation irrégulière, sans condition de résidence, dès lors que leur pronostic vital est engagé ou qu'ils sont victimes d'une altération grave et durable de leur état de santé. L'assurance maladie bénéficie d'une subvention forfaitaire annuelle de 40 millions d'euros versée par l'État pour couvrir ces soins ;
- l'AME humanitaire concerne les prises en charge ponctuelles de soins hospitaliers de personnes françaises ou étrangères ne résidant pas sur le territoire. Cette couverture est accordée au cas par cas par le ministère chargé de l'action sociale. Il s'agit là de permettre chaque année à une centaine de personnes disposant de faibles revenus de régler une dette hospitalière. L'AME humanitaire donne lieu à une délégation de crédits aux directions départementales chargées de la cohésion sociale pour paiement ;
- les évacuations sanitaires d'étrangers résidant à Mayotte vers les hôpitaux de la Réunion voire ceux de la métropole. Elles sont financées via une délégation de crédits aux délégations départementales de la cohésion sociale concernées ;
- l'aide médicale accordée pour les personnes gardées à vue qui se limite à la prise en charge des médicaments - si l'intéressé ne dispose pas des moyens nécessaires à leur acquisition - et aux actes infirmiers prescrits. Elle donne également lieu à une délégation de crédits aux directions départementales chargées de la cohésion sociale.
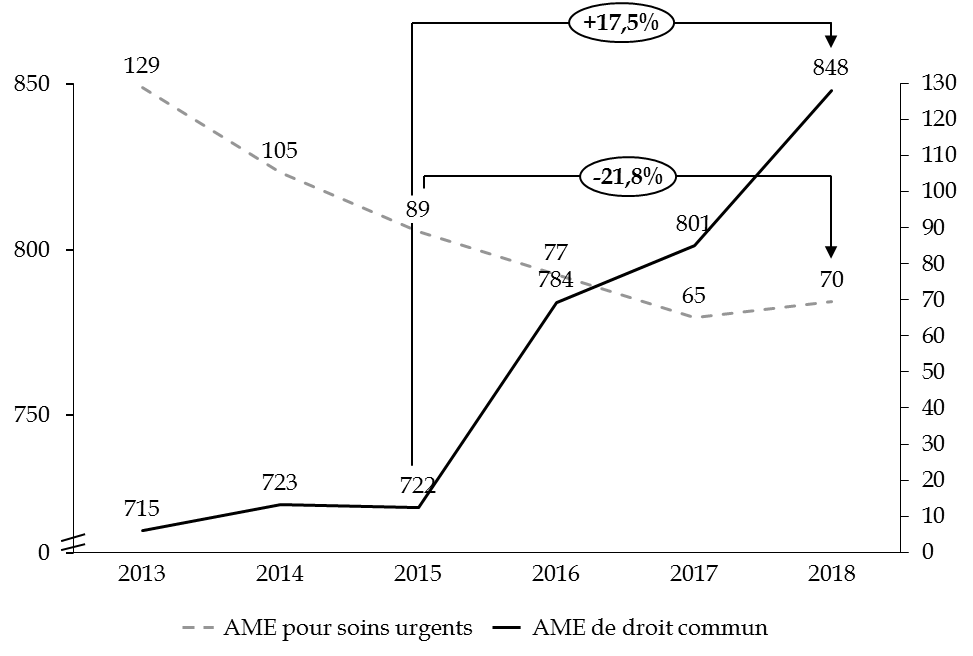
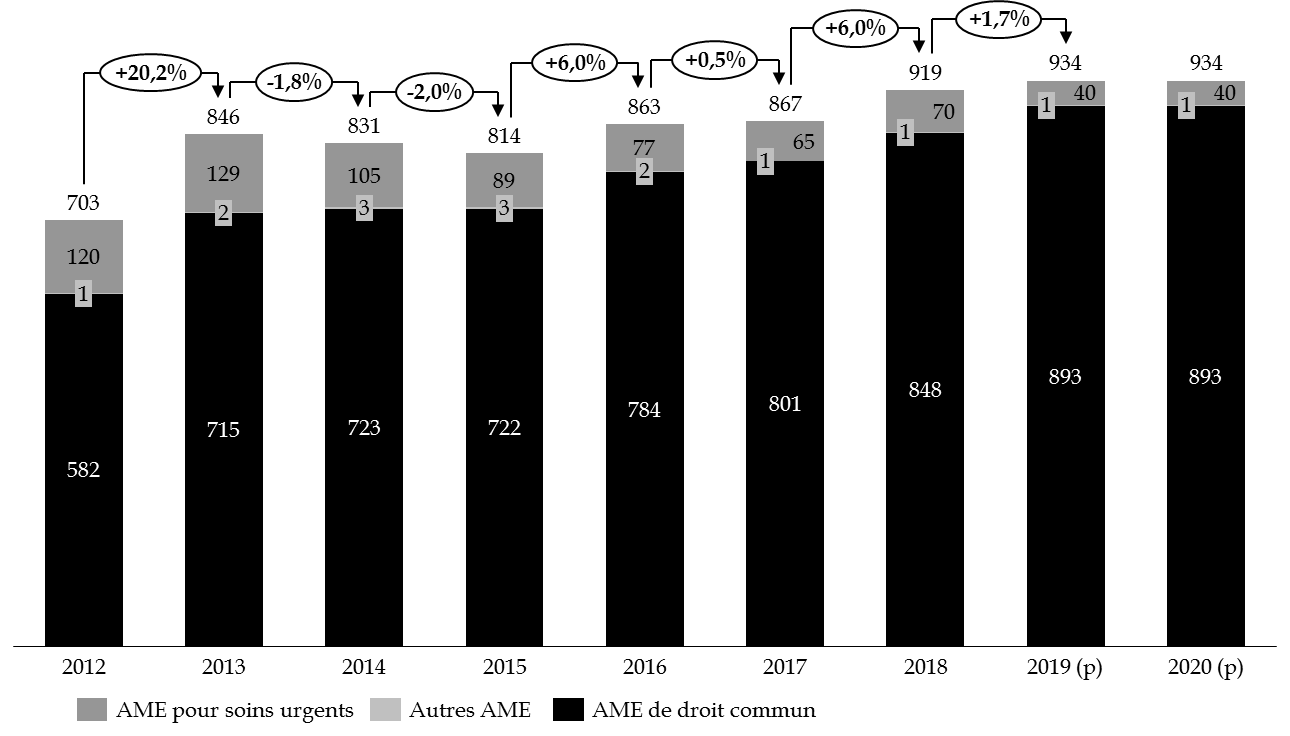
Les derniers exercices sont marqués par une nette progression des dépenses liées à l'aide médicale d'État de droit commun et par une baisse concomitante du dispositif « soins urgents ».
Répartition des dépenses de l'AME 2013-2018
(en millions d'euros)
Source : commission des finances du Sénat, d'après les rapports annuels de performances
1. Une augmentation continue des dépenses
En 2018, les dépenses d'AME ont représenté 919 millions d'euros soit une augmentation de 52 millions d'euros par rapport à celle enregistrée en 2017 (+ 6 %).
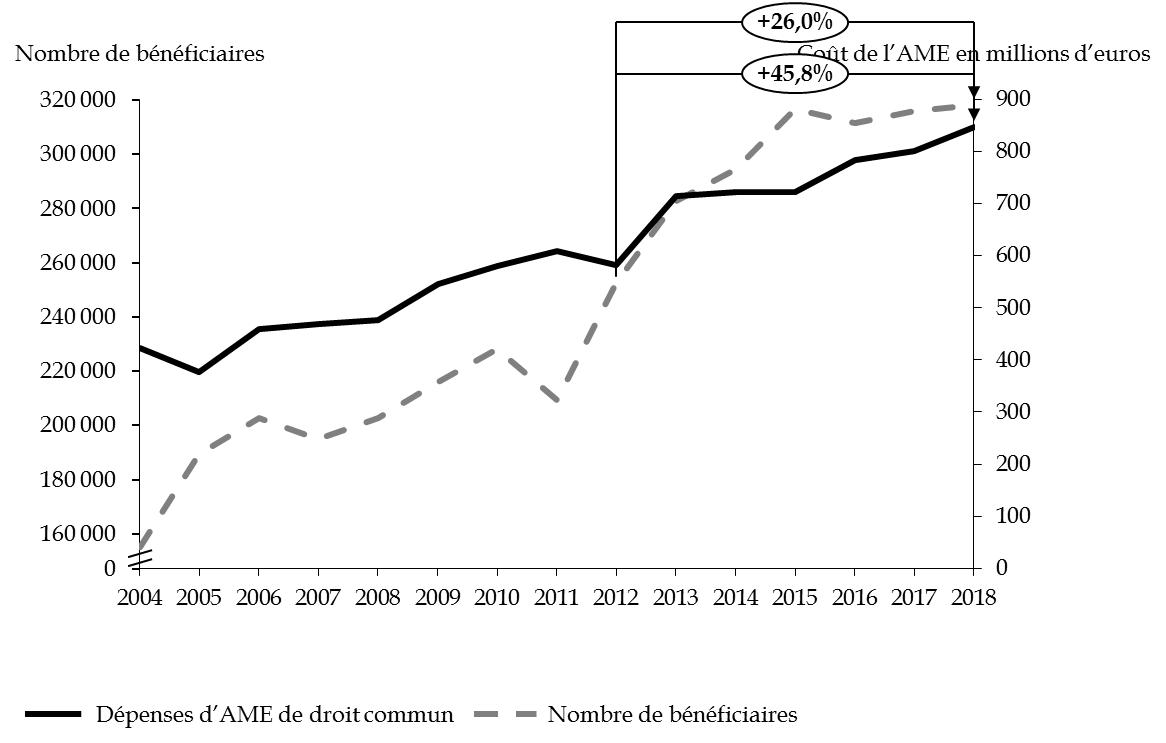
L'exécution 2018 fait apparaître une progression de 6 % par rapport à l'exercice précédent, principalement imputable à l'AME de droit commun : + 47 millions d'euros d'une année sur l'autre. Depuis 2012, à la progression du nombre de bénéficiaires de l'AME de droit commun de 26 % correspond une majoration des dépenses de près de 46 %. Le nombre de bénéficiaires atteignait 318 106 personnes au 31 décembre 2018. En quinze ans, celui-ci a été multiplié par deux, soit une augmentation de 7 % par an.
32 741 bénéficiaires résident en outre-mer. La population des bénéficiaires est, d'après la direction de la sécurité sociale, plutôt jeune : 71 % ont moins de 40 ans. 22 % sont des mineurs. Les hommes représentent 54 % de l'effectif total.
L'augmentation régulière du nombre de bénéficiaires se conjugue avec une forte concentration territoriale. 10 des 106 caisses primaires d'assurance-maladie (CPAM) et caisses générales de sécurité sociale (CGSS) concentrent 66 % de la dépense d'AME de droit commun. La CPAM de Paris finance ainsi 20 % de la dépense nationale, les autres caisses d'Île-de-France, 30 %. Les caisses de Cayenne (7 %) et Marseille (6 %) sont, en dehors de la région parisienne, les plus concernées par l'AME de droit commun.
Le taux de prise en charge hospitalière s'élève à 65 %, un quart des séjours hospitaliers étant liés à des difficultés sévères. 35 % des dépenses concernent des prestations de ville. Médicaments et dispositifs médicaux constituent 50 % des soins de ville.
Le dispositif « soins urgents » a, quant à lui, couvert 7 711 séjours hospitaliers et 2 621 séances de soins. Près des deux tiers des personnes concernées ont moins de 40 ans. Près du tiers des séjours hospitaliers sont effectués dans les services d'obstétrique. Le nombre de bénéficiaires n'est pas précisément connu, les soins ne donnant pas lieu à une immatriculation via un numéro de sécurité sociale.
Évolution du nombre des
bénéficiaires et du montant des dépenses
d'AME de
droit commun depuis 2004
Source : commission des finances du Sénat, d'après les rapports annuels de performances
2. Une stabilisation des crédits en 2020 à rebours des évolutions constatées en 2018
À rebours des évolutions constatées plus haut, le projet de loi de finances prévoit une dotation équivalente à celle ouverte en loi de finances pour 2019 : 934,4 millions d'euros en AE comme en CP.
Les crédits se répartissent de la façon suivante :
- 893 millions d'euros au titre de l'aide médicale d'État de droit commun ;
- 40 millions d'euros au titre des soins urgents ;
- 1,5 million d'euros au titre des autres dispositifs.
Cette stabilité affichée n'est pas sans susciter d'interrogation. Votre rapporteur spécial a relevé lors de l'examen du projet de loi de règlement pour 2018 que l'exécution du budget 2019 constituerait un véritable test pour la maîtrise de la dépense, compte-tenu de l'importante majoration des crédits enregistrée dans la loi de finances.
Le montant de 934,4 millions d'euros accordé en LFI 2019 et l'effet d'annonce qu'il contenait - + 53,1 millions d'euros par rapport à la loi de finances pour 2018 - est, en effet, déjà fragilisé par l'exécution 2018. L'écart entre les dépenses constatées en 2018 et les crédits prévus par la loi de finances 2019 n'est, en effet, plus que de 16 millions d'euros, soit 43 % de l'écart constaté entre les montants prévus par la loi de finances pour 2018 et ceux enregistrés en fin d'exercice 2018. Si la loi de finances pour 2018 avait bien anticipé une majoration des dépenses, celle-ci s'était avérée une nouvelle fois insuffisante. Un décret de virement du 23 novembre 2018 et la loi de finances rectificative pour 2018 avaient permis de combler cet écart.
Évolution comparée des dépenses d'AME entre 2012 et 2019
(en millions d'euros)
Source : commission des finances du Sénat, à partir des données des rapports annuels de performances successifs.
Un examen rapide de la situation des caisses d'assurance maladie d'Île-de-France et d'outre-mer au 30 juin 2019 tend à démontrer que la progression des dépenses n'est en rien endiguée en 2019. Les dépenses enregistrées à la mi-2019 représentent déjà plus de la moitié de celles constatées pour toute l'année 2018.
Niveau de dépense de l'AME dans les principales
caisses
d'assurance maladie concernées
(en millions d'euros)
|
Caisse |
31/12/2016 |
31/12/2017 |
31/12/102018 |
30/06/2019 |
|
Paris Nanterre Bobigny Créteil Cergy Versailles Evry Melun |
169 31 85 47 21 15 23 18 |
157 33 87 48 23 13 27 18 |
167 31 81 52 27 15 29 21 |
89 17 39 26 16 9 14 10 |
|
Total Île-de-France |
408 |
406 |
423 |
219 |
|
Point à Pitre Cayenne Fort de France Saint-Denis |
11 40 2 15 |
10 42 2 15 |
10 59 2 15 |
4 35 2 7 |
|
Total Outre-Mer |
68 |
68 |
87 |
49 |
|
Total France entière |
783 |
802 |
848 |
435 |
Source : commission des finances du Sénat (réponse au questionnaire budgétaire)
Il convient de rappeler, par ailleurs, qu'au-delà de la progression du nombre de bénéficiaires, l'exercice 2018 a été marqué par une majoration de la dépense moyenne par bénéficiaire de l'AME de droit commun, qui passe entre 2017 et 2018 de 641 à 674 euros (+ 5,1 %) . Cette augmentation est principalement imputable aux dépenses hospitalières : + 7 % en 2018 contre + 1,9 % en 2017 et + 3 % en 2016. Rien n'indique aujourd'hui que cette évolution devrait cesser en 2019 et 2020.
Plus largement, votre rapporteur spécial émet des doutes quant à la fiabilité des documents transmis par le Gouvernement au Parlement. En effet, les chiffres semblent contradictoires d'une année sur l'autre : le rapport annuel de performances 2017 tablait, en effet, sur un coût moyen de 877 euros par bénéficiaire de l'AME de droit commun en 2017, montant ramené à 641 euros dans le rapport annuel de performances pour 2018.
Compte-tenu de ces écarts de chiffres, qui traduit un réel manque de maîtrise des données, votre rapporteur spécial s'interroge, de fait, sur la pertinence de stabiliser, en 2020, le montant des crédits dévolus à l'action n° 2 du programme 183.
Ce maintien des crédits au niveau de 2019 apparaît purement cosmétique s'agissant des soins urgents. La dotation forfaitaire de 40 millions d'euros ne couvre pas la dépense effectivement acquittée par la caisse nationale d'assurance-maladie. Celle-ci s'élevait ainsi à 69,6 millions d'euros en 2018, après avoir atteint 65,1 millions d'euros en 2017. Comme les années précédentes, le projet de loi de finances se fonde sur une sous-budgétisation du dispositif « soins urgents ».
|
Observation n° 10 : Le maintien au niveau de 2019 des crédits dédiés à l'aide médicale d'État, soit 934,4 millions d'euros, n'apparaît pas soutenable au regard de la progression de la dépense constatée en 2018 (+ 52 millions d'euros) et des premiers retours de terrain concernant 2019. Ceux-ci traduisent augmentation régulière du recours à l'AME de droit commun : + 46 % en montant et + 25 % en nombre de bénéficiaires depuis 2012. |
3. La question de la dette
La sous-budgétisation affichée des soins urgents, ajoutée à celle constatée lors d'exercices précédents pour l'AME de droit commun, a conduit à la constitution d'une dette de l'État vis-à-vis de la Caisse nationale d'assurance-maladie. Celle-ci avance en effet le remboursement des dépenses des bénéficiaires de l'AME.
En 2018, contrairement à 2017, le recours au virement et à l'ouverture de crédits a évité d'augmenter la dette de l'État vis-à-vis de la Caisse nationale d'assurance maladie (CNAM) et même permis une réduction partielle de 14,5 millions d'euros. La dette atteignait ainsi 35,3 millions d'euros fin 2018.
Dette de l'État à l'égard de la
Caisse nationale d'assurance maladie
au titre de l'AME
(en millions d'euros)
|
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
|
|
Écart dépenses AME / crédits consommés |
12,9 |
5,7 |
12,5 |
- 1 |
38,3 |
- 14,5 |
|
Apurement |
0 |
0 |
- 57,3 |
0 |
0 |
0 |
|
Dette en fin d'exercice |
51,7 |
57,3 |
12,5 |
11,4 |
49,7 |
35,3 |
Source : Cour des comptes
Comme l'a rappelé la Cour des comptes dans sa note d'exécution budgétaire pour 2018, il serait de bonne gestion de procéder sans délai à un apurement complet du stock de la dette. Un apurement de l'ordre de 57,3 millions d'euros est déjà intervenu en 2015.
|
Observation n° 11: Les crédits prévus pour 2020 traduisent une nouvelle sous-budgétisation de l'AME pour soins urgents (30 millions d'euros entre l'exécution 2018 et la prévision 2019 et 2020), qui se traduira inévitablement par une progression de la dette à l'égard de la Caisse nationale d'assurance-maladie, déjà établie à 35,3 millions d'euros. |
4. Les solutions apportées par le Gouvernement pour maîtriser les flux
Le Gouvernement table sur le renforcement des contrôles pour juguler la hausse tendancielle des prestations. L'augmentation des contrôles, 10,8 % des dossiers contrôlés en 2018 contre 10 % en 2017, peut apparaître encore trop faible. Le rapport annuel de performance 2018 table désormais sur un objectif de 12 % à l'horizon 2020, facilité par la centralisation attendue cette année de l'instruction des demandes d'AME au sein des caisses d'assurance maladie de Paris, Bobigny et Marseille. Les caisses devraient ainsi bénéficier, d'ici à la fin de l'année 2019, d'un accès à la base VISABIO, qui permet de détecter en amont les fraudes pour l'accès à l'AME de droit commun et aux soins urgents. Il s'agit de vérifier si les titulaires d'un visa tentent de bénéficier de ces dispositifs.
A ces enquêtes a priori , s'ajoutent des contrôles ciblés sur des soins présentant des montants élevés ou des anomalies, en vue de détecter d'éventuels abus. 0,5 million d'euros aurait ainsi été récupérés en 2018. Ce montant peut sembler relativement faible au regard des sommes en jeu. Un programme national de contrôle rénové est mis en oeuvre depuis juin 2019 afin de vérifier la stabilité de la résidence, via des enquêtes visant les multi-hébergeurs ou des échanges avec les consulats, les caisses d'allocations familiales ou Pôle emploi. Il s'agit de vérifier que les bénéficiaires résident en France depuis au moins trois mois à l'ouverture des droits puis au moins six mois durant l'année de versement des prestations.
Le Gouvernement indique également que la centralisation, actuellement en cours, des dossiers de demande d'AME en métropole au sein des caisses d'assurance maladie de Paris, Bobigny et Marseille devrait permettre de réaliser des économies de gestion de l'ordre de 3,5 millions d'euros.
Reste que tout effort en la matière paraît condamné en l'absence de mesure structurelle.
Votre rapporteur spécial a régulièrement dénoncé à l'occasion de l'examen du projet de loi de finances ou de celui de la loi de règlement, l'absence de prise de mesure de cet ordre de la part du Gouvernement. Il ne peut donc se féliciter qu'une prise conscience ait eu lieu récemment au plus haut niveau de l'État, matérialisée par le lancement d'une mission de l'Inspection générale des finances (IGF) et de l'inspection générale des affaires sociales (IGAS).
Il convient de rappeler à ce stade que les deux audits menés par l'IGF et l'IGAS en 2007 et 2010 avaient pu déboucher sur des mesures d'économies comprises entre 82 et 197 millions d'euros par an. Ces dispositions visaient la tarification des séjours dans les services d'obstétrique, l'annulation de la prise en charge des médicaments à faible rendement et une réduction des délais de facturation.
Les conclusions du rapport de la mission des deux inspections générale rendu le 5 novembre 2019 à la ministre des solidarités et de la santé semblent cependant plus modestes 3 ( * ) . La mission recommande avant tout « d'envisager avec prudence toute évolution de l'AME qui aurait pour effet d'augmenter le renoncement aux soins et de dégrader l'état de santé des populations ciblées ». Elle souligne cependant la nécessité de souligner contre la fraude à ce dispositif et les abus. Elle note ainsi que l'hypothèse d'une migration pour soins est « convaincante » au regard de la surreprésentation de certains dépenses de soins (accouchements, insuffisance rénales chroniques, cancer et maladie du sang) chez les bénéficiaires de l'AME, comparativement aux assurés sociaux. Aux termes de son enquête, 43 % des patients AME en dialyse et 25 % des patients AME en chimiothérapie oncologique relèveraient de la migration pour soins. Un quart des étrangers en situation irrégulière citeraient les soins parmi les raisons de leur migration.
Afin de répondre à la fraude et aux abus, la mission propose de fait une communication systématique et réciproque entre l'Assurance maladie et les services chargés de la délivrance des visas, afin d'éviter l'ouverture de droits à une personne en situation régulière ou à l'octroi d'un visa à une personne bénéficiant de l'AME ou redevable d'une créance hospitalière. La mission cible également un renforcement de la détection des fraudes dès le stade de l'instruction des demandes, via la vérification des conditions d'hébergement et de ressources. Elle préconise d'activer la compétence du contrôle médicale de l'Assurance-maladie et la mise en place d'accords préalables pour certains soins programmés non-essentiels Afin d'assurer un meilleur accès aux soins, la mission appelle également à une simplification des procédures de facturation des soins hospitaliers, la dématérialisation des flux et la mise en place d'une visite de prévention lors de l'ouverture des droits.
Si elles doivent être saluées, ces pistes de travail n'en sont pas moins insuffisantes pour juguler le dérapage budgétaire de l'AME. Pour votre rapporteur spécial, une réforme ambitieuse passe inévitablement par une révision du panier de soins. Le dispositif actuel ne conditionne l'accès à l'AME qu'au travers de deux critères : les ressources et la durée minimale de résidence. Celle-ci constitue la principale cause de fraude. Juguler celle-ci ne limitera pas, pour autant, considérablement la progression tendancielle. Une réflexion doit plutôt être lancée sur l'offre, en s'inspirant de nos partenaires européens :
- au Danemark, en Espagne et en Italie, l'assistance sanitaire pour les étrangers en situation irrégulière est limitée aux cas d'urgence, de maternité ou de soins aux mineurs. Les personnes concernées peuvent également bénéficier, en Espagne et en Italie, des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses ;
- en l'Allemagne, seul l'accès gratuit aux soins urgents est garanti : traitement de maladies graves et de douleurs aigües, grossesses, vaccinations réglementaires et examens préventifs ,
- en Belgique, les soins dits de confort tels que déterminés dans la nomenclature locale ne sont pas remboursés aux centres publics d'action sociale qui les dispensent aux personnes en situation irrégulière dépourvues de ressources.
À l'aune de ces exemples, votre rapporteur spécial souhaite que le panier de soins soit, en France, circonscrit au traitement des maladies graves, aux douleurs aigües, aux vaccinations réglementaires, au suivi de grossesse et aux mesures de médecine préventive .
Le rétablissement du droit de timbre supprimé par la loi de finances pour 2012 constitue également une option. Fixé à 30 euros, il devait être acquitté par tous les demandeurs de l'AME afin de pouvoir bénéficier du dispositif. Une subordination de soins non urgents ou non vitaux à un accord préalable pourrait également être envisagée.
Ces dispositions n'éludent pas, bien évidemment, une réflexion à mener sur la gestion des flux migratoires en France.
|
Observation n° 12 : La part croissante des dépenses d'AME dans le budget de la mission « Santé » (82 %) tend à réduire celui-ci à une enveloppe de financement de ce dispositif. Son dynamisme, conjugué à une sous-budgétisation récurrente, incite à l'adoption de mesures structurelles visant les modalités d'accès aux soins et le panier de soins, afin de limiter sa progression, répondre à l'impératif de sincérité budgétaire et garantir la soutenabilité de la mission. |
EXAMEN DES ARTICLES RATTACHÉS
ARTICLE 78 duodecies
(nouveau)
Refonte du dispositif d'aide
médicale d'État
Commentaire : le présent article prévoit de préciser les conditions d'accès au régime de l'aide médicale d'État afin de lutter contre les risques de fraude.
I. LE DROIT EXISTANT
Les modalités de mise en oeuvre de l'aide médicale d'État (AME) de droit commun sont détaillées au sein du code de l'action sociale et des familles.
L'article L. 251-1 dudit code prévoit ainsi que tout étranger résidant en France de manière ininterrompue depuis plus de trois mois, se trouvant en situation irrégulière, et dont les ressources ne dépassent pas le plafond prévu à l'article L. 861-1 du code de la sécurité sociale a droit à l'aide médicale d'État pour lui-même et, sous conditions, ses ayants-droits.
L'article L. 251-2 détaille les frais pris en charge - maladie, maternité, forfait hospitalier, interruption volontaire de grossesse, dépistage et prévention - ainsi que les modalités de prise en charge (délivrance de médicaments génériques notamment).
L'article L. 252-1 du même code précise que la demande d'aide médicale d'État peut être déposée auprès d'un organisme d'assurance-maladie, un centre communal ou intercommunal d'action sociale du lieu de résidence du demandeur, des services sanitaires et sociaux de son département ou des associations ou organismes à buts non lucratifs agrées. Ces organismes disposent d'un délai de huit jours pour transmettre la demande à la caisse d'assurance-maladie qui en assure l'instruction.
II. LE DISPOSITIF ADOPTÉ À L'ASSEMBLÉE NATIONALE
À l'initiative du Gouvernement, l'Assemblée nationale a adopté plusieurs amendements visant à réformer l'aide médicale d'État afin de mieux juguler les risques de fraudes et de détournements abusifs. Ces amendements reprennent les préconisations du rapport de l'inspection générale des finances et de l'inspection générale des affaires sociales rendu à la ministre de la santé le 5 novembre dernier.
Le 1° du présent article clarifie ainsi les conditions pour bénéficier de l'aide en modifiant l'article L. 251-1 du code de l'action sociale et des familles. L'ouverture du droit à l'AME ne sera effective qu'au terme d'un délai de trois mois en situation irrégulière. La précédente rédaction pouvait permettre une ouverture du droit dans les semaines suivant l'expiration d'un visa touristique.
Le 2° du présent article conditionne la prise en charge de certaines prestations programmées et non urgentes des bénéficiaires majeurs de l'aide médicale d'État à un délai d'ancienneté de bénéfice de cette aide. Il modifie à cet effet l'article L. 251-2 du code de l'action sociale et des familles. Les opérations visant les prothèses de la hanche, de genou, la chirurgie de la cataracte ou encore certaines prestations de transport seraient ainsi concernés. Une dérogation est envisageable si le délai peut avoir des conséquences vitales ou graves et durables sur l'état de la personne. À l'initiative de notre collègue député Jean-François Eliaou (La République en marche), l'Assemblée nationale a adopté, après avis favorable du Gouvernement, un sous-amendement portant ce délai à 9 mois maximum.
Le 3° du présent article modifie l'article L. 252-1 du code de l'action sociale et des familles afin de limiter les possibilités de dépôt de demande d'AME à une comparution physique en caisse primaire d'assurance-maladie ou en cas d'empêchement, à un dépôt par l'intermédiaire de l'hôpital ou de la permanence d'accès aux soins de santé. À l'initiative de notre collègue députée Stella Dupont au nom du groupe La République en marche, l'Assemblée nationale a adopté, après avis favorable du Gouvernement, un sous-amendement permettant de maintenir le dispositif existant en cas de renouvellement de demande d'aide, afin d'éviter un engorgement des caisses d'assurance-maladie et des hôpitaux. À l'initiative de notre collègue député Raphaël Gauvain, au nom du groupe La République en marche, elle a également adopté un autre sous-amendement, après avis favorable du Gouvernement, permettant aux demandeurs d'être accompagnés par un représentant des services sociaux ou des associations agrées dans leurs démarches auprès des organismes d'assurance-maladie.
III. LA POSITION DE VOTRE COMMISSION DES FINANCES
Votre commission des finances salue les efforts du Gouvernement en vue de limiter les risques de fraude et contenir la progression exponentielle de la dépense. Il estime cependant que ces mesures restent insuffisantes faute de limitation préalable du panier de soins et d'instauration d'un droit de timbre. Cette transformation devrait permettre de réduire les crédits dédiés de 300 millions d'euros, soit un objectif plus ambitieux que celui défendu par le Gouvernement dans son amendement de crédits.
Dans ces conditions, votre commission des finances propose de modifier cet article afin de transformer l'aide médicale d'État en aide médicale d'urgence. La clarification apportée sur la condition de résidence, le délai de carence avant accès aux soins non-urgents et l'obligation de comparution physique devant une caisse primaire d'assurance-maladie seraient ainsi conservés.
Décision de la commission : votre commission vous propose d'adopter cet article ainsi modifié.
ARTICLE 78 terdecies
(nouveau)
Accès des demandeurs d'asile à l'aide
médicale d'État
Commentaire : le présent article prévoit de permettre l'accès des demandeurs d'asile à l'aide médicale d'État au titre des « soins urgents ».
I. LE DROIT EXISTANT
L'article L. 254-1 du code de l'action sociale et des familles prévoit l'accès aux soins urgents des étrangers résidant en France en situation irrégulière sans pour autant bénéficier de l'aide médicale d'État. Une dotation forfaitaire est versée à ce titre par l'État à la Caisse nationale de l'assurance-maladie.
Aux termes de l'article D 160-2 du code de la sécurité sociale, tout demandeur d'asile peut bénéficier de la protection universelle maladie (PUMa) dès l'enregistrement de sa demande.
II. LE DISPOSITIF ADOPTÉ À L'ASSEMBLÉE NATIONALE
À l'initiative du Gouvernement, l'Assemblée nationale a adopté un amendement permettant aux demandeurs d'asile majeurs qui ne relèvent pas du régime général d'assurance-maladie de bénéficier de l'accès aux soins urgents prévus dans le cadre de l'aide médicale d'État durant une période de trois mois. L'article L. 254-1 du code l'action sociale et des familles et donc modifié en ce sens.
À l'issue de ce délai de trois mois, les demandeurs d'asile majeurs pourront bénéficier de la protection universelle maladie (PUMa) et, le cas échéant de la couverture maladie universelle complémentaire, après trois mois de résidence stable en France, à l'instar des autres assurés ne travaillant pas.
III. LA POSITION DE VOTRE COMMISSION DES FINANCES
Cet article additionnel vise à limiter le recours à la demande d'asile pour bénéficier de la PUMa. La période de trois mois doit permettre de traiter le dossier du demandeur d'asile majeur et vérifier ainsi qu'il ait bien droit à la protection afférente à ce statut.
L'accès aux soins urgents dans le cadre de l'AME qu'il induit n'est pas, cependant, sans susciter de difficultés. Votre rapporteur spécial rappelle que les soins urgents font l'objet d'une sous-budgétisation récurrente de la part du Gouvernement, la dotation annuelle versée à la CNAM de 40 millions d'euros étant largement inférieure à l'exécution. Celle-ci a ainsi atteint 69,6 millions d'euros en 2018. Cette sous-budgétisation a conduit à la constitution d'une dette de l'État vis-à-vis de la Caisse nationale d'assurance-maladie dont le montant s'élevait à 35,3 millions d'euros fin 2018.
Le dispositif « soins urgents » a déjà couvert 7 711 séjours hospitaliers et 2 621 séances de soins en 2018. Près des deux tiers des personnes concernées ont moins de 40 ans. Près du tiers des séjours hospitaliers sont effectués dans les services d'obstétrique. Le nombre de bénéficiaires n'est pas précisément connu, les soins ne donnant pas lieu à une immatriculation via un numéro de sécurité sociale.
L'ouverture des soins urgents à une nouvelle catégorie de population pourrait conduire à une explosion des coûts - 101 737 personnes majeures ont, en effet, demandé l'asile en France en 2018 4 ( * ) - alors même que le Gouvernement ne prévoit pas d'augmenter la dotation versée à la CNAM. Aucun amendement de crédits n'a été adopté en ce sens et aucune étude d'impact n'a été fournie. La mesure proposée apparaît donc clairement non-financée.
Décision de la commission : votre commission vous propose de supprimer cet article.
ARTICLE
78 quaterdecies (nouveau)
Refonte du
mécanisme d'instruction des dossiers d'indemnisation
des victimes de
la Depakine
Commentaire : le présent article prévoit de fusionner le collège d'experts et le comité d'indemnisation associés à l'Office national d'indemnisation des accidents médicaux en vue de l'indemnisation des victimes de valproate de sodium et ses dérivés (Dépakine) et instaure un régime de présomption d'imputabilité des dommages causés par ce médicament.
I. LE DROIT EXISTANT
L'Office national d'indemnisation des accidents médicaux (ONIAM) assure, pour le compte de l'État, l'indemnisation des victimes d'accidents médicaux et, en particulier, des victimes de valproate de sodium et ses dérivés (Dépakine).
Le dispositif mis en place pour instruire les dossiers des victimes de la Depakine a été introduit par la loi de finances pour 2017 5 ( * ) . Toute personne s'estimant victime d'un préjudice en raison d'une ou de plusieurs malformations ou de troubles du développement imputables à la prescription, avant le 31 décembre 2015, de valproate de sodium ou de l'un de ses dérivés pendant une grossesse peut saisir l'ONIAM en vue d'obtenir la reconnaissance de l'imputabilité de ces dommages à cette prescription (article L. 1142-24-10 du code de la santé publique).
Un collège d'experts placé auprès de l'ONIAM procède à toute investigation utile à l'instruction de la demande et peut diligenter une expertise. Le collège émet un avis dans un délai de quatre mois à compter de sa saisine (article L. 1142-24-11 du code de la santé publique). Un comité d'indemnisation placé auprès de l'ONIAM procède à toute investigation utile à l'instruction de la demande (article L. 1142-24-14 du code de la santé publique) et se prononce sur les circonstances, les causes, la nature et l'étendue des dommages ainsi que sur les responsabilités. L'avis du comité d'indemnisation est émis dans un délai de trois mois à compter de sa saisine par le comité d'experts (article L. 1142-12-15 du code de la santé publique).
Lorsque le comité d'indemnisation s'est prononcé sur l'imputabilité des dommages sans avoir pu identifier une personne tenue à indemniser, l'ONIAM adresse à la victime ou à ses ayants droit, dans un délai d'un mois à compter de la réception de l'avis du comité d'indemnisation, une offre d'indemnisation visant à la réparation intégrale des préjudices subis. Les personnes considérées comme responsables par le comité d'indemnisation doivent émettre une offre dans un délai d'un mois à compter de la réception de l'avis du comité d'indemnisation (article L. 1142-24-16 du code de la santé publique).
En cas de silence ou de refus explicite de la part de l'assureur ou des personnes responsables de faire une offre dans le délai d'un mois ou en cas d'offre manifestement insuffisante, l'ONIAM se substitue à l'assureur ou aux personnes responsables et doit émettre une offre dans un délai de trois mois. Le juge, saisi à la demande de l'ONIAM, condamne l'assureur ou la personne responsable à verser à l'ONIAM une somme au plus égale à 30 % de l'indemnisation accordée (article L. 1124-24-17 du code de la santé publique).
II. LE DISPOSITIF ADOPTÉ À L'ASSEMBLÉE NATIONALE
À l'initiative du Gouvernement, l'Assemblée nationale a adopté un amendement qui prévoit la fusion du collège d'experts et du comité d'indemnisation et instaure un régime de présomption d'imputabilité des dommages causés par le valproate de sodium à un manque d'information de la mère sur ses effets indésirables.
Le 1° du I du présent article modifie ainsi l'article L. 1142-24-11 du code de la santé publique afin de préciser la composition du nouveau collège. Le nouveau collège devrait comprendre, en plus, un médecin représentant des assureurs des médecins prescripteurs, ceux-ci pouvant être mis en cause dans le cadre du dispositif d'indemnisation.
Il modifie également l'article L. 1142-24-12 du même code pour détailler le régime de présomption d'imputabilité. Il instaure ainsi des dates à partir desquelles l'imputabilité du dommage est présumée liée à un défaut d'information : 1 er janvier 1982 pour les malformations congénitales et 1 er janvier 1984, pour les troubles du développement.
L'article L. 1142-24-12 modifié prévoit que l'avis du collège d'experts doit être rendu dans un délai de six mois à compter de la saisine de l'Office national d'indemnisation des accidents médicaux (ONIAM).
Les 2°, 3° et 4°du I du présent article consistent principalement en des modifications de coordination au sein du code de la santé publique.
Le b du 3° du I du présent article ramène de trois mois à un mois le délai dont dispose l'ONIAM pour faire une offre, lorsque l'office se substitue au responsable.
Le II et le III du présent article prévoient que les dossiers en cours de rapports ou d'avis à la date d'installation du nouveau collège d'experts, sont repris par ce dernier. Le nouveau collège peut également être saisi d'une demande de réexamen d'un dossier ayant fait l'objet d'un avis préalable.
Le Gouvernement justifie la fusion en indiquant qu'elle accélèrera le traitement des dossiers et éviter une double instruction, en limitant les risques de conflits de compétences entre les deux collèges.
Par ailleurs, le collège d'experts chargé des questions d'imputabilité avait été initialement conçu pour permettre une orientation des victimes vers une prise en charge médicale adaptée. Or le Gouvernement souligne que, sur les 43 premiers dossiers examinés par le collège d'experts, 100 % d'entre eux bénéficient d'une prise en charge adaptée. Le Gouvernement relève en outre que la distinction de deux temps d'examen des dossiers, avec un premier temps consacré à l'imputabilité devait permettre au principal laboratoire pharmaceutique concerné de participer au processus d'indemnisation. Le refus de celui-ci d'aller en ce sens et son choix de nier toute responsabilité remet en question cette architecture.
La fusion des collèges devrait également réduire les coûts de fonctionnement. L'instauration d'un régime de présomption d'imputabilité des dommages causés par le valproate de sodium et ses dérivés à un manque d'information de la mère sur ses effets indésirables devrait cependant conduire à une dépense supplémentaire de 1 million d'euros. En revanche, la fusion du collège d'experts et du comité d'indemnisation conduirait à une économie de 500 000 euros par an.
III. LA POSITION DE VOTRE COMMISSION DES FINANCES
Votre commission des finances avait souligné, à l'occasion de l'examen du projet de loi de règlement pour 2018 un certain nombre de retards dans le processus d'indemnisation. Les délais d'instruction conduisaient notamment à une sous-exécution des crédits dédiés.
Le Gouvernement a déjà pris la mesure de cet écueil dans le présent projet de loi de finances en réduisant l'enveloppe dédiée au financement de l'indemnisation. Cet article additionnel et l'amendement de crédits qui lui est associé participent de l'effort de rationalisation nécessaire de la procédure et de transparence budgétaire, souhaité dans le rapport spécial.
Décision de la commission : votre commission vous propose d'adopter cet article sans modification.
ARTICLE 78 quindecies
(nouveau)
Rapport sur la politique de prévention et de promotion
de la santé
Commentaire : le présent article prévoit la publication, en annexe du projet de loi de finances, d'un rapport sur le financement public de la politique de prévention et de promotion de la santé.
I. LE DISPOSITIF ADOPTÉ À L'ASSEMBLÉE NATIONALE
À l'initiative de nos collègues Véronique Louwagie, rapporteure spéciale au nom de la commission des finances, Cyrille Isaac-Sibille, au nom du groupe MODEM, Paul Christophe, au nom du groupe UDI, Agir et Indépendants, Marie Tamarelle-Verhaeghe, au nom du groupe La République en marche, l'Assemblée nationale a adopté, après avis de sagesse du Gouvernement, un article additionnel prévoyant la présentation, par le Gouvernement, d'un rapport sur la politique de prévention et de promotion de la santé, placé en annexe du projet de loi de finances.
Ce « jaune budgétaire » retracerait l'ensemble des financements dédiés à la politique de prévention et de promotion de la santé opérés par l'État, la sécurité sociale, les organismes complémentaires et les collectivités territoriales.
II. LA POSITION DE VOTRE COMMISSION DES FINANCES
Votre commission des finances relève qu'un nouveau document de politique transversale retraçant les financements de l'État consacrés à la prévention de la santé a été présenté dans le cadre du présent projet de loi de finances. Ce document vient compléter l'annexe 7 du projet de loi de financement de la sécurité sociale. Celle-ci inclut les dépenses de la sécurité sociale, de l'État, des collectivités territoriales mais aussi du secteur privé en faveur de la prévention. Les deux documents donnent ainsi une vision globale des financements dédiés à la prévention. La publication d'une nouvelle annexe budgétaire peut donc apparaître superfétatoire.
Décision de la commission : votre commission vous propose de supprimer cet article.
ARTICLE 78 sexdecies
(nouveau)
Rapport sur le financement des centres de
référence maladies rares
Commentaire : le présent article prévoit la publication par le Gouvernement d'un rapport sur le financement des centres de référence maladies rares.
I. LE DISPOSITIF ADOPTÉ À L'ASSEMBLÉE NATIONALE
À l'initiative de notre collègue Philippe Berta, au nom du groupe MODEM, l'Assemblée nationale a adopté, après avis de sagesse du Gouvernement, un article additionnel prévoyant la remise au Parlement d'un rapport du Gouvernement sur le financement et l'évolution des centres de référence maladies rares.
II. LA POSITION DE VOTRE COMMISSION DES FINANCES
Le centre de référence maladies rares (CRMR) identifie, coordonne et anime la filière de soins. Dans le cadre du plan national maladies rares (2018-2022), 387 centres bénéficient de ce label pour une durée de 5 ans. Le réseau des CRMR est constitué des centres de compétence (1 800 sur tout le territoire), des correspondants hospitaliers et de ville, des structures éducatives, médico-sociales et sociales, des associations de personnes malades...). Il définit et met en oeuvre un plan d'actions pour les maladies rares dont il est le référent.
Votre commission des finances relève que les crédits versés à ces centres font déjà l'objet d'un suivi annuel, par l'intermédiaire du pilotage des rapports d'activité des missions d'intérêt général (PIRAMIG). Un rapport annuel d'activités maladies rares est par ailleurs édité chaque année. La publication d'un nouveau rapport peut donc apparaître superfétatoire.
Décision de la commission : votre commission vous propose de supprimer cet article.
LES
MODIFICATIONS APPORTÉES
PAR L'ASSEMBLÉE NATIONALE
L'Assemblée nationale a adopté les crédits de la mission avec modifications.
À l'initiative du Gouvernement, un premier amendement de crédits a majoré les crédits de l'action 11 « Pilotage de la politique de santé publique » du programme 204 « Prévention, sécurité sanitaire et offre de soins » de 0,5 million d'euros, afin de tenir compte de la refonte du mécanisme d'instruction des dossiers d'indemnisation des victimes de la Depakine.
À l'initiative du Gouvernement, un second amendement de crédits, a également été adopté afin de prendre en compte l'impact de cette réforme de l'aide médicale d'État. Il minore en conséquence les crédits de l'action 02 « Aide médicale d'État » du programme 183 « Protection maladie » de 15 millions d'euros.
En seconde délibération, l'Assemblée nationale a minoré les crédits de la mission de 0,76 millions d'euros en AE et en CP afin de gager des ouvertures de crédits sur d'autres missions. Cette diminution se décompose de la façon suivante :
- 717 820 euros en AE et en CP au titre du programme 204 « Prévention, sécurité sanitaire et offre de soins » ;
- 39 841 en AE et en CP, au titre du programme 183 « Protection maladie ».
LES
AMENDEMENTS PROPOSÉS
PAR VOTRE COMMISSION DES FINANCES
|
Projet de loi PLF pour 2020 Seconde Partie Mission Santé (n° 139 , rapport 140 , 143 ) |
N° II-36 23 novembre 2019 |
|
AMENDEMENT présenté par |
||
|
M. JOYANDET au nom de la commission des finances ARTICLE 38 (CRÉDITS DE LA MISSION) État B |
||
Modifier ainsi les crédits des programmes :
(en euros)
|
Programmes |
Autorisations d'engagement |
Crédits de paiement |
||
|
+ |
- |
+ |
- |
|
|
Prévention, sécurité sanitaire et offre de soins dont titre 2 |
||||
|
Protection maladie |
285 000 000 |
285 000 000 |
||
|
TOTAL |
285 000 000 |
285 000 000 |
||
|
SOLDE |
- 285 000 000 |
- 285 000 000 |
||
Objet
Cet amendement a pour objet de diminuer de 285 millions d'euros les crédits de paiement et les autorisations d'engagement de l'action 02 « Aide médicale de l'État » du programme 183 « Protection maladie » de la mission « Santé » relatifs à l'aide médicale d'État (AME).
Cette diminution est justifiée par la transformation de l'aide médicale d'État en aide médicale d'urgence, disposant d'un panier de soins réduit et conditionnée au paiement d'un droit de timbre de 30 euros. Il vient compléter l'amendement de minoration de crédits de 15 millions d'euros adopté à l'Assemblée nationale, destiné à prendre en compte l'introduction d'un délai d'ancienneté et d'une procédure d'accord préalable pour les soins non-urgents.
|
Projet de loi PLF pour 2020 Seconde Partie Mission Santé (n° 139 , rapport 140 , 143 ) |
N° II-37 23 novembre 2019 |
Rédiger ainsi cet article :
I. - Après le V de la section II du chapitre II du titre IV de la première partie du code général des impôts, est insérée une division ainsi rédigée :
« V bis : Aide médicale d'urgence
« Art. 962 ter. - Le droit aux prestations mentionnées à l'article L. 251-2 du code de l'action sociale et des familles est conditionné par le paiement d'un droit annuel par bénéficiaire majeur, d'un montant de 30 euros ».
II. - Le titre V du livre II du code de l'action sociale et des familles est ainsi modifié :
1° Le chapitre Ier est ainsi rédigé :
« Chapitre I er
« Aide médicale d'urgence
« Art. L. 251-1. - Tout étranger résidant en France sans remplir la condition de régularité mentionnée à l'article L. 160-1 du code de la sécurité sociale depuis plus de trois mois, et dont les ressources ne dépassent pas le plafond mentionné à l'article L. 861-1 du même code a droit, pour lui-même et les personnes à sa charge, à l'aide médicale d'urgence, sous réserve, s'il est majeur, de s'être acquitté, à son propre titre et au titre des personnes majeures à sa charge, telles que définies ci-dessus, du droit annuel mentionné à l'article 962 ter du code général des impôts.
« En outre, toute personne qui, ne résidant pas en France, est présente sur le territoire français, et dont l'état de santé le justifie, peut, par décision individuelle prise par le ministre chargé de l'action sociale, bénéficier de l'aide médicale d'urgence dans les conditions prévues par l'article L. 251-2.
« De même, toute personne gardée à vue sur le territoire français, qu'elle réside ou non en France, peut, si son état de santé le justifie, bénéficier de l'aide médicale d'urgence, dans des conditions définies par décret.
« Art. L. 251-2. - La prise en charge, assortie de la dispense d'avance des frais, concerne :
« 1° La prophylaxie et le traitement des maladies graves et des douleurs aiguës ;
« 2° Les soins liés à la grossesse et ses suites ;
« 3° Les vaccinations réglementaires ;
« 4° Les examens de médecine préventive.
« La prise en charge est subordonnée, lors de la délivrance de médicaments appartenant à un groupe générique tel que défini à l'article L. 5121-1 du code de la santé publique, à l'acceptation par les personnes mentionnées à l'article L. 251-1 du présent code d'un médicament générique, sauf :
« 1° Dans les groupes génériques soumis au tarif forfaitaire de responsabilité défini à l'article L. 162-16 du code de la sécurité sociale ;
« 2° Lorsqu'il existe des médicaments génériques commercialisés dans le groupe dont le prix est supérieur ou égal à celui du princeps ;
« 3° Dans le cas prévu au troisième alinéa de l'article L. 5125-23 du code de la santé publique.
« À l'exclusion des cas où ces frais concernent des bénéficiaires mineurs, la prise en charge mentionnée au premier alinéa du présent article peut être subordonnée pour certains frais relatifs à des prestations programmées et ne revêtant pas un caractère d'urgence à un délai d'ancienneté de bénéfice de l'aide médicale de l'État. Ce délai ne peut excéder neuf mois. Par dérogation, lorsque l'absence de réalisation de ces prestations avant l'expiration de ce délai est susceptible d'avoir des conséquences vitales ou graves et durables sur l'état de santé de la personne, leur prise en charge est accordée après accord préalable du service du contrôle médical mentionné à l'article L. 3151 du code de la sécurité sociale. »
« Art. L. 251-3. - Les modalités d'application du présent chapitre sont déterminées par décret en Conseil d'État. » ;
2° L'article L. 252-1 est ainsi rédigé :
« Art. L. 252-1. - La demande d'aide médicale de l'État est déposée auprès d'un organisme d'assurance maladie qui en assure l'instruction pour le compte de l'État.
« Toutefois, elle peut être déposée auprès d'un établissement de santé dans lequel le demandeur est pris en charge. Dans ce cas, l'établissement transmet le dossier de demande, dans un délai de huit jours, à l'organisme d'assurance maladie. »
III. - Le I entre en vigueur à compter du 1 er janvier 2021.
IV. - Le II entre en vigueur à compter du 1 er janvier 2020.
Objet
À l'initiative du Gouvernement, l'Assemblée nationale a adopté un article additionnel réformant l'accès à l'aide médicale d'État (AME), en vue de limiter les risques de fraudes. Cet article permet de clarifier la condition de résidence, instaure un délai d'ancienneté et un accord préalable avant accès aux soins non-urgents et impose une obligation de comparution physique devant une caisse primaire d'assurance-maladie. Ces dispositions constituent une véritable avancée. Elles sont néanmoins insuffisantes pour contenir la progression exponentielle des dépenses d'AME, faute de limitation préalable du panier de soins et d'instauration d'un droit de timbre.
En l'absence d'une réelle politique de gestion des flux migratoires, une réforme profonde de l'AME parait en effet indispensable pour assurer la soutenabilité des dépenses. Le présent amendement propose , dans ces conditions, de remplacer l'aide médicale d'État (AME) par une aide médicale d'urgence (AMU). Il reprend les contours de l'amendement déposé par notre collègue Roger Karoutchi en juin 2018 à l'occasion de l'examen du projet de loi pour une immigration maîtrisée, un droit d'asile effectif et une intégration réussie. Cet amendement avait été adopté par le Sénat, avant d'être supprimé par l'Assemblée nationale.
Dans ces conditions, le présent amendement prévoit que la prise en charge soit limitée :
1° au traitement des maladies graves et des douleurs aiguës,
2° aux soins liés à la grossesse et ses suites,
3° aux vaccinations réglementaires,
4° aux examens de médecine préventive.
Il rétablit également un droit de timbre annuel, fixé à 30 euros, devant être acquitté par tous les demandeurs de l'Aide médicale d'urgence afin de pouvoir bénéficier du dispositif. Ce droit de timbre, introduit en loi de finances pour 2011 pour les demandeurs d'AME de droit commun, a été supprimé en loi de finances rectificative pour 2012.
Depuis la suppression du droit de timbre, force est de constater que la dépense d'AME n'est pas maîtrisée. Le nombre de bénéficiaires a progressé de 25 % entre 2012 et 2019, tandis que dans le même temps le coût total de l'AME de droit commun a augmenté de 46 %.
Ce rythme de progression n'est pas soutenable d'un point de vue financier. Le rétablissement d'un droit de timbre présenterait deux avantages majeurs :
- en premier lieu, il s'agirait d'une mesure symbolique forte, garantissant que les personnes en situation irrégulière participent à leur couverture sociale, alors même que cette dernière nécessite un effort de solidarité nationale ;
- en second lieu, le droit de timbre constituerait une recette financière non négligeable dans un contexte d'attrition des crédits dévolus aux autres programmes de la mission « Santé ». Ainsi, un droit de timbre fixé à 30 euros pourrait générer des recettes de l'ordre de 5 millions d'euros.
Cet amendement reprend enfin les apports de l'article additionnel adopté à l'Assemblée nationale à l'initiative du Gouvernement : clarification de la condition de résidence, obligation de comparution physique et, pour les soins non-vitaux : délai d'ancienneté et accord préalable.
Cette transformation de l'AME en AMU devrait permettre de réduire les crédits dédiés de 300 millions d'euros, soit un objectif plus ambitieux que celui défendu par le Gouvernement dans son amendement de crédits.
|
Projet de loi PLF pour 2020 Seconde Partie Mission Santé (n° 139 , rapport 140 , 143 ) |
N° II-38 23 novembre 2019 |
Supprimer cet article.
Objet
Le présent article permet aux demandeurs d'asile majeurs qui ne relèvent pas du régime général d'assurance-maladie de bénéficier de l'accès aux soins urgents prévus dans le cadre de l'aide médicale d'État durant une période de trois mois.
Le financement des soins urgents fait l'objet d'une sous-budgétisation récurrente de la part du Gouvernement, la dotation annuelle versée à la CNAM de 40 millions d'euros étant largement inférieure à l'exécution. Celle-ci a ainsi atteint 69,6 millions d'euros en 2018. Cette sous-budgétisation a conduit à la constitution d'une dette de l'État vis-à-vis de la Caisse nationale d'assurance-maladie dont le montant s'élevait à 35,3 millions d'euros fin 2018.
L'ouverture des soins urgents à une nouvelle catégorie de population pourrait conduire à une explosion des coûts - 101 737 personnes majeures ont, en effet, demandé l'asile en France en 2018 - alors même que le Gouvernement ne prévoit pas d'augmenter la dotation versée à la CNAM. Aucun amendement de crédits n'a été adopté en ce sens et aucune étude d'impact n'a été fournie. La mesure proposée apparaît donc clairement non-financée.
Dans ces conditions, il est proposé de supprimer cet article.
|
Projet de loi PLF pour 2020 Seconde Partie Mission Santé (n° 139 , rapport 140 , 143 ) |
N° II-39 23 novembre 2019 |
Supprimer cet article.
Objet
Le présent article prévoit la présentation, par le Gouvernement, d'un rapport sur la politique de prévention et de promotion de la santé, placé en annexe du projet de loi de finances. Ce « jaune budgétaire » retracerait l'ensemble des financements dédiés à la politique de prévention et de promotion de la santé opérés par l'État, la sécurité sociale, les organismes complémentaires et les collectivités territoriales.
Votre rapporteur spécial relève qu'un nouveau document de politique transversale retraçant les financements de l'État consacrés à la prévention de la santé a été présenté dans le cadre du présent projet de loi de finances. Ce document vient compléter l'annexe 7 du projet de loi de financement de la sécurité sociale. Celle-ci inclut les dépenses de la sécurité sociale, de l'État, des collectivités territoriales mais aussi du secteur privé en faveur de la prévention. Les deux documents donnent ainsi une vision globale des financements dédiés à la prévention. La publication d'une nouvelle annexe budgétaire peut donc apparaître superfétatoire.
Dans ces conditions, il est proposé de supprimer cet article.
|
Projet de loi PLF pour 2020 Seconde Partie Mission Santé (n° 139 , rapport 140 , 143 ) |
N° II-40 23 novembre 2019 |
Supprimer cet article.
Objet
Le présent article prévoit la remise au Parlement d'un rapport du Gouvernement sur le financement et l'évolution des centres de référence maladies rares.
Les crédits versés à ces centres font déjà l'objet d'un suivi annuel, par l'intermédiaire du pilotage des rapports d'activité des missions d'intérêt général (PIRAMIG). Un rapport annuel d'activités maladies rares est par ailleurs édité chaque année. La publication d'un nouveau rapport peut donc apparaître superfétatoire.
Dans ces conditions, il est proposé de supprimer cet article.
EXAMEN EN COMMISSION
Réunie le mardi 5 novembre 2019, sous la présidence de M. Bernard Delcros, vice-président, la commission a examiné le rapport de M. Alain Joyandet, rapporteur spécial, sur la mission « Santé ».
M. Alain Joyandet , rapporteur spécial de la mission « Santé » . - Peut-on encore parler de budget « Santé » ?
La mission « Santé » tend, en effet, à se résumer au programme 183 « Protection maladie », principalement dédié au financement de l'aide médicale d'État, qui concentre 82 % des crédits.
La faiblesse des moyens accordés au programme 204 « Prévention, sécurité sanitaire et offre de soins », qui représentait 46 % des crédits de la mission « Santé » en 2014, est principalement due à des mesures de périmètre, accompagnées de rabots sur les dépenses d'intervention. L'effort de maîtrise des dépenses sur la mission repose d'ailleurs uniquement sur le programme 204, dont les crédits ont diminué de 69 % depuis 2013, tandis que le programme 183 a vu ses crédits progresser de 27 % sur la même période.
Dans ces conditions, en raison d'importantes mesures de périmètre (- 266,1 millions d'euros), sur lesquelles je vais revenir, les crédits de paiement demandés au titre de la mission « Santé » pour 2020 s'élèvent à 1 143,5 millions d'euros. À périmètre constant, ce montant correspond à une baisse de 1 % par rapport à 2019.
S'agissant des mesures de périmètre, je m'interroge sur leur bien-fondé. Elles consistent en effet en des transferts de crédits destinés à des opérateurs du budget de l'État vers la sécurité sociale. Ceux-ci ne m'apparaissent pas suffisamment justifiés et ne peuvent uniquement être motivés par une clarification des compétences entre l'État et la sécurité sociale, sauf à conduire à la disparition de la mission « Santé » du budget de l'État. Les missions assignées à l'Agence nationale de sécurité du médicament et des produits de santé (ANSM) et à l'Agence nationale de santé publique (ANSP) ne relèvent pas, de prime abord, d'une logique contributive que suppose, pourtant, leur rattachement au budget de la sécurité sociale.
Au-delà des questions de périmètre, je m'interroge sur l'efficacité même du programme dédié à la prévention. Les indicateurs de performance visant la lutte contre le tabagisme, la vaccination contre la grippe ou le dépistage du cancer colorectal suscitent des interrogations sur l'efficacité de la dépense publique en matière de prévention, tant les résultats ne sont pas au rendez-vous.
Je m'inquiète, en outre, de l'écart entre les ambitions annoncées par le Gouvernement en matière de santé et leur traduction budgétaire. Ainsi, le respect, par l'Institut national du cancer (INCa), de la trajectoire de diminution des emplois sous plafond peut susciter des réserves. La loi du 8 mars 2019 visant à renforcer la prise en charge des cancers pédiatriques par la recherche, le soutien aux aidants familiaux, la formation des professionnels et le droit à l'oubli a, en effet, confié de nouvelles missions à l'INCa. Dans ces conditions, il convient de revoir cette contrainte pour le seul opérateur financé par la mission « Santé ». Pour l'heure, l'INCa contourne cette contrainte par le recrutement de contrats à durée déterminée, afin de faire face à une augmentation des projets traités.
Le projet annuel de performances 2020 insiste, par ailleurs, sur le fait que l'INCa continuera à participer à l'effort de maîtrise des dépenses et que la mutualisation inter-agences sera privilégiée. Face à la montée en puissance de ses missions, il apparaît indispensable que la rationalisation des moyens continue à s'opérer en ce sens et que le recrutement ne constitue pas la seule variable d'ajustement. Le rattachement de l'ANSP et de l'ANSM au budget de la sécurité sociale ne doit pas avoir comme effet collatéral un affaiblissement de la logique de mutualisation, dont l'INCa pourrait être la victime collatérale.
Concernant le programme 204, je relève un effort de sincérité budgétaire dans deux dossiers, qui vient répondre directement aux remarques que le Sénat avait formulées à l'occasion de l'examen du projet de loi de règlement pour 2018, au cours de laquelle nous avions entendu Agnès Buzyn.
Le premier concerne l'agence de santé de Wallis-et-Futuna qui devrait bénéficier, en 2020, d'une subvention de 43,8 millions d'euros en crédits de paiement, soit une progression de 7 millions d'euros par rapport à la loi de finances de 2019. L'augmentation vise à mieux prendre en compte les surcoûts liés aux évacuations sanitaires vers la Nouvelle-Calédonie, les établissements métropolitains, voire les hôpitaux australiens. Cette hausse des crédits accordés répond à nos observations sur la sous-budgétisation constatée au cours des derniers exercices. Elle ne saurait cependant constituer une fin en soi et incite à la mise en oeuvre d'une réflexion sur l'offre de soins sur ce territoire. L'agence de santé de Wallis-et-Futuna représente en effet près de 20 % des crédits du programme 204.
Le second dossier concerne le dispositif d'indemnisation de victimes de la dépakine. La réduction de 25 millions d'euros du montant prévisionnel des dépenses prend acte de la réalité du processus de collecte des informations. Cette diminution représente un tiers des crédits accordés en 2019.
Venons-en désormais au programme 183, dédié quasi intégralement à l'aide médicale d'État (AME).
Le maintien au niveau de 2019 des crédits dédiés à l'AME, soit 934,4 millions d'euros, n'apparaît pas soutenable au regard de la progression de la dépense constatée en 2018 (+ 52 millions d'euros) et des premiers retours de terrain concernant 2019. Nous assistons à une augmentation régulière du recours à l'AME de droit commun depuis 2012 : + 46 % en montant et + 25 % en nombre de bénéficiaires.
Les crédits prévus pour 2020 traduisent, de fait, une nouvelle sous-budgétisation de l'AME pour soins urgents (30 millions d'euros entre l'exécution 2018 et la prévision 2019 et 2020), qui se traduira inévitablement par une progression de la dette à l'égard de la Caisse nationale de l'assurance maladie (CNAM), déjà établie à 35,3 millions d'euros.
La part croissante des dépenses d'AME dans le budget de la mission « Santé » (82 %) tend à réduire celui-ci à une enveloppe de financement de ce dispositif. Son dynamisme, conjugué à une sous-budgétisation récurrente, incite à l'adoption de mesures structurelles visant les modalités d'accès aux soins et le panier de soins, afin de limiter sa progression, de répondre à l'impératif de sincérité budgétaire et de garantir la soutenabilité de la mission.
Le Gouvernement a annoncé réfléchir à un éventuel accord préalable de l'assurance maladie pour les soins non vitaux et non urgents.
J'ai intégré cette idée dans l'amendement n° 2 que je soumets aujourd'hui à votre vote. Cet amendement propose de remplacer l'AME par une aide médicale d'urgence (AMU). Il reprend les contours de l'amendement qui avait été déposé par notre collègue Roger Karoutchi .
Cette AMU limiterait la prise en charge au traitement des maladies graves et des douleurs aiguës, aux soins liés à la grossesse et ses suites, aux vaccinations réglementaires et aux examens de médecine préventive. Je souhaite également que soit rétabli un droit de timbre annuel devant être acquitté par tous les demandeurs de l'AMU afin de pouvoir bénéficier du dispositif. Ce droit de timbre, introduit en loi de finances pour 2011 pour les demandeurs d'AME de droit commun, a été supprimé en loi de finances rectificative pour 2012. Une somme de 30 euros pourrait être demandée.
Je vous propose, en cas de rejet de cet amendement en séance, un amendement de repli n° 3 visant uniquement à ce que l'accord préalable de l'assurance maladie soit mis en oeuvre pour les soins non vitaux et non urgents.
L'amendement n° 1 est destiné à tenir compte, au niveau budgétaire, de la transformation de l'AMU en AME. Aux termes de cet amendement, les crédits de paiement et les autorisations d'engagement relatifs à l'AME prévus au sein du projet de loi de finances pour 2020 seraient réduits de 300 millions d'euros.
M. Albéric de Montgolfier , rapporteur général . - Je soutiens les amendements du rapporteur spécial, relatifs à l'AME. On constate en effet des dérives. Le problème était nié, il est aujourd'hui reconnu.
M. Antoine Lefèvre . - Pour ce qui concerne l'AME, la France a un régime plus favorable que ses partenaires européens, notamment l'Allemagne.
Je m'inquiète par ailleurs de la situation de la psychiatrie en France. Dans ma ville de Laon, il n'y a plus qu'un seul médecin dans cette discipline. La baisse des crédits est très préoccupante à cet égard.
M. Roger Karoutchi . - Je soutiens également les amendements du rapporteur. L'Inspection générale des affaires sociales et l'Inspection générale des finances ont remis au Gouvernement un rapport qui insiste, d'une part, sur les dérives, et, d'autre part, sur le fait que des réseaux, mais aussi des médecins et responsables de santé dans certains pays, encouragent des patients à venir se faire soigner en France. La transformation de l'AME en AMU n'équivaut pas à laisser dans la rue des personnes contagieuses ; cet argument est inepte, voire débile. Le système ne pourra pas durer si l'on ne met pas fin aux abus : on ne sauvera l'AME qu'en la transformant en AMU.
M. Thierry Carcenac . - Je ne sais si cet amendement permettra d'améliorer la situation, mais j'observe que certaines interventions seront subordonnées à un accord préalable de l'assurance maladie ce qui me paraît complexe à mettre en oeuvre. Nous ne pouvons pas vous suivre sur ce terrain. Comment avez-vous déterminé la somme de 300 millions d'euros ?
M. Michel Canévet . - La réduction de 300 millions d'euros des crédits de paiement et des autorisations d'engagement de l'action « Aide médicale de l'État » n'entraînera-t-elle pas un accroissement de la dette envers la CNAM ?
Comment expliquer la faible participation au dépistage du cancer colorectal, qui représente un tiers de la tranche d'âge entre 50 et 74 ans ?
M. Alain Joyandet , rapporteur spécial . - Je remercie le rapporteur général pour son soutien. Roger Karoutchi l'a dit, il n'y a pas, d'un côté, ceux qui veulent soigner les migrants et, de l'autre, ceux qui veulent les laisser sans soins. Nous essayons de trouver un système rationnel. La France est le pays le plus généreux dans ce domaine. Or des réseaux organisent actuellement la venue de migrants clandestins, afin qu'ils y bénéficient de soins gratuits. Le tarif payé aux passeurs est bien plus élevé que 30 euros ! Observons, à cet égard, que le flux d'immigration clandestine recule en Europe, mais que, dans notre pays, il est en augmentation de plus de 20 %.
Pour l'AME, il semble ne pas y avoir de limites budgétaires, tandis que les politiques de santé publique sont rabotées. Il en va ainsi de l'INCa. Les pourcentages de dépistage ne sont pas clairement à la hauteur, ce qui a des conséquences en termes de coûts puisqu'il faut ensuite financer des soins lourds. Mme Buzyn avait reconnu cet échec devant notre commission des finances en juin dernier.
Je répondrai à Thierry Carcenac que nous avons fixé à 300 millions d'euros la diminution de l'AME en observant les chiffres des années antérieures, notamment la situation de 2012, lorsque le droit d'entrée a été supprimé.
Sur l'accord préalable du médecin de la sécurité sociale, je suis dubitatif. Attendons les annonces que fera le Gouvernement demain sur ce point.
La réduction de 300 millions d'euros ne fera pas augmenter la dette envers la CNAM, car le système ainsi réformé coûtera moins cher. Le dispositif global proposé par le Sénat, qui vise à revoir le panier de soins, est constitué d'amendements d'appel formant un ensemble cohérent.
Nous verrons si le rapport cité par Roger Karoutchi sera suivi d'effet.
En conclusion, le budget « Santé » se réduit comme une peau de chagrin. Deux organismes publics, sur quatre, sont transférés à la Sécurité sociale. On observe donc une baisse très importante des crédits à périmètre courant. L'État ne consacre pas suffisamment de moyens à la politique publique de santé, notamment dans le domaine de la prévention. Pour l'instant, il n'a pas osé réformer l'AME, dont la dérive coûte davantage que le plan annuel destiné à sauver l'ensemble du dispositif d'urgence français. On dépense par an, pour l'AME, 200 à 300 millions d'euros de trop.
L'amendement n° 1 est adopté.
À l'issue de ce débat, la commission a décidé de proposer au Sénat l'adoption des crédits de la mission « Santé », sous réserve de l'adoption de son amendement.
Les amendements n° 2 et 3, portant articles additionnels, sont adoptés.
*
* *
Réunie à nouveau le 21 novembre 2019, sous la présidence de M. Vincent Éblé, président, la commission des finances, après avoir pris acte des modifications adoptées par l'Assemblée nationale, a adopté l'amendement n° I-36 rectifiant son amendement de crédits précédemment adopté. La commission a confirmé sa décision de proposer au Sénat l'adoption des crédits de la mission ainsi modifiée.
La commission a décidé de proposer au Sénat l'adoption de l'article 78 duodecies tel que modifié par l'amendement n° I-37. Elle propose aussi l'adoption sans modification de l'article 78 quaterdecies . Les amendements n os I-38, I-39 et I-40 de suppression sont adoptés. En conséquence, la commission propose de supprimer les articles 78 terdecies , 78 quindecies et 78 sexdecies . Elle retire ses deux amendements portant articles additionnels.
* 1 L'ANSP regroupe depuis 2017 trois anciens opérateurs : l'Établissement de préparation et de réponse aux urgences sanitaires (Eprus), l'Institut national de prévention et d'éducation pour la santé (INpes) et l'Institut de veille sanitaire (INVS).
* 2 Agence de santé de Wallis-et-Futuna, Projet stratégique 2016-2020, 15 mesures pour conforter l'Agence dans ses missions et améliorer la santé des Wallisiens et Futuniens.
* 3 L'aide médicale d'État : diagnostic et propositions. Rapport établi par MM. Jean-Yves Latournerie, Jérôme Saulnière et Christophe Hemous au nom de l'inspection générale des finances et Mme Fabienne Bartoli, Francis Fellinger et Jean-Louis Rey, au nom de l'inspection générale des affaires sociales, octobre 2019.
* 4 Rapport annuel d'activité 2019 de l'Office français de protection des réfugiés et apatrides.
* 5 Article 150 de loi n° 2016-1917 du 29 décembre 2016 de finances pour 2017.