XXXV. PROPOSITION DE MISE EN PLACE D'UNE STRUCTURE HOSPITALIÈRE TRANSVERSALE DÉDIÉE À LA SÉCURITÉ DES PATIENTS ET LA GESTION DE TOUS LES RISQUES
L'infection nosocomiale a été mise sous les feux de l'actualité depuis une dizaine d'années. La France dispose actuellement d'un système de prévention et de surveillance de l'IN très performant. On sait, depuis certaines études récentes (enquête de prévalence sur les événements indésirables (ENEIS de la DREES) que les infections nosocomiales ne représentent que 20% environ de ces événements indésirables ; une assez grosse partie de ces derniers recouvre des accidents liés aux médicaments ou aux actes diagnostiques et thérapeutiques. Les accidents dus aux anticoagulants sont en particulier très fréquents, et souvent sévères.
Les structures hospitalières actuelles sont mal organisées pour prendre en charge ces événements indésirables non infectieux et les programmes qualité donnent rarement une vision réellement transversale de la problématique.
La déclaration des événements indésirables, mise en place dans certains hôpitaux, sous-estime considérablement les accidents médicaux. Ceci est en partie lié à une réticence des médecins à déclarer les accidents médicaux, et à un « saucissonnage » des structures de vigilance avec un émiettement des horaires des professionnels impliqués (vigilants, gestionnaires de risque, qualiticiens...).
De plus, la lisibilité de certaines structures, telle les unités de gestion des risques, est faible, car les usagers, voire les professionnels, comprennent mal ce terme, et parce que les ressources accordées à ces spécialistes sont insuffisantes.
Par ailleurs, les stratégies de lutte contre l'infection nosocomiale nécessitent impérativement des connaissances cliniques et microbiologiques, et imposent un fort ancrage sur le terrain.
Il existe donc un vrai challenge pour mettre en place les structures permettant d'atteindre ces différents objectifs, en partie contradictoires.
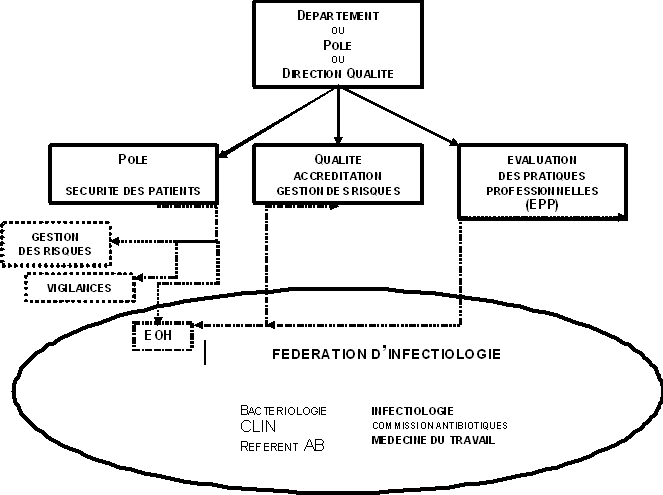
Il pourrait être proposé de créer dans les hôpitaux une structure responsable de la sécurité des patients. Cette structure ferait partie des « pôles », « départements », ou « directions » « qualité » en place (l'organisation est variable suivant les hôpitaux), et regrouperait les unités opérationnelles d'hygiène et les différentes vigilances, et bien entendu les responsables de la gestion des risques.
Les informations sur les événements indésirables devront être centralisées par cette unité, en particulier à partir de systèmes de déclarations volontaires, à développer, mais aussi à partir d'autres sources d'informations (EOH, revues de mortalité/morbidité, plaintes et lettres de patients...).
Un bilan annuel des événements indésirables serait réalisé, avec définition précise des cas à prendre en compte, en fonction de leur criticité (des recommandations nationales seraient souhaitables). Cette unité serait également responsable du signalement de certains événements aux organismes extérieurs (InVS, DDASS...), sur le mode des déclarations d'infections nosocomiales.
Ce bilan serait présenté aux structures hospitalières (conseil d'administration, CME, CHSCT...).
Il serait utile que ces structures puissent disposer d'un interne de santé publique dans les hôpitaux de taille suffisante.
L'unité opérationnelle d'hygiène doit faire partie par ailleurs, au plan fonctionnel, d'un ensemble regroupant les professionnels impliqués dans la prévention du risque infectieux (bactériologie, service d'infectiologie s'il existe, référent antibiotique, CLIN, Commission des antibiotiques, Médecine du Travail...).
Cette activité peut prendre différentes formes, dont celle d'une fédération dans les grands centres hospitaliers. Cette coopération et cet ancrage clinique sont indispensables au bon fonctionnement des EOH, et à la formation continue de ses membres.
|
Synthèse des recommandations ð Renforcer les politiques de bon usage des antibiotiques : inscrire le bon usage des antibiotiques dans les programmes de formation médicale continue des médecins de ville et médecins hospitaliers, et en formation initiale donner un support réglementaire à la commission antibiotique et mettre en place des équipes opérationnelles sur l'antibiothérapie dans les établissements, sur le même mode que les EOH ð Renforcer l'application des recommandations en matière d'hygiène dans les établissements de santé et les mesures de prévention : développer les audits de pratiques, les revues de morbi-mortalité dans les établissements (en lien avec l'EPP) ð Mettre en place un statut d'infirmière hygiéniste ð Revaloriser la fonction et le rôle des médecins hygiénistes ð Mettre en place des unités de référence pour la prise en charge des infections ostéo-articulaires ð Constituer un registre des patients porteurs de prothèses orthopédiques ð Promouvoir la recherche en matière d'infections nosocomiales : physiopathologie des ISO et leur prévention, évitabilité des IN comportement des professionnels de santé IN dans les établissements d'hébergement des personnes âgées (EHPAD) séquelles des IN ð Faire évoluer le dispositif juridique : rendre rétroactive la loi de décembre 2002 inciter les organismes assurantiels à accentuer et renforcer la liaison primes-politique de prévention des risques d'infections nosocomiales ð Faire évoluer la politique de publication d'indicateurs de qualité : distinguer des tableaux de bord « grand public » et des tableaux de bord opérationnels pour les établissements dans le cadre de leur politique interne d'amélioration continue de la qualité travailler sur d'autres indicateurs, comme la vaccination anti-grippale du personnel (notamment dans les EHPAD) ð Mettre en place dans les établissements une structure hospitalière transversale dédiée à la sécurité des patients et la gestion de l'ensemble des risques |
Quelques repères bibliographiques
Adrie C, Chaix Couturier C, de Lassence A, Meshaka P, Thuong M, Garrouste-Orgeas M, Timsit JF. Epidemiology and economic evaluation of severe sepsis in France: age, severity, infection site, and place of acquisition (community, hospital, or intensive care unit) as determinants of workload and cost. Journal of critical care 2005, 20(1): 46-58
Aho LS, et al. Epidemiology of viral nosocomial infections in pediatrics, Pathol Biol. (Paris) 2000, 48(10) : 885-92
Bailly P, Haore, HG, Crenn D, Talon D, Mortalité hospitalière imputable aux infections nosocomiales : mise en place d'un observatoire dans un centre hospitalier universitaire, Méd Mal Inf, 2004
Bootsma MCJ. et al. Controlling methicillin-resistant Staphylococcus aureus : quantifying the effects of interventions and rapid diagnostic testing. Proceed. Nat. Acad. Sciences, 2006, édition avancée en ligne
Branger B, Durand C, Jarno P, Chaperon J, Delattre-Maillot I, Mortalité hospitalière imputable aux infections nosocomiales, Méd Mal Inf. 2002, 32 :98-106
Brücker Gilles, éditorial du Bulletin épidémiologique hebdomadaire, 2006, n°1, 1
Brun-Buisson C, Roudot-Thoraval F, Girou E, Grenier-Sennelier C, Durand-Zaleski I. The costs of septic syndromes in the intensive care unit and influence of hospital acquired sepsis. Intensive care med. 2003, 29(9), 1464-1471
Brun-Buisson et le groupe de travail SRLF/SFAR. Risques et maîtrise des infections nosocomiales en réanimation : texte d'orientation SRLF/SFAR. Hygiènes, 2006, vol XIV, n°2, pp. 91-99
CCECQA, ANAES. Les coûts de la qualité et de la non-qualité des soins dans les établissements de santé : états des lieux et propositions. ANAES, Juillet 2004
Céline, Semmelweis, thèse de médecine, suivi de « Les derniers jours de Semmelweis », 1924, L'imaginaire/Gallimard
Chaix C, Durand-Zaleski I, Alberti C, Brun Buisson C. Cost of Endemic Methicillin-Resistant Staphylococcus Aureus : A Cost Benefit Analysis in an Intensive Care Unit. JAMA 1999, 282(18), 1745-1751
Classen et al., N Eng J Med 1992, vol 326, 281-286
Coello R, Charlett A, Wilson J, Ward V, Pearson A, Borriello P. Adverse impact of surgical site infections in english hospitals, Journal of Hospital Infection, 2005, 60, 93-103
Dietrich ES, Demmler M, Schulgen G, Fekec K, Mast O, Pelz K, Daschner FD. Nosocomial pneumonia: a cost of illness analysis. Infection 2002, 30(2), 61-67
DiGiovine B, Chenoweth C, Watts C, Higgins M. The attributable mortality and costs of primary nosocomial bloodstream infections in the intensive care unit. American Journal Respir Crit Care Med 1999, 160, 976-981
Dominguez TE, Chalom R, Costarino Jr AT. The impact of adverse patient occurrences on hospital costs in the pediatric intensive care unit. Critical Care Medicine 2001, 29(1), 169-174
Elward AM, Hollenbeak CS, Warren DK, Fraser VJ. Attributable cost of nosocomial primary bloodstream infection in pediatric intensive care unit patients. Pediatrics 2005, 115(4), 868-872
Fabbro-Peray P et al. Estimation de la mortalité attribuable aux IN, enquête exposé-non-exposé au sein de la cohorte des patients hospitalisés au CHU de Nîmes, octobre 2004
Fermon B, Levy P. La diffusion publique de données relatives à l'activité, la performance, les résultats des établissements de santé, Etude bibliographique réalisée pour la HAS, novembre 2005
Hollenbeack CS, Murphy D, Dunnagan WC, Fraser VJ. Nonrandom selection and the attributable cost of surgical-site infections. Infection control and hospital epidemiology 2002, 23(4), 177-182
Kaoutar B et al. Nosocomial infections and hospital mortality : a multicentre epidemiology study. J Hosp Infect, 2004 ; 58 (4), 268-75
Lauria FN, Angeletti C. The impact of nosocomial infections on hospital care costs. Infection 2003; 31(Suppl2):35-43
Ledoux M. Hygiène au bloc opératoire : Evaluation d'un protocole de comportement en chirurgie orthopédique et traumatologique, Mémoire de DES de pharmacie hospitalière, Strasbourg, 1999
Lopman BA, Reacher MH, Vipond IB, Hill D, Perry C, Halladay T, Brown DW, Edmunds WJ, Sarangi J. Epidemiology and cost of nosocomial gastroenteritis Avon, England, 2002-2003. Emerging Infectious Diseases 2004, 10(10), 1827-1834
Maugein J. et al, Observatoires régionaux du pneumocoque : surveillance des sérotypes et de la résistance aux antibiotiques des souches de S. pneumoniae en France, 2003. Bulletin épidémiologique hebdomadaire n°1, 2006, 6-8
McGarry SA, Engemann JJ, Schmader K, Sexton SJ, Kaye KS. Surgical-site infection due to staphylococcus aureus among elderly patients : mortality, duration of hospitalization, and cost. Infection control and hospital epidemiology, 2004, 25 (6), 461-467
Orsi GB, Di Stefano L, Noah N. Hospital-acquired, laboratory-confirmed bloodstream infection: increased hospital stay and direct costs. Infection control and hospital epidemiology 2002, 23(4), 190-197
Payne NR, Carpenter JH, badger GJ, Horbar JD, Rogowski J. Marginal increase in cost and excess length of stay associated with nosocomial bloodstream infections in surviving very low birth weight infants. Pediatrics 2004, 114(2), 348-355
Piednoir E, Bessaci K, Bureau-Chalot F, Sabouraud P, Brodard V, Andréoletti L, Bajolet O. economic impact of healthcare associated rotavirus infection in a pediatric hospital. The journal of hospital infection 2003, 55(3), 190-195
Pirson M, Dramaix M, Struelens M, Riley TV, Leclercq P. Costs associated with hospital-acquired bacteraemia in a Belgian hospital. The Journal of Hospital Infection 2005, 59(1): 33-40
Plowman R, Graves N, Griffin MAS, Roberts JA, Swan AV, Cookson B, Taylor L. The rate and cost of hospital-acquired infections occurring in patients admitted to selected specialties of a district general hospital in England and the national burden imposed. The Journal of Hospital infection 2001, 47(3), 198-209
Raymond DP et al. Impact of rotating empiric antibiotic schedule on infectious mortality in a intensive care unit. Crit Care Med, 2001, vol 29, 1101-1108
Roberts RR, Scott RD, Cordell R, Solomon SL, Steele L, Kampe LM, Trick WE, Weinstein RA. The use of economic modelling to determine the hospital costs associated with nosocomial infections. Clin Infect Dis 2003, 36, 1424-1432
Saint S, Veenstra DL, Lipsky BA. The clinical and economics consequences of nosocomial central venous catheter-related infection: are antimicrobial catheters useful ? Infection control and hospital epidemiology 2000, 21(6), 375-380
Slonim AD, Kurtines HC, Sprague BM, Singh N. The costs associated with nosocomial bloodstream infections in the pediatric intensive care unit. Pediatric Crit Care Med. 2001; 2: 170-174
Tambyah PA, Knasinski V, Maki DG. The direct costs of nosocomial catheter-associated urinary tract infection in the era of managed care. Infection control and hospital epidemiology 2002, 23(1), 27-31
Tirésias, volume III, Prévention des infections en chirurgie orthopédique
Trystram D et al. Réseau européen de surveillance de la résistance bactérienne aux antibiotiques (EARSS) : résultats 2002, place de la France, BEH, n°32-33/2004, 141-164
Vincent JL et al., JAMA, 1995, vol 274, 639-644
Vincent JL, Nosocomial infections in adult intensive-care units, Lancet, 2003, 361, 2068-2077
Whitehouse JD, Friedman ND, Kirkland KB, Richardson WJ, Sexton DJ. The impact of surgical-site infections following orthopedic surgery at a community hospital and a university hospital : adverse quality of life, excess length of stay, and extra cost. Infection control and hospital epidemiology, 2002, 23 (4), 183-189
Wilcox MH, Health-care-associated infection : morbidity, mortality and costs, Hospital Medecine, 2004, vol 65, 88-91
Rapports consultés (publications sur les sites internet correspondants)
ð Programme national de lutte contre les infections nosocomiales 2005-2008, Ministère de la Santé
ð Réseau BMR-Raisin, surveillance des bactéries multirésistantes dans les établissements de santé en France, résultats 2002 ; Vincent Jarlier (coordonnateur national BMR-Raisin), 31 p.
ð EARSS, European Microbial Resistance Surveillance System, rapports 2001, 2002, 2003, 2004.
ð Rapport de la communauté européenne : on the basis of member states' reports on the implementation of the council recommendation (2002/77/EC) on the prudent use of antimicrobial agents in human medecine, le 22/12/05.
ð Surveillances des IN en réanimation (RAISIN), 2004
ð Surveillances des ISO (RAISIN), 2004
ð Rapport statistique ICU Helics (hospital in Europe Link for Infection Control through Surveillance) 2005
ð Rapport statistique SSI Helics, 2005
ð Conférence de consensus. Organisée par la Société Française d'Hygiène Hospitalière. Gestion pré-opératoire du risque infectieux. Conférence 5 mars 2004
ð Plan National d'action pour préserver l'efficacité des antibiotiques 2001 - 2005, Ministère de la Santé
ð Accord - cadre national relatif au bon usage des antibiotiques dans les établissements de santé
Abréviations
ANAES : Agence nationale d'accréditation et d'évaluation en santé
ARH : Agence régionale d'hospitalisation
BMR : Bactérie multi-résistante
BPCO : Broncho-pneumopathie chronique obstructive
CCLIN : Centre de coordination de la lutte contre les infections nosocomiales
CDC : Center for Disease Control and Prevention
CH : Centre hospitalier
CHSCT : Comité d'hygiène, de sécurité et des conditions de travail
CHU : Centre hospitalier universitaire
CLIN : Comité de lutte contre les infections nosocomiales
CME : Commission médicale d'établissement
CNAM : Commission nationale des accidents médicaux
CNAMTS : Caisse Nationale d'assurance-maladie des travailleurs salariés
COMPAQH (projet) : Coordination pour la mesure de la performance et l'amélioration de la qualité hospitalière
CRCI : Commissions régionales de conciliation et d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales
CRU : Commission de relation avec l'usager
CSHPF : Conseil supérieur d'hygiène publique de France
CTIN : Comité technique national des infections nosocomiales
CTINILS : Comité technique national des infections nosocomiales et des infections liées aux soins
CVC : Cathéter veineux central
DDASS : Direction départementale des affaires sanitaires et sociales
DRASS : Direction régionale des affaires sanitaires et sociales
DGS : Direction générale de la santé
DHOS : Direction de l'hospitalisation et de l'organisation des soins
DREES : Direction de la recherche, des études, de l'évaluation et des statistiques
EARSS : Réseau européen de surveillance de la résistance bactérienne aux antibiotiques
EBLSE : Entérobactéries productrices de ?-lactamases à spectre étendu
ECBU : Examen cytobactériologique des urines
EHPAD : Etablissement d'hébergement des personnes âgées dépendantes
EIG : Evénements indésirables graves liés aux soins
ENEIS : Etude nationale sur les événements indésirables liés aux soins
ENP : Enquête nationale de prévalence
EOH : Equipe opérationnelle d'hygiène
EOHH : Equipe opérationnelle d'hygiène hospitalière
EPP : Evaluation des pratiques professionnelles
ETP : Equivalent temps plein
HAD : Hospitalisation à domicile
HAS : Haute autorité de santé
HELICS : Hospital In Europe Link for Infection Control through Surveillance
IAS : Infection associée aux soins
ICALIN : Indice composite d'évaluation des activités de lutte contre les infections nosocomiales
IBODE : Infirmière de bloc opératoire diplômée d'état
IDE : Infirmière diplômée d'état
IDMIN : Mission nationale d'information et de développement de la médiation sur les infections nosocomiales
IGAS : Inspection générale des affaires sociales
ILS : Infection liée aux soins
IN : Infection nosocomiale
INSERM : Institut national de la santé et de la recherche médicale
INVS : Institut national de veille sanitaire
IPP : Incapacité permanente partielle
IPSE : Improving Patient Safety in Europe
ITT : Incapacité temporaire totale
ISO : Infection du site opératoire
IU : Infection urinaire
LIEN : Association de patients créée par Béatrice et Alain-Michel Ceretti suite à l'affaire de la clinique du Sport
MCO : Disciplines de court séjour Médecine-Chirurgie-Obstétrique
NNIS : National nosocomial infection survey
ONIAM : Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales
PSPH : Participant au service public hospitalier
RAISIN : Réseau d'alerte, d'investigations et de surveillance des infections nosocomiales
SARM : Staphylococcus aureus résistant à la méticilline
SFAR : Société française d'anesthésie et de réanimation
SHA : Solution hydro-alcoolique
SLD : Soins de longue durée
SOFCOT : Société française de chirurgie orthopédique
SSR : Soins de suite et de réadaptation
TIRESIAS : Groupe d'experts issus de 4 sociétés savantes (SFAR, SOFCOT, Société de pathologie infectieuse de langue française, Société française de microbiologie)
UHLIN : Unité hospitalière de lutte contre les infections nosocomiales
USI : Unité de soins intensifs
USLD : Unité de soins de longue durée
VIH : Virus de l'immunodéficience humaine
VRS : Virus respiratoire syncitial







