Rapport d'information n° 221 (2012-2013) de M. Ronan KERDRAON et Mme Catherine PROCACCIA , fait au nom de la commission des affaires sociales, déposé le 12 décembre 2012
Disponible au format PDF (1 Moctet)
-
AVANT-PROPOS
-
PREMIÈRE PARTIE - LA SÉCURITÉ
SOCIALE ÉTUDIANTE
-
I. UNE CRÉATION ANCIENNE QUI A PEU
ÉVOLUÉ
-
II. D'IMPORTANTES DIFFICULTÉS DE GESTION ET
UN SERVICE RENDU AUX ÉTUDIANTS INSUFFISANT NÉCESSITENT DES
RÉPONSES CONCRÈTES IMMÉDIATES
-
III. QUEL AVENIR POUR LE RÉGIME
DÉLÉGUÉ ? AVANTAGES ET INCONVÉNIENTS DES TROIS
SCÉNARIOS D'ÉVOLUTION
-
I. UNE CRÉATION ANCIENNE QUI A PEU
ÉVOLUÉ
-
DEUXIÈME PARTIE - L'ÉTAT DE
SANTÉ DES ETUDIANTS
-
I. L'ÉTAT DE SANTÉ DE LA POPULATION
ÉTUDIANTE
-
A. UNE POPULATION DIVERSE CONFRONTÉE
À DES PROBLÉMATIQUES COMMUNES
-
B. UN ÉTAT DE SANTÉ RELATIVEMENT BON
MAIS UN SENTIMENT DE BIEN-ÊTRE DÉGRADÉ
-
C. LES COMPORTEMENTS DE SANTÉ DES
ÉTUDIANTS
-
A. UNE POPULATION DIVERSE CONFRONTÉE
À DES PROBLÉMATIQUES COMMUNES
-
II. L'ACCOMPAGNEMENT EN SANTÉ DES
ÉTUDIANTS AU COURS DE LEUR CURSUS
-
I. L'ÉTAT DE SANTÉ DE LA POPULATION
ÉTUDIANTE
-
TRAVAUX DE LA COMMISSION
-
LISTE DES PERSONNES AUDITIONNÉES
-
ÉTUDE DE LÉGISLATION
COMPARÉE
N° 221
SÉNAT
SESSION ORDINAIRE DE 2012-2013
|
Enregistré à la Présidence du Sénat le 12 décembre 2012 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) par le groupe de travail sur la sécurité sociale et la santé des étudiants (2),
Par M. Ronan KERDRAON et Mme Catherine PROCACCIA,
Sénateurs.
|
(1) Cette commission est composée de : Mme Annie David , présidente ; M. Yves Daudigny , rapporteur général ; M. Jacky Le Menn, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Claude Jeannerot, Alain Milon, Mme Isabelle Debré, MM. Jean-Louis Lorrain, Jean-Marie Vanlerenberghe, Gilbert Barbier , vice-présidents ; Mmes Claire-Lise Campion, Aline Archimbaud, Catherine Deroche, M. Marc Laménie, Mme Chantal Jouanno , secrétaires ; Mme Jacqueline Alquier, M. Jean-Paul Amoudry, Mmes Natacha Bouchart, Marie-Thérèse Bruguière, M. Jean-Noël Cardoux, Mme Caroline Cayeux, M. Bernard Cazeau, Mmes Karine Claireaux, Laurence Cohen, Christiane Demontès, MM. Gérard Dériot, Jean Desessard, Mmes Muguette Dini, Odette Duriez, Anne Emery-Dumas, MM. Guy Fischer, Michel Fontaine, Mme Samia Ghali, M. Bruno Gilles, Mmes Colette Giudicelli, Christiane Hummel, M. Jean-François Husson, Mme Christiane Kammermann, MM. Ronan Kerdraon, Georges Labazée, Jean-Claude Leroy, Gérard Longuet, Hervé Marseille, Mmes Michelle Meunier, Isabelle Pasquet, M. Louis Pinton, Mmes Gisèle Printz, Catherine Procaccia, MM. Henri de Raincourt, Gérard Roche, René-Paul Savary, Mme Patricia Schillinger, MM. René Teulade, François Vendasi, Michel Vergoz, Dominique Watrin . |
(2) Ce groupe de travail est composé de: M. Luc Carvounas, Mme Christiane Demontès, MM. Ronan Kerdraon, Jacky Le Menn, Mmes Michelle Meunier, Patricia Schillinger, Marie-Thérèse Bruguière, Catherine Deroche, Colette Giudicelli, M. Marc Laménie, Mme Catherine Procaccia, MM. René-Paul Savary, Jean-Léonce Dupont, Jean-Marie Vanlerenberghe, Mme Isabelle Pasquet, M. Dominique Watrin, Mmes Anne-Marie Escoffier et Aline Archimbaud.
|
LISTE DES PROPOSITIONS LA SÉCURITÉ SOCIALE ÉTUDIANTE A) Les mesures d'urgence 1) Mobiliser les établissements d'enseignement supérieur Les ministères compétents, en premier lieu celui de l'enseignement supérieur, doivent jouer leur indispensable rôle de coordination et mettre en place, en partenariat avec les mutuelles étudiantes et l'assurance maladie, des procédures uniformes et informatiques de recueil et de transmission des informations nécessaires à l'affiliation des étudiants. L'éducation nationale doit fournir à tous les lycéens, au moment du choix de la filière d'enseignement supérieur, une information claire et documentée sur la sécurité sociale étudiante. 2) Faciliter la mutation interrégimes et celle de la carte Vitale Il faut lancer les opérations de mutation interrégimes dès réception des informations par les mutuelles étudiantes, sans attendre le 1er octobre, afin de mieux répartir la charge de travail et anticiper les problèmes. Il faut également alléger les procédures et les réaliser obligatoirement sous des formats électroniques uniformes. 3) Simplifier résolument les modalités d'affiliation Il faut simplifier les conditions d'affiliation : uniformiser l'âge d'adhésion au régime étudiant, éviter les réinscriptions annuelles inutiles, limiter les allers et retours entre régimes en cas d'alternance. 4) Moderniser l'organisation des mutuelles Les mutuelles doivent développer de manière intensive les services disponibles sur Internet afin d'améliorer la qualité du service rendu, en diminuant les délais de réponse et en désengorgeant les plateformes d'accueil. Le terme de « mutuelle » prête en conséquence à confusion et il serait nécessaire de le modifier pour correspondre à la réalité de la gestion du régime de sécurité sociale. B) Trois scénarios possibles d'évolution pour l'avenir Conserver l'architecture actuelle mais transférer les tâches de back-office au régime général, notamment ce qui concerne la gestion des systèmes informatiques. Conserver le régime délégué mais le confier à une structure unique. Supprimer le régime délégué en affiliant l'étudiant, à titre indépendant, au régime de ses parents. LA SANTÉ DES ÉTUDIANTS 1) L'accès aux soins Aménager les contraintes du parcours de soins à la vie étudiante, par exemple en ce qui concerne la désignation du médecin traitant. Appliquer aux étudiant-e-s les tarifs opposables pour certaines consultations (généraliste ou spécialiste, notamment la gynécologie). Améliorer les conditions d'accueil des étudiants étrangers en France, notamment en simplifiant leur parcours administratif une fois leur visa accordé. 2) La souscription à une complémentaire santé Créer un label des contrats complémentaires santé à destination des étudiants pour qu'ils couvrent, de manière transparente, leurs besoins spécifiques. Améliorer l'information et faciliter l'accès aux dispositifs d'aide pour bénéficier d'une couverture complémentaire (CMU-c et ACS). Evaluer l'intérêt de la mise en place d'un chèque santé au niveau national. 3) Les services universitaires de médecine préventive et de promotion de la santé Accroître leur rôle en termes de vaccination. Mettre fin aux situations de précarité des personnels. Renforcer les moyens budgétaires, dans le cadre contraint des finances publiques. Développer l'animation d'un réseau des Sumpps pour renforcer le pilotage et l'échange d'informations et de bonnes pratiques. Etendre effectivement leur champ de compétences aux étudiants et élèves qui ne relèvent pas de l'université. Faciliter la visibilité des actions des Sumpps, y compris en modifiant leur dénomination. Favoriser les liens de partenariat avec les autres offreurs de soins de proximité (qu'ils soient en libéral ou hospitaliers). 4) Une politique de prévention repensée et adaptée Définir au niveau national une véritable politique de prévention à destination des jeunes en général, des étudiants en particulier. Confier aux ARS la mission de coordonner l'application de cette politique au niveau régional, en lançant des appels d'offres ciblés et en évaluant les actions menées. |
AVANT-PROPOS
Mesdames, Messieurs,
La commission des affaires sociales a créé, en février 2012, un groupe de travail consacré à la sécurité sociale et à la santé des étudiants. Tous les élus sont en effet régulièrement saisis de difficultés récurrentes dans la gestion du système de sécurité sociale des étudiants et, parallèlement, de fréquents faits divers révèlent l'acuité de la question de la santé de cette population.
Le groupe de travail a organisé dix-sept auditions : une table ronde avec l'ensemble des organisations étudiantes représentatives et les auditions des mutuelles étudiantes, de la Caisse nationale d'assurance maladie (Cnam), de la Mutualité française, de la Fédération française des sociétés d'assurance (FFSA), de la Mutuelle générale de l'éducation nationale (MGEN), de l'association des directeurs des services universitaires de médecine préventive et de promotion de la santé (Sumpps), de l'Observatoire de la vie étudiante (OVE), de l'association UFC-Que choisir, de la Fondation santé des étudiants de France, du directeur général de la santé, de celui de l'enseignement supérieur et de l'insertion professionnelle, des présidents d'université et de grandes écoles et du Centre national des oeuvres universitaires et sociales (Cnous).
Vos rapporteurs ont organisé plusieurs déplacements sur le terrain : à Nantes, avec Michèle Meunier, pour rencontrer différents acteurs concernés par la santé des étudiants ; dans les agences parisiennes de la LMDE et de la Smerep, les deux mutuelles compétentes pour l'Ile-de-France ; sur une chaîne d'inscription administrative à l'université Pierre et Marie Curie sur le campus de Jussieu ; dans une mutuelle régionale à Lyon (Smerra).
En créant ce groupe de travail, le souhait de la commission était d'avoir une vue concrète de la situation sur deux questions, certes liées, mais distinctes :
La sécurité sociale étudiante fonctionne-t-elle de manière satisfaisante?
Quel est l'état de santé des étudiants ?
Le groupe de travail est conscient du nombre de rapports qui ont déjà été publiés sur ces questions, notamment la première. C'est pourquoi, s'il entend bien évoquer sans passion le débat récurrent sur l'existence même des mutuelles étudiantes, il souhaite avant tout apporter des réponses concrètes aux problèmes vécus au quotidien par les étudiants pour obtenir le remboursement de leurs soins.
Répondre à l'urgence et avancer des scénarios d'évolution pour l'avenir, tel est l'objectif de ce rapport d'information.
PREMIÈRE PARTIE - LA SÉCURITÉ SOCIALE ÉTUDIANTE
I. UNE CRÉATION ANCIENNE QUI A PEU ÉVOLUÉ
A. HISTORIQUE ET PRINCIPES DE FONCTIONNEMENT
L'idée d'offrir aux étudiants une protection sociale spécifique a émergé avec la forte augmentation de leur nombre durant l'entre-deux-guerres et la montée des revendications de leurs organisations étudiantes pour le développement d'oeuvres destinées aux étudiants pauvres dans les domaines du logement, de la restauration et de la santé.
En 1923, l'Union nationale des étudiants de France (Unef) crée la Fondation sanatorium des étudiants de France (FSEF), structure destinée à accueillir des étudiants malades (en particulier tuberculeux) tout en leur permettant de poursuivre leurs études.
En avril 1946, au moment du congrès de Grenoble organisé par l'Unef, est établie une charte définissant l'étudiant comme « un jeune travailleur intellectuel » et lui reconnaissant le droit à « une prévoyance sociale particulière, dans les domaines physique, intellectuel et moral ». La charte prévoit également que « les étudiants prennent en main leur destin et déterminent leurs propres aides sociales ».
Les principes défendus par les syndicats étudiants sont repris dans le débat politique et, le 23 septembre 1948, la loi n° 48-1473 crée un régime délégué, rattaché au régime général et géré par les mutuelles étudiantes. Cette loi est désormais codifiée aux articles L. 381-3 et suivants du code de la sécurité sociale. Elle prend modèle sur la « loi Morice » de 1947 qui confie aux mutuelles de fonctionnaires la gestion du régime général d'assurance maladie de leurs ressortissants.
Les grands principes d'organisation du régime étudiant restent les mêmes aujourd'hui qu'en 1948 :
- l'affiliation « aux assurances sociales » est obligatoire pour les élèves et les étudiants des établissements d'enseignement supérieur, des écoles techniques supérieures, des grandes écoles et classes du second degré préparatoires à ces écoles, ne dépassant pas une certaine limite d'âge (28 ans) et qui ne sont pas couverts par un autre régime de protection sociale, y compris en tant qu'ayants droit d'assurés sociaux non étudiants ;
- l'affiliation s'effectue à la diligence des établissements où sont inscrits les étudiants et la cotisation annuelle forfaitaire contribuant au financement du régime étudiant est recouvrée en même temps que les sommes dues pour les frais d'études. Pour l'année universitaire 2012-2013, le montant de la cotisation est de 207 euros ;
- cette cotisation était à l'origine complétée par une contribution du budget de l'Etat et des autres régimes de sécurité sociale. Ne demeure plus aujourd'hui que celle de l'assurance maladie qui s'élève, depuis un accord signé entre la Cnam et les mutuelles gestionnaires le 1 er décembre 2011, à 52 euros par étudiant , avec effet rétroactif au 1 er janvier 2011. Cette « remise de gestion » s'élevait auparavant à 51,6 euros ;
- les prestations d'assurance maladie et maternité sont assurées par des sections ou correspondants locaux dont le rôle est assumé par des mutuelles ou sections de mutuelles d'étudiants. Ces sections peuvent se regrouper en unions ou fédérations. Les conseils d'administration de ces sections, unions et fédérations, comprennent obligatoirement des représentants des organismes de sécurité sociale contribuant au financement du régime étudiant et désignent en leur sein des représentants auprès des caisses de sécurité sociale pour contrôler la bonne utilisation des ressources du régime étudiant.
En 1948, l'Unef fonde la Mnef (Mutuelle nationale des étudiants de France), dont les statuts sont approuvés par le ministère de l'éducation nationale en décembre 1948 et qui devient l'opérateur unique sur le territoire français (sauf en Lorraine où la Mgel, qui préexistait, était seule compétente). Ce statut d'opérateur unique est progressivement remis en cause. Les dissidences qui apparaissent traduisent notamment des divergences de nature idéologique et politique. Alors que la Mnef est très liée à l'Unef et au Parti socialiste unifié, un autre modèle d'organisation est défendu, notamment par certains étudiants en médecine.
Sept structures régionales et la société nationale des étudiants mutualistes des étudiants de médecine de France voient leurs statuts approuvés par le ministère des affaires sociales le 9 août 1972. La Mnef conteste devant le Conseil d'Etat les habilitations données aux mutuelles régionales mais, en 1975, celui-ci ne voit pas d'obstacle juridique au principe du pluralisme de la gestion du régime étudiant.
A la suite des dérives de gestion mises en évidence à la fin des années 1990, la Mnef disparaît pour laisser place, en 2000, à La Mutuelle des étudiants (LMDE).
Un système équivalent existe pour les fonctionnaires : le régime général délègue la gestion des prestations en nature de maladie et maternité de près de 5,3 millions de personnes relevant du statut de fonctionnaire d'Etat à des organismes mutualistes. Pour les fonctionnaires d'Etat cette délégation a été rémunérée en 2010 par une remise de gestion totale de 244,78 millions d'euros, soit 46,77 euros par affilié.
|
Résumé Les étudiants sont rattachés au régime obligatoire de base de la sécurité sociale et bénéficient des mêmes prestations qu'un autre affilié du régime général. Toutefois, le service des prestations est assuré par une « mutuelle » étudiante, non par la CPAM. Pour cela, la mutuelle perçoit, de la part de l'assurance maladie, une dotation équivalente à 52 euros par étudiant. |
B. DES CARACTÉRISTIQUES PEU COMMUNES
1. L'étudiant a le choix de son centre de sécurité sociale
Lors de son inscription en établissement d'enseignement supérieur, l'étudiant doit choisir son centre de sécurité sociale entre deux possibilités :
- soit la LMDE , seule mutuelle compétente sur l'ensemble du territoire ;
- soit l' une des dix mutuelles régionales : la MEP (Languedoc-Roussillon, Paca) ; la MGEL (Alsace, Champagne-Ardenne, Lorraine) ; la Smeba (Bretagne, Pays-de-la-Loire) ; la Smeco (Centre, Poitou-Charentes) ; la Smeno (Nord, Normandie, Pas-de-Calais, Picardie) ; la Smerag (Antilles, Guyane) ; la Smereb (Bourgogne, Franche-Comté) ; la Smerep (région parisienne) ; la Smerra (Auvergne, Rhône-Alpes) ; Vittavi (Aquitaine, Limousin, Midi-Pyrénées).
On peut également citer le cas particulier de la SEM, mutuelle nationale liée à la Smerep et qui entend couvrir les étudiants étrangers qui viennent faire leurs études en France.
La LMDE revendique aujourd'hui environ 920 000 affiliés au régime obligatoire de base et les mutuelles régionales environ 850 000.
Les mutuelles régionales sont indépendantes les unes des autres mais certaines ont noué des liens pour mutualiser certaines tâches et toutes se sont regroupées dans un réseau désormais dénommé emeVia (anciennement USEM).
Très peu d'assurés sociaux en France ont le choix de leur centre de sécurité sociale. Cette particularité peut exister pour le régime social des indépendants (RSI) et pour les exploitants agricoles, qui peuvent choisir un groupement d'assureurs privés, ainsi que pour les médecins de secteur 2 qui peuvent opter pour le régime social des indépendants ou celui des praticiens et auxiliaires médicaux conventionnés (PAMC). Toutefois, dans ce dernier cas, c'est le régime d'affiliation qui est différent et on peut noter que les cotisations ne sont pas identiques selon le choix opéré par l'assuré 1 ( * ) .
Cette concurrence, rarement comprise par les étudiants et leurs familles, oblige les mutuelles à investir dans de coûteuses campagnes de recrutement, qui s'apparentent plutôt à de « véritables courses au cochage » 2 ( * ) , sans que les critères de sélection soient particulièrement évidents pour les intéressés...
2. L'organisme qui gère le régime obligatoire de base propose également une couverture santé complémentaire facultative
Prenant modèle sur la loi Morice qui organise la sécurité sociale des fonctionnaires, le système des étudiants repose sur des « mutuelles » qui gèrent le régime obligatoire de base et proposent également des contrats de couverture complémentaire santé facultatifs.
Pour les étudiants, il y a concurrence à la fois dans le choix du centre de gestion du régime de base et, naturellement, dans celui qui assure la couverture complémentaire.
Vos rapporteurs ont en outre constaté, en se rendant dans des agences ou sur une chaîne d'inscription de l'université Pierre et Marie Curie sur le campus de Jussieu, que les mutuelles proposent divers autres services aux étudiants, dont certains relèvent clairement du secteur marchand : réductions sur des abonnements à des clubs de gym ou à des journaux ou sur des tickets de cinéma ; liens avec des banques ou des compagnies d'assurance... Ces différents « services » peuvent éventuellement entrer dans la logique d'aide aux étudiants ; pour autant, on peut légitimement se poser la question de savoir si le régime obligatoire de base de la sécurité sociale doit y être associé .
3. Une situation singulière par rapport aux autre pays européens
A la demande de la présidente de la commission des affaires sociales, la direction de l'initiative parlementaire et des délégations du Sénat a réalisé, au printemps 2012, une étude de législation comparée sur l'assurance maladie et les étudiants ( cf. annexe).
Dans les huit pays expertisés (Allemagne, Belgique, Espagne, Danemark, Italie, Pays-Bas, Royaume-Uni [Angleterre] et Suède), les étudiants sont pour l'essentiel soumis aux dispositions du droit commun et ne relèvent pas d'un régime délégué . La Belgique est le seul pays parmi les huit sous revue où existent la gestion déléguée du service des prestations et le libre choix de l'organisme qui sert ces prestations, mais le dispositif est généralisé à l'ensemble de la population.
|
Résumé Un étudiant a le choix entre deux mutuelles pour gérer son régime obligatoire de base de sécurité sociale. Cette concurrence est renforcée par le fait que ces mêmes mutuelles proposent également des contrats de couverture santé complémentaire qui sont facultatifs et que les étudiants peuvent aussi contracter auprès des autres organismes complémentaires, par exemple celui de leurs parents. Proposition Le terme de « mutuelle » prête en conséquence à confusion et il serait nécessaire de le modifier pour correspondre à la réalité de la gestion du régime de sécurité sociale. |
C. UN NIVEAU DE COMPLEXITÉ ABRACADABRANT...
1. Les modalités d'affiliation
Les modalités d'affiliation à la sécurité sociale étudiante varient en fonction de l'âge atteint au cours de l'année universitaire et de la profession du parent dont l'étudiant est l'ayant droit. Ces principes généraux sont assortis de nombreux cas particuliers.
Le tableau ci-dessous présente de manière schématique ces modalités d'affiliation.
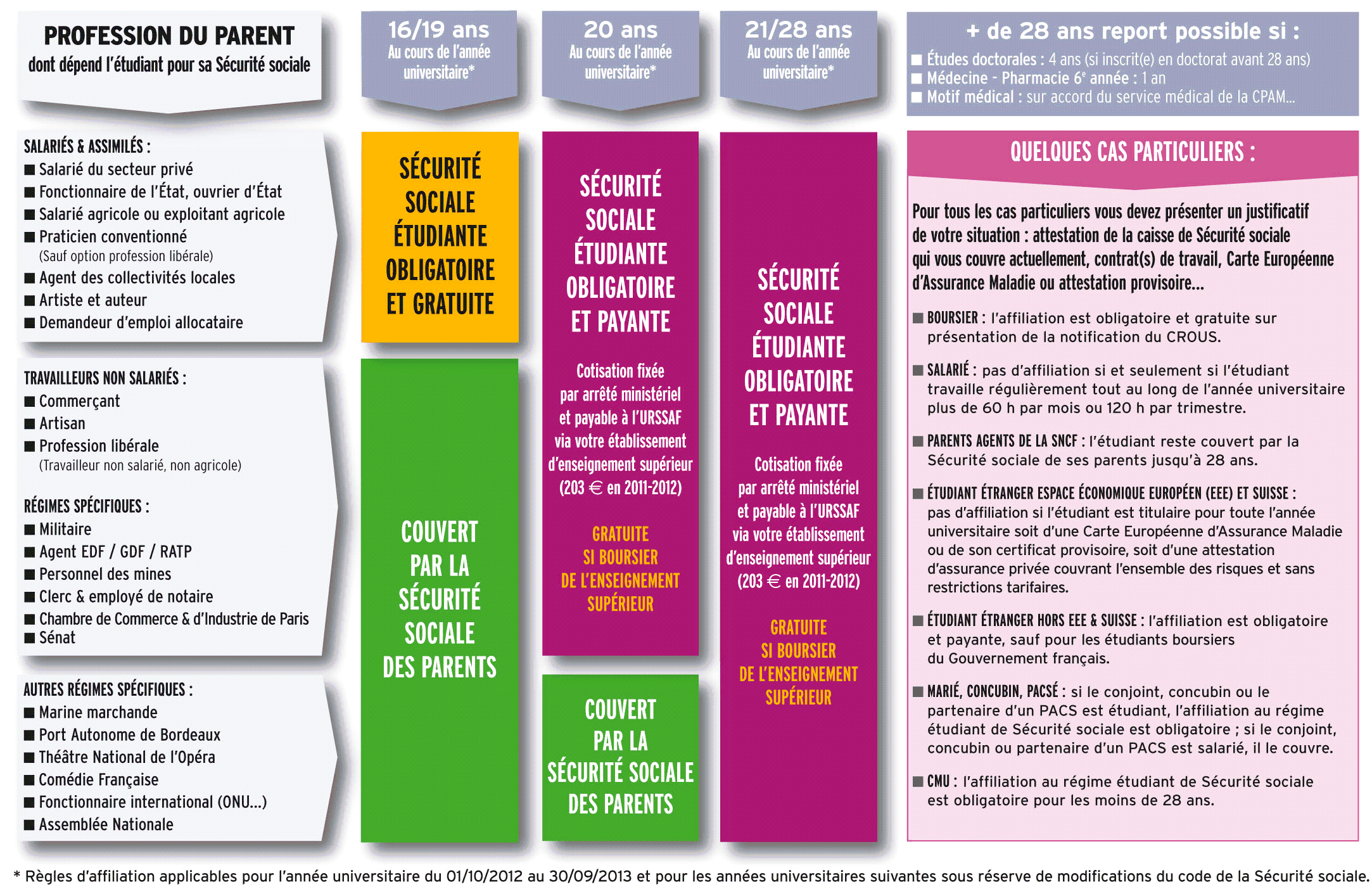
Source : LMDE
Par exemple, un étudiant qui poursuit également une activité salariée continue et régulière tout au long de l'année universitaire est dispensé de l'affiliation et du paiement de la cotisation à la sécurité sociale étudiante, sous les conditions suivantes :
- avoir travaillé au moins soixante heures ou avoir cotisé sur un salaire au moins égal à soixante fois le Smic horaire, pendant un mois civil ou trente jours ;
- ou avoir travaillé au moins cent vingt heures ou avoir cotisé sur un salaire au moins égal à cent vingt fois le Smic horaire, pendant trois mois civils ou un trimestre.
Si l'activité salariée de l'étudiant s'interrompt au cours de l'année scolaire ou s'il travaille pendant les vacances, l'affiliation à la sécurité sociale étudiante est obligatoire. Or, en pratique, l'étudiant a rarement son contrat de travail au moment des inscriptions universitaires.
Autre exemple : l'affiliation, qui est obligatoire, est gratuite jusqu'à l'âge de vingt ans, puis payante ensuite.
En 2011, les trois quarts des étudiants sont affiliés au régime délégué et un quart reste assuré par celui du père ou de la mère.
2. La multiplicité des acteurs
A la première inscription en établissement d'enseignement supérieur, l'étudiant change nécessairement de régime d'affiliation , quel que soit son régime antérieur. Lorsque le parent dont il est l'ayant droit relève d'un régime spécial, l'étudiant peut y rester rattaché, selon les régimes, soit jusqu'à vingt ans, soit jusqu'à vingt et un ans au maximum (à l'exception du régime de la SNCF qui continue de couvrir les étudiants jusqu'à vingt-huit ans).
Ainsi, dans presque tous les cas, l'étudiant doit changer de régime à un moment de son cursus et des informations doivent donc être échangées entre les caisses concernées. Le régime étudiant est donc par définition un régime de transition entre celui des parents et le futur régime professionnel.
Par ailleurs, l'établissement d'enseignement supérieur constitue le premier chaînon de l'affiliation puisqu'il est chargé de vérifier les conditions d'inscription et de transmettre à la mutuelle choisie par l'étudiant les informations pertinentes.
II. D'IMPORTANTES DIFFICULTÉS DE GESTION ET UN SERVICE RENDU AUX ÉTUDIANTS INSUFFISANT NÉCESSITENT DES RÉPONSES CONCRÈTES IMMÉDIATES
A. DES DYSFONCTIONNEMENTS RÉELS MAIS DIFFICILES À ÉVALUER PRÉCISÉMENT
Si la commission des affaires sociales a créé un groupe de travail dédié à la couverture maladie des étudiants, c'est que de nombreux témoignages signalent les dysfonctionnements de la sécurité sociale étudiante et les difficultés parfois rencontrées par les intéressés et leurs familles pour obtenir des réponses dans des délais raisonnables.
Il est malaisé d'obtenir une photographie claire et objective de la densité des problèmes. Par définition, seuls se manifestent ceux qui ont connu des difficultés... En outre, les étudiants sont globalement dans un état de santé satisfaisant et nombre d'entre eux n'ont que peu recours à des prestations de soins et à des remboursements de l'assurance maladie.
Pour autant, les signaux d'alerte sont fréquents et circonstanciés.
1. La perception du groupe de travail
L'espace participatif ouvert sur le site internet du Sénat ne saurait constituer un sondage ou une image exacte de la réalité ; les messages reçus sont peu nombreux mais donnent des indications sur le type de difficultés rencontrées par les étudiants ou leurs familles. Ces messages concernent presque uniquement la LMDE et ont trait principalement à :
- « l'impossibilité » de joindre un correspondant, que ce soit au téléphone, par messagerie électronique, voire par courrier postal ;
- la nécessité de renvoyer des documents déjà fournis ;
- des délais d'obtention de la carte vitale ou d'autres documents utiles, comme la carte européenne d'assurance maladie.
Par ailleurs, vos rapporteurs se sont rendus dans des agences de la LMDE et de la Smerep à Paris et ont constaté, à plusieurs reprises, le nombre élevé de personnes présentes et attendant qu'un guichet soit libre :
- mercredi 9 mai 2012, celui de la LMDE était inopinément fermé pour la journée « en raison d'une maintenance informatique ». Une nouvelle agence de la LMDE a récemment ouvert dans le même quartier et permet, au moins, que les demandeurs n'attendent pas à l'extérieur, sur le trottoir, comme c'était le cas dans l'agence de la rue des Fossés Saint-Jacques. Cependant, chacun peut constater la longueur persistante de la file d'attente... ;
- l'agence de la Smerep située boulevard Saint-Michel est souvent bondée. Lors d'une visite le même mercredi 9 mai, une attente de plus d'une heure était annoncée et l'agence a stoppé l'attribution de tickets à 16 heures, alors qu'elle est censée fermer à 17 heures 50...
Les témoignages recueillis auprès des étudiants lors de ces déplacements ont révélé les importantes marges de progression pour améliorer la qualité de l'accueil physique et diminuer les délais d'attente téléphonique ou en agence .
En outre, les demandes, souvent simples, pourraient certainement trouver une réponse rapide par la mise en place d'outils informatiques qui seraient à disposition sur Internet.
Ces différents constats ont été corroborés lors des auditions du groupe de travail ; un interlocuteur a ainsi déclaré, avant d'apporter des explications plus circonstanciées sur les causes des dysfonctionnements : « c'est un euphémisme de dire que la qualité de service laisse à désirer aujourd'hui ».
2. L'étude de l'UFC-Que Choisir de septembre 2012
L'UFC-Que choisir a publié, en septembre 2012, une étude très critique sur les mutuelles étudiantes ; elle met en avant la complexité pour les étudiants, le coût pour la société et la qualité de service « en berne » . Sur ce dernier point, l'étude évoque des délais d'attente en agence parfois très longs et qui peuvent amener à éconduire des assurés qui s'étaient pourtant déplacés, une difficulté récurrente à joindre certaines plateformes téléphoniques et des courriers et mails restés sans réponse .
UFC-Que choisir relève que le taux de « décrochés », pourcentage des appels entrants effectivement traités, peut varier du simple au double selon les mutuelles ; il se serait par exemple élevé à seulement 45 % pour la LMDE durant le premier trimestre 2012 contre 96 % pour la MGEL ou 90 % pour la Smerep.
Par ailleurs, un tiers des nouveaux étudiants seraient encore sans carte Vitale trois mois après leur affiliation.
Enfin, selon un questionnaire en ligne, qui ne constitue pas non plus un sondage scientifique, les personnes ayant tenté de contacter leur mutuelle étudiante ont « difficilement » obtenu une réponse, à hauteur de 83 % quand il s'agit du téléphone, 80 % du courrier ou mail et 46 % de l'agence.
B. QUELLES AMÉLIORATIONS CONCRÈTES ?
Le groupe de travail a souhaité, dès sa constitution, privilégier une approche pragmatique pour résoudre, dans le cadre juridique et économique actuel, les problèmes rencontrés par les étudiants et leurs familles.
1. Mobiliser les établissements d'enseignement supérieur
Le groupe de travail a malheureusement constaté que le ministère de l'enseignement supérieur ne semble jamais avoir joué un rôle de pilote pour établir des règles uniformes quant aux compétences des établissements en matière d'affiliation à la sécurité sociale de leurs étudiants ou élèves.
Pourtant, l'établissement est en pratique au centre du dispositif, puisque l'affiliation est concomitante à l'inscription universitaire, tant pour le choix de la mutuelle centre de gestion que pour le paiement des cotisations. Or, ce processus n'est clairement pas une priorité des établissements , qui l'abordent essentiellement sous l'angle « organisationnel » des chaînes d'inscription : quelle place doivent avoir les mutuelles dans ces chaînes ? Les réponses sont d'ailleurs hétérogènes selon les universités.
Au-delà des seules universités, les conditions d'information et d'affiliation fluctuent grandement selon des établissements très divers par leur statut, leur taille, ainsi que leur ministère de rattachement.
Plusieurs problèmes s'accumulent. Les établissements contrôlent peu ou mal les informations fournies par les étudiants lors de l'inscription, estimant souvent que l'affiliation à la sécurité sociale n'est au fond pas de leur ressort. En outre, ils les transmettent aux mutuelles sous des formats hétérogènes et à des dates le plus souvent décalées par rapport à la rentrée. Même les envois par voie électronique (« bandes universitaires ») n'obéissent pas à un format type et prennent une forme variable selon les établissements ! La LMDE estime qu'entre 20 % et 25 % des affiliations résultent d'une transmission d'un formulaire papier . Qui plus est, ce formulaire « Cerfa 1205s » n'a pas été actualisé depuis le début des années 1980...
Au total, les mutuelles doivent opérer une saisie ou, à tout le moins, un contrôle manuel des informations transmises par les établissements, ce qui augmente les coûts de gestion et les risques d'erreur.
|
Propositions Les ministères compétents, en premier lieu celui de l'enseignement supérieur, doivent jouer leur rôle indispensable de coordination et mettre en place, en partenariat avec les mutuelles étudiantes et l'assurance maladie, des procédures uniformes et informatiques de recueil et de transmission des informations nécessaires à l'affiliation des étudiants. L'éducation nationale doit fournir à tous les lycéens, au moment du choix de la filière d'enseignement supérieur, une information claire et documentée sur la sécurité sociale étudiante. |
2. Faciliter la mutation interrégimes et celle de la carte Vitale
La procédure de mutation interrégimes constitue assurément le problème actuel le plus important pour les mutuelles et, par voie de conséquence, leurs assurés.
Les mutuelles doivent d'abord faire certifier l'identification des assurés et leur numéro de sécurité sociale par le registre national d'immatriculation de l'assurance maladie (RNIAM). Sans aucune raison particulière, elles ne peuvent procéder à cette opération qu'à partir du 1 er octobre, alors même que l'affiliation est censée débuter à cette même date. Cette certification concerne principalement les primo-affiliés, les informations déjà certifiées les années passées n'ayant pas besoin de l'être à nouveau.
Dans un certain nombre de cas (environ 30 % selon la LMDE), la certification n'est pas possible, notamment en raison d'erreurs dans les informations.
Ensuite, la « caisse cédante » (caisse d'affiliation antérieure) envoie à la mutuelle une fiche de données comportant diverses informations. Leur transmission est automatisée avec le régime général, mais s'opère encore sous format papier avec d'autres caisses ou dans certaines situations particulières, ce qui entraîne là aussi des délais, des coûts et des risques d'erreur. La LMDE estime que près de 25 % des envois s'effectuent par papier .
C'est par exemple le cas pour les relations entre les mutuelles étudiantes et les régimes agricoles : la MSA reconnaît d'ailleurs que ces envois de bordereaux papier obligent les mutuelles à effectuer une saisie manuelle des informations reçues et engendrent donc un délai pour les intégrer dans les systèmes d'information. Dans une lettre adressée à vos rapporteurs, la MSA estime que ces difficultés devraient être réglées avec la mise en place, attendue pour 2013, du projet de système d'échanges interrégimes (SEIR).
Le schéma de la page suivante, préparé par emeVia , confirme que l'organisation du système, en elle-même, ne permet en aucun cas à un affilié de disposer d'un dossier complet et à jour à la date du 1 er octobre , censée constituer la date d'ouverture des droits à la sécurité sociale étudiante.
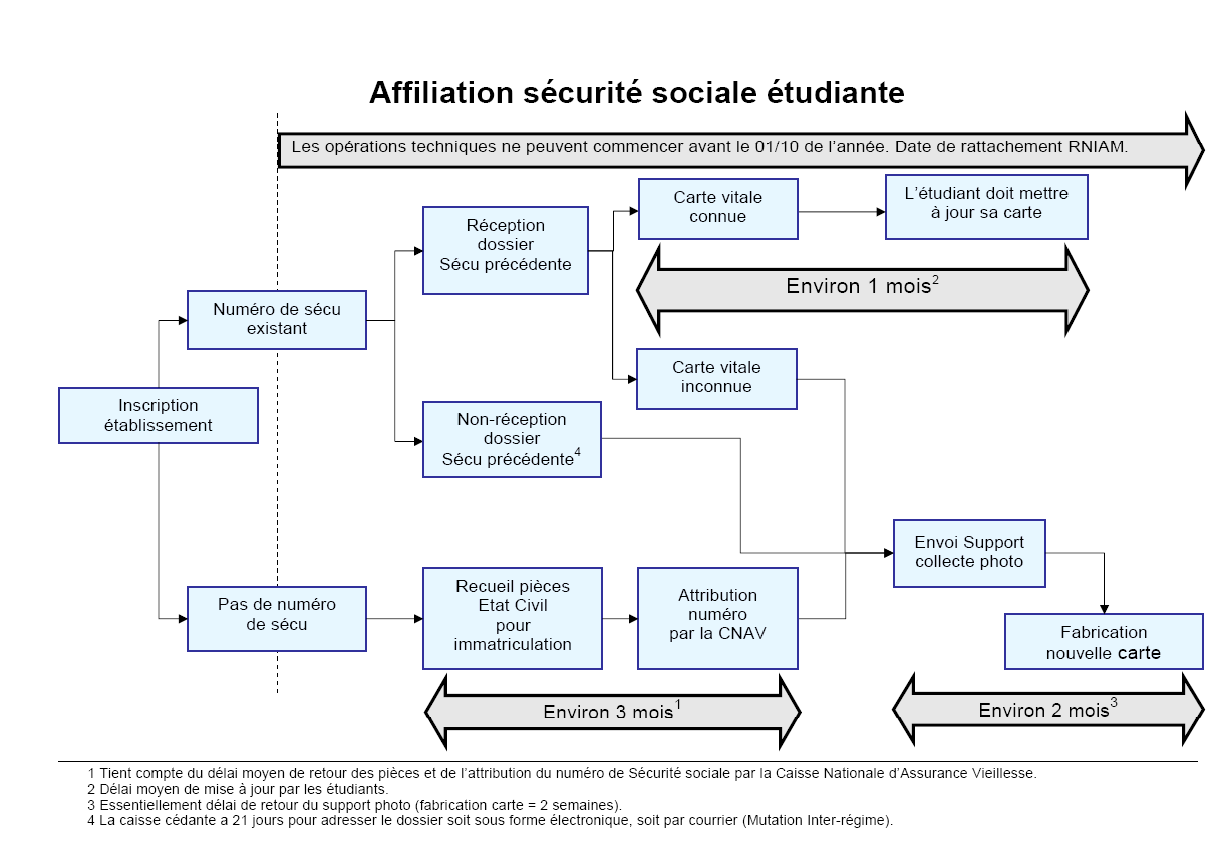
En outre, la transmission de certaines informations entre les différentes caisses connaît des difficultés, sans qu'il soit aisé d'en identifier les raisons : il s'agit notamment du nom du médecin traitant . Cette information est pourtant importante car son absence a une conséquence financière directe pour l'assuré. Au-delà de ce problème de transmission, il serait nécessaire de réfléchir aux modalités du parcours de soins pour les étudiants, car ils conservent souvent un lien étroit avec le médecin de famille, parfois très éloigné du lieu de résidence de l'étudiant, tout en étant obligés de consulter un praticien durant la semaine.
Le processus de la mutation interrégimes se concrétise in fine par celui de la carte Vitale , qui pose lui-même de nouvelles difficultés. Un nombre non négligeable d'étudiants perd sa carte ou celle-ci n'est pas « mutable » pour des raisons techniques. Il est alors nécessaire d'en fabriquer une nouvelle. Sous réserve que l'étudiant dispose d'une adresse connue et valide, ce qui n'est pas nécessairement le cas en début d'année universitaire, surtout si l'étudiant s'est inscrit avant l'été sans avoir clos les démarches pour trouver un appartement, la mutuelle peut lancer le processus de fabrication qui se découpe en plusieurs étapes administratives et dont le délai de réalisation dépend largement de réponses de l'étudiant concerné (renvoi du formulaire photo, restitution de la carte Vitale précédente ou justificatif de non-possession...).
Au total, le processus de mutation interrégimes se caractérise par une lourdeur administrative extrême : quasiment inhérente à son existence, cette lourdeur est particulièrement grave dans le cas des étudiants puisqu'ils sont tous concernés au début de leurs études.
|
Propositions Il faut lancer les opérations de mutation interrégimes dès réception des informations par les mutuelles étudiantes, sans attendre le 1 er octobre, afin de mieux répartir la charge de travail et anticiper les problèmes. Il faut également en alléger les procédures et les réaliser obligatoirement sous des formats électroniques uniformes. |
3. Simplifier les modalités d'affiliation
On l'a vu, les modalités d'affiliation sont d'une complexité abracadabrante et presque plus personne ne les comprend entièrement. Elles dépendent de l'âge de l'étudiant et du régime de ses parents, auquel il est affilié en tant qu'ayant droit avant l'enseignement supérieur. Elles dépendent également de son statut éventuel de salarié, selon des conditions peu claires à comprendre. La complexité est accrue inutilement lorsque l'étudiant poursuit sa scolarité avec des phases en alternance ou en apprentissage : il subit des allers et retours entre régimes (phénomène d'ailleurs appelé « ping-pong » par la Cnam...), alors même que les mutations interrégimes génèrent des coûts élevés et des lourdeurs administratives importantes.
|
Proposition Il faut simplifier les conditions d'affiliation : uniformiser l'âge d'adhésion au régime étudiant, éviter les réinscriptions annuelles inutiles, limiter les allers et retours entre régimes en cas d'alternance. |
4. Développer de manière intensive l'outil informatique pour améliorer l'accès des étudiants aux informations qui les concernent
Lors de leurs déplacements, vos rapporteurs ont régulièrement demandé aux étudiants la raison de leur visite à l'agence de leur centre de gestion. Ils ont alors pu constater que de nombreux déplacements pourraient être facilement évités par la mise à niveau des outils informatiques disponibles sur Internet : suivi d'une demande de remboursement ou du dossier personnel, demande de la carte européenne, attestation de droits...
Les mutuelles ont fait des progrès en ce sens, mais ils sont inégaux et encore insuffisants.
|
Proposition Les mutuelles doivent développer de manière intensive les services disponibles sur Internet afin d'améliorer la qualité du service rendu, en diminuant les délais de réponse et en désengorgeant les plateformes d'accueil. |
III. QUEL AVENIR POUR LE RÉGIME DÉLÉGUÉ ? AVANTAGES ET INCONVÉNIENTS DES TROIS SCÉNARIOS D'ÉVOLUTION
Le groupe de travail a souhaité, dans un premier temps, proposer des mesures d'urgence pour simplifier le régime de sécurité sociale étudiante. Pour autant, il est pleinement conscient du débat, souvent inutilement passionné, autour de l'existence même de ce régime.
Aujourd'hui, le statu quo n'est guère envisageable : la taille des mutuelles étudiantes, y compris les plus importantes d'entre elles, ne leur permet pas de répondre aux défis de l'informatisation dans des conditions et à des coûts satisfaisants ; elle ne leur assure pas non plus la structure financière suffisante pour respecter les ratios prudentiels de solvabilité.
|
Trois scénarios alternatifs s'esquissent : - conserver l'architecture actuelle d'un régime délégué à plusieurs structures. Toutefois, ce scénario ne sera viable que si un certain nombre de tâches de gestion sont transférées au régime général , ce qui permettra de diminuer les coûts et d'améliorer la qualité du service ; - confier le régime délégué à une seule structure , pour éviter la concurrence dans la gestion du régime obligatoire de base ; - affilier les étudiants au régime dont ils dépendent au moment de leur inscription dans l'enseignement supérieur , pour éviter la mutation interrégimes. |
A. CONSERVER L'ARCHITECTURE ACTUELLE MAIS TRANSFÉRER LES TÂCHES DE BACK-OFFICE AU RÉGIME GÉNÉRAL
Comme les caisses primaires d'assurance maladie, les mutuelles de fonctionnaires et les mutuelles étudiantes gèrent les fichiers des bénéficiaires et la relation de « front office » et elles liquident et règlent les prestations en nature.
Cependant, certaines mutuelles de fonctionnaires ont fait le choix d'une gestion partagée avec le régime général pour un certain nombre de tâches que leur taille leur permet difficilement d'assumer ; il s'agit des activités de liquidation et d'exploitation informatique. Ainsi, la CPAM des Yvelines gère le « back office » de la mutuelle générale de la police (MGP) et celle des Hauts-de-Seine celui de la caisse d'assurance maladie des industries électriques et gazières (Camieg).
Il serait donc tout à fait envisageable que les mutuelles étudiantes conservent l'accueil physique, les courriers et les réclamations, mais que l'assurance maladie liquide les prestations, assure les contrôles et la gestion des fraudes, voire gère les affiliations en ce qui concerne le répertoire national interrégimes des bénéficiaires de l'assurance maladie (RNIAM) ou les cartes vitales.
Cette solution présenterait des avantages indéniables :
- la mutuelle conserverait ses liens avec les étudiants et leur identité ; elle réduirait ses coûts de gestion et les économies d'échelle pour l'ensemble du système seraient importantes ;
- la qualité de service devrait s'améliorer grâce à l'utilisation du système informatique de l'assurance maladie.
Si le système de sécurité sociale étudiante n'est pas réformé plus radicalement, un meilleur partage des tâches de gestion est indispensable pour en assurer la pérennité . Ce scénario constitue donc, d'une certaine façon, une évolution « minimale » car, en aucun cas, les mesures de simplification qui pourraient être adoptées ne suffiraient à elles seules.
B. CONFIER LE RÉGIME DÉLÉGUÉ À UNE SEULE STRUCTURE
De la création du régime délégué, en 1948, au début des années 1970, s'appliquait le principe d'unicité du centre gestionnaire de la sécurité sociale étudiante. Ce n'est que depuis quarante ans que les étudiants ont le choix entre deux mutuelles sur l'ensemble du territoire.
Or, on l'a vu, la concurrence dans la gestion du régime obligatoire de base est une caractéristique peu commune dans le système de protection sociale français.
Qui plus est, elle présente d' indéniables inconvénients dans le cas du régime étudiant : la plupart des mutuelles régionales sont de très petite taille , ce qui augmente logiquement la part des coûts fixes ; le régime ne constitue par principe qu' une transition de quelques années, ce qui génère en soi des charges supplémentaires.
Un deuxième scénario d'évolution pour l'avenir consisterait en conséquence à confier le régime délégué à une seule structure pour mettre fin à cette concurrence .
Il présenterait l'avantage de réduire les coûts de fonctionnement par la diminution des frais commerciaux ou de marketing et d'assurer une taille critique plus adéquate à cette structure.
En outre, l'idée originelle d' une gestion « par les pairs » serait préservée, en vue de permettre au régime de mieux adapter son offre aux besoins spécifiques de la population étudiante, par exemple en ce qui concerne les actions de prévention.
Pour autant, il serait tout de même nécessaire de procéder, comme dans le premier scénario, à une plus grande mutualisation des tâches avec le régime général pour décharger la nouvelle structure délégatrice de tâches de gestion dites de « back-office » et en alléger le fonctionnement.
Il serait même certainement intéressant d'envisager son adossement à une mutuelle de fonctionnaires pour conforter ses capacités d'action et sa structure financière.
C. SUPPRIMER LE RÉGIME DÉLÉGUÉ EN AFFILIANT L'ÉTUDIANT, À TITRE INDÉPENDANT, AU RÉGIME DE SES PARENTS
Un troisième scénario , plus radical, consisterait à ne pas déléguer la gestion de la sécurité sociale des étudiants à des structures dédiées, mais de conserver l'affiliation de l'étudiant au régime dont il relève au moment de son inscription dans l'enseignement supérieur.
A la connaissance du groupe de travail, aucun autre pays n'a créé de régime spécifique pour les étudiants , même si des droits particuliers peuvent leur être attachés.
Surtout, c'est l'existence du régime spécifique en elle-même qui engendre la « mutation interrégimes ». Or, cette étape constitue assurément la source des principales difficultés de gestion du régime : la LMDE estime que plus de 80 % des réclamations sont directement liées à des difficultés de mutation interrégimes, d'obtention ou de mise à jour de la carte Vitale ou d'absence de déclaration du médecin traitant. Autant de problèmes qui n'existeraient pas en cas de maintien du régime d'affiliation.
Qui plus est, les coûts seraient naturellement inférieurs pour l'ensemble du système de sécurité sociale car la simplification des procédures alimenterait des économies d'échelle évidentes : disparaîtraient ainsi les frais commerciaux et de marketing, ceux liés à la présence sur les chaînes d'inscription pour faire souscrire les étudiants et ceux liés à la gestion du fichier d'assurés.
Vos rapporteurs, qui ont adressé un questionnaire à la LMDE et à emeVia , les remercient des réponses qu'elles ont bien voulu apporter malgré la densité des demandes. Pour autant, on ne peut que regretter l'absence d'informations sur leurs dépenses . La LMDE a passé cette question sous silence, même si elle précise que son chiffre d'affaires se compose environ pour moitié des remises de gestion (régime obligatoire de base) et pour le reste des cotisations au titre des contrats de complémentaire ; emeVia a tout de même indiqué qu'elle estimait à 9 % les dépenses consacrées à la communication et à 7 % celles consacrées à la prévention.
Cette solution ferait disparaître la particularité d'un régime étudiant, mais n'empêcherait aucunement de mener des actions spécifiques envers cette population.
Pour autant, il faudrait organiser le transfert des personnels 3 ( * ) vers d'autres caisses de sécurité sociale ou des mutuelles de fonctionnaires.
*
* *
DEUXIÈME PARTIE - L'ÉTAT DE SANTÉ DES ETUDIANTS
I. L'ÉTAT DE SANTÉ DE LA POPULATION ÉTUDIANTE
A. UNE POPULATION DIVERSE CONFRONTÉE À DES PROBLÉMATIQUES COMMUNES
1. Les étudiants sont loin de former une catégorie homogène de la population
a) Le parcours dans l'enseignement supérieur
La France comptait à la rentrée 2011 2 347 800 étudiants , un chiffre en hausse de 1,2 % par rapport à l'année précédente. Les étudiants, qui représentent environ 36 % de la population des 18-25 ans 4 ( * ) , n'ont jamais été aussi nombreux.
Un peu plus d'un étudiant sur quatre réside en Ile-de-France dont près de 14 % à Paris. Les académies de Lille, Lyon, Toulouse et Nantes concentrent à elles quatre 23,7 % des étudiants.
|
Evolution du nombre d'étudiants inscrits dans
l'enseignement supérieur
|
|||||||||
|
1960 -1961 |
1970 -1971 |
1980
|
1990
|
2000
|
2009
|
2010
|
2011
|
Part
|
|
|
Universités |
215 |
637 |
804 |
1 086 |
1 278 |
1 268 |
1 321 |
1 290 |
55 % |
|
Instituts universitaires de technologies (IUT) |
24 |
54 |
74 |
119 |
118 |
117 |
116 |
5 % |
|
|
Sections de techniciens supérieurs (STS) |
8 |
27 |
68 |
199 |
239 |
240 |
242 |
246 |
10 % |
|
Classes préparatoires aux grandes écoles |
21 |
33 |
40 |
64 |
70 |
81 |
80 |
80 |
3 % |
|
Autres établissements et formations |
66 |
130 |
215 |
294 |
454 |
607 |
560 |
616 |
26 % |
|
Total |
310 |
851 |
1 181 |
1 717 |
2 160 |
2 314 |
2 320 |
2 348 |
|
|
Source : Repères et références statistiques sur les enseignements, la formation et la recherche, 2012. |
|||||||||
Au cours de l'année universitaire 2011-2012, plus de la moitié des étudiants (55 %) étaient inscrits à l'université , 10 % préparaient un brevet de technicien supérieur (BTS), 5 % étaient dans un institut universitaire de technologies (IUT) et 3 % dans une classe préparatoire aux grandes écoles. Un quart des étudiants étaient inscrits dans d'autres structures, recouvrant une grande diversité d'établissements, dont 4 % en formations d'ingénieurs et 5 % en écoles de commerce 5 ( * ) .
Le choix d'orientation n'est pas sans conséquence sur l'accès aux services de santé . Ainsi, les étudiants en section de technicien supérieur ou en classe préparatoire restent scolarisés dans l'établissement d'enseignement secondaire : ils n'ont pas nécessairement accès à la médecine scolaire mais sont bien souvent très éloignés de la médecine préventive universitaire.
b) Origine sociale et nationalité des étudiants en France
Le ministère de l'enseignement supérieur fait le constat d' une faible évolution de l'origine sociale des étudiants français d'une année sur l'autre . Les étudiants issus des catégories les plus favorisées continuent d'être surreprésentés.
Toutes filières confondues, un tiers des étudiants avait un père exerçant un emploi de cadre supérieur ou de profession libérale en 2010, contre moins de 10 % des jeunes actifs de dix-huit à vingt-quatre ans 6 ( * ) . Ils sont 16 % à avoir un père ouvrier contre 41 % des jeunes actifs.
Le nombre d' étudiants étrangers en France a progressé de quasiment 75 % entre la fin des années 1990 et 2005. A la rentrée 2011, ils étaient 288 500, représentant 12,3 % de la population étudiante dans son ensemble.
Un étudiant étranger sur cinq est originaire d'un pays de l'Union européenne. Les étudiants venant du Maghreb ou d'Asie représentent respectivement 24 % de la population étudiante.
c) Niveau de vie des étudiants
Le fait que les étudiants continuent d'être issus des couches les plus favorisées de la population n'empêche pas qu'ils puissent être confrontés à des difficultés financières.
Les mutuelles et organisations étudiantes font ainsi le constat d'une précarisation croissante des étudiants , qui nuit à la fois à la poursuite de leurs études et à leur état de santé. Selon la LMDE, plus de la moitié des étudiants vivraient avec moins de 400 euros par mois et 26 % d'entre eux déclarent rencontrer des difficultés financières. 7 ( * ) Ces chiffres globaux recouvrent des réalités contrastées, les ressources variant selon la filière d'études et augmentant avec l'avancée en âge.
Les jugements sont plus nuancés de la part d'autres organismes tels que l'Observatoire national de la vie étudiante (OVE). Lors de son audition, l'OVE a cependant souligné que, sa dernière étude remontant à l'année 2010, il était possible qu'elle ne prenne que partiellement en compte l'impact de la crise économique sur le niveau de vie des étudiants.
Pour le premier semestre 2013, le ministère de l'enseignement supérieur prévoit un effectif de 633 500 boursiers . 35 % d'entre eux relèvent des échelons les plus élevés (5 et 6) et perçoivent donc une aide supérieure à 400 euros par mois sur dix mois 8 ( * ) .
Un peu plus d'un étudiant sur trois complète ses ressources en exerçant une activité rémunérée . De l'avis général des personnes auditionnées par vos rapporteurs, le fait de travailler en parallèle des études a un impact ambivalent sur la réussite éducative et le bien-être des étudiants : s'il peut être positif pour un nombre limité d'heures, il devient clairement négatif au-delà d'un certain seuil.
2. L'ensemble de la population étudiante est cependant confronté à des enjeux communs
a) Une période transitoire d'apprentissage de l'autonomie
En moyenne, un étudiant français passe trois années dans l'enseignement supérieur. Cette période, par définition transitoire, constitue une étape clé vers l'entrée dans la vie professionnelle et l'arrivée réelle à l'âge adulte.
Elle est également un moment d'apprentissage de l'autonomie où l'étudiant accède à une plus grande liberté en même temps qu'il est amené à se responsabiliser. Les jeunes peuvent donc acquérir au cours de leur vie étudiante certains réflexes et habitudes dans leurs comportements qui auront une influence sur leur état de santé à l'âge adulte.
Cet apprentissage de l'autonomie est lié pour certains étudiants à une période de décohabitation plus ou moins poussée 9 ( * ) dont les conséquences ne sont pas négligeables sur les comportements de santé. Selon l'OVE, il est notamment possible d'établir un lien entre l'indépendance totale en matière de logement et la diminution de la consommation de soins.
Dans une étude parue en octobre 2012, la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) souligne que l'accès à un logement indépendant fait partie des rites de passage vers l'entrée dans la vie adulte 10 ( * ) . Il intervient à des moments variables et ne constitue pas un phénomène irréversible puisqu'il peut être suivi de retours transitoires au domicile des parents. Les étudiants sont moins nombreux que les jeunes actifs à vivre dans un logement indépendant mais plus nombreux que les jeunes au chômage. Sept ans après le baccalauréat, 62 % des étudiants habitent dans un logement indépendant.
b) Des données en santé relativement peu nombreuses
Malgré les traits communs à cette catégorie de la population, vos rapporteurs n'ont pu que constater la faiblesse des données statistiques portant spécifiquement sur l'état de santé des étudiants .
Des enquêtes sont régulièrement menées par les mutuelles étudiantes, mais elles ne portent que sur un champ limité à celui de leurs affiliés.
Les enquêtes triennales de l'OVE ont une portée plus large, en particulier depuis 2010, puisqu'elles ne sont désormais plus centrées sur les seules universités.
Les services universitaires de médecine préventive et de promotion de la santé (Sumpps), chargés d'assurer le suivi sanitaire des étudiants, notamment à travers la visite médicale préventive, constituent un échelon particulièrement adapté pour l'observation de leur état de santé. Le développement d'études épidémiologiques fait d'ailleurs partie de leurs missions obligatoires depuis 2008.
Des procédures plus formalisées de recueil des données collectées par les Sumpps pourraient être envisagées afin d'améliorer la qualité de l'information sur l'état de santé des étudiants. Il a été signalé à vos rapporteurs qu'une enquête nationale, placée sous la responsabilité de l'association des directeurs des services de médecine préventive universitaire (Adssu), doit être lancée très prochainement. Les premiers résultats pourraient être disponibles au printemps 2013.
|
Résumé Qu'il s'agisse de la nature du cursus suivi, de leur origine sociale ou de leur nationalité, les étudiants sont loin de représenter une catégorie homogène de la population. Le fait qu'ils soient dans une période transitoire d'apprentissage de l'autonomie et d'acquisition de certains comportements qui influeront sur leur état de santé futur justifie cependant une attention spécifique. Au regard de ces enjeux, vos rapporteurs déplorent la faiblesse des études statistiques portant spécifiquement sur la population étudiante. |
B. UN ÉTAT DE SANTÉ RELATIVEMENT BON MAIS UN SENTIMENT DE BIEN-ÊTRE DÉGRADÉ
1. Les étudiants se déclarent de façon générale en bonne santé
Les étudiants se déclarent globalement en bonne ou très bonne santé. Selon la LMDE 11 ( * ) , c'est le cas de 82 % des étudiants , dont 26 % estiment être en très bonne santé. Ils sont 2 % à considérer leur état de santé comme mauvais. Si l'OVE ne constate pas de dégradation dans le temps de l'état de santé des étudiants, les chiffres qu'il fournit sont un peu moins optimistes : 72,7 % des étudiants seraient globalement satisfaits de leur état de santé 12 ( * ) .
Très peu d'étudiants sont confrontés à des problèmes spécifiques de santé. Moins de 5 % sont atteints d'un handicap ou d'une maladie chronique. Ils sont donc moins consommateurs de soins que la population dans son ensemble.
De façon générale, l'appréciation de l'état de santé est moins bonne chez les femmes que chez les hommes . Cette différence entre les sexes se retrouve au niveau du nombre de consultations médicales et du taux de souscription à une complémentaire santé. Elle est par ailleurs mise en évidence dans les études menées à l'échelle de l'ensemble de la population de plus de dix-huit ans.
Les jeunes tendent à porter un jugement plus négatif sur leur état de santé à mesure qu'ils avancent dans leurs études . Une telle observation est corroborée par une étude dirigée par le service universitaire de médecine préventive et de promotion de la santé (Sumpps) de l'université de Grenoble. Cette dégradation serait notamment liée à une forme de souffrance psychologique dont les principaux facteurs sont la crainte de la précarité et l'inquiétude sur les débouchés futurs.
|
Principaux résultats de l'enquête
réalisée par l'observatoire de la santé
Créé en 2005, l'observatoire de la santé des étudiants de Grenoble mène chaque année une enquête auprès d'un échantillon d'étudiants représentatifs d'un niveau d'études. Trois niveaux sont concernés : les étudiants en première et deuxième années de licence ; ceux inscrits en première année de master. L'objectif est de pouvoir apprécier l'évolution de la perception de leur état de santé à mesure qu'ils progressent dans leur cursus. Les primo-inscrits ont des comportements nettement plus protecteurs de leur santé que les jeunes du même âge (alcool, tabac, cannabis, sport...) : ils sont trois fois moins nombreux à fumer régulièrement et deux fois moins à connaître des ivresses. Une augmentation nette de la consommation de produits psychoactifs (alcool, tabac, cannabis) peut être constatée chez les étudiants de deuxième année de licence : le taux de consommateurs réguliers d'alcool est multiplié par deux et celui des ivresses régulières par trois, aussi bien chez les filles que chez les garçons. Dans le même temps, la pratique sportive diminue. La consommation d'alcool et de cannabis des garçons en première année de master se stabilise tandis qu'elle augmente chez les filles, conduisant à un rapprochement des comportements entre les deux sexes. La proportion d'étudiants souffrant de troubles psychiques augmente de façon significative. Elle apparaît essentiellement liée aux inquiétudes relatives à l'insertion professionnelle. |
2. Les jugements sont plus nuancés concernant le sentiment de bien-être
Si l'état de santé des étudiants est globalement bon, c'est en revanche le sentiment de mal-être qui doit retenir l'attention.
Les étudiants peuvent en effet se trouver dans des situations de fragilité particulière liées aux changements qu'implique la vie étudiante , notamment au fait de quitter le domicile parental, ainsi qu'au rythme et aux exigences de leur cursus dans l'enseignement supérieur.
Les études menées montrent que les sentiments de stress, d'isolement ou les difficultés à trouver le sommeil sont relativement répandus au sein de la population étudiante. L'enquête 2010 de l'OVE a ainsi permis d'interroger les étudiants sur des difficultés qu'ils avaient pu ressentir au cours de la semaine précédant les réponses au questionnaire.
|
Sentiment de bien-être des étudiants dans
la semaine
|
|
|
Part des étudiants interrogés ayant répondu positivement |
|
|
Impression de fatigue |
76,2 % |
|
Sentiment de tension ou nervosité |
48,8 % |
|
Troubles du sommeil |
38,4 % |
|
Sentiment de tristesse ou de déprime |
35,0 % |
|
Sentiment de solitude ou d'isolement |
25,6 % |
|
Rien de cela |
12,8 % |
|
Source : OVE |
|
Ainsi que le souligne la LMDE, le sentiment de mal-être est fortement corrélé à l'appréciation que fait l'étudiant de sa capacité à réussir ses études et à s'insérer professionnellement : les personnes qui sont satisfaites de leur cursus et sereines quant à leur avenir professionnel ont d'autant plus de chances de se déclarer bien portantes.
Toujours selon la LMDE, 12 % des étudiants déclarent avoir consommé des médicaments psychotropes (anxiolytique, somnifère, antidépresseur) au cours des douze derniers mois. La même proportion a indiqué avoir déjà pensé au suicide au cours de la même période.
Lors de son audition, l'OVE a insisté d'une part, sur une tendance à l'augmentation du sentiment de mal-être dans la population étudiante , d'autre part, sur le fait que cette notion est encore peu explorée dans les enquêtes statistiques.
Partant du constat que la souffrance psychologique des étudiants est insuffisamment connue et prise en charge, une enquête de la LMDE menée en 2007 a tenté de mieux définir le phénomène 13 ( * ) . Si la grande majorité des étudiants interrogés se sont déclarés bien portants, 17 % présentaient une souffrance psychologique diffuse ou liée à une situation difficile mais temporaire et 8 % avaient des troubles sévères de l'anxiété ou de l'humeur. Trois catégories de facteurs de risques ont été identifiées : des facteurs individuels sociodémographiques liés notamment à l'âge, au sexe ou au niveau de revenu ; des facteurs découlant du déroulement du cursus dans l'enseignement supérieur ; des facteurs comportementaux relatifs à la vie sociale et affective des étudiants.
3. Certains étudiants étrangers sont dans une situation particulière de fragilité
L'attention de vos rapporteurs a été portée sur la situation particulière des étudiants étrangers venant de pays autres que ceux de l'Union européenne. Ces jeunes sont bien souvent confrontés à des difficultés financières ainsi qu'à un isolement important auxquels ils sont de surcroît insuffisamment préparés.
Cette situation se double d'une grande complexité du parcours administratif . En particulier, ces étudiants doivent effectuer deux visites médicales au moment de leur arrivée en France : une visite organisée par les services de l'office français de l'immigration et de l'intégration (OFII) pour obtenir le visa de long séjour valant titre de séjour ; une autre au sein de l'université dans le cadre de la médecine préventive.
L'ensemble de ces difficultés peut bien souvent conduire à une dégradation de l'état de santé physique et psychologique de ces étudiants.
Lors de son audition, l'Adssu a par ailleurs insisté sur la situation particulière de certains étudiants étrangers qui ne peuvent prétendre au régime étudiant en raison de leur âge mais rencontrent également des difficultés pour accéder à la CMU-c. Les frais de santé de ces personnes devraient normalement être couverts par les compagnies d'assurance auprès desquelles ils ont souscrit un contrat dans leur pays d'origine mais ces dernières refusent parfois de prendre en charge certains soins. Des exemples ont notamment été cités de refus de prise en charge d'opérations ou d'accouchement. Si ces situations apparaissent relativement isolées, elles mobilisent fortement les équipes des Sumpps et traduisent la nécessité d'assurer un meilleur accès au système de couverture maladie français des étudiants étrangers.
|
Résumé Si les étudiants sont dans leur très grande majorité en bonne santé, l'appréciation qu'ils portent sur leur bien-être est plus nuancée. La situation de certains étudiants étrangers confrontés à des difficultés financières, à l'isolement et à des démarches administratives complexes, doit être particulièrement prise en compte. Proposition Améliorer les conditions d'accueil des étudiants étrangers en France, notamment en simplifiant leur parcours administratif une fois leur visa accordé. |
C. LES COMPORTEMENTS DE SANTÉ DES ÉTUDIANTS
1. L'accès aux soins
La LMDE et l'OVE estiment qu' un tiers des étudiants ont déjà renoncé à des soins . Les raisons du renoncement sont hiérarchisées de la même façon dans les deux enquêtes. L'insuffisance des ressources financières constitue le troisième motif, derrière le manque de temps et la volonté de se soigner soi-même.
Les deux études divergent en revanche quant à l'appréciation du pourcentage d'étudiants ayant renoncé aux soins par manque d'argent : pour l'OVE, les raisons financières expliquent le renoncement dans près de 12 % des cas ; ce pourcentage est de 29 % selon la LMDE.
L'Institut de recherche et documentation en économie de la santé (Irdes) a estimé pour sa part qu'en 2008, 15,4 % des personnes âgées de dix-huit ans et plus avaient renoncé à des soins pour des raisons financières 14 ( * ) .
La santé n'étant bien souvent pas une priorité pour les étudiants, il est possible d'estimer que le budget qui pourrait lui être consacré est d'autant plus facilement sacrifié en cas de difficultés financières . Tout comme pour la souscription à une complémentaire santé, un étudiant peut choisir de ne pas consulter parce qu'il préfère prendre le risque d'une dépense future, peut-être importante mais hypothétique, plutôt que d'une dépense immédiate plus limitée.
Les données globales sur l'accès aux soins doivent être évaluées de façon plus fine , notamment au regard de la part qu'occupe la sécurité sociale de base dans le remboursement. Les renoncements risquent d'être d'autant plus importants pour les soins dentaires ou d'optique ou de gynécologie. Selon la LMDE, seules 53 % des étudiantes ayant eu des rapports sexuels ont déjà effectué un frottis vaginal. Les consultations gynécologiques, en particulier pour la demande de contraceptifs, occupent une place importante dans l'activité de soins des Sumpps. Sans doute les difficultés financières pour accéder à l'offre de soins libérale contribuent-elles à expliquer cette situation.
A ces facteurs s'ajoute la complexité du parcours de soins pour les étudiants . En particulier, le choix du médecin traitant peut être difficile lorsque l'étudiant a quitté le domicile familial mais rentre régulièrement dans sa famille ou qu'il est amené à changer fréquemment de lieu d'études.
|
Résumé Le niveau des ressources financières joue un rôle indéniable mais diversement apprécié dans la décision des étudiants de se soigner ou non. Il doit être analysé de façon fine au regard de la part qu'occupe la couverture maladie de base dans les différents types de consultations. La complexité du parcours de soins contribue également dans une certaine mesure à expliquer le phénomène de renoncement aux soins. Propositions Aménager les contraintes du parcours de soins à la vie étudiante, par exemple en ce qui concerne la désignation du médecin traitant. Appliquer aux étudiant-e-s les tarifs opposables pour certaines consultations (généraliste ou spécialiste, notamment la gynécologie). |
2. La souscription à une complémentaire santé
Les organisations et mutuelles étudiantes mettent fréquemment en avant le fait qu' un étudiant sur cinq ne serait pas couvert par une complémentaire santé . Plus précisément, la LMDE estime que 69 % des étudiants déclarent avoir souscrit à une complémentaire santé, que 19 % ne l'ont pas fait et que 12 % ne savent pas s'ils sont ou non couverts.
L'OVE estime en revanche que moins de 10 % des étudiants ne disposent pas d'une couverture complémentaire .
Selon les données de l'Irdes, 94 % de la population française dans son ensemble disposait d'une complémentaire santé en 2008 15 ( * ) .
Au-delà de ces divergences d'appréciation, il apparaît clairement que les étudiants sont insuffisamment informés sur la part qu'occupent les couvertures obligatoire et complémentaire dans le remboursement des soins, ainsi que sur les dispositifs d'aide à l'acquisition d'une complémentaire santé.
Ces derniers sont en outre peu adaptés aux spécificités de la population étudiante . En effet, un étudiant ne peut accéder à la CMU-c ou à l'aide à l'acquisition d'une complémentaire santé (ACS) qu'à partir du moment où il n'habite plus chez ses parents, n'est plus rattaché à leur domicile fiscal et ne perçoit pas de pension alimentaire de leur part ouvrant droit à une déduction fiscale.
Plusieurs initiatives ont été développées par des collectivités territoriales pour pallier les lacunes des dispositifs existants. La région Pays-de-la-Loire a ainsi lancé à la rentrée 2011 un « Pass' complémentaire santé » dont le montant peut s'élever jusqu'à 100 euros pour l'acquisition d'une première complémentaire. 3 500 jeunes en ont bénéficié au cours de l'année universitaire 2011-2012.
La mise en place de ces aides ponctuelles pose cependant la question de l'égalité de traitement des bénéficiaires en fonction de leur lieu d'études . La création d'un chèque santé au niveau national pourrait constituer une solution. Cette préconisation du rapport Wauquiez paru en 2006 16 ( * ) est aujourd'hui reprise par un grand nombre d'acteurs, en particulier par les organisations étudiantes.
Une telle mesure apparaît indissociable de l'engagement d'une réflexion sur les caractéristiques des contrats de couverture complémentaire proposés aux étudiants. Les offres doivent s'appuyer sur une appréciation fine des besoins de la population étudiante et sur la définition de taux de remboursement adéquats. De ce point de vue, l'enquête précitée de l'UFC-Que choisir a souligné que les complémentaires développées par les mutuelles étudiantes présentaient une réelle valeur ajoutée en entrée de gamme mais que les taux de couverture pour certains soins spécialisés des contrats censés offrir une couverture moyenne ou élevée étaient moins souvent adaptés.
|
Résumé Au-delà des enjeux financiers, les lacunes de la couverture maladie complémentaire des étudiants s'expliquent par un manque d'information sur les dispositifs d'aide à l'acquisition de complémentaires santé ainsi que sur les caractéristiques des contrats susceptibles de leur être proposés. Propositions Créer un label des contrats complémentaires santé à destination des étudiants pour qu'ils couvrent, de manière transparente, leurs besoins spécifiques. Améliorer l'information et faciliter l'accès aux dispositifs améliorant la couverture complémentaire (CMU-c et ACS). Evaluer l'intérêt de la mise en place d'un chèque santé au niveau national. |
3. L'évolution des pratiques à risque des étudiants
De façon générale, les étudiants sont moins consommateurs de substances addictives (tabac, drogue, alcool) que l'ensemble des jeunes de leur classe d'âge.
Vos rapporteurs ont cependant été alertés, notamment par les représentants de la conférence des présidents d'université (CPU) et de la conférence des grandes écoles (CGE) sur la montée en puissance des pratiques d'alcoolisation massive et rapide, parfois dénommées « binge drinking » .
Selon les données fournies par la LMDE, 9 % des étudiants déclarent n'avoir jamais consommé d'alcool au cours de leur vie, tandis que 15 % en boivent plusieurs fois par semaine. 8 % des étudiants disent avoir été ivres au cours des douze derniers mois.
Pour 78 % des étudiants, la principale motivation à la consommation d'alcool est festive. 13 % disent boire pour rechercher l'ivresse et 11 % le font pour vivre une expérience avec l'alcool.
La commission des lois du Sénat s'est récemment penchée sur la question des pratiques de « binge drinking » en la reliant à celle du maintien de l'ordre public 17 ( * ) . Plutôt que de recommander le renforcement d'un arsenal juridique répressif déjà étoffé, elle a insisté sur l'importance d'une politique de prévention adaptée. Selon elle, celle-ci devrait être avant tout centrée sur la communication par les pairs , c'est-à-dire par des étudiants, jugée à la fois moins coûteuse et plus efficace que la communication institutionnelle.
L'importance accordée au rôle que peuvent jouer les pairs en matière de prévention rejoint les témoignages qui ont été recueillis par vos rapporteurs au cours de leurs auditions et déplacements ( cf. infra ).
II. L'ACCOMPAGNEMENT EN SANTÉ DES ÉTUDIANTS AU COURS DE LEUR CURSUS
A. DES SERVICES DE MÉDECINE PRÉVENTIVE CONFRONTÉS À L'INSUFFISANCE DES MOYENS HUMAINS ET FINANCIERS
1. L'évolution du cadre réglementaire...
Le suivi sanitaire des étudiants est effectué au sein des universités par les services universitaires ou interuniversitaires de médecine préventive et de promotion de la santé (Sumpps/Siumpps).
Il existe cinquante-neuf Sumpps et Siumpps répartis sur l'ensemble du territoire 18 ( * ) . Dix d'entre eux sont des services interuniversitaires, c'est-à-dire rattachés à plusieurs universités, et douze dépendent d'un pôle de recherche et d'enseignement supérieur (PRES).
Créés dans leur forme actuelle par la loi du 26 janvier 1984 sur l'enseignement supérieur 19 ( * ) , ils ont vu leurs modalités de gouvernance ainsi que leurs compétences largement modifiées par un décret du 7 octobre 2008 20 ( * ) . Ce texte a notamment permis de réaffirmer la place des Sumpps comme services de l'université et de clairement les distinguer des services de médecine scolaire.
|
Les principales règles relatives à
l'organisation et à la gouvernance
Les statuts du service sont adoptés par le conseil d'administration ou les conseils d'administration des universités cocontractantes (dans le cas de services interuniversitaires). Le directeur du Sumpps est obligatoirement un médecin. Auparavant nommé par le ministre chargé de l'enseignement supérieur, il l'est depuis le décret de 2008 par le président de l'université de rattachement compétent, après avis du ou des conseils d'administration concernés. Placé sous l'autorité du président de l'université, il est assisté d'un conseil du service. Ce conseil est présidé par le président de l'université et comprend des personnels soignants, des représentants de l'administration et du corps enseignant, des représentants des étudiants ainsi que des personnalités qualifiéesLe directeur a notamment pour mission de rédiger chaque année un rapport annuel présenté au conseil du service, au conseil des études et de la vie étudiante (Cevu) et éventuellement au comité d'hygiène et de sécurité (CHS). C'est le président de l'université de rattachement qui arrête le budget du Sumpps après avis du ou des conseils d'administration. |
Selon la direction générale de l'enseignement supérieur et de l'insertion professionnelle (DGESIP), le décret du 7 octobre 2008 avait pour objet de clarifier, élargir et renforcer les missions des Sumpps . Celles-ci sont désormais clairement énumérées et réparties entre missions obligatoires et facultatives.
Six missions doivent être obligatoirement exercées par les Sumpps.
La première consiste en l'organisation d'au moins un examen préventif par étudiant au cours de ses trois premières années d'études dans l'enseignement supérieur. Auparavant, cet examen devait être effectué dès la première année. L'examen doit permettre une approche globale de la situation de l'étudiant, à la fois médicale, psychologique et sociale. Il est également l'occasion de proposer à l'étudiant des mesures de prévention, notamment de vaccination et de dépistage.
Les Sumpps doivent par ailleurs assurer une visite médicale à tous les étudiants exposés à des risques particuliers , en raison de la nature de leurs études.
Ils ont également pour mission de contribuer au dispositif d'accompagnement et d'intégration des étudiants handicapés dans l'établissement. Les Sumpps ont ainsi vocation à travailler en lien avec les missions handicap et donnent un avis obligatoire pour les aménagements aux concours et examens.
La participation aux instances de régulation de l'hygiène et de la sécurité fait également partie des missions obligatoires des Sumpps. A cette fin, les directeurs de Sumpps sont membres de droit du comité d'hygiène et de sécurité (CHS) de l'université.
Les Sumpps contribuent à impulser et coordonner des programmes et des actions d'éducation à la santé , en jouant un rôle de conseil et de relais avec les partenaires, notamment dans le cadre des plans d'accès aux soins de premier recours.
Ils développent enfin des programmes d'études et de recherches sur la santé des étudiants , notamment des études épidémiologiques.
A ces missions obligatoires s'ajoutent un certain nombre de compétences facultatives.
Les Sumpps peuvent effectuer, pour le compte de l'Office français de l'immigration et de l'intégration (OFII), l'examen médical obligatoire prévu pour certains étudiants étrangers . Lorsque cela fait partie de la politique définie par l'université en matière de santé, ils peuvent participer aux actions de médecine du sport ainsi qu'à la médecine de prévention des personnels . Ils ont la possibilité de contribuer à l'organisation de la gestion de dispositifs d'urgence et d'alerte sanitaire .
Un changement important consiste en la capacité qui leur est officiellement reconnue de se constituer en centres de santé . Ce statut a pour conséquence principale de les autoriser formellement à exercer une activité de soins et non plus seulement de prévention. En pratique, un certain nombre de Sumpps délivraient déjà des soins sans avoir le statut de centre de santé.
Jusqu'à la loi Hôpital, patients, santé et territoires du 22 juillet 2009 21 ( * ) , un Sumpps souhaitant devenir centre de santé devait effectuer une demande d'agrément auprès de l'autorité administrative compétente. Depuis cette loi, la constitution en centre de santé est simplement soumise au respect de certaines conditions techniques de fonctionnement.
Selon le projet annuel de performances (PAP) de la mission « Recherche et enseignement supérieur » annexé au projet de loi de finances pour 2013, quatorze Sumpps sont aujourd'hui constitués en centres de santé .
Ce statut présente un certain nombre d'avantages pour les Sumpps. Il permet en premier lieu d'apporter une réponse plus adaptée aux demandes des étudiants , qui portent essentiellement sur la fourniture de soins. L'activité de prévention n'en est pas pour autant négligée et peut au contraire se trouver stimulée du fait d'une fréquentation accrue des Sumpps. Ces derniers deviennent par ailleurs plus visibles pour les étudiants et davantage attractifs auprès de certains professionnels.
En revanche, la transformation d'un Sumpps en centre de santé apparaît source de lourdeurs administratives et de gestion , liées en particulier à la mise en place du tiers payant. Les réticences de certains personnels qui n'avaient été habitués qu'à exercer une activité de prévention ont également parfois été signalées à vos rapporteurs.
|
Article L. 6323-1 du code de la santé publique relatif aux centres de santé Les centres de santé sont des structures sanitaires de proximité dispensant principalement des soins de premier recours. Ils assurent des activités de soins sans hébergement et mènent des actions de santé publique ainsi que des actions de prévention, d'éducation pour la santé, d'éducation thérapeutique des patients et des actions sociales et pratiquent la délégation du paiement du tiers mentionné à l'article L. 322-1 du code de la sécurité sociale. Ils peuvent pratiquer des interruptions volontaires de grossesse par voie médicamenteuse dans le cadre d'une convention conclue selon les modalités prévues à l'article L. 2212-2 et dans les conditions prévues aux articles L. 2212-1 à L. 2212-10 du présent code. Ils constituent des lieux de stages pour la formation des différentes professions de santé. Ils peuvent soumettre à l'agence régionale de santé et appliquer les protocoles définis à l'article L. 4011-2 dans les conditions prévues à l'article L. 4011-3.
Ils sont créés et gérés soit par
des organismes à but non lucratif, soit par des collectivités
territoriales, soit par des établissements de santé.
Les centres de santé élaborent un projet de santé incluant des dispositions tendant à favoriser l'accessibilité sociale, la coordination des soins et le développement d'actions de santé publique. Le projet médical du centre de santé géré par un établissement de santé est distinct du projet d'établissement. Les médecins qui exercent en centre de santé sont salariés. Les centres de santé sont soumis pour leur activité à des conditions techniques de fonctionnement prévues par décret, après consultation des représentants des gestionnaires de centres de santé. Ce décret prévoit également les conditions dans lesquelles, en cas de manquement compromettant la qualité et la sécurité des soins dans un centre de santé, le directeur général de l'agence régionale de santé peut : - enjoindre au gestionnaire du centre d'y mettre fin dans un délai déterminé ; - en cas d'urgence tenant à la sécurité des patients ou de non-respect de l'injonction, prononcer la suspension immédiate, totale ou partielle, de l'activité du centre, assortie d'une mise en demeure de prendre les mesures nécessaires ; - maintenir cette suspension jusqu'à ce que ces mesures aient pris effet. |
Malgré la clarification apportée par le décret de 2008 au champ de compétences des Sumpps, certaines lacunes persistent. Ainsi, tous les Sumpps n'ont pas le statut de centres de vaccination alors même que cette mission est au coeur de leur rôle de prévention.
2. ... ne s'est pas accompagnée d'une augmentation significative des moyens des Sumpps...
Les principaux financements destinés aux Sumpps sont la dotation versée par l'Etat et les droits payés par les étudiants inscrits à l'université , inclus dans les frais globaux de scolarité.
La dotation de l'Etat n'a que peu augmenté au cours des dernières années . Elle est retracée de façon relativement floue dans le PAP « Recherche et enseignement supérieur » puisqu'elle n'est pas distinguée d'autres dotations destinées à l'animation sportive et culturelle ainsi qu'aux étudiants handicapés. Selon les données fournies par la DGESIP, cette dotation s'est établie à 5,2 millions d'euros pour l'année 2009-2010.
Depuis 2009, et conformément au principe d'autonomie des universités, la participation de l'Etat n'est plus fléchée mais est versée dans le cadre d'une dotation globale . Les universités sont donc libres d'accentuer ou non l'effort réalisé par l'Etat en direction des Sumpps. La DGESIP estime que les pratiques sont très variables selon les universités.
La participation des étudiants au fonctionnement des Sumpps s'est longtemps établie à 4,57 euros, un montant resté fixe entre 2001 et 2012. A partir de la rentrée 2012, celui-ci passe à 5 euros 22 ( * ) .
Selon les données fournies dans le rapport d'activité 2009-2010, les ressources des Sumpps se répartissaient globalement de la façon suivante :
|
Ressources des services de médecine
préventive
|
||
|
(en euros) |
||
|
Montant |
Part
|
|
|
Subvention du ministère de l'enseignement supérieur |
5 179 911 |
34 % |
|
Participation des étudiants |
6 011 540 |
39 % |
|
Autres ressources |
4 166 837 |
27 % |
|
Total |
15 358 288 |
100 % |
|
Source : DGESIP |
||
De l'avis général des personnes rencontrées par vos rapporteurs, ces ressources sont clairement insuffisantes pour permettre aux Sumpps de mener des actions ambitieuses , que ce soit en termes de prévention ou de soins. Les représentants de l'Adssu ont ainsi souligné qu'il leur était impossible de répondre à certaines demandes des étudiants, par exemple pour des soins dentaires ou d'ophtalmologie, en raison des coûts matériels que nécessiterait un suivi médical approprié.
L'absence de fléchage des crédits conduit en outre à faire très largement dépendre le dynamisme des Sumpps du portage politique de l'université tout en rendant difficile le suivi des dotations allouées par la DGESIP.
3. ... ni d'une clarification du statut des personnels
Au cours de l'année 2009-2010, seuls 28 % des directeurs disposaient d'un contrat à durée indéterminée (CDI). En outre, seuls huit directeurs sur cinquante-trois étaient présents à temps plein dans le service.
|
Statut des directeurs des Sumpps pour l'année 2009-2010 |
||
|
Nombre |
Pourcentage |
|
|
Contrat à durée déterminée (CDD) |
18 |
34 % |
|
Contrat à durée indéterminée (CDI) |
15 |
28 % |
|
Titulaire de la fonction publique |
10 |
19 % |
|
Vacation |
5 |
9 % |
|
Autre |
3 |
6 % |
|
Poste vacant |
2 |
4 % |
|
Total |
53 |
100 % |
|
Source : Bilan d'activité des Sumpps/Siumpps, année universitaire 2009-2010 |
||
Cette situation est particulièrement préjudiciable au bon fonctionnement des Sumpps. En effet, le manque de stabilité à la tête du service nuit à l'engagement d'une dynamique de long terme et à la mise en place de projets ambitieux.
En dehors des directeurs, les Sumpps comptaient au total 1 010 agents en 2009-2010.
Tout comme pour les directeurs, les statuts de ces personnels sont très variables et parfois précaires. Si les médecins et les psychologues sont tous recrutés et gérés par les Sumpps, ce n'est le cas que d'une infirmière sur deux et d'une assistante sociale sur quatre. Plus de 13 % des assistantes sociales sont mises à disposition par les Crous.
La conférence des présidents d'universités (CPU) a rédigé un guide des bonnes pratiques pour le recrutement et la gestion des personnels non titulaires des Sumpps en partenariat avec l'Adssu. Cependant, ainsi que le reconnaît la DGESIP, son application est très variable d'une université à l'autre.
Le statut précaire d'un certain nombre de personnels est directement lié au manque de moyens des Sumpps. Il leur est en effet difficile d'être attractifs auprès des personnels et de proposer des perspectives de carrière et d'évolution des rémunérations intéressantes.
|
Résumé Malgré les évolutions intervenues au cours des années récentes pour mieux définir leurs missions, les Sumpps souffrent d'un manque chronique de moyens financiers ainsi que de la précarité d'une partie de leurs personnels. Propositions Accroître leur rôle en termes de vaccination. Mettre fin aux situations de précarité des personnels. Renforcer les moyens budgétaires, dans le cadre contraint des finances publiques. Développer l'animation d'un réseau des Sumpps pour renforcer le pilotage et l'échange d'informations et de bonnes pratiques. |
B. LA NÉCESSITÉ DE REPENSER LA PLACE ET LES CAPACITÉS D'ACTION DES SERVICES DE MÉDECINE PRÉVENTIVE
1. Etendre la compétence des services de médecine préventive à l'ensemble de la population étudiante
La question du statut des Sumpps, notamment de leur rattachement éventuel aux centres régionaux des oeuvres universitaires et sociales (Crous), a été soulevée devant vos rapporteurs.
Ce rattachement pourrait se justifier dans la mesure où il ouvrirait clairement le champ de compétences des Sumpps à l'ensemble des étudiants , quel que soit l'établissement dans lequel ils sont scolarisés. Actuellement, en raison de leur rattachement aux universités, les Sumpps ne sont a priori accessibles qu'aux jeunes qui y inscrits.
Certes, 80 % des Sumpps ont signé des conventions avec d'autres catégories d'établissements mais les processus ne sont pas formalisés, ce qui rend difficile une couverture équitable de l'ensemble des étudiants. Ceux qui continuent d'effectuer leur scolarité dans des lycées (BTS, classes préparatoires) sont particulièrement pénalisés par cette organisation.
Sans aller jusqu'à un rattachement des Sumpps aux Crous, qui n'ont pas de compétence particulière en matière de santé, vos rapporteurs estiment nécessaire d' étendre explicitement leurs compétences à l'ensemble des étudiants qui ne relèvent pas de l'université .
2. Renforcer la visibilité des services de médecine préventive et leurs liens avec les autres offreurs de soins
Les Sumpps souffrent d'un manque de visibilité auprès des étudiants. Seuls un tiers des jeunes scolarisés en licence ont effectué leur visite médicale préventive et selon l'enquête d' emeVia sur la santé des étudiants parue en 2011, moins de 2 % des étudiants choisiraient spontanément de s'y rendre lorsqu'ils sont malades. Les retours d'expériences disponibles montrent cependant que, lorsqu'ils sont au courant de leur existence, les étudiants sont généralement très satisfaits de la qualité des prestations et de l'accompagnement fournis par les Sumpps.
Un renforcement de leur visibilité devrait passer par des efforts en matière de communication et une formalisation des bonnes pratiques qui peuvent être observées dans certains services. Loin d'être anecdotique, un changement de la dénomination de ces services , complexe et à l'acronyme peu harmonieux, apparaît nécessaire à vos rapporteurs. Il devrait notamment permettre de faire ressortir au même plan leurs missions de soins et de prévention.
L'affirmation du rôle que peuvent jouer les Sumpps auprès des étudiants doit également passer par un renforcement de leurs liens avec d'autres structures ou acteurs de la santé étudiante.
Les Sumpps ont la possibilité de porter ou passer des conventions avec les bureaux d'aide psychologique universitaire (Bapu), qui sont chargés d'accueillir gratuitement les étudiants souhaitant bénéficier d'une aide psychologique. Si ces structures présentent une véritable utilité, elles sont loin d'être généralisées sur le territoire national puisqu'il n'en existe actuellement que vingt. En outre, leurs actions n'ont jamais fait l'objet d'une évaluation formelle et, selon la LMDE, seuls 8 % des étudiants connaissent leur existence. Une coordination accrue entre Sumpps et Bapu permettrait certainement de pallier leur manque de visibilité auprès des étudiants et d'apporter des réponses plus adaptées à leurs besoins d'accompagnement psychologique.
Le dispositif des étudiants relais-santé gagnerait également à être renforcé. Jusqu'à présent, seize services ont mis en place cet outil qui regroupe 389 étudiants relais-santé.
|
Missions des étudiants relais-santé Les étudiants relais-santé jouent un rôle d'interfaces entre les professionnels de santé, les structures administratives et les étudiants. Ils peuvent agir de façon bénévole ou dans le cadre d'un contrat de travail. Ils ont pour mission de : - recueillir des informations sur la qualité de vie des étudiants, sur les difficultés et les préoccupations qu'ils rencontrent dans leur vie quotidienne, discuter autour des situations qui peuvent leur faire prendre des risques ; - repérer, écouter, orienter les étudiants en difficulté ; - aider les étudiants à s'informer et à communiquer sur les thèmes concernant la santé, la prévention et la prise de risques ; intervenir dans les soirées festives ; - faire connaître les prestations offertes par les Sumpps et faciliter l'accès aux autres structures de soins ; participer ou développer des outils de promotion du service mais aussi des supports adaptés pour intervenir sur les différents thèmes de prévention ; - organiser et évaluer avec les professionnels du Sumpps des actions de prévention sur les lieux de vie des étudiants ; - jouer le rôle de personnes ressources pour les étudiants handicapés. Source : Bilan d'activité des Sumpps/Siumpps. Année universitaire 2009-2010 |
Les Sumpps entretiennent également des relations avec les services universitaires d'activités physiques et sportives (Suaps), en premier lieu lorsqu'ils délivrent les certificats de non-contre-indications à la pratique sportive. Les actions communes de prévention parfois développées par ces deux services, notamment sur les questions de bien-être et pour la promotion de l'activité physique, pourraient être systématisées et renforcées, ce qui contribuerait certainement à accroître la visibilité des Sumpps auprès des étudiants.
Dans le cadre de leurs missions de soins, il apparaît nécessaire que les Sumpps soient en mesure de nouer des partenariats avec les autres offreurs de soins de proximité , qu'il s'agisse des établissements de santé ou des professionnels libéraux.
|
Résumé Les Sumpps souffrent d'un manque de visibilité auprès des étudiants et disposent de marges de manoeuvres importantes pour davantage se coordonner avec les autres acteurs de l'offre de soins et d'accompagnement des étudiants. Propositions Etendre réellement le champ de compétences des Sumpps aux étudiants et élèves qui ne relèvent pas de l'université. Faciliter la visibilité des actions des Sumpps, y compris en modifiant leur dénomination. Favoriser les liens de partenariat avec les autres offreurs de soins de proximité (qu'ils soient en libéral ou hospitaliers). |
3. Intégrer l'action des Sumpps dans le cadre d'une politique de prévention repensée
Les actions de prévention menées à destination des étudiants, si elles sont nombreuses, apparaissent relativement éparpillées et insuffisamment évaluées.
Les mutuelles étudiantes insistent fréquemment sur l'importance de leur rôle dans ce domaine ainsi que sur celle de l'effet « pair » déjà évoqué. Lors de leur déplacement à Lyon auprès de la Smerra, vos rapporteurs ont eu un aperçu des partenariats qui peuvent être développés localement, notamment avec des associations telles qu'Avenir santé, pour prévenir les conduites à risques et sensibiliser à certains enjeux de santé publique.
S'ils sont pleinement conscients de l'implication des acteurs dans ce domaine et de la plus-value que peuvent apporter les mutuelles étudiantes, vos rapporteurs regrettent la difficulté à évaluer les actions menées.
La Cour des comptes a récemment souligné l'insuffisance du pilotage de la politique et des acteurs de la prévention 23 ( * ) . Impulser des mesures ambitieuses à destination des étudiants supposerait donc, en premier lieu, d'assurer une coordination accrue entre la DGESIP et la direction générale de la santé, afin que puisse être fixé un cadre clair et cohérent aux actions qui seraient déployées localement . Ce sont les agences régionales de santé (ARS) qui ont vocation à mettre en oeuvre au niveau régional les mesures de prévention.
Or, l'article L. 831-1 du code de l'éducation, qui définit les missions des Sumpps, dispose que ceux-ci concourent à la mise en oeuvre des actions prévues par le programme régional pour l'accès à la prévention et aux soins des personnes les plus démunies , qui fait lui-même partie du projet régional de santé 24 ( * ) . Il y aurait donc une véritable logique à ce que les Sumpps soient des interlocuteurs à part entière des ARS.
Les ARS pourraient jouer un rôle renforcé en matière de prévention, pour définir les politiques prioritaires en fonction des territoires et surtout coordonner les acteurs. Des appels d'offres pourraient être lancés sur différents thèmes auxquels répondraient les acteurs compétents, notamment les mutuelles et les associations étudiantes. Les actions mises en oeuvre feraient ensuite l'objet d'une évaluation précise selon une méthodologie partagée.
|
Résumé L'action des Sumpps a vocation à s'insérer dans le cadre plus global d'une politique de prévention rénovée à destination des étudiants, pilotée au niveau national et mise en oeuvre et coordonnée par les ARS. Propositions Définir au niveau national une véritable politique de prévention à destination des jeunes en général, des étudiants en particulier. Confier aux ARS la mission de coordonner l'application de cette politique au niveau régional, en lançant des appels d'offres ciblés et en évaluant les actions menées. |
TRAVAUX DE LA COMMISSION
Réunie le mercredi 12 décembre 2012 , sous la présidence de Mme Annie David, présidente, la commission examine le rapport d'information du groupe de travail sur la sécurité sociale et la santé des étudiants , dont M. Ronan Kerdraon et Mme Catherine Procaccia sont rapporteurs.
M. Ronan Kerdraon, rapporteur . - Notre commission souhaitait apprécier si la sécurité sociale étudiante fonctionne de manière satisfaisante et évaluer l'état de santé des étudiants. Le groupe de travail, qu'elle a créé au début de l'année, a organisé une table ronde avec l'ensemble des organisations étudiantes représentatives, et procédé aux auditions des principaux acteurs. Il s'est rendu à Nantes, dans les agences parisiennes de la LMDE et de la Smerep - les deux mutuelles compétentes pour l'Ile-de-France -, sur une chaîne d'inscription administrative à l'université Pierre et Marie Curie sur le campus de Jussieu, ainsi que dans une mutuelle régionale à Lyon.
Mme Catherine Procaccia, rapporteur . - Commençons par la sécurité sociale étudiante, ce marronnier qui resurgit à chaque rentrée universitaire. Nous recevons de nombreux courriers sur ce thème : entre discours lénifiants et dysfonctionnements concrets, difficile de se forger une opinion.
Inspiré de la loi Morice de 1947 relative aux fonctionnaires, le régime délégué d'assurance maladie pour les étudiants, rattaché au régime général et géré par les mutuelles étudiantes, a peu évolué depuis sa création en 1948. Les prestations versées sont identiques à celles du régime général, lequel rembourse aux mutuelles le montant des prestations et leur verse des remises de gestion destinées à compenser leurs coûts de fonctionnement.
Les modalités de calcul de ces remises ont évolué au fil des décennies ; en 2011, elles s'élèvent à 52 euros par étudiant, soit davantage que celles des autres mutuelles gestionnaires du régime de base, qui ont consenti un effort, dans le cadre de l'enveloppe globale attribuée par la Caisse nationale d'assurance maladie des travailleurs salariés (Cnam), pour parvenir à ce résultat.
Selon la Cnam, 82 millions d'euros de remises de gestion ont été versés aux mutuelles étudiantes en 2009. Les prestations versées au titre de la couverture de base s'élevaient à 687 millions d'euros et les cotisations étudiantes représentaient 162 millions d'euros.
En 1948, l'Union nationale des étudiants français (Unef) a créé la Mnef, compétente sur l'ensemble du territoire, sauf en Lorraine où existait déjà la mutuelle générale des étudiants de l'Est (MGEL). En 1972, le monopole a éclaté et le Gouvernement a autorisé des mutuelles à vocation régionale. Par la suite, la Mnef est devenue la mutuelle des étudiants (LMDE) à la suite du scandale bien connu. Pour gérer sa sécurité sociale, c'est-à-dire son régime obligatoire de base, un étudiant a le choix entre la LMDE (920 000 affiliés) et l'une des dix mutuelles régionales (850 000 affiliés). Chacune est indépendante, même si des accords de partenariat ont pu être noués, comme entre la LMDE et la mutuelle générale de l'éducation nationale (MGEN). En outre, les mutuelles régionales forment le réseau emeVia (auparavant, USEM), qui est une structure de coordination et de représentation.
Le principe est que tout étudiant de l'enseignement supérieur s'inscrive au régime étudiant, mais l'âge d'inscription varie selon le régime des parents, lequel assure en 2011 un quart des étudiants. L'inscription est gratuite jusqu'à l'âge de vingt ans, et payante au-delà (207 euros pour l'année universitaire 2012-2013). Les boursiers, exonérés de cotisation, doivent la régler et se la faire rembourser s'ils ne disposent pas des justificatifs d'attribution au moment des inscriptions universitaires.
En outre, un étudiant qui poursuit une activité salariée « continue et régulière » tout au long de l'année universitaire est dispensé de l'affiliation et du paiement de la cotisation à la sécurité sociale étudiante si son contrat de travail couvre l'ensemble de l'année universitaire et qu'il effectue au moins 60 heures de travail par mois (ou 120 heures sur trois mois) ou justifie d'un salaire au moins égal à soixante fois le Smic horaire par mois. De même, les apprentis relèvent par principe du régime général et peuvent ainsi bénéficier des prestations en espèces, c'est-à-dire d'indemnités journalières en cas de maladie, alors que les affiliés au régime étudiant n'ont droit qu'aux prestations en nature, soit le remboursement des soins.
Autre complexité : la gestion du régime obligatoire de base est assurée par des « mutuelles », selon les termes du code de la sécurité sociale, qui commercialisent également des contrats de complémentaire santé. Cette double casquette, qui se retrouve aussi chez les fonctionnaires, se conjugue avec une autre particularité : les étudiants ont le choix, pour leur régime de base, entre deux organismes offrant des prestations identiques. Cette concurrence pour le régime de base existe également pour les affiliés du régime social des indépendants (RSI), pour les exploitants agricoles et pour certains professionnels de santé - dans ce dernier cas cependant, c'est le régime d'affiliation qui change, pas seulement le gestionnaire.
Le régime étudiant conjugue les paradoxes. Selon ses défenseurs, il autoriserait une première « appropriation » de la sécurité sociale par les jeunes. Pourtant, sa complexité apparaît contradictoire avec cette idée d'apprentissage. Il est d'ailleurs très mal compris par les étudiants et leur famille.
M. Ronan Kerdraon, rapporteur . - Le système fonctionne-t-il bien ? De multiples alertes laissent penser que le traitement des dossiers ne correspond pas toujours à sa mission de service public. Sans que nous disposions de sondage scientifique, les messages déposés sur le site internet du Sénat, ainsi que nos discussions avec des étudiants, mettent en avant, plus particulièrement pour la LMDE, de longs délais de remboursement et, surtout, la très grande difficulté à joindre un correspondant.
L'enquête plus exhaustive publiée par UFC-Que choisir en septembre dernier confirme cette impression : elle met en avant la complexité pour les étudiants, le coût pour la société, la qualité de service « en berne », une difficulté récurrente à joindre certaines plateformes téléphoniques et des courriers et mails restés sans réponse. Le taux de décroché, c'est-à-dire le pourcentage des appels entrants effectivement traités, varie du simple au double selon les mutuelles : 45 % pour la LMDE, taux confirmé par la Cnam, durant le premier trimestre 2012, soit pendant une période qui ne constitue pas un pic d'activité, contre 96 % pour la MGEL ou 90 % pour la Smerep. Lors de notre visite à la plateforme téléphonique de la Smerra à Lyon, les choses semblaient fonctionner.
En outre, un tiers des nouveaux étudiants seraient toujours sans carte Vitale trois mois après leur affiliation. Enfin, selon un questionnaire en ligne, les personnes ayant tenté de contacter leur mutuelle ont « difficilement » obtenu une réponse pour 83 % d'entre elles par téléphone, pour 80 % par courrier ou mail et pour 46 % en agence. Nos auditions montrent que ce constat est relativement partagé.
Le processus d'affiliation est une première cause de difficulté. L'étudiant indique le choix de son centre de gestion à l'établissement d'enseignement supérieur, qui transmet l'information aux mutuelles étudiantes sous des formats variables, le cas échéant par un formulaire papier, qui n'a pas été actualisé depuis presque trente ans. Selon la LMDE, la transmission papier représente environ 20 % du total. Lorsque la transmission est informatique, il n'y a pas de format type. Alors que les inscriptions s'effectuent le plus souvent au début de l'été, l'affiliation au régime étudiant ne débute qu'à compter du 1 er octobre et les établissements transmettent les informations parfois plusieurs semaines après cette date. En outre, les inscriptions se concentrent sur une période courte, ce qui crée un pic d'activité.
Ensuite, le régime étudiant est un régime de transition : par définition, les jeunes n'y étaient pas inscrits avant de commencer leurs études supérieures. La « mutation interrégimes », c'est-à-dire la nécessité de récupérer les informations de la caisse antérieure, provoque une lourdeur administrative.
Depuis la réforme de l'assurance maladie, tout jeune dispose d'une carte Vitale à l'âge de seize ans, mais elle doit être actualisée au moment de l'affiliation pour être valide. Là encore, les échanges d'informations ne sont ni standardisés ni toujours informatisés. La création de la carte vitale 2 a entraîné des tensions majeures. Mieux vaut ne pas s'écarter du chemin tracé : pour les étudiants non ressortissants communautaires, la mutuelle doit, au préalable, demander un numéro d'immatriculation au service administratif national d'identification des assurés qui répond habituellement sous six mois...
Ainsi, la seule administration du fichier des bénéficiaires représente 15 % de ses coûts de gestion pour la Cnam, mais 44 % pour la LMDE.
Mme Catherine Procaccia, rapporteur . - Nos recommandations privilégient une approche pragmatique. Premièrement, simplifions les conditions d'affiliation : tout le monde doit être affilié au régime étudiant au même âge.
Deuxièmement, uniformisons les modalités de recueil des informations par les établissements d'enseignement supérieur et de transmission aux mutuelles étudiantes. Le sujet a été longtemps négligé pas le ministère de l'enseignement supérieur. Que les établissements exercent pleinement leur compétence et de manière efficace pour tous ! Systématisons l'échange d'informations par voie électronique. Nous proposons également que les lycéens disposent d'une information claire et documentée sur la sécurité sociale étudiante fournie par l'éducation nationale au moment où ils choisissent leur filière d'enseignement supérieur.
Troisièmement, les opérations de mutations interrégimes doivent être lancées dès réception des informations pertinentes par les établissements d'enseignement supérieur. Inutile d'attendre le 1 er octobre si les cours démarrent avant. Rendons également obligatoire la transmission électronique des informations entre régimes, par exemple pour le nom du médecin traitant.
Quatrièmement, évitons les réinscriptions annuelles inutiles. Les étudiants changeant rarement de centre de gestion en cours de cursus, leur affiliation demeurerait valide jusqu'à un changement réel de situation ou pour une durée de trois ans, sous réserve d'un changement de statut.
Cinquièmement, il faut développer les services disponibles sur internet, pour désengorger les plateformes d'accueil : consultation du dossier personnel et suivi des demandes de remboursement ; impression de documents comme la carte européenne d'assurance maladie ou l'attestation de droits...
Sixièmement, il faut limiter les allers et retours entre régimes, dans le cas des cursus en alternance. Pourquoi ne pas s'inspirer du maintien des droits, aujourd'hui dérogatoire ? Il faut également prendre en compte la couverture liée aux accidents du travail et aux maladies professionnelles, lorsque l'étudiant travaille.
Autre point : selon les mutuelles, les remises de gestion sont trop faibles. Un turn over important provoque des surcoûts, de même que la concurrence entre les deux centres de gestion. Nos propositions vont dans le sens d'une réduction des frais de fonctionnement et alors, nous pourrons évaluer correctement les charges réelles des mutuelles afin de déterminer le niveau des remises de gestion, qui a été légèrement revalorisé au 1 er janvier 2011.
Enfin, le terme « mutuelle » prête à confusion ; il pourrait être modifié pour correspondre à la réalité de la gestion du régime de sécurité sociale.
M. Ronan Kerdraon, rapporteur . - Au-delà de l'urgence, nous souhaitons un débat raisonné et serein sur l'avenir du régime de sécurité sociale des étudiants. A la demande de notre présidente, le Sénat a réalisé une étude de législation comparée sur l'assurance maladie et les étudiants. Dans les huit pays expertisés (Allemagne, Belgique, Espagne, Danemark, Italie, Pays-Bas, Royaume-Uni et Suède), les étudiants sont pour l'essentiel soumis aux dispositions du droit commun et ne relèvent pas d'un régime délégué.
A moyen terme, nous pourrions envisager un premier scénario alliant maintien d'un régime spécifique et mutualisation des tâches de gestion. En raison de leur taille, certaines mutuelles de fonctionnaires ont déjà fait ce choix pour les activités de liquidation et d'exploitation informatique : la CPAM des Yvelines gère le « back office » de la mutuelle générale de la police, celle des Hauts-de-Seine intervient pour la caisse d'assurance maladie des industries électriques et gazières... Par exemple, les mutuelles étudiantes conserveraient l'accueil physique, les courriers et les réclamations ; l'assurance maladie liquiderait les prestations, assurerait les contrôles et la gestion des fraudes, voire gérerait les affiliations du répertoire national interrégimes ou les cartes vitales. Les mutuelles maintiendraient ainsi le lien avec les étudiants et leur identité propre. Une telle solution constitue un minimum : pas de big bang, mais une amélioration sensible des modalités de gestion.
A long terme, deux options s'offrent à nous : soit conserver le régime délégué pour préserver l'esprit fondateur d'une gestion par les étudiants, mais en ne confiant sa gestion qu'à un seul organisme, soit attribuer la gestion de la sécurité sociale des étudiants au régime des parents, à titre indépendant naturellement.
La complexité du système ne favorise pas l'autonomie de l'étudiant : les parents qui le peuvent sont obligés d'aider leurs enfants à se repérer dans ce dédale. La question du maintien ou de la disparition du régime étudiant n'est pas taboue, mais elle ne saurait masquer les problèmes urgents pour améliorer la qualité du service rendu aux affiliés. Les besoins des étudiants en santé sont globalement plus faibles que le reste de la population ; ce n'est pas une raison pour que le système fonctionne mal !
Mme Catherine Procaccia, rapporteur . - En ce qui concerne la santé des étudiants, nous avons regretté de ne pas disposer d'informations fiables et complètes. Des études des mutuelles et des enquêtes triennales de l'Observatoire national de la vie étudiante (OVE), il ressort que les étudiants sont dans leur très grande majorité en bonne santé. Si les chiffres divergent légèrement selon les enquêtes, huit étudiants sur dix se déclarent satisfaits, voire très satisfaits, de leur état de santé ; 1 % à 2 %, s'estiment à l'inverse en mauvaise santé. Très peu sont confrontés à des pathologies lourdes ou chroniques. Leur consommation de soins est par conséquent limitée. Cependant, comme pour la population en général, les rappels de vaccination souffrent de retards grandissants.
Plus inquiétant, la vie étudiante semble associée, pour un nombre non négligeable de jeunes, à une fragilité psychologique qui nuit à leur sentiment de bien-être général. Selon l'Observatoire, plus d'un étudiant sur trois, parmi ceux ayant répondu, déclarait en 2010 avoir rencontré des problèmes de sommeil ou éprouvé un sentiment de tristesse ou de déprime au cours de la semaine ayant précédé l'enquête. Un étudiant sur quatre disait s'être senti seul ou isolé, et quasiment la moitié nerveux ou tendus. Le degré d'exigence des études a une influence en la matière, tout comme les conditions de vie des étudiants et les inquiétudes face à l'avenir professionnel. Période de transition et d'apprentissage, la vie étudiante est aussi une période de ruptures, notamment avec le domicile parental, dont les conséquences ne doivent pas être sous-estimées. Le besoin de soutien psychologique constitue ainsi l'une des premières raisons de fréquenter les services de médecine préventive universitaire.
Enfin, certaines conduites à risques et addictives peuvent être aggravées au cours de la vie étudiante. Les professionnels de santé et des établissements d'enseignement supérieur sont préoccupés par la consommation démesurée d'alcool, notamment la pratique du binge drinking. La commission des lois y a consacré un récent rapport d'information, préparé par André Reichardt et Corinne Bouchoux.
Selon la LMDE et l'OVE, un tiers des étudiants a déjà renoncé à des soins. Parmi les motifs invoqués, le manque de temps et l'automédication arrivent avant les motifs financiers, évoqués par 29 % des étudiants dans l'enquête de la LMDE, mais seulement par 12 % dans l'enquête de l'OVE. Il serait intéressant de disposer d'une analyse plus précise. On peut en effet penser que les étudiants sont particulièrement affectés lorsque la part de la sécurité sociale de base dans le remboursement est faible, par exemple en odontologie ou en optique. De même, le taux de souscription à une complémentaire santé donne lieu à des divergences sensibles : 20 % des étudiants n'en disposeraient pas selon les organisations représentatives et mutuelles, moins de 10 %, selon l'OVE.
De telles divergences rendent difficile une analyse objective et fine des conditions d'accès aux soins des étudiants. Pour les mutuelles et les organisations représentatives, la précarisation croissante des étudiants les conduit à renoncer de plus en plus à des soins spécialisés et même à la consultation d'un médecin généraliste. Dans certaines régions, la faible part de médecins en secteur 1, par exemple, en gynécologie, accentue ces difficultés. L'OVE ne partage pas ce constat bien qu'il admette que l'étude menée en 2010 n'a peut-être pas pris totalement en compte l'impact de la crise économique et que les résultats de la prochaine enquête triennale pourraient être différents.
Nous proposons d'ailleurs que, comme les bénéficiaires de la CMU-c et bientôt de l'aide à l'acquisition d'une complémentaire santé (ACS), les étudiants bénéficient, de droit, des tarifs opposables dans certaines conditions, par exemple pour une consultation de généraliste ou de spécialiste, sur une période à définir.
M. Ronan Kerdraon, rapporteur . - Les étudiants qui, bien souvent, ne considèrent pas la santé comme une priorité, sacrifieront d'autant plus facilement le budget qui lui est consacré en cas de difficultés financières. Ils préfèreront, en renonçant à une complémentaire santé, prendre le risque d'une dépense future, peut-être importante mais hypothétique, plutôt que d'engager une dépense immédiate plus limitée.
En outre, ils ont le plus grand mal à appréhender le champ exact des remboursements, tant pour le régime de base que pour la complémentaire. Pourquoi, à cet égard, ne pas créer un label pour les contrats de complémentaire santé à destination des étudiants, afin d'assurer une plus grande transparence en définissant un panier de soins adapté et un niveau de remboursement adéquat ? A ces éléments, s'ajoutent la complexité du parcours de soins, notamment du choix du médecin traitant lorsque l'étudiant quitte le domicile familial, voire change de lieu d'études, et un manque d'information, par exemple sur l'ACS.
Les étudiants ont d'ailleurs peu accès à l'ACS ou à la CMU-c, car ils ne peuvent déposer une demande autonome que dans des conditions restrictives : ne plus habiter chez leurs parents, ne plus être rattaché à leur domicile fiscal et ne pas toucher de pension alimentaire de leur part.
Mme Annie David, présidente . - C'est insurmontable !
M. Ronan Kerdraon, rapporteur . - Plusieurs collectivités territoriales ont mis en place leur propre dispositif, à l'image de la région Pays-de-la-Loire qui a lancé à la rentrée 2011 un « pass complémentaire santé », dont le montant peut s'élever jusqu'à 100 euros pour l'acquisition d'une première complémentaire ; 3 500 jeunes en ont bénéficié au cours de l'année 2011-2012. Si de telles initiatives méritent d'être saluées, elles posent cependant la question du risque de rupture d'égalité entre les jeunes selon leur lieu d'études. Sans doute la mise en place d'un chèque santé au niveau national, préconisation que le rapport de Laurent Wauquiez formulait déjà en 2006, devrait-elle être envisagée.
Il est difficile d'avoir une appréciation univoque de la situation de la population étudiante dans son ensemble, mais il apparaît clairement que certains étudiants sont dans une situation particulière de fragilité, notamment les étudiants étrangers, qui représentent aujourd'hui 12 % de la population étudiante. A Nantes, le président d'une association, qui apporte une aide alimentaire aux étudiants étrangers, nous a expliqué que la plupart d'entre eux sous-estiment largement les difficultés administratives et financières auxquelles ils vont être confrontés. Celles-ci deviennent parfois kafkaïennes et peuvent être une source importante de stress conduisant à la dégradation de leur état de santé physique et psychologique. Pour améliorer leurs conditions d'accueil en France, il conviendrait de simplifier leur parcours administratif, de limiter les visites médicales qui leur sont demandées et de faciliter leur accès au système de couverture maladie français.
Les structures qui, au sein des établissements d'enseignement supérieur, assurent le suivi sanitaire des étudiants et effectuent auprès d'eux des actions de prévention, sont confrontées à un manque chronique de moyens ainsi qu'à l'absence d'une véritable politique de santé publique. Les services universitaires de médecine préventive et de promotion de la santé (Sumpps) assurent ce suivi dans les universités. Au nombre de cinquante-neuf, répartis sur l'ensemble du territoire, ils ont pour mission d'organiser, en particulier, au moins un examen préventif par étudiant au cours des trois premières années passées dans l'enseignement supérieur. Le décret paru en 2008 les autorise à se constituer en centres de santé afin d'exercer une réelle activité de soins auprès des étudiants. Ce statut doit certainement être encouragé, même si les directeurs de Sumpps nous ont indiqué qu'il n'était pas indispensable pour remplir certaines missions.
Les Sumpps - quel sigle ! - souffrent d'un manque de visibilité. L'enquête de 2011 d'EmeVia sur la santé des étudiants révèle que seulement 1,9 % d'entre eux s'y rendent lorsqu'ils sont malades. De plus, ils s'adressent d'abord aux étudiants inscrits à l'université. Si 80 % des services ont signé des conventions avec d'autres établissements d'enseignement supérieur, ces partenariats ne suffisent pas à couvrir l'ensemble de la population étudiante, notamment les étudiants en BTS ou en classe préparatoire, qui continuent d'être scolarisés dans les lycées.
En outre, leurs moyens humains et financiers sont insuffisants pour qu'ils exercent leurs missions dans des conditions satisfaisantes. Moins d'un tiers des directeurs disposent d'un contrat de travail à durée indéterminée et seulement 15 % sont présents à temps plein. Or, le manque de stabilité à la tête des services nuit à l'engagement d'une dynamique de long terme et à la mise en place de projets ambitieux, comme de partenariats. La variabilité des statuts et la relative précarité des personnels se retrouvent du haut en bas de l'échelle.
Deux sources principales de financement viennent alimenter le budget des Sumpps : d'une part, une dotation budgétaire de l'Etat qui s'établissait à 5,2 millions d'euros pour l'année scolaire 2009-2010, son montant étant jugé largement insuffisant par l'ensemble des acteurs ; d'autre part, une participation des étudiants comprise dans leurs droits de scolarité, fixée à 5 euros depuis la rentrée 2012 après être longtemps restée figée à 4,57 euros, soit 6 millions d'euros en 2009-2010.
D'autres structures peuvent venir en aide aux étudiants, tels les bureaux d'aide psychologique universitaires, où des équipes pluridisciplinaires les accueillent gratuitement. Il n'y en a cependant que vingt sur l'ensemble du territoire, aux statuts et conditions de fonctionnement très variables. Leur action n'a fait l'objet d'aucun bilan.
Nos recommandations concernent le fonctionnement des Sumpps. En premier lieu, il convient de mettre fin à la situation de précarité dans laquelle se trouvent trop de leurs personnels. Le guide des bonnes pratiques pour le recrutement et la gestion des personnels non statutaires des services de médecine préventive, publié en 2010, doit être mieux appliqué et sa portée renforcée.
Etendons à tous les Sumpps le statut de centres de vaccination, une mission au coeur de leur rôle de prévention. Malgré les contraintes, une hausse de leur budget nous semble indispensable, à charge pour eux de nouer des partenariats avec les autres structures de soins sur le territoire.
Moins coûteux et très simple à mettre en oeuvre : remplacer l'acronyme peu harmonieux de « Sumpps » leur donnerait plus de lisibilité et indiquerait clairement leur mission de fournir des soins aux étudiants ; leurs méthodes de communication, notamment en ce qui concerne la visite médicale de prévention, gagneraient à être améliorées par la mutualisation des meilleures pratiques observées.
A plus long terme et avant toute mesure d'ampleur, il serait utile de disposer d'un rapport d'inspection évaluant la situation des Sumpps, leur positionnement et leurs perspectives d'évolution. Le principe d'autonomie des universités, qui fait dépendre les Sumpps du niveau d'engagement de leur président, ne devrait pas s'opposer à une meilleure coopération, à un échange des bonnes pratiques et à un pilotage stratégique au niveau national. La question du rattachement des Sumpps est ouverte ; une organisation étudiante prône leur gestion par les Crous pour assurer un guichet unique, mais aucune autre ne partage cette position.
Mme Catherine Procaccia, rapporteur . - Le groupe de travail a pleinement pris conscience de la pertinence d'actions dirigées spécifiquement vers le public étudiant. La vie étudiante étant une phase d'apprentissage avant l'arrivée à l'âge adulte, elle constitue un moment privilégié pour acquérir certains réflexes et de bonnes habitudes en matière de santé.
Les mutuelles étudiantes ont fait de la prévention un marqueur de leur légitimité ; on nous a souvent exposé « l'effet pair », selon lequel une information destinée à un étudiant sera bien mieux comprise et acceptée si elle est transmise par un autre étudiant. Cependant, de nombreux - trop nombreux ? - acteurs interviennent dans le champ de la prévention et les actions engagées apparaissent éparpillées et difficiles à évaluer. Il n'y a pas de coordination de la politique de prévention en France ; un rapport de la Cour des comptes parlait pudiquement l'an passé « d'insuffisance de pilotage de la politique et des acteurs de la prévention ». Commençons par réaliser un état des lieux des actions de prévention à destination des étudiants.
Pourquoi les agences régionales de santé (ARS) ne se verraient-elles pas confier un rôle de coordination et de pilotage des politiques de prévention sur leurs territoires ? Des appels d'offres pourraient être lancés sur différents thèmes auxquels répondraient les acteurs compétents.
Mme Annie David, présidente . - Merci pour cet éclairage sur un dossier complexe.
M. Georges Labazée . - Nous préparons le rapport sur la politique nationale de vaccination, dans le prolongement des observations que la Cour des comptes nous a remises. Nous apprenons beaucoup au fil des auditions. Nous nous efforcerons de conforter vos observations à ce sujet de manière à marquer la cohérence des travaux de la commission.
M. Yves Daudigny, rapporteur général . - Je salue le travail des rapporteurs. Nous sommes en France les champions de la complexité et chaque réforme, loin de simplifier, ne fait que l'accentuer. Vous avez montré que chez nos voisins européens les étudiants sont soumis au droit commun. Pourquoi ne pas envisager une solution semblable ?
Mme Catherine Procaccia, rapporteur . - Les syndicats étudiants y sont hostiles.
Mme Catherine Deroche . - Bravo pour cet intéressant rapport ! Mes remarques sont identiques à celles de M. Daudigny. Le passage à un régime de droit commun semble être un élément de simplification.
Mme Chantal Jouanno . - Je n'avais pas conscience de cette complexité lorsque j'étais étudiante. La question du retour au droit commun a été soulevée, je n'y reviens pas. Je m'inquiète de la remise de gestion. Quoique d'un montant supérieur à celle d'autres régimes, elle ne se traduit pas par un bon fonctionnement. Mais vous l'avez dit, il faudrait une mission d'information sur cette seule question du fonctionnement.
Certaines spécialités comme l'odontologie ou l'ophtalmologie posent problème, à cause de la faiblesse du taux de remboursement. Vous avez également mentionné la gynécologie, est-ce pour les mêmes motifs ou en raison du nombre de praticiens ?
En matière de prévention, vous n'avez rien dit du sport, bénéfique sur tous les plans, y compris pour prévenir les conduites addictives. Votre idée de faire des Sumpps des centres de vaccination me paraît très bonne.
M. Jacky Le Menn . - Merci de cet excellent rapport. On justifie souvent la spécificité de gestion du régime en disant que les étudiants doivent être autonomes. C'est absurde ! Les jeunes étudiants n'ont pas l'expertise requise sur cette matière complexe. Des ratés sont inévitables. Il faut se rapprocher du droit commun, c'est le bon sens. Quitte à associer, comme en apprentissage, le monde étudiant.
Les Sumpps sont autonomes... à leur détriment. J'ai participé aux auditions de personnes pleines de bonne volonté, mais en situation précaire et sans guère de perspectives d'avenir. Cet à-peu-près donne le sentiment que les pouvoirs publics n'ont pas pris en compte la santé étudiante ni sa couverture financière. Une proposition de loi se justifierait, à mon sens, pour servir d'aiguillon, même si elle paraissait iconoclaste au regard des habitudes de fonctionnement du régime. Et que l'on ne vienne pas nous opposer, car c'est un argument, aussi absurde que le premier, qu'il n'y a pas lieu de s'inquiéter, car les jeunes sont rarement malades.
Votre proposition sur les ARS va dans le bon sens. Toutefois n'est-il pas prématuré de leur confier cette mission ? Si une intégration à terme est envisageable, gardons nous de tout renvoyer aux ARS, car on mesure mal les difficultés qu'elles rencontrent encore pour remplir leurs missions initiales. Quoi qu'il en soit, il serait bon de pousser l'exécutif, quel qu'il soit, à prendre plus au sérieux la sécurité sociale étudiante.
M. Ronan Kerdraon, rapporteur . - Souhaitons que ce rapport ne finisse pas sur une étagère. Car il n'est pas le premier sur ce sujet. Le rapport Wauquiez de 2006 faisait déjà des propositions, comme le rapport Nauche de 1993 qui était plus directement lié à l'affaire de la MNEF. Les étudiants et les professionnels de santé attendent de véritables changements.
Ce régime est une spécificité française, issue de la loi de 1948, mais sa gestion était alors déléguée à une seule mutuelle. Ce n'est plus le cas, et l'existence d'un réseau concurrentiel pose évidemment un problème. Nous avons interrogé la Cnam, qui n'est guère pressée de s'occuper de ce dossier...
M. Jacky Le Menn . - Bien sûr.
M. Ronan Kerdraon, rapporteur . - Il est vrai que le système n'est pas simple à gérer. L'hypothèse mérite cependant d'être examinée, sur le long terme et sans tabou.
L'idée de l'appropriation du système par les étudiants serait bonne si nous avions une information cohérente et complète dès le lycée. Or, seul un microcosme, et encore, peut faire face. Quant aux acteurs sur le terrain, c'est le plus total embrouillamini. Si nous pouvions mettre sur la table une boîte à outils, faite de mesures d'urgence et de long terme, pour améliorer le régime, ce serait une bonne chose, avec l'idée de mettre fin, à terme, à cette spécificité française.
Mme Catherine Procaccia, rapporteur . - Nous avons voulu être pragmatiques : on ne fera pas la révolution. Il faut, en revanche, préparer les esprits. Commençons par regarder de près les coûts de gestion. La LMDE va enfin travailler avec la MGEN sur son système informatique. Il était aberrant d'avoir plusieurs systèmes informatiques pour un même régime. Il y a des économies à faire, et le système n'en fonctionnera que mieux.
Quel gouvernement aura le courage de négocier ? Si l'on s'achemine vers une affiliation jusqu'à vingt-cinq ans au même régime de base que les parents, les mutuelles pourraient s'attacher à faire fonctionner les complémentaires maladies avec de vrais contrats labellisés, correspondant aux besoins des jeunes - lunettes, soins de conservation dentaire...
Il faudra vraiment faire avancer l'informatique. On ne peut se satisfaire qu'une mutuelle annonce comme un exploit qu'elle offrira en téléchargement la carte d'assuré européenne - en 2012 ! Les étudiants ne trouvent personne au bout du fil, si bien que les parents sont souvent obligés de se déplacer.
Une politique de vaccination, monsieur Labazée ? Je ne sais si l'on vérifie le carnet de vaccination lors de la journée défense et citoyenneté, mais la visite médicale durant les trois premières années universitaires pourrait, en tout cas, être l'occasion de le faire. Beaucoup d'étudiants sont en stage ou en alternance : la visite médicale d'embauche devrait aussi être une occasion. Il faudrait rendre obligatoire la vérification de la vaccination. Les jeunes sont en bonne santé, ils ne se soucient pas d'aller mettre le nez dans leur carnet : il faut les y aider.
M. Ronan Kerdraon, rapporteur . - Une partie de la remise de gestion devrait aller aux actions de prévention. Or, seulement 1,90 euro y va réellement, parce que les moyens sont affectés au back office. Les remises de gestion sont une enveloppe fermée ; les mutuelles se battent pour avoir leur part, d'où l'accord sur les 52 euros. Se pose le problème de la taille des structures, mais aussi du turn over, qui entraîne des coûts supplémentaires.
Mme Catherine Procaccia, rapporteur . - Il faudrait aussi avancer sur l'affiliation. Elle a lieu en juillet, mais ne prend effet qu'en octobre, alors que la rentrée des étudiants intervient en septembre.
Mme Annie David, présidente . - Il serait regrettable que ce rapport reste lettre morte. Jacky Le Menn suggère le dépôt d'une proposition de loi. Ce peut être à l'initiative des groupes, mais si ces vues emportent une large adhésion, on pourrait imaginer une proposition de loi signée par plusieurs sénateurs de la commission. N'oublions pas, cependant, que 1 700 salariés sont concernés. Il faudra mener une réflexion qui ne laisse rien ni personne de côté, pour trouver les moyens d'assurer un meilleur service à nos enfants. Songez au montant dérisoire du remboursement d'une paire de lunettes, même en incluant la part complémentaire !
Mme Catherine Procaccia, rapporteur . - La future loi de santé publique ne pourrait-elle pas être un véhicule adapté pour traiter quelques-uns des problèmes que nous avons soulevés ?
M. Ronan Kerdraon, rapporteur . - La logique voudrait qu'elle comporte un volet sur la santé des jeunes.
La commission autorise la publication du rapport d'information.
LISTE DES PERSONNES AUDITIONNÉES
Jeudi 19 avril 2012
Philippe Loup , président, et Thibaut Servant , vice-président en charge des affaires sociales, de la Fédération des associations générales étudiantes (Fage)
Emmanuel Zemmour , président, et Azwaw Djebara , vice-président, de l'Unef
Baki Youssoufou , président de la Confédération étudiante
Steven Da Cruz , président de la Promotion et défense des étudiants
Mercredi 9 mai 2012
Gabriel Szeftel , président de la mutuelle des étudiants (LMDE), Vanessa Favaro et François Galiay
Cédric Chevalier , président d'emeVia et de la mutuelle générale des étudiants de l'Est (MGEL), et Benjamin Chkroun, délégué général d'emeVia
Mercredi 30 mai 2012
Docteur Gilles Meyrignac , président de l'association des directeurs des services universitaires de médecine préventive et de promotion de la santé (Sumpps) (Adssu), directeur du Sumpps de l'université de Rouen, et professeur Laurent Gerbaud, directeur du Sumpps de Clermont-Ferrand
Monique Ronzeau, présidente de l'Observatoire national de la vie étudiante (OVE), et Elise Verley, chargée de mission
Jeudi 31 mai 2012
Frédéric Van Roekeghem , directeur général de la Cnam
Daniel Bideau , administrateur national de l'UFC-Que Choisir, et Mathieu Escot , chargé d'études pour la santé
Mercredi 13 juin 2012
Francis Kessler , avocat, professeur de droit
Mercredi 4 juillet 2012
Jean-Martin Cohen Solal , directeur général de la Mutualité française, Isabelle Millet-Caurier , directrice des affaires publiques, Marika Lefebvre , responsable du Pôle prévention-promotion de la santé de la direction santé, et Vincent Figureau , responsable du département des relations institutionnelles nationales
Gérard Pinson , directeur général de la Fondation santé des étudiants de France, Philippe Colin-Madan , directeur national des études et de la pédagogie de la fondation, et Docteur Philippe Lesieur , président de la commission médicale centrale
Docteur Sophie Biacabe , ancienne directrice du service universitaire de médecine préventive et de promotion de la santé de l'université de Nantes
Jean-Yves Grall , directeur général de la santé
Jeudi 5 juillet 2012
Thierry Beaudet , président de la Mutuelle générale de l'éducation nationale (MGEN) et Franck Hertzberg , chef de cabinet
Jean-Louis Mucchielli , directeur général de l'enseignement supérieur et de l'insertion professionnelle, Jean-Yves de Longueau , sous-directeur de l'égalité des chances et de la vie étudiante, et Richard Audebrand , chef du département de l'égalité des chances
Mercredi 11 juillet 2012
François Bonaccorsi , directeur du centre national des oeuvres universitaires et sociales (Cnous)
Jean-Paul Laborde , directeur des affaires parlementaires de la Fédération française des sociétés d'assurance (FFSA ), Alain Rouche , directeur santé, et Norbert Bontemps, président du comité maladie
Jeudi 12 juillet 2012
Anne Fraisse , vice-présidente de la Conférence des présidents d'universités (CPU) en charge des questions vie étudiante
Pierre Tapie , président de la Conférence des grandes écoles, directeur général du groupe Essec
ÉTUDE DE LÉGISLATION COMPARÉE
* 1 « Une telle possibilité de choisir son régime d'assurance maladie obligatoire est singulière dans le paysage de la protection sociale en France. Les taux de cotisations au RSI sont moins importants que ceux qui s'appliquent dans le cadre du régime des PAMC. », page 98 du rapport de la Cour des comptes sur les dépenses de l'assurance maladie hors prise en charge des soins, réalisé à la demande de la commission des affaires sociales du Sénat, in Rapport d'information Sénat de M. Yves Daudigny, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale, n° 656 (2011-2012) - 11 juillet 2012. A noter que l'article 11 du projet de loi de financement de la sécurité sociale pour 2013 entend remédier partiellement à ces différences, par exemple par le déplafonnement de la cotisation maladie au titre du RSI.
* 2 In « La gestion du régime étudiant de sécurité sociale par les mutuelles étudiantes », revue du droit sanitaire et social, Jean Desage et Francis Kessler, 2009.
* 3 Au 30 juin 2012, 615 personnes sont salariées par la LMDE, dont 575 en contrat à durée indéterminée. Le réseau des mutuelles régionales emploie environ 1 200 salariés (source : emeVia). On peut relever que les secondes assurent un peu moins d'étudiants que la première mais emploient deux fois plus de personnes, ce qui a peut-être une conséquence sur la qualité du service. Pour autant, les informations fournies ne précisent pas les équivalents temps plein.
* 4 6 478 266 personnes en 2011, selon les données de l'Insee.
* 5 Selon le ministère de l'enseignement supérieur : grands établissements, instituts nationaux polytechniques (INP), universités de technologies, formations comptables, écoles normales supérieures, facultés privées, écoles juridiques et administratives, écoles supérieures artistiques et culturelles, écoles paramédicales et sociales, préparations intégrées.
* 6 Données citées par Olivier Galland dans Problèmes économiques n° 3036, « Les jeunes : une génération sacrifiée ? », 1 er février 2012, p. 11.
* 7 Enquête « Santé et conditions de vie des étudiants » menée par la LMDE et son observatoire Expertise et prévention pour la santé des étudiants, 2012.
* 8 Données issues du projet annuel de performance de la mission « Recherche et enseignement supérieur » annexé au projet de loi de finances pour 2013. Attribuées en fonction des ressources et des charges des parents ainsi qu'au regard de l'éloignement entre le domicile des parents et le lieu d'études et du nombre d'enfants à charge du foyer fiscal, les bourses sur critères sociaux sont réparties sur sept échelons. L'échelon 0 n'ouvre droit à aucune aide financière mais permet l'exonération des droits d'inscription dans l'établissement d'enseignement supérieur ainsi qu'à la sécurité sociale.
* 9 L'OVE distingue les étudiants cohabitants, qui continuent de vivre chez leurs parents, des décohabitants et des semi-décohabitants, qui rentrent régulièrement au domicile parental.
* 10 Drees, « L'entrée dans la vie adulte des bacheliers sous l'angle du logement », Etudes et résultats n° 813, octobre 2012.
* 11 Enquête précitée sur la santé et les conditions de vie des étudiants.
* 12 Observatoire de la vie étudiante, Enquête conditions de vie des étudiants, 2010.
* 13 Enquête menée auprès de 4 200 étudiants affiliés à la LMDE pour la gestion de leur régime obligatoire de sécurité sociale, tirés au sort dans sept académies.
* 14 Irdes, Questions d'économie de la santé n° 170, « Le renoncement aux soins pour raisons financières : une approche économétrique », novembre 2011.
* 15 Irdes, Questions d'économie de la santé n° 161, « La complémentaire santé en France en 2008 : une large diffusion mais des inégalités d'accès », janvier 2011.
* 16 Rapport d'information n° 3494 de Laurent Wauquiez au nom de la commission des affaires culturelles, familiales et sociales sur « La santé et la protection sociale des étudiants », décembre 2006.
* 17 Rapport d'information Sénat n° 95 d'André Reichardt et Corinne Bouchoux, fait au nom de la commission des lois, sur les rassemblements festifs et l'ordre public, octobre 2012.
* 18 Les données chiffrées disponibles sur les Sumpps proviennent pour l'essentiel du bilan d'activité de l'année 2009-2010. Il a été réalisé par la direction générale de l'enseignement supérieur et de l'insertion professionnelle à partir des informations communiquées par 53 Sumpps.
* 19 Loi n° 84-52 du 26 janvier 1984 sur l'enseignement supérieur.
* 20 Décret n° 2008-1026 du 7 octobre 2008 relatif à l'organisation et aux missions des services universitaires et interuniversitaires de médecine préventive et de promotion de la santé.
* 21 Loi n° 2009-879 du 22 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 22 Arrêté du 19 juillet 2012 fixant le montant du droit annuel représentant la participation des étudiants aux dépenses de la médecine préventive de l'enseignement supérieur.
* 23 Communication de la Cour des comptes à la commission des affaires sociales de l'Assemblée nationale, « La prévention sanitaire », octobre 2011.
* 24 Article L. 831-1 du code de l'éducation : « Des services de médecine préventive et de promotion de la santé sont mis à la disposition des usagers, selon des modalités fixées par décret. Ils concourent à la mise en oeuvre des actions coordonnées de prévention et d'éducation à la santé que comporte le programme régional pour l'accès à la prévention et aux soins des personnes les plus démunies prévu à l'article L. 1 434-2 du code de la santé publique ».







