III. LIMITER LES DÉPARTS PAR UNE ADAPTATION DE L'OFFRE SUR LE TERRITOIRE NATIONAL ET UNE MEILLEURE GESTION DES DEMANDES DE PRISE EN CHARGE
Bien que le cadre de la mission conduise à prioritairement s'interroger sur le phénomène de prise en charge de personnes handicapées à l'étranger, il est apparu à la mission que ce dernier était indissociable d'une étude des perspectives d'amélioration de l'offre médico-sociale en France. L'attention qui doit être portée aux conditions d'accueil de personnes handicapées en Belgique ne doit pas se faire au détriment d'une interrogation des pratiques nationales, tant concernant l'amélioration de la continuité des parcours que la nécessaire recomposition de l'offre. De plus, la prégnance dans les départs non souhaités de profils présentant des troubles du spectre autistique (TSA) appelle une analyse particulière.
A. UNE LOGIQUE DE PARCOURS PERFECTIBLE
Améliorer la logique de parcours de la personne handicapée s'inscrit dans une évolution qualitative de notre offre. Le recours à des solutions en Belgique, lorsqu'elles ne sont pas choisies, est souvent consécutif à des parcours présentant des ruptures, des changements fréquents et parfois inadéquats d'établissements et de prise en charge, des périodes plus ou moins longues d'absence totale de suivi. Le phénomène touche essentiellement des adultes de profil Mas, qui sont la population la plus concernée par les prises en charge en Belgique.
Un des objectifs visés par vos rapporteurs, dans la droite ligne du rapport Piveteau, est d'assurer au parcours de la personne handicapée deux qualités qui lui sont essentielles : continuité et adéquation. Cet objectif nécessite de se pencher sur ses deux étapes principales, l'orientation et l'admission.
1. Permettre aux différents acteurs d'acquérir une meilleure connaissance de leur environnement pour limiter les ruptures évitables
a) Améliorer la connaissance de l'offre disponible en temps réel
(1) Le problème : inégalité territoriale et asymétrie d'informations
(a) L'inégalité territoriale
Une fois l'orientation émise par la MDPH, l'usager peut se trouver confronté à deux problèmes différents.
Le premier est lié au maillage territorial de l'offre médico-sociale , qui peut refléter certaines inégalités. Le phénomène concerne moins les établissements pour enfants 30 ( * ) et les Mas, dont le financement intégralement assumé par l'assurance maladie via l'objectif global de dépenses (OGD) assure une couverture relativement homogène sur l'ensemble du territoire, que les établissements pour adultes type foyer de vie, foyer d'hébergement ou Fam qui dépendent soit totalement soit partiellement d'un financement départemental. Une orientation de type Fam, dont le profil révèle une prise en charge d'un degré comparable à une orientation en Mas, est beaucoup plus exposée aux disparités financières entre départements.
(b) La méconnaissance des taux d'occupation
Le deuxième problème est lié à l'asymétrie d'informations qui sépare le demandeur (la personne handicapée dont l'orientation a été prononcée) et l'offreur (l'établissement médico-social). Il n'est en effet pas possible au premier de formuler un choix sur la base d'une information complète, ou du moins suffisante. Le portail Finess 31 ( * ) (Fichier national des établissements sanitaires et sociaux), géré par le ministère des affaires sociales et alimenté par les ARS, propose un catalogue exhaustif des structures disponibles par commune, mais présente pour l'usager deux écueils d'importance : d'une part, sa nomenclature ne correspond pas toujours à la terminologie des orientations MDPH, compliquant alors pour l'usager la tâche de sélection, et d'autre part il ne fournit que la capacité d'accueil totale et non le nombre de places disponibles en temps réel. De plus, l'information fournie se limite au nombre de places disponibles, mais ne comprend pas de ventilation par type de pathologie et ne décrit pas les différentes prestations proposées . A l'heure actuelle, il n'existe aucun moyen de connaître l'offre de manière fine.
Il n'est donc pas possible à l'usager de connaître le taux d'occupation effectif d'un établissement médico-social susceptible de le prendre en charge. Alors que la loi relative à l'adaptation de la société au vieillissement 32 ( * ) a modifié l'article L. 241-6 du CASF disposant que « la décision [d'orientation] de la CDAPH [...] s'impose à tout établissement ou service dans la limite de la spécialité au titre de laquelle il a été autorisé ou agréé », l'absence d'obligation faite aux directeurs d'établissements de fournir un taux d'occupation réel peut rendre inopérante cette disposition et empêcher les usagers de se saisir de leur droit.
En effet, le défaut de places est une motivation suffisante à un refus d'admission, ce que la jurisprudence a longtemps admis 33 ( * ) , et ne peut se vérifier que lors d'une évaluation externe.
L'affaire Amélie Locquet a donné une portée médiatique importante au problème de l'occupation réelle des établissements. La rupture de parcours que subissait cette jeune femme atteinte de polyhandicap s'expliquait en partie par le refus d'admission de plusieurs établissements, motivé soit par l'inadaptation de l'établissement au profil d'Amélie Locquet, soit par l'insuffisance de places. En l'état actuel du droit, l'obligation de moyens rappelée par les tribunaux à l'égard des personnes handicapées ne pèse que sur la personne publique 34 ( * ) , et non sur les établissements, alors même que la plupart d'entre eux sont entièrement financés par des fonds publics. La décision judiciaire rendue à l'occasion de cette affaire fait état d'une éventuelle injonction de l'autorité de tarification et de contrôle à l'égard de l'établissement, mais la conditionne à « l'aptitude » de ce dernier à recevoir la personne 35 ( * ) , ce qu'il est précisément difficile actuellement de vérifier.
S'il paraît normal que l'établissement n'ait pas l'obligation de communiquer à l'usager les chiffres de son activité, il est en revanche moins légitime que cette obligation, en l'état actuel du droit, ne figure à l'égard des autorités de tarification et de contrôle (ATC) ni dans la loi, ni dans les contrats pluriannuels d'objectifs et de moyens (Cpom). Ainsi, même si l'article L. 241-6 du CASF prévoit que les décisions de la CDPAH « font l'objet d'une révision périodique », il ne semble possible ni aux MDPH, ni aux ARS d'en assurer le respect sans connaissance des taux d'occupation.
Deux conséquences de cette opacité des taux d'occupation sont à déplorer. En premier lieu, plusieurs établissements présentent des taux d'occupation insuffisants , alors qu'augmentent les listes d'attente de personnes handicapées sans solution. Leur mode de financement, qui prend la forme d'une dotation globale annuelle négociée ex ante , les incite peu à remédier à ces situations de « sous-effectifs » 36 ( * ) .
A l'appui de cela, le ministère des affaires sociales et de la santé confirme que, si les établissements pour enfants affichent des taux d'occupation proches de 100 % 37 ( * ) , les Mas et les Fam sont bien souvent loin de la saturation . En Ile-de-France en 2013, les taux d'occupation de ces structures s'élevaient en moyenne à respectivement 87 % et 77 %. Bien que ces taux, consolidés ex post , semblent indiquer qu'il existe probablement des places disponibles non pourvues, il doit néanmoins être signalé qu'elles ne correspondaient peut-être pas toutes au type et à l'importance des handicaps pour lesquels des solutions sont recherchées.
La seconde conséquence, relevée par plusieurs responsables associatifs, sans doute peu fréquente, serait une tendance à la distinction des profils par certains établissements, qui souhaiteraient maximiser leur prise en charge des cas les moins difficiles, dans une volonté de protéger leurs équipes.
(2) Une solution : une offre plus transparente dans le contexte d'élaboration d'un répertoire opérationnel de ressources
Les réformes à apporter à l'offre médico-sociale pour la rendre plus transparente et accessible à l'usager sont indissociables du projet « services et établissements : réforme pour une adéquation des financements aux parcours des personnes handicapées » (Serafin-PH), mené dans le cadre général de la réforme tarifaire et qui inclut l'élaboration d'un répertoire opérationnel de ressources (Ror) du secteur médico-social.
|
Le projet Serafin-PH et le répertoire opérationnel de ressources Inspiré des préconisations du rapport de Laurent Vachey et d'Agnès Jeannet (2012) relatives à la nécessaire réforme de la tarification des établissements accueillant des personnes âgées ou handicapées, le chantier Serafin-PH est lancé le 26 novembre 2014 par Mme Ségolène Neuville, secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion. Piloté par le ministère des affaires sociales et de la santé, qui en assure la direction stratégique, il fait néanmoins l'objet d'une démarche largement partenariale, qui associe la CNSA, les ARS et l'ensemble des acteurs institutionnels et associatifs du handicap. Le but visé par le projet Serafin-PH est de bâtir une alternative au modèle de la convergence tarifaire des établissements médico-sociaux. Il ne s'agirait plus de négocier, avec l'autorité de tarification et de contrôle, une dotation globale annuelle en amont d'un exercice budgétaire (et donc sans connaissance des entrées et sorties de l'année à venir). Un nouveau dispositif d'allocation de ressources aux établissements permettrait une allocation mieux corrélée entre les besoins et les prestations fournies par les établissements. Il s'agit de dépasser l'idée que le financement d'un établissement ne doive être dépendant que du nombre de places offertes, ce que suppose la dotation globale, et de proposer un financement fondé sur une logique de prestations . Une condition de l'existence de ce financement par prestations est l'élaboration d'une nomenclature exhaustive d'une part des besoins exprimés par les usagers potentiels et d'autre part des ressources fournies par les établissements. Ces ressources ne seront plus simplement exprimées en places disponibles, mais en actes et prestations disponibles, plus difficilement chiffrables mais plus proches des besoins à satisfaire. En renseignant cette nomenclature, les établissements nourriront donc un « répertoire opérationnel de ressources » (Ror), sur le modèle de ce qui existe pour l'offre sanitaire, qui apportera une connaissance bien plus fine et mobilisable de l'offre médico-sociale. Particulièrement suivie par la CNSA, la mise en oeuvre du Ror pourrait aboutir à l'horizon fin 2017. |
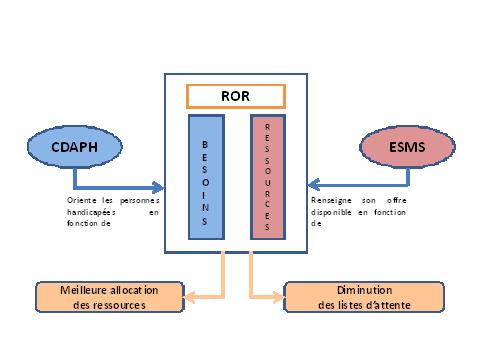
La dimension informationnelle du projet Serafin-PH, qui conduit les établissements à renseigner le Ror, doit prendre en compte plusieurs éléments déterminants. D'abord, il est nécessaire d'impulser auprès des établissements médico-sociaux une redéfinition de leurs nomenclatures internes et de leurs systèmes d'information particulier pour que ces derniers puissent correspondre avec le Ror. La logique partenariale que met en oeuvre le projet Serafin-PH associe les établissements aux négociations. La CNSA, les ARS et les associations d'établissements ont confirmé à vos rapporteurs que le déploiement du Ror rencontrait l'approbation des établissements et se ferait sans heurts.
Il leur paraît toutefois important que le flux d'information relatif à l'offre disponible fasse l'objet d'une définition législative et ne soit pas laissé au champ contractuel entre l'établissement et l'autorité de tarification et de contrôle. On pourrait ainsi envisager qu'annuellement, avant la définition de la dotation budgétaire , l'établissement ait l'obligation de faire remonter à l'ARS et/ou au conseil départemental deux informations : l'évaluation de son offre selon la nomenclature du Ror et, toujours exprimé en actes et en prestations, son taux de vacance. Ces informations seraient ensuite communiquées à la CNSA, à qui incomberait la mise à jour annuelle du Ror.
La CNSA pourrait ainsi se livrer à une comparaison annuelle de l'offre ainsi que des taux de vacance, établirait la dotation financière correspondante que l'ARS se chargerait par la suite de ventiler. Cette dernière pourrait également déclencher une procédure d'évaluation externe de l'établissement si les écarts entre deux années lui faisaient soupçonner une insincérité dans la déclaration. Ces échanges d'informations pourraient intervenir dans un délai de quelques mois, immédiatement consécutif à la publication de la circulaire budgétaire relative au financement des établissements médico-sociaux.
|
Proposition n° 18 : prévoir dans la loi l'inscription dans les Cpom de l'obligation pour chaque opérateur de renseigner le Ror sur les vacances de places. |
b) Prévenir les interruptions de parcours « arbitraires »
(1) Assurer le droit de l'usager en cas de fin d'accompagnement
Les ruptures de parcours qui font suite à des décisions de fin d'accompagnement de l'établissement concernent essentiellement des enfants ou des adolescents. Ces décisions, prises individuellement par le directeur de l'établissement, sont généralement le fait de deux phénomènes distincts : l'atteinte par l'usager de l'âge limite établi par l'agrément de l'établissement - problème dont il sera ultérieurement question lorsqu'on évoquera la recomposition de l'offre - ou la complexité du profil de la personne qui empêche l'établissement de poursuivre la prise en charge.
Dans les cas où la démarche de fin d'accompagnement est fondée, il demeure indispensable qu'elle soit entourée de délais suffisants pour permettre à la famille de l'anticiper .
La loi relative à l'adaptation de la société au vieillissement a permis une avancée notable concernant les personnes âgées en prévoyant un délai minimal de préavis en cas de rupture du contrat de séjour par le gestionnaire 38 ( * ) (dont la définition est prévue par un décret encore attendu) mais n'a pas étendu cette exigence de préavis aux établissements médico-sociaux accueillant des personnes handicapées 39 ( * ) .
|
Proposition n° 19 : étendre, par disposition législative, l'obligation d'un délai minimal de préavis en cas de rupture de l'accompagnement sur l'initiative du gestionnaire d'établissement. |
En outre, afin d'assurer la continuité de l'orientation en cas de départ d'un établissement, l'article D. 312-37 du CASF prévoit que le gestionnaire ne peut mettre fin à l'accompagnement de l'enfant ou de l'adolescent (dans le cas où il n'est pas prévu de réorientation) sans que la CDAPH en ait été avertie. Cependant, ce dispositif tel que décrit par le droit actuel, n'est assorti d'aucune sanction et plusieurs responsables associatifs assurent que les départs des enfants ou adolescents peuvent parfois se faire de façon rapide, sans que ni la CDAPH, ni l'ARS (dans le cas, fréquent, de situations complexes) n'ait eu le temps de trouver une autre solution.
|
Proposition n° 20 : faire respecter l'obligation pour tout établissement d'informer la CDAPH s'il met fin à l'accompagnement d'une personne handicapée sans que celle-ci n'ait de projet de réorientation. |
(2) Prévenir les interruptions de parcours liées au « droit de retrait » du personnel par une mutualisation des moyens entre établissements
Les fins d'accompagnement décidées par les gestionnaires d'établissement sont souvent consécutives à des profils dont il n'est pas possible d'assurer à terme et de façon continue la prise en charge. Il s'agit dans la plupart des cas de comportements pouvant poser des difficultés de prise en charge pour lesquels le personnel de l'établissement pourrait revendiquer son « droit de retrait ».
|
Le droit de retrait des personnels d'établissements médico-sociaux 40 ( * ) Le droit de retrait est un droit individuel reconnu à tout salarié par le code du travail depuis 1982 41 ( * ) , qui lui permet de se retirer d'une situation de travail « dont [le salarié] a un motif raisonnable de penser qu'elle présente un danger grave et imminent pour sa vie ou pour sa santé ». Dans le cas de personnes travaillant dans des établissements médico-sociaux recevant des personnes handicapées aux comportements parfois violents, il paraît normal que le droit de retrait puisse légitimement et fréquemment s'exercer. Cette possibilité offerte aux personnels, définie dans le code du travail, ne trouverait à s'appliquer que lorsque le statut de l'établissement est de droit privé, comme c'est très majoritairement le cas, en raison de la forte emprise du secteur associatif. Elle est néanmoins également ouverte à tout travailleur social relevant de la fonction publique, par un décret publié la même année 42 ( * ) . Il n'en demeure pas moins qu' une des conditions d'exercice du droit de retrait en limite fortement l'effectivité . En effet, l'article L. 4123-1 du code du travail dispose que le droit de retrait ne peut être exercé « de telle manière qu'[il] ne puisse créer pour autrui une nouvelle situation de risque grave et imminent ». Or, le retrait d'un travailleur social chargé de la prise en charge d'une personne handicapée au comportement violent ne manquerait pas d'exposer cette personne, le reste des usagers ainsi que ses collègues à des risques de même nature. Les notions de non-assistance à personne en danger ou de non-assistance à personne en péril pourraient ainsi être opposées au travailleur social, et engager sa responsabilité. |
L'exercice difficile du droit de retrait des personnels d'établissements chargés de l'accueil de personnes handicapées et les incertitudes jurisprudentielles à son sujet ont pu conduire les directeurs d'établissement, dans le souci de protection de leur personnel, à privilégier l'option d'une distinction entre les profils à l'entrée . Facilitée par l'opacité relative des taux d'occupation 43 ( * ) , cette sélection présente l'avantage de protéger le personnel tant des comportements violents que des conséquences incertaines de leur retrait.
Ce problème complexe appelle de vos rapporteurs deux réflexions. La première concerne la sécurité juridique qui doit entourer le droit de retrait de tout travailleur social. Le comportement d'une personne handicapée, au prétexte de sa nature particulière ou involontaire, ne peut empêcher un travailleur social de se protéger d'un danger. La loi doit apporter à l'exercice du droit de retrait un contour mieux défini qui protège la responsabilité du travailleur social à l'égard de la personne dans les circonstances les plus graves.
La réponse à ce problème ne peut néanmoins être que de nature juridique. Les personnes auditionnées, tant responsables associatifs qu'ARS, ont insisté sur la nécessité de favoriser, à divers échelons locaux, une mise en réseau des établissements, afin de faciliter le transfert ponctuel des cas les plus compliqués et d'assurer au personnel un nécessaire temps de repos . Cette mise en réseau s'articulerait autour de la distinction « établissements experts » et « établissements non spécialisés », avec l'identification dans la première catégorie des établissements familiers des situations d'urgence. Cette classification pourra aisément se faire en fonction de la nouvelle nomenclature du Ror.
|
Proposition n° 21 : favoriser, par le biais de conventions pluripartites, la mise en réseau d'établissements pour la prise en charge partagée de personnes souffrant de handicaps complexes. |
c) Intégrer la logique de « bassin de vie » aux projets régionaux de santé des territoires frontaliers
Les auditions menées par vos rapporteurs dans le cadre des orientations prononcées par les CDAPH des territoires frontaliers ou voisins de la Belgique (Nord, Pas-de-Calais, Ardennes...) ont montré que ces dernières pouvaient intégrer des établissements belges non en raison de l'épuisement de l'offre locale, mais comme composante de l'offre locale. En effet, la proximité géographique 44 ( * ) peut parfois faire d'un établissement belge sis non loin de la frontière une solution plus commode et plus adaptée qu'un établissement français plus éloigné. Le choix fait par la famille de privilégier une prise en charge en Belgique dans ce cas-ci relèverait donc d'une démarche choisie et non subie.
La définition des schémas régionaux de l'offre sanitaire (SROS) et de l'offre médico-sociale (SROMS) s'appuie déjà sur des échelons territoriaux moins étanches que les échelons administratifs existants (zones de proximité).
L'article 158 de la loi de modernisation de notre système de santé 45 ( * ) approfondit la démarche en donnant la possibilité aux projets régionaux de santé (PRS), qui élaborent les SROS et les SROMS, d'intégrer l'offre des pays voisins, dans le cas des territoires frontaliers 46 ( * ) . De plus, cette intégration ne pouvant intervenir que « lorsqu'un accord cadre international le permet », on peut envisager d'en faire l'objet d'un avenant à l'accord franco-wallon déjà en vigueur.
Une difficulté pourrait alors être soulevée : selon le droit actuel, la prise en charge sanitaire ou médico-sociale d'un ressortissant français dans un établissement étranger ne peut se faire qu'à la double condition qu'elle pallie l'insuffisance de l'offre nationale et que l'assurance maladie y donne préalablement son accord. Intégrer l'offre médico-sociale belge de proximité dans les PRS reviendrait à la considérer en droit comme une composante de l'offre nationale et contournerait ainsi la première condition. La seconde condition, imposée par les normes européennes, ne peut être redéfinie par la loi. Pourrait par conséquent être envisagée, dans le cas des établissements belges qui figureraient au PRS, l'instauration d'une procédure d'autorisation préalable simplifiée par l'assurance maladie .
|
Proposition n° 22 : intégrer aux projets régionaux de santé des territoires frontaliers avec la Belgique, lors de leur renouvellement en 2017, les établissements wallons dont la situation géographique le justifie ; envisager dans ce cadre une procédure d'autorisation préalable simplifiée ; élaborer si nécessaire un avenant à l'accord franco-wallon pour mettre en oeuvre ce dispositif. |
2. Recentrer le dialogue de gestion de l'établissement autour de la personne accueillie
Le cadre dans lequel vos rapporteurs formuleront les propositions qui suivent est celui du dialogue de gestion qui s'opère entre l'établissement et l'autorité de tarification et de contrôle .
Bien que le principe général demeure la liberté de gestion, l'ATC dispose de trois leviers principaux pour impulser ou réorienter la politique de l'établissement :
- L'autorisation . Elle est indispensable à tout établissement médico-social pour l'exercice de sa mission. Elle est accordée pour une durée de quinze ans 47 ( * ) (contre cinq dans le secteur sanitaire). Pour certains responsables d'établissement, outre que la différence de traitement entre secteurs ne se justifie pas, la longueur du délai de renouvellement n'incite pas la structure à un pilotage dynamique de son activité. Pour les ARS, il ne paraît au contraire pas judicieux de la réduire, car elle n'est pas le meilleur moyen pour redéfinir le dialogue de gestion. De plus, l'article L. 313-8 du CASF habilite les ATC à refuser l'autorisation pour des raisons d'incompatibilité financière du projet, mais cette disposition est en pratique très peu utilisée.
- La dotation budgétaire . Il est en effet possible à l'ATC d'influer sur la gestion d'un établissement en modulant le niveau de la dotation globale annuelle ou celui du forfait de journée.
- Le contrat plurinannuel d'objectifs et de moyens (Cpom) . Il est renégociable tous les cinq ans, avec la possibilité d'y adjoindre des avenants. Parce qu'il permet la définition d'objectifs et de moyens dans une démarche contractualisée d'échange entre les acteurs, vos rapporteurs considèrent qu'il doit être l'instrument privilégié de la négociation du dialogue de gestion.
a) Le Cpom : instrument privilégié de régulation de la politique d'admission
(1) Un instrument à généraliser
Pendant de la réforme de la tarification des établissements, la généralisation des contrats pluriannuels d'objectifs et de moyens est un des objectifs figurant dans la loi de financement de la sécurité sociale (LFSS) pour 2016 48 ( * ) . Sa réalisation est prévue sous un délai de six ans .
La grande majorité des établissements médico-sociaux n'est aujourd'hui liée à l'ATC que par une convention annuelle établissant le niveau du prix de journée, avec établissement d'un budget prévisionnel et d'un compte administratif en début et fin d'exercice par la structure, sans considération particulière pour les prestations fournies. La signature d'un Cpom permet à l'ATC d'engager avec l'établissement un véritable dialogue de gestion et fait des aspects qualitatifs de l'offre un des éléments de la négociation du contrat. Sans qu'il ne se transforme en contrat léonin au profit de l'ATC, le Cpom a pour objectif d'accompagner le gestionnaire, dont l'établissement remplit une mission de service public, dans une gestion la plus proche possible des besoins exprimés.
(2) Atténuer sans remettre en cause le principe de la liberté d'admission
Face aux cas de ruptures de parcours des profils de handicap les plus complexes, il a été suggéré d'introduire, par le biais des Cpom, un pouvoir d'injonction des ATC à l'égard des gestionnaires d'établissement les obligeant à prendre en charge certains profils qu'ils ont initialement refusés. L'affaire Amélie Locquet avait notamment conduit l'ARS d'Ile-de-France à préciser qu'elle ne disposait pas « du pouvoir d'imposer l'admission d'une personne dans une structure médico-sociale ».
Vos rapporteurs n'estiment pas cette solution souhaitable. Le principe doit rester celui de la liberté d'admission, avec possibilité de refus dument motivé . Ce principe permet aux établissements d'organiser entre eux des partenariats utiles et de fluidifier ainsi au mieux les parcours. De plus, les réformes en cours évoquées ci-dessus sur l'amélioration de la connaissance de l'offre disponible permettront aux MDPH ainsi qu'aux ATC de repérer les refus insuffisamment motivés et donneront une pleine effectivité à l'obligation d'accueil sans que l'injonction ne soit nécessaire.
L'obligation de motivation d'un refus d'admission est une innovation récemment introduite par l'article 89 de la loi du 26 janvier 2016 49 ( * ) . Cet article modifie l'article L. 241-6 du CASF en disposant que « toute décision de refus d'admission par l'autorité habilitée à la prononcer est adressée à la maison départementale des personnes handicapées, à la personne handicapée ou à son représentant légal, ainsi qu'à l'autorité qui a délivré l'autorisation [et] comporte les motifs de refus ». Cependant, en raison de son rattachement dans la loi au déploiement du Pag, cette disposition a vu son application repoussée au 1 er janvier 2018 , date à laquelle l'ensemble du territoire sera doté d'un dispositif d'orientation permanent 50 ( * ) . Or, selon vos rapporteurs, il aurait été plus judicieux de prévoir une obligation de motivation de refus désolidarisée de mesures en déploiement progressif, afin qu'elle puisse s'appliquer indépendamment de façon immédiate. En effet, jusqu'à cette date, les établissements peuvent continuer à prononcer des refus non motivés, ce qui contredit l'esprit de la loi.
|
Proposition n° 23 : prévoir une application immédiate de l'obligation de motivation des refus d'admission. |
Enfin, une atténuation au principe de la liberté d'admission paraît néanmoins envisageable. Certaines MDPH ont suggéré de généraliser dans les Cpom conclus entre les établissements et les ATC une clause de pouvoir réservataire : selon le type et le degré de handicap (ainsi qu'en fonction des ressources renseignées via le Ror), un certain nombre de places par établissement pourrait être réservé. Cette pratique existe déjà en Ile-de-France. Dans les faits, faire apparaître cette clause dans le Cpom ne lui garantit pas la même effectivité que si elle était définie par la loi, mais la question appelle à l'égard de l'établissement plus de souplesse et d'adaptation que de contrainte.
|
Proposition n° 24 : prendre par circulaire ministérielle une mesure encourageant les ARS à intégrer dans les Cpom une clause de pouvoir réservataire. |
(3) Le Cpom comme outil de renégociation régulière de l'agrément
Dans la perspective d'un plus grand dynamisme de l'offre appelée par vos rapporteurs, il semble important que le ou les agréments dont dispose un établissement 51 ( * ) puissent faire l'objet d'une renégociation régulière dans le cadre du Cpom . Cette renégociation se ferait en regard des besoins exprimés par les publics.
|
Proposition n° 25 : incorporer dans chaque Cpom un indicateur adapté susceptible de décrire l'offre de l'établissement et de mesurer son évolution ; engager sa révision régulière par l'autorité de tarification et de contrôle. |
b) Définir les principes d'une meilleure gestion des listes d'attente
(1) La question des listes d'attente
Lorsqu'une orientation MDPH ne peut être immédiatement satisfaite par une admission en établissement, la personne handicapée peut s'inscrire sur la liste d'attente des établissements sélectionnés par la CDPAH. Selon l'Unapei, 47 000 personnes seraient aujourd'hui en attente d'un placement dans un établissement ou service adapté.
L'inscription sur liste d'attente, malgré la révision périodique de la CDAPH, suppose généralement un délai compris entre un et deux ans 52 ( * ) et constitue en elle-même une rupture de parcours . Le retard de la prise en charge suppose la plupart du temps le maintien de la personne handicapée à domicile ou un recours ponctuel à des solutions inadéquates, deux expédients qui peuvent avoir d'importantes conséquentes sur l'équilibre de la personne ou de sa famille.
Au-delà du problème posé par leur taille et par leur rythme d'augmentation, se pose également la question de la gestion des listes d'attente et des critères pratiqués par les établissements pour décider de l'intégration des personnes y figurant. Très souvent, ce critère est celui de l'ancienneté d'inscription qui, juste dans son principe, ne tient cependant pas compte de l'urgence de certaines situations . Certains établissements considèrent aussi la proximité géographique de la famille de la personne, ou bien encore le statut d' « amendement Creton ». On peut s'étonner que le traitement des situations urgentes n'ait été jusqu'ici envisagé que sous l'angle de circuits dérogatoires (circulaire « situations complexes » puis, avec le Pag, groupe opérationnel de synthèse) et ne soit pas intégré au dialogue de gestion entre l'autorité de tarification et de contrôle et les établissements.
La gestion des listes d'attente pose un autre problème dépassant le simple cadre de l'établissement : une même personne peut figurer simultanément sur plusieurs listes d'attente, ce qui peut entraîner un blocage artificiel des entrées dans certains établissements .
(2) La généralisation d'une gestion des listes d'attente en « file active »
Le principe de la gestion des listes d'attente en « file active » a connu son premier succès dans le domaine des nouvelles technologies, lorsqu'il s'est agi pour les serveurs virtuels de gérer la congestion que pouvait occasionner un excès d'utilisateurs. À l'image de ces serveurs, les établissements médico-sociaux ne peuvent plus pratiquer une « politique passive » d'allongement de leurs listes d'attente, qui ne garantit pas la bonne et équitable allocation des ressources disponibles. Plusieurs pistes peuvent être proposées, qui permettraient aux établissements de passer à une « politique active » des listes d'attente. Elles pourront toutes figurer dans les Cpom.
Avant tout, il est essentiel que l'établissement soit renseigné sur la présence simultanée d'un usager sur plusieurs listes d'attente . Cette fonctionnalité doit précisément apparaître au sein du module « usager » du système d'informations commun aux MDPH et doit faire l'objet d'une mise à jour en temps réel.
|
Proposition n° 26 : intégrer dans le système d'information partagé des MDPH la possibilité pour chaque établissement et pour l'autorité de tarification et de contrôle de connaître en temps réel les places vacantes disponibles dans les établissements. |
L'établissement peut par ailleurs se voir reconnaître la possibilité de diviser la liste d'attente en fonction de l'urgence des situations , et non plus en fonction du seul critère d'ancienneté. Là aussi, on peut envisager que l'orientation MDPH fasse état du degré particulier d'urgence présenté par un profil, autorisant l'établissement à en prendre compte dans son rythme d'admission.
|
Proposition n° 27 : autoriser les établissements à pratiquer des « politiques différenciées » de leur liste d'attente en fonction de l'urgence. |
Enfin, et surtout, il est essentiel de faire porter sur la gestion des listes d'attente les conséquences du projet Serafin-PH . Les listes d'attente sont aujourd'hui gérées selon une logique de places, selon laquelle seule la sortie d'un usager ou la création d'une nouvelle place permettent l'intégration du prochain usager. Or, il faut que soit prise en compte la logique de prestations et la nature évolutive de la prise en charge de certains handicaps. Selon certains responsables associatifs, l'accueil d'une personne, par exemple atteinte de trisomie, nécessite un accompagnement serré les premiers mois, puis de plus en plus lâche, libérant ainsi des ressources disponibles, sans que pour autant il soit nécessaire de créer une place supplémentaire. En modulant l'accompagnement, on parviendrait aisément à une réduction des listes d'attente sans effort infrastructurel. Pour assurer l'effectivité de cette mesure, il faut que la ou les listes d'attente de chaque établissement ne se présente plus simplement comme une succession d'individus, mais qu'y apparaissent clairement les besoins exprimés selon la nouvelle nomenclature du Ror .
En découle une nouvelle préconisation, indispensable à un bon fonctionnement de la mécanique : pour que les besoins de l'usager en liste d'attente soient exprimés selon la nomenclature du Ror, il faut prévoir que leur orientation soit exprimée en fonction de cette nomenclature .
|
Proposition n° 28 : prévoir l'obligation pour les CDAPH de décrire l'orientation d'une personne handicapée en fonction de la nomenclature des besoins du futur Ror. |
c) Moduler les financements en fonction de la nature du handicap
(1) Les effets délétères des modes de tarification actuels
Le rapport Jeannet-Vachey 53 ( * ) , établi en 2012 par l'inspection générale des finances et l'inspection générale des affaires sociales, aborde avec précision les problèmes posés par les modalités actuelles de tarification. « Basé sur des prix de journée et des forfaits, [le système actuel] ne permet pas une bonne allocation des ressources, et n'est plus adapté à l'évolution des modes d'accompagnement des personnes ».
Les deux grands modes de tarification appliqués aujourd'hui sont le prix de journée et la dotation globale . Tous deux sont calculés selon le principe suivant : ils viennent compenser la différence entre l'ensemble des charges et des produits d'exploitation de l'établissement, constatés ex post . Ainsi, un établissement a tout intérêt à maximiser le taux d'occupation sans prise en compte de la spécificité des profils, pour voir augmenter sa dotation budgétaire. Vos rapporteurs soulignent que ce risque est amplifié par l'article 46 du projet de loi de financement de la sécurité sociale (PLFSS) pour 2017 , qui prévoit que la dotation des établissements accueillant des personnes handicapées sera modulable en fonction de « critères d'activité » 54 ( * ) . Cette disposition a pour objectif louable de limiter les vacances de places et d'inciter à l'élévation du taux d'occupation mais elle introduit dans le calcul de la dotation une incitation à l'activité qui ne se fonde pas sur la nature du handicap et qui n'incite pas à la prise en compte individualisée du profil.
En résumé, le financement actuel pourrait se définir comme un « financement à la place » , qui n'incite pas l'établissement à diversifier sa prise en charge. Ce mode de financement est ainsi dans l'incapacité de sanctionner financièrement les phénomènes de distinction à l'entrée précédemment décrits. L'effort porté par le projet Serafin-PH vise ainsi à faire évoluer de « financement à la place » vers un « financement de l'activité du médico-social ».
(2) Une dotation modulable en fonction de la complexité du handicap
Le financement de l'activité peut effectivement donner des résultats plus précis en définissant des prises en charge types et en y adossant un forfait 55 ( * ) . Une définition qualitative et précise de ces prises en charge est une condition primordiale de faisabilité.
Dans le secteur sanitaire, la réforme de la tarification à l'activité (T2A) a nécessité un travail long et important de classification de l'activité afin de normer des prises en charge type, supports de l'allocation de ressources. Le projet Serafin-PH, en dressant la nomenclature précise des besoins exprimés par l'usager et des ressources disponibles, s'efforce de transposer la même ambition au secteur du handicap, avec toutefois le défi que représente la définition d'une prise en charge type compte tenu de la singularité de chaque profil.
La réforme de la tarification, en corrélant le financement de l'établissement à l'intensité quantitative de la prise en charge (nombre de besoins) et non plus à la seule occupation d'une place, constitue un progrès indéniable. Néanmoins, certaines ARS ont pu faire remarquer à vos rapporteurs qu'une logique de financement fondée exclusivement sur le nombre de besoins exprimés par la personne handicapée pouvait ne pas toujours correspondre à l'intensité d'un handicap et à la lourdeur de sa prise en charge (notamment dans le cas des troubles du spectre autistique).
C'est pourquoi, en complément de la nomenclature des besoins établis par le Ror, vos rapporteurs proposent la création d'un autre référentiel, plus qualitatif que quantitatif , et qui s'inspirerait du Gir moyen pondéré soins (GMPS) applicable aux personnes âgées accueillies en Ehpad.
Il s'agirait de réunir les personnes handicapées prises en charge en groupes iso-ressources , c'est-à-dire en unités appelant un degré similaire de suivi, quelle que soit la nature du handicap. Ces groupes iso-ressources, allant d'un suivi rapproché à un suivi plus lâche, entreraient pour une part dans la détermination de la dotation, qui ne serait ainsi pas définie selon le seul critère des besoins. Un tel mécanisme aurait une incidence doublement vertueuse : pour l'établissement, il y aurait incitation financière à assurer un accueil aux personnes les plus lourdement handicapées et pour la personne handicapée, il y aurait diminution du risque de rupture de parcours.
|
Proposition n° 29 : envisager, dans le cadre de la réforme de la tarification des établissements médico-sociaux, un dispositif calqué sur le GMPS permettant de moduler la dotation de l'assurance maladie et des départements en fonction du profil des personnes accueillies. |
* 30 Bien que la CNSA indique que les taux de couverture départementale en structures médicalisées pour enfants peuvent varier entre 5,6 (Guyane et Ile-de-France) et 21,6 places (Lozère) pour 1 000 enfants.
* 31 http://finess.sante.gouv.fr/
* 32 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 44.
* 33 Cour d'appel de Montpellier, 18 juin 2008, n° 07/05091 : « ce n'est pas [le handicap proprement dit] qui est la cause du refus d'admission, mais bien l'impossibilité pour l'établissement, compte tenu de ses capacités et de l'état de santé de [la personne], de l'accueillir sans danger, motif légitime qui avait fait l'objet d'une réserve par la CDES de l'Hérault et qui n'est pas démenti par les pièces qui sont au dossier ».
* 34 Tribunal administratif de Cergy-Pontoise, ordonnance du 7 octobre 2013, n° 1307736 : « la circonstance que l'ARS, ainsi qu'elle le fait valoir, ne procède pas directement au placement et à l'admission des personnes handicapées dans les établissements médico-sociaux ne la dispense pas pour autant d'exercer pleinement les compétences et les prérogatives [...] pour s'assurer que l'offre de soins est adaptée aux besoins et permet notamment de garantir l'effectivité des obligations qui pèsent sur la collectivité publique en matière de prise en charge des personnes atteintes de syndrome autistique ou de polyhandicap ».
* 35 Ibid. : « il appartient également à l'ARS, lorsque la structure désignée par la CDAPH est apte à accueillir la personne handicapée , de prendre toutes dispositions utiles et le cas échéant de faire usage de ses pouvoirs de contrôle pour mettre un terme aux refus d'admission opposés aux cas les plus lourds ».
* 36 Cf. infra p. 76.
* 37 Rapport Jeannet-Vachey, 2012, p. 8.
* 38 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 27.
* 39 L'article L. 313-4-1 du CASF la limite explicitement aux établissements d'hébergement des personnes âgées.
* 40 Francisco MANANGA, « L'exercice du droit de grève et du droit de retrait par les personnels du secteur social et médico-social : une question d'équité », Journal du droit des jeunes 9/2009, n° 289, p. 33-39.
* 41 Loi n° 82-1097 du 23 décembre 1982 relative aux comités d'hygiène, de sécurité et des conditions de travail.
* 42 Décret n° 82-453 du 28 mai 1982 relatif à l'hygiène et à la sécurité du travail ainsi qu'à la prévention médicale dans la fonction publique.
* 43 Cf. supra p. 61.
* 44 Cf. supra p. 30.
* 45 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 46 Article L. 1434-2, alinéa 7, du code de santé publique : « dans les territoires frontaliers et les collectivités régies par l'article 73 de la Constitution, le projet régional de santé organise, lorsqu'un accord cadre international le permet, la coopération sanitaire et médico-sociale avec les autorités du pays voisin. »
* 47 Article L. 313-1 du code de l'action sociale et des familles.
* 48 Loi n° 2015-1702 du 21 décembre 2015 de financement de la sécurité sociale pour 2016, article 75.
* 49 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 50 Cf. supra p. 49.
* 51 Cf. infra p. 81.
* 52 Étude menée par l'ARS et le CREAI du Centre sur « l'état des lieux des listes d'attente concernant les enfants, les adolescents et les adultes en situation de handicap en région Centre », 2014.
* 53 Rapport conjoint IGF/Igas, « Établissements et services pour personnes handicapées, offre et besoins, modalités de financement », 2012.
* 54 a) du 4°.
* 55 Le projet de loi de financement de la sécurité sociale pour 2017, à son article 46, amorce le mouvement d'une dotation modulable en prévoyant une modification de l'article L. 313-12-2 du CASF et en disposant qu'une « modulation du tarif en fonction d'objectifs d'activité définis » dans le Cpom peut être prévue.







