B. FAIRE TOMBER LES MURS : UNE AMBITION POUR L'ACCOMPAGNEMENT MÉDICO-SOCIAL ENCORE IMPARFAITEMENT COORDONNÉE
C'est le mot d'ordre principal censé présider au renouveau de l'accompagnement des personnes handicapées, qui inspire l'ensemble des politiques publiques récemment impulsées dans le domaine : la substitution d'un accompagnement fondé sur le suivi modulaire et personnalisé de la personne à l'accompagnement traditionnel fondé sur l' accueil en établissement . Il s'agit, de façon plus globale, de sortir la politique publique du handicap d'une épure sanitaire et médico-sociale, tournée par nature sur le soin délivré en établissement spécialisé.
Le cap est généralement partagé par l'ensemble des acteurs politiques et associatifs ainsi que par les familles. La méthode pour l'atteindre est en revanche sujette à discussions. Les développements précédents, qui ont exposé les premières grandes transformations apportées à l'offre par l'introduction de nouvelles orientations gestionnaires, conduisent à penser que ces dernières ont probablement péché par un défaut de calendrier : ces changements gestionnaires, sans doute nécessaires, auraient été bien plus pertinents s'ils avaient succédé à cette réforme en profondeur de l'offre, alors qu'ils la précèdent .
1. L'enjeu structurel : les chantiers en cours lancés par le Gouvernement
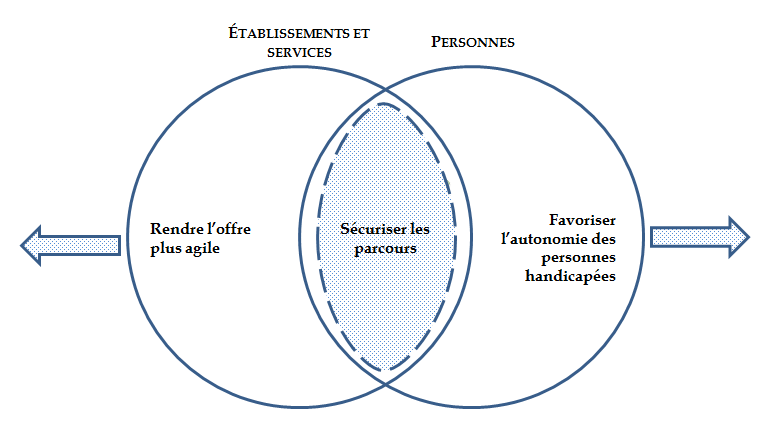
Trois impératifs commandent actuellement la recomposition de l'offre : favoriser l'autonomie des personnes handicapées , rendre l'offre médico-sociale plus agile , enfin sécuriser les parcours de ces dernières .
Menés sous l'égide théorique de la DGCS, mais mobilisant en fait d'autres champs d'intervention des politiques publiques (logement et offre de soins notamment, mais aussi recherche), l'efficacité de ces trois chantiers dépend d'une prise en compte adéquate des inévitables antagonismes que leur réalisation particulière entraîne sur la conduite de leur ensemble . Ainsi, l'objectif d'assouplissement du cadre d'intervention de l'offre, qui passe par un allègement des contraintes administratives, présente un risque de conflit avec l'objectif de sécurisation des parcours.
Compatibilité des trois objectifs actuels de la recomposition de l'offre
Source : Commission des affaires sociales
Pour assurer le cheminement conjoint de ces différents projets, une approche interministérielle , susceptible de diriger l'action commune d'administrations distinctes, se révèle indispensable. Le secrétariat d'État aux personnes handicapées placé directement auprès du Premier ministre en assure depuis 2017 la traduction politique. Les années à venir ne devraient pas manquer d'en livrer les premiers effets.
a) Favoriser l'autonomie des personnes
Un accompagnement médico-social des personnes handicapées soucieux de favoriser leur autonomie s'inscrit pleinement dans l'objectif d'une société inclusive prônée par la loi du 11 février 2005. Irriguant la plupart des directives et circulaires ministérielles, ce principe rencontre toutefois de nombreuses difficultés de réalisation, imputables à deux principaux facteurs de nature très diverse : un enclenchement de l'accompagnement à un stade de détection trop tardif pour que l'autonomie puisse être préservée, et une offre encore excessivement marquée par une mission de « prise en charge » .
(1) La prévention et le rôle des CAMSP
Le premier enjeu de ce chantier réside donc dans le dépistage et la prévention . Il s'agit d'une dimension particulière - et historiquement peu exploitée - de l'accompagnement des personnes handicapées, qui doit faire l'objet d'une prise en compte spécifique. En effet, il ne s'agit pas de déléguer à des gestionnaires associatifs une mission d'accompagnement pluridisciplinaire, mais de mobiliser des compétences médicales et scientifiques précises aptes à prévenir le développement du handicap.
La mission de prévention présente donc des caractères fondamentalement distincts de la mission d'accompagnement et requiert de ce fait une politique et des actions entièrement à part .
Les missions de dépistage sont assurées par des structures à part, les centres d'action médico-sociale précoce (CAMSP). Leur fonctionnement se distingue à plusieurs titres :
- par la structure de leur personnel, ils ne sont rattachables à aucune des trois grandes missions de l'accompagnement des personnes handicapées identifiées par votre rapporteur (accompagnement médico-social, aide à l'insertion à la vie sociale, construction d'un parcours socio-éducatif). Leur personnel se compose essentiellement de personnels médicaux et paramédicaux spécialisés (médecins, psychomotricien, psychologue, orthophoniste), mais de très peu d'infirmiers . Les éducateurs et travailleurs sociaux n'y sont que moyennement représentés 59 ( * ) . Leur mission n'a donc pas vocation, à l'instar des autres services et établissements médico-sociaux, à s'inscrire dans le temps ;
- leur financement, assuré à 80 % par une dotation globale annuelle de l'assurance maladie et à 20 % par les conseils départementaux, indique une mission avant tout médicale ;
- leur distinction du champ de l'accompagnement des personnes handicapées est enfin confirmée par l'absence d'obligation de notification de la MDPH pour être accueilli en CAMSP.
Votre rapporteur souhaite donc insister sur ce point : il ne paraît pas judicieux, au prétexte d'une identité des publics suivis, que le dépistage et la prévention des handicaps aient été inclus dans le champ plus vaste de leur accompagnement médico-social. L'inscription des CAMSP au rang des établissements et services médico-sociaux de l'article L. 312-1 du CASF a ainsi entretenu une confusion dommageable au bon exercice de leur mission. Votre rapporteur estime que cette dernière doit distinctement relever de la politique sanitaire déployée par l'ARS , et notamment bénéficier du dispositif neuf des PCPE.
Il conviendrait en outre d'interroger l'intégration obligatoire des CAMSP au périmètre du Cpom qu'a prévue la LFSS pour 2017 60 ( * ) . L'opportunité de cette mesure peut être en effet questionnée au regard des risques d'effets de filière précédemment évoqués : un même gestionnaire chargé du dépistage d'un handicap et de son accompagnement médico-social sur le long terme peut être exposé à certains biais de diagnostic.
Certaines pistes de réforme du dépistage et de la prévention ont été récemment lancées dans le domaine particulier des troubles du spectre autistique et méritent qu'on s'y penche.
|
Autisme : les enjeux du dépistage Après avoir pâti d'un défaut structurel d'organisation et de financement, l'action menée en faveur du dépistage des troubles du spectre autistique semble récemment connaître une inflexion notable. Les spécificités liées à l'autisme ont conduit les pouvoirs publics en 2005 à généraliser le dispositif jusqu'alors expérimental du centre de ressources autisme (CRA) , dont les missions se sont progressivement tournées vers le diagnostic précoce. À la différence des CAMSP, dont ils prolongent l'action en matière d'autisme, les CRA ne sont pas intégrés au sein des Cpom et font l'objet d'un maillage territorial ainsi que d'une gestion à part. Bien que formellement désignés par l'article L. 312-1 du CASF comme établissements médico-sociaux, ils sont la plupart du temps rattachés à un établissement de santé. Comme le relève un récent rapport de l'IGAS, et conformément à ce que votre rapporteur a précédemment évoqué sur le rattachement nécessaire de la mission diagnostique à la politique sanitaire, « l'efficacité du CRA passe avant tout par le portage médical, ce qui est logique s'agissant d'une activité où la place du soin, et encore davantage du « prendre soin » est primordiale » 61 ( * ) . Plusieurs difficultés de fonctionnement ont été néanmoins relevées. La mission d'animation d'un réseau régional de l'autisme est appliquée de façon très hétérogène, les délais d'attente des familles excèdent souvent une à deux années, et l'intégration de ces structures, dans quelques cas, à des établissements hospitaliers spécialisés dans les soins psychiatriques ont contribué à établir un bilan en demi-teinte. La stratégie nationale pour l'autisme lancée en 2018 a donc identifié comme principal levier de réforme du dépistage le financement d'un « forfait interventions précoces ». Conforme à l'inflexion qualitative générale, l'efficacité du dépistage ne repose désormais plus sur l'efficacité d'un type de structure, mais sur l'efficacité d'un parcours assurée par la solvabilisation des familles et leur recours aux interventions de professionnels non conventionnés. 106 millions d'euros sont annoncés pour le financement de ce forfait sur la période 2018-2022. |
Votre rapporteur préconise que la réforme lancée sur le champ particulier de l'autisme irrigue à terme l'ensemble du champ de la prévention des handicaps .
|
Proposition n° 13 : réformer la politique de prévention des handicaps autour du séquençage suivant : |
|
- à court terme , revenir sur l'intégration obligatoire des CAMSP au sein des Cpom, afin de contrer la confusion dommageable entre diagnostic et accompagnement et diminuer le risque d'effets de filière ; |
|
- à moyen terme , réaffirmer la mission médicale des CAMSP en favorisant leur rattachement à des établissements de santé ; |
|
- à long terme , substituer, sur le modèle de la stratégie nationale pour l'autisme, le financement des interventions de professionnels non conventionnés (psychomotriciens, orthophonistes, psychologues) au financement direct de la structure. |
(2) L'habitat inclusif
Un autre grand vecteur de l'autonomie des personnes handicapées concerne le logement inclusif . Un pas extrêmement important a été récemment franchi par l'article 45 bis du projet de loi relatif à l'évolution du logement, de l'aménagement et du numérique (ELAN).
|
L'article 45 bis du projet de loi ELAN Cet article introduit une définition de l' habitat inclusif dans un nouvel article L. 281-1 du CASF. Il s'agit d'un type d'habitat destiné à des personnes handicapées « qui font le choix, à titre de résidence principale, d'un mode d'habitation regroupé , entre elles ou avec d'autres personnes, et assorti d'un projet de vie sociale et partagée défini par un cahier des charges national fixé par arrêté ». Cet article prévoit par ailleurs la création d'un forfait pour l'habitat inclusif , attribué pour toute personne handicapée résidant dans un habitat répondant aux critères précédemment décrits. Ce forfait sera retracé à la section V du budget de la CNSA et pourra être abondée par une part du produit de la Casa et une part du produit des prélèvements sociaux sur le capital dont la CNSA est destinataire. Enfin, il prévoit le pilotage du déploiement de l'habitat inclusif, en investissant la conférence des financeurs d'une mission de coordination des projets lancés. |
Bien que le dispositif ne soit pas encore appliqué, il est particulièrement bienvenu en ce qu' il inscrit dans la loi une nouvelle forme d'accompagnement du handicap , que de nombreuses personnes appelaient de leurs voeux mais qui se heurtaient à l'épure trop rigide de l'article L. 312-1 du CASF, qui ne mentionnait pas le logement inclusif et inventif parmi les formes de l'accompagnement médico-social.
Deux inquiétudes non négligeables demeurent néanmoins quant à son financement :
- les recettes de la CNSA issues de la Casa et du prélèvement social sur le capital sont pour une large part employées au financement de l'allocation personnalisée à l'autonomie (APA). Ces deux recettes sont certes dynamiques mais il conviendra d'en surveiller particulièrement l'usage afin qu'une dépense ne nuise pas à l'autre ;
- votre rapporteur s'interroge par ailleurs sur la pertinence d'un financement par forfait . Les formes d'habitat inclusif seront par définition fortement tributaires des handicaps divers des personnes concernées et nécessiteraient donc que l'attribution de ce financement se fasse de façon objectivée et individualisée.
Cette option financière du forfait s'inspire d'une expérimentation menée en 2017, qui reposait sur l'attribution à chaque ARS d'une aide spécifique forfaitaire de 60 000 euros financée par la CNSA et destinée à couvrir les frais de coordination, de gestion et de rémunération d'une personne veillant à la régulation collective d'une structure d'habitat inclusif. Cette aide ne pouvait en aucun cas couvrir les besoins de compensation directement liés aux handicaps des personnes concernées.
La mesure de l'article 45 bis , bien que manifestant un progrès certain, est en demi-teinte par rapport à celle que certains acteurs ont estimée plus pertinente : la mutualisation des deux éléments de la prestation de compensation du handicap (PCH) finançant les besoins en aide humaine et en aménagement du logement 62 ( * ) .
La question avait été abordée par un important rapport de l'IGAS publié en novembre 2016 63 ( * ) qui notait que « la loi et les textes réglementaires sont muets sur la possibilité d'une mise en commun, par les personnes handicapées, de tout ou partie des aides dont elles peuvent disposer dans le cadre de la PCH ». Bien que l'une des premières difficultés identifiées soit la définition les modalités de mutualisation au cas par cas (compliquant ainsi le rôle des autorités attribuant la PCH), la grande majorité des expériences conduites en la matière ont été jugées positivement.
Il n'en demeure pas moins que l'éventualité d'une inscription dans la loi a reçu l'hostilité la plus univoque de plusieurs acteurs associatifs, rigoureusement attachés au caractère individuel de la compensation et par ailleurs attentifs aux dérives réelles qu'une mutualisation présente (dépendance entre attributaires, éventuels rabotages des montants versés au prétexte d'économies d'échelle liées à la mise en commun). Le choix récent du législateur pour le financement par forfait s'explique probablement par cette réticence.
Votre rapporteur ne peut qu'inviter à ce que la piste d'une mutualisation de la PCH, inspirée des bonnes pratiques issues des expérimentations jusqu'ici menées, soit remise sur le métier.
|
Proposition n° 14 : compte tenu de l'inadéquation potentielle d'un financement par forfait pour l'habitat inclusif, réactiver la piste d'une mutualisation de la PCH tout en tenant compte des inquiétudes exprimées par les acteurs associatifs. |
b) Rendre l'offre plus agile en se concentrant sur les complémentarités
Donner à l'offre une plus grande agilité suppose l'introduction d'éléments modulaires, légers et adaptables susceptibles d'apporter des modifications décisives à la qualité de l'accompagnement proposé en vue d'éviter les ruptures de parcours.
Plusieurs lois ont successivement énoncé l'objectif de rendre l'offre plus réactive ou plus adaptée à certains besoins précis. La démarche se distingue nettement de celle de la contractualisation ou de l'incitation au groupement, en ce qu'elle ne se contente pas de fixer un cadre gestionnaire à la coopération des structures mais indique avec précision les modalités d'un rapprochement pour un but poursuivi.
La loi du 26 janvier 2016 64 ( * ) a ainsi prévu que les établissements et services médico-sociaux pouvaient fonctionner en dispositif intégré pour accompagner des enfants, des adolescents et des jeunes adultes qui, bien que leurs potentialités intellectuelles et cognitives soient préservées, présentent des difficultés psychologiques dont l'expression, notamment l'intensité des troubles du comportement, perturbe gravement la socialisation et l'accès aux apprentissages. Un décret d'application de cette disposition, visant particulièrement les ITEP et les Sessad, a été pris en avril 2017 65 ( * ) et son déploiement est fortement attendu.
Dans le même sillage mais en l'amplifiant, l'article 51 de la LFSS pour 2018 66 ( * ) a prévu la possibilité d' expérimentations ayant pour but de « permettre l'émergence d'organisations innovantes dans le secteur sanitaire et médico-social concourant à l'amélioration de la prise en charge et du parcours des patients ». Ces expérimentations autorisent les dérogations aux règles de droit commun de la tarification.
Plus que les innovations législatives, ce sont plutôt les dispositifs légers et complémentaires de l'offre existante qui semblent promis à un plus grand avenir. La preuve en est pour l'heure fournie par les pôles de compétences et de prestations externalisées (PCPE) 67 ( * ) .
|
Les PCPE Ces PCPE n'ont pas le statut juridique d'établissement ou de service médico-social au sens de l'article L. 312-1 du CASF. Ils sont donc dispensés du régime de l'autorisation ainsi que de la procédure d'appel à projet, et présentent donc une souplesse particulière. Leur existence juridique est néanmoins conditionnée à leur arrimage à un établissement ou à un service existant, concrétisé par la signature d'une convention. Ils fournissent des prestations complémentaires de celles dispensées par leur établissement ou service support, particulièrement des prestations de psychologues ou d'autres professionnels hors nomenclature des actes remboursés par l'assurance maladie (psychomotriciens, orthophonistes, éducateurs spécialisés). Ces prestations, ordinairement laissées à la charge des familles lorsqu'elles ne sont pas assurées par l'établissement ou le service d'accueil 68 ( * ) , sont couvertes par un financement spécifique, qui peut se composer à titre principal des crédits du fonds d'amorçage instauré au titre de la prévention des départs en Belgique (15 millions d'euros annuels) et à titre subsidiaire de crédits prélevés sur le fonds d'intervention régional (FIR). Bien que l'idée soit bienvenue, son financement gagnerait à être considérablement renforcé. |
Les deux grandes orientations qui doivent guider le Gouvernement dans la construction d'une offre plus agile sont donc :
- redéfinir et enrichir le contenu des instruments juridiques susceptibles d'optimiser la recomposition (comme nous l'avons vu) ;
- identifier les prestations complémentaires à l'offre existante et les revêtir d'un statut juridique léger et adapté.
|
Proposition n° 15 : privilégier, dans la mise en oeuvre du virage inclusif, les complémentarités à apporter à l'offre existante, sur le modèle des pôles de compétences et de prestations externalisées. |
c) Sécuriser les parcours
Dénoncées en 2014 par un rapport rendu par Denis Piveteau 69 ( * ) , potentiellement aggravées par les incitations à rendre l'offre plus souple et plus agile, les ruptures de parcours désignent les situations dans lesquelles l'accompagnement de personnes handicapées s'interrompt en l'absence de services ou d'établissements susceptibles de l'assurer.
Afin de lutter contre ces ruptures, le Gouvernement a lancé en 2016 la méthode « réponse accompagnée pour tous » , qui comporte une innovation en matière d'orientation de la personne handicapée : le dispositif d'orientation permanent (Dop).
Le Dop définit une méthodologie nouvelle à destination des MDPH en matière d'orientation. Il vise à substituer au système de la décision unique d'orientation prononcée par la commission des droits et de l'autonomie des personnes handicapées (CDAPH) un système d'orientation double fondée sur le protocole suivant. Sur demande expresse de la personne, ou au moins avec son accord préalable, l'équipe pluridisciplinaire d'évaluation (EPE) de la MDPH composera une proposition d'orientation qui, contrairement à aujourd'hui, n'intègrera pas les contraintes de l'offre disponible. Il s'agira d'une solution « idéale », répondant parfaitement aux besoins identifiés de la personne. Ce n'est qu'une fois cette solution définie que se posera la question de sa réalisation ; si cette dernière n'est pas possible, l'EPE proposera à la personne un plan d'accompagnement global (PAG).
Ce PAG consistera en une réponse individualisée, construite en partenariat avec la personne. Contrairement à l'état antérieur du droit, ces réunions pourront être obligatoires, puisque l'EPE aura la faculté de demander la convocation de tous au sein d'un groupe opérationnel de synthèse (GOS). Leur participation et leur dialogue permettront de pointer les obstacles et les dérogations nécessaires que ne révélait pas l'ancienne procédure de décision unique.
Déployée depuis fin 2015 dans 24 départements pionniers, élargie aux 66 nouveaux territoires en 2017 et généralisée depuis le 1 er janvier 2018, la réponse accompagnée pour tous peut aujourd'hui se prêter à un premier bilan. Selon le comité interministériel du handicap (CIH), 837 PAG auraient été signés fin 2017 . Il convient néanmoins de tempérer ce chiffre par la diversité des pratiques départementales : certaines MDPH ne considèrent comme PAG que les réponses apportées dans le cadre d'un GOS, alors que d'autres considèrent comme PAG tout « plan B » construit pour une personne en attente d'une place en établissement ou en service.
Outre la nécessité d'homogénéiser la remontée d'informations, ce chiffre est révélateur des difficultés de mise en place d'une réponse véritablement individualisée . Certaines de ces difficultés semblent imputables à l'ineffectivité des GOS, où tous les acteurs ne sont pas toujours présents.
2. L'enjeu technique : une mise en réseau conditionnée par les systèmes d'informations
a) Les besoins
L'efficacité du virage inclusif ne dépend pas que d'une recomposition structurelle de l'offre et d'une nouvelle gestion des compétences des personnels. La multiplication des interventions d'acteurs autour de la personne handicapée confère une portée considérable à l' enjeu de coordination et d'échange d'informations , dont l'efficience se mesure à l'aune de deux critères contradictoires : leur interopérabilité et leur sécurité .
L'interopérabilité désigne la capacité de plusieurs systèmes d'informations (SI) exploités par des gestionnaires indépendants à constituer un réseau d'échanges d'informations pertinentes. La sécurité se définit quant à elle par la capacité à protéger les données détenues d'un accès préjudiciable à la personne que ces données concernent.
Les enjeux spécifiques des systèmes d'informations appliqués à l'accompagnement médico-social des personnes handicapées recouvrent trois grands besoins :
- la connaissance précise de l'offre disponible afin de construire l'outil d'orientation le plus fin possible ;
- le suivi des personnes handicapées accompagnées afin de prévenir les ruptures de parcours et de contrôler l'effectivité de leur accompagnement ;
- enfin, le dialogue entre les différents acteurs de l'accompagnement de la personne, à des fins de coordination et de continuité du parcours.
L'acteur public central n'est plus ici l'autorité tarifaire ou l'autorité chargé d'attribuer l'autorisation mais l' autorité chargée de l'orientation , à savoir la MDPH.
Enjeux liés aux SI de l'accompagnement des personnes handicapées
|
Émetteur de l'information |
Destinataire de l'information |
Nature de l'information |
Nécessité d'un référentiel |
Risques liés à la sécurité de la transmission |
|
|
Connaissance de l'offre |
Structure |
MDPH |
Disponibilité des prestations |
Oui |
Non |
|
Suivi des personnes |
Structure/personne |
MDPH |
Effectivité du parcours |
Non |
Non |
|
Dialogue entre les acteurs |
Structure |
Structure |
Éléments constitutifs de l'accompagnement de la personne |
Non |
Oui |
Source : Commission des affaires sociales
Le tableau ci-dessus fait apparaître les principaux besoins en matière de SI. Outre trois grands circuits d'informations à assurer, deux impératifs principaux supplémentaires apparaissent :
- l'information relative à la connaissance de l'offre, pour être remontée de façon pertinente à la MDPH, ne doit plus faire l'objet d'une quantification par places. L'objectif affiché du Gouvernement est d'orienter la démarche descriptive de l'offre disponible vers une logique de prestations . Cette ambition, qui tranche avec la simple énumération des places libres ou occupées, nécessite qu'un référentiel soit préalablement établi afin que les structures puissent se livrer à une description qualitative de leur offre la plus homogène possible. Un répertoire opérationnel de ressources (ROR) , chargé de cette mission de référentiel, est en cours d'élaboration ;
- le circuit d'information relatif au dialogue entre les acteurs de l'accompagnement, lorsqu'il ne passe pas par l'intermédiaire de la MDPH, requiert un degré de sécurité particulier que commande la transmission de données personnelles d'acteur privé à acteur privé.
b) L'avancement du chantier
La loi fixe un cadre général au déploiement des SI du secteur médico-social à l'article L. 312-9 du CASF. Le respect de la protection des données à caractère nominatif, ainsi que la transmission d'informations à la CNSA aux fins précédemment évoquées d'affinement de la politique du handicap, y sont établis. L'impératif d'interopérabilité a été précisé par l' article 75 de la loi ASV , qui dispose que « les MDPH doivent utiliser un système d'information commun , interopérable avec les systèmes d'information des départements, ceux de la caisse nationale d'allocations familiales et ceux de la CNSA ». Votre rapporteur remarque à cet égard qu' aucune interopérabilité n'est prévue par la loi entre les SI des MDPH et les SI des gestionnaires d'établissements et de services .
La construction d'un réseau d'échange d'informations adéquat passe par deux étapes essentielles : l'identification des informations pertinentes à transmettre et la construction de canaux simples et opérationnels pour cette transmission.
La détermination de l'information à transmettre a fait l'objet d'un travail d'harmonisation très poussé. L'agence des systèmes d'information partagée de santé (Asip santé) diffuse depuis 2010 un cadre d'interopérabilité des systèmes d'information de santé (CI-SIS), qui recense les catégories de données à caractère médical ou médico-social qui doivent être transmises entre opérateurs. Cette opération d'harmonisation a été récemment parachevée par le décret du 26 décembre 2016 70 ( * ) , qui instaure le numéro d'inscription au répertoire national d'identification des personnes physiques (NIR) comme unique clef d'entrée de l'ensemble des informations médicales et médico-sociales, comprenant celles relatives aux personnes handicapées.
L'identification de la donnée brute pose donc moins de problèmes que l' architecture d'ensemble des SI qui doivent servir à sa transmission ainsi que les modalités à son accès .
En effet, bien que l'intention du législateur semble avoir été de doter toutes les MDPH d'un même système d'informations, les arbitrages consécutifs ont opté en faveur du maintien de systèmes divers, mais progressivement harmonisés autour d'un tronc commun . L'enjeu est de taille : en effet, la plupart des MDPH disposent déjà d'un système d'informations paramétré selon leurs propres besoins, et livré par un des trois éditeurs présents sur le marché, sans compter 7 MDPH qui ont fait le choix de développer en interne leur propre outil.
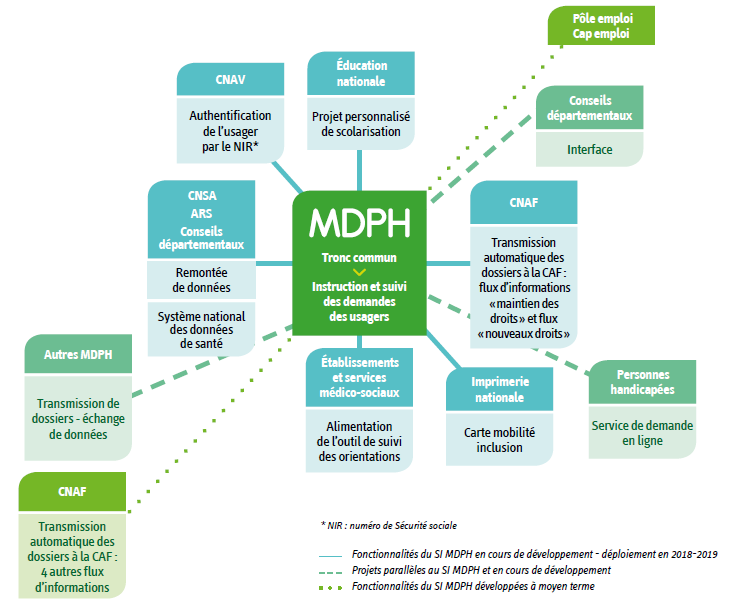
C'est donc l'harmonisation de 10 différents SI que doit assurer le tronc commun, dont le déploiement final est annoncé pour fin 2019 .
Interopérabilité du tronc commun du nouveau SI des MDPH
Source : CNSA
Le schéma ci-dessus expose l'ambition d'interopérabilité du SI des MDPH avec ceux des nombreux autres acteurs publics intéressés par les informations recueillies. L'enjeu principal (encadré sur le schéma) auquel sont liés les trois principaux besoins identifiés par votre rapporteur réside néanmoins dans l' interopérabilité entre le SI de la MDPH et les SI des gestionnaires des établissements et services , qui ne sont logiquement pas visés par la réglementation spécifique :
- l'objectif de bonne connaissance de l'offre ne pourra être atteint qu'une fois que le ROR sera intégralement déployé . Son application, qui prendra vraisemblablement la forme d'une nomenclature à renseigner par les structures, nécessitera une adaptation conséquente des SI de ces dernières. Pour l'heure, le suivi de l'offre médico-sociale est assuré par le fichier national des établissements sanitaires et sociaux (Finess) , qui n'est cependant pas alimenté en temps réel, et offre donc un aperçu statique et souvent décalé des disponibilités.
À ce titre, un effort a été demandé aux ARS, au sein de la dernière circulaire budgétaire pour 2018, pour veiller à la mise à jour de Finess afin de « garantir la complétude et l'exactitude des informations qui y figurent » ;
- l'objectif de suivi des personnes suppose un dialogue plus opérationnel entre la MDPH et la structure. L'interopérabilité de leurs SI est alors assurée par l'implantation conjointe d'un module par lequel l'information relative au suivi est transmise. Ce module est connu sous le nom de « Via Trajectoire PH » ;
- enfin, l'objectif de partage des informations relatives à la personne handicapée par l'ensemble des établissements et services intervenant dans son accompagnement est celui dont l'aboutissement est le moins avancé. L'idée avancée par plusieurs développeurs de logiciels serait de prévoir un fichier d'extraction de la base de données de la MDPH, auquel pourraient avoir accès les différentes structures équipées du module « Via Trajectoire PH ». Le récent règlement général sur la protection des données (RGPD) 71 ( * ) offre un cadre tout à fait exploitable pour ce partage de données.
|
Partage des données relatives aux personnes
handicapées :
L' article 26 du RGPD évoque le cas des responsables conjoints du traitement de la donnée . Ils définissent alors de manière transparente, par voie d'accord entre eux, leurs obligations respectives aux fins d'assurer le respect des droits de la personne concernée. Cet accord reflète dûment les rôles respectifs des responsables conjoints du traitement et leurs relations vis-à-vis des personnes concernées. Les grandes lignes de cet accord sont mises à la disposition de la personne concernée, qui conserve à tout moment le droit de s'opposer, pour des raisons tenant à sa situation particulière, à un traitement de données à caractère personnel. Dans le cadre des objectifs fixés aux systèmes d'informations reconfigurés par la redéfinition de l'offre, il paraît tout à fait souhaitable de revêtir l'ensemble des structures chargées de l'accompagnement de la personne et la MDPH du statut de responsables conjoints du traitement des données et de définir le cadre juridique de l'accord qu'ils devront établir pour leur échange. Le RGPD n'a besoin d'aucun dispositif de transposition dans l'ordre interne et bénéficie d'un régime d'application directe. Pour autant, les normes internes définissent un cadre beaucoup plus restrictif au partage de données : l' article R. 247-5 du CASF , issu d'un décret du 9 mai 2017 72 ( * ) , prévoit que les agents des établissements et services médico-sociaux peuvent être destinataires des informations contenues dans les SI des MDPH, tant que ces dernières sont strictement nécessaires à l'exercice de leur mission. Les conditions de l'échange d'informations sont donc strictement réglementaires , laissées à la discrétion de la MDPH, et ne donnent pas lieu à la signature des conventions mentionnées par le RGPD. |
c) Les conditions de la réussite
Cet ambitieux programme de renouveau du réseau d'informations des acteurs de l'accompagnement du handicap soulève deux importants problèmes.
• Le calendrier du déploiement des outils informatiques précédemment décrits est particulièrement stratégique . Votre rapporteur rappelle qu'en l'état actuel de la tarification des établissements et services médico-sociaux, le montant de leur dotation est directement lié à leur taux d'occupation. L'objectif de rendre l'information relative à l'accompagnement plus transparente entre gestionnaires et MDPH, mais également de gestionnaire à gestionnaire, fait courir le risque à ces derniers de transmettre des données susceptibles d'avoir, en seconde analyse, des impacts négatifs sur leur financement. C'est pourquoi il est fondamental d' attendre le plein déploiement du ROR, qui permettra la substitution d'une logique de prestations à la logique de places, pour s'assurer de la bonne appropriation des nouveaux outils de renseignement par les gestionnaires .
• Par ailleurs, la législation et la réglementation actuelles ne mentionnent pas d'interopérabilité nécessaire des SI des MDPH et des SI des gestionnaires. Laissée à l'entière discrétion des MDPH, la transmission d'informations par ces dernières aux gestionnaires, pourtant condition indispensable de la bonne reconversion de l'offre autour de la personne, ne saisit aucune des potentialités offertes par le nouveau cadre européen.
Il est impératif de préciser le régime juridique de ces échanges, dont votre rapporteur rappelle qu'il ne nécessite aucune transposition, ainsi que d' établir un modèle de convention entre MDPH et gestionnaires, nouveaux responsables conjoints du traitement des données .
|
Proposition n° 16 : faire des gestionnaires d'établissements des responsables conjoints du traitement des données relatives aux personnes accompagnées. |
* 59 CNSA, Rapport d'activité des CAMSP, synthèse nationale des résultats 2015 , 2017.
* 60 Loi n° 2016-1827 du 23 décembre 2016 de financement de la sécurité sociale pour 2017, article 89.
* 61 IGAS, Évaluation des centres de ressources autisme (CRA) en appui de leur évolution , 2016.
* 62 La PCH fera l'objet d'un développement ultérieur.
* 63 IGAS, Évolution de la prestation de compensation du handicap , novembre 2016.
* 64 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé, article 91.
* 65 Décret n° 2017-620 du 24 avril 2017 relatif au fonctionnement des établissements et services médico-sociaux en dispositif intégré prévu à l'article 91 de la loi n° 2016-41 du 26 janvier 2016 relative à la modernisation de notre système de santé.
* 66 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018.
* 67 Leur mise en oeuvre est régie par l'instruction n° DGCS/SD3B/2016/119 du 12 avril 2016 relative à la mise en oeuvre des pôles de compétences et de prestations externalisées pour les personnes en situation de handicap.
* 68 Cf. les développements ultérieurs sur l'imprécision du périmètre de soins pris en charge par les structures.
* 69 D. PIVETEAU, « Zéro sans solution » : le devoir collectif de permettre un parcours de vie sans rupture, pour les personnes en situation de handicap et pour leurs proches , juin 2014.
* 70 Décret n° 2016-1871 du 26 décembre 2016 relatif au traitement de données à caractère personnel dénommé « système national des données de santé ».
* 71 Règlement (UE) 2016/679 du Parlement européen et du Conseil du 27 avril 2016 relatif à la protection des personnes physiques à l'égard du traitement des données à caractère personnel et à la libre circulation de ces données, et abrogeant la directive 95/46/CE.
* 72 Décret n° 2017-879 du 9 mai 2017 modifiant les dispositions concernant le système d'information des maisons départementales des personnes handicapées et le système national d'information statistique mis en oeuvre par la Caisse nationale de solidarité pour l'autonomie.