B. LOI N° 2018-1203 DU 22 DÉCEMBRE 2018 DE FINANCEMENT DE LA SÉCURITÉ SOCIALE POUR 2019
1. Une loi globalement appliquée
D'un point de vue statistique, la loi de financement de la sécurité sociale pour 2019 affiche un excellent taux d'application : 94 % des textes réglementaires devant assurer son application ont en effet été publiés à la date du présent rapport.
En outre, les mesures réglementaires non prises concernent principalement le transfert à la Cades d'une partie des déficits cumulés de la sécurité sociale actuellement logés au sein de l'Agence centrale des organismes de sécurité sociale (Acoss). Or ces dispositions ont été abrogées par la LFSS pour 2020 au vu de la dégradation des projections financières de la sécurité sociale pour les années 2020 à 2022. Il n'y a donc en fait pas lieu de les appliquer.
Les observations concernent donc davantage la « qualité » de l'application de la LFSS pour 2019 que la quantité de mesures restant à prendre.
2. Bascule du CICE en allègements de cotisations et contributions : une compensation plus favorable à la sécurité sociale en 2019
Aux termes des articles 8 et 26 de la LFSS pour 2019, dans le cadre de la transformation du crédit d'impôt compétitivité emploi (CICE) en allègements de cotisations et contributions sociales, l'Acoss a pris à sa charge les contributions patronales nouvellement intégrées au sein des allègements généraux : auprès de l'Agirc-Arrco dès le 1 er janvier 2019 pour ce qui concerne les contributions de retraite complémentaire (pour un montant prévu de 5,1 milliards d'euros), puis auprès de l'Unedic pour les contributions d'assurance chômage à partir du 1 er octobre 2019 (soit un montant 0,9 milliard d'euros pour ce seul trimestre).
En compensation, l'Acoss devait bénéficier :
- pour financer l'allègement de contributions à la retraite complémentaire, de l'affectation d'une fraction spécifique de TVA de 2,87 points , selon les dispositions de l'article 36 du projet de loi de finances. En cas d'insuffisance de cette ressource, la seule branche vieillesse du régime général serait appelée à assurer l'équilibre financier de l'agence ;
- pour financer l'allègement de contributions à l'assurance chômage, de l'affectation d'une fraction de 10,78 % de taxe sur les salaires . En cas d'insuffisance de cette ressource, les différentes branches du régime général seraient appelées à assurer l'équilibre financier de l'agence selon une répartition fixée par arrêté des ministres chargés du budget et de la sécurité sociale en fonction des soldes prévisionnels des branches.
Selon les éléments transmis par le Gouvernement à la commission, ces mouvements se sont traduits, en 2019, par une « surcompensation » de 0,2 milliard d'euros à la sécurité sociale . En revanche, la commission ne dispose pas pour l'instant du détail de ces mouvements ni de la répartition de ce surcroît de recettes par branches.
Pour mémoire, en 2018, un mécanisme similaire mis en place pour compenser à l'Unedic la diminution puis la suppression des cotisations salariales d'assurance chômage s'était traduit par un déficit de 103 millions d'euros pour la sécurité sociale.
3. Des transferts de financement à la sécurité sociale permettant des augmentations de charge « à bas bruit » par le Gouvernement
L'article 46 de la LFSS pour 2019 a supprimé le financement de l'École des hautes études en santé publique et du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière par les établissements de santé, sociaux et médico-sociaux relevant de la fonction publique hospitalière. Ces opérateurs sont désormais financés directement par l'assurance maladie , le montant étant fixé par arrêté.
Dans l'exposé des motifs de l'amendement du Gouvernement qui a inséré cet article dans la loi, il était précisé que ce dispositif entraînerait « une dépense supplémentaire pour l'assurance maladie de 6,2 millions d'euros à compter de 2020 , (...) en partie atténuée par les gains d'efficience qui seront réalisés au sein des établissements du fait de cette mesure de simplification ».
Or dès 2019 l'assurance maladie a été appelée à verser 8,6 millions d'euros à l'EHESP en application d'un arrêté du 26 décembre 2019. Et en 2020 cette quote-part a explosé, passant à 42,2 millions d'euros en vertu d'un arrêté du 17 mars 2020. La commission n'a pour l'instant pas obtenu d'explication sur cette évolution ni la répartition entre organisme de cette charge - le décret de répartition étant l'un des rares textes d'application de la LFSS pour 2019 non publiés à ce jour.
Cette pratique illustre l'opacité qui entoure, en l'absence de caractère limitatif des crédits issus des LFSS, le financement d'organismes extérieurs par la sécurité sociale . L'article 45 de la LFSS pour 2020 l'illustre jusqu'à la caricature : du fait des circonstances exceptionnelles dues à l'épidémie de covid-19, le transfert de l'Etat aux régimes obligatoires d'assurance maladie du financement de l'Agence nationale de santé publique (ANSP, ou « Santé publique France ») s'est traduit par un passage de 150 millions d'euros à 4,15 milliards d'euros de la dotation à l'agence, opérée par un simple arrêté ministériel alors qu'une telle majoration de financement par l'Etat aurait dû faire l'objet d'une disposition de loi de finances.
4. Dispositions relatives aux recettes
L'article 12 de la LFSS pour 2019 visait à rendre plus équitable la cotisation subsidiaire d'assurance maladie. L'article L. 380-2 du code de la sécurité sociale , dans sa version résultant de la LFSS pour 2019, renvoyait à des dispositions réglementaires pour :
- la fixation de l' abattement sur l'assiette de cotisation et du plafond de cette même assiette ;
- la fixation de la valeur du taux permettant le calcul du montant de la cotisation.
Le décret n° 2019-349 du 23 avril 2019 a déterminé la règle attendue pour le calcul de la cotisation subsidiaire. Les conditions annoncées lors de l'examen du PLFSS pour 2019, à savoir un plafond de 8 PASS et un abattement de 50 % sur cette assiette plafonnée, mais aussi un taux fixé à 6,5 % et décroissant linéairement et devenant nul pour des revenus d'activités inférieurs à 8 000 euros - cette dernière condition venant répondre à une réserve d'interprétation du Conseil constitutionnel -, ont été respectées .
Ce décret s'applique aux cotisations dues au titre des périodes courant à compter du 1er janvier 2019 . Il ne concerne donc pas les périodes antérieures, pour certaines faisant l'objet de contentieux, sur lesquelles la commission avait alerté en 2018 lors de l'examen du PLFSS pour 2019.
• L'article 18 étend les dispositifs de titre emploi service à toutes les entreprises et associations et renforce les obligations de dématérialisation des démarches pour les particuliers employeurs et les travailleurs indépendants ainsi que dans le cadre des relations entre les organismes de recouvrement et les cotisants.
Dans le cadre du renforcement de la dématérialisation des démarches pour les particuliers employeurs et les employeurs agricoles , l'article prévoit une sanction en cas de défaut de paiement du particulier employeur qui délèguerait au Cesu ou à Pajemploi le versement du salaire de son employé. L'employeur peut ainsi être exclu de la possibilité d'utiliser ce dispositif, dans des conditions fixées par décret , et les créances sont alors transférées à l'Urssaf qui est chargée de recouvrer les sommes dues. L'article 1 er du décret du 15 mars 2019 93 ( * ) précise, en modifiant l'article D. 133-13-11 du code de la sécurité sociale, les conditions dans lesquelles l'employeur peut être exclu de ce dispositif simplifié de déclaration et de recouvrement des cotisations et contributions sociales en cas de défaut de paiement.
Pour renforcer la dématérialisation des documents utilisés dans les relations entre les organismes de recouvrement et les cotisants , le présent article prévoit que les documents nécessaires à l'établissement de l'assiette ou au contrôle des cotisations ou contributions sociales doivent être conservés pendant une durée d'au moins six ans à compter de leur établissement ou de leur réception. Il prévoit en outre que les documents établis ou reçus sur support papier peuvent être numérisés afin d'être conservés sur support informatique , dans des conditions qui ont été définies par l'arrêté du 23 mai 2019 fixant les modalités de numérisation des pièces et documents établis ou reçus sur support papier en application de l'article L. 243-16 du code de la sécurité sociale.
En cohérence avec les dispositions de l'article 76 de la LFSS pour 2019 qui a supprimé la condition fixée aux travailleurs indépendants d'être à jour de leurs cotisations annuelles pour bénéficier des indemnités journalières maladie et maternité , le 8° du décret n° 2019-529 du 27 mai 2019 a procédé à la même suppression dans la partie réglementaire du code de la sécurité sociale.
5. Dispositions relatives à l'assurance maladie
a) Dispositions relatives au financement des établissements de santé
• Sont entrées en application, depuis le 1 er janvier 2020, les dispositions de l' article 37 relatives au financement sur la base d'indicateurs de qualité et sécurité des soins et prévoyant des pénalités en cas de manquements.
Le décret en Conseil d'Etat n° 2019-121 du 21 février 2019 a énuméré notamment sept catégories d'indicateurs : qualité des prises en charge perçue par les patients ; qualité des prises en charge cliniques ; qualité des pratiques dans la prévention des infections associées aux soins ; qualité de la coordination des prises en charge ; performance de l'organisation des soins ; qualité de vie au travail ; démarche de certification. La liste des indicateurs obligatoires (selon les catégories d'activités) a été précisée par un arrêté du 18 juin 2019 de même que les modalités de calcul de la dotation complémentaire pour les établissements de santé. Les indicateurs ainsi définis ne portent que sur 5 des 7 catégories identifiées : aucun ne porte ainsi sur les volets « performance de l'organisation des soins » et « qualité de vie au travail ».
Seule l'entrée en vigueur des indicateurs prenant en compte les résultats et expériences rapportés par les patients dans le secteur de la psychiatrie était prévue de manière différée, au 1er janvier 2021.
• L' article 38 instaurant une rémunération forfaitaire pour la prise en charge hospitalière de patients atteints de pathologies chroniques a été rendu applicable par l'arrêté du 25 septembre 2019 à la prise en charge de patients atteints de maladie rénale chronique . Cette pathologie avait fait l'objet de travaux plus avancés en raison de l'expérimentation engagée sur la base de l'article 43 de la loi de financement de la sécurité sociale pour 2014 et engagée à compter de 2017. En revanche, l'application à la prise en charge des patients atteints de diabète , également envisagée lors de l'examen du Plfss, ne s'est pas encore traduite au niveau réglementaire . De même une extension à la ville qui était envisagée dès 2020 et à d'autres pathologies n'est pas encore mise en oeuvre.
Le décret n° 2019-977 du 23 septembre 2019 a fixé le cadre général de cette rémunération forfaitaire en précisant les éléments permettant de déterminer les établissements éligibles, le calcul du montant des forfaits ainsi que les modalités de leur versement : pour être éligible à la rémunération forfaitaire, l'établissement doit ainsi prendre en charge un nombre minimal de patients fixé par arrêté selon la pathologie concernée. La rémunération prend en compte, outre l'activité, le respect de conditions minimales de prise en charge, des caractéristiques des patients et d'indicateurs liés à la qualité de la prise en charge.
• L' article 43 de la LFSS pour 2019 comportait une expérimentation tendant à autoriser les établissements de santé à facturer une prestation d'hospitalisation pour la réorientation des patients par les services et unités d'accueil et de traitement des urgences . Les modalités de la mise en oeuvre de cette expérimentation sont renvoyées à un décret en Conseil d'État, qui n'a toujours pas été publié.
• L' article 44 a précisé le régime d'autorisation de certaines activités de soins au sein des établissements de santé par les ARS. La délivrance de cette autorisation étant, notamment pour les activités cancérologiques, subordonnée au respect d'un engagement de l'établissement relatif au volume d'activité, l'établissement qui facture à l'assurance maladie un acte médical dont le niveau annuel de réalisation est inférieur aux engagements pris devant l'ARS se trouve en situation d'indu . A donc été ouverte à l'assurance maladie la faculté de récupérer ces sommes .
• Ces dispositions ont été déclinées dans le champ réglementaire par l' article 3 du décret du 8 juillet 2019 94 ( * ) , qui détaille la procédure applicable. L'ARS territorialement compétente transmet à tout établissement de santé, au plus tard le 1er juin de chaque année, la liste des activités réalisées pour lesquelles ce dernier n'a pas bénéficié d'autorisation effective. À l'issue d'un dialogue contradictoire d'une durée maximale d'un mois, le directeur de l'ARS notifie la nature et le volume des activités non autorisées et en informe la caisse d'assurance maladie compétente. C'est à cette dernière qu'il revient de notifier le débet à l'établissement de santé, qui dispose d'un délai de deux mois pour régularisation.
À noter que ce décret du 8 juillet 2019 comporte deux autres dispositions qui n'appliquent pas directement l'article 44 de la LFSS pour 2019 mais qui portent plusieurs mesures intéressant la matière qu'il vise :
- son article 1er, que l'actualité revêt d'une importance particulière, précise le champ des prestations hospitalières facturables au patient sans prise en charge par un régime obligatoire de sécurité sociale , plus particulièrement le cas de l'installation dans une chambre particulière sans que cette dernière n'ait été fondée sur une prescription médicale imposant l'isolement. La facturation d'une chambre particulière est due à raison du nombre de journées de séjour mais interdite pour le jour de sortie si ce dernier voit le décès du patient ou son transfert vers un autre établissement, ou encore si le patient est pris en charge dans une unité de réanimation, de soins intensifs ou de surveillance continue ;
- son article 2 précise, quant à lui, le champ des prestations hospitalières prises en charge par l'assurance maladie, notamment celles liés à l'administration de médicaments réservés à l'usage hospitalier ou de dispositifs médicaux remboursables. La prise en charge de ces dispensations ou de ces administrations pouvait être assurée par l'assurance maladie par paiement à l'établissement de santé d'un forfait global, renouvelé à raison du nombre de passages du patient (lorsque ces passages n'étaient pas suivies d'hospitalisation, auquel cas d'autres règles forfaitaires s'appliquent). Le décret prévoit désormais que, dans le seul cas où le soin prodigué vise exclusivement à l'administration ou à la dispensation d'un médicament hospitalier ou d'un dispositif médical, le versement du montant forfaitaire par l'assurance maladie pourra avoir lieu à raison de chaque administration .
b) Dispositions relatives aux professionnels de santé
• Le dispositif simplifié de déclaration et de paiement des cotisations pour les médecins et étudiants en médecine « non thésés » effectuant, à titre accessoire, une activité de remplacement en libéral ( article 47 ), devant entrer en vigueur au 1 er janvier 2020, a été ajusté par l'article 51 de la loi de financement de la sécurité sociale pour 2020 afin de limiter les effets de seuils, ce qui explique la parution tardive des décrets n° 2019-1584 du 31 décembre 2019 et n° 2020-253 du 13 mars 2020 en précisant les modalités. Comme cela était envisagé, peuvent opter pour ce régime simplifié les professionnels dont les recettes issues de l'activité de remplacement avant abattement sont inférieures ou égales à 19 000 euros.
c) Dispositions en faveur de l'accès aux soins
• La réforme du « reste à charge zéro » ou « panier 100 % santé » engagée par l' article 51 est entrée en vigueur progressivement, avec une mise en oeuvre pleine d'ici au 1 er janvier 2021, selon des calendriers distincts pour chacun des trois secteurs de l'optique, des prothèses dentaires et des aides auditives. La réforme est déjà pleinement applicable en optique depuis le 1 er janvier 2020.
Mise en place sur la base d'accords passés avec les secteurs concernés, des mesures réglementaires ont par ailleurs précisé les modalités d'application de cette réforme. C'est notamment le cas du décret n° 2019-21 du 11 janvier 2019 : ce texte a modifié le cahier des charges des contrats « responsables et solidaires » en précisant le panier minimum des garanties sans reste à charge, et institué un comité de suivi de la réforme se substituant à l'observatoire des prix et de la prise en charge en optique médicale. Ce comité de suivi doit remettre aux ministres chargés de la santé et de la sécurité sociale, tous les deux ans, un rapport portant sur les pratiques constatées et formulant, le cas échéant, des préconisations. Il se réunit en trois formations : « assurance maladie obligatoire et assurance maladie complémentaire » (sur les aspects financiers transverses aux trois secteurs concernés et la lisibilité des contrats), « audiologie » et « optique médicale », l'accord conventionnel entre les chirurgiens-dentistes et l'assurance maladie ayant prévu un suivi dans le cadre de l'observatoire conventionnel national. La première de ces formations s'est réunie le 8 novembre 2019.
Les obligations des fabricants et distributeurs d'équipements ont été quant à elles précisées par le décret n° 2019-147 du 27 février 2019 , de même que les modalités selon lesquelles une pénalité peut être prononcée à leur encontre en application de l'article L. 165-1-4 du code de la sécurité sociale.
• L' article 52 a étendu le bénéfice de la couverture maladie universelle complémentaire (CMU-c) aux personnes éligibles à l'aide à la complémentaire santé (ACS), moyennant une participation financière : la fusion de ces deux dispositifs en un seul, dénommé « Complémentaire santé solidaire » (CSS), est devenue effective à compter du 1 er novembre 2019 .
Ses conditions d'application ont été précisées par deux décrets et un arrêté publiés le 21 juin 2019 .
Les décrets n° 2019-621 et n° 2019-623 du 21 juin 2019 ont notamment fixé, d'une part, les ressources prises en compte ainsi que les conditions de régularisation des participations financières acquittées avec retard par des bénéficiaires ainsi que, d'autre part, les modalités de remboursement des dépenses engagées par les organismes gestionnaires pour la mise en oeuvre de cette protection complémentaire
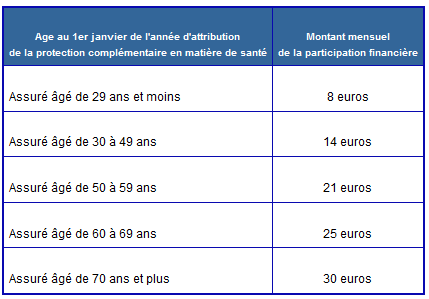
Le montant de la participation financière , variant selon l'âge du bénéficiaire, a été fixé par un arrêté du même jour ; il s'inscrit dans la limite d'un euro par jour sur laquelle s'était engagé le Gouvernement. Ces montants sont distincts et sensiblement inférieurs pour les assurés du régime local d'Alsace-Moselle, compte tenu de ses spécificités.
Montant de la participation financière à la protection complémentaire
Ce même arrêté a fixé le montant de la majoration au titre des frais de gestion appliquée lorsque le contrat est souscrit auprès d'un organisme complémentaire : celui-ci est dégressif, à hauteur de 8 euros pour les dépenses engagées en 2019 et en 2020, 7,50 euros pour celles engagées en 2021, puis 7 euros pour celles engagées à compter du 1 er janvier 2022.
La loi de financement de la sécurité sociale pour 2020 a précisé les mesures d'achèvement de la fusion entre la CMU-c et l'ACS au sein d'un seul dispositif en particulier en organisant la refonte des dispositifs dits « contrats de sortie » visant à lisser la fin de droit des assurés.
• L'article 59 a inscrit la vaccination dans la liste des compétences des pharmaciens et a prévu sa tarification dans le cadre de la négociation conventionnelle. Un décret du 23 avril 2019 95 ( * ) en détaille les conditions, lui-même précisé par un arrêté du même jour 96 ( * ) sur les conditions techniques à respecter par le pharmacien pour l'activité de vaccination, ainsi que par un avenant à la convention nationale organisant les rapports entre les pharmaciens d'officine et l'assurance maladie, afin d'en déterminer l'honoraire.
d) Dispositions relatives au financement des produits de santé
• L' article 20 de la LFSS pour 2019 prévoyait la suppression de la d'obligation de paiement d'un droit d'enregistrement pour les demandes de modifications mineures d'autorisation de mise sur le marché (AMM) de médicaments. Cette disposition avait reçu l'accueil favorable de votre commission des affaires sociales, qui y avait vu l'opportunité d'alléger les démarches auxquelles doivent se soumettre les industriels pharmaceutiques pour les mises à jour de leur AMM, mais également de supprimer le paiement d'un droit que le caractère mineur de la modification demandée justifiait peu. Afin d'assurer la neutralité de ce dispositif pour la CNAM, qui perçoit les droits d'enregistrement liées aux dépôts d'AMM, le même article 20 prévoyait une augmentation concurrente desdits droits pour les autres modifications d'AMM.
Deux décrets du 30 avril 2019 ont permis l'application de ces dispositions : le premier fournit la liste des modifications mineures d'AMM désormais exonérées du droit d'enregistrement 97 ( * ) , le second procède aux rehaussements du niveau des droits exigibles par demande d'AMM 98 ( * ) .
• L'article 65 comportait de nombreuses mesures relatives aux dispositifs d'accès précoce aux produits de santé, en distinguant plusieurs éléments de réforme de l'autorisation temporaire d'utilisation (ATU) des médicaments et la création d'un mécanisme d'accès précoce pour les dispositifs médicaux. Il s'agissait notamment, pour les médicaments , de rendre possible leur prise en charge précoce par l'assurance maladie pour d'autres indications thérapeutiques que celles qui avaient motivé leur AMM et, pour les dispositifs médicaux , de permettre leur prise en charge sur le même modèle que celui de l'ATU, avant leur inscription sur la liste des produits remboursables .
Un important décret du 20 août 2019 99 ( * ) a mis en application plusieurs de ces dispositions :
- son article 1 er précise l'article L. 162-17-1-2 du CSS qui expose les conditions de prise en charge par l'assurance maladie de certains médicaments et produits de santé, en la conditionnant à la transmission au service du contrôle médical de l'assurance maladie d'informations relatives aux patients traités, au contexte de la prescription et aux résultats des traitements. La liste des médicaments et produits concernés est régulièrement actualisée par arrêté ministériel. L'article 1 er du présent décret indique que la transmission des informations nécessaires au service du contrôle médical est exécutée par l'agence technique de l'information sur l'hospitalisation (ATIH) ou par la caisse d'assurance maladie qui en dispose ;
- cet article 1 er étend également les prérogatives de la commission de la transparence de la Haute Autorité de santé (HAS), chargée d'émettre un avis sur le service médical rendu par un médicament en vue de son inscription sur la liste des produits remboursables par l'assurance maladie, en lui permettant d' identifier une alternative thérapeutique pour toute spécialité bénéficiant d'une ATU (potentiellement pour plusieurs indications thérapeutiques) et n'ayant pas encore reçu d'AMM. Cette possibilité n'était jusqu'à lors prévue que pour les médicaments qui, ayant reçu une ATU, avaient depuis bénéficié d'une AMM pour l'indication thérapeutique considérée ;
- l'article 2 met en oeuvre l'une des principales modifications apportées par l'article 65 de la LFSS pour 2019 : la possibilité de prise en charge par l'assurance maladie d'une spécialité pharmaceutique disposant d'une ATU pour une ou plusieurs indications thérapeutiques et disposant par ailleurs d'une AMM pour une indication différente , laquelle limitait jusqu'à présent le périmètre de la prise en charge. L'article 2 dresse une liste de critères cumulatifs, qui conditionnent la prise en charge de l'ATU pour une indication non inscrite à l'AMM : traitement d'une maladie grave ou rare, absence de comparateur pertinent au médicament considéré, urgence du traitement, caractère innovant, présomption forte d'efficacité, existence d'une AMM ou à tout le moins d'un dépôt d'AMM. L'article 2 précise par ailleurs que, dans les cas où une prise en charge du médicament par l'assurance maladie est par ailleurs assurée pour une autre indication, la prise en charge au titre de l'ATU s'effectue pour chaque indication considérée individuellement selon le prix de vente en vigueur s'il existe ;
- l'article 3 détermine quant à lui le régime applicable aux dispositifs médicaux dont les fabricants demandent la prise en charge transitoire par l'assurance maladie, en vue d'une inscription sur la liste des produits et des prestations remboursables. L'article 3 la conditionne à l'ensemble des critères requis pour la prise en charge d'un médicament en ATU pour une indication hors-AMM, en y ajoutant l'exigence d'un marquage « CE ».
Dans les deux cas d'un médicament en ATU et d'un dispositif médical bénéficiant d'une prise en charge transitoire, le décret précise qu' il appartient aux ministres chargés de la santé et de sécurité sociale de déterminer, par voie d'arrêté, la liste des spécialités, produits et prestations éligibles à ces régimes dérogatoires de prise en charge .
Par ailleurs, un décret du 15 mars 2019 100 ( * ) , en application du nouvel article L. 162-17-2-2 du CSS inséré par l'article 65 de la LFSS pour 2019, a permis de préciser les conditions d'évaluation et de prise en charge par l'assurance maladie de médicaments homéopathiques .
• L' article 66 a introduit une définition des médicaments hybrides , désignés comme un sous-ensemble des médicaments génériques. Pour rappel, le présent article définit le médicament hybride comme « une spécialité qui ne répond pas à la définition d'une spécialité générique parce qu'elle comporte par rapport à la spécialité de référence des différences relatives aux indications thérapeutiques, au dosage, à la forme pharmaceutique ou à la voie d'administration » , mais qui partage néanmoins avec elle une « équivalence thérapeutique » . L'article prévoyait par ailleurs qu'un décret en Conseil d'État fixerait les conditions d'élaboration d'un registre des groupes hybrides comportant les groupes dans lesquels sont regroupés une spécialité de référence et les spécialités qui lui serait rattachées comme hybrides.
Ce décret a été publié le 19 novembre 2019 101 ( * ) . Il dessine les grands caractères de ce registre ainsi que ses conditions d'inscription sur décision du directeur général de l'agence nationale de sécurité du médicament et des produits de santé (ANSM). Y sont notamment rappelées les situations médicales dans lesquelles la substitution peut être effectuée par le pharmacien au sein d'un même groupe hybride. Ces situations doivent, d'après l'article 66, être déterminées par un arrêté ministériel qui n'a pas encore été pris . Par ailleurs, un autre arrêté devant fixer la liste des classes de médicaments pouvant faire l'objet de groupes inscrits sur le registre des groupes hybrides n'a pas toujours pas été publié .
En outre, l'article 66 de la LFSS a créé un droit des établissements de santé pratiquant des activités de MCO à bénéficier d'une dotation du fonds d'intervention régional (FIR) lorsqu'ils atteignent des résultats évalués à l'aide d'indicateurs relatifs à la pertinence et à l'efficience de leurs prescriptions de produits de santé , mesurés tous les ans par établissement. Malgré le choix retenu d'une rédaction générale, l'étude d'impact associé à l'article 66 visait explicitement l'incitation à la prescription de médicaments biosimilaires pour des prescriptions hospitalières exécutées en ville (PHEV).
Deux arrêtés ont été pris en application de cette disposition, l'un pour l'année 2018 102 ( * ) , afin de sécuriser juridiquement l'annonce qui avait été préalablement faite aux établissements de santé par une instruction émanant des ARS, et l'autre pour l'année 2019 103 ( * ) . Pour l'année 2019, les trois groupes de médicaments retenus pour la mesure de cette substitution sont le groupe étanercept , le groupe insuline glargine et le groupe adalimumab .
e) Dispositions relatives à la participation de l'assurance maladie au financement de divers établissements
L' article 46 de la LFSS pour 2019 a mis un terme au versement par les établissements de santé d'une contribution au financement de l' école des hautes études en santé publique (EHESP) et du centre national de gestion (CNG) des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière . Les parts de financement par l'État du CNG et de l'EHESP avaient déjà été intégralement transférées à l'assurance maladie par les lois de financement de la sécurité sociale respectivement pour 2015 et 2018.
• En application de l'article 116 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière, un arrêté des ministres chargés de la santé et de la sécurité sociale fixe, chaque année, le montant de la participation de l'assurance maladie, d'une part, au financement du fonctionnement du CNG, et, d'autre part, au financement des contrats d'engagement de service public. Pour 2018, 2019 et 2020, cette participation financière de l'assurance maladie s'est établie à :
- à 18,6 millions d'euros pour 2018 au titre du fonctionnement du CNG, en application d'un arrêté en date du 21 décembre 2018, modifié par un arrêté du 22 mai 2019, et à 32,8 millions d'euros au titre du financement des contrats d'engagement de service public ;
- à 14,5 millions d'euros pour 2019 au titre du fonctionnement du CNG, en application d'un arrêté en date du 26 décembre 2019, modifié par un arrêté du 27 février 2020, et à 36,7 millions d'euros au titre du financement des contrats d'engagement de service public ;
- à 28 millions d'euros pour 2020 au titre du financement du fonctionnement du CNG, en application d'un arrêté en date du 17 mars 2020. Le montant de la participation de l'assurance maladie au financement des contrats d'engagement de service public pour 2020 sera défini par un arrêté ultérieur, pris vraisemblablement dans le courant du premier semestre 2021.
• En application de l'article 116-2 de la loi n° 86-33 du 9 janvier 1986 précitée, un arrêté des ministres chargés de la santé et de la sécurité sociale fixe, chaque année, le montant de la contribution de l'assurance maladie au financement du fonctionnement de l'EHESP. Pour 2018, 2019 et 2020, le montant de cette contribution s'est établi à :
- 8,7 millions d'euros pour 2018 , en application d'un arrêté en date du 4 mars 2019 ;
- 8,6 millions d'euros pour 2019 , en application d'un arrêté en date du 26 décembre 2019 ;
- 42,2 millions d'euros pour 2020 , en application d'un arrêté en date du 17 mars 2020, soit une multiplication par près de cinq du montant de la participation financière de l'assurance maladie qui fait craindre une forme de débudgétisation de la participation de l'État au financement de l'EHESP.
|
Réponse du Gouvernement : Il y a eu en 2018 un transfert de financement de l'Etat vers l'assurance maladie. En 2019, la dotation de l'assurance maladie s'élevait à 8,6M€. La LFSS pour 2019 a prévu un deuxième transfert, cette fois par la suppression des contributions des organismes sanitaires et médico-sociaux, qui devait intervenir pour l'exercice 2020. Le montant de la contribution de l'assurance maladie pour 2020 tient donc compte d'un transfert de 25 M€ (fin des contributions des établissements, transfert mentionné dans l'annexe 7 du PLFSS 2020), le ressaut résiduel est lié à la non compensation de la part des contributions qui ne relevait pas de l'assurance maladie (essentiellement au titre des frais d'hébergement en EHPAD). La répartition est faite selon les clés applicables aux autres dotations, (article D178-1 du CSS modifié par le décret n° 2019-1322 du 9 décembre 2019). |
f) Dispositions de prévention articulées autour de la lutte contre les addictions et le renforcement de la vaccination
• En application de l' article 50 de la LFSS pour 2019, le décret n° 2019-856 du 20 août 2019 est venu préciser les modalités de calcul de l' indemnité journalière versée en cas de travail à temps partiel pour motif thérapeutique 104 ( * ) ainsi que sa durée de versement : l'indemnité journalière est calculée selon les mêmes modalités que l'indemnité journalière pour maladie 105 ( * ) et son montant ne peut être supérieur à la perte de gain journalière liée à la réduction de l'activité résultant du travail à temps partiel pour motif thérapeutique.
• En matière de prévention , le décret n° 2019-622 du 21 juin 2019 est venu préciser les règles de fonctionnement et de gouvernance du fonds de lutte contre les addictions liées aux substances psychoactives créé au sein de la CNAM, en lieu et place de l'ancien fonds de lutte contre le tabagisme, par l' article 57 de la LFSS pour 2019. La répartition des crédits alloués par le fonds a été déterminée par un arrêté en date du 2 août 2019 et prévoit notamment l'attribution :
- de 16,3 millions d'euros à Santé publique France, dont 8,9 millions d'euros pour des actions de lutte contre les consommations à risque d'alcool et 6,2 millions d'euros pour la lutte contre le tabagisme ;
- de près de 57 millions d'euros au financement des dépenses engagées par la CNAM et caisse centrale de la mutualité sociale agricole (CCMSA), dont environ 38 millions d'euros106 ( * ) dédiés spécifiquement à la lutte contre le tabagisme, dont la prise en charge des traitements de substitution à la nicotine et le soutien à l'opération « moi(s) sans tabac » ;
- de 32 millions d'euros au financement d'actions régionales et, le cas échéant, le renforcement du soutien aux ARS ;
- d'un peu plus de 13 millions d'euros à la recherche sur la lutte contre les addictions, notamment sous l'égide de l'institut national du cancer et de l'institut de recherche en santé publique (un peu plus de 8 millions d'euros) et l'institut national de la santé et de la recherche médicale (5 millions d'euros).
Il convient néanmoins de rappeler qu'à l'initiative du Sénat, l'article 57 de la LFSS pour 2020 précise que l'arrêté fixant la liste des bénéficiaires et la répartition des montants doit identifier les financements de la section du fonds retraçant les actions à destination de l'outre-mer . Or l'arrêté du 2 août 2019 précité ne mentionne pas les financements spécifiquement dédiés aux actions à destination de l'outre-mer .
Par ailleurs, deux expérimentations destinées à améliorer la prévention dans le domaine de la santé ont pu être lancées :
- le décret n° 2019-712 du 5 juillet 2019 a permis le déploiement de l'expérimentation, pour une durée de trois ans, du développement de la vaccination contre les infections liées aux papillomavirus humains , notamment au travers du rattrapage vaccinal en milieu scolaire et de la sensibilisation des parents sur l'utilité de cette vaccination. Un arrêté en date du 14 juin 2019 a ainsi précisé les deux régions dans lesquelles l'expérimentation sera conduite : la région Grand-Est et la Guyane . Il est à noter que l' article 60 de la LFSS pour 2019 conditionne l'extension de cette expérimentation chez les garçons à l'avis de la Haute Autorité de santé. Celle-ci s'est prononcée en faveur de l'élargissement de la vaccination contre les papillomavirus humaines aux garçons dans une recommandation publiée le 16 décembre 2019 ;
- le décret n° 2019-713 du 5 juillet 2019 a permis le lancement de l'expérimentation, prévue par l' article 61 de la LFSS pour 2019 pour une durée de trois ans, du développement, financé par le fonds d'intervention régional (FIR), de la vaccination contre la grippe saisonnière des professionnels de santé et des personnels soignants exerçant ou intervenant en établissements de santé et en établissements d'hébergement pour personnes âgées dépendantes. Un arrêté en date du 1 er juillet 2019 a sélectionné, pour la mise en oeuvre de cette expérimentation, les deux régions suivantes : Île-de-France et Normandie .
6. Dispositions relatives au secteur médico-social
L' article 64 est relatif, dans sa rédaction initiale proposée par le Gouvernement, à la convergence tarifaire des forfaits soins des Ehpad . Il a cependant été enrichi par la commission des affaires sociales du Sénat, à l'initiative de son rapporteur médico-social, M. Bernard Bonne, d'un amendement précisant le rôle du médecin coordonnateur des établissements accueillant des personnes âgées 107 ( * ) .
D'une part, faculté lui est donnée de prescrire médicaments, produits et prestations remboursés par l'Assurance maladie , en articulation avec le médecin traitant des résidents. L'amendement précise d'autre part que les conditions dans lesquelles il intervient comme médecin traitant auprès des résidents font l'objet de clauses spécifiques dans le contrat qui le lie à l'établissement. La première disposition nécessitait l' actualisation du décret d'application relatif à ses missions 108 ( * ) , dont la nouvelle version est parue le 5 juillet 2019 109 ( * ) .
Le médecin coordonnateur peut ainsi toujours réaliser des prescriptions médicales « en cas de situation d'urgence ou de risques vitaux ainsi que lors de la survenue de risques exceptionnels ou collectifs nécessitant une organisation adaptée des soins » mais cette circonstance inclut désormais « la prescription de vaccins et d'antiviraux dans le cadre du suivi des épidémies de grippe saisonnière en établissement ».
Hors situation d'urgence, il peut à présent « intervenir pour tout acte, incluant l'acte de prescription médicamenteuse , lorsque le médecin traitant ou désigné par le patient ou son remplaçant n'est pas en mesure d'assurer une consultation par intervention dans l'établissement, conseil téléphonique ou téléprescription » .
Le décret renforce plus largement le rôle du médecin coordonnateur , même s'il n' « établit » plus mais « coordonne » seulement le rapport annuel d'activité médicale avec l'équipe soignante.
D'abord en précisant qu'il « coordonne la réalisation d'une évaluation gériatrique », réalisée « à l'entrée du résident puis en tant que de besoin ». Il peut dans ce cadre « effectuer des propositions diagnostiques et thérapeutiques, médicamenteuses et non médicamenteuses » qu'il transmet au médecin traitant ou désigné par le patient.
Ensuite, il contribue à un double titre à fluidifier les parcours de santé des résidents , en identifiant les acteurs de santé du territoire et en favorisant la mise en oeuvre des projets de télémédecine . Il voit enfin son rôle de formation enrichi d'une participation possible à l' encadrement des internes et étudiants en médecine , notamment dans le cadre de leur service sanitaire.
7. Dispositions relatives à la branche famille
• L'article 69 ouvre la majoration du montant maximum du complément de libre choix du mode de garde (CMG) pour les ménages bénéficiant au titre d'un enfant de l'allocation d'éducation de l'enfant handicapé . D'application directe, cette disposition est entrée en vigueur le 1er novembre 2019.
• L'article 70 procède à l'extension du CMG à taux plein pour les enfants ayant dépassé l'âge de trois ans entre le 1 er janvier et le 31 août de l'année ainsi qu'à l'adaptation des règles relatives à l'allocation de rentrée scolaire pour tirer les conséquences de l'abaissement de l'instruction obligatoire à trois ans. Il ouvre également la possibilité de recourir au tiers payant pour le CMG « structure » . Concernant ce dernier dispositif, les conditions du versement du CMG à l'association ou à l'entreprise qui assure la garde de l'enfant doivent être précisées par décret. L'article 70 prévoyant l'entrée en vigueur de ce mécanisme de tiers payant à compter du 1er janvier 2022 , le décret d'application n'a pas encore été publié.
• L'article 72 allonge le congé de paternité pendant la période d'hospitalisation lorsque l'enfant doit être hospitalisé, immédiatement après sa naissance, dans une unité de soins spécialisée . Pour l'application de ce dispositif, il est prévu qu'un décret fixe la durée limite du nombre de jours de congé pouvant être pris pendant la durée de l'hospitalisation. Les modalités de versement des indemnités journalières pour les salariés du régime général et de l'allocation de remplacement pour les affiliés au régime agricole, ainsi que la date d'entrée en vigueur du dispositif doivent aussi être déterminées par décret. À défaut, l'entrée en vigueur est fixée par la loi au 1 er juillet 2019. Ces précisions ont été apportées par le décret du 24 juin 2019 110 ( * ) , qui fixe notamment la durée maximale du congé à trente jours consécutifs et rend ces dispositions applicables aux naissances intervenant à compter du 1 er juillet 2019.
• L'article 78 crée une déclaration sociale nominative (DSN) pour les revenus de remplacement , assigne aux caisses de sécurité sociale une mission de lutte contre le non-recours aux droits et instaure une base de données provisoire pour la mise en oeuvre des nouvelles modalités de calcul des aides au logement. Concernant la création de la déclaration sociale nominative pour les revenus de remplacement, la liste des prestations concernées ainsi que les organismes destinataires des données contenues dans la DSN ont été fixés par le décret du 18 septembre 2019 111 ( * ) . Ce décret fixe également la liste des prestations sociales les données des bénéficiaires relevant de la DSN sont conservées pendant la durée nécessaire à l'ouverture et au calcul des prestations. La date d'application de cette disposition relative à la conservation des données n'ayant pas fait l'objet de décret d'application, elle est entrée en vigueur le 1 er janvier 2020, comme le prévoit l'article 78. Ces dispositions d'application sont complétées par l'arrêté du 7 mars 2019 fixant les données de la déclaration sociale nominative adressées aux administrations et organismes compétents. Cet arrêté dresse, dans un tableau annexé, les catégories et natures d'informations pouvant être stockées et diffusées et, pour chaque catégorie, les destinataires de ces informations.
* 93 Décret n° 2019-198 du 15 mars 2019 relatif aux dispositifs simplifiés de déclaration et de recouvrement de cotisations et de contributions sociales.
* 94 Décret n° 2019-719 du 8 juillet 2019 portant diverses dispositions financières relatives aux établissements de santé.
* 95 Décret n° 2019-357 du 23 avril 2019 relatif à la vaccination par les pharmaciens d'officine.
* 96 Arrêté du 23 avril 2019 fixant le cahier des charges relatif aux conditions techniques à respecter pour exercer l'activité de vaccination et les objectifs pédagogiques de la formation à suivre par les pharmaciens d'officine.
* 97 Décret n° 2019-388 du 30 avril 2019 relatif aux modifications mineures de type IA des termes d'une autorisation de mise sur le marché qui ne sont pas subordonnées au paiement du droit prévu à l'article 1635 bis AE du code général des impôts.
* 98 Décret n° 2019-389 du 30 avril 2019 pris pour l'application de l'article 1635 bis AE du code général des impôts relatif aux droits perçus à l'occasion de demandes déposées à l'Agence nationale de sécurité du médicament et des produits de santé.
* 99 Décret n° 2019-855 du 20 août 2019 relatif à la prise en charge précoce de certains produits de santé.
* 100 Décret n° 2019-195 du 15 mars 2019 relatif aux conditions d'évaluation et de prise en charge par l'assurance maladie de médicaments homéopathiques.
* 101 Décret n° 2019-1192 du 19 novembre 2019 relatif au répertoire des génériques, au registre des groupes hybrides et à la suppression du fonds de lutte contre le tabac.
* 102 Arrêté du 19 mars 2019 relatif à l'efficience et la pertinence de la prescription hospitalière de médicaments biologiques similaires délivrés en ville.
* 103 Arrêté du 29 mai 2019 relatif à l'efficience et la pertinence de la prescription hospitalière de médicaments biologiques similaires délivrés en ville.
* 104 Article L. 323-3 du code de la sécurité sociale.
* 105 Article L. 323-3 du code de la sécurité sociale.
* 106 Sans compter les près de 18 millions d'euros consacrés à l'appel à projets « mobilisation de la société civile » sur la prévention de la consommation de produits psychoactifs, dont le tabac.
* 107 Dont les contours font l'objet de l'article L. 313-12 du code de l'action sociale et des familles.
* 108 Codifiées à l'article D. 312-158 du code l'action sociale et des familles.
* 109 Décret n° 2019-714 du 5 juillet 2019 portant réforme du métier de médecin coordonnateur en établissement d'hébergement pour personnes âgées dépendantes.
* 110 Décret n° 2019-630 du 24 juin 2019 relatif à la création d'un congé de paternité en cas d'hospitalisation de l'enfant
* 111 Décret n° 2019-969 du 18 septembre 2019 relatif à des traitements de données à caractère personnel portant sur les ressources des assurés sociaux.