II. LES ATERMOIEMENTS DES POUVOIRS PUBLICS DANS LA GESTION DES BESOINS EN ÉQUIPEMENTS DE PROTECTION INDIVIDUELLE
De janvier à avril-mai 2020, la France a bel et bien connu une pénurie d'équipements de protection individuelle (EPI), au premier rang desquels les masques chirurgicaux et FFP2.
Cette pénurie est la conséquence directe de la décision, prise en 2018 par le directeur général de la santé, de ne pas renouveler le stock de masques chirurgicaux , décision entourée de soupçons de pressions exercées pour modifier les conclusions d'un rapport d'expert conseillant de décider l'inverse.
Elle est également la conséquence de choix faits tout au long des années 2010 de ne pas renouveler les masques FFP2 devenus périmés , choix qui se sont révélés contestables à l'expérience de la crise mais qui l'étaient déjà lorsqu'ils ont été faits. Souvent niée par les pouvoirs publics, illustrant une moindre priorité accordée à la prévention sanitaire, elle s'est révélée être un handicap difficilement surmontable dans la « guerre » que les soignants ont livrée au virus.
L'absence de stock d'EPI résultant de ce manque d'anticipation a débouché, logiquement, sur une réaction du Gouvernement dans la précipitation lorsque la consommation en EPI a fortement augmenté à partir de mi-février. Compte tenu des tensions sur le marché international et du volume nécessaire, les commandes passées par l'État n'ont pu être livrées que très progressivement , empêchant les soignants d'être correctement équipés pendant plusieurs semaines et obligeant à une priorisation des catégories de professionnels de santé pouvant bénéficier de ces EPI.
Parallèlement, le Gouvernement a développé un discours consistant à la fois à contester l'existence d'une pénurie d'EPI , à nier le lien pourtant direct entre ses décisions (ou ses absences de décision) et la disparition du stock stratégique d'EPI et à se montrer faussement optimiste sur le volume réel du stock dont il disposait et sur l'adéquation de ce stock aux besoins. Pourtant, ainsi que l'ont indiqué le président de l'Association des maires de France et d'autres interlocuteurs 95 ( * ) à la commission d'enquête, « toute la médecine de ville, le secteur médico-social, les aides-soignantes, les infirmières et les pharmaciens se sont trouvés dès le début du confinement dans une situation d'absolue pénurie de masques » 96 ( * ) . À ces catégories doivent être ajoutés les salariés de la grande distribution (agents de caisse, vigiles, personnel chargé de la mise en rayon, etc. ) ou encore le personnel des grossistes-répartiteurs, qui ont approvisionné les officines de pharmacie.
L'examen par la commission d'enquête des documents internes aux autorités sanitaires atteste que les pouvoirs publics avaient en réalité une conscience bien plus aiguë de l'absence dramatique d'EPI et de son lien avec les décisions prises en 2018 .
Si la situation s'est progressivement rétablie à partir de fin avril-début mai (sauf pour les gants de protection, insuffisants en août), la pénurie était pourtant largement évitable .
A. LA PÉNURIE DE MASQUES, CONSÉQUENCE DE CHOIX CONTESTABLES DÈS 2013, AGGRAVÉS EN 2018
Lors de son audition par la commission d'enquête, l'ancienne ministre de la santé Agnès Buzyn a résumé ainsi l'historique de la pénurie : « l'histoire des masques est donc celle d'une longue succession de changements de doctrine, plus ou moins bien compris par les acteurs de terrain et avec des lenteurs de mise en oeuvre [...] sans que, à aucun moment, une alerte digne de ce nom n'ait été lancée vers les ministres concernés » 97 ( * ) .
Bien que cette synthèse liste un ensemble d'éléments pertinents, elle en omet d'autres, particulièrement importants , et passe sous silence les responsabilités des différents acteurs :
- l'interprétation qui a été retenue des doctrines de constitution des stocks de 2011 et 2013, invoquée pour justifier le non-renouvellement des stocks de masques FFP2 depuis 2013 environ, est fortement contestable et semble dissimuler la poursuite d'autres objectifs, notamment budgétaires ;
- la quasi-disparition du stock de masques chirurgicaux en 2018, et surtout son non-renouvellement par le DGS, ne résultent pas directement d'un changement de doctrine, puisque la réflexion en la matière venait de débuter, mais bien d'un choix assumé, pourtant sans réel fondement si ce n'est budgétaire ;
- la pénurie de masques s'est révélée d'autant plus dramatique que les deux ministres successives - Mmes Touraine et Buzyn - n'ont jamais été informées de la quasi-disparition de ces stocks , la seconde ne l'étant que fin janvier 2020 ;
- le fiasco des masques est également celui d'une communication exagérément optimiste, pour ne pas dire volontairement mensongère « par omission ».
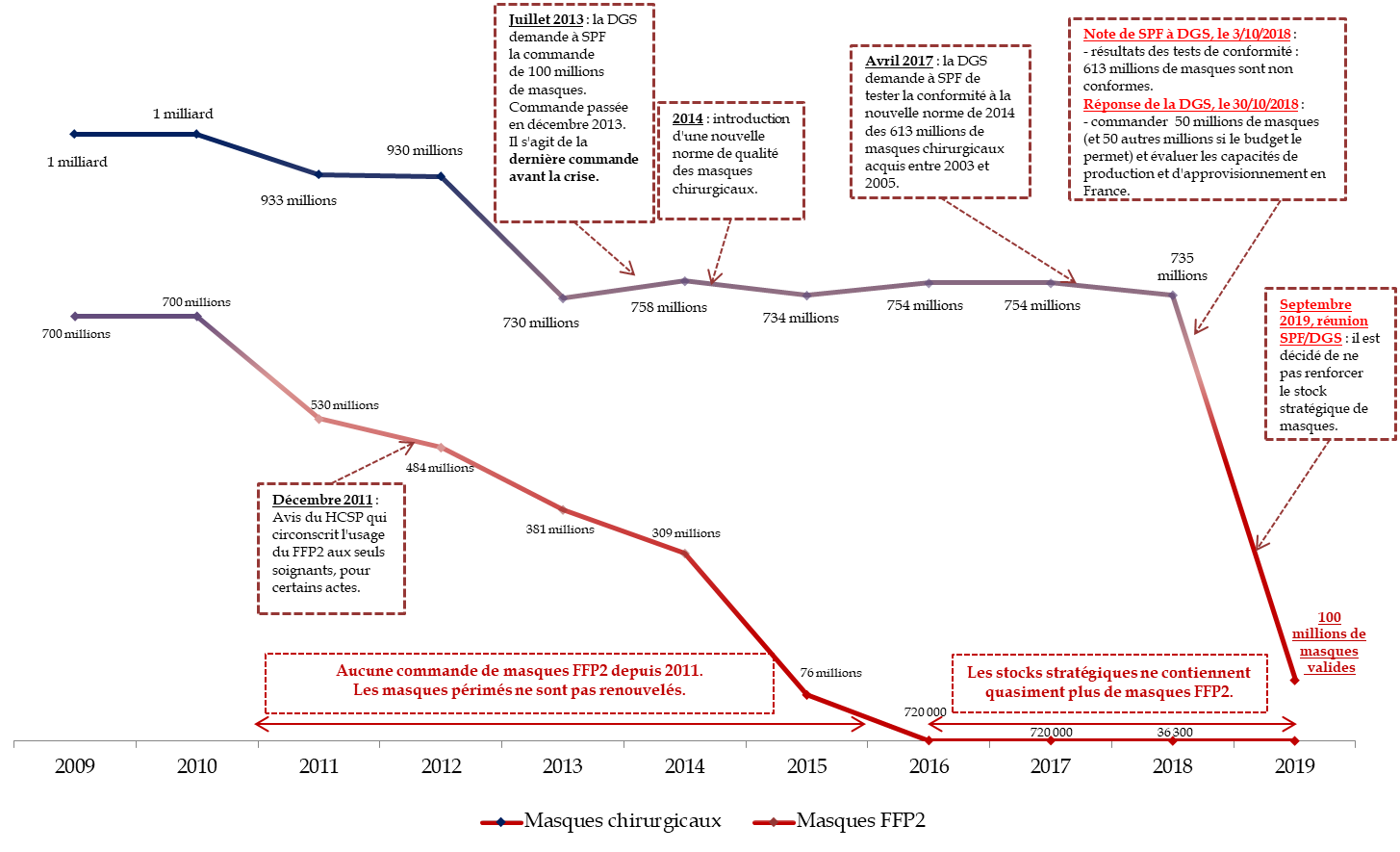
1. Entre 2009 et 2019, les stocks stratégiques de masques sont passés de presque 2 milliards d'unités à 100 millions environ
Alors qu'ils étaient composés d'environ 1,7 milliard d'unités en 2009, les stocks stratégiques de masques FFP2 et chirurgicaux ne contenaient plus que 100 millions d'unités valides lors du déclenchement de la crise . Le tableau ci-dessous retrace leur évolution :
Évolution des stocks de masques FFP2 et chirurgicaux, entre 2009 et 2019
Source : Commission d'enquête à partir des données transmises par Santé publique France
a) La constitution d'un stock stratégique de près de 2 milliards de masques au mitan des années 2000, dans une logique préventive
(1) La multiplication des risques sanitaires a été prise au sérieux par les autorités sanitaires
Le concept de stocks stratégiques remonte en France au début des années 2000, lorsque la crise des enveloppes contaminées par le bacille du charbon aux États-Unis a entraîné une prise de conscience des menaces sanitaires d'origine naturelle, accidentelle ou malveillante.
En 2005, l'extension rapide de l'épizootie due au virus influenza H5N1, le haut niveau de mortalité chez les personnes contaminées et la suspicion d'une transmission interhumaine de ce virus ont conduit l'Organisation mondiale de la santé (OMS) à demander à l'ensemble des États membres de se préparer activement à la survenue potentielle d'une pandémie grippa le. La France décide alors la constitution de stocks d'État de masques puisqu'« en l'absence, à ce stade-là, de vaccin contre ce virus H5N1 et de médicament antiviral adapté, il a paru nécessaire, pour protéger la santé de la population vis-à-vis de ce virus, de réduire son risque d'exposition au virus en étant en mesure de mettre à sa disposition des masques » 98 ( * ) .
Deux types de masques composent alors ces stocks stratégiques, le plan gouvernemental de prévention et de lutte « pandémie grippale « en date du 6 janvier 2006 indiquant les usages auxquels ils doivent être réservés:
- le masque chirurgical anti-projection , dispositif médical destiné initialement à être porté par les malades et leur entourage. Ces masques ne sont alors associés à aucun délai de péremption 99 ( * ) ;
- le masque FFP2 , qui protège son porteur et qui est alors destiné aux professionnels exposés au virus (les soignants, mais également de nombreuses autres professions comme les policiers, les douanes ou les agents pénitentiaires). Les capacités filtrantes de ces masques étant susceptibles de se dégrader avec le temps, ils affichaient un délai de péremption de trois ans. À la suite d'études faites par les fabricants à la demande des pouvoirs publics, ce délai a été porté à cinq ans.
La quantité de masques devant rejoindre ces stocks dépendait de plusieurs critères : le nombre de masques à porter par jour, la durée de la première vague épidémique, les catégories professionnelles concernées ou encore la part du grand public concerné. Selon l'estimation du besoin, le stock cible à acquérir par l'État était de 1 milliard de masques FFP2 et de 1 milliard de masques chirurgicaux 100 ( * ) (en se fondant sur l'hypothèse d'une pandémie affectant de 25 à 30 % de la population, chaque malade recevant une boîte de 50 masques). Ces cibles étaient quasiment atteintes en 2009.
Dans l'objectif d'optimiser et de professionnaliser la gestion des stocks nationaux de produits de santé et celle de la réserve sanitaire, un établissement de préparation et de réponse aux urgences sanitaires (Éprus) a parallèlement été créé par la loi du 5 mars 2007 101 ( * ) , auquel a été octroyé le statut d'opérateur d'importance vitale (OIV).
(2) L'État avait alors privilégié la production nationale de masques
Selon Xavier Bertrand, ministre de la santé et des solidarités entre 2005 et 2007, la rapidité de constitution de ces stocks ainsi que leur ampleur ont bénéficié à cette époque d'un « alignement des planètes quasi exceptionnel » 102 ( * ) , puisque Président de la République comme Premier ministre d'alors soutenaient activement la priorité donnée aux questions de santé.
En outre, priorité avait été donnée à un approvisionnement français en masques . En effet, « nous avons voulu nous doter de capacités de production pour nous mettre à l'abri de la dépendance vis-à-vis des Chinois. Le ministre de la santé chinois m'avait dit que son pays en produisait beaucoup pour nous, mais que si l'épidémie les touchait, nous passerions après eux, qu'il ne fallait pas lui reprocher puisque nous ferions exactement la même chose. Il avait raison ! ». Dans un souci de diversification des sources d'approvisionnement qui semble avoir fait défaut depuis, l'État a contracté avec des producteurs français 103 ( * ) de masques, dont les capacités de production étaient suffisantes pour produire 150 millions de masques la première année et pour permettre la constitution d'un stock de 700 millions de masques FFP2 en 2009 104 ( * ) .
Dans une note du 12 juin 2008, le directeur général de la santé indique au directeur général de l'Éprus, le préfet Bernard Boube, que le ministère a déjà commandé 321 millions de masques FFP2 sur la base des protocoles signés avec les producteurs français et que 200 millions d'unités sont encore à commander. En outre, consigne lui est transmise de poursuivre « l'objectif de maintien d'une capacité de production sur le sol national dont l'État pourra se prévaloir en cas de pandémie ».
b) Un assèchement drastique du stock de masques FFP2 entre 2012 et 2017
Selon les données de Santé publique France, le stock stratégique de masques FFP2 est passé de 700 millions d'unités en 2010 à 380 millions en 2013 (- 46 %) et à 700 000 en 2016 (- 99,9 %) .
En février 2020, le stock s'élevait à 962 300 unités 105 ( * ) .
À la différence des masques chirurgicaux, les masques FFP2 affichent une date de péremption (de trois ans environ 106 ( * ) ) : à partir de la fin des années 2000, ceux acquis à partir de 2005 sont donc progressivement éliminés et remplacés par de nouvelles acquisitions de la direction générale de la santé (150 millions de masques acquis en septembre 2008 puis 408 millions en juillet 2009, livrés jusqu'à fin 2011).
Volume de destruction des masques FFP2, de 2010 à 2019
(en millions)
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
|
76 M |
226 M |
47 M |
102,7 M |
71,9 M |
233,2 M |
75,1 M |
n.c. |
0,68 M |
0,036 M |
À partir de cette date, toutefois, plus aucune nouvelle acquisition ne masques FFP2 n'est réalisée : le stock diminue donc logiquement au gré des éliminations successives des masques devenus périmés . Les autorités sanitaires indiquent que l'absence de renouvellement est consécutive à la publication en 2011 d'un avis du Haut conseil de santé publique (HCSP) qui circonscrit l'emploi des masques FFP2 et à l'édiction en 2013 d'une doctrine rappelant la responsabilité des employeurs dans la constitution éventuelle de ces stocks. Le lien direct fait entre ces deux documents et le choix de ne pas renouveler le stock national est pour autant fortement contestable ( cf. infra ).
c) La disparition quasi intégrale du stock de masques chirurgicaux à partir de 2018
Alors que le stock stratégique contenait un milliard de masques chirurgicaux en 2009 et encore 735 millions en 2018, il n'en contient plus que 100 millions d'unités valides fin 2019 . En 2018, en effet, 613 millions de masques sont jugés non conformes à une nouvelle norme introduite en 2014.
(1) En 2014, l'introduction d'une nouvelle norme implique le contrôle de la conformité du stock de masques, qui ne sera pourtant réalisé que quatre ans plus tard
(a) Les masques doivent désormais respecter une norme de propreté bactérienne
Les masques chirurgicaux n'affichent de date de péremption que depuis 2010. Pour autant, en tant que dispositifs médicaux, leur conformité à un ensemble de normes sanitaires (qualité de la filtration, résistance à la ventilation) a toujours été une condition de leur commercialisation.
À partir de 2014, une nouvelle norme107 ( * ) exige qu'outre les deux normes susmentionnées, la charge microbienne des masques chirurgicaux n'excède pas 30 UFC (unités formant colonie) par gramme de masque testé. Autrement dit, compte tenu du fait que les masques ne sont pas des outils stériles, il importe de s'assurer que leur contamination naturelle par des bactéries reste à un niveau très faible.
Informé de cette évolution de la norme, le directeur général de la santé, M. Benoît Vallet, saisit l'ANSM d'une demande de faisabilité technique d'un contrôle 108 ( * ) des 613 millions de masques acquis en 2005 et 2006 qui ne comportent pas de date de péremption. L'agence lui indique le 18 septembre 2014 deux laboratoires susceptibles de réaliser ces tests ; le 13 novembre 2014, le directeur général de la santé demande au directeur général de l'Éprus de se rapprocher des deux laboratoires afin, d'une part, de déterminer le coût que représenteraient ces tests et, d'autre part, de lui transmettre son avis concernant l'opportunité de procéder à ces tests et de maintenir ou non de ces produits dans le stock national.
(b) Pour autant, les tests ne seront réalisés qu'en 2018, en raison de plusieurs retards inexplicables
La demande officielle de contrôler la conformité des 613 millions de masques chirurgicaux n'est transmise au directeur général de Santé publique France (qui a absorbé l'Éprus en 2016) que le 19 avril 2017 , soit près de trois ans après l'introduction de la nouvelle norme bactérienne.
Le directeur général de la santé d'alors, émetteur de cette saisine, justifie ces délais par la conjonction de plusieurs facteurs :
- la difficulté d'identifier un prestataire susceptible de réaliser ces tests compte tenu du fait que cette norme était récente ;
- la répartition des 613 millions de masques chirurgicaux en 970 lots différents de taille variable et répartis sur plusieurs sites de stockage, impliquant de multiplier les points de prélèvement et donc d'augmenter les coûts ;
- la nécessité de prévoir un cahier des charges spécifique entre l'Éprus et le prestataire afin de réaliser un test de rupture des élastiques, critère spécifique n'existant pas initialement dans la norme.
Surtout, le choix a été fait d'attendre la fin du transfert des palettes de produits des différentes plateformes locales vers la nouvelle plateforme centralisée de Vitry-le-François 109 ( * ) , initié en avril 2015 110 ( * ) . Selon M. Vallet, un prélèvement avant transfert aurait en effet pu être inopérant en cas d'avarie du lot due au transfert. En outre, cela « permettait de faciliter l'échantillonnage en diminuant les points de prélèvements, de s'assurer que les produits contrôlés avaient été vérifiés au préalable au cours d'un inventaire (un inventaire complet a été réalisé après toutes les réceptions) et de pouvoir suivre dans le temps et sur les mêmes références sans changement de conditions de stockage les résultats des tests » 111 ( * ) . Le transfert de l'ensemble des palettes, qu'il s'agisse de produits pharmaceutiques ou non, a été achevé fin mars 2016 .
Santé publique France notifie au centre d'expertise belge Centexbel un accord-cadre le 19 février 2018 et en informe le DGS le 9 mars 2018. Les conclusions du centre sont rendues à Santé publique France le 4 septembre 2018. Au total, la conformité des masques chirurgicaux acquis en 2005 et 2006 aura été contrôlée environ quatre ans après l'introduction de la norme .
Si certains délais semblent compréhensibles (comme celui lié à l'attente de la fin du transfert des palettes des plateformes zonales vers la plateforme centrale), d'autres sont au contraire inexplicables , qui plus est au regard de l'importance que revêtaient ces tests de conformité, et interrogent franchement sur le niveau d'attention porté par les autorités sanitaires (DGS comme Santé publique France) à la qualité effective d'un stock dit stratégique. C'est le cas notamment :
- du délai de plus d'un an entre la fin du transfert des palettes de produits des plateformes zonales vers la plateforme centrale (en mars 2016) et la saisine officielle de Santé publique France par le DGS (le 19 avril 2017) ;
- du délai de dix mois 112 ( * ) entre la saisine de Santé publique France par le DGS et la notification de l'accord-cadre par Santé publique France à la société Centexbel (février 2018) ;
- le délai d'un mois entre la remise de ses conclusions par Centexbel à Santé publique France (4 septembre) et la transmission de cette information au DGS (3 octobre).
(2) Les masques testés étant jugés non conformes à la norme, la DGS ordonne leur destruction
Ainsi que l'a indiqué Mme Buzyn devant la commission d'enquête, « après la saisine de Benoît Vallet en avril 2017 sur l'état des stocks, Santé publique France met dix-huit mois à réaliser l'audit demandé. Les problèmes sont nombreux : non-conformité au regard de la norme de 2014, moisissures, dégradation des boîtes, entre autres. » 113 ( * )
Dans son courrier au directeur général de la santé, en date du 3 octobre 2018, M. François Bourdillon, directeur général de Santé publique France, précise en effet que « les résultats obtenus sur les quatre références ont montré une non-conformité des masques aux tests exigés dans la norme européenne, en particulier pour les essais de filtration bactérienne et de respirabilité ». Les échantillons testés représentant 80 % du stock des 613 millions de masques chirurgicaux, il est proposé au DGS de ne pas poursuivre le programme de tests sur les 20 % de référence restantes , produites pour partie par les mêmes fabricants que celles déjà évaluées, « et de considérer que l'ensemble des masques sans date de péremption acquis dans les années 2003-2005 sont non conformes et ne peuvent en conséquence être utilisés. Dans ces conditions, le stock valide restant serait de 99 millions de masques dont 63 millions arrivent à péremption en 2019 et 30 millions en 2020. »
En conséquence, la DGS ordonne le 30 octobre 2018 à Santé publique France de procéder à la destruction de ces 613 millions de masques chirurgicaux non conformes , qui occupent entre 20 et 25 000 palettes de la plateforme centrale. 19,62 millions de masques chirurgicaux l'ont été en 2018 et 232,87 millions en 2019. 361 millions de masques n'ont donc pas été détruits , pour des raisons de coût et de disponibilité moindre de l'entreprise chargée de leur destruction, compte tenu du fait que le site d'incinération était proche de la société Lubrizol, à Rouen, victime d'un incendie en septembre 2019.
Alors que « le stock était de 796 millions en 2009 contre 714 millions fin 2017, [soit] une quasi-stabilité du stock national » et que « notre stratégie a consisté à maintenir ce stock à un niveau important » 114 ( * ) , le stock de masques conformes s'est donc soudainement effondré, passant de plus de 700 millions de masques à une centaine de millions fin 2018.
Une note d'avril 2020 de Santé publique France actualise la composition du stock stratégique à fin 2019. À cette date, il contiendrait en effet 534 millions d'unités, dont :
- 360 millions non conformes à la norme de 2014 (mais non encore détruits) ;
- 72 millions de masques arrivant à péremption fin 2019 (et non pas 63 millions, comme l'indiquait le directeur général de l'agence) ;
- 100 millions de masques valides .
Le type exact de non-conformité fait toutefois débat. S'il ne fait aucun doute qu'elle est principalement établie en référence à la norme de 2014, certains masques auraient également montré des traces de moisissures 115 ( * ) , vraisemblablement dues aux conditions de conservation. Selon l'ancien directeur général de la santé, M. Benoît Vallet, « c'est le vieillissement des masques qui doit en être la cause [de la non-conformité] et non les conditions de stockage » 116 ( * ) .
(3) L'existence - ou non - de contrôles réguliers de la qualité du stock d'EPI fait l'objet de points de vue diamétralement opposés entre Mme Buzyn et sa prédécesseure
La question de l'existence de contrôles de la qualité des stocks stratégiques d'EPI se pose avec une acuité renforcée dès lors que la pénurie est la conséquence directe du constat soudain du caractère défectueux, ou à tout le moins non conforme, de 80 % du stock de masques chirurgicaux. Les travaux de la commission d'enquête ont révélé en la matière une anomalie inquiétante , puisque Mmes Buzyn et Touraine apportent des réponses opposées quant à la réalisation de ces contrôles.
Selon Mme Touraine, ministre de la santé de 2012 à 2017, « pendant toute la période où j'étais ministre, la question de la qualité des masques a été évoquée et évaluée de manière régulière » 117 ( * ) . Dans sa contribution écrite transmise à la commission d'enquête, elle précise que « des contrôles de tous les stocks stratégiques avaient lieu régulièrement, sous la responsabilité de l'Éprus puis de SPF [Santé publique France] ». Elle note par ailleurs que les tests réalisés par l'ANSM et la direction générale de l'armement (DGA) en avril 2020 sur les masques chirurgicaux non conformes mais non détruits ont démontré que les masques présentaient toujours des performances de filtration d'aérosols proches de leurs qualités initiales.
Mme Buzyn, en revanche, note que « les problèmes sont nombreux : non-conformité au regard de la norme de 2014, moisissures, dégradation des boîtes, entre autres. Il y a fort à parier que [les masques chirurgicaux] n'étaient plus conformes depuis plusieurs années ; je ne pense pas qu'ils se soient tous périmés en 2017 ou 2018 - certains avaient déjà dix ans d'âge en 2013. Le stock de 700 millions affiché pendant toutes ces années n'a donc jamais fait l'objet d'évaluation qualitative. » 118 ( * )
Elle estime par ailleurs que « cet audit a révélé que le statut d'établissement pharmaceutique de Santé publique France n'a pas été exercé de façon optimale pour le dire ainsi... Lorsque vous découvrez que des stocks stratégiques de l'État n'ont fait l'objet d'aucune évaluation avant votre arrivée, et qu'à votre arrivée en responsabilité vous trouvez tout cela périmé... Disons que l'on semble avoir eu des priorités ».
Ce désaccord illustre, à nouveau, la confusion et le manque de communication qui ont entouré la gestion et le contrôle des stocks stratégiques d'EPI . Il semble en effet que si des contrôles réguliers étaient effectivement effectués, Mme Buzyn en aurait vraisemblablement été informée, si ce n'est avant le déclenchement de la crise, à tout le moins durant les mois qui se sont écoulés jusqu'en septembre 2020.
L'importance de contrôler régulièrement la qualité des stocks a été, en outre, considérablement augmentée par le fait qu' aucune nouvelle acquisition de masques chirurgicaux (par hypothèse, exempte de dégradation pendant quelques années) n'a eu lieu entre juillet 2013 et juillet 2019 ( cf. infra ). Par conséquent, si une dégradation affecte le stock dormant et que celle-ci n'est repérée que tardivement, la destruction subséquente affecte l'ensemble du stock. Si au contraire des acquisitions régulières étaient réalisées, la dangerosité qui résulterait de la destruction soudaine d'une partie du stock serait amoindrie par ces « apports ».
Proposition n° 2 : définir un programme de contrôle et d'évaluation réguliers de la qualité des produits composant les stocks stratégiques d'État et informer la direction générale de la santé des résultats des tests. En cas d'édiction de nouvelles normes de qualité, évaluer au plus vite la conformité des stocks à ces nouvelles normes
2. Les pouvoirs publics justifient la disparition du stock de masques FFP2 par une interprétation exagérément restrictive de deux doctrines élaborées en 2011 et 2013
a) L'avis de 2011 du Haut conseil de la santé publique (HCSP) circonscrit l'usage du masque FFP2 mais préconise le maintien d'un stock stratégique d'État, à rebours des choix opérés par les autorités publiques
Le Haut conseil de santé publique (HCSP) est saisi le 27 avril 2010 par le directeur général de la santé, M. Didier Houssin, d'une demande écrite d' « avis sur la stratégie à adopter vis-à-vis des masques, en particulier sur l'opportunité de reconstituer un stock national de masques ». En particulier, le DGS demande que le HCSP « définisse le ou les types de masques devant constituer ce stock d'État (FFP2, masques chirurgicaux...) » et émette des recommandations pour déterminer le dimensionnement du stock.
Cette demande fait suite au constat que durant la pandémie grippale A (H1N1), y compris lorsque sa gravité a été perçue comme la plus forte par l'opinion, l'utilisation de masques FFP2 en milieu hospitalier avait fait débat et s'était révélée faible : sur les 180 millions de masques FFP2 distribués, 48 millions seulement n'avaient pas été restitués à l'Éprus (et avaient donc été utilisés) 119 ( * ) .
L'avis du HCSP 120 ( * ) a été rendu le 1 er juillet 2011 .
(1) L'avis du HCSP préconise de circonscrire l'usage du masque FFP2 aux professionnels les plus exposés, pour des raisons diversement partagées
En préambule, le HCSP rappelle que le stock d'État de masques respiratoires « est destiné à être utilisé en situation d'émergence d'un agent à transmission respiratoire hautement pathogène ».
L'apport principal de cet avis réside dans ses indications relatives au port du masque en population générale ou en milieu professionnel :
- les cas suspects, possibles ou confirmés , les personnes vivant dans l'entourage immédiat d'un cas suspect et contribuant à ses soins, de même que les personnes se rendant dans des lieux publics ou se déplaçant en transports en commun, devraient porter un masque chirurgical (durant la période de contagiosité du sujet malade ou lors de la fréquentation des lieux publics) ;
- les personnels non soignants exposés au risque du fait de leur profession (les métiers de guichet, par exemple) devraient porter un masque chirurgical ;
- les personnels directement exposés à un risque élevé (personnels de santé exposés, de laboratoire, de secours, des établissements de ramassage et de traitement des déchets, etc. ) devraient porter un masque de type FFP2 .
En particulier, le HCSP précise qu' « en cas d' agent respiratoire hautement pathogène , le port d'un appareil de protection respiratoire de type FFP2 chez les soignants doit être envisagé pour toute situation exposant à un risque de transmission aérienne de l'agent, notamment à l'occasion d'un acte impliquant un contact direct avec un cas suspect ou confirmé et/ou en cas d'entrée dans une pièce où se trouve un cas suspect ou confirmé potentiellement contagieux et ce quel que soit le mode d'exercice (hospitalier ou libéral) et le lieu d'exercice (hôpitaux, cliniques, Ehpad, [...] ) » 121 ( * ) .
Contrairement à un argument régulièrement avancé par les autorités sanitaires ou politiques interrogées par la commission d'enquête, l'avis du HCSP ne circonscrit donc pas l'usage du masque FFP2 uniquement aux actes médicaux les plus risqués (les actes dits « invasifs »). En effet, il prévoit un usage de ce type de masque par les soignants y compris pour des gestes quotidiens comme le fait de rentrer dans une pièce où se situe un malade, voire un cas simplement suspect, lorsque l'agent respiratoire est hautement pathogène.
De fait, l'avis du HCSP préconise une révision importante des principes qui avaient prévalu jusqu'alors, puisque l'usage du FFP2 était auparavant prévu pour un éventail plus large de professions, incluant les policiers, douaniers, et autres personnels en lien avec du public.
(2) L'absence de commandes de masques FFP2 depuis cet avis, confirmée par les acteurs entendus
Ainsi que l'a indiqué le directeur général de la santé en poste de 2011 à 2013 à la commission d'enquête, il a été décidé en 2012 que compte tenu du niveau élevé du stock (500 millions d'unités environ à cette date), de la faible utilisation de ces masques durant la pandémie de 2009 et de la restriction d'usage prévue par l'avis du HCSP, les acquisitions de masques FFP2 ne reprendraient qu'à compter de l'année 2014 122 ( * ) . Cette proposition a fait l'objet d'une note au ministre en date du 31 janvier 2012 ; sa directrice de cabinet y a répondu favorablement le 9 mars.
Pour autant, aucune acquisition de masque FFP2 n'est décidée en 2014, ni à aucun moment jusque fin janvier 2020 . Santé publique France indique ainsi qu' « il n'a plus été demandé à l'Éprus puis à Santé publique France de procéder à l'acquisition de masques FFP2 dans le stock stratégique de l'État » 123 ( * ) . Ces produits étant périssables, le stock diminue progressivement jusqu'à ne contenir plus aucun masque FFP2 en 2019.
(3) Contrairement à la justification avancée par le Gouvernement, l'avis du HCSP ne recommande pourtant à aucun moment la disparition du stock stratégique de masques FFP2
L'ensemble des autorités sanitaires et politiques interrogées par la commission d'enquête a expliqué que l'absence de commande de masques FFP2 trouvait son fondement dans l'application d'une doctrine de 2013 ( cf. infra ) et dans l'avis du HCSP de 2011 . Pourtant, au moins deux éléments substantiels présents dans cet avis de 2011 viennent contredire cette version , qui s'apparente dès lors à une justification bancale a posteriori .
D'une part, le Haut conseil indique clairement qu'il « recommande que le stock d'État de masques respiratoires soit constitué de masques anti-projections et d'appareils de protection respiratoire [APR, c'est-à-dire des masques FFP2] » 124 ( * ) . Il n'est donc pas question de laisser l'intégralité des masques FFP2 se périmer au prétexte que leur usage serait désormais moins fréquent . Ce point a été par ailleurs confirmé par M. Xavier Bertrand, ministre de la santé en 2011 : « le changement de doctrine dont il est question avait pour objet non pas de diminuer le nombre de masques, mais de déterminer ce qui était le plus adapté aux uns et aux autres » 125 ( * ) .
D'autre part, l'avis du HCSP, s'il préconise de circonscrire l'usage du masque FFP2 aux professionnels de santé, ne le limite pas aux actes médicaux les plus risqués , contrairement à ce qui est régulièrement avancé dans le débat public. En effet, comme indiqué plus haut, l'avis rappelle que dans le cas d'un agent respiratoire hautement pathogène 126 ( * ) , le port d'un masque FFP2 chez les soignants doit être envisagé « notamment à l'occasion d'un acte impliquant un contact direct avec un cas suspect ou confirmé et/ou en cas d'entrée dans une pièce où se trouve un cas suspect ou confirmé [...] et ce quel que soit le mode d'exercice [...] et le lieu d'exercice) » 127 ( * ) .
La combinaison de ces deux affirmations rejette de façon univoque la pertinence d'une disparition du stock de masques FFP2 . Le caractère très contestable de l'interprétation qui en a été faite a posteriori a par ailleurs été confirmé devant la commission d'enquête : selon M. Didier Houssin, DGS de 2005 à 2011, « il [...] semble que la lecture qui a été faite de cet avis est un peu restrictive, car il ouvre en réalité à beaucoup plus d'utilisations des masques FFP2 que ce qu'on en a dit 128 ( * ) ».
Ce qui semble s'apparenter à une réécriture de l'histoire est d'autant plus flagrant que dans une note au ministre du 31 janvier 2012, le directeur général de la santé lui-même estimait nécessaire, suite à l'avis du HCSP, de « redéfinir la valeur cible du stock de masques FFP2 » et que « pour ce faire, [il proposait] d'établir un véritable référentiel opérationnel permettant de préciser l'avis du HCSP sur les conditions dans lesquelles le port du masque est recommandé ». Conformément au texte de l'avis, il n'était donc pas question, en 2012, de laisser le stock disparaître progressivement 129 ( * ) .
Cette option était d'autant plus écartée que la note alertait sur le fait que « l'absence de nouvelles commandes [risquerait] de mettre en difficulté la filière française de fabrication de masques FFP2 ». Ce choix a donc été fait ultérieurement, à rebours des préconisations du HCSP et de la direction générale de la santé.
Le ministre de la santé lui-même reconnaît que l'avis de 2011 a été interprété comme encourageant une disparition du stock et concède à demi-mot que le lien entre les deux était pourtant peu évident . Le 19 mars 2020 en effet, lors de l'examen en séance publique au Sénat de l'article 6 bis du projet de loi « urgence-covid 130 ( * ) », M. Olivier Véran a indiqué que « lors de l'épisode de la grippe H1N1, le Haut Conseil de la santé publique a été saisi de la question [...] . Il a alors été décidé, en vertu d'arguments qui, avec un peu de recul, pourraient être revisités, qu'il n'était plus nécessaire de conserver et de réalimenter des stocks d'État en masques chirurgicaux et en masques FFP2 131 ( * ) ». Les arguments pourraient être en effet d'autant plus facilement revisités, et sans qu'il ne soit besoin d'un recul significatif, qu' ils semblent avoir été librement inventés, sans lien direct avec le document de 2011 .
(4) Le HCSP recommande de substituer un stock « tournant » au stock « dormant » afin d'optimiser sa gestion, une proposition restée sans suite
Parmi ses recommandations, le HCSP propose que le stock stratégique ne soit plus « dormant » mais « tournant », c'est-à-dire de transférer aux établissements de santé les masques dont la péremption est proche, et de renouveler cette quantité ainsi libérée. Ce faisant, l'Éprus (puis Santé publique France) serait en mesure de lisser ses acquisitions dans le temps puisqu'il ne rachèterait que les quantités ainsi distribuées au secteur médical et ne procéderait plus à des achats massifs et ponctuels, détruits quelques années plus tard et rachetés à nouveau.
Pour autant, ainsi que l'indique Mme Buzyn, « l'Éprus jusqu'en 2016, et Santé publique France par la suite, gère les stocks acquis en 2005 et 2009 de façon passive, sans mettre en oeuvre les stocks tournants recommandés par le Haut Conseil de la santé publique et, apparemment, sans diversifier les sources d'achat 132 ( * ) ». Par conséquent, cet objectif est répété dans le contrat d'objectifs et de performance signé par la ministre et le directeur général de Santé publique France en février 2018. Toutefois, « en 2018 et 2019, l'agence ne s'était pas dotée des moyens de répondre au contrat d'objectifs et de performance, s'agissant de la diversification des sources d'achat comme de la constitution des stocks tampons destinés, selon la doctrine de l'époque, à tourner ». Interrogée à ce sujet, l'agence et la DGS ont indiqué qu'une réflexion est en cours depuis début 2018 à ce sujet.
Il est à noter par ailleurs que le directeur général de Santé publique France partage pourtant l'objectif d'un tel stock tournant, ainsi qu'il l'indique au DGS dans un courrier du 26 septembre 2018 qui résume, entre autres, les conclusions du rapport Stahl sur les contre-mesures en cas de pandémie grippale : « il convient plutôt de constituer un stock minimal à renouveler »
Or la non-constitution d'un stock tournant, approvisionné régulièrement, a accentué le caractère brutal de la baisse du stock de masques chirurgicaux en 2018 , puisque 613 millions d'entre eux ont été soudainement déclarés non conformes ( cf. supra ).
b) Un changement de doctrine en 2013, qui n'exonère pourtant pas totalement l'État de ses responsabilités
Le deuxième document que les autorités sanitaires invoquent à l'appui de la disparition du stock de masques FFP2 133 ( * ) est une doctrine élaborée par le Secrétariat général de la défense et de la sécurité nationale (SGDSN), en date du 16 mai 2013, relative à la protection des travailleurs face aux maladies hautement pathogènes à transmission respiratoire 134 ( * ) . L'interprétation qui en est faite est cependant pour le moins contestable, et le désinvestissement du pouvoir central en matière d'anticipation s'est révélé dramatique.
(1) Le contenu de la doctrine de 2013
Le document du SGDSN rappelle tout d'abord que « la protection des travailleurs relève de la responsabilité des seuls employeurs, publics ou privés » 135 ( * ) et que « le code du travail prévoit les mesures nécessaires pour assurer la sécurité et protéger la santé physique et mentale des salariés » 136 ( * ) .
Il précise toutefois qu' « une maladie infectieuse hautement contagieuse à transmission respiratoire sort du strict cadre de la “santé et de la sécurité au travail” dans la mesure où l'on a affaire à une menace sanitaire majeure » et que « face à un tel risque affectant toutes les personnes indépendamment de leur statut [...] et de leurs activités, il revient aux pouvoirs publics d'apporter une réponse globale ». Trois types de mesures de prévention et de protection sont envisagés en fonction de l'activité exercée :
- mesures de suppression du risque de dissémination des agents pathogènes (arrêt de l'activité, travail à distance) ;
- mesures de limitation du risque de dissémination des agents pathogènes (distance de sécurité, écran de protection, port d'un masque chirurgical par les travailleurs et les usagers à leur contact) ;
- mesures de limitation du risque de transmission de la maladie (port d'un masque FFP2 lorsqu'il y a contact étroit sans possibilité de mettre en place une autre mesure).
En outre, la doctrine précise que lorsque la distance de sécurité ou l'écran physique se révèlent insuffisants pour limiter le risque de dissémination des agents pathogènes, « l'employeur devra prendre les mesures d'organisation nécessaires pour que les travailleurs ne soient en contact qu'avec des personnes à qui l'on aura préalablement distribué des masques anti-projection et qui les porteront effectivement ».
Enfin, le SGDSN indique qu' « il revient à chaque employeur de déterminer l'opportunité de constituer des stocks de masques pour protéger son personnel ».
Il est à noter qu'avant 2013, déjà, les employeurs avaient été invités à procéder de leur côté à l'acquisition de masques FFP2 pour leurs personnels les plus exposés (accueil, guichet, etc. ), dans le cadre de la préparation des plans de continuité d'activité 137 ( * ) .
En tout état de cause, rien dans le document du SGDSN n'indique que l'État doit cesser de constituer un stock , stratégique ou d'appoint, de masques FFP2.
(2) Une doctrine interprétée de façon tronquée et exagérément restrictive par les autorités sanitaires conduisant à un désarmement alarmant de l'État en cas de crise
(a) Une interprétation contestable, aux conséquences dramatiques
À partir de 2013, la direction générale de la santé décide d'appliquer cette doctrine 138 ( * ) et considère que l'acquisition des masques FFP2 est désormais de la responsabilité des employeurs publics (hôpitaux, établissements médico-sociaux, Ehpad, etc. ) et privés. En effet, ainsi que l'a indiqué Mme Buzyn à la commission d'enquête, « l'État considère qu'il a, par deux fois au moins, délégué la responsabilité de disposer de stocks de masques aux établissements : la première par la circulaire de Xavier Bertrand, la seconde par l'avis du SGDSN » 139 ( * ) .
La distinction, depuis une circulaire de 2011,
entre
équipements tactiques et équipements
stratégiques
Une circulaire adressée par M. Bertrand, ministre du travail, de l'emploi et de la santé, à l'attention des directeurs généraux d'ARS de zone, d'ARS et de l'Éprus, en date du 2 novembre 2011, relative à la préparation de la réponse aux situations exceptionnelles dans le domaine de la santé, distingue désormais deux catégories de moyens de réponse au sein du secteur hospitalier :
- les équipements tactiques , dont doivent disposer les établissements de santé sièges de SAMU ou de SMUR pour assurer la gestion des situations sanitaires exceptionnelles 140 ( * ) (postes sanitaires mobiles, qui se présentent sous la forme de malles contenant des équipements et produits pharmaceutiques pouvant assurer la prise en charge pré hospitalière de 25 victimes adultes et enfants (PSM1) ou de 500 victimes (PSM2), respirateurs mobiles, moyens de décontamination, de communication, etc. ) ;
- les équipements stratégiques , que l'État maintient en renfort, notamment dans les cas où la réserve sanitaire est mobilisée.
Pour autant, si selon Mme Buzyn « le sens principal de l'instruction de Xavier Bertrand est que, en cas de crise, les stocks des établissements de santé doivent être décentralisés au plus près des besoins » 141 ( * ) , ce dernier conteste fortement cette interprétation . Il rappelle en effet qu' « à l'époque les masques n'étaient pas concernés. Ceux-ci restaient du ressort du national parce que c'était stratégique. Le vrai changement, c'est quand il a été décidé en 2013 que chaque employeur devait assurer la fourniture de masques. Mais qui est l'employeur des médecins libéraux ? ».
De fait, la doctrine du SGDSN de 2013 est interprétée comme autorisant l'abandon progressif d'un stock d'État de masques FFP2, puisque sa disparition complète, qui intervient en quelques années, n'alerte pas les autorités sanitaires, ainsi que l'a confirmé à la commission d'enquête l'ancien DGS (2013-2018) M. Vallet : « on ne m'a jamais fait part de débats autour de la diminution du stock de masques FFP2 parce que, dans les faits, les établissements constituent leurs propres stocks » 142 ( * ) .
L'interprétation concrète qui est faite de cette doctrine est pourtant fortement contestable :
- les règles concernant le monde de la santé ne figurent pas dans cette doctrine, qui s'adresse essentiellement aux employeurs privés (par ailleurs sans être contraignante ) ;
- le SGDSN indique qu'il revient à chaque employeur de déterminer l'opportunité de constituer des stocks de masques pour protéger son personnel. Il ne s'agit donc pas d'une obligation , sur laquelle les pouvoirs publics pourraient se reposer ;
- les acteurs interrogés estiment que, durant la décennie 2010, la doctrine consistait à conserver uniquement un stock stratégique de masques chirurgicaux, destiné au public (malades et cas contacts) et non aux professionnels de santé 143 ( * ) , alors que le SGDSN n'appelait pas à ne conserver que des masques chirurgicaux ;
- à nouveau, cette interprétation ignore totalement l'avis du HCSP , pourtant rendu seulement deux ans auparavant, qui recommande formellement le maintien d'un stock de masques FFP2 et de masques chirurgicau x. Interrogée à ce sujet, la direction générale de la santé a indiqué que « l'avis du HCSP étant consultatif, il a été considéré que la doctrine applicable était donc celle issue de la note du SGDSN » 144 ( * ) . Or cette dernière n'est pas plus comminatoire que l'avis du HCSP , et s'adresse principalement aux employeurs privés.
(b) Une interprétation qui n'envisage à aucun moment l'utilité de disposer d'un stock d'appui en cas de crise importante
S'il paraît légitime de considérer que les établissements de santé acquièrent des masques pour leur gestion courante et pour d'éventuelles crises ponctuelles et que l'État n'a donc pas vocation à les fournir en « temps de paix », il est particulièrement surprenant qu'aucune réflexion ne soit alors engagée sur l'opportunité pour l'État de conserver à tout le moins un stock d'appui capable de prendre le relai en cas de crise durable, d'autant que la doctrine du SGDSN n'implique aucunement de renoncer à celui qui existait 145 ( * ) .
Sans surprise, l'abandon d'un stock d'appui laisse le monde médical sans solution dès lors que ses réserves sont épuisées. Ainsi que l'a rappelé M. Bourdillon, ex-directeur général de l'Éprus puis de Santé publique France, « quand la crise se déclenche, le stock stratégique [n'était] pas du tout adapté pour faire face à une crise hospitalière, puisqu'il [n'était] pas destiné à cela ; [c'était] aux hôpitaux de s'y préparer » 146 ( * ) . La pertinence de conserver un stock d'appui de masques FFP2, dans ces conditions, est par ailleurs soulignée par M. Vallet : « les établissements avaient bien constitué des stocks de masques. Ceux-ci ont peut-être beaucoup diminué et été insuffisamment complétés par un stock national de masques, qui aurait pu servir de support à ces établissements » 147 ( * ) . C'est précisément ce stock de masques qui a été abandonné par les autorités sanitaires .
Plusieurs interlocuteurs ont indiqué à la commission d'enquête que la disparition du stock de masques FFP2 visait potentiellement d'autres objectifs que la simple application de la doctrine du SGDSN, par ailleurs interprétée de façon contestable :
• selon M. Xavier Bertrand, une logique budgétaire et court-termiste aurait présidé à ce choix 148 ( * ) ;
• selon M. Didier Houssin, la préparation interministérielle au risque pandémique a été « plus ou moins abandonnée [...] pour des raisons à la fois politiques et financières » 149 ( * ) . Il range parmi les premières les critiques adressées au Gouvernement « puisque nous en avions trop fait entre 2005 et 2009 : il fallait cesser d'investir dans la préparation. De mon point de vue, la planification interministérielle a été stoppée et l'Éprus a été inclus, pour ne pas dire dissous dans Santé publique France ».
Interrogée sur la pertinence pour l'État de conserver, en parallèle des stocks courants détenus par les établissements de santé, un stock d'appui de masques FFP2, la direction générale de la santé a indiqué que c'était désormais le cas, en vue de la seconde vague épidémique 150 ( * ) ...
Le choix fait de ne plus constituer de stock stratégique de masques FFP2, initialement fondé sur le transfert de responsabilité aux employeurs, s'est révélé d'autant plus contestable qu'aucun dispositif n'a été mis en place pour vérifier la bonne constitution de ces stocks au niveau local .
(3) Incompréhensiblement, l'État ne s'est pas donné les moyens de contrôler l'application sur le terrain de cette nouvelle doctrine et constate son échec, tardivement, en février 2020
La doctrine a été diffusée en 2013 aux différents ministères qui, dans les mois qui suivent, ont indiqué au SGDSN l'avoir communiquée auprès de leurs secrétariats généraux, de leurs services déconcentrés ou de leurs opérateurs, dans le cadre notamment de la révision et de la déclinaison du plan « pandémie grippale ». En date du 25 novembre 2013, le ministère de l'économie précise par ailleurs sa volonté de cosigner avec les ministères chargés des affaires sociales une circulaire qui sera adressée aux organisations professionnelles et aux DIRECCTE afin d'organiser la plus large diffusion de la doctrine auprès des entreprises.
Par ailleurs, une note a été adressée le 18 février 2016 aux différents ministères par le directeur de la protection et de la sécurité de l'État du SGDSN, visant à rappeler cette doctrine de protection des travailleurs et à leur demander de s' « assurer non seulement de sa diffusion mais surtout de sa mise en oeuvre tant au sein de votre ministère que des secteurs d'activité placés sous votre autorité ».
Il ressort toutefois des travaux de la commission d'enquête que cette doctrine a été insuffisamment relayée auprès des employeurs et donc appliquée de façon très lacunaire , alors même que les autorités sanitaires l'invoquent avec constance à l'appui de leur décision de ne pas renouveler le stock de masques FFP2. Mme Buzyn a ainsi concédé qu' « apparemment, ce changement [...] n'a pas été accompagné d'une circulaire 151 ( * ) », et n'aurait été formalisé ni dans une instruction aux ARS, ni aux établissements de santé 152 ( * ) . Concernant ce dernier point, toutefois, une note du DGS au SGDSN en date du 8 juillet 2013 indique que la doctrine a bien été transmise auxdites ARS.
De fait néanmoins, entreprises, professionnels de santé libéraux et établissements publics semblent avoir été peu tenus informés de ce document ou, pour ceux qui l'ont été, semblent ne pas avoir pris la mesure de son importance 153 ( * ) . Fort logiquement, les acteurs locaux privés comme publics ne disposaient donc pas des stocks de masques nécessaires, à l'exception de ceux ayant une forme de culture de la prévention (par exemple, EDF).
Une note du 6 février 2020 du DGS à la ministre confirme :
- de façon implicite que les professionnels de santé libéraux n'ont pas constitué de stock minimal de moyens de protection puisque le DGS indique à la ministre qu'il conviendrait de les inciter à le faire ;
- de façon explicite que les stocks constitués par les établissements de santé de trois régions (Grand Est, Guadeloupe, Martinique) sont inférieurs à quinze jours , que les établissements des Hauts-de-France possèdent entre quinze et trente jours de stock et que dans le secteur ambulatoire, une majorité de professionnels ne disposent pas d'un stock minimum de masques FFP2.
Il est à noter que trois jours auparavant , pourtant, au cours d'une réunion regroupant les centres de crises ministériels, la DGS et le SGDSN, ce dernier a rappelé la respon sabilité des employeurs en matière de protection des salariés . Il est donc vraisemblable qu' en février 2020, le SGDSN considérait légitimement que les employeurs avaient été bien informés de sa doctrine depuis 2013 .
De fait, cette croyance partagée est alors à l'origine d'une confusion concernant les modalités du soutien de l'État aux soignants . En effet, ainsi que le souligne Mme Chêne, directrice générale de Santé publique France, « ce n'est pas le stock stratégique qui devrait être mobilisé en première ligne pour les professionnels de santé dans une telle situation [lors du déclenchement de la crise] , parce que, a priori , il existe des stocks dans les établissements de santé et chez les professionnels de santé » 154 ( * ) . Les autorités sanitaires ont donc fait le pari que les employeurs disposeraient de stocks suffisants en cas de crise, et donc qu'une partie de la protection sanitaire du pays dépendrait de cela, sans pour autant s'être assurées du degré d'information dont ils disposaient quant à leurs obligations .
En conséquence, la note du DGS de février 2020 propose à la ministre que l'État constitue un stock stratégique « pour pallier les éventuelles difficultés d'approvisionnement des professionnels de santé », soit précisément l'objectif qui n'a pas été retenu depuis 2013.
Outre les manquements en matière de diffusion de l'information, les autorités sanitaires ne se sont pas non plus assurées de sa bonne application sur le terrain.
Certes, un outil informatisé partagé de gestion des moyens de réponse aux situations sanitaires exceptionnelles a bien été développé par l'Éprus, permettant aux établissements de santé de renseigner la nature et la quantité des types de matériels tactiques dont ils disposent. « Le nombre de masques FFP2 peut donc tout à fait être renseigné dans le système d'information, même s'il n'est pas pour autant obligatoire pour un établissement de le faire 155 ( * ) ». Si les établissements de santé choisissent de ne pas indiquer la composition de leurs stocks de masques, les autorités sanitaires n'ont aucune visibilité sur ces derniers. L'État semble donc avoir organisé son propre aveuglement en la matière dès 2013, sans qu'aucun responsable politique ou sanitaire n'ait songé par la suite à modifier cet état de fait.
L'application EPI-Stock, développée en
août 2020 :
une initiative salutaire mais bien trop
tardive
Afin de pérenniser la surveillance mise en place pendant la crise des stocks d'EPI détenus par les établissements de santé, un système de supervision et de remontée automatique d'informations a été déployé à partir du mois d'août.
L'application EPI-Stock doit permettre au ministère de la santé de visualiser automatiquement sur une carte le niveau de stock des établissements et laboratoires.
Ce n'est en effet que durant la semaine du 28 janvier 2020 que la ministre sera informée que les stocks de masques, de gants et d'autres EPI constitués par les hôpitaux sont insuffisants pour affronter la crise 156 ( * ) .
Proposition n° 3 : prévoir la constitution, au plus près des besoins, de stocks « de crise » de masques chirurgicaux et FFP2 et se doter des moyens de contrôler et de suivre le niveau de ces stocks :
- définir, entre chaque ARS et les établissements de santé et médico-sociaux, en fonction des caractéristiques de leur activité, le stock que ces derniers doivent détenir et en établir un recensement régulier et précis ;
- intégrer la constitution de stocks de masques chirurgicaux et le contrôle de leur qualité par les professionnels de santé libéraux parmi les critères de la rémunération sur objectifs de santé publique ;
- encourager l'acquisition par chaque ménage d'une boîte de 50 masques chirurgicaux
3. Informé de la situation des stocks en 2018, le DGS a pourtant choisi de ne pas les reconstituer, sans en informer la ministre, et en faisant modifier a posteriori les conclusions d'un rapport d'experts
Le directeur général de la santé est informé fin septembre 2018 des résultats de l'étude Centexbel ( cf. supra ), alors qu'une réflexion est en cours depuis début 2018 sur l'optimisation de la gestion du stock, réflexion visant à apporter une réponse aux enjeux suivants : « comment passer d'un stock isolé et dormant à un stock tampon et tournant qui vienne en appui avec des précommandes et qui sollicite des producteurs français pour fournir en priorité en cas de crise les stocks tant tactiques que stratégiques ? 157 ( * ) ».
a) La DGS a fait le choix de ne conserver qu'une très faible quantité de masques en stock et a modifié un rapport scientifique a posteriori pour justifier sa décision
(1) Santé publique France informe en 2018 la DGS de la non-conformité de la quasi-totalité du stock de masques chirurgicaux
Le directeur général de la santé est informé de la quasi-disparition du stock de masques chirurgicaux par deux notes successives :
- une note du 26 septembre 2018 du directeur général de Santé publique France lui indique que les contrôles des masques ont mis en évidence une non-conformité à la norme de 2014 sur un minimum de 60 % des stocks , « ce qui ne permet pas de disposer de moyens de protection contre une éventuelle pandémie ». Il indique également que « dans ces conditions, il est important qu'une doctrine soit rapidement établie par vos services pour que les éventuelles acquisitions de produits de santé soient mises en oeuvre afin de disposer d'un stock avant le deuxième semestre 2019 » ;
- une note du 3 octobre 2018 du même directeur général l'informe que l'ensemble des 613 millions de masques chirurgicaux sans date de péremption acquis au mitan des années 2000 sont non conformes et ne peuvent en conséquence être utilisés. En outre, il lui est indiqué que le stock se compose désormais de 99 millions de masques chirurgicaux, dont 63 millions périment fin 2019.
Par ailleurs, l'étude de Centexbel traite aussi le cas d'autres produits, puisque « dans cet audit nous apprenons aussi que la péremption des stocks ne concerne pas que les masques mais aussi de nombreux autres produits, comme les antiviraux, les antibiotiques, les antidotes ; la liste des produits défaillants est datée du début du mois d'octobre 158 ( * ) ».
À noter toutefois que fin 2019, le stock stratégique de masques chirurgicaux diffère légèrement des chiffres de 2018, puisqu'il s'établit comme suit :
- 362,2 millions non conformes à la norme de 2014 (soit 68 % du stock) ;
- 72 millions de masques arrivant à péremption fin 2019 (et non pas 63 millions) ;
- 100 millions de masques valides (certains masques commandés en juillet 2019 ayant été livrés).
(2) Face à l'urgence, la DGS ne passe pourtant commande que de 50 millions de masques
(a) Une commande qui ne permet pas même de renouveler le stock se périmant en 2019
Par courrier en date du 30 octobre 2018, soit un mois plus tard, le directeur général de la santé demande à Santé publique France :
- la des truction progressive des produits « pandémie grippale » périmés . Environ 20 millions de masques seront détruits en 2018, puis 230 millions en 2019 (sur un total de 613 millions) ;
- d'acquérir 50 millions de masques « pour tenir compte des résultats du contrôle qualité des masques et de l'arrivée à péremption des références en stock » et, en fonction des marges dégagées sur la procédure d'acquisition des vaccins pandémiques, d'acquérir 50 millions de masques supplémentaires ;
- d'évaluer les capacités de production et d'approvisionnement en France de masques chirurgicaux pour apprécier la réactivité du marché classique. Il s'agit d'un objectif similaire à celui déjà fixé par le HCSP dans son avis de 2011, par le DGS en avril 2017 lorsqu'il demande à l'agence de contrôler la conformité des masques, et par le contrat d'objectif et de performance signé début 2018.
L'évaluation des capacités de production française : de très maigres résultats
En octobre 2018, la direction générale de la santé prend l'attache du syndicat national de l'industrie des technologies médicales (SNITEM) afin d'appréhender la disponibilité en masques chirurgicaux sur le territoire national, ainsi que les capacités d'approvisionnement en urgence (volumes et délais).
Une seule entreprise adhérente du SNITEM a répondu aux sollicitations du syndicat . Sa capacité de production s'élevait à 4,1 millions de masques chirurgicaux par mois et à 8,2 millions d'unités en cas de situation d'urgence, un délai de douze semaines étant estimé nécessaire pour atteindre cette cadence.
En outre, la production indiquée était à destination du monde entier, la France ne pouvant en obtenir que 15 % .
Par conséquent, lorsque Santé publique France initie des prises de contact avec des industriels français en janvier et février 2020, les autorités sanitaires ne pouvaient ignorer que les résultats seraient minces, bien en-deçà des besoins en masques qui, déjà en février, augmentaient rapidement.
Or la quantité de masques périmant fin 2019 s'élevant à 72 millions, il est pour le moins surprenant que le DGS, instruit de cette échéance, ne passe une commande ferme que de 50 millions de masques , c'est-à-dire une quantité inférieure à ce qui serait nécessaire pour remplacer les seuls masques arrivant à péremption .
La quantité demandée semble attester que la cible d'un milliard de masques chirurgicaux est désormais abandonnée , comme le confirme par ailleurs un courriel du 27 juin 2018 adressé au directeur général adjoint de Santé publique France dans lequel la direction générale de la santé indique que « la cible autour d'un milliard de masques n'est plus justifiée, il ne s'agit plus de reconstituer le stock à l'identique mais d'amorcer une réduction importante de la cible et là encore d'expertiser les possibilités de réservation de capacités ».
(b) Une commande sans lien avec la doctrine et les pratiques en vigueur
Sans se prononcer sur la pertinence de la nouvelle doctrine de constitution du stock, il semble toutefois étonnant que la DGS ait ainsi décidé de renoncer, en juin comme en octobre, à cette cible alors que :
- la réflexion avec Santé publique France relative à la gestion des stocks (caractère tournant, adéquation aux besoins de la composition des stocks, etc. ) n'est entamée que depuis début 2018 et qu'elle n'a pas abouti 159 ( * ) ;
- l'avis d'experts relatif à la stratégie de constitution d'un stock de contre-mesures médicales face à une pandémie grippale parvenu à Santé publique France dès septembre 2018 semble confirmer la pertinence d'un stock élevé, probablement d'environ un milliard de masques chirurgicaux . Il ressort toutefois d'échanges de courriels entre la DGS et Santé publique France que la première serait intervenue pour modifier les conclusions de ce rapport avant qu'il ne soit rendu public , pour en faire disparaître la référence à la taille du stock ( cf. infra ).
De fait, le rapport ne mentionne plus qu'un besoin (et non un stock) d'un milliard de masques dans la version accessible au public à partir de mai 2019. Mais il semble donc bien avoir été recommandé au DGS, deux mois avant sa décision, de constituer un stock physique plus important de masques. Il est à ce sujet instructif que le Pr Stahl ait déclaré, devant la commission d'enquête de l'Assemblée nationale : « à titre personnel [...] , je pense que le stock minimal, et non plus le besoin, serait d'un milliard, à condition d'avoir l'assurance de réapprovisionnements » 160 ( * ) .
Par ailleurs, quand bien même le rapport initial se serait contenté de chiffrer un simple besoin (et non de définir un stock), le choix de ne conserver qu'un stock très faible de masques continuerait d'interroger fortement le niveau de préparation réel du pays. Ces interrogations sont en outre renforcées par le fait que le contrat d'objectifs et de performance 2018-2022 (COP) conclu entre la ministre et Santé publique France fixe comme objectif à cette dernière de « veiller à une adéquation des stocks stratégiques aux besoins » ;
- la direction générale de la santé a indiqué que la doctrine du SGDSN de 2013 avait « conforté la valeur cible de un milliard de masques chirurgicaux dans le stock stratégique de l'État » 161 ( * ) .
Par ailleurs, la direction générale de la santé indique qu'un des éléments d'explication réside dans l'expérimentation, lancée plus tôt en 2018 en Nouvelle-Aquitaine, visant à tester la pertinence de mettre à disposition directe de la population des masques chirurgicaux 162 ( * ) .
La logique faisant découler la faiblesse de la commande d'octobre de cette expérimentation est toutefois peu évidente, si ce n'est inexistante. En effet, sur la forme, il semble particulièrement risqué de faire le choix d'un stock durablement bas alors même que les résultats de l'expérimentation ne sont pas encore connus . Sur le fond, le stock stratégique de masques chirurgicaux devant servir d'appoint en cas de crise soudaine ou de rupture d'approvisionnement, son dimensionnement à un niveau plus élevé restait pertinent, quels que soient les résultats de l'expérimentation 163 ( * ) .
Paradoxalement, dans le mail du 27 juin 2018 susmentionné, la DGS indique que le dimensionnement du stock stratégique doit intégrer « l'application des avis et expertises , notamment HCSP et l'avis attendu du comité SPF », c'est-à-dire précisément le rapport Stahl qui estime le besoin en masques chirurgicaux à un milliard d'unités...
Surtout, la saisine adressée à Santé publique France par le DGS atteste du choix assumé de ne conserver, pour plusieurs années, qu'un très faible stock de masques chirurgicaux . En effet, la commande ferme de 50 millions de masques est non seulement négligeable au regard des 613 millions de masques à détruire mais également insuffisante pour ne serait-ce que procéder au renouvellement des 63 millions de masques qui périment fin 2019 (information transmise au DGS par Santé publique France le 3 octobre 2018).
Pourtant, ainsi que le rappelle le cadre de constitution et d'emploi des stocks stratégiques de l'État défini en janvier 2018, « les stocks stratégiques permettent de garantir les capacités de réponse de l'État lors de circonstances pour lesquelles le système de santé ne dispose pas des moyens nécessaires ou suffisants à la mise en oeuvre d'une réponse adaptée et efficace ». De toute évidence, l'importance de garantir cette capacité de réponse de l'État n'a pas été jugée prioritaire en octobre 2018, alors même que le stock devait déjà depuis 2013 protéger les patients mais également les professionnels de santé libéraux 164 ( * ) , en cas de difficultés d'approvisionnement 165 ( * ) . En outre, la direction générale de la santé a confirmé à la commission d'enquête qu' à l'époque, le stock physique était bien considéré comme la solution pour faire face à une première vague épidémique (tandis que la réservation des capacités de production visait le cas d'une seconde vague). Un stock physique qu'il a donc été décidé de maintenir quasi vide ...
Il est par ailleurs à noter que les priorités de la DGS pour 2020, communiquées à Santé publique France le 5 novembre 2019, ne contiennent aucune référence spécifique aux masques.
(c) Une faible commande... réalisée par Santé publique France huit mois après sa demande
La demande du DGS d'une commande de masques n'a pas entraîné d'échange particulier ou d'alerte relative à son faible dimensionnement de la part de Santé publique France. En effet, interrogée à ce sujet par la commission d'enquête, l'agence indique ne pas disposer de ces informations 166 ( * ) . Qui plus est, si un désaccord s'était formé entre Santé publique France et le DGS au sujet de la nature et de la quantité des produits à commander, un arbitrage de la ministre aurait logiquement été sollicité, ce qui n'a pas été le cas.
La commande d'octobre 2018 est passée en juillet 2019 167 ( * ) et les premières livraisons ont lieu en octobre 2019. Selon Mme Buzyn, ce délai de neuf mois illustre la faible importance que semble revêtir alors la reconstitution du stock stratégique : « [...] Santé publique France a mis neuf mois pour commander les masques. J'ai donc un doute sur leur degré de préoccupation. Je ne sais pas qui, à Santé publique France, a rétrogradé le niveau d'alerte au point de prendre le risque de rester un an avec un stock bon à détruire sans activer de nouvelle commande 168 ( * ) ».
Une première livraison de 32,7 millions de masques chirurgicaux est réalisée fin 2019. Au 31 décembre, sur le total d'environ 100 millions que contenait le stock stratégique, environ un tiers venait donc d'être livré.
(d) La DGS décide alors de constituer des stocks tournants, mais sans reconstituer quantitativement les stocks
Au cours d'une réunion tenue le 12 septembre 2019 , la DGS a indiqué à Santé publique France de ne pas renforcer le stock mais de prévoir un lissage de 20 millions de masques par an dès 2021 . Il s'agit donc de la première mise en oeuvre officielle de la recommandation du HCSP de 2011 visant à constituer des stocks tournants.
Pour autant, ce changement d'organisation n'implique pas automatiquement une diminution de la taille totale du stock, ainsi que l'a confirmé Santé publique France à la commission d'enquête 169 ( * ) . Il s'agit en effet de deux sujets différents , l'un se rapportant au degré de régularité des achats, l'autre à la quantité effectivement commandée.
Il est donc faux, ou à tout le moins fallacieux, de laisser penser que la quasi-absence de renouvellement des stocks est dictée par ce passage au stock tournant.
En tout état de cause, il semble manifeste que la décision de conserver un stock durablement bas durant plusieurs années a été prise sans que n'aient été décidées de nouvelles pistes de protection du pays dans l'hypothèse où il serait touché par une crise sanitaire majeure durant lesdites années. À cet égard, il est instructif de constater que les justifications qu'apporte la direction générale de la santé à la décision du 30 octobre 2018 sont nombreuses, tandis que se s réponses relatives aux moyens de préparation envisagés en cas de crise durant ces années de stocks bas sont inexistantes.
(3) Le DGS est intervenu dans des travaux d'experts pour modifier la formulation de leur recommandation relative à la constitution du stock de masques
La recommandation du rapport Stahl 170 ( * ) relative à la constitution des stocks stratégiques de masques a été modifiée entre la version initialement transmise à Santé publique France en août 2018 et celle finalement publiée sur le site de l'agence en mai 2019 .
Dans la version accessible au public à partir de mai 2019, en effet, cette recommandation est ainsi formulée : « en cas de pandémie, le besoin en masques est d'une boîte de 50 masques par foyer , à raison de 20 millions de boîtes en cas d'atteinte de 30% de la population. L'importance du stock est à considérer en fonction des capacités d'approvisionnement garanties par les fabricants ». Cette formulation se contente donc de chiffrer le besoin en masques, sans donner d'indication sur l'importance de constituer un stock ni sur la taille qu'il devrait atteindre, cette dernière devant dépendre essentiellement de la capacité de production des fabricants.
L 'argument selon lequel le rapport Stahl ne parle pas de stock mais uniquement d'un besoin (qui pourrait donc être satisfait par d'autres moyens qu'un stock dormant important) a précisément été celui répété par M. Salomon et Mme Buzyn en septembre 2020 pour justifier l'inutilité de constituer un tel stock et la pertinence de n'avoir commandé que si peu de masques en octobre 2018.
Or la version initiale du rapport indiquait au contraire que « l'importance d'un stock est à considérer en fonction des capacités d'approvisionnement garanties par les fabricants. La base de calcul est d'une boîte de 50 masques par foyer de malade. En cas d'atteinte de 30 % de la population, le besoin est 20 millions de boîtes ». Cette première version de la recommandation liait donc étroitement la pertinence de détenir un stock à la capacité d'approvisionnement ; compte tenu de la faible capacité de production française en la matière, connue de la DGS, la constitution d'un tel stock stratégique aurait donc dû être jugée importante, conformément aux conclusions du groupe d'experts .
En outre, le rapport Stahl préconise que dans ces conditions de faibles capacités d'approvisionnement, il conviendrait que le stock atteigne un milliard d'unités (20 millions de boîtes de 50 masques chacune).
Ces deux recommandations invalident donc directement la pertinence de la décision du DGS d'octobre 2018 de ne conserver qu'une centaine de millions de masques chirurgicaux en stock, sans s'être assuré au préalable de la robustesse des capacités d'approvisionnement. Or la version rendue publique en 2019 permet soudainement de la justifier .
En réalité, l'analyse de courriels échangés entre la direction générale de la santé et Santé publique France atteste d'une pression directe de M. Salomon sur l'agence afin qu'elle modifie la formulation des recommandations de ce rapport avant sa publication au grand public .
Le jeudi 21 février 2019, en effet, le DGS écrit au DG de Santé publique France : « en ce qui concerne les parties qui n'étaient pas couvertes par la saisine initiale, la position du groupe d'experts de SPF est délicate et risquée. L'avis est rédigé de façon ambiguë entre le besoin en contre-mesures médicales et le volume de stock nécessaire. Il faut absolument dissocier les deux. En effet, comment concevoir, sauf à vous décharger sur la DGS puisque vous agissez au nom de l'État pour la question des stocks, qu'un groupe d'experts de SPF [...] laisse penser que le stock de masques doit être autour de 1 milliard et que l'établissement pharmaceutique de SPF n'ait pas constitué des stocks à hauteur de ce qui est recommandé ? ». Il est ainsi proposé au directeur général de l'agence la solution suivante : « l'une des solutions pourrait alors être de modifier la rédaction de certaines formulations afin de centrer l'avis sur les besoins en contre-mesures médicales. Ensuite, il reviendra aux autorités de définir le stock nécessaire, en prenant en compte notamment les disponibilités des produits sur le marché ». Le DGS précise enfin : « je souhaite éviter de nous mettre en situation de prendre des décisions précipitées [c'est-à-dire de devoir acquérir massivement des masques] , qui pourraient nous mettre en difficultés collectivement, y compris sur le plan budgétaire ».
À cette date, les échanges au sujet de l'opportunité de modifier ou non cet avis avant sa publication en ligne durent depuis plus d'un mois, initialement entre la DGS adjointe et M. Bourdillon. Ce dernier rappelle notamment l'obligation légale de rendre public un avis d'experts , précise qu' « il en va également de l'indépendance scientifique de l'Agence » , et invoque la charte de l'expertise 171 ( * ) à l'appui de son refus de modifier les conclusions du rapport avant sa mise en ligne .
À la suite du courriel du DGS et d'une réunion bilatérale, pourtant, le DG de Santé publique France modifie sa position et indique : « voici donc en retour l'avis dans lequel j'ai retiré [...] toute allusion à un stock chiffré notamment pour les masques [...] ». Effectivement, le rapport, dans sa version publique du 20 mai 2019 ne fait mention que d'un besoin d'un milliard de masques chirurgicaux, et ne fait plus aucune référence à la pertinence de constituer un stock de cette ampleur (ce qui aurait été un désaveu de la décision du DGS d'octobre 2018). L'avis rappelle simplement qu'il conviendrait de constituer un stock minimal à renouveler (un stock « tournant ») et que l'importance du stock est à considérer en fonction des capacités d'approvisionnement garanties par les fabricants, ce qui n'est plus, ainsi qu'en témoigne l'analyse des versions successives du rapport, la recommandation qui avait été faite initialement en août 2018.
Il est à noter par ailleurs que le professeur Stahl, devant la commission d'enquête de l'Assemblée nationale, a indiqué qu' « à titre personnel, sans avoir discuté de ce point de vue avec des hygiénistes, je pense que le stock minimal, et non plus le besoin, serait d'1 milliard » 172 ( * ) .
L'analyse de ces échanges semble donc attester :
- que le choix a délibérément été fait en 2018 par le DGS de ne plus suivre la cible d'un stock d'un milliard de masques chirurgicaux ;
- que, contrairement aux affirmations des autorités sanitaires, le rapport Stahl ne se contentait pas de chiffrer un besoin et que ses conclusions auraient dû entraîner la constitution d'un stock d'un milliard d'unités , recommandation opportunément modifiée en vue de sa publication au grand public ;
- de l'intervention directe du DGS dans les travaux d'un groupe d'experts afin qu'ils n'émettent pas de recommandation qui pourrait venir questionner le choix fait par ce même DGS , quatre mois plus tôt, et de l'absence d'information transmise à la ministre à ce sujet 173 ( * ) ;
Le DG de Santé publique France, dans son courriel susmentionné, indique également au DGS que « ces modifications doivent obtenir l'aval des experts avant publication et [qu'il faudra] leur donner une explication, ce qui ne va pas être simple tant l'indépendance de l'expertise est un sujet sensible ».
La commission d'enquête a par conséquent interrogé le professeur Stahl sur les échanges qu'il a pu avoir avec Santé publique France à propos de la publication du rapport, dans l'objectif de vérifier si son avis lui a été demandé et de connaître, le cas échéant, son point de vue. Il a cependant indiqué ne pas avoir conservé ses échanges de travail et que l'ensemble de ses archives de messagerie a été écrasé au cours d'une manoeuvre intempestive par le système informatique de son CHU . Il a précisé également avoir supprimé les versions successives du rapport au fur et à mesure des avancées validées , afin de ne garder active que la version la plus récente 174 ( * ) .
L'ancien directeur général de Santé Publique France a, quant à lui, répondu ne pas pouvoir fournir les échanges relatifs à la transmission et à la publication du rapport , compte tenu du fait qu'il n'est plus en activité.
b) D'inquiétants défauts de communication ont laissé jusqu'en janvier 2020 les ministres de la santé et la directrice générale de Santé publique France dans l'ignorance totale de la pénurie de masques
(1) Une ministre de la santé jamais informée de la pénurie avant le 24 janvier 2020
Selon Mme Agnès Buzyn, lors de sa prise de fonction, le dossier ministre qui lui est remis par le DGS, Benoît Vallet, ne fait aucune mention de problème particulier sur les stocks stratégiques en général 175 ( * ) ni sur les masques en particulier, ce qui ne semble pas particulièrement surprenant, la disparition totale du stock de masques FFP2 étant considérée comme « normale » au regard de l'interprétation qui était faite de la doctrine de 2013. De façon générale, selon la ministre, Santé publique France n'a jamais soulevé la question des stocks stratégiques au cours des réunions hebdomadaires de sécurité sanitaire qui se sont déroulées de 2012 à 2020 176 ( * ) .
De façon plus problématique, cependant, l'ensemble des événements et décisions intervenus en 2018 et 2019 (non-conformité des masques, ordre de les détruire, très faible quantité rachetée, délai de passation des commandes, choix de procéder à des stocks tournants) n'ont fait l'objet d'aucune alerte ou information à la ministre , ni de la part de Santé publique France, ni de la part de la direction générale de la santé.
Interrogé à ce sujet par la commission d'enquête, en particulier sur l'absence d'alerte relative à la non-conformité de la quasi-totalité du stock de masques, M. Salomon a indiqué que « François Bourdillon [ex-DG de Santé publique France] vous dira s'il y a eu des échanges directs entre Santé publique France et la ministre ou son cabinet », reconnaissant indirectement que de tels échanges n'ont pas eu lieu entre la DGS et la ministre. En l'espèce, M. Bourdillon a rappelé que « [il n'a] eu de contact à ce sujet ni avec la ministre ni avec le cabinet de la ministre ». Santé publique France a donc alerté la DGS, sans que cette dernière n'en informe le cabinet de la ministre .
Une étonnante divergence de versions entre la DGS et le cabinet de la ministre
Si le directeur général de la santé n'a pas informé lui-même le cabinet de la ministre de la quasi-disparition du stock, les services de la DGS indiquent toutefois avoir informé M. Grégory Emery, membre du cabinet de la ministre en charge de la sécurité sanitaire, des travaux en cours relatifs à l'acquisition de masques, lors d'une réunion bilatérale le 10 octobre 2018 qui n'a pas fait l'objet de compte rendu.
Malgré les demandes répétées de la commission d'enquête, les services de la DGS n'ont cependant , à aucun moment, été en mesure de préciser si le sujet de la soudaine non-conformité de la quasi-totalité du stock de masques avait été abordé lors de cette réunion, ni si la décision de ne le reconstituer que faiblement avait été soumise à arbitrage.
Lors de son audition par la commission d'enquête de l'Assemblée nationale, M. Grégory Emery a, au contraire, indiqué : « je vous confirme que, sur la période courant d'octobre 2018 au 23 janvier 2020, je n'ai pas été destinataire d'une information sur les stocks stratégiques de masques , ni sur les stocks stratégiques dans leur ensemble » et précisé que « jamais le sujet n'a été évoqué au cours d'une réunion de sécurité sanitaire 177 ( * ) ».
Interrogé au sujet des courriers adressés au DGS par Santé publique France relatifs à cette dégradation du stock, il a par ailleurs déclaré : « je n'ai pas eu connaissance de ces trois courriers, pas plus en octobre 2018 qu'en janvier 2020 . J'en ai pris connaissance quand il y a été fait référence, notamment dans le cadre de l'audition de M. Bourdillon », c'est-à-dire le 17 juin 2020. Il a, enfin, souligné ne pas avoir eu non plus « connaissance de la décision prise par la DGS de demander à Santé publique France de commander 100 millions de masques ».
Cette dernière affirmation, ainsi que le silence gardé par la DGS au sujet des informations réellement portées à la connaissance du cabinet de la ministre, attestent que tant la non-conformité du stock que le choix de les conserver à un très faible niveau n'ont pas été communiqués à la ministre et n'ont fait l'objet d'échanges qu'entre la DGS et Santé publique France.
Ce n'est que suite à une alerte non officielle, en date du 21 janvier 2020 , selon laquelle la transmission du virus pourrait être interhumaine, que la ministre est informée de l'état des stocks. En effet, elle demande au DGS un état des lieux de la situation et la réponse de Santé publique France lui parvient le 24 janvier : le stock stratégique est composé de 33 millions de masques pédiatriques, 66 millions de masques adultes, et une commande de 10,6 millions de masques pédiatriques et de 54,6 millions de masques adultes devrait être réceptionnée en février (il s'agit de la commande de juillet 2019).
Toutefois, s'il paraît clair que la ministre ne disposait pas de cette information avant cette date, ses propos devant la commission d'enquête semblent minimiser, à tort, le degré de connaissance des stocks dont disposait le DGS . En effet, elle a indiqué que « la DGS reçoit le premier point de Santé publique France sur l'évaluation des stocks » le 24 janvier 2020 ; or le directeur général de la santé est en réalité au courant de la faiblesse des stocks depuis le 3 octobre 2018 .
Certaines affirmations de la ministre au surlendemain de cette information paraissent par ailleurs exagérément optimistes compte tenu de sa connaissance des stocks. Le 26 janvier, elle déclare en effet que « nous avons des dizaines de millions de masques en stock. [...] Si un jour nous devions proposer à telle ou telle population ou personne à risque de porter des masques, les autorités sanitaires distribueraient ces masques aux personnes qui en auraient besoin ». Or en réalité, l'état de préparation du pays à cette date était loin d'être suffisant , ce dont la ministre avait manifestement conscience, puisqu'elle a déclenché quatre jours plus tard l'ordre de passer des premières commandes de masques FFP2.
Par ailleurs, le 28 janvier, le ministère demande aux ARS d'évaluer les stocks de certains produits (dont les masques FFP2) dans les 600 établissements de santé ayant des services d'accueil des urgences et des services de maladies infectieuses et tropicales. Les doutes du ministère quant à l'état réel de préparation du pays, ainsi illustrés, tranchent avec le ton rassurant des déclarations de fin janvier .
Un manque d'information de la ministre fortement critiqué par ses prédécesseurs
Selon M. Bertrand, le DGS « aurait dû en informer la ministre, d'autant qu'il était l'auteur d'une note, quelques années auparavant, particulièrement alarmiste 178 ( * ) ». Il a rappelé la nécessité que « le cabinet ne fasse pas écran entre les directions et [le ministre] ». Selon lui, la réduction de la taille des cabinets est une des explications à la mauvaise transmission de l'information.
« Pour ma part [...] je n'aurais pas imaginé qu'une décision jugée stratégique par mes services ne me soit pas soumise 179 ( * ) », a indiqué Mme Touraine, à propos de la stratégie de constitution des stocks.
Devant la commission d'enquête, Mme Buzyn a apporté un élément d'explication relatif à cette absence d'information : « si la question des stocks de masques n'a pas été remontée, c'est, je pense, en raison d'un traumatisme lié à la gestion de la grippe H1N1 . Roselyne Bachelot l'a d'ailleurs payé : tout le monde a parlé de gabegie. De nombreuses révisions des pratiques et procédures s'en sont ensuivies, beaucoup d'acteurs ayant le sentiment qu'il ne fallait pas en faire trop ». Ces propos semblent corroborer ceux tenus par M. Bertrand ou M. Houssin selon lesquels d'autres considérations, notamment politiques et budgétaires , auraient présidé au choix d'accorder une moindre importance aux stocks stratégiques.
(2) La directrice générale de Santé publique France n'est informée de l'état des stocks qu'en janvier 2020
Ainsi que l'a indiqué Mme Buzyn à la commission d'enquête, « Geneviève Chêne a expliqué que, à son arrivée, en novembre 2019, la question des stocks défaillants ne lui avait pas été signalée. Elle a découvert le sujet des masques en janvier 2020 , comme moi, lorsque je lui ai posé la question. Cela veut dire que le sujet était absent de la transmission entre les deux directeurs généraux de Santé publique France ».
Selon la ministre, par ailleurs, le conseil d'administration de Santé publique France non plus n'aurait pas été alerté des problèmes de stock.
(3) Une information tardive du ministre quant à l'existence d'un stock de masques non conformes mais non détruits
Le 24 janvier 2020, Santé publique France informe la ministre du contenu des stocks stratégiques de masques : ceux-ci sont composés de 99 millions de masques chirurgicaux et d'aucun masque FFP2. La faiblesse des stocks entraîne le déclenchement de plusieurs commandes dans les jours qui suivent.
En réalité, le recensement effectué par l'agence ne mentionne pas 362 millions de masques chirurgicaux déclarés non conformes en 2018 mais n'ayant pas encore été détruits (Santé publique France continuant même de détruire 2 millions de masques en mars 2020). Il ne mentionne pas non plus les 72 millions de masques arrivés à péremption fin 2019 et non détruits.
Informé de ces stocks supplémentaires, le ministre de la santé Olivier Véran a informé le DGS le 30 mars 2020 de son accord pour que Santé publique France soit saisie d'une levée de quarantaine sur l'ensemble des 72 millions de masques périmés 180 ( * ) , sous réserve d'un contrôle de leur apparence, de la solidité des élastiques et de leur conditionnement.
L'utilisation non sanitaire de masques initialement jugés non conformes
Le 27 mars, le ministre de la santé demande une expertise à la direction générale de l'armement (DGA) sur quatre lots de masques chirurgicaux issus des 360 millions d'unités jugés non conformes en 2018.
La DGA conclue le 7 avril que « les masques testés présentent toujours des performances de filtration d'aérosols proches de leurs qualités initiales », tout en appelant à la prudence sur les résultats compte tenu du faible échantillonnage. Par conséquent, la DGA juge trois lots sur quatre utilisables pour des usages non sanitaires 181 ( * ) (avec réserve pour deux lots et sans réserve pour le troisième lot) et indique que les utilisateurs devraient être appelés à inspecter chaque boîte de masques pour vérifier l'état d'intégrité de l'emballage, la bonne conservation des matériaux, l'absence de décoloration ou de taches et l'état des élastiques.
Le 23 avril, l'ANSM, sollicitée pour réaliser des tests de propreté microbienne sur certains lots ayant été déclarés par la DGA aptes au réemploi pour un usage non sanitaire, conclut à leur conformité en la matière.
Par conséquent, le 6 mai, le ministre de la santé demande à Santé publique France de procéder au déstockage de :
- 15 millions de ces masques chirurgicaux , à destination des services du ministère de l'Éducation nationale ;
- 30 millions de ces masques, à destination de différents ministères.
Pour ce faire, il précise à l'agence qu'elle doit renoncer à procéder à des contrôles qualitatifs complémentaires.
L'affirmation de Mme Buzyn, devant la commission d'enquête, selon laquelle « Santé publique France s'est trompé, [...] il reste en stock 500 millions de masques qui n'ont pas été détruits 182 ( * ) » semble pourtant exagérément accusatoire . En effet, ces masques ayant été déclarés non conformes en 2018, et ayant fait l'objet par conséquent d'un ordre formel de destruction de la part du DGS, ou étant périmés et donc logiquement voués à être détruits, il ne semble pas erroné de ne pas les avoir comptabilisés dans les masques « valides » contenus dans le stock stratégique, en janvier 2020 .
En outre, parmi les 362 millions de masques non conformes, seuls 141 millions ont été finalement jugés utilisables sans réserve pour un usage grand public.
4. Le fiasco des masques a été sciemment dissimulé par le Gouvernement durant la crise
Ainsi que le confirme le rapport d'étape 183 ( * ) de gestion de la crise demandé par le Président de la République, « la disponibilité des masques a pâti des hésitations sur leur doctrine d'emploi et d'insuffisances graves de gestion ».
Plusieurs responsables politiques et sanitaires ont, à plusieurs reprises, nié aveuglément la pénurie des EPI, minimisé grandement la responsabilité des pouvoirs publics en la matière, et présenté une version déformée de la chronologie des faits . Ces arrangements avec la vérité ont eu lieu face aux citoyens et face au Parlement, que ce soit lors des débats parlementaires ou devant la commission d'enquête.
a) Des propos erronés sur les responsabilités des différents acteurs
Plusieurs responsables ont tantôt indiqué que leurs décisions procédaient de contextes, d'événements ou d'informations avec lesquels elles ne présentaient pourtant pas de lien véritable, et tantôt procédé à des raccourcis ou des arrangements avec la chronologie des faits afin de se dédouaner.
(1) Une réinterprétation de l'histoire qui dédouane les responsables en place
M. Véran a indiqué au Sénat le 19 mars, lors de l'examen de l'article 6 bis du projet de loi « urgence-covid », que « notre pays n'était, hélas ! pas préparé, du point de vue des masques et des équipements de protection, à une crise sanitaire, et ce en raison d'une décision qui a été prise voilà neuf ans 184 ( * ) ». La décision en question renvoie soit à la circulaire de M. Bertrand du 2 novembre 2011, soit à l'avis du HCSP de 2011. Or le lien fait entre cet avis du HCSP de 2011 et la disparition des masques est fallacieux à triple titre :
- l'avis du HCSP recommande clairement la constitution d'un stock stratégique de masques chirurgicaux et FFP2. En outre, le fait que cet avis recommande également que le stock soit « tournant » n'implique en rien que la taille de ce stock doive baisser ;
- la disparition du stock de masques FFP2 est le fruit de décisions prises sur le fondement d'une interprétation « libre » et contestable de la doctrine du SGDSN de 2013 ( cf. supra ), sans lien avec l'avis du HCSP de 2011 ;
- surtout, l'absence de préparation du pays à une crise sanitaire, mentionnée par le ministre, ne découle en rien d'une décision d'il y a neuf ans mais d'un enchaînement de décisions initié en avril 2017 et dont l'élément principal a été la décision d'octobre 2018 de ne quasiment pas remplacer les 613 millions de masques à détruire . En mars 2020, tant l'auteur des propos, M. Véran, que sa prédécesseure sous la responsabilité de laquelle la décision du DGS a été prise, que le DGS, M. Salomon, étaient informés de cette décision et de ses conséquences.
Si M. Véran mentionnait au contraire la circulaire du 2 novembre 2011, cette dernière n'a jamais recommandé la diminution des stocks de masques, ni n'a été interprétée comme telle.
Devant la commission d'enquête, par ailleurs, Mme Buzyn a affirmé que « la question des masques est restée sous le radar pendant dix ans , avec une forme de traumatisme liée à la gestion de la crise H1N1. J'ai hérité de cette situation. Quand j'ai commandé des masques, il était déjà trop tard : la Chine est fermée [...] » 185 ( * ) .
S'il est vrai que l'attention portée aux stocks de masques au début des années 2010 a certainement pâti des critiques formulées à l'encontre de la gestion de la crise H1N1, il semble à nouveau exagéré de prétendre que le sujet serait « resté sous le radar pendant dix ans ». En 2018, en effet, Santé publique France alerte la DGS de la non-conformité de la quasi-totalité du stock de masques et du faible nombre de masques valides. Si le sujet est resté « sous le radar » de la ministre, ce n'est que parce que le choix a été fait de ne pas l'informer de cette situation, ni du choix de modifier la doctrine d'acquisition des masques .
(2) Des justifications douteuses et bancales
Lors de son audition par la commission d'enquête, le DGS a semblé justifier la faible commande de 2018 par les échanges alors en cours : « nous étions en pleine réflexion entre 2018 et, malheureusement, l'irruption de la crise, pour aller vers des stocks roulants et distribués afin de limiter les pertes. Car acheter des masques et les jeter parce qu'ils sont périmés, ce n'est pas une solution quand on doit rendre des comptes à nos concitoyens ». Or ainsi qu'indiqué plus haut et confirmé par Santé publique France, entamer cette réflexion comme faire le choix de stocks roulants n'impliquait pas de commander une si faible quantité de masques . Dès lors, lorsqu'il affirme que « nous n'avons pas décidé de réduire le stock à 100 millions : nous avons lancé une réflexion avec des experts pour savoir quel devait être le périmètre de ces stocks », le DGS ne peut ignorer qu' il mêle deux sujets en réalité indépendants l'un de l'autre .
Cette décision n'était pas la conséquence automatique d'événements préexistants, mais bien un choix fait par le directeur général de la santé. Il est par ailleurs à noter que la réflexion n'avait pas abouti vingt-quatre mois après avoir été initiée...
b) Une pénurie niée en toute connaissance de cause
Contrairement aux déclarations publiques des responsables sanitaires, la France a bel et bien subi une pénurie d'EPI . Le DGS, M. Salomon, en était officiellement informé au moins au 13 mars 2020 , date d'envoi d'une note du chef de la cellule de crise interministérielle logistique - moyens sanitaires (CCIL-MS) lui indiquant que : « dans le contexte de pénurie des équipements de protection , l'approvisionnement doit être le plus précis et efficace pour assurer une économie maximale de la ressource ». En outre, le chef de la cellule rajoutait que « l'état contraint de la ressource impose de procéder à des arbitrages réguliers au vu de la doctrine d'emploi des masques ». Autrement dit, il est acté dès mi-mars que le discours sur l'usage des masques dépendra de la taille du stock disponible .
(1) Une exagération fréquente de la quantité de masques disponibles, concédée devant la commission d'enquête
Lors d'une conférence de presse, le 24 février 2020, le ministre de la santé a ainsi déclaré que « la France dispose de stocks massifs de masques chirurgicaux, si nous avions besoin d'en distribuer. Sur ces masques, nous disposons de stocks stratégiques dans les hôpitaux, dans un très grand nombre de cabinets libéraux, et dans un grand nombre de services de l'État, qui nous permettent de faire face à la demande [...] . La commande permettra de répondre à la totalité des besoins qui pourraient se faire ressentir quelle que soit la situation que la France pourrait connaître du point de vue de la menace épidémique. Que les gens soient rassurés . »
Cette confiance dans les stocks disponibles était également affichée par le DGS, lors d'une audition par la commission des affaires sociales du Sénat le 26 février, qui a déclaré que « Santé publique France détient des stocks stratégiques importants de masques chirurgicaux. Nous n'avons pas d'inquiétude sur ce plan . [...] Il n'y a donc pas de pénurie à redouter. »
Bien entendu, la commission d'enquête n'ignore pas qu'à cette date, la circulation du virus, le nombre de contaminés et le besoin en masques n'étaient pas les mêmes que ceux constatés un mois plus tard. Pour autant, plusieurs éléments permettent d'affirmer que les responsables en place savaient déjà, à cette époque, que la quantité de masques disponibles était loin d'être rassurante :
- premièrement, une note du DGS en date du 6 février 2020 alertait déjà Mme Buzyn que les professionnels libéraux ne disposaient pas de masques et que le stock des hôpitaux de plusieurs régions était inquiétant, contrairement à ce qui a été déclaré par M. Véran le 24 février ;
- deuxièmement, à cette date, la DGS a déjà demandé à quatre reprises en un mois à Santé publique France de commander en urgence des masques , ce qui ne semble pas traduire une grande sérénité quant au caractère suffisant des stocks alors présents. En outre, un article de Libération du 27 février 2020 186 ( * ) relate que le ministre aurait affirmé au président du syndicat des médecins généraux, le jour même de sa déclaration à la presse, qu'il n'y aurait en réalité pas de stock de FFP2 ;
- troisièmement, Mme Buzyn a déclaré à la commission d'enquête avoir refusé dès le 30 janvier d'envoyer au gouvernement chinois des EPI , « considérant que les stocks risquent d'être tendus en France 187 ( * ) ». À cette date, la ministre n'a connaissance que de la faiblesse des stocks stratégiques (depuis le 24 janvier), et non pas encore de celle des stocks des hôpitaux. En outre, seuls 56 cas exportés sont enregistrés dans le monde. Cette appréhension précoce, forcément renforcée dans les jours qui ont suivi par les remontées des ARS, tranche donc significativement avec le discours rassurant tenu pendant les mois qui ont suivi.
En outre, le ministre M. Véran ajoutait lors des questions au Gouvernement au Sénat du 25 mars 2020 que « dans les territoires et hôpitaux dans lesquels [le virus] circule, il est fondamental de protéger prioritairement les personnes travaillant dans les services de réanimation auprès des malades les plus graves » . Cet objectif, malgré les nombreux masques que l'État était supposé détenir, n'a pas pu être tenu. Devant la commission d'enquête en effet, le ministre a déclaré que « la doctrine et le stock sont deux choses différentes. En l'occurrence, on n'avait pas un stock suffisant, même pour protéger les soignants » et affirmé : « est-ce que je regrette qu'on n'ait pas eu les stocks de masques suffisants pour protéger les soignants, les personnels hospitaliers, les médecins ? Évidemment oui » 188 ( * ) . Il aurait été difficile de tenir deux discours plus opposés ...
La pénurie longtemps niée est donc avérée et elle a en réalité contraint l'État à priver de masques d'autres catégories professionnelles comme le personnel de la grande distribution, les grossistes-répartiteurs ou les pharmaciens jusque mi-mars. Ainsi que l'a résumé M. Baroin devant la commission d'enquête : « pour être clair, on a habillé de mensonges une pénurie » 189 ( * ) .
(2) Une exagération de la capacité d'anticipation de l'État
Lors d'une conférence de presse en date du 21 mars, le ministre de la santé M. Véran expliquait que « c'est parce que nous avons, dès le début, considéré que la disponibilité en masques allait être une difficulté dans la gestion de cette crise qu'il a été décidé de recourir dès le mois de janvier à l'importation de masques, en provenance de tous les pays producteurs, avant même les premiers cas sur le territoire national ». Or la commande de janvier à laquelle il est fait ici allusion ne concerne qu'1,1 million de masques FFP2. Il faudra attendre la fin du mois de février pour qu'une commande de 170 millions de masques FFP2 soit passée 190 ( * ) .
Lors de la même conférence de presse, le ministre a listé les différentes quantités de masques déjà distribuées : « au total, depuis la dernière semaine de février, 70 millions de masques ont été livrés aux professionnels de santé de ville, à l'hôpital et dans nos EHPAD ». Si ces chiffres peuvent paraître impressionnants, ils restent notoirement insuffisants au regard des besoins exprimés par le monde médical. En effet, le DGS a indiqué à la commission d'enquête qu' « en France, on consomme habituellement 3 à 5 millions de masques [par semaine] , mais nous sommes passés à des besoins absolument considérables, de l'ordre de près de 100 millions , ce qui n'était pas du tout envisagé 191 ( * ) ». À Mulhouse, par exemple, alors que la consommation de masques chirurgicaux de l'hôpital Muller s'élève habituellement à 30 000 par mois, elle s'est élevée à 30 000 pour deux jours durant la crise 192 ( * ) . Autrement dit, tout en gardant à l'esprit le caractère inédit de la crise, vos rapporteurs ne peuvent que constater que l'État n'a pas fait preuve d'une anticipation aussi appréciable et rassurante que ses responsables l'ont proclamé .
* 95 Lors de son audition du mardi 28 juillet, le chef du service de médecine intensive-réanimation du CHU d'Angers a ainsi indiqué qu' « il aurait probablement fallu activer plus tôt l'ensemble du système de santé, notamment les médecins généralistes, mais il aurait fallu alors pouvoir leur fournir des masques ».
* 96 Audition de M. François Baroin, président de l'association des maires de France, 29 juillet 2020.
* 97 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 98 Contribution écrite du professeur Didier Houssin transmise aux rapporteurs.
* 99 En effet, le paragraphe 7 de la norme EN 14683 : 2005 renvoie au paragraphe 13 de l'annexe n° 1 de la directive européenne 93/42/CEE du Conseil du 14 juin 1993 relative aux dispositifs médicaux, aux termes duquel « l'étiquetage doit comporter [...] le cas échéant, la date jusqu'à laquelle le dispositif devrait être utilisé » . La directive laisse donc la possibilité au fabricant d'indiquer une date de péremption ou non.
* 100 Contribution écrite du professeur Didier Houssin transmise aux rapporteurs.
* 101 Loi n° 2007-294 du 5 mars 2007 relative à la préparation du système de santé à des menaces sanitaires de grande ampleur.
* 102 Audition de M. Xavier Bertrand, ancien ministre de la santé, 22 septembre 2020.
* 103 Paul Boyé, Thuane, Baccou-Dalloz, Macopharma.
* 104 En particulier, l'entreprise Baccou-Dalloz s'était engagée à parvenir à produire 180 millions de masques FFP2 en régime de croisière.
* 105 Contribution écrite de M. Jérôme Salomon, directeur général de la santé, transmise aux rapporteurs.
* 106 La durée de péremption est portée à cinq ans à partir des acquisitions de 2009.
* 107 Il s'agit de la norme EN 14683 : 2014, qui revisite la norme EN 14683 : 2005.
* 108 Les cinq tests réalisés étaient : efficacité de filtration bactérienne, pression différentielle, propreté microbienne, cytotoxicité, tests de sensibilisation et d'irritation, résistance des lanières.
* 109 La construction de la plateforme s'est achevée en octobre 2014.
* 110 Ce transfert des 34 800 palettes des plateformes zonales vers la nouvelle plateforme centrale située à Vitry-le-François a impliqué la mobilisation de 1 057 camions.
* 111 Contribution écrite de M. Benoît Vallet, directeur général de la santé entre 2013 et 2018, transmise à la commission d'enquête.
* 112 Ce délai de dix mois comprend une période de cinq mois entre la demande du DGS d'avril 2017 et l'avis de publicité émis par Santé publique France le 24 septembre 2017, et une seconde période de cinq mois jusqu'à la passation de l'accord-cadre.
* 113 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 114 Audition d'anciens directeurs généraux de la santé, 17 septembre 2020.
* 115 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020 ; audition sur les équipements de protection individuelle, 10 septembre 2020.
* 116 Contribution écrite de M. Benoît Vallet transmise à la commission d'enquête.
* 117 Audition de Mme Marisol Touraine, ancienne ministre de la santé, 17 septembre 2020.
* 118 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 119 Rapport d'information n° 270 fait au nom de la commission des affaires sociales du Sénat sur l'étude de la Cour des comptes relative à l'utilisation des fonds mobilisés pour la lutte contre la pandémie grippale A (H1N1) par M. Alain Milon, 1 er février 2011 (p. 39).
* 120 Haut conseil de la santé publique, Avis relatif à la stratégie à adopter concernant le stock d'État de masques respiratoires ; 1 er juillet 2011.
* 121 Page 4 de l'avis du 1 er juillet 2011 du HCSP.
* 122 Contribution écrite de M. Jean-Yves Grall transmise à la commission d'enquête.
* 123 Contribution écrite de Santé publique France transmise à la commission d'enquête.
* 124 Page 5 de l'avis du 1 er juillet 2011 du HCSP.
* 125 Audition de M. Xavier Bertrand, ancien ministre de la santé, 22 septembre 2020.
* 126 Interrogé à ce sujet, le professeur Jérôme Salomon a indiqué à la commission d'enquête, lors de son audition du mercredi 16 septembre 2020, qu' « il faut le rappeler aux Français, nous sommes confrontés à une maladie qui n'est, heureusement, pas mortelle dans 99 % des cas. Le caractère “hautement pathogène” n'a donc rien à voir avec Ebola. » Cette affirmation ne conteste toutefois pas la recommandation du HCSP qui s'inscrit dans une logique préventive.
* 127 Page 5 de l'avis du 1 er juillet 2011 du HCSP.
* 128 Audition d'anciens directeurs généraux de la santé, 17 septembre 2020.
* 129 Si la note du 31 janvier 2012 préconise de ne pas entamer le renouvellement des masques FFP2 avant 2014, elle n'envisage à aucun moment une absence totale de renouvellement.
* 130 Projet de loi d'urgence pour faire face à l'épidémie de covid-19.
* 131 Sénat, JORF, compte rendu intégral, séance du jeudi 19 mars 2020, p. 2526 ( https://www.senat.fr/seances/s202003/s20200319/s20200319.pdf ).
* 132 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 133 Contribution écrite de Mme Agnès Buzyn transmise à la commission d'enquête ; contribution écrite de Mme Marisol Touraine transmise à la commission d'enquête ; contribution écrite de M. Benoît Vallet transmise à la commission d'enquête.
* 134 Doctrine n° 241/SGDSN/PSE/PSN du 16 mai 2013
* 135 Page 3 de la doctrine du SGDSN du 16 mai 2013.
* 136 Page 6 de la doctrine du SGDSN du 16 mai 2013.
* 137 Contribution écrite de M. Didier Houssin transmise à la commission d'enquête.
* 138 Courriel en date du 31 octobre 2013 adressé au DG de l'Éprus par M. Philippe Bourrier, chef du département des urgences sanitaires à la DGS, et contribution écrite de Santé publique France transmise à la commission d'enquête.
* 139 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 140 L'acquisition et la maintenance de ces équipements sont financées par les établissements dans le cadre de leurs missions d'intérêt général et d'aide à la contractualisation (MIGAC).
* 141 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 142 Audition d'anciens directeurs généraux de la santé, 17 septembre 2020.
* 143 Audition de Santé publique France, 16 septembre 2020 ; contribution écrite de M. Benoît Vallet (DGS de 2013 à 2018) transmise à la commission d'enquête ; audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 144 Contribution écrite de la direction générale de la santé transmise à la commission d'enquête.
* 145 Contribution écrite de M. Jean-Yves Grall (DGS de 2011 à 2013), transmise à la commission d'enquête.
* 146 Audition de M. François Bourdillon, ancien directeur général de Santé publique France, 16 septembre 2020.
* 147 Audition d'anciens directeurs généraux de la santé, 17 septembre 2020.
* 148 Audition de M. Xavier Bertrand, ancien ministre de la santé, 22 septembre 2020.
* 149 Audition d'anciens directeurs généraux de la santé, 17 septembre 2020.
* 150 Contribution écrite de la direction générale de la santé, transmise à la commission d'enquête.
* 151 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 152 Contribution écrite de la direction générale de la santé transmise à la commission d'enquête.
* 153 Audition de M. Louis Gautier, ancien secrétaire général de la défense et de la sécurité nationale, 15 octobre 2020.
* 154 Audition de Santé publique France, 16 septembre 2020.
* 155 Les stocks de masques FFP2 ou chirurgicaux constitués par les établissements de santé sont en effet différents des stocks « tactiques » qui se présentent sous la forme de malles contenant des équipements et matériels destinés à être utilisés en cas de survenue d'une situation exceptionnelle notamment liée à un agent NRBC.
* 156 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 157 Audition de la direction générale de la santé, 16 septembre 2020.
* 158 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 159 Contribution écrite de Santé publique France transmise à la commission d'enquête.
* 160 Audition du Pr Stahl devant la commission d'enquête de l'Assemblée nationale, 22 septembre 2020.
* 161 Contribution écrite de la direction générale de la santé transmise à la commission d'enquête.
* 162 Ibid .
* 163 En effet, s'il était conclu de cette expérimentation qu'il serait pertinent de mettre à disposition de la population des masques chirurgicaux en pharmacie, l'utilité d'un stock stratégique resterait la même, dès lors que des difficultés d'approvisionnement ou de distribution pourraient venir impacter le fonctionnement desdites pharmacies.
* 164 Les professionnels de santé libéraux n'utilisent en effet que peu de masques en « temps normal » et ne disposent pas de dispositifs de gestion de crise de type plan blanc.
* 165 Idem .
* 166 Contribution écrite de Santé publique France transmise à la commission d'enquête.
* 167 Un bon de commande est émis le 18 juin 2019 après que Santé publique France se soit vue céder le 13 mai 2019 le contrat d'achat de masques passé entre l'UNIHA, centrale d'achat à laquelle l'agence a adhéré le 28 mai 2018, et l'importateur.
* 168 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 169 Contribution écrite de Santé publique France transmise à la commission d'enquête.
* 170 Santé publique France, avis d'experts relatif à la stratégie de constitution d'un stock de contre-mesures médicales face à une pandémie grippale, mai 2019.
* 171 Décret n° 2013-413 du 21 mai 2013 portant approbation de la charte de l'expertise sanitaire.
* 172 Audition du Pr Stahl devant la commission d'enquête de l'Assemblée nationale, 22 septembre 2020.
* 173 Ses réponses devant la commission d'enquête en septembre 2020 indiquent qu'elle n'a en effet connaissance que de la version du rapport Stahl rendue publique en mai 2019.
* 174 Contribution écrite du Pr Stahl transmise à la commission d'enquête.
* 175 Selon la contribution écrite transmise par la Direction générale de la santé à la commission d'enquête, le dossier ministre évoquait toutefois deux points relatifs aux stocks stratégiques : le travail sur l'élaboration d'un cadre d'emploi des stocks stratégiques permettant d'encadrer leurs constitutions et de dynamiser leur gestion, ainsi que la gestion des moyens nécessaires aux stocks stratégiques.
* 176 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 177 Audition de M. Grégory Emery par la commission d'enquête de l'Assemblée nationale, 20 octobre 2020.
* 178 Audition de M. Xavier Bertrand, ancien ministre de la santé, 22 septembre 2020.
* 179 Audition de Mme Marisol Touraine, ancienne ministre de la santé, 17 septembre 2020.
* 180 Santé publique France sera informée de cette demande par courrier du directeur général de la santé en date du 3 avril 2020.
* 181 Au terme de l'analyse de la DGA, un lot sur quatre peut être réemployé pour un usage non sanitaire de catégorie 1 (masques individuels à usage des professionnels en contact avec le public, filtrant au moins 90 % des particules, selon les indications de la note d'information des ministères de la santé, de l'économie et des finances et du travail du 29 mars 2020), deux lots sur quatre peuvent être réemployés pour un usage non sanitaire de catégorie 2 mais avec réserves (masques à visée collective pour protéger l'ensemble d'un groupe portant ces masques) et un lot ne devrait pas être réemployé pour des raisons de sécurité, notamment liées à la propreté microbienne.
* 182 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 183 Rapport d'étape, mission indépendante nationale sur l'évaluation de la gestion de la crise covid-19 et sur l'anticipation des risques pandémiques, 13 octobre 2020.
* 184 Sénat, JORF, compte rendu intégral, séance du jeudi 19 mars 2020, p. 2526 ( https://www.senat.fr/seances/s202003/s20200319/s20200319.pdf ).
* 185 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020.
* 186 Libération , Checknews, « Covid-19 : y a-t-il une pénurie de masques de protection pour les professionnels de santé », 27 février 2020.
* 187 Audition de Mme Agnès Buzyn, ancienne ministre de la santé, 23 septembre 2020. Lors de cette audition, la ministre a toutefois indiqué que des masques avaient été finalement envoyés au gouvernement chinois « parce que les discussions avec les autorités chinoises pour faire atterrir l'avion destiné à rapatrier nos concitoyens à Wuhan étaient très compliquées » .
* 188 Audition de M. Olivier Véran, ministre de la santé, 24 septembre 2020.
* 189 Audition de M. François Baroin, président de l'association des maires de France, 29 juillet 2020.
* 190 Entre-temps, la DGS a demandé à Santé publique France de passer commande de 28,4 millions de masques FFP2.
* 191 Audition de la direction générale de la santé, 16 septembre 2020.
* 192 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.