Rapport d'information n° 453 (2020-2021) de M. Bernard BONNE et Mme Michelle MEUNIER , fait au nom de la commission des affaires sociales, déposé le 17 mars 2021
Disponible au format PDF (2,8 Moctets)
-
LISTE DES PROPOSITIONS
-
LISTE DES SIGLES
-
AVANT-PROPOS
-
INTRODUCTION
UN DÉFI AUSSI FONDAMENTAL QUE DIFFICILE À RELEVER
-
I. LA PRÉVENTION DE LA PERTE
D'AUTONOMIE : LA PREMIÈRE DIFFICULTÉ EST DE LA
DÉFINIR
-
II. UN LEVIER MAJEUR D'AMÉLIORATION DE LA
QUALITÉ DE VIE ET DES FINANCES SOCIALES, MAIS DIFFICILE À
ACTIONNER
-
I. LA PRÉVENTION DE LA PERTE
D'AUTONOMIE : LA PREMIÈRE DIFFICULTÉ EST DE LA
DÉFINIR
-
PREMIÈRE PARTIE
UNE POLITIQUE PUBLIQUE INTROUVABLE
-
I. UN ENSEMBLE D'ACTIONS INSUFFISAMMENT
COORDONNÉES
-
A. DES ACTEURS NÉCESSAIREMENT
NOMBREUX
-
B. UNE INFLEXION NOTABLE DEPUIS UNE
DEMI-DÉCENNIE
-
A. DES ACTEURS NÉCESSAIREMENT
NOMBREUX
-
II. UNE POLITIQUE TROP PEU AMBITIEUSE ET TROP PEU
STRUCTURÉE
-
I. UN ENSEMBLE D'ACTIONS INSUFFISAMMENT
COORDONNÉES
-
DEUXIÈME PARTIE
RENDRE LA PRÉVENTION SECONDAIRE ET TERTIAIRE PLUS EFFICACE
-
I. MIEUX STRUCTURER LES ACTIONS EXISTANTES
-
II. DOTER L'ACTION PUBLIQUE D'UNE GOUVERNANCE
APPROPRIÉE
-
I. MIEUX STRUCTURER LES ACTIONS EXISTANTES
-
TROISIÈME PARTIE
DONNER UN NOUVEL ÉLAN À LA PRÉVENTION DÈS LE MILIEU DE LA VIE
-
I. PROMOUVOIR UNE NOUVELLE CONCEPTION DE LA PRISE
EN CHARGE DES PERSONNES ÂGÉES
-
II. INVENTER UN NOUVEAU MODÈLE DE
SOCIÉTÉ
-
I. PROMOUVOIR UNE NOUVELLE CONCEPTION DE LA PRISE
EN CHARGE DES PERSONNES ÂGÉES
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 453
SÉNAT
SESSION ORDINAIRE DE 2020-2021
Enregistré à la Présidence du Sénat le 17 mars 2021
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la
prévention
de la
perte
d'
autonomie
,
Par M. Bernard BONNE et Mme Michelle MEUNIER,
Sénateurs
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Patrick Boré, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Élisabeth Doineau, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Laurence Garnier, Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, M. Olivier Léonhardt, Mmes Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, M. Dominique Théophile .
LISTE DES PROPOSITIONS
1. Renforcer la compétence des départements en matière médico-sociale
• En précisant dans la loi sa compétence d'organisation de visites de prévention à 75 ans, d'organisation du maintien à domicile et de soutien apporté aux proches aidants, en lien avec les communes et les CCAS
• En lui donnant un rôle d'impulsion et de coordination de l'habitat inclusif
2. Confier à la CNSA, dans un délai restreint, le chantier de l'unification des outils d'évaluation et de la refonte de l'allocation personnalisée d'autonomie
• À court terme, unifier les outils d'évaluation de la situation des personnes, à partir d'un bilan des outils existants
• À moyen terme, confier à la CNSA la conception d'une prestation universelle d'autonomie sans barrière d'âge s'appuyant sur ce nouvel outil d'évaluation
3. Systématiser les bilans complets vers 75 ans , réalisés par des infirmiers, des ergothérapeutes, des kinésithérapeutes et/ou des psychologues
• Lancer un plan massif de recrutement d'ergothérapeutes
• Autoriser plus largement ces professionnels à prescrire des aides techniques
4. Mieux affirmer la priorité du maintien à domicile
• Inscrire la priorité du maintien à domicile dans le droit positif
• Expérimenter de nouveaux modèles d'organisation et de tarification des services d'aide à domicile
5. Fixer un objectif d'arrêt de construction d'Ehpad à court terme
• Développer les résidences autonomie, notamment en outre-mer
• Revoir les procédures de création et de rénovation d'établissement : y associer résidents et personnel, inclure les architectes dans les commissions de sélection et d'appel à projets, faire de l'ouverture sur la vie de quartier un des critères d'autorisation ou de rénovation
• Encourager financièrement le déploiement des labels de bonnes pratiques
• Créer un statut de kinésithérapeute coordonnateur
6. Doter la CNSA des moyens d'exercer sa mission de pilotage de la politique de prévention de la perte d'autonomie
• Élargir son périmètre au moins aux aides à l'adaptation du logement
• Améliorer ses outils de suivi statistique des dépenses de soins infirmiers de ville et relatifs aux services d'aide à domicile
7. Simplifier radicalement le paysage des aides à l'adaptation du logement en donnant accès aux usagers à des services, unifiés sous la houlette du département, d'information sur les solutions existantes, d'instruction de leur dossier depuis un guichet unique et d'accompagnement dans la réalisation de leurs travaux
8. Associer les ministères des sports et de l'enseignement supérieur à la politique de prévention de la perte d'autonomie
• Associer plus étroitement les services déconcentrés du ministère des sports aux conférences des financeurs
• Assouplir les possibilités de prescription d'activité physique adaptée pour les personnes âgées
• Développer les partenariats avec les universités de tous les âges afin de mailler le territoire d'offres d'activités intellectuelles à l'attention des seniors comme des jeunes, sans concurrence entre elles
• Étendre l'opération « Nation apprenante » à un public plus avancé en âge ; y associer les établissements médico-sociaux, enrichir à cette fin les cahiers des charges du service public audiovisuel
9. Se doter de véritables plans d'action nationaux de prévention de la perte d'autonomie
• Des plans évaluables, dotés d'objectifs et d'une gouvernance appropriée
• Un volet spécifique sur la prévention de la perte d'autonomie outre-mer
10. Élargir les actions et rationaliser le fonctionnement des conférences des financeurs de la prévention de la perte d'autonomie
11. Dresser un bilan des différentes politiques d'accessibilité et d'adaptation des espaces urbains au vieillissement et des modifications qu'elles appellent des règles d'urbanisme
LISTE DES SIGLES
|
ACS ADIL Aggir ANAH APA ARS ASV CCAS Cerema CDCA CHU Cicat CLIC CMU-C CNAM CNAV CNRACL CNSA COG CPTS CSS DGCS DHUP DMP DSS Ehpad EPS FIR GIR HAD HCFEA Icope INCa LPPR MAIA MDPH MSA OMS Paerpa PCH PLFSS PSD SAAD Spasad Ssiad |
Aide au paiement d'une complémentaire santé Agence départementale d'information sur le logement Autonomie gérontologie groupe iso-ressources Agence nationale de l'habitat Allocation personnalisée d'autonomie Agence régionale de santé Adaptation de la société au vieillissement Centre communal d'action sociale Centre d'études et d'expertise sur les risques, l'environnement, la mobilité et l'aménagement Conseil départemental de la citoyenneté et de l'autonomie Centre hospitalier universitaire Centre d'information et de conseil en aides techniques Centre local d'information et de coordination Couverture maladie universelle complémentaire Caisse nationale de l'assurance maladie Caisse nationale de l'assurance vieillesse Caisse nationale de retraite des agents des collectivités locales Caisse nationale de solidarité pour l'autonomie Convention d'objectifs et de gestion Communauté professionnelle territoriale de santé Complémentaire santé solidaire Direction générale de la cohésion sociale Direction de l'habitat, de l'urbanisme et des paysages Dossier medical partagé Direction de la sécurité sociale Établissement d'hébergement pour personnes âgées dépendantes Examen de prévention en santé Fonds d'intervention régional Groupe iso-ressources Hospitalisation à domicile Haut conseil de la famille, de l'enfance et de l'âge Integrated care for older people Institut national du cancer Liste des produits et prestations remboursables par l'assurance maladie Maison pour l'autonomie et l'intégration des malades d'Alzheimer Maison départementale des personnes handicapées Mutualité sociale agricole Organisation mondiale de la santé Parcours de santé des personnes âgées en risque de perte d'autonomie Prestation de compensation du handicap Projet de loi de financement de la sécurité sociale Prestation spécifique dépendance Service d'aide et d'accompagnement à domicile Service polyvalent d'aide et de soins à domicile Service de soins infirmiers à domicile |
AVANT-PROPOS
En 2030, 21 millions de seniors de 60 ans ou plus vivront en France, soit trois millions de plus qu'aujourd'hui et, en 2070, les plus de 75 ans pourraient représenter près de 18 % d'une population de 76 millions d'habitants.
Permettre à cette population de vieillir en bonne santé est à l'évidence un des défis majeurs du siècle. La prise en charge de la dépendance ou, comme l'on dit désormais, de la perte d'autonomie, a fait d'importants progrès ces vingt dernières années, sur le plan scientifique aussi bien que sur les plans organisationnel et financier. Seule ou presque, la dimension prophylactique de la question restait largement subordonnée, soit à la politique de santé publique au sens large, soit aux stratégies ponctuelles de traitement de pathologies spécifiques.
Pourtant, la littérature abordant ce volet du problème est désormais fournie : le rapport issu en 2019 de la concertation Grand âge et autonomie a surélevé une pile déjà haute 1 ( * ) et, à l'heure où nous écrivons, les nouvelles missions confiées fin 2020 par le Gouvernement à Dominique Libault et à Luc Broussy, respectivement sur la création d'un guichet unique et l'adaptation de l'habitat au vieillissement, sont aussi sur le point d'accoucher de leurs conclusions.
Quand cet appétit de documentation ne viserait qu'à escamoter la réforme du grand âge et de l'autonomie promise depuis 2018, plus incertaine à mesure que la crise sanitaire liée à l'épidémie de covid-19 se prolonge, il aurait encore le mérite de stimuler les imaginations et de disposer à l'avance sur la table des décideurs de demain une large palette de solutions. Le présent rapport s'autorise de cette diversité même : cela ne pourra qu'enrichir le débat.
Il faut concéder que le défi posé à l'action publique est d'une ampleur redoutable. Le vieillissement remet d'abord en question les institutions existantes, tel l'hôpital : comme le rappelle le Pr Bruno Vellas, alors que notre système de santé a été créé après la deuxième guerre mondiale pour traiter les maladies aiguës de l'adulte jeune, la plupart des patients désormais pris en charge en soins aigus ont des pathologies chroniques. Il faut en conséquence repenser l'administration du soin.
Coordonner la diversité des acteurs impliqués requiert ensuite un doigté de chef d'orchestre. Une alimentation saine, un exercice physique adapté et le maintien du lien social constituent un « trépied préventif » bien identifié, sur lequel se déplient, presque à l'infini, de nombreuses actions sectorielles : le repérage des fragilités, l'adaptation des logements, celle de l'environnement urbain, des prises en charge hospitalières, des interventions à domicile, des activités sportives.... Sans parler des causalités que la science n'a pas encore bien étayées : qui dira, en effet, si le rééquilibrage de nos apports nutritionnels par une agriculture moins industrielle 2 ( * ) , le bien-être au travail 3 ( * ) ou la lutte contre la pollution environnementale 4 ( * ) n'auront pas l'influence déterminante sur le maintien des capacités à long terme que les politiques de santé publique classiques peinent parfois à obtenir ?
Prévenir le vieillissement en mauvaise santé impose encore à l'action publique de repenser ses modes d'intervention, voire la logique même qui la fonde. La vieillesse étant ce que le philosophe François Jullien appellerait une « transformation silencieuse » 5 ( * ) , c'est-à-dire l'imperceptible passage d'un état à un autre, il y a quelque déraisonnable obstination à vouloir ranger à toute force la situation d'un individu dans les cases étroites que nous souffle la manie grecque d'opposer les concepts : la ville ou l'hôpital, l'hôpital ou le domicile, le domicile ou l'établissement, le GIR 3 ou 4, l'activité ou la retraite.
Enfin, la principale difficulté réside sans doute dans le fait de ne voir dans la vieillesse qu'un problème à résoudre. Comme en persuade puissamment le tour du monde de la vieillesse conduit par Julia Mourri et Clément Boxebeld pour le projet Oldyssey, la priorité des pouvoirs publics devrait être de permettre au plus grand nombre de vieillir heureux.
À partir des nombreux travaux disponibles sur cette question si vaste et des auditions menées auprès d'un grand nombre d'acteurs jusqu'au Danemark, le présent rapport dresse un rapide état des lieux des connaissances, fait le constat des progrès récents dans les dispositifs d'accompagnement de la vieillesse en bonne santé, et propose quelques grandes orientations pour rendre la politique de prévention de la perte d'autonomie plus efficace et plus ambitieuse.
INTRODUCTION
UN DÉFI AUSSI FONDAMENTAL QUE DIFFICILE À
RELEVER
I. LA PRÉVENTION DE LA PERTE D'AUTONOMIE : LA PREMIÈRE DIFFICULTÉ EST DE LA DÉFINIR
Hélas pour le décideur public, la notion de prévention de la perte d'autonomie est faussement simple. Cette fausse simplicité s'élève même au carré, puisqu'elle affecte tant la perte d'autonomie que la prévention elle-même.
A. LA PERTE D'AUTONOMIE : UNE NOTION DÉSORMAIS OMNIPRÉSENTE MAIS TOUJOURS INSATISFAISANTE
1. De la dépendance à la perte d'autonomie
La notion de perte d'autonomie semble avoir globalement remplacé celle de dépendance au début des années 2010, mais il est douteux que le nouveau mot ait rendu la chose plus intelligible.
Il y a encore peu de temps, c'est de dépendance que les pouvoirs publics commençaient à se préoccuper. Comme le souligne le sociologue Bernard Ennuyer 6 ( * ) , la notion de dépendance a glissé, par l'usage que la gériatrie faisait du terme dans les années 1980, du caractère exprimant une solidarité vers la qualification des vieillards ayant besoin de quelqu'un pour survivre , jusqu'à remplacer complètement les adjectifs « grabataire » ou « invalide » utilisés dans les années 1960. La catégorie des personnes âgées dépendantes s'est ensuite diffusée dans la littérature administrative et le droit positif. En témoigne notamment la création, en janvier 1997, de la prestation spécifique dépendance (PSD). En 2010, le chantier du cinquième risque lancé par le président Nicolas Sarkozy était encore piloté par un « comité interministériel de la dépendance » 7 ( * ) .
Les choses commencent à changer dans les années 2000. La transformation de la PSD en allocation personnalisée d'autonomie (APA), en 2001, témoignait cependant déjà d'une nouvelle substitution sémantique en cours, et la création de la Caisse nationale de solidarité pour l'autonomie, en 2004, puis les travaux préparatoires, en 2013, de la loi d'adaptation de la société au vieillissement ont poussé plus loin le remplacement d'un terme par un autre.
Que recouvre cependant cette nouvelle notion de perte d'autonomie ? Aux termes de l'article L. 232-1 du code de l'action sociale et des familles, l'APA est destinée à « toute personne [...] qui se trouve dans l'incapacité d'assumer les conséquences du manque ou de la perte d'autonomie liés à son état physique ou mental » 8 ( * ) mais la définition qu'en donne le second alinéa reprend les dispositions qui s'attachaient à la PSD : « Cette allocation [...] est destinée aux personnes qui, nonobstant les soins qu'elles sont susceptibles de recevoir, ont besoin d'une aide pour l'accomplissement des actes essentiels de la vie ou dont l'état nécessite une surveillance régulière ».
Ainsi restreinte à un déficit fonctionnel de l'individu , à l'exclusion de toute autre considération, liée à l'environnement familial ou social par exemple, la perte d'autonomie se distingue en réalité peu de la dépendance.
Certes, « l'annexion du vocable dépendance par les gériatres [avait] connoté la dépendance négativement, comme incapacité à vivre seul et comme assujettissement » 9 ( * ) mais l'idée de perte d'autonomie, qui laisse entendre que la personne n'est plus capable de décider pour elle-même, n'est pas moins connotée négativement , et maintient le problème considéré dans une acception un peu étroitement médicale et individuelle . Soit dit entre parenthèses, si l'idée d'autonomie sonne désormais plus positivement aux oreilles contemporaines, sans doute pourrait-on faire la démonstration que la philosophie républicaine française la plus classique, attachée à démontrer la subsidiarité de l'individu à la société, n'a pas moins besoin de l'idée de dépendance que de celle d'autonomie pour se soutenir 10 ( * ) .
2. Entre prise en charge de la perte d'autonomie et soins de long terme
Depuis les années 2010, les notions de dépendance et de perte d'autonomie sont concurrencées à leur tour par celle de fragilité, traduite de l'anglais frailty, promue par les dernières avancées de la gériatrie 11 ( * ) . Sa définition est cependant rien moins qu'évidente puisqu'elle désigne tantôt un état d'équilibre instable entre bonne santé et maladie, tantôt un risque de développer ou d'aggraver des limitations fonctionnelles, tantôt un syndrome résultant d'une réduction des capacités fonctionnelles 12 ( * ) .
Au départ exclusivement biomédicale, la notion de fragilité a progressivement intégré des dimensions psychologiques et sociales pour appréhender la personne de manière globale. Ainsi entendue, la fragilité laisse probablement plus de place à la notion de prévention que l'idée de dépendance, qui ne semble appeler que la compensation, mais elle pose à nouveaux frais la question de sa mise en oeuvre : si la fragilité s'observe, elle appelle une intervention ciblée ; si la fragilité est un processus latent, doit-elle conduire à soumettre toutes les personnes apparemment en bonne santé à une forme de repérage et de suivi diagnostic ?
Quoiqu'il en soit au juste, les rapporteurs se rangent à l'argument de Bernard Ennuyer selon lequel, si beaucoup a été fait ces dernières décennies sur le plan opérationnel en matière de prise en charge du grand âge, « il n'y a eu aucune réflexion véritable dans le champ sémantique de la vieillesse sur ce vocable depuis 1985 et pourtant il aurait été relativement simple d'abandonner à la fois dépendance et perte d'autonomie pour adopter le vocabulaire de la plupart des autres pays européens [...] » 13 ( * ) . Car en effet, non seulement l'évolution sémantique cache mal la stabilité de notre conception du problème, mais encore la France se distingue-t-elle de nombre de ses voisins, qui utilisent plutôt l'expression de long term care , c'est-à-dire, en français : soins de long terme.
Mais une telle réticence à définir les problèmes du vieillissement de la population autrement qu'en insistant sur l' autonomie individuelle ne dit pas seulement la victoire d'une philosophie politique sur une autre. Elle traduit aussi l'embarras de l'action publique devant un problème d'une ampleur considérable. Car s'il ne s'agit plus de prendre en charge des personnes âgées atteintes de déficiences lorsqu'elles sont survenues mais d' agir sur les effets du vieillissement , lequel commence dès la naissance, alors en toute rigueur de termes la politique relative à la perte d'autonomie n'a ni commencement, ni fin, ou plutôt, elle est bornée par la vie elle-même.
De nombreuses personnes auditionnées par la mission l'ont d'ailleurs reconnu : c'est en réalité de « promotion de la santé tout au long de la vie » 14 ( * ) qu'il est fondamentalement question lorsqu'il s'agit de prévenir la perte d'autonomie, laquelle s'apparente au fond au déclin des possibilités d'action qui précède la mort. Dire dès lors de la perte d'autonomie qu'elle « n'est pas une fatalité », comme le fait pavloviennement la littérature administrative, ne peut donc être autre chose qu'une pure pétition de principe car hélas, et quoiqu'en dise le transhumanisme californien, c'est l'inverse qui est vrai.
Une bonne politique de prévention ne saurait en conséquence se donner pour principal objectif que de permettre au plus grand nombre de vieillir le mieux possible dans son environnement et selon ses souhaits . Comme aimait ainsi à le rappeler le Pr Jean-Pierre Aquino, père des plans de prévention des années 2000, en manière de concession faite par la science médicale aux humanités : « La conception de la prévention en gérontologie doit s'appuyer sur cette définition donnée par l'anthropologie : “ L'homme est un corps, un esprit, un être relationnel avec les autres et avec l'univers”. » 15 ( * )
Ce n'est donc que par commodité que les rapporteurs continueront d'employer l'expression de perte d'autonomie dans son acception désormais répandue, mais avec l'embarrassante impression que lui échappera toujours ce qu'elle cherche à capturer.
B. LA PRÉVENTION EN SANTÉ PUBLIQUE : LA COEXISTENCE D'APPROCHES RIVALES
1. L'hésitation du droit positif
Le droit positif a semblé, jusqu'à ce jour, osciller entre une conception très englobante et une conception plus pragmatique de la prévention en santé publique.
La loi du 4 mars 2002 16 ( * ) a, pour la première fois, hasardé une définition : « La politique de prévention a pour but d'améliorer l'état de santé de la population en évitant l'apparition, le développement ou l'aggravation des maladies ou accidents et en favorisant les comportements individuels et collectifs pouvant contribuer à réduire le risque de maladie et d'accident. À travers la promotion de la santé, cette politique donne à chacun les moyens de protéger et d'améliorer sa propre santé.
La politique de prévention tend notamment à réduire les risques éventuels pour la santé liés aux multiples facteurs susceptibles de l'altérer, tels l'environnement, le travail, les transports, l'alimentation ou la consommation de produits et de services, y compris de santé ; à améliorer les conditions de vie et à réduire les inégalités sociales et territoriales de santé ; à entreprendre des actions de prophylaxie et d'identification des facteurs de risque ainsi que des programmes de vaccination et de dépistage des maladies ; à promouvoir le recours à des examens biomédicaux et des traitements à visée préventive ; à développer des actions d'information et d'éducation pour la santé et à développer également des actions d'éducation thérapeutique. »
Cette définition, que la loi de 2002 logeait à l'article L. 1417-1 du code de la santé publique, a disparu du droit positif avec le toilettage jugé nécessaire à la création de l'Agence nationale de santé publique, ou Santé publique France, entrepris par la loi du 26 janvier 2016. L'article L. 1411-1 se contente désormais d'avancer que la politique de santé « comprend : [...] 3° la prévention collective et individuelle, tout au long de la vie, des maladies et de la douleur, des traumatismes et des pertes d'autonomie, notamment par la définition d'un parcours éducatif de santé de l'enfant, par l'éducation pour la santé, par la lutte contre la sédentarité et par le développement de la pratique régulière d'activités physiques et sportives à tous les âges » 17 ( * ) .
L'article L. 1413-1 dispose quant à lui que Santé publique France a parmi ses missions « Le développement de la prévention et de l'éducation pour la santé » et la partie réglementaire du code précise qu'elle « conçoit, produit, évalue et, le cas échéant, expérimente des méthodes, des stratégies et des actions de promotion de la santé, de prévention et d'éducation pour la santé, ainsi que des supports d'information et d'intervention, notamment des campagnes nationales de communication et des dispositifs de prévention par l'aide à distance. Elle veille à l'accessibilité aux personnes handicapées des programmes de promotion de la santé, de prévention et d'éducation pour la santé. »
Il n'existe donc plus de définition positive de la prévention dans le code de la santé publique, et le code de l'action sociale et des familles n'indique pas non plus ce qu'il faut entendre par « prévention de la perte d'autonomie » , politique dont les financeurs ont pourtant bien été identifiés et leurs actions mieux coordonnées en 2015 par la loi d'adaptation de la société au vieillissement 18 ( * ) .
2. Les essais de clarification : entre gradation chronologique et ciblage efficace
Définie sommairement comme l'ensemble des actions qui empêchent ou retardent la perte d'autonomie, la prévention laisse encore entier le problème de sa mise en oeuvre efficace. Il est revenu aux médecins de santé publique de proposer des typologies d'action 19 ( * ) .
L'Organisation mondiale de la santé (OMS) distingue depuis 1948 la prévention primaire , qui a pour but d'éviter l'apparition du phénomène en agissant sur ses causes, la prévention secondaire , qui vise à détecter le phénomène à un stade précoce de son développement pour mieux lutter contre, et la prévention tertiaire , qui intervient à un stade où il importe de diminuer la prévalence des incapacités chroniques ou des récidives dans une population en visant la réadaptation dans une triple dimension médicale, sociale et psychologique.
Le médecin américain Robert S. Gordon Jr. a proposé en 1983 une classification alternative 20 ( * ) en distinguant trois autres modes d'action. D'abord, la prévention universelle , destinée à la population tout entière, quelle que soit son état de santé. Ensuite, la prévention orientée ( selective ), qui vise des groupes de populations spécifiques définis selon des critères sociodémographiques - dont relève par exemple la promotion de l'activité physique ou de la contraception. Enfin, la prévention ciblée ( indicated ) sur les personnes ayant un indice observable ou mesurable de risque.
Le professeur Jean-Louis San Marco a proposé une troisième approche, dite de prévention globale, par laquelle la participation active des personnes ou groupes ciblés est recherchée. L'éducation thérapeutique a ainsi pour ambition de faire d'une batterie d'actions ciblées - sur les risques, les populations, les milieux de vie et les territoires - une politique tendant à l'universalité par la généralisation des bonnes pratiques en santé.
Si l'intérêt respectif de ces différentes phases dans le domaine spécifique du vieillissement fait encore débat dans la communauté scientifique, quelques grandes lignes directrices semblent pouvoir être dégagées .
D'abord, la prévention la plus ciblée, qui semble avoir la faveur des dernières initiatives des pouvoirs publics 21 ( * ) , peut se prévaloir de bons arguments pour fonder le repérage de la fragilité . Le ciblage semble en effet la pente naturelle de toute action publique poussée par l'amélioration de la connaissance du problème qu'elle prétend traiter, et il est vrai que toutes les catégories de population ne sont pas égales face à l'espérance de vie ou à la santé. Les maladies ou problèmes de santé chroniques ou durables progressent avec l'âge : elles concernent, en 2018, 38 % de la population, mais plus de deux personnes sur trois parmi les 70 ans ou plus 22 ( * ) . La pauvreté est un autre facteur aggravant : 46 % des membres d'un ménage pauvre en conditions de vie déclarent souffrir d'un problème de santé chronique ou durable, contre 37 % parmi les membres d'un ménage non pauvre. À 70 ans ou au-delà, les taux atteignent respectivement 82 % et 66 %.
Le dépistage ne saurait cependant
épuiser une bonne politique de prévention de la perte
d'autonomie.
Les études disponibles attestent qu'il peut
trouver son efficacité pour remédier au déclin physique,
mais sa pertinence pour enrayer le déclin cognitif semble manquer de
preuves
- comme l'indique un article récent
23
(
*
)
. Sur ce volet du
vieillissement physique et physiologique, l'activité physique
adaptée et la stimulation de l'activité intellectuelle et sociale
pourraient être à privilégier.
Enfin, les dimensions les plus universelles de la prévention de la perte d'autonomie ne doivent pas être négligées car toutes les actions de prévention primaire promouvant une bonne nutrition, une activité physique suffisante et une activité intellectuelle et sociale favorisent le vieillissement en bonne santé . Car enfin, à quoi servirait-il de repérer systématiquement les personnes fragilisées si les mécanismes de fragilisation continuaient d'opérer clandestinement ? « Avoir le souci de sa santé, faire raisonnablement de l'exercice, manger et boire de façon à restaurer ses forces et non à les étouffer. En vérité, il ne faut pas seulement s'occuper de son corps, mais encore beaucoup plus de son intelligence et de son esprit ; car eux aussi sont éteints par la vieillesse comme une lampe qu'on n'alimenterait pas en huile » : tel était déjà le conseil de Cicéron 24 ( * ) , que la gériatrie contemporaine appelle désormais le « trépied préventif ».
Le consensus scientifique semble sur ce point assez large, et il n'est pas même nécessaire d'inclure un volet d'âge dans de telles actions - ce que confirme une étude canadienne récente 25 ( * ) . Le rôle de l'activité physique, en particulier, a fait ses preuves pour prévenir les chutes et les traumatismes, l'ostéoporose et la sarcopénie en renforçant les activités et les compétences physiques tout en limitant le déclin fonctionnel. De tels programmes permettent de prévenir les symptômes anxio-dépressifs et le stress, et favorisent le bien-être, la qualité de vie, l'estime de soi et la forme cardio-vasculaire 26 ( * ) .
II. UN LEVIER MAJEUR D'AMÉLIORATION DE LA QUALITÉ DE VIE ET DES FINANCES SOCIALES, MAIS DIFFICILE À ACTIONNER
A. UNE POPULATION VIEILLISSANTE ET DONT LA QUALITÉ DE VIE EST PERFECTIBLE
1. Une population vieillissante
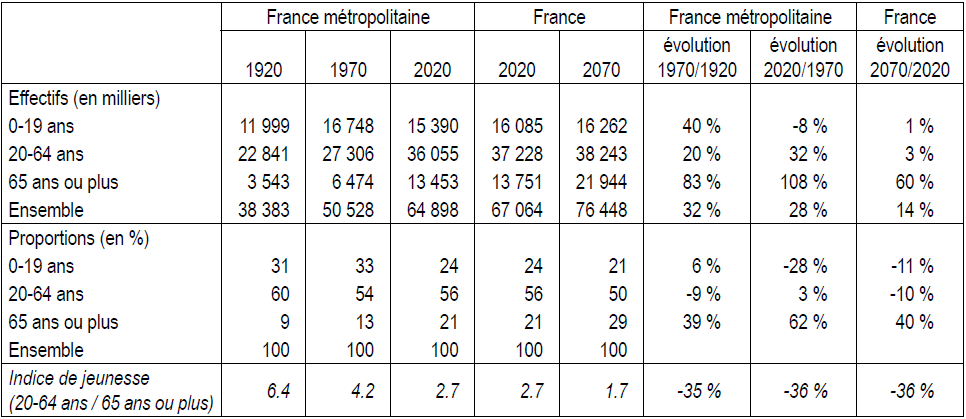
D'après une étude récente publiée par l'Insee 27 ( * ) , si les tendances démographiques récentes se poursuivaient, la France compterait 76,4 millions d'habitants en 2070, soit 9,4 millions de plus qu'en 2020 . L'essentiel de cette hausse proviendrait des personnes âgées de 65 ans ou plus, qui augmenteraient de 8,2 millions pour atteindre un total de près de 22 millions de personnes en 2070. Cet accroissement en valeur absolue n'est pas seul en cause dans le phénomène de vieillissement de la population : celui-ci procède aussi du différentiel entre les générations. Or le rapport entre les 20-64 ans et les plus de 65 ans sera passé de 6,4 en 1920 à 4,2 en 1970 puis à 2,7 en 2020 et pourrait atteindre 1,7 en 2070 .
Effectifs et proportions par âge en 1920, 1970, 2020 et 2070
Source : Insee, estimations de population et statistiques de l'état civil en 1920, 1970 et 2020 ; Insee, scénario central des projections de population en 2070. France métropolitaine en 1920, 1970 et 2020, France en 2020 et 2070
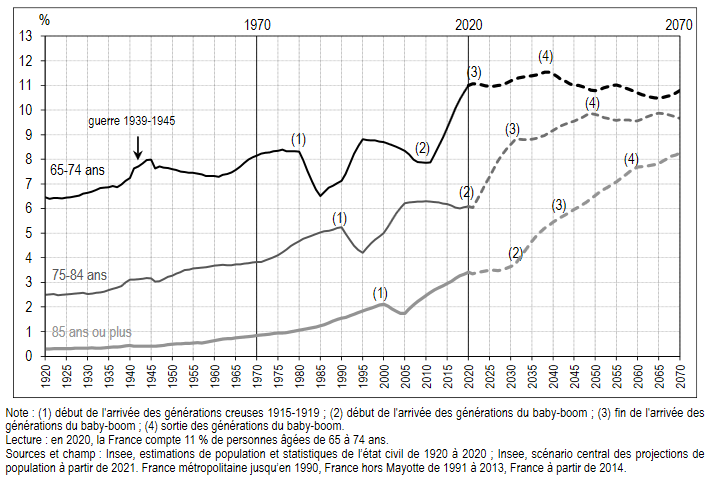
Le vieillissement devrait en outre être tiré par les âges les plus élevés 28 ( * ) . La part des jeunes seniors, si l'on peut dire, c'est-à-dire ceux âgés de 65 à 74 ans, devrait être quasiment stable jusqu'en 2070, proche de 11 %. Seuls les âges les plus élevés, 75 ans ou plus, devraient contribuer au vieillissement. L'augmentation de leur part devrait s'accélérer à partir de 2021 et celle des 85 ans ou plus à partir de 2031.
Lorsque chaque tranche d'âge ne comportera plus que des générations nées après le début du baby-boom , le vieillissement devrait se poursuivre en raison de la hausse de l'espérance de vie, mais à un rythme moins soutenu, jusqu'en 2050 pour les 75-84 ans, où leur part atteindrait 9,8 %, et 2060 pour les 85 ans ou plus, où leur part atteindrait 7,7 %.
Ensuite, l'effet de la hausse de l'espérance de vie sur le vieillissement devrait être ralenti par la sortie des dernières générations du baby?boom : la part des 75-84 ans se stabiliserait en fin de période à 9,7 %, et celle des 85 ans ou plus continuerait d'augmenter jusqu'à 8,2 %.
Proportion de personnes âgées par groupe d'âge et par année
Source et champ : Insee, estimations de population et statistiques de l'état civil de 1920 à 2020 ; Insee, scénario central des projections de population à partir de 2021. France métropolitaine jusqu'en 1990, France hors Mayotte de 1991 à 2013, France à partir de 2014
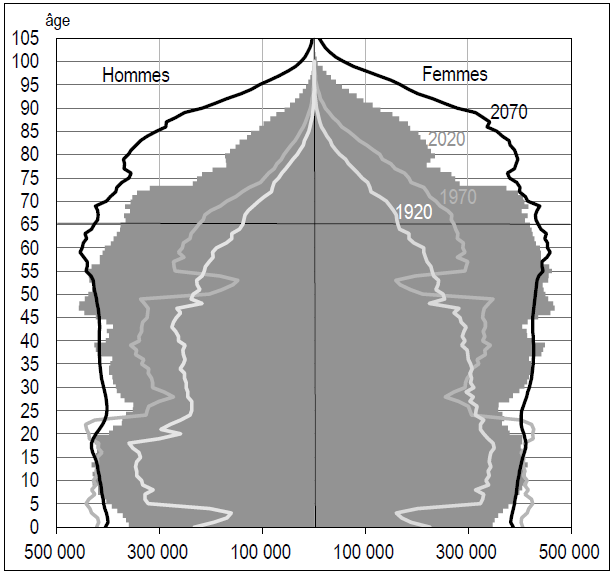
En d'autres termes, la pyramide des âges devrait poursuivre sa transformation en « cylindre des âges » 29 ( * ) , comme l'illustre le graphique ci-dessous.
Pyramide des âges pour la France en 1920, 1970, 2020 et 2070
Source : Insee, estimations de population et statistiques de l'état civil en 1920,1970 et 2020 ; Insee, scénario central des projections de population en 2070. France métropolitaine en 1920 et 1970, France en 2020 et 2070
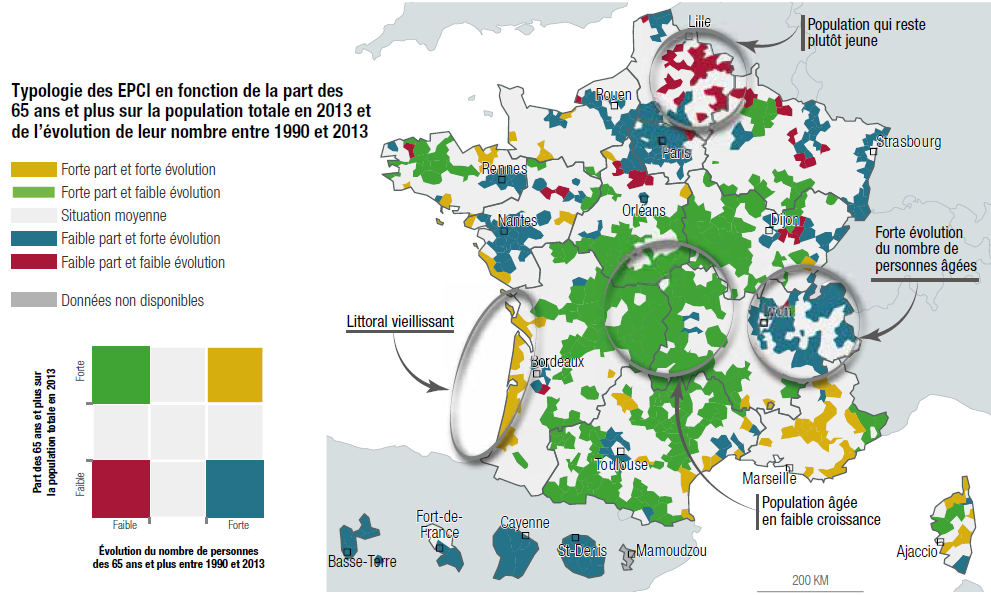
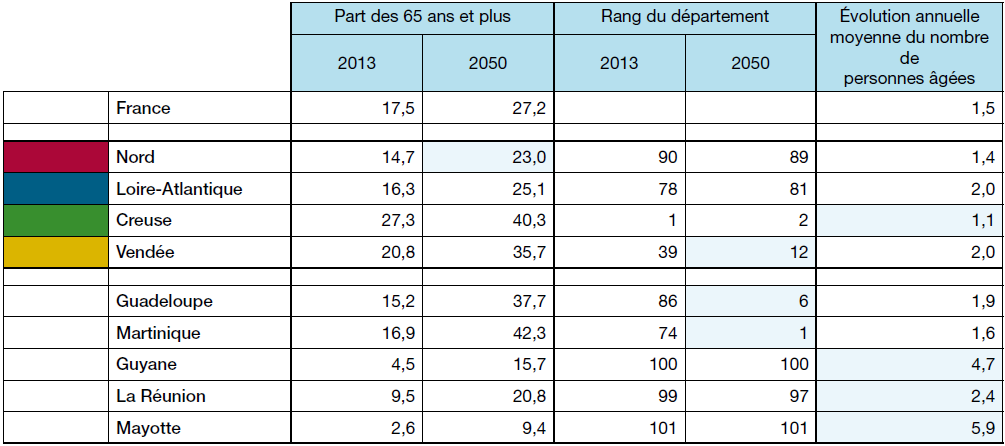
La population ne vieillira en outre pas de la même façon dans tous les territoires. Le laboratoire d'idées Matières grises, dans une note de 2018 30 ( * ) , avait synthétisé les observations faites par le commissariat général à l'égalité des territoires et le géographe Gérard-François Dumont, distinguant quatre scénarios démographiques :
- les zones dans lesquelles la part des plus de 65 ans dans la population totale est faible et évolue faiblement - situées par exemple dans le Nord et la Picardie. Cette tendance s'explique par des taux de natalité favorables et une migration interne de personnes âgées ayant peu d'effet sur la structure de la population ;
- les zones dans lesquelles cette part est faible mais évolue fortement : c'est le cas de nombreuses zones périurbaines et de métropoles (grandes villes d'Île-de-France, Lille, Nantes, Rennes, Lyon et les métropoles qui les entourent) ;
- les territoires dans lesquels la part des personnes âgées est forte mais leur nombre augmente faiblement - il s'agit principalement des zones rurales dans lesquelles la natalité décroît et d'où les jeunes partent ;
- les territoires où le nombre de personnes âgées augmente fortement et leur part dans la population est considérable. Ce scénario prévaut sur les littoraux atlantique et méditerranéen et s'explique principalement par les migrations internes.
Typologie des EPCI en fonction de la part des
65 ans et plus
sur la population totale en 2013 et évolution de
leur nombre entre 1990 et 2013
Source : Matières grises
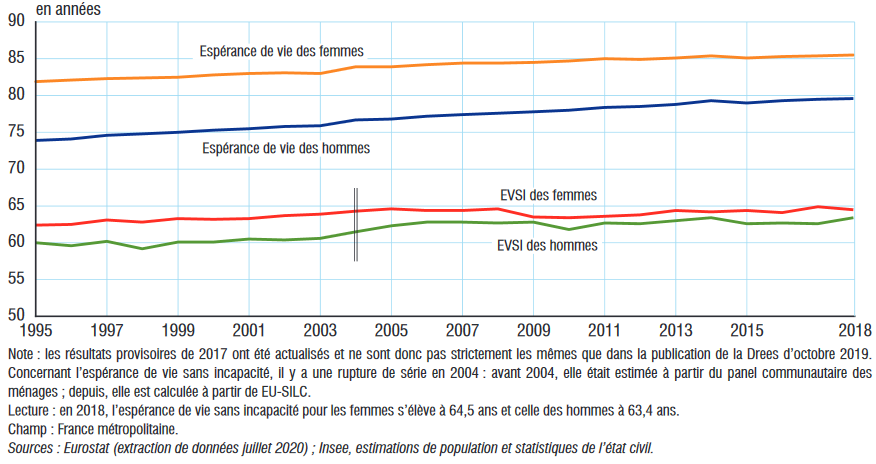
2. Des résultats perfectibles en matière d'espérance de vie en bonne santé
L'espérance de vie sans incapacité correspond au nombre d'années que peut espérer vivre une personne sans être limitée dans ses activités quotidiennes.
D'après la Drees 31 ( * ) , en 2019, une femme de 65 ans peut espérer vivre 11,5 ans sans incapacité et 18,5 ans sans incapacité sévère ; un homme, 10,4 ans sans incapacité et 15,7 ans sans incapacité sévère. Depuis 2008, l'espérance de vie sans incapacité à 65 ans a augmenté de 1 an et 6 mois pour les femmes et de 1 an et 8 mois pour les hommes. En France, l'espérance de vie sans incapacité à 65 ans est supérieure de 5 mois à la moyenne européenne.
L'espérance de vie sans incapacité à la naissance, qui tient compte de la survenue éventuelle d'incapacités tout au long de la vie, s'établit d'après les derniers chiffres de l'Insee à 64,5 ans pour les femmes et à 63,4 ans pour les hommes en 2018 32 ( * ) . Depuis dix ans, elle stagne tant pour les femmes, autour de 64 ans, que pour les hommes, autour de 63 ans.
Espérance de vie et espérance de vie sans
incapacité (EVSI)
entre 1995 et 2018 par sexe
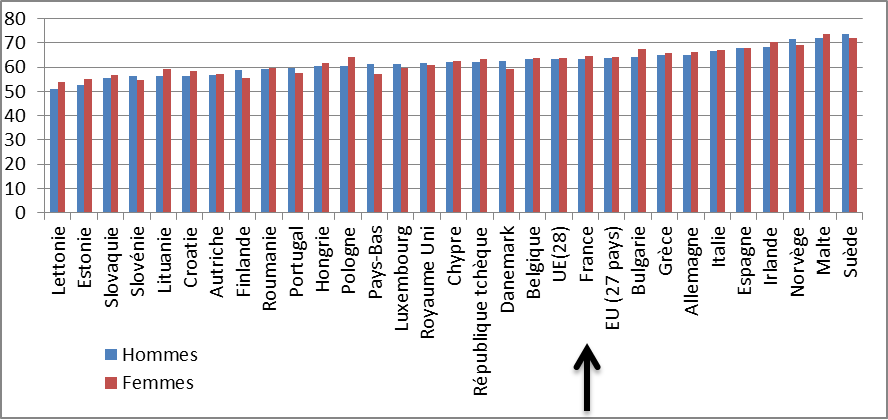
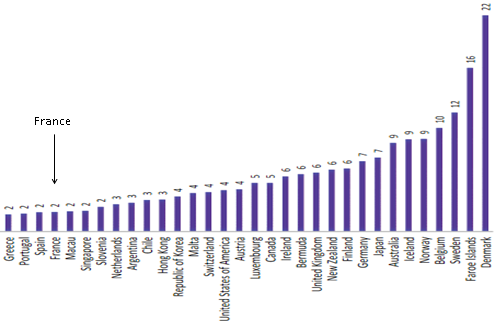
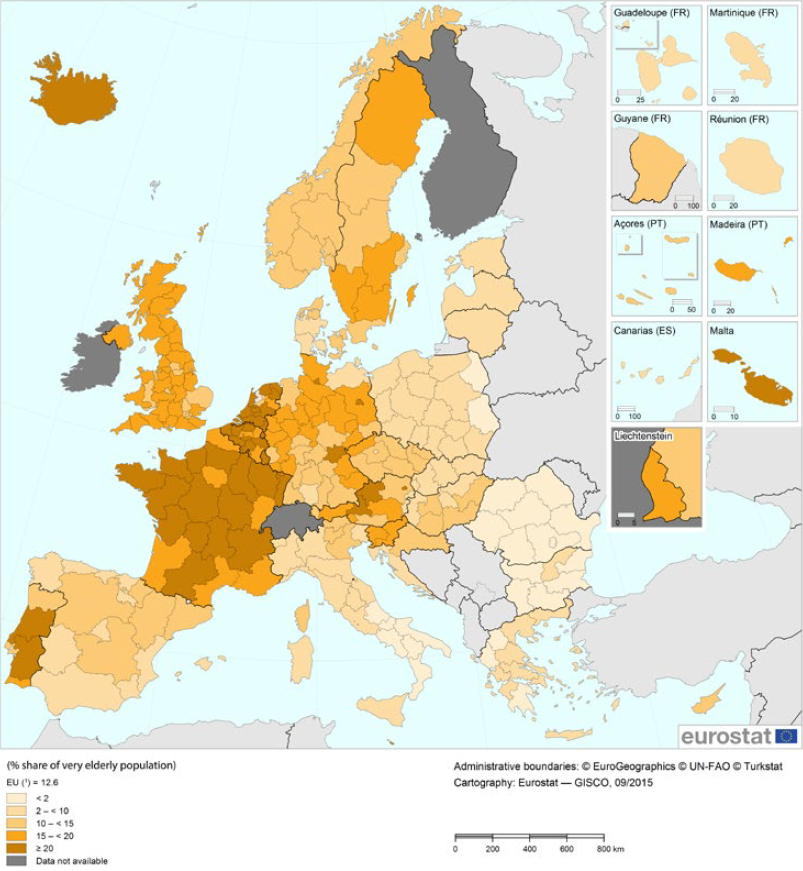
Les résultats de la France en la matière peuvent être qualifiés de médiocres , puisqu'ils sont au niveau de la moyenne des pays européens, et restent significativement inférieurs aux résultats affichés par les pays scandinaves - Suède, Norvège - et une partie de nos voisins méditerranéens - Malte, Espagne, Italie, Grèce - ce qui suggère qu'il y a encore des marges d'amélioration à exploiter.
Espérance de vie sans incapacité à la naissance en Europe
Source : Insee, Eurostat
L'avancée en âge augmente le risque de perte d'autonomie . Le niveau d'autonomie peut être mesuré à l'aide de différents indicateurs, dont le groupe iso-ressources (GIR) 33 ( * ) , qui détermine le droit à l'allocation personnalisée d'autonomie. Sous l'effet du vieillissement de la population, la proportion de personnes dépendantes tend à augmenter dans le temps, mais les seniors sont dans l'ensemble autonomes jusqu'à un âge avancé. Depuis sa création, en 2002, les dépenses totales d'APA ont ainsi été multipliées par 2,6, soit une hausse de 160 % en euros constants, le nombre de bénéficiaires ayant dans le même temps doublé pour atteindre 1 323 900. La part des bénéficiaires de l'APA augmente fortement à partir de 75 ans : de 3 % entre 70 et 74 ans fin 2018, elle passe à 6 % pour les 75 à 79 ans, 13 % pour les 80 à 84 ans, 26 % pour les 85 à 89 ans, 45 % pour les 90 à 94 ans et 68 % pour les 95 ans ou plus 34 ( * ) .
Sous ce rapport, l'enjeu financier de la prévention se comprend sans peine. Selon les projections de la Drees, rappelées par le rapport Libault, les dépenses liées à la perte d'autonomie des personnes âgées atteindraient 1,4 % du PIB d'ici 2030. Cette hausse de 0,3 point de PIB représente environ 6,5 milliards d'euros.
B. PRÉVENIR LA PERTE D'AUTONOMIE : UNE GAGEURE EN TERMES D'ACTION PUBLIQUE
1. Traiter un phénomène kaléidoscopique
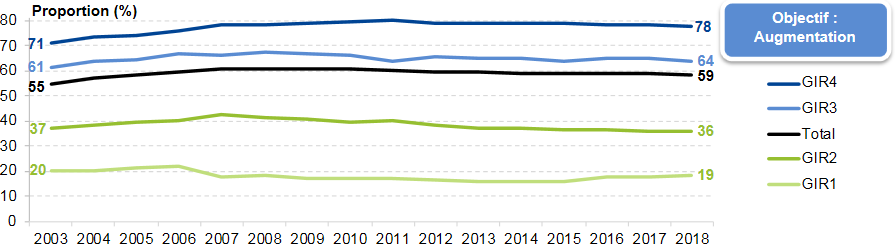
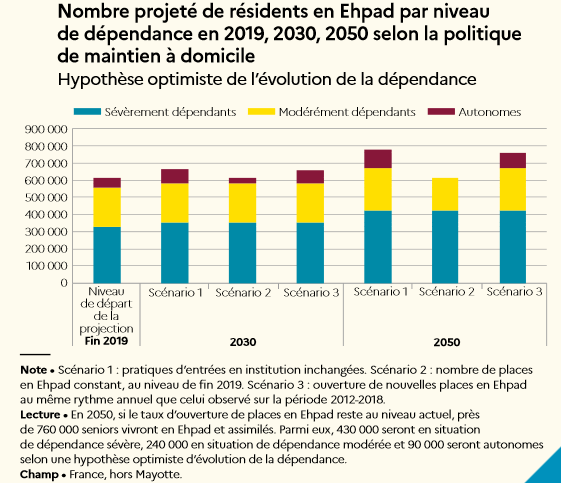
D'abord, le phénomène de perte d'autonomie n'est pas si prévisible que l'indiquent les projections démographiques . Le HCFEA a fait en 2018 le point sur les hypothèses envisageables, à partir des études de l'Insee et de la Drees 35 ( * ) . Dans l'hypothèse intermédiaire, l'augmentation du nombre de bénéficiaires de l'APA serait de 24 % entre 2016 et 2030, soit une augmentation annuelle moyenne de 1,5 %. L'augmentation serait de 17 %, soit 78 000 personnes, pour les GIR 1 et 2, et de 28 %, soit 229 000 personnes, pour les GIR 3 et 4.
Autre manière d'aborder la question : la probabilité de connaître une situation de perte d'autonomie. L'Insee et la Drees estiment que la part des personnes qui bénéficieront de l'APA à un moment ou à un autre avant le décès passera de 25 % aujourd'hui à 36 % en 2040, compte tenu de l'évolution projetée des caractéristiques de la population. La durée en situation de perte d'autonomie s'allongera quant à elle d'un an, passant de 4 ans aujourd'hui à 5 ans en 2040.
Mais les projections, même à un horizon d'une quinzaine d'années, sont extrêmement sensibles aux hypothèses faites sur l'évolution de l'espérance de vie en bonne santé et donc l'évolution de la prévalence par âge de la perte d'autonomie. À l'horizon 2030, l'écart entre les deux hypothèses basses et hautes de la Drees sur les GIR 3 et 4 est ainsi de 280 000 personnes. Le HCFEA a relevé par ailleurs, à partir d'une revue de littérature faite par le Haut Conseil de la santé publique 36 ( * ) , que dans des pays à haut revenu comme la France , le taux d'incidence des troubles neurocognitifs diminuait tendanciellement à un âge donné , en raison de l'amélioration de la prise en charge et de la prévention des troubles neurovasculaires. Le constat que cette baisse s'observe principalement chez les personnes ayant un haut niveau d'études est un autre indicateur digne d'intérêt, alors que la part des personnes ayant un bac ou un bac+2 est aujourd'hui parmi les 25-34 ans le double de celle observée chez les 55-64 ans.
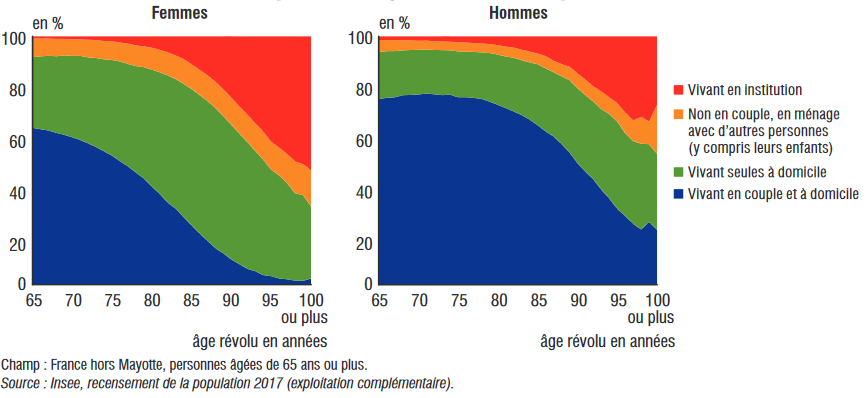
Ensuite, la perte d'autonomie diffracte plusieurs catégories de problèmes publics . Aux inégalités face à la perte d'autonomie s'ajoute ce que les sociologues nomment la valence différentielle des sexes. En effet, 57 % des seniors sont des femmes et, du fait de leur plus grande longévité, leur part croît avec l'âge : elles représentent 53 % des personnes âgées de 65 ans, 62 % de celles de 85 ans et 77 % de celles de 95 ans. La proportion de bénéficiaires de l'APA parmi les femmes est deux fois plus importante que celle parmi les hommes : 10 % contre 5 %. Près des trois quarts des bénéficiaires de l'APA sont des femmes.
Celles-ci, davantage touchées par le veuvage, vivent d'autant plus souvent seules qu'elles sont plus âgées : c'est le cas pour 28 % d'entre elles à 65 ans, 39 % à 75 ans et 55 % à 85 ans. Aux mêmes âges, cette part ne varie que de 19 % à 25 % pour les hommes, leur mode de vie majoritaire restant la vie en couple (75 % à 65 ans et à 75 ans, 64 % à 85 ans). Les hommes sont aussi deux fois moins souvent que les femmes amenés à vivre en ménage avec leurs enfants ou des proches autres que leur conjoint.
Mode de cohabitation des personnes âgées de 65 ans et plus en 2017
Source : Insee, France, portrait social , décembre 2020
L'action publique doit également composer avec des formes d'aide familiale presque aussi nombreuses qu'il existe de familles . L'activité des proches aidants se laisse cependant ramener à quelques caractéristiques. Selon les études disponibles jusqu'à une date récente, on compterait, dans le cas d'un aidant unique, trois filles pour un fils dans l'aide aux parents et plus de deux femmes pour un homme dans l'aide au conjoint. Les études révèlent encore qu'à dépendance égale, les hommes aidants placent plus souvent leurs épouses en établissement que l'inverse, que les hommes, quand ils aident, font davantage appel à des professionnels et consacrent moins de temps à aider que les femmes et qu'en cas d'aide aux parents, les fils s'investissent surtout dans les tâches administratives et ponctuelles, les filles dans l'ensemble des tâches, y compris les soins corporels. « Au total, l'inégalité de genre serait donc à la fois quantitative - les hommes font moins que les femmes - et qualitative - ils font différemment. » 37 ( * )
Les analyses de la Drees publiées en août 2020 38 ( * ) nuancent toutefois ces observations. Si les femmes sont globalement plus souvent aidantes que les hommes - près de 60 % des aidants sont des femmes -, c'est surtout vrai dans les cas où le lien avec le senior est distant, c'est-à-dire pour les non-cohabitants et encore plus hors du cercle familial. En ce qui concerne l'aide conjugale, susceptible de se développer dans les décennies à venir, les pratiques semblent assez égalitaires et la configuration de l'homme aidant sa conjointe pourrait même être mieux vécue que l'inverse. En ce qui concerne l'aide filiale, la répartition de l'aide filiale est plutôt inégale, en termes de genre mais aussi entre aidant principal et autres aidants.
2. Ce qui marche : revue de littérature
Que le politique prétende ne rien pouvoir entreprendre avant d'avoir le feu vert de la science témoigne d'une prudence qu'avait certes déjà le rapport Laroque de 1962 sur les problèmes de la vieillesse, qui n'a lui-même guère vieilli : « La prophylaxie du vieillissement accéléré de certaines de nos fonctions, imputables aux conditions de vie antiphysiologiques imposées par la spécialisation outrancière de nos sociétés industrielles, s'appuie sur la notion capitale du vieillissement différentiel [...] . Il ne fait pas de doute qu'un régime alimentaire mal étudié, comme un déséquilibre prolongé entre nos activités physiques et intellectuelles ou encore une mauvaise adaptation de nos conditions de travail à nos possibilités biologiques et psychologiques hypothèquent gravement l'avenir de beaucoup d'adultes et les font vieillir plus rapidement qu'ils ne devraient. C'est justement l'un des objectifs les plus importants des recherches gérontologiques actuelles que de fixer avec précision les règles d'une nouvelle hygiène de l'âge mûr. » 39 ( * )
Où en sont ces recherches gérontologiques en 2021 ? Dans son rapport de 2018 sur le soutien à l'autonomie des personnes âgées à l'horizon 2030 40 ( * ) , le HCFEA souligne que « malgré le foisonnement des études, le caractère probant de toute intervention en prévention est toujours recherché » et se fonde pour l'appuyer sur le rapport Vieillissement et santé de l'OMS, lequel regrettait en 2016 qu'« on ne dispose que de peu de données probantes quant aux mesures qui pourraient être prises » pour prévenir de nombreuses maladies chroniques affectant les personnes âgées. Encore récemment, le rapport Libault reprenait à son compte le sentiment que « les pratiques de prévention sont jusqu'ici faiblement documentées et insuffisamment fondées sur la preuve ».
Il semble au contraire aux rapporteurs , à lire le même rapport du HCFEA lui-même, citant le Livre blanc de la fragilité 41 ( * ) , et surtout à entendre les spécialistes, que les résultats obtenus à ce stade par la recherche, certes par définition incomplets, fournissent déjà le socle d'une politique de prévention raisonnablement étayée :
- pour la prévention de la démence du type de la maladie d'Alzheimer et des maladies apparentées, il existe un consensus croissant sur le fait que l'activité physique, la lutte contre l'obésité, l'hypertension artérielle et le tabagisme, mais aussi la promotion de l'équilibre nutritionnel et de l'engagement social protègent du déclin cognitif ;
- une revue de littérature 42 ( * ) sur quatorze études menées, essentiellement aux États-Unis et au Japon, montre qu'ont des effets sensibles : l'activité physique, combinée ou non à des actions sur la nutrition et à des ateliers mémoire, l'aménagement de l'habitat, l'évaluation de l'état gériatrique de la personne. Celles qui ont le plus d'impact sont celles qui comportent des actions sur l'activité physique et celles qui comportent un recensement préalable des besoins - physique, thérapeutique, d'aménagement du logement ;
- une revue de littérature de 1993 faite sur 28 études montrait déjà que l'évaluation des personnes âgées et le suivi clinique à long terme sont efficaces et améliorent les fonctions et la survie des personnes âgées. L'une de ces études estimait en 2004 qu'environ 30 % des personnes de plus de 65 ans tombent chaque année, qu'entre 20 et 30 % de celles qui tombent souffrent de blessures qui réduisent ensuite leur autonomie, et montrait l'efficacité de programmes de prévention multifactoriels fondés sur des exercices physiques de base, du Tai Chi, la gestion des risques du domicile, et la suppression des psychotropes.
Les équipes de Santé publique France ont même identifié en 2018, à partir d'une revue de littérature, une dizaine de types d'action au bénéfice démontré pour prévenir la perte d'autonomie 43 ( * ) . Dans le cadre de cette étude, est considérée comme une intervention de prévention « validée » une intervention dont l'efficacité est reconnue par au moins une synthèse sélectionnée, et elle est jugée « prometteuse » lorsque son efficacité est pressentie par au moins une synthèse sélectionnée, tout en n'étant pas validée par une autre synthèse.
Seules quatre interventions ont un impact reconnu par la littérature scientifique sur l'état de santé : les programmes d'exercices physiques, les interventions psychocorporelles - Tai Chi, Qigong, yoga, méditation -, les interventions intergénérationnelles et les visites à domicile, notamment pour réduire les risques de chutes. Le détail de ces analyses figure dans les tableaux reproduits ci-après.
Les interventions validées et prometteuses à caractère universel
|
Type d'intervention (synthèses de référence) |
Validée (V) ou Prometteuse (P) |
Public(s) bénéficiaire(s) |
Principaux effets
|
sur les problèmes et états de santé |
|
1) Programmes d'exercices physiques (Baxter et al. , 2016 ; Beaudart et al. , 2017 ; Bouaziz et al. , 2016 ; Gillespie et al. , 2012 ; Kendrick et al. , 2014 ; Howe et al. , 2011 ; Young et al. , 2015 ; Daly, 2017 ; HCSP, 2017 ; Inpes, 2012 ; Inserm, 2015. Mochcovitch et al. , 2016 ; Batchelor et al. , 2016 ; Vieira et al. , 2016) |
V |
Pop. générale (sans risque élevé de chutes) |
- Activité et compétences physiques : performance, masse, force, agilités, fonctions musculaires, équilibre, démarche, souplesse - Peur de chuter - Déclin fonctionnel, perte osseuse - Métabolisme - Forme cardio-respiratoire (Vo2 max) - Estime de soi, la confiance en soi - Socialisation, lien social - Fonctions cognitives (prometteur selon Young et al., 2015 et validé selon HCSP, 2017) |
- Chutes : moins de chutes et de chuteurs - Fractures - Ostéoporose, sarcopénie - Détresse psychologique : stress, symptômes anxio-dépressifs - Bien-être, la santé sociale, qualité de vie |
|
Exercices aquatiques (Waller et al. , 2016) |
V |
Pop. générale |
- Compétences physiques : équilibre, souplesse, force et masse musculaire, agilité, capacité de marche |
Remarque : au moins aussi efficace (et possiblement + efficace) que les exercices physiques « classiques » |
|
Interventions de danse (Rodrigues - Krause et al. 2016 ; Veronese, 2017 ; Batchelor et al, 2016) |
V et P |
Pop. générale |
- Capacité cadio-respiratoire (Vo2 Max) (V) - Peur de tomber (P) |
|
|
Programmes d'exercices physiques via des jeux - vidéos et supports numériques (Vieira et al. , 2016 ; Batchelor et al. 2016) |
P |
Pop. générale |
- Activité physique - Équilibre et mobilité fonctionnelle - Motivation, sentiment d'auto-efficacité |
|
|
Intervention de réduction de la sédentarité (Batchelor et al. , 2016 ; Daly, 2017) |
P |
Pop. générale et sédentaire |
- Sédentarité, risque d'invalidité - Activité et compétences physiques - Perte de masse musculaire - Capacités cardio-métaboliques |
|
|
Intervention multimodale (exercices physiques et éducation pour la santé) (Bouaziz et al. , 2016 ; Daly, 2017) |
V |
Pop. générale |
- Activité et compétences physiques : souplesse, force musculaire, équilibre, démarche... - Perte osseuse - Métabolisme - Forme cardio-respiratoire (Vo2 max) - Fonctions cognitives : fonctions exécutives, attention, mémoire... |
- Chutes - Ostéoporose, sarcopénie - Qualité de vie |
|
2) Interventions psychocorporelles |
V |
Pop. générale (dont adultes à risque) |
- Capacités physiques : équilibre - Peur de chuter - Fonctions cognitives : fonctions exécutives, attention, vitesse de traitement, raisonnement - Volume du cerveau |
- Chutes (pour PA vivant en autonomie) - Traumatismes (résultats prometteurs) |
|
Exercices de TaïChi et Qiqong (Gillespie et al. , 2012 ; Inpes, 2012 ; Kelly et al. , 2014 ; Lomas- Vega et al. , 2017 ; Lehert et al. , 2015 ; Solloway et al. , 2016 ; Vieira et al. 2016) |
P |
Pop. générale (dont déficiences cognitives) |
- Capacités physiques : force musculaire, raideurs articulaires, mobilité physique - Douleurs (à court terme) - Fonctions cognitives : mémoire, fluence verbale, flexibilité cognitive, les fonctions exécutives, capacités de Mindfulness - Estime de soi - Hypertension (prometteur mais limité) - Cholestérol |
- Qualité de vie physique, infirmité autorapportée - Symptômes anxio-dépressifs |
|
Exercices de Yoga (Youkhana et al. , 2016) |
P |
Pop. générale (dont personnes fragiles) |
- Capacités physiques : équilibre, mobilité physique |
Remarque : potentiel effet sur la prévention des chutes car amélioration de l'équilibre |
|
Exercices de méditation (Marciniak et al. , 2014) |
P |
Pop. générale |
- Fonctions cognitives : attention, mémoire, flexibilité cognitive, fluence verbale, - Hypertension - Cholestérol - Flux sanguin cérébral |
- Potentiel effet sur la prévention des maladies neuro-dégénératives (Alzheimer) |
|
Programme de Mindfulness (Geiger et al. , 2016) |
P |
Pop. générale |
- Fonctions cognitives : attention, fonctions exécutives, capacités de Mindfulness - Acceptation de la douleur - Engagement dans des activités |
- Symptômes anxio-dépressifs - Bien-être psychologique (+ d'affects positifs) |
|
3) Interventions de stimulation cognitive (HCSP, 2017 ; Lehert et al. , 2015) |
V |
Pop. générale |
- Fonctions cognitives (effets à 10 ans) : mémoire, raisonnement, vitesse de traitement |
|
|
Interventions de stimulation cognitive et d'exercices physiques (Zhu et al. , 2016) |
V |
Pop. générale |
- Fonctions cognitives (sur du long terme) : mémoire, fonctions exécutives, attention, compétences visuo-spatiales |
Remarque : pas de supériorité de ce programme multi-composant par rapport à stimulation cognitive seule |
|
4) Interventions intergénérationnelles (Ronzi et al. , 2018 ; Batchelor et al. , 2016) |
V |
Pop. générale |
- Capacités et activités physiques : force, sédentarité - Habiletés cognitives - Confiance en soi, sentiment de sécurité - Autonomie - Soutien social perçu, sentiment d'isolement - Engagement social, augmentation des activités - Attitudes COCHR des enfants par rapport aux personnes âgées (+ positives) |
- Symptômes dépressifs - Qualité et satisfaction de vie |
|
5) Interventions TIC (dont TIC intergénérationnel) (Chen et al. , 2016, Batchelor et al. , 2016) |
P |
Pop. générale |
- Communication intergénérationnelle : quantité et qualité - Satisfaction de vie - Lien et soutien social (court terme) - Isolement social, sentiment de solitude |
|
|
6) Interventions culturelles (notamment chants et musique) (Ronzi et al. , 2018, Batchelor et al. , 2016) |
P |
Pop. générale |
- Confiance en soi, sentiment d'accomplissement - Inclusion sociale - Douleurs chroniques |
- Symptômes anxio-dépressifs, stress - Qualité de vie, bien-être, santé perçue - Chutes |
|
7) Intervention de Counselling Conseils par professionnels, entretiens motivationnels, prescriptions par MG, éducation nutritionnelle (Baxter et al. , 2016 ; Inpes, 2012 ; Batchelor et al. , 2016) |
P |
Pop. générale et à risque : sédentaires, fumeurs |
- Activité physique et dépenses énergétiques - Perte de poids - Consommation tabagique : diminution ou arrêt (efficacité encore plus forte si couplée à un traitement pharmacologique) - Comportements alimentaires : fruits, légumes, lait... - Douleurs articulaires - Visites à l'hôpital (diminution) |
- Qualité de vie et santé perçue : impression d'être plus en forme, plus fort, d'avoir plus d'énergie |
Les interventions validées et prometteuses ciblées
|
Type d'intervention (synthèses de référence) |
Validée (V) ou Prometteuse (P) |
Public(s) bénéficiaire(s) |
Principaux effets
(sur les déterminants
|
Principaux effets
|
|
8) Interventions de visites à domicile (Gillespie et al. , 2012 ; Inpes, 2012 ; Inserm, 2015 ; Batchelor et al. , 2016 ; Vieira et al. , 2016) |
V |
Personnes ayant un risque élevé de chutes |
- Chutes - Traumatismes |
- Peur de chuter |
|
Inpes, 2012 |
P |
Mortalité à la maison |
||
|
9) Groupes d'activités et d'entraide (Inpes, 2012 ; Batchelor et al. , 2016) |
V |
Personnes ayant une vulnérabilité sociale |
- Bien-être psychique et social, qualité de vie |
- Estime de soi, sentiment d'utilité - Solitude |
|
10) Interventions d'aide alimentaire (Batchelor et al. , 2016 ; Volpe et al. , 2016) |
P |
Personnes ayant une vulnérabilité sociale |
- Qualité de vie et santé perçue |
- Équilibre alimentaire : besoins nutritionnels, malnutrition - Isolement social |
Source : Béatrice Lamboy et al., art. cit
Une fois que sont identifiées les bons réflexes à avoir pour limiter les effets du temps sur les fonctions de l'organisme, le défi de l'action publique consiste à les dispenser efficacement à la population qui en a besoin.
PREMIÈRE PARTIE
UNE POLITIQUE PUBLIQUE INTROUVABLE
La politique de prévention de la perte d'autonomie des personnes âgées est introuvable non pas, bien sûr, au sens où rien n'est fait en la matière, mais au sens où l'insuffisante structuration des diverses actions menées empêche encore d'en parler dans les termes d'une politique publique identifiable comme telle .
I. UN ENSEMBLE D'ACTIONS INSUFFISAMMENT COORDONNÉES
A. DES ACTEURS NÉCESSAIREMENT NOMBREUX
1. Les organismes de sécurité sociale
a) Les caisses de retraite
Si la prévention de la perte d'autonomie est, d'après son directeur, « le métier de la Caisse nationale d'assurance vieillesse » (CNAV), le code de la sécurité sociale ne lui donne comme mission en la matière que « d'exercer une action sanitaire et sociale en faveur des travailleurs salariés » 44 ( * ) .
La CNAV délivre d'abord des aides individuelles en tiers payant, les services d'aide à domicile étant rémunérés directement par la CNAV. En 2019, l'Assurance retraite a attribué des aides individuelles à plus de 310 000 retraités pour faciliter le maintien à domicile et favoriser la préservation de l'autonomie :
- plus de 200 000 personnes ont bénéficié d'un plan d'actions personnalisé , qui peut inclure l'intervention d'une aide à domicile, le portage de repas, l'aide aux courses et l'assistance à la préparation des repas, une sortie accompagnée ou des aides techniques ;
- près de 60 000 personnes ont bénéficié d'une aide au retour à domicile après hospitalisation pour faciliter le retour à domicile et accompagner les soins de suite pendant trois mois ;
- plus de 6 000 personnes ont bénéficié d'une aide aux situations de rupture : aide renforcée sur trois mois pour soutenir une personne âgée lors, par exemple, d'un déménagement, d'un décès ou de l'entrée en établissement du conjoint ;
- près de 20 000 personnes ont bénéficié d'une aide à l'adaptation de l'habitat permettant d'adapter le logement au vieillissement et ainsi faciliter le maintien à domicile, en partenariat avec Action logement et l'ANAH. Un forfait financier, ou kit prévention, permet en outre l'achat et l'installation d'aides techniques facilitant le maintien à domicile.
La CNAV finance en outre des actions collectives , qui ont bénéficié en 2019 à plus de 230 000 retraités avec l'appui des acteurs locaux : pour les deux tiers, sous forme d'ateliers de prévention sur la nutrition, l'équilibre, la mémoire, l'activité physique adaptée, et pour le tiers restant sous forme d'actions favorisant le maintien du lien social.
La CNAV propose encore des aides à la construction et à la rénovation de logements collectifs : résidences autonomie, habitat inclusif, petites unités de vie, maisons d'accueil et de résidence pour personnes âgées (Marpa), ou encore foyers de travailleurs migrants. En 2019, près de 400 projets ont été soutenus par une centaine de prêts sans intérêt et trois cents subventions. Pour favoriser le libre choix, les caisses soutiennent également le développement de la cohabitation intergénérationnelle solidaire en lien avec la branche famille et le réseau associatif.
Depuis 2019, les caisses de retraite proposent, en lien avec des partenaires locaux, l'accompagnement des retraités à l'usage du numérique pour favoriser la communication, l'accès aux services de la vie quotidienne, la mobilité, les loisirs et l'accès aux droits.
En outre, pour poursuivre la simplification des démarches des personnes âgées et de leurs aidants qui ont besoin d'aide à domicile, la CNAV et la CNSA ont élaboré un projet de formulaire national de demande unique pour l'aide des conseils départementaux et l'action sociale extra-légale des caisses de retraite, qui devait être expérimenté dans quelques départements au cours du second semestre 2020.
Enfin, la CNAV, en réponse à une demande de la CNSA, travaille actuellement à la construction d'un téléservice qui permettra de formuler une demande en ligne pour l'ensemble des aides destinées à soutenir l'autonomie à domicile.
Cette politique de prévention de la perte d'autonomie des caisses de retraite se développe depuis plusieurs années en interrégime . Une convention a été signée le 4 mai 2017 entre l'État, la CNAV, la CNRACL et la MSA, en application de l'article L. 115-9 du code de la sécurité sociale. L'Agirc-Arrco devait rejoindre cette convention à la fin 2020.
Les quatorze centres de l'Agirc-Arrco s'étendent sur 70 départements métropolitains. Ils réalisent des bilans, de manière permanente ou ponctuelle, sur environ 200 lieux différents. En 2019, près de 27 000 personnes ont été accueillies dans ces centres pour des bilans destinés aux moins de 80 ans. Le dispositif des bilans destinés aux aidants, en cours de déploiement, ne concerne pour l'heure que près de 600 personnes. Près de 15 300 personnes ont en outre participé à des ateliers collectifs, et 5 000 personnes ont assisté aux conférences organisée par les centres. L'Agirc-Arrco consacre à cette politique environ 265 millions d'euros sur les 445 que pèse son budget d'action sociale.
La MSA déploie quant à elle des ateliers collectifs et conférences-débats, qui touchent chaque année près de 30 000 personnes, finance un service de téléassistance dénommé « Présence verte », gère des maisons d'accueil et de résidence pour l'autonomie et attribue des aides sociales permettant le retour à domicile après une hospitalisation ou l'adaptation du logement. Depuis peu, un service spécifique contribue au répit de trois centaines d'aidants.
b) L'Assurance maladie
La Caisse nationale de l'assurance maladie (CNAM) a pour rôle de « définir et de mettre en oeuvre les mesures de prévention des accidents du travail et des maladies professionnelles », mais aussi « de promouvoir une action de prévention, d'éducation et d'information de nature à améliorer l'état de santé de ses ressortissants et de coordonner les actions menées à cet effet par les caisses d'assurance retraite et de la santé au travail et les caisses primaires d'assurance maladie, dans le cadre des programmes de santé publique » 45 ( * ) .
C'est dans le cadre de la convention d'objectifs et de gestion (COG) conclue avec l'État pour les exercices 2006-2009 que les interventions du service social, ses objectifs prioritaires, et ses publics cibles en matière de prévention de la perte d'autonomie ont été pour la première fois définis. Le périmètre de son action a été resserré par la circulaire commune du 7 septembre 2010 sur le plan de la préservation de l'autonomie des personnes âgées. En novembre 2014, les représentants de la CNAMTS et de la CNAV ont signé la convention nationale de mise en oeuvre du plan « Proximité, autonomie et avancée en âge », destiné à repérer les personnes âgées en risque de fragilité et à leur offrir des parcours.
Les centres d'examens de santé de la caisse sont chargés d'offrir aux assurés sociaux du régime général, à partir de 16 ans, un examen de prévention en santé (EPS). La CNAM s'est engagée à ce que plus de la moitié des examens soient réalisés au bénéfice des populations éloignées du système de santé. Ainsi en 2019, les centres ont accueilli plus de 465 000 bénéficiaires, dont plus de 59 % en situation de précarité.
Au sein de ce dispositif, l'EPS senior concerne les personnes âgées de 55 ans et plus. À cette occasion, l'attention est portée sur la prévention des complications des pathologies chroniques, les dépistages organisés des cancers, la prévention des chutes, l'existence de signes de dépression. En 2019, près de 26 % des EPS sont réalisés au profit de cette population, soit environ 122 000 personnes, pour un coût d'environ 33 millions d'euros.
Les crédits d'assurance maladie financent également le fonds d'intervention régional (FIR), créé par l'article 65 de la loi de financement de la sécurité sociale pour 2012, qui regroupe des moyens auparavant dispersés et destinés à des politiques proches ou complémentaires dans le domaine de la performance, de la continuité et de la qualité des soins ainsi que de la prévention. Aux crédits de l'assurance maladie s'ajoute une dotation de la CNSA et, le cas échéant, d'autres sources de financement.
Le rapport Vachey de septembre 2019 évalue à 68,6 millions d'euros ses dépenses de prévention de la perte d'autonomie, auxquels s'ajoutent 142,5 millions d'euros dans le cadre de sa mission relative, notamment, au parcours de santé des personnes âgées en perte d'autonomie (Paerpa), aux maisons pour l'autonomie et l'intégration des malades d'Alzheimer (MAIA), et aux groupes d'entraide mutuelle.
c) La Caisse nationale de solidarité pour l'autonomie
Avant 2015, la CNSA n'avait pour compétence, en matière de prévention, que de « participer, avec les autres institutions et administrations compétentes, à la définition et au lancement d'actions de recherche dans le domaine de la prévention et de la compensation de la perte d'autonomie » 46 ( * ) .
La loi d'adaptation de la société au vieillissement (ASV) de 2015 lui a ajouté la mission, placée même en tête de la liste prévue à l'article L. 14-10-1 du code de l'action sociale et des familles, de « contribuer au financement de la prévention et de l'accompagnement de la perte d'autonomie des personnes âgées et des personnes handicapées, à domicile et en établissement, ainsi qu'au financement du soutien des proches aidants, dans le respect de l'égalité de traitement des personnes concernées sur l'ensemble du territoire ».
À ce titre, la CNSA assure le versement de deux concours financiers aux départements prévus par la loi ASV pour soutenir les actions de prévention réalisées dans les résidences autonomie à travers le forfait autonomie et les autres actions individuelles et collectives de prévention. Ces concours sont financés par une fraction de 23,9 % du produit de la contribution additionnelle de solidarité pour l'autonomie, ressource affectée au budget de la caisse. Leur montant est fixé chaque année par un arrêté des ministres chargés de l'action sociale, de la sécurité sociale et du budget.
Concours financiers de la CNSA aux départements
|
Année |
Montant notifié pour le concours « autres actions de prévention » (en M€) |
Montant notifié pour le « forfait autonomie » (M€) |
Total |
|
2016 |
102 |
25 |
127 |
|
2017 |
140 |
40 |
180 |
|
2018 |
140 |
40 |
180 |
|
2019 |
140 |
40 |
180 |
|
2020 |
145 |
40 |
185 |
Source : CNSA
La loi dite « Guidez » du 22 mai 2019 autorise la mobilisation d'une partie des crédits du concours « autres actions de prévention » pour financer des actions de soutien aux proches aidants. En 2020, l'enveloppe du concours « autres actions de prévention » a été abondée de 5 millions d'euros pour permettre de financer davantage d'actions en faveur des aidants.
La CNSA assure également un rôle d'animation et d'appui, au niveau national, aux conférences des financeurs de la prévention de la perte d'autonomie créée par la loi ASV.
Depuis qu'elle gère la branche autonomie, en vertu de la loi du 9 août 2020, la CNSA a pour mission de « contribuer, en assurant une répartition équitable sur le territoire national, au financement et au pilotage d'une politique de prévention de la perte d'autonomie [...] » 47 ( * ) .
2. L'État et ses opérateurs
a) La politique de santé
Si la prévention de la perte d'autonomie est sous un certain rapport la promotion de la santé tout au long de la vie, elle est une composante de la politique globale de prévention sanitaire que déploie le ministère de la santé. Sa dernière version, la stratégie nationale de santé 2018-2022, balaye de nombreuses dimensions d'une politique contribuant également à la prophylaxie du vieillissement accéléré.
Ce n'est pas ici le lieu de répéter les avis de la commission des affaires sociales du Sénat sur les derniers projets de loi de finances, à savoir que l'effort en la matière de l'État, qui ne finance plus que marginalement les agences sanitaires, est « résiduel, fragmenté, dépourvu de toute portée stratégique » 48 ( * ) .
Un document de politique transversale (DPT) annexé au projet de loi de finances pour 2020 évaluait le montant total des crédits participant à la politique de prévention en santé inscrits sur le budget de l'État, en englobant aussi bien la sécurité routière que la préparation des forces armées et la recherche dans le développement durable, à 2,95 milliards d'euros en crédits de paiement, mais seuls un peu plus de 53 millions d'euros sont retracés par le programme 204 de la mission Santé.
Les seules sous-actions du programme 204 dont le financement envisagé dépasse le million d'euros sont relatives à la prévention des addictions, des infections sexuellement transmissibles, à la santé environnementale et à la prévention des maladies chroniques.
b) La politique d'adaptation des logements
Le programme « Habiter facile » de l'agence nationale de l'habitat (ANAH) vise à accompagner le financement des travaux d'accès et d'adaptation du logement aux besoins spécifiques des personnes aux ressources modestes en situation de handicap ou de perte d'autonomie liée au vieillissement afin qu'elles puissent rester plus longtemps dans leur logement.
L'aide est soumise à des plafonds de ressources, et les bénéficiaires doivent disposer d'un justificatif de handicap ou de perte d'autonomie. Le dossier doit également comprendre un document permettant de vérifier l'adéquation du projet aux besoins réels : rapport d'ergothérapeute, diagnostic autonomie ou évaluation réalisée lors de la demande de prestation de compensation du handicap (PCH). Le montant de l'aide accordée peut atteindre 35 % du montant total des travaux hors taxe ou 50 % pour les ménages très modestes, et 7 000 euros maximum - 10 000 euros pour les très modestes.
Le programme dispose d'un budget de 67 millions d'euros en autorisations d'engagement en 2020 et 2021, et de 80 millions d'euros en 2022. En 2019, l'objectif de financement était de 30 000 logements ; seuls 20 353 logements ont été financés pour un montant global de 11,9 millions d'euros, soit en moyenne 4 088 euros d'aides par logement. L'objectif fixé pour 2020 était de 25 000 logements.
c) Le soutien à l'activité physique et sportive
Depuis le plan Bien vieillir de 2007, le ministère des sports est également associé à la politique d'accompagnement du vieillissement. À la stratégie de lutte contre la sédentarité, puis au plan national sport santé bien-être, fondés sur le rapport du Pr Daniel Rivière sur l'activité physique à l'attention des personnes âgées 49 ( * ) et sur le rapport Aquino, s'est substituée la stratégie nationale sport-santé, présentée le 26 mars 2019, élaborée en lien avec la feuille de route « Grand âge et autonomie » de 2018.
Le déploiement des maisons sport santé en est l'élément principal. Ces maisons permettront d'accompagner les personnes, notamment les personnes isolées, dans le cadre d'une prescription médicale ou d'une recommandation - d'un médecin traitant, d'un spécialiste, d'un infirmier, d'un pharmacien ou d'une collectivité. Des actions plus volontaristes sont prévues pour la prise en charge de personnes en affection de longue durée, ainsi que des protocoles particuliers sur la prévention des chutes. Pour l'heure, 138 structures ont été identifiées dans tous les départements sauf sept, et 249 nouvelles candidatures ont été reçues, qui permettront à terme de couvrir l'ensemble des territoires en métropole et outre-mer.
L'Agence nationale du sport (ANS) consacre en outre une enveloppe de près de 14 millions d'euros au sport-santé, dont 1,9 million d'euros sont spécifiquement orientés vers les publics seniors et le maintien en autonomie.
Enfin, pour mettre en oeuvre une approche différenciée en fonction des publics âgés, le ministère compte enfin sur les projets sportifs fédéraux, déployés depuis 2019 et généralisés en 2020. La direction des sports a défini des orientations claires sur les populations à cibler - les seniors en Ehpad par exemple.
3. Les collectivités territoriales
Les collectivités territoriales ont un rôle important en matière de prévention de la perte d'autonomie, même si les textes ne le leur confèrent pas explicitement.
Elles accompagnent d'abord les personnes reconnues dépendantes en finançant les aides à l'autonomie. Les départements servent à cette fin aux personnes de plus de 60 ans l'allocation personnalisée d'autonomie (APA), ou, sous certaines conditions après cet âge, et sans cumul possible avec l'APA, la prestation de compensation du handicap. Au titre de l'aide sociale, les personnes âgées en perte d'autonomie ou en risque de perte d'autonomie à domicile - relevant des GIR 5 et 6 - peuvent solliciter de leur département une aide ménagère, et les personnes hébergées le bénéfice de l'aide sociale à l'hébergement.
Les communes sont tenues à peu d'obligations légales dans le domaine social, mais nombreuses sont celles qui mettent en place des actions de soutien aux personnes âgées, qui est d'ailleurs le domaine de l'action sociale dans lequel les communes s'investissent le plus. D'après le panorama annuel de la Drees, 60 % des petites communes - de moins de 1 500 habitants - et 91 % des moyennes et grandes communes avaient mis en place une action dans ce domaine fin 2014, trente points de pourcentage devant le secteur de la jeunesse ou la lutte contre la pauvreté, le tout couvrant 90 % de la population. C'est en outre le secteur dans lequel l'action est le plus massivement exercée par les CCAS plutôt que par les services communaux, à près de 70 %.
Les collectivités territoriales ont également une importante responsabilité dans l'accessibilité de l'environnement urbain et l'identification des besoins.
La prise en compte du vieillissement est réalisée à travers différents documents de programmation, notamment le schéma gérontologique à l'échelle départementale et le programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie réalisé par l'ARS. Le programme local de l'habitat (PLH), qui définit au niveau intercommunal la politique de l'habitat d'une collectivité pour six ans, décline et articule entre eux ces documents de programmation, en faisant l'interface entre le médico-social et l'habitat et les autres thématiques de l'aménagement. Depuis la loi portant évolution du logement, de l'aménagement et du numérique (Elan), les plans locaux d'urbanisme peuvent tenir lieu de PLH ainsi que de plan de déplacement urbain, permettant alors une meilleure articulation entre habitat, aménagement et mobilités.
À ces documents s'est ajouté le diagnostic établi par les conférences des financeurs, établi à partir des besoins recensés notamment par le schéma départemental relatif aux personnes en perte d'autonomie et par le projet régional de santé.
B. UNE INFLEXION NOTABLE DEPUIS UNE DEMI-DÉCENNIE
1. Des plans nationaux longtemps restés des catalogues de mesures
a) Les premiers plans
Le plan « Vieillissement et solidarités » lancé à la suite de la meurtrière canicule de l'été 2003 avait essentiellement pour objectif d'accroître le nombre de places d'accueil et d'améliorer la prise en charge des personnes âgées dépendantes.
Le plan « Solidarité grand âge » qui lui succède en 2006 identifie assez bien tous les aspects de la politique dite désormais du grand âge et aborde pour la première fois spécifiquement la prévention, même si les mesures proposées pour mettre en oeuvre les objectifs identifiés ne sont pas très nombreuses.
Le plan « Solidarité grand âge » de juin 2006
Il repose sur cinq piliers :
1) donner aux personnes le libre choix de rester chez elles en développant les services à domicile, en formant les professionnels au repérage de la dépendance, en créant un droit au répit pour les aidants, en créant de nouvelles formes de logements (résidences services, accueil familial...), favoriser l'aménagement du domicile par des aides fiscales ;
2) inventer la maison de retraite de demain en évitant les ruptures de prise en charge entre domicile et maison de retraite, en multipliant le personnel auprès des résidents (objectif 1 salarié pour 1 résident, pour les plus dépendants), en mettant en oeuvre un plan de recrutement et de formation des métiers du grand âge, en luttant contre la maltraitance, en développant une démarche qualité et une culture d'évaluation, en maîtrisant le prix payé par les résidents, et en poursuivant l'effort de création de places ;
3) adapter l'hôpital aux personnes âgées en développant la médecine gériatrique et en resserrant les liens entre la maison de retraite et l'hôpital ;
4) assurer le financement de la dépendance en lançant une mission d'études ;
5) insuffler une nouvelle dynamique de recherche et de prévention en proposant systématiquement une consultation gratuite de prévention à 70 ans, en finançant les actions locales promouvant l'activité physique, les pratiques alimentaires saines et le lien entre les générations, en lançant un programme de recherche sur les maladies du grand âge, en lançant un plan gériatrique universitaire pour former les professionnels de santé à la gériatrie.
Sous le quinquennat suivant, la multiplication des plans sectoriels fait perdre en lisibilité à l'action menée en faveur de la vieillesse en bonne santé. Sont en effet successivement lancés un plan « Bien vieillir » (2007-2009), un plan d'amélioration de la qualité de vie des personnes atteintes de maladies chroniques (2007-2011), un plan Alzheimer (2008-2012), en sus du plan national d'action concerté pour l'emploi des seniors qui visait sur la période 2006-2010 à favoriser l'activité des plus âgés, ainsi que du chantier du cinquième risque, envisagé politiquement fin 2010.
Le plan « Bien vieillir » 2007-2009 s'adresse plus particulièrement aux personnes âgées de 55 à 75 ans. Il reprend les principaux axes identifiés par la recherche gériatrique : dépistage par des bilans de santé, insistance sur l'alimentation, l'activité physique et le lien entre les générations, et la prévention de certains facteurs de risque précis. Il embrasse un nombre de thématiques plus important que le précédent - insistant sur l'ostéoporose, le déficit auditif ou visuel, les problèmes bucco-dentaires, ou encore le bon usage des médicaments - mais s'attache surtout à diffuser les bonnes pratiques , notamment par la multiplication d'outils d'information, de labels et de guides à l'attention des professionnels et du grand public, ainsi que par des mesures de communication générales.
b) Du plan PPA de 2015 au plan Vieillir en bonne santé de 2019
En 2012 est créé le comité « Avancée en âge », qui donnera lieu au rapport de Jean-Pierre Aquino 50 ( * ) puis au plan national d'action de la prévention de la perte d'autonomie de septembre 2015. Celui-ci s'inscrit dans le cadre redessiné par la loi d'adaptation de la société au vieillissement (ASV) 51 ( * ) , elle-même préparée par les travaux de la mission interministérielle sur l'adaptation de la société française au vieillissement de sa population, synthétisés dans le rapport de Luc Broussy de janvier 2013 52 ( * ) .
Ce plan, appuyé sur cet impressionnant travail de documentation et de concertation, est le premier entièrement consacré à la prévention de la perte d'autonomie . Ce n'est cependant pas le programme d'action du Gouvernement mais, comme sa première page l'indique - « rapport remis à Laurence Rossignol, secrétaire d'État chargée de la famille, de l'enfance, des personnes âgées et de l'autonomie » - l'ensemble des préconisations du comité « Avancée en âge ».
Celles-ci prennent la forme de fiches action à l'attention des acteurs de terrain , notamment ceux des nouvelles conférences de financeurs créées par la loi ASV, abordant les grands thèmes de la prévention : l'amélioration des grands déterminants de la santé et de l'autonomie, la prévention des pertes d'autonomie évitables, la formation des professionnels à la prévention de la perte d'autonomie ou encore le développement de la recherche et des stratégies d'évaluation, etc.
La stratégie « Vieillir en bonne santé 2020-2022 », présentée le 16 janvier 2020 , poursuit de prime abord les efforts engagés par les plans précédents dans une perspective un peu plus transversale. De manière significative, la présentation du plan a été faite en présence de Julien Denormandie, ministre de la ville et du logement, marquant symboliquement le caractère désormais plus explicitement interministériel de cette politique, dont atteste également l'attention portée à l'accessibilité des territoires et à l'adaptation des logements.
La stratégie « Vieillir en bonne santé » 2020-2022 53 ( * )
Elle repose sur six mesures phares, déclinées en dix-huit actions.
« Pour provoquer les réflexes de prévention le plus tôt possible » :
1) Lancer une application en santé « avancer en âge en bonne santé » rendant possible l'auto-évaluation de ses besoins, fournissant des conseils opérationnels et des orientations personnalisées pour une prévention renforcée à 40-45 ans, fin 2020.
2) Renforcer la prévention au moment du passage à la retraite avec 200 000 personnes reçues par an en rendez-vous de prévention d'ici 2022.
« Pour préserver l'autonomie des personnes âgées fragiles » :
3) Diffuser un programme de dépistage des fragilités des personnes âgées selon la démarche Icope , conçue par l'Organisation mondiale de la santé à partir des territoires expérimentateurs avec un lancement en 2020.
Mais aussi : diffusion des offres de soutien à l'adaptation des logements.
« Pour lutter contre l'isolement des aînés » :
4) Diffuser un label « Ville amie des aînés » pour mobiliser les territoires autour de l'enjeu de l'isolement social, dès 2020.
« Pour prévenir la perte d'autonomie liée à l'hospitalisation des personnes âgées » :
5) Un investissement fort pour atteindre l'objectif « zéro passage par les urgences » pour les personnes âgées dépendantes d'ici cinq ans.
« Pour diffuser dans tous les territoires les innovations les plus probantes pour prévenir la perte d'autonomie des aînés » :
6) Créer un centre de ressources sur la prévention de la perte d'autonomie , renforcer les instances départementales finançant la prévention.
2. Une action plus ciblée, misant sur le repérage de la fragilité
a) Le ciblage des diagnostics
De l'aspect plus ciblé de la démarche témoigne l'attention portée à la notion de fragilité et à son repérage.
La CNAV, dans la convention d'objectifs et de gestion signée avec l'État pour la période 2018-2022, prenait ainsi déjà comme premier engagement au chapitre de la prévention celui de « développer, notamment en lien avec ses partenaires, des outils de repérage des retraités fragilisés, en amplifiant notamment ses capacités de datamining , pour leur proposer de manière proactive une offre de prévention personnalisée » 54 ( * ) .
La stratégie Vieillir en bonne santé
fait le choix de cibler la prévention sur le moment du passage à
la retraite
, en accord avec la doctrine de la CNAM, qui réfute
la pertinence des bilans systématiques à partir d'un certain
âge et mise davantage sur le ciblage des bilans de santé. Son
offre « jeune retraité » consistera à rendre
systématique une invitation à une consultation portant une
attention particulière aux conséquences
médico-psycho-sociales du passage à la retraite. Il s'agira
ainsi de repérer les troubles sanitaires et sociaux
interférant avec le passage à la retraite
- isolement,
troubles psychiques... -, d'offrir aux jeunes retraités un temps
d'échange avec un médecin ou un autre professionnel de
santé selon une approche globale et de proposer, le cas
échéant, une orientation vers un parcours de soin ou les services
sociaux de l'assurance maladie.
Sont ainsi visés les assurés à la retraite depuis six à douze mois inclus, et remplissant un critère d'éloignement des soins parmi les suivants : absence de complémentaire santé, bénéfice de la CMU-C ou de l'ACS ou de la CSS, absence de déclaration de médecin traitant, absence de consommation de consultation de médecine générale en ambulatoire dans les douze mois qui précèdent la date de jouissance de la retraite. Le ciblage est en outre territorialisable, la CNAV disposant d'observatoires des situations de fragilité, outils statistiques qui permettent, via le croisement de données maladie et vieillesse, d'identifier les territoires les plus fragiles face au vieillissement et d'orienter au mieux les publics concernés. Les moyens mobilisables au sein de l'assurance maladie permettant de réaliser au mieux 500 000 EPS chaque année, une priorité est donnée aux primo-consultants.
Le repérage de la fragilité est également encouragé par l'autodiagnostic . Sous le pilotage de la direction générale de la santé, Santé publique France est en effet chargée du développement d'un site consultable sur smartphone qui proposera une approche multithématique permettant à chacun d'agir progressivement sur ses facteurs de risques. Une première version du site est attendue pour fin 2021.
b) Les espoirs suscités par la démarche Icope de l'OMS
Sur la base de l'analyse de près de 500 publications relevant de ce que l'on appelle désormais la médecine fondée sur les faits, et du travail d'une cinquantaine d'experts internationaux réunis à cette fin pendant trois ans, l'OMS a publié le 1 er octobre 2019 des nouvelles recommandations de prévention de la perte d'autonomie des seniors 55 ( * ) . Ces travaux, qui ont identifié la mobilité, la mémoire, la vue, l'audition, la santé psychique et la nutrition comme les six fonctions essentielles au maintien de l'autonomie , ont ensuite donné naissance à la démarche plus connue désormais par son acronyme anglais : Integrated care for older people , ou Icope 56 ( * ) .
Le programme Icope procède en cinq étapes. La première consiste en un dépistage du déclin éventuel de l'une des fonctions sous la forme d'un questionnaire simple, réalisable en une dizaine de minutes, même par un professionnel extérieur au monde de la santé.
Première étape du programme Icope : outil de dépistage
Source : B. Vellas, programme Icope en Occitanie
La deuxième étape est une évaluation approfondie de la personne et de son environnement, permettant ainsi - c'est la troisième étape - l'élaboration d'un plan personnalisé de soins avec la personne elle-même et ses aidants. La quatrième étape est constituée par la mise en oeuvre du plan, la surveillance de la personne et l'organisation des suites devant être données à d'éventuelles évolutions de situation. L'intégration des aidants et de la communauté des soignants constitue la cinquième étape.
L'OMS voit dans cette approche le moyen d'augmenter l'espérance de vie sans incapacité en préservant les réserves fonctionnelles dans les premiers stades du vieillissement et en prévenant le déclin fonctionnel dans les stades tardifs en intervenant précocement, et estime ainsi possible de diminuer le nombre de personnes dépendantes de 15 millions chaque année dans le monde.
En France, le programme est mis en oeuvre à titre expérimental depuis octobre 2019 dans la région Occitanie au sein du Gérontopôle du CHU de Toulouse, avec l'aide du conseil régional et du fonds européen de développement régional (Feder). D'après le Pr Bruno Vellas, près de 20 % des plus de 70 ans passés par le CHU de Toulouse, quatrième de France par sa taille, ont perdu leurs conditions basiques d'autonomie - marche rendue difficile, incontinence - en sortant de l'hôpital, sans cause médicale pour la moitié d'entre eux. L'application de ce ratio aux volumes de prise en charge le conduit à estimer à 150 000 le nombre de cas de dépendance lourde évitables chaque année à terme, et 15 000 dans la région Occitanie, par l'application du dépistage de masse que rend possible la méthode Icope .
Ainsi 57 ( * ) , les infirmières formées par le Gérontopôle aident au dépistage des six fonctions et apprennent aux patients à s'autoévaluer tous les quatre mois, seul ou avec l'aide de leur entourage, et saisissent les données dans l'application « Icope monitor ». Le déclin d'une fonction envoie au Gérontopôle un signal interprété par une infirmière, qui téléphone au patient concerné pour vérifier la situation. Les informations sont ensuite transmises au médecin traitant.
Le programme consiste à déployer la démarche Icope à tous les échelons : par la Carsat et le conseil départemental de Haute-Garonne au sein des services d'aide et de soins à domicile, par la mutualité française, la mutuelle MNH, les pharmaciens d'officine, avec l'aide de l'URPS, par les stations thermales, et même par les facteurs de la Poste, qui seront formés à Icope pour cibler les seniors éloignés du système de soins.
L'objectif du programme est d'étudier les
modalités d'application de ce programme en pratique clinique au sein des
communautés professionnelles territoriales de santé (CPTS).
L'Agence régionale de santé d'Occitanie finance à hauteur
de quinze euros chaque évaluation
- la première
étape - avec l'objectif d'en réaliser 10 000 en 2020 et
15 000 en 2021.
Source : Gérontopôle de Toulouse.
Le programme Icope permet donc une prévention de la dépendance selon une approche participative et personnalisée : le sujet lui-même est acteur de sa santé puisqu'il définit ses objectifs, participe à sa propre évaluation et au choix des interventions, à l'aide des nouvelles technologies, en lien avec l'ensemble des acteurs de santé à partir des CPTS.
Le rapport Libault en faisait un volet important de ses propositions, estimant qu' « en plus de prévenir activement les risques de déclin fonctionnel, le programme Icope va permettre à terme, une implication plus forte du patient, lui permettant de devenir véritablement acteur de son vieillissement en bonne santé, grâce à une responsabilisation et une acculturation aux déterminants de la santé et des facteurs de risque de perte d'autonomie. Le patient va pouvoir ainsi bénéficier, d'une culture préventive avec des outils pour être attentif à sa santé et réagir en cas de détection de signaux de fragilité liés à ses aptitudes fonctionnelles. »
II. UNE POLITIQUE TROP PEU AMBITIEUSE ET TROP PEU STRUCTURÉE
A. UN INVESTISSEMENT ENCORE INSUFFISANT, ET ESSENTIELLEMENT PORTÉ PAR LA SÉCURITÉ SOCIALE
1. Un investissement insuffisant au regard des besoins
Le rapport d'évaluation des politiques de sécurité sociale pour la branche autonomie annexé au PLFSS pour 2021 estime que les dépenses de prévention de la fragilité des personnes âgées se sont élevées, en 2019, à 1,3 milliard d'euros.
Ces dépenses sont assumées aux deux tiers par la sécurité sociale, dont 38 % pour l'action sociale des caisses de retraite et 28 % pour l'assurance maladie - pour les résidents en Ehpad et bénéficiaires de Ssiad classés en GIR 5 et 6. La CNSA assure 17 % de la dépense, principalement par le versement du forfait autonomie en résidence autonomie et le financement d'actions de prévention via la Conférence des financeurs.
Dépenses de prévention retracées dans les documents budgétaires
Source : REPSS « Autonomie » annexé au PLFSS pour 2021
Ce périmètre n'inclut pas l'action sociale extralégale des collectivités territoriales, majoritairement mise en oeuvre par les communes. En effet, s celle-ci est documentée par la Drees dans le Panorama consacré à l'aide et l'action sociales en France, elle est complexe à chiffrer.
La CNAV le reconnaît pourtant elle-même : les moyens de l'action sociale de la branche vieillesse limitent l'ambition de la caisse en matière de prévention . L'offre de services de la politique de prévention de la CNAV est financée sur le fonds national d'action sanitaire et sociale des personnes âgées (Fnasspa), négocié dans le cadre de la convention d'objectifs et de gestion conclue avec l'État. En 2019, les dépenses se sont élevées à 343,7 millions d'euros, dont 252,5 millions d'euros sur des aides fléchées vers l'autonomie à domicile, 75,5 millions d'euros sur le financement de solutions de logements alternatifs entre le domicile et les Ehpad, et 15,7 millions d'euros sur le financement d'actions collectives de prévention.
Le Fnasspa, financé par le risque vieillesse, représente actuellement moins de 0,3 % des dépenses de retraite et cette part diminue régulièrement depuis le début des années 2000 . Le conseil d'administration de la CNAV évoque parfois l'objectif d'atteindre 1 % des prestations retraites servant à la prévention, ce qui représenterait 1,4 milliard d'euros.
Dépenses d'action sociale de la Caisse nationale d'assurance vieillesse
Source : CNAV, commission des affaires sociales
La cible effective des plans d'action personnalisés est ainsi très réduite dans la population générale des retraités éligibles du régime général et de la fonction publique : les 200 000 bénéficiaires ne représentent que 2 à 3 % de la population de plus de 75 ans. Incidemment, ne sont pas concernées par l'action sociale de la caisse les personnes relevant des GIR 5 et 6 dont les ressources sont inférieures à l'allocation de solidarité pour personnes âgées (Aspa), qui relèvent non de l'aide sociale facultative des caisses de retraite mais de l'aide sociale légale des départements 58 ( * ) . Leur transfert à l'action sociale des caisses de retraite permettrait d'unifier la réponse aux situations relevant des GIR 5 et 6 .
L'effort des caisses de retraite est en outre amoindri par son caractère dispersé. Le tableau ci-après retrace les montants consacrés par les caisses de retraite à l'action sociale - et donc pas exclusivement à la prévention de la perte d'autonomie - et le nombre de personnes potentiellement concernées.
Comparaison des politiques d'action sociale des caisses de retraite
Source : Rapport Vachey, DSS
L'investissement consacré à l'adaptation des logements paraît également insuffisant au regard des besoins.
D'abord, le budget qu'y consacre le principal opérateur, l'ANAH, reste faible. Si les montants de travaux d'adaptation du logement augmentent certes tendanciellement depuis dix ans, de même que le nombre de logements adaptés, la part que ces travaux occupent dans le budget total de l'agence est en baisse marquée depuis 2016 . Les quatre points perdus par ce poste de dépense l'ont été au profit des travaux de rénovation énergétique.
Moyens consacrés par l'ANAH à
l'adaptation des logements
des personnes âgées et
handicapées
Source : ANAH, commission des affaires sociales
À l'action de l'ANAH s'ajoute certes, depuis 2019, l'imposant plan d'investissement volontaire d'Action logement, d'un milliard d'euros, lancé en 2019 . Celui-ci vise à financer, dans 200 000 logements d'ici 2022, à hauteur de 5 000 euros par foyer et sans reste à charge, les travaux d'adaptation au vieillissement et à la prévention des chutes des salles de bain des logements privés des salariés retraités modestes. Le plan d'investissement prévoit également une enveloppe de 550 millions d'euros destinée à la rénovation des résidences autonomie.
Ces différents outils de financement, ainsi que volet de la convention d'objectifs et de gestion 2018-2022 de la CNAV relatif à l'adaptation des logements, ont été regroupés sous un objectif unique par la démarche lancée par le comité interministériel de transformation publique du 29 octobre 2018. Cette démarche a conduit à élaborer, pour chaque ministère, un plan de transformation ministériel assorti d' « objets de la vie quotidienne » (OVQ) pour lesquels le Président de la République s'est engagé à ce que des résultats concrets soient obtenus. Le plan du ministre chargé de la ville affiche parmi ces OVQ celui d'« adapter des logements aux personnes âgées dépendantes », avec l'ambitieux objectif d'adapter 395 000 logements sur la période 2019-2022.
Pour l'année 2021, les cibles suivantes ont été fixées : 30 000 dossiers pour Action logement ; 17 000 dossiers pour la CNAV ; 20 000 dossiers pour l'ANAH, ce qui représente un total de 67 000 ménages pour l'année .
Mais les moyens existants restent très en-deçà des besoins. La connaissance des besoins d'adaptation des logements des personnes âgées est d'ailleurs assez lacunaire . L'ANAH, dont les chiffres datent de 2013, estime à 6 %, la part des logements adaptés à la dépendance dans l'ensemble du parc, soit 1,8 million de logements seulement . À titre de comparaison, cette part est de 12 % en Allemagne et au Danemark, et de 16 % aux Pays-Bas.
La Direction de l'habitat, de l'urbanisme et des paysages (DHUP) du ministère de la cohésion des territoires tâche cependant de remédier à cette carence. Elle a ainsi mandaté en 2020 le Centre d'études et d'expertise sur les risques, l'environnement, la mobilité et l'aménagement (Cerema) sur les besoins d'adaptation des logements des ménages de 60 ans et plus. Son étude, rendue en janvier 2021 59 ( * ) , identifie environ 497 621 ménages modestes en « priorité 1 » 60 ( * ) et 1 476 409 ménages en « priorité 2A » 61 ( * ) .
Autrement dit, le maintien, tous dispositifs confondus, d'un objectif annuel de 67 000 dossiers à satisfaire exigerait donc entre 6 et 7 ans pour adapter le logement des personnes en niveau de priorité 1 - 6 ans avec les seuils CNAV et 7 avec ceux de l'ANAH - et 30 ans pour les ménages en priorité 2A .
Le Cerema précise certes que ces résultats appellent la prudence car ils correspondent à une fourchette haute et dépendent de nombreux autres paramètres, telles l'adéquation des logements adaptés aux besoins des personnes, l'évolution de la population et des modes de cohabitation, la poursuite éventuelle de la tendance au vieillissement de la population comme encore l'évolution des préférences résidentielles des ménages, mais ils donnent une indication précieuse de l'effort restant à fournir.
Cet effort est en outre appelé de manière hétérogène sur le territoire. Les ménages propriétaires de maisons, qui forment la grande majorité des ménages de niveau de priorité 1, sont en volume et en proportion significativement plus nombreux dans le nord et l'ouest de la France. À l'inverse, les ménages en priorité 1 propriétaires occupants d'un appartement en étage sans ascenseur se rencontrent plus fréquemment dans les départements situés au sud d'un arc allant de la Moselle aux Pyrénées-Atlantiques en passant par la Loire.
Ménages propriétaires occupants d'une
maison
sous les plafonds de l'ANAH en priorité 1
Source : Cerema, rapport précité
2. La création de la branche autonomie : pour quoi faire ?
La loi du 7 août 2020 relative à la dette sociale et à l'autonomie 62 ( * ) a créé une cinquième branche de sécurité sociale relative à l'autonomie, dont la gestion a été confiée à la CNSA. La lecture des comptes rendus convainc que les députés, auxquels revient l'initiative de cette création, entendaient notamment améliorer le volet préventif de l'action publique. C'est encore ainsi que la justifie le rapport de M. Laurent Vachey de septembre 2020 : « la création de la 5 ème branche doit enfin permettre une organisation plus efficiente », citant la prévention comme étant « bien sûr la première piste à privilégier » 63 ( * ) .
La loi organique publiée le même jour 64 ( * ) a en outre modifié l'article LO. 111-4 du code de la sécurité sociale pour disposer, après amendement par la commission des affaires sociales du Sénat, qu'est jointe au PLFSS de chaque année une annexe présentant « les dépenses et les prévisions de dépenses de sécurité sociale relatives au soutien à l'autonomie des personnes âgées et des personnes en situation de handicap, en analysant l'évolution des prestations financées ainsi que celles consacrées à la prévention, à l'apprentissage de l'autonomie et à la recherche ».
La première édition de ce nouveau « rapport d'évaluation des politiques de sécurité sociale » pour le volet autonomie, annexé au PLFSS pour 2021, cite en effet en première page la prévention de la perte d'autonomie comme une priorité, et évalue le montant des dépenses qui y sont consacrées, mais cette priorité ne se retrouve ensuite qu'en filigrane dans la liste d'indicateurs d'objectifs et de résultats, qui énumère :
Liste d'indicateurs d'objectifs et résultats
attribuée par la direction
de la sécurité sociale
à la politique portée par la branche autonomie
|
Objectif |
Indicateurs |
Responsable |
|
Assurer un niveau de vie adapté aux personnes invalides |
2.1. Assurer aux bénéficiaires de pensions d'invalidité les ressources suffisantes pour qu'ils n'aient pas besoin de l'ASI |
DSS |
|
Répondre au besoin d'autonomie des personnes handicapées. |
2.2. Réduire les disparités territoriales de prise en charge |
CNSA |
|
2.3. Diversifier l'offre d'accompagnement en développant des services pour personnes handicapées dans les structures médico-sociales |
CNSA |
|
|
2.4. Diminuer le délai moyen de traitement de l'AEEH |
CNSA |
|
|
Répondre au besoin d'autonomie des personnes âgées |
2.5. Réduire les disparités territoriales de prise en charge de la perte d'autonomie chez les personnes âgées |
CNSA |
|
2.6. Diversifier l'offre d'accompagnement en étendant la part des services pour personnes âgées dans les structures médico-sociales |
CNSA |
|
|
2.7. Permettre aux personnes âgées en perte d'autonomie de vivre plus souvent à domicile |
CNSA/DGCS |
|
|
2.8. Mieux prendre en charge les personnes souffrant de maladies neuro-dégénératives |
CNSA/DGCS/HAS |
|
|
2.9. Limiter le reste à charge des personnes âgées en perte d'autonomie |
CNSA/DGCS/DSS |
|
|
Garantir la pérennité financière des actions portées sur le champ de l'autonomie à moyen terme |
2.10. Garantir l'équilibre financier de la CNSA |
CNSA/DSS |
|
2.11. Assurer le financement des dépenses d'APA et de PCH |
CNSA/DSS |
Source : REPSS « Autonomie », PLFSS 2021
Peu d'indicateurs ressortissent directement à la prévention de la dépendance . L'indicateur 2.5, relatif aux disparités territoriales de prise en charge des plus de 75 ans, est construit sur l'équipement des territoires en Ehpad, USLD, Ssiad ou encore Spasad mais à l'exclusion des services d'aide à domicile. L'indicateur 2.6 s'en approche davantage, qui mesure en particulier la contribution spécifique des Ssiad et des Spasad à la prise en charge des personnes, pour constater sa progression. L'indicateur 2.7 vise plus explicitement encore à mesurer les résultats de « l'ambition affichée par le Gouvernement » de « permettre aux personnes âgées en perte d'autonomie de vivre plus nombreuses et plus longtemps à domicile ».
Proportion de bénéficiaires de l'APA
à domicile
selon le niveau de perte d'autonomie
Source : REPSS « Autonomie » du PLFSS pour 2021, d'après Drees, enquête aide sociale
Pour atteindre l'objectif d'augmentation affiché en surbrillance à côté d'une courbe quasi étale depuis vingt ans, le rapport énumère des leviers hétérogènes et qui sont très inégalement à la disposition du gestionnaire de la branche autonomie : « le relèvement des plafonds de l'APA pour tous les niveaux de GIR [...] ; l'accès facilité aux aides techniques, aux adaptations du logement, aux actions individuelles et collectives de prévention (par la mobilisation des institutions locales et l'affectation de fonds dédiés via les conférences départementales des financeurs de la prévention de la perte d'autonomie) ou encore la création d'un module répit pour les aidants et le développement des actions de soutien et d'accompagnement en leur faveur. Les mesures du plan maladies neurodégénératives [...] notamment concernant l'accueil temporaire et les aidants, sont également de nature à y contribuer. »
Il conviendra donc, pour donner à la branche les moyens de piloter la politique de prévention de la perte d'autonomie, de mettre en adéquation les objectifs et indicateurs qui lui sont fixés et les moyens d'action dont elle dispose.
B. UNE APPROCHE ENCORE INSUFFISAMMENT COORDONNÉE
1. Un manque certain de coordination en matière d'adaptation des logements
La reconnaissance mutuelle des évaluations faites par les Carsat avec celles effectuées par les équipes APA des départements est un problème ancien , qu'avait déjà prétendu régler la loi ASV. Constatant en 2015 que cette reconnaissance n'était réciproque que dans 25 % des départements, et à sens unique - reconnaissance par les caisses des évaluations départementales et non l'inverse - dans 15 % des autres départements, le législateur a inscrit cette reconnaissance réciproque à l'article L. 113-2-1 du code de l'action sociale et des familles.
Cinq ans plus tard, un formulaire unique de demande devait être testé à la fin 2020, et un télé-service de demande est en cours de réalisation par la CNAV, dont la convention d'objectifs et de gestion la liant à l'État fixe un objectif de 100 % de reconnaissance réciproque en 2022.
C'est dans la politique d'adaptation des logements que le manque de coordination des acteurs se fait le plus sentir . Les aides « Habitat et cadre de vie » de l'assurance retraite peuvent se cumuler avec celles du programme « Habiter Facile » de l'ANAH. Le rapport Vachey de septembre 2019 relève que « dans un rapport confidentiel de l'inspection générale des finances de 2020, les emplois prévus dans la convention quinquennale et le programme d'investissement volontaire suscitent de nombreuses critiques sur le plan de leur utilité sociale. L'évolution des interventions d'Action Logement nourrit un risque de doublon, particulièrement marqué s'agissant de l'intervention dans le champ des aides à l'adaptation du logement des personnes en perte d'autonomie, puisque des subventions peuvent déjà être obtenues via l'ANAH ou par l'intermédiaire de l'action sociale des caisses de retraite, notamment la CNAV. »
La DHUP cherche depuis le printemps 2020 à articuler ces différents dispositifs . Les trois opérateurs sont appelés à instituer un protocole de coopération relatif à l'orientation des dossiers, l'échange d'information et l'appel aux financements complémentaires - le conseil d'administration de l'ANAH a délibéré en ce sens le 17 juin 2020. Un guide sur l'adaptation du logement commun aux trois financeurs est en préparation. Action logement, qui dispose des plus fortes capacités financières d'intervention, est le primo-financeur et le seul à financer les travaux relatifs à la salle de bains.
Outre les dispositifs précités, concourent également au soutien à l'adaptation des logements la prestation de compensation du handicap (PCH) et le crédit d'impôt des travaux d'équipement pour personne âgée ou handicapée, prévu par l'article 200 quater A du code général des impôts, dont le coût budgétaire était estimé en 2020 à 52 millions d'euros.
Principaux dispositifs d'aide à l'adaptation des logements
|
Carsat |
ANAH « Habiter facile » |
Action logement |
Crédit d'impôt accessibilité |
|
|
Nature de l'aide |
Modalités particulières |
Subvention |
Subvention |
Crédit d'impôt |
|
Critère d'âge |
55 ans |
Personnes handicapées jusqu'à 60 ans, personnes âgées dès 60 ans |
Retraité du privé âgé de 70 ans et plus |
Non |
|
Critère d'autonomie |
« Rencontrer des difficultés dans les gestes de la vie quotidienne » |
GIR 1 à 6 |
GIR 1 à 4 |
Bénéfice de l'APA ou d'une pension d'invalidité ou de la carte CMI |
|
Statut de l'occupant |
Propriétaire ou locataire |
Propriétaire ou locataire |
Propriétaire ou locataire |
|
|
Autres critères d'éligibilité |
Retraité du secteur privé ou de l'État ; Ne pas bénéficier de l'APA, de l'ACTP, de la PCH, de la MVP ou de l'allocation veuvage |
Pour le propriétaire occupant : occupation pendant 6 ans après la fin des travaux. Pour les bailleurs : conventionnement de loyer maîtrisé pendant 9 ans |
Salarié ou retraité du privé, hébergé par un enfant ou autre descendant salarié d'une entreprise cotisant à la PEEC |
|
|
Montant |
Jusqu'à 3500 euros. Prise en charge (personne seule) : 65 % en-deçà de 10 260 €de revenu 59 % dès 10 260 € de revenu 55 % dès 10 980 € de revenu 50 % dès 12 384 € de revenu 43 % dès 13 380 € de revenu 37 % dès 13 992 € de revenu 30 % dès 15 444 € de revenu |
50 % des travaux dans la limite de 10 000 € si ressources très modestes ; 35 % des travaux dans la limite de 7 000 euros si ressources modestes (plafond à 7 000 euros) |
Jusqu'à 5 000 € |
Crédit d'impôt de 25 % du coût TTC des travaux, jusqu'à 5 000 € pour une personne seule, 10 000 pour un couple dans le même foyer fiscal |
|
Conditions de ressources |
Participation décroissante selon le revenu ; nulle au-delà de 17 460 € pour une personne seule et 26 184 € pour un couple |
Ressources très modestes : 20 593 € Ressources modestes : 25 068 € |
Revenus du foyer inférieurs à 25 068 € en Île-de-France, 19 074 € ailleurs |
Non |
|
Périmètre de l'aide |
Petits travaux destinés à éviter les chutes, mais aussi travaux plus importants déterminés après visite d'un spécialiste |
Sanitaires, accessibilité au logement et dans le logement |
Fourniture et pose de douche et/ou d'un lavabo et/ou d'une cuvette WC rehaussée ergonomique ; complément possible jusqu'à épuisement de la subvention (porte de douche, siège, barre d'appui...) ; travaux annexes |
Travaux d'accessibilité, travaux d'adaptation à la perte d'autonomie |
|
Accompa-gnement |
AMO obligatoire pour les personnes en GIR 1 à 4 |
AMO non obligatoire |
AMO obligatoire si perte d'autonomie ; facultative sinon |
|
|
Avance de frais |
Tiers-payant possible si le partenaire est conventionné |
Non |
Acompte de 30 % versé au prestataire |
|
|
Modalités pratiques |
Courrier ou téléphone |
Demande en ligne |
Demande en ligne |
Source : ANAH, Action logement, CAPEB, commission des affaires sociales
Les dispositifs existants, tous cumulables entre eux, présentent donc une assez grande diversité de conditions, ce qui ne facilite pas l'orientation des usagers, d'autant que les informations ne sont pas toujours faciles à trouver en ligne.
2. Des tentatives de coordination encore inabouties
a) La coordination des acteurs de santé : la démarche Paerpa
La notion de parcours de la personne âgée dans le système de santé a été promue en particulier par l'avis d'avril 2010 65 ( * ) et le rapport de juin 2011 66 ( * ) du Haut conseil pour l'avenir de l'assurance maladie (Hcaam).
D'après ces études, l'état de santé des personnes de 75 ans et plus fait intervenir un grand nombre d'acteurs. Elles ont à 85 % au moins une pathologie, 57 % sont en affection longue durée, 33 % ont été hospitalisées au moins une fois dans l'année pour une durée moyenne de 12 jours, et 44 % des personnes hospitalisées ont connu un passage aux urgences. En outre, sept molécules différentes leur sont en moyenne délivrées au moins trois fois par an. De plus, interviennent au domicile de plus de la moitié d'entre elles au moins un médecin généraliste et un infirmier, et pour un tiers au moins un généraliste et un kinésithérapeute.
Le Hcaam attire en outre l'attention sur l'hétérogénéité des situations selon les territoires et sur l'importance des épisodes aigus susceptible d'engendrer des invalidités durables faute de traitement. Aussi préconisait-il de « mettre en place sans délai un processus coordonné de préfiguration, reposant sur quelques dizaines de projets pilotes ».
Le parcours de santé des personnes
âgées en risque de perte d'autonomie
(Paerpa)
« Faire en sorte que les personnes âgées reçoivent les bons soins, par les bons professionnels, dans les bonnes structures au bon moment, avec les bonnes informations, le tout au meilleur coût. »
Les objectifs de l'expérimentation étaient les suivants :
- renforcer le maintien à domicile, en coordonnant mieux les professionnels de santé de premier recours, en lien avec les professionnels sociaux, au plus près de la personne âgée ;
- améliorer la coordination des intervenants et des interventions , au moyen d'une coordination territoriale d'appui assurée via une plateforme d'information et d'orientation, accessible par un numéro unique tant pour les usagers que pour les professionnels ;
- sécuriser la sortie d'hôpital : anticipation et préparation de la sortie, repérage de la perte d'autonomie, transition via un hébergement temporaire, mobilisation d'un SAAD ou d'un Spasad, transmission des informations au médecin traitant, avec l'appui de la coordination territoriale d'appui ;
- éviter les hospitalisations inutiles par le repérage, les actions d'éducation thérapeutique, l'accès simplifié à des expertises gériatriques ou à un numéro unique ;
- mieux utiliser les médicaments par des actions de révision d'ordonnance en sortie d'hospitalisation en lien avec le médecin traitant et le pharmacien d'officine.
Neuf projets pilotes ont ainsi été retenus en 2013 par le ministère en charge de la santé, en lien avec les agences régionales de santé, et neuf extensions ont eu lieu en 2016. L'expérimentation concernait en 2019 au moins un territoire par région métropolitaine, comportant de 180 000 à 400 000 habitants. Au total, ce sont près de 11 % de la population âgée de plus de 75 ans, soit 550 000 personnes, qui ont été touchés par le dispositif.
Parmi les principaux outils du Paerpa figure d'abord la coordination territoriale d'appui (CTA), qui prend la forme d'une plateforme d'information et d'accompagnement des usagers et des professionnels. La coordination clinique de proximité (CCP), quant à elle, rassemble sous l'égide du médecin traitant un ou plusieurs professionnels de santé et le pharmacien d'officine. Elle fonctionne en s'appuyant sur le plan personnalisé de santé (PPS), plan d'action élaboré après une évaluation globale de la personne à partir d'un modèle tracé par la HAS et ouvrant droit à une rémunération de 100 euros par an des temps de coordination, versés par la CPAM. Outre ces figures obligées, Paerpa a soutenu le développement d'équipes mobiles de gériatrie, les solutions d'hébergement temporaire ou les infirmiers diplômés d'État d'astreinte ou de garde de nuit.
Le financement de l'expérimentation a été assuré essentiellement par le Fonds d'intervention régional (FIR), pour un montant d'environ 19 millions d'euros par an, attribué aux ARS et réparti entre les sites pilotes.
En dépit d'une évaluation « prévue dès le début », pilotée par la Drees et rendue possible par les données des ARS et de l'Anap, les analyses de la HAS, l'évaluation quantitative portée par l'EHESP-Mines Paris Tech, le bilan intermédiaire de la DSS de 2018 et l'évaluation quantitative médico-économique de l'Irdes de juin 2018 conduisent à constater « la forte hétérogénéité des situations locales, qui rend difficile la comparaison entre territoires sur la base d'indicateurs strictement communs » 67 ( * ) . La DSS reconnaît néanmoins :
- une amélioration modeste mais significative de certains indicateurs concernant le médicament (baisse des prescriptions inappropriées et de la polymédication) ou les soins non programmés en ville (baisse du recours aux urgences) ;
- une absence d'impact sur les indicateurs d'hospitalisation sensibles aux soins primaires ;
- une utilité aux PPS pour repérer et suivre les personnes fragiles ayant des besoins sanitaires et médico-sociaux ;
- un impact direct des PPS sur les dépenses d'infirmiers à domicile qui augmentent significativement dans la première année, tandis que les dépenses de généralistes et de médicaments se réduisent.
Les ARS ont cependant profité de l'expérimentation Paerpa pour développer et structurer les équipes mobiles de gériatrie là où elles étaient inexistantes et pour consolider les équipes déjà en place, avec un financement spécifique.
b) La coordination des financeurs d'actions locales : les CFPPA
La conférence des financeurs de la prévention de la perte d'autonomie a pour objectif de coordonner les acteurs participant à cette politique. Présidée par le président du conseil départemental, elle réunit des représentants des régimes de base d'assurance vieillesse, d'assurance maladie, de l'ANAH via ses délégations locales, des fédérations des institutions de retraite complémentaire et des organismes régis par le code de la mutualité. Sa composition peut être élargie, en fonction des partenariats locaux, à toute autre personne physique ou morale concernée par les politiques de prévention de la perte d'autonomie, notamment les collectivités territoriales.
Les actions financées par la CFPPA
Aux termes de l'article L. 233-1 du code de l'action sociale et des familles, le programme défini par la conférence porte sur :
1) l'amélioration de l'accès aux équipements et aux aides techniques individuelles favorisant le soutien à domicile, notamment par la promotion de modes innovants d'achat et de mise à disposition et par la prise en compte de l'évaluation ;
2) l'attribution du forfait autonomie ;
3) la coordination et l'appui des actions de prévention mises en oeuvre par les services d'aide et d'accompagnement à domicile intervenant auprès des personnes âgées ;
4) la coordination et l'appui des actions de prévention mises en oeuvre par les services polyvalents d'aide et de soins à domicile ;
5) le soutien aux actions d'accompagnement des proches aidants ;
6) le développement d'autres actions collectives de prévention .
Ainsi qu'il a été rappelé précédemment, la CNSA finance au moyen de deux concours les actions relevant des axes 1, 2, 4 et 6.
Depuis 2016, les concours sont en grande majorité mobilisés pour financer des actions collectives de prévention : ce fut le cas de 74 % des actions financées en 2018, principalement sur les thématiques de la santé et du bien vieillir et de la lutte contre l'isolement social. Le financement d'actions visant l'amélioration de l'accès aux équipements et aides techniques est moins mobilisé, puisqu'il ne représente que 17 % des actions financées en 2018.
D'après le dernier rapport d'activité disponible de la CNSA, les membres des conférences ont, en 2018, financé 424 711 aides et actions de prévention pour un montant de plus de 96 millions d'euros, hors financements de la CNSA, de l'ANAH, et de l'assurance maladie en matière d'aides techniques.
|
Source des financements |
Nombre
|
Nombre d'aides
|
Montant financé
|
|
Financements apportés
|
859 371 |
424 711 |
96,2 |
|
Concours de la CNSA |
1 448 998 |
171 699 |
119,3 |
|
Total |
2 308 369 |
596 410 |
215,5 |
|
Effet du financement
|
+ 63 % |
+ 29 % |
+ 55 % |
Source : CNSA
Les dépenses de l'axe 1 ont représenté 29 % du montant global des financements de la prévention de la perte d'autonomie, hors aides techniques de l'assurance maladie et dépenses de l'ANAH, soit 62 millions d'euros. Près de 375 901 actions individuelles ont ainsi été financées auprès de 364 000 bénéficiaires dans l'ensemble des territoires. La moitié d'entre elles relève des technologies de l'information et de la communication. Les conseils départementaux restent les principaux financeurs des aides techniques, avec 46 % des financements.
Répartition des dépenses de l'axe 1 par thématique
Source : CNSA
Le financement des actions de prévention de l'axe 2 a atteint en 2018 30,5 millions d'euros, en hausse de 8 % par rapport à 2017. Le nombre de participants a atteint les 446 512 personnes, pour 77 214 actions. Il s'agit pour la plupart d'actions collectives. En moyenne, 90 % des résidences ont bénéficié du concours et près de 50 % des départements ont contractualisé avec l'ensemble des résidences de leur territoire. Les thématiques du bien vieillir, du lien social et la prévention des chutes sont celles qui ont mobilisé le plus de financements.
Les actions collectives de prévention correspondent enfin à près de 50 % des dépenses des conférences des financeurs en 2018.
|
Axe 1
Équipements
|
Axe 2 Forfait autonomie |
Axe 3 SAAD |
Axe 4 Spasad |
Axe 5 Proches aidants |
Axe 6 Actions collectives |
|
|
Montant
|
62 M€ 29 % |
30,5 M€ 13,5 % |
0,25 M€ 0,1 % |
3,4 M€ 1,5% |
6,3 M€ 2,8 % |
112,8 M€ 50 % |
|
Principaux financeurs |
CD, CNSA (concours AAP) |
CD |
CNSA (concours AAP), ARS |
ARS, CD |
CNSA (concours AAP), Carsat, interrégime |
|
|
Principales actions |
Technologies de l'information et de la communication |
Soutien psychosocial, information |
Hors Ehpad : bien vieillir, lien social En Ehpad : activité physique adaptée, santé bucco-dentaire |
Source : CNSA, commission des affaires sociales
Les retours d'expérience sont à ce stade globalement positifs sur la configuration générale des conférences, rapidement déployées sur tout le territoire et dont les actions financées profitent à un nombre croissant de personnes. L'absence d'articulation avec les priorités nationales, la difficulté à assurer le financement d'une offre socle sur tout le territoire, et le caractère ponctuel du soutien ainsi apporté doivent toutefois conduire à s'interroger sur la modification de leur cadre d'action. Ces observations suggèrent en première analyse de leur donner davantage d'ambition et de réfléchir à leur articulation avec les autres organes concourant à la politique de prévention.
DEUXIÈME
PARTIE
RENDRE LA PRÉVENTION SECONDAIRE ET TERTIAIRE PLUS EFFICACE
Un premier axe d'amélioration de la politique de prévention de la perte d'autonomie semble résider dans la recherche d'une organisation plus efficace des actions entreprises par la multitude d'acteurs qui s'en partagent la charge.
I. MIEUX STRUCTURER LES ACTIONS EXISTANTES
A. AMÉLIORER LES OUTILS DE DIAGNOSTIC
1. Rénover les outils d'évaluation et d'orientation
Les outils scientifiques d'évaluation de la perte d'autonomie sont aujourd'hui si critiqués, tant par les professionnels de santé que par les responsables administratifs, qu'à part le droit tacite de ce qui est à persévérer dans l'être, on voit mal ce qui empêche d'appeler à leur renouvellement.
L'évaluation de la dépendance des demandeurs de l'APA se fait, par les équipes départementales, au moyen de la grille Autonomie gérontologie groupes iso-ressources (Aggir) 68 ( * ) . L'évaluation de la personne repose sur dix-sept variables pour lesquelles trois modalités sont possibles : soit la personne accomplit seule les actes quotidiens, soit elle les accomplit partiellement, soit elle ne les accomplit pas :
- dix « variables discriminantes » se rapportent à la perte d'autonomie physique et psychique : cohérence du comportement et de la conversation, orientation dans le temps et l'espace, toilette, habillage, alimentation, élimination, transferts (se lever, se coucher, s'asseoir), déplacement à l'intérieur, déplacement à l'extérieur, communication à distance ;
- sept « variables illustratives » , concernant la perte d'autonomie domestique et sociale. Elles n'entrent pas dans le calcul du GIR mais apportent des informations utiles à l'élaboration du plan d'aide : gestion personnelle de son budget et de ses biens, cuisine, ménage, transports, achats, suivi du traitement, activités de temps libre.
La grille Aggir
La grille « Autonomie gérontologie groupes iso-ressources » (Aggir) mesure le degré de perte d'autonomie du demandeur de l'allocation personnalisée d'autonomie (APA). Les degrés de perte d'autonomie sont classés en 6 groupes iso-ressources :
- GIR 1 : personne en fin de vie ou confinée au lit ou au fauteuil, dont les fonctions mentales sont gravement altérées et nécessitant une présence indispensable et continue d'intervenants ;
- GIR 2 : personne confinée au lit ou au fauteuil, dont les fonctions mentales ne sont pas totalement altérées et dont l'état exige une prise en charge pour la plupart des activités de la vie courante, ou dont les fonctions mentales sont altérées mais capable de se déplacer et nécessitant une surveillance permanente ;
- GIR 3 : personne ayant conservé son autonomie mentale, partiellement son autonomie locomotrice, mais qui a besoin quotidiennement et plusieurs fois par jour d'une aide pour les soins corporels ;
- GIR 4 : personne n'assumant pas seule ses transferts mais qui, une fois levée, peut se déplacer à l'intérieur de son logement, et qui a besoin d'aides pour la toilette et l'habillage, ou personne n'ayant pas de problèmes locomoteurs mais qui doit être aidée pour les soins corporels et les repas ;
- GIR 5 : personne ayant seulement besoin d'une aide ponctuelle pour la toilette, la préparation des repas et le ménage ;
- GIR 6 : personne encore autonome pour les actes essentiels de la vie courante.
Les limites de la grille Aggir étaient déjà dénoncées par le rapport de notre ancien collègue Alain Vasselle sur la création d'un cinquième risque 69 ( * ) , qui lui-même rappelait qu'en 2001 déjà, « avait été constitué un comité scientifique pour l'adaptation des outils d'évaluation de l'autonomie, présidé par le docteur Alain Colvez, [dont le rapport] insistait notamment sur le fait que la grille Aggir ne permet pas d'apprécier l'environnement de la personne. Le rapport soulignait par ailleurs que cet outil, au demeurant très sensible à la variation de certains items, tend à mesurer des degrés d'incapacité et non des niveaux de dépendance, tandis que le groupage en GIR ne traduit qu'une correspondance moyenne. Ce document estimait que sur le plan individuel, il n'existe pas de corrélation systématique entre un niveau d'incapacité et un besoin d'aide. Par ailleurs, faute de fiabilité des items de cohérence et d'orientation, l'identification des personnes atteintes par des difficultés intellectuelles et psychiques s'avère problématique. »
Le rapport Vasselle concluait sur ce point qu' « en définitive, l'outil Aggir a été conservé, faute de mieux, car il s'agit d'un instrument facile d'utilisation et bien connu des travailleurs sociaux. Toutefois, les principaux défauts de cet instrument - absence de reproductibilité entre les utilisateurs, frontières floues entre les GIR, mauvaise prise en compte des démences - constituent toujours de sérieux problèmes. En outre, un utilisateur averti peut aisément faire basculer une personne d'un GIR à un autre selon la façon dont il remplit la grille ».
Bref, ainsi que nous l'a confirmé la CNAV, la grille Aggir n'a pour objet que d'indiquer si une personne peut prétendre à une prestation légale ou extralégale. Elle n'a pas pour objectif de répondre aux besoins de la personne, ni même de les évaluer. On fera en outre observer que l'utilisation de la grille Aggir s'accommode mal de la priorité donnée au repérage de la fragilité, si celle-ci peut être latente.
Il est frappant de constater que, douze ans plus tard, rien n'a changé, ou si peu . Le Pr Olivier Saint-Jean a confirmé à la mission que la grille Aggir manquait de base scientifique et générait des inégalités entre les patients, et cité parmi les outils fournissant une vue bien plus complète de l'état de la personne le resident assessment instrument (RAI) états-unien ou le système de mesure de l'autonomie fonctionnelle (SMAF) québécois - que mentionnait déjà le rapport sénatorial de 2008.
La grille SMAF
Conçue par les gériatres québécois Réjean Hébert, Réjean Carrier et Angèle Bilodeau, du centre d'expertise en santé de Sherbrooke, le système de mesure de l'autonomie fonctionnelle (SMAF) permet d'évaluer 29 fonctions regroupées en cinq domaines :
- les activités de la vie quotidienne : se nourrir, se laver, s'habiller, entretenir sa personne, fonction vésicale, fonction intestinale, utiliser les toilettes ;
- la mobilité : transferts, installer orthèse ou prothèse, se déplacer en fauteuil roulant à l'intérieur, utiliser les escaliers, circuler à l'extérieur ;
- la communication : voir, entendre, parler ;
- les fonctions mentales : mémoire, orientation, compréhension, jugement, comportements ;
- les tâches domestiques : entretenir la maison, préparer les repas, faire les courses, la lessive, utiliser le téléphone, les moyens de transport, prendre ses médicaments, gérer son budget.
Pour chacune des fonctions, une échelle de 0 à - 3 est proposée pour indiquer le niveau d'autonomie ou d'aide requise (0, 0,5, - 1, - 2, - 3) : 0 indique que la personne est parfaitement autonome alors que - 3 indique que la personne est totalement dépendante. Ces niveaux sont pondérés en fonction des ressources disponibles pour combler les besoins d'aide.
Le SMAF est un outil global et commode à utiliser pour élaborer un plan d'intervention. Il affiche semble-t-il une certaine précision dans l'évaluation, puisque les résultats sont assez corrélés au nombre d'heures de soins requis par la personne, une bonne fidélité test-retest, ce qui en fait un bon outil pour la mesure du changement, et une bonne reproductibilité quel que soit l'évaluateur.
Les Carsat, dans le cadre de la politique interrégimes, ont pour leur part élaboré, avec le pôle gérontologique de Bourgogne-Franche-Comté et différents spécialistes, une grille dite Fragire pour détecter parmi les retraités en GIR 5 et 6 les personnes à risque. Celle-ci se compose de dix-sept questions et de trois tests - sur la vitesse de marche notamment - composant une évaluation multidimensionnelle de la personne, de ses besoins et de son environnement immédiat, en tenant compte des risques à domicile, pour la personne elle-même comme pour celles qui lui viennent en aide.
La loi ASV de 2015 a certes entendu remédier aux limites de la grille Aggir en introduisant l'évaluation multidimensionnelle de la situation et des besoins de la personne âgée et de ses proches aidants dans le cadre d'une demande d'APA. Cette évaluation est confiée aux équipes médico-sociales des départements. La loi confie également à la CNSA le rôle de proposer un référentiel national qui évalue la perte d'autonomie ainsi que la situation et les besoins des proches aidants. Ces travaux ont abouti à l'arrêté du 5 décembre 2016 fixant le référentiel d'évaluation multidimensionnelle de la situation et des besoins des personnes âgées et de leurs proches aidants 70 ( * ) . L'utilisation du référentiel semble cependant très « variable d'un département à l'autre », comme le reconnaît la CNSA 71 ( * ) .
Le rapport de Jérôme Guedj sur la lutte contre l'isolement promeut pour sa part l'outil ESOGER1, développé par le centre d'excellence sur la longévité Ruisss ( réseau universitaire intégré de santé et services sociaux ) de l'université McGill, au Canada, utilisé au sein du Gérontopôle Sud, et déployé par la société française de gériatrie depuis avril 2020. Il s'agit d'une plateforme d'évaluation socio-gériatrique permettant d'évaluer dans son ensemble et à distance la situation socio-gériatrique d'une personne âgée en déterminant un risque de complications et en proposant des recommandations. Elle permet ainsi à des personnels médico-sociaux et éventuellement non médicaux d'identifier les personnes âgées à risque. À l'issue de ce questionnaire de repérage des fragilités, un algorithme propose une orientation en fonction des réponses obtenues.
Il semble temps de mettre un peu d'ordre dans les outils d'évaluation des personnes mis à la disposition des équipes départementales en les modernisant et en les unifiant. On peut raisonnablement attendre de tels outils qu'ils soient robustes, reproductibles, qu'ils épargnent à l'usager la complexité d'identifier son interlocuteur en fonction du résultat que le test lui donne, et pour tout dire qu'ils permettent d'attribuer à chacun ce dont il a besoin.
Un tel chantier s'impose d'autant plus à l'heure de la mise en service d'une nouvelle branche de sécurité sociale destinée à gérer le risque de perte d'autonomie, dont la recherche d'efficacité appellera probablement en temps utile la création d'une prestation universelle sans barrière d'âge, fonctionnant sur un modèle analogue à celui de la prestation de compensation du handicap, distinguant différentes enveloppes selon le type d'aide requise.
Proposition : à court terme, confier à la CNSA, dans un délai restreint, le chantier d'unification des outils d'évaluation.
Lui confier à moyen terme la conception d'une prestation universelle d'autonomie sans barrière d'âge.
2. Développer les moyens de repérage et de diagnostic
a) Les outils juridiques
Le Haut Conseil de la santé publique (HCSP) recommande, dans son rapport sur la prévention de la maladie d'Alzheimer et des maladies apparentées, des temps de prévention à trois âges-clés : 45 ans, 60-65 ans et 75 ans, avec des actions à adapter selon les tranches d'âge. Ainsi :
- à 45 ans, le rendez-vous devrait être axé principalement sur le dépistage et la prise en charge du risque cardiovasculaire, dont les facteurs cliniques sont connus : hypertension artérielle, diabète, et leurs déterminants comportementaux que sont la sédentarité, une alimentation inadaptée ou la consommation de tabac ;
- à 60-65 ans, sur le maintien d'activités stimulantes favorisant le lien social et les aspects nutritionnels ;
- à 75 ans, sur le maintien d'activités stimulantes avec une insistance sur l'activité physique.
L'idée d'un rendez-vous systématique à 45 ans est à ce stade perçue de manière variable . L'Académie de médecine a, en 2014, estimé que le risque de chute commençait lorsque le patient « entrait dans la seconde moitié de son existence », soit à partir de 45 ans, âge du début de la presbytie. Elle recommande ainsi de faire procéder à un examen de la vision par un ophtalmologiste ainsi qu'une autoévaluation de l'équilibre. Elle recommande plus généralement la pratique régulière et disciplinée d'une activité physique, le maintien d'une activité intellectuelle, ludique, artistique ou professionnelle le plus longtemps possible, ainsi qu'un apport nutritionnel quotidien correct en protéines, calcium et vitamine D 72 ( * ) .
L'expérience britannique d'une consultation systématique à cet âge devrait conduire à la prudence. Au Royaume-Uni, l'organisation d'un bilan de santé (« NHS health check ») pour toute personne de 40 à 74 ans a été imposée en 2008 à toutes les collectivités territoriales, à l'initiative du gouvernement de Gordon Brown. Cette consultation gratuite, qui peut se tenir à peu près n'importe où - chez son généraliste mais aussi à la bibliothèque ou au centre de loisirs de quartier -, est destinée à prévenir et détecter les risques, en particulier, de problèmes cardiovasculaires et de maladies neurodégénératives. Les résultats des évaluations n'ont toutefois pas démontré la valeur ajoutée, par rapport aux consultations ordinaires, d'un programme relativement coûteux 73 ( * ) . En 2019, le secrétaire d'État à la santé a annoncé son ciblage progressif.
Il semble ainsi que le dépistage à 40-45 ans pourrait être conduit en renforçant les moyens existants, qui sont pour l'essentiel la médecine de ville et le système de santé au travail . La direction générale de la santé mise sur l'implication des médecins de ville et d'autres professionnels de santé en prenant appui sur les nouvelles organisations de soins primaires : maisons de santé pluridisciplinaires, coopérations interprofessionnelles, communautés professionnelles territoriales de santé. Elle travaille en outre à l'articulation du futur plan santé au travail avec les travaux de Santé publique France « Agir à mi-vie pour une avancée en âge en santé ».
Le partage des informations médicales est un autre enjeu d'importance pour fluidifier les parcours de soin . Au Danemark, toutes les informations administratives et médicales sont accessibles au moyen d'une carte jaune et d'un numéro unique, le civil personal registration number, ou numéro CPR, équivalent de nos cartes d'identité et Vitale réunies, dont la privation rend la vie quotidienne quasiment impossible. Les données de santé sont toutes stockées sur une plateforme unique depuis environ cinq ans, ce qui facilite grandement les parcours de santé des personnes et évite les ruptures de prise en charge.
L'article 51 de la loi Santé 74 ( * ) a intégré le dossier médical de santé au travail (DMST), alimenté par le médecin du travail, dans le dossier médical partagé (DMP) du patient et a autorisé l'accès au DMST, sauf opposition du patient, à son médecin traitant ou hospitalier afin que ceux-ci puissent prendre en compte les éléments relatifs à son environnement professionnel. Le médecin du travail n'est toutefois autorisé qu'à verser des documents, tels des fiches d'exposition, dans le DMP, il ne peut le consulter. Il serait utile, ainsi que la commission des affaires sociales du Sénat a déjà eu l'occasion de le proposer 75 ( * ) , d'aller plus loin dans le partage d'informations, sous réserve que l'accord du travailleur ait été systématiquement recherché par le médecin du travail.
Proposition : donner accès au DMP aux médecins du travail et accélérer le déploiement de leur utilisation.
Il importerait enfin de développer le troisième rendez-vous de santé et d'en faire un bilan panoramique incluant l'habitat et la mobilité . C'était déjà l'idée du rapport Broussy de 2013 d'instaurer un diagnostic habitat-mobilité à 70-75 ans, audit global pouvant être réalisé par des ergothérapeutes et des psychologues - liste à laquelle on pourrait ajouter des infirmiers et/ou des kinésithérapeutes.
Les visites de prévention à domicile en Scandinavie
Depuis 1998, tout Danois âgé de plus de 75 ans doit, sauf s'il s'y oppose, faire l'objet d'une visite à domicile de prévention d'un travailleur social ou d'une infirmière deux fois par an, quel que soit son état. L'objectif de ces visites est, aux termes de la loi, de « créer un sentiment de sécurité et de bien-être et de donner des conseils et un soutien pour des activités et pour la mise en place des services de maintien à domicile ».
En 2016, en raison de l'amélioration de l'état de santé de la population, le seuil d'âge au-delà duquel la visite de prévention annuelle est obligatoire a été porté à 80 ans.
En Finlande
76
(
*
)
, les communes organisent également
des visites préventives chez les personnes âgées de plus de
75 ans, afin de repérer leurs besoins éventuels et
d'améliorer leur accès à l'information en matière
de comportements de santé
- en leur faisant des
recommandations sur la nutrition, par exemple.
Certaines municipalités organisent, en complément, des
services de visite quotidienne à domicile pour les personnes les plus
âgées. Ces visites, réalisées par des
bénévoles ou des personnels municipaux embauchés à
cet effet, permettent de s'assurer du bien-être des personnes et de les
aider à sortir de leur domicile, pour faire leurs courses par
exemple.
Dans un rapport récent 77 ( * ) , Philippe Denormandie et Cécile Chevalier préconisent à cet égard d'élargir aux ergothérapeutes la possibilité de prescrire des aides techniques , à partir du constat selon lequel « en France, la prescription des aides techniques est en grande partie réservée aux médecins. La prescription de certaines aides techniques est restreinte à une liste de spécialités. Le plus souvent les médecins traitants ne sont pas en mesure de faire des évaluations précises (manque d'informations, manque de temps pour évaluer des déterminants de l'activité...) [...] Les masseurs-kinésithérapeutes peuvent prescrire des aides à la marche et la location des fauteuils roulants manuels et les orthoptistes des aides visuelles. Actuellement et malgré les recommandations des rapports de 2007 [...] et 2013 (rapports IGAS), les ergothérapeutes n'ont toujours pas le droit de prescrire les aides techniques inscrites à la LPPR. »
Propositions : systématiser des visites à domicile autour de 75 ans destinées à réaliser un bilan complet de la personne. De tels diagnostics pourraient être réalisés par des infirmiers, des ergothérapeutes, des psychologues et/ou des kinésithérapeutes.
Donner aux ergothérapeutes la possibilité de prescrire des aides techniques.
b) Les moyens humains
En 2013, le rapport de Luc Broussy faisait déjà le constat suivant : « Alors que le métier d'ergothérapeute est encensé par tous les partenaires et qu'il est présent dans beaucoup de pays européens, il est totalement sous-dimensionné en France. Pas un rapport, pas un acteur du secteur, pas une institution rencontrée qui ne mentionne le métier d'ergothérapeute comme utile et indispensable à la mise en oeuvre du grand chantier de l'adaptation des logements au handicap et au vieillissement. [...] La France continue de faire figure de contrée sous-développée en Europe dans ce domaine. »
Force est de constater qu'en presque dix ans, la situation n'a pas significativement évolué . Au 1 er janvier 2020, la France comptait 13 644 ergothérapeutes. D'après le bulletin 2020 de la Fédération mondiale des ergothérapeutes 78 ( * ) la France se classe à la onzième position en nombre de professionnels en exercice.
Évolution du nombre d'ergothérapeutes en France depuis 2010
Source : Drees
Rapporté à sa population toutefois, notre pays n'est que vingt-neuvième en termes d'ergothérapeutes pour 10 000 habitants , derrière les pays scandinaves, mais aussi la Belgique, l'Australie, le Japon, l'Allemagne, le Royaume-Uni, le Canada, le Luxembourg, Malte, les Pays-Bas et la Slovénie. La première place est occupée par le Danemark, avec environ 22 ergothérapeutes pour 10 000 habitants.
Nombre d'ergothérapeutes pour 10 000 habitants
Source : WFOT, Human resources project, 2020
Proposition : lancer un plan massif de recrutement d'ergothérapeutes.
L'appui des masseurs-kinésithérapeutes n'est sans doute pas moins important, même s'il est plus manifeste à un stade plus avancé de la prévention. À cet égard, l'interruption des soins de kinésithérapie en établissement pendant le confinement lié à l'épidémie de covid-19 au printemps 2020 a fourni une expérience in vivo aux résultats sidérants , comme l'a montré une étude de la Fédération française des masseurs kinésithérapeutes 79 ( * ) .
Il ressort des 254 réponses de praticiens intervenant en Ehpad interrogés à la mi-avril 2020, après avoir été empêchés d'exercer en établissement pendant parfois six semaines, que :
- le nombre de patients devant être accompagnés pour marcher a doublé, et un quart des patients pouvant marcher seuls ont perdu cette capacité . La moitié des patients qui marchaient avec une canne avant le confinement marchent désormais avec un déambulateur, et le nombre de patients ayant besoin d'une aide technique maximale, c'est-à-dire un déambulateur quatre patins, pour marcher a augmenté de 60 % ;
- après six semaines sans kinésithérapie, le périmètre de marche a diminué de 73 %, passant de 117 à 32 mètres . Le besoin en aide humaine a été multiplié par deux. La rééducation post-chute est devenue une urgence afin de diminuer la peur de chuter et prévenir le syndrome de désadaptation psychomotrice.
À la lumière de tels résultats, il serait intéressant d'associer davantage les kinésithérapeutes à la politique de prévention , ce qui pourrait prendre plusieurs formes :
- les kinésithérapeutes pourraient participer au diagnostic complet réalisé à 70-75 ans ;
- des pratiques avancées en gérontologie renforceraient l'attractivité du métier, alors que la kinésithérapie du sport attire l'essentiel des étudiants, mais ne leur offrira que 10 % des postes existants. Des diplômes complémentaires permettraient de valoriser l'expertise des kinésithérapeutes en matière de soins apportés aux personnes âgées ;
- la création d'un statut de kinésithérapeute coordonnateur dans les établissements est une autre piste pour prévenir les situations de dépendance iatrogène évitable.
Proposition : mieux associer les kinésithérapeutes à la politique de prévention, en créant des pratiques avancées en gérontologie ou en créant un statut de kinésithérapeute coordonnateur en établissement.
B. FLUIDIFIER LES PRISES EN CHARGE
1. Accélérer l'apport de solutions
Le paysage des aides à la rénovation des logements affiche une complexité peu compatible avec son caractère prioritaire.
Cette complexité risque d'abord d'aggraver la lenteur des procédures . La DHUP n'est pour l'heure pas capable d'évaluer leur durée, faute de « donnée fiable disponible à ce jour ». L'ANAH estime quant à elle qu'un propriétaire met deux à trois mois à se lancer dans des travaux et à déposer une demande de subvention. L'instruction de sa demande prend ensuite un mois et demi, la notification de l'aide attribuée lui laissant trois ans pour réaliser les travaux. La subvention est ensuite payée dans les quatre semaines suivant l'édition de la facture.
Au total, on peut estimer à un minimum d'une demi-année la durée nécessaire d'adaptation d'un logement à compter de la prise de conscience de sa nécessité. La rationalisation des procédures d'accès aux aides est donc un impératif absolu.
Proposition : simplifier radicalement la démarche de l'usager ayant besoin d'une adaptation de son logement en lui donnant accès à des services unifiés d'information sur les solutions existantes, d'instruction de son dossier et d'accompagnement dans la réalisation de ses travaux, sous la houlette du département.
Autre aspect : le coût. La DHUP est pour l'heure incapable d'évaluer l'impact des aides publiques sur les prix des dispositifs techniques. Le risque inflationniste est réel : d'après le président du conseil départemental du Bas-Rhin, Frédéric Bierry, le mobilier pour l'adaptation du logement coûte beaucoup moins cher de l'autre côté de la frontière franco-allemande en raison de l'absence de subvention publique...
Le rapport Denormandie-Chevalier d'octobre 2020 sur les aides techniques 80 ( * ) fait de nombreuses propositions utiles pour faciliter l'accès aux aides techniques aux personnes âgées.
Il préconise d'abord d'encourager la logique d'usage plutôt que celle d'achat . La France se démarque de nombreux pays par le financement par l'assurance maladie des seules aides techniques neuves, parfois avec des restes à charge importants, et la liste des prestations remboursables prévoit pour certaines des fréquences maximales de renouvellement. À l'inverse, la location de courte durée entraine des coûts disproportionnés. La direction de la sécurité sociale réfléchit à une ouverture des modalités d'accès aux aides techniques selon trois modalités : location courte durée, location longue durée, et achat d'aides techniques neuves et remises en bon état d'usage.
Ensuite, observant que les aides techniques non inscrites à la LPPR les plus fréquentes sont celles relatives à la toilette, à l'utilisation des sanitaires et aux transferts, le même rapport plaide en conséquence pour l'élargissement de la LPPR à ces dispositifs, dont la fréquence d'utilisation, notamment par les personnes âgées, ne devrait pas manquer d'augmenter.
Le rapport constate en outre que l'avance de frais peut représenter un obstacle aussi important que le financement du reste à charge . D'une part, le tiers payant n'est accessible, pour les dispositifs remboursés par l'assurance maladie, qu'aux personnes en affection de longue durée et, pour les bénéficiaires de la PCH, qu'à ceux choisissant un dispositif dont le prestataire est conventionné avec le département. D'autre part, aucune mise en commun n'a été faite pour ces deux financements, et la charge administrative du tiers payant est élevée, notamment pour les départements, en sorte que « le tiers payant en PCH aides techniques n'est pas effectif dans la plupart des territoires ». Le rapport propose par conséquent de rendre obligatoire la mise en place du tiers payant pour les prises en charge légales et extra-légales et de travailler à une base commune entre assurance maladie, départements et MDPH pour rationaliser le travail de conventionnement.
Proposition : mettre en oeuvre les préconisations du rapport Denormandie-Chevalier visant à diminuer le coût d'accès aux aides techniques :
- encourager une logique d'usage des aides plutôt que d'achat ;
- élargir la LPPR aux aides dont l'usage par les personnes âgées est prévisiblement appelé à augmenter ;
- généraliser le tiers payant.
Par ailleurs, le recours à un service d'aide et d'accompagnement à domicile, une fois le plan d'aide approuvé, n'est pas toujours non plus d'une grande simplicité pour la personne âgée. Le département étant tenu de rester neutre par rapport à l'offre disponible, l'équipe APA ne peut pas proposer directement le service qui pourra mettre en oeuvre le plan d'aide : à la personne et à sa famille de trouver l'offre adéquate. Dans les cas complexes, les personnes reçoivent en outre la visite d'un grand nombre de professionnels à leur domicile.
Pourquoi ne pas expérimenter de nouveaux modèles d'organisation des services à domicile ? Dans un article récent 81 ( * ) , les économistes Bernard Bensaid et Robert Gary-Bobo ont montré que les services d'aide à la personne en mode dit prestataire ont une structure de monopole naturel territorial, en raison d'économies d'échelle et de densité. Ces dernières s'expliquent par le fait que l'aide à domicile implique des déplacements nombreux d'un domicile à l'autre. Disposer de deux services en concurrence sur un territoire plutôt qu'un seul reviendrait donc à multiplier par deux les coûts de transport. Les auteurs en tirent la conclusion que le territoire national devrait être divisé en circonscriptions, qui seraient servies chacune par un seul service d'aide en monopole. Pour contrôler les effets potentiellement néfastes d'un tel monopole, les tarifs de celui-ci devraient être calculés et imposés par un régulateur central. La qualité des prestations devrait en outre être régulièrement inspectée.
Toujours selon les auteurs, la nature particulière des coûts de déplacement du personnel, dans la mesure où ces derniers sont liés au territoire au moins autant qu'à la production du service, justifie qu'une subvention publique soit versée pour chaque kilomètre parcouru par les employés participant aux prestations. Les tarifs horaires du service devraient couvrir le coût des prestations à domicile, mais pas les frais de déplacement. Enfin, les circonscriptions territoriales devraient être attribuées par un procédé d'adjudication. Une enchère au second prix permettrait à des entreprises ou associations de concourir pour l'attribution de chaque circonscription, en offrant un loyer qui sera versé à la puissance publique, en contrepartie de l'octroi du monopole.
Examinant les différentes options en présence, le HCFEA estime en effet que si les économies de densité sont réelles, la puissance publique aurait tout intérêt, dans une optique de réduction des coûts de production, à octroyer une position de monopole à un service sur un territoire donné et à mettre en place différents outils de régulation publique, mais il conclut sur ce point au manque d'analyses robustes 82 ( * ) .
Ne servirait-elle qu'à susciter le débat sur l'efficacité des prises en charge à domicile, cette proposition mériterait d'être considérée.
Proposition : expérimenter de nouveaux systèmes de tarification des services d'aide à domicile, sous l'égide de la CNSA.
2. Limiter les hospitalisations évitables
Le confinement imposé par la crise sanitaire au printemps 2020 aura d'abord permis de donner un coup d'accélérateur au déploiement de la téléconsultation, en particulier en Ehpad . Ces derniers ont bénéficié d'équipement en tablettes ou smartphones, mais également en différents outils de visio-consultation sécurisées. En Auvergne-Rhône-Alpes par exemple, le nombre de téléconsultations quotidiennes est passé de 100 à 1 500 pendant la première vague épidémique, pour atteindre un total de 46 000 téléconsultations. Dans les Hauts-de-France, 66 000 téléconsultations ont eu lieu. D'après la direction générale de la cohésion sociale (DGCS), le nombre de téléconsultations pendant la crise place la France en troisième position, derrière les États-Unis et la Chine.
Ces chiffres sont toutefois loin des tendances affichées au niveau national puisque, pendant le confinement du printemps 2020, le nombre de téléconsultations hebdomadaires a dépassé les 800 000 pendant plusieurs semaines d'affilée. En réalité, les solutions numériques ont davantage servi pour le maintien du lien social que pour le suivi médical 83 ( * ) .
La télémédecine est pourtant une solution intéressante dans cette hypothèse pour fluidifier les prises en charge : elle réduit les délais de prise de rendez-vous, permet en tant que de besoin la participation d'autres soignants et de membres de la famille de la personne âgée, cette réactivité et cette collégialité permettant de donner plus de place à la prévention.
La crise sanitaire liée à l'épidémie de covid-19 a en outre montré l'importance décisive, pour une prise en charge rapide, des solutions souples telles que :
- des équipes mobiles de gériatrie apportant une expertise gériatrique en réalisant l'évaluation de la personne en permettant son orientation ;
- des « astreintes personnes âgées de territoire », joignables par téléphone et par mail de huit heures à dix-neuf heures, même le week-end, et coordonnées par un référent gériatrique de territoire ;
- des équipes d'hospitalisation à domicile (HAD). En 2019, un patient sur deux en HAD a plus de 55 ans. Depuis 2018 84 ( * ) , l'HAD peut intervenir conjointement avec les Ssiad. Les financements de l'HAD, sont alors minorés pour éviter le double paiement.
Les services du ministère de la santé travaillent à pérenniser ces solutions contribuant à la fluidification des prises en charge.
Une étude du laboratoire d'idées Matières grises de juin 2019 85 ( * ) insiste en outre, s'agissant plus particulièrement des personnes hébergées en établissement, sur les aspects suivants :
- le tarif global et la généralisation des pharmacies à usage intérieur. La CNSA a en effet calculé que les Ehpad en disposant affichaient un taux d'hospitalisation bien moindre que les autres ;
- les capacités de soins de nuit en Ehpad grâce aux infirmières de nuit, expérimentées dans le cadre du parcours Paerpa. Un tel dispositif, dont les effets positifs sont unanimement reconnus, mériterait d'être pérennisé et inscrit dans l'organisation de tous les établissements ;
- la formation des équipes soignantes aux situations d'urgence et l'anticipation des soins palliatifs, dont les résultats mesurés témoignent d'une nette baisse des passages aux urgences, à condition d'harmoniser les outils, tel le peu connu dossier de liaison d'urgence. Une telle formation est également utile aux professionnels des SAAD et des Ssiad ;
- la facilitation des sorties d'hôpital au moyen de l'hébergement temporaire. Au sein des Ehpad, l'offre est d'abord destinée aux malades d'Alzheimer, avec une vocation de répit pour le proche aidant. En théorie, cette solution peut intervenir à la sortie de l'hôpital mais le roulement des places est faible, les Ehpad sont administrativement peu réactifs, et le coût est élevé. Dans le cadre du Paerpa, un autre type d'hébergement temporaire s'est développé : réservé aux personnes sortant d'hospitalisation, il est plus court - 30 jours maximum - et le reste à charge est limité à 20 euros par jour.
Le bilan de ces expériences, plus ou moins développées selon les territoires, est encourageant, qui permet le décloisonnement progressif de la ville, de l'hôpital et du médico-social. Il faudra donc leur consacrer les moyens permettant de les pérenniser.
II. DOTER L'ACTION PUBLIQUE D'UNE GOUVERNANCE APPROPRIÉE
A. À L'ÉCHELON NATIONAL : SE DOTER DE VÉRITABLES PLANS D'ACTION ÉVALUABLES
1. Pour une stratégie nationale mieux définie
a) Une stratégie pilotée et des actions évaluables
Il est frappant de constater qu'aucun des plans de prévention de la perte d'autonomie n'a jusqu'à présent été doté d'une gouvernance appropriée , de nature à mettre efficacement en musique les différentes actions proposées par la pluralité d'acteurs qui en ont la charge. À la lumière des autres plans de santé publique déployés ces dernières années, il apparaît difficile d'obtenir les résultats escomptés sans une gouvernance « centralisée et directive », pour reprendre les termes des missions d'inspection relatives aux plans Alzheimer ou aux plans cancer successifs.
La gouvernance du troisième plan Alzheimer (2008-2012) mérite l'attention 86 ( * ) , d'autant qu'un tel plan devrait être une composante de la stratégie nationale de prévention de la perte d'autonomie que le présent rapport appelle de ses voeux .
Pour chaque mesure, un pilote institutionnel était désigné. Ont également été mis en place : un comité de pilotage réunissant mensuellement tous les pilotes, au sein de la caisse nationale de solidarité pour l'autonomie (CNSA), une équipe projet nationale, pilote de certaines mesures tel l'accueil de jour ou les MAIA, en lien direct avec la mission nationale de pilotage, un comité de suivi tous les trois mois où étaient également conviés les membres associés, et enfin un comité interministériel avec les ministres concernés, autour du Président de la République, réuni deux fois par an. Chaque directeur général d'ARS devait en outre désigner un « référent Alzheimer », chargé de définir une stratégie de déploiement des mesures du plan national Alzheimer au niveau régional.
Le rapport de l'IGAS sur la mise en oeuvre du plan estime que « la gouvernance du troisième plan Alzheimer, érigé au rang de projet présidentiel, a été ainsi d'emblée située au plus haut niveau. Le choix a été fait de ne pas créer une structure nouvelle mais de confier à une équipe restreinte interministérielle, pilotée par une inspectrice des finances et comprenant une ingénieure des mines, un gériatre et une directrice d'hôpital, l'animation, l'appui et la coordination des ministères, agences et acteurs de la lutte contre la maladie d'Alzheimer au niveau national. La gouvernance centralisée a été souvent présentée à la mission comme stimulante, voire “structurante” pour l'action même si elle était, par ailleurs, souvent ressentie comme contraignante pour les pilotes et les ARS. Ce suivi très rigoureux du plan, situé à un niveau très élevé de la hiérarchie administrative et même à un niveau politique, a sans nul doute contribué à “faire avancer les choses” [...] Ce choix de gouvernance se justifiait par le fait que la plupart des mesures nécessitait une action conjointe de plusieurs directions ou services : seul un pilotage de haut niveau et très régulier permettait l'avancée du plan tel qu'il était conçu. Le suivi du plan était d'ailleurs aussi strict que la conception des mesures était détaillée. »
En équité, le même rapport estime que
«
ce pilotage constant et exigeant
[...]
a pu susciter
un malaise préjudiciable à l'adhésion de certains
acteurs
» et cite le jugement de la Cour des comptes,
plutôt favorable
- «
ce mode de conduite a
permis de mobiliser l'ensemble des acteurs publics et d'éviter tout
délitement au cours de la mise en oeuvre du plan, contrairement à
ce que la Cour a pu constater pour d'autres plans de santé publique au
cours de la même période
» - tout en relevant
une certaine sous-exécution de l'enveloppe financière
prévisionnelle.
Il en a été de même pour le troisième plan Cancer 87 ( * ) . Celui-ci s'inscrit dans la continuité des précédents plans, selon une approche intégrée de la lutte contre la maladie, couvrant à la fois le champ de la prévention et de l'organisation des soins et de la recherche. Ce troisième plan poursuivait trois objectifs : la diminution de l'incidence des cancers, la baisse de la mortalité et l'amélioration de la qualité de vie des personnes.
Au niveau stratégique, le comité de pilotage interministériel du plan cancer réunit administrations centrales des ministères chargés de la recherche et de la santé et des autres ministères impliqués, CNAMTS, un représentant des directeurs généraux des agences régionales de santé, le président de l'institut national du cancer et les associations représentant les malades et les usagers de la santé. Au niveau technique, un comité de suivi associe tous les pilotes d'actions du plan, soit près d'une trentaine de partenaires, dont la Fondation ARC, France Assos santé et la Ligue. L'IGAS relève enfin que le plan Cancer est « demeuré un plan présidentiel avec remise des rapports au Président de la République ».
Une stratégie nationale digne de ce nom devra ainsi être pilotée en interministériel par une gouvernance appropriée. Elle devra en outre se décliner en actions dont l'évaluation aura été prévue. Le Haut Conseil de la santé publique a ainsi estimé que le plan Bien vieillir 2007-2009 manquait d'une telle disposition à l'évaluation 88 ( * ) .
Proposition : ériger la prévention de la perte d'autonomie en stratégie nationale dotée d'une gouvernance interministérielle, d'objectifs concrets et d'actions évaluables.
b) Une stratégie comportant un volet spécifique à l'outre-mer
Une telle stratégie devra comporter un volet spécifique à l'outre-mer, les territoires ultramarins étant à l'égard du vieillissement dans une situation tout à fait exceptionnelle, en particulier la Guadeloupe et la Martinique. D'ici 2050, ces deux territoires passeront directement des départements parmi les plus jeunes aux deux départements les plus âgés de France. L'évolution revêt un caractère si massif qu'elle impose absolument d'être anticipée.
Projection de population 2013-2050
Source : Matières grises, d'après Insee
D'autant que l'état des moyens destinés à faire face au vieillissement de la population est préoccupant en outre-mer, comme l'a exposé le rapport de la délégation aux outre-mer de l'Assemblée nationale de février 2020 89 ( * ) :
- les indicateurs sanitaires sont globalement moins bons que dans l'hexagone, qu'il s'agisse de l'espérance de vie sans incapacité ou de la proportion de personnes dépendantes - qui le sont en outre plus précocement ;
- la vulnérabilité économique des personnes est plus grande qu'en métropole, compte tenu de la proportion de jeunes sortis du système scolaire et du taux de chômage ;
- la prise en charge de la dépendance accuse un certain retard : l'offre d'Ehpad étant deux à trois fois inférieure à son niveau national, évoluant peu, les établissements disponibles étant par ailleurs vieillissants et parmi les plus chers de France.
2. Doter la branche autonomie des moyens de piloter cette politique
Avant la loi du 7 août 2020, la CNSA finançait les actions de prévention par au moins deux sections de son budget, ce qui limitait la lisibilité de son action en la matière : la section IV finançant les actions innovantes, et la section V finançant d'autres dépenses destinées aux personnes âgées et handicapées.
La loi de financement de la sécurité sociale pour 2021 90 ( * ) a repris en grande partie les préconisations du rapport Vachey de septembre 2019. Celui-ci préconisait de rationaliser le budget de la caisse en distinguant de grandes catégories de dépenses, et en rangeant les dépenses de prévention dans une enveloppe consacrée aux dépenses d'intervention. C'est ce qu'a fait le législateur, en séparant toutefois les concours aux départements destinés à couvrir une partie des dépenses des conférences des financeurs, maintenus dans la rubrique des concours versés aux départements.
Le rapport Vachey fait de nombreuses propositions visant à doter la branche autonomie des moyens de remplir la mission que lui a confiée le législateur par la loi du 7 août 2020.
Il estime d'abord opportun de globaliser l'enveloppe des dispositifs MAIA et Paerpa , qui représentent respectivement 100 millions et 20 millions d'euros, dans le périmètre de la branche autonomie, dans la mesure où ils visent tous deux à mieux articuler les réponses aux situations complexes, à domicile comme en amont ou en aval d'une hospitalisation, en intégrant les dimensions sociales et sanitaires de l'accompagnement. Un tel regroupement se justifiant d'autant mieux que la loi du 24 juillet 2019 prévoit leur inclusion dans les nouveaux dispositifs d'appui à la coordination.
Ensuite, il préconise le regroupement dans la cinquième branche des prêts et subventions à l'investissement des résidences autonomies, établissements d'hébergement et solutions d'habitat intermédiaire et d'aide à l'équipement des résidences autonomie de la CNAV , qui ont la même finalité que le plan d'aide à l'investissement de la CNSA. La superposition de ces dispositifs, de faibles montants et de faible diffusion par rapport aux besoins, génère des doubles circuits d'instruction du côté des bénéficiaires comme des financeurs.
Le rapport ne retient toutefois pas le transfert à la branche des dépenses de soins infirmiers de ville, qui contribuent pourtant au maintien à domicile conjointement avec les services de soins infirmiers à domicile (Ssiad), qui assurent en outre une coordination des acteurs et effectuent une importance tâche d'éducation en santé et qui eux sont financés par l'objectif global de dépenses géré par la CNSA. Le rapport propose simplement de suivre statistiquement les dépenses de soins infirmiers apportés aux personnes dépendantes dans l'annexe au PLFSS relative à l'autonomie . Dans une perspective de pilotage de l'offre et de réduction des inégalités territoriales, il ne sera peut-être pas inutile de faire de même avec les services d'aide à domicile.
Transferts à la branche autonomie proposés par le rapport Vachey
|
Périmètre actuel |
Échéance recommandée |
Montant (en M€) |
|
FIR enveloppes des MAIA et Paerpa |
2021 |
120 |
|
CNAV résidences autonomie et Ehpad |
2022 |
60 |
|
CNAV adaptation du logement |
2022 |
42 |
|
ANAH programme « Habiter facile » |
2022 |
80 |
Source : Rapport Vachey
Proposition : doter la CNSA des moyens d'exercer sa mission de pilotage, en transférant à tout le moins à la branche autonomie l'enveloppe consacrée aux aides à l'adaptation du logement et en la dotant des outils statistiques propres à lui conférer le pilotage de l'offre de services.
B. À L'ÉCHELON LOCAL : ORGANISER L'OFFRE DE SOLUTIONS AUPRÈS DES USAGERS
1. Centraliser l'offre d'information et d'accompagnement des personnes
a) L'information des personnes
D'abord, les réseaux d'information des usagers sont éclatés . Ceux-ci peuvent en effet se tourner vers les services de leur département. Ils peuvent également s'adresser à leur agence départementale pour l'information sur le logement (ADIL), qui apporte au public un conseil gratuit, neutre et personnalisé sur toutes les questions relatives au logement et à l'urbanisme. Les ADIL sont présentes dans tous les départements sauf seize. Elles semblent toutefois concentrer leur action sur l'information à caractère juridique, financier et fiscal d'ordre général ; l'adaptation des logements aux personnes vieillissantes ne fait ainsi pas partie des rubriques accessibles depuis la page d'accueil de son site internet.
S'agissant de l'information relative aux dispositifs techniques d'adaptation des logements, les usagers sont plutôt renvoyés vers les centres d'information et de conseil en aide technique (Cicat), qui proposent souvent des salles d'exposition et de test des matériels. Du moins, lorsqu'ils en disposent à proximité, car ces centres, qui ont été jusqu'à 35 sur le territoire, ne sont plus que 22, implantés dans 21 départements. Des projets de création sont cependant en cours dans d'autres départements comme l'Ille-et-Vilaine ou l'Oise.
Les centres d'information et de conseil en aides techniques (Cicat)
Créés à partir de 1983, les Cicat sont nés de réflexions des caisses primaires d'assurance maladie et des centres de rééducation sur des dispositifs permettant d'apporter de l'information sur les aides techniques aux usagers et aux professionnels.
Composés essentiellement d'ergothérapeutes, les Cicat accueillent tous les usagers, sans distinction d'âge, de cause de handicap ou de perte d'autonomie. Ils répondent aux demandes d'information par téléphone, dans leurs locaux ou à l'occasion d'événements et fournissent des conseils aux usagers et aux professionnels sur la base de la veille qu'ils entretiennent sur la compensation technique. Les Cicat ne proposent ni vente ni location d'aides techniques et s'engagent à l'impartialité de leurs actions.
La plupart des Cicat ont aussi un parc d'aides techniques utilisé pour des essais. Certains s'organisent pour apporter l'information directement à ceux qui en ont besoin : le Cicat de la Vienne est ainsi doté d'un « espace mobile autonomie » qui peut être aisément installable sur place lors d'événements de la vie locale (marché, fête de village, etc. ). Grâce à l'appui de la conférence des financeurs, il a touché 800 personnes dans 52 communes en 2018.
Recensement territorial des ADIL (à gauche) et des Cicat (à droite)
Source : ANIL, CNSA
Lecture : En gris, à gauche, les départements dépourvus d'ADIL. En blanc, à droite, les départements dépourvus de Cicat.
Au Danemark, où la mission s'est rendue par visioconférence, il apparaît que chacune des 98 municipalités abrite un centre d'aides techniques pour informer les usagers.
Les usagers peuvent certes se tourner vers des centres locaux d'information et de coordination (CLIC) , que la loi du 13 août 2004 relative aux libertés et responsabilités locales a confiés aux départements. La mission des CLIC est très large, puisqu'ils peuvent fournir à l'ensemble des personnes âgées de plus de 60 ans des réponses préventives et opérationnelles sur le passage à la retraite, l'accès aux droits, l'accessibilité du logement et des transports, la vie sociale, culturelle et sportive, et peuvent même se voir attribuer un rôle d'évaluation des besoins et d'élaboration et de suivi d'un plan d'aide personnalisé.
Le constat fait par la Cour des comptes en 2016 est cependant toujours valable : les plus de 600 CLIC forment un large filet sur le territoire mais ses mailles ont des tailles variables puisque l'Indre ou le Loir-et-Cher n'ont qu'un CLIC chacun, tandis que la Dordogne ou la Marne en comptent chacun neuf.
En toute hypothèse, la mission d'information générale gagnerait à être plus précisément définie . Le code de l'action sociale et des familles dispose aujourd'hui que « les personnes âgées et leurs familles bénéficient d'un droit à une information sur les formes d'accompagnement et de prise en charge adaptées aux besoins et aux souhaits de la personne âgée en perte d'autonomie, qui est mis en oeuvre notamment par la Caisse nationale de solidarité pour l'autonomie, par les départements et par les centres locaux d'information et de coordination » 91 ( * ) et que le département « détermine les modalités d'information, de conseil et d'orientation du public sur les aides et les services relevant de sa compétence » 92 ( * ) .
La répartition des compétences, qu'il conviendrait de redécouper au profit des acteurs de proximité que sont les départements et les communes et leurs CCAS, devra ainsi être précisée.
Proposition : généraliser et unifier les réseaux d'information des usagers sur tout le territoire, sous la responsabilité des départements.
b) L'organisation de l'accompagnement
Une structure de proximité, à l'instar des MDPH créées par la loi de 2005 pour les personnes handicapées, apparaît ainsi indispensable, non seulement pour l'information de premier niveau, mais encore pour l'ouverture des droits et l'accompagnement des personnes. Le bon échelon d'exercice d'une telle responsabilité semble devoir être le département, en lien avec les communes et les CCAS.
Le rôle des collectivités territoriales
dans le soutien aux personnes âgées
au Danemark
Depuis 1992, l'ensemble du secteur incluant l'ensemble des services sociaux, l'aide à domicile, les établissements, ainsi que la prise en charge de la santé primaire et l'organisation de l'habitat destiné aux personnes âgées relève des 98 municipalités. Le gouvernement réfléchit même à la possibilité de leur confier le financement et la gestion du système hospitalier, comme en Finlande. Le maire et les équipes municipales sont réputés plus à même de connaître les problèmes de leurs administrés que les comtés ou les services de l'État, même décentralisés.
Le financement est assuré par les municipalités, sur la base d'impôts locaux basés sur le revenu. Elles reçoivent aussi une dotation globale de fonctionnement non affectée qui ne représente pas l'essentiel de leurs recettes et dont l'objectif principal est de corriger l'inégalité entre les bases fiscales. Le reste à charge moyen des personnes est très faible.
Les municipalités sont chargées de l'évaluation des personnes, en premier lieu par des infirmiers et des ergothérapeutes. Les services municipaux adaptent le niveau de service proposé en conséquence.
La municipalité de Copenhague, qui abrite 650 000 habitants dont 10 % ont plus de 65 ans, dispose ainsi de 10 000 agents affectés au soutien du maintien à domicile : ergothérapeutes, infirmiers, nutritionnistes... Les usagers conservent toutefois la possibilité de se tourner vers des prestataires privés, soumis aux mêmes garanties de qualité que les agents publics.
Au Danemark, ce sont ainsi les municipalités qui disposent d'une compétence générale d'organisation de ces services, et qui sont contractuellement incitées par l'échelon régional, qui gère les établissements de soin, à prendre efficacement en charge les personnes âgées sortant d'hospitalisation.
Les compétences du département ne sont pour l'instant, ni dans leur substance ni dans leurs relations à celles des autres acteurs, pas très précisément définies. Elles sont écrites à l'article L. 113-2 du code de l'action sociale et des familles tel que modifié par la loi ASV, amendée alors sur ce point par un amendement sénatorial inspiré de l'avant-projet de loi déposé par le Gouvernement avant qu'il n'envisage... de supprimer les départements. Cet article dispose que le département :
- « définit et met en oeuvre l'action sociale en faveur des personnes âgées et de leurs proches aidants » et « coordonne, dans le cadre du schéma départemental d'organisation sociale et médico-sociale, les actions menées par les différents intervenants » ;
- « coordonne, dans le respect de leurs compétences, l'action des acteurs chargés de l'élaboration et de la mise en oeuvre des politiques intéressant les conditions de vie des personnes âgées, en s'appuyant notamment sur la conférence des financeurs » ;
- « veille à la couverture territoriale et à la cohérence des actions respectives des organismes et des professionnels qui assurent des missions d'information, d'orientation, d'évaluation et de coordination des interventions destinées aux personnes âgées », notamment les CLIC et les MAIA ;
- « peut signer des conventions » avec l'ARS, les organismes de sécurité sociale ou tout autre intervenant en faveur des personnes âgées pour « assurer la coordination de l'action gérontologique », conventions qui « peuvent également porter sur la prévention et l'accompagnement de la perte d'autonomie des personnes âgées, ainsi que sur le soutien et la valorisation de leurs proches aidants ».
L'ambiguïté entre la décision et la coordination, l'imprécision de sa mission de coordination, le caractère peu normatif de l'alinéa relatif au conventionnement ne contribuent guère à l'efficacité de la politique de prévention à l'échelon le plus essentiel, celui de proximité avec les usagers et leurs familles qui, d'après nos retours d'expérience, s'adressent en premier lieu aux collectivités de proximité lorsque leur proche a besoin d'accompagnement.
Les rapporteurs, favorables à un scénario dans lequel le département deviendrait l'interlocuteur de gestion unique pour l'ensemble de l'offre, appellent ainsi de leurs voeux la généralisation du modèle des maisons départementales de l'autonomie (MDA) pour simplifier les démarches des usagers, à l'instar de la première maison labellisée par la CNSA, la MDA de la Mayenne.
La maison départementale de l'autonomie de la Mayenne
La MDA de la Mayenne regroupe depuis 2014 les services départementaux relatifs aux personnes âgées, la MDPH, les CLIC et les MAIA. En 2019, elle comptait 108 collaborateurs et 5 agents mis à disposition, soit un total de 113 agents, dont 80 du conseil départemental et 28 du GIP MDPH, auxquels s'ajoutent 5 agents mis à disposition par d'autres administrations.
En matière d'information, la MDA a ainsi mis un guichet unique à la disposition des personnes âgées et des personnes handicapées. Douze antennes à Craon, Renazé, Ernée, Gorron, Meslay-du-Maine, Grez-en-Bouère, Loiron, Evron, Villaines-la-Juhel, Mayenne, Château-Gontier et Laval assurent l'accueil physique des personnes, en complément de l'accueil téléphonique.
En matière d'ouverture des droits, le rapprochement des services d'accompagnement des personnes âgées avec la MDPH permet un traitement plus complet des dossiers, l'aide-ménagère étant par exemple proposée au bénéficiaire de la PCH qui en remplit les critères. Des partenariats avec la Carsat et la MSA permettent le dépôt d'une demande unique auprès d'une caisse, par exemple de la carte mobilité inclusion.
En matière d'accompagnement, le regroupement des services départementaux des personnes âgées, des CLIC de niveau 3 et des MAIA permet de proposer aux personnes une aide graduée selon les besoins.
La généralisation des MDA ne méconnaîtrait pas le principe de libre administration des collectivités territoriales, mais devrait être imposée aux départements que par la loi. Le rapport Vachey envisage trois hypothèses juridiques pour leur extension sur le territoire : des MDA généralisées sous statut de groupement d'intérêt public (GIP), comme les MDPH, des MDA intégrées aux services du département, et des MDA sous forme d'établissements publics administratifs. Écartant la solution du GIP, il plaide pour des établissements publics présidés par le département et au conseil d'administration desquels siégeraient l'ARS, l'État et les associations représentant les usagers.
Propositions : redéfinir la compétence du département en matière médico-sociale, notamment pour le rendre responsable du maintien à domicile des personnes, préciser l'articulation de son action avec les communes et les CCAS d'une part, et les ARS d'autre part, et lui confier l'organisation des visites de prévention à 75 ans.
Généraliser les maisons départementales de l'autonomie sur tout le territoire pour faciliter la prise en charge des personnes.
2. Le fonctionnement des conférences des financeurs
Le fonctionnement des conférences des financeurs appelle à ce stade quelques observations, que la mission tire de ses échanges avec la CNSA.
• D'abord, si la prévention est un continuum , pourquoi réserver ses financements aux actions destinées aux personnes de 60 ans et plus, et aux aidants des personnes âgées en perte d'autonomie à l'exclusion, par exemple, des personnes handicapées ?
• Ensuite, l'évaluation des besoins pourrait être mieux ajustée . Il n'est jamais exclu que le recensement des besoins des personnes soit confondu avec le recensement des demandes des opérateurs. S'en prémunir requiert une organisation spécifique. Dans le Morbihan, une coordination départementale pilotée par l'inter-régimes par convention avec la conférence a été mise en place en 2019 pour le recensement des besoins en lien avec les « espaces autonomie santé », qui assurent une mission de coordination infra-départementale.
Comme le relevait le précédent rapport de la commission 93 ( * ) , rien ne prévoit de plus explicitement que le schéma intègre les dépenses déjà engagées par les Carsat et par l'ANAH. Il est donc tout à fait possible que la dotation attribuée par la CNSA à la conférence des financeurs d'un département entende couvrir des besoins déjà couverts par ailleurs.
La possibilité laissée à chaque conférence d'investir ou non les différents axes d'intervention a également pour conséquence mécanique, comme le relève le rapport Denormandie, l'absence d'offre socle dans tous les territoires.
• En outre, le fléchage des financements gagnerait à être simplifié . La mobilisation des axes 3 et 4 dépend de l'offre présente sur le territoire et, dans le Morbihan par exemple, la présence de deux Spasad seulement limite l'intérêt d'un axe de financement spécifique. Au reste, tous les deux ont pour objectif de coordonner et soutenir les actions mises en oeuvre par les services intervenant à domicile : leur fusion rendrait plus lisibles les compétences de la conférence et plus efficace leur intervention.
• L'intitulé de l'axe 6, « autres actions collectives de prévention », semble à l'expérience trop restreint, qui ne permet pas le repérage de personnes fragiles ou isolées ; aussi la CNSA propose-t-elle à tout le moins de l'élargir en le renommant « autres actions de prévention ».
Au fond, peut-être trois grands domaines d'intervention pourraient-ils suffire : la prévention de la perte d'autonomie des personnes, le soutien des proches aidants de personnes en perte d'autonomie et de personnes handicapées, et le développement et le soutien de l'habitat inclusif pour ces publics.
• Le phasage des financements pourrait être repensé. La fonction d'effet de levier est propice au soutien de projets ponctuels, mais moins au développement d'une activité pérenne par des acteurs bien identifiés, éléments indispensables pour réduire le non-recours.
Fixant de façon pluriannuelle des axes prioritaires de financement d'actions de prévention de la perte d'autonomie, en cohérence avec les priorités dégagées au niveau national, un programme glissant sur trois ans, mis à jour chaque année, faciliterait le soutien pérenne aux projets et donnerait de la visibilité aux départements sur les financements.
• Les projets financés ne sont pas forcément évalués . La place pour l'évaluation des projets financés n'est pas suffisante, faute de moyens humains pour le faire. Dans le meilleur des cas, un bilan quantitatif est demandé aux porteurs de projets pour chaque action financée et alimente le rapport d'activités fourni à la CNSA au 30 juin de chaque année. L'amélioration de son fonctionnement par l'intégration d'experts, désignés conjointement par le président et le vice-président de la conférence, pourrait être envisagée.
• La gestion des crédits par la conférence pourrait être améliorée. La séparation des enveloppes CNSA entre le département et l'ARS pour l'action de la conférence des financeurs ne facilite pas la stratégie globale de prévention pilotée la conférence. La recherche de cette cohérence entre tous les financeurs de la prévention de la perte d'autonomie, passe en premier lieu par la gestion totale des fonds de concours par la conférence, permettant l'engagement d'une stratégie globale et partagée par tous ses membres.
• Enfin, le tour de table pourrait être opportunément élargi à d'autres acteurs concourant aux actions de prévention de la perte d'autonomie, tels Action logement ou bien les services déconcentrés du ministère des sports , afin de transcrire sur le terrain les priorités décidées au niveau national. Pour l'heure, chaque partenaire se contente de s'engager à suivre les recommandations émises au niveau national. La convention d'objectifs et de gestion liant la CNAV à l'Etat promet par exemple de mettre à disposition des conférences le référentiel des sept programmes de prévention élaborés à partir des travaux menés avec Santé publique France, afin de garantir égalité de traitement et qualité de service.
Proposition : améliorer le fonctionnement des conférences des financeurs de la prévention de la perte d'autonomie en rationalisant le nombre d'axes de financement, en permettant le soutien pluriannuel des projets, en articulant mieux ses objectifs aux priorités définies nationalement.
TROISIÈME PARTIE
DONNER UN NOUVEL ÉLAN À LA
PRÉVENTION DÈS LE MILIEU DE LA VIE
Le rapport Laroque déjà cité, dont nulle politique du grand âge ne devrait manquer de se réclamer, estimait déjà que « toute politique de la vieillesse [...] doit tendre à une adaptation sans ségrégation. [...] C'est dire que la politique de la vieillesse ne se suffit pas à elle-même. Elle n'est et ne peut être qu'un aspect d'une politique plus large, tendant à assurer un aménagement harmonieux de l'ensemble de la société, en vue de permettre à chacun d'occuper, à tout moment, la place qui lui assure l'épanouissement le plus complet de sa personnalité, dans son intérêt propre comme dans l'intérêt de la communauté elle-même, compte tenu tant de l'âge que des autres éléments qui déterminent cette personnalité. » 94 ( * )
I. PROMOUVOIR UNE NOUVELLE CONCEPTION DE LA PRISE EN CHARGE DES PERSONNES ÂGÉES
A. EN FINIR AVEC LA DICHOTOMIE ENTRE ÉTABLISSEMENT ET DOMICILE
1. Prendre (enfin...) le virage domiciliaire
a) Se fixer un objectif d'arrêt de construction d'Ehpad
L'objectif de maintenir autant que possible les personnes âgées à domicile est justifié, dès au moins le rapport Laroque, par le refus de son contraire, à savoir le risque de la ségrégation en établissement : « Il convient de se garder de la tentation de trouver à ce problème la solution de facilité qui consisterait à isoler les personnes âgées dans un milieu entièrement autonome, dans lequel les intéressés trouveraient plus aisément la satisfaction de leurs besoins propres. [...] Le risque de se laisser gagner par cette orientation est d'autant plus grand qu'elle permet d'apaiser les scrupules de conscience de ceux qui, tout en souhaitant que les personnes âgées jouissent de conditions d'existence satisfaisantes, sont peu soucieux de se voir indirectement rappeler leur devoir à l'égard des vieux par la présence de ceux-ci dans leur environnement quotidien.
Au surplus, la solution de ségrégation rejoint la tendance même des personnes âgées à se replier sur elles-mêmes, à renoncer progressivement à tout effort de contact avec l'extérieur ; elle a donc de bonnes chances d'accélérer leur vieillissement, psychologique tout au moins. Il importe donc de réagir avec vigueur contre cette solution, aussi bien dans l'intérêt des personnes âgées que dans celui de la société, qui a besoin d'un équilibre entre le dynamisme des jeunes et l'expérience des anciens. »
Près de soixante ans plus tard, l'objectif de privilégier le maintien à domicile, répété par les gouvernements successifs, n'a jamais été doté des moyens nécessaires à sa mise en oeuvre . « L'organisation administrative et financière du système n'est ainsi pas en mesure de répondre aux aspirations premières des personnes et de leurs familles qui sont la simplicité, la rapidité de décision, la cohérence des aides », observait la Cour des comptes en 2005 95 ( * ) .
En 2016, la Cour des comptes a réitéré ce constat dans son rapport sur le maintien à domicile des personnes âgées en perte d'autonomie : « Constatant que le choix du domicile est fortement contraint par la disponibilité de l'entourage (...) ou bien encore par les ressources de la famille », elle déplore les cloisonnements entre les différents dispositifs d'aide, qui composent, à cause de leur diversité et de leur complexité « un système illisible » 96 ( * ) .
Avec 21 % des personnes de plus de 85 ans en Ehpad, la France est ainsi l'un des pays d'Europe qui affiche l'un des plus forts taux d'institutionnalisation . Celui-ci est sensiblement plus faible dans les pays du Nord de l'Europe comme la Suède, le Danemark, la Finlande ou le Royaume-Uni, où il atteint respectivement 14 %, 11 %, 8 % et 16 %, mais aussi dans certains pays du Sud puisqu'il atteint 5 % en Italie et 8 % en Espagne, ou même dans certains pays de l'Est - il n'est que de 11 % en Hongrie, 12 % en République tchèque, et 3 % en Pologne.
Source : Rapport Libault
Cet état de fait méconnaît en outre ce que les Français vont répétant depuis que les sondeurs leur posent la question. Les études montrent en effet qu'un consensus très net se dégage en faveur du maintien à domicile : 90 % des Français expriment une préférence pour ce mode de prise en charge, observait la Cour des comptes en 2016. En 2019, un énième sondage 97 ( * ) sur la question confirmait que près de 70 % des Français avaient une mauvaise image des Ehpad, et que l'adaptation du logement pour y rester en bonne santé restait plébiscitée, devant l'alternance entre logement et établissement, par 56 % des personnes interrogées, en hausse de trois points sur deux ans. Seuls 13 % des personnes interrogées disent vouloir intégrer un établissement spécialisé en cas de dégradation de leur état de santé.
L'un des objectifs directeurs d'une politique de prévention de la perte d'autonomie devrait par conséquent être de donner aux personnes la possibilité de vieillir selon leurs souhaits, c'est-à-dire à domicile .
Une récente étude de la Drees 98 ( * ) projette les tendances envisageables. Conserver les pratiques actuelles d'entrée en institution des personnes âgées en perte d'autonomie supposerait de doubler dans la durée le rythme d'ouverture de places observé depuis 2012, afin d'accueillir 108 000 résidents supplémentaires en établissements d'hébergement pour personnes âgées dépendantes (Ehpad) entre 2019 et 2030, puis encore 211 000 entre 2030 et 2050, qui viendraient s'ajouter aux 611 000 résidents sur les places existantes. Cela revient à un peu plus que doubler, dans la durée, le rythme d'ouverture de places observé depuis 2012.
Un deuxième scénario examiné par la Drees prévoit que le nombre de résidents en Ehpad reste constant, égal au niveau de fin 2019, soit 611 000 personnes. Le troisième scénario correspond à une configuration de maintien de la croissance du nombre de places en Ehpad à peu près égale à celle observée entre 2012 et 2018, ce qui conduirait à 660 000 résidents en Ehpad en 2030. Dans ces deux scénarios, une partie des seniors en perte d'autonomie se reportent sur les autres lieux de vie, résidences autonomie ou logements ordinaires, selon des hypothèses propres au modèle de projection. Même selon le scénario le plus restrictif en nombre de places en Ehpad, les seniors les plus sévèrement dépendants pourront toujours être accueillis si la mécanique d'affectation prioritaire des plus dépendants est maintenue.
Les Ehpad n'accueilleraient plus de seniors autonomes dès 2030 selon le scénario 2, et dès 2035 selon le scénario 3. Dans ces scénarios, une partie des seniors autonomes et modérément dépendants devront être orientés vers d'autres types d'habitat. Sous l'hypothèse intermédiaire d'évolution de la perte d'autonomie et selon le scénario d'un nombre constant de places en Ehpad, un besoin d'ouverture de plus de 140 000 places en résidences autonomie d'ici à 2030, soit une multiplication de près de 2,5 du nombre de places existantes fin 2019, serait nécessaire pour maintenir les pratiques actuelles d'entrée en résidence autonomie et pour y accueillir en plus les seniors autonomes et modérément dépendants qui n'auraient pas de place en Ehpad ; 250 000 places supplémentaires seraient ensuite à créer entre 2030 et 2050.
Cependant, favoriser le maintien à domicile et limiter les places en Ehpad, comme le plébiscitent les politiques actuelles, pourraient entraîner le report d'une partie des seniors vers des formes d'habitat intermédiaire entre les logements ordinaires et les Ehpad, comme les résidences autonomie. Le nombre de personnes en résidence autonomie, qui s'élève actuellement à un peu plus de 100 000, devrait alors être multiplié par 1,5 à 2,5 en 2030 par rapport à aujourd'hui, selon les scénarios d'évolution du nombre de places en Ehpad retenus. Les Ehpad se concentreraient alors sur l'accueil des seniors les plus dépendants.
Source : Drees
Les rapporteurs en tirent la conclusion qu'un objectif d'arrêt de construction de places en Ehpad dans les prochaines années est parfaitement réaliste , à condition de développer les autres formes de domicile et d'encourager l'évolution positive de l'espérance de vie en bonne santé en se dotant d'une véritable politique de prévention.
Aussi se sont-ils étonnés de lire dans le document du plan « France Relance » publié le 3 septembre 2020 la mention de la « construction progressive de nouvelles places pour atteindre l'objectif de + 30 000 à horizon 2030, avec de premières programmations en 2021-2025 » 99 ( * ) . Un tel objectif, outre qu'il ne correspond à aucune annonce préalable et semble n'avoir fait l'objet d'aucune concertation, entre en contradiction avec le souhait répétitivement émis par une écrasante majorité de la population.
Les expériences voisines viennent au secours d'un objectif d'arrêt de construction d'Ehpad, que l'on aurait tort de croire irréalisable . D'autres pays sont en effet parvenus à construire un système plus souple, laissant l'équivalent de l'Ehpad aux personnes âgées les plus dépendantes, et diversifiant pour l'essentiel de la population les solutions de domiciles adaptés .
Les solutions domiciliaires pour personnes âgées au Danemark
Au Danemark, dès le lendemain de la seconde guerre mondiale, des documents officiels énoncent que tout citoyen devrait être en mesure de recevoir des soins à son domicile aussi longtemps que possible. Cela devient une priorité dès la fin des années 1970 et se traduit notamment par la loi de 1987 qui autorise les personnes ayant une perte d'autonomie à recevoir des aides et des soins quel que soit leur lieu de vie.
Depuis 1987 le Danemark a décidé d'arrêter toute construction de maison de retraite nouvelle. Le nombre de places disponibles a même tendance à diminuer. En 1982, 16 % des personnes de plus de 75 ans vivaient en établissement contre moins de 6 % aujourd'hui. En parallèle avec cette action, des logements pour les personnes âgées qui ont besoin d'un habitat spécifique ont été bâtis, avec la possibilité d'accéder facilement à des locaux adaptés et des services spécifiques. Ces logements sont situés dans des zones auxquelles les services de maintien à domicile ont un accès facile.
De plus, tous les logements nouveaux construits ces dernières années doivent obligatoirement être accessibles facilement aux personnes handicapées, et donc aux personnes très âgées : outre la possibilité d'entrer et de sortir facilement par des accès aménagés, tous les immeubles doivent prévoir la possibilité d'ouvrir et de fermer les portes par des systèmes de boucles à induction semblables à celles utilisées aux péages autoroute.
Lorsqu'une personne âgée a des difficultés physiques dans son logement, la commune doit gratuitement aménager son appartement ou sa maison, ou, si c'est impossible, lui proposer un logement adapté de superficie équivalente à proximité.
Il existe par ailleurs un modèle d'habitat diffusé largement au Canada, au Royaume-Uni et dans un certain nombre d'autres pays de l'OCDE à partir de l'expérience danoise, consistant à construire des groupes d'habitations dans lesquelles les résidents, qui peuvent être ou non des personnes âgées, sont moins isolés grâce à la possibilité de partager certaines tâches, de participer en commun à des activités ou de bénéficier de services collectifs tels que des laveries ou des salles communes de loisir. Ces quartiers sont situés près des services collectifs et des commerces. Il existe plusieurs dizaines de quartiers de ce type au Danemark.
Depuis le 1 er juillet 2002, les personnes âgées qui sont éligibles pour un habitat spécifique peuvent choisir librement l'endroit où ils souhaitent résider : leur commune n'en décide plus à leur place.
Source : Service des affaires sociales de l'ambassade de France au Danemark
La crise sanitaire liée à la covid-19 invite pour un autre motif à s'interroger sur le modèle de l'Ehpad. Franck Chauvin, président du Haut Conseil de la santé publique, déclarait ainsi devant la commission d'enquête du Sénat sur l'épidémie de covid-19 : « Je pense que le fait qu'une population vulnérable soit regroupée dans un même espace la rend extrêmement sensible à la diffusion d'une épidémie. De fait, les mesures consistant à fermer ces établissements, qui peuvent se concevoir en période de crise aiguë - mais n'ont hélas pas permis d'empêcher la propagation du virus -, sont inconcevables à long terme. » 100 ( * )
Proposition : fixer un objectif d'arrêt de construction d'Ehpad à court terme.
b) Faire de l'aide à domicile une priorité
D'abord, pourquoi ne pas inscrire dans le droit positif la priorité du maintien à domicile ? Le domicile n'est pas que le lieu du principal établissement défini par le code civil, ni même la position géographique d'un logement, c'est aussi un élément de présence au monde, voire de l'identité, un chez-soi au sens psychologique et philosophique du terme. Le domicile n'est certes pas nécessairement le logement de toujours. Il peut être adapté, partagé ou d'un type particulier ; il n'en doit pas moins rester personnalisé, c'est-à-dire composant une part de personnalité.
Inscrire la priorité de la prise en charge à domicile dans le droit n'implique donc pas nécessairement le maintien à toute force dans le logement occupé toute sa vie. Le droit allemand retient d'ailleurs une périphrase au troisième paragraphe des dispositions générales de l'équivalent de notre code de l'action sociale, qui dispose que l'assurance dépendance doit avant tout soutenir les soins à domicile et la volonté des proches et des voisins de fournir de tels soins, afin que les personnes qui les nécessitent puissent rester dans leur environnement domestique ( häuslichen Umgebung ) le plus longtemps possible 101 ( * ) .
Proposition : inscrire dans le droit positif la priorité du maintien à domicile.
Enfin, si 90 % des personnes de plus de 75 ans peuvent rester chez elles jusqu'à la fin de leur vie comme elles en expriment régulièrement le souhait, c'est essentiellement grâce à leur famille et à leurs proches, qui fournissent 80 % de l'aide nécessaire à ce maintien au domicile. En 2020, le nombre de proches aidants est estimé à une dizaine de millions, soit un Français sur six, à 60 % des femmes.
Les résultats d'une étude récente de la Drees 102 ( * ) invitent à repenser le ciblage des populations fragilisées, au-delà des individus les plus isolés, au moment du veuvage ou d'une hospitalisation, pour réfléchir à la manière d'intégrer davantage les couples dans les politiques et les pratiques de prévention, en cohérence avec l'objectif de la loi de 2015 de donner la priorité à l'accompagnement à domicile.
Les auteurs de l'étude invitent en outre à considérer la conjugalisation des aides : « Les dispositifs publics, qui dissocient les bénéficiaires de l'aide légale (conseils départementaux) de ceux de l'aide extra-légale (caisses de retraite, collectivités locales), ont en commun une approche individualisée des aides, alors que celles-ci devraient pouvoir être pensées au niveau du ménage. Ce point est essentiel pour la préservation de la qualité de vie en couple pour le binôme aidant-aidé, sur lequel reposent trois principes indissociables de la prévention : s'adapter l'un à l'autre, s'accompagner mutuellement, anticiper à deux.
Une réflexion est à mener sur la façon de sensibiliser les différents échelons et acteurs de l'action publique à la spécificité du mode de vie en couple, en sortant d'une conception individualisée des offres de services pour concevoir une approche globale des ménages. Il faut ouvrir plus largement aux couples l'information sur la possibilité d'être accompagnés, sur leur légitimité à faire valoir un besoin d'aide, la reconnaissance des effets possibles du vieillissement sur l'équilibre conjugal, les conséquences d'un vieillissement différentiel à deux et les risques d'épuisement dans le couple. »
De fait, le soutien financier offert aux proches aidants est pour l'heure assez restreint. L'APA permet le financement des dispositifs de répit dans le cadre du plan d'aide du bénéficiaire sous réserve qu'il soit saturé et dans la limite de 500 euros par an. Ce mécanisme conduit de plus à faire financer par la participation du bénéficiaire de l'APA à son propre plan d'aide les dispositifs de répit de son proche aidant, comme l'a relevé un rapport d'évaluation de la loi ASV 103 ( * ) .
Proposition : assouplir les modalités d'attribution de l'aide à l'autonomie pour mieux y inclure les besoins du proche aidant.
2. Développer l'habitat intermédiaire
a) Les résidences autonomie
Les rapporteurs ont défendu dans un précédent rapport le développement des structures intermédiaires d'hébergement de personnes âgées dont le degré de dépendance ne leur permet plus de rester chez elles en totale autonomie mais pour lesquelles l'accueil en Ehpad ne serait pas non plus adapté. Les résidences autonomie font partie de ces structures intermédiaires et leur l'intérêt est triple : elles sont ouvertes sur l'extérieur, elles sont financées par un financeur public unique au moyen du forfait autonomie que verse la CNSA, et elles facilitent l'accès de leurs résidents à des services d'aide et d'accompagnement à domicile.
De façon générale, le déploiement de ces structures intermédiaires appelle la mise en place de partenariats stratégiques territoriaux, afin d'assurer un maillage de structures le plus coordonné possible entre domicile, services et établissements, et la nomination d'une structure pilote dotée de pouvoirs de coordination à l'égard de l'ensemble des acteurs.
Les résidences autonomie n'existent toutefois pas dans les territoires d'outre-mer. L'article 84 de la loi ASV a soustrait ses dispositions relatives aux résidences autonomie, qui relèvent à la fois du 6° du I de l'article L. 312-1 du code de l'action sociale et des familles et de l'article L. 633-1 du code de la construction et de l'habitation, de toute application dans les départements et les collectivités d'outre-mer. Cette exclusion résulte d'un régime de subvention particulier des aides à la pierre et à l'investissement pour les départements, et d'une compétence de fond en matière d'urbanisme pour les collectivités d'outre-mer.
Proposition : lever les freins à la construction de résidences autonomie outre-mer.
b) L'habitat inclusif
Parallèlement aux résidences seniors qui se déploient massivement sur tout le territoire, l'habitat dit inclusif prend lui aussi de l'ampleur, car il allie sociabilité, intégration dans la ville et autonomie. Les occupants peuvent être locataires, colocataires ou propriétaires. Deux modèles dominent : le logement partagé, où les espaces privatifs sont réduits au profit des espaces partagés, et l'habitat groupé, où les personnes habitent chacune un logement individuel et partagent des activités dans espaces spécifiques.
L'exemple le plus connu en France de ce second type est la Maison des Babayagas, conçue dès les années 1990 par la militante féministe Thérèse Clerc et inaugurée à Montreuil en 2013. Le bâtiment compte vingt et un logements pour femmes de plus de 60 ans et quatre pour des jeunes de moins de trente ans ; les parties communes abritent des activités collectives.
Outre le forfait habitat inclusif, l'article L. 281-1 du code de l'action sociale et des familles, introduit par la loi ASV, encourage leur constitution dans les logements sociaux construits ou aménagés spécifiquement pour cet usage qui permettent d'accorder en matière d'attribution une priorité aux personnes en perte d'autonomie. Les aides applicables au logement social ont permis de réaliser 162 opérations en 2019, soit 3822 logements.
Le rapport remis à l'été 2020 par Denis Piveteau et Jacques Wolfrom 104 ( * ) sur l'habitat inclusif a le grand mérite de reconnaître la diversité des initiatives desquelles peuvent naître ces formes d'habitat. Il se refuse en conséquence à fournir un modèle type et se contente plutôt de proposer des mesures de nature à lever les freins aux initiatives locales de ce que les auteurs préfèrent appeler « habitat accompagné, partagé et inséré dans la vie locale », ou « habitat API », afin d'atteindre un objectif de 150 000 personnes occupant un tel logement en 2030 .
Les propositions du rapport Piveteau-Wolfrom sur l'habitat inclusif
1) Pour éviter la crainte du manque de sécurité du projet ou, pour l'administration, d'une moindre qualité : les faire porter par une personne morale certifiée ou agréée. Celle-ci concourrait à la définition du projet, servirait d'appui à la vie partagée et au parcours de vie de chacun en faisant l'intermédiaire et garantirait la prévention de la maltraitance.
2) Pour pallier l'absence d'outil de solvabilisation universel et durable : remplacer le forfait aux structures par une aide individuelle, l'aide à la vie partagée, accompagnée le cas échéant d'un forfait de services mutualisés, financée par l'État et la CNSA.
3) Contre la difficulté de financement : créer un outil d'investissement, avec un prêt aidé spécifique.
4) Pour sécuriser le loyer et les coûts de gestion de la vie partagée : fusionner dans le logement social la convention APL et la convention de logement API qui donne accès à l'AVP.
5) Pour limiter les coûts d'entretien et de fonctionnement des espaces communs : majorer l'APL versée dans les API pour couvrir ces coûts comme les charges récupérables.
6) Pour remédier aux difficultés à mobiliser le foncier en zone tendue : optimiser l'occupation du logement social par des transformations en API.
7) Pour mobiliser une diversité de compétences : constituer un pôle de ressources national avec la CNSA et animer des équipes territoriales.
8) Pour pallier la difficulté à trouver du personnel disponible et formé : faire de l'API un levier du soutien à ces services.
Le projet de loi de financement de la sécurité sociale pour 2021 a fait un premier pas dans la bonne direction en créant, pour les résidents d'un habitat inclusif auquel n'est pas attribué le forfait prévu par la loi Elan, une aide à la vie partagée permettant de financer le projet de vie sociale et partagée, versée directement à la personne morale assurant le projet 105 ( * ) .
S'il convient de laisser une certaine liberté aux porteurs de projets, le soutien à l'habitat inclusif peut aussi exiger un peu d'anticipation sur les besoins de la population . À New York par exemple, les naturally occurring retirement communities (NORC), ou communautés de retraite naturelle, désignent les ensembles de logements dont les occupants ont vieilli ensemble dans des logements non initialement destinés aux personnes âgées, et qui se transforment du coup en communautés de retraités. Le cabinet d'urbanistes Interboro a ainsi identifié 27 NORC dans la ville, donnant lieu à divers programmes visant à adapter l'immeuble dans son intégralité ou à faciliter l'habitat intergénérationnel, plutôt que de laisser se déplacer massivement les personnes vers des établissements spécialisés. La cartographie des situations d'habitat et l'anticipation des besoins d'adaptation est ainsi une piste pour améliorer la prévention de la dépendance, à laquelle pourraient travailler les acteurs locaux.
En complément des propositions du rapport Piveteau-Wolfrom, la direction de l'habitat, de l'urbanisme et des paysages propose de s'appuyer sur le statut des logements-foyers, très large et qui ne se réduit pas aux seuls établissements sociaux et médico-sociaux, pour sécuriser le développement des habitats API dans des conditions juridiques et financières satisfaisantes. Elle travaille en outre à développer l'habitat API dans le parc existant, notamment dans les villes faisant l'objet d'une opération de revitalisation de territoire, ainsi qu'à l'ouverture, dans le cadre des habitats API, de la colocation en sous-location dans le parc social.
Proposition : mettre en oeuvre les préconisations du rapport Piveteau-Wolfrom et renforcer les compétences des départements pour cartographier les besoins et soutenir le développer de l'habitat inclusif.
B. REPENSER L'ACCOMPAGNEMENT EN ÉTABLISSEMENT
1. Ouvrir les établissements sur l'extérieur
Toutes les personnes âgées ne peuvent certes pas rester chez elles. Il n'importe pas moins alors de maintenir leur contact avec le monde extérieur. « Certes, il ne faut pas dissimuler que le placement collectif de certains vieillards, physiquement ou psychologiquement incapables de mener une vie indépendante, continuera de s'imposer. Du moins, convient-il de faire en sorte que, tant sur le plan de l'équipement que sur celui de l'organisation de la vie quotidienne, les organismes chargés de les accueillir soient adaptés à leur état et qu'y soit ménagée la possibilité, pour les vieillards ainsi placés, de garder le plus de contacts possibles avec l'extérieur. [...] Ainsi, tout en évitant de faire naître, chez les vieillards, un sentiment de dépendance, pourra-t-on respecter le besoin qu'ils éprouvent de conserver leur place dans une société normale, d'être mêlés constamment à des adultes et à des enfants. » 106 ( * )
L'Ehpad de demain, lequel suscite depuis la crise sanitaire des réflexions nombreuses et stimulantes 107 ( * ) , pourrait d'abord élargir sa palette de services : consultation gériatrique, consultation mémoire, séjour temporaire post-hospitalisation, participation à un atelier de cuisine intergénérationnelle, etc. Ce qui peut certes sembler paradoxal, au moment où l'Ehpad semble se spécialiser dans la prise en charge de la grande dépendance polypathologique. Le paradoxe s'éclaire par cette banalité : un Ehpad, même en étant un lieu de fin de vie, doit rester un lieu de vie.
Les expérimentations d' « Ehpad sans les murs » ou « hors les murs » se multiplient également. L'hospitalité Saint-Thomas de Villeneuve, à Rennes, a lancé une expérimentation proposant une pris en charge complète et sécurisée à domicile, visant à retarder l'entrée en établissement par le déploiement coordonné de professionnels de l'aide et du soin à domicile et le recours aux dernières solutions domotiques. De même, la fondation Partage et vie déploie depuis 2013 le service M@do sur le canton de Naves en Corrèze, qui apporte à domicile la gamme complète de services d'un Ehpad : soins et supports de soins, entretien du domicile, restauration, accueil de jour et de nuit, télésurveillance.
Comme le suggère une brochure récente 108 ( * ) , la restauration, au même titre que le soin, peut constituer le pivot de l'ouverture de l'Ehpad. La possibilité de venir déjeuner avec sa famille ou ses amis dans un salon privé de l'Ehpad, l'organisation d'ateliers cuisine ou de produits à emporter peut s'intégrer dans l'offre temporaire des établissements. Dans une logique de parcours, une personne accueillie temporairement, après une hospitalisation par exemple, devrait pouvoir rentrer chez elle avec l'assurance d'un suivi à domicile sur le plan nutritionnel, mais également social. En s'ouvrant, l'Ehpad endossera un rôle de prévention de la dénutrition auprès de la population âgée, qu'il pourra toucher au sein de son établissement ou à l'extérieur.
Le rapport remis en juillet 2020 par Jérôme Guedj 109 ( * ) propose encore d'institutionnaliser l'ouverture des établissements sur l'extérieur en organisant des conférences grand public, en les ouvrant à des activités culturelles ou en systématisant leur jumelage avec une école primaire, un collège, ou un club sportif local.
La conception intérieure et extérieure des établissements est également appelée à changer, pour délaisser l'esthétique hospitalière et repenser la répartition entre les espaces privés, semi-privatifs et collectifs, à plus forte raison dans un contexte où les épidémies sont susceptibles de maintenir les résidents plus longtemps dans leur chambre.
Propositions : faire de l'ouverture sur la vie de quartier un des critères d'autorisation ou de rénovation des projets d'Ehpad.
Dynamiser les procédures de création et de rénovation d'établissement en y associant les résidents et le personnel. Inclure les architectes dans les commissions de sélection et d'appel à projets.
Le village Alzheimer inauguré le 11 juin 2020 à Dax, dans les Landes, qui synthétise déjà toutes ces innovations dans un ensemble semi-ouvert, est une expérience à tous égards précieuse puisque le projet n'ambitionne rien moins que de redéfinir la place des personnes âgées et des malades dans la société .
Le village Alzheimer des Landes
Le village Alzheimer, inspiré par le modèle de Hogewey, construit dans la ville néerlandaise de Weesp en 2009, est une structure semi-ouverte aménagée dans un parc de 5 hectares avec étang, ânes, potager et poulailler. Semi-ouverte, car le village est entouré de murs discrets cachés par des revêtements en bois, et car les familles peuvent venir n'importe quand et sont invitées à passer du temps sur place par la présence d'une cafétéria, de jeux pour enfants ou encore de studios à louer.
Le village a été conçu par l'équipe de maîtrise d'oeuvre franco-danoise Champagnat & Grégoire et Nord Architects. L'architecture, l'éclairage et l'aménagement des lieux ont été pensés avec une psycho-gérontologue. Les habitants sont répartis entre quartiers de quatre maisons de 300 m² chacun. Les maisons n'ont pas de couloir, les espaces communs sont ouverts. Une place carrée regroupe des commerces, parmi lesquels une supérette, une médiathèque, une salle de sport et un salon de coiffure, tous ouverts aux habitants extérieurs au village. La modernité, d'après l'architecte Nathalie Grégoire, réside moins dans la conception architecturale que dans l'accompagnement des résidents.
À terme, le village prévoit d'accueillir 120 villageois, entourés de 120 salariés et 120 bénévoles, quand le ratio moyen d'encadrement en Ehpad est de 0,6 agent pour 1 résident.
Si le coût de construction a été supérieur au coût usuel - 28 millions d'euros, contre 20 en moyenne -, le tarif à la journée est de 58 euros pour l'hébergement, auxquels s'ajoutent 7,42 euros liés à la dépendance, ce qui est dans la moyenne des Ehpad publics landais.
2. Mieux outiller les établissements à la prévention de la perte d'autonomie
La crise sanitaire liée à l'épidémie de covid-19 a naturellement remis au premier plan la nécessité d'équiper les établissements de moyens de communication et d'outils numériques et technologiques avancés, afin de faciliter autant la téléconsultation que les échanges avec les familles, voire d'enrichir l'expérience des résidents. Les nouvelles technologies peuvent à l'évidence rendre de précieux services, ce qui justifie l'investissement de certaines pistes de travail récentes. Le rapport Libault a d'abord réactualisé celle de créer un centre de preuves, inspiré des what works centers britanniques, destiné à identifier les innovations les plus prometteuses, et que l'on voit mal abrité ailleurs qu'à la CNSA.
Le rapport remis par MM. Bourquin et Aquino pour la filière Silver économie 110 ( * ) , examinant les possibilités ouvertes par la télémédecine, les territoires numériques, la domotique ou encore les robots, fait plus largement le « constat de la nécessité d'un bond technologique dans le secteur du grand âge ». Pour y parvenir, et en se défendant de céder à une forme de techno-idolâtrie qui rêverait à une substitution du travail par le capital, leur rapport propose d'augmenter de 5 %, ou environ 600 euros par place et par an, le forfait soins des Ehpad - afin de ne pas augmenter le reste à charge des résidents - pour financer un « socle technologique » et un référent dans chaque établissement.
Les rapporteurs accueillent de telles propositions avec intérêt mais estiment d'une importance au moins égale de miser sur les bonnes pratiques organisationnelles et méthodologiques et les démarches de qualité impliquant le maintien d'un contact entre les personnes âgées et celles qui les accompagnent . Parmi celles-ci figurent par exemple la méthode Montessori ou bien la méthodologie de soin Gineste-Marescotti qui fonde la démarche Humanitude. Cette dernière permet l'obtention du label de bientraitance éponyme. Les 25 Ehpad labellisés début 2021 111 ( * ) et la centaine d'établissements en cours de labellisation témoignent de diminutions des hospitalisations et d'utilisation de neuroleptiques mais aussi, du côté des professionnels, des accidents et arrêts de travail, déjà très nombreux dans ce secteur.
Proposition : encourager financièrement le déploiement des labels de bonnes pratiques : en finançant les formations des professionnels ; en en faisant un élément de contractualisation avec les départements et les ARS.
Ces transformations engagées, il conviendra enfin de changer l'appellation des Ehpad , qui dit certes bien la fonction de ces résidences délivrant des soins de longue durée à une population aux caractéristiques physiques et psychiques particulières mais dont la musique d'acronyme à l'acception essentiellement administrative ne compte sans doute pas pour rien dans le rejet qu'ils inspirent.
II. INVENTER UN NOUVEAU MODÈLE DE SOCIÉTÉ
Le rapport Laroque fournit à nouveau un guide : « Il est essentiel, en effet, de maintenir les personnes âgées dans la société, en contact avec les autres générations, et d'éviter également toute rupture brutale dans leurs conditions de vie.
Cela est vrai tout d'abord au regard de l'activité professionnelle. Gérontologues et sociologues sont d'accord pour affirmer que l'inaction soudainement imposée à un individu qui a régulièrement travaillé pendant la plus grande partie de sa vie, et n'a pas d'activité extraprofessionnelle est généralement un facteur défavorable. Plus encore, dans la vie sociale, la rupture du vieillard avec son environnement habituel, [...] l'éloignement de ses relations constituent autant de facteurs d'aggravation du vieillissement. »
A. LES DIMENSIONS SOUS-ESTIMÉES DE LA PRÉVENTION
1. Le corps
a) Donner un nouvel élan à la pratique sportive des seniors
Les études sont nombreuses qui démontrent les bienfaits de l'activité physique régulière dans la prévention des maladies chroniques et même ses effets thérapeutiques 112 ( * ) : la réduction des possibilités aérobies précipite l'entrée dans la perte d'autonomie. La pratique d'une activité physique prévient les chutes, réduit la morbidité, rompt l'isolement social et favorise un bien-être psychologique.
Au cours des trente dernières années, la pratique physique et sportive des seniors a augmenté de manière significative. Le taux de pratique des 55 ans et plus est passé de 60 % en 1985 à 73 % en 2000. Le public âgé de 60 ans et plus représentait 11,1 % des sportifs en 1967, et 18,9 % en 1988. En 2010, 84 % des 50 ans et plus déclarent avoir une pratique physique et sportive.
Le ministère des sports lui-même invite toutefois à prendre les chiffres avec prudence, car les méthodologies des études varient. Les enquêtes, qui s'accordent pour mesurer une fréquence élevée de pratique, la qualifient toutefois de peu institutionnalisée, peu encadrée, essentiellement de loisir, avec un portefeuille d'activités restreint. La pratique dissimule en outre aussi une très grande hétérogénéité sur le territoire national et sa très forte corrélation à des critères socio-économiques et géographiques. Il existe en réalité des profils de pratiquant assez distincts, qui correspondent à différentes formes d'usages générationnels.
Les freins à l'activité physique et sportive des personnes âgées sont d'abord intrinsèques aux personnes, c'est-à-dire liés à leur état de santé, mais ils peuvent aussi être purement psychologiques. Les femmes de 80 ans sont ainsi nombreuses à se dire que l'activité physique n'est plus faite pour elles. Or les exemples du contraire ne devraient pas être systématiquement traités par voie d'exception 113 ( * ) , car ils sont en fait nombreux qui prouvent la possibilité du sport à tout âge et les bienfaits qui en sont retirés, comme l'ont montré notamment les animateurs du projet Oldyssey.
Les obstacles à la pratique procèdent aussi de l'hétérogénéité des propositions au niveau local, de l'absence d'intervention de la médecine du travail sur ce volet de prévention, et du recours encore très timide à la prescription ou à la recommandation d'activité physique, adaptée ou non.
La prescription d'activité physique est un mécanisme déjà largement développé dans les pays voisins 114 ( * ) .
En Allemagne, la prescription d'activité physique ou de sport par un médecin est une pratique bien connue et régulièrement utilisée tant à des fins thérapeutiques que préventives. Lorsqu'elles suivent la procédure prévue par le droit pour les cas de figure qui y sont éligibles, et sous réserve de l'assiduité du patient, ces prestations sont remboursées par la sécurité sociale. Au Royaume-Uni, un programme d'activité physique peut être mis en place entre le médecin et son patient, sous réserve de sa mise en oeuvre par une collectivité locale. Une participation financière du patient peut être exigée. Les critères à remplir pour bénéficier du programme varient donc selon les collectivités.
Au Canada et en Suède, la prescription d'activités sportives est moins une prescription médicale au sens strict qu'une recommandation générique revêtue des formes solennelles la rendant plus impérative. En Suède, l'ordonnance précise la durée, la fréquence et l'intensité auxquelles l'activité doit être suivie, mais celle-ci n'est pas prise en charge. Il revient aux régions, qui ont la compétence sanitaire, de mettre en place des partenariats avec les prestataires privés pour octroyer éventuellement des rabais ou exonérations pour les patients.
Le Canada mise davantage sur les recommandations générales de santé publique - « 150 minutes d'activité par semaine » par exemple - et les recommandations. Depuis 2015, une initiative conjointe de la Fédération des médecins omnipraticiens du Québec encourage les médecins de famille à prescrire des « cubes d'énergie » à leurs patients, un cube équivalant à quinze minutes d'activité physique, reprenant une symbolique déjà utilisée pour promouvoir les actions à destination des enfants québécois.
En France, depuis la loi Santé de 2016 115 ( * ) , « dans le cadre du parcours de soins des patients atteints d'une affection de longue durée, le médecin traitant peut prescrire une activité physique adaptée à la pathologie, aux capacités physiques et au risque médical du patient ». Cette disposition a été précisée par le décret du 30 décembre 2016 116 ( * ) , qui précise que seul le médecin traitant est habilité à prescrire une activité physique adaptée. Or dans certains déserts médicaux, près d'un tiers des patients n'ont pas de médecin traitant.
Proposition : assouplir les possibilités de prescription d'activité physique adaptée pour les personnes âgées.
Par ailleurs, le soutien aux initiatives locales est encore insuffisant. Les conférences des financeurs devraient renforcer leur intervention sur ce volet de la prévention, d'une part au moyen de diagnostics territoriaux des besoins, afin d'identifier avec les services déconcentrés du ministère de sports et les collectivités les réponses à apporter en termes d'offre d'activité physique adaptée ; d'autre part en finançant l'offre de pratique afin de la structurer.
La stratégie sport-santé prévoit certes de développer par leur intermédiaire les offres d'activité physique et sportive pour les personnes avançant en âge, de sensibiliser les actifs à la pratique d'activités physiques et sportives lors du passage à la retraite, et d'informer ces publics ainsi que les aidants familiaux et professionnels de santé sur les offres de proximité. Mais elle est balbutiante, et 800 000 euros seulement sont engagés à cette fin au niveau national.
b) Créer des environnements favorables
L'accessibilité et l'adaptation des espaces publics aux personnes âgées est à l'évidence un critère fondamental de vieillissement en bonne santé de la population.
L'encouragement par le droit mou a pour l'heure été privilégié . Roselyne Bachelot et Nora Berra, respectivement ministres de la santé et secrétaire d'État chargée des aînés, avaient ainsi lancé en juillet 2009 le label « Bien vieillir - Vivre ensemble » en partenariat avec l'association des maires de France et l'association parlementaire « vieillir ensemble ». Ce label était destiné aux communes se soumettant à un audit, élaborant un plan d'action sur trois ans et évaluant les résultats d'une politique locale en faveur des aînés.
Ce label a progressivement été supplanté par celui des « Villes amies des aînés ». Créé en 2012, le réseau francophone des Villes amies des aînés (RFVAA) est l'association française affiliée au réseau mondial des villes et communautés amies des aînés de l'OMS créé, lui, en 2010. Ce réseau s'attache à développer la démarche onusienne au niveau francophone afin de mieux répondre au défi de la transition démographique.
L'engagement dans une telle démarche nécessite de la part d'une collectivité l'adhésion à un certain nombre d'objectifs : permettre un vieillissement actif, lutter contre l'âgisme, garantir l'absence de discrimination, impulser une politique inclusive, soutenir l'accès à l'information et la bienveillance. Les objectifs sont déclinés thématiquement : espaces extérieurs et bâtiments, transports et mobilité, habitat, information et communication, lien social et solidarité, culture et loisirs, participation citoyenne et emploi, autonomie, services et soins. Le cadre de l'OMS a été conçu de façon à être applicable à tout territoire souhaitant améliorer la qualité de vie de ses habitants âgés, quels qu'en soient la taille, le cadre de vie, ou les ressources.
La huitième mesure du plan « Vieillir en bonne santé » lancé en janvier 2020 prévoit « la diffusion d'un label Villes amies des aînés pour mobiliser les territoires autour de l'enjeu de l'isolement social, dès 2020 ».
Au bout de dix ans d'encouragement des politiques locales conçues en considération des personnes âgées, il semble difficile de faire un bilan . Non pas que la connaissance manque : le réseau RFVAA lui-même entretient activement et efficacement la démarche ; les services du ministère de la transition écologique, tel le Cerema, produisent une abondante documentation sur les innovations et les bonnes pratiques, notamment à travers le programme national « Une voirie pour tous » qu'il anime avec les collectivités, les professionnels et les associations ; la délégation ministérielle à l'accessibilité (DMA), enfin, promeut l'accessibilité de la chaîne du déplacement et coordonne les actions des différents ministères en matière de bâti, de voirie, de transports et d'espace public.
Mais précisément, alors que le cadre de l'échange des bonnes pratiques est bien installé et que la mise en oeuvre de l'effort d'accessibilité exigé par la loi de 2005 a été assouplie et étalée dans le temps par la conception d'agendas et de schémas directeurs pluriannuels à soumettre avant la fin 2019, il serait utile de faire un bilan des adaptations requérant des évolutions législatives et réglementaires.
Le rapport de Luc Broussy de 2013 recommandait déjà, après les rapports de Muriel Boulmier de 2009, celui d'Alain Franco de 2010, ou celui d'Annick Morel de 2011, d'intégrer les enjeux du vieillissement dans tous les documents d'urbanisme.
Proposition : dresser un bilan des différentes politiques d'accessibilité et d'adaptation des espaces urbains au vieillissement et des modifications qu'elles appellent des règles d'urbanisme.
2. L'esprit
a) Offrir les moyens d'un loisir studieux
Il faut se féliciter des initiatives prises en mars 2020, à l'occasion du premier confinement de la population imposé par l'épidémie de covid-19, visant à soutenir la continuité pédagogique et à réduire les inégalités d'apprentissage entre les enfants en labellisant les médias dont les contenus correspondent à des critères de qualité définis par rapport aux programmes scolaires.
Observons toutefois que le dispositif « Nation apprenante » ne tient que de très loin la promesse contenue dans son intitulé puisqu'il ne s'adresse qu'aux programmes alternatifs aux cours en établissements scolaires. Or pourquoi les personnes âgées ne contribueraient-elles pas au souci de soi d'une « Nation apprenante » ?
Proposition : étendre l'opération « Nation apprenante » à un public plus avancé en âge, y associer les établissements médico-sociaux et enrichir les cahiers des charges du service public audiovisuel sur ces aspects.
Il est, au fond, plus significatif encore que le Pr Bruno Vellas, principal promoteur en France de la prometteuse méthode Icope de l'OMS, soit le fils du Pr Pierre Vellas, professeur de droit mais surtout créateur, à Toulouse, en 1973, de la première université du troisième âge au monde puis président, jusqu'en 1978, de l'association internationale regroupant des modèles universitaires alors en pleine expansion. Cette filiation ne fournit pas qu'une explication à la passion du Pr Bruno Vellas, elle indique aussi que l'intérêt presque exclusif que les pouvoirs publics portent aux travaux du fils témoigne d'une regrettable restriction de notre conception de la prévention de la perte d'autonomie , par comparaison avec celle qui prévalait dans les années 1970.
Les universités de tous les âges
Créée par le Pr Pierre Vellas à Toulouse en 1973, la première université du troisième âge visait à proposer aux personnes âgées un programme d'activités qui respectait les conditions, les besoins et les aspirations propres aux personnes âgées. Le modèle a depuis rapidement essaimé dans le monde entier.
Ces établissements visent, dans l'esprit de leur créateur, à contribuer à élever le niveau de santé physique, mental, social et la qualité de vie des personnes âgées par l'entretien physique, l'activité cérébrale, l'ouverture sur la société, le développement des relations sociales, la créativité et les services rendus autour de soi.
Les conférences, relevant de nombreuses disciplines, sont au centre d'une palette d'activités qui s'étend aux dimensions sportives, ludiques et culturelles. En leur sein peuvent également être conduits des programmes de recherche gérontologique et des programmes de formation initiale et continue en gérontologie.
L'Union française des universités tous âges (UFUTA) regroupe aujourd'hui 35 000 personnes réparties dans tous les départements. Elle entend promouvoir le développement des organismes adhérents, avec le respect de leur autonomie. Elle se donne pour but de susciter des activités collectives valorisant les seniors dans la société, participant au bien vieillir, brassant les générations et promouvant l'accès à la culture pour tous et la formation tout au long de la vie.
Le rapport d'activité de l'Ufuta pour 2017-2018 indique ainsi : « Rappelons que Pierre Vellas, fondateur de la première “Université du Troisième Âge” à Toulouse en 1973, avait eu pour but d'offrir une éducation permanente, des activités culturelles diverses aux aînés, mais, avant tout, de créer une institution de santé publique donnant plus de priorités aux programmes de recherche appliquée pour améliorer les conditions de vie des aînés. Il avait la conviction que le fait d'offrir aux aînés des activités de formation leur procurerait une ouverture d'esprit, une envie d'aller vers les autres, et susciterait des comportements favorables à l'adaptation de tous les problèmes liés au vieillissement. »
Pour l'heure, le soutien public à ces initiatives se limite à la signature, en 2015, d'une convention multipartite entre l'Union française des universités tous âges, les ministères de l'éducation nationale, de l'enseignement supérieur et de la recherche, des affaires sociales et de la santé, l'Association des maires de France, la Conférence des présidents d'universités, et l'agence Erasmus + France/Éducation Formation.
Si l'entretien d'une activité intellectuelle et sociale est aussi important pour prévenir le déclin cognitif que la science le dit, il conviendrait de structurer sérieusement une offre de cours publics qui existe en partie déjà dans les territoires.
La considération dont jouit l'Université dans notre pays n'incite hélas guère à fonder trop d'espoirs en la matière, non plus que la description par Pierre Vellas lui-même des réticences auxquelles il s'est heurté 117 ( * ) .
Proposition : associer le ministère de l'enseignement supérieur à la politique de prévention de la perte d'autonomie ; développer les partenariats avec les universités de tous les âges afin de mailler le territoire d'offres d'activités intellectuelles à l'attention des seniors comme des jeunes, sans concurrence entre elles.
b) Élargir les possibilités de maintien et de reprise d'activité
Ne pas décourager la poursuite d'une activité professionnelle des personnes tant qu'elles s'en sentent aptes était aussi une des recommandations du rapport Laroque , dont l'exposé mérite d'être remis sous les yeux du lecteur du XXI e siècle : « L'exercice d'une activité, l'occupation d'un emploi, demeurent, dans bien des cas, un facteur d'équilibre physique et psychologique pour ces personnes. Aussi, serait-il, du point de vue de la collectivité, peu raisonnable de se priver de l'apport que les travailleurs âgés peuvent fournir à l'économie nationale, alors que les progrès de la médecine et de l'hygiène permettent aux hommes de conserver, plus longtemps qu'autrefois, la majeure partie de leurs aptitudes et que, socialement et humainement, il serait déplorable de condamner à une inactivité déprimante, au sentiment d'inutilité et au repliement sur soi-même qui en résulteraient, des individus encore en possession de leurs moyens.
Certes, il ne saurait être question, ni de dénier aux travailleurs le droit de prendre une retraite méritée, après une vie de labeur, ni par conséquent d'obliger, voire même d'inciter par une pression quelconque les personnes âgées à se maintenir en activité au-delà d'une limite convenable - et d'ailleurs variable selon les individus. [...] Mais, dans la mesure où, d'une part, la participation à l'activité des gens âgés qui le souhaitent présente un intérêt pour la société où les conditions économiques sont telles que l'emploi des personnes âgées ne limite nullement l'entrée des jeunes gens dans la vie active et ne risque en rien d'engendrer un chômage et ainsi, est non seulement possible mais rentable ; dans la mesure où, d'autre part, l'augmentation de la durée de la vie professionnelle permettra d'alléger les charges financières de la vieillesse que l'évolution démographique va inéluctablement accroître, on ne peut, a priori , écarter la solution qui consiste à éliminer les obstacles, de fait et de droit, matériels et psychologiques, qui, en l'état actuel, tendent à décourager les gens âgés et leur rendent impossible, dans de nombreux cas, l'exercice d'un “droit au travail” dont beaucoup voudraient continuer à user, pour autant qu'ils s'y sentent encore aptes [...] . »
De même, en 1974, Pierre Vellas estimait encore que « selon l'OMS », l'expérience avait démontré que « le fait de continuer à mener une vie active en tant que membre utile de la société assure au vieillard d'heureuses conditions d'existence et une bonne santé [...] La prolongation de la vie active, d'une part, et la mise à la retraite d'individus sains bénéficiant d'une grande expérience, d'autre part, créent une situation paradoxale. L'une des tâches importantes de la société future sera le remplacement de la retraite obligatoire par une activité volontaire correspondant à l'état de chacun. Tous pourront ainsi bénéficier d'une vie active et plus heureuse » 118 ( * ) .
Dans cette optique, l'augmentation du taux d'emploi des actifs en fin de carrière est indiscutablement un levier d'action directe sur la prévention de la perte d'autonomie , sujet sur lequel la commission des affaires sociales du Sénat a déjà eu l'occasion de faire des propositions 119 ( * ) .
Plus largement, tout ce qui adoucit l'impact des rythmes sociaux sur les physiologies et, en fin de carrière, ce qui amoindrit le choc du passage de la vie active à la retraite doit être encouragé. À cet égard, la piste de la retraite progressive semble en particulier avoir été trop peu exploitée. Créée en 1988, celle-ci permet aux salariés de travailler à temps partiel tout en bénéficiant d'une fraction de leur pension de retraite de base et complémentaire. Pérennisée par la réforme des retraites de 2010, elle ne concerne que les régimes alignés, le régime des exploitants agricoles et celui des professionnels libéraux.
Le décret pris en application de la réforme des
retraites de 2014 avait abaissé l'âge minimal nécessaire
pour y prétendre de 62 à 60 ans et maintenu la condition
d'avoir cotisé 150 trimestres, ainsi que l'accord de
l'employeur
- tenu de modifier le contrat de travail pour un temps
partiel. En conséquence, le nombre de bénéficiaires a
plus que quadruplé. Le dispositif reste toutefois confidentiel, la
retraite progressive ne concernant aujourd'hui guère plus de
15 000 personnes, ce qui est peu rapporté aux
600 000 nouveaux retraités annuels.
Le projet de loi sur les retraites retiré de l'ordre du jour au printemps 2020 en raison de l'épidémie de covid-19 élargissait certes le dispositif aux salariés en forfait jours, supprimait la condition d'avoir validé 150 trimestres et limitait les possibilités d'opposition de l'employeur, mais il reportait l'entrée dans le mécanisme à 62 ans.
Proposition : rendre significativement plus attractive la retraite progressive, l'élargir à l'ensemble des actifs et renforcer la promotion du dispositif lors des entretiens de préparation à la retraite.
Si une nouvelle réforme venait à être examinée de nouveau, l'objectif de mieux prévenir la perte d'autonomie dans un environnement économique qui fragmente les carrières à outrance, commanderait de chercher à préserver la liberté de chacun de se former, d'entreprendre, de se consacrer à une activité bénévole ou à sa vie de famille, dans l'esprit d'une protection sociale largement entendue, universelle et détachée du statut professionnel, bref de chercher à conférer aux travailleurs une garantie sous une forme qu'Alain Supiot a popularisée sous le nom de « droits de tirage sociaux ».
Leur conception n'était d'ailleurs guère éloignée de celle qu'avaient les pionniers de la vieillesse saine et active, comme en convainc à nouveau la lecture de Pierre Vellas : « on peut également procéder à des modifications plus audacieuses. On peut par exemple réduire la durée de la journée de travail ou de la semaine de travail afin de disposer de plus de temps libre [...] et en même temps retarder l'âge de la retraite ou réduire la durée des congés annuels. [...] Il est même possible de permettre aux travailleurs, notamment dans la fonction publique, de disposer de leur temps afin qu'ils puissent se libérer totalement de leur travail pendant une ou deux années, par exemple tous les six ou sept ans, à la manière de l'année sabbatique américaine. Et l'âge de la retraite serait reculé d'autant [...] Pour que formation continue et formation professionnelle puissent être assurées à tous les moments de la vie active, y compris au moment où l'on est proche de la retraite » 120 ( * ) .
En toute hypothèse, l'évolution de notre système de retraite vers un système plus universel, serait une première étape vers une politique de prévention plus efficace, comme le sous-entend le rapport Vachey de septembre 2019 : « La politique d'action sociale des caisses de retraite est une politique discrétionnaire gérée directement par la gouvernance de chacune des caisses sur la base de la connaissance de la situation de leurs assurés et des axes stratégiques choisis par les représentants des régimes. Les politiques d'action sociale menées participent d'ailleurs d'un enjeu plus large que la seule perte d'autonomie puisqu'il s'agit également de venir en soutien des retraités les plus modestes ou connaissant des situations sanitaires ou sociales difficiles. En outre, l'éparpillement des régimes de retraite ne permet pas aujourd'hui de favoriser une harmonisation des politiques d'actions sociales, chaque caisse étant responsable de ses propres assurés. »
B. LES PERSONNES OUBLIÉES DE LA PRÉVENTION
1. L'expression par les usagers de leurs préférences
Le principal outil de prise en compte des souhaits des personnes vieillissantes est aujourd'hui le conseil départemental de la citoyenneté et de l'autonomie (CDCA), issu de la fusion, par la loi ASV de 2015, des anciens comités départementaux des retraités et des personnes âgées et du conseil départemental consultatif des personnes handicapées.
Le code de l'action sociale et des familles dispose que le CDCA « assure la participation des personnes âgées et des personnes handicapées à l'élaboration et à la mise en oeuvre des politiques de l'autonomie dans le département. Il est compétent en matière de prévention de la perte d'autonomie, d'accompagnement médico-social et d'accès aux soins et aux aides humaines ou techniques. Il est également compétent en matière d'accessibilité, de logement, d'habitat collectif, d'urbanisme, de transport, de scolarisation, d'intégration sociale et professionnelle et d'accès à l'activité physique, aux loisirs, à la vie associative, à la culture et au tourisme » 121 ( * ) .
Le CDCA est consulté pour avis sur les documents de programmation de santé publique et médico-sociaux, le programme des conférences des financeurs de la prévention de la perte d'autonomie, les rapports d'activité de la MDPH, de la conférence des financeurs et des services départementaux chargés des personnes âgées avant transmission à la CNSA et des conventions que le département peut signer avec ses partenaires.
La partie législative du code énumère pas moins de seize catégories de représentants devant siéger en son sein. Il comporte « au moins deux formations spécialisées compétentes, respectivement, pour les personnes âgées et pour les personnes handicapées. Au sein de chaque formation spécialisée, il est constitué plusieurs collèges, dont au moins un collège des représentants des usagers et un collège des représentants des institutions, qui concourt à la coordination de ces dernières sur le territoire. »
Les CDCA peuvent ainsi compter plus de 80 membres. La lourdeur de leurs compétences consultatives obligatoires, leurs conditions d'organisation et de fonctionnement sont jugées rigides, et leurs moyens insuffisants. Le travail en réseau, entre les CDCA, destiné à partager les bonnes pratiques, n'en est qu'à ses débuts. Là encore, la comparaison avec le système d'expression des préférences au Danemark est déconcertante.
La représentation des personnes âgées au Danemark
Depuis 1997, la loi impose aux municipalités la création d'un conseil de dix membres élus directement par les citoyens de plus de 60 ans, qui sont aussi les seuls à pouvoir se porter candidats. Les conseillers sont élus pour un mandat de quatre ans parallèle à celui des conseillers municipaux. Le taux de participation à l'élection de ces conseils semble avoisiner les 50 %. Ils sont paritaires.
Les municipalités ont l'obligation de les consulter avant de prendre une décision qui concerne les personnes âgées, ce qui en pratique couvre des domaines aussi variés que la santé, les transports, les infrastructures, la politique culturelle ou les services aux personnes âgées, mais aussi le vote du budget. Leurs avis ne sont toutefois que consultatifs.
À l'expérience, ces conseils voisinent correctement avec les instances politiques et syndicales, n'exacerbent pas les conflits entre générations - leurs membres n'étant souvent pas moins grands-parents que seniors - et jouent un rôle important en particulier pour maintenir à un certain niveau la qualité des services d'aide à domicile.
Le rapport de la concertation Grand âge et autonomie recommande de créer des « conférences départementales du grand âge », qui regrouperaient les conférences des financeurs de la prévention de la perte d'autonomie et les conseils départementaux de la citoyenneté et de l'autonomie, et auraient vocation à définir une stratégie départementale de l'offre d'accompagnement et de soin aux personnes âgées, d'initier et de renforcer des dynamiques partenariales locales.
Il serait en tout cas utile d'alléger leur composition et de leur conférer un rôle plus direct dans la prise de décision.
Proposition : alléger la composition et le fonctionnement des CDCA et les intégrer plus directement dans le processus de décision.
2. Lutter contre l'isolement
« Il faudrait aussi résoudre les problèmes que posent l'isolement, la solitude, la ségrégation ou l'inadaptation sociale des personnes âgées dans une société qui les a exclues. » 122 ( * )
Le rapport des Petits frères des pauvres de 2019 123 ( * ) , dont les conclusions ont connu une dramatique actualité pendant le premier confinement du printemps 2020 124 ( * ) , estimait déjà à 4,6 millions le nombre de Français de 60 ans et plus ressentant de la solitude, et à 3,2 millions celui des personnes âgées risquant l'isolement relationnel, c'est-à-dire pouvant passer des journées entières sans parler à personne. Cette solitude et cet isolement touchent plus particulièrement les femmes, les personnes de plus de 85 ans et les personnes aux revenus modestes, les habitants des quartiers relevant de la politique de la ville, les petites agglomérations et les régions Centre-Val de Loire, Bourgogne-Franche-Comté et Nouvelle-Aquitaine.
Le rapport remis par Jérôme Guedj à l'issue de la première vague épidémique de covid-19 125 ( * ) formule trente-six propositions intéressantes pour lutter contre l'isolement des personnes âgées, visant à mieux faire entendre la voix des personnes âgées, soutenir les proches aidants et les professionnels du médico-social, s'appuyer sur la société civile, et mieux identifier les moyens financiers consacrés à cette politique.
Si la généralisation de visites à domicile à 75 ans devrait permettre de repérer efficacement les personnes isolées pour leur proposer des solutions, l'appel au bénévolat semble une piste également prometteuse. Au Danemark, on estime à 40 000 le nombre de personnes bénévoles pour l'aide aux personnes âgées, et le bénévolat des jeunes, en particulier, est fortement encouragé et valorisé socialement. La mobilisation de l'agence du service civique et de la réserve civique est ainsi un outil à renforcer.
Proposition : mobiliser davantage le service civique et la réserve civique pour lutter contre l'isolement des personnes âgées.
EXAMEN EN COMMISSION
___________
Réunie le mercredi 17 mars 2021, sous la présidence de Mme Catherine Deroche, présidente, la commission examine le rapport d'information de M. Bernard Bonne et Mme Michelle Meunier sur la prévention de la perte d'autonomie.
Mme Catherine Deroche , présidente . - Nous entendons ce matin la présentation par nos collègues Bernard Bonne et Michelle Meunier des conclusions du rapport qui leur a été confié sur la prévention de la perte d'autonomie.
M. Bernard Bonne , rapporteur . - Le rapport que nous vous présentons avec Michelle Meunier aujourd'hui est le second que nous rédigeons ensemble. Je me réjouis de cette continuité et de ce travail commun qui montre bien, je pense, que ce sujet n'est pas une question d'orientation politique mais relève bien de la volonté politique.
Nous avons regretté bien évidemment les contraintes qu'ont été celles de la période que nous vivons, qui ne nous a pas permis de visiter d'établissements et de structures, ni de nous déplacer au Danemark comme nous l'avions prévu pour mieux comprendre leur manière de prendre en charge les personnes vieillissantes.
Nous espérons que ce rapport pourra contribuer à ce que soit développée une meilleure prévention de la perte d'autonomie chez nos aînés.
Mme Michelle Meunier , rapporteure . - La prévention de la perte d'autonomie est un enjeu absolument fondamental pour les années à venir, mais moins évident à cerner qu'il y paraît.
Sur son caractère fondamental, il n'y pas lieu d'insister. Si les tendances récentes se poursuivent, la population française comptera 76,4 millions d'habitants en 2070 et le rapport entre les 20-64 ans et les plus de 65 ans passera de 2,7 à 1,7. De plus, le vieillissement sera tiré par les âges les plus élevés. La part des jeunes seniors, c'est-à-dire les 65-74 ans, devrait rester stable, autour de 11 %, tandis que les parts respectives des 75-84 ans et des plus de 85 ans devrait passer de 3 % et 6 % à plus de 8 % et environ 10 % de la population !
Cela ne veut pas forcément dire que la part des personnes dépendantes va exploser, car de nombreux facteurs entrent en jeu. La prévalence des maladies neurodégénératives, par exemple, diminue depuis quelques années en raison de l'amélioration de la prévention et de la hausse du niveau d'études. Au fond, on ne sait pas vraiment ce qui nous attend en termes de perte d'autonomie, mais la morphologie de la pyramide des âges donne une première idée du problème.
Celui-ci, pour autant, n'est pas facile à définir. Dépendance naguère, perte d'autonomie aujourd'hui : ces termes désignent couramment les déficits fonctionnels de l'individu vieillissant, ce qui est une approche un peu étroitement médicale. La prévention de la perte d'autonomie regroupe ainsi toutes les actions empêchant ou retardant cette issue presque fatale. Observons encore que le terme n'est pas très répandu chez nos voisins, qui parlent plutôt de soins de long terme.
On peut avancer, pour schématiser, que la prévention de la perte d'autonomie semble aujourd'hui appréhendée selon deux grandes approches. La première met l'accent sur la prévention primaire. La gériatrie contemporaine repose toujours en partie sur l'idée du « trépied préventif » selon lequel une bonne alimentation, un exercice physique suffisant et le maintien d'une activité intellectuelle et sociale sont à la base du vieillissement en bonne santé, bonnes pratiques à suivre à tout âge.
Une seconde catégorie d'approche, plus récente, mise sur le repérage de la fragilité, en tâchant de détecter des risques de dépendance. Cette idée a le vent en poupe, et sans doute est-elle d'autant plus prometteuse que les nouvelles technologies permettent un suivi individuel, voire un auto-suivi, et une prise en charge plus réactive que jamais. Une question demeure toutefois : la fragilité est parfois décrite comme un symptôme, parfois comme une latence, ce qui ne rend pas plus clair l'objectif de la prévention. Par ailleurs, la fragilité ne remet pas en cause la pertinence de la prévention primaire car, au fond, ne vaut-il toujours pas mieux agir sur les causes de la fragilisation avant de la repérer ?
Il ne faudrait cependant pas tirer prétexte de cette hésitation méthodologique pour ne rien faire, car ces approches sont en réalité complémentaires. À ce propos, on dit souvent que les données de la science manquent, qu'il faut créer des centres de preuve, développer la recherche, et probablement on a raison. Toutefois, les études qui s'empilent convergent largement pour indiquer à grands traits ce qui est efficace dans la prophylaxie du vieillissement accéléré.
Pour les résumer en quelques mots, ces études disent avoir la preuve qu'aux premiers rangs des pratiques efficaces pour prévenir la perte d'autonomie figurent : les programmes d'exercice physique, les interventions psychocorporelles - telles que le tai-chi, le chigong, le yoga ou la méditation - les interventions intergénérationnelles et les visites à domicile.
La science qui a établi ce clair diagnostic dit cependant aussi que le vieillissement est un processus continu et dépendant d'un grand nombre de facteurs physiques et psychiques. Beaucoup de nos interlocuteurs ont d'ailleurs insisté sur le fait que la prévention de la perte d'autonomie était en réalité la « promotion de la santé tout au long de la vie », ce qui ne facilite pas la tâche des pouvoirs publics. Sans parler des causes dont chacun sait l'impact, qu'il s'agisse des accidents de la vie, de la souffrance au travail, ou de la pollution environnementale - dont nous reparlerons la semaine prochaine. Bref, la politique de prévention de la perte d'autonomie déborde nécessairement le strict champ médico-social et devrait aussi chercher à permettre aux gens de vieillir heureux.
M. Bernard Bonne , rapporteur . - À partir de ces constats provisoires, les actions conduites en la matière sont-elles conformes à ce qu'il conviendrait de faire ?
Notre premier constat est que l'on ne peut pas encore vraiment parler de politique de prévention de la perte d'autonomie au sens de politique publique bien structurée. Le sujet n'est identifié que depuis une quinzaine d'années, depuis la période postérieure à la canicule de 2003. Le premier plan d'action à tenir compte du volet préventif est celui qu'a lancé en 2006 le ministre Philippe Bas, qui appréhendait déjà tous les problèmes du grand âge encore en débat aujourd'hui.
Le plan national d'action de la prévention de la perte d'autonomie de 2015 a été une autre étape essentielle. Précédé d'un travail d'expertise et de concertation sans précédent et inscrit dans le cadre dessiné par la loi d'adaptation de la société au vieillissement, il a constitué la première stratégie spécifiquement axée sur la prévention, sous forme de fiches action à l'attention des acteurs de terrain, notamment les nouvelles conférences des financeurs créée par la loi ASV.
L'actuelle stratégie Vieillir en bonne santé, présentée en janvier 2020, a affiché un caractère en apparence plus transversal, puisqu'elle a été présentée conjointement par la ministre de la santé Agnès Buzyn et le ministre du logement Julien Denormandie, mais elle est plus modeste dans son périmètre. Elle mise sur un plus grand ciblage de l'action publique. D'une part, en resserrant les rendez-vous de prévention au moment du passage à la retraite, qui sont proposés à un public choisi sur critère d'éloignement des soins. D'autre part, en tablant sur le développement du repérage de la fragilité au moyen des outils repérés par le rapport Libault.
Celui sur lequel les pouvoirs publics fondent le plus d'espoirs est l'outil Icope - pour integrated care for older people , mais I cope veut aussi dire en anglais j'y arrive, ou je fais face - déployé au sein du gérontopôle de Toulouse par le Pr. Bruno Vellas. Il s'agit à l'origine d'un programme conçu par l'OMS à partir de nombreuses publications scientifiques, qui prétend avoir identifié les six fonctions essentielles du maintien en autonomie : la mobilité, la mémoire, la vue, l'audition, la santé psychique et la nutrition. Sur cette base, une grille d'évaluation gériatrique et un outil numérique ont été élaboré, qui peuvent être utilisés par toute personne, des professionnels du médico-social aux agents de La Poste, en passant par les seniors eux-mêmes. Ceux-ci peuvent ainsi alimenter une application, qui communique avec le Gérontopôle, lequel organise, le cas échéant, la prise en charge adaptée.
La dernière stratégie en date s'appuie sur un ensemble d'acteurs dont les missions se sont précisées au fil du temps. Chacun mène une action utile dans son domaine de compétence : les départements évaluent les personnes et établissent des plans d'aide personnalisés, la caisse nationale d'assurance vieillesse et les autres caisses, en interrégime, fournissent des aides individuelles et collectives, la CNAM finance des rendez-vous de surveillance et des expérimentations de coordination des acteurs de soins, telle la démarche Paerpa, la CNSA alloue des concours aux départements pour financer les actions soutenues par les conférences des financeurs, l'agence nationale de l'habitat finance l'adaptation des logements, etc.
Le principal reproche que l'on peut faire à ces actions est, en première analyse, leur absence de coordination et, surtout, à ce stade, leur manque d'ambition : la part qu'occupe l'action sociale dans le budget de la CNAV ne cesse de diminuer depuis vingt ans, la part qu'occupe l'adaptation des logements dans le budget de l'ANAH diminue depuis cinq ans au profit des aides à la rénovation énergétique... Il manque à ces actions l'ampleur qu'appellent les projections démographiques.
Notre analyse repose donc sur le constat des progrès récents, qui sont réels, pour fonder un petit nombre de propositions politiques fortes.
Premièrement, les bons outils faisant les bons ouvriers, on ne saurait fournir aux personnes des solutions adaptées sans moyens modernes d'évaluation de leur situation.
Pour l'évaluation de la perte d'autonomie, l'outil principal est la grille Aggir. Le rapport de notre ancien collègue Alain Vasselle sur le cinquième risque soulignait déjà, en 2008 ( !), ses limites : ignorance de l'environnement de la personne, frontières floues entre les GIR, absence de reproductibilité entre les utilisateurs, mauvaise prise en compte des démences... Tandis que les outils anglo-saxons que sont les grilles SMAF ou RAI restent cités en exemple, les caisses de retraite ont développé leur propre outil d'évaluation pour les GIR 5 et 6, la grille Fragire ; la démarche Icope en promeut un autre ; si bien que l'évaluation multidimensionnelle instaurée par la loi ASV pour faire consensus a en réalité plutôt conduit la CNSA à ajouter un référentiel de plus sur le marché, dont l'utilisation varie d'ailleurs selon les départements.
Nous proposons donc que la CNSA mette de l'ordre dans les outils d'évaluation dans un délai raisonnable. Mieux : à présent que la CNSA gère la branche chargée du risque de perte d'autonomie, c'est une prestation universelle personnalisée évolutive et estompant les frontières entre les GIR qu'il reviendra à terme aux départements de servir aux personnes, en fonction de leurs besoins.
Deuxième chantier à entreprendre : mieux organiser le dépistage des risques. Le Haut conseil de la santé publique recommande des temps de prévention à trois âges clés : 45 ans, pour les risques de problèmes cardio-vasculaires ; 60-65 ans, pour encourager le maintien d'activités stimulantes et le lien social ; et 75 ans, pour insister sur l'activité physique.
S'agissant du premier rendez-vous, vers 45 ans, nous pensons que le système actuel de médecine de ville et de médecine du travail devrait suffire à assurer la surveillance médicale à cet âge - sous réserve d'engager les réformes que notre commission a déjà appelées de ses voeux. Les Britanniques ont fait le choix en 2008 d'imposer aux collectivités l'organisation de bilans de santé à partir de 40 ans. Les résultats ne sont pas à la hauteur des attentes pour un dispositif assez coûteux, et le ciblage du dispositif est envisagé depuis 2019.
Le Gouvernement mise, dans le cadre du plan Vieillir en bonne santé, avec l'appui de la CNAM et de la CNAV, sur les rendez-vous de prévention à 65 ans, ciblés sur les personnes à la retraite depuis six à douze mois et remplissant un critère d'éloignement des soins tel que l'absence de complémentaire santé, de déclaration d'un médecin traitant, ou l'absence de consultation d'un généraliste dans les douze mois précédant la retraite.
Il nous semble intéressant de systématiser les visites à domicile à partir de 70-75 ans, comme le proposait déjà le rapport Broussy de 2013. Les pays scandinaves ont en la matière montré l'exemple. Au Danemark, où nous nous sommes rendus... en visioconférence, ces visites à domicile sont obligatoires chaque année, sauf opposition de la personne, depuis 1998. Elles visaient jusqu'en 2016 les plus de 75 ans ; le seuil a été porté à 80 ans en raison de l'amélioration de l'état de santé général de la population. De telles visites peuvent très bien être faites par des infirmiers, des kinésithérapeutes, des ergothérapeutes et/ou des psychologues, afin de faire un diagnostic complet des besoins de la personne.
Cela supposerait de renforcer nos moyens humains car, pour l'heure, nous n'apparaissons qu'à la 29 e place mondiale en nombre d'ergothérapeutes pour 10 000 habitants, loin derrière les pays scandinaves, Malte ou encore la Slovénie : le Danemark en compte 22, et la France 2.
Mme Michelle Meunier , rapporteure . - L'adaptation des logements est un autre sujet crucial de prévention de la perte d'autonomie.
Les besoins sont considérables. L'ANAH estime à 6 %, soit 1,8 million, la part des logements de l'ensemble du parc de logements adaptés à la dépendance. À titre de comparaison, cette part est de 12 % en Allemagne et au Danemark, et de 16 % aux Pays-Bas.
Un rapport récent du centre d'études et d'expertise sur les risques, l'environnement, la mobilité et l'aménagement (Cerema) du ministère de la transition écologique, estime même à partir d'un recensement inédit à 2 millions le nombre de logements qui pourraient avoir besoin d'être rénovés compte tenu de leur état et de l'âge de leur occupant ; ce qui veut dire qu'au rythme de 67 000 rénovations par an, ce qui est l'objectif pour 2021, il faudrait 30 ans pour y parvenir.
Il faut donc non seulement faire plus et plus vite mais aussi faire mieux pour les usagers. Car les modalités de soutien public ont été récemment complexifiées. Outre les aides des Carsat et de l'ANAH, les ménages peuvent compter depuis l'an dernier sur Action logement, qui a mobilisé une impressionnante enveloppe d'un milliard d'euros pour financer la rénovation des salles de bain des foyers modestes, dans la limite de 5 000 euros.
L'articulation des différents dispositifs est loin d'être achevée. Même si Action logement doit intervenir en primo-financeur, les risques de financements redondants sont réels, de même que les effets d'aubaine. Surtout, les critères fixés pour prétendre aux aides de l'ANAH, des caisses de retraite ou d'Action logement diffèrent assez fortement, de même que les plafonds de ressources, ce qui rend l'expérience des usagers probablement assez difficile.
Ceux-ci n'ont d'ailleurs accès qu'à une information fragmentée en matière d'aide à l'aménagement du logement : les dispositifs associatifs existants sont les agences départementales pour l'information sur le logement, dont l'adaptation au vieillissement n'est pas tout à fait le coeur de métier, et les Cicat, les centres d'information et de conseil sur les aides techniques, qui ne sont présents que dans une vingtaine de départements. Il serait donc utile de généraliser ces services sur le territoire.
La politique de prévention de la perte d'autonomie manque ensuite de colonne vertébrale, tant au niveau national qu'au niveau local.
Au niveau national d'abord, les stratégies ministérielles sont rarement assorties d'éléments de pilotage très opératoires. Dépourvues d'objectifs, elles ne sont pas évaluées. Elles ne sont pas mêmes dotées d'une gouvernance de nature à coordonner des acteurs forcément nombreux. Les plans Cancer ou Alzheimer, par comparaison, se sont progressivement enrichis de structures de gouvernance propres à la bonne mise en oeuvre de leurs actions. Il nous semble ainsi utile de prévoir, pour la mise en oeuvre des plans nationaux, une gouvernance adaptée et un pilotage par objectif concrets - en matière de nombre de visites préventives ou de logements rénovés, par exemple.
Le plan d'action que nous appelons de nos voeux devra inclure un volet spécifique à l'outre-mer. Ces territoires se trouvent en effet dans une situation tout à fait exceptionnelle, surtout la Guadeloupe et la Martinique, qui passeront dans les trente prochaines années directement des départements les plus jeunes aux départements les plus âgés de France. Or dans ces territoires, où la vulnérabilité économique est grande, les indicateurs d'espérance de vie en bonne santé sont moins bons que dans l'hexagone et la perte d'autonomie est plus précoce. L'offre de prise en charge est en outre déficiente et les établissements parfois vétustes. Nous proposons en outre de modifier le droit positif pour y rendre possible la création de résidences autonomie, ce qu'empêche actuellement le code de la construction et de l'habitation.
Toujours au plan national, le périmètre de la branche autonomie gagnerait à être consolidé. La CNSA, qui se contentait auparavant de « contribuer au financement de la prévention », a désormais une mission de pilotage de cette politique, mais sans qu'aucun moyen d'action nouveau ne lui ait été transféré. Le rapport Vachey de septembre 2019 faisait des propositions intéressantes, comme la globalisation des enveloppes consacrées aux maisons pour l'autonomie et l'intégration des malades d'Alzheimer (MAIA) et au dispositif parcours de santé des personnes âgées en risque de perte d'autonomie (Paerpa), ou encore la concentration progressive des dispositifs d'aide à l'adaptation des logements dans la branche autonomie : le budget qu'y consacre l'ANAH ainsi que celui que consacre la CNAV aux aides individuelles et aux aides à l'investissement dans les établissements et résidences autonomie. C'est indiscutablement un premier pas. Il faudra aussi améliorer le suivi statistique des actes infirmiers de soins réalisés par les praticiens libéraux, voire des services d'aide à domicile, pour mieux organiser l'offre sur le territoire.
Au niveau local, nous proposons de rénover le fonctionnement des conférences des financeurs de la perte d'autonomie, créées par la loi ASV de 2015. Leur bilan est globalement positif et les actions qu'elles financent bénéficient à un nombre croissant de personnes. Mais l'évaluation des besoins pourrait être mieux ajustée et reliée aux priorités dégagées au niveau national, le fléchage des financements gagnerait à être simplifié. La logique d'effet de levier par les concours de la CNSA est utile, mais le soutien à l'offre d'actions serait plus solide si les financements étaient programmés de manière pluriannuelle. Enfin et surtout, le tour de table devrait être élargi à d'autres acteurs.
Plus largement, il nous semble qu'il faut donner au département de plus larges compétences pour conduire cette politique sur le terrain : en matière d'information des usagers, d'organisation des visites de prévention à domicile, de coordination des prises en charge, tout cela en collaboration avec les communes et les centres communaux d'action sociale.
M. Bernard Bonne , rapporteur . - Il nous a semblé enfin que la prévention de la perte d'autonomie exigeait une ambition autrement plus grande en faveur d'un cadre de vie général propice à la santé physique et psychique.
Nous pensons en effet que relève de la prévention ce qui permet aux gens de vieillir dans les conditions qu'ils ont choisies. Or les Français n'ont jamais préféré autre chose que de vieillir à domicile, à plus de 80 %. Nous plaidons par conséquent pour que soit enfin pris le virage domiciliaire dont il est si souvent question. Comment ?
D'abord, en nous fixant un objectif d'arrêt de construction d'Ehpad à un horizon raisonnable. Songez, mes chers collègues, que les Danois ont pris une telle décision... en 1987 ! Depuis cette date, le nombre d'établissements destinés aux personnes les plus dépendantes a diminué. Les prises en charges, là-bas, se font par défaut à domicile ; l'adaptation du logement est plus aisée, grâce aux visites domiciliaires obligatoires chaque année ; les Danois peuvent aussi rejoindre un logement adapté ou un habitat partagé et pourvu de services médicalisés, qui n'est pas un établissement fermé. Nous n'en sommes pas encore là : le plan de relance annoncé par le Gouvernement en septembre dernier prévoit la construction de 30 000 nouvelles places à l'horizon 2030...
Ensuite, inscrivons dans la loi la priorité donnée à l'accompagnement à domicile. En Allemagne, la loi dispose que la priorité doit être à la prise en charge des personnes dans un environnement familier. Le rôle des départements pourrait être précisé sur ce point. Au Danemark par exemple, les municipalités, qui ont la compétence de l'organisation de l'aide à domicile, sont incitées financièrement par l'équivalent des ARS à la gestion plus efficace des sorties d'hôpital... Expérimentons en outre de nouvelles formes de tarification des services d'aide à domicile, sous l'égide de la CNSA.
Développons les formes d'habitat intermédiaire, entre le domicile et l'Ehpad. Le rapport remis récemment par Denis Piveteau et Jacques Wolfrom fait d'intéressantes propositions pour développer ce qu'ils nomment eux l'habitat « accompagné, partagé, inséré dans la vie locale ». Il nous semble que les compétences des départements doivent être renforcées pour organiser le développement de cette forme d'habitat.
Certes, toutes les personnes vieillissantes ne pourront rester à domicile, ou même gagner un domicile adapté. Certaines devront être prises en charge dans un établissement médicalisé. Mais, même dans cette hypothèse, il faut inventer un nouveau type d'établissement, qu'il faudrait d'ailleurs appeler autrement qu'Ehpad. La crise sanitaire nous a hélas empêchés de visiter le village Alzheimer de Dax, dans les Landes, qui a été inauguré l'été dernier. Il faudra un peu de recul pour savoir exactement quelles leçons tirer de cette expérimentation, mais en première analyse, voilà le modèle : ménageant de véritables espaces privatifs, protecteur des résidents mais ouvert aux familles et aux habitants du quartier, qui peuvent profiter de ses commerces et de ses animations...
Il nous semble enfin que certaines dimensions importantes de la prévention de la perte d'autonomie sont trop rapidement oubliées. D'abord, l'activité sportive est encore sous-investie. Le ministère des sports développe une ambitieuse stratégie avec les maisons sport-santé mais ses services déconcentrés sont trop peu associés aux conférences des financeurs. Nous regardons en outre avec intérêt le développement de la prescription d'activité physique adaptée chez de nombreux voisins de la France, qui ne donne pas forcément lieu à remboursement par la sécurité sociale mais peut avoir un effet incitatif positif.
L'adaptation de l'environnement urbain au vieillissement est un autre sujet, d'une grande complexité. Nous observons simplement que l'encouragement par le droit mou a toujours été privilégié, au travers, essentiellement, du label « Ville amie des aînés », qui est en effet une très bonne initiative. Nous nous demandons toutefois si le moment n'est pas venu de repenser l'intégration de l'enjeu du vieillissement dans tous les documents d'urbanisme, comme c'est proposé depuis de nombreuses années.
Mme Michelle Meunier , rapporteure . - Il nous semble encore que la dimension proprement intellectuelle et sociale de la prévention est également sous-estimée. Un détail dit assez la restriction de notre conception du problème : il se trouve que le Pr Bruno Vellas, développeur du programme Icope, est le fils du juriste Pierre Vellas, l'inventeur dans les années 1970 des universités de tous les âges, dont le succès ne se dément pas. Or qui a aujourd'hui comme lui une vision globale de la prévention, qui passe aussi par l'encouragement du loisir studieux des personnes à la retraite ? Il nous semblerait de bonne politique que le ministère de l'enseignement supérieur soit associé à la politique de prévention de la perte d'autonomie, en s'impliquant dans la structuration d'une offre sur tout le territoire à l'attention d'une population dont le niveau d'études s'est élevé régulièrement, ce qui est une cause bien connue de recul des maladies neurodégénératives. La déconsidération dont les universités sont l'objet dans notre pays ne permet hélas pas de fonder beaucoup d'espoirs en la matière.
Enfin, il apparaît qu'une bonne politique de prévention de la perte d'autonomie s'attache à faciliter les transitions de la vie. En atténuant par exemple le passage de l'activité à la retraite, voire en laissant aux personnes la possibilité d'organiser leurs périodes de formation, de travail, de congé, comme ils le souhaitent. Cela impliquerait plus largement, de repenser notre système de protection sociale en le rendant plus universel et plus soucieux d'atténuer la fragmentation des carrières.
En conclusion, la vieillesse est ce que le philosophe François Jullien appellerait une « transformation silencieuse », que la pensée occidentale, si attachée au tranchant des concepts, a tant de difficulté à appréhender. Comme Platon peinant à concevoir « la neige en train de fondre » autrement que par les catégories de glace et d'eau, nous appréhendons le processus continu qu'est la vieillesse par des catégories administratives trop bien séparées les unes des autres : établissement, domicile, retraite, activité, GIR 1 à 4, GIR 5 et 6, etc. L'enjeu à relever demain consiste à offrir un accompagnement évolutif : par une analyse fine des situations et des besoins, l'organisation fluide de l'offre de solutions, l'encouragement au repos actif et le respect des choix de vie.
Nous vous remercions pour votre attention.
Mme Catherine Deroche , présidente . - Je vous remercie pour ces interventions très intéressantes. Je voudrais souligner la place des gérontopôles ; vous avez parlé de celui de Toulouse. Le gérontopôle des Pays de la Loire a été mis en place en 2010 par le conseil régional qui le soutient beaucoup financièrement. Dans les quatre volets, il y a un volet silver economy , indéniable, un volet formation et un volet recherche. J'ai en charge ce gérontopôle dans la mission santé et nous avons demandé d'axer le soutien aux territoires pour la prise en compte dans leurs politiques publiques de la transition démographique. Une étude a été faite par le gérontopôle dans une communauté d'agglomération rurale, Les Mauges, sur la construction d'une politique de l'habitat en tenant compte de la part importante des personnes âgées.
Mme Florence Lassarade . - Quand on voit la place si restreinte du sport à l'heure actuelle, particulièrement en temps de covid, le peu de promotion du sport à tout âge mais le nombre d'étudiants sur le marché, on se dit qu'il y a encore du travail...
Concernant l'intergénérationnel, je suis régulièrement sollicitée pour des initiatives d'habitat partagé qui souvent n'aboutissent pas. Sur mon expérience, certes récentes, un seul a été jusqu'à son terme, grâce à un conseiller départemental qui l'a suivi de près. Cela fonctionne-t-il dans d'autres pays européens ?
Je pense qu'il est important de ne pas sectoriser, de ne pas ghettoïser les âges : il faut une mixité, un esprit intergénérationnel ; il faut que les plus âgés ne se sentent pas âgés et évoluent, notamment sur le plan sportif, à un niveau correct et non pas sénile.
M. Laurent Burgoa . - Je souhaite remercier les rapporteurs pour la qualité de leur intervention. Je voudrais revenir sur la problématique du logement. Bernard Bonne l'a évoqué, nous pourrions intégrer cette problématique dans nos documents d'urbanisme - SCOT, PLH, PLU, PLUI.
Ce rapport pourrait servir de base à notre collègue Philippe Mouiller missionné dans le cadre de la délégation aux collectivités territoriales pour réfléchir aux liens entre collectivités territoriales et santé. Dans le Gard, nous avons le dispositif de « Maisons en partage » qui fonctionne très bien - surtout en ruralité, plus difficilement en cadre urbain. Ne faut-il pas réfléchir, à l'heure des vingt ans de la loi relative à la solidarité et au renouvellement urbain, à un cadre qui conseillerait - sans l'imposer - aux élus locaux de faire un effort important de logements sociaux destinés à des personnes d'un certain âge qui souhaiteraient vivre en autonomie ? Cette réflexion doit être menée.
M. Daniel Chasseing . - La question de la prise en charge de la dépendance est très importante pour l'avenir. Je remercie les rapporteurs pour l'éclairage qu'ils nous donnent, notamment avec l'exemple de l'Allemagne ou du Danemark avec l'augmentation du vieillissement à domicile.
Je voudrais insister sur le retard de l'adaptation des logements, au vieillissement ainsi qu'à l'isolation, avec la question de la rénovation énergétique.
Je pense en outre qu'il n'y a pas assez de coordination. Il faudrait une décentralisation plus grande aux départements du maintien à domicile et de la prise en charge en Ehpad. Entre le Paerpa, les services d'aide et d'accompagnement à domicile (SAAD), les services de soins infirmiers à domicile (Ssiad), les servies polyvalents d'aide et de soins à domicile (Spasad)... Cela devient compliqué. La place de l'Ehpad devrait être plus importante et plus ouverte sur l'extérieur. Il pourrait y avoir une plateforme départementale pour le maintien à domicile, déclinée depuis l'Ehpad : celui-ci serait chargé d'envoyer les professionnels du domicile chez les personnes âgées ; le Ssiad serait une partie de l'Ehpad. L'Ehpad aurait davantage d'accueil de jour, temporaire, et de visites à domicile.
Enfin, même lorsque les gens sont de plus en plus dépendants, il faut qu'ils soient heureux en Ehpad, il ne faut pas que, faute de personnels en nombre suffisant, le service soit fait à la chaîne.
M. Jean-Luc Fichet . - Ce rapport est très intéressant. Je pense qu'un aspect n'est cependant pas suffisamment évoqué : l'alimentation. Beaucoup de personnes âgées souhaitent demeurer à domicile mais sont confrontées à deux problèmes : la solitude, d'une part, et la peur de la chute, d'autre part, quand elles sont éloignées de tous les services.
Dans mon territoire, nous avons mis en place un service de portage de repas à domicile, qui permet aux personnes de recevoir des visites tous les jours ou plusieurs fois par semaine. Au-delà du repas de qualité, la personne qui livre reste quelques minutes avec la personne âgée, permettant d'observer l'état de cette dernière.
Lutter contre la solitude est quelque chose de très important. Mais cela nécessite aussi que la personne qui livre le repas soit formée et soit en lien avec l'équipe médicale. Le portage tel que nous l'avons conçu est approuvé par le médecin, pour valider la prise en charge mais aussi éviter l'abus et la concurrence avec le portage privé. Pour ce dernier, il devrait également y avoir des exigences.
Certaines personnes âgées reçoivent à domicile des visites à longueur de temps par les différents services que nous venons de citer, ce qui est souvent mal vécu. Il faut que la volonté de vivre soit préservée, elle peut se dégrader rapidement. Tout ceci peut s'appuyer sur un Ehpad ou un hôpital local.
Mme Monique Lubin . - Je vous remercie pour ce rapport et cette continuité de travail très intéressante. J'ai trouvé votre proposition sur l'arrêt de construction d'Ehpad extrêmement ambitieuse et, disons-le, disruptive. Je trouve cette façon de dire très intéressante : peu osent formuler cela et nous réclamons souvent la création de nouvelles places d'Ehpad dans nos territoires. Surtout, cette proposition correspond bien à la volonté majoritaire des Français de vieillir dans de bonnes conditions, si possible à domicile ou en tous les cas dans un domicile hors d'un Ehpad.
Il y a une partie que vous n'abordez cependant pas, je pense que c'est un choix, c'est le financement. Cela va demander un financement public très important.
M. René-Paul Savary . - Pas d'histoire d'argent entre nous !
Mme Monique Lubin . - Ce que vous présentez est le chemin qu'il va falloir prendre. À un moment, ne va-t-il pas falloir mettre les pieds dans le plat : comment finance-t-on et quand prendra-t-on des décisions courageuses à ce sujet ?
J'entends également mon collègue Jean-Luc Fichet sur l'expérience de son territoire. Ces expériences locales sont nombreuses. Ne pourrait-on pas avoir une sorte de recueil de ces expériences qui émergent dans nos territoires, éventuellement généralisables ?
M. Bernard Bonne , rapporteur . - Nous avons préconisé un arrêt de la construction des Ehpad car il est temps de faire un choix. Mais il faudra développer d'autres types de structures, telles les résidences autonomie et les logements individuels. Les Ehpad ne doivent recevoir que les personnes en fin de course et souffrant de troubles neurodégénératifs.
Sur le financement, je pense que si on arrête de construire des Ehpad, on disposera de plus de moyens pour la création d'autres habitats, qui peuvent prendre différentes formes. Je rejoins Laurent Burgoa, il faut trouver un moyen d'obliger la création de ce type de structures dans tous les départements, car elles répondent à la demande des personnes âgées.
Sur l'expérience je rejoins Mme Lubin, je crois qu'il faut arrêter d'inventer l'eau chaude dans tous les départements. C'est à la CNSA de centraliser les bonnes pratiques et d'informer sur ce qui se fait afin que les départements procèdent aux adaptations éventuellement nécessaires.
Je suis d'accord avec Jean-Luc Fichet, l'alimentation est essentielle. Avoir une bonne alimentation est l'un des grand plaisirs des personnes âgées, c'est parfois ce qui leur reste. C'est ce qui manque dans les Ehapd où, trop souvent, l'alimentation est donnée à des heures inacceptables et où les repas sont pris trop rapidement. Il faut insister sur cet aspect important pour les résidents. À domicile, je crois que la livraison des repas est aussi très importante et permet de rendre visite aux personnes pour assurer un suivi.
S'agissant de la coordination, je suis tout à fait d'accord avec ce qui a été dit. Il faut que dans chaque département soit mis en place un dispositif de coordination de l'ensemble des acteurs intervenant auprès de la personne âgée. Comme l'a dit M. Chasseing, cette coordination devrait permettre d'organiser les horaires d'intervention des différents intervenants auprès de la personne âgée, pour assurer une bonne répartition dans la journée.
L'activité sportive est évidemment cruciale mais, par exemple, qui parmi nous fait régulièrement du sport ? Or il faut commencer tôt et bien avant de commencer à perdre une partie de son autonomie. L'activité sportive devrait être permanente.
Mme Michelle Meunier , rapporteure . - Nous avons bien conscience que les rapports se multiplient sur ces questions pour masquer l'éloignement à l'horizon du projet de loi grand âge et autonomie. Or il faudra passer par la voie législative pour faire avancer un certain nombre de choses.
Pour répondre à la présidente, notre intention au départ était d'auditionner le professeur Gilles Berrut mais le temps ne nous l'a pas permis. Il y a des expériences intéressantes sur les territoires dont il faut s'inspirer, au-delà du programme Icope développé à Toulouse.
Concernant l'habitat, nous considérons que l'Ehpad ne doit pas être le point central de la prise en charge et qu'il faut développer d'autres formules, notamment l'habitat partagé et l'habitat intergénérationnel.
Concernant l'alimentation, c'est aussi le rôle des CCAS, qui assurent le portage de repas. La formation est un des vecteurs pouvant atténuer l'isolement et donner envie de sortir de chez soi. Je rejoins également ce qu'a dit M. Chasseing sur la coopération des acteurs. Nous pensions que les choses doivent s'organiser autour du département en cercles concentriques, au plus proche des besoins de la personne.
M. René-Paul Savary . - Je voudrais insister sur la complexité qui réside dans le trop grand nombre d'acteurs intervenant sur le grand âge. La personne ayant besoin de soins fera appel au Spasad, puis au Ssiad ; quand elle aura contacté le Cicat et la MDPH elle sera peut-être envoyée en Ehpad et, après sollicitation du CLIC, bénéficiera peut-être du dispositif Paerpa ou d'une MAIA... Compte tenu de la multiplicité d'acteurs, on fait des instances de coordination, un guichet unique... Jusqu'à ce que chacun se retrouve guichet unique !
Avant d'exiger des financements supplémentaires, on ferait déjà bien de concentrer les financements existants. Les Carsat, qui financent les aides destinées aux personnes en GIR 5 à 6, ne sont pas incitées à investir dans la prévention puisque cela profite aux départements, qui gèrent les personnes en GIR 1 à 4... Il faudrait mettre fin aux financements des ARS et des Carsat et que l'on ait un unique financeur, ce qui sera source d'efficacité.
Le maintien à domicile est une bonne chose mais le risque est l'isolement et la malnutrition donc il faut être vigilant. En même temps qu'est réalisée la rénovation énergétique des logements, il pourrait être procédé à leur adaptation à la dépendance, ce qui suppose d'avoir une approche transversale des politiques publiques.
Il faut aussi travailler aussi sur le recours à la robotique dans les établissements. Toute charge répétitive pourrait être effectuée par un robot, afin que le personnel se consacre davantage aux relations humaines et à l'empathie. Avec ma collège Marie Mercier, nous avions rédigé en ce sens un rapport sur la robotisation des emplois de service, au nom de la délégation sénatoriale à la prospective. Il faut aussi renforcer les travaux de recherche.
Concernant le sport, je partage les propos qui ont été tenus. L'activité sportive, c'est de l'oxygène pour les muscles et le cerveau. La tête et les jambes fonctionnent ensemble !
Mme Cathy Apourceau-Poly . - Je remercie les rapporteurs pour leur travail. Il y a tant de choses à dire sur la santé et le logement des personnes âgées. Le maintien à domicile n'est pas toujours évident. Dans mon département, nous comptons 60 000 anciens logements miniers. Ce sont des passoires thermiques, ils ont un étage, donc leur mise aux normes est très couteuse.
Je souhaite parler des aides à domicile, qui sont la condition du maintien à domicile. Actuellement, ces professionnels ne vont pas bien. Ce sont très souvent des femmes qui ont de petits salaires et qui se sont battues pour une prime car elles étaient laissées de côté par le Gouvernement. Elles sont encore aujourd'hui les laissées-pour-compte de la vaccination, alors qu'elles se rendent au domicile des personnes âgées. Je le vois dans mon département, elles sont peu à être vaccinées. Elles gagnent entre 1 000 et 1 200 euros par mois, mais je considère que c'est du vol. Elles font bien souvent des distances supplémentaires de 10 à 15 kilomètres par jour sans que cela soit pris en compte dans leur rémunération, c'est scandaleux.
Cette crise sanitaire a mis en lumière les services à domicile et les Ehpad. Sur le financement, ne pensez-vous pas, comme le propose mon groupe, qu'il faudrait créer une contribution de solidarité des actionnaires pour financer la perte d'autonomie ?
Mme Laurence Garnier . - À mon tour, je souhaite remercier les rapporteurs. Le sujet qui est face à nous est immense mais trop souvent absent du débat public. Les dispositifs d'habitat partagé et de logement intergénérationnel sont très intéressants. Sauf que sur mon territoire, les maires en font des appréciations diverses, sans qu'on arrive à bien comprendre pourquoi. Il semblerait que ces types d'habitat aient du mal à se développer ; peut-être ne sont-ils pas adapté à notre culture.
Des résidences services se mettent en place et je suis effarée de leur coût pour les résidents. Tout le monde n'aura pas la possibilité de se loger dans ce type de résidence. Je crains que la prise en charge de la perte d'autonomie ne soit liée aux moyens financiers des personnes âgées.
Mme Viviane Malet . - Je voudrais pour ma part insister sur l'habitat des personnes âgées et des personnes handicapées dans les départements d'outre-mer. Nous n'avons ni les résidences autonomie ni les foyers logement car la loi nous l'interdit. Nos populations commencent à vieillir et c'est maintenant qu'il faut se saisir de ce problème.
Nous avons à La Réunion un taux d'équipement en Ehpad pour 1000 personnes très inférieur à la moyenne nationale : 47 places, contre 122 dans l'hexagone. Nous en avions parlé avec plusieurs parlementaires lors du plan logement outre-mer (PLOM) l'an dernier. Dans le plan 2019-2022, une mission d'inspection sur les résidences pour personnes âgées devait être dépêchée, sans suite à ce jour...
Notre commission devrait s'en saisir également : nous avons du retard alors que notre population est précaire, et vieillissante. Nous avons besoin de construire un modèle spécifique outre-mer pour le logement des personnes âgées.
Il y a quelques mois, des pensions marron, insalubres, se sont multipliées dans l'île, avant d'être fermées par l'agence régionale de santé. Ce n'est clairement pas un bon modèle pour nos aînés.
Mme Annie Le Houerou . - Concernant la sécurisation du maintien à domicile, nous sommes tous d'accord sur la difficulté d'organisation des équipes d'accompagnement de proximité et de coordination de ces équipes.
Je voudrais poser la question de la démographie médicale. Sécuriser le maintien à domicile, c'est aussi assurer un accompagnement médical de proximité. Or beaucoup de médecins ne se déplacent plus à domicile. Une autre question, connexe, est celle de la couverture médicale de nuit. Les équipes d'intervention sont peu mobiles la nuit, où une bonne partie des personnes vieillissantes rencontrent des difficultés. Les plans d'aide sont de plus en plus restreints quand les besoins sont immenses. La question est, là encore, celle du financement. Malheureusement, si des moyens ne sont pas mobilisés pour l'aide à domicile, nous n'arriverons pas à assurer une bonne prise en charge des besoins de nos aînés aujourd'hui, ni des nôtres demain.
Mme Corinne Imbert . - Je voudrais pour ma part insister sur la prévention des chutes. Des actions sont souvent menées mais il n'y a pas de véritable politique de prévention en la matière.
Vous avez parlé d'habitat partagé, d'habitat collectif ; que pensez-vous de l'accueil familial regroupé ?
Enfin, pouvez-vous nous dire un mot rapide du problème des personnes handicapées vieillissantes, pour lesquelles nous manquons de places d'accueil.
M. Bernard Bonne , rapporteur . - Oui, il faut davantage de coordination. Mais notre collègue M. Savary le sait bien en tant qu'ancien président de conseil départemental, cette coordination est très difficile à mettre en place. Sur la robotique, sur la recherche, nous sommes tout à fait d'accord.
Concernant les résidences pour seniors ou partagées, le coût est parfois important mais il faut que nous arrivions, au niveau des municipalités, à les développer et permettre à tout le monde d'y entrer sans regarder les revenus.
La démographie médicale est en effet un problème : il n'y a plus de visite, plus de visite de nuit, plus de service d'urgence. Il faut organiser des visites, pas nécessairement de médecins, peut-être des Ssiad. Il faut mettre en place des structures autour de l'Ehpad ou peut-être d'une structure hospitalière.
Madame Imbert, je partage votre préoccupation sur la prévention des chutes. Concernant l'accueil familial, j'ai toujours eu des craintes à ce sujet en tant que président de conseil départemental ; je préfère rappeler l'importance du bénévolat et de la famille, qui doivent être mis en avant.
Mme Michelle Meunier , rapporteure . - Toutes vos remarques et vos questions plaident encore une fois pour une loi grand âge et autonomie.
Je partage le sentiment de Mme Apourceau-Poly. Sur la question du financement, je vous renvoie aux rapports de M. Libault et de Mme El Khomri, qui demandaient des moyens supplémentaires pour l'accompagnement des personnes âgées en établissement comme à domicile. S'agissant du reste à charge, du coût, et des moyens des personnes âgées, je vous renvoie sur le premier rapport réalisé avec Bernard Bonne.
Concernant l'habitat intergénérationnel, le rapport de Denis Piveteau et Jacques Wolfrom a fait d'intéressantes propositions. Les débuts sont peut-être timides, mais c'est un modèle que nous retrouverons dans nos territoires.
Le sujet de la prévention de la perte d'autonomie revêt une dimension très particulière dans les outre-mer, notamment pour la Guadeloupe et la Martinique. Nous préconisons de lever les freins pour la création des résidences autonomie, ce que ne permet pas le code de la construction et de l'habitation.
Mme Catherine Deroche , présidente . - Je vous remercie. Nous sommes tous d'accord, naturellement, pour autoriser la publication des conclusions de nos collègues sous la forme d'un rapport d'information.
La commission des affaires sociales autorise la publication du rapport d'information.
LISTE DES PERSONNES ENTENDUES
___________
Société française de gériatrie et de gérontologie (SFGG)
Olivier Guérin , président
Jean-Pierre Aquino , délégué général
Pr Olivier Saint-Jean , chef de service de gériatrie, Hôpitaux universitaires Paris Ouest - Université de Paris
Caisse nationale de solidarité pour l'autonomie (CNSA)
Virginie Magnant , directrice générale
Stéphane Corbin , directeur adjoint
Haute Autorité de santé (HAS)
Dominique Le Guludec , présidente du Collège de la HAS
Catherine Grenier , directrice de la Direction de l'amélioration de la qualité et de la sécurité des soins (DAQSS)
Véronique Ghadi , directrice de la Direction de la qualité de l'accompagnement social et médico-social (DiQASM)
Direction générale de la cohésion sociale (DGCS)
Virigine Lasserre , directice générale
Antoine Meffre , chef de bureau « Prévention perte d'autonomie et parcours de vie des personnes âgées »
Emmanuelle Clément , chargée de mission
Fédération française des masseurs kinésithérapeutes
Sébastien Guérard , président
Richard Dana , délégué général
Jérôme Guedj , auteur du rapport « Lutter contre l'isolement des personnes âgées et fragiles en période de confinement »
Direction générale de l'offre de soins (DGOS)
Sylvie Escalon , sous-directrice
Anne-Noëlle Machu , chargée de mission, bureau Prises en charge post aiguës, pathologies chroniques et santé mentale - R4
Caisse nationale d'assurance vieillesse (CNAV)
Gérard Rivière , président du conseil d'administration
Renaud Villard , directeur général
Frédérique Garlaud , directrice nationale de l'action sociale
Sébastien Monié , directeur de Cabinet
Association Old'up
Marie-Françoise Fuchs , présidente d'Honneur, Fondatrice
Martine Gruère-Arnaud , vice-présidente
Union nationale des centres communaux d'action sociale (UNCCAS)
Joëlle Martinaux , présidente
Benoit Calmels , délégué général
Fédération des Prestataires de Santé à Domicile (Fedepsad)
Didier Perrin , directeur général du Groupe Vivisol France
Alexandra Duvauchelle , déléguée générale
Patrice Rixein , membre du bureau
Association française des aidants
Gweanelle Thual , présidente
Direction de la sécurité sociale (DSS)
Franck Von Lennep , directeur
Marianne Kermoal-Berthomé , cheffe de service, adjointe au directeur
Projet Oldyssey
Clément Boxebeld et Julia Mourri , fondateurs et auteurs du livre « Oldyssey - Un tour du monde de la vieillesse »
Assemblée des départements de France (ADF)
Frédéric Bierry , président du Département du Bas-Rhin et Président de la commission des Affaires sociales
Luc Broussy , président de France Silver Eco, président du Conseil National de la Silver Economie
Réseau Francophone des Villes Amies des Aînés
Pierre-Olivier Lefebvre , délégué général
Agence nationale de l'habitat (ANAH)
Valérie Mancret-Taylor , directrice générale
Marielle Ferret , chargée de mission Autonomie
Martin Lagane , chef du pôle Communication, coordination et relations institutionnelles
Agirc-Arrco
Jean-Claude Barboul , président
Frédéric Roullier , directeur de cabinet
Eva Almeida , médecin coordinateur des centres de prévention
Direction des sports (DS)
Gilles Quénéhervé , directeur des sports
Christèle Gautier , cheffe du bureau de l'élaboration des politiques publiques du sport
Direction de l'habitat, de l'urbanisme et des paysages
François Adam , directeur de l'habitat, de l'urbanisme et des paysages
Laurent Bresson , sous-directeur des politiques de l'habitat
Caisse nationale d'assurance maladie
Annie Fouard , responsable du département de l'hospitalisation
Saïd Oumeddour , responsable du département de la prévention et de la promotion de la santé
Fanny Richard , directrice de l'intervention sociale et de l'action aux soins
Garménick Leblanc , responsable de la cellule médico-sociale
Présanse
Martial Brun , directeur général
Corinne Letheux , médecin-conseil de Présance
Haut Conseil au financement de la protection sociale
Dominique Libault , président du HCFPS, directeur de l'école nationale supérieure de sécurité sociale (EN3S)
Direction générale de la santé - Sous-direction de la santé des populations et de la prévention des maladies chroniques
Pierre Buttet , chef du bureau des maladies chroniques non transmissibles
Éliane Vanhecke , chargée de prévention des pathologies liées au vieillissement, bureau des maladies chroniques non transmissibles
Denis Piveteau , conseiller d'État, et Jacques Wolfrom , directeur général du groupe Arcade-VYV, auteurs du rapport « Demain, je pourrai choisir d'habiter avec vous ! »
AG2R La Mondiale
André Renaudin , directeur général
Béatrice Saillard , directeur des relations extérieures
Cécile Waquet , directrice adjointe Métier Santé Prévoyance
Jean-Pierre Diaz , conseiller technique auprès du directeur général
Gérontopôle de Toulouse
Bruno Vellas , coordonnateur du Gérontopôle, chef de service du département de médecine interne et de gériatrie du CHU de Toulouse l
Conseil départemental de la Mayenne
Olivier Richefou , président
Milena Munoz , conseillère
Maison départementale de l'autonomie du conseil départemental de la Mayenne
Anne Dauzon , directrice adjointe
Sandy Rameau , chargée de mission Observation et prospective
Caroline Ferrari , ambassadrice de France au Danemark
Municipalité de Copenhague, Danemark - Département Personnes âgées et logement
Jakob Krogh , directeur
Healthcare Denmark
Anne Smetana , directrice adjointe
Ministère de la Santé, Danemark
Anne Bækgaard , consultante, ministère des affaires sociales
Gry Salling Midttun , conseillère, ministère de la santé et des personnes âgées
CONTRIBUTIONS ÉCRITES
Bernard Ennuyer , sociologue
Conseil départemental de la Mayenne
Conseil départemental du Morbihan
* 1 Voir notamment Valérie Rosso-Debord, rapport sur la prise en charge des personnes âgées dépendantes fait au nom de la commission des affaires sociales de l'Assemblée nationale, juin 2010 ; Martine Pinville, Relever le défi politique de l'avancée en âge , rapport remis au Premier ministre en 2012 ; Luc Broussy, rapport de la mission interministérielle sur l'adaptation de la société française au vieillissement de sa population, janvier 2013 ; Jean-Pierre Aquino, Patrick Gohet et Céline Mounier, Anticiper pour une autonomie préservée , rapport du comité avancée en âge, prévention et qualité de vie, février 2013 ; plan national d'action de prévention de la perte d'autonomie, septembre 2015 ; OMS, Rapport mondial sur le vieillissement et la santé , 2016 ; Cour des comptes, Le maintien à domicile des personnes âgées en perte d'autonomie , juillet 2016 ; HCFEA, Le soutien à l'autonomie des personnes âgées à l'horizon 2030 , novembre 2018 ; Audrey Dufeu-Schubert, Réussir la transition démographique et lutter contre l'âgisme , décembre 2019... et probablement on en oublie.
* 2 « La qualité nutritionnelle, grande absente des débats sur l'alimentation », dans Le Monde , le 14 octobre 2017.
* 3 « Des sociétés qui assimilent la vieillesse à l'obsolescence n'aident pas à avoir envie de vieillir », dans Le Monde , le 26 février 2021.
* 4 Andrew S. P. Lim et al., “Seasonal plasticity of cognition and related biological measures in adults with and without Alzheimer disease: Analysis of multiple cohorts”, PLOS Medicine , 2018, cité par « Environnement et santé : les personnes âgées fragiles les plus à risques », sur agevillage.com : le fonctionnement cognitif serait meilleur à la fin de l'été et au début de l'automne. La différence équivalait, en moyenne, à 4,8 ans de déclin cognitif lié à l'âge.
* 5 François Jullien, Les transformations silencieuses , Paris, Le Livre de poche, 2010.
* 6 Bernard Ennuyer, « Les malentendus de l'“autonomie” et de la “dépendance” dans le champ de la vieillesse », Le sociographe , 2013/5 (Hors-série 6), p. 139-157.
* 7 Décret n° 2010-1764 du 30 décembre 2010 portant création du comité interministériel de la dépendance.
* 8 Article L. 232-1 du code de l'action sociale et des familles, dans sa rédaction issue de la loi n° 2001-647 du 20 juillet 2001.
* 9 Bernard Ennuyer, art. cit.
* 10 Voir par exemple Jean-Fabien Spitz, Le moment républicain en France , Paris, Gallimard, 2005.
* 11 Voir par exemple le « Livre blanc de la fragilité » : Société française de gériatrie et de gérontologie, Repérage et maintien de l'autonomie des personnes âgées fragiles , 2015.
* 12 Voir Hervé Michel, « La notion de fragilité des personnes âgées : apports, limites et enjeux d'une démarche préventive », Retraite et société 2012/1 (n° 62), pp. 174-181.
* 13 Bernard Ennuyer, art. cit.
* 14 Auditions du Pr. Olivier Saint-Jean, de la Société française de gériatrie et de la DGOS.
* 15 Jean-Pierre Aquino, « Le plan national “bien vieillir” », Gérontologie et société , 2008/2 (vol. 31/n° 125), p. 39-52.
* 16 Loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
* 17 Article L. 1411-1 du code de la santé publique, dans sa rédaction issue de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 18 Voir infra .
* 19 Les développements qui suivent s'appuient sur le rapport du député André Flajolet, Les disparités territoriales des politiques de prévention sanitaire , 2003, notamment son annexe 1.
* 20 RS Gordon Jr., « An operational classification of disease prevention » , Public Health Rep. , 1983;98(2):107-109.
* 21 Voir infra .
* 22 Insee, France, portrait social , décembre 2020.
* 23 Carrie D. Patnode et al., « Screening for cognitive impairment in older adults », JAMA , 2020;323(8):764-785.
* 24 Cicéron, Caton l'Ancien ou de la vieillesse , XI, trad. Vincent Ravasse, cité dans le cahier prospectif de la CNSA « Pour une politique de prévention au service de l'autonomie », 2010.
* 25 Nadia Sourial et al., « Implementing frailty into clinical practice: a cautionary tale », in J Gerontol A Biol Sci Med Sci., 2013 December;68(12):1505-1511.
* 26 Béatrice Lamboy et al. « Synthèse sur les interventions probantes favorisant le vieillissement en bonne santé », Gérontologie et société , 2019/3 (vol. 41 / n° 160), p. 97-120. Voir aussi le référentiel de la HAS, Prescription d'activité physique et sportive - les personnes âgées , juillet 2019.
* 27 Nathalie Blancpain, « Le vieillissement de la population française est-il inéluctable ? », dans Économie et statistique , Insee, décembre 2020.
* 28 Nathalie Blancpain, art. cit.
* 29 L'expression est du démographe Gilles Pison, cité par Nathalie Blancpain, art. cit.
* 30 Territoires et vieillissement : où vieillira-t-on demain ? , Note de Matières grises, juin 2018.
* 31 Thomas Deroyon (Drees), 2020, « En 2019, l'espérance de vie sans incapacité à 65 ans est de 11,5 ans pour les femmes et de 10,4 ans pour les hommes », Études et Résultats , n° 1173, Drees, décembre 2020.
* 32 Insee, France, portrait social , décembre 2020.
* 33 Sur la pertinence de cette grille d'analyse, voir infra .
* 34 Insee, France, portrait social , 2020, p. 262.
* 35 HCFEA, Le soutien à l'autonomie des personnes âgées à l'horizon 2030 , tome 2, Orientations , novembre 2018.
* 36 HCSP, Prévention de la maladie d'Alzheimer et des maladies apparentées (MAMA) , décembre 2017.
* 37 Sylvie Renaut et al., Vieillir à deux. Aides et entraide dans le couple , Drees, 2020.
* 38 Sylvie Renaut et al., article précité.
* 39 Rapport de la Commission d'étude des problèmes de la vieillesse, présidée par Pierre Laroque, 1962.
* 40 HCFEA, Le soutien à l'autonomie des personnes âgées à l'horizon 2030 , novembre 2018.
* 41 Société française de gériatrie et de gérontologie, Repérage et maintien de l'autonomie des personnes âgées fragiles , 2015.
* 42 Puts MTE, Toubasi S, Andrew MK, Ashe MC, Ploeg J, Atkinson E et al. (2017), Interventions to prevent or reduce the level of frailty in community-dwelling older adults: a scoping review of the literature and international policies , mai 2017, cité par le HCFEA.
* 43 Béatrice Lamboy, Nadine Cotton, Emmanuelle Hamel, Dagmar Soleymani, « Vieillir en bonne santé : revue des interventions efficaces », La santé en action , n° 446, décembre 2018 ; travaux repris dans « Synthèse sur les interventions probantes favorisant le vieillissement en bonne santé », dans Gérontologie et société n° 41 2019/3, pp. 97-120.
* 44 Article L. 222-1 du code de la sécurité sociale.
* 45 Article L. 221-1 du code de la sécurité sociale.
* 46 Article L. 14-10-1 du code de l'action sociale et des familles dans sa rédaction antérieure à la loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement.
* 47 Article L. 14-10-1 du code de l'action sociale et des familles dans sa rédaction issue de la loi n° 2020-991 du 9 août 2020 relative à la dette sociale et à l'autonomie.
* 48 Voir ainsi l'avis n° 141 (2020-2021) de Mme Annie Delmont-Koropoulis, fait au nom de la commission des affaires sociales, déposé le 19 novembre 2020.
* 49 Dispositifs d'activités physiques et sportives en direction des âgés , rapport remis au ministre des sports, de la jeunesse, de l'éducation populaire et de la vie associative et au ministre délégué aux personnes âgées et à l'autonomie par le groupe de travail présidé par le Pr Daniel Rivière, décembre 2013.
* 50 Jean-Pierre Aquino, Anticiper pour une autonomie préservée : un enjeu de société , rapport du comité avancée en âge, prévention et qualité de vie, février 2013.
* 51 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement.
* 52 L'adaptation de la société au vieillissement de sa population : France, année zéro ! , rapport remis par M. Luc Broussy à Mme Michèle Delaunay, ministre déléguée aux personnes âgées et à l'autonomie, janvier 2013.
* 53 Voir le dossier de presse de la stratégie présentée le 16 janvier 2020.
* 54 Convention d'objectifs et de gestion de la CNAV 2018-2022, p. 31.
* 55 OMS, Conseils sur l'évaluation et les filières axées sur la personne dans les soins de santé primaires , 2019. Disponible sur : https://www.who.int/ageing/publications/manuel-conseil-sur-levaluation-et-les-filieres-axessur-la-personne--9789290313274-fre.pdf
* 56 Acronyme à double signification puisque « I cope » signifie en anglais : « je fais face », ou « j'y arrive ».
* 57 Voir le résumé de la méthode dans Catherine Takeda, Sophie Guyonnet et Bruno Vellas, « Politique de prévention de la perte de l'autonomie. Stratégie Icope de l'OMS, mise en oeuvre opérationnelle en Occitanie », dans Regards , n° 57, 2020/1, pp. 87-94.
* 58 Article L. 231-1 du code de l'action sociale et des familles
* 59 Cerema, Accélérer l'adaptation du parc de logements privés au vieillissement , volet 1 : essai de mesure, territorialisation et caractérisation des besoins, janvier 2021.
* 60 C'est-à-dire le « public prioritaire » dans un « logement potentiellement prioritaire ». Le public prioritaire regroupe les ménages composés d'au moins une personne de plus de 60 ans, dont les revenus sont inférieurs aux plafonds de la CNAV et de l'ANAH, dont le revenu est principalement composé de retraites et ayant emménagé il y a plus de deux ans dans leur résidence principale ; le logement potentiellement prioritaire sont ceux n'ayant pas de douche, ou pas de WC à l'intérieur du logement, ou pas d'électricité, ou un classement cadastral de 7 ou 8.
* 61 C'est-à-dire « autre public potentiellement concerné » dans un « logement potentiellement prioritaire ». L'« autre public potentiellement concerné » diffère du groupe « public prioritaire » dans la nature des revenus, qui peuvent être mixtes retraite/salaire ou retraite/autre type de revenu.
* 62 Loi n° 2020-992 du 7 août 2020 relative à la dette sociale et à l'autonomie.
* 63 La branche autonomie : périmètre, gouvernance et financement , rapport de M. Laurent Vachey, septembre 2020, p. 8.
* 64 Loi organique n° 2020-991 du 7 août 2020 relative à la dette sociale et à l'autonomie.
* 65 HCAAM, avis Vieillissement, longévité et assurance maladie , avril 2010.
* 66 HCAAM, Assurance maladie et perte d'autonomie. Contribution du HCAAM au débat sur la dépendance des personnes âgées , juin 2011.
* 67 Dossier de presse Expérimentations Paerpa 2013-2019 : bilan et perspectives du parcours des aînés.
* 68 Article R. 232-3 et annexe 2-1 du code de l'action sociale et des familles.
* 69 Alain Vasselle, Construire le cinquième risque : le rapport d'étape , rapport d'information fait au nom de la mission commune d'information dépendance du Sénat, déposé le 8 juillet 2008.
* 70 Prévu par l'article L. 232-6 du code de l'action sociale et des familles.
* 71 CNSA, « Évaluation et prévention de la perte d'autonomie: vers des pratiques coordonnées ? Journée nationale d'échanges et de partage d'expériences », 2019.
* 72 Académie de médecine, communiqué du 3 juin 2014.
* 73 Michael Caley, Paramdip Chohan, James Hooper, Nicola Wright, « The impact of NHS Health Checks on the prevalence of disease in general practices: a controlled study », in British Journal of General Practice 2014; 64 (625) ; Kiara Chu-Mei Chang et al., « Impact of the National Health Service Health Check on cardiovascular disease risk: a difference-in-differences matching analysis », in CMAJ , Jul 2016, 188 (10).
* 74 Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 75 Sur la santé au travail , rapport d'information n° 10 (2019-2020) de M. Stéphane Artano et Mme Pascale Gruny, fait au nom de la commission des affaires sociales, déposé le 2 octobre 2019.
* 76 Martine Pinville, Relever le défi politique de l'avancée en âge , 2013.
* 77 Philippe Denormandie et Cécile Chevalier, Des aides techniques pour l'autonomie des personnes en situation de handicap ou âgées : une réforme structurelle indispensable , 2020.
* 78 World Federation of occupational therapists, Human Resources Project 2020 - Global demographics of the occupational therapy profession , mai 2020.
* 79 FFMKR, Enquête auprès des kinésithérapeutes réalisant habituellement des soins en Ehpad , 24 avril 2020.
* 80 Philippe Denormandie et Cécile Chevalier, Des aides techniques pour l'autonomie des personnes en situation de handicap ou âgées : une réforme structurelle indispensable , rapport remis à la ministre chargée de la santé et à la secrétaire d'État chargée des personnes handicapées, le 30 octobre 2020.
* 81 Bernard Bensaïd et Robert Gary-Bobo, La réglementation optimale des services à domicile aux personnes âgées , 2019.
* 82 HCFEA, Le recours des personnes âgées vulnérables aux services d'aide à domicile , avril 2020.
* 83 Matières grises, 2021 : L'année du virage de la télémédecine en Ehpad ? , janvier 2021.
* 84 Instruction N° DGOS/R4/DGCS/3A/2018/136 du 4 juin 2018 relative à l'articulation entre les Ssiad-Spasad et les établissements d'HAD pour assurer la prise en charge continue du patient à son domicile.
* 85 Matières grises, Objectif Grand âge : éviter l'hôpital , juin 2019.
* 86 Voir IGAS, Évaluation du plan Alzheimer 2008-2012 , juin 2013.
* 87 IGAS, Évaluation du troisième plan cancer (2014-2019) , juillet 2020.
* 88 HCSP, Évaluation du plan national Bien vieillir 2007-2009 , février 2011.
* 89 Le grand âge dans les outre-mer , rapport d'information de Mmes Stéphanie Atger et Ericka Bareigts, députées, fait au nom de la délégation aux outre-mer, février 2020.
* 90 Loi n° 2020-1576 du 14 décembre 2020 de financement de la sécurité sociale pour 2021.
* 91 Article L. 113-1-2 du code de l'action sociale et des familles.
* 92 Article L. 113-2 du code de l'action sociale et des familles.
* 93 Diminuer le reste à charge des personnes âgées dépendantes : c'est possible ! , rapport d'information de M. Bernard Bonne et Mme Michelle Meunier fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, avril 2019.
* 94 Rapport de la Commission d'étude des problèmes de la vieillesse, présidée par Pierre Laroque, 1962.
* 95 Cour des comptes, Les personnes âgées dépendantes , rapport public thématique, 2005.
* 96 Cour des comptes, Le maintien à domicile des personnes âgées , rapport public thématique, 2016.
* 97 Odoxa, baromètre santé 360, la prise en charge du vieillissement en France, novembre 2019.
* 98 Albane Miron de l'Espinay et Delphine Roy, « Perte d'autonomie : à pratiques inchangées, 108 000 seniors de plus seraient attendus en Ehpad d'ici à 2030. Projections de population âgée en perte d'autonomie selon le modèle Lieux de vie et autonomie », Drees, Études et Résultats, décembre 2020.
* 99 Annexe au plan « France relance », 3 septembre 2020, p. 259.
* 100 Santé publique : pour un nouveau départ - Leçons de l'épidémie de covid-19 , rapport n° 199 (2020-2021) de Mme Catherine Deroche, M. Bernard Jomier et Mme Sylvie Vermeillet, fait au nom de la commission d'enquête d'évaluation des politiques publiques face aux pandémies, déposé le 8 décembre 2020.
* 101 « §3 SGB XI Vorrang der häuslichen Pflege: die Pflegeversicherung soll mit ihren Leistungen vorrangig die häusliche Pflege und die Pflegebereitschaft der Angehörigen und Nachbarn unterstützen, damit die Pflegebedürftigen möglichst lange in ihrer häuslichen Umgebung bleiben können ».
* 102 Sylvie Renaut et al., Vieillir à deux, aide et entraide dans le couple , Drees, 2020.
* 103 Évaluation de la mise en oeuvre de la loi d'adaptation de la société au vieillissement pour le volet domicile , rapport IGAS/IGA, septembre 2017.
* 104 Demain, je pourrais choisir d'habiter avec vous ! , rapport de MM. Denis Piveteau et Jacques Wolfrom, juin 2020.
* 105 Article L. 281-2-1 du code de l'action sociale et des familles, issu de la rédaction de l'article 34 de la loi n° 2020-1576 du 14 décembre 2020 de financement de la sécurité sociale pour 2021.
* 106 Rapport de la Commission d'étude des problèmes de la vieillesse, présidée par Pierre Laroque, 1962.
* 107 Voir par exemple les réflexions du laboratoire d'idées Matières grises ; Actualités sociales hebdomadaires , n° 3186, novembre 2020 ; Le Mensuel des maisons de retraite , n° 235, novembre 2020 ; Géroscopie 118-119 de juillet-août 2020 ; ou encore la tribune de Pascale Richter, Xavier Gonzalez et Jean-Pierre Lévêque, dans Le Monde du 29 mai 2020.
* 108 Elior Santé et Ehpad Conseil, Ehpad et restauration : quels modèles pour demain ? , septembre 2020.
* 109 Déconfinés mais toujours isolés ? La lutte contre l'isolement, c'est tout le temps ! , rapport de M. Jérôme Guedj, remis à M. Olivier Véran, ministre des solidarités et de la santé, le 16 juillet 2020.
* 110 Les innovations numériques et technologiques dans les établissements et services pour personnes âgées , rapport de MM. Marc Bourquin et Jean-Pierre Aquino pour la filière Silver économie, juillet 2019.
* 111 D'après le site https://www.lelabelhumanitude.fr
* 112 Inserm, 2008 et 2019; Anses, 2016 ; Institut national du cancer, 2017 ; HAS, 2018.
* 113 Ainsi de la présentation télévisée, en 1976, et rediffusée par le site de l'INA en mars 2019, de Mme Jeanne Liberman, devenue ceinture noire de judo à 65 ans, d'aïkido à 72 ans, et de kung-fu à 80 ans. Mme Liberman est par ailleurs l'auteure de La vieillesse, ça n'existe pas (Robert Laffont, 1978).
* 114 Étude de législation comparée du Sénat n° 288, 2 juillet 2019.
* 115 Loi n° 2016-41 du 26 janvier 2016 de modernisation du système de santé.
* 116 Décret n° 2016-1990 relatif aux conditions de dispensation de l'activité physique adaptée prescrite par le médecin traitant à des patients ayant une affection de longue durée.
* 117 Pierre Vellas, Le troisième souffle , Paris, Grasset, 1977.
* 118 Pierre Vellas, Les chances du troisième âge , Paris, Stock, 1974.
* 119 Voir par exemple Réforme des retraites : le défi des fins de carrière , rapport d'information de Mme Monique Lubin et M. René-Paul Savary, fait au nom de la commission des affaires sociales, septembre 2019.
* 120 Pierre Vellas, op. cit.
* 121 Article L. 149-1 du code de l'action sociale et des familles.
* 122 Pierre Vellas, op. cit.
* 123 Petits frères des pauvres, Solitude et Isolement, quels liens avec les territoires ?, septembre 2019.
* 124 Petits frères des pauvres, Isolement des personnes âgées : les effets du confinement , juin 2020.
* 125 Jérôme Guedj, Déconfinés mais toujours isolés ? La lutte contre l'isolement, c'est tout le temps ! , juillet 2020.