Rapport d'information n° 35 (2007-2008) de M. Jean-Jacques JÉGOU , fait au nom de la commission des finances, déposé le 17 octobre 2007
Disponible au format Acrobat (1 Moctet)
-
AVANT-PROPOS
-
I. LES OBSERVATIONS DE VOTRE COMMISSION DES FINANCES
SUR LES SYSTÈMES D'INFORMATION DE SANTÉ SONT LARGEMENT
CONFIRMÉES PAR LA COUR DES COMPTES
-
II. UN CAP CLAIR ET UN PILOTAGE FORT SONT PLUS QUE
JAMAIS NÉCESSAIRES
-
I. LES OBSERVATIONS DE VOTRE COMMISSION DES FINANCES
SUR LES SYSTÈMES D'INFORMATION DE SANTÉ SONT LARGEMENT
CONFIRMÉES PAR LA COUR DES COMPTES
-
TRAVAUX DE LA COMMISSION : AUDITION SUR LES
TRAVAUX DE LA COUR DES COMPTES RELATIFS À
L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION DE
SANTÉ
-
ANNEXES
-
ANNEXE 1 - RÉFÉRÉ
N° 46485 DE LA COUR DES COMPTES SUR L'INTEROPÉRABILITÉ
DES SYSTÈMES D'INFORMATION EN SANTÉ
-
PARTIE I : ETAT ACTUEL DES
FACTEURS D'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION EN
SANTÉ
-
I. RAPPEL DES PREREQUIS
-
II. ETAT ACTUEL DES FACTEURS D'INTEROPERABILITE
DES SYSTEMES D'INFORMATION EN SANTE
-
I. RAPPEL DES PREREQUIS
-
PARTIE II : LES ENJEUX DE
L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION
-
I. LA DIVERSITE DES ACTEURS ET DES SYSTEMES
D'INFORMATION : UN OBSTACLE A SURMONTER
-
II. LES PROJETS FEDERATEURS, FERMENTS DE LA MISE
EN COHERENCE
-
III. LE COUT : UNE GRANDE INCONNUE
-
I. LA DIVERSITE DES ACTEURS ET DES SYSTEMES
D'INFORMATION : UN OBSTACLE A SURMONTER
-
PARTIE III : LA CONTRIBUTION DES
INSTITUTIONS AU DÉVELOPPEMENT DE L'INTEROPÉRABILITÉ
-
I. LA MISSION POUR L'INFORMATISATION DU SYSTEME DE
SANTE (MISS)
-
II. L'AGENCE TECHNIQUE DE L'INFORMATION SUR
L'HOSPITALISATION (ATIH)
-
III. LE GROUPEMENT POUR LA MODERNISATION DU
SYSTEME D'INFORMATION HOSPITALIER (GMSIH)
-
A. MISSIONS ET ORGANISATION DU GROUPEMENT
-
B. LE FONCTIONNEMENT DU GMSIH
-
1. Analyse succincte des missions confiées
au GMSIH
-
2. Les activités principales du
GMSIH
-
3. Des améliorations possibles
-
4. L'apport du groupement à
l'interopérabilité
-
1. Analyse succincte des missions confiées
au GMSIH
-
A. MISSIONS ET ORGANISATION DU GROUPEMENT
-
I. LA MISSION POUR L'INFORMATISATION DU SYSTEME DE
SANTE (MISS)
-
PARTIE IV : ANNEXES
-
ANNEXE 2 - RÉPONSE DU DIRECTEUR DE CABINET
DU MINISTRE DE LA SANTÉ ET DES SOLIDARITÉS AU
RÉFÉRÉ N° 46485 DE LA COUR DES COMPTES SUR
L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION EN
SANTÉ
-
ANNEXE 3 - CHAPITRE X DU RAPPORT DE LA COUR DES
COMPTES SUR L'APPLICATION DES LOIS DE FINANCEMENT DE LA SÉCURITÉ
SOCIALE, PARU EN SEPTEMBRE 2007, INTITULÉ « LE PARTAGE DES
DONNÉES ENTRE LES SYSTÈMES D'INFORMATION DE
SANTÉ »
N° 35
SÉNAT
SESSION ORDINAIRE DE 2007-2008
|
Annexe au procès-verbal de la séance du 17 octobre 2007 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des Finances, du contrôle budgétaire et des comptes économiques de la Nation (1) sur le suivi du référé de la Cour des comptes concernant l' interopérabilité des systèmes d' information de santé ,
Par M. Jean-Jacques JÉGOU,
Sénateur.
(1) Cette commission est composée de : M. Jean Arthuis, président ; MM. Claude Belot, Marc Massion, Denis Badré, Thierry Foucaud, Aymeri de Montesquiou, Yann Gaillard, Jean-Pierre Masseret, Joël Bourdin, vice-présidents ; M. Philippe Adnot, Mme Fabienne Keller, MM. Michel Moreigne, François Trucy, secrétaires ; M. Philippe Marini, rapporteur général ; MM. Bernard Angels, Bertrand Auban, Mme Marie-France Beaufils, M. Roger Besse, Mme Nicole Bricq, MM. Auguste Cazalet, Michel Charasse, Yvon Collin, Philippe Dallier, Serge Dassault, Jean-Pierre Demerliat, Eric Doligé, André Ferrand, Jean-Claude Frécon, Yves Fréville, Christian Gaudin, Paul Girod, Adrien Gouteyron, Charles Guené, Claude Haut, Jean-Jacques Jégou, Alain Lambert, Gérard Longuet, Roland du Luart, François Marc, Michel Mercier, Gérard Miquel, Henri de Raincourt, Michel Sergent, Henri Torre, Bernard Vera.
AVANT-PROPOS
Attachée à faire du contrôle la « seconde nature » du Parlement, votre commission des finances s'est attachée, depuis de nombreuses années, à développer et à diversifier ses travaux de contrôle budgétaire. Elle a synthétisé les principaux acquis de cette expérience, dans un document public 1 ( * ) , le « Guide de bonnes pratiques du contrôle budgétaire », qui fait référence aux expertises extérieures qui peuvent compléter les contrôles engagés à l'initiative des rapporteurs spéciaux.
Dans ce cadre, à l'occasion d'un séminaire de travail qui s'est tenu en mars 2007 au Mans, elle a notamment fait porter sa réflexion sur les moyens d'approfondir les étroites relations qu'elle entretient déjà avec la Cour des comptes, en application des dispositions de l'article 47 de la Constitution, plus particulièrement dans le cas des rapports particuliers et des référés qui lui sont transmis.
Votre commission des finances a ainsi décidé de mettre en oeuvre une procédure plus systématique de traitement et de suivi de ces documents. Il s'agit ainsi de diversifier les modes d'expression du contrôle tout en s'assurant, dans la durée, du respect des préconisations énoncées.
Elle procède désormais, à intervalles réguliers, à une analyse des référés et rapports particuliers transmis, en vue de déterminer, sur les sujets qui lui paraissent les plus importants, des modalités de suivi des observations de la Cour des comptes , qui peuvent aller d'une simple prise d'acte à des auditions publiques organisées en commission ou au dépôt d'amendements en loi de finances.
A l'occasion du premier bilan présenté en mai 2007 2 ( * ) , et qui portait sur 11 documents 3 ( * ) transmis durant le premier trimestre de l'année 2007, votre commission des finances avait décidé d'organiser une publicité spécifique sur deux des thèmes abordés par la Cour des comptes :
- les comptes et la gestion de l'établissement public d'aménagement de la Défense (EPAD) (rapport particulier n° 47723 et référé n° 47724), qui a fait l'objet d'une audition de suivi le 3 octobre 2007 et a donné lieu à un rapport d'information de notre collègue Jean Arthuis, président de la commission des finances 4 ( * ) ;
- et l'interopérabilité des systèmes d'information en santé (référé n° 46485 et chapitre X du rapport sur l'application des lois de financement de la sécurité sociale paru en septembre 2007), qui a fait l'objet d'une audition de suivi le 16 octobre 2007.
I. LES OBSERVATIONS DE VOTRE COMMISSION DES FINANCES SUR LES SYSTÈMES D'INFORMATION DE SANTÉ SONT LARGEMENT CONFIRMÉES PAR LA COUR DES COMPTES
A. VOTRE COMMISSION DES FINANCES AVAIT DÉJÀ SOULIGNÉ LES INSUFFISANCES DES SYSTÈMES D'INFORMATION DE SANTÉ
Votre rapporteur spécial avait mené en 2005, en application de l'article 57 de la loi organique n° 2001-692 du 1 er août 2001 relative aux lois de finances (LOLF), une mission de contrôle budgétaire sur l'informatisation du système de santé , qui avait donné lieu à un rapport d'information 5 ( * ) , puis à un débat de contrôle budgétaire en séance publique avec le ministre de la santé et des solidarités, le 11 mai 2006.
Il avait alors réalisé de nombreuses auditions, effectué des déplacements dans des établissements de santé à Paris et en province et s'était rendu au Royaume-Uni. Sa réflexion s'était attachée à déterminer où la France se situait par rapport à ses principaux voisins en termes d'informatisation de son système de santé et si les conditions de mise en oeuvre du dossier médical personnel (DMP), créé par la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie, étaient réunies.
Il avait alors constaté que, si la France se situait globalement dans la moyenne des pays européens, les systèmes d'information présentaient plusieurs faiblesses auxquelles il devrait être remédié : défaillance du pilotage global de la politique d'informatisation, retard des établissements publics de santé dans ce domaine, cloisonnement des systèmes d'information et inadéquation de la formation des professionnels de santé.
Votre rapporteur spécial avait également relevé les difficultés de mise en place du dossier médical personnel (DMP), qui constitue l'une des réformes structurantes engagées au cours des années récentes. Il avait ainsi observé que le calendrier de mise en oeuvre apparaissait irréaliste et que chaque patient ne disposerait pas, en juillet 2007, d'un dossier médical personnel substantiel. Force est de constater que, malheureusement, les faits lui ont donné raison.
Au cours d'un déplacement effectué à Londres, votre rapporteur spécial avait également pu constater que la mise en place du programme anglais d'informatisation du système de santé reposait sur un triptyque essentiel, qui faisait défaut à la France : une volonté politique forte, qui s'appuie sur une « task force » administrative et des moyens budgétaires importants dans la durée.
Votre rapporteur spécial appelait alors le gouvernement à prendre la mesure des enjeux, à clarifier ses orientations ainsi que le calendrier de mise en oeuvre du DMP et à s'inspirer du modèle anglais . Il soulignait également que l'informatisation du système de santé permettrait, en premier lieu, d'améliorer la qualité du système de santé, ce qui se traduirait ensuite par des économies.
B. LES TRAVAUX DE LA COUR DES COMPTES CONFIRMENT L'ANALYSE DE VOTRE COMMISSION DES FINANCES
Les travaux de la Cour des comptes prolongent très largement le constat dressé par votre commission des finances .
1. Le référé de la Cour des comptes fait ressortir les faiblesses du pilotage central
Le référé de la Cour des comptes sur l'interopérabilité des systèmes d'information en santé (6 ème chambre, référé n° 46485 délibéré le 15 septembre 2006), qui avait pour objet d'apprécier si des progrès en matière d'interopérabilité des systèmes d'information en santé avaient été accomplis aux cours des dernières années, notamment en vue de favoriser la mise en oeuvre du dossier médical personnel (DMP), aboutit aux constats suivants :
- les conditions nécessaires à l'amélioration de l'interopérabilité des systèmes d'information ne sont pas encore réunies , cette situation étant largement imputable à un défaut de pilotage central ;
- l'interopérabilité requiert des choix techniques qui font défaut : l'absence d'identifiant unique du patient constitue un obstacle majeur à la mise en place du DMP ;
- cette situation résulte, en partie, d'un manque de volonté de partager l'information , ceci n'étant pas suffisamment admis par les acteurs du système de santé, ni dans son principe, ni s'agissant des données à échanger ;
- dans ce cadre, l'Etat n'a pas su organiser un pilotage efficace : d'une part, les responsabilités sont éclatées entre de multiples directions ou structures périphériques au ministère de la santé 6 ( * ) et, d'autre part, les maîtrises d'ouvrage de projets comme le DMP ou la tarification à l'activité (T2A) dans les établissements de santé ne sont pas coordonnées.
La Cour des comptes recommande donc de renforcer le rôle et les moyens de la mission pour l'informatisation du système de santé (MISS) créée au sein du ministère de la santé et des solidarités. Elle souhaite également une redéfinition des rôles des nombreuses structures existantes , en vue d'une stricte complémentarité avec les moyens d'une MISS renforcée.
2. L'actualisation réalisée en septembre 2007 souligne à nouveau l'ampleur des problèmes à traiter
La Cour des comptes a procédé à une actualisation des données du référé transmis à votre commission des finances dans le cadre de son rapport sur l'application des lois de financement de la sécurité sociale paru en septembre 2007. Les faits suivants doivent notamment être relevés :
- l'article 25 de la loi du 30 janvier 2007 7 ( * ) a prévu l'utilisation d'un identifiant unique pour tous les systèmes d'information de santé, mais le choix du système d'identification n'a pas encore été concrétisé ;
- la fiabilité de l'identification des professionnels de santé, condition nécessaire à l'échange d'informations, fait encore défaut . En effet, la carte professionnel de santé (CPS), qui remplit cette fonction, est bien diffusée parmi les professionnels de santé libéraux (environ 78 % en moyenne) mais très faiblement dans le secteur hospitalier (4 % toutes catégories confondues et 8 % pour les médecins hospitaliers) . La Cour des comptes relève que ceci résulte de l'absence fréquente de véritable politique de sécurité au sein des établissements de santé et du caractère mal adapté à certains modes de fonctionnement propres à l'hôpital de la carte actuelle. Le décret du 15 mai 2007 relatif à la confidentialité des informations médicales impose toutefois, désormais, l'utilisation de la CPS pour tout accès aux informations médicales à caractère personnel conservées sur support informatique et pour leur transmission par voie électronique ;
- les travaux de normalisation des échanges de données n'ont pas encore abouti ;
- l' atomisation du parc de logiciels des professionnels de santé constitue un frein au développement de l'interopérabilité des systèmes d'information ;
- le respect du secret médical ne constitue pas une contrainte pour les systèmes d'information médicaux au sein de l'hôpital mais en est une pour la médecine de ville, dans la mesure où les échanges d'information ne peuvent y être opérés qu'avec l'autorisation du patient ou son information ;
- les crédits alloués par l'assurance maladie par le biais du fonds d'aide à la qualité des soins de ville (FAQSV) et de la dotation nationale de développement des réseaux (DNDR) n'ont « pas fait progresser de façon significative l'interopérabilité des systèmes d'information des professionnels de santé participant aux réseaux » ;
- le trop grand nombre de structures concernées nuit à l'efficacité du système et fait ressortir une coordination insuffisante au niveau du ministère de la santé. La Cour des comptes critique également le rattachement administratif et budgétaire de la Mission nationale d'appui à l'investissement hospitalier (MAINH) à l'agence régionale de l'hospitalisation de l'Ile-de-France, ainsi que son positionnement auprès du ministre, et non de la direction de l'hospitalisation et de l'organisation des soins (DHOS).
Les convergences entre l'analyse de votre commission des finances et celle de la Cour des comptes sont donc nombreuses. Votre rapporteur spécial observe, au demeurant, que ce constat est également partagé par la Chambre des communes britannique qui, à l'occasion d'une revue de l'état d'avancement de l'équivalent anglais du DMP, relève qu'un long chemin reste à parcourir en France pour assurer l'interopérabilité des systèmes d'information de santé et la mise en place effective de ce dossier médical personnel 8 ( * ) .
II. UN CAP CLAIR ET UN PILOTAGE FORT SONT PLUS QUE JAMAIS NÉCESSAIRES
A. UNE RÉORIENTATION PROFONDE EST INDISPENSABLE POUR MENER À BIEN DES CHANTIERS ESSENTIELS POUR L'AVENIR DE NOTRE SYSTÈME DE SANTÉ
1. Une audition qui s'inscrivait dans le cadre de la préparation de l'examen du projet de loi de financement de la sécurité sociale
Compte tenu de la sévérité des observations formulées par la Cour des comptes, qui rejoignent le constat antérieur de votre rapporteur spécial, votre commission des finances a décidé d'organiser une audition publique des responsables concernés du ministère de la santé, de la jeunesse et des sports.
Eu égard à son objet même, cette audition, qui s'est tenue le mardi 16 octobre 2007 , a été ouverte aux membres de la commission des affaires sociales, compétente au fond sur le projet de loi de financement de la sécurité sociale, ainsi qu'à la presse.
Cette audition publique de suivi a permis de faire le point sur l'interopérabilité des systèmes d'information à l'approche de l'examen du projet de loi de financement de la sécurité sociale pour 2008, qui comportait des mesures relatives à deux « projets fédérateurs » pour les systèmes d'information de santé, pour reprendre une expression employée par la Cour des comptes :
- d'une part, l'institution d'un « service unique d'accueil dématérialisé, dénommé portail du dossier médical personnel » ;
- d'autre part, l'accélération de la mise en place de la tarification à l'activité (T2A) dans les hôpitaux. Le financement des activités de médecine, chirurgie et obstétrique (MCO) des hôpitaux publics et des établissements privés à but non lucratif doit ainsi être aligné dès 2008 sur celui des activités comparables dans les cliniques privées, c'est-à-dire un financement intégral à l'activité, même si un dispositif de transition est mis en place jusqu'en 2012 9 ( * ) .
2. Un accord sur la nécessité de mener à bien des réformes d'envergure
Cette audition, de même que l'examen du projet de loi précité de financement de la sécurité sociale, ont permis de faire partager le constat de la nécessité de mener à bien des réformes d'envergure afin de rendre les systèmes d'information de santé enfin interopérables.
La ministre de la santé, de la jeunesse et des sports, Mme Roselyne Bachelot-Narquin, a clairement exprimé, lors de l'examen du projet de loi de financement de la sécurité sociale pour 2008, sa volonté, d'une part de « reprendre en main » le chantier du DMP, notamment au regard du constat posé par la mission commune d'audit confiée à l'inspection générale des finances, à l'inspection générale des affaires sociales et au conseil général des technologies de l'information, et d'autre part de mieux piloter les systèmes d'information de santé.
|
La position prise au Sénat par la ministre de la santé, de la jeunesse et des sports lors de l'examen de l'article 36 du projet de loi de financement de la sécurité sociale pour 2008 « Ma position est claire, je crois que vous l'avez comprise, mesdames, messieurs les sénateurs : je veux relancer le DMP en évitant toute précipitation. Il est essentiel, en effet, de nous donner le temps nécessaire pour réussir, et ma priorité sera de mettre en place les conditions du succès du projet. « Tous les pays qui ont créé un dossier médical personnel ont suivi un processus qui a duré plus d'une dizaine d'années. « Je me suis rendue à Washington voilà quelques jours afin d'étudier la structure qui gère les dossiers médicaux des vétérans américains, l'Electronic Health Record, au sein de ce qui est peu ou prou l'équivalent de notre ministère des anciens combattants, et j'ai pu constater qu'il avait fallu presque trente ans aux Américains pour bâtir leur dossier électronique. Il ne faut donc pas rêver d'un DMP qui serait mis au point en quelques années seulement ! « Je propose donc, tout d'abord, de ne pas donner suite à l'appel d'offres de l'hébergeur de référence, dont il faut reconnaître qu'il n'était pas mûr techniquement. « Ensuite, je veux recentrer le DMP sur son contenu, en replaçant au coeur du projet les professionnels de santé et les patients : le chantier doit être mené avec ces derniers, en prenant en compte leurs besoins et l'usage qu'ils feront du dossier médical personnel. « L'une des raisons de l'échec du DMP, c'est l'insuffisante implication des professionnels de santé. Bien sûr, ce seront les médecins qui utiliseront et alimenteront le DMP. Si nous ne les associons pas dès le départ, nous courons à la catastrophe ! « Je vais lancer une nouvelle phase de concertation sur les objectifs et la feuille de route du projet DMP, en cherchant à rendre ce dernier le plus utile possible pour les professionnels de santé et pour les patients, qui joueront un rôle clef. Cette phase s'achèvera au printemps 2008 par un séminaire de deux jours consacré au DMP, qui permettra de relancer le projet sur des bases clarifiées et consolidées. « Cette feuille de route devra être mise en oeuvre de façon ambitieuse et pragmatique. Il s'agira, par exemple, d'élaborer, en association étroite avec les professionnels et les patients, un prototype complet du DMP, qui ira de l'alimentation des données à la consultation du dossier médical personnel par les professionnels et par les patients, et qui jouera, en quelque sorte, le rôle de démonstrateur. « Ce prototype sera expérimenté sur le terrain, afin de le tester en grandeur nature et de l'adapter aux besoins réels des utilisateurs, y compris dans ses détails pratiques et ergonomiques. « Le déploiement du système se fera ensuite progressivement, sur plusieurs années, en accordant la priorité aux professionnels et aux patients qui ont le plus besoin du DMP. On peut penser, par exemple, aux ALD, mais nous sommes encore en phase expérimentale. « Par ailleurs, je confierai à une équipe resserrée la mission de me transmettre des propositions, d'ici au début de l'année prochaine, afin de consolider l'organisation du projet DMP, qui doit être améliorée, et de permettre à l'Etat de piloter de façon plus efficace et mieux coordonnée les différents projets des systèmes d'information de santé ». Source : extrait du compte rendu intégral des débats, examen de l'article 36 du projet de loi de financement de financement de la sécurité sociale pour 2008, séance du 15 novembre 2007 |
Son directeur de cabinet, M. Georges-François Leclerc, a par ailleurs indiqué, lors de l'audition du 16 octobre 2007 dont le procès-verbal est joint en annexe, que des réformes de structures seraient menées en 2008, à l'issue de la révision générale des politiques publiques, en évoquant « un souhait très fort de regrouper les opérateurs dès lors que les métiers sont cohérents ». Il a également fait part de la volonté du ministère de ne plus rattacher budgétairement certaines agences, en particulier la mission d'appui à l'investissement hospitalier (MAINH) et la mission d'expertise et d'audit hospitalier MEAH), à l'agence régionale de l'hospitalisation (ARH) d'Ile-de-France.
Votre rapporteur spécial estime, suivant les recommandations formulées par le Comité interministériel d'audit des programmes (CIAP) 10 ( * ) , que le financement de ces missions devrait relever de l'Etat, auquel incombe la responsabilité du pilotage stratégique des systèmes d'information de santé. Il considère, par ailleurs, qu' une clarification plus générale des rôles respectifs de l'Etat et de l'assurance maladie, ainsi que des financements qu'ils supportent, est nécessaire.
B. VOTRE COMMISSION DES FINANCES SUIVRA CES DÉVELOPPEMENTS AVEC ATTENTION
Votre commission des finances a souhaité, au travers du présent rapport, souligner sa volonté, non seulement de suivre de façon plus systématique les travaux de la Cour des comptes, mais aussi d' assurer un suivi dans le temps de ses travaux de contrôle budgétaire afin qu'ils contribuent pleinement à la nécessaire réforme de l'Etat .
Compte tenu de l'importance des systèmes d'information pour l'avenir et le bon fonctionnement de notre système de santé, elle s'est donc engagée à suivre attentivement les progrès accomplis en la matière et elle organisera d'ici quelques mois une nouvelle audition publique, qui permettra de les mesurer et d'apprécier si les engagements pris par les représentants du ministère de la santé, de la jeunesse et des sports ont été respectés.
TRAVAUX DE LA COMMISSION : AUDITION SUR LES TRAVAUX DE LA COUR DES COMPTES RELATIFS À L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION DE SANTÉ
Présidence de M. Jean Arthuis, président
Séance du mardi 16 octobre 2007
Ordre du jour
Audition de Mme Rolande Ruellan, présidente de la 6 ème chambre de la Cour des comptes et MM. Michel Braunstein, conseiller-maître, Georges-François Leclerc, directeur de cabinet de Mme Roselyne Bachelot-Narquin, ministre de la santé, de la jeunesse et des sports, Mme Marie-Caroline Bonnet-Galzy, secrétaire générale des ministères chargés des affaires sociales, MM. Mathias Dufour, conseiller technique au cabinet de la ministre de la santé, de la jeunesse et des sports, en charge de l'organisation territoriale au sein du pôle « modernisation de l'offre de soins » et André Loth, chef de la mission pour l'informatisation du système de santé.
__________________________
M. Jean Arthuis, président - Mesdames et Messieurs, mes chers collègues, nous poursuivons l'ordre du jour de cette journée par une audition pour suite à donner aux travaux de la Cour des comptes sur l'interopérabilité des systèmes d'information de santé.
Nous avons décidé d'organiser un suivi plus visible et plus systématique des rapports particuliers et des référés en sélectionnant certains sujets qui nous paraissent particulièrement importants. L'audition de ce jour portera sur deux travaux de la Cour des comptes :
- d'une part, le référé n°46485 du 6 novembre 2006 relatif à l'interopérabilité des systèmes d'information en santé ;
- d'autre part, le chapitre X du dernier rapport annuel de la Cour des comptes sur l'application des lois de financement de la sécurité sociale, intitulé « Le partage des données entre les systèmes d'information de santé ». Celui-ci actualise en effet certaines données comprises dans le référé précité.
La commission a décidé d'ouvrir cette audition à nos collègues de la commission des affaires sociales, au public et à la presse, afin que nos travaux connaissent une suite effective.
Je voudrais vous demander d'excuser Nicolas About, qui préside en ce moment même la commission des affaires sociales et je salue nos collègues des affaires sociales qui ont renoncé à la commission pour venir avec nous.
Je voudrais vous rappeler que la commission des finances a déjà travaillé sur ce thème des systèmes d'information dans le secteur de la santé. Notre collègue Jean-Jacques Jégou, rapporteur spécial de la mission « Santé », avait ainsi présenté à la commission un rapport sur le sujet, dans lequel il pointait les faiblesses des systèmes d'information de santé, et en particulier :
- les défaillances du pilotage global de la politique d'informatisation du secteur de la santé ;
- les retards pris par les établissements publics de santé dans le développement de leurs systèmes d'information ;
- le cloisonnement des systèmes d'information ;
- enfin, l'absence de formation adéquate des professionnels de santé.
Il avait également fait plus particulièrement le point sur la mise en oeuvre du dossier médical personnel - le DMP -, en estimant que le calendrier de déploiement alors affiché était irréaliste. La ministre de la santé, de la jeunesse et des sports lui a donné raison la semaine dernière, à l'occasion de l'audition sur le projet de loi de financement de la sécurité sociale pour 2008, menée conjointement avec la commission des affaires sociales : elle a ainsi observé que le calendrier initial était trop ambitieux et s'apparentait, en effet, à un effet d'affichage, à un effet d'annonce.
Les travaux menés par la Cour des comptes, que nous examinons aujourd'hui, confirment très largement le constat posé par la commission des finances dès novembre 2005. Sans entrer dans le détail des remarques qui vont nous être présentées par Mme Rolande Ruellan, présidente de la 6 ème chambre, elle souligne que les conditions nécessaires à l'amélioration de l'interopérabilité ne sont pas encore réunies, cette situation étant largement imputable à un défaut de pilotage central. Le Premier président Philippe Séguin, dans la lettre qu'il avait alors adressée au ministre de la santé et des solidarités, notait également que « les maîtrises d'ouvrage de projets tels que la T2A et le DMP, qui ne pourront aboutir sans l'interopérabilité des systèmes d'information de l'ensemble des professionnels et établissements de santé et de l'assurance maladie, ne sont pas coordonnées ».
Cette audition trouve d'autant plus d'intérêt aujourd'hui que le projet de loi de financement de la sécurité sociale pour 2008 comporte des dispositions relatives à ces deux projets structurants pour les systèmes d'information en santé, que sont le DMP et la tarification à l'activité.
Nous recevons, pour la Cour des comptes, Mme Rolande Ruellan, présidente de la 6 ème chambre et M. Michel Braunstein, conseiller maître.
Le ministère de la santé, de la jeunesse et des sports est représenté par :
- M. Georges-François Leclerc, directeur de cabinet de Mme Roselyne Bachelot-Narquin, ministre de la santé, de la jeunesse et des sports ;
- Mme Marie-Caroline Bonnet-Galzy, secrétaire générale des ministères chargés des affaires sociales ;
- M. Mathias Dufour, conseiller technique au cabinet de la ministre, en charge de l'organisation territoriale au sein du pôle « modernisation de l'offre de soins » ;
- enfin, M. André Loth, chef de la mission pour l'informatisation du système de santé.
Afin de préserver une possibilité effective de dialogue et de débat, je demande que les interventions liminaires de la Cour des comptes et des administrations concernées se limitent aux observations principales.
Ensuite, chaque commissaire qui le souhaitera, pourra librement poser ses questions.
Pour commencer, je donne la parole à Mme Rolande Ruellan, présidente de la 6 ème chambre de la Cour des comptes, pour présenter les points principaux des travaux réalisés par la Cour des comptes sur l'interopérabilité des systèmes d'information en santé.
Mme Rolande Ruellan - Comme vous l'avez rappelé, la Cour des comptes avait adressé un référé au ministre de la santé et des solidarités le 6 novembre 2006, portant sur le point précis de l'interopérabilité des systèmes d'information en santé.
C'était à la fois un champ intéressant, important, mais bien circonscrit à ce sujet. Nous n'avions donc pas abordé le DMP, mais ces questions nous semblaient une sorte de préalable.
Ce référé faisait suite à une enquête que nous avions menée à la fois dans le domaine hospitalier et dans la médecine de ville. L'objectif était d'apprécier si des progrès utiles à la mise en oeuvre future du DMP avaient été réalisés ces dernières années.
Comme vous l'avez rappelé, les conclusions étaient que les conditions de l'interopérabilité n'étaient pas encore réunies et que cette carence était due essentiellement à un problème de pilotage.
S'agissant des prérequis, qu'il s'agisse des choix techniques en matière de normes, de standards et d'identification des acteurs ou du cadre réglementaire pour fixer les règles d'usage de la transmission de données sensibles en matière de santé, tout cela nous paraissait encore assez peu développé.
Le cadre général était certainement fixé : il s'agissait du référentiel technique général d'interopérabilité résultant de l'ordonnance du 8 décembre 2005 - mais, bien entendu, il faut des outils propres au domaine de la santé : capacités d'identifier de manière sûre et unique le patient, le professionnel de santé, etc.
La Cour imputait les retards ou les résultats limités à un défaut de pilotage central dans un domaine où les parties prenantes sont particulièrement nombreuses et se sont accrues ces dernières années. La Cour notait bien évidemment que l'interopérabilité n'est pas une fin en soi mais qu'elle est au service de priorités qui doivent être celles du ministère de la santé, qu'il s'agisse du pilotage du système de production de soins, de la définition d'une politique de santé ou du suivi du patient.
L'Etat doit organiser la coopération entre de très nombreux partenaires, entre ses propres services mais aussi avec les producteurs ou les demandeurs d'informations.
Passant en revue la multiplicité des directions, des missions, des agences, des GIP, des GIE intervenant dans le secteur, la Cour constatait que la seule mission créée pour coordonner les directions du ministère ainsi que la CNAM ne fonctionnait pas bien.
La mission pour l'information du système de santé, dite MISS, créée en 1997, s'est d'abord centrée sur SESAM VITALE et le réseau santé social, faute de pouvoir intervenir dans le domaine hospitalier.
Puis elle est restée quelque temps sans responsable avant d'avoir un directeur qui a cumulé cette fonction avec celle de directeur du GIP DMP, ce qui lui donnait assez peu de disponibilité pour exercer cette mission d'impulsion.
Depuis peu, elle a un nouveau directeur, ici présent. Mais la Cour avait noté également que si un pilote est essentiel, il faut qu'il ait quelques moyens, une légitimité et qu'il soit porteur d'une véritable mission avec l'appui du ministre.
Or, on a eu l'impression que la MISS bénéficiait selon les gouvernements d'un appui divers de la part des ministres successifs.
Côté hôpital, la Cour des comptes a noté que la direction de l'hospitalisation et de l'organisation des soins (DHOS) ne se reconnaissait qu'une responsabilité très limitée à l'égard des hôpitaux, respectant ainsi l'autonomie traditionnelle des établissements hospitaliers. Elle ne se reconnaît donc pas un rôle de maître d'ouvrage du système d'information hospitalier, lequel n'est de ce fait pas gouverné.
La DHOS délègue en fait ces responsabilités depuis quelques années à une agence technique, l'ATIH et à un groupement pour la modernisation du système d'information hospitalier.
L'ATIH est vraiment le maître d'oeuvre du PMSI et de la T2A et le groupement joue une sorte de conseil à la maîtrise d'ouvrage, la DHOS lui ayant toutefois fixé des priorités, puisqu'elle est commissaire du gouvernement auprès de lui.
La DHOS a cependant ressenti la nécessité de se doter de capacités d'action. Elle a ajouté des structures à l'existant sous forme de missions mission T2A, mission nationale d'appui à l'investissement hospitalier. Cette dernière - la MAINH - a vu sa compétence étendue aux systèmes d'information hospitaliers en 2005.
La Cour a noté que ces missions sont rattachées pour ordre à l'agence régionale de l'hospitalisation d'Ile-de-France et financées par le fonds de modernisation des établissements de santé, c'est-à-dire par l'assurance maladie, alors qu'elles sont en réalité sous l'autorité du directeur des hôpitaux.
Il résulte de ce paysage que les maîtrises d'ouvrage T2A et DMP qui impliquent une interopérabilité des systèmes d'information de l'ensemble des professions et établissements de santé et de l'assurance maladie, ne sont pas coordonnées.
La Cour avait donc recommandé un positionnement de la MISS qui la légitime par rapport aux directions du ministère, des moyens appropriés et la redéfinition des structures existantes dans une optique de complémentarité, sous l'égide de la MISS.
Dans sa réponse au référé du 23 février 2007, le ministre indiquait qu'un nouvel article avait été introduit dans le code de la santé publique sur l'identifiant unique du patient par la loi du 30 janvier 2007, qu'un décret allait sortir sur les règles communes de sécurité des échanges de données de santé - il est sorti le 15 mai 2007 -, qu'un consensus pour des règles minimales d'interopérabilité en vue du DMP était acquis et que MAINH et groupement de modernisation avaient signé une convention de partenariat.
Le ministre ajoutait enfin qu'une nouvelle gouvernance stratégique des systèmes d'information de santé se mettait en place avec un comité de pilotage réunissant l'ensemble des directions du ministère et présidé par la secrétaire générale des ministères sociaux, un plan stratégique des systèmes d'information de santé devant être proposé par la MISS.
Dans son dernier rapport sur la sécurité sociale publié en septembre 2007, la Cour est revenue sur ce sujet, compte tenu de son importance et aussi pour actualiser les données, le sujet évoluant assez rapidement.
Elle a publié quelques constats et recommandations dans ce rapport.
Revenant sur les prérequis, elle a noté les progrès constitués par la loi du 30 janvier 2007 et le décret du 15 mai ; elle a toutefois noté que le choix de l'identifiant du patient reste à faire après la position prise par la CNIL le 21 février 2007. Je ne m'y étendrai pas.
La Cour a relevé d'autres limites à l'interopérabilité, certaines de nature industrielle ou commerciale. Il y a une atomisation extraordinaire des fabricants de logiciels. D'autres, plus juridiques, tiennent aux limites apportées aux échanges de données. Il existe une typologie des échanges de données prévue par le code de la santé publique que l'interopérabilité ne devrait pas pouvoir dépasser, sauf modification des textes.
Par ailleurs, les échanges entre professionnels de santé, en dehors de l'hôpital et sauf exception, requièrent l'accord du patient, ce qui constitue également une limite.
La Cour recommandait de réduire le nombre d'opérateurs des services d'information de santé, de renforcer le pilotage stratégique par la tutelle afin d'apporter rapidement des réponses aux questions d'identification, de normes et de standards qui conditionnent l'interopérabilité.
La MISS a répondu, dans le cadre de la procédure contradictoire - la réponse ministérielle publiée en annexe du rapport est globale et ne comporte pas de mention particulière, c'est pourquoi je vise la réponse de la mission - que, depuis février 2006, elle a lancé une réflexion d'ensemble sur les systèmes d'information en santé en vue d'élaborer un plan stratégique, ce qui était la réponse que nous avions reçue du ministre au référé.
Il serait intéressant de savoir si le comité de pilotage présidé par Mme la secrétaire générale a permis de progresser dans la coordination des acteurs, où en est l'élaboration par la MISS du plan stratégique des systèmes d'information en santé et comment évoluent les différents pré-requis relevés en vue de l'élaboration du DMP.
M. Jean Arthuis, président - Voilà des constatations qui prennent la forme d'un vrai défi pour le ministère chargé de la santé, comme s'il y avait un déficit de pilotage, une absence de choix technique, un cloisonnement de l'information, chacun veillant à sa propre information plus ou moins jalousement et rendant l'exercice du dossier médical personnel pratiquement impossible, compte tenu de la diversité des systèmes à l'oeuvre.
Pour le ministère de la santé, il y a là comme un réquisitoire. Il y a bien sûr des propositions, des recommandations. Nous allons maintenant entendre les représentants de Mme Bachelot.
M. Georges-François Leclerc - Je dois tout d'abord excuser auprès de vous l'absence de Roselyne Bachelot, qui est avec le Président de la République en train d'installer à Bordeaux la mission de concertation sur l'hôpital que présidera Gérard Larcher.
Je salue tout le travail effectué par le sénateur Jégou et par la Cour des comptes. Même s'il en ressort un constat lucide très exigeant, que vous avez rassemblé en quelques mots Monsieur le Président, il est clair que, de ce point de vue, il y a effectivement un défi que la ministre et son administration entendent relever.
Je traiterai à part, à l'issue de mon intervention, la problématique particulière du DMP, dans la mesure où nous sommes suspendus à une revue de projets menée par une mission conjointe de l'IGF et de l'IGAS, qui est en train de passer au crible la conduite de ce projet très complexe et qui doit rendre ses conclusions dans les jours ou semaines à venir.
Je concentrerai mon propos sur l'interopérabilité et, d'une manière générale, sur la gouvernance des systèmes d'information en santé telle que les conçoit la ministre de la santé, de la jeunesse et des sports à ce stade. Ensuite, je passerai la parole à Marie-Caroline Bonnet-Galzy et André Loth pour les informations complémentaires qu'ils jugent nécessaires de vous dispenser. Je dirai trois choses en propos liminaire, avant d'aborder les trois points sur lesquels la présidente Ruellan a mis l'accent.
Premièrement, il y a une claire conscience de la part du ministre de ce que la qualité des soins est indétachable de progrès majeurs dans les systèmes d'information en santé.
C'est vrai pour le patient mais aussi - vous l'avez très justement rappelé, M. le président - pour le pilotage de l'hôpital, au moment où celui-ci passe - ou s'apprête à passer - à la tarification à l'activité à 100 %, modulo les crédits contractuels. Ce sont les deux grands objectifs politiques et vous avez eu raison de rappeler qu'il y a aussi la gestion de l'hôpital.
Il y a aussi une claire conscience du temps qu'il faut. Tous les pays qui ont déployé progressivement et avec succès, la plupart du temps, des systèmes d'information de santé performants ont pris du temps. Roselyne Bachelot a rappelé la semaine dernière dans cette salle, lorsqu'elle était entendue sur le PLFSS, que c'est à se fixer des délais trop précis que l'on risquait de faire porter des appréciations sévères sur la conduite d'un projet lorsque celui-ci n'est pas au rendez-vous que lui a fixé la représentation nationale à l'instigation du gouvernement. Il y a donc une claire conscience des enjeux, mais aussi du temps nécessaire pour faire les choses.
Cela étant dit, le constat dressé à la fois par le rapport Jégou et par le rapport de la Cour des comptes ne nous invite pas à l'autosatisfaction. Il nous invite à réagir, que ce soit le précédent gouvernement - des actes ont été pris assez rapidement - ou ce gouvernement, qui entend y donner suite. La présence d'André Loth n'est pas un signe complètement anodin. Il bénéficiera en moyens de tout ce qui sera nécessaire pour conduire la mission exigeante dont je vais essayer très rapidement et humblement de dresser les voies.
J'aborderai trois points : le besoin d'un cadre d'interopérabilité, le besoin de gouvernance et de coordination et la question très difficile - mais pas infranchissable - du regroupement des missions des opérateurs des systèmes d'information de santé. Les différents opérateurs ne sont pas tous des opérateurs de systèmes d'information hospitaliers au sens strict et technique du terme. Ce sont des opérateurs qui agissent en appui d'une politique d'investissement et d'audit. Ne confondons donc pas les opérateurs qui s'attaquent aux questions techniques avec les opérateurs qui agissent en appui d'une politique d'investissement et d'audit.
S'agissant du besoin d'un cadre d'interopérabilité et de sécurité des systèmes d'information, le ministère de la santé, de la jeunesse et des sports travaille dans trois directions.
La première concerne la meilleure identification des patients. Mme Ruellan a rappelé qu'un travail sur la mise en place d'un identifiant de santé était en cours. La loi du 30 janvier 2007 prévoit un identifiant de santé pour tout le champ de la santé et pas seulement pour celui du dossier médical personnel. Marie-Caroline Bonnet-Galzy pourra vous donner toutes précisions sur sa mise en place opérationnelle.
Seconde direction : la meilleure identification des professionnels et des structures. Il est ici question des répertoires. On est en train de refondre les répertoires existants. Un répertoire partagé des professionnels de santé est en cours de déploiement ou sera déployé en début d'année 2008.
Troisième point : la mise en place d'un cadre juridique de sécurité, avec le décret du 15 mai 2007 sur la confidentialité des échanges, qui fixe un cadre de généralisation pour l'usage de la carte de professionnel de santé.
S'agissant du besoin de gouvernance - Mme Ruellan l'a très bien rappelé -, nous avons séparé très rapidement, en juillet, la fonction de chef de la MISS et de directeur du GIP DMP. Il était effectivement très clair que l'on ne peut être à la fois directeur d'un GIP avec un enjeu aussi important que le DMP et avoir une fonction de pilotage ou de coordination stratégique pour le compte du ministre en matière de systèmes d'information, même si le DMP est un projet structurant. Il était très difficile de conduire les deux.
Une fois ce cordon coupé, le nouveau chef de la mission a été désigné par un arrêté ministériel du 1 er août. La MISS a été rattachée au secrétariat général. Les moyens et le cadre juridique de son intervention sont en cours de précision, dans le cadre de la répartition du plafond d'emplois ministériel qui est en cours de construction, suite aux arbitrages et au dépôt du projet de loi de finances.
Troisième point : la question - qui n'est pas évidente - de la clarification et du regroupement des missions des opérateurs des systèmes d'information de santé. En effet, M. le président, une analyse panoramique peut susciter l'étonnement. Il existe au moins quatre opérateurs : la MAINH, qui sert d'appui aux investissements hospitaliers ; la MEAH, qui permet des audits de qualité ; l'ATIH, qui est le dispensateur de l'information sur l'environnement financier et qui permet de piloter l'hôpital ; quant au GMSIH, Marie-Caroline Bonnet-Galzy définira ses fonctions techniques.
L'intention du ministre est de mettre fin à ce statut hybride pour parler politiquement correct de la MAINH et de la MEAH, qui sont rattachées à l'agence régionale de l'hospitalisation d'Ile de France, alors que leur compétence est clairement nationale. Ce montage n'est pas satisfaisant et il y sera mis fin dans le courant de 2008. On est en train de préparer les arbitrages du ministre sur cette question.
M. Jean Arthuis, président - Le ministère reprend la main. C'est décidé ?
M. Georges-François Leclerc - Absolument !
Cela doit-il être l'occasion de passer en revue l'ensemble des opérateurs pour les regrouper le cas échéant ? Ce n'est pas exclu mais c'est une démarche inséparable de la démarche de revue générale des politiques publiques dont les conclusions seront rendues à l'automne. Ce n'est pas la version nouvelle des calendes grecques. C'est réel. La RGPP est en cours ; elle va procéder à un certain nombre de regroupements assez rapides. Il est clair que ces opérateurs feront partie des choses qui seront revues.
La consolidation du circuit de financement de la MAINH et de la MEAH doit elle être l'occasion de tout revoir ? Je me garderai d'être aujourd'hui trop péremptoire. Il est difficile de regrouper tout sous un seul établissement mais il est clair que l'intention du ministre est de simplifier tout cela et de clarifier les circuits de financement et d'évolution des plafonds d'emplois. Les remarques de la Cour des comptes nous conduisent à réfléchir très rapidement sur ce point.
Je laisserai Marie-Caroline Bonnet-Galzy vous donner toutes précisions sur le plan stratégique que j'ai survolé.
S'agissant du DMP, je ferai deux observations.
Beaucoup de pays développés ayant un système de santé ambitieux ont un dossier médical partagé ou, en tout cas, un système qui s'apparente à celui-ci. Ils ont tous mis beaucoup de temps pour le déployer et n'ont pas fait preuve de la même ambition que nous il y a quelques années. Ils ont tenu des délais larges.
Second point : ce gouvernement a quand même décelé dans le pilotage, tout en reconnaissant la nécessité de ceci comme outil de partage de l'information mais aussi comme outil de qualité de soins, quelques faiblesses dans le processus de développement qui l'ont conduit à demander une revue de projets assez systématique qui pourrait être à la disposition de la représentation nationale au moment de la lecture du projet de loi de financement de la sécurité sociale. Le rapport devrait nous parvenir dans les jours qui viennent. Je suppose qu'il aura été discuté et que ses grandes conclusions pourront être présentées à la représentation nationale le moment venu, c'est-à-dire très prochainement.
M. Jean Arthuis, président - Merci M. le directeur. Votre propos va être complété par Mme Marie-Caroline Bonnet-Galzy, qui est secrétaire générale des ministères chargés des affaires sociales.
Mme Marie-Caroline Bonnet-Galzy - Merci M. le président. J'insisterai davantage sur les problématiques de gouvernance que l'on a essayé d'instituer et sur lesquelles on souhaite avoir un cap très ferme, en rappelant que j'ai été nommée secrétaire générale en septembre, il y a un an. A ce moment, les ministres m'ont demandé, dans ma lettre de mission, de travailler sur la nécessaire coordination des maîtrises d'ouvrage dans les systèmes d'information, notamment sur le sujet du système d'information de santé.
Ceci m'a conduit à voir l'ensemble des directeurs - notamment celui de la CNAM - et à mesurer l'importance d'une structure stratégique qui avait existé dans ce ministère et qui n'avait pas été reconduite. Avec l'adhésion de tous les directeurs, nous avons considéré qu'il était très opportun que le directeur de la CNAM soit dans ce comité stratégique ; ne pas l'y mettre était courir le risque de prendre des décisions que l'on n'était pas en mesure de porter collectivement jusqu'au bout.
Il en a été convenu et nous sommes dans ce processus qui a été confirmé par la pré-installation, en novembre, et par l'installation officielle, en mai, de ce comité de pilotage stratégique.
Mme Ruellan a indiqué combien tous ces sujets de systèmes d'information sont délicats. Ce sont des leviers majeurs d'évolution, qui nécessitent une très forte implication politique. En même temps, il faut que celle-ci s'appuie sur une instruction administrative concertée, régulière, organisée.
C'est un sujet qui a fait défaut dans nos modes d'organisation. On a donc parallèlement souhaité que la MISS soit définitivement positionnée auprès du secrétariat général dès sa création ; par ailleurs nous avons souhaité que ceci nous permette de travailler les dossiers, de façon très pragmatique, en articulation avec ce qui existait. Il ne s'agissait pas de confisquer des responsabilités mais de les mobiliser et de les articuler.
Le comité de pilotage stratégique doit définir les sujets relevant de sa compétence, comme la définition des grandes orientations stratégiques qui se traduisent dans le PSSIS, mais aussi identifier toutes les questions transversales qui doivent être arbitrées de manière politique et qui relèvent de tous les référentiels tout ce qui est porté par la mission dite « MARINE », évoquée par le rapport de la Cour, qui traite des répertoires en termes de professionnels de santé et d'établissements est rattaché à la MISS et doit être débattu en comité de pilotage.
Nous sommes également convenus que les caractéristiques très spécifiques du DMP, qui est le produit final d'un certain nombre de choix, nécessitent que la question soit vue dans le comité de pilotage stratégique.
En revanche, toutes les maîtrises d'ouvrage métiers des directions et de la CNAM continuent leur travail avec les outils d'ores et déjà existants de direction de projets mais sont appelés à faire remonter en tant que de besoin les questions qui justifient un arbitrage transversal.
Voilà les modalités de travail que l'on a identifiées et que l'on a essayé de caler entre nous.
Notre seconde réunion a confirmé la validation de tout le travail sur le projet de plan stratégique, lequel a été finalisé et confirmé début juillet avec l'ensemble des parties prenantes. La ministre nous a donné son accord pour l'ouvrir à la concertation. Un des sujets très particulier de tous les systèmes d'information de santé est le fait qu'ils concernent l'usager, le patient, le professionnel, l'industriel comme les administrations de santé. C'est aussi ce qui les rend extrêmement complexes dans le mode d'organisation et de pilotage.
Ceci nous conduit à réfléchir de façon très déterminée sur l'organisation et la « voilure » de cette mission d'informatisation des systèmes de santé qui n'est pas suffisante aujourd'hui, même si elle se ressource de ladite mission MARINE. Elle nécessite sûrement que l'on fasse des choix au sein du ministère. Ces choix sont d'autant plus évidents que je suis parallèlement présidente du comité de pilotage de deux autres schémas directeurs, l'un qui porte sur toute la réflexion de la relation administrative dans son ensemble administration centrale / administrations déconcentrées , l'autre sur toute la réflexion sur la perte d'autonomie et la dépendance. C'est un schéma directeur que nous avons élaboré en lien avec la DGAS et la CNSA.
C'est une façon d'urbaniser les questions qui se posent. Le système d'information de santé a une autonomie relative et des questions de frontières avec ces différents sujets. Les enjeux dans le pilotage des politiques que nous portons concernent principalement le travail avec les opérateurs et le partage de données, plutôt que des processus régaliens internes à l'administration. C'est bien sur les systèmes d'information de santé que nous devons donner toute notre force.
Nous avons une réunion le 24 octobre et nous allons travailler sur ces questions.
M. Jean Arthuis, président - Depuis 2001, l'Etat est à l'oeuvre. L'ensemble des services sont mobilisés pour doter les gestionnaires d'un certain nombre de données financières, comptables, budgétaires et d'indicateurs de gestion. Cette LOLF, vous la faites vivre au niveau de votre ministère. Y-a-t-il quelque chose d'identique qui se met en oeuvre en direction des établissements de santé et de l'ensemble des opérateurs du système de santé ? Va-t-on vers des principes communs, un langage commun, des modes de reddition de comptes qui soient lisibles et compréhensibles par tous, autrement dit une LOLF dans le secteur de la santé et, au-delà, de la sphère étatique ?
Mme Marie-Caroline Bonnet-Galzy - Cette question diffère de la problématique des systèmes d'information de santé.
M. Philippe Marini, rapporteur général - Cela n'entre pas dans la logique de la LOLF ?
Mme Marie-Caroline Bonnet-Galzy - Hélas, non, pas assez. Globalement, cela porte sur des financements « sécurité sociale » et très peu sur des financements « Etat ».
M. Philippe Marini, rapporteur général - Les financements « sécurité sociale » ont-ils vocation à être traités de façon moins rigoureuse que les financements « Etat » ?
Mme Marie-Caroline Bonnet-Galzy - Sans doute pas mais on n'est pas dans une logique de dynamique de la LOLF. On travaille plutôt dans la logique des PQE, qui essaieraient de traduire cette question. On est encore très tôt.
La Cour des comptes nous a demandé de retravailler cette dynamique d'indicateurs. On l'a lancé mais je ne puis dire que je peux traduire aujourd'hui la relation avec ces organismes dans des indicateurs de ce type.
En revanche, il y a des contrats d'objectifs et de moyens avec chacun des organismes en cours de finalisation pour plusieurs de ceux que vous avez évoqués tout à l'heure. C'est dans ces contrats que l'on identifiera les indicateurs, lesquels seront appelés à être suivis dans la démarche que vous évoquez.
M. Philippe Marini, rapporteur général - Je suis, à la différence de notre collègue Jean-Jacques Jégou, peu technicien de ce sujet et, sur les aspects d'architecture informatique, de fonctionnalité, de solutions techniques, je vous écoute avec beaucoup de respect mais, lorsque je lis dans les rapports de la Cour et dans l'organigramme cette superposition - MISS, MAINH, ATIH, GIP CPS, GIE SESAM VITALE, GMSIH, GIP DMP - j'ai tendance à poser deux questions au moins.
Première question : dans ces différents outils, quels sont les effectifs et, parmi eux, quels sont ceux qui ont vocation à faire partie des effectifs de l'administration centrale ou déconcentrée du ministère de la santé ?
Deuxième question : quelles sont les dépenses de fonctionnement engagées et, si l'on envisage une simplification de l'architecture avec un rôle plus fort de la MISS - et vous avez montré que l'on se dirige vers cette solution -, comment cette organisation et cette répartition des moyens peuvent-ils être appelés à évoluer ?
Vous avez également fait allusion - et c'est l'une des difficultés du sujet - au fait que l'on est à cheval entre les responsabilités de l'Etat et celle de la sécurité sociale, d'où ces groupements et ces formules assez empiriques mises en place finalité par finalité.
Comment voyez-vous une architecture plus limpide et plus cartésienne, sans préjuger complètement des décisions qui seront prises dans le cadre de la revue générale des politiques publiques ? Pouvez-vous nous donner une idée des objectifs que vous êtes susceptible de vous donner en termes de coût de gestion et d'effectifs affectés à ces tâches, qu'ils proviennent de l'Etat ou de la sécurité sociale ?
Mme Marie-Caroline Bonnet-Galzy - Ce qui relève directement de l'Etat, ce sont les sujets en suivi direct - comité de pilotage stratégique, tutelle directe des répertoires et du DMP.
Pour ce qui relève de chaque direction, on est en train de réfléchir en termes d'urbanisation des systèmes d'information. On part de l'existant, avec l'histoire de structures qui sont des structures projets, que l'on souhaite maintenant piloter de façon concertée et dynamique. Vouloir tout casser pour tout regrouper ne serait pas forcément adapté aujourd'hui, même si on pourrait le reconstruire autrement, sans doute.
Il faut donc essayer de bien mesurer ce qui relève du pilotage DHOS, du pilotage type DSS / lien assurance maladie, et ce qui relève du pilotage DGS, qui sera davantage Etat.
Les pilotages DSS / DHOS / lien assurance maladie sont clairement des pilotages qui sont portés par l'assurance maladie, ce qui relève du pilotage DGS en termes de processus sur l'alerte et la veille sanitaire relève des pilotages et des mises en oeuvre Etat.
J'ai un peu du mal à vous donner des chiffres. Je ne sais pas si André Loth peut en esquisser un certain nombre, en fonction des effectifs aujourd'hui constatés...
M. Jean Arthuis, président - Les pilotages sont multiples. Il n'y a pas moyen de se mettre d'accord sur un pilotage unique ?
Mme Marie-Caroline Bonnet-Galzy - Le pilotage stratégique est bien unique et il est bien concerté. Maintenant, chacun a son métier. On est bien dans des maîtrises d'ouvrage métiers. Il est légitime que l'assurance maladie travaille sur les liens avec l'assuré social.
M. Jean Arthuis, président - Oui, mais il faut que les systèmes d'information répondent aux différentes attentes ! On ne va pas avoir autant de systèmes d'information que de métiers !
Mme Marie-Caroline Bonnet-Galzy - C'est pourquoi ces systèmes d'information doivent s'inscrire dans les référentiels qui sont arrêtés avec l'instruction MISS, dans le cadre du comité de pilotage stratégique. C'est la raison pour laquelle les référentiels et les répertoires relèvent bien du comité de pilotage stratégique, qui est unique. En tout cas, c'est notre objectif.
M. Jean Arthuis, président - C'est votre « objectif », comme s'il y avait des inerties pour tendre vers celui-ci. Qu'est ce qui freine ?
M. Georges-François Leclerc - M. le président, si vous m'y autorisez, je vais répondre à ce point particulier. De manière panoramique, on peut effectivement être inquiet de voir autant d'opérateurs, au moins de manière nominale.
Deuxième point, la remarque du rapporteur général sur le statut hybride est liée à des difficultés techniques. Le financement par l'assurance maladie, qui n'est pas illégitime, est préférable sous forme de GIP. C'est difficile lorsque c'est un service de l'Etat parce qu'il faut rattacher les crédits par voie de fonds de concours, ce qui est nécessairement plus long et plus difficile à faire.
Mais il n'y a pas de réticences. Il y a un souhait très fort de regrouper les opérateurs dès lors que les métiers sont cohérents. C'est le premier point. Il n'y a pas de facteurs d'inertie, si ce n'est l'inévitable attente des résultats d'une revue qui est ambitieuse, multicritères et qui avance sur un front très large.
Ensuite, Marie-Caroline Bonnet-Galzy a bien expliqué qu'il y a des métiers différents mais aussi une démarche commune transversale qui doit vérifier, au sens scientifique du terme, que les systèmes d'information, le métier fût-il différent, sont bien cohérents et interopérables.
M. André Loth - J'ai une certaine ancienneté dans le monde des systèmes d'information de santé et j'ai pu observer, à partir des divers sujets dont j'ai eu à m'occuper - notamment le programme de médicalisation des systèmes d'information, qui est à l'origine de la tarification à l'activité ou le programme SESAM VITALE, dont j'ai été le responsable à la direction de la sécurité sociale et à la CNAM -, qu'il y a beaucoup d'acteurs. On observe aujourd'hui qu'il y a beaucoup d'opérateurs et ce sont parfois des opérateurs qui réunissent un nombre d'acteurs considérable. Le projet SESAM VITALE n'était techniquement pas très compliqué mais défiait l'imagination en termes de nombre d'acteurs entre lesquels il fallait réaliser un consensus.
Le nombre d'acteurs est donc considérable et les sujets toujours très polémiques. Le PMSI, pour ceux qui s'en souviennent, a été un sujet extraordinairement polémique dans les hôpitaux. La T2A l'est toujours ; SESAM VITALE, qui est aujourd'hui entrée dans les moeurs, a été également un sujet très polémique qui a fait dire à l'époque que ce programme pharaonique n'aboutirait jamais et que les délais annoncés étaient trop courts. Il s'est en fait réalisé, mais dans des délais beaucoup plus longs que ceux annoncés.
Avant d'examiner les budgets des opérateurs - que je ne connais pas tous par coeur - il faut connaître les enjeux financiers, qui sont considérables. On considère qu'environ 1,5 % des budgets hospitaliers est consacré aux systèmes d'information. C'est à peu près 1 milliard d'euros par an. Le consensus et l'observation des exemples étrangers ou d'autres secteurs laissent penser que l'on va rapidement vers un doublement de ces montants. Il s'agit donc d'enjeux financiers considérables, qui justifient évidemment un fort pilotage de cette évolution et qui expliquent l'afflux des offres des industriels dans ce domaine, qui est un des secteurs très porteurs de notre économie.
La France est indiscutablement dans une situation de retard en matière de systèmes d'information - c'est le cas par exemple pour le passage à l'imagerie numérique - mais, dans d'autres domaines, comme SESAM VITALE, nous avons aujourd'hui des réalisations importantes.
M. Jean Arthuis, président - Vous allez passer de 1 à 2 milliards d'euros. Deux milliards d'euros, ce sont les moyens qu'il faut mobiliser pour faire face à ce défi d'interopérabilité des systèmes d'information. Qui va payer ?
M. André Loth - En ce qui concerne les hôpitaux, on est dans un cas de figure de budgets qui sont financés par l'assurance maladie. Les hôpitaux financent leurs investissements ; certains de ces investissements sont aidés par des subventions.
M. Jean Arthuis, président - Les hôpitaux financent leurs investissements informatiques.
M. Philippe Marini, rapporteur général - Quand il s'agit de l'architecture générale, des grandes lignes du système, est-ce à l'utilisateur de les définir lui même, voire de les financer lui même ? Où passent la responsabilité de l'Etat et celle de la sécurité sociale ?
Mme Marie-Caroline Bonnet-Galzy - Je n'ai visiblement pas été claire et j'en suis désolée : la définition relève bien de l'Etat. Elle est bien dans la logique du comité de pilotage stratégique. Tous les référentiels évoqués et les répertoires doivent relever des arbitrages de l'Etat.
M. Jean Arthuis, président - Reprenez-vous dans ces référentiels la démarche LOLF, avec l'exigence de sincérité des comptes publics ? Les conseils d'administration des hôpitaux auront-ils maintenant des bilans de la situation patrimoniale de l'hôpital, des comptes de résultats qui ressemblent à quelque chose, lisibles, compréhensibles et non des cadres comptables que l'on forme sans doute à la règle de la comptabilité publique, mais totalement impropres à du management ?
Mme Marie-Caroline Bonnet-Galzy - Quand je parle de référentiels, je ne parle pas de référentiels comptables mais de référentiels de sécurité, d'intégrité de données, de transfert de données.
M. Jean Arthuis, président - Transfert d'images d'un établissement à l'autre, par exemple ?
Mme Marie-Caroline Bonnet-Galzy - Des conditions de transfert d'images, de confidentialité. Tous ces éléments sont très lourds de conséquences. Il faut que chacun les inscrive dans ses propres schémas directeurs. C'est aussi pour cela qu'il y a forcément un délai de mise en oeuvre, puisque chacun doit progressivement se mettre dans la ligne de ce que l'on aura décidé. Il y a des décisions qui sont prises, d'autres sont encore devant nous.
Les logiques d'identifiant s'ajoutent à cette question que l'on a un peu évoquée tout à l'heure. Le NIR n'est pas suffisant, il faut un identifiant santé. Où le met-on ? Comment ? A qui l'impose t-on ? Toutes ces questions nécessitent des règles du jeu.
M. Jean Arthuis, président - Et l'on va jusque chez le médecin de ville afin de lui rendre compte des actes accomplis dans les centres hospitaliers...
Mme Marie-Caroline Bonnet-Galzy - ...Sur la façon dont il peut transférer ou accéder à des données.
M. André Loth - Cela implique, M. le président, que l'on définisse des règles. On ne peut aller chez le médecin pour lui installer un logiciel. On ne peut aller dans chaque hôpital installer le logiciel qui va permettre la commande de produits sanguins, le logiciel qui va permettre la transmission des résultats des laboratoires, ni même le logiciel qui va servir au pilotage. Il est nécessaire, dans ces domaines, de définir des règles et une architecture, ce que les Anglais ont appelé « l'épine dorsale » du système d'information.
Le rapport de la Cour citait à juste titre ces éléments centraux ou structurants que sont l'identification du patient, des professionnels et des structures, les référentiels d'interopérabilité, de sécurité et le cadre juridique qui entoure tout cela.
Voilà ce qui nous semble être les sujets sur lesquels l'Etat a une responsabilité particulière, qui permet aux autres acteurs d'acquérir le logiciel qui, sur le marché, répondra à leurs besoins. Nous avons une responsabilité de structuration. Nous n'allons pas faire tout à la place des acteurs hospitaliers ou libéraux.
M. Jean Arthuis, président - C'est quand même bien l'Etat qui assure la tutelle des hôpitaux ?
Mme Marie-Caroline Bonnet-Galzy - On était là dans les règles du jeu. Ces règles du jeu, il faut les arrêter. Il faut que l'Etat les prenne, d'autant plus qu'il va fédérer des organisations industrielles qui se mettront sur le marché en s'adaptant.
Qui va porter l'investissement pour acheter le hard et le soft en lien avec ces règles du jeu ? Il y a plusieurs cas de figure, grosso modo le cas de l'hôpital et celui du professionnel de santé.
Pour l'hôpital, l'objectif du ministre est de développer considérablement les investissements hospitaliers. Hôpital 2012 a pour objectif de multiplier par deux le budget de l'investissement hospitalier en faveur des systèmes d'information. Le rôle de la MAINH ou de ce qu'elle deviendra sera justement de donner les bons critères de fléchage des investissements qui répondent bien aux conditions vertueuses d'évolution de nos systèmes.
M. Jean Arthuis, président - M. Jean-Jacques Jégou, rapporteur spécial, souhaite maintenant vous interroger.
M. Jean-Jacques Jégou, rapporteur spécial - Je remercie M. Leclerc des paroles aimables qu'il a prononcées à mon endroit. J'ai subi un certain autisme depuis 2005. Je ne suis pas ravi d'avoir eu raison mais j'aurais aimé que l'on puisse en discuter ! Si j'ai écrit cela, c'est parce que j'avais vu ce qui se passait à l'extérieur. J'ai décrit l'épine dorsale dans mon rapport.
J'avais reçu à l'époque la directrice générale de l'Assistance publique qui m'avait effrayé. Elle même l'était d'ailleurs. Elle ne connaissait pas le nombre de gens qui s'occupaient d'informatique à l'Assistance publique. Elle en estimait le nombre entre 200 et 300 personnes. Certains informaticiens - dont un très bon à Lariboisière - développaient seuls leur propre système informatique.
J'étais allé visiter l'hôpital Georges Pompidou, qui était doté d'un système d'information impressionnant : résultats de laboratoires, prélèvements partant par système pneumatique... Ce système fonctionnait très bien. Aucun autre hôpital de l'Assistance publique n'a voulu l'adopter !
Vous évoquez Hôpital 2012. Arrêtons cela ! Ce n'est pas parce que l'on aura investi des milliards d'euros dans un système qu'il nous impressionnera. Que veut-on en faire ? Il faut développer un système commun. C'est cela, l'interopérabilité ! Ce n'est pas que chacun travaille dans son coin ! Or, c'est ce que nous faisons actuellement, y compris dans les régions.
J'avais eu une discussion très serrée à l'époque avec M. Bertrand qui m'avait dit : « Il y aura un DMP en juillet 2007 ». Malheureusement, il n'y en a pas eu ! Il y a 5.000 dossiers actifs. C'est quand même quelque chose ! Bien sûr, je crois qu'il faut regrouper tout cela mais il faut un projet avec une épine dorsale et que nous puissions tous avoir le même système.
Aujourd'hui, les patients peuvent se retrouver du Nord au Sud ou de l'Est à l'Ouest. Il faut pouvoir disposer d'un dossier lisible dans tous les hôpitaux ! Bien sûr que l'on a une difficulté ! Vous dites que le directeur général de la CNAM va être associé à ce travail, je suis soulagé car ils étaient aussi en train de développer leur propre système.
Par certains côtés, il est intéressant, comme en Angleterre, d'être en même temps la sécurité sociale et le ministère de la santé - mais c'est là un autre problème.
J'avais l'impression d'être un opposant à la politique de l'ancien gouvernement. Aujourd'hui, je suis défendu par l'actuelle ministre de la santé qui dit qu'il faut 10 ou 15 ans pour parvenir à un résultat. Je n'avais pas dit autre chose. Les Anglais ont actuellement dépassé les 10 ans et on n'est pas sûr qu'ils y arrivent !
Il ne faut pas tout envoyer en l'air mais redéfinir les choses. Vous avez maintenant un projet cohérent en termes d'opérateurs. C'est aussi une affaire d'argent. Il y en a qui ont dépensé beaucoup et qui se désespèrent de voir que cela ne débouche sur rien mais il faut absolument que l'on ait une épine dorsale sur le projet d'interopérabilité et d'informatisation - tout cela se tient - sans parler même du DMP. Une réflexion générale est indispensable, ainsi qu'un vrai comité de pilotage. J'ai le sentiment que c'est ce vers quoi l'on va.
S'agissant des hôpitaux, qui ont une certaine indépendance en la matière, peut-on les laisser faire quelque chose chacun dans leur coin ? Certainement pas ! Aujourd'hui, beaucoup d'argent a été dépensé. Il y a eu peu d'investissements informatiques avec Hôpital 2007 et, si on n'a pas d'épine dorsale, on risque de retomber dans les travers actuels !
M. Jean Arthuis, président - Il faut que l'Etat exerce pleinement son autorité, que ce problème soit porté au plus haut niveau et qu'il y ait ce qu'il convient de directivité !
M. André Loth - Il faut de l'autorité. Il faut aussi de la visibilité, de la lisibilité de la politique de l'Etat. C'est également la conclusion qui se dégage de tous les rapports.
Le ministère s'est engagé dans une démarche de plan stratégique des systèmes d'information de santé (PSSIS) sur 6 ans. Un travail avait été fait en réalité dès l'an dernier grâce à une concertation entre les acteurs. Nous avons travaillé de nouveau au printemps et à l'été ; nous nous engageons dans une concertation avec l'ensemble des acteurs sur un projet de plan stratégique. A ce stade, ce n'est qu'un projet mais il existe. Il est d'ailleurs à votre disposition. Ce projet est destiné à montrer qu'il ne s'agit pas simplement de matériel informatique et de logiciels mais d'outils qui servent dans l'ensemble des métiers de la santé, ce qui explique qu'il y a à la fois un pilotage stratégique unique et des pilotages métiers spécifiques. Ce n'est pas anormal dans un domaine aussi vaste que la santé.
M. Jean Arthuis, président - Madame la Présidente, s'agit-il là des éléments de réponse que vous attendiez ?
Mme Rolande Ruellan - Oui, le fait qu'il y ait un comité de pilotage, une MISS avec un responsable à temps plein et qu'elle soit relégitimée va tout à fait dans le bon sens. Les acteurs sont très divers et il faut toujours rappeler que c'est un domaine extraordinairement difficile. Quand la Cour des comptes formule des jugements négatifs, c'est toujours avec l'idée d'améliorer les choses mais nous ne disons pas que rien n'a été fait. C'est particulièrement difficile. La matière l'est et les acteurs sont très nombreux.
André Loth a eu raison de rappeler la bataille d'arrière-garde que les médecins ont menée contre SESAM VITALE. Il faut donc aussi avoir une force de conviction à l'égard des partenaires. C'est dans le quotidien que cela se joue. Il faut donc un pilote et une stratégie.
Quant aux organismes, la Cour n'a pas voulu dire qu'il fallait fusionner tout ce qui existe. Il faut simplement qu'ils travaillent de façon complémentaire. Il y en a peut être qu'il faut fusionner mais au total cela ne fait pas beaucoup de monde. L'ATIH représente une quarantaine de personnes, le groupement de modernisation une dizaine, puisqu'il fait travailler en fait les capacités des hôpitaux.
S'agissant du financement de ces acteurs, dans la mesure où ils sont dans la main de l'Etat, qui a la responsabilité du pilotage stratégique, ils doivent être financés sur le budget de l'Etat. De leur côté, la CNAM et les hôpitaux développent leurs systèmes d'information et c'est l'assurance maladie qui paye. C'est la position que la Cour avait essayé de défendre : le financement doit correspondre aux responsabilités de chacun.
Je ne pense pas que l'on dégagera des économies. Il y a plutôt ici une insuffisance de moyens. Le ministère souffre toujours d'insuffisance de moyens. Nous avons souvent dit dans nos rapports que les ministères sociaux ne sont pas particulièrement gâtés et que, dans la démarche de réduction des effectifs des administrations, il faudrait penser à un redéploiement, en sachant que le secteur sanitaire et social est difficile et a des besoins croissants. Ce n'est donc pas un gisement potentiel d'économies, hélas. Il s'agit moins de réduction des capacités que de définition des bonnes capacités au bon endroit, dans une stratégie d'ensemble.
M. Jean-Jacques Jégou, rapporteur spécial - Suivant les observations de la Cour des comptes, le comité interministériel d'audit des programmes recommande, dans son avis du 18 septembre 2007, sur le programme « Offre de soins et qualité du système de soins » de la mission « Santé », de transférer vers ce programme les crédits destinés au financement des trois missions spécialisées dont on a parlé et dont M. Leclerc recommandait le détachement de l'ARH d'Ile de France. Sont concernées la MT2A, la MAINH et la MEAH.
Pourriez-vous nous préciser le coût des ces trois structures ? D'après les éléments que j'ai en ma possession, le fonds pour la modernisation des établissements de santé publics et privés les financerait à hauteur de 38 millions d'euros en 2008. S'agit-il bien là des dotations reçues par ces trois missions ?
Pouvez-vous nous préciser si vous êtes prêts à suivre les recommandations du rapport d'audit du CIAP et, ainsi, à rattacher budgétairement ces structures à la mission « Santé » ?
N'y voyez pas malice mais, dans le PLFSS qui nous est présenté, on serait alors amené à faire un amendement de suppression de ces crédits et à les transférer vers le budget de l'Etat. Vous connaissez la difficulté du Parlement pour réaliser ce genre d'opération mais, puisque nous sommes là au coeur du problème, pourriez-vous nous dire si ce transfert serait envisageable ?
M. Georges-François Leclerc - M. le rapporteur spécial, je n'ai pas dit qu'on allait regrouper tous les opérateurs. On va réfléchir sur le métier qu'ils font et vérifier si l'on ne peut pas rapprocher les missions d'appui qui permettent à la DHOS de piloter le système hospitalier, ce qui permettra de faire quelques économies sur les frais d'état major et d'avoir une plus grande visibilité en terme d'organigramme. Il y aura des rapprochements mais pas un regroupement en une seule main de l'ensemble des opérateurs. Certains font des métiers radicalement différents qui méritent que l'on maintienne une forme d'individualisation.
En second lieu, j'ai indiqué qu'à ce stade, nous envisagions de suivre la recommandation de la Cour des comptes qui consistait à ne pas rattacher ces missions à l'agence régionale de l'hospitalisation d'Ile de France. Ce n'est en effet pas recevable. Ce n'est pas la bonne traçabilité, si j'ose dire. Puisque la compétence est nationale, la « mère porteuse » doit être de portée nationale. C'est le premier point.
S'agissant du financement, vous me pardonnerez mon manque de précision - ce n'est pas un rôle de composition - mais je n'imaginais pas qu'il soit à ce point anormal que l'assurance maladie participe au financement de ces agences-là. C'est la raison pour laquelle il nous paraît difficile - en tout cas, on aurait dû, pour y parvenir, le faire en construction budgétaire - d'opérer un basculement du PLFSS au PLF. Je vous avoue que, dans l'état actuel des choses, je n'ai pas plus de précision sur la source de financement de la MAINH et de la MEAH et je vous prie de m'en excuser. Cela étant dit, cela n'a pas été prévu en construction budgétaire.
M. Jean Arthuis, président - Cela fait encore de belles discussions et forcément des risques de perte de temps et d'inertie qui se prolonge !
M. Yann Gaillard - Je suis effaré par ce que j'entends. Je vois tournoyer les sigles et je n'arrive pas à comprendre réellement ce qui se passe.
Je suis frappé par deux citations dans le dossier de base qui nous avait été donné. L'une est ancienne puisqu'elle date de novembre 2006. Si j'ai bien compris le référé est signé par le Premier président Séguin. Il dit quelque part que l'identifiant unique, qui est une condition absolue, n'est toujours pas entré dans les faits. En est-on toujours là ou chaque Français a t-il son identification unique ?
Deuxièmement, une lettre du directeur de cabinet de l'époque, M. Castex, de février 2007, dit que « les conditions nécessaires à l'interopérabilité des systèmes d'information ne sont pas encore réunies ». A t-on vraiment fait des progrès depuis ?
M. André Loth - Nous n'avons en effet pas répondu avec suffisamment de précisions à ces questions.
Sur l'identifiant de santé, il y a un sujet sociétal, un sujet technique et un sujet juridique.
Le sujet sociétal réside dans le fait que nous avons tous aujourd'hui un identifiant, assurés sociaux ou ayants-droit ou bénéficiaires de l'assurance maladie. Il s'agit du NIR - numéro d'inscription au répertoire national des personnes physiques. Ce NIR existe mais, pour des raisons liées à l'histoire de la loi informatique et liberté et au souci d'éviter les rapprochements de fichiers, la CNIL, consultée par M. Bertrand, a confirmé qu'elle ne souhaitait pas qu'il serve d'identifiant de santé. Le ministre de l'époque et le gouvernement ayant choisi de suivre l'avis de la CNIL, le trajet est un peu long sur les plans technique et juridique pour mettre en place un identifiant de santé propre à chaque personne résidant sur le territoire.
Il y a eu beaucoup de va et vient. Aujourd'hui, le schéma d'un identifiant dont on pourrait vérifier l'unicité se précise. Un projet de décret est très avancé ; pendant que nous parlons, une réunion a lieu sur ce sujet. Il est prévu, d'ici la fin de l'année ou le tout début de l'an prochain - le calendrier peut encore bouger mais assez peu - d'avoir la possibilité de présenter ce décret à la CNIL en même temps que l'ensemble des dispositifs juridiques qui concernent les aspects relatifs aux systèmes d'information.
L'interopérabilité comporte un double aspect. D'un côté, on entend à juste titre des critiques sur le fait que le cadre de l'interopérabilité n'a pas été défini. En même temps, on constate aujourd'hui un assez grand consensus sur les formats de documents, les techniques de transmission de données. Ce consensus a considérablement avancé avec les travaux autour du DMP. Même si le sujet n'a pas été abordé sur le fond, il y a sur le site web du GIP DMP des documents très importants sur la « DMP compatibilité », qui constituent un ensemble d'éléments sur les formats de documents et les méthodes de transfert, qui répondent en bonne partie au souci d'interopérabilité que vous évoquiez.
Cela étant, il reste beaucoup de travail pour mettre en place les éléments de cette épine dorsale. Il s'agit de publier tous les référentiels sur l'interopérabilité et sur la sécurité, de telle sorte qu'aucun professionnel de santé ou qu'aucun hôpital n'ait à s'inquiéter de savoir si les outils logiciels qu'il emploie ou qu'il achète sont bien conformes. Ils seront en effet certifiés.
Pour cela, il faut produire ces éléments. C'est du travail. Ce travail, je tiens à le dire, est plus avancé qu'on ne le croit souvent. Les praticiens de terrain ont beaucoup avancé sur les formats et les éléments techniques qui permettent à différents logiciels de se parler. Pour se parler, il n'est pas nécessaire d'avoir tous le même logiciel mais il faut que tous les logiciels soient conformes à un référentiel.
M. Jean-Jacques Jégou, rapporteur spécial - La Cour des comptes a noté que la fiabilité de l'identification des professionnels de santé, condition nécessaire à l'échange d'informations, fait encore défaut. Singulièrement, la carte professionnel de santé, qui est bien diffusée parmi les libéraux, est quasiment absente dans le secteur hospitalier (4 % toutes catégories confondues et 8 % pour les médecins hospitaliers).
Une amélioration est toutefois intervenue avec la parution du décret du 15 mai 2007 relatif à la confidentialité des informations médicales, qui impose désormais l'utilisation de la CPS pour tout accès aux informations médicales à caractère personnel conservé sur support informatique et pour leur transmission par voie électronique.
Dans ces conditions, quelles mesures concrètes, administratives et budgétaires, entendez vous prendre pour rendre effective l'application de ces dispositions et conduire les établissements de santé à développer une réelle politique de sécurité de leurs systèmes d'information ?
J'insiste sur ce point car c'est une des conditions de l'appropriation du futur DMP. En Angleterre, une association de malade avait été largement consultée et avait permis de faire tomber cette inquiétude. Là, on est un peu dans le brouillard. Tout le monde peut regarder le dossier des patients. On ne sait pas qui fait quoi à l'hôpital - stagiaires, internes, etc.
M. André Loth - L'inquiétude est très présente, parfois excessive, mais elle repose sur un fondement réel : l'informatique a comme caractéristique de permettre la copie à coût nul et immédiatement. Bien sûr, les dossiers papiers sont aujourd'hui mal conservés dans les hôpitaux et sont parfois facilement accessibles mais il est difficile d'en faire des milliers de copies en une seconde, alors que l'informatique permet des fuites massives. Ce ne sont sans doute pas les plus probables, mais on peut comprendre les craintes et le fait que la CNIL et le législateur soit vigilants à cet égard.
Deuxième remarque : la France est en fait en avance dans ce domaine. La carte des professionnels de santé portée par le GIP « cartes de professionnel de santé », créée en 1993, est une spécificité française. D'autres pays se sont lancés dans des voies semblables. La carte à puce est un moyen de s'identifier de manière certaine.
Cette carte, qui existe également pour l'ensemble des acteurs du secteur de la santé, est aujourd'hui très présente en ville parce qu'elle a servi à SESAM VITALE, à la télétransmission des feuilles de soins électroniques mais elle est quasiment absente à l'hôpital, parce que les hôpitaux n'en ont pas ressenti le besoin, étant peu informatisés dans la gestion des dossiers. Lorsqu'ils l'étaient, ils se contentaient de méthodes que l'on utilise au sein d'une organisation où règne une atmosphère de confiance.
Indiscutablement, il existe là un sujet. L'informatisation des dossiers médicaux dans les hôpitaux, qui est quand même réelle et qui a progressé très vite, implique que l'on prenne davantage de précautions, dès lors que ces dossiers circulent beaucoup plus qu'autrefois.
J'étais dans un hôpital encore récemment, dans lequel les dossiers existaient sous forme électronique mais n'étaient consultables qu'à l'intérieur du service. Aujourd'hui, on les transfère lorsqu'un malade revient dans un autre service. On a en ligne sur l'écran de l'ordinateur le dossier du malade.
Cela implique des moyens dont le coût fait parfois reculer les hôpitaux. Ce coût n'est pas celui des cartes, mais de l'ensemble du système qui permet d'habiliter des personnes. C'est l'organisation qui se trouve autour des systèmes de cartes qui coûte cher.
On parlait des subventions et du plan Hôpital 2012. Les hôpitaux augmenteront de toute manière leurs dépenses informatiques ; les praticiens et les gestionnaires le demandent parce qu'ils ont besoin des outils en question. Ceux ci ont en quelque sorte un retour sur investissement immédiat. Dans le cas de ces investissements de sécurité visant à se mettre en conformité avec des règles, voilà le domaine où des subventions d'opérations du type Hôpital 2012 trouvent leur justification.
Des travaux sont menés en ce sens. Il faut évidemment que les hôpitaux ne soient pas laissés seuls devant ces projets très difficiles. J'en ai moi-même mené un à l'hôpital de Lille récemment. Ce sont des projets difficiles et coûteux. Si l'on veut faire baisser les coûts et que cela fonctionne, il faut les aider.
M. Jean Arthuis, président - Y a t il d'autres questions ?
Une question brève sur les crédits du Fonds d'intervention pour la qualité et la coordination des soins (FIQCS), qui s'est substitué au FAQSV et qui doit regrouper aussi les crédits de la dotation nationale de développement des réseaux.
La Cour des comptes, dans son rapport de septembre 2007, constate que, manifestement, cette dotation, allouée par l'assurance maladie, n'a pas fait progresser de façon significative l'interopérabilité des systèmes d'information des professionnels de santé participant aux réseaux. Pour le PLFSS 2008, vous avez prévu 301 millions d'euros pour le FIQCS. J'imagine que vous avez tenu compte des observations de la Cour. Comment voyez-vous l'utilisation de ces 301 millions d'euros et en quoi allez-vous pouvoir vous mettre à l'abri de nouvelles critiques de la Cour ?
M. Georges-François Leclerc - Oui. On n'en est pas à la budgétisation de ce fonds mais il est clair qu'on reprendra les recommandations de la Cour au moment où on construira cela en fin d'année.
M. Jean Arthuis, président - C'est un fonds qui a notamment pour objet de rapprocher l'hôpital et les praticiens.
M. Georges-François Leclerc - En effet. C'est un fonds qui intervient dans différents domaines : il peut intervenir sur la démographie médicale, qui est un sujet d'actualité. Il peut, par exemple, financer des maisons médicales, le support logistique ou administratif de la médecine mais il peut aussi intervenir dans le secteur que vous avez indiqué.
M. Jean Arthuis, président - C'était une audition pour suite à donner.
Avez-vous des observations à ajouter ? L'autorité est là, le pilotage est là, il y a une épine dorsale. Il faudra du temps mais vous êtes tous garants de la cohérence et de l'interopérabilité. C'est donc sous le signe de la confiance que nous allons nous séparer.
Nous serons sans doute amenés dans quelques mois à vous demander où en est votre plan de progression. Vous avez de la chance car vous avez des marges de progression considérables !
Nous pourrions envisager de publier le référé et le rapport de la Cour, ainsi que les échanges auxquels cette audition a donné lieu.
Chacun en est il d'accord ? Il en est ainsi décidé.
Merci.
La séance est levée à 18 heures 35.
ANNEXES
Le présent rapport comporte trois annexes :
- le référé n° 46485 de la Cour des comptes sur l'interopérabilité des systèmes d'information en santé, accompagné de la lettre d'envoi du Premier président de la Cour des comptes au ministre de la santé et des solidarités ;
- la réponse du directeur de cabinet du ministre de la santé et des solidarités au référé précité ;
- enfin, le chapitre X du rapport de la Cour des comptes sur l'application des lois de financement de la sécurité sociale, paru en septembre 2007, intitulé « le partage des données entre les systèmes d'information de santé ». Les réponses adressées aux observations de la Cour des comptes par les ministres, les administrations et les organismes concernés ne sont pas reproduites dans le cadre du présent rapport. Elles sont disponibles sur le site internet de la Cour des comptes à l'adresse suivante :
http://www.ccomptes.fr/CC/documents/RELFSS/Reponses-min-ad-org.pdf
ANNEXE 1 - RÉFÉRÉ N° 46485 DE LA COUR DES COMPTES SUR L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION EN SANTÉ

|
Sixième chambre |
||
|
-------- |
||
|
Première section |
OBSERVATIONS DEFINITIVES
|
D'INFORMATION EN SANTE
|
Le présent rapport, qui a fait l'objet d'une
contradiction avec les personnes
et les organismes concernés, a
été délibéré par la Cour des comptes le 15
septembre 2006.
INTRODUCTION
La Cour a effectué des enquêtes portant sur les systèmes d'information, les structures et les dispositifs réglementaires, normatifs et techniques, existants ou en projet dans les domaines de la santé et de l'assurance maladie. Le but était d'examiner particulièrement la cohérence globale, l'interopérabilité des différents systèmes et leur accessibilité aux divers organismes concernés et aux professionnels de santé libéraux.
Une de ces enquêtes a porté sur l'interopérabilité des systèmes d'information en santé dans les domaines hospitaliers et de la médecine de ville. Elle s'est appuyée sur des entretiens menés auprès des organismes concernés, ainsi que sur l'examen du fonctionnement des structures mises en place (MISS, ATIH et GMSIH) 11 ( * ) et de leur apport réel à l'interopérabilité. Elle a donné lieu à l'envoi le 10 mars 2006 d'un relevé de constatations provisoires à dix destinataires dont quatre seulement (DHOS, DGME, CNAMTS, GMSIH) ont répondu.
Elle a notamment eu pour objectifs de déterminer les conditions de toute nature qui seront nécessaires pour aboutir à une mise en oeuvre effective et rapide du dossier médical personnel et d'analyser les progrès réalisés ces dernières années et qui seront utiles à la mise en oeuvre du DMP.
Le présent relevé tient compte des réponses reçues. Il comporte trois parties.
La première partie traite des principes de l'interopérabilité des systèmes d'information afin d'en cerner les contours, les différents niveaux auxquels elle s'applique et les limites qui en découlent.
La seconde partie situe les enjeux relatifs aux acteurs de santé, à l'évolution vers un centrage des systèmes d'information sur le patient et aux incertitudes sur les coûts.
La troisième partie examine les missions et le fonctionnement des organismes mis en place (MISS, ATIH et GMSIH) en les situant dans leur environnement institutionnel.
PARTIE I : ETAT ACTUEL DES FACTEURS D'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION EN SANTÉ
I. RAPPEL DES PREREQUIS
Les conditions préalables à remplir pour que des interlocuteurs échangent de l'information dans un cadre d'interopérabilité sont de divers ordres : elles ont trait, en particulier, aux normes ou standards, à l'existence de fichiers sans doublons mais aussi à la technologie, qu'il s'agisse des matériels, de l'accès aux applicatifs ou des applicatifs eux-mêmes.
A. ESSAI DE DÉFINITION
Selon le dictionnaire, l'interopérabilité est la « compatibilité des équipements, des procédures ou des organisations permettant à plusieurs systèmes, forces armées ou organismes d'agir ensemble ».
Dans le domaine des systèmes d'information, l'interopérabilité peut être entendue comme une propriété des systèmes permettant à deux ou plusieurs agents (automates ou utilisateurs finals) d'échanger de l'information et d'en comprendre le sens, indépendamment des bases technologiques utilisées et sans faire appel à une intervention humaine au cours de la chaîne de communication, que cette communication soit synchronisée (comme le téléphone) ou désynchronisée (comme la messagerie).
L'interopérabilité en matière de système d'information vise donc à rendre la communication compréhensible et indépendante des filières technologiques utilisées.
Elle repose sur un ensemble de conventions techniques entre les parties qui peuvent prendre la forme de convention d'usage (ex. l'alphabet), de standards de fait qui s'imposent au marché 12 ( * ) ou de normes nationales ou internationales (ex. les normes de télécommunication).
Concrètement, les conventions d'interopérabilité débouchent sur des spécifications techniques détaillées appelées spécifications d'interface, ou protocoles, que chaque concepteur se doit de respecter 13 ( * ) . L'interface est définie au dictionnaire comme « l'ensemble des règles et des conventions qui permettent l'échange d'information entre deux systèmes donnés ».
Dans le domaine des systèmes d'information, l'interopérabilité met en jeu une multitude de composants, matériels et logiciels, et engage des enjeux industriels considérables au niveau mondial 14 ( * ) .
L'incompatibilité entre les systèmes a été longtemps un obstacle à l'interopérabilité, chaque constructeur offrant des solutions qui lui étaient propres 15 ( * ) de manière à préserver ses parts de marché.
Une première étape fut franchie, sous la pression de la demande, avec les dispositifs d'interface spécialisés permettant d'assurer la compatibilité entre systèmes différents. Leur rôle consistait à faire en sorte que les composants d'une filière soient capables de se comporter comme la filière concurrente par simulation ou par intégration de composants logiciels de conversion 16 ( * ) . Cette voie n'était cependant praticable qu'avec un nombre limité de systèmes différents communiquant de manière bilatérale.
Les progrès de la communication sur les réseaux au cours de la décennie écoulée, notamment avec l'arrivée d'Internet, ont fait voler en éclat cette conception protectionniste pour faire place au principe de communication indépendante des bases technologiques utilisées. Les systèmes dits « ouverts » comme UNIX ne sont pas totalement étrangers à cette évolution.
B. CONDITIONS PRÉALABLES À L'INTEROPÉRABILITÉ
L'interopérabilité ne peut se concevoir en dehors des normes internationales lorsque celles-ci ont été approuvées ou à défaut, des standards du marché. Toute solution spécifique aboutirait aujourd'hui à une impasse. Cependant, de nombreuses zones d'ombre subsistent car toutes les fonctions attendues d'un système d'information ne sont pas standardisées ni, a fortiori, normalisées.
1. Normes et standards
L'élaboration d'une norme suit un processus itératif techniquement complexe qui met en présence des intérêts industriels et stratégiques souvent divergents. La publication d'une norme par l'ISO 17 ( * ) au niveau international est donc le résultat de compromis longuement négociés par les nombreuses instances qui y participent (organismes nationaux et supra nationaux, industriels, associations de professionnels, universités, centres de recherche...).
À défaut de normes internationales qui tarderaient à déboucher, des standards élaborés par telle ou telle organisation s'imposent de fait et contribuent parfois à l'élaboration de la norme elle-même.
Ainsi, nombre de conventions techniques permettant d'assurer l'interopérabilité se sont imposées de fait, étant donnée l'importance industrielle de leurs promoteurs. On peut classer dans cette catégorie, les technologies du réseau Internet, le cas particulier des systèmes d'exploitation ou logiciels qui se sont développés de manière isolée puis sont devenus des standards de fait (ex. MS-Dos, Apple, logiciels de traitement de texte, tableurs...), ou les systèmes d'exploitation dont la finalité première est de favoriser l'interopérabilité entre systèmes hétérogènes (ex. UNIX et, plus récemment, LINUX).
Il arrive également que la norme en gestation ne débouche pas, parce que trop ambitieuse, mais sert de support à une version allégée opérationnelle.
Le cas de la gestion des annuaires, domaine fondamental pour assurer l'interopérabilité, est à cet égard instructif. Dans les années 90, les opérateurs de télécommunication ont élaboré, dans le cadre de l'ISO, la norme X500 destinée à normaliser les annuaires téléphoniques. L'accès aux annuaires X500 y faisait l'objet du protocole normalisé DAP (Directory Access Protocol) à visée quasi universelle en la matière.
En 1993, l'université du Michigan a élaboré une version réduite de ces spécifications qu'elle a rendue opérationnelle en l'intégrant au protocole de gestion de transactions de l'Internet 18 ( * ) . Cette version opérationnelle appelée dès lors LDAP (pour light weight DAP ou version allégée de DAP) s'est imposée aujourd'hui comme un standard de fait.
2. Contraintes induites par la normalisation
Pour rendre opérationnelle l'interopérabilité, il faut que les agents (automates ou utilisateurs finals) intervenant dans le système d'information aient le niveau minimum requis pour interpréter convenablement les contenus échangés 19 ( * ) . Or, dans un système de communications multilatérales, ce niveau minimum est déterminé par l'opérateur doté du plus bas niveau de compréhension 20 ( * ) .
Cette vision est partagée par la direction générale de la modernisation de l'Etat (DGME) pour qui l'élévation du niveau de compréhension repose nécessairement sur une approche conceptuelle du système d'information, en vue d'obtenir des outils et des vocabulaires ayant une portée universelle. Cette vue conceptuelle du système se traduit concrètement par l'élaboration de référentiels métiers. A cet égard, les contraintes apportées par l'évolution de la réglementation avec notamment la mise en oeuvre de la T2A et du DMP, obligeant à se conformer à un cadre méthodologique, encouragent l'interopérabilité.
La norme est donc bien souvent le résultat de conventions entre les parties qui reposent sur une obligation minimale pour un état donné de la technique.
Cette réalité contingente emporte une conséquence pratique déterminante : la pérennité de l'interopérabilité ne peut être garantie que dans la mesure où elle repose, autant que possible, sur les normes internationales en excluant les normes nationales qui seraient plus riches mais susceptibles de conduire à des incompatibilités dans un marché se situant au niveau mondial.
En outre, les technologies évoluant, les normes sont nécessairement évolutives 21 ( * ) et le risque de divergence au fil du temps de la part des industriels et éditeurs de logiciels n'est pas à exclure.
C. L'INTEROPÉRABILITÉ S'APPLIQUE À DIFFÉRENTS NIVEAUX
La mise en oeuvre de l'interopérabilité au plan technique présente par ailleurs de nombreuses difficultés liées à la multiplicité des éléments qui y concourent et des opérateurs qui y contribuent. Pour simplifier, on distinguera trois niveaux 22 ( * ) qui guideront la réflexion pour évaluer l'apport réel des organismes à l'interopérabilité des systèmes d'information en santé.
1. Le niveau des matériels et des technologies de réseau
Outre les spécifications de connexion des matériels, comme la connexion aux équipements des lecteurs de cartes SESAM-Vitale ou CPS, le domaine des réseaux est celui par lequel se sont imposées les premières normes.
On peut raisonnablement faire l'hypothèse que les opérateurs et prestataires se conforment aujourd'hui aux standards industriels et aux normes en la matière, aussi bien dans l'architecture des réseaux de télécommunication que dans l'architecture des réseaux locaux. Le risque d'y déroger est trop grand et la sanction par le marché serait immédiate.
Dans tout ce qui suit, on considère donc cette compatibilité comme un acquis dans tous les organismes et quelles que soient les filières technologiques employées.
Cependant, la situation est moins claire en ce qui concerne les autres niveaux, relatifs aux applicatifs.
2. Le niveau de l'accès aux applications
Ce niveau comporte une étape de présentation qui autorise ou non l'accès à l'application et en protège le contenu. Il concerne en quelque sorte les normes de sécurité et confidentialité de l'application. Les techniques dans ce domaine sont en pleine évolution 23 ( * )
La robustesse des dispositifs de contrôle d'accès et de protection des contenus est cependant variable et directement liée au coût de leur mise en oeuvre. Le niveau de sécurité attendu du système est, en effet, fonction de la nature des applications mises en oeuvre ou de la sensibilité des données échangées (dispositifs anti intrusion sur les réseaux, techniques de cryptage, vue partielle de l'information disponible).
Les systèmes d'information en santé sont, pour une part importante de leurs traitements, tributaires du degré de sécurité et de confidentialité à atteindre, dont le coût croît fortement avec le niveau de sécurisation exigé.
3. Le niveau applicatif proprement dit
Ce niveau peut être lui-même décomposé en deux domaines :
a. L'information sur les structures (référentiels)
Identifiants individuels
On ne peut concevoir d'interopérabilité, sécurisée ou non, en l'absence d'une identification des acteurs (individus ou institutions) qui soit valable sur l'ensemble du territoire national, unique et exempte d'ambiguïté. La sécurité est alors assurée, en dernier ressort, par l'applicatif lui-même.
Aujourd'hui, l'identifiant du patient ne satisfait pas à ces critères.
Dans de nombreux établissements, le patient est identifié au niveau de l'unité de soins, si bien qu'un même patient est doté de plusieurs matricules qui rendent impossibles la consolidation des informations le concernant. Ils pourraient même être générateurs de confusions entre les services.
Annuaires
Les annuaires revêtent une importance particulière pour l'interopérabilité des systèmes d'information. En effet, l'interopérabilité entre les acteurs - automates, individus ou institutions - nécessite d'avoir à tout instant, au sein du système d'information, une connaissance exhaustive et la plus pertinente possible de l'existence des acteurs appelés à intervenir et, éventuellement, de leurs caractéristiques (attributs).
Ces dispositifs sont destinés à gérer des entités qui ne se limitent pas aux caractères individuels, mais s'étendent aux adresses des serveurs, aux adresses logiques des interlocuteurs (ex. l'adresse mèl), à la connaissance de tout élément d'infrastructure qui peut concourir à leur mise en relation par des automates 24 ( * ) .
Leur mise à jour passe par l'entremise d'organismes chargés de leur gestion au niveau international 25 ( * ) . Elle nécessite de faire appel à des processus rigoureux d'échanges où les normes et standards en vigueur sont de la plus haute importance, d'autant plus qu'ils ont, pour la plupart, vocation à être rendus publics.
Dans le domaine des annuaires, le protocole LDAP (cf. supra) est devenu incontournable.
Répertoires
L'annuaire est avant tout un instrument de connaissance de l'existence d'une entité et éventuellement de localisation de cette entité. Les répertoires sont, en revanche, destinés à gérer l'information fine et spécialisée concernant les attributs des entités.
Différentes approches président à leur constitution (approche géographique, économique, financière, réglementaire etc....). Ces différences d'approche sont liées aux applications elles-mêmes qui déterminent les finalités du répertoire. De ce fait, les répertoires ont en majorité vocation à traiter de façon approfondie un champ restreint et souvent spécialisé, au contraire des annuaires qui, eux, visent à apporter une connaissance minimale mais intéressant souvent le niveau international.
Pour gérer l'information des répertoires, il est évidemment nécessaire de disposer, au sein même du répertoire, d'informations permettant de contacter les entités elles mêmes (téléphone, adresse mèl, adresse postale etc....).
Compte tenu de leurs finalités respectives, il serait hasardeux de considérer qu'un répertoire peut également jouer le rôle habituellement dévolu à un annuaire.
b. L'information générée par l'activité des structures
Dans l'exercice de leurs activités, les structures, individus ou institutions, génèrent des flux d'information sectoriels ou « métier » dont une partie contextuelle associée constitue un sous produit utile à la gestion (ex. date et lieu de la prestation).
S'agissant des applicatifs en santé, on peut classer les informations partageables en deux groupes partiellement interdépendants : l'information de gestion et l'information sectorielle propre au métier.
La présentation des informations de gestion
En ce qui concerne l'information utile à la gestion, l'interopérabilité peut s'appuyer sur des standards qui seraient spécifiques des applicatifs du domaine.
La communication des feuilles de soins électroniques (FSE) dans le cadre de SESAM Vitale (« norme » B2 ou Noemie, de la CNAMTS) en est un exemple. Nul besoin ici, en termes de contenus, de se conformer à une norme internationale, les contenus des FSE étant propres au système Sesam-Vitale et à la gestion de l'assurance maladie.
Néanmoins, si la structure des données et leur présentation se conforment aujourd'hui à un modèle propre à la CNAMTS, agissant en situation de prescripteur unique des spécifications, celui ci pourrait à brève échéance se rapprocher du standard international XML 26 ( * ) qui s'imposera tôt ou tard.
Cette évolution est actuellement en cours d'expérimentation à la CNAMTS, étant précisé qu'elle était déjà envisagée dans son schéma directeur informatique établi en 1999 pour la période 2000 à 2004, ce qui donne une indication sur les délais d'élaboration et de mise en oeuvre effective des standards.
D'une manière générale, les éléments d'information de gestion sont propres aux applicatifs, mais la présentation de ces informations sous forme de standards structurants (schéma de présentation) préserve a priori les évolutions à long terme. En effet, de tels schémas permettent de s'affranchir de la variété des applicatifs susceptibles de traiter ces informations.
La manière de traiter la présentation des informations n'est donc pas neutre vis-à-vis de l'interopérabilité. Elle demande toutefois des investissements conceptuels, en particulier relatifs aux dictionnaires de données, qui ne peuvent progresser que très lentement.
En outre, il ne semble pas que cette voie soit systématiquement explorée aujourd'hui, sauf exception, malgré les recommandations émises en la matière par l'ADAE (cf. infra).
L'information propre aux métiers
En ce qui concerne les contenus « métier », les standards ou les normes sont propres à la spécialité, comme, par exemple, l'imagerie médicale, la représentation vectorielle de fonds de cartes, la représentation de plans etc. Les avancées y sont très variables selon les secteurs.
Dans le domaine de la santé, ce niveau de normalisation, qui traite de la sémantique, est particulièrement complexe et sujet à débats entre deux tendances principales : les tenants de la mise en application pragmatique des standards de l'industrie, et les tenants d'une approche normative plus conceptuelle. Le débat n'est pas tranché, et les choix des maîtres d'ouvrage en sont rendus d'autant plus difficiles.
On tirera cependant avantage à se rapprocher des standards internationaux qui pourraient se dégager (imagerie médicale par exemple) en espérant leur convergence, à terme, vers des normes plus universelles.
En outre, les acteurs du monde de la santé, en France et en Europe, peuvent être d'un apport non négligeable dans l'élaboration des normes en cours de définition.
Les acteurs impliqués dans l'interopérabilité du système d'information en santé se doivent donc d'adopter une attitude active dans l'élaboration des standards et des normes, particulièrement dans les domaines propres aux « métiers » actuellement peu normalisés.
D. LIMITES DE L'INTEROPÉRABILITÉ
1. La régulation des accès à l'information
L'interopérabilité suppose un cadre réglementaire, qui en fixe les règles d'usage, car elle ne doit pas conduire à un partage universel et incontrôlé de l'information. Il faut donc lui associer des outils de régulation qui permettent d'en contrôler, voire, d'en interdire l'usage 27 ( * ) .
Le partage de l'information entre utilisateurs est relatif aux applications et aux données qui y sont associées. Les utilisateurs, membres d'une communauté identifiée, doivent disposer des habilitations nécessaires qui ne peuvent être délivrées que par une autorité ayant pouvoir de décision.
La réglementation des accès à une information, ou une classe d'informations, et le système de surveillance et de traçabilité des événements, adapté au problème à traiter, relèvent de la décision des maîtres d'ouvrages.
S'agissant de l'usage qui est fait de l'interopérabilité, cet aspect sort du cadre de la présente enquête.
2. Une problématique transversale qui déborde du strict cadre de la santé
Il ne suffit pas qu'un système respecte les conditions de l'interopérabilité, pour être, en tous points, interopérable.
Le système d'information en santé peut répondre en interne aux exigences de l'interopérabilité et se trouver confronté à des situations de non interopérabilité avec d'autres systèmes, par exemple, le système bancaire ou tout autre système administratif.
Il importe donc de le situer dans son contexte environnemental dans deux domaines au moins :
a. Le domaine des standards et des normes inter administratifs
L'agence pour le développement de l'administration électronique (ADAE) a publié à cet effet en 2003 un dossier relatif au « cadre commun d'interopérabilité des systèmes d'information publics » diffusé aux administrations par la circulaire du 4 décembre 2002 du Premier Ministre.
Ce document de recommandations techniques fait l'état quasi exhaustif des normes et standards, valides en 2002, intervenant dans l'interopérabilité, et définit un cadre d'interopérabilité des systèmes d'information publics commun aux administrations de l'État et aux collectivités territoriales.
La capacité du système de santé à communiquer, notamment en gestion, avec les collectivités territoriales et les services déconcentrés de l'État est en effet une nécessité, non seulement en période de crise, mais également pour la gestion courante. La plupart des informations de structure nécessaires à l'interopérabilité des systèmes d'information en santé relèvent en effet de la diligence des services déconcentrés de l'État et des ARH.
Pour le projet RPPS (Cf. infra) qui couvre le champ de la santé, mais également celui, bien plus vaste, de l'action sociale, la mission MARINE a pris la mesure de l'enjeu en imposant aux prestataires, dans ses appels d'offres, de se conformer aux standards et aux normes recommandés par l'ADAE. Mais il n'en est pas toujours ainsi.
Selon la direction générale de la modernisation de l'Etat (DGME) le Cadre Commun d'Interopérabilité (CCI ) qui se limitait à des recommandations en matière de normes et de standards techniques sera remplacé par le Référentiel Général d'Interopérabilité (RGI) prévu par l'ordonnance du 8 décembre 2005. Il établira les règles de sélection et d'utilisation de normes et standards techniques, modèles de données, nomenclatures, bases de données référentes, exigences fonctionnelles ou ergonomiques relatives aux services, politiques de mise en oeuvre de systèmes ainsi que les procédures de vérification de conformité à ses règles .
b. Le domaine des annuaires
L'information sur les structures, par essence transversale et partageable, pose la question de la gestion des annuaires, des organismes habilités à les gérer et de l'organisation à retenir pour coordonner les acteurs qui en ont la charge.
La gestion des annuaires partagés est en soi un applicatif particulier, et on ne peut pas concevoir qu'il soit établi de manière isolée au sein du seul système de santé.
S'agissant d'un applicatif, ce domaine n'est toutefois pas couvert par la présente enquête.
II. ETAT ACTUEL DES FACTEURS D'INTEROPERABILITE DES SYSTEMES D'INFORMATION EN SANTE
Les obstacles à l'interopérabilité ne sont plus d'ordre technologique, même s'ils ont pu l'être jusque dans les années récentes. Les technologies de la communication, associées aux évolutions majeures des techniques multimédia, ont en effet provoqué l'émergence de normes et standards qui se sont imposées sous l'influence d'une concurrence acharnée entre les grands opérateurs industriels au niveau mondial.
En matière de systèmes d'information les difficultés se situent dorénavant au niveau des applicatifs eux-mêmes, pour des raisons techniques, mais aussi en raison de facteurs sociologiques, sans exclure les considérations de coût.
1. Les obstacles techniques à l'interopérabilité
Il existe des secteurs capables d'inter opérer en s'appuyant sur les normes et standards du marché.
C'est le cas des applicatifs sectoriels où les acteurs disposent d'un langage et de référentiels communs et interviennent dans un univers restreint, conditions qui favorisent le dialogue et l'adoption de standards communs - par exemple dans les domaines spécialisés, comme la cancérologie ou la diabétologie. Tel est également le cas des applicatifs spécialisés qui ont imposé leurs standards, comme SESAM-Vitale, pour la communication des FSE.
Cependant, dès l'instant où l'on étend le champ de l'interopérabilité à la diversité des acteurs, le potentiel d'interopérabilité permis par les techniques se heurte aux difficultés à assurer une gestion unifiée de l'information sur les structures et à l'absence de normalisation des concepts. Ainsi :
L'absence d'identifiant commun du patient constitue en soi un obstacle majeur à l'interopérabilité orientée « patient ». La diversité des systèmes d'identification pouvant, en outre, être génératrice d'ambiguïtés aux conséquences redoutables.
Il en est de même, mais dans une moindre mesure, de l'identifiant unique des professionnels de santé (aujourd'hui, un même professionnel dispose d'autant de cartes d'identification que de situations différentes d'exercice de sa profession).
La gestion des annuaires ne paraît pas suffisamment avancée, pas plus que la refonte des répertoires d'entreprises et d'établissements de santé.
La cour constate que l'interopérabilité des systèmes d'information en santé ne peut être pleinement satisfaite dans la situation actuelle, en l'absence de référentiels communs et d'unicité des identifiants.
Sans mésestimer les difficultés, elle note que des travaux destinés à améliorer la situation présente sont en cours, et qu'un projet de décret en Conseil d'État relatif à l'identifiant unique du patient est en préparation.
Le rapport déposé par la commission des affaires culturelles, familiales et sociales de l'Assemblée nationale sur la mise en application de la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie 28 ( * ) en précise le contexte en ces termes :
« La mise en oeuvre des articles de la loi relatifs aux données de santé est rendue très complexe par trois considérations : la technicité de la matière, le respect nécessaire des normes nationales et internationales relatives à la protection de la vie privée et enfin les avis et consultations nécessaires.
La loi prévoit donc la mise en oeuvre différée des dispositions visées à l'article 3 [de la loi du 13 août 2004]. Il s'agit principalement de la mise en place du dossier médical personnel (DMP). La loi prescrit l'avis préalable de la CNIL et de l'ordre des médecins [...]. L'objectif est une mise en place du DMP à la mi-2007. S'agissant de l'identifiant santé unique (art. 5), un décret en Conseil d'État, pris après avis de la CNIL, devrait intervenir en décembre 2005. » En fait, ce décret sur l'identifiant patient n'a pas encore vu le jour.
La DHOS confirme l'importance des référentiels communs pour assurer l'interopérabilité des systèmes d'information en santé. Elle reste dans l'attente de la livraison de certains de ces référentiels, dont elle n'a pas la responsabilité 29 ( * ) mais dont elle devra assurer le bon déploiement dans les établissements de santé.
Par ailleurs la DHOS indique, sans en donner d'autres précisions, avoir lancé une étude sur les nomenclatures décrivant les activités des établissements assurant la tarification des soins dans les systèmes d'information hospitaliers. Cette étude devrait déboucher sur des pistes d'amélioration pour le pilotage et de la diffusion des nomenclatures.
2. Les obstacles sociologiques à l'interopérabilité
La pratique de l'interopérabilité suppose que les acteurs de santé concernés adoptent une attitude volontariste pour échanger de l'information. Mais l'appréciation par ces derniers du degré d'utilité de l'interopérabilité est à rapprocher du coût qu'ils sont prêts à y consentir et du profit qu'ils en attendent.
Le jeu « gagnant - gagnant », entre émetteurs et récepteurs d'information, n'est semble t-il pas assuré, ni au plan pécuniaire, ni au plan des avantages espérés dans l'exercice de leur activité.
L'identification des contraintes qui pourraient s'opposer à l'interopérabilité semble d'ailleurs assez largement partagée par les différents organismes rencontrés.
Par ailleurs, le degré de sécurisation des données, qui conditionne en grande partie la confiance des acteurs dans le système, exige de recourir à des technologies dont le coût global pour la collectivité ne semble pas totalement appréhendé.
3. Le rôle de l'État
Pour améliorer l'interopérabilité des systèmes d'information, de nombreux travaux pluridisciplinaires sont encore à mener que l'insuffisante coordination inter administrative en la matière pourrait freiner.
En outre, elle ne peut être isolée des progrès à accomplir dans l'interopérabilité des systèmes d'information d'ordre administratif en général.
Dans cet esprit, la direction générale de la modernisation de l'Etat (DGME) promeut la mise en oeuvre du RGS : référentiel général de sécurité et du RGI : référentiel général d'interopérabilité.
Ce Référentiel Général d'Interopérabilité (RGI) s'appliquera aux acteurs publics et aux organismes gérant des régimes de protection sociale. L'interconnexion des systèmes, favorisée par le RGI, ne devant pas se faire au détriment de la sécurité, le Référentiel Général de Sécurité (RGS) apportera des méthodologies permettant de renforcer la sécurité. Il définira les niveaux de sécurité auxquels doivent répondre les applications et les dispositifs afin d'assurer la cohérence des systèmes amenés à interagir.
Ces référentiels reposent sur la généralisation de pratiques internationales tant du point de vue de l'interconnexion physique des réseaux que du cadre sémantique conduisant à l'élaboration de vocabulaires communs. Cette modélisation conduit également à l'élaboration de référentiels métier. Certains acteurs des systèmes d'information de la Santé sont impliqués dans l'élaboration de ce cadre méthodologique (la CNAMTS notamment).
Cette activité devrait être encouragée et l'utilisation généralisée de ces référentiels devrait être une condition à remplir pour tout projet relevant du domaine de la santé.
*
* *
|
En tout état de cause, les entretiens menés au cours de l'enquête ont montré que la volonté de partage de l'information n'est pas suffisamment admise, ni au niveau des principes, ni, a fortiori, au niveau de la nature des informations qu'il serait utile d'échanger. La cour constate que l'interopérabilité des systèmes d'information en santé ne peut être pleinement satisfaite dans la situation actuelle, en l'absence de référentiels communs et d'unicité des identifiants. En matière de référentiels, les annuaires et les répertoires sont des éléments indispensables à l'interopérabilité. La gestion des annuaires partagés est en soi un applicatif particulier, mais on ne peut pas concevoir qu'il soit établi de manière isolée au sein du seul système de santé. Par ailleurs, compte tenu de leurs finalités respectives, il serait hasardeux de considérer qu'un répertoire peut également jouer le rôle habituellement dévolu à un annuaire. En ce qui concerne les identifiants, l'interopérabilité entre les acteurs concernés par le dossier patient, notamment dans la relation entre médecine de ville et médecine hospitalière, suppose que soit résolue au préalable la question de l'unicité de l'identifiant du patient entre tous les acteurs sur l'ensemble du territoire national. La Cour considère, en outre, que l'interopérabilité des systèmes d'information ne peut échapper à une coordination, globale et inter administrative, fondée sur les normes internationales et, à défaut, sur les standards universellement admis. Normes et standards conditionnent, en effet, la capacité des systèmes d'information à inter opérer et constituent des enjeux de pouvoir tels, qu'ils justifient que l'État intervienne d'une manière plus directive que dans la situation présente. Dans le domaine des systèmes d'information en santé, l'existence d'une structure chargée de suivre l'évolution des standards et des normes est indispensable. En effet, l'interopérabilité des composants technologiques n'est pas un acquit définitif. Elle se définit par référence aux normes et standards du moment. Il s'agit donc d'un enjeu de long terme qui rend d'autant plus délicats les choix des maîtres d'ouvrages à un instant donné. En outre, ces choix impliquent de leur part, une certaine prise de risque. Dans le domaine technique, la Cour considère qu'il serait souhaitable que les recommandations émises par l'ADAE, relatives aux conditions de l'interopérabilité des systèmes d'information, soient généralisées à l'ensemble du domaine de la santé. À titre conservatoire, il serait également utile de prendre systématiquement en considération les standards de présentation des données 30 ( * ) dans les échanges d'information de gestion entre les acteurs de la santé ayant à en connaître, notamment pour les échanges entre médecine de ville et médecine hospitalière. Cette précaution favoriserait l'interopérabilité en rendant, en principe, les applications de gestion indépendantes les unes des autres, et par voie de conséquence, des éditeurs de logiciels. |
PARTIE II : LES ENJEUX DE L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION
La diversité des acteurs impliqués dans un système d'information comportant des données de santé médicales ou de gestion a pour corollaire une multiplicité de systèmes d'information répondant à des objectifs ou des besoins spécifiques. Favorisés par les progrès technologiques en informatique, ces besoins évoluent essentiellement sous l'effet de nouvelles dispositions législatives, véritables leviers de l'interopérabilité, obligeant les acteurs à développer leur capacité à communiquer entre eux.
Cette diversité d'acteurs et de systèmes d'information implique un pilotage général pour obtenir un minimum de cohérence de l'ensemble. Les modalités actuelles en sont analysées au travers de la description des missions et actions du ministère de la santé et plus particulièrement de la direction de l'hospitalisation et des soins (DHOS).
Cette nécessité d'un pilotage général constitue un enjeu majeur pour l'interopérabilité.
I. LA DIVERSITE DES ACTEURS ET DES SYSTEMES D'INFORMATION : UN OBSTACLE A SURMONTER
A. MULTIPLICITÉ DES ACTEURS
Les systèmes d'information en santé mettent en jeu un nombre important d'acteurs, décideurs politiques, organismes financeurs, prestataires de soins, ordres professionnels, hébergeurs de données médicales, sans oublier les patients.
L'État fixe l'environnement législatif et réglementaire dans lesquels s'inscrivent les systèmes d'information en santé. Mais la mise en oeuvre de ces systèmes suppose une coopération étroite entre les services de l'État, plus présents sur l'hôpital et le médicament, et la CNAMTS chargée de gérer la relation avec la médecine de ville.
Cette dyarchie se traduit par des règles complexes, de présence au sein des conseils d'administration et de financements des agences ou groupements d'intérêt public qui interviennent dans le domaine des systèmes d'information en santé : GIP-CPS (carte de professionnels de santé) GIP SESAM-Vitale, agence technique de l'information sur l'hospitalisation (ATIH), mission nationale d'appui à l'investissement hospitalier (MAINH).
Les organismes gestionnaires de l'assurance maladie génèrent des flux d'information de nature diverse au standard Noémie-B2 de la CNAMTS, constitués en majorité des feuilles de soin électroniques (FSE) au titre de SESAM-Vitale, sécurisé ou non, et de transferts de données entre sites. Chaque année transitent environ 1,3 milliard de FSE, tous régimes confondus, dont un peu plus d'un milliard imputables au régime général.
Les structures de soins transmettent des données de gestion, mais aucune information à caractère médical et confidentiel.
Sur environ 3 000 établissements de santé 31 ( * ) , environ un tiers code les séjours hospitaliers et certaines activités dans le cadre du programme médicalisé des systèmes d'information (PMSI). Les autres structures de soins sont de nature hétérogène 32 ( * ) :
9 601 établissements d'hébergements pour personnes âgées,
23 375 pharmacies,
4 114 laboratoires d'analyses médicales,
680 services départementaux de protection maternelle infantile (PMI), non compris les établissements de planning familial,
664 centres de dialyse ambulatoire,
300 centres de cure ambulatoire en alcoologie.
À cette liste, s'ajoutent les établissements de transfusion sanguine, les sociétés d'ambulance, les opticiens lunetiers et les audioprothésistes.
Les établissements qui développent une activité soumise à autorisation administrative sont enregistrés dans le fichier FINESS tenu par l'État avec un identifiant, dit numéro FINESS (cf. infra).
Les autres structures sont identifiées par un numéro SIRET, sauf les cabinets libéraux qui, pour des raisons historiques, ont été identifiés par le numéro ADELI du titulaire du cabinet avec une extension indiquant le numéro de séquence du cabinet.
Toutes ces structures, qu'elles soient publiques ou privées sont caractérisées par une très forte autonomie administrative, y compris dans le domaine de l'informatisation de leur gestion ou de leurs données de santé.
Les professionnels de santé , c'est-à-dire les professionnels médicaux et paramédicaux dont le droit d'exercice et les actes sont réglementés, sont en principe enregistrés dans le fichier ADELI avec un identifiant, dit numéro ADELI. Ce répertoire est tenu par l'État (les DDASS), les organismes d'assurance maladie et l'autorité ordinale, les professionnels devant s'inscrire successivement auprès de chacune de ces entités.
Seuls les médecins libéraux transmettent des feuilles de soins électroniques (FSE) aux organismes d'assurance maladie, mais tous les médecins, y compris les hospitaliers, sont susceptibles d'échanger des informations individuelles sur les patients traités. Il en est de même pour les 2 132 sages-femmes libérales, les 38 543 chirurgiens-dentistes et l'ensemble des professionnels paramédicaux qui exercent en libéral (pharmaciens en officine, professionnels exerçant en laboratoires d'analyses médicales, masseurs kinésithérapeutes, orthophonistes, pédicures podologues, orthoptistes, psychomotriciens).
Alliant liberté de prescription et liberté d'adressage des patients au confrère de leur choix, l'exercice professionnel est peu encadré, les réseaux de professionnels et les contenus échangés au sein des réseaux étant le plus souvent informels.
Les patients potentiels, dont le nombre avoisine 63 millions 33 ( * ) , consomment des soins médicaux générateurs de données médicales en ville comme en milieu hospitalier.
Dans les établissements de santé on comptait en 2003, 22,8 millions de séjours dont 11,3 millions de venues en hospitalisation partielle, ou de moins de 24 heures, auxquels s'ajoutent 13,2 millions de séances de chimiothérapie, radiothérapie ou dialyse et 14,1 millions de passages aux urgences 34 ( * ) .
Le patient est identifié auprès des organismes d'assurance maladie par sa propre carte Vitale s'il a plus de 16 ans, si non, il est rattaché à la carte Vitale de l'ouvrant droit 35 ( * ) .
En vertu de la loi du 13 août 2004 relative à l'assurance maladie, instaurant la notion de dossier médical personnel (DMP), obligatoire pour chaque patient, celui-ci peut accéder aux informations concernant sa santé directement ou par l'intermédiaire d'un médecin. C'est le patient qui donne son consentement exprès pour le dépôt des documents chez un hébergeur de données médicales, c'est lui qui désigne les professionnels ou établissements de santé autorisés à prendre connaissance de son dossier et à y ajouter des données recueillies ou produites à l'occasion des activités de prévention, de diagnostic ou de soins.
Les hébergeurs de dossiers médicaux tiennent les données de santé à caractère personnel qu'ils ont en dépôt à la disposition des professionnels, établissements de santé ou patients qui les leur ont confiées. Ils ne peuvent les utiliser à d'autres fins. La prestation d'hébergement fait l'objet d'un contrat conforme aux dispositions législatives 36 ( * ) . L'hébergeur est agréé par le ministre chargé de la santé qui se prononce après avis de la Commission nationale de l'informatique et des libertés et d'un comité d'agrément placé auprès de lui 37 ( * ) .
Multiplicité des systèmes d'information
À la multiplicité des acteurs correspond une juxtaposition de systèmes d'information sectoriels interdépendants et une offre commerciale très segmentée, spécialisée sur des « logiciels métiers » qui s'adressent à un nombre restreint d'utilisateurs.
Le taux d'équipement informatique en médecine libérale croît régulièrement. Les cabinets de radiologie, les pharmacies et les laboratoires d'analyses médicales sont tous informatisés. Les médecins libéraux en cabinet ou en clinique, généralistes et spécialistes le sont en forte proportion (85 % en 2002), essentiellement pour transmettre les feuilles de soins électroniques. Seuls 40 à 60 % d'entre eux ont recours à un dossier informatisé 38 ( * ) .
Dans les établissements de soins, le taux de pénétration des nouvelles technologies est extrêmement hétérogène . L'informatique de gestion y est généralisée. En revanche, l'informatique vient rarement en appui des fonctions de production de soins (urgences, circuit du médicament, transmission des demandes et résultats d'examens, gestion de l'image...), même dans des établissements importants.
Ces applications sont rarement interopérables et communicantes même au sein de l'hôpital; elles ne sont coordonnées avec la prescription électronique du médicament que dans 5% des cas et n'alimentent pas le dossier de soins infirmier. Seuls 30 % des hôpitaux ont informatisé leur service d'urgences. Enfin, les systèmes de transfert d'images au sein d'un réseau intra ou inter établissements et d'archivage sont, en raison de leur coût élevé, réservés aujourd'hui aux CHU les plus importants, une douzaine d'établissements étant opérationnels aujourd'hui 39 ( * ) .
Le marché hospitalier est fortement segmenté . Selon une enquête réalisée en 2005 auprès de 100 établissements par la société IDC 40 ( * ) , il apparaît qu'1 % des établissements publics possèdent des lignes de crédits informatiques supérieures à 5 millions d'euros, alors que le budget informatique de 56 % des établissements privés s'établit à moins de 100 000 euros. Le budget informatique serait consacré pour 49 % en moyenne aux dépenses de fonctionnement, pour 30 % au renouvellement du matériel et à la mise à jour des logiciels, enfin pour 21 % aux nouveaux projets.
Les besoins apparaissent hétérogènes et peu clarifiés, ils s'expriment individuellement, par métier ou activité, par structure. La maîtrise d'ouvrage est constituée par chaque décideur individuel (professionnel ou structure de soins) qui agit pour son propre compte. Il n'existe pas de cahier des charges national sur lequel pourraient s'appuyer les sociétés informatiques développeuses de progiciels ou logiciels. La multiplication d'initiatives locales, parfois intéressantes, reflète l'absence d'initiative centrale et elle est peu compatible avec la volonté politique affichée d'un partage d'informations généralisé.
Les CHU et les plus gros établissements disposent d'équipes d'ingénieurs informaticiens qui apportent leur compétence et conseillent utilement la maîtrise d'ouvrage. Cette ressource fait défaut dans les plus petites structures. Enfin, la prétendue spécificité des situations locales fait obstacle à une mutualisation des investissements immatériels (études, logiciels).
L'offre commerciale en informatique est atomisée. Selon l'étude d'IDC, déjà citée, le marché de la santé ne représente que 2,7 % du chiffre d'affaires des sociétés d'informatique.
650 sociétés proposent des applications en santé (sur 3 400 éditeurs de logiciel), 5 % d'entre elles sont filiales d'un groupe, 93 % ont leur siège social en France. Cet émiettement de l'offre correspond à une majorité de PME à coté de quelques sociétés d'envergure internationale. L'effectif salarié de ces entreprises est en moyenne de 127 personnes (33 % ont entre 5 et 10 salariés, 16 % moins de 5 salariés). Le chiffre d'affaires est de moins de 500 000 € pour 30 % d'entre elles, de 500 000 € à 1 million d'euros pour 31 %, de 1 à 1,5 million d'euros pour 20 %.
En concurrence avec l'offre privée, une offre publique s'adresse aux hôpitaux publics. Elle émane des activités (édition et maintenance de logiciels) des anciens centres régionaux informatiques hospitaliers (CRIH) dont les structures juridiques ont évolué vers l'autonomie par rapport à leur CHU de rattachement. La part de marché des éditeurs publics couvre 53 % des établissements publics et 61% des lits 41 ( * ) .
Deux organismes représentant des industriels ou prestataires spécialisés (le SNIIS et le GIPSIM pour la médecine de ville 42 ( * ) ) ont co-fondé en 2004 la fédération LESISS 43 ( * ) . Cette fédération, qui regroupe une soixantaine d'entreprises spécialisées formule régulièrement des avis et recommandations aux responsables institutionnels. Elle est, en particulier, membre du comité national de suivi sur la mise en oeuvre technique (systèmes d'information) des reformes LAM 44 ( * ) -T2A, tenant lieu également de comité de pilotage opérationnel de la généralisation de la télétransmission hôpitaux-caisses 45 ( * ) , présidé par la DHOS.
La fédération LESISS souhaite appuyer les travaux en cours sur des normes favorables au développement industriel sans se substituer aux instances et initiatives de standardisation et de normalisation. Elle estime que la faible prise en compte des normes dans le domaine de la santé, alors que plusieurs standards sont implémentés, induit une absence de directives claires dans les appels d'offres des établissements de santé.
Sur le thème de l'interopérabilité, elle a publié un communiqué, en date du 19 mai 2005, appelant le soutien « du plus haut niveau de l'État » à la mutualisation des efforts des organismes signataires impliqués dans la normalisation 46 ( * ) . Ce communiqué s'intitulait « Partage d'informations généralisé en santé - vers une convergence des standards et des normes ».
La fédération LESISS regrette le manque d'attrait du secteur de la santé pour les industriels et les éditeurs. En effet, le marché n'est pas organisé, l'offre industrielle et commerciale reste très dispersée et s'adresse à une clientèle atomisée. Il n'existe pas de groupement d'achats à un échelon local, encore moins régional ou national. Pour des raisons de liberté du commerce et de l'industrie, les acheteurs de produits informatiques ne peuvent pas être guidés dans leur choix par des acteurs publics (État, conseils ordinaux). Les négociations commerciales avec les industriels ou les éditeurs de logiciels ont lieu cabinet médical par cabinet médical, hôpital par hôpital.
Dans la mesure où professionnels libéraux et structures de santé constituent autant de maîtres d'ouvrage distincts, très rarement spécialistes dans le domaine des systèmes d'information, il est difficile d'organiser et de structurer une interface entre les acheteurs et les industriels ou éditeurs de logiciels.
B. LE PILOTAGE DES SYSTÈMES D'INFORMATION EN SANTÉ
Les systèmes d'information répondent aux besoins précis des différents groupes de professionnels de santé ou aux logiques institutionnelles propres à chaque structure. La volonté politique de faire communiquer plus largement des informations de gestion ou de nature médicale par la voie électronique est relativement récente. Quelques grands projets comme les cartes SESAM Vitale et CPS ont fait prendre conscience de la nécessité d'un pilotage central, transversal au ministère, à la CNAM et aux autres organismes concernés.
Face à cet enjeu, le poids et la place des établissements de soins, au sein de notre système de santé, donnent un rôle prépondérant à une des directions du ministère, la direction de l'hospitalisation et de l'organisation des soins (DHOS).
La DHOS a elle-même donné mission à d'autres structures d'apporter leur concours à l'élaboration de répertoires communs aux acteurs de santé, ou à l'accompagnement des établissements de soins dans la modernisation de leur système d'information.
1. Le ministère de la santé
Selon le décret de répartition des compétences 47 ( * ) , chaque direction du ministère conçoit, dans le secteur dont elle a la charge, la politique relative à l'utilisation des technologies de l'information et en suit la mise en oeuvre.
Au sein de la direction de l'administration générale, du personnel et du budget, la sous-direction des systèmes d'information et des télécommunications (SINTEL) joue un rôle technique et non politique d'animation du réseau des « cellules organisation bureautique et informatique » de chaque direction ministérielle, des DRASS et des DDASS.
Le pilotage par l'État des systèmes d'information en santé a fait l'objet de critiques sévères, dans plusieurs rapports :
« Si les réflexions d'ensemble ne font pas défaut, [...] il n'existe pas de document de référence émanant de l'autorité politique, traçant les lignes directrices de l'informatisation et définissant le rôle de chacun (notamment les rôles respectifs de l'État et de l'assurance-maladie). Il n'existe pas non plus d'autorité investie clairement de la mission de promouvoir et de conduire l'informatisation qui, depuis 1976, fait l'objet de différents travaux menés sans pilotage politique. [...] l'informatisation du système de santé ne constituait pas un véritable projet public, défini et piloté par l'État 48 ( * ) . »
Le rapport de l'IGAS, en 2002, proposait de donner trois missions à l'État :
l'animation « d'une réflexion conceptuelle et prospective entre des partenaires très divers » ;
la normalisation en matière de sécurité de l'information ;
et enfin, la normalisation « des principes de l'interopérabilité des systèmes faisant l'objet de financements publics permettant aussi d'éventuelles communications avec ceux à financement privé ».
Un rapport au ministre de la santé 49 ( * ) dénonce en 2003 l'absence de lisibilité de la politique du ministère en la matière.
Le conseil supérieur des systèmes d'information de santé (CSSIS) a bien été créé, mais tardivement, en 1997 seulement 50 ( * ) , et mis en sommeil dès 2000 à la fin du mandat de son président qui n'a pas souhaité être reconduit dans ses fonctions.
Dans un objectif plus opérationnel, a été créé en 1997 le poste de chef de la mission pour l'informatisation du système de santé (MISS) à laquelle est consacré un développement particulier au chapitre suivant.
À ce jour, cependant, la recommandation de l'IGAS n'a pas été entièrement suivie d'effets. Il n'existe toujours pas au niveau du ministère de la santé de document de cadrage définissant les grandes orientations de ce que devrait être le système d'information en santé en termes fonctionnels et qui s'imposeraient à l'ensemble des directions du ministère ainsi qu'à tous les acteurs concernés.
La mise en oeuvre de cette politique, pour le domaine hospitalier, est du ressort de la direction des hôpitaux et de l'organisation des soins (DHOS).
2. Les missions de la DHOS
Les textes donnent une indication générale des missions assignées à la DHOS, l'enquête en apporte une idée plus précise.
a. Les missions assignées à la DHOS
Elles sont définies par décret et circulaire, mais la répartition fine des activités entre secteurs a évolué lorsque l'équipe PMSI est passée de la sous-direction E 51 ( * ) à la sous direction financière avec l'ensemble des missions qui lui étaient rattachées. Les services de la DHOS sont chargés :
de contribuer à la définition des règles de gestion de l'information médicale relative aux patients, « elle veille à la pertinence des systèmes d'information médicalisés et à la promotion des technologies de l'information 52 ( * ) . »
d'élaborer des systèmes d'information sur les moyens de fonctionnement et l'activité de ces établissements, d'en organiser la mise en oeuvre, de contribuer à leur développement.
d'apporter son concours à la mission pour l'informatisation du système de santé (MISS) et de suivre l'activité du groupement pour la modernisation du système d'information hospitalier (GMSIH) 53 ( * ) .
de suivre les travaux relatifs aux nomenclatures descriptives de l'activité des professionnels de santé, notamment la classification commune des actes médicaux (CCAM).
b. Les missions déléguées
La DHOS décline concrètement les axes stratégiques correspondant à ses missions et précise celles qu'elle délègue 54 ( * ) , notamment, au GMSIH et à l'ATIH (voir infra) :
assurer l'évolution du système d'information national (PMSI, SAE, fichier des établissements « FINESS »...) et se donner les moyens de son efficacité (création de l'ATIH),
inciter les établissements à accélérer la mutation de leurs systèmes d'information pour contribuer à l'émergence du système d'information en santé (création du GMSIH),
soutenir les démarches de normalisation et standardisation, exprimer des recommandations pour aider les maîtrises d'ouvrage à mettre en oeuvre un bon niveau de cohérence et de sécurité des systèmes d'information,
évaluer la qualité et les performances des systèmes d'information hospitaliers,
apporter des aides financières incitatives (subventions @-santé et FIMHO),
participer à un travail d'affinement des référentiels d'accréditation des établissements de soins, en lien avec l'agence nationale d'accréditation et d'évaluation en santé (ANAES devenue HAS).
Il faut ajouter que depuis l'été 2005 la mission d'accompagnement des établissements dans l'adaptation de leur système d'information est déléguée à la fois au GMSIH et à la mission d'appui à l'investissement hospitalier (MAINH), sujet développé infra.
c. Les missions réelles
La position clairement affirmée de la DHOS a été de se concentrer sur ses missions stratégiques, en particulier la cohérence des informations et la sécurité des données. Elle a ainsi fait le choix d'une stratégie d'incitation guidée, considérant qu'il appartenait aux EPS 55 ( * ) et non à l'État, de décider de la modernisation de leurs systèmes d'information et de le faire avec les solutions et les fournisseurs de leur choix.
Se fondant sur le principe de liberté d'initiative et de responsabilisation des établissements de santé, la sous-direction E déclare qu'elle n'est pas maître d'ouvrage du système d'information hospitalier, cette responsabilité incombant individuellement à chaque entité.
Mais si, jusqu'à présent, les systèmes d'information des hôpitaux ne constituaient pas un sujet national, ils le deviennent sous l'effet de deux projets majeurs : la tarification à l'activité (T2A) et le dossier médical personnel (DMP), qui sont gérés par la « mission T2A » à la DHOS pour le premier, par le GIP-DMP et le GIP-CPS pour le second.
La T2A oblige les établissements à saisir plus finement leur activité et à la tarifer. La sanction est incluse dans la règle : l'absence de saisie de l'information médicale sur l'activité rend impossible la facturation et entraîne une perte de revenus préjudiciable à l'établissement.
La T2A a un impact sur l'évolution du système d'information interne à chaque hôpital puisque les applicatifs de gestion doivent être interopérables avec les « logiciels métiers » utilisés par les médecins et les personnels paramédicaux, dans le but d'éviter les doubles saisies de données, fastidieuses et source d'erreurs. La télétransmission des données de facturation T2A aux caisses d'assurance maladie est analysée comme un échange bilatéral entre deux structures, échange qui doit respecter la norme de la CNAMTS, B2-Noémie, mais qui ne rentre pas dans le champ de l'interopérabilité.
En ce qui concerne le DMP, l'obligation de tenir pour chaque patient un dossier médical personnel communicable, oblige les établissements de soins qui ; pour beaucoup en sont au degré zéro de l'informatique médicale, à mettre en place une informatisation des données médicales.
La sous-direction E déclare s'être fixé un objectif plus réaliste qui serait d'obtenir d'ici 2007 l'émission systématique d'une lettre de sortie adressée au médecin traitant après toute période d'hospitalisation.
Elle n'est cependant pas en capacité d'agir sur ce résultat, ne pouvant exercer de sanctions, positives ou négatives, à l'égard des équipes médicales qui ne communiqueraient pas aux professionnels concernés les informations relatives à leurs patients.
3. Les actions de la DHOS
a. L'historique des directives aux hôpitaux
D'une politique dirigiste, visant à imposer aux hôpitaux le choix de leurs logiciels parmi les produits des « filières » élaborés par les centres régionaux informatique hospitaliers, l'État est passé à une politique d'ouverture du marché hospitalier au secteur industriel.
La DHOS n'intervient plus directement dans les préconisations de logiciels, les recommandations passent par les travaux du GMSIH qui sont élaborés par les acteurs de santé eux-mêmes, gage de leur adhésion aux conclusions des études menées (voir infra le rôle du GMSIH).
b. L'information donnée aux éditeurs de logiciels
Menant une stratégie de clarification et d'harmonisation de la demande pour faire évoluer l'offre, le bureau E3 organise régulièrement des réunions d'information avec les principaux éditeurs de logiciels sur des thèmes d'actualité :
|
Dates |
Thèmes de la réunion |
|
Mai 2004 |
Codage des médicaments à l'hôpital |
|
Juin 2005 |
Projet DMP Application de la CCAM tarifante, LAM*, facturation T2A, systèmes d'information des urgences |
|
Juillet 2005 |
Mise en oeuvre de la télétransmission et de la LAM |
|
Novembre 2005 |
Principe de déploiement de la télétransmission hôpitaux-caisses Spécifications normes B2 |
* Loi d'assurance maladie du 13 août 2004
À titre d'exemple, au cours de ces réunions, les pratiques de codification des médicaments étant non homogènes et peu développées, le bureau E3 donne des directives précises sur la généralisation du code UCD 56 ( * ) pour les remontées d'informations à partir des établissements de soins.
La question est celle de la portée véritable de ces réunions. « Il est vrai que dans ce domaine les efforts du ministère de la Santé et plus particulièrement de la DHOS sont à noter. Pour le reste, et en dépit d'assurances maintes fois réitérées par les autres intervenants, il faut reconnaître que le partenariat se limite, une à deux fois par an, à des séances de présentation des décisions arrêtées par les diverses maîtrises d'ouvrage en l'absence totale de concertation avec les industriels et autres acteurs impliqués » 57 ( * ) .
Ces réunions ont toutefois l'avantage de s'assurer de la mobilisation des éditeurs, de veiller à la disponibilité des spécifications en temps utile, à l'organisation des dispositifs de tests, à l'élaboration d'un planning de déploiement. Elles associent parfois d'autres institutionnels, en l'occurrence la CNAMTS et depuis peu la MAINH, garantissant la coordination et donc la cohérence entre les actions de l'État et celle des autres intervenants.
Cependant, les représentants du monde industriel interrogés par la Cour sont demandeurs de vrais échanges techniques préalables aux prises de décision et non pas d'exposés sur les choix déjà effectués. La DHOS reconnaît d'ailleurs que les entretiens avec les professionnels de l'offre commerciale en applications de santé ne permettent pas toujours d'appréhender de manière satisfaisante les questions de faisabilité technique et de délais de mise en oeuvre.
c. Le lancement d'appels à projets
Cette méthode a déjà été utilisée par le ministère de la santé dans le cadre du programme @santé pour le développement de la télémédecine. Le principe repose sur le constat que l'hôpital public et plus particulièrement les CHU ont les ressources intellectuelles et financières pour jouer un rôle moteur dans la promotion de solutions innovantes et la mise en place de systèmes d'informations cohérents.
Elle a été reconduite pour l'application du volet « systèmes d'information » du Plan Urgences de septembre 2003 (4,2 M€) qui impose de connecter les services d'urgences à un dispositif de veille et d'alerte sanitaire. Avec un financement de 1,5 million d'euros, l'appel à projet de la DHOS vise à soutenir des régions pilotes autour « d'approches territoriales de l'informatisation des urgences ».
Les principes de mise en oeuvre sont ceux :
d'une démarche « concertative » à partir d'une analyse de l'existant et d'un diagnostic partagé sur les freins et les priorités,
de la personnalisation des objectifs de chaque région en fonction du contexte régional autour de deux « figures imposées » : un serveur (base d'information) régional de veille et d'alerte répondant aux critères du cahier des charges national et un objectif minimal d'enregistrement informatisé de 80% à 85 % des passages aux urgences d'ici fin 2007.
Le cahier des charges et les recommandations pour l'informatisation des services d'urgence ont été établis en lien avec une société savante, la société française de médecine d'urgence, par le groupement pour la modernisation des systèmes hospitaliers (voir infra développement sur le GMSIH)
d. Autres structures de coordination et projets impulsés par la DHOS
Outre les organismes dont le fonctionnement est examiné infra (mission MARINE, MISS, ATIH et GMSIH), la politique de la DHOS est relayée sur le terrain par des moyens de coordination des systèmes d'information des hôpitaux mis à la disposition des ARH et gérés par la MAINH.
L'arrêté du 27 mars 2003 a créé la mission nationale d'appui à l'investissement hospitalier (MAINH), « chargée d'accompagner techniquement le programme de rénovation du patrimoine hospitalier prévu dans le plan Hôpital 2007 ». L'annonce de la poursuite des activités de la MAINH a été faite par le ministre lors d'un colloque organisé par cette dernière le 25 novembre 2005.
Une activité complémentaire portant sur les systèmes d'information hospitaliers lui est rattachée par arrêté du 1er juillet 2005 : la MAINH accompagne en étroite relation avec la DHOS, pour trois ans, l'adaptation des systèmes d'information hospitaliers, nécessaire à la mise en place des programmes nationaux : dossier médical personnel, T2A, plan urgences.
Le rôle de la MAINH est de conforter le réseau des décideurs régionaux par l'organisation de comités régionaux (ARH, assurance maladie, DGCP, fédérations), par une assistance méthodologique et technique, par le pilotage et l'animation des actions. Elle dispose pour accomplir sa mission d'une équipe nationale de quatre personnes et de 18 chargés de mission interrégionaux rattachés aux ARH.
Pour assurer la nouvelle mission de la MAINH, chaque ARH recrute un conseiller, le paye directement, et se fait rembourser par le fonds de modernisation des établissements de santé publics et privés (FMESPP), fonds lui-même géré par la caisse des dépôts et consignations.
La MAINH anime donc un réseau de conseillers sur lesquels elle n'a aucun pouvoir hiérarchique. Le rôle implicite des conseillers est de renforcer les compétences en informatique dans les régions, d'apporter leur expertise, de juger techniquement de l'interopérabilité des systèmes d'information, d'approuver les plans directeurs informatiques des établissements, et ceux des réseaux de soins.
La mission de la MAINH ne se substitue pas aux décideurs, son périmètre d'intervention se limite à l'aide au déploiement d'un dispositif conçu par d'autres (État, GMSIH pour les spécifications techniques). Son programme de travail est bien circonscrit, il porte uniquement sur l'accompagnement de trois programmes nationaux : déploiement de la télétransmission entre les hôpitaux et les caisses de sécurité sociale, suivi des expériences de DMP, accompagnement de la montée en charge de l'informatisation des urgences.
Les risques de redondances sont cependant manifestes entre les missions de la MAINH et celles dévolues au GMSIH, qui a engagé des actions d'accompagnement des établissements et de formation à la conduite de projet.
La DHOS minimise ce risque considérant que le domaine et la nature des interventions d'accompagnement du GMSIH et de la MAINH auprès des établissements sont « actuellement très sensiblement différents ». Elle estime que le GMSIH intervient lors des phases de conception et de tests de référentiels ou de méthodes, grâce aux sites « pilote » qu'il accompagne. La MAINH entre en action dans une phase suivante pour faciliter l'implantation de ces outils dans les établissements. La Cour considère que cette distinction est peu convaincante.
La ligne de partage entre les missions des deux organismes n'est en effet pas aisée à tracer, la mission du GMSIH est générale et porte sur l'ensemble des applicatifs hospitaliers, celle de la MAINH est limitée à trois sujets (T2A, DMP, urgences), mais ces domaines sont déjà investis par le GMSIH. Concrètement, la MAINH intègre dans ses « kits de déploiement » 58 ( * ) des études et documents méthodologiques produits par le GMSIH.
Pour réduire les zones de recouvrement, un comité trimestriel d'organisation présidé par la DHOS et associant la MAINH et le GMSIH sert d'instance de régulation entre les deux entités, ce qui n'exclut pas les relations directes entre les équipes sur des travaux communs.
La Cour considère que cette dispersion des moyens entre plusieurs entités distinctes (DHOS, GMSIH, MAINH) nuit à l'efficacité de l'action. Pour mieux cibler le périmètre d'intervention de chacun, des conventions bilatérales devraient organiser la coopération opérationnelle entre la MAINH et le GMSIH.
La DHOS et, plus spécifiquement, la sous-direction E font le constat de l'éclatement de la maîtrise d'ouvrage des systèmes d'information hospitalier entre toutes les entités qui possèdent l'autonomie juridique. C'est donc, à juste titre, qu'elles ont volontairement centré leurs fonctions sur la coordination, la recommandation, l'incitation, la régulation et l'évaluation des systèmes d'information en santé, en déléguant les activités techniques à des organes externes.
II. LES PROJETS FEDERATEURS, FERMENTS DE LA MISE EN COHERENCE
À défaut d'une autorité fixant les objectifs en termes fonctionnels, ce sont les projets techniques qui permettent de mobiliser les acteurs, font émerger des standards, obligent à construire de nouveaux identifiants (fichiers structures et professionnels) qui sont les pré requis absolument indispensables à l'interopérabilité des systèmes et qui amènent à structurer l'information médicale en la centrant sur le patient.
A. LES PROJETS TECHNIQUES, SOURCE D'ÉVOLUTION DES SYSTÈMES D'INFORMATION
Plusieurs leviers liés aux plans de santé et aux réformes en cours vont accélérer l'informatisation des hôpitaux publics et privés et développer l'utilisation des technologies de l'information et de la communication par les médecins et les soignants dans les années à venir.
Le dossier médical personnel (DMP), qui oblige à passer des systèmes rattachés à des structures (réseaux, hôpitaux) à un système centré sur le patient et utilisable par l'ensemble du système de production de soins.
La réforme de la tarification à l'activité (T2A) dans les établissements de soins, le nouveau régime comptable et budgétaire et la mise en oeuvre du parcours de soins à l'hôpital, nécessitent une adaptation des systèmes d'information de gestion et de pilotage des établissements de santé au nouveau contexte législatif et réglementaire. Les nouveaux applicatifs métiers devront garantir la production des informations médicales au fil de l'eau, voire en temps réel, et non plus à échéance annuelle ou trimestrielle. Ils doivent être couplés à un système de facturation individuelle ainsi qu'à une « brique logicielle » de comptabilité analytique pour comparer les coûts de revient par groupe homogène de malades au regard des tarifs opposables.
Le plan cancer comporte un volet relatif au dossier médical communicant.
Le plan urgences prévoit une accélération de l'informatisation des services d'urgences hospitalières et leur connexion à des dispositifs de veille et d'alerte sanitaire, ainsi que la mise en oeuvre progressive de systèmes d'information territoriaux permettant de mieux articuler les différents niveaux de prise en charge en urgences.
La sécurisation du circuit du médicament impose une prescription individuelle du médicament à l'hôpital, l'informatisation de l'ordonnance permettant une aide à la prescription avec vérification préalable des incompatibilités médicamenteuses.
Le nouveau référentiel d'accréditation des établissements de soins intègre des obligations renforcées en matière de systèmes d'information hospitaliers, portant notamment sur la gestion du dossier patient.
La mise en oeuvre de ces orientations risque cependant de se heurter à un défaut de financement et de moyens humains de la part des établissements de santé pour mener tous ces projets. La DHOS accorde à cette question une attention toute particulière.
Il apparaît que le système d'information en santé se construit par lancement successif de nouveaux outils (carte SESAM-Vitale, CPS, dossier médical personnel, T2A) sans que la logique d'ensemble que ces derniers sous tendent apparaisse clairement aux yeux des différents acteurs.
C'est, au final, la mise en oeuvre de ces instruments qui oblige à une certaine cohérence, voire à une interopérabilité entre les divers systèmes d'information en santé.
B. LE PROJET DE REFONTE DES RÉPERTOIRES DES PROFESSIONNELS DE SANTÉ ET DES STRUCTURES
Selon les sources de données, il existait des écarts importants sur les effectifs de professionnels de santé, faisant apparaître l'impossibilité d'identifier et de dénombrer correctement cette population statistique. Un groupe de travail a été créé, en 1998, sous l'égide du Conseil national de l'information statistique pour mettre en place une démarche méthodologique d'harmonisation des différents fichiers.
De ce projet qui avait pour origine une amélioration de la fiabilité des statistiques, est née la création d'un fichier unique de professionnels de santé qui répond en tous points aux impératifs d'interopérabilité d'un système d'information de santé élargi au cadre national.
Le Ministère a créé, courant 2002, une mission spécifique, la mission MARINE (Modernisation de l'Administration des Répertoires d'Identification Nationale et Études) placée auprès du directeur des hôpitaux et de l'organisation des soins, pour gérer la transformation de deux référentiels d'utilité commune au ministère et à la CNAMTS, qui concernent les professionnels de santé et les structures sanitaires.
1. Le projet RPPS destiné à remplacer le répertoire des professionnels de santé ADELI
Le répertoire ADELI répondait, à l'origine, à la nécessité d'automatiser les listes de publicité annuelle en mairie des médecins et professionnels de santé dont l'enregistrement est assuré par les directions départementales et régionales de l'action sanitaire et sociale en application d'une obligation légale.
L'identifiant attribué au professionnel à cette occasion repose sur une logique de gestion géographique comportant notamment le code du département d'exercice de la profession. Ce numéro figure dans la carte CPS du professionnel de santé.
Parallèlement au suivi des professionnels de santé par le ministère chargé de la santé en relation avec les ordres, la CNAMTS assure le suivi des cabinets.
Un professionnel de santé exerçant dans plusieurs cabinets se voit ainsi attribuer autant de numéros que de cabinets dans lesquels il exerce. En outre, dans certains cas, la CNAMTS lui attribue un numéro spécifique pour sa propre gestion.
Cette situation est préjudiciable à l'interopérabilité des systèmes d'information en santé. Ces principes engendrent en effet des circuits et des processus de traitement inutilement complexes qui devraient être en partie allégés avec l'attribution du nouvel identifiant qui sera un simple numéro d'immatriculation non signifiant.
Le répertoire partagé des professionnels de santé (RPPS) est l'expression d'une volonté commune de coopération du ministère chargé de la santé, du service de santé des armées, des ordres (médecins, pharmaciens, chirurgiens-dentistes, sages-femmes) et de l'ensemble des régimes obligatoires de l'assurance maladie. Il répond globalement à des objectifs de simplification des démarches administratives pour les professionnels de santé.
Le RPPS contiendra l'identifiant non signifiant, sur 11 caractères, les données d'état civil et les caractéristiques liées à la profession. Le répertoire national d'identification des personnes physiques (RNIPP) géré par l'INSEE, servira à fiabiliser les données d'état civil.
|
Concepts de l'identifiant du RPPS L'immatriculation d'un professionnel et l'enregistrement au RPPS se traduisent par la mise en place d'un identifiant. : unique pour la personne, qu'elle exerce ou non et quelles que soient ses activités et professions. pérenne, attribué une fois pour toute pour toute la vie du professionnel de santé ; public, connu de tous les partenaires ; non significatif du droit d'exercer, son seul objectif est d'identifier une personne de manière unique et non équivoque dans le RPPS. |
Les échanges étant sécurisés, le RPPS a vocation à partager de façon exhaustive, fiable et actualisée, les informations relatives aux activités des professionnels du domaine de la santé exerçant en France, à titre libéral ou salarié 59 ( * ) . Il doit servir à traiter toutes informations à leur sujet (autorisation d'exercice, remboursements, démographie, etc.).
La nouvelle organisation liée à la mise en place du RPPS a pour effet d'instituer des guichets principaux chargés de l'enregistrement des informations concernant, pour chacun d'eux, un groupe de professionnels de santé. Ces guichets principaux seront garants de la cohérence et de la qualité de ces informations vis à vis des autres partenaires 60 ( * ) . Le RPPS ne pourra fonctionner que si l'ensemble des partenaires redéfinit ses rôles et responsabilités aussi bien sur le plan organisationnel, que technique ou réglementaire.
La mise en place de ce nouveau répertoire est un bon exemple de conduite de projet, il démontre que les problèmes organisationnels sont à régler avant les questions de technologie informatique.
Le répertoire partagé des professionnels de santé devrait succéder en 2006 au répertoire ADELI pour les professions à ordre, et en 2007 pour les autres professions. Il constituera ainsi, à brève échéance, un outil d'identification pérenne pour les professionnels de santé.
La gestion du répertoire, antérieurement du ressort de la DREES, a été confiée au GIP-CPS, dont le conseil d'administration assure la maîtrise d'ouvrage du projet. L'hébergement du répertoire doit faire l'objet d'un appel d'offres début 2006.
La mission MARINE, qui n'est donc ni maître d'ouvrage ni maître d'oeuvre, a un rôle de coordination et de suivi du projet. Elle agit très efficacement pour mener à bien l'opération de refonte des fichiers ADELI et FINESS, où la mission de coordination est prépondérante.
2. Le projet RMESS destiné à remplacer le répertoire des établissements de santé FINESS
Le répertoire mutualisé des entités sanitaires et sociales (RMESS) est destiné à se substituer au fichier national des établissements sanitaires et sociaux (FINESS) tenu par la DREES, dont la finalité statistique initiale conduit à des inconvénients pour un usage en gestion.
Les études engagées en 2000 ont débouché en septembre 2003, sur la décision, d'une part, de poursuivre le projet de refonte en collaboration étroite avec l'INSEE, d'autre part, de mener un projet pilote avec les collectivités locales 61 ( * ) .
Le répertoire est destiné non seulement à immatriculer l'ensemble des établissements de santé 62 ( * ) et d'action sociale, mais également à enregistrer les attributs de ces entités dans une problématique spécifique à la santé (relations liant les établissements à un « siège », mode de financement, spécialités autorisées...).
Il aura le statut de répertoire associé à SIRENE 3, ce qui garantit, d'une part l'unicité des concepts gérés, d'autre part un enrichissement mutuel dans la prise en compte des événements pouvant affecter les entités 63 ( * ) .
Les études disponibles sur le site de la mission MARINE sont de très grande qualité, notamment en ce qui concerne l'analyse des flux et du rôle des intervenants. Les modalités de gestion du répertoire SIRENE y sont particulièrement développées, notamment en ce qui concerne la notion de lieu unique 64 ( * ) et son influence sur les circuits de l'information et les responsabilités respectives des partenaires.
La maîtrise d'ouvrage du projet, déléguée à la mission MARINE, est assurée par la DHOS. Il est prévu que le répertoire soit géré et hébergé par la sous-direction des systèmes d'information et des télécommunications (SINTEL) de la direction de l'administration générale, du personnel et du budget.
L'objectif de la DHOS est de disposer d'une version expérimentale mi-2006, notamment pour familiariser les hôpitaux avec la gestion du répertoire, et de procéder à la généralisation fin 2007.
La lecture des documents techniques disponibles suscite cependant deux remarques :
La prise en compte, dans le répertoire, du domaine de l'action sociale, extrêmement capillarisée sur le territoire, risque d'engendrer des charges de gestion importantes qui pourraient avoir un effet sur la qualité du répertoire, y compris dans le domaine de la santé. Une hiérarchisation des priorités dans ce domaine serait souhaitable 65 ( * ) .
La tentation de faire du répertoire une source assimilable à un annuaire transparaît dans certaines problématiques ; ce qui pourrait également occasionner une surcharge dont l'intérêt n'apparaît pas vraiment justifié.
Le projet de refonte des répertoires des professionnels de santé et des structures sanitaires et sociales avait initialement uniquement pour objectif l'amélioration de la fiabilité des statistiques.
Il a pour conséquence indirecte de permettre d'identifier chaque professionnel de santé et chaque structure par un numéro unique, c'est-à-dire de satisfaire pleinement à l'une des conditions de l'interopérabilité d'un système d'information de santé élargi au cadre national.
La mission MARINE exerce un rôle positif dans la conduite de l'opération de refonte des fichiers ADELI et FINESS, en coordination étroite avec l'assurance maladie.
III. LE COUT : UNE GRANDE INCONNUE
Les différents projets lancés par le ministère de la santé qui ont un impact sur les systèmes d'information en santé ont des conséquences en termes économiques. L'appréhension des coûts indirects liés à la conduite du changement (formation des hommes, constitution d'équipes de projets...) pose des problèmes méthodologiques importants . Bien que difficile à chiffrer précisément, le coût d'adaptation des systèmes d'information est non négligeable.
Les caisses d'assurance maladie, les établissements de santé, les réseaux de soins et la médecine libérale vont avoir à réaliser les dépenses correspondant à l'adaptation de leurs systèmes d'information. La Cour a recueilli des bribes d'informations disparates et approximatives, mais n'a pu obtenir une connaissance précise et exhaustive des masses financières engagées dans le système d'information en santé d'aujourd'hui.
En conséquence, le coût de la transformation du dispositif est difficilement chiffrable, seuls des ordres de grandeur peuvent être avancés :
- Un milliard et demi d'euros sur 4 ans (le chiffre initial était proche de 2,5 milliards d'euros) négocié par l'assurance maladie en vue de la convention d'objectifs et de gestion (COG) 2006-2009 ;
- 10, 56 M€ dépensés par le fonds d'aide à la qualité des soins de ville (FAQSV) entre 2000 et 2004, pour les systèmes d'information 66 ( * ) ;
- 231 M€ d'investissements informatiques en 2004 dans les hôpitaux publics et des cliniques privées. Dans le cadre du plan Hôpital 2007, 280 millions d'euros supplémentaires répartis sur les années 2004 à 2007 devraient être affectés à la modernisation des systèmes d'information des structures de soins.
La DHOS mènera une enquête en 2006 sur les coûts de l'informatique 67 ( * ) . Elle a demandé au GMSIH de mettre en oeuvre un tableau de bord sur les systèmes d'information intégrant un volet financier; les résultats seront normalement disponibles au dernier trimestre 2006.
Les statistiques présentées ci-après proviennent d'une note interne de la DHOS et d'un rapport de la fédération des industries d'information de santé 68 ( * ) . Les centres de lutte contre le cancer consacrent en moyenne 2 % de leur budget d'exploitation à l'informatique, les CHU 1,5 %, les centres hospitaliers publics et participant au service public entre 1 et 1,5 %, les plus petits d'entre eux certainement autour de 0,7 %, de même que les cliniques privées de faible importance. Ces pourcentages appliqués aux dépenses d'exploitation des établissements de santé correspondent à un montant qui dépasse le milliard d'euros. En 2005, la société IDC les évalue à 1 181 M€ (77% pour le public et 23 % pour le privé). Aucun chiffre global ne peut être avancé par la direction générale de la comptabilité publique (DGCP), car les comptes suivis par les trésoriers des hôpitaux publics ne portent que sur 10 % des dépenses informatiques des établissements.
La DHOS estime le coût de l'impact du dossier médical personnel sur les systèmes d'information hospitaliers à 100 millions d'euros en investissement et 300 millions d'euros en exploitation.
Ces coûts comprennent le coût de l'impact du dossier du patient, la mise en oeuvre d'infrastructures de communication et le renforcement des équipes techniques. En coût de fonctionnement sur l'ensemble du système d'information en santé, la gestion courante de soixante millions de dossiers actifs pourrait varier de 600 millions d'euros à 1,2 milliard d'euros. 69 ( * ) . La DHOS considère que « l'objectif d'accélération de l'informatisation des processus de soins devrait conduire les établissements de santé publics les plus importants à consacrer 2% puis 3% de leurs dépenses à l'informatique ». Il faudrait doubler les crédits qui y sont consacrés pour informatiser les fonctions liées à l'obligation de constituer un dossier médical du patient. À titre de comparaison, le National Heath Service (NHS) a décidé d'affecter 4% de son budget aux dépenses liées à son informatisation.
Un ensemble de priorités ministérielles doit conduire les établissements de santé à fortement accélérer l'adaptation de leurs systèmes d'information et à investir davantage dans ce domaine, et le projet DMP va obliger les structures et les professionnels à s'engager dans la voie d'une plus grande interopérabilité de leurs logiciels pour pouvoir assurer les échanges.
|
* * * La Cour constate que la DHOS a choisi, à juste titre, une stratégie d'incitation guidée. Mais ne se reconnaissant pas maître d'ouvrage, elle s'est limitée elle-même dans ses moyens d'action. De plus, elle a délégué ses propres responsabilités à des missions diverses dont les compétences se recoupent. Du coup, la stratégie est portée par le lancement de projets opérationnels (DMP, T2A) autour desquels s'organisent les moyens. C'est, la mise en oeuvre de ces instruments qui oblige à une certaine cohérence, voire à une interopérabilité entre les divers systèmes d'information en santé. Les multiples acteurs en santé interviennent le plus souvent de façon autonome les uns par rapport aux autres, au sein d'une organisation en réseaux maillés aux nombreuses entrées qui est incompatible avec un management de type hiérarchique pyramidal. Dans ces conditions, le pilotage par l'État du système d'information en santé ne peut s'appuyer que sur des orientations claires qui recueilleraient l'adhésion des personnes ou structures en charge des points nodaux des réseaux. Ces dernières seraient cependant à identifier précisément. En outre, ce type de management suppose que soient clairement désignés les maîtres d'ouvrage chargés des orientations ainsi définies. La Cour note par ailleurs que le marché de l'informatique, très atomisé dans le secteur de la santé, n'apparaît pas comme un créneau porteur pour les industriels et les éditeurs. Ces derniers sont fortement demandeurs d'une coordination de la part de l'État sur les aspects normatifs qui vont dans le sens de l'interopérabilité. Au cours de son enquête, la Cour a observé que l'impact des réformes ayant des répercussions sur le système d'information en santé est rarement étudié. Les difficultés techniques, les coûts et les délais nécessaires pour adapter les outils informatiques, procéder à la réécriture de logiciels ne sont pas mesurés préalablement auprès des professionnels de l'informatique. La Cour observe, enfin, qu'en l'absence d'une connaissance suffisante par la DHOS des montants financiers affectés à l'informatique, tant dans les hôpitaux que dans les cliniques, l'impact sur les dépenses informatiques des obligations nouvelles faites aux établissements de santé (résultant notamment de la T2A et du DMP) n'est pas mesuré avec suffisamment de précision. |
PARTIE III : LA CONTRIBUTION DES INSTITUTIONS AU DÉVELOPPEMENT DE L'INTEROPÉRABILITÉ
Dans le cadre de son enquête, la Cour a examiné le fonctionnement des structures mises en place (MISS, ATIH et GMSIH) et leur apport réel à l'interopérabilité.
I. LA MISSION POUR L'INFORMATISATION DU SYSTEME DE SANTE (MISS)
A. LES ATTRIBUTIONS DE LA MISS
Le chargé de mission pour l'informatisation du système de santé a été nommé par arrêté ministériel du 22 avril 1998.
Affecté auprès du ministre, il « l'assiste dans la conduite d'une réflexion stratégique visant à assurer la cohérence des divers projets informatiques dans le domaine de la santé en liaison avec les différents organismes concernés ; il est notamment chargé de la mise en place, du développement et du suivi du réseau santé social. Il coordonne l'action des différentes directions et services du ministère concernés par ces projets. Il assure dans le cadre des missions qui lui sont confiées la représentation du ministère auprès des organismes publics institués en vue des mêmes projets. Il est, dans ce cadre, pour le compte du ministre, l'interlocuteur des professionnels et des établissements de santé, des industriels et des sociétés de service. Il veille au respect des prescriptions de sécurité et des règles déontologiques en matière de transmission et d'accès aux informations médicales. »
Le site internet du ministère y apporte, en 2005, les précisions suivantes :
« La mission pour l'informatisation du système de santé a été créée en décembre 1997 par la Ministre de l'emploi et de la solidarité et le Secrétaire d'État à la santé pour coordonner les divers projets techniques engagés dans ce domaine, et en particulier :
la carte de professionnel de santé (CPS),
la carte d'assuré social (vitale1 et vitale 2),
le réseau santé-social,
l'informatisation du poste de travail des praticiens.
Du fait de la multiplicité des intervenants, il était apparu nécessaire de renforcer la coordination de la démarche d'informatisation du système de santé afin de garantir la cohérence des choix stratégiques et techniques comme le respect des règles éthiques.
Dès sa création, la mission avait pour fonctions :
de mener une réflexion stratégique permanente sur le développement et les implications possibles de l'informatisation du système de santé;
de garantir le respect des prescriptions de sécurité en matière de transmission et d'accès aux informations médicales et des règles déontologiques pour la conception et la diffusion des services et logiciels offerts à travers le réseau santé-social;
de coordonner l'action des différentes directions du ministère de l'emploi et de la solidarité intéressées par le projet ;
de veiller, à la cohérence globale de la démarche d'informatisation et à la mise en oeuvre harmonieuse des différents projets dans le respect des responsabilités confiées en ce domaine aux organismes concernés et en particulier de la maîtrise d'ouvrage assurée par la CNAMTS, sur le sujet SESAM-VITALE ;
d'être l'interlocuteur pour le compte des pouvoirs publics, des professionnels de santé, des industriels et des sociétés de services du secteur. »
B. LE FONCTIONNEMENT DE LA MISS
1. Analyse succincte des missions confiées à la MISS
La mission a été créée dans le but "de renforcer la coordination de la démarche d'informatisation du système de santé afin de garantir la cohérence des choix stratégiques et techniques comme le respect des règles éthiques".
À ce titre, elle veille à la cohérence globale de la démarche d'informatisation et à la mise en oeuvre harmonieuse des différents projets dans le respect des responsabilités confiées en ce domaine aux organismes concernés et en particulier de la maîtrise d'ouvrage assurée par la CNAMTS sur le sujet SESAM-VITALE.
Elle a également la charge de coordonner l'action des différentes directions du ministère de l'emploi et de la solidarité intéressées par le projet.
La mission apparaît ainsi comme un organe central de coordination de l'ensemble du système d'information en santé chargé de coordonner les maîtres d'ouvrages et les projets et d'assurer, à ce titre, les relations avec les professionnels et les industriels du secteur.
2. Les activités opérationnelles de la MISS
Au moment de l'enquête, la mission se trouvait dans une situation transitoire. Le chargé de mission venait, en effet, de changer d'affectation sans avoir été remplacé. La Cour a donc pris l'option de le rencontrer au titre de ses anciennes fonctions.
Conformément aux textes fondateurs, les champs principaux d'intervention de la mission ont été les projets relatifs à la carte de professionnel de santé (CPS), à la carte d'assuré social (vitale1 et vitale 2), au réseau santé-social et à l'informatisation du poste de travail des praticiens.
Pour des raisons historiques liées aux difficultés rencontrées dans la montée en charge du système SESAM-Vitale, la mission s'est consacrée à la mise en oeuvre des systèmes sécurisés de communication électronique des données liés à la carte Vitale et au réseau CPS et, par voie de conséquence, aux relations avec les institutions et les professionnels du domaine.
Le chargé de mission, assisté de quatre personnes, dont deux secrétaires, a également joué un rôle important, mais probablement insuffisant, de coordination des maîtres d'ouvrage et des services ou organismes chargés des systèmes d'information en santé, tenant régulièrement des réunions de coordination avec les responsables concernés.
Selon l'opinion des interlocuteurs rencontrés au cours de l'enquête, la mission s'est toutefois trouvée confrontée à plusieurs types de difficultés :
1. Une légitimité toute relative
La mission apparaît plus comme un organe facilitateur, ayant un certain pouvoir de persuasion, que comme une unité normative qui serait le relais de la volonté politique exprimée par le ministre.
Vis à vis de ses interlocuteurs, notamment les directions opérationnelles du ministère, la mission n'apparaît pas avoir eu toute la légitimité souhaitable 70 ( * ) .
En outre, l'intérêt manifesté par le pouvoir politique pour les systèmes d'information est éminemment variable au cours du temps, et la mission n'a peut être pas bénéficié de toute l'attention qu'elle était en droit d'attendre pour mener à bien l'ensemble de ses missions.
2. La priorité accordée aux projets opérationnels
Sous la pression des événements, la mission s'est surtout investie dans le domaine du système d'information de l'assurance maladie sans arriver à s'imposer sur l'ensemble du champ des systèmes d'information en santé.
Selon son ancien responsable, on se trouve aujourd'hui, avec le DMP, dans la situation où on se trouvait avec SESAM-Vitale à la veille de sa montée en charge. Cette situation est caractérisée par l'absence d'un maître d'ouvrage unique clairement identifié, d'une part, et par la nécessité de coordonner de nombreux acteurs, d'autre part.
La mission n'a pas l'autorité voulue pour assurer la maîtrise d'ouvrage. En revanche, la coordination des acteurs peut relever de son champ de compétence, sous réserve que sa légitimité soit effectivement reconnue.
3. La faiblesse des moyens
La faiblesse des moyens de la mission explique en partie ses difficultés. Il est cependant intéressant de constater qu'elle ne constitue pas une exception. Le système d'information en santé se caractérise, en effet, par l'existence de nombreuses micro structures spécialisées dont l'importance des effectifs est souvent, l'ATIH mise à part, inférieure à une dizaine de personnes.
Cette situation découle assez naturellement de l'approche par les outils déjà relevée. Ces structures ont en effet été créées pour répondre à chaque fois à un problème particulier.
Prises dans leur ensemble, elles mobilisent cependant des moyens importants, mais une bonne partie de ces moyens est absorbée par les tâches de coordination visant à compenser les inconvénients de la dispersion, sans que l'on puisse écarter le risque de voir se développer des actions concurrentes.
3. Contribution de la MISS à l'interopérabilité
La MISS a joué un rôle majeur pour l'interopérabilité du système d'information de l'assurance maladie, notamment par son action de coordination et de pilotage du démarrage du dispositif SESAM-Vitale, et dans le domaine de la sécurisation des échanges.
Elle l'a réalisé en organisant des structures de projet mobilisant les ressources chez les différents acteurs (DHOS, DSS, DGS, DRESS, CNAMTS etc....).
La problématique développée aujourd'hui en matière d'interopérabilité des systèmes d'information en santé semble, en revanche, lui avoir en partie échappé du fait de la dispersion des structures et de la multiplicité des projets. En effet, la mission préconisait de mener en parallèle les projets orientés "patient", comme le DMP, et les expériences orientées "structures de soins", sur les grosses pathologies, les urgences, le circuit du médicament ou les plate formes interrégionales. Elle ne semble pas avoir été entièrement suivie sur ce plan.
Elle a enfin joué un rôle prépondérant dans l'émergence de nombreux projets et l'élaboration du cadre législatif et réglementaire de l'interopérabilité, notamment en ce qui concerne la sécurité des échanges et les principes de confidentialité.
*
* *
|
La mission apparaît comme un organe central de coordination de l'ensemble du système d'information en santé chargé de coordonner les maîtres d'ouvrages et les projets et d'assurer, à ce titre, les relations avec les professionnels et les industriels du secteur. La Cour constate cependant qu'il y a bien eu nomination d'un chargé de mission mais pas de création d'une mission en tant que structure dotée des moyens suffisants. Elle observe que la MISS a bien rempli les missions opérationnelles qui lui étaient confiées, notamment pour la mise en place de SESAM-Vitale. Elle constate qu'en revanche, la MISS n'a pas totalement rempli sa mission de coordination stratégique globale, pourtant essentielle au niveau du ministère. Son positionnement dans les structures et la faiblesse de ses moyens en sont la cause probable. Elle n'a pas non plus, de ce fait, joué le rôle de maître d'ouvrage. La MISS est, depuis 2005, rentrée en sommeil et le chargé de mission n'a été remplacé qu'au cours de l'année 2006. Cette défaillance a laissé les organismes de mise en place du DMP et de la T2A assumer, chacun pour son compte, le rôle de maître d'ouvrage des systèmes et de leur interopérabilité, mais avec un point de vue limité à leurs propres objectifs. Ainsi, il n'a pas été donné suite au rapport de l'IGAS de 2002, qui proposait de donner trois missions à l'État : animation d'une réflexion conceptuelle et prospective, normalisation en matière de sécurité de l'information, et normalisation des principes de l'interopérabilité des systèmes faisant l'objet de financements publics. |
II. L'AGENCE TECHNIQUE DE L'INFORMATION SUR L'HOSPITALISATION (ATIH)
A. MISSIONS ET ORGANISATION DE L'AGENCE
1. Les missions de l'agence
L'Agence technique de l'information sur l'hospitalisation est un établissement public de l'État à caractère administratif créé par le décret n° 2000-1282 du 26 décembre 2000 modifiant le code de la santé publique 71 ( * ) .
Elle est placée sous la tutelle des ministres chargés de la santé et de la sécurité sociale.
"L'agence est chargée de travaux techniques concourant à la mise en oeuvre et à l'accessibilité aux tiers du système d'information mentionné à l'article L. 6113-8, ainsi qu'au traitement des informations mentionnées au même article. L'agence apporte dans les mêmes conditions son concours aux travaux relatifs aux nomenclatures de santé, menés pour la mise en oeuvre de l'article L. 161-29 du code de la sécurité sociale."
2. L'organisation de l'agence
L'agence est administrée par un conseil d'administration où siège notamment le directeur de l'hospitalisation et de l'organisation des soins. Son directeur a été nommé en décembre 2001. Elle a réellement commencé à fonctionner en octobre 2002, le temps de faire les statuts et d'organiser les équipes. Elle est basée à Lyon et dispose d'une antenne à Paris.
À la demande du président du conseil d'administration ou du directeur ou de sa propre initiative, un comité consultatif émet des avis sur le programme des travaux confiés à l'agence ainsi que toute observation ou recommandation en relation avec les systèmes d'information sur l'hospitalisation.
3. Les moyens de l'agence
Selon le rapport d'activité 2004, au 31 décembre 2004, l'agence disposait d'un cadre de référence stabilisé à 46 emplois dont 31 CDI et 12 CDD.
Les effectifs sont caractérisés par une très forte concentration d'emplois à haute valeur ajoutée : médecins, informaticiens et statisticiens.
Les ressources de l'agence proviennent de subventions ou de dotations ; du produit des redevances pour services rendus et des produits divers, dons et legs.
L'agence disposait en 2004 d'un budget primitif de 5 644 K€ réparti à raison de 646 K€ en investissement et 4 998 K€ en fonctionnement. Le taux de consommation des crédits de fonctionnement mandatés en 2004 était proche de 96 %.
Les dotations, comprenant la dotation de l'État et la dotation globale de l'assurance maladie, étaient en baisse par rapport à l'année 2003, et s'élevaient à 4 278 K€.
B. LE FONCTIONNEMENT DE L'AGENCE
1. Analyse succincte des missions confiées à l'ATIH
L'ATIH assure pour le compte de la DHOS la maîtrise d'oeuvre du système d'information relatif à l'activité et aux moyens des établissements de santé publics et privés.
En application de l'article L 6113-8 du code de la santé, ces derniers « transmettent aux agences régionales de l'hospitalisation [...], ainsi qu'à l'État et aux organismes d'assurance maladie, les informations qui sont nécessaires à l'élaboration et à la révision de la carte sanitaire et du schéma d'organisation sanitaire, à la détermination de leurs ressources et à l'évaluation de la qualité des soins.
Les destinataires des informations mentionnés à l'alinéa précédent mettent en oeuvre, sous le contrôle de l'État au plan national et des agences au plan régional, un système commun d'informations respectant l'anonymat des patients... »
L'agence contribue également aux travaux sur les nomenclatures nécessaires au système d'information de santé dans les domaines de sa compétence.
L'ATIH peut donc être considérée comme un service informatique particulier de la DHOS chargé principalement de la mise en oeuvre opérationnelle des procédures de gestion automatisées relatives au programme de modernisation du système d'information (PMSI) et à la tarification à l'activité (T2A).
Agissant dans le domaine du système d'information de gestion hospitalier, l'agence est partiellement dépendante des études et spécifications émanant du GMSIH, agissant pour le compte de ses membres, ainsi que de la MISS.
Par exemple, des spécifications du GMSIH qui auraient des répercussions sur la structure des données de gestion hospitalière auraient une incidence directe sur le programme de capture des données du PMSI par l'ATIH.
2. Les activités principales de l'ATIH
Elles comportent aujourd'hui trois volets principaux : la collecte des données du PMSI, l'analyse des données collectées et la diffusion des produits en résultant aux établissements et aux services concernés, tant au niveau national (ministère, organismes de sécurité sociale) que régional (ARH). L'ensemble de ces activités contribue à accompagner la mise en oeuvre de la tarification à l'activité (T2A).
Principalement orientées vers le PMSI à l'origine, les activités de l'agence se sont diversifiées pour répondre à la demande.
a. La collecte des données liées au PMSI
Les traitements relatifs au PMSI consistent en retraitements comptables et études de coûts réalisés à partir des informations provenant d'un panel de 52 établissements et services spécialisés et permettant de constituer une base nationale des coûts observés. La base de données des coûts reposait en 2004 sur les données d'activité 2001 et 2002 et comportait 3,2 millions d'enregistrements des séjours et séances.
Les domaines couverts ont été progressivement les champs MCO (médecine, chirurgie, obstétrique), SSR (soins de suite et de réadaptation), puis HAD (hospitalisation à domicile). Le champ de la psychiatrie est en cours d'expérimentation.
Les données recueillies sur le patient sont principalement : les données administratives, l'âge, le sexe ; le mois de sortie et la durée du séjour ; le diagnostic principal codifié selon la classification internationale des maladies CIM10 (nomenclature fine qui comporte 10 000 positions) ; les actes pratiqués, codifiés selon la nomenclature CCAM 72 ( * ) et le coût du séjour.
Le logiciel de capture des données, élaboré par l'ATIH, est envoyé aux établissements pour être intégré à leurs applicatifs de gestion.
Ce logiciel réalise sur site l'anonymisation des données collectées au moyen d'un algorithme identique à celui de la CNAMTS qui permet d'assurer le chaînage en cas de migration du patient 73 ( * ) . La clé utilisée à cette fin est constituée du nom, du prénom et du numéro de sécurité sociale 74 ( * ) du patient. Les données anonymisées sont ensuite transmises à l'ATIH.
b. L'analyse des données collectées
La finalité du système est de produire un référentiel de coûts élémentaires standards destiné à refonder les principes de rémunération des établissements de soins publics et privés dans une logique de tarification à l'activité (appelée T2A) qui se substituerait progressivement aux dotations globales ou forfaitaires.
L'enjeu pour les établissements, à terme, est donc d'ordre budgétaire et financier.
Pour cela, l'agence est responsable de la gestion de la classification en groupes homogènes de malades (GHM) qui compte 700 postes et sert de base à la tarification.
À chaque couple (séjour x patient) est affecté un GHM. L'ensemble des couples supposés homogènes est alors analysé selon des techniques statistiques 75 ( * ) destinées à repérer, puis éliminer, les anomalies.
Par exemple, pour un GHM donné du panel, la distribution statistique des coûts doit être, en principe, centrée et symétrique à variance minimale. Si, lors de l'observation des coûts réels on détecte une distribution bi ou multi modale, cela signifie que l'observation est entachée de biais dont il convient de trouver l'origine afin d'éliminer les causes de l'anomalie. On obtient au final des groupes homogènes assortis des coûts correspondants.
Les propositions de l'agence sont ensuite examinées par les ARH et la DHOS avant d'être transmises au ministre pour validation 76 ( * ) . Ce mécanisme débouche sur la publication de coûts standard par groupe homogène de malades 77 ( * ) qui constituent la base de la tarification à l'activité T2A).
c. Les produits en résultant
Deux types de produits sont fournis par l'ATIH.
Les produits standard, découlant directement des missions de l'agence, sont fournis aux établissements à titre gracieux.
Les produits dérivés, qui constituent un service supplémentaire facultatif, leur sont fournis à titre onéreux.
Les produits standards gratuits
L'agence fournit aux établissements l'ensemble des programmes, des spécifications d'interface (formats de fichiers) et des tables leur permettant d'établir leurs résumés de sortie.
Les produits dérivés payants
Les établissements étant détenteurs des données d'origine, il leur est loisible d'appliquer les coûts standards par GHM à leurs propres données afin de calculer les coûts correspondants et, par là, d'évaluer leur budget prévisionnel en fonction de leur activité réelle.
À cet effet, l'agence fournit à titre onéreux, un logiciel appelé GROUPEUR dont la fonction est d'attribuer à chaque couple (séjour x patient) le GHM et le tarif qui lui correspond. Actuellement, le groupeur comporte également des éléments de facturation pour le secteur privé.
Par ailleurs, le service e-PMSI, accessible via Internet, permet aux établissements d'obtenir pour chaque GHM réalisé le nombre de séjours correspondants, le tarif et le montant des prestations. Il fournit également le total des évaluations des GHM et le total des facturations supplémentaires. L'ensemble constitue un tableau de bord pour la direction de l'hôpital.
Comme le soulignait la directrice de l'agence, « tout se passe comme s'il y avait facturation au fil de l'eau des prestations tarifées à l'activité ».
d. L'organisation correspondante
À ses débuts, l'agence avait mission d'élaborer les données du PMSI une fois par an. Le rythme étant maintenant trimestriel et la T2A constituant une contrainte de plus en plus forte, l'agence a fait de la plate-forme e-PMSI un centre de service à l'usage des établissements et des ARH, ce qui lui a permis par ailleurs de gagner en productivité en réduisant les interventions humaines au cours de la chaîne des traitements.
En effet, ce service permet de recueillir l'information, auparavant transmise sur disquettes, par voie électronique sécurisée et d'enchaîner automatiquement les traitements. Il permet en outre aux ARH de bénéficier d'un dispositif interactif pour les contrôles et la validation.
Selon le rapport d'activité, à fin 2004 le service e-PMSI comptait 9 000 utilisateurs répartis entre 2 900 établissements.
3. Autres activités de l'agence
a. Contribution aux nomenclatures
L'agence contribue de manière active à l'évolution des nomenclatures indispensables à la mise en oeuvre du PMSI.
D'une part, en réalisant, avec la CNAMTS, les mises à jour des modalités de la classification commune des actes médicaux (CCAM) et en maintenant un ensemble d'outils à l'attention des utilisateurs de la CCAM sur le site Internet exploité en commun avec la CNAMTS (ccam.sante.fr).
D'autre part, en contribuant à la révision d'une partie des libellés de la classification internationale des maladies.
b. Évolution et diversification des activités de l'agence
Bien qu'étant d'existence récente, l'agence a vu ses missions évoluer et elle a développé des activités complémentaires.
En premier lieu, outre les commandes de la DHOS, l'agence est amenée à répondre à des sollicitations provenant des autres directions, voire des cabinets.
Cette évolution est marquée par le fait que la tutelle exercée par la DHOS sur l'agence, jusqu'à présent assurée par la sous direction de la qualité et du fonctionnement des établissements de santé (sous direction E), le sera dorénavant par la sous direction des affaires financières (sous direction F). Elle est certainement liée aux contraintes de la T2A, ce qui laisse entrevoir une orientation plus marquée des travaux vers les préoccupations financières.
En second lieu, l'agence dispose de compétences techniques qui la situent en bonne place pour assurer la maîtrise d'oeuvre d'applications connexes de ses activités.
Dans le domaine des systèmes d'information État-Assurance maladie, le rapport d'activités 2004 de l'ATIH précise que « la maintenance et le développement de systèmes d'information et de bases de données ont été intégrés aux travaux de l'agence. »
C'est notamment le cas de l'application PARHTAGE, développée à l'origine sous Lotus pour la DHOS.
Cette application a souffert de nombreux errements qui expliquent les lenteurs dans l'avancée du projet : absence de définition des finalités et des informations à partager ; absence de portage politique du projet, désaccords sur les rôles respectifs de l'assurance maladie et de l'État. L'ATIH en a assuré la stabilisation et en assure dorénavant l'hébergement et la maintenance pour le compte de la DHOS.
L'application est destinée à fournir aux ARH, sur un site Web, un outil d'analyse nécessaire à la régulation régionale. Cette partie documentaire doit être complétée en 2005 du volet PARHTAGE-décision destiné à mettre à disposition un ensemble d'indicateurs sur l'activité et le financement des établissements de santé publics et privés. Sont également envisagés, en prolongement, la mise à disposition d'outils d'analyse cartographique et des logiciels d'enquêtes.
Enfin, le système DMI2 de suivi des épidémies de SIDA et d'hépatite C dans 65 établissements de santé est géré et maintenu par l'agence.
La définition du champ de compétences de l'ATIH est, certes, suffisamment générale pour justifier aisément des activités complémentaires sans relation immédiate avec ses missions principales dans la mesure, en outre, où elles relèvent de la DHOS.
Un équilibre serait cependant à trouver entre activité principale et activités complémentaires de l'ATIH, particulièrement au regard de l'utilisation des moyens et des compétences dont elle dispose.
4. L'apport de l'ATIH à l'interopérabilité
La Cour note que l'agence, compte tenu de ses missions, n'a pas à proprement parler vocation à contribuer directement à l'interopérabilité des systèmes d'information en santé. Elle constate toutefois qu'elle y contribue indirectement de plusieurs manières :
en premier lieu par ses travaux dans le domaine des nomenclatures (Classification GHM, classification internationale des maladies et CCAM) ;
en second lieu, par le fait que ses produits contribuent directement à la mise en oeuvre de la T2A qui nécessitera une parfaite interopérabilité entre le système d'information médical et le système d'information de gestion au sein des établissements (sous réserve que soit effectif l'identifiant commun du patient) ;
en troisième lieu, par le fait que l'ATIH intervient dans le domaine médico-économique, ce qui en principe devrait faciliter, au plan général, la mise en cohérence des informations de gestion entre le monde médical et le monde de la gestion 78 ( * ) .
*
* *
|
L'ATIH peut être considérée comme un service informatique particulier de la DHOS, chargé principalement de la mise en oeuvre opérationnelle des procédures de gestion automatisées relatives au programme de modernisation du système d'information (PMSI) et à la tarification à l'activité (T2A). La Cour a pu constater que les travaux menés par l'agence, en termes de contenu et de méthodes, répondent de manière satisfaisante aux missions qui lui sont confiées. Elle note que l'agence, compte tenu de ses missions, n'a pas à proprement parler vocation à contribuer directement à l'interopérabilité des systèmes d'information en santé mais qu'elle y contribue cependant indirectement par la gestion des nomenclatures et par la mise en oeuvre opérationnelle de la tarification à l'activité. La Cour considère cependant qu'un équilibre serait à trouver entre activité principale et activités complémentaires de l'ATIH, particulièrement au regard de l'utilisation des moyens et des compétences dont elle dispose. En effet, il n'apparaît pas que la vocation de l'agence soit d'assurer des prestations d'hébergement pour le compte de tiers. Cette activité, qui pourrait s'étendre, est susceptible de distraire une partie des moyens de l'agence à d'autres fins que celles découlant de ses missions principales. |
III. LE GROUPEMENT POUR LA MODERNISATION DU SYSTEME D'INFORMATION HOSPITALIER (GMSIH)
A. MISSIONS ET ORGANISATION DU GROUPEMENT
1. Les missions du GMSIH
La convention constitutive du "Groupement pour la modernisation du système d'information hospitalier" a été approuvée par un arrêté ministériel 79 ( * ) du 23 février 2000 : « Le groupement a pour mission de concourir, dans le cadre général de la construction du système d'information de santé, à la mise en cohérence, à l'interopérabilité, à l'ouverture et à la sécurité des systèmes d'information utilisés par les établissements de santé membres.
Dans ce cadre, le GIP donne aux autorités compétentes de l'État, à la demande de ces dernières ou à sa propre initiative, des avis sur les orientations stratégiques et les priorités à retenir en matière de systèmes d'information hospitaliers et de santé. Il mène, le cas échéant sur proposition de l'État, des travaux en vue de l'élaboration de normes, de spécifications et de promotion de standards, ainsi que des travaux d'évaluation, d'aide méthodologique et de veille technologique.
Le GIP n'est ni développeur ni maître d'ouvrage d'applicatifs. »
L'article 4 de la convention précise que le groupement est constitué pour une durée de cinq ans. En octobre 2004, le groupement a été prorogé de 2 années 80 ( * ) . Il a été pérennisé par la loi de financement de la sécurité sociale de 2006.
Selon un arrêté du 17 décembre 1999, « sont reconnues représentatives des établissements membres du groupement pour la modernisation du système d'information hospitalier au sens de l'article L. 710-8 du code de la santé publique les organisations suivantes :
Fédération des établissements hospitaliers et d'assistance privés à but non lucratif (FEHAP) ;
Fédération hospitalière de France (FHF) ;
Fédération intersyndicale des établissements d'hospitalisation privée (FIEHP) ;
Fédération nationale des centres de lutte contre le cancer (FNLCC) ;
Union hospitalière privée (UHP) ;
Union nationale inter fédérale des oeuvres et organismes privés sanitaires et sociaux (UNIOPSS). »
2. L'organisation du groupement
Le groupement réalise des travaux de bureau d'étude et d'accompagnement des projets pour le compte de ses adhérents dont il sollicite une contribution active au travers de groupes de travail thématiques. Depuis l'origine, 300 personnes environ, issues d'une centaine d'établissements publics et privés, ont participé aux travaux sur la base du volontariat. Les frais correspondants (mission et salaires) sont pris en charge par le GMSIH.
Outre les services de l'État, les bénéficiaires des travaux du GMSIH sont les établissements de santé publics et privés adhérents au groupement.
Pour les établissements publics, l'adhésion résulte d'une délibération du conseil d'administration. Pour les établissements privés, elle relève d'une décision du directeur. Dans la convention constitutive du groupement il était prévu un financement sous forme de cotisations mais il n'a jamais été fait appel des cotisations par crainte de refus des établissements privés. L'adhésion est donc gratuite dans les faits.
Selon le directeur du groupement, au moment de l'enquête, le champ MCO (médecine, chirurgie, obstétrique) était couvert à 70% et environ 800 établissements étaient adhérents, représentant 70% des lits. Tous les CHU, sauf celui de Poitiers, ont adhéré au groupement. Les hôpitaux locaux, en revanche, sont peu représentés.
3. Les moyens du groupement
En 1996, le conseil de l'informatique hospitalière et de santé (CIHS), dont les statuts manquaient de clarté, a cessé son activité. Cet organisme disposait alors d'un actif d'environ 15 millions d'euros provenant des cotisations des établissements hospitaliers qui avaient été consignés à la Caisse des dépôts.
La création en 2000 du GMSIH, a permis la réaffectation de ces fonds dans un cadre réglementaire clarifié. Les publications du CIHS ont été reversées au fonds documentaire du GMSIH qui les met à disposition sur son site Internet.
Le groupement est composé d'une dizaine personnes placées sous la responsabilité d'un directeur. La gestion administrative est assurée par une comptable et une secrétaire. Les directeurs de projet justifient d'une qualification élevée et d'une solide expérience en informatique ou dans le conseil. Les chefs de projets sont tous ingénieurs informaticiens. Le directeur n'envisage pas d'accroître ses effectifs qu'il considère suffisants pour assurer ses missions.
Le groupement dispose d'un budget annuel compris entre 2 et 2,5 millions d'euros. Le détail en est indiqué au tableau n° 1 infra. L'année 2000 a été entièrement consacrée à organiser la structure lors de la création du groupement. Le GMSIH a donc été opérationnel dès l'année 2001.
B. LE FONCTIONNEMENT DU GMSIH
1. Analyse succincte des missions confiées au GMSIH
Dans la ligne des missions qui lui sont assignées, le GMSIH apparaît comme un centre de ressources et d'expertise constitué en vue d'élaborer des orientations stratégiques pour le compte de ses membres et d'assurer le conseil à la maîtrise d'ouvrage.
De par ses missions, il est au coeur de la problématique de l'interopérabilité des systèmes d'information en santé pour ce qui concerne le champ des établissements hospitaliers publics et privés.
Cette définition a été approuvée sans réserve par tous les interlocuteurs rencontrés au cours de l'enquête ce qui dénote un assez large consensus sur la manière avec laquelle sont perçues ses missions.
Le GMSIH se présente donc, dans son domaine de compétences, comme un intermédiaire entre la DHOS et les directeurs d'hôpitaux, maîtres d'ouvrage, dont il canalise, met en forme et concrétise les besoins.
Le GMSIH passe par l'ATIH pour recevoir les nomenclatures, règles de codage, formats de remontées de données relatifs au PMSI et à la T2A et les intégrer dans ses propres travaux.
Dans ses relations avec la MISS, il apparaît également comme le représentant des maîtres d'ouvrage que sont les directeurs d'établissements hospitaliers publics et privés.
Dans ses missions normatives, cependant, la frontière de compétences entre le GMSIH et la MISS mériterait d'être précisée.
2. Les activités principales du GMSIH
a. Examen des projets au travers des moyens qui y sont consacrés
Le groupement a été, dès sa création, confronté à un double défi consistant d'une part à se faire reconnaître de ses mandants, d'autre part à gagner en crédibilité vis-à-vis du monde extérieur. Cette particularité apparaît clairement dans la structure des budgets.
Au cours des deux premières années d'activité opérationnelle (2001 et 2002) le groupement a fait des investissements importants dans le domaine de la communication. Ce ratio se stabilise par la suite autour de 10%.
La Cour a considéré dans son analyse que les dépenses engagées pour le développement du site Internet du GMSIH devaient être imputées au fonctionnement du groupement et non aux projets, bien que la communication en direction de ses adhérents soit une activité importante du groupement.
Les coûts de fonctionnement et de gestion s'élèvent sur la période à 28 % du budget ; la communication à 13 % et la part du budget consacrée aux projets au sens strict à 59 %.
Ces indicateurs permettent de porter une appréciation plutôt favorable sur l'utilisation des moyens par le groupement au cours de la période sous revue.
Tableau n° 1 : exécution budgétaire du GMSIH sur 5 ans
|
Source : données du GMSIH, calculs de la Cour |
montants en milliers d'euros |
||||||||||||
|
mission |
domaine |
total sur 5 ans |
% |
2000 |
% |
2001 |
% |
2002 |
% |
2003 |
% |
2004 |
% |
|
GMSIH |
Fonctionnement |
2 266 |
21 |
393 |
50 |
502 |
21 |
482 |
17 |
467 |
19 |
422 |
18 |
|
gestion |
747 |
7 |
270 |
35 |
90 |
4 |
83 |
3 |
113 |
5 |
192 |
8 |
|
|
Communication (1) |
1 362 |
13 |
54 |
7 |
440 |
19 |
395 |
14 |
221 |
9 |
252 |
11 |
|
|
Total GMSIH |
4 375 |
41 |
718 |
92 |
1 031 |
44 |
960 |
34 |
801 |
32 |
866 |
37 |
|
|
PROJETS |
Systèmes d'information |
1 996 |
19 |
716 |
30 |
714 |
26 |
182 |
7 |
385 |
17 |
||
|
Procédures et méthodes |
1 935 |
18 |
1 |
0 |
133 |
6 |
571 |
20 |
771 |
31 |
459 |
20 |
|
|
Veille technologique |
1 138 |
11 |
58 |
7 |
199 |
8 |
213 |
8 |
342 |
14 |
326 |
14 |
|
|
Infrastructure |
1 039 |
10 |
4 |
1 |
272 |
12 |
338 |
12 |
348 |
14 |
77 |
3 |
|
|
Pilotage |
185 |
2 |
185 |
8 |
|||||||||
|
Liaison acteurs |
41 |
0 |
23 |
1 |
18 |
1 |
|||||||
|
Total PROJETS |
6 334 |
59 |
64 |
8 |
1 319 |
56 |
1 837 |
66 |
1 665 |
68 |
1 449 |
63 |
|
|
Total |
10 709 |
100 |
782 |
100 |
2 350 |
100 |
2 797 |
100 |
2 466 |
100 |
2 315 |
100 |
|
|
(1) Dont développement et maintenance du site Web, classé par le GMSIH dans les projets. |
|||||||||||||
Les coûts de fonctionnement et gestion, qui peuvent apparaître élevés, pourraient en partie s'expliquer par la masse salariale, compte tenu de l'importance des effectifs de haut niveau. La tendance à la baisse, à compter de 2003, du budget global exécuté est consécutive aux évolutions des activités du groupement qui s'oriente, à la demande de la DHOS, vers des activités plus opérationnelles et de court terme conduisant à une forte réduction des coûts unitaires de sous-traitance.
b. Les activités du groupement par nature
La plupart des études sont réalisées en sous-traitance, compte tenu des effectifs limités du groupement. En principe il ne réalise pas de prestations au bénéfice d'un établissement particulier, sauf quand il est amené à assurer des prestations ponctuelles au titre de sa mission de conseil.
Le GMSIH dispose d'un tableau de bord des projets classés selon la nomenclature figurant au tableau qui précède et qui a été conservée pour l'analyse. Les données fournies par le groupement ont en outre été recodifiées par la Cour afin de classer les projets par secteur cible ou bénéficiaire principal des travaux, et par activité fonctionnelle exercée par le groupement. L'avis du GMSIH sur le classement des principaux projets ainsi codifiés a été sollicité, ce qui n'exclut pas une part d'arbitraire liée à la classification elle-même.
Les tableaux et graphiques correspondants figurent en annexe, ainsi que le détail des projets sur la période observée. Le classement obtenu fait apparaître une augmentation régulière des projets bénéficiant directement aux établissements hospitaliers publics et privés 81 ( * ) :
* Le classement par secteurs fait apparaître :
|
- une croissance régulière des travaux portant sur les systèmes d'information hospitaliers, correspondant à des actions incluant un accompagnement des projets pilotes dans les hôpitaux. - une baisse constante des études conceptuelles réalisées dans un cadre d'analyses globales orientées vers les systèmes d'information en santé. - une relative constance des moyens consacrés au domaine de la normalisation qui représentent environ 10 % du budget consacré aux projets 82 ( * ) . - au final, l'analyse du système d'information hospitalier a mobilisé plus des deux tiers des moyens des projets sur 4 ans. |
|
* Le classement par activité fonctionnelle confirme cette tendance. Il fait apparaître :
|
- une croissance soutenue des études contribuant à l'analyse du système d'information hospitalier et des études dites de court terme correspondant à des commandes ponctuelles, l'ensemble atteignant 77 % du budget des projets en 2004. - une croissance régulière de la part consacrée à l'accompagnement des projets sur le terrain, qui avoisine 20 % du budget des projets. - le maintien des activités et produits de normalisation autour de 20 % du budget des projets. - une chute régulière des études conceptuelles qui étaient nécessaires pour cadrer les travaux du groupement à ses débuts, et qui constituent une base de référence pour les travaux actuels. |
|
Ces évolutions s'expliquent en grande partie par les priorités fixées par la DHOS, notamment à l'occasion de l'établissement du programme de travail 2004 du GMSIH 83 ( * ) .
Comme le souligne cette dernière, « il convient désormais que le GMSIH mobilise ses efforts sur l'accompagnement de la mise en oeuvre de ces spécifications de référence sur le terrain, dans le cadre de projets pilotes, pour en préparer la généralisation ».
Cet infléchissement des orientations fixées au groupement se traduit par une structure du budget 2004 qui apparaît en rupture avec celle des budgets antérieurs.
En outre, cela pose la question de la capacité d'un organisme de cette taille à répondre effectivement au programme de travail traduisant cette réorientation, qui lui a été fixée par la convention signée en 2004 avec la DHOS 84 ( * ) . Cette convention apparaît, en effet, comme un catalogue détaillé d'actions fortement encadrées qui sont en net décalage par rapport aux missions confiées au groupement à l'origine.
Pour le ministère, le contexte initial, dans lequel s'est inscrite la création du GMSIH, a changé. La priorité se porte maintenant sur les grands projets opérationnels que sont la T2A et le DMP. La rapidité du transfert des référentiels du GMSIH vers les établissements de santé et les industriels devient essentielle pour garantir une adaptation progressive et maîtrisée des systèmes d'information à ces importantes réformes. L'accent mis sur l'accompagnement des établissements, au travers de sites pilote, répond à cette exigence.
Ainsi, le GMSIH évolue d'un rôle de concepteur de référentiels vers celui de fournisseur de « boîtes à outils » opératoires pour les maîtres d'ouvrage hospitaliers. Alors qu'il avait été conçu pour être un conseil à la maîtrise d'ouvrage chargé de privilégier la normalisation, il semble à la Cour que le groupement soit orienté dorénavant vers une fonction de substitut des maîtres d'ouvrage dans la mise en application des projets, activité qui ne fait pas appel aux mêmes compétences. Cette inflexion dans les missions du GMSIH augmente les risques de redondance avec les activités que va développer la MAINH.
c. Les produits en résultant85 ( * )
Le groupement se considère comme contributeur d'études pour la communauté informatique 86 ( * ) . Pendant six mois, cependant, le résultat des études est réservé aux seuls adhérents au titre de leur contribution 87 ( * ) . Passé ce délai, les études sont rendues publiques. Tous les projets commandés par la DHOS sont, en revanche, directement diffusables. Le tableau qui suit, permet d'apprécier le montant des dotations budgétaires portant sur quatre ans d'activité du groupement ainsi que la part relative de chaque classe d'activité.
Tableau n° 2 : Part relative des activités du GMSIH sur la période
|
GMSIH |
PROJETS |
Total K€ |
Total % |
|||
|
activité |
total K€ |
total % |
total K€ |
total % |
||
|
Management |
3 957 |
90% |
- |
3 957 |
37% |
|
|
Site Web GMSIH |
418 |
10% |
- |
418 |
4% |
|
|
Normalisation |
- |
1 580 |
25% |
1 580 |
15% |
|
|
Concepts |
- |
1 468 |
23% |
1 468 |
14% |
|
|
Études |
- |
1 404 |
22% |
1 404 |
13% |
|
|
Court terme |
- |
709 |
11% |
709 |
7% |
|
|
Accompagnement |
- |
688 |
11% |
688 |
6% |
|
|
Formation |
- |
485 |
8% |
485 |
5% |
|
|
Total |
4 375 |
100% |
6 334 |
100% |
10 709 |
100% |
|
Source : données du GMSIH, calculs & classification de la Cour |
||||||
Traduction de la mission de conseil et d'expertise confiée au GMSIH, les travaux d'études, concepts et normalisation représentent 70 % du budget des projets et 42 % des dépenses globales du groupement. Parallèlement, les études de court terme, accompagnement et formation, représentent 30 % du montant des projets et 18% des moyens globaux.
La plupart des études et analyses menées par le groupement comportent un accompagnement des établissements pour leur mise en oeuvre ainsi que les actions formation associées 88 ( * ) . Ces actions ont mobilisé sur quatre ans un budget de 688 K€ dont 432 K€, centrés sur l'année 2003, ont été consacrés à l'accompagnement du projet « identification du patient » dans les sites pilotes.
d. La normalisation
Conformément aux missions qui lui ont été confiées, le GMSIH s'est investi dans le domaine des standards et des normes.
Les projets correspondants concernent les services rendus aux hôpitaux en matière d'annuaires (493 K€), d'habilitation 89 ( * ) (368 K€), et d'identification du patient (179 K€) ainsi que l'établissement d'une base de connaissances 90 ( * ) en liaison avec l'AFNOR et EDISanté (243 K€). Ces études se sont déroulées principalement de 2001 à 2003.
Le projet "annuaire en hôpital" a été développé en partenariat avec le GIP-CPS et en liaison avec le projet RPPS de la DHOS.
L'étude "identification du patient" a mobilisé un groupe de travail représentant 15 établissements qui ont tenu 15 réunions d'une journée. Elle a fait l'objet d'une validation avec le concours de 40 établissements volontaires.
Le cahier des charges fonctionnel qui en est résulté a servi de termes de référence pour le développement de deux projets régionaux : Idéopass en Franche Comté, développé par la société SQLI, et STIC en Rhône-Alpes (serveur télématique d'identifiant communautaire), développé par le CRIH de Grenoble.
Ces deux projets pilotes ont pour objectif d'assurer le service d'identification des patients (SIP) et de rapprochement des identités en provenance de différents domaines d'identification 91 ( * ) . Ils sont, en cela, susceptibles de favoriser l'échange d'informations cliniques dans le cadre de la mise en oeuvre du DMP.
À la demande de la DHOS, et dans la perspective du DMP, le GMSIH a fait réaliser l'audit de ces deux produits en 2004 et en a réalisé la synthèse 92 ( * ) en mars 2005.
Il apparaît que, sur la base d'un même référentiel de spécifications, les deux projets, menés dans des contextes organisationnels différents, ont retenu chacun un sous ensemble des spécifications, ce qui aboutit à mettre en oeuvre des fonctions différentes.
Selon le rapport d'audit, le projet Idéopass, fondé sur les principes d'interopérabilité du cahier des charges, répond à la quasi-totalité des fonctions de ce dernier et peut être adapté à différents types d'organisations sous réserve que soit retenue au préalable une organisation commune. Le projet STIC, en revanche, est conçu exclusivement pour l'organisation centralisée retenue dans la région Rhône-Alpes. En outre, il repose sur des solutions techniques qui ne répondent pas en totalité aux spécifications du cahier des charges, lesquelles seraient couvertes à environ 50 %.
Le rapport d'audit conclut :
Pour Idéopass : « produit très riche et complet, à fort niveau d'ouverture et d'interopérabilité, méritant l'amélioration de ses composants orientés utilisateur et la fiabilisation des fonctions non encore mises en oeuvre ».
Pour STIC : « produit simple et efficace, au prix de choix forts, de bonne qualité, et méritant de progresser en matière de prise en compte de normes vers IHE et HL7, suivant en cela l'évolution menée par l'association aujourd'hui unifiée "Hprim-HL7 France" » (Cf . infra).
Idéopass a été étendu à d'autres régions sous l'impulsion des ARH ainsi qu'à la médecine de ville par l'intermédiaire des URML.
STIC a été développé dans le cadre de la convention « Portail Santé Rhône-Alpes » signée le 10 mars 2005 entre la Région Rhône-Alpes, l'ARH, l'URCAM et l'URML 93 ( * ) .
En matière de protocole de communication, le projet a retenu les recommandations préconisées par l'association "HPRIM" (Harmoniser et PRomouvoir les Informatiques Médicales). Le dossier de Spécifications Générales « Interface STIC-SIH » disponible sur le site de l'ARH précise que « L'intégralité des informations transmises [...] est au format Hprim-XML. Cette norme a été choisie car elle est déjà en usage dans certains établissements. De plus elle a été élaborée par des professionnels de santé dans un souci de pragmatisme et d'adaptabilité 94 ( * ) . »
Pour certains interlocuteurs, ce protocole présente la particularité de se situer actuellement en marge de la norme HL7 bien qu'il ambitionne de s'en rapprocher à terme, ce qui a pour effet d'isoler le projet.
La Cour considère que cet exemple met en lumière la nécessité de rendre lisibles les options stratégiques en matière de normes et de standards. Dans le cas d'espèce, il serait nécessaire de définir une stratégie vis-à-vis de l'adoption ou non de la norme HL7.
Une fois définies ces orientations, la Cour ne verrait que des avantages à conditionner le financement sur fonds publics des projets au respect de normes d'interopérabilité recommandées, voire, imposées par l'État.
e. La normalisation sectorielle : le projet « IHE »
Les termes de référence des normes peuvent prêter à interprétations et leur traduction concrète en termes opérationnels se heurte souvent à des difficultés d'ordre technique pour les industriels.
Le passage de la norme à la réalisation nécessite donc des phases complémentaires au cours desquelles les industriels tentent de lever, d'un commun accord, les ambiguïtés ou les obstacles techniques rencontrés.
Le projet du GMSIH « plate forme de démonstration IHE » (188 K€ sur quatre ans), en est un exemple concret présenté comme une réussite par la plupart des interlocuteurs.
IHE (Integrating the Healthcare Enterprise) est un projet né aux États Unis d'Amérique, dans le domaine de la radiologie. En 2000, le secrétaire général de la société française de radiologie (SFR) a invité le GMSIH à s'y associer. Sous l'impulsion de ce dernier, le projet s'est par la suite étendu au niveau européen 95 ( * ) .
IHE vise à coordonner entre les industriels la manière d'implémenter 96 ( * ) la norme.
Le dispositif animé par le GMSIH consiste à « réunir utilisateurs et industriels pour identifier et résoudre les problèmes de connectivité des matériels et systèmes d'information au stade du développement en s'appuyant sur des standards internationaux reconnus (DICOM et HL7 en particulier) et de telle manière que l'interconnexion des différents matériels et logiciels soit rendue plus aisée 97 ( * ) ».
Les tests sur plate forme débouchent sur un cahier de spécifications très détaillées des accords passés entre les industriels constituant le "profil d'intégration". Ces spécifications une fois validées par IHE deviennent obligatoires pour les fournisseurs et permettent aux industriels de proposer des évolutions de la norme.
Concrètement, pour chaque domaine retenu, le GMSIH réunit les industriels autour d'une plate forme de tests et d'intégration (appelée le "connectathon"). En cas de succès, les produits font l'objet de démonstrations publiques à l'occasion de congrès (Ex. Hôpital expo). La plate forme européenne se situe en Hollande ; le GMSIH y consacre 2 personnes à temps plein pendant la semaine d'essais.
IHE n'a pas de statut juridique à proprement parler. Il s'agit d'une organisation de forme associative qui ne donne pas lieu à échanges commerciaux, comme c'est souvent le cas dans la sphère de la normalisation technique ou scientifique.
Les résultats de ces travaux ont été repris dans le cahier des charges du GIP-DMP.
Selon son directeur, en matière de standards et de normes, le GMSIH examine l'état de l'art pour chaque projet, et s'appuie sur les standards les plus courants et de préférence sur les normes internationales en veillant systématiquement à l'interopérabilité entre les systèmes.
En d'autres termes, le GMSIH vérifie l'interopérabilité, en s'assurant que les industriels se conforment aux spécifications, sans porter un avis sur la qualité des produits en présence.
Les études conceptuelles
Les études conceptuelles générales étaient nécessaires pour cadrer l'activité du groupement à ses débuts, au sein des systèmes d'information en santé.
Menées principalement en 2001 et 2002, elles concernent la "Cartographie de l'information et des flux" (422 K€) ; l'élaboration d'un "Modèle de référence pour la sécurité" (349 K€) et l'étude des "Processus et principes d'identification" (345 K€).
On classe dans cette catégorie une étude d'organisation de 349 K€, menée en 2002 et 2003, portant sur la conduite du changement. Le produit de cette étude sert de référence pour l'accompagnement des établissements désireux de mener une réflexion organisationnelle liée à l'évolution de leur système d'information.
L'intérêt de mener une telle étude au sein du groupement n'apparaît cependant pas évident à la Cour, compte tenu de son coût.
Il s'agit en effet d'un problème général d'organisation qui n'est pas propre au domaine de la santé et qui relèverait plutôt du management direct des établissements. Il peut toutefois être assimilé à une activité d'appui aux établissements dans le cadre des missions confiées au GMSIH.
Les études et analyses du système d'information hospitalier
Réalisé en 2002 et 2003, le projet « qualification données santé » (492 K€) est une analyse des systèmes d'information hospitaliers menée dans 20 établissements en vue d'établir un état des lieux et de dégager les besoins prioritaires du secteur. Les études liées à la coordination du secteur hospitalier avec les partenaires et les professionnels ont par ailleurs mobilisé 333 K€ à partir de 2003.
Les autres études portant sur le système d'information hospitalier ont été programmées en 2004 en application des directives susmentionnées de la DHOS. Il s'agit de « l'interopérabilité » (303 K€) visant à aider les établissements à repérer les processus intervenant dans la production de soins, et de « l'impact de la T2A sur les systèmes d'information » (180 K€).
L'année 2004 marque ainsi un infléchissement des missions du groupement, par rapport à ses missions d'expertise d'origine, accompagné d'une orientation plus marquée vers les projets opérationnels et de court terme.
Les projets de court terme
Le groupement mène régulièrement des études ponctuelles à la demande de ses adhérents ou des services de l'État. Sur 4 ans, cette activité a mobilisé 709 K€ entièrement consacrés au système d'information hospitalier.
À titre d'exemple, la FHF, alertée par de nombreux adhérents, a sollicité le GMSIH par courrier, le 5 mars 2002, pour lui demander de « conduire une évaluation comparative des mérites et des limites respectifs des logiciels de gestion et de facturation existants, au regard des nouvelles exigences du secteur personnes âgées : réforme de la tarification et mise en oeuvre de l'allocation personnalisée d'autonomie (APA).
En effet, la mise en oeuvre de l'APA, le 1er janvier 2002, ajoutée à la réforme de la tarification en cours dans le secteur des établissements d'hébergement des personnes âgées a entraîné de nombreuses difficultés de facturation et de gestion pour les établissements sanitaires et médico-sociaux 98 ( * ) . »
3. Des améliorations possibles
L'analyse précédente des activités du GMSIH amène à considérer que ce dernier a rempli convenablement les missions qui lui étaient confiées.
Par ailleurs, une enquête d'opinion a été réalisée pour le GMSIH en 2004 par l'institut CSA à la demande de la DHOS. Les résultats de cette enquête sont globalement positifs à son égard 99 ( * ) . Cette opinion est également largement partagée par les interlocuteurs rencontrés au cours de l'enquête, ce qui n'exclut pas les suggestions d'amélioration formulées ici ou là.
a. Le caractère encyclopédique et d'accès difficile de certaines études
De nombreux interlocuteurs considèrent que les études publiées par le GMSIH ont un caractère encyclopédique qui en fait des documents difficilement exploitables par les établissements malgré l'existence de fiches de synthèse.
Il semble qu'il y ait là une véritable difficulté, qui tient à plusieurs facteurs : le caractère théorique de certaines d'entre elles, le ciblage de population à laquelle elles s'adressent, le type d'établissements susceptibles d'en tirer profit.
Certains facteurs sociologiques rencontrés dans la plupart des organisations pourraient également expliquer ces difficultés. En effet, un grand nombre des techniques de pointe dont il est question dans ces études ont moins de 10 ans d'existence et introduisent un changement culturel important.
Il faut donc compter avec les caractéristiques démographiques de la population des techniciens qui en ont la charge au sein des établissements. La taille des équipes ne paraît pas être un facteur discriminant en la matière, mais plutôt la culture acquise par les informaticiens qui, par ailleurs, sont soumis à des obligations de résultats dans la gestion courante des systèmes d'information et ont peu de temps à consacrer aux études conceptuelles.
De ce fait, il ne suffirait pas de réaliser des résumés des études, aussi pédagogiques soient ils, pour les rendre accessibles au plus grand nombre, d'autant plus que certaines de ces études s'adressent à des spécialités aux effectifs limités, voire inexistants dans beaucoup d'établissements de taille moyenne et petite.
L'accompagnement des établissements par des spécialistes jouant le rôle de tuteurs, ou de « traducteurs » des études conceptuelles devrait être envisagé.
b. Un problème de ciblage
L'hétérogénéité des établissements constitue une difficulté importante dans la mesure où se juxtaposent des établissements de grande taille disposant généralement de compétences et des établissements de petite taille qui n'ont pas les compétences requises.
Les statistiques publiées par la DREES permettent d'établir une estimation de la répartition des lits entre les établissements hospitaliers représentée par la courbe de concentration figurant en annexe. Ce modèle permet une approximation de la répartition des lits :
20 % des établissements gèrent 54 % des lits, ce qui représente environ 584 établissements et 253 000 lits, avec une moyenne de 433 lits par établissement.
Au delà de ce seuil, 80 % des établissements gèrent 46 % des lits, ce qui représente 2 335 établissements et 204 111 lits, avec une moyenne de 87 lits par établissement.
Les CHU/CHR ont un profil particulier : ils représentent 1% des établissements mais gèrent 18 % des lits, avec une moyenne de 2 784 lits par établissement.
Ce phénomène de concentration est bien connu, mais il convient d'en tirer les conséquences pratiques qui s'imposent.
On peut considérer en effet que les études du GMSIH doivent être adaptées aux contraintes objectives de ces trois cibles particulières, qui ont très probablement des attentes extrêmement contrastées vis-à-vis du groupement.
Ce n'est pas faute d'en avoir conscience 100 ( * ) , mais l'adaptation des études à trois cibles différentes a un coût. Cependant, à vouloir toucher tous les acteurs on peut craindre, face à une telle situation, de n'en satisfaire aucun.
En outre il ne suffit pas de transposer les études réalisées pour les grosses structures afin de les adapter aux cas des établissements plus petits. Des différences fondamentales existent en effet - de contexte, d'organisation des services, de cheminements des flux d'information - au sein des différents types d'établissements, qui justifient pleinement une adaptation des études à la cible.
À titre d'exemple, on imagine assez bien tout l'intérêt d'une saisie électronique d'informations pour un professionnel qui exerce dans une très grande structure. Cette charge, au demeurant assez lourde 101 ( * ) , voire très contraignante, peut être aisément perçue, dans ce contexte, comme un investissement personnel rentabilisable.
Le même effort dans une petite structure, où la transmission des dossiers traditionnels est simple, est démesuré par rapport aux avantages que l'on peut en espérer, sauf si la structure trouve avantage à travailler en réseau avec des établissements plus importants.
Pour assurer un ciblage satisfaisant des ses études, la Cour considère souhaitable que le GMSIH se livre à une véritable « étude de marché » afin d'élaborer une stratégie de segmentation de la cible des établissements hospitaliers, et d'adapter, en conséquence, les formes de réalisation et de diffusion de ses études.
Enfin, un dernier aspect de la cible des études du GMSIH, relatif aux industriels et aux éditeurs de logiciels, doit être examiné.
Il y a lieu, en effet de se demander si certaines études du groupement ne s'adressent pas aux professionnels de l'industrie du logiciel plutôt qu'aux équipes techniques des établissements, quand elles existent.
La Cour considère que le groupement, dans son rôle de maître d'ouvrage délégué, tirerait avantage à associer les représentants des industriels et des éditeurs de logiciels en amont des cahiers des charges fonctionnels dans les domaines relatifs aux concepts, aux standards et au normes retenus pour la mise en oeuvre des systèmes d'information hospitaliers.
Il le fait déjà dans le cadre du projet IHE, mais devrait étendre cette pratique à d'autres domaines relevant des fondamentaux.
Les entretiens en cours d'enquête ont montré, en outre, qu'il y avait une véritable attente des professionnels pour engager des réflexions communes en amont des études du groupement, ce qui pourrait éviter que les industriels découvrent les projets au moment, un peu tardif, de la publication des études.
c. Adapter la méthode aux besoins
S' il a été parfois reproché au GMSIH de ne pas élaborer des cahiers des charges types qui seraient ensuite adaptables aux besoins des établissements, il est cependant à craindre qu'une telle démarche ne débouche pas sur les avantages espérés.
En effet, soit le cahier des charges résulte d'une analyse conceptuelle extrêmement développée 102 ( * ) permettant de s'affranchir des contingences des organisations, soit il prend en compte les contraintes d'organisation.
Dans le premier cas, il débouche sur des études conceptuelles difficiles à mettre en pratique, ce qui est, justement, reproché aujourd'hui au GMSIH. Dans le second cas, il n'est pas généralisable car il doit être adapté à la segmentation des types d'établissements évoquée précédemment.
Il est par ailleurs difficile d'admettre, en l'absence d'une étude d'organisation générale, que le cahier des charges de l'informatisation d'un établissement puisse être la somme de cahiers des charges automatisant des fonctions élémentaires.
La synthèse, qui doit veiller aux principes d'interopérabilité des sous systèmes entre eux, ne peut faire l'économie d'une étude d'architecture globale susceptible de se trouver en désaccord avec les choix partiels.
Enfin, si cette démarche était praticable, on ne serait pas confronté, encore aujourd'hui, à la multiplicité des applicatifs de gestion du personnel dans l'administration, ou à la multiplicité des offres du marché dans des secteurs aussi standardisés que la production industrielle, le marketing, la gestion de clientèle ou le service après vente.
La forte adhérence du système d'information aux choix d'organisation, illustrée par les différences observées entre les projets Idéopass et STIC (cf. supra), s'exerce en outre en sens inverse, car le système d'information mis en place, du fait de son inertie, a tendance à figer les structures.
Dans toutes les activités, l'organisation prime sur la fonction élémentaire à automatiser et le monde de l'hôpital n'y fait pas exception.
Une solution intermédiaire, qui au final a été retenue jusqu'à présent par le GMSIH, est de concevoir les cahiers des charges et d'en assurer l'adaptation aux cas particuliers par une démarche tutoriale et participative.
Cette méthode pragmatique suppose cependant d'adapter les études à la segmentation des types d'établissements. À cette réserve près, elle recueille sans équivoque la préférence de la Cour.
Elle est, tout au moins en apparence, d'un coût très supérieur à la méthode du cahier des charges type, mais s'accompagne d'une probabilité de concrétisation des projets bien mieux assurée.
Le retour sur investissements dans le domaine est difficile à appréhender. Cependant, si l'on ne prenait en compte que le coût des multiples re-saisies de l'information, accompagnées de risques d'erreurs à chaque étape, on serait étonné du volume de travail, en équivalent temps plein, ainsi économisé et des perspectives de redéploiement d'activité qui en découlent.
4. L'apport du groupement à l'interopérabilité
Par ses activités de promotion des solutions fondées sur les standards et les normes, le GMSIH est au coeur des problématiques d'interopérabilité.
Conformément à ses missions, il intervient à titre de conseil dans ce domaine sur les grands projets, en participant aux spécifications des cahiers des charges (DMP, projets de la mission MARINE).
Il participe en outre aux travaux des différentes structures institutionnelles impliquées dans le domaine et siège aux conseils d'administrations de plusieurs de ces organismes.
Sur le plan des méthodes, son apport à l'interopérabilité repose non seulement sur les études conceptuelles, mais également sur ses activités d'accompagnement des projets dans les établissements et son implication dans le suivi des expérimentations au niveau régional.
*
* *
|
Dans la ligne des missions qui lui sont assignées, le GMSIH apparaît comme un centre de ressources et d'expertise constitué en vue d'élaborer des orientations stratégiques pour le compte de ses membres et d'assurer le conseil à la maîtrise d'ouvrage. Ses missions le positionnent au coeur de la problématique de l'interopérabilité des systèmes d'information en santé pour ce qui concerne le champ des établissements hospitaliers publics et privés. Il semble donc à la Cour que le GMSIH constitue un relais indispensable entre le monde hospitalier, les instances de normalisation et le monde de l'industrie et des services. Le respect des standards et des normes par les nombreux acteurs, donneurs d'ordres, comme par les industriels, suppose en effet l'existence d'un dispositif de coordination transversal qui soit également un lieu de concertation en amont des décisions. La Cour considère en outre qu'il est nécessaire de rendre lisibles les options stratégiques en matière de normes et de standards, afin de conditionner le financement sur fonds publics des projets au respect de normes d'interopérabilité recommandées, voire, imposées par l'État. La Cour a pu constater que le GMSIH rempli convenablement, en termes de contenu et de méthode, les missions qui lui sont confiées. La Cour a toutefois relevé que les nouveaux objectifs ministériels (T2A, DMP) incitent la DHOS à élargir le portefeuille de compétences du GMSIH et à infléchir ses modes d'intervention. S'interrogeant, de ce fait, sur l'adéquation entre les missions du GMSIH, telles qu'elles ont été définies lors de sa création, et celles qui lui sont confiées depuis 2004, la Cour a pris acte de l'engagement de la DHOS d'inscrire ces évolutions dans la nouvelle constitution constitutive du GEMSIH prévue pour le début 2007. Elle remarque, en outre, que des améliorations pourraient être apportées dans certains domaines par le GMSIH : Un accompagnement individualisé des établissements par des spécialistes jouant le rôle de tuteurs ou de « traducteurs » des études conceptuelles devrait être envisagé. Un meilleur ciblage des études du GMSIH, basé sur une véritable « étude de marché » auprès des établissements hospitaliers, devrait permettre d'adapter les études et leurs résultats à la diversité des établissements bénéficiaires. Une association plus étroite, en amont des cahiers des charges fonctionnels, devrait être instaurée entre le groupement, maître d'ouvrage délégué, et les représentants des industriels et des éditeurs de logiciels, dans les domaines relatifs aux concepts, aux standards et aux normes retenus pour la mise en oeuvre des systèmes d'information hospitaliers. Enfin, la Cour considère que l'établissement de cahiers des charges types serait insuffisant, car la reconception du système d'information des établissements influence les choix d'organisation. La méthode d'accompagnement et de tutorat ciblé des études du GMSIH auprès des établissements hospitaliers serait en revanche à encourager, sous réserve d'une segmentation préalable de la population concernée. |
PARTIE IV : ANNEXES
1. La répartition des lits entre les établissements de soins
2. Le budget des projets du GMSIH présenté par secteurs et activités fonctionnelles
3. Activités et produits du GMSIH par domaine et secteur fonctionnel
I. LA REPARTITION DES LITS ENTRE LES ETABLISSEMENTS DE SOINS
|
analyse |
Établissements |
ET : établissements / EJ : Entité Juridique |
|||||||||||
|
statut |
secteur |
service |
Nb établissements |
ET-EJ % |
Nb lits |
lits % |
moyenne Lits / établissement |
||||||
|
PUBLIC |
dotation globale |
CHU/CHR |
29 |
1% |
80 731 |
18% |
2 784 |
||||||
|
CH |
518 |
18% |
163 461 |
36% |
316 |
||||||||
|
Autres |
450 |
15% |
54 910 |
12% |
122 |
||||||||
|
Total PUBLIC |
997 |
34% |
299 102 |
65% |
300 |
||||||||
|
PRIVÉ |
LUCRATIF |
1 079 |
37% |
91 682 |
20% |
85 |
|||||||
|
NON LUCRATIF |
PSPH |
564 |
19% |
51 599 |
11% |
91 |
|||||||
|
NON PSPH |
279 |
10% |
14 728 |
3% |
53 |
||||||||
|
Total PRIVÉ |
1 922 |
66% |
158 009 |
35% |
82 |
||||||||
|
Total année 2003 |
2 919 |
100% |
457 111 |
100% |
157 |
||||||||
|
analyse |
Financement |
||||||||||||
|
statut |
secteur |
service |
Nb établissements |
ET-EJ % |
Nb lits |
lits % |
moyenne Lits / établissement |
||||||
|
dotation globale |
PUBLIC |
997 |
34% |
299 102 |
65% |
300 |
|||||||
|
PRIVÉ |
760 |
26% |
60 762 |
13% |
80 |
||||||||
|
Total dotation globale |
1 757 |
60% |
359 864 |
79% |
205 |
||||||||
|
OQN |
PRIVÉ |
1 162 |
40% |
97 247 |
21% |
84 |
|||||||
|
Total OQN |
1 162 |
40% |
97 247 |
21% |
84 |
||||||||
|
Total année 2003 |
2 919 |
100% |
457 111 |
100% |
157 |
||||||||
|
Source : Drees - SAE 2003 - champ France métropolitaine / calculs de la Cour |
|||||||||||||
Courbe de concentration des lits en hôpital 103 ( * )
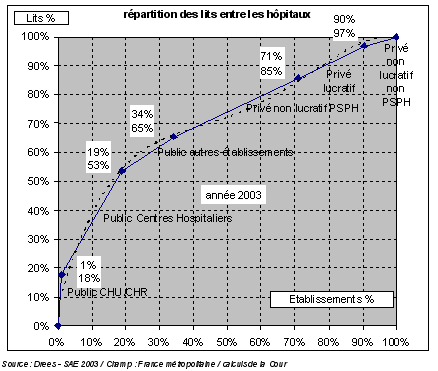
II. LE BUDGET DES PROJETS DU GMSIH PAR SECTEURS ET ACTIVITES FONCTIONNELLES
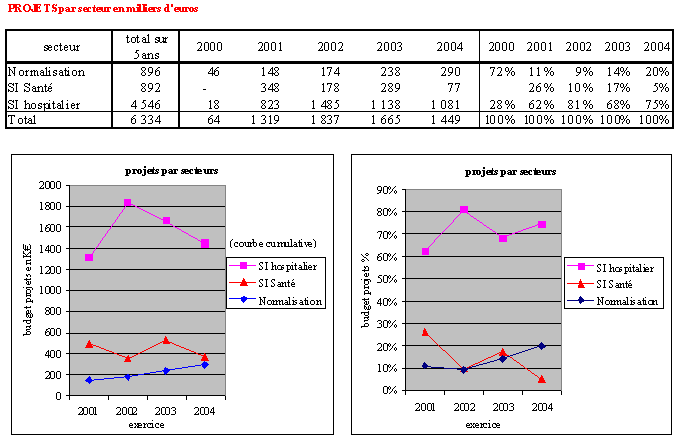
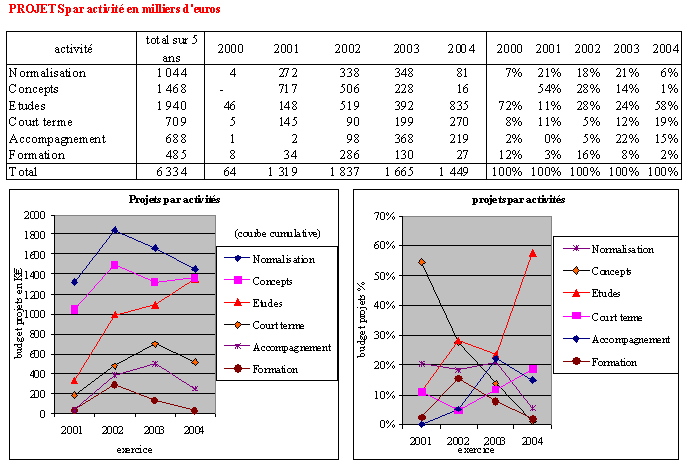
III. ACTIVITES ET PRODUITS DU GMSIH PAR SECTEURS FONCTIONNELS
|
Source : GMSIH - exécution budgétaire ; calculs & classification de la Cour |
montants en milliers d'euros |
|||||||||
|
mission |
activité |
produit |
secteur |
opération |
total |
2000 |
2001 |
2002 |
2003 |
2004 |
|
GMSIH |
Management |
Gestion |
Administration |
Administration générale |
1 966 |
329 |
432 |
432 |
398 |
375 |
|
Actions de communication |
349 |
45 |
174 |
87 |
1 |
42 |
||||
|
Instances |
238 |
39 |
37 |
47 |
68 |
48 |
||||
|
Définition projets, budget, coordination |
229 |
55 |
20 |
21 |
56 |
78 |
||||
|
Journée des adhérents et forums |
212 |
- |
40 |
91 |
46 |
34 |
||||
|
Sensibilisation / Présentation projets GMSIH |
190 |
9 |
33 |
41 |
46 |
60 |
||||
|
Démarrage groupement |
177 |
177 |
- |
- |
- |
- |
||||
|
Lettre Perspective / plaquette institutionnelle |
169 |
- |
39 |
45 |
41 |
43 |
||||
|
Lancement des Appels d'offres |
128 |
35 |
46 |
20 |
14 |
13 |
||||
|
Plan annuel d'activité / Bilan |
127 |
3 |
24 |
16 |
17 |
68 |
||||
|
Gestion documentaire |
73 |
- |
- |
17 |
23 |
33 |
||||
|
Réunions |
63 |
26 |
33 |
3 |
1 |
- |
||||
|
Réunion information / presse |
24 |
- |
- |
1 |
23 |
1 |
||||
|
Modélisation |
12 |
- |
- |
10 |
2 |
- |
||||
|
Total Management |
3 957 |
717 |
878 |
831 |
737 |
794 |
||||
|
Site Web GMSIH |
Applicatif |
Application |
Développement site Web |
233 |
0 |
134 |
42 |
13 |
42 |
|
|
Maintenance |
Maintenance et évolution site Web |
185 |
- |
19 |
87 |
50 |
29 |
|||
|
Total Site Web GMSIH |
418 |
0 |
153 |
129 |
64 |
72 |
||||
|
Total GMSIH |
4 375 |
718 |
1 031 |
960 |
801 |
866 |
||||
|
PROJETS |
Normalisation |
Référentiels & sécurité |
SI Santé |
Services habilitation |
368 |
- |
- |
2 |
289 |
77 |
|
Services d'identification du Patient |
179 |
- |
90 |
89 |
- |
- |
||||
|
SI hospitalier |
Services Annuaires |
493 |
4 |
182 |
248 |
59 |
- |
|||
|
Référentiel commun |
4 |
- |
- |
- |
- |
4 |
||||
|
Études |
Normalisation |
Base de connaissances (EDISanté, Afnor etc) |
243 |
43 |
129 |
26 |
34 |
11 |
||
|
Coordination |
Normalisation |
AFNOR |
79 |
- |
- |
36 |
30 |
12 |
||
|
Ehtel + HOPE |
22 |
- |
- |
7 |
12 |
4 |
||||
|
Gestion connaissance |
4 |
2 |
1 |
1 |
- |
- |
||||
|
Événementiel |
Normalisation |
Plate forme de démonstration IHE |
188 |
- |
19 |
70 |
18 |
82 |
||
|
Total Normalisation |
1 580 |
50 |
420 |
479 |
441 |
190 |
||||
|
Concepts |
Méthodes |
SI hospitalier |
Conduite du changement |
349 |
- |
2 |
137 |
194 |
16 |
|
|
Référentiels & sécurité |
SI Santé |
Processus et principes d'identification |
345 |
- |
258 |
87 |
- |
- |
||
|
SI hospitalier |
Modèle de référence pour la sécurité |
349 |
- |
190 |
130 |
29 |
- |
|||
|
Analyse du SI Hospitalier |
SI hospitalier |
Cartographie de l'information et des flux |
422 |
- |
268 |
152 |
2 |
- |
||
|
Urbanisation des systèmes d'information |
4 |
- |
- |
- |
4 |
- |
||||
|
mission |
activité |
produit |
secteur |
opération |
total |
2000 |
2001 |
2002 |
2003 |
2004 |
|
PROJETS |
Total Concepts |
1 468 |
- |
717 |
506 |
228 |
16 |
|||
|
(suite) |
Études |
Analyse du SI Hospitalier |
SI hospitalier |
Qualification données santé |
492 |
- |
- |
345 |
147 |
- |
|
Interopérabilité (production de soins) |
303 |
- |
- |
- |
- |
303 |
||||
|
Impacts T2A sur les SI |
180 |
- |
- |
- |
- |
180 |
||||
|
Gestion données de santé |
80 |
- |
- |
- |
- |
80 |
||||
|
SI prod soins : traj migration vers cible |
2 |
- |
- |
- |
- |
2 |
||||
|
Coordination |
SI hospitalier |
Partenaires prof. et industriels Vitale DHOS ARH |
333 |
- |
- |
34 |
144 |
154 |
||
|
Suivi des projets |
SI hospitalier |
Maintenance des projets |
9 |
- |
- |
- |
7 |
1 |
||
|
Pilotage des projets accompagnement |
6 |
- |
- |
- |
- |
6 |
||||
|
Total Études |
1 404 |
- |
- |
379 |
299 |
726 |
||||
|
Court terme |
Analyse du SI Hospitalier |
SI hospitalier |
Projets Court Terme |
194 |
- |
129 |
10 |
9 |
46 |
|
|
Projet CT : CCAM |
142 |
- |
- |
52 |
90 |
0 |
||||
|
Études |
SI hospitalier |
Projet CT : Analyse du marché des PGI |
100 |
- |
- |
- |
4 |
96 |
||
|
Projet CT : Coûts de l'Informatique Hospitalière |
92 |
- |
- |
- |
18 |
75 |
||||
|
Place de marché - Log. Libres |
3 |
- |
- |
1 |
- |
2 |
||||
|
Coordination |
SI hospitalier |
Projets de liaison |
41 |
- |
- |
- |
23 |
18 |
||
|
Événementiel |
SI hospitalier |
Documentation, séminaire, présentations produits |
136 |
5 |
16 |
27 |
55 |
33 |
||
|
Total Court terme |
709 |
5 |
145 |
90 |
199 |
270 |
||||
|
Accompagnement |
Méthodes |
SI hospitalier |
Gestion de la phase transitoire |
4 |
1 |
2 |
1 |
- |
- |
|
|
Référentiels & sécurité |
SI hospitalier |
Accompagnement du projet Identification |
432 |
- |
- |
79 |
255 |
97 |
||
|
Annuaires : Mise en oeuvre |
41 |
- |
- |
- |
2 |
39 |
||||
|
Accompagnement du projet Annuaires/Sécurité |
38 |
- |
- |
- |
16 |
22 |
||||
|
Analyse du SI Hospitalier |
SI hospitalier |
Projet d'accompagnement région |
89 |
- |
- |
15 |
54 |
20 |
||
|
Accompagnement du projet Production de soins |
24 |
- |
- |
1 |
18 |
6 |
||||
|
Plates-formes régionales DHOS |
17 |
- |
- |
- |
17 |
- |
||||
|
Accompagnement communauté du logiciel libre |
8 |
- |
- |
- |
- |
8 |
||||
|
Accompagnement Cartographie |
8 |
- |
- |
2 |
6 |
- |
||||
|
Événementiel |
Normalisation |
HIMSS 2005 |
27 |
- |
- |
- |
- |
27 |
||
|
Total Accompagnement |
688 |
1 |
2 |
98 |
368 |
219 |
||||
|
Formation |
Études |
SI hospitalier |
Projet Kits Formation |
356 |
- |
- |
274 |
81 |
- |
|
|
Suivi des projets |
SI hospitalier |
Formation continue |
129 |
8 |
34 |
11 |
49 |
27 |
||
|
Total Formation |
485 |
8 |
34 |
286 |
130 |
27 |
||||
|
Total PROJETS |
6 334 |
64 |
1 319 |
1 837 |
1 665 |
1 449 |
||||
|
Total |
10 709 |
782 |
2 350 |
2 797 |
2 466 |
2 315 |
||||
IV. LEXIQUE
|
ADELI |
Automatisation DEs LIstes (départementales des professionnels de santé) |
|
ANAES |
Agence nationale d'accréditation et d'évaluation en santé |
|
ARH |
Agence régionale de l'hospitalisation |
|
ARTT |
Aménagement et réduction du temps de travaill |
|
ASH |
Agent de service hospitalier |
|
CATTP |
Centre d'accueil thérapeutique à temps partiel |
|
CCMU |
Classification clinique des malades des urgences |
|
CEC |
Circulation extra corporelle |
|
CHR |
Centre hospitalier régional |
|
CHU |
Centre hospitalier universitaire |
|
CIM |
Classification internationale des maladies |
|
CLCC |
Centre de lutte contre le cancer |
|
CMD |
Catégorie majeure de diagnostic |
|
CMP |
Centre médico-psychologique |
|
CNIS |
Conseil national de l'information statistique |
|
CNOCD |
Conseil National de l'Ordre des Chirurgiens Dentistes |
|
CNOM |
Conseil National de l'Ordre des Médecins |
|
CNOP |
Conseil National de l'Ordre des Pharmaciens |
|
CNOSF |
Conseil National de l'Ordre des Sages Femmes |
|
CNPS |
Centre National des Professions de Santé |
|
CREDES |
Centre de recherche, d'étude et de documentation en économie de la santé |
|
CTIN |
Comité technique des infections nosocomiales |
|
DAGPB |
Direction de l'Administration Générale, du Personnel et du Budget |
|
DAP |
Directory Access Protocol |
|
DDASS |
Direction Départementale des Affaires Sanitaires et Sociales |
|
DG |
Dotation globale |
|
DGAS |
Direction Générale de l'Action Sociale |
|
DGS |
Direction Générale de la Santé |
|
DHOS |
Direction de l'hospitalisation et de l'organisation des soins |
|
DMP |
Dossier médical personnel |
|
DMS |
Durée moyenne de séjour |
|
DPCA |
Dialyse péritonéale continue ambulatoire |
|
DRASS |
Direction Régionale des Affaires Sanitaires et Sociales |
|
DREES |
Direction de la recherche, des études, de l'évaluation et des statistiques |
|
DSS |
Direction de la Sécurité Sociale |
|
ETP |
Équivalent temps plein |
|
EPS |
Établissement public de santé |
|
FINESS |
Fichier National des Établissements Sanitaires et Sociaux |
|
GHM |
Groupe homogène de malades |
|
GMSIH |
Groupement pour la Modernisation du Système d'Information Hospitalier |
|
HAD |
Hospitalisation à domicile |
|
HCSP |
Haut comité de la santé publique |
|
IBODE |
Infirmière de bloc opératoire diplômée d'État |
|
IGAS |
Inspection générale des affaires sociales |
|
IDC |
Filiale du groupe IDG (International Data Group) spécialisée dans les études, le conseil et la veille technologique dans le domaine du traitement de l'information. |
|
INSEE |
Institut national de la statistique et des études économiques |
|
IRM |
Imagerie à résonance magnétique |
|
IVG |
Interruption volontaire de grossesse |
|
LDAP |
Lightweight Directory Access Protocol |
|
MARINE |
Modernisation de l'Administration des Répertoires d'Identification Nationale et Études |
|
MCO |
Médecine, chirurgie, obstétrique |
|
MISS |
Mission pour l'Informatisation du Système de Santé |
|
ONDAM |
Objectif national des dépenses d'assurance maladie |
|
ONDPS |
Observatoire National de la Démographie des Professions de Santé |
|
OQN |
Objectif quantifié national |
|
PMSI |
Programmation médicale des systèmes d'information |
|
RMESS |
Répertoire Mutualisé des Entités Sanitaires et Sociales |
|
RPPS |
Répertoire Partagé des professions de santé |
|
SAE |
Statistique annuelle des établissements |
|
SAU |
Service d'accueil et de traitement des urgences |
|
SCM |
Section de cure médicale |
|
SINTEL |
Sous-direction Informatique et Télécommunications / DAGPB |
|
SROS |
Schémas régionaux d'organisation des soins |
|
SSA |
Service de Santé des Armées |
|
UCD |
Unité Commune de Dispensation - codage des médicaments délivrés uniquement par les établissements de santé. |
|
UPATOU |
Unité de proximité, d'accueil, de traitement et d'orientation des urgences |
|
USIC |
Unité de soins intensifs cardiologiques |
|
USLD |
Unité de soins de longue durée |
ANNEXE 2 - RÉPONSE DU DIRECTEUR DE CABINET DU MINISTRE DE LA SANTÉ ET DES SOLIDARITÉS AU RÉFÉRÉ N° 46485 DE LA COUR DES COMPTES SUR L'INTEROPÉRABILITÉ DES SYSTÈMES D'INFORMATION EN SANTÉ
ANNEXE 3 - CHAPITRE X DU RAPPORT DE LA COUR DES COMPTES SUR L'APPLICATION DES LOIS DE FINANCEMENT DE LA SÉCURITÉ SOCIALE, PARU EN SEPTEMBRE 2007, INTITULÉ « LE PARTAGE DES DONNÉES ENTRE LES SYSTÈMES D'INFORMATION DE SANTÉ »
* 1 Ce guide, actualisé tous les ans, est accessible sur le site Internet du Sénat à l'adresse suivante : http://www.senat.fr/commission/fin/controle/guide.html
* 2 Communication de M. Jean Arthuis, président, sur les référés et rapports particuliers transmis par la Cour des comptes au cours du premier trimestre de 2007. Réunion du 30 mai 2007 de la commission des finances. http://www.senat.fr/bulletin/20070529/fin.html
* 3 3 référés et 8 rapports particuliers.
* 4 « Les comptes obscurs de l'EPAD sont-ils en voie d'éclaircissement ? », rapport d'information n° 7 (2007-2008).
* 5 M. Jean-Jacques Jégou, « L'informatisation dans le secteur de la santé : prendre enfin la mesure des enjeux », rapport d'information n° 62 (2005-2006). Ce rapport d'information est disponible sur le site internet du Sénat à l'adresse suivante : http://www.senat.fr/rap/r05-062/r05-062.html
* 6 Outre la direction de l'hospitalisation et de l'organisation des soins (DHOS) du ministère de la santé, interviennent sur ces domaines ou projets : la mission pour l'informatisation du système de santé (MISS), la mission nationale d'appui à l'investissement hospitalier (MAINH), l'agence technique de l'information sur l'hospitalisation (ATIH), le groupement d'intérêt public carte professionnel de santé (GIP CPS), le groupement d'intérêt économique (GIE) Sesam-Vitale, le groupement pour la modernisation du système d'information hospitalier (GMSIH), le GIP DMP...
* 7 Loi n° 2007-127 du 30 janvier 2007 ratifiant l'ordonnance n° 2005-1040 du 26 août 2005 relative à l'organisation de certaines professions de santé et à la répression de l'usurpation de titres et de l'exercice illégal de ces professions et modifiant le code de la santé publique.
* 8 « Ensuring interoperability and consistent clinical information standards are important goals. (...) In France, the success of the DMP depends on organisations having local systems, such as that at Amiens, which can interact with the national system. There is a long way to go with this: for example, only one third of French hospitals have digital imaging systems ». House of commons, Health Committee, The Electronic Patient Record, Sixth Report of Session 2006-2007, Volume I, ordered to be printed 25 July 2007, p. 21.
* 9 Se reporter sur ce point au rapport pour avis n° 73 (2007-2008) de votre rapporteur spécial sur le projet de loi de financement de la sécurité sociale pour 2008.
* 10 Avis du 18 septembre 2007 sur le programme « Offre de soins et qualité du système de soins » de la mission « Santé ». Se reporter sur ce point au rapport pour avis précité n° 73 (2007-2008) de votre rapporteur spécial sur le projet de loi de financement de la sécurité sociale pour 2008.
*
11
MISS : Mission pour
l'informatisation du système de santé ;
ATIH : Agence
technique de l'information sur l'hospitalisation ;
GMSIH : Groupement pour
la modernisation des systèmes d'information hospitaliers ;
* 12 Sous la pression des opérateurs dominants ou les plus influents (ex. Internet) ou d'avancées technologiques majeures (par exemple, le langage de programmation JAVA de la société Sun est devenu un standard international du développement sur Internet).
* 13 La téléphonie cellulaire en est un exemple récent qui a obligé les différents opérateurs à passer des accords pour permettre aux usagers de communiquer quels que soient les réseaux empruntés par les abonnés. Cette interconnexion des différents réseaux est transparente pour l'utilisateur dans la plupart des cas, mais il demeure des exceptions, notamment à l'international.
* 14 La condamnation en décembre 2004 de la société Microsoft par tribunal de 1ère instance de l'Europe à Luxembourg, suite au recours de Commission Européenne pour abus de position dominante, est une conséquence directe des réticences de cette société à rendre publiques toutes les spécifications techniques permettant la compatibilité avec ses propres systèmes ce qui constitue un obstacle délibéré à la concurrence.
* 15 Souvent appelées « solutions propriétaires » ; par exemple, les architectures de réseau ont longtemps été dominées par deux architectures concurrentes et incompatibles entre elles : l'architecture de réseau SNA d'IBM et l'architecture de réseau DSA de BULL.
* 16 Par exemple, les ordinateurs centraux BULL étaient capables de simuler la gestion et le fonctionnement des terminaux passifs IBM3270 de manière à unifier la vision du poste de travail pour l'utilisateur final utilisant les deux filières BULL et IBM.
* 17 ISO : International Standard Organisation
* 18 TCP/IP : Transaction Control Protocol / Internet Protocol
* 19 Dans le domaine de la santé, on postule que tous les acteurs opérant en France s'expriment en français et n'éprouvent pas la nécessité de recourir à un interprète, sauf exception.
* 20 Ceci est vrai pour les systèmes techniques, mais cela vaut également pour les systèmes d'information en général.
* 21 Les normes sont accompagnées de la référence à l'état technique auquel elles se réfèrent. Une même norme est donc généralement publiée sous forme de versions numérotées qui prennent en compte les évolutions techniques successives.
* 22 Le support du raisonnement est le modèle d'interopérabilité de l'ISO dit « modèle à 7 couches ». Les quatre premières couches, dites couches basses, concernent les normes de télécommunication et d'architecture des réseaux ; les trois couches supérieures sont relatives au domaine applicatif. Plus on s'élève en niveau, plus les concepts, et donc la normalisation, sont complexes. Au plus haut niveau, le niveau 7, on parle d'interopérabilité sémantique. Dans le domaine de la santé, ce niveau fait l'objet de la norme HL7 (pour Health Level 7) qui comporte, notamment, des dictionnaires de données (ou bases de connaissances), mais n'est pas totalement finalisée, loin s'en faut.
* 23 Voir les dernières nouveautés dans l'utilisation des techniques biométriques (reconnaissance des empreintes digitales, de l'iris de l'oeil) pour protéger l'accès aux biens personnels (ordinateur, coffres forts, véhicules etc).
* 24 Lorsque l'utilisateur cherche à atteindre un service sur Internet, l'adresse du service qu'il indique au navigateur est gérée par un ensemble interconnecté d'annuaires, ce qui permet de mettre l'utilisateur en communication avec le serveur appelé, où qu'il se trouve. Si cette adresse est inconnue, par suite d'une erreur de frappe par exemple, la tentative de mise en communication échoue...
* 25 Les noms de domaines Internet sont gérés par une société américaine de droit privé l'Icann (Internet Corporation for Assigned Names and Numbers), dont la légitimité est actuellement contestée, notamment par l'Union Européenne.
* 26 eXternal Markup Langage : standard de présentation décrivant la forme et le contenu de l'information transmise.
* 27 De la même façon que, sur le réseau Internet, conçu pour assurer l'interopérabilité entre les systèmes, il existe une notion de sous réseaux privés inaccessibles de l'extérieur et généralement dotés de dispositifs anti intrusion (pare feux), de sécurité et de confidentialité, ainsi que des outils permettant d'interdire l'accès à certains sites (outils de type PROXY, gestion des sites de confiance, listes de sites interdits etc).
* 28 Rapport N° 2208, présenté par M. J-M. DUBERNARD, Député, enregistré à la Présidence de l'Assemblée nationale le 23 mars 2005.
* 29 Sauf pour le répertoire des établissements et celui des professionnels de santé (RPPS), ce dernier devant voir le jour à partir de 2007.
* 30 Les EDI (Échanges de Données Informatisés) en sont une application, mais le standard XML aura tendance à s'y substituer à terme.
* 31 La moyenne des lits par entité est respectivement de 302 dans les hôpitaux publics et de 82 dans les cliniques privées
* 32 Source : Répertoire FINESS d'identification des établissements sanitaires et sociaux en 2005. Une seule et même structure juridique peut posséder plusieurs numéros FINESS correspondant chacun à une autorisation d'exercice différente (par exemple un hôpital qui gère un centre de cure ambulatoire en alcoologie).
* 33 62,9 millions d'habitants pour la France métropolitaine et les départements d'outre-mer. Source : Insee, résultats des recensements de 2004 et 2005 au 1 er janvier 2006.
* 34 Annexe 1 au PLFSS 2006
* 35 Bien que le numéro d'inscription au répertoire des personnes physiques (NIR) soit attribué dès la naissance depuis 1999.
* 36 Loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés , arrêté du 4 janvier 2006, sur les conditions d'agrément des hébergeurs de dossiers médicaux et sur les garanties de sécurité et de confidentialité qu'ils devront offrir.
* 37 Arrêté du 4 janvier 2006, sur les conditions d'agrément des hébergeurs de dossiers médicaux et sur les garanties de sécurité et de confidentialité qu'ils devront offrir.
* 38 Source : Jean-Jacques Jégou, Rapport d'information du Sénat sur l'informatisation dans le secteur de santé n° 62 novembre 2005
* 39 Source : note interne de la DHOS
* 40 IDC est le premier groupe mondial de conseil et d'étude sur les marchés des technologies de l'information.
* 41 Extrait du rapport « le partage d'information au chevet de l'hôpital » Livre blanc, état de l'offre en matière de SIH disponibles en France et préconisations par les industriels privés par le SNIIS et le LESISS.
* 42 Syndicat National des Industries d'Information de Santé et Groupement Interprofessionnel de Promotion des Systèmes d'Information Médico-sociale
* 43 La Fédération LESISS (Les Entreprises des Systèmes d'Information Sanitaires et Sociaux) exerce ses activités en liaison avec Syntec informatique, chambre professionnelle des SSI et des éditeurs de logiciels, qui représentent 200 000 personnes et 85 % du chiffre d'affaires de la profession soit 19 Md €.
* 44 Loi sur l'assurance maladie
* 45 Circulaire DHOS/E3/2005/578 du 27 décembre 2005 relative à la généralisation de la télétransmission vers les caisses
* 46 LESISS, AFNOR, EDISANTE, HL7 France-H', IHE, PHAST, PROREC.
* 47 Décret n° 2000-685 du 21 juillet 2000 relatif à l'organisation de l'administration centrale du ministère de l'emploi et de la solidarité et aux attributions de certains de ses services
* 48 Jean-Paul Bacquet - Rapport d'information au parlement sur l'informatisation du système de santé 1998 n° 1139.
* 49 Rapport Fieschi 2003 - « Les données du patient partagées : la culture du partage et de la qualité des informations pour améliorer la qualité des soins »
* 50 Décret n° 97-20 du 14 janvier 1997 portant création d'un Conseil supérieur des systèmes d'information de santé
* 51 Sous-direction de la qualité et du fonctionnement des établissements de santé (E) et plus précisément, bureau des systèmes d'information hospitaliers et du PMSI (E3)
* 52 Article R 1421-2 du code de la santé publique (article 4 du décret n° 2000-685 du 21 juillet 2000 sur l'organisation de la DHOS)
* 53 Note de service DHOS n° 2000-540 du 5 septembre 2000 relative à l'organisation de la direction de l'hospitalisation et de l'organisation des soins
* 54 Chef du bureau E3, présentation aux journées @THOS d'avril 2002
* 55 Établissement public de santé
* 56 L'assurance maladie met à disposition un fichier des médicaments délivrés uniquement par les établissements de santé. Le code Unité Commune de Dispensation (UCD) est établi par le club inter pharmaceutique au moment de l'autorisation de mise sur le marché (AMM). Ce code UCD correspond à l'unité du conditionnement contrairement aux médicaments remboursables délivrés en officine de ville, qui ont un code CIP, correspondant à la présentation du médicament. Une ou plusieurs présentation(s) d'un médicament (soit plusieurs codes CIP) peuvent être rattachées à un seul code UCD. L'inverse est impossible. Le code UCD, publié au Journal Officiel (JO), est un numéro à 7 chiffres commençant par 9. (Source : CNAMTS - AMELI)
* 57 Déclaration en 2003 de Yannick Motel président du GIPSIM, association qui regroupe les éditeurs de logiciels pour la médecine de ville
* 58 Remis aux chargés de mission de la MAINH pour démultiplication auprès des établissements de santé.
* 59 Ordonnance n° 2005-1040 du 26 août 2005 relative à l'organisation de certaines professions de santé et à la répression de l'usurpation de titres et de l'exercice illégal de ces professions
* 60 Organisation analogue au « lieu unique » de SIRENE
* 61 Le répertoire ambitionne en effet de gérer également les structures de l'action sociale, ce qui nécessite une coordination rapprochée avec les Conseils généraux.
* 62 FINESS compte un peu moins de 100 000 établissements.
* 63 La Cour a eu confirmation par l'INSEE de sa participation au projet ; il lui a été confirmé que le service SIRENE 3 a été ouvert en novembre 2005.
* 64 Le « lieu unique » au sens de SIRENE assure une fonction de guichet unique d'inscription pour le pétitionnaire. L'INSEE répercute ensuite l'information aux différents partenaires. Selon la nature de l'activité économique, la fonction de guichet unique est assurée par les URSSAF, les greffes des tribunaux, les services fiscaux, les chambres de commerce et d'industrie, l'INSEE etc. Le même principe a été retenu pour la gestion du répertoire RMESS.
* 65 La Cour n'a cependant pas poussé l'analyse au delà d'une simple hypothèse.
* 66 Sur 264 millions au total selon le rapport d'évaluation du FAQSV CNAMTS-Eureval C3E - 21 septembre 2005
* 67 La dernière enquête de la DHOS sur l'informatique hospitalière remonte à 1996. Depuis, d'importants investissements ont été réalisés sans qu'un bilan précis ait pu être fait.
* 68 Livre blanc sur les systèmes d'informations hospitaliers publié par « Les entreprises des systèmes d'information sanitaires et sociaux » (Lesiss) qui regroupe 60 entreprises d'informatique de santé.
* 69 Jean-Jacques Jégou, Rapport sénatorial sur l'informatisation dans le secteur de la santé n° 62 novembre 2005
* 70 Le rapport de l'IGAS, déjà cité, note à cet égard que « Le positionnement de la mission a souffert de la non invitation, sauf exception, du chargé de mission, aux réunions du comité des directeurs du ministère de la santé ».
* 71 Livre VII du code de la santé publique (deuxième partie : Décrets en Conseil d'État) ; section II ter.
* 72 Seuls 35 EPS ne pratiquent pas encore la nomenclature CCAM.
* 73 Cela signifie que pour un même patient la clé cryptée est identique quel que soit le lieu de la consultation.
* 74 NIR : numéro d'inscription au répertoire des personnes physiques attribué par l'INSEE ; l'attribution de cet identifiant étant effectuée dès la naissance depuis 1999.
* 75 Assimilables à des techniques de taxonomie visant à minimiser la variance.
* 76 La validation technique est réalisée par la commission des systèmes d'information des établissements de santé.
* 77 Hors prestations spécifiques et « payés en sus ».
* 78 Avis recueilli auprès d'une société savante.
* 79 J.O n° 49 du 27 février 2000
* 80 Arrêté du 5 octobre 2004 ; J.O n° 256 du 3 novembre 2004.
* 81 L'analyse en pourcentage n'a de sens qu'à partir de l'année d'exercice 2001 compte tenu du niveau très faible des budgets consacrés aux projets en 2000.
* 82 Il s'agit des travaux contributifs à la normalisation, les applications de la normalisation qui en découlent sont, en revanche, affectées au secteur bénéficiaire correspondant.
* 83 Lettre du 20 novembre 2003, PC/352/03, de la DHOS adressée au président du GMSIH.
* 84 Convention du 28 janvier 2005 entre la DHOS et le GMSIH : Axes prioritaires du programme d'action du GMSIH pour la période 2005-2007
* 85 Le détail et l'articulation des projets pour la période sous revue sont indiqués en annexe
* 86 En ce sens que ses travaux dans le domaine de la santé sont également utiles à d'autres secteurs.
* 87 Ce qui exclut un peu artificiellement les établissements non adhérents pendant cette période.
* 88 Pour l'analyse du système d'information hospitalier, accompagnement, entre autres, des régions Lorraine, Champagne Ardenne, Auvergne, Aquitaine, Rhône Alpes (Établissement Français du Sang), Franche Comté, Midi Pyrénées, et des sites de Lille et Versailles.
* 89 Contrôle des autorisations d'accès au système d'information
* 90 Réflexions sur les dictionnaires de données métiers.
* 91 Il s'agit d'affecter à chaque patient un identifiant régional unique et de s'assurer de cette unicité.
* 92 Évaluation des projets STIC et Idéopass - note de synthèse - 17 mars 2005
* 93 Sources : différents sites internet, dont ARH Rhône-Alpes et annuaire-santé.com
* 94 Selon le communiqué commun GIPSIM - SNIIS intitulé « INTEROPERABILITE et DMP » du 14 octobre 2004, « l'association Hprim est en charge, depuis 2004, de l'adaptation aux impératifs nationaux de la norme internationale HL7 ». Dans une perspective inverse, les statuts disponibles sur le site Internet de l'association Hprim précisent qu'elle est « chargée de la maintenance des standards actuels ayant vocation à migrer vers HL7 ».
* 95 L'importance de l'industrie allemande dans le domaine de l'instrumentation n'est sans doute pas étrangère à cette extension.
* 96 Anglicisme qui n'a pas d'équivalent strict en français. Emprunté à l'anglais "To implement : rendre effectif, exécuter, remplir un engagement, mettre à exécution", il est passé avec son sens originel dans la langue vernaculaire des techniciens.
* 97 Source : site Internet du GMSIH
* 98 Extrait de la présentation de la fiche d'étude du site Web du GMSIH
* 99 Les résultats ne sont cependant qu'indicatifs : la taille de l'échantillon (401 professionnels et 38 éditeurs de logiciel) et la méthode des quota employée débouchent, en effet, sur une précision toute relative.
* 100 Le GMSIH pense que ses études s'adressent principalement aux établissements de 500 lits et plus et qu'en dessous de 90 lits, elles paraissent un peu lointaines aux établissements.
* 101 Dans une dépêche de l'AFP du 07/12/05 intitulée « Le centre anticancéreux de Caen externalise la saisie de ses comptes rendus », on peut lire que, de l'avis du secrétaire général du centre, « Le délai entre l'enregistrement grâce à un dictaphone de la consultation faite par le médecin et sa saisie dans le dossier médical peut parfois atteindre 15 jours, un délai que l'établissement souhaite ramener à moins de sept jours. »
* 102 Découlant par exemple d'une étude d'urbanisation débouchant sur des fonctions élémentaires à automatiser, dites « briques fonctionnelles », approche coûteuse, non dénuée de difficultés et qui sacrifie un peu à la mode.
* 103 Lecture : la proportion de lits dans les établissements classés par statut étant connue, on peut considérer que sa répartition au sein de chaque statut est linéaire (courbe en arcs brisés), dans ce cas, on note, par exemple, que 10 % des établissements gèrent environ 35 % des lits. La concentration des lits est d'autant plus grande que la pente de la courbe est forte. Une approximation tendancielle, ici d'ordre 4, qui minimise les écarts aux valeurs connues (courbe en pointillés) permet de calculer que le point d'infléchissement de la pente se situe autour de 23 % des établissements, soit environ 672 établissements qui gèrent près de 268 000 lits avec une moyenne de 400 lits par établissement.








 Source : Cour des
comptes
Source : Cour des
comptes