Rapport d'information n° 282 (2019-2020) de MM. Hervé MAUREY et Jean-François LONGEOT , fait au nom de la commission de l'aménagement du territoire et du développement durable, déposé le 29 janvier 2020
Disponible au format PDF (1,6 Moctet)
Synthèse du rapport (1,3 Moctet)
-
COMPOSITION DU GROUPE DE TRAVAIL
-
RÉSUMÉ
-
LISTE DES PRINCIPALES PROPOSITIONS
-
I. L'AGGRAVATION DES INÉGALITÉS
TERRITORIALES D'ACCÈS AUX SOINS : UNE ATTEINTE AU PACTE
RÉPUBLICAIN, DES CONSÉQUENCES NÉGATIVES
SOUS-ESTIMÉES
-
A. LES DÉSERTS MÉDICAUX : SCANDALE
DÉMOCRATIQUE ET RUPTURE D'ÉQUITÉ TERRITORIALE
-
1. Un fossé croissant entre le droit et la
réalité
-
2. Les écarts de densité
médicale se creusent et les délais d'attente pour accéder
à un médecin augmentent malgré les efforts des
collectivités territoriales pour attirer des médecins
-
3. Des écarts moins marqués et en
diminution pour les autres professions de santé
-
4. La fermeture de structures de proximité,
autre facette des déserts médicaux : le cas particulier des
maternités
-
1. Un fossé croissant entre le droit et la
réalité
-
B. DES EFFETS POTENTIELLEMENT NÉGATIFS SUR
L'ÉTAT DE SANTÉ DE LA POPULATION, UN COÛT IMPORTANT POUR
LES FINANCES PUBLIQUES ET DES DÉPORTS VERS LES HÔPITAUX ET LES
SERVICES DÉPARTEMENTAUX D'INCENDIE ET DE SECOURS
-
1. La dégradation de l'état de
santé de la population, corollaire potentiel du renforcement des
inégalités territoriales d'accès aux soins
-
2. Des conséquences budgétaires
manifestes et méconnues
-
3. Des charges de plus en plus importantes pesant
sur les services départementaux d'incendie et de secours (SDIS) et
potentiellement sur les hôpitaux
-
1. La dégradation de l'état de
santé de la population, corollaire potentiel du renforcement des
inégalités territoriales d'accès aux soins
-
A. LES DÉSERTS MÉDICAUX : SCANDALE
DÉMOCRATIQUE ET RUPTURE D'ÉQUITÉ TERRITORIALE
-
II. DES RÉFORMES INSUFFISANTES AU REGARD DE
L'URGENCE RESSENTIE PAR LES TERRITOIRES
-
A. DES RÉFORMES TROP PEU AMBITIEUSES POUR
ENDIGUER LA CROISSANCE DES INÉGALITÉS TERRITORIALES
D'ACCÈS AUX SOINS
-
1. De la loi « HPST » (2009)
à la loi de modernisation de notre système de santé
(2016) : un bilan très mitigé
-
2. Le plan « Ma Santé
2022 » et la loi relative à l'organisation et à la
transformation du système de santé (2019) : une
avancée en trompe-l'oeil, qui s'inscrit dans la continuité des
réformes antérieures
-
1. De la loi « HPST » (2009)
à la loi de modernisation de notre système de santé
(2016) : un bilan très mitigé
-
B. DES EFFORTS IMPORTANTS DES COLLECTIVITÉS
TERRITORIALES, CONSENTIS À DES COÛTS ÉLEVÉS POUR
RAPPROCHER L'OFFRE DE SOINS DES POPULATIONS MAIS LIMITÉS PAR LE MANQUE
DE COURAGE DE L'ETAT
-
A. DES RÉFORMES TROP PEU AMBITIEUSES POUR
ENDIGUER LA CROISSANCE DES INÉGALITÉS TERRITORIALES
D'ACCÈS AUX SOINS
-
III. RÉPONDRE À L'URGENCE EN
RENFORÇANT LA DIMENSION TERRITORIALE DE LA POLITIQUE DE
SANTÉ
-
A. ENTRE INCITATIONS FINANCIÈRES ET
COERCITION, LA NÉCESSITÉ D'UNE TROISIÈME VOIE : LA
RÉGULATION DES INSTALLATIONS
-
B. ADAPTER LE SYSTÈME DE SOINS À LA
RÉALITÉ DES TERRITOIRES
-
1. Améliorer l'organisation territoriale du
système de santé en repensant la gouvernance des ARS et en
assurant la permanence des soins non programmés dans les
territoires
-
2. Prolonger les partages de compétences
entre professionnels de santé pour libérer du temps
médical
-
3. Soutenir le déploiement de la
télémédecine pour rapprocher les soins des populations
dans les territoires sous-dotés
-
1. Améliorer l'organisation territoriale du
système de santé en repensant la gouvernance des ARS et en
assurant la permanence des soins non programmés dans les
territoires
-
A. ENTRE INCITATIONS FINANCIÈRES ET
COERCITION, LA NÉCESSITÉ D'UNE TROISIÈME VOIE : LA
RÉGULATION DES INSTALLATIONS
-
I. L'AGGRAVATION DES INÉGALITÉS
TERRITORIALES D'ACCÈS AUX SOINS : UNE ATTEINTE AU PACTE
RÉPUBLICAIN, DES CONSÉQUENCES NÉGATIVES
SOUS-ESTIMÉES
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
-
DÉPLACEMENT DANS LE DÉPARTEMENT DU
DOUBS
N° 282
SÉNAT
SESSION ORDINAIRE DE 2019-2020
Enregistré à la Présidence du Sénat le 29 janvier 2020
RAPPORT D'INFORMATION
FAIT
au nom de la commission de l'aménagement du territoire et du développement durable (1) par le groupe de travail sur les déserts médicaux (2),
Par MM. Hervé MAUREY et Jean-François LONGEOT,
Sénateurs
(1) Cette commission est composée de : M. Hervé Maurey , président ; M. Claude Bérit-Débat, Mme Pascale Bories, MM. Patrick Chaize, Ronan Dantec, Alain Fouché, Guillaume Gontard, Didier Mandelli, Frédéric Marchand, Mme Nelly Tocqueville, M. Michel Vaspart , vice-présidents ; Mmes Nicole Bonnefoy, Marta de Cidrac, MM. Jean-François Longeot, Cyril Pellevat , secrétaires ; Mme Éliane Assassi, MM. Jérôme Bignon, Joël Bigot, Jean-Marc Boyer, Mme Françoise Cartron, MM. Guillaume Chevrollier, Jean-Pierre Corbisez, Michel Dagbert, Michel Dennemont, Mme Martine Filleul, MM. Hervé Gillé, Jordi Ginesta, Éric Gold, Mme Christine Herzog, MM. Jean-Michel Houllegatte, Benoît Huré, Olivier Jacquin, Mme Christine Lanfranchi Dorgal, MM. Olivier Léonhardt, Jean-Claude Luche, Pascal Martin, Pierre Médevielle, Louis-Jean de Nicolaÿ, Jean-Jacques Panunzi, Philippe Pemezec, Mme Évelyne Perrot, M. Rémy Pointereau, Mme Angèle Préville, MM. Jean-Paul Prince, Christophe Priou, Mmes Françoise Ramond, Esther Sittler, Nadia Sollogoub, Michèle Vullien .
(2) Ce groupe de travail est composé de : MM. Hervé Maurey, Jean-François Longeot, présidents ; M. Guillaume Gontard, vice-président ; MM. Jérôme Bignon, Jean-Marc Boyer, Patrick Chaize, Ronan Dantec, Éric Gold, Mme Christine Herzog, MM. Jean-Michel Houllegatte, Benoît Huré, Pierre Médevielle, Louis-Jean de Nicolaÿ, Rémy Pointereau, Mmes Françoise Ramond, Nadia Sollogoub, M. Michel Vaspart.
COMPOSITION DU GROUPE DE TRAVAIL
- Hervé MAUREY (Union Centriste - Eure), président
- Jean-François LONGEOT (Union Centriste - Doubs), président
- Guillaume GONTARD (Communiste républicain citoyen et écologiste - Isère), vice-président
- Jérôme BIGNON (Les Indépendants - République et Territoires - Somme)
- Jean-Marc BOYER (Les Républicains - Puy-de-Dôme)
- Patrick CHAIZE (Les Républicains - Ain)
- Ronan DANTEC (Rassemblement Démocratique et Social Européen - Loire-Atlantique)
- Éric GOLD (Rassemblement Démocratique et Social Européen - Puy-de-Dôme)
- Christine HERZOG (NI - Moselle)
- Jean-Michel HOULLEGATTE (Socialiste et républicain - Manche)
- Benoît HURÉ (Les Républicains - Ardennes)
- Pierre MÉDEVIELLE (Union Centriste - Haute-Garonne)
- Louis-Jean de NICOLA• (Les Républicains - Sarthe)
- Rémy POINTEREAU (Les Républicains - Cher)
- Françoise RAMOND (Les Républicains - Eure-et-Loir)
- Nadia SOLLOGOUB (Union Centriste - Nièvre)
- Michel VASPART (Les Républicains - Côtes d'Armor)
Georges Clémenceau : « Il faut savoir ce que l'on veut. Quand on le sait, il faut avoir le courage de le dire ; quand on le dit, il faut avoir le courage de le faire ».
RÉSUMÉ
Dix ans après l'adoption de la loi « Bachelot » portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (loi « HPST »), force est de constater l'insuffisance des politiques publiques mises en place pour lutter contre les inégalités territoriales d'accès aux soins : malgré les assurances données à l'époque, la fracture sanitaire continue de s'accroître entre les territoires , s'ajoutant aux nombreuses fractures qui traversent notre pays en matière de mobilité, d'accès au numérique et aux services publics. Pourtant, depuis des années, un certain nombre de sénateurs alertent les pouvoirs publics sur cette problématique. Malgré cela, les gouvernements successifs repoussent les solutions volontaristes qui leur sont proposées préférant, par manque de courage politique, la mise en place de « mesurettes » qu'ils espèrent suffisantes.
Sujet majeur d'inquiétudes pour les Français, comme l'a confirmé le Grand Débat et alors même qu'il n'avait pas été identifié parmi les quatre grands thèmes retenus par le Président de la République et le Gouvernement, les difficultés d'accès aux soins font l'objet d'une actualité constante et constituent une part significative des remontées de terrain auprès des élus, qu'ils soient locaux ou nationaux, et des services de l'État.
Les défauts de l'organisation du système de soins français sont connus et documentés : s'il offre une large couverture des besoins des populations, notre système de santé souffre d'inégalités manifestes d'accès aux soins d'origine géographique et monétaire, du poids encore prépondérant de l'exercice médical isolé et d'un cloisonnement entre les différents professionnels de santé et entre les différents secteurs de l'offre de soins (établissements de santé, établissements médico-sociaux, ville, établissements publics ou privés). Parmi ces défauts, les inégalités territoriales d'accès aux soins portent une atteinte particulière au pacte républicain , qui repose sur la solidarité nationale pour le financement de notre modèle social, et empêchent aujourd'hui de garantir à tous les Français un accès équitable à des soins de qualité, dans les mêmes conditions et délais.
Bien que souffrant d'un problème de définition objective, l'expression « déserts médicaux » s'est imposée dans le débat public ces dernières années . Elle concerne souvent des espaces ruraux mais aussi certaines villes moyennes ou des zones périurbaines et s'entend dans une double dimension. D'un point de vue « statique », elle rend compte des inégalités territoriales avérées dans la répartition des professionnels de santé (médecins, pharmaciens, infirmiers, masseurs-kinésithérapeutes etc.), en particulier des médecins généralistes, et d'un décalage tendant à s'accroître entre une forte demande de soins et une offre déclinante. D'un point de vue « dynamique », elle renvoie aux territoires dans lesquels les obstacles spatiaux (temps de trajet), temporels (délais d'attente) ou socio-économiques (coût, lassitude) rencontrés par les populations pour accéder à des soins, et en particulier à des médecins généralistes, sont tels qu'ils dépassent le strict cadre de l'acceptable et sont perçus comme non légitimes et injustifiés.
Les déserts médicaux concernent aujourd'hui une commune sur trois : entre 9 et 12 % de la population française vit aujourd'hui dans un désert médical, soit entre 6 et 8 millions de personnes. Les écarts de densité entre départements varient en moyenne de 1 à 3 pour les médecins généralistes. L'accès aux spécialistes est encore plus disparate, avec un rapport de 1 à 8, et même de 1 à 24 pour les pédiatres. En outre, près de 9 % des assurés de plus de 16 ans n'ont pas de médecin traitant . Sur le volet de l'accès aux soins, la situation française apparaît plus dégradée que dans d'autres pays de l'OCDE 1 ( * ) , avec une densité médicale dans les zones rurales françaises plus faible que la moyenne de l'OCDE.
Par ailleurs, selon un sondage réalisé par l'institut BVA, plus de 7 Français sur 10 auraient renoncé au moins une fois à se soigner quelle que soit la raison et un tiers des Français pratiquent l'automédication, notamment dans la classe des 18-24 ans (45 %).
Si le rythme d'adoption des lois « santé » tend à s'accélérer, à savoir une tous les trois ans contre dix ou quinze ans auparavant, et alors que les plans gouvernementaux se succèdent, les enjeux de la régulation de l'offre de soins demeurent les mêmes et pourraient encore s'aggraver avec le vieillissement de la population, le développement des maladies chroniques et la dépendance.
En outre, la planification de la politique de santé est en décalage avec les besoins des territoires et la demande de proximité des citoyens . Les tentatives d'ajustement de la répartition des professionnels de santé, en particulier des médecins, se heurtent à de fortes oppositions et le principe de liberté d'installation est insuffisamment mis en regard du principe d'égal accès aux soins et de la notion d'intérêt général . Le système social français solvabilise pourtant la patientèle médicale, au travers de la protection universelle maladie (PUMa) et d'autres dispositifs de prise en charge (complémentaire santé solidaire, couvertures complémentaires santé d'entreprise).
Certes, les rapporteurs se réjouissent que des avancées aient eu lieu pour développer du temps médical, en matière de télémédecine , de réforme des études de santé , de partages de compétences entre professionnels de santé ou encore pour le développement de l'exercice coordonné dans le cadre de la récente loi du 26 juillet 2019 relative à l'organisation et à la transformation du système de santé. Ces avancées rejoignent d'ailleurs certaines des recommandations du rapport de la commission de 2013 Déserts médicaux : agir vraiment .
Toutefois, les rapporteurs considèrent que tout n'a pas été tenté . Ils rappellent à cet égard que 87 % des personnes interrogées dans un sondage IFOP pour le JDD, souhaitent obliger les médecins à s'installer dans les zones sous-denses . Aussi, pour répondre à l'enjeu majeur de l'accès aux soins, les rapporteurs recommandent à titre principal :
1. d'avancer sur le chemin d'une troisième voie, entre incitation financière sans contrepartie et coercition à l'installation des médecins, de régulation progressive des installations de médecins, pour rééquilibrer l'offre médicale dans notre pays au bénéfice des territoires ruraux les plus fragiles. Ils invitent en particulier les médecins à se saisir au plus vite de l'occasion que leur fournit le Parlement à l'article 9 de la loi du 26 juillet 2019 pour déterminer, en lien avec l'Union nationale des caisses d'assurance maladie , les conditions dans lesquelles ils pourront participer concrètement à la réduction des inégalités territoriales d'accès aux soins, disposition insérée à l'initiative de la commission de l'aménagement du territoire et du développement durable ;
2. de mieux adapter l'organisation du système de soins à la réalité des territoires , en renforçant l'association des collectivités territoriales à la politique de santé, en activant l'ensemble des leviers susceptibles de libérer du temps médical (exercice coordonné, partage de compétences, télémédecine, télésoins) et en adaptant le nombre de médecins formés aux besoins des territoires.
LES TRAVAUX DE LA COMMISSION DE
L'AMÉNAGEMENT
DU TERRITOIRE ET DU DÉVELOPPEMENT
DURABLE
SUR LES DÉSERTS MÉDICAUX
Depuis sa création, la commission de l'aménagement du territoire porte une attention constante à la problématique des déserts médicaux :
- en 2013, elle avait publié un rapport d'information Déserts médicaux : agir vraiment , dans le cadre d'un groupe de travail dédié à ce sujet et dont le rapporteur était M. Hervé Maurey, appelant à une politique volontariste et puissante pour résorber la fracture territoriale dans l'accès aux soins ;
- en 2015, à l'occasion de l 'examen du projet de loi de modernisation de notre système de santé 2 ( * ) , la commission s'était saisie pour avis de plusieurs dispositions intéressant la santé, l'environnement et la désertification médicale et avait désigné M. Jean-François Longeot rapporteur pour avis ;
- en 2018, la commission avait souhaité relancer ses travaux sur le sujet et recréer un groupe de travail 3 ( * ) , coprésidé par le président Hervé Maurey et M. Jean-François Longeot. Ce groupe de travail a réalisé une vingtaine d'heures d'auditions d'octobre à décembre 2018 ;
- en 2019, dans le prolongement de ces travaux, la commission s'est saisie pour avis du projet de loi relatif à l'organisation et à la transformation du système de santé 4 ( * ) et a désigné M. Jean-François Longeot rapporteur pour avis, qui a conduit plus de vingt-cinq heures d'auditions pour formuler des propositions concrètes et ambitieuses sur ce sujet.
Le présent rapport s'inscrit dans le droit fil de ces travaux et synthétise la position de la commission sur l'enjeu de l'accès aux soins.
LISTE DES PRINCIPALES PROPOSITIONS
Proposition n° 1 : évaluer, deux ans après sa mise en oeuvre, l'article 2 de la loi du 24 juillet 2019 relatif à la généralisation obligatoire du stage en soins premiers en autonomie supervisée (Saspas) de six mois pour les étudiants de dernière année de médecine générale, prioritairement dans des zones sous-dotées pour étudier l'opportunité de concentrer ce dispositif, le cas échéant, uniquement sur ces zones.
Proposition n° 2 : recenser et évaluer enfin la diversité des dispositifs incitatifs à l'installation des professionnels de santé, en particulier les médecins, en supprimant les aides inopérantes, pour affecter, le cas échéant, les crédits ainsi libérés à l'augmentation des aides les plus efficaces ou à d'autres leviers de lutte contre les déserts médicaux.
Proposition n° 3 : engager au plus vite la négociation entre l'Assurance maladie et les médecins prévue par la loi du 24 juillet 2019 à l'initiative de la commission de l'aménagement du territoire et du développement durable pour « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ».
Proposition n° 4 : à défaut, mettre en oeuvre à moyen terme un système dit de conventionnement sélectif, afin de limiter les installations des médecins dans les zones sur-dotées selon un principe « une arrivée pour un départ ».
Proposition n° 5 : repenser l'organisation institutionnelle des agences régionales de santé (ARS) pour garantir une meilleure association des collectivités territoriales à la gouvernance de la politique de santé.
Proposition n° 6 : pour libérer du temps médical dans les territoires, prolonger les partages de compétences en autorisant un exercice plus autonome des professions paramédicales par l'assouplissement du régime des pratiques avancées.
Proposition n° 7 : envisager de nouvelles extensions législatives de compétences de certaines professions de santé, pour libérer du temps médical dans les territoires, sans porter atteinte à la sécurité des soins.
Proposition n° 8 : modifier l'avenant n° 6 à la Convention médicale pour garantir le remboursement sans condition par l'Assurance maladie des téléconsultations pour les patients résidant en zones sous-denses.
I. L'AGGRAVATION DES INÉGALITÉS TERRITORIALES D'ACCÈS AUX SOINS : UNE ATTEINTE AU PACTE RÉPUBLICAIN, DES CONSÉQUENCES NÉGATIVES SOUS-ESTIMÉES
A. LES DÉSERTS MÉDICAUX : SCANDALE DÉMOCRATIQUE ET RUPTURE D'ÉQUITÉ TERRITORIALE
1. Un fossé croissant entre le droit et la réalité
Le droit à la santé est un principe à valeur constitutionnelle. D'ailleurs, l'ensemble des familles politiques de notre pays ont consacré l'égal accès aux soins et la protection de la santé au plus haut niveau de l'ordonnancement juridique national depuis la fin de la Seconde Guerre mondiale.
Le Préambule de la Constitution de 1946, composante du bloc de constitutionnalité, proclame que la nation « garantit à tous, notamment à l'enfant, à la mère, aux vieux travailleurs, la protection de la santé, la sécurité matérielle, le repos et les loisirs ». Sur ce fondement, le Conseil constitutionnel a reconnu expressément le droit à la protection de la santé comme un objectif de valeur constitutionnelle 5 ( * ) . De même, l'article introductif du code de la santé publique mentionne la protection de la santé comme droit fondamental et garantit l'égal accès de chaque personne aux soins nécessités par son état de santé « par tous moyens disponibles au bénéfice de toute personne » 6 ( * ) . Le droit à la santé est également reconnu et protégé comme droit fondamental par plusieurs textes internationaux majeurs 7 ( * ) .
Gage de solidarité et de civisme, le droit à la santé est donc une composante essentielle du pacte républicain et découle des principes d'égalité et de fraternité.
Pourtant, depuis vingt ans, un écart croissant s'est créé entre le droit et le fait : vanté pour sa capacité à garantir à tous les citoyens un égal accès aux soins, le système de santé français n'a pas su empêcher le creusement des inégalités territoriales d'accès aux soins .
Qui plus est, ce constat connu et partagé de longue date n'a pas conduit à inverser la tendance : les mesures décidées par l'État, l'Assurance maladie et les collectivités territoriales pour inciter les médecins à s'installer dans les zones sous-denses, c'est-à-dire les zones caractérisées par une offre de soins insuffisante ou par des difficultés d'accès aux soins 8 ( * ) , n'ont pas permis d'inverser la situation , au point que notre pays se trouve aujourd'hui dans un état d'urgence sociale , qui pourrait, en cas d'inaction prolongée, se transformer en état d'urgence sanitaire.
Ainsi, les déserts médicaux s'incarnent à la fois dans un processus de dégradation de l'accès aux soins , qui s'additionne et augmente d'autres fragilités territoriales, mais aussi sous la forme d'une rupture dans l'accès aux soins .
La question du seuil de consultations nécessaire à la détermination du caractère acceptable des difficultés d'accès aux soins a abouti à la création de l'indicateur d'accessibilité potentielle localisée (APL) en 2012 par la Direction de la recherche, des études, de l'évaluation et des statistiques (DREES) du ministère des affaires sociales et de la santé et l'Institut de recherche et de documentation en économie de la santé (Irdes).
D'après cet indicateur, 8 % de la population a une accessibilité aux médecins inférieure au seuil défini de 2,5 consultations par an et par habitant, soit 5,2 millions de personnes, et 18 % de la population a une accessibilité aux médecins inférieure à 3 consultations par an et par habitant, sachant que l'accessibilité moyenne calculée à l'échelle nationale est de 4,11 consultations par an et par habitants et que 22 % des assurés du régime général ne consultent pas dans l'année. Au total, la DREES estime que « le quart des habitants les mieux dotés ont donc une accessibilité 1,5 fois meilleure que le quart des habitants les moins bien dotés » 9 ( * ) .
Ces difficultés d'accès se retrouvent également dans l'accès aux services d'urgences : en 2016, plus de 6 % de la population soit près de 4 millions de personnes , résidait à plus de 30 minutes d'un service d'urgences ou d'un service mobile d'urgence et de réanimation (SMUR) et 46 % des habitants des espaces ruraux isolés de l'influence des pôles urbains étaient concernés. S'agissant des pharmacies, même si le maillage apparaît très important notamment du fait d'une réglementation des installations d'officine élaborée dans un objectif d'aménagement du territoire, 2,5 % de la population soit environ 1,6 million de personnes réside à plus de 10 minutes de la pharmacie la plus proche.
Souvent, ces difficultés peuvent même se cumuler : 16 % de la population disposant d'un accès restreint aux médecins généralistes a également un faible accès aux urgences. Au total, 6 % de la population disposant d'un faible accès aux médecins généralistes cumule les trois difficultés considérées . Enfin, 0,5 % de la population française, représentant 300 000 personnes, habite dans une commune cumulant les trois difficultés d'accès aux médecins généralistes, aux urgences et SMUR et aux pharmacies. Cette situation est particulièrement visible dans les territoires ruraux et montagneux.
2. Les écarts de densité médicale se creusent et les délais d'attente pour accéder à un médecin augmentent malgré les efforts des collectivités territoriales pour attirer des médecins
L'étude des faits atteste que notre système de santé n'est pas à la hauteur de la promesse républicaine d'un égal accès aux soins et d'une répartition équitable des infrastructures et des professionnels de santé : en tenant compte du seul accès à un médecin généraliste, entre 9 et 12 % de la population française vit aujourd'hui dans un « désert médical », soit entre 6 et 8 millions de personnes.
Les inégalités territoriales constatées en matière de répartition des médecins libéraux tendent même à se creuser d'un département à l'autre, et d'une région à l'autre : les écarts de densité entre départements varient en moyenne de 1 à 3 pour les médecins généralistes. L'accès aux spécialistes est encore plus disparate, avec un rapport de 1 à 8 , et même de 1 à 24 pour les pédiatres.
Les inégalités sont encore plus fortes à l'échelle infra-départementale , entre différents bassins de vie. Certaines professions, comme les psychiatres par exemple, sont particulièrement concentrées dans les grandes agglomérations.
À titre d'exemple, Paris compte une densité de 610 médecins spécialistes pour 100 000 habitants contre 184 spécialistes en moyenne pour 100 000 habitants à l'échelle de la France entière, 80 dans l'Ain, 85 en Haute-Loire ou encore 78 dans la Meuse et à peine plus de 70 dans l'Eure.
Pour les médecins généralistes, les écarts vont de 248 médecins pour 100 000 habitants à Paris, à 48 à Mayotte, 114 en Mayenne, 122 dans la Nièvre ou encore 116 dans l'Yonne, avec une moyenne de 153 médecins généralistes pour 100 000 habitants à l'échelle de la France entière. Pour le seul département de l'Eure, la densité de médecins généralistes est passée de 101,2 médecins pour 100 000 habitants en 2011 à 95,9 en 2018.
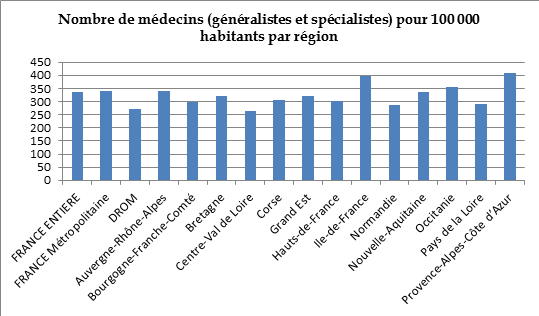
Les régions les plus touchées par la pénurie de médecins, généralistes et spécialistes confondus, sont les Antilles-Guyane, la Corse, le Centre-Val de Loire, la Normandie, l'Auvergne-Rhône-Alpes, la Bourgogne-Franche-Comté et l'Île-de-France hors Paris.
À l'inverse, les plus fortes densités sont notées dans le Sud-Est de la France, l'arc atlantique, les départements urbains hospitalo-universitaires et les départements frontaliers de l'Est de l'Hexagone 10 ( * ) . Le graphique ci-après fait état des écarts de densité d'une région à l'autre.
Source : DRESS, 2018
Avec 270 médecins , généralistes et spécialistes confondus, pour 100 000 habitants contre 340 pour 100 000 habitants en métropole , les départements et régions d'outre-mer ( DROM ) sont particulièrement exposés aux inégalités territoriales d'accès aux soins, avec un écart particulièrement important concernant les médecins spécialistes (131 contre 187). Au sein des DROM, on constate une forte disparité entre territoires ; la situation est notablement dégradée à Mayotte qui compte deux fois moins de médecins spécialistes que les départements métropolitains les moins bien dotés, avec seulement 32 médecins spécialistes pour 100 000 habitants.
NOMBRE DE MÉDECINS (GÉNÉRALISTES
ET SPÉCIALISTES)
POUR 100 000 HABITANTS, EN FRANCE
MÉTROPOLITAINE ET DANS LES DROM
|
Ensemble des spécialités d'exercice |
Spécialistes |
Médecine générale |
|
|
FRANCE ENTIÈRE |
337,9 |
184,8 |
153 |
|
France métropolitaine |
340,1 |
186,6 |
153,5 |
|
DROM |
270,4 |
130,8 |
139,6 |
|
971 - Guadeloupe |
289,1 |
142,5 |
146,6 |
|
972 - Martinique |
291,1 |
150,2 |
140,9 |
|
973 - Guyane |
217,8 |
87,2 |
130,6 |
|
974 - La Réunion |
324,8 |
159,6 |
165,2 |
|
976 - Mayotte |
79,9 |
31,7 |
48,2 |
Source : DRESS, 2018
Si les inégalités territoriales de santé sont observées depuis longtemps, leur persistance représente une bombe à retardement , dans un contexte général de progression de l'espérance de vie et d'augmentation de la demande de soins du fait de la montée en puissance des maladies chroniques et face à l'enjeu de la dépendance.
La carte des déserts médicaux épouse les dynamiques économiques et démographiques locales, marquant une opposition entre les centres urbains, à l'exception des petites centralités, et leurs périphéries urbaines et rurales : ce sont les mêmes territoires qui cumulent les difficultés, en matière de mobilité, d'accès au numérique et aux services publics.
Cette carte se superpose d'ailleurs à la localisation de deux des quatre groupes de population identifiés par l'Institut Montaigne dans son baromètre des territoires de février 2019 La France en morceaux , à savoir les Français dits « sur le fil » , regroupant 32 % de la population à titre principal dans les régions Hauts-de-France et Centre-Val de Loire et subissant particulièrement des difficultés en matière de mobilité sociale et économique et les Français dits « assignés » , qui regroupent le quart de la population métropolitaine principalement dans les régions Centre-Val de Loire, Grand Est et Occitanie et connaissent de grandes difficultés économiques et sociales.
En somme, la carte des déserts médicaux se rapproche fortement de la « carte des Gilets jaunes » établie par le géographe Hervé Le Bras 11 ( * ) , comme le notait la Gazette des communes en décembre 2018 12 ( * ) .
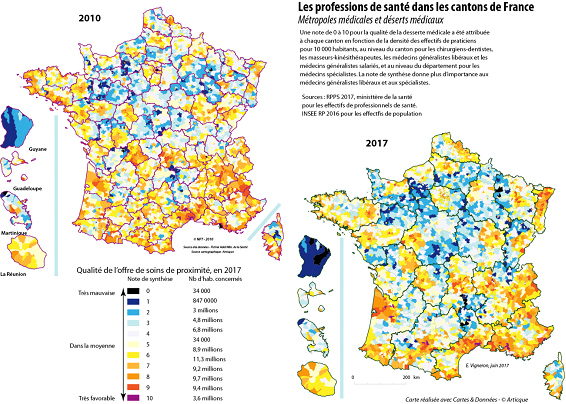
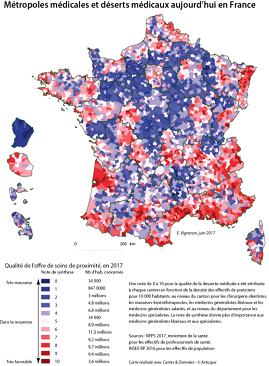
L'accès aux soins subit donc le même sort que de nombreux aspects de la vie socio-économique de notre pays, avec une métropolisation croissante des territoires , mise en évidence par les cartes proposées à la commission par le géographe Emmanuel Vigneron , spécialiste des questions de santé.
Source : Emmanuel Vigneron
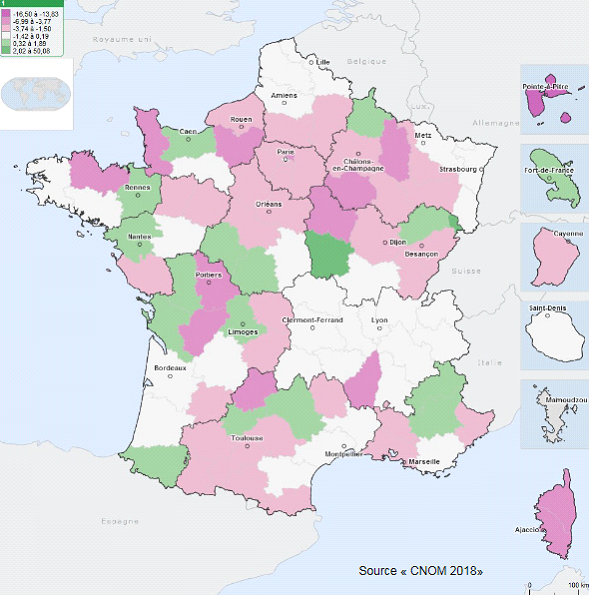
Au total, les écarts de densité entre régions et entre départements se creusent , comme l'illustre la carte ci-après extraite de l'Atlas national de la démographie médicale en France, réalisé annuellement par le Conseil national de l'Ordre des médecins (CNOM) 13 ( * ) .
Dans une analyse d'octobre 2019, la direction générale du Trésor du ministère de l'économie et des finances note que « les disparités entre territoires se sont accentuées ces dernières années . En 2016, il y avait en moyenne en métropole 284 médecins en activité régulière pour 100 000 habitants, l'Eure en comptabilisant 167 contre 678 pour Paris. Les disparités se sont accentuées sur la période 2007-2015, les effectifs de médecins diminuant dans les départements déjà relativement moins dotés (Nièvre, Creuse, Cher) et augmentant dans d'autres départements où la densité médicale dépassait déjà la moyenne nationale (Haute-Garonne, Hérault, Pyrénées-Atlantiques) » 14 ( * ) .
VARIATION DES DENSITÉS DE MÉDECINS, 2010-2018
(ACTIVITÉ RÉGULIÈRE - LIBÉRALE ET MIXTE)
Source : CNOM, Atlas de la démographie médicale
Sur le volet de l'accès aux soins, la situation française apparaît plus dégradée que dans d'autres pays de l'OCDE. Selon le Panorama de la santé 2019 réalisé par l'OCDE, la densité médicale dans les zones rurales françaises pour 1 000 habitants est plus faible que dans la moyenne des pays de l'OCDE soit 2,7 médecins pour 1 000 habitants des zones rurales en France contre 2,8 pour la moyenne de l'OCDE et notamment 3,8 médecins pour 1 000 habitants dans les zones rurales en Suède, ou encore 4,4 en Finlande. La différence est encore plus forte si l'on compare la densité de médecins pour 1 000 habitants dans les zones rurales françaises (2,7) à celle constatée dans les zones urbaines en France (3,9), dans la moyenne des pays de l'OCDE (4,3) ou encore en Suède (4,4).
La dégradation de l'accès aux soins dans les territoires est par ailleurs largement documentée par les services de l'État , via notamment diverses études de la DRESS. Ainsi, la part de la population résidant dans une commune sous-dense a augmenté entre 2012 et 2015 : au seuil de 2,5 consultations fixé 15 ( * ) par la DREES pour définir son indicateur d'accessibilité potentielle localisée (APL), elle est ainsi passée de 7,8 % à 8,6 % 16 ( * ) .
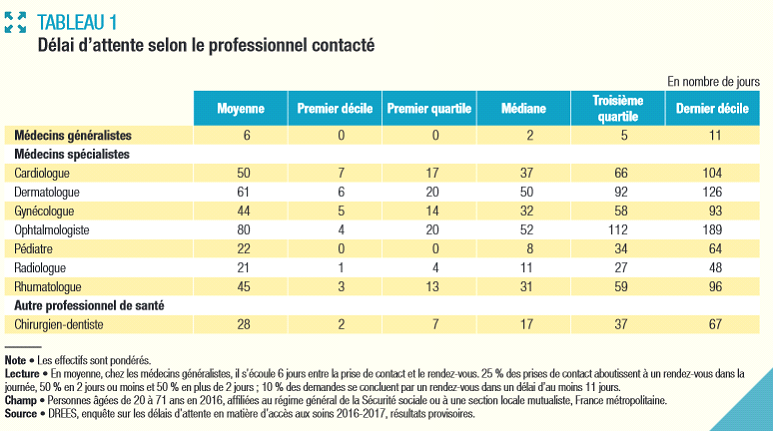
Conséquence directe du creusement des écarts de densité médicale, les délais d'attente pour accéder à un médecin sont en hausse . Selon une étude de la DRESS d'octobre 2018, pour les médecins généralistes « 6 jours s'écoulent en moyenne entre la prise de contact et le rendez-vous, tous motifs de demande confondus (symptômes, suivi régulier, renouvellement d'une ordonnance) ».
Pour accéder à certains spécialistes, les délais d'attente sont beaucoup plus importants : « 61 jours en dermatologie et 80 jours en ophtalmologie. Ils sont en moyenne de 3 semaines chez le pédiatre et le radiologue, 1 mois chez le chirurgien-dentiste, environ 1 mois et demi chez le gynécologue et le rhumatologue et 50 jours chez le cardiologue. [...] Chez l'ophtalmologiste, un quart des demandes de rendez-vous aboutissent dans les 20 jours, mais la moitié se matérialise plus de 50 jours après et un quart plus de 110 jours après. Le délai d'attente dépasse 189 jours dans 10 % des cas. Les disparités les plus marquées concernent les délais d'attente chez le radiologue : le troisième quartile (borne inférieure des 25 % des délais les plus longs) est 6,8 fois supérieur au premier quartile (borne supérieure des 25 % des délais les plus courts). Ce rapport interquartile est de 5,6 chez l'ophtalmologiste, 5,3 chez le chirurgien-dentiste, 4,6 chez le dermatologue et 3,9 chez le cardiologue » 17 ( * ) .
Le tableau ci-après reprend les principaux délais d'attente constatés selon le professionnel contacté. Ces éléments, émanant des services de l'État, témoignent que les politiques mises en place depuis dix ans n'ont pas permis d'enrayer ce phénomène.
DÉLAI D'ATTENTE SELON LE PROFESSIONNEL CONTACTÉ
Source : DRESS, 2018
En cas d'impossibilité d'accéder au médecin souhaité, la DREES relève par ailleurs que les Français ont tendance soit à s'orienter vers un autre professionnel (56 %), soit à renoncer à leur demande (32 %). Plus précisément, selon une étude menée auprès de 71 Caisses primaires d'assurance maladie par l'Observatoire des non-recours aux droits et aux services (Odenore), plus d'un quart des assurés interrogés dans les accueils de l'Assurance maladie seraient concernés par des situations de renoncement aux soins. Une initiative « plate-forme d'intervention départementale pour l'accès aux soins et à la santé » (PFIDAS) a été lancée à Paris et dans plusieurs départements, notamment dans l'Eure en avril 2018, à la suite d'une première expérimentation dans le Gard en 2014.
Un sondage réalisé par l'institut BVA 18 ( * ) atteste que plus de sept Français sur dix auraient renoncé au moins une fois à se soigner quelle que soit la raison et un tiers des Français pratiquent l'automédication, notamment dans la classe des 18-24 ans (45 %). La problématique est encore plus fréquente parmi les jeunes, les étudiants et les salariés de petites entreprises, qui sont des publics particulièrement exposés à des risques sociaux. Un tiers des Français déclarent également avoir déjà renoncé à se soigner par manque de moyens financiers , notamment les jeunes (30 %) et les personnes sans complémentaire santé (46 %).
Cette situation est d'autant plus incompréhensible que les constats sur les inégalités territoriales d'accès aux soins sont confirmés par différents services de l'État, ainsi que par la profession.
3. Des écarts moins marqués et en diminution pour les autres professions de santé
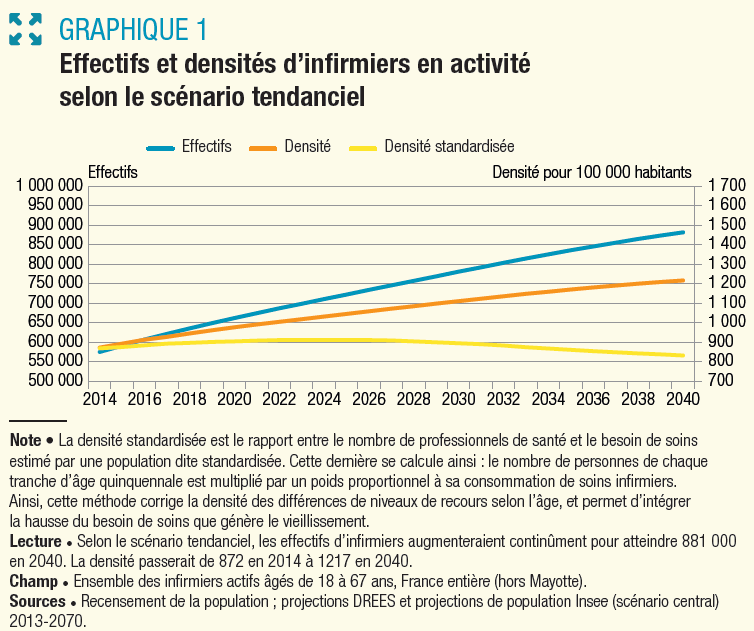
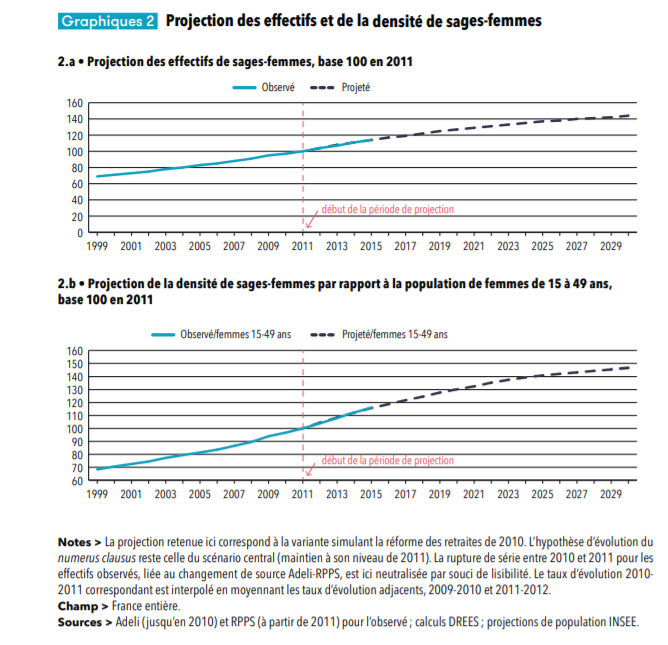
Par comparaison , les autres professions médicales et paramédicales sont en moyenne mieux réparties sur le territoire national. Tel est notamment le cas des sages-femmes (profession médicale) 19 ( * ) , des pharmaciens 20 ( * ) et des infirmiers (professions paramédicales) 21 ( * ) .
EFFECTIFS ET DENSITÉS D'INFIRMIERS EN
ACTIVITÉ
SELON LE SCENARIO TENDANCIEL
Source : DREES, 2018
Si la répartition de ces professionnels sur le territoire n'est pas uniforme , les disparités constatées sont amenées à se réduire progressivement sous l'effet combiné de deux déterminants :
- d'une part, l'évolution de la démographie de ces professions, particulièrement dynamique, qui contribue à accroître la densité de ces professions par rapport au reste de la population, comme l'illustrent les graphiques ci-après pour les sages-femmes et les infirmiers ;
Source : DREES, Portrait des professionnels de santé, 2016
- d'autre part, la mise en oeuvre de mesures de régulation des installations en libéral pour plusieurs professions de santé (infirmiers, sages-femmes, masseurs-kinésithérapeutes), qui permettent aux zones sous-dotées de capter une partie importante de la croissance des effectifs.
Notre système demeure très « médico-centré », en s'appuyant très largement sur le droit de prescription des médecins et en leur réservant l'exercice exclusif de nombreuses compétences. Aussi, la meilleure répartition des autres professions de santé sur le territoire ne compense pas suffisamment les importantes inégalités d' accès aux médecins, qui structurent l'offre de soins dans les territoires.
Le rôle pivot des médecins dans l'offre de soins peut enfin provoquer un « effet spirale », susceptible d'affecter les autres professions de santé. Le départ d'un médecin a en effet des conséquences sur l'activité d'une pharmacie et des professionnels paramédicaux. Cette problématique est bien connue notamment des territoires ultra-marins , où la très faible densité médicale se traduit par un faible maillage territorial en officines (avec 8 pharmacies pour 100 000 habitants à Mayotte, contre 32 pour la métropole) 22 ( * ) .
4. La fermeture de structures de proximité, autre facette des déserts médicaux : le cas particulier des maternités
L'étude des déserts médicaux serait incomplète si elle portait uniquement sur les inégalités territoriales d'accès à la médecine de ville. Pour cause, les difficultés d'accès aux structures hospitalières de proximité provoquent également le désespoir et l'incompréhension des élus locaux et de leurs administrés, dans des départements souffrant déjà notablement de faibles densités de professionnels de santé. Symbole des fractures territoriales et sanitaires qui traversent notre pays, le cas des maternités est à ce titre particulièrement sensible.
Les chiffres du géographe Emmanuel Vigneron sont éloquents : « en un peu plus de vingt ans, entre le 1 er janvier 1997 et le 11 mars 2019, la France a perdu 338 maternités (413 fermetures et 73 ouvertures) sur 835 » 23 ( * ) . Depuis la fin des années 1990, le pays a donc perdu près de la moitié de ses maternités. Les deux dernières années ont d'ailleurs été marquées par la fermeture de nouvelles structures (Die dans la Drôme, Le Blanc dans l'Indre, Bernay dans l'Eure etc.), en dépit de la mobilisation des élus et des habitants des territoires concernés 24 ( * ) .
Les fermetures se sont justifiées depuis vingt ans par des considérations sanitaires , s'appuyant sur le principe qu'une activité trop faible ne permet pas aux équipes la pratique nécessaire pour faire face à un éventuel incident au cours de l'accouchement. Depuis les décrets du 9 octobre 1998 25 ( * ) , l'obtention de l'autorisation d'exercice est ainsi conditionnée au respect d'un seuil de 300 accouchements par an, auquel il peut être dérogé à titre exceptionnel, « lorsque l'éloignement des établissements pratiquant l'obstétrique impose des temps de trajet excessifs à une partie significative de la population » 26 ( * ) .
Pourtant, l'affaiblissement du maillage territorial s'est traduit par une hausse du temps nécessaire pour se rendre à la maternité la plus proche . Selon les chiffres d'Emmanuel Vigneron, « le nombre de femmes en âge de procréer se trouvant à plus de quarante-cinq minutes d'une maternité a plus que doublé, passant de 290 000 à 716 000, soit 430 000 de plus. Le nombre de celles se trouvant à plus de trente minutes a, lui, augmenté de près de deux millions, passant de 1,9 million en 1997 à 3,7 millions en 2019 ».
Or, certains travaux, comme ceux d'Evelyne Combier, pédiatre et chercheuse, ont démontré que le temps de trajet pouvait avoir une influence notable sur le taux de mortalité ( « pour un temps supérieur à 45 minutes, le taux de mortalité passe de 0,46 % des grossesses à 0,86 % ») et que les accouchements inopinés , en dehors d'une maternité, pouvait même multiplier le risque de mortalité par treize 27 ( * ) .
Au regard de l'objectif de sécurité sanitaire , les effets positifs associés aux restructurations de maternité peuvent donc être contrebalancés par des effets négatifs liés à l'augmentation des temps de trajets.
Il est ainsi permis de penser que les fermetures de maternité menées depuis vingt ans ont été guidées , au moins pour partie, par des considérations budgétaires . Ainsi, à Bernay (Eure), la maternité a été fermée malgré un nombre d'accouchements supérieur au seuil réglementaire.
B. DES EFFETS POTENTIELLEMENT NÉGATIFS SUR L'ÉTAT DE SANTÉ DE LA POPULATION, UN COÛT IMPORTANT POUR LES FINANCES PUBLIQUES ET DES DÉPORTS VERS LES HÔPITAUX ET LES SERVICES DÉPARTEMENTAUX D'INCENDIE ET DE SECOURS
1. La dégradation de l'état de santé de la population, corollaire potentiel du renforcement des inégalités territoriales d'accès aux soins
Le rapport d'information consacré aux déserts médicaux de 2013 évoquait déjà les conséquences potentielles des inégalités d'accès aux soins sur l'état de santé de nos concitoyens 28 ( * ) .
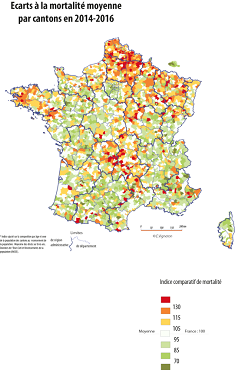
Source : Emmanuel Vigneron
Les travaux d'Emmanuel Vigneron confirment cette intuition, en établissant un lien entre les difficultés d'accès aux soins et la dégradation locale de l'état de santé, bien qu'il soit difficile de tenir un raisonnement « toutes choses égales par ailleurs ».
La carte des déserts médicaux se superpose aujourd'hui à celle de la mortalité précoce et une fracture sanitaire et médicale s'ajoute aux fractures territoriales qui traversent notre pays .
En outre, selon une étude de l'Insee de 2018, pour les hommes, les 5 % des Français les plus aisés ont une espérance de vie de 13 ans supérieure au 5 % les plus pauvres 29 ( * ) . Chez les femmes, cet écart tombe à 8 ans mais demeure significatif. Si des raisons tenant à des modes de vie différents (tabagisme, alcoolisme, obésité) peuvent expliquer ces différences, le moindre accès aux soins chez les plus pauvres les explique également.
La nécessité d'une prise en charge rapide et le plus en amont possible de nombreuses pathologies étant établie, des phénomènes de perte de chance sont inévitables lors que les délais pour accéder à un médecin sont longs.
2. Des conséquences budgétaires manifestes et méconnues
L'exigence d'une répartition plus uniforme des professionnels de santé sur le territoire ne répond pas seulement à des considérations de santé publique mais aussi à la nécessité d'une meilleure efficience des dépenses de santé.
Selon la Cour des comptes, « la mauvaise répartition territoriale des professionnels libéraux au regard des besoins de santé affecte les pratiques professionnelles et soulève de ce fait même la question de la pertinence des actes , voire parfois de leur régularité , dès lors que se constate une demande induite dans les zones sur-dotées, ce que la littérature académique vient confirmer [...] De même, il y a une forte corrélation positive entre la densité des médecins libéraux et les dépenses de médicaments par habitant » 30 ( * ) .
Si aucune étude n'a pour l'heure déterminé avec précision le montant des surcoûts imputables à ces inefficiences allocutives, la Cour a procédé à une estimation qui met en lumière l'ampleur des pertes occasionnées : les inégalités territoriales d'accès aux soins coûteraient entre 900 millions d'euros et 3 milliards d'euros par an au système de santé.
Le rapport du Comité Action Publique 2022 remis en juin 2018 au Président de la République avançait même un chiffre global de cinq milliards d'euros de surcoûts dus à la répartition et l'allocation inefficientes des soins sur le territoire national 31 ( * ) .
3. Des charges de plus en plus importantes pesant sur les services départementaux d'incendie et de secours (SDIS) et potentiellement sur les hôpitaux
Dans un récent rapport d'information fait au nom de la commission des lois du Sénat, les rapporteurs Catherine Troendlé, Patrick Kanner et Loïc Hervé 32 ( * ) relèvent un « brouillage des compétences » entre les services des secours du SAMU et des pompiers , qui concourt à une « surchauffe opérationnelle des SDIS ».
Les rapporteurs constatent ainsi que « l'action des sapeurs-pompiers est devenue une véritable variable d'ajustement devant le recul des différents services de santé ou de police. La sécurité civile est au fil des années devenue le palliatif universel au recul des différents services publics . Ce phénomène se caractérise par une explosion du secours d'urgence aux personnes et un recul des missions traditionnelles des sapeurs-pompiers ». Le président de la Fédération nationale des sapeurs-pompiers de France (FNSPF), Grégory Allione, fait état de 4,6 millions d'interventions en 2018, donc 84 % d'interventions au titre du secours d'urgence aux personnes (SUAP) , contre 3,5 millions d'interventions en 1998 et un taux d'interventions au titre du secours d'urgence de 50 %.
En outre, les rapporteurs s'inquiètent d'un engorgement des urgences , déjà surchargées, pour des pathologies mineures du fait de l'impossibilité d'accéder à un médecin. Comme le notait le député Thomas Mesnier dans son rapport sur l'organisation des soins non programmés dans les territoires, la France est confrontée à une hausse ininterrompue depuis 20 ans, de 3,5 % en moyenne annuelle, de la fréquentation de ses services hospitaliers d'accueil des urgences : « les services d'urgence prennent en charge une part importante de soins non programmés ne relevant pas de leur mission » 33 ( * ) . Ainsi, près d' un passage aux urgences sur deux devrait être pris en charge en ville plutôt qu'à l'hôpital 34 ( * ) . Un tel report vers les urgences pourrait augmenter si la densité médicale continue de baisser.
Les restructurations affectant la carte des hôpitaux constituent enfin un point d'attention particulier car elles contribuent à éloigner encore un peu plus les habitants des espaces ruraux des centres de soins d'urgences et peuvent conduire à des phénomènes de perte de chance. À cela s'ajoute une pénurie de médecins dans certains services d'urgences , comme l'avait relevé le député Philippe Vigier dans le rapport de la commission d'enquête de l'Assemblée nationale sur l'égal accès aux soins 35 ( * ) .
Ces restructurations ont également des conséquences sur l'installation dans les territoires ruraux des médecins, en particulier généralistes. L'absence d'hôpitaux à proximité constitue en effet une difficulté supplémentaire de l'exercice de la médecine libérale et décourage plus encore les jeunes médecins à s'installer dans ces territoires, contribuant à l'« effet spirale » (évoqué p. 29).
Le développement des synergies entre l'hôpital et la ville pour améliorer la prise en charge des soins non programmés est une piste insuffisante pour réduire la fracture médicale et sanitaire qui se creuse entre les territoires.
RÉSUMÉ
Face à l'accroissement des inégalités territoriales d'accès aux soins, nous regardons ailleurs. Certains contestent l'expression même de « désert médical » mais la perception des citoyens et les faits constatés dans un nombre croissant de territoires donnent malheureusement toute sa pertinence à ce concept : de plus en plus d'élus et de citoyens se sentent abandonnés en matière d'accès aux soins alors que les Français placent la santé au coeur de leurs préoccupations comme l'a révélé le Grand Débat. Il est donc illusoire de dissimuler la réalité du problème.
En tenant compte du seul accès à un médecin généraliste, entre 9 et 12 % de la population française vit aujourd'hui dans un désert médical, soit entre 6 et 8 millions de personnes . Les écarts de densité entre départements varient en moyenne de 1 à 3 pour les médecins généralistes. L'accès aux spécialistes est encore plus disparate, avec un rapport de 1 à 8, et même de 1 à 24 pour les pédiatres. Par comparaison, les autres professions médicales et paramédicales sont en moyenne mieux réparties sur le territoire national. Tel est notamment le cas des sages-femmes (profession médicale), des pharmaciens et des infirmiers (profession paramédicale).
Loin de s'atténuer, cette situation continue de s'aggraver : selon un sondage réalisé par l'institut BVA, plus de 7 Français sur 10 auraient renoncé au moins une fois à se soigner quelle que soit la raison et un tiers des Français pratiquent l'automédication, notamment dans la classe des 18-24 ans (45 %).
La carte des déserts médicaux se superpose aujourd'hui à celle de la mortalité précoce et une fracture sanitaire et médicale s'ajoute aux fractures territoriales qui traversent notre pays. Ainsi, les 5 % des Français les plus aisés ont aujourd'hui une espérance de vie de 13 ans supérieure aux 5 % les plus pauvres.
Enfin, selon différentes estimations, les inégalités territoriales d'accès aux soins coûteraient entre 900 millions d'euros et 5 milliards d'euros par an au système de santé. Cette fracture médicale induit par ailleurs des charges de plus en plus importantes pour les services départementaux d'incendie et de secours (SDIS) et potentiellement pour les hôpitaux : les pompiers sont ainsi devenus le recours universel face au recul des différents services publics et à la baisse du nombre de médecins dans les territoires.
II. DES RÉFORMES INSUFFISANTES AU REGARD DE L'URGENCE RESSENTIE PAR LES TERRITOIRES
A. DES RÉFORMES TROP PEU AMBITIEUSES POUR ENDIGUER LA CROISSANCE DES INÉGALITÉS TERRITORIALES D'ACCÈS AUX SOINS
Le constat dressé par les rapporteurs dans leurs précédentes publications 36 ( * ) et rappelé dans le présent rapport est partagé depuis de nombreuses années par l'ensemble des professionnels et par les gouvernements successifs. Ces derniers ont certes engagé des réformes, systématiquement annoncées comme des remèdes ultimes à la problématique des déserts médicaux mais pour l'heure ces réformes ont toutes été incapables d'endiguer la croissance des inégalités territoriales d'accès aux soins.
La revue des différents plans et lois « Santé » adoptés au cours des dix dernières années conforte la position défendue de longue date par la commission de l'aménagement du territoire et du développement durable : la méthode incitative , constamment retenue , s'est avérée insuffisante au regard de l'ampleur des inégalités territoriales d'accès aux soins et de l'urgence sociale et sanitaire dans les territoires. Lors des débats portant sur la loi « Bachelot » de 2009, les mêmes arguments étaient déjà évoqués et le Gouvernement voyait dans le creux de la démographie médicale une « mauvaise passe ». Par ailleurs, une étude de l'IFOP de mai 2019 réalisée pour la Mutuelle du Médecin atteste que les solutions proposées par le Gouvernement ne sont majoritairement pas comprises par les médecins eux-mêmes 37 ( * ) .
1. De la loi « HPST » (2009) à la loi de modernisation de notre système de santé (2016) : un bilan très mitigé
De la loi dite « HPST » de 2009 38 ( * ) à la loi de modernisation de notre système de santé de 2016 39 ( * ) , en passant par le « pacte territoire-santé » (2012), les politiques publiques se sont appuyées sur des axes communs de réforme utiles mais insuffisants, identifiés dans l'encadré ci-dessous, et reposant uniquement sur des politiques incitatives, dont l'efficacité n'a jamais été évaluée.
À cet égard, six questions écrites et six courriers de relance du rapporteur Hervé Maurey adressées au ministère des affaires sociales et de la santé entre 2011 et 2020 sur le coût des mesures incitatives pour lutter contre le problème de la désertification médicale n'ont jamais reçu de réponse 40 ( * ) .
De la loi « HPST » (2009) à la loi de modernisation de notre système de santé (2016) : les principaux leviers de lutte contre les déserts médicaux
Le recours à des incitations à l'installation en zones sous-denses
De nombreux dispositifs visant à inciter les professionnels de santé et en particulier les médecins à s'installer dans les zones sous-denses, au sens de l'article L. 1434-4 du code de la santé publique, sont aujourd'hui prévus, avec des mesures incitatives financées par l'État notamment dans le cadre du périmètre des « zones d'action complémentaire » (ZAC) à l'image :
- des contrats d'engagement de service public (CESP) 41 ( * ) (2009). Les CESP s'adressent aux étudiants en médecine et en odontologie à partir de la deuxième année du premier cycle. Les étudiants s'engagent à exercer à l'issue de leur formation, à titre libéral ou salarié, pendant une durée équivalente et au moins égale à deux ans, dans des zones caractérisées par une insuffisance de l'offre de soins, en contrepartie d'une allocation mensuelle (1 200 €) qu'ils perçoivent dès la conclusion du CESP. Au cours de la dernière année d'études, les signataires choisissent leur lieu d'exercice sur une liste nationale établie sur proposition des agences régionales de santé (ARS) à partir des zones sous-denses qu'elles identifient en application de l'article L. 1434-4 du code de la santé publique. Depuis 2010, 3 185 signataires ont bénéficié d'une bourse d'étude, dont 2 543 en médecine et 642 en odontologie. Une progression du nombre de contrats signés par rapport au nombre de contrats offerts aux étudiants est à relever, passant de 37,3 % en 2010-2011 à 85 % en 2017-2018. À ce jour, selon le rapport d'évaluation des aides à l'installation des jeunes médecins du docteur Sophie Augros, 426 signataires en médecine et 102 signataires en odontologie seraient en exercice dans les zones en difficulté identifiées par les ARS 42 ( * ) ;
- des contrats de praticien territorial de médecine générale (PTMG) 43 ( * ) (2012). Ces contrats permettent aux médecins s'installant en zones sous-denses de percevoir une garantie de revenu mensuel d'environ 6 900 € ainsi qu'une protection sociale améliorée lors de maladies ou de congés maternité. Un peu plus de 1 200 contrats de ce type auraient été signés depuis 2013 et ce contrat serait toujours actif pour 274 d'entre eux. Le rapport précité du docteur Sophie Augros relève ainsi que le nombre de médecins PTMG en 2018 ayant effectivement signé un contrat atteint 7 à 8 % du total des médecins éligibles ;
- des contrats de praticien territorial de médecine ambulatoire (PTMA) , valables 36 mois renouvelables une fois. Ces contrats concernent les médecins exerçant en ZIP ou en ZAC, en cabinet libéral, en secteur 1 ou adhérant à un dispositif de maîtrise de la pratique tarifaire installés à partir du 1 er janvier 2015. Parmi les engagements des signataires figurent la garantie d'un remplacement durant toute la période d'interruption d'activité pour cause de maternité, paternité ou maladie, ainsi que des engagements personnalisés. Au titre des avantages, une rémunération forfaitaire complémentaire est versée après trois mois d'activité et à la condition d'avoir réalisé au minimum 165 consultations au cours de ces trois mois. À l'heure actuelle, 71 médecins ont bénéficié de ce contrat et 48 sont encore en activité dans ce cadre ;
- des contrats de praticien territorial de médecine de remplacement (PTMR) , valables 1 an, renouvelables par tacite reconduction pour une durée totale maximale de 72 mois. Les praticiens de médecine générale concernés sont ceux autorisés à effectuer des remplacements en tant qu'internes ou ayant soutenu avec succès leur thèse en médecine depuis moins de trois ans. L'engagement des signataires est d'exercer une activité libérale de remplacement en zone d'intervention prioritaire « ZIP » ou « ZAC », avec un minimum de 5 000 consultations par an pour une activité exercée à temps plein et de 2 500 consultations par an pour une activité exercée à temps partiel. Une rémunération forfaitaire complémentaire est prévue pour couvrir les périodes de disponibilité entre deux contrats (4 600 euros pour un temps plein et 2 300 euros pour un temps partiel), de même qu'une indemnité supplémentaire pour les périodes de congés paternité, maternité et maladie. L'ARS assure un service d'appui à la gestion des remplacements. Actuellement, 19 médecins seraient encore sous contrat ;
- des contrats de praticien isolé à activité saisonnière (PIAS) , valables pour un minimum de 3 ans et un maximum de 6 ans. Ils s'adressent aux médecins généralistes exerçant en cabinet libéral ou en tant que collaborateurs libéraux en zone isolée 44 ( * ) avec une activité saisonnière et un niveau de revenu inférieur à la moyenne régionale hors dépassements. Les signataires prennent une série d'engagements individualisés et doivent respecter les tarifs opposables. En contrepartie, ils bénéficient d'une aide à l'activité à hauteur de 5 % des revenus des activités de soins, plafonnée à 4 600 euros, ainsi qu'une aide forfaitaire à l'investissement à hauteur de 2 300 euros maximum. À ce jour, seuls 9 médecins de montagne, isolés et confrontés à une forte variation d'activité saisonnière, ont signé un tel contrat . Le contrat est toujours en cours de validité pour huit d'entre eux, selon le rapport précité du docteur Sophie Augros.
À ces aides de l'État, s'ajoutent un certain nombre d'exonérations fiscales et sociales (exemple des zones de revitalisation rurales définies à l'article 1465A du code général des impôts), d'exonérations de cotisation sur la valeur ajoutée des entreprises (exemple des créations d'activité en zones de revitalisation rurale, ou des créations et reprises d'activité dans une commune de moins de 2 000 habitants).
Des dispositifs spécifiques sont également prévus par les conventions médicales de l'Assurance maladie depuis 2011 (contrat-type national d'aide à l'installation des médecins - CAIM, contrat de transition pour les médecins - COTRAM etc.) et actifs dans les ZIP, ainsi que par les collectivités territoriales dans les zones sous-denses , dans le cadre de l'article L. 1511-8 du code général des collectivités territoriales. Des conventions sont conclues entre les collectivités territoriales et groupements qui attribuent ces aides et sont transmises à l'ARS concernée. Les collectivités territoriales et leurs groupements peuvent également accorder des indemnités de logement et de déplacement aux étudiants de troisième cycle de médecine générale.
S'agissant des aides conventionnelles et selon le rapport précité du docteur Sophie Augros, l'Assurance maladie dénombrait en juin 2019 :
- 859 contrats d'aides à l'installation pour les médecins (CAIM) actifs ;
- 2 004 contrats de stabilisation et de coordination médecins (Coscom) actifs ;
- 66 contrats de transition pour les médecins (Cotram) actifs ;
- 74 contrats de solidarité territoriale médecin (CSTM) actifs.
Les incitations à l'installation en zones sous-denses sont donc dispersées entre une pluralité d'acteurs, au point qu'il n'existe pas aujourd'hui de bilan exhaustif du coût de ces dispositifs et encore moins d'évaluation, pourtant régulièrement demandée par les sénateurs, de leur effet sur les inégalités territoriales d'accès aux soins.
Le soutien à l'exercice coordonné
L'exercice coordonné constitue une forme de prolongement des incitations financières . En créant un cadre attractif pour la pratique de la médecine et en limitant l'isolement des praticiens , le développement de l'exercice coordonné fait le pari de l'incitation à l'installation des professionnels de santé en zones sous-denses.
La loi de modernisation de notre système de santé de 2016 a donné un cadre juridique général à cet exercice coordonné, en créant les équipes de soins primaires . L'article L. 1411-11-1 du code de la santé publique définit ainsi une équipe de soins primaires comme « un ensemble de professionnels de santé constitué autour de médecins généralistes de premier recours, choisissant d'assurer leurs activités de soins de premier recours (...) sur la base d'un projet de santé qu'ils élaborent. Elle peut prendre la forme d'un centre de santé ou d'une maison de santé ». Les centres de santé sont plus largement déployés en milieu urbain , là où les maisons de santé pluriprofessionnelles ( MSP ) sont le plus souvent situées en milieu rural (à 80 %) . Le recours au MSP s'est largement accru depuis l'amorce du « pacte territoire-santé » en 2012, leur nombre total passant de 240 en 2013 à 1 268 en 2019 45 ( * ) .
La refonte de l'organisation territoriale des soins
La loi « HPST » de 2009 a constitué la première étape d'une refonte de l'organisation territoriale des soins par la création des Agences régionales de santé (ARS), chargées de rationaliser et de moderniser l'offre régionale de soins, notamment par l'établissement d'un plan régional de santé (PRS). Les ARS devaient faciliter le décloisonnement entre la médecine de ville et l'hôpital, en permettant l'établissement de nouveaux schémas d'organisation de l'offre de soins dans les territoires.
Parmi ces nouveaux schémas d'organisation, les communautés professionnelles territoriales de santé (CPTS) , créées par la loi de modernisation de notre système de santé de 2016, visent à assurer une meilleure coordination de l'action des professionnels de santé et concourent à la structuration des parcours de santé ainsi qu'à la réalisation des objectifs du projet régional de santé.
La loi de 2016 a également imposé à l'ensemble des établissements publics de santé de coopérer au sein de groupements hospitaliers de territoire (GHT). La création des GHT a permis le regroupement de 891 établissements publics en 135 groupements, aux formats très variables (de 2 à 20 établissements). Les territoires couverts par les GHT sont également variables (de 100 000 à 2,5 millions d'habitants), de même que leur masse budgétaire (100 millions d'euros à plus de 2 milliards d'euros) 46 ( * ) . Le GHT repose sur un projet médical partagé, établi pour 5 ans ainsi que sur un projet de soins partagé. Certains établissements, tels que les CHU, sont systématiquement associés au GHT tandis que d'autres sont simplement partenaires. Enfin, les GHT peuvent conclure des conventions de partenariat avec des établissements privés.
Des partages de compétences
En ce qu'ils libèrent du temps médical et rapprochent les soins des territoires par l'extension des compétences de professions globalement mieux réparties sur le territoire, les partages de compétence ont enfin été envisagés comme une réponse aux déserts médicaux.
La loi de modernisation de notre système de santé de 2016 a par exemple prévu plusieurs extensions législatives de compétences : pour les sages-femmes, le droit de réaliser des interruptions volontaires de grossesse par voie médicamenteuse ou encore le droit de prescrire des vaccins et de vacciner la femme et le nouveau-né ; pour les orthoptistes, le droit de dépister et d'évaluer les troubles de la vision.
La même loi a également créé en droit national un régime général 47 ( * ) définissant les pratiques avancées , permettant à des professionnels paramédicaux d'exercer des missions et des compétences plus étendues, jusque-là dévolues aux seuls médecins, créant par là même un statut intermédiaire entre le paramédical et le médical . Le décret du 18 juillet 2018 48 ( * ) a permis de décliner ce régime général aux infirmiers de pratiques avancées , dont les premiers contingents ont terminé en juin dernier leur cycle de formation de deux ans.
Enfin, les partages de compétences peuvent s'appuyer sur le développement des protocoles de coopération, créés par la loi HPST de 2009. Ces derniers permettent, aux termes des articles L. 4011-1 à L. 4011-4 du code de la santé publique aux professionnels « d'opérer entre eux des transferts d'activités ou d'actes de soin ou de réorganiser leurs modes d'intervention auprès du patient ». Ils permettent donc, à titre dérogatoire, la délégation de tâches entre professionnels .
Des mesures de renforcement de l'accès aux soins dans les territoires sous-denses finalement abandonnées
Enfin, certaines mesures de régulation votées dans la loi « HPST » de 2009 , pourtant limitées, ont été supprimées dans la loi du 10 août 2011 49 ( * ) .
La loi « HSPT » a créé une obligation pour les médecins résidant dans des « zones dans lesquelles le niveau de l'offre de soins médicaux est particulièrement élevé » de signer un contrat « santé solidarité » par lequel ils s'engagent à « contribuer à répondre aux besoins de santé de la population des zones où les besoins en implantations ne sont pas satisfaits » . La loi du 10 août 2011 a supprimé l'obligation pour les médecins de s'acquitter d'une contribution forfaitaire annuelle , au plus égale au plafond mensuel de la sécurité sociale, s'ils refusent de signer un tel contrat ou ne respectent pas les obligations qu'il comporte pour eux, rendant le dispositif inopérant.
La loi du 10 août 2011 a également supprimé l'obligation pour les médecins d'informer le conseil départemental de l'ordre de leurs absences programmées .
La loi de modernisation de notre système de santé de 2016 a également permis d'identifier des zones sous-denses, définies à l'article L. 1434-4 du code de la santé publique . Cet article dispose que les directeurs généraux des Agences régionales de santé (ARS) déterminent par arrêté, pour chaque profession de santé concernée 50 ( * ) , les zones caractérisées par une offre de soins insuffisante ou par des difficultés d'accès aux soins. Un arrêté ministériel fixe, pour chaque profession concernée, la méthodologie permettant la détermination de ces zones 51 ( * ) .
L' article 11 de la loi du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé a complété cette disposition pour prévoir que lorsque le directeur général de l'agence régionale de santé n'a pas déterminé les zones pour une spécialité médicale, celles arrêtées pour la profession de médecin s'appliquent.
À l'heure actuelle, plusieurs zonages sont utilisés pour décrire les zones sous-denses du point de vue médical : les zones d'intervention prioritaire (ZIP), les zones d'action complémentaire (ZAC), et les zones de vigilance. Si ces zonages témoignent d'une prise de conscience bienvenue des services de l'État sur la réalité du problème, ils occasionnent toutefois des effets d ' aubaine , en particulier aux frontières entre certains départements. Le tableau ci-après présente la répartition des communes françaises entre ces trois zones.
PART DES COMMUNES EN ZONES SOUS-DENSES 52 ( * )
|
Typologie des zones |
Nombre de communes traduit en % 53 ( * ) |
Observations |
|
Zones d'intervention prioritaire (ZIP) |
9 376, soit 26,5 % |
Les aides incitatives, notamment conventionnelles et fiscales, sont concentrées dans ces zones. |
|
Zones d'action complémentaire (ZAC) |
18 016, soit 50,8 % |
Les communes se situant dans ces zones ne sont pas éligibles aux aides conventionnelles et fiscales mais peuvent être attributaires d'autres aides de l'État. |
|
Zone de vigilance |
2 017, soit 5,7 % |
Les communes se situant dans ces zones sont hors zones sous-denses mais font l'objet d'une vigilance particulière de la part des pouvoirs publics. |
|
Hors vivier |
6 042, soit 17 % |
Les communes se situant dans ces zones sont hors zones sous-denses et ne font pas l'objet d'une vigilance particulière de la part des pouvoirs publics. |
Les données fournies par la Direction générale de l'offre de soins (DGOS) font ainsi apparaître que 26,5 % des communes, représentant 18 % de la population française, sont classées en zones d'intervention prioritaire (ZIP) et 50,8 % d'entre elles, représentant 36 % de la population , se trouvent en zones d'action complémentaire (ZAC).
Si ces zonages ont permis de mieux déterminer la cartographie des inégalités d'accès aux soins, les rapporteurs rappellent que de tels zonages impliquent néanmoins d'inévitables effets de bord , pouvant mettre en concurrence des territoires limitrophes ne bénéficiant pas des mêmes soutiens financiers à l'installation.
2. Le plan « Ma Santé 2022 » et la loi relative à l'organisation et à la transformation du système de santé (2019) : une avancée en trompe-l'oeil, qui s'inscrit dans la continuité des réformes antérieures
Le plan de transformation du système de santé (« Ma Santé 2022 ») dont la loi précitée du 24 juillet 2019 a constitué le volet législatif, s'inscrit dans la continuité des réformes antérieures . Annoncé par le Président de la République en septembre 2018 comme une étape décisive de la lutte contre les déserts médicaux, ce plan est trop peu ambitieux pour résorber la fracture territoriale dans l'accès aux soins, à l'instar des plans portés par les gouvernements précédents.
a) Les dispositions conventionnelles, réglementaires ou financières du plan « Ma Santé 2022 »
La loi du 24 juillet 2019 n'ayant pas vocation à traduire l'ensemble du plan « Ma Santé 2022 », plusieurs mesures de ce plan sont mises en oeuvre dans des cadres conventionnels, réglementaires ou financiers notamment :
- le recrutement de 400 médecins salariés dans les zones sous-denses, bientôt 600 selon les informations confirmées par la ministre de la cohésion des territoires et des relations avec les collectivités territoriales lors de son audition devant la commission le 26 novembre dernier 54 ( * ) ;
- le déploiement de 4 000 assistants médicaux 55 ( * ) dès 2019, à la suite de négociations conventionnelles sur les conditions de mise en oeuvre de ce dispositif 56 ( * ) ;
- la poursuite de la politique d'incitation financière , conventionnelle ou d'État, à l'installation en zones sous-denses ;
- le relèvement du seuil d'exonération du cumul emploi-retraite pour favoriser le maintien en activité des médecins âgés ;
- l'incitation à l'exercice multi-sites des médecins libéraux et l'assouplissement du cadre juridique associé ;
- le déploiement des communautés professionnelles territoriales de santé (CPTS) sur l'ensemble du territoire d'ici 2022, dans les conditions déterminées par des négociations conventionnelles menées en 2019.
Fait inquiétant, ce plan apparaît mal connu par les médecins généralistes, selon les résultats d'une étude IFOP de mai 2019 réalisée pour la Mutuelle du Médecin 57 ( * ) . Ainsi, 75 % des médecins répondants disent ne pas avoir compris la notion de CPTS et un médecin sur deux ne sait pas s'il est éligible au dispositif des assistants médicaux.
b) Les dispositions de la loi du 24 juillet 2019 concernant l'accès territorial aux soins et la position de la commission
À l'occasion de l'examen du projet de loi relatif à l'organisation et à la transformation du système de santé, la commission de l'aménagement du territoire et du développement avait adopté 30 amendements au stade de l'examen du texte en commission et 11 amendements en vue de l'examen du texte en séance publique. Ces propositions s'inscrivaient dans une triple logique :
- adapter les études de médecine et le système de soins à l'exigence de proximité ;
- réguler l'offre de soins et réaffirmer le principe d'égal accès aux soins sur l'ensemble du territoire ;
- développer les délégations de tâches et alléger les contraintes administratives pour libérer du temps médical dans tous les territoires.
Le tableau ci-après récapitule les principales dispositions de la loi du 24 juillet 2019 intéressant la commission.
PRINCIPALES DISPOSITIONS DE LA LOI ORGANISATION
ET
TRANSFORMATION DU SYSTÈME DE SANTÉ RELATIVES
À LA
PROBLÉMATIQUE D'ÉGAL ACCÈS AUX SOINS
|
Article 1 er |
Suppression du numerus clausus en prévoyant dès la rentrée universitaire 2020 que « les capacités d'accueil des formations en deuxième et troisième années de premier cycle sont déterminées annuellement par les universités », au regard d'objectifs pluriannuels d'admission comprenant notamment les besoins de santé du territoire. |
|
Article 2 |
Généralisation obligatoire du stage en soins premiers en autonomie supervisée (Saspas) pour les étudiants de dernière année de médecine générale, pour au moins 6 mois et en priorité dans les zones sous-denses 58 ( * ) . |
|
Article 3 |
Modification de l'article L. 632-1 du code de l'éducation afin de préciser que le déploiement de l'offre de stages en zones sous-denses devra être évalué tous les trois ans par les ministres chargés de la santé et de l'enseignement supérieur et cette évaluation transmise au Parlement. |
|
Article 8 |
Modification des conditions dans lesquelles sont conclus les contrats d'engagement de service public ( CESP ). Outre l'élargissement du dispositif au bénéfice des médecins et chirurgiens-dentistes ayant obtenu leur diplôme hors Union européenne (PADHUE), cet article tend également à sécuriser les CESP par rapport à une évolution du zonage des territoires sous-dotés au sens de l'article L. 1434-4 du code de la santé publique 59 ( * ) . |
|
Article 9 |
Obligation pour les conventions médicales entre l'Assurance maladie et les médecins de « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins » 60 ( * ) . |
|
Article 10 |
Ouverture des possibilités de recours au médecin adjoint dans les zones sous-dotées , lorsqu'il existe une carence ponctuelle dans l'offre de soins ou en cas d'afflux saisonnier ou exceptionnel de population. |
|
Article 12 |
Élargissement de la compétence d'établissement des certificats de décès aux médecins retraités, aux étudiants de troisième cycle ainsi qu'aux praticiens à diplôme étranger hors Union européenne (PADHUE). |
|
Article 20 |
Inscription au sein du code de la santé publique d'un principe de responsabilité de l'amélioration de la santé de la population et de la nécessité d'une prise en charge optimale des patients, applicables à l'ensemble des acteurs de santé d'un territoire. |
|
Article 22 |
Création de la notion de « projet territorial de santé » commun à la ville et à l'hôpital : ces projets seront élaborés par les CPTS, les établissements et services de santé, sociaux et médico-sociaux pour coordonner leurs actions sur la base du diagnostic territorial partagé avant d'être approuvés par le directeur général de l'ARS, sur le fondement du respect du projet régional de santé. Présentation d'un bilan relatif à la mise en oeuvre de la politique de santé à l'échelle départementale, au moins une fois par an, par le directeur général ou le directeur de la délégation départementale de l'ARS aux élus locaux de chaque département. |
|
Article 25 |
Faculté pour les infirmiers d'adapter certaines posologies dans le cadre d'un exercice coordonné et de protocoles, sauf en cas d'indication contraire du médecin. |
|
Article 28 |
Mise en oeuvre du dispositif de pharmacien correspondant , existant depuis la loi « HPST » de 2009 mais jamais appliqué en pratique, qui s'inscrit dans le cadre d'un exercice coordonné et permet au pharmacien, à la demande du médecin ou avec son accord, de renouveler périodiquement des traitements chroniques et d'ajuster, au besoin, leur posologie. |
|
Article 30 |
Faculté pour les pharmaciens de délivrer certains médicaments sous prescription médicale obligatoire, dans le cadre d'un exercice coordonné. La liste des médicaments concernée est fixée par arrêté, pris après avis de la Haute Autorité de Santé (HAS), et selon des protocoles établis par la HAS. |
|
Article 31 |
Faculté pour les sages-femmes de vacciner les enfants (et non plus seulement les femmes et les nouveau-nés). |
|
Article 32 |
Faculté pour les pharmaciens d'officine de prescrire certains vaccins. Cette disposition s'inscrit dans la continuité de la loi de financement de la sécurité sociale pour 2019 61 ( * ) qui avait permis aux pharmaciens d'effectuer des vaccinations dont la liste est fixée par arrêté du ministre chargé de la santé pris après avis de la Haute Autorité de santé. |
|
Article 33 |
Faculté pour les orthoptistes de prescrire, renouveler et adapter des verres correcteurs d'amétropie et des lentilles de contact oculaire correctrices, sauf indication contraire du médecin. |
|
Article 35 |
Rénovation du cadre juridique applicable aux hôpitaux de proximité (missions, financement, organisation, gouvernance), notamment en habilitant le Gouvernement à prendre des mesures par ordonnances dans un délai de 18 mois. |
|
Article 37 |
Renforcement de l'intégration des établissements de santé, notamment des hôpitaux de proximité, au sein des groupements hospitaliers de territoire (GHT). |
|
Article 45 |
Ouverture d'ici 2022 d'un espace numérique de santé pour chaque usager permettant de regrouper des services existants (dossier médical partagé, application Ameli, etc.) afin de faciliter les échange entre patients, professionnels et établissements de santé, d'améliorer l'information des usagers du service public de santé et de leur permettre d'évaluer la qualité des soins. |
|
Article 53 |
Extension aux pharmaciens et auxiliaires médicaux de la faculté de réaliser des actes par le biais des technologies de l'information et des communications via la reconnaissance du « télésoin » mettant « en rapport un patient avec un ou plusieurs pharmaciens ou auxiliaires » aux termes du nouvel article L. 6316-2 du code de la santé publique. |
|
Article 66 |
Réforme des protocoles de coopération entre professionnels de santé pour permettre des transferts d'activités ou d'actes de soin , de manière dérogatoire. L'article 66 distingue désormais les protocoles nationaux, qui ont vocation à être déployés sur l'ensemble du territoire national, et des protocoles locaux expérimentaux, permettant à une équipe d'expérimenter un protocole de coopération autre qu'un protocole national. Un décret en Conseil d'État pris après avis de la Haute Autorité de santé, définira les exigences essentielles de qualité et de sécurité des protocoles de coopération. |
Aux yeux des rapporteurs, ces mesures seront, dans leur globalité, insuffisantes pour résorber la fracture territoriale dans l'accès aux soins.
Certains axes de réforme apparaissent certes positifs (poursuite de l'appui à l'exercice coordonné, généralisation des CPTS, protocoles de coopération entre professionnels de santé, recours au numérique et à la télémédecine). Il en va en particulier de la généralisation d'un stage obligatoire de 6 mois en pratique ambulatoire, pour les étudiants de dernière année de médecine générale, en priorité dans les zones sous-denses , introduit à l'article 2 du texte à l'initiative du Sénat et dont les rapporteurs se réjouissent.
Si la commission mixte paritaire a réduit l'ambition du dispositif initial voté au Sénat par l'adoption d'un amendement de Mme Corine Imbert, les rapporteurs souscrivent à l'objectif de la mesure. Il conviendra de surveiller son application et ses effets pour, le cas échéant, mieux cibler le dispositif sur les zones sous-dotées et l'appliquer à d'autres spécialités , dont la liste pourrait être définie par décret comme le prévoyait le texte de l'article 2 voté au Sénat.
Proposition n° 1 : évaluer, deux ans après sa mise en oeuvre 62 ( * ) , l'article 2 de la loi du 24 juillet 2019 relatif à la généralisation obligatoire du stage en soins premiers en autonomie supervisée (Saspas) de six mois pour les étudiants de dernière année de médecine générale, prioritairement dans des zones sous-dotées pour étudier l'opportunité de concentrer ce dispositif, le cas échéant, uniquement sur ces zones.
D'autres axes de réforme auraient pu être davantage développés , en matière, par exemple, de partages de compétences ou de développement des stages en zones sous-denses. De même, l'une des principales mesures portée par le Gouvernement pour lutter contre les déserts médicaux - la suppression du numerus clausus - constitue une avancée en trompe-l'oeil . Comme l'a rappelé une récente étude précitée de la DG Trésor 63 ( * ) , les effets d'une hausse des effectifs de médecins ne pourront se manifester qu'après une dizaine d'années. Par ailleurs, faute de régulation dans l'installation des nouveaux praticiens, rien n'assure que cette hausse bénéficiera aux territoires les moins bien dotés .
Enfin, si la ministre de la santé et des solidarités affirmait lors des débats sur le projet de loi que la suppression du numerus clausus contribuerait à augmenter de 20 % les effectifs des médecins formés, les rapporteurs ne peuvent que déplorer l'optimisme de cette analyse : rien n'assure en effet que les capacités de formation s'adaptent dans ces proportions. À cet égard, il est indispensable que les effectifs d'enseignants soient ajustés aux besoins de formation des nouvelles cohortes de médecins. Les pouvoirs publics devront ainsi s'assurer que le nombre de médecins formés augmente réellement de 20 %, pour atteindre les 11 000 nouveaux praticiens par an. La suppression du numerus clausus constitue donc, au mieux, un pari . Les rapporteurs estiment que les territoires sont en droit de demander que leur avenir ne se joue pas seulement sur un pari.
Pour le reste, le plan « Ma Santé 2022 » et la loi du 24 juillet 2019 ne font que renouveler un remède - le recours aux incitations à l'installation - manifestement insuffisant pour résorber les inégalités d'accès aux soins. Les rapporteurs constatent que le Gouvernement n'a même pas jugé nécessaire d'évaluer l'efficacité de ces dispositifs, comme l'avait pourtant recommandé la Cour des comptes 64 ( * ) .
L'urgence de la situation nécessite donc de changer de méthode , faute de quoi il est à craindre que la situation continue de se dégrader.
B. DES EFFORTS IMPORTANTS DES COLLECTIVITÉS TERRITORIALES, CONSENTIS À DES COÛTS ÉLEVÉS POUR RAPPROCHER L'OFFRE DE SOINS DES POPULATIONS MAIS LIMITÉS PAR LE MANQUE DE COURAGE DE L'ETAT
Les rapporteurs saluent les initiatives développées par les communes, les départements et les régions pour rapprocher l'offre de soins des populations. Leur engagement se heurte toutefois au manque de volontarisme de l'État, dont l'inaction engendre un sentiment d'abandon et de détresse des élus locaux et des populations.
1. Le sentiment d'abandon et la détresse des élus locaux et des populations
Dans une tribune parue au JDD 65 ( * ) , les présidents respectifs de l' Association des maires de France (AMF) , de l' Association des départements de France (ADF) et Régions de France , regroupés dans la structure Territoires unis, ainsi que le président de la Fédération hospitalière de France, appelaient à une démarche forte en faveur d'une médecine de proximité, pour lutter contre les déserts médicaux. Ils dénonçaient par ailleurs un manque de concertation avec les élus dans la préparation du projet de loi relatif à l'organisation et à la transformation du système de santé. L' Association des petites villes de France (APVF) a également constaté la forte préoccupation quant à l'accès à l'offre de soins dans les inquiétudes des habitants de ses adhérents, à travers les cahiers rédigés dans les mairies 66 ( * ) .
Relayé par les associations d'élus, le sentiment d'abandon et la détresse des territoires se traduisent localement par des appels à un soutien plus fort de l'État . À titre d'exemple, les élus de la Verrière (Yvelines) , commune de 6 000 habitants, ont symboliquement porté une blouse blanche afin de protester contre l'absence de médecin dans la commune depuis deux ans et la fermeture de la protection maternelle infantile (PMI) 67 ( * ) . Autre exemple saillant illustrant la détresse des élus, le maire de Sainte-Geneviève-des-Bois (Essonne) a pris l'arrêté municipal suivant : « vu la difficulté d'obtenir un rendez-vous chez un médecin ; considérant la pénurie de médecins ; il est interdit aux génovéfains [habitants de Sainte-Geneviève-des-Bois] de tomber malade » 68 ( * ) , dans le but d'alerter les pouvoirs publics sur la gravité de la situation. Le 5 mai 2019, 118 élus de tous bords politiques, y compris certains de la majorité , déclaraient dans une tribune intitulée « Accès aux soins, le compte n'y est pas » que « la France se transforme en un vaste désert médical, et, à cet égard, un seul chiffre doit nous guider : ce phénomène concerne aujourd'hui plus d'une commune sur trois » 69 ( * ) . René Jégat, maire de Pleugriffet et président du Pays de Pontivy (Morbihan) , a quant à lui interpelé directement le Président de la République par courrier afin d'imposer une obligation aux jeunes médecins de s'installer entre cinq et huit années en milieu rural 70 ( * ) . Plus récemment, le 6 décembre 2019, la maire de La Gresle (Loire), Isabelle Dugelet, a pris un arrêté municipal interdisant aux habitants de sa commune de décéder à leur domicile les samedis, dimanches et jours fériés 71 ( * ) . À cet égard, la difficulté à trouver un médecin pour constater le décès 72 ( * ) crée dans les territoires des situations parfois insoutenables, comme à Douai, en mars 2019, où un certificat n'a pu être établi que deux jours après le décès d'un habitant de la commune 73 ( * ) .
L'inquiétude des élus locaux est largement partagée par les citoyens. L'accès à la santé constitue ainsi un des sujets de préoccupation évoqués dans le cadre du Grand Débat, alors qu'il n'avait pas été identifié dans les thèmes évoqués par le Président de la République dans sa lettre aux Français . Ainsi, les Français reconnaissent très majoritairement le besoin d'une action plus volontariste pour répondre à l'urgence sanitaire et sociale : 87 % des personnes interrogées dans un sondage IFOP pour le JDD souhaitent obliger les médecins à s'installer dans les zones sous-denses 74 ( * ) .
Le sentiment d'impuissance affecte également les médecins généralistes exerçant en zones déficitaires . Ces derniers rencontrent aujourd'hui des difficultés à trouver un successeur , d'autant plus que la profession de généraliste apparaît aujourd'hui moins attractive pour les étudiants médecins 75 ( * ) .
2. Des initiatives locales créatives mais coûteuses
Face à l'incapacité de l'État à apporter une solution durable aux inégalités d'accès aux soins, les initiatives se multiplient dans les territoires pour faire face à l'absence de médecins. D'ailleurs, les élus, acteurs de terrain, ont été les premiers à développer des solutions pragmatiques pour répondre aux besoins de leur population et enrayer la désertisation médicale par la promotion de leur territoire : prêt de logement, primes d'installation, participation aux frais de déplacement, aides à la recherche d'emplois pour le conjoint, construction d'équipements dédiés à un exercice collégial, salariat etc. La loi du 23 février 2005 relative au développement des territoires ruraux est intervenue pour entériner et formaliser ces initiatives, qui constituent autant d' « opérations séduction » visant à pallier la carence d'action de l'État.
À titre d'exemple, le conseil départemental de l'Aveyron a financé à hauteur de 3 millions d'euros 26 maisons de santé, permettant de compenser en 2017 12 départs à la retraite par 21 installations 76 ( * ) . Lors d'un déplacement dans le Doubs , dans le cadre de l'examen du projet de loi relatif à l'organisation et à la transformation du système de santé, les rapporteurs ont également pu observer le dynamisme particulièrement remarquable de la commune de Sancey et de la communauté de communes du Pays de Sancey-Belleherbe. Les élus locaux, en partenariat avec l'ARS, y ont notamment développé une stratégie de partage du temps médical , entre des cabinets principaux installés dans les bourg-centres et des cabinets secondaires en périphérie.
Les territoires investissent tout particulièrement et fortement dans le déploiement de structures permettant l'exercice coordonné . Crées par la loi du 19 décembre 2007 de financement de la sécurité sociale pour 2008 77 ( * ) , les maisons de santé visent à développer des activités de soins sans hébergement au plus près des territoires et leur cadre juridique a fait l'objet d'évolutions à chaque loi « Santé » 78 ( * ) , notamment avec l'introduction d'une obligation de formalisation d'un projet de santé , qui doit être compatible avec les orientations du projet régional de santé élaboré par l'agence régionale de santé (ARS) territorialement compétente.
Le soutien massif des collectivités territoriales a permis l'essor significatif du recours aux maisons de santé pluriprofessionnelles ( MSP ), situées à 80 % en zones rurales : 1 268 structures étaient ainsi recensées en juin 2019 (dont 421 projets), soit une hausse de 39 % depuis 2017. À ce titre, 46,7 millions d'euros ont été versés par l'Assurance maladie aux 735 MSP adhérentes à l'accord conventionnel interprofessionnel pour l'année 2018 et le fonds d'intervention régional apporte un soutien à la conception technique des projets.
En revanche, i l n'est aujourd'hui pas possible de connaître le montant total des sommes apportées par les collectivités territoriales pour le développement de ces structures . Toutefois, il est évident que les collectivités y consacrent des moyens considérables. Interrogé, le ministère des affaires sociales et de la santé n'avait pas apporté de réponse sur ce point à la date de parution du présent rapport. Il convient également de rappeler que certains projets de MSP n'aboutissent jamais faute de médecins désireux de s'y installer et des exemples sont régulièrement évoqués dans la presse 79 ( * ) .
Par ailleurs, le recours à des médecins salariés, initié il y a plusieurs années par les communes et les intercommunalités, s'intensifie 80 ( * ) . Le département de la Saône-et-Loire a ainsi recruté 37 médecins généralistes. Le salaire des médecins est alors indexé sur celui de la fonction publique hospitalière, avec des objectifs chiffrés en matière de temps de travail et de rythme de consultation. Le produit des consultations est versé à la collectivité. Si cette pratique est développée par un nombre croissant de communes et d'intercommunalités, elle est limitée par une offre de médecins salariés inférieure à la demande. Ainsi, la ville de Bernay a dû fermer son centre municipal de santé ouvert en 2013 par manque de professionnels.
Parallèlement à ces leviers d'action désormais bien ancrés dans les territoires, des solutions alternatives émergent , à l'instar du recours à la médecine ambulante 81 ( * ) , qui demeure cependant contrainte par le régime juridique de la médecine foraine. Ainsi, en région Auvergne-Rhône-Alpes , quatre cabinets médicaux mobiles DOK'ICI, rattachés à des centres de santé récemment créés, sont opérationnels depuis le début de l'année 2019. Cofinancés par la région, l'ARS et les collectivités bénéficiaires, les camions de santé sont spécifiquement déployés dans les petites communes et les villages ne disposant pas de médecins. Des initiatives similaires pourraient bientôt voir le jour dans d'autres territoires, portées par les collectivités.
Il est cependant apparu, dans le cadre de ces auditions et déplacements, que les territoires, déjà largement investis, ne pouvaient pas résorber à eux seuls la fracture territoriale dans l'accès aux soins , et cela d'autant moins, que les conseils départementaux de l'ordre des médecins n'étaient pas toujours facilitateurs à l'installation de nouveaux praticiens . Un certain nombre d'exemples en témoignent. Les rapporteurs rappellent ainsi qu' il revient à l'État d'exercer sa compétence et de préserver la cohésion nationale en garantissant l'équité territoriale . En la matière, des solutions connues, n'ayant pourtant jamais été expérimentées, doivent être envisagées.
RÉSUMÉ
La revue des différents plans et lois « Santé » adoptés au cours des dix dernières années depuis la loi dite « HPST » conforte la position défendue de longue date par la commission de l'aménagement du territoire et du développement durable : la méthode incitative, constamment retenue, s'est avérée insuffisante et inadaptée à l'ampleur des inégalités territoriales d'accès aux soins et de l'urgence sociale et sanitaire dans les territoires .
À l'heure actuelle, près de 30 % des communes de France, représentant 18 % de la population française, sont classées en zones d'intervention prioritaire (ZIP) et 50 % d'entre elles, représentant 36 % de la population, se trouvent en zones d'action complémentaire (ZAC).
Annoncé par le Président de la République en septembre 2018 comme une étape décisive de la lutte contre les déserts médicaux, le plan « Ma Santé 2022 » est trop peu ambitieux pour résorber la fracture territoriale dans l'accès aux soins, à l'instar de ceux portés par les gouvernements précédents.
Aux yeux des rapporteurs, ces mesures seront, dans leur globalité, insuffisantes pour résorber la fracture sanitaire. La suppression du numerus clausus portée par le Gouvernement pour lutter contre les déserts médicaux constitue une avancée en trompe-l'oeil compte tenu des délais de transmission de la réforme (plusieurs années) et de la question restant en suspens du financement des universités pour accompagner cette évolution.
Pour le reste, le plan « Ma Santé 2022 » et la loi du 24 juillet 2019 ne font que renouveler un remède - le recours aux incitations à l'installation - manifestement insuffisant pour résorber les inégalités territoriales d'accès aux soins . Les rapporteurs constatent que le Gouvernement n'a même pas jugé nécessaire d'évaluer l'efficacité de ces dispositifs, comme l'avait pourtant recommandé la Cour des comptes et comme plusieurs questions écrites de parlementaires l'y invitaient. Au-delà, les rapporteurs se réjouissent de la généralisation du stage en ambulatoire en priorité dans les zones sous-denses pour les étudiants de dernière année de médecine générale, introduit à l'initiative du Sénat et dont la mise en oeuvre et les effets devront être surveillés afin, le cas échéant, de mieux cibler le dispositif sur les territoires sous-dotés et de l'élargir à d'autres spécialités médicales.
Au sentiment d'impuissance des élus locaux et de leurs administrés s'ajoute un sentiment d'impuissance des médecins généralistes exerçant en zones déficitaires . Ces derniers rencontrent aujourd'hui des difficultés à trouver leur successeur, d'autant plus que la profession de généraliste est aujourd'hui moins attractive aux yeux des étudiants médecins. Si les rapporteurs saluent l'inventivité des élus locaux pour attirer des médecins sur leurs territoires, en particulier dans la ruralité, ils rappellent qu' il revient à l'État d'exercer sa compétence et de préserver la cohésion nationale en garantissant l'équité territoriale . En la matière, des solutions connues, n'ayant pourtant jamais été expérimentées en France, doivent être envisagées.
III. RÉPONDRE À L'URGENCE EN RENFORÇANT LA DIMENSION TERRITORIALE DE LA POLITIQUE DE SANTÉ
A. ENTRE INCITATIONS FINANCIÈRES ET COERCITION, LA NÉCESSITÉ D'UNE TROISIÈME VOIE : LA RÉGULATION DES INSTALLATIONS
1. Des incitations financières aux effets manifestement insuffisants
Dans leur rapport d'information consacré à l'égal accès aux soins, les sénateurs Jean-Noël Cardoux et Yves Daudigny 82 ( * ) rappelaient l'émergence tardive de la préoccupation concernant la répartition géographique des professionnels de santé dans les négociations conventionnelles menées par la Caisse nationale de l'assurance maladie.
Les dispositifs actuels visant à inciter les médecins à s'installer dans les zones sous-denses au sens de l'article L. 1434-4 précité du code de la santé publique, sont nombreux, dispersés entre une pluralité d'acteurs (État, collectivités territoriales, Assurance maladie) et parfois peu lisibles pour les principaux intéressés . S'ils n'ont jamais fait l'objet d'un recensement et d'une évaluation générale, comme l'avait relevé la Cour des comptes dans un rapport de 2017 83 ( * ) , le constat d'une aggravation de la situation dans les territoires met en lumière leur manque d'efficacité.
En outre, dans son étude de 2017 précitée consacrée aux déserts médicaux, la DREES relevait qu' « environ 10 % de la population [en] situation de fragilité résident dans une commune qui n'est pas éligible aux aides conventionnelles ». Si le dynamisme global du bassin de vie concerné, notamment la présence d'une commune bien dotée à proximité d'une zone sous-dense, peut expliquer cette situation, elle apparaît toutefois paradoxale au premier abord et invite à améliorer, à tout le moins, le ciblage des aides conventionnelles à l'installation en zones d'intervention prioritaire (ZIP) . Par ailleurs, les zonages, qui déterminent l'éligibilité aux incitations financières, occasionnent bien souvent des effets de bord, pouvant mettre en concurrence des territoires limitrophes ne bénéficiant pas des mêmes soutiens financiers à l'installation.
Il est d'autant plus permis de douter de leur efficacité que les déterminants à l'installation des jeunes médecins sont multiples et en pleine évolution . Une étude publiée par le Conseil national de l'Ordre des médecins 84 ( * ) souligne que, chez 48 % des internes interrogés, les aides financières à l'installation ne déterminent que peu ou partiellement leur installation. D'autres déterminants à l'installation jouent un rôle majeur, notamment les services publics, la proximité familiale, ou encore la présence d'autres professionnels de santé sur le territoire, selon cette étude.
À cet égard, la DREES a constaté que « plus de 80 % des médecins généralistes libéraux de moins de 50 ans exercent en groupe » 85 ( * ) . L'installation des jeunes médecins en zones sous-denses résulte donc de la conjugaison d'un ensemble de facteurs .
Face à cette situation et depuis au moins 2014, la Cour des comptes recommande la mise en place de mesures de régulation de l'offre de soins :
- dans le rapport sur l'application des lois de financement de la sécurité sociale (RALFSS) de 2014, la Cour appelait à étendre, dans les zones en surdensité, le conventionnement conditionnel à toutes les professions, y compris aux médecins, pour mieux équilibrer la répartition des professionnels sur le territoire, et à moduler la prise en charge de cotisations sociales par l'Assurance maladie en fonction de la densité des professionnels de santé sur un territoire donné (recommandation réitérée) ;
- dans le RALFSS 2015, la Cour réitérait sa recommandation sur le conventionnement conditionnel. Elle proposait également de confier aux ARS, dans le maillage issu de la nouvelle carte des régions administratives, la mission de veiller au respect d'une trajectoire pluriannuelle de maîtrise des dépenses d'assurance maladie sur leur territoire. La Cour recommandait également de permettre aux ARS de décliner certains éléments des politiques conventionnelles au niveau régional dans un cadre défini au plan national et dans la limite d'une enveloppe financière prédéterminée.
En 2017, la Cour avait réitéré et précisé ses propositions ( voir encadré ).
Extrait du rapport public thématique de novembre
2017 de la Cour des comptes -
L'avenir de l'Assurance maladie, assurer
l'efficience des dépenses,
responsabiliser les
acteurs
Réguler fortement les installations en soins de ville
La régulation des installations est une nécessité pour obtenir un rééquilibrage des effectifs libéraux en fonction des besoins de santé des populations sur le territoire. Elle peut être recherchée sans remettre en cause la liberté d'installation, à condition de la disjoindre d'un conventionnement automatique avec l'Assurance maladie, celui-ci ne devant intervenir que pour répondre à des besoins de santé identifiés, variables selon les spécialités et les territoires. De telles mesures ont déjà été prises dans d'autres pays. L'Allemagne vient pour sa part de les renforcer.
Deux scénarios sont envisageables :
Le premier consisterait à étendre le conventionnement sélectif à toutes les professions de santé , au premier rang desquelles les médecins, dans l'ensemble des zones les mieux dotées, même si des effets d'installation dans des zones limitrophes sont de nature à en amoindrir la portée. Une condition supplémentaire pourrait être envisagée pour les médecins spécialistes, en n'autorisant les installations dans les zones sur-dotées que pour des médecins exerçant en secteur 1, c'est-à-dire sans dépassement, et en conditionnant dans les zones sous-dotées les installations en secteur 2 à l'adhésion à l'option de pratique tarifaire maîtrisée.
Un second scénario, plus à même de corriger effectivement dans un délai raisonnable les inégalités territoriales constatées, reposerait sur un conventionnement individuel généralisé à l'ensemble du territoire. Celui-ci serait subordonné à la prise en compte des besoins par zone au moyen de la fixation d'un nombre cible de postes conventionnés dans chacune d'entre elles.
Ce scénario pourrait dans une version minimale ne porter que sur les nouvelles installations , ce qui réduirait le rythme de rééquilibrage et présenterait de forts effets d'aubaine.
Dans une option alternative, il pourrait concerner tous les professionnels en exercice ou entrants dans la limite des effectifs-cibles définis par zone . Cette dernière solution, qui ne pourrait être mise en oeuvre que progressivement, par exemple au rythme de la recertification des professionnels de santé 86 ( * ) sur la base de leurs compétences et de leur pratique, comme cela se pratique aux Pays-Bas ou au Royaume-Uni, permettrait de concilier un égal accès aux soins et une plus grande équité entre les patients, tout en garantissant aux professionnels une patientèle suffisamment nombreuse et solvable. À défaut, une alternative qui pourrait être étudiée consisterait à conditionner, à l'issue de l'obtention des études médicales ou paramédicales, une installation en libéral à un exercice professionnel dans des zones sous-denses pour une durée déterminée.
Un recentrage des incitations financières permettrait de dégager des moyens pour aménager, prioritairement dans les secteurs difficiles, le cadre de travail auquel aspirent les nouvelles générations de professionnels de santé : exercice regroupé, concentration sur la pratique médicale grâce à la délégation des tâches administratives, travail avec les pairs, développement des maisons de santé pluri-professionnelles et aménagement des formes sociétaires. En particulier pour les médecins spécialistes, le bénéfice des dispositifs d'aide à l'installation pourrait être conditionné à un exercice permanent ou sous forme de consultations avancées périodiques dans des structures pluri-professionnelles.
Au regard de ces éléments, les rapporteurs jugent indispensable de recenser et d'évaluer enfin l'ensemble des dispositifs incitatifs pour, le cas échéant, supprimer les aides inopérantes . Certaines aides apparaissent précieuses, comme celles actives dans les zones de revitalisation rurale (ZRR) ainsi que Rémy Pointereau, Frédérique Espagnac et Bernard Delcros l'ont récemment relevé 87 ( * ) , mais d'autres ne permettent pas d'améliorer durablement la situation . Les dispositifs actifs en ZRR peuvent également entrer en concurrence avec les mesures visant spécifiquement à favoriser l'installation des médecins dans les zones sous-denses au sens du code de la santé publique, occasionnant des effets de bord : par exemple, des communes du sud de l'Eure, pourtant reconnues « zones d'intervention prioritaire » par l'ARS de Normandie, connaissent des difficultés à attirer des médecins qui préfèrent s'installer dans les territoires limitrophes de l'Orne classés en ZRR. La question de la bonne articulation des différents zonages de soutien à l'attractivité des territoires ruraux avec les zonages prioritaires de la politique d'accès aux soins est donc posée. À cet égard, les rapporteurs rejoignent la proposition des trois auteurs du rapport d'information sur les ZRR visant à créer une « nouvelle géographie prioritaire de la ruralité » qui permettrait de mieux accorder les différents objectifs de la politique de soutien à l'attractivité des territoires ruraux.
Les moyens financiers dégagés par la suppression des aides inefficaces pourraient être affectés à l'augmentation des aides les plus efficaces, dans un objectif de concentration , ou à d'autres leviers de lutte contre les déserts médicaux.
La commission avait d'ailleurs cherché à améliorer le ciblage d'un nouveau dispositif introduit dans le projet de loi relatif à l'organisation et à la transformation du système de santé, à l'initiative de son rapporteur pour avis 88 ( * ) . Cet amendement visait à exclure les zones dans lesquelles est constaté un fort excédent en matière d'offre de soins du droit à l'exonération de cotisations sociales sur les revenus d'activités pour les médecins s'installant dans les trois ans suivant l'obtention de leur diplôme, figurant à l'article 4 bis du projet de loi. L'article a toutefois été supprimé au stade de la commission mixte paritaire.
Les rapporteurs attirent l'attention du Gouvernement sur la nécessité d'évaluer l'efficacité et l'efficience de l'ensemble des aides et incitations à l'installation des médecins dans les territoires sous-denses . Si le rapport du docteur Sophie Augros, publié en septembre 2019 a permis de dresser un premier bilan, d'ailleurs mitigé, des contrats incitatifs mis en place par l'État , l'ensemble des aides conventionnelles devraient également faire l'objet d'une évaluation. Enfin, l'efficacité des aides attribuées par les collectivités territoriales mériterait également d'être évaluée. À ce sujet, plusieurs questions écrites de parlementaires sont restées sans réponse.
Proposition n° 2 : recenser et évaluer enfin la diversité des dispositifs incitatifs à l'installation des professionnels de santé, en particulier les médecins, en supprimant les aides inopérantes, pour affecter, le cas échéant, les crédits ainsi libérés à l'augmentation des aides les plus efficaces ou à d'autres leviers de lutte contre les déserts médicaux.
2. Le recours à la coercition, scénario retenu par certains pays européens et envisagé par la Cour des comptes
Une deuxième voie, alternative à la politique d'incitation, consiste à contraindre l'installation des professionnels de santé sur le territoire . Comme l'illustre l'encadré ci-dessous, cette solution a été retenue dans certains pays pour lutter contre les déserts médicaux.
Déserts médicaux : le recours
à la coercition
comme solution en Autriche et en
Suisse
En Autriche , le principe de la libre installation s'applique seulement pour les médecins non conventionnés, contrairement aux médecins conventionnés qui font l'objet d'une restriction. Des contrats globaux régulent leur installation ; pour être bénéficiaire d'un conventionnement, le médecin fait l'objet d'une procédure de recrutement. Une planification géographique des installations de médecins est organisée autour des besoins futurs et de la densité médicale des circonscriptions médicales.
En Suisse , l'ordonnance relative à la limitation de l'admission des fournisseurs de prestations à pratiquer la charge de l'assurance maladie obligatoire a été prorogée jusqu'au 30 juin 2021. Celle-ci permet aux cantons « de limiter, au besoin, le nombre de médecins pratiquant à la charge de l'AOS [assurance obligatoire des soins] sur leur territoire et de piloter le secteur des soins ambulatoires » 89 ( * ) .
En outre, un projet de réforme de la loi fédérale sur l'assurance maladie (LAMal) est en cours et prévoit notamment la possibilité pour les cantons de « réguler eux-mêmes l'offre de soins , selon leurs besoins. Ils pourront fixer des nombres maximaux dans un ou plusieurs domaines de spécialité et dans certaines régions s'ils entendent limiter le nombre de médecins admis à pratiquer à la charge de la LAMal, en tenant compte de leurs taux d'activité et en se coordonnant pour tenir compte de la mobilité des patients. Ces nombres maximaux s'appliqueront à l'ensemble des médecins pratiquant à la charge de l'assurance obligatoire des soins dans le secteur ambulatoire du canton , qu'ils pratiquent en cabinet ou dans une institution de soins ambulatoires, y compris dans le domaine ambulatoire des hôpitaux. Les cantons pourront également bloquer toute nouvelle admission de médecin s'ils constatent une hausse importante des coûts dans un ou plusieurs domaines de spécialité » 90 ( * ) .
La contrainte à l'installation constitue par ailleurs un des scenarii envisagés par la Cour des comptes 91 ( * ) (voir supra.) pour lutter efficacement contre les inégalités d'accès aux soins. Le mécanisme préconisé par la Cour consisterait en un conventionnement individuel généralisé , reposant sur la fixation d'un nombre cible de postes conventionnés par zone sur l'ensemble du territoire français .
Par ailleurs, les rapporteurs rappellent que 87 % des personnes interrogées dans un sondage IFOP pour le JDD, largement repris, souhaitent obliger les médecins à s'installer dans les zones sous-denses 92 ( * ) . En outre, l'étude IFOP précitée sur Les médecins généralistes et le plan Santé relève que 41 % des médecins généralistes considèrent l'obligation temporaire de l'installation en zone désertée comme un des meilleurs outils pour lutter contre les inégalités territoriales d'accès aux soins . Si cette proportion atteint 18 % pour les médecins généralistes exerçant leur activité depuis moins de 15 ans, elle atteint 50 % chez les médecins exerçant depuis 30 ans ou plus.
Conscients qu'une telle approche porterait une forte atteinte à la liberté d'installation des médecins , bien qu'elle soit justifiée par un motif d'intérêt général i.e. l'égal accès aux soins, les rapporteurs proposent d'adopter une troisième voie équilibrée, permettant de dépasser l'opposition entre incitation et coercition , en régulant les installations des médecins en zones sur-denses.
3. La nécessité d'une troisième voie : la régulation des installations en zones sur-denses
La régulation des installations en zones sur-denses constituait un des scenarii préconisé par la Cour des comptes dans son rapport de 2017.
Le mécanisme proposé consiste en un conventionnement sélectif dans les zones sur-dotées. Selon un tel dispositif, le conventionnement d'un médecin à l'Assurance maladie ne serait autorisé que dans le cas d'un départ d'un autre médecin (principe « une arrivée pour un départ »). Cette mesure permettrait de renforcer l'accès aux soins dans tous les territoires, en réorientant progressivement les installations des médecins vers les zones intermédiaires et les zones sous-denses . Elle offrirait par ailleurs une solution équilibrée, préservant la liberté d'installation des médecins, tout en apportant une réponse pour les territoires les moins dotés.
Il convient également de rappeler qu'un conventionnement sélectif a été introduit pour plusieurs professions de santé, avec des résultats positifs sur la répartition des professionnels ( voir encadré ).
Le conventionnement sélectif des
infirmières, sages-femmes
et masseurs
kinésithérapeutes
Dès 2008 , la convention nationale destinée à organiser les rapports entre les infirmières et infirmiers libéraux et l'Assurance maladie prévoyait que « dans les zones « sur-dotées », l'accès au conventionnement d'une infirmière ne peut intervenir que si une autre infirmière cesse son activité définitivement dans la zone considérée » .
Depuis 2012 , la convention des sages-femmes dispose que « dans les zones « sur-dotées », l'accès au conventionnement ne peut intervenir que si une sage-femme cesse son activité ou la réduit d'au moins 50 % par rapport à son activité observée au cours des deux années précédentes » .
Un dispositif de conventionnement sélectif dans les zones sur-dotées a également été introduit en 2012 pour les masseurs kinésithérapeutes : le professionnel ne peut être conventionné uniquement dans l'hypothèse de la cessation d'activité d'un autre professionnel.
Cumulé avec la démographie dynamique de ces professions , le conventionnement sélectif a eu un effet notable sur la répartition de ces professionnels sur le territoire (voir I ). À titre d'exemple, la progression des effectifs d'infirmiers dans les zones très sous-dotées a été de 33 % entre 2008 et 2011 à la suite de la mise en place de mesures de conventionnement sélectif, avec une baisse de 3 % des effectifs dans les zones sur-dotées . Entre 2011 et 2014, le dispositif a été consolidé et les installations ont augmenté de près de deux points dans les zones très sous-dotées, quand il baissait de 13 points en zones sur-dotées 93 ( * ) .
S'appuyant sur ces constats, ainsi que sur les préconisations de la Cour des comptes, la commission de l'aménagement du territoire et du développement durable avait proposé l'introduction d'un conventionnement sélectif pour les médecins libéraux dans le cadre du débat sur le projet de loi relatif à l'organisation et à la transformation du système de santé 94 ( * ) . Cette option a été écartée par le Gouvernement .
Amendement du rapporteur pour avis Jean-François Longeot, au nom de la commission de l'aménagement du territoire et du développement durable, au projet de loi relatif à l'organisation et à la transformation du système de santé : le conventionnement sélectif
I. - Après le 20° de l'article L. 162-5 du code de la sécurité sociale, il est inséré un 21° ainsi rédigé :
« 21°Les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ainsi que, le cas échéant, les mesures de limitation d'accès au conventionnement dans les zones d'exercice définies par l'agence régionale de santé dans lesquelles est constaté un fort excédent en matière d'offre de soins. »
II. - Le chapitre I er du titre III du livre I er de la quatrième partie du code de la santé publique est ainsi modifié :
Après l'article L. 4131-6, il est inséré un article L. 4131-6-1 ainsi rédigé :
« Art. L. 4131-6-1. I. - En l'absence de conclusion d'accord dans les conditions prévues au 20 bis de l'article L. 162-5 du code de la sécurité sociale, dans les douze mois suivant la promulgation de la loi n° .... du ... relative à l'organisation et à la transformation du système de santé, l'accès des médecins au conventionnement est régulé dans les conditions suivantes :
« Le directeur général de l'agence régionale de santé détermine par arrêté, après concertation avec les organisations syndicales représentatives des médecins, les zones dans lesquelles est constaté un fort excédent en matière d'offre de soins. Dans ces zones, le conventionnement à l'Assurance maladie d'un médecin libéral ne peut intervenir qu'en concomitance avec la cessation d'activité libérale d'un médecin exerçant dans la même zone.
« L'alinéa précédent cesse d'avoir effet à la date d'entrée en vigueur de l'accord prévu au 20°de l'article L. 162-5 du code de la sécurité sociale.
« Un décret, pris après avis du Conseil national de l'ordre des médecins, fixe les conditions d'application du présent article. »
En Allemagne et quoi que l'on puisse entendre parfois, le cadre constitutionnel n'a pas changé et l' article 12 de la Loi fondamentale protège toujours le libre choix de la profession et du lieu de travail tout en admettant que la loi puisse poser des restrictions aux conditions d'exercice et par conséquent à la liberté d'installation. Le cadre légal vient d'ailleurs d'être modifié par la loi du 6 mai 2019 sur l'amélioration des délais de rendez-vous et de la qualité des soins . Le principe demeure la planification et l'autorisation préalable à l'installation des médecins conventionnés , sous l'égide des fédérations régionales des médecins (personnes de droit public), qui signent également les conventions collectives avec les Caisses d'assurance maladie.
La loi de 2019 a même tendance à renforcer les compétences et les moyens du Comité fédéral commun ( Gemeinsamer Bundesauschuss - G-BA), placé sous la tutelle du ministre de la Santé et organe de gestion autonome du système de santé, qui rassemble les représentants des médecins, des hôpitaux et des Caisses d'assurance maladie. Il dispose par ailleurs du pouvoir réglementaire de mise en oeuvre du cadre légal.
Les Länder sont désormais associés à la procédure d'autorisation d'installation des médecins , qui comprend un droit à l'information préalable, la faculté de donner un avis, le droit de participer aux réunions de prise de décision, le droit de déposer une motion pour enclencher une procédure. Les Länder peuvent définir des zones en milieu rural dans lesquelles l'installation des médecins est libre, sans tenir compte des limitations décidées par les comités régionaux rassemblant représentants des médecins et Caisses d'assurance maladie.
Les rapporteurs appellent enfin les médecins à se saisir au plus vite de l'article 9 de la loi du 24 juillet 2019, introduit au Sénat à l'initiative de la commission , créant une obligation pour les conventions médicales entre l'Assurance maladie et les médecins de « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ».
Proposition n° 3 : engager au plus vite la négociation entre l'Assurance maladie et les médecins prévue par la loi du 24 juillet 2019 pour « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ».
À défaut, dans la continuité des travaux de la commission lors des récents débats parlementaires, l'instauration d'un conventionnement sélectif, troisième voie entre l'incitation et la coercition , devrait être sérieusement envisagée.
Aujourd'hui cette mesure de régulation est souhaitée par des associations d'élus locaux , comme l'Association des maires ruraux (AMRF) et l'Association des petites villes de France (APVF), qui se sont notamment exprimées pour la mise en place d'une obligation d'installation de deux ans après les études de médecine. Ces associations proposent également, avec Villes de France, l'instauration d'un conventionnement sélectif en zones sur-denses.
Proposition n° 4 : à défaut, mettre en oeuvre à moyen terme un système dit de conventionnement sélectif, afin de limiter les installations des médecins dans les zones sur-dotées selon un principe « une arrivée pour un départ », demandé par de plus en plus d'acteurs, qu'ils soient élus locaux ou hospitaliers.
B. ADAPTER LE SYSTÈME DE SOINS À LA RÉALITÉ DES TERRITOIRES
L'instauration d'une régulation de l'offre de soins , troisième voie entre l'incitation à l'installation et la coercition, constitue une priorité absolue pour résorber les inégalités d'accès aux soins.
Parallèlement , la lutte contre les déserts médicaux doit s'appuyer sur des mesures complémentaires , qui doivent être dès à présent engagées pour mieux adapter l'organisation et le système de soins à la réalité des territoires.
1. Améliorer l'organisation territoriale du système de santé en repensant la gouvernance des ARS et en assurant la permanence des soins non programmés dans les territoires
Malgré les lois de décentralisation, l'organisation de notre système de santé est demeurée très jacobine. Emmanuel Vigneron a déjà eu l'occasion de rappeler que la régionalisation de la politique de santé n'a historiquement que peu de rapport avec une volonté de décentralisation mais qu'elle s'explique par des circonstances historiques particulières (lutte contre les épidémies à l'échelle régionale, organisation des services de santé des armées pendant la Grande guerre). Si une volonté de planification de la politique de santé à l'échelle régionale s'est développée à partir du XIX e siècle, elle demeure toutefois centrée sur l'hôpital et davantage guidée par des motifs de rationalisation de l'offre médicale que par un souci de mieux approcher les réalités des territoires, aux yeux des rapporteurs.
Par ailleurs, certains auteurs, comme le professeur Didier Truchet 95 ( * ) , considèrent même qu'un mouvement de centralisation « inéluctable » s'est opéré lors des dernières décennies . Diverses raisons expliquent cette tendance : technicité croissante de la matière, coût des dépenses de santé, multipolarité du système...
Pourtant, si une décentralisation de la politique de santé est aujourd'hui difficilement envisageable, une territorialisation accrue semble nécessaire , afin de mieux adapter notre système de soins à la réalité des territoires. Les élus reprochent trop souvent l'action isolée des ARS, nuisant aux synergies territoriales et, en conséquence, à la coconstruction des politiques de santé à l'échelle territoriale.
Un renforcement des relations entre les collectivités territoriales et les ARS est ainsi indispensable . Les ARS pourraient notamment jouer un rôle de coordination dans l'élaboration des projets locaux de santé, comme le préconisait le Conseil économique, social et environnemental dans son rapport sur les déserts médicaux 96 ( * ) .
La loi du 24 juillet 2019 constitue à cet égard un rendez-vous manqué . Son article 19 prévoit certes la présence de parlementaires dans les conseils territoriaux de santé et son article 22 dispose par ailleurs que le directeur général ou le directeur de la délégation départementale de l'ARS présente au moins une fois par an, aux élus locaux de chaque département, le bilan de la mise en oeuvre de la politique de santé sur le territoire du département. Ces derniers peuvent en outre demander l'inscription d'une question à l'ordre du jour et solliciter également l'organisation d'une réunion si les circonstances le justifient.
Si ces mesures semblent à première vue répondre à l'objectif d'une meilleure association des élus locaux à la mise en oeuvre de la politique de santé, elles constituent en réalité des mesures d'affichage politique et faiblement normatives.
Les dispositions qui auraient permis un renforcement réel du poids des collectivités territoriales au sein de la gouvernance des ARS ont finalement été exclues du texte ou rejetées. Ainsi, le Sénat avait adopté une disposition prévoyant que la présidence du conseil de surveillance des ARS soit confiée au président du conseil régional 97 ( * ) , avant que cette disposition ne soit supprimée au cours de la commission mixte paritaire 98 ( * ) . Cette mesure, résultant d'une amélioration du texte, entre la commission 99 ( * ) et la séance, à l'initiative conjointe du président de la commission des affaires sociales Alain Milon et de René-Paul Savary, constituait l'article 19 bis AA du texte. Les rapporteurs rappellent à cet égard qu'un rapport de 2014 fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales du Sénat par Jacky Le Menn et Alain Milon 100 ( * ) appelait à « démocratiser le conseil de surveillance » des ARS et recommandait d' élire son président au sein du collège des collectivités territoriales.
Les rapporteurs renouvellent leur souhait de voir l'organisation institutionnelle et la gouvernance des ARS revues en profondeur . Celles-ci comportent actuellement un conseil de surveillance et un directoire. Or, cette organisation ne permet pas d'associer l'ensemble des parties prenantes agissant dans le domaine de la santé à l'échelle d'un territoire. D'autant que le conseil de surveillance des ARS est présidé par le représentant de l'État dans la région et, sur un total de 25 membres ayant voix délibérative, figurent seulement quatre ou cinq représentants des collectivités territoriales, aux termes de l'article D. 1432-15 du code de la santé publique. La piste d'un remplacement du système de gouvernance dualiste des ARS (directoire et conseil de surveillance) par un système moniste resserré autour d'un conseil d'administration, avec éventuellement une dissociation des fonctions de président et de directeur général, devrait donc être étudiée.
Proposition n° 5 : repenser l'organisation institutionnelle et la gouvernance des ARS pour garantir une meilleure association des collectivités territoriales à la gouvernance de la politique de santé.
Les rapporteurs estiment par ailleurs que les communautés professionnelles territoriales de santé (CPTS) , consacrées par les lois de 2016 et de 2019 comme des leviers majeurs de refonte de l'organisation territoriale des soins, doivent être pleinement exploitées pour garantir la permanence des soins non programmés dans les territoires. Les CPTS pourraient par exemple constituer un cadre pertinent pour l'organisation d'un système de garde à l'échelle des cantons . Les gardes pourraient être assurées jusqu'en fin de journée, pour éviter un report des patients sur les urgences. Un tel service de garde pourrait se développer en parallèle du déploiement des maisons de services au public dans tous les cantons de France, annoncé par le Président de la République en avril 2019.
Lors de l'examen du projet de loi d'organisation et de transformation du système de santé de 2019, la commission de l'aménagement du territoire et du développement durable avait ainsi proposé que les modalités d'organisation du système de garde par les CPTS soient déterminées dans le cadre des négociations conventionnelles avec l'Assurance maladie.
Amendement de M. Longeot, au nom de la
commission
de l'aménagement du territoire et du développement
durable,
au projet de loi relatif à l'organisation et à la
transformation
du système de santé : le
système
de garde à l'échelle des cantons
Après la première phrase du dernier alinéa de l'article L. 162-14-1 du code de la sécurité sociale, il est inséré une phrase ainsi rédigée :
« Ces accords déterminent également les modalités selon lesquelles les professionnels de santé relevant des communautés professionnelles territoriales de santé s'organisent entre eux pour assurer un service de garde dans chaque canton. »
2. Prolonger les partages de compétences entre professionnels de santé pour libérer du temps médical
La loi du 24 juillet 2019 a renforcé les partages de compétences, en réformant le régime juridique des protocoles de coopération ou en prévoyant des extensions législatives de compétences (notamment pour les pharmaciens) (voir supra ).
Notre système de santé, toujours très médico-centré, mériterait de s'appuyer plus largement sur des professions globalement mieux réparties sur le territoire pour rapprocher l'offre de soins au plus près des besoins. Cette piste était d'ailleurs déjà évoquée dans le rapport de 2013 de la commission Déserts médicaux : agir vraiment .
a) Transformer l'essai des pratiques avancées
Il convient tout d'abord d'envisager un assouplissement du régime des pratiques avancées pour libérer du temps médical dans les territoires. L'article L. 4301-1 du code de la santé publique qui définit ce régime général ne remet pas en cause le rôle pivot du médecin , les professionnels paramédicaux de pratiques avancées n'ayant pas vocation à exercer en premier recours. Ce régime juridique préservant donc largement le contrôle du médecin, l'autonomie des infirmiers de pratiques avancées (IPA) 101 ( * ) , dont les premières cohortes ont terminé en juin dernier leur cycle de formation de deux ans, ne sera que relative . En outre, des inquiétudes ont récemment été exprimées par les nouveaux IPA quant à leur niveau de rémunération , déterminé selon les modalités fixées par l'avenant n° 7 à la convention nationale des infirmiers, signé le 4 novembre dernier 102 ( * ) . Les rapporteurs rappellent pourtant que l'attractivité de la profession , et par là même la capacité à former une masse critique d'IPA , déterminera largement l'efficacité du dispositif dans la lutte contre les déserts médicaux.
Par ailleurs, bien que la DGOS affirme travailler, en concertation avec les professionnels, à la déclinaison du régime général pour d'autres professions paramédicales (masseurs-kinésithérapeutes, opticiens...), près de quatre ans après le vote de la loi de modernisation de notre système de santé, les rapporteurs ne peuvent que constater le retard pris dans sa mise en oeuvre , alors même que le Gouvernement affirme vouloir faire des pratiques avancées un levier de lutte contre les déserts médicaux.
Proposition n° 6 : pour libérer du temps médical dans les territoires, prolonger les partages de compétences en autorisant un exercice plus autonome des professions paramédicales par l'assouplissement du régime des pratiques avancées.
b) Des extensions législatives de compétences à envisager
Bien que la loi du 24 juillet 2019 permette d'étendre les compétences de certaines professions de santé , d'autres extensions législatives devraient être ponctuellement envisagées , pour libérer du temps médical dans les territoires, sans porter atteinte à la sécurité des soins. Dès lors, la commission invite le Gouvernement à s'appuyer sur les réseaux de professionnels existants, comme les pharmaciens ou encore les opticiens (12 700 points de vente en France).
Les rapporteurs relèvent à cet égard que selon l'étude de l'IFOP précitée sur Les médecins généralistes et le plan Santé , 56 % des médecins considèrent la délégation de certaines tâches médicales comme un des meilleurs outils de lutte contre les déserts médicaux. Cette proportion monte même à 71 % pour les médecins ayant moins de 15 ans d'exercice .
À titre d'exemple, il pourrait être envisagé de permettre aux pharmaciens correspondants 103 ( * ) de prescrire des examens de biologie médicale pour les patients atteints de pathologies chroniques, dans le cadre de l'exercice coordonné, en complément de la faculté de renouveler et d'adapter les traitements chroniques. Les rapporteurs rappellent à cet égard que 97 % de la population métropolitaine vit à moins de dix minutes en voiture d'une officine. Ils préconisent par ailleurs de supprimer les restrictions au droit de prescription des sages-femmes 104 ( * ) , aujourd'hui limité par des listes fixées par voie réglementaire.
Proposition n° 7 : envisager de nouvelles extensions législatives de compétences, pour libérer du temps médical dans les territoires, sans porter atteinte à la sécurité des soins.
3. Soutenir le déploiement de la télémédecine pour rapprocher les soins des populations dans les territoires sous-dotés
Sans pouvoir résoudre à elles seules la problématique des déserts médicaux, les technologies numériques appliquées en santé constituent une opportunité pour développer l'offre de soins dans les zones sous-denses et rapprocher les patients des médecins. Le potentiel de la télémédecine est double : tout en facilitant la couverture sanitaire de populations en zones sous-denses, elle peut aussi contribuer à libérer du temps médical dans ces territoires.
Dans une tribune publiée par Le Parisien en septembre 2019 105 ( * ) , des élus locaux ont ainsi appelé le Gouvernement « à faire de la télémédecine une priorité pour lutter contre les déserts médicaux » et « [une] solution alternative, complémentaire » aux « deux visions » constamment convoquées dans le débat public, « incitative d'un côté et quasi coercitive de l'autre ». À l'instar de la régulation en zones sur-denses, la télémédecine permettra donc de dépasser l'opposition incitation / coercition et pourra ainsi constituer une forme de troisième voie.
Le contexte est favorable à un changement d'échelle du recours à la télémédecine. Premièrement, la loi de financement de la sécurité sociale pour 2018 106 ( * ) a inscrit la télémédecine dans un régime de droit commun , mettant fin à la phase expérimentale qui en limitait jusqu'alors le déploiement. Deuxièmement, l'avenant n° 6 à la Convention médicale, signé le 14 juin 2018, a défini les conditions de prise en charge par l'Assurance maladie des activités de télémédecine. Cette double évolution a permis la prise en charge par l'Assurance maladie des téléconsultations depuis septembre 2018 . L'article 53 de la loi du 24 juillet 2019 a enfin prolongé cette dynamique en autorisant les pharmaciens et les auxiliaires médicaux à réaliser des actes par le biais des technologies de l'information et des communications via la reconnaissance du « télésoin ».
Pourtant, les premiers résultats du déploiement de la télémédecine sont décevants : en septembre 2019, soit un an après sa généralisation, seulement 60 000 actes en ligne ont été remboursés , alors même que l'Assurance maladie tablait sur 500 000 consultations annuelles et 1,3 million d'ici à 2021. En outre, seulement 16 % des bénéficiaires résidaient en zones rurales , les plus exposées à la pénurie de médecins.
Ce déploiement inégal de la télémédecine sur le territoire s'explique par deux facteurs principaux . Premièrement, les acteurs du secteur interrogés par les rapporteurs estiment que la télémédecine a pour l'heure été principalement portée par des médecins en mesure de dégager du temps médical pour s'adapter à cette nouvelle pratique (autrement dit, des médecins pratiquant en zones sur-dotées ou intermédiaires). Deuxièmement, le moindre recours à la télémédecine en zone rurale confirme les craintes que la commission avait déjà exprimées lors de l'examen du projet de loi au printemps 2019 concernant les modalités de remboursement des téléconsultations, fixées par l'avenant n° 6 à la Convention médicale.
Ce dernier permet en effet la prise en charge des téléconsultations pour les patients disposant d'un médecin traitant , ou à titre dérogatoire, pour les patients ne disposant pas de médecin traitant, à la condition cependant de consulter un médecin relevant d'une organisation territoriale, et notamment d'une CPTS. Or, comme l'avait relevé le rapport pour avis fait au nom de la commission 107 ( * ) , le « déploiement des CPTS sur l'ensemble du territoire est aujourd'hui incomplet et devrait être atteint uniquement à l'été 2021, selon l'objectif du gouvernement. D'ici là, les assurés résidant dans un « désert médical » subissent une double peine : déjà exclus d'une prise en charge présentielle, ils pourraient bientôt être exclus de la télémédecine, faute de pouvoir bénéficier d'un remboursement dans le cadre posé actuellement par l'avenant n° 6 ».
Les acteurs du secteur interrogés par les rapporteurs confirment cette crainte : la quasi-intégralité des actes de télémédecine qui ont été remboursés par l'Assurance maladie a été effectuée auprès de patients disposants d'un médecin traitant. Les déserts médicaux n'ont donc pas bénéficié de la première année de déploiement de la télémédecine. A cadre constant, cette situation pourrait perdurer, considérant qu'un nombre croissant de nos concitoyens éprouvent des difficultés à trouver un médecin traitant : selon une enquête UFC-Que Choisir de novembre 2019 108 ( * ) , 44 % des médecins généralistes refusent ainsi de prendre des nouveaux patients.
Plus que jamais, il est urgent de créer un cadre dérogatoire pour les patients résidant en zones sous-denses , a minima le temps que les CPTS puissent pleinement se déployer sur le territoire. Le remboursement sans condition par l'Assurance maladie des téléconsultations doit donc être garanti pour les patients résidant en zones sous-denses.
Enfin, la carte des déserts médicaux se superposant parfois à celle des zones blanches ou des zones non couvertes par le très haut débit, les rapporteurs rappellent que la résorption de la fracture numérique constituera une condition sine qua non à la résorption des inégalités territoriales d'accès aux soins. Les objectifs du plan France très haut débit (parmi lesquels la couverture intégrale du territoire en très haut débit d'ici 2022) et du New Deal mobile (visant notamment à résorber les zones blanches par un dispositif de couverture ciblée) devront donc être tenus afin de faire de la télémédecine un remède pour les zones sous-denses. En attendant, des solutions pragmatiques pourraient être trouvées dans le cadre des CPTS pour favoriser l'installation de cabines de télémédecine dans les endroits facilement accessibles par les patients et bénéficiaires du très haut débit, comme dans les pharmacies, globalement bien réparties sur le territoire.
Proposition n° 8 : modifier l'avenant n° 6 à la Convention médicale pour garantir le remboursement sans condition par l'Assurance maladie des téléconsultations pour les patients résidant en zones sous-denses.
RÉSUMÉ
Les dispositifs actuels visant à inciter les médecins à s'installer dans les zones sous-denses sont aujourd'hui nombreux, dispersés entre une pluralité d'acteurs (État, collectivités territoriales, Assurance maladie) et parfois peu lisibles pour les principaux intéressés . S'ils n'ont jamais fait l'objet d'un recensement exhaustif et d'une évaluation générale, malgré des demandes parlementaires réitérées, comme l'avait relevé la Cour des comptes dans son rapport de 2017, le constat d'une aggravation de la situation dans les territoires met en lumière leur manque d'efficacité.
Au regard de ces éléments, les rapporteurs jugent indispensable de recenser et d'évaluer l'ensemble des dispositifs incitatifs , pour le cas échéant, supprimer les aides inopérantes. Les crédits ainsi libérés pourraient être affectés à l'augmentation des aides les plus efficaces ou à d'autres leviers de lutte contre les déserts médicaux.
Par ailleurs, conscients que l'approche coercitive pourrait limiter la liberté d'installation des médecins, les rapporteurs proposent d'adopter une troisième voie équilibrée, permettant de dépasser l'opposition entre incitation et coercition, en régulant les installations des médecins en zones sur-denses : l'instauration d'un conventionnement sélectif en zones sur-denses sur le principe « 1 arrivée pour 1 départ ».
Ce dispositif a été mis en place pour plusieurs professions de santé et, cumulé avec la démographie dynamique de ces professions, a eu un effet notable sur la répartition de ces professionnels sur le territoire. D'autres pays ont déjà fait le choix de mesures coercitives comme l'Autriche ou la Suisse. L'Allemagne a mis en place un dispositif proche du conventionnement sélectif évoqué par la Cour des comptes.
Dans l'attente de l'introduction d'un mécanisme comparable, les rapporteurs appellent les médecins à se saisir au plus vite de l'article 9 de la loi du 24 juillet 2019 , introduit au Sénat à l'initiative de la commission, créant une obligation pour les conventions médicales entre l'Assurance maladie et les médecins de « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ».
Désormais, des associations d'élus locaux comme l'Association des maires ruraux (AMRF) et l'Association des petites villes de France (APVF) s'expriment pour la mise en place d'une obligation d'installation de deux ans après les études de médecine. Ces associations proposent également, avec Villes de France, l'instauration d'un conventionnement sélectif en zones sur-denses. La loi du 24 juillet 2019 constitue à cet égard un rendez-vous manqué.
En complément, il est nécessaire de mieux adapter le système de soins à la réalité des territoires. Cela passe par :
- un renforcement de l'association des collectivités territoriales à la définition et à la mise en oeuvre de la politique de santé ;
- une réforme de la gouvernance des ARS ;
- la poursuite des partages de compétences entre professionnels de santé , pour libérer du temps médical ;
- un soutien renforcé au déploiement de la télémédecine pour rapprocher les soins des populations dans les territoires sous-dotés.
*
* *
Le constat est très largement partagé : comme l'attestent les chiffres, les politiques publiques ont échoué depuis 20 ans à inverser la tendance d'un accroissement des inégalités territoriales dans l'accès aux soins puisque celles-ci se sont même accrues.
Pourtant, en dix ans, trois gouvernements successifs ont fait adopter des lois censées régler le problème. Persévérer dans la même voie, celle des mesures incitatives coûteuses et insuffisamment efficaces, ne permettra pas de résorber les déserts médicaux. Il est donc aujourd'hui temps d'appliquer des solutions pragmatiques, connues de tous mais jamais expérimentées en France, en dépit de leurs résultats probants à l'étranger.
EXAMEN EN COMMISSION
Réunie le mercredi 29 janvier 2020, la commission a examiné le rapport d'information fait par le groupe de travail sur les déserts médicaux.
M. Hervé Maurey , président, co-président du groupe de travail . - Avec M. Jean-François Longeot, nous allons désormais vous présenter une communication sur les déserts médicaux : il s'agit de dresser un bilan des auditions réalisées en 2018 par le groupe de travail sur les déserts médicaux que nous coprésidons avec M. Jean-François Longeot et de publier un rapport d'information, si vous en êtes d'accord, pour faire le point sur ce sujet, quelques mois après l'entrée en vigueur de la dernière loi « Santé » du 24 juillet 2019.
Dix ans après l'adoption de la loi Bachelot, le moins que l'on puisse dire est que les politiques mises en place par les gouvernements successifs ne sont pas parvenues à lutter efficacement contre les inégalités territoriales d'accès aux soins : la fracture sanitaire continue de se creuser entre les territoires et s'ajoute aux multiples fractures qui traversent notre pays. Ce sont d'ailleurs les mêmes territoires qui connaissent des difficultés en matière de mobilités, d'offre de soins, d'accès au numérique et aux services publics.
Si nous n'agissons pas rapidement, la situation va encore s'aggraver, car la démographie médicale continuera à baisser dans les prochaines années avant que la suppression du numerus clausus , votée cette année, ne produise enfin ses effets.
Les travaux de notre commission sur les déserts médicaux sont nombreux et témoignent de l'attention constante que nous avons accordée à la problématique de l'égal accès aux soins dans les territoires, qui porte une atteinte insupportable au pacte républicain et à notre contrat social.
En 2013, j'avais été nommé rapporteur d'un groupe de travail présidé par notre collègue Jean-Luc Fichet et dont les travaux avaient abouti à la publication du rapport Déserts médicaux : agir vraiment . Ce rapport proposait 16 mesures pour lutter contre les déserts médicaux, en particulier la mise en oeuvre d'un système de régulation des installations de médecins généralistes avec un conventionnement sélectif à l'Assurance maladie sur le principe « une arrivée pour un départ » dans les zones déjà fortement dotées en médecins. Je proposais également de soutenir le développement de la télémédecine, de libérer du temps médical dans tous les territoires en augmentant les compétences de certaines professions de santé qui sont mieux réparties sur le territoire comme les pharmaciens, les orthoptistes ou encore les sages-femmes, et de réformer les études médicales pour améliorer la prise en compte, par les futurs médecins, des préoccupations des territoires.
En 2015, la commission s'était saisie pour avis du projet de loi de modernisation de notre système de santé. Notre rapporteur Jean-François Longeot avait alors proposé plusieurs amendements qui reprenaient les recommandations du rapport de 2013 et visaient à instaurer un conventionnement sélectif en zones sur-dotées pour les nouvelles installations de médecins généralistes.
En 2018, deux ans après l'entrée en vigueur de cette loi, nous avions souhaité relancer les travaux de la commission sur ce sujet avec M. Jean-François Longeot et le bureau avait décidé de créer un groupe de travail dans le contexte de la présentation du plan « Ma Santé 2022 » par le Président de la République et de la nomination de trois délégués nationaux à l'accès aux soins.
Notre groupe de travail, composé de 18 sénatrices et sénateurs représentant l'ensemble des sensibilités politiques de notre assemblée, a procédé à une demi-douzaine d'auditions et deux tables rondes aux mois d'octobre et décembre 2018.
En 2019, le Grand Débat qui s'est tenu à la suite du mouvement des gilets jaunes a placé l'accès aux soins en tête des préoccupations des Français alors même que le Président de la République ne l'avait pas identifié comme un thème de réflexion dans sa lettre aux Français. Dans le prolongement de ce Grand Débat et du plan « Ma Santé 2022 », la ministre des affaires sociales et de la santé a présenté au Parlement un projet de loi relatif à l'organisation et à la transformation du système de santé et notre commission s'en était saisie pour avis.
Notre rapporteur Jean-François Longeot avait alors proposé à la commission d'adopter 30 amendements avec trois préoccupations majeures : accompagner la suppression du numerus clausus et la réforme des études de santé par des mesures permettant de rapprocher les étudiants en médecine des territoires ; réguler l'offre de soins et réaffirmer le principe d'égal accès aux soins sur l'ensemble du territoire ; alléger les contraintes administratives pesant sur les professionnels, développer les partages de compétences et mettre le numérique au service des populations pour libérer du temps médical.
Aujourd'hui, la situation est toujours aussi grave et a des conséquences sur la mortalité précoce dans de nombreux départements, comme l'ont montré les travaux du géographe Emmanuel Vigneron, avec des phénomènes de perte de chance : une commune sur trois connaît des difficultés en matière d'accès aux soins ; entre 6 et 8 millions de personnes vivent dans un désert médical ; les écarts de densité entre départements varient de 1 à 3 pour les médecins généralistes et de 1 à 8 pour les spécialistes, voire même de 1 à 24 pour les pédiatres. Je rappelle enfin que, selon différentes estimations, les inefficiences dans l'allocation des ressources médicales sur le territoire coûteraient entre 1 et 5 milliards d'euros par an au système de santé. Tous ces constats s'appuient sur des données élaborées par les services de l'État.
Plus grave encore, personne dans les ministères n'est en mesure de donner des chiffres consolidés et précis sur l'efficacité des multiples mesures financières visant à inciter les médecins à s'installer dans les territoires où la population a besoin d'eux ! J'ai moi-même posé cinq questions écrites aux différents ministres de la santé depuis 2011 et je n'ai jamais eu de réponse... Il s'agit donc d'un scandale sanitaire et financier.
Alors que la situation française est plus dégradée que dans d'autres pays de l'OCDE, avec une densité médicale dans les zones rurales françaises plus faible que la moyenne de l'OCDE, nous continuons de regarder ailleurs.
D'autres pays comme l'Allemagne, l'Espagne, la Belgique, la Suisse ou encore la Grande-Bretagne ont mis en place des systèmes contraignants de régulation des installations. En France, loin de s'inspirer de ces exemples, les gouvernements successifs continuent de repousser des mesures de régulation allant moins loin que celles en vigueur chez nos voisins et qui sont proposées par un grand nombre de parlementaires depuis des années. De même, certaines professions comme les infirmiers ou les masseurs-kinésithérapeutes ont fait l'objet de mesures de régulation de type conventionnement sélectif qui ont démontré leur efficacité.
Je rappelle également que les collectivités territoriales se mobilisent pleinement pour pallier l'inaction de l'État. Elles tentent d'attirer des médecins par tous les moyens possibles, avec plus ou moins de succès, et font preuve d'une très grande inventivité à travers des « opérations séduction » en tout genre : maisons de santé flambant neuves, offres de postes de médecins salariés, soutien financier pour les jeunes médecins généralistes en stage, aide au logement etc.
Nous ne pouvons plus attendre et d'ailleurs, plusieurs associations d'élus locaux comme l'Association des petites villes de France, l'Association des maires ruraux ou encore Villes de France demandent la mise en place de mesures fortes de régulation et même d'une obligation d'exercice en zones sous-denses pour les jeunes médecins pour certaines d'entre elles.
Nos concitoyens s'impatientent également : près de 9 Français sur 10 souhaitent obliger les médecins à s'installer dans les déserts médicaux, selon un sondage IFOP pour le Journal du Dimanche .
M. Jean-François Longeot , co-président du groupe de travail . - Je vais maintenant vous présenter les principales orientations du rapport, qui s'inscrivent dans la continuité des travaux effectués par la commission dans le cadre du projet de loi « Santé » de 2019.
Si une majorité de ces propositions n'avaient malheureusement pas été retenues lors des débats du printemps dernier, je vous rappelle que quelques amendements de la commission avaient été adoptés par le Sénat et maintenus dans le texte final. Un premier amendement avait ainsi permis la généralisation d'un stage en ambulatoire de six mois pour les étudiants de dernière année de médecine générale, prioritairement dans les zones sous-dotées. Le rapport d'information que nous vous présentons ce matin préconise d'évaluer cette mesure pour, le cas échéant, la cibler sur les zones sous-dotées. Par ailleurs, faute d'avoir prévu un mécanisme de régulation de l'offre de soins, le Sénat avait introduit dans le texte, à l'initiative de notre commission, l'obligation d'une négociation entre l'Assurance maladie et les médecins pour « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ». Dans notre rapport, nous appelons l'Assurance maladie et les médecins à engager au plus vite cette négociation.
On peut donc se réjouir que la commission ait permis d'améliorer un texte qui n'avait pas fait de la problématique des déserts médicaux une réelle priorité. Pourtant, pris dans sa globalité, la loi du 24 juillet 2019 demeure largement insuffisante, continuant de s'appuyer sur des remèdes ayant échoué depuis vingt ans, au premier rang desquels le recours aux incitations financières à l'installation, ce qui accroit encore davantage les distorsions entre territoires. Des solutions pragmatiques existent pourtant ; connues de tous, elles n'ont jamais été expérimentées en France, en dépit de leurs résultats probants à l'étranger.
Nos propositions se déclinent en trois axes : la régulation de l'offre de soins ; l'adaptation de l'organisation de notre système de santé à l'exigence de proximité ; la libération du temps médical pour rapprocher les soins de nos concitoyens.
Je commencerai par la régulation de l'offre de soins. Nous proposons de mieux réguler celle-ci sur le territoire, en mettant en oeuvre un système de conventionnement sélectif, afin de limiter les installations des médecins généralistes dans les zones sur-dotées selon un principe « une arrivée pour un départ ». Cette solution, préconisée par la Cour des comptes, est demandée par un nombre croissant d'acteurs, qu'ils soient élus locaux ou hospitaliers. Mis en oeuvre pour d'autres professions, notamment pour les infirmiers, le conventionnement sélectif a eu un effet notable sur la répartition de ces professionnels sur le territoire, ce que confirment les études des services de l'État. Rien ne justifie que ce qui a fonctionné pour plusieurs professions de santé ne soit pas appliqué pour les médecins ! Il s'agit d'une solution équilibrée, voie médiane entre la coercition, qui limiterait fortement la liberté d'installation des médecins, et le recours aux incitations financières, qui n'ont manifestement pas empêché l'accroissement des inégalités territoriales d'accès aux soins.
Les incitations à l'installation en zones sous-denses sont dispersées entre une pluralité d'acteurs - État, Assurance maladie, collectivités territoriales - au point qu'il n'existe pas, aujourd'hui, de bilan exhaustif du coût de ces dispositifs et encore moins d'évaluation, pourtant demandée depuis des années, de leurs effets sur les inégalités territoriales d'accès aux soins. Nous proposons donc que soit enfin recensée et évaluée la diversité des dispositifs incitatifs à l'installation des professionnels de santé. Les aides inopérantes pourraient être supprimées pour affecter, le cas échéant, les crédits ainsi libérés à l'augmentation des aides les plus efficaces ou à d'autres leviers de lutte contre les déserts médicaux.
J'en viens maintenant à l'adaptation de l'organisation de notre système de santé à l'exigence de proximité. Notre système de santé est demeuré trop centralisé, malgré la création en 2009 des agences régionale de santé (ARS), à qui les élus locaux reprochent régulièrement un manque de dialogue, nuisant à la coconstruction des politiques de santé à l'échelle territoriale. Un renforcement des relations entre les collectivités territoriales et les ARS est ainsi indispensable. À cet égard, la loi du 24 juillet 2019 constitue un rendez-vous manqué : les dispositions, proposées par le Sénat, qui auraient permis un renforcement réel du poids des collectivités territoriales au sein de la gouvernance des ARS ont finalement été exclues du texte ou rejetées. Nous renouvelons donc notre souhait de voir l'organisation institutionnelle et la gouvernance des ARS revue en profondeur. La piste d'un remplacement du système de gouvernance dualiste des ARS, composé d'un directoire et d'un conseil de surveillance, par un système moniste resserré autour d'un conseil d'administration, dans lequel seraient représentées les collectivités, pourrait ainsi être étudiée.
Par ailleurs, la refonte de l'organisation de notre système de santé suppose de s'appuyer plus encore sur les communautés professionnelles territoriales de santé (CPTS), créées par la loi de 2016. Les CPTS doivent être pleinement exploitées pour garantir la permanence des soins non programmés dans les territoires. Elles pourraient par exemple constituer un cadre pertinent pour l'organisation d'un système de garde à l'échelle des cantons. Les gardes pourraient être assurées jusqu'en fin de journée, pour éviter un report des patients sur les urgences. Un tel service de garde pourrait se développer en parallèle du déploiement des maisons de services au public aujourd'hui appelées « France Services » dans tous les cantons de France, tel qu'annoncé par le Président de la République en avril 2019.
Enfin, dernier axe de proposition, il faut libérer du temps médical pour rapprocher les soins de nos concitoyens.
Notre système de santé mériterait tout d'abord de s'appuyer plus largement sur des professions globalement mieux réparties sur le territoire. Nous proposons donc, dans la continuité de nos travaux antérieurs, de prolonger les partages de compétences entre professionnels de santé. Le régime des pratiques avancées doit notamment être assoupli pour renforcer l'autonomie des infirmiers de pratiques avancées, dont les premières cohortes ont terminé en juin dernier leur cycle de formation de deux ans. En outre, de nouvelles extensions législatives de compétences doivent être envisagées, pour libérer du temps médical dans les territoires, sans porter atteinte à la sécurité des soins. À titre d'exemple, la loi pourrait autoriser les pharmaciens à prescrire des examens de biologie médicale pour les patients atteints de pathologies chroniques.
La télémédecine doit être pleinement exploitée pour rapprocher les soins des populations dans les territoires sous-dotés. Les premiers résultats du déploiement de la télémédecine sont pourtant décevants. En septembre 2019, soit un an après sa généralisation, seulement 60 000 actes en ligne ont été remboursés, alors même que l'Assurance maladie tablait sur 500?000 consultations annuelles et 1,3 million d'ici à 2021. En outre, seulement 16 % des bénéficiaires résidaient en zones rurales, les plus exposées à la pénurie de médecins. Malheureusement, ces chiffres confirment les craintes exprimées par notre commission au printemps dernier : le remboursement des actes de télémédecine n'étant possible que si le patient dispose d'un médecin traitant, ou à défaut, s'il consulte dans le cadre d'une CPTS, les patients résidant en zones sous-denses sont de fait exclus de la télémédecine. Plus que jamais, il est donc urgent de créer un cadre dérogatoire, garantissant le remboursement sans condition des actes de télémédecine pour les patients résidant dans un désert médical.
Voici les principales orientations de notre rapport. Comme lors de l'examen du projet de loi « Santé » en 2019, nous avons fait le choix de proposer des mesures pragmatiques et équilibrées au service d'un meilleur aménagement sanitaire et social du territoire. Nous ne demandons pas l'impossible ; nous demandons simplement à l'État d'exercer sa compétence et de préserver la cohésion nationale. En somme, nous lui demandons de faire enfin preuve de courage.
M. Claude Bérit-Débat . - Je partage votre diagnostic et souscris à la plupart de vos propositions. Je suis plus réservé, en revanche, sur certaines dispositions visant à libérer du temps médical, comme, par exemple, la perspective de donner aux pharmaciens la possibilité de prescrire des examens. Je ne suis pas sûr que cette proposition fasse l'unanimité, y compris dans le milieu médical.
Face à l'absence d'action de l'État, les collectivités se sont organisées. Ainsi, le conseil départemental de la Dordogne a installé plusieurs maisons médicales dans des zones sous-denses, en salariant les médecins. Cela ne coûte pas très cher au département, car il récupère le prix des consultations. Toutes les autres tentatives ont échoué : bourses pour étudiants, aides à l'installation, au logement etc. Il faut reconnaître que les maisons médicales sont une bonne solution.
M. Jean-François Longeot , co-président du groupe de travail . -Les partages de compétences nous ont été demandés, dans nos auditions, tant par les pharmaciens que les sages-femmes ou les infirmiers. Il ne s'agit pas d'une solution miracle, mais cela permet de faire un certain nombre d'actes dans les zones où l'on manque de médecins.
M. Hervé Maurey , président, co-président du groupe de travail . - Les médecins salariés coûtent moins cher que les maisons de santé. Je l'ai expérimenté à Bernay : on couvre le coût du médecin par l'encaissement des honoraires. On se heurte toutefois à la pénurie de médecins. Au bout de deux ans, on ne trouvait plus de médecins et on a dû fermer le centre médical. Je regrette que l'Ordre des médecins ne soit pas très facilitateur sur ce sujet, bien au contraire : le médecin salarié de la commune a dû s'expliquer devant le conseil de discipline de l'Ordre, car il lui était reproché d'avoir fait de la publicité, simplement parce qu'il était apparu dans un reportage télévisé...
M. Claude Bérit-Débat . - On avait pu constater, lors d'une table ronde que l'on avait organisée au Sénat, la réaction très défensive des médecins, et notamment des jeunes médecins. Cela m'avait beaucoup surpris.
M. Hervé Maurey , président, co-président du groupe de travail . - Et en même temps, ils partageaient le même constat que nous !
M. Benoît Huré . - J'espère que votre rapport permettra d'avancer, mais la pédagogie est un travail de patience...
Vous avez évoqué les cantons, mais, depuis la loi NOTRe, mieux vaudrait parler de bassins de vie. Les intercommunalités, en effet, sont souvent à cheval sur plusieurs cantons.
Je place beaucoup d'espoirs dans les stages obligatoires pour les étudiants en médecine. Dans les Ardennes, dans un territoire très difficile, deux jeunes médecins se sont récemment installés après avoir réalisé un stage dans le département. Ils ont aussi été intéressés par la dimension de travail en groupe. Construire des maisons de santé, c'est bien, mais cela ne suffit pas : les médecins sont aussi très attentifs, dans leurs choix d'installation, aux services à la population que les collectivités développent, notamment en faveur de la petite enfance, de la culture, etc.
Les pratiques avancées me semblent aussi prometteuses, notamment entre médecins et infirmiers ou infirmières. Les infirmières acquièrent de nouvelles compétences. Cette pratique apporte un double regard sur le patient et cela libère du temps pour le médecin généraliste.
Enfin, je ne peux que déplorer, comme vous, le conservatisme des conseils départementaux de l'Ordre des médecins.
M. Guillaume Chevrollier . - Une commune sur trois fait partie d'un désert médical. Il est important que notre commission se saisisse de ce sujet. La question est multiple : problème de l'accès au médecin traitant, organisation des soins non programmés pour éviter d'engorger les urgences, la relation entre la médecine de ville et les hôpitaux, etc. Dix ans après la loi Hôpital, Patients, Santé et Territoires, dite loi HPST, il reste beaucoup à faire en la matière. Il faut aussi développer la prévention.
Les contrats locaux de santé (CLS) permettent de faire travailler ensemble tous les acteurs - élus, patients, médecins - et apportent des résultats efficaces. Construire des maisons de santé est utile, mais cela ne suffit pas. Certains sont favorables à l'installation forcée, à des mesures contraignantes. Il faut trouver l'équilibre entre coercition et incitation. Dans mon territoire, on s'efforce de développer l'attractivité du territoire. L'obligation de stage apporte des résultats. En tout cas, il est bon que notre commission se mobilise sur le sujet, car les attentes sont fortes dans les territoires.
M. Michel Vaspart . - Je salue le travail réalisé par le groupe de travail. On réfléchit à ces questions depuis de nombreuses années.
Je suis gêné par le mot coercition. Dès que l'on emploie un vocabulaire de ce type on fait peur, et à raison. Mieux vaut parler de régulation. La question n'est pas de dire aux médecins qu'ils vont devoir s'installer dans tel ou tel endroit. L'enjeu est de tenir une cartographie à jour des zones sous-dotées et sur-dotées. Lorsque Mme Buzyn dit qu'elle ne connaît pas de zones sur-dotées, c'est faux ! Si l'on veut consulter un médecin à Paris, on obtient un rendez-vous le lendemain ; dans certaines régions, le délai d'attente est de deux mois ! Est-ce juste et équitable ? Non ! Le rôle du législateur n'est pas de faire plaisir au Conseil national de l'Ordre des médecins, mais de satisfaire la population. La régulation consiste à dire aux médecins qu'ils peuvent s'installer où ils veulent, sauf dans certaines zones sur-dotées.
M. Jérôme Bignon . - Je salue la qualité du rapport. Je suis très intéressé par le chapitre sur l'adaptation de l'organisation de notre système de santé à l'exigence de proximité.
Les contrats locaux de santé sont des instruments utiles si les élus, l'ARS et la communauté médicale parviennent à travailler ensemble. Cette coopération est cruciale. Nous sommes en train, dans la Somme, de mettre en place un nouveau CLS. Je préside une association qui a pour objet de fédérer la société civile sur ces sujets. J'avais suggéré que l'on envoie un questionnaire aux médecins à cette occasion : sur 37 médecins, 7 seulement ont répondu ! Ils se sentent très peu concernés par les problèmes du territoire. Chacun fonctionne en silo, dans son coin. Il est difficile de faire travailler ensemble l'ARS et les médecins. On a essayé pourtant : on a créé quatre maisons pluri-professionnelles de santé. Comment faire en sorte que les médecins se sentent davantage concernés par l'organisation des soins sur le territoire ?
M. Hervé Gillé . - J'ai participé à l'élaboration de plusieurs CLS et je souscris aux propos de M. Bignon. Il conviendrait de mettre l'accent sur les politiques territoriales, à partir éventuellement des pôles d'équilibre territoriaux et ruraux (PETR), afin d'encourager des expérimentations qui permettraient, notamment, de développer la communication entre les secteurs de la santé et le médico-social.
Cela pose, en filigrane, la question des relations entre les politiques de l'État et des collectivités, notamment les départements, en matière de solidarité. Il n'existe pas assez de communion de pensée sur des politiques pourtant complémentaires, la santé et le médico-social. Les programmes régionaux de santé ont, pour la plupart d'entre eux, été élaborés sans concertation et certains n'ont pas été cosignés par les collectivités territoriales. C'est pourquoi je tiens à souligner la nécessité d'une complémentarité entre le médico-social et la santé pour construire une approche territoriale, inter-réseaux, de ces politiques.
Mme Nicole Bonnefoy . - Je voudrais intervenir sur le volet urbanisme. Je vois parfois des maisons de santé implantées par des collectivités en dehors des bourgs, près des zones commerciales, en raison de la proximité d'un parking. On évoquait la sobriété numérique tout à l'heure, mais il serait aussi judicieux de préserver nos terres agricoles, de lutter contre l'artificialisation des terres, de mieux faire vivre les centralités, les bourgs, les villes. À La Rochelle, l'ARS proposait de construire un nouvel hôpital en périphérie, ce qui supposait la construction de nouvelles routes et de nouveaux ronds-points, éloignant encore davantage la population des services de santé. Vous avez mis l'accent, à juste titre, sur la proximité : il semble important que les maisons de santé s'installent dans les centres-bourgs et dans les centres-villes.
M. Jean-François Longeot , co-président du groupe de travail . - J'ai évoqué les cantons, peut-être était-ce une forme de nostalgie de ma part, mais le Président de la République avait promis le déploiement de maisons de services au public dans tous les cantons de France. Vous avez toutefois raison, il faut prendre en considération les bassins de vie. L'essentiel, en tout cas, est la proximité.
Notre rapport traite également de l'organisation des soins non programmés dans les territoires : depuis vingt ans, en effet, la fréquentation des urgences augmente de 3,5 % chaque année alors même que près d'un passage aux urgences sur deux devrait être pris en charge en ville plutôt qu'à l'hôpital
Nous n'avons pas employé le mot « coercition », mais si nous ne trouvons pas une voie médiane, si la régulation échoue, il faudra recourir à la coercition : en 2019, entre 6 et 8 millions de Français n'avaient pas accès à des soins de proximité dans des délais raisonnables, soit deux à trois fois plus qu'en 2016 ! Le développement des stages m'apparaît aussi fondamental.
Enfin, Monsieur Bignon, vous avez raison de soulever la question de l'organisation institutionnelle et du rôle des ARS.
J'espère que notre rapport sera pris en considération par le Gouvernement et que des mesures fortes seront prises.
M. Hervé Maurey , président, co-président du groupe de travail . - M. Huré a évoqué la patience ; j'ajouterais volontiers la persévérance ou l'obstination ! Lors de l'examen de la loi « Santé », l'an dernier, j'avais l'impression de dire exactement la même chose qu'il y a dix ans, lors de l'examen de la loi Bachelot, et j'avais l'impression que Mme Buzyn me répondait la même chose que Mme Bachelot ! Cette dernière me demandait déjà de patienter, promettant que tout irait mieux dix ans plus tard. Nous y sommes : non seulement cela ne va pas mieux, mais la situation s'est aggravée !
Nous proposons la généralisation d'un stage obligatoire en ambulatoire au cours des études de médecine. Cette mesure semble efficace. J'espère qu'elle sera rapidement mise en oeuvre et que le Gouvernement ne cherchera pas de faux-fuyants pour la repousser. Il conviendrait évidemment de cibler les zones rurales.
Je remercie aussi M. Michel Vaspart qui a eu raison d'insister sur la différence entre la coercition et la régulation. Les gouvernements successifs ont toujours essayé de nous faire passer pour des pro-coercition, mais cela n'a jamais été notre position. Il est plus facile de nous caricaturer que d'agir efficacement : les chiffres, hélas, le prouvent !
Je vous propose désormais d'autoriser la publication de notre rapport qui s'intitulera : Déserts médicaux : l'État doit enfin faire preuve de courage !
LISTE DES PERSONNES ENTENDUES
Mercredi 17 octobre 2018
- Audition des délégués nationaux à l'accès aux soins : Mmes Élisabeth DOINEAU , sénatrice de la Mayenne et Sophie AUGROS , médecin généraliste.
- Cour des comptes : MM. Denis MORIN , président de la 6 è chambre, Laurent RABATE , conseiller maître.
- Table ronde médecins et infirmiers : MM. François ARNAULT , délégué général aux relations internes du Conseil national de l'ordre des médecins, Patrick CHAMBOREDON , président du Conseil national de l'ordre des infirmiers.
Jeudi 18 octobre 2018
- Table ronde des représentants des syndicats de médecins : MM. Jean-Paul ORTIZ , président de la Confédération des syndicats médicaux français, Jean-Paul HAMON , président de la Fédération des médecins de France, Claude LEICHER , président du syndicat des médecins généralistes, Philippe VERMESCH , président du syndicat des médecins libéraux, Mme Sayaka OGUCHI , présidente du syndicat national des jeunes médecins généralistes.
Mardi 18 décembre 2018
- Conseil national de l'ordre des pharmaciens : Mme Carine WOLF-THAL , présidente.
- Conseil national de l'ordre des sages-femmes : M. Jean-Marc DELAHAYE , responsable relations institutionnelles.
- Livi : MM. Jonathan ARDOUIN , directeur général, Maxime CAUTERMAN , directeur médical, Maxime CORDIER , directeur des partenariats.
Mardi 23 avril 2019
- M. Emmanuel VIGNERON , géographe de la santé.
- Association nationale des centres hospitaliers locaux et des hôpitaux de proximité : M. Dominique COLAS , président.
Mardi 30 avril 2019
- M. Guy VALLANCIEN , chirurgien et universitaire.
- Assemblée nationale : M. Alexandre FRESCHI , président de la commission d'enquête sur l'égal accès aux soins, M. Philippe VIGIER , rapporteur de la commission d'enquête sur l'égal accès aux soins.
Jeudi 2 mai 2019
- Direction générale de l'offre de soins : M. Mathias ALBERTONE , sous-directeur des ressources humaines du système de santé, Mme Eve ROBERT , cheffe de projet plan d'accès territorial aux soins, Mme Sylvie ESCALON , adjointe au sous-directeur de la régulation de l'offre de soins, Mme Edith RIOU , adjointe au chef de bureau évaluation, modèles et méthodes, M. Michel VARROUD VIAL , conseiller médical primaires et professionnels libéraux.
- Association nationale des étudiants en médecine de France : M. Pierre-Adrien GIRARD , vice-président chargé de l'enseignement supérieur et de la PACES, M. Raphaël STURM , premier vice-président.
- Inter syndicale nationale autonomie représentative des internes de médecine générale : Mme Lucie GARCIN , présidente.
- Inter syndicale nationale des internes : M. Antoine REYDELLET , président, M. Sylvain GAUTIER , secrétaire général.
- Regroupement autonome des généralistes jeunes installés et remplaçants : M. Yannick SCHMIDTT , président, Mme Laure DOMINJON , secrétaire générale adjointe.
- Association nationale des étudiants en pharmacie de France : M. Robin TOCQUEVILLE-PERRIER , président, M. Antoine SOULA , vice-président.
- Association nationale des étudiants sages-femmes : Mme Julie KERBART , présidente.
- Fédération nationale des étudiants en kinésithérapie : M. Antoine DUGAST , Mme Marine BERCY .
- Union nationale des étudiants en chirurgie dentaire (UNECD) : M. Ewen DRAST .
- Assemblée des communautés de France : M. Daniel BENQUET , président de la communauté Val-de-Garonne et membre du CA de l'AdCF, Mme Montaine BLONSARD , chargée des relations avec le Parlement.
- Association des maires de France : Mme Isabelle MAINCION , vice-présidente de l'AMF, maire de la Ville-aux-Clercs, Mme Sarah REILLY , conseillère, Mme Charlotte DE FONTAINES , chargée des relations avec le Parlement.
- Association des maires ruraux de France : M. Gilles NOEL , maire de la commune de Varzy, M. Frédéric CAGNATO , stagiaire.
- Villes de France : Mme Charlotte COLIGNON-DUROYON , conseillère municipale de Beauvais chargée des relations avec le centre hospitalier de Beauvais, M. Bastien REGNIER , conseiller.
- Haut conseil français de télésanté : Mme Ghislaine ALAJOUANINE , présidente, Mme Isabelle CAMBRELENG , assistante.
- Hellocare : Mme Mathilde LE ROUZIC , directrice opérationnelle - cofondatrice.
- Livi : M. Maxime CORDIER , directeur des partenariats, M. Cédric MERLAUD .
- MEDADOM : M. Charles MIMOUNI , cofondateur.
Lundi 6 mai 2019
- Conférence des présidents d'université : M. Manuel TUNON DE LARA , président de la commission santé, M. Kevin NEUVILLE , conseiller en charge des relations avec le Parlement.
- Direction générale de l'enseignement supérieur et de l'insertion professionnelle : M. Jean-Christophe PAUL , chef du département des formations de santé, M. Antoine TESNIERE , conseiller scientifique.
- Conférence des doyens des facultés de chirurgie dentaire : Mme Corinne TADDEI-GROSS , doyenne de la faculté de chirurgie dentaire de Strasbourg, présidente de la conférence des doyens des facultés d'odontologie, M. Louis MAMAN , doyen de la faculté de chirurgie dentaire Paris Descartes, vice-président de la conférence des doyens des facultés d'odontologie.
- Conférence des doyens de médecine : M. Djillali ANNANE , vice-président.
- Conférence des doyens des facultés de pharmacie : M. Bernard MULLER , président, doyen, M. Jean-Pierre GIES , doyen de la faculté de pharmacie de Strasbourg.
- Conférence nationale des directeurs et enseignants en maïeutique : Mme Véronique LECOINTE , présidente.
- Université d'Angers : M. Christian ROBLÉDO , président.
Mardi 7 mai 2019
- Direction déléguée à la gestion et l'organisation de soins : Mme Annelore COURY , directrice, Mme Delphine CHAMPETIER , directrice de l'offre de soins.
- Mme Eveline COMBIER , pédiatre et spécialiste en santé publique.
- Syndicat national autonome des orthoptistes : M. Laurent MILSTAYN , président.
Jeudi 9 mai 2019
- Fédération des communautés professionnelles territoriales de santé : M. Claude LEICHER , président.
- Agences régionales de santé : M. Jean-Yves GRALL , président du collège des directeurs généraux d'ARS.
- Conseil national de l'ordre des infirmiers : M. Patrick CHAMBOREDON , président, M. Yann DE KERGUENEC , directeur de l'Ordre.
- Conseil national de l'ordre des masseurs-kinésithérapeutes : M. Frédéric SROUR , conseiller national, M. Pierre DEGONDE , conseil.
- Conseil national de l'Ordre des pharmaciens : Mme Carine WOLF-THAL , présidente, Mme Caroline LHOPITEAU , directeur général.
- Conseil national de l'ordre des sages-femmes : Mme Anne-Marie CURAT , présidente, Mme Isabelle DERRENDINGER , secrétaire générale, M. Jean-Marc DELAHAYE , chargé des relations institutionnelles.
- Conseil national de l'ordre des médecins : M. François ARNAULT , délégué général aux relations internes.
- Ordre national des pédicures-podologues : M. Eric PROU , Président, M. Guillaume BROUARD , secrétaire général.
- Haut Conseil de l'évaluation de la recherche et de l'enseignement supérieur : M. Michel COSNARD , président.
- M. Jean-Paul SAINT-ANDRE , ancien président de l'université d'Angers.
Vendredi 10 mai 2019
- Fédération des associations générales étudiantes : M. Enrique BARROSO RODRIGUES , vice-président en charge de l'innovation sociale.
DÉPLACEMENT DANS LE DÉPARTEMENT DU DOUBS
I. PROGRAMME DU LUNDI 13 MAI 2019
Belleherbe
Visite de la maison de santé de Belleherbe et échanges avec les professionnels de santé.
Sancey-le-Grand
Réunion Agence Régionale de Santé / Communauté de communes du Pays de Sancey-Belleherbe.
Pontarlier
Visite du cabinet « éphémère » de Pontarlier
II. PERSONNES RENCONTRÉES
- Communauté de Communes du Pays de Sancey-Belleherbe (CCPSB) : M. Christian BRAND , président, Mme Marie-Françoise BARRAND , directrice générale des services, M. Charles SCHELLE , vice-président en charge des services à la population, Mme Bénédicte GAUTHIER , agent ;
- Mairie de Sancey : MM. Frédéric CARTIER , maire, et Yves BRAND , adjoint au maire, conseillers communautaires ;
- PETR Doubs Central : M . Thomas VIGREUX , vice-président, Mme Béatrice MOYSE , vice-présidente et élue de Baumes les Dames, M. Thibault PASSAVANT , chargé de mission « service à la population » ;
- Pays de Clerval : M. Georges GARNIER, maire ;
- Agence régionale de santé : M. Jérôme NARCY et Mme Julien D'INTRONE .
* 1 Selon le Panorama de la santé 2019 réalisé par l'OCDE, la densité médicale dans les zones rurales françaises pour 1 000 habitants est plus faible que dans la moyenne des pays de l'OCDE soit 2,7 médecins pour 1 000 habitants des zones rurales en France contre 2,8 pour la moyenne de l'OCDE et notamment 3,8 médecins pour 1 000 habitants dans les zones rurales en Suède, ou encore 4,4 en Finlande.
* 2 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 3 Composition du groupe de travail sur les déserts médicaux : MM. Hervé Maurey, président, Jean-François Longeot, président, Guillaume Gontard, vice-président, Jérôme Bignon, Jean-Marc Boyer, Patrick Chaize, Ronan Dantec, Éric Gold, Mme Christine Herzog, MM. Jean-Michel Houllegatte, Benoît Huré, Pierre Médevielle, Louis-Jean de Nicolaÿ, Rémy Pointereau, Mmes Françoise Ramond, Nadia Sollogoub, M. Michel Vaspart.
* 4 Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 5 Conseil constitutionnel, DC n° 2003-448, 23 juillet 1999.
* 6 Article L. 1110-1 du code de la santé publique.
* 7 Plusieurs textes internationaux reconnaissent ainsi expressément le droit à la santé. L'article 25-1 de la Déclaration universelle des droits de l'homme (1948) dispose ainsi que « toute personne a droit à un niveau de vie suffisant pour assurer sa santé [et] a droit à la sécurité en cas (...) de maladie, d'invalidité, (...) de vieillesse ou dans les autres cas de perte de ses moyens de subsistance par suite de circonstances indépendantes de sa volonté ». L'article 12-1 du Pacte international relatif aux droits économiques, sociaux et culturels (1966) consacre « le droit qu'a toute personne de jouir du meilleur état de santé physique et mentale qu'elle soit capable d'atteindre ». Aussi, l'article 24-1 de la Convention internationale des droits de l'enfant (1989) reconnaît « le droit de l'enfant de jouir du meilleur état de santé possible et de bénéficier de services médicaux et de rééducation [et d'assurer leur garantie d'accès] ». Enfin, l'article 1 er de la Constitution de l'Organisation mondiale de la santé (1946) prévoit que l'objectif de cette organisation est d'atteindre le niveau de santé le plus élevé pour tous les peuples.
* 8 Article L. 1434-4 du code de la santé publique.
* 9 DREES, Déserts médicaux : comment les définir ? Comment les mesurer ? Mai 2017.
* 10 CNOM, Synthèse de l'activité régulière , 2018.
* 11 L'Obs, La carte des « gilets jaunes » n'est pas celle que vous croyez, 21 novembre 2018.
* 12 La Gazette des communes , Démographie médicale : la même « diagonale du vide » que les Gilets jaunes, 5 décembre 2018.
* 13 Rapport du Dr Patrick Bouet, président du CNOM, sous la direction du Dr Jean-Marcel Mourgues, président de la section santé publique et démographie médicale.
* 14 Trésor-éco n° 247, Comment lutter contre les déserts médicaux ? Octobre 2019
* 15 À l'échelle de l'ensemble de la population, le nombre de consultations annuelles est plus proche de 4 par an.
* 16 DRESS, Déserts médicaux : comment les définir ? Comment les mesurer ? , mai 2017.
* 17 DRESS, octobre 2018, n° 1085.
* 18 BVA - Fondation April - Les Français et le renoncement aux soins , avril 2018.
* 19 Titre V du livre I er « Professions médicales » de la quatrième partie du code de la santé publique.
* 20 Livre II « Professions de la pharmacie et de la physique médicale » de la quatrième partie du code de la santé publique.
* 21 Titre I er du livre III « Auxiliaires médicaux, aides-soignantes, auxiliaires de puériculture, ambulanciers et assistants dentaires ».
* 22 Ordre national des pharmaciens, Démographie des pharmaciens, Panorama au 1 er janvier 2019, 2019.
* 23 Le Monde, Le nombre de femmes qui vivent à plus de 45 min d'une maternité a doublé en 20 ans, 21 mars 2019.
* 24 Le Parisien, Normandie : Bernay a enterré sa maternité, 16 mars 2019 ; Les Échos, La maternité du Blanc, symbole de la désertification médicale, 30 juillet 2019.
* 25 Décret n° 98-899 du 9 octobre 1998 modifiant le titre I er du livre VII du code de la santé publique et relatif aux établissements de santé publics et privés pratiquant l'obstétrique, la néonatologie ou la réanimation néonatale et décret n° 98-900 du 9 octobre 1998 relatif aux conditions techniques de fonctionnement auxquelles doivent satisfaire les établissements de santé pour être autorisés à pratiquer les activités d'obstétrique, de néonatologie ou de réanimation néonatale et modifiant le code de la santé publique.
* 26 Article R. 6123-50 du code de la santé publique.
* 27 France TV, Fermer des maternités, c'est prendre le risque de tuer - et des femmes, et des enfants, affirme une pédiatre-chercheuse , 14 février 2019.
* 28 Rapport d'information n° 335 (2012-2013) de M. Hervé Maurey, fait au nom de la commission de l'aménagement du territoire et du développement durable, « Déserts médicaux : agir vraiment ».
* 29 Insee Première, L'espérance de vie par niveau de vie : chez les hommes, 13 ans d'écart entre les plus aisés et les plus modestes , février 2018.
* 30 Cour des comptes, L'avenir de l'Assurance-maladie , novembre 2017.
* 31 Rapport du Comité Action Publique 2022 (sous la présidence de Mme Véronique Bédague-Hamilius et MM. Ross McInnes et Frédéric Mion), Service public, se réinventer pour mieux servir, nos 22 propositions pour changer de modèle , juin 2018, p. 53.
* 32 Voir le rapport n° 193 (2019-2020), Violences contre les sapeurs-pompiers : 18 propositions pour que cesse l'inacceptable , du 11 décembre 2019.
* 33 Rapport de Thomas Mesnier, député de Charente, Assurer le premier accès aux soins - organiser les soins non programmés dans les territoires , mai 2018.
* 34 Voir le rapport n° 685 (2016-2017) de Mmes Laurence Cohen, Catherine Génisson et M. René-Paul Savary, fait au nom de la commission des affaires sociales sur les urgences hospitalières.
* 35 Voir le rapport n° 1185 fait au nom de la commission d'enquête sur l'égal accès aux soins des Français sur l'ensemble du territoire et sur l'efficacité des politiques publiques mises en oeuvre pour lutter contre la désertification médicale en milieu rural et urbain, 19 juillet 2018.
* 36 Rapport d'information n° 335 (2012-2013) de M. Hervé Maurey, fait au nom de la commission de l'aménagement du territoire et du développement durable, « Déserts médicaux : agir vraiment » ; avis n° 627 (2014-2015) de M. Jean-François Longeot, fait au nom de la commission de l'aménagement du territoire et du développement durable sur le projet de loi de modernisation de notre système de santé ; avis n° 515 (2018-2019) de M. Jean-François Longeot, fait au nom de la commission de l'aménagement du territoire et du développement durable, portant sur le projet de loi relative à l'organisation et à la transformation du système de santé, fait au nom de la commission de l'aménagement du territoire et du développement durable.
* 37 https://www.ifop.com/publication/les-medecins-generalistes-et-le-plan-sante/ .
* 38 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 39 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 40 Question n° 20320 du 13 octobre 2011, question n° 23279 du 5 avril 2012, question n° 10878 du 13 mars 2014, question n° 24527 du 22 décembre 2016, question n° 022826 du 18 janvier 2018, question n° 14119 du 30 janvier 2020.
* 41 Introduits par la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires et inscrits à l'article L. 632-6 du code de l'éducation.
* 42 Rapport du docteur Sophie Augros, déléguée nationale à l'accès aux soins, Évaluation des aides à l'installation des jeunes médecins , septembre 2019.
* 43 Introduits par la loi de financement de la sécurité sociale pour 2013 et inscrits à l'article L. 1435-4-2 du code de la santé publique.
* 44 Ce critère est évalué à partir d'un éloignement de plus de 30 minutes du service d'urgence le plus proche et une densité de population inférieure à 100 habitants au km 2 .
* 45 Source : DGOS.
* 46 Étude d'impact de la loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 47 Inscrit à l'article L. 4301-1 du code de la santé publique.
* 48 Décret n° 2018-629 du 18 juillet 2018 relatif à l'exercice infirmier en pratique avancée.
* 49 Loi n° 2011-940 du 10 août 2011 modifiant certaines dispositions de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 50 Médecins, orthophonistes et masseur-kinésithérapeutes.
* 51 Source : DGOS, 2019. Ci-après, les arrêtés ministériels fixant la méthodologie du zonage ont été publiés :
- Arrêté du 13 novembre 2017 relatif à la méthodologie applicable à la profession de médecin pour la détermination des zones prévues au 1° de l'article L. 1434-4 du code de la santé publique ;
- Arrêté du 31 mai 2018 relatif à la méthodologie applicable à la profession d'orthophoniste pour la détermination des zones prévues au 1° de l'article L. 1434-4 du code de la santé publique et modifiant l'arrêté du 13 novembre 2017 relatif à la méthodologie applicable à la profession de médecin pour la détermination des zones prévues au 1° de l'article L. 1434-4 du code de la santé publique ;
- Arrêté du 24 septembre 2018 relatif à la méthodologie applicable à la profession de masseur-kinésithérapeute pour la détermination des zones prévues au 1° de l'article L. 1434-4 du code de la santé publique.
* 52 Source : Commission de l'aménagement du territoire et du développement durable, à partir des informations fournies par la DGOS.
* 53 Sur un total de 35 451 communes françaises.
* 54 http://www.senat.fr/compte-rendu-commissions/20191125/devdur.html .
* 55 Les assistants médicaux sont destinés à libérer du temps médical pour les médecins en les déchargeant de tâches administratives et de gestes soignants.
* 56 L'avenant n° 7 à la convention médicale le 20 juin 2019 fixe le niveau des aides en zones sous-denses à 36 000 euros la première année, 27 000 euros la seconde, puis 21 000 euros les années suivantes, assortie d'un engagement des médecins d'accroître le nombre de patients dont ils sont le médecin traitant de 5 à 35 %.
* 57 Op.cit .
* 58 Amendement de Mme Corine Imbert, adopté par le Sénat le 3 juin 2019. https://www.senat.fr/amendements/2018-2019/525/Amdt_1.html .
* 59 Voir notamment l'amendement de M. Jean-François Longeot, au nom de la commission de l'aménagement du territoire et du développement durable. https://www.senat.fr/amendements/2018-2019/525/Amdt_420.html .
* 60 Amendement de de M. Jean-François Longeot, au nom de la commission de l'aménagement du territoire et du développement durable. https://www.senat.fr/amendements/2018-2019/525/Amdt_423.html .
* 61 Loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019.
* 62 Conformément au X de l'article 2 de la loi n° 2019-774, cette disposition s'applique aux étudiants en dernière année du troisième cycle à compter du 1 er novembre 2021.
* 63 Trésor-éco n° 247, octobre 2019.
* 64 Cour des comptes, L'avenir de l'Assurance-maladie , novembre 2017.
* 65 https://www.lejdd.fr/Politique/projet-de-loi-sante-les-associations-delus-denoncent-le-manque-de-concertation-3854927 .
* 66 https://www.apvf.asso.fr/wp-content/uploads/2019/01/CP_R%C3%A9gulation-m%C3%A9decins_21012019.pdf .
* 67 Le Point, L'Île-de-France, le premier désert médical français , 6 juillet 2019.
* 68 Le Journal du Dimanche, À Sainte-Geneviève-des-Bois, « interdit de tomber malade » , 5 mai 2019.
* 69 Le Journal du Dimanche, Accès aux soins : le compte n'y est pas , 5 mai 2019.
* 70 Le Télégramme, Désert médical. « Un problème d'aménagement du territoire », 17 juin 2019.
* 71 RTL « Pénurie de médecins : une maire interdit par arrêté les décès le week-end », 8 décembre 2019.
* 72 Avant la promulgation de la loi du 24 juillet 2019, l'article L. 2223-42 du code général des collectivités territoriales disposait ainsi que « l'autorisation de fermeture du cercueil ne peut être délivrée qu'au vu d'un certificat, établi par un médecin, attestant le décès ». L'article 12 de cette loi a étendu la compétence d'établissement des certificats de décès aux médecins retraités, aux étudiants de troisième cycle ainsi qu'aux praticiens à diplôme étranger hors Union européenne (PADHUE).
* 73 La Voix du Nord, Douai : Faute de médecins, il ne fait pas bon mourir chez soi le week-end, 4 mars 2019.
* 74 https://www.lejdd.fr/Politique/sondage-grand-debat-les-mesures-en-faveur-du-pouvoir-dachat-priorite-des-francais-3891335 .
* 75 Le Monde, « Derniers jours d'un médecin de campagne » : une espèce en voie de disparition , 11 juillet 2019.
* 76 France TV Info , Déserts médicaux : la recette miracle de l'Aveyron, 22 mai 2019.
* 77 Article 44 de la loi n° 2007-1786 du 19 décembre 2007.
* 78 Voir l'article 39 de la loi n° 2009-879 du 21 juillet 2009 « HPST », l'article 2 de la loi n° 2011-940 du 10 août 2011, l'article 118 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé et l'article 24 de la loi n° 2019-774 du 24 juillet 2019.
* 79 À titre d'exemple : https://www.la-croix.com/Sciences-et-ethique/Sante/maisons-sante-solution-face-deserts-medicaux-2017-10-12-1200883609 ou encore https://www.ouest-france.fr/bretagne/trebeurden-22560/trebeurden-la-maison-medicale-souleve-des-questions-4587047/ .
* 80 https://www.lefigaro.fr/conjoncture/2019/03/26/20002-20190326ARTFIG00051-deserts-medicaux-les-medecins-salaries-sont-ils-la-solution.php .
* 81 Les modalités d'exercice de la médecine ambulante ont été facilitées par la réforme du code de déontologie des médecins en 2012. Son article 74 (article R. 4127-74 du code de la santé publique) interdit certes « l'exercice de la médecine foraine » mais, depuis 2012, il précise cependant que « quand les nécessités de la santé publique l'exigent, un médecin peut être autorisé à dispenser des consultations et des soins dans une unité mobile selon un programme établi à l'avance ». Ce même article définit également les modalités d'exercice de cette médecine ambulante : « La demande d'autorisation est adressée au conseil départemental dans le ressort duquel se situe l'activité envisagée. Celui-ci vérifie que le médecin a pris toutes dispositions pour répondre aux urgences, garantir la qualité, la sécurité et la continuité des soins aux patients qu'il prend en charge. L'autorisation est personnelle et incessible ».
* 82 Rapport n° 686 (2016-2017), fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, 26 juillet 2017.
* 83 Cour des comptes, L'avenir de l'Assurance maladie , novembre 2017.
* 84 CNOM, Étude sur l'installation des jeunes médecins , avril 2019.
* 85 DRESS, mai 2019.
* 86 Cette exigence de recertification figure dans la feuille de route issue de la grande conférence de santé (mesure 21) comme dans le livre blanc du CNOM pour l'avenir de la santé (proposition 21).
* 87 Rapport d'information n° 41 (2019-2020) de M. Bernard Delcros, Mme Frédérique Espagnac et M. Rémy Pointereau, fait au nom de la commission de l'aménagement du territoire et du développement durable et de la commission des finances.
* 88 https://www.senat.fr/amendements/2018-2019/525/Amdt_424.html .
* 89 https://www.bag.admin.ch/bag/fr/home/das-bag/aktuell/medienmitteilungen.msg-id-75022.html .
* 90 https://www.admin.ch/opc/fr/federal-gazette/2018/3263.pdf , p. 3265.
* 91 Cour des comptes, L'avenir de l'Assurance maladie , novembre 2017.
* 92 https://www.lejdd.fr/Politique/sondage-grand-debat-les-mesures-en-faveur-du-pouvoir-dachat-priorite-des-francais-3891335 .
* 93 DREES, 2018, n° 1100.
* 94 https://www.senat.fr/amendements/commissions/2018-2019/404/Amdt_COM-377.html . À l'instar de l'amendement précité de M. Vaspart, cet amendement prévoyait une négociation conventionnelle préalable à l'application du dispositif.
* 95 M. Didier Truchet, Réforme de la décentralisation, réforme de l'État. Régions et villes en Europe, XI. Santé : la centralisation inéluctable ? , Annuaire des collectivités locales, 2004, p. 139-142.
* 96 Mme Sylvie Castaigne et M. Yann Lasnier, Les déserts médicaux , Avis du Conseil économique, social et environnemental, décembre 2017.
* 97 https://www.senat.fr/amendements/2018-2019/525/Amdt_93.html .
* 98 MM. Thomas Mesnier et Alain Milon, Rapport n° 2064 et n° 586 fait au nom de la commission mixte paritaire chargée de proposer un texte sur les dispositions restant en discussion du projet de loi relatif à l'organisation et à la transformation du système de santé, juin 2019.
* 99 https://www.senat.fr/amendements/commissions/2018-2019/404/Amdt_COM-328.html .
* 100 Rapport n° 400 (2013-2014), 26 février 2014.
* 101 Les infirmiers sont pour l'heure la seule profession paramédicale à avoir bénéficié d'une déclinaison du régime général par un décret n° 2018-629 du 18 juillet 2018 relatif à l'exercice infirmier en pratique avancée.
* 102 Libération, Infirmier en pratique avancée : oui mais pas en salaire , 5 novembre 2019.
* 103 L'article 28 de la loi du 24 juillet 2019 facilite l'application du dispositif de pharmacien correspondant, inscrit à l'article L. 5125-1-1 A du code de la santé publique (voir supra ).
* 104 Le droit de prescription des sages-femmes est reconnu et encadré par l'article L. 4151-4 du code de la santé publique.
* 105 Le Parisien, Déserts médicaux : l'appel d'élus locaux pour « faire de la télémédecine une priorité » , 15 septembre 2019. Cette initiative s'inscrit dans le prolongement d'une tribune signée par 118 élus sur l'accès aux soins dans le Journal du Dimanche du 5 mai 2019 : https://www.lejdd.fr/Politique/tribune-de-118-elus-sur-lacces-aux-soins-le-compte-ny-est-pas-3896676 .
* 106 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018.
* 107 Avis n° 515 (2018-2019) de M. Jean-François Longeot, fait au nom de la commission de l'aménagement du territoire et du développement durable, portant sur la loi relative à l'organisation et à la transformation du système de santé, fait au nom de la commission de l'aménagement du territoire et du développement durable.
* 108 UFC-Que Choisir, Enquête auprès des médecins généralistes, 21 novembre 2019.