CHAPITRE II
Conditions d'accès
Article
4
Conditions d'éligibilité à l'aide à mourir
Cet article propose de définir les conditions qu'une personne doit remplir pour accéder à l'aide à mourir. Il liste cinq critères cumulatifs.
La commission a adopté cet article modifié par les amendements qu'elle a adoptés.
I - Le dispositif proposé
A. À l'étranger, la définition du champ des personnes autorisées à recourir à l'aide à mourir témoigne d'un choix sociétal mouvant
1. D'une législation à l'autre, des critères partiellement transposables et des différences substantielles
· Tous les pays ayant reconnu une forme d'aide à mourir - suicide assisté et/ou euthanasie - ont fixé des critères pour définir le périmètre des personnes autorisées à y recourir. Si le cadre de référence utilisé est globalement le même d'un pays à l'autre, les choix sociétaux que reflètent les droits nationaux peuvent toutefois diverger sensiblement selon les critères considérés.
L'existence d'une pathologie incurable, généralement associée à des souffrances physiques ou psychiques inapaisables, constitue une référence commune à toutes ces législations. Des nuances dans les formules retenues peuvent conduire à exiger, selon les cas, que ces souffrances soient constantes, qu'elles ne puissent être uniquement psychologiques ou, à l'inverse, qu'elles puissent être physiques et/ou psychologiques. Certaines législations, comme celle de la Belgique, précisent encore que ces souffrances peuvent indifféremment être d'origine pathologique ou accidentelle.
La capacité de discernement de la personne demeure également une condition centrale dans tous les pays ayant légiféré sur le suicide assisté et l'euthanasie, quoique les modalités de son appréciation et les conditions dans lesquelles la volonté de la personne est prise en compte soient différentes d'un pays à l'autre. En général, la demande doit être formulée par écrit et réitérée au cours de la procédure médicale ; l'absence de pression extérieure dans la formulation de la demande est souvent explicitement prévue. Certaines législations admettent par ailleurs l'expression d'une demande d'aide à mourir formulée dans une déclaration anticipée - dont les directives anticipées sont en France l'équivalent -, pour permettre aux personnes souffrant d'une pathologie évolutive susceptible de les priver de leur aptitude à s'exprimer ou de leur plein discernement de voir leur demande examinée. Le Canada, les Pays-Bas, la Belgique et l'Espagne admettent cette modalité.
S'agissant de la condition relative à l'engagement du pronostic vital, elle s'est révélée très évolutive et ne constitue plus, désormais, un critère uniformément exigé par les États ayant dépénalisé le suicide assisté et/ou l'euthanasie. Certaines législations continuent de s'y référer, le cas échéant en fixant un horizon temporel précis correspondant à l'espérance de vie estimée de la personne. En Oregon, le pronostic vital de la personne doit être engagé à moins de six mois94(*). Nombre de pays ont toutefois progressivement abandonné ce critère et ne visent plus, s'agissant de la situation médicale de la personne, que l'existence d'une pathologie incurable éventuellement invalidante, évolutive, et accompagnée de souffrances inapaisables. C'est le cas notamment en Belgique, en Suisse, aux Pays-Bas ou au Canada.
Concernant le critère d'âge, si la condition de majorité est retenue par un grand nombre d'États, tel n'est pas le cas aux Pays-Bas - l'âge minimal requis pour pratiquer une euthanasie y est fixé à 12 ans - ni en Belgique, seul pays à autoriser la pratique de l'euthanasie sur des mineurs sans restriction d'âge depuis 2014.
Enfin, la plupart des législations étrangères autorisant le recours au suicide assisté ou à l'euthanasie prévoient une condition tenant à la nationalité ou à une résidence stable et régulière dans le pays95(*), avec deux exceptions notables toutefois : la Suisse et la Belgique, deux pays dans lesquels ces pratiques peuvent également concerner des non-nationaux non-résidents.
D'autres critères annexes, de nature plus administrative, peuvent par ailleurs être exigés ; à titre d'illustration, le Royaume-Uni propose de fixer parmi les conditions d'éligibilité le fait d'être suivi par un cabinet de médecine générale.
· L'objectivité des critères retenus facilite la vérification de l'éligibilité des personnes et réduit le risque juridique découlant de l'exclusion de certains usagers de l'obtention de l'aide à mourir.
Dans la plupart des pays, la vérification des conditions légales, tant administratives que médicales, est effectuée par des médecins. La capacité des professionnels de santé à identifier, sans ambiguïté, les personnes éligibles au suicide assisté ou à l'euthanasie est donc essentielle car elle engage directement leur responsabilité.
Le cas échéant, des personnalités qualifiées disposant de compétences juridiques peuvent être associées à cet examen, le plus souvent dans le cadre d'un contrôle a priori exercé par une commission pluridisciplinaire : c'est le cas de la commission de garantie et d'évaluation en Espagne ; au Royaume-Uni, le projet de loi adopté le 20 juin 2025 par la Chambre des communes prévoit également qu'un comité d'examen de l'aide médicale à mourir, dans lequel siègerait un juriste, contrôle la vérification des conditions d'éligibilité après que la personne a été médicalement évaluée.
Parmi les critères les plus aisés à contrôler figurent les conditions d'âge et de nationalité ou de résidence stable et régulière sur le territoire national, en raison de leur caractère objectif. D'autres sont plus complexes à évaluer, en particulier la souffrance de la personne, inapaisable ou vécue comme insupportable, et la manifestation d'une volonté libre et éclairée.
2. Une tendance à l'élargissement continu des critères d'admissibilité à l'aide à mourir
Les situations des États ayant légiféré sur le suicide assisté ou l'euthanasie témoignent d'une tendance à l'ouverture de plus en plus large des critères d'admissibilité à l'aide à mourir.
· Ces évolutions traduisent une demande sociale de reconnaissance de nouvelles souffrances, considérées comme non moins légitimes que d'autres pour accéder à une aide à mourir.
Aux Pays-Bas, premier pays à avoir légiféré sur l'euthanasie, cette pratique a été ouverte en 2023 aux enfants de moins de 12 ans souffrant d'une maladie incurable. Prochainement, une loi ouvrant la pratique euthanasique à toute personne âgée d'au moins 75 ans, indépendamment de toute pathologie ou affectation incurable, devrait être examinée par le Parlement néerlandais.
En Belgique, l'euthanasie n'a été ouverte aux mineurs que plusieurs années après sa légalisation, à partir de 2014. Parmi les autres évolutions notables, l'admission à l'euthanasie de personnes déclarant des souffrances psychiques seules, incluant les dépressions sévères et les troubles psychiatriques résistants, est récurrente depuis 2020.
Au Canada, des modifications substantielles de la législation ont conduit à redéfinir profondément les conditions d'accès à l'aide médicale à mourir en 2021. Elles ont principalement consisté à supprimer les critères de mort naturelle raisonnablement prévisible et de fin de vie. Désormais, les personnes souffrant d'une affection grave et incurable mais dont le pronostic vital n'est pas engagé peuvent recourir à l'aide médicale à mourir. Les médecins sont désormais appelés à se prononcer sur les demandes de personnes touchées par une cécité totale ou une surdité totale, situations que n'avait pas anticipé le législateur.
Outre la suppression du critère de mort naturelle raisonnablement prévisible et de fin de vie, à partir de 2021, la législation a reconnu la possibilité de demander une aide médicale à mourir dans le cadre des directives anticipées, renonçant au principe de réitération du consentement au moment de l'administration du produit létal. Enfin, la loi canadienne prévoit d'élargir en 2027 la possibilité de recourir à l'aide médicale à mourir aux personnes souffrant d'une maladie psychiatrique seule. L'exclusion de ces personnes du périmètre de l'aide à mourir relève actuellement d'une exception législative, dont l'échéance a déjà été repoussée et qui devrait désormais entrer en vigueur en mars 2027.
· L'analyse des expériences étrangères tend ainsi à démontrer l'absence de borne ferme pour fixer une limite à l'évolution des pratiques d'euthanasie et de suicide assisté. Dans les États où ces pratiques ont été légalisées ou dépénalisées, se pose inévitablement la question du respect du principe d'égalité qui, régulièrement, conduit à remettre en cause les critères fixés par la loi et à élargir le périmètre du dispositif initial. Theo Boer résume ainsi cette pression à l'élargissement : « Pourquoi accorder l'euthanasie à des patients en phase terminale et ne pas le faire pour des malades souffrant de pathologies chroniques ? Pourquoi accorder l'euthanasie à des personnes atteintes physiquement et ne pas l'accorder à des patients atteints mentalement ? Pourquoi accorder l'euthanasie à des personnes aptes, capables de faire une telle demande, et non pas à des personnes qui voudraient bénéficier d'une telle aide médicale à mourir, mais qui ne sont pas aptes à la demander ? Enfin, pourquoi accorder l'euthanasie à des patients souffrant d'affections médicales, et pas à ceux qui souffrent pour d'autres motifs, tels que la perte d'un conjoint ou des problèmes financiers ? »
Si ces élargissements successifs sont en général directement portés par le législateur, ils peuvent parfois en contredire l'intention initiale. L'exemple du Canada est de ce point de vue éclairant.
Depuis 2016, faisant suite à un arrêt Carter c. Canada96(*), le Canada a autorisé la pratique de l'aide médicale à mourir pour les personnes répondant aux conditions suivantes : être atteint d'une maladie, d'une affection ou d'un handicap grave et incurable ; se trouver en situation de déclin avancé et irréversible de ses capacités ; éprouver des souffrances physiques ou psychologiques persistantes, intolérables et ne pouvant être apaisées dans des conditions jugées acceptables par la personne ; une mort naturelle devenue raisonnablement prévisible. Au Québec, la Loi concernant les soins de fin de vie prévoyait des critères similaires et exigeait notamment que la personne soit « en fin de vie ».
Deux requérants97(*) souhaitant bénéficier de l'aide médicale à mourir, mais s'en trouvant exclus au titre des conditions précitées, ont attaqué la constitutionnalité desdites dispositions et en particulier de celles relatives à l'exigence de mort naturelle raisonnablement prévisible et de fin de vie.
La Cour supérieure du Québec, dans sa décision Truchon rendue en 2019, a fait droit aux demandes des requérants. Sur le fondement des articles 7 et 15 de la charte canadienne des droits et des libertés, relatifs respectivement au droit à la vie, à la liberté et à la sécurité des personnes, ainsi qu'au droit à l'égalité devant la loi et à l'interdiction de toute discrimination, elle a déclaré contraire à la Constitution le critère relatif à une « mort naturelle raisonnablement prévisible » fixé par le Code criminel de même que celui de la « fin de vie » exigé par la Loi concernant les soins de fin de vie au Québec.
Pour tirer les conséquences de cette décision, le Gouvernement canadien a modifié la législation en vigueur et supprimé, parmi les critères d'admissibilité à l'aide à mourir, l'exigence d'une mort naturelle raisonnablement prévisible.
· L'évolution des taux de recours au suicide assisté et à l'euthanasie dans les pays en ayant dépénalisé la pratique témoigne de changements significatifs dans l'appréhension de la fin de vie et interroge les perceptions symboliques individuelles et collectives dans nos sociétés.
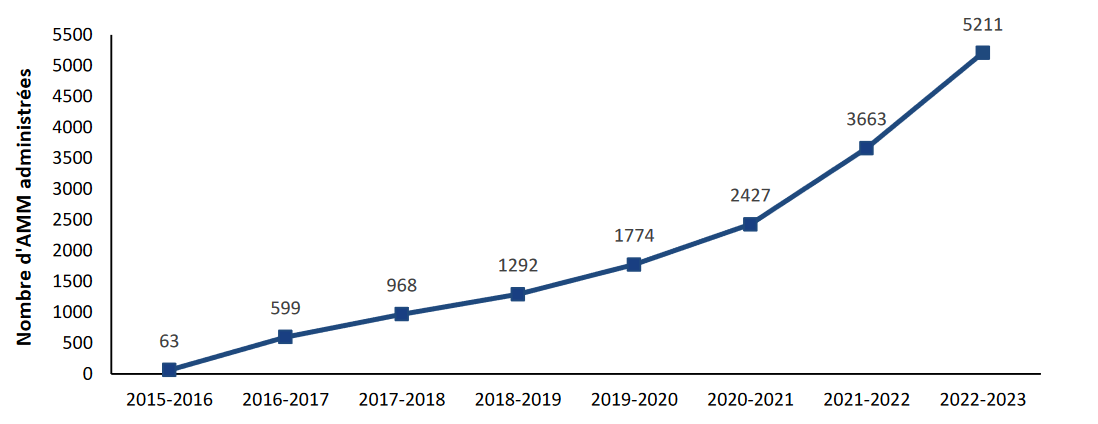
Au Canada, le nombre d'aides médicales à mourir administrées depuis la légalisation de cette pratique n'a cessé d'augmenter. Cette évolution est particulièrement marquée dans certaines provinces canadiennes comme au Québec, qui se singularise par le taux de recours à l'euthanasie le plus élevé au monde.
Nombre d'aides médicales à mourir (AMM) administrées au Québec (2015-2023)
Source : Rapport annuel d'activités de la commission sur les soins de fin de vie du Québec (avril 2022 - mars 2023)
Au Québec, plus de 16 000 personnes sont décédées par aide médicale à mourir depuis 2016. Sur la période 2022-2023, 6,8 % des décès étaient imputables à la pratique de l'aide à mourir, contre un taux de 5,1 % en 2021-2022. La commission sur les soins de vie notait, dans son dernier rapport annuel : « Il est important que la société québécoise, ses représentants élus, les ordres professionnels, les gestionnaires du réseau de la santé et des services sociaux et les soignants s'interrogent sur les raisons sous-jacentes à cette tendance. »98(*) Selon cette commission, l'augmentation continue du recours à l'aide médicale à mourir ne tiendrait que marginalement à l'élargissement de son périmètre. Elle serait plus certainement une conséquence du vieillissement de la population et du développement des pathologies qui lui sont associées. Pierre Deschamps, avocat et membre de la commission sur les soins de fin de vie au Québec, analyse cette évolution : « Au fil des ans, l'aide médicale à mourir est devenue une stratégie thérapeutique de première intention. Ce n'est plus un soin de dernier recours ou un soin ultime : c'est un soin qui est présenté et envisagé dès lors que la personne en fait la demande. »99(*)
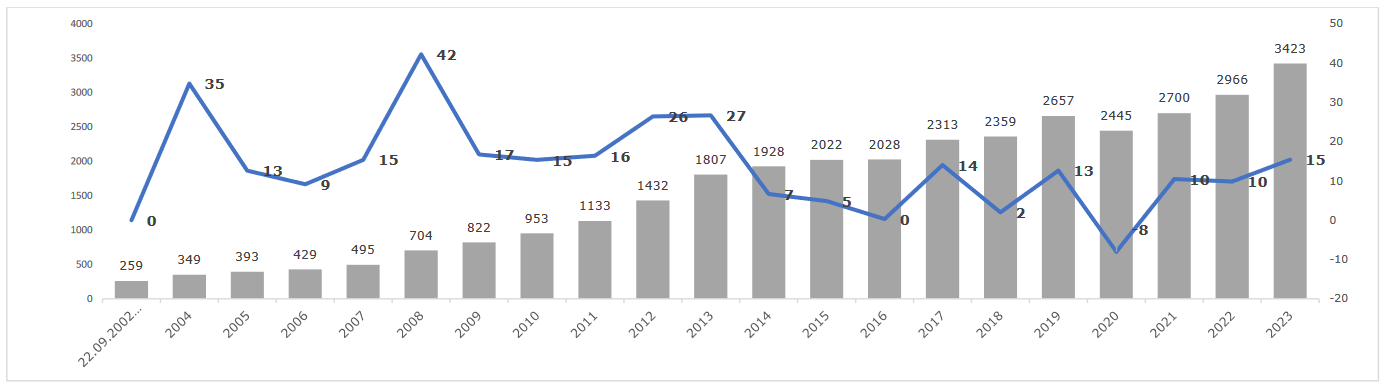
En Belgique, le nombre d'euthanasies pratiquées depuis l'entrée en vigueur de la loi le 22 septembre 2002 est également en augmentation continue.
Nombre d'euthanasies pratiquées en
Belgique, par année,
et variation annuelle de taux
(2002-2023)
Source : Commission fédérale de contrôle et d'évaluation de l'euthanasie, Onzième rapport aux chambres législatives (années 2022-2023)
Le rapport de la commission fédérale d'évaluation et de contrôle de l'euthanasie belge commente ainsi cette évolution :
« une augmentation significative du nombre de documents d'enregistrement100(*) a été observée, en particulier, en 2023 (20 ans après 2003, année au cours de laquelle une année complète a été enregistrée pour la première fois). La stagnation [observée] en 2016 pourrait être attribuée au renvoi, pour la première et jusqu'à présent unique fois, d'un dossier litigieux à la justice par la Commission. La baisse en 2020 pourrait être expliquée par les mesures de restriction liées au confinement instaurées début mars durant la crise sanitaire du COVID-19, mais aussi peut-être par les répercussions médiatiques du procès d'assises « Tine Nys ».
Malgré ces observations, il est toutefois important de noter qu'aucune étude scientifique n'a, jusqu'à présent, exploré en détail les facteurs de ces variations. Les perceptions publiques et les impacts sociaux de ces évènements juridiques nécessitent une analyse approfondie pour mieux comprendre les dynamiques en jeu. »
La convergence des conclusions des commissions belge et québécoise de contrôle a posteriori a de quoi étonner un observateur étranger : dans ces deux pays, respectivement vingt ans et dix ans après l'autorisation des pratiques d'euthanasie et de suicide assisté, les autorités publiques ne sont pas en capacité de proposer une explication précise aux évolutions constatées, aucune étude n'ayant été conduite sur le sujet.
Aux Pays-Bas, outre l'augmentation de la proportion des euthanasies dans le nombre total de décès (+ 10 % entre 2023 et 2024), une tendance émergente est observée, bien qu'encore marginale : la pratique de l'euthanasie en couple101(*). Le rapport de bilan portant sur l'année 2024 indique que seuls des couples étaient concernés par ce type de demande jusqu'en 2023 et que des euthanasies simultanées sur des membres d'une même famille sont recensées depuis 2024 ; 54 demandes de cette nature avaient été formulées au cours de l'année. L'augmentation du nombre de cas d'euthanasies recensés pour cause de démence est également notable aux Pays-Bas : 427 personnes y ont eu recours en 2024 contre 170 en 2020, soit un chiffre multiplié par 2,5 en quatre ans. Dans la majorité des cas, la commission chargée du contrôle a posteriori des cas indique que les personnes étaient encore aptes à exprimer leur volonté102(*). 219 personnes souffrant de troubles psychiques ont également été euthanasiées en 2024 aux Pays-Bas, contre 88 en 2020.
Theo Boer, ancien membre d'un comité de contrôle de l'euthanasie du gouvernement néerlandais, est un observateur de premier ordre des évolutions à l'oeuvre aux Pays-Bas. Selon lui, les tendances observées témoignent de ce que les personnes « ne craignent pas une mort grave, mais une vie grave »103(*).
B. Une proposition d'encadrement des conditions d'accès à l'aide à mourir en France, par essence limitative
Le premier alinéa du présent l'article propose de créer une sous-section 2 relative aux conditions d'accès à l'aide à mourir au sein de la nouvelle section 2 bis du chapitre Ier du titre Ier du livre Ier de la première partie du code de la santé publique. La sous-section 2 serait composée d'un article unique L. 1111-12-2, fixant cinq conditions cumulatives pour accéder à l'aide à mourir.
1. La condition de majorité
La première condition est un critère d'âge : les bénéficiaires potentiels de l'aide à mourir devraient être âgés de 18 ans au moins. Ainsi rédigée, la disposition ne laisse subsister aucune ambiguïté concernant :
- l'exclusion de tous les mineurs, y compris des mineurs émancipés au sens de l'article 413-2 du code civil ;
- l'inclusion des majeurs protégés.
Les majeurs protégés doivent toutefois être en capacité d'exprimer leur volonté de façon libre et éclairée, compte tenu de la cinquième condition fixée par le présent article. En effet, l'aide à mourir constitue « un acte dont la nature implique un consentement strictement personnel »104(*) au sens de l'article 458 du code civil. De tels actes ne peuvent jamais donner lieu à assistance ou représentation de la personne protégée105(*).
2. La condition de nationalité ou de résidence stable et régulière en France
L'exigence de la nationalité française ou d'une résidence stable et régulière en France est liée à la prise en charge par l'assurance maladie des frais afférents à la mise en oeuvre de l'aide à mourir (cf. article 18).
Selon la réglementation, une résidence est considérée stable lorsqu'elle est ininterrompue depuis plus de trois mois106(*).
La rédaction retenue pour cette deuxième condition s'inspire de l'article L. 111-1 du code de la sécurité sociale, dont le deuxième alinéa prévoit que la sécurité sociale « assure, pour toute personne travaillant ou résidant en France de façon stable et régulière, la couverture des charges de maladie, de maternité et de paternité ainsi que des charges de famille et d'autonomie ».
Elle s'en distingue néanmoins sur deux points :
- l'ajout du critère de nationalité conduit à autoriser le recours à l'aide à mourir aux nationaux qui ne résideraient pas en France ; des Français résidant et travaillant à l'étranger, remplissant les autres conditions fixées par le présent article, pourraient donc se rendre en France, le cas échéant afin de se rapprocher de leur famille, pour accéder à une aide à mourir ;
- la suppression du critère tenant à l'exercice d'une activité professionnelle exclut les personnes qui travailleraient en France sans y résider et sans disposer de la nationalité française.
Le choix n'apparaît pas incohérent dès lors que les personnes susceptibles d'accéder à l'aide à mourir, souffrant d'une maladie grave et incurable associée à des douleurs réfractaires aux traitements ou insupportables, ne seraient vraisemblablement pas en capacité de poursuivre une activité professionnelle.
D'autres États admettent la possibilité de faire bénéficier d'une procédure d'aide à mourir des ressortissants non-nationaux, à l'instar de la Suisse et de la Belgique, où le nombre de suicides assistés pratiqués pour des ressortissants non-nationaux est en croissance. L'expérience de ces États concernant la gestion des demandes des ressortissants extranationaux témoigne de difficultés qui ne doivent pas être ignorées. Ainsi, la commission fédérale de contrôle et d'évaluation de l'euthanasie belge indiquait, dans son onzième rapport aux chambres législatives :
- que ces dossiers « mettent [...] en lumière les défis de communication et la réalité des interruptions dans la continuité de soins pour ces patients » ;
- qu' « ils révèlent les difficultés logistiques rencontrées pour réaliser l'acte euthanasique dans ce contexte de mobilité médicale, particulièrement dans un contexte palliatif parfois aggravé par des complications sévères »107(*).
3. Un pronostic vital engagé en raison d'une affection grave et incurable, en phase avancée ou terminale
La troisième condition, qui est celle ayant suscité le plus de débat à l'Assemblée nationale, combine trois sous-critères : l'affection grave et incurable ; le pronostic vital engagé ; la phase avancée ou terminale de la maladie. Les deux derniers sous-critères doivent être analysés conjointement.
À titre liminaire, il peut être remarqué que :
- la législation en vigueur se réfère déjà à l'exigence d'une affection grave et incurable et d'un pronostic vital engagé pour pratiquer une sédation profonde et continue jusqu'au décès ;
- dans le cas de la sédation profonde et continue jusqu'au décès, la loi prévoit néanmoins que le pronostic vital doit être engagé à court terme (cf. infra) ;
- la notion de « phase avancée ou terminale » figure par ailleurs dans deux articles du code de la santé publique, les articles L. 1110-5-3 et L. 1111-12, relatifs respectivement à la mise en oeuvre de tous les traitements analgésiques et sédatifs permettant de répondre à la souffrance réfractaire du patient, même s'ils ont pour effet d'abréger sa vie, et aux conditions dans lesquelles le médecin s'enquiert de la volonté de la personne lorsque celle-ci n'est plus en état de l'exprimer.
Article L. 1110-5-2 du code de la santé publique :
« À la demande du patient d'éviter toute souffrance et de ne pas subir d'obstination déraisonnable, une sédation profonde et continue provoquant une altération de la conscience maintenue jusqu'au décès, associée à une analgésie et à l'arrêt de l'ensemble des traitements de maintien en vie, est mise en oeuvre dans les cas suivants :
« 1° Lorsque le patient atteint d'une affection grave et incurable et dont le pronostic vital est engagé à court terme présente une souffrance réfractaire aux traitements ;
« 2° Lorsque la décision du patient atteint d'une affection grave et incurable d'arrêter un traitement engage son pronostic vital à court terme et est susceptible d'entraîner une souffrance insupportable.
« Lorsque le patient ne peut pas exprimer sa volonté et, au titre du refus de l'obstination déraisonnable mentionnée à l'article L. 1110-5-1, dans le cas où le médecin arrête un traitement de maintien en vie, celui-ci applique une sédation profonde et continue provoquant une altération de la conscience maintenue jusqu'au décès, associée à une analgésie.
« [...] »
· S'agissant de l'affection grave et incurable, la gravité sous-entend des conséquences lourdes, éventuellement invalidantes, sur les conditions de vie de la personne ; elle peut également s'apprécier au regard de l'engagement du pronostic vital de la personne. Quant au caractère incurable, il suppose une évolution irréversible et une impossibilité de guérir la maladie, en raison de l'inexistence de traitement curatif adapté ou du caractère trop avancé d'une pathologie.
Certaines pathologies constituent assurément des affections graves et incurables : c'est le cas des maladies neurodégénératives, notamment de la maladie de Parkinson, des maladies de Charcot et d'Alzheimer et de la sclérose en plaques, mais aussi de l'insuffisance rénale chronique en l'absence de greffe rénale. En revanche, d'autres pathologies graves peuvent constituer des affections curables ou incurables sans qu'il ne soit possible, ex ante et de façon systématique, de les classer dans l'une ou l'autre de ces catégories. Tel est le cas, en particulier, des cancers métastasiques et des cancers dits de mauvais pronostic108(*), notamment des cancers du poumon, du pancréas, du foie, de l'oesophage et du système nerveux central ; l'insuffisance rénale chronique entre également dans ce champ, puisqu'une greffe rénale peut permettre de la guérir.
· Le pronostic vital doit être engagé par l'affection ou la maladie dont souffre la personne, dont le caractère plus ou moins avancé détermine en général l'espérance de vie. L'engagement du pronostic vital ne peut donc s'entendre qu'en relation directe avec le stade d'évolution de la maladie, qui doit être en « phase avancée » ou en « phase terminale ».
À ce stade de l'analyse, il est essentiel de revenir sur la genèse du présent article, c'est-à-dire d'examiner la rédaction de l'article 6 du projet de loi relatif à l'accompagnement des malades et de la fin de vie, déposé par le Gouvernement à l'Assemblée nationale le 10 avril 2024. Cet historique permet en effet de saisir la portée des évolutions entérinées depuis plus d'un an s'agissant de la rédaction de la troisième condition exigible pour l'aide à mourir. Dans le projet de loi précité, l'alinéa relatif à l'engagement du pronostic vital de la personne était rédigé en ces termes :
« 3° Être atteinte d'une affection grave et incurable engageant son pronostic vital à court ou moyen terme ; »
La notion de « moyen terme » avait précisément pour objet de compléter la législation en vigueur sur la fin de vie, en proposant une réponse nouvelle aux personnes dont le pronostic vital n'est pas engagé à court terme mais sans perspective de guérison.
Or, si le court terme est une échéance relativement bien appréhendée par le corps médical et clairement définie par la Haute Autorité de santé (HAS)109(*), l'imprécision de la notion de moyen terme est rapidement apparue dans les débats parlementaires. Le Gouvernement admettait d'ailleurs, peu ou prou, le caractère aléatoire de cette notion, en indiquant :
« Le moyen terme se compte en semaines ou mois et correspond à une période pour laquelle l'évaluation de ce diagnostic a pu être réalisée par les professionnels de santé. Compte tenu du fait que la finesse d'appréciation du « moyen terme » et que cette évaluation dépendent intrinsèquement des caractéristiques individuelles de chaque patient, de son pronostic, ainsi que de l'état des connaissances et thérapeutiques de la pathologie concernée, la possibilité de fixer un délai dans la loi n'a pas été retenue. »110(*)
Face à cette difficulté, la commission spéciale chargée d'instruire le texte à l'Assemblée nationale avait adopté deux amendements identiques111(*) pour substituer au pronostic vital engagé « à court ou moyen terme » la notion de « phase avancée ou terminale » de la maladie. La condition du pronostic vital engagé, directement liée au stade d'évolution de la maladie, avait été rétablie en séance publique.
L'article 4 de la présente proposition de loi reprend donc la rédaction adoptée par l'Assemblée nationale au printemps 2024. Dans la perspective de la reprise des travaux parlementaires et du réexamen des conditions d'admissibilité à l'aide à mourir à l'Assemblée nationale, le Gouvernement a saisi la HAS afin de circonscrire du mieux possible les notions de « moyen terme » et de « phase avancée ».
Dans ses conclusions112(*), la HAS souligne « qu'il n'existe pas de consensus médical sur la définition du pronostic vital engagé à « moyen terme », ni sur la notion de « phase avancée » lorsqu'elle est envisagée dans une approche individuelle de pronostic temporel ». Elle en déduit une impossibilité de définir, de façon objective, un pronostic temporel pour chaque patient pris individuellement. Elle indique par ailleurs, sans que cela ne réduise aucunement l'incertitude entourant l'enjeu temporel auquel le Gouvernement entendait répondre, que « la « phase avancée » peut être définie comme l'entrée dans un processus irréversible marqué par l'aggravation de l'état de santé de la personne malade qui affecte sa qualité de vie ».
Après la transmission de cet avis, l'inscription de la notion de phase avancée dans les conditions d'admissibilité à l'aide à mourir n'a pas été remise en cause.
La rédaction adoptée abandonne finalement la référence à toute échéance temporelle, sans que l'exigence d'engagement du pronostic vital ne disparaisse pour autant. L'article entretient donc un flou sur ce point de définition majeur, susceptible d'engendrer une insécurité juridique forte dans l'appréciation de l'admissibilité à l'aide à mourir.
4. Des souffrances réfractaires aux traitements ou insupportables en cas d'arrêt des traitements ou en l'absence de traitements
· La quatrième condition tient à l'existence d'une souffrance physique ou psychologique causée par l'affection grave et incurable. Il doit donc exister un lien direct entre ces souffrances et l'affection dont le patient est atteint.
Selon la HAS, une souffrance est dite réfractaire si tous les moyens thérapeutiques et d'accompagnement disponibles et adaptés ont été proposés et/ou mis en oeuvre sans obtenir le soulagement escompté par le patient, ou s'ils entraînent des effets indésirables inacceptables ou que leurs effets thérapeutiques ne sont pas susceptibles d'agir dans un délai acceptable pour le patient113(*). Bien qu'évalué médicalement, le caractère réfractaire aux traitements de cette souffrance ou insupportable, en l'absence de traitement, repose essentiellement sur l'appréciation de ses douleurs par le patient lui-même. La HAS s'y réfère en décrivant la « perception d'une situation vécue comme insupportable par le patient » et rappelle que « Le patient est le seul à pouvoir apprécier le caractère insupportable de sa souffrance, des effets indésirables ou du délai d'action du traitement »114(*).
La rédaction de cette condition a relativement peu évolué dans son contenu depuis le projet de loi gouvernemental relatif à l'accompagnement des malades et de la fin de vie.
5. Une capacité à manifester sa volonté de façon libre et éclairée
Enfin, la cinquième condition exige que la personne sollicitant une aide à mourir soit en capacité de manifester sa volonté de façon libre et éclairée.
Cette condition fait écho à plusieurs dispositions du code de la santé publique. La volonté du patient et son consentement libre et éclairé tiennent en effet une place centrale dans les chapitres préliminaire et Ier du titre Ier du livre Ier de la première partie du code de la santé publique. L'article L. 1110-5-1 prévoit ainsi que des traitements n'ayant d'autre effet que le maintien artificiel de la vie peuvent être suspendus ou ne pas être entrepris « conformément à la volonté du patient ». L'article L. 1111-4 prévoit encore : « Le médecin a l'obligation de respecter la volonté de la personne après l'avoir informée des conséquences de ses choix et de leur gravité. Si, par sa volonté de refuser ou d'interrompre tout traitement, la personne met sa vie en danger, elle doit réitérer sa décision dans un délai raisonnable. »
Dans son avis n° 139 sur les questions éthiques relatives aux situations de fin de vie, le Comité consultatif national d'éthique considérait que seule une personne disposant d'une « autonomie de décision au moment de la demande », exprimée « de façon libre, éclairée et réitérée » pouvait formuler une demande d'aide à mourir ; il ajoutait que celle-ci devrait « être écoutée, accueillie, analysée dans le temps, pour s'assurer de son caractère libre, éclairé et persistant ».
Les conditions dans lesquelles l'expression libre et éclairée de la volonté d'une personne peuvent être appréciées relèvent pour partie des modalités procédurales que fixe la loi. Celles-ci sont renvoyées aux articles 5 et 6 de la proposition de loi. Elles dépendent aussi de la nature de l'affection dont souffre le patient : les maladies psychiatriques, mentales ou neurodégénératives sont ainsi, par principe, exclues du champ de l'aide à mourir dès lors qu'elles conduisent à priver la personne de son plein discernement.
· Enfin, la proposition de loi n'ouvre pas la possibilité de solliciter une aide à mourir par le biais des directives anticipées. Cette possibilité, prévue à l'étranger par certaines législations, vise à inclure dans le périmètre de l'aide à mourir les personnes souffrant d'une affection qui pourrait, à un stade ultérieur de son évolution, les priver de leur discernement et/ou de leurs facultés d'expression.
En l'espèce, l'exclusion de cette possibilité par le présent article doit être lue et comprise en relation avec l'exigence de réitération de la demande et du consentement de la personne tout au long de la procédure d'aide à mourir, jusqu'au jour de l'administration de la substance létale115(*).
Analyse du périmètre des
éligibles à une procédure d'aide à mourir
au
terme des travaux de l'Assemblée nationale en première
lecture
Il résulte de la combinaison de trois dernières conditions que seraient éligibles à une procédure d'aide à mourir les personnes souffrant de l'une des pathologies suivantes :
- « un cancer en phase avancée ou terminale ;
- une pathologie chronique touchant un organe vital en phase avancée ou terminale ;
- une maladie neurodégénérative avec paralysie des muscles impliqués dans la motricité, sans atteinte des fonctions sensorielles et intellectuelles ;
- une pathologie fortement invalidante stabilisée avec la suppléance d'une fonction vitale lorsque le patient décide d'arrêter la suppléance. »116(*)
En revanche, en l'état du texte, les situations et pathologies suivantes ne permettraient pas d'engager une procédure d'aide à mourir :
- un état neuro-végétatif ou pauci-relationnel empêchant au patient de s'exprimer par lui-même ;
- une maladie neurodégénérative cognitive altérant significativement le discernement de la personne ;
- une pathologie psychiatrique isolée ;
- les polypathologies avec perte d'autonomie dès lors qu'elles n'engagent pas le pronostic vital.
II - Les modifications apportées par l'Assemblée nationale
En commission, trois amendements identiques ont été adoptés117(*), visant à ne pas exclure du champ des affections graves et incurables les affections d'origine accidentelle ; l'insertion des mots « quelle qu'en soit la cause » à propos de l'affection dont souffrirait une personne admissible à l'aide à mourir permet ainsi de prendre en considération non seulement des affections d'origine pathologique, mais aussi accidentelle.
En séance publique, les députés ont adopté quatre amendements.
La modification la plus substantielle, résultant de l'adoption de deux amendements dont l'un du Gouvernement118(*) a consisté à compléter la troisième condition relative à l'affection grave et incurable qui engage le pronostic vital, en phase avancée ou en phase terminale. Se fondant sur les conclusions de la HAS formulées dans son avis du 30 avril 2025, la phase avancée est ainsi définie comme « l'entrée dans un processus irréversible marqué par l'aggravation de l'état de santé de la personne malade qui affecte sa qualité de vie ». Selon le Gouvernement, cette précision permettra d'éclairer les professionnels de santé appelés à statuer sur l'éligibilité des personnes à l'aide à mourir, qui pourront s'appuyer sur des repères cliniques caractéristiques de l'évolution d'une maladie grave et incurable à un stade avancé.
Le critère tenant à l'existence de souffrances physiques ou psychologiques a par ailleurs été renforcé : il est désormais précisé que ces souffrances doivent être constantes, c'est-à-dire durables et non réversibles119(*).
Enfin, un amendement a conduit à spécifier qu'une souffrance psychologique seule ne peut suffire à autoriser le recours à l'aide à mourir120(*). Si la précision peut être jugée opportune en ce qu'elle permet d'exclure explicitement les souffrances causées par des maladies psychiatriques ou mentales, elle entre en dissonance avec la première phrase de l'alinéa 8 qui mentionne, de façon alternative et non obligatoirement liée, une souffrance physique « ou » psychologique. Les travaux de l'Assemblée nationale entretiennent donc sur ce point une ambiguïté rédactionnelle.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission
Les conditions d'éligibilité à l'aide à mourir fixées par le présent article dessinent les contours d'un dispositif particulièrement peu sécurisé, présentant des risques importants de dérives. L'imprécision des critères proposés, empreints d'une part de subjectivité non négligeable, engendre deux conséquences graves :
- d'une part, elle autorise une conception et une pratique extensives de l'aide à mourir auprès d'un grand nombre de malades ;
- d'autre part, elle traduit un dispositif très peu protecteur pour les professionnels de santé, responsables de la vérification des conditions d'éligibilité et de l'admission à l'aide à mourir des personnes.
Au surplus, la commission fait remarquer que la nature des conditions prévues au présent article favorisera inévitablement la judiciarisation des situations de fin de vie, plaçant les soignants au premier rang des responsables mis en cause. Si l'article 12 ferme le recours contre les décisions d'aide à mourir aux tiers, les familles et les proches des personnes ayant accédé à une aide à mourir ne manqueront pas d'introduire des recours juridictionnels a posteriori, pour contester les décisions autorisant ou refusant l'aide à mourir sur la base des critères légaux. À cet égard, aucun des critères fixés par le présent article n'apparaît sécurisant, ni pour les professionnels de santé chargés de leur évaluation, ni pour les patients en proie à des questionnements et à des incertitudes en fin de vie. On peut ainsi raisonnablement supposer qu'un nouveau juridisme prospèrera sur le fondement de la technicité de ce nouveau droit.
Pour le collectif Démocratie, Éthique et Solidarités, le cadre ainsi posé « laisse présager que l'esprit de la loi s'oriente spontanément et rapidement vers une option quasiment sans limite de la mort provoquée »121(*).
A. Des critères imprécis laissant une part importante à la subjectivité
Dès aujourd'hui, la gestion de certaines situations de fin de vie expose les médecins à des difficultés d'appréciation, lorsque la question de la limitation ou de l'arrêt des soins se pose, notamment en réanimation, au titre du refus de l'obstination déraisonnable.
L'incertitude à laquelle seraient confrontés les professionnels de santé au moment d'évaluer les critères d'admissibilité à l'aide à mourir serait d'autant plus grande que la rédaction des critères inscrits aux 3° à 5° du présent article confère une marge d'appréciation importante aux soignants, augmentant par là même la responsabilité qui leur incomberait. Ces critères, qui revêtent une dimension essentiellement médicale, seront inévitablement source de discussion et, certainement, de divergences voire de conflits au sein des équipes soignantes.
Dans son rapport sur la fin de vie publié en 2023, la commission indiquait déjà « que la question se porte sur l'appréciation de la situation médicale du patient [...] ou encore sur l'évaluation de l'autonomie du demandeur, aucune réponse précise ne peut être apportée de manière satisfaisante, si du moins l'on prétend encadrer solidement le dispositif. »
· En premier lieu, le critère relatif au caractère grave et incurable d'une maladie engageant le pronostic vital, en phase avancée ou terminale (3°), apparaît pour le moins imprécis.
Les travaux de l'Assemblée nationale et du Gouvernement non seulement n'ont pas permis de lever les imprécisions du texte initial qui recourait à la notion de pronostic vital engagé à court ou moyen terme, mais ils ont en outre conduit à élargir le périmètre des personnes susceptibles de satisfaire ce critère. En effet, l'alinéa en question ne mentionne plus désormais aucune échéance quant à l'engagement du pronostic vital, qui ne constituerait donc pas un critère d'appréciation en tant que tel.
En l'absence d'échéance déterminée, la suppression de toute référence à l'exigence d'un pronostic vital engagé aurait au moins eu le mérite de la clarté. C'eût été assumer le renoncement à tout critère portant sur la durée restant à vivre à la personne. Au lieu de cela, la rédaction adoptée entretient l'illusion de réserver l'aide à mourir à des personnes dans les derniers mois de leur existence, ce qui ne serait nullement le cas.
Certes, la HAS a souligné « l'impossibilité de définir objectivement un pronostic temporel à l'échelle individuelle »122(*), parce qu'il existe pour chaque individu une variété des possibles que des scores pronostiques prédéterminés ne permettent pas de connaître ou d'anticiper. Se fondant sur une analyse de la littérature médicale, la HAS rappelle « que la définition d'un pronostic vital par les médecins, appuyé sur les différents outils existants, présente un degré d'incertitude important ». En d'autres termes, les outils pronostiques existants ne permettent d'estimer une espérance de vie statistique qu'à l'échelle d'une pathologie, non d'un individu, parce qu'ils « ne prennent pas en compte la résilience individuelle, très variable d'une personne malade à l'autre ».
La substitution de la notion de phase avancée de la maladie à celle d'un pronostic vital engagé à moyen terme revient, en tout état de cause, à privilégier un flou par rapport à un autre flou. Elle autorise aussi une ouverture particulièrement large du dispositif de l'aide à mourir, en y incluant un nombre extraordinairement élevé de pathologies et de personnes. Le Docteur Sophie Trager, chef de service en oncologie à l'Institut Curie, juge ainsi que « Les conditions actuelles ne sont pas restrictives pour l'oncologie. Chaque année en France 440 000 personnes environ sont atteintes de cancer dont la moitié guériront. Pour l'autre moitié le cancer rechutera et deviendra incurable, autant de patients qui seront - au regard de l'article 4 - éligibles à l'aide active à mourir. La maladie cancéreuse métastatique évolue progressivement dans le temps, il peut s'écouler une longue période de vie [...] grâce aux traitements ciblés et individualisés. Ces personnes rentreront dès l'annonce du diagnostic métastatique dans les critères d'accès à l'euthanasie ou au suicide assisté »123(*).
Cette évolution du texte n'a finalement pas de quoi surprendre : face à l'impossibilité d'apprécier avec rigueur et certitude l'espérance de vie d'une personne, nombre de pays ont renoncé à la prise en compte de tout critère temporel, à l'instar du Canada, de la Belgique ou des Pays-Bas. Finalement, seuls les États ayant fixé un critère temporel précisément déterminé sont parvenus à maintenir un critère temporel parmi les conditions d'admissibilité à l'aide à mourir. Le système qui prévaut en Oregon depuis 1997 s'est révélé particulièrement stable de ce point de vue : l'espérance de vie des patients doit être estimée à six mois maximum pour qu'une substance létale soit légalement prescrite. Le Royaume-Uni, engagé dans l'examen d'un projet de loi sur une aide médicale à mourir, pourrait retenir ce même critère.
Alors que les conclusions de la HAS invitaient précisément à la prudence et à la rigueur d'appréciation, la version de l'article adoptée à l'Assemblée nationale élargit dangereusement le périmètre de l'aide à mourir et néglige aveuglément la complexité de l'évaluation qui incombera directement aux professionnels de santé.
Le critère du caractère incurable d'une maladie est lui aussi sujet à caution. Les conditions du suivi médical du patient, la disponibilité de traitements innovants et les progrès de la recherche, qui font régulièrement émerger de nouvelles options thérapeutiques, rendent l'appréciation de ce critère particulièrement complexe et malléable.
Les progrès thérapeutiques constants, notamment dans le champ de la cancérologie, repoussent la frontière des pathologies dites incurables. Ces dernières années, le développement des thérapies ciblées et de l'immunothérapie ont permis des avancées spectaculaires dans la prise en charge des patients. La mise au point de traitements innovants et expérimentaux, aux résultats prometteurs mais non modélisables à grande échelle, fait espérer la généralisation de l'accès à de nouvelles options thérapeutiques. En effet, si tous les patients devraient théoriquement pouvoir accéder aux mêmes traitements, la réalité de l'accès à une offre de soins spécialisée est évidemment très inégale selon les territoires. A fortiori, la possibilité de recourir à des traitements innovants pour traiter certaines pathologies est réservée à quelques patients traités dans les centres experts.
Les rapporteurs ne souscrivent pas aux considérations de la direction générale de la santé, qui indique que « les traitements innovants étant par nature réservés à un nombre restreint de patients et encore en phase d'expérimentation avant leur éventuelle généralisation, ils ne peuvent être pris en compte par le médecin lorsque celui-ci devra apprécier si, au jour de la demande d'aide à mourir, la maladie dont est atteint le patient doit être considérée ou non comme incurable. » Valider une procédure d'aide à mourir pour des patients n'ayant pas accès à de nouveaux traitements susceptibles d'offrir une chance de guérison entérine de façon dramatique une inégalité d'accès aux soins. Ils relèvent en outre l'incohérence d'une justification qui propose d'exclure de l'aide à mourir les mineurs - même émancipés - au motif que « les traitements actuels sont de plus en plus prometteurs pour les affections chez de jeunes personnes »124(*) alors que ce raisonnement est également recevable pour les personnes majeures et notamment, les personnes âgées. Les progrès thérapeutiques majeurs réalisés par exemple dans la prise en charge des pathologies cancéreuses devraient en toute cohérence justifier de rejeter le principe d'une aide à mourir.
Par ailleurs, en cancérologie, le développement des thérapies ciblées et de l'immunothérapie ont fait émerger d'importants espoirs dans la lutte contre les cancers. Ces traitements se sont montrés extraordinairement efficaces pour traiter des cancers réputés incurables, comme certains cancers du poumon ou les mélanomes, jusqu'à obtenir une rémission complète. Néanmoins, tous les patients ne répondent de la même façon aux traitements par immunothérapie ; la réaction de l'organisme peut être lente et progressive, rendant inopérante la notion d'incurabilité. L'impossibilité de tracer une ligne ferme et précise entre les cancers dits curables et ceux considérés comme incurables conduit ainsi à remettre en cause la pertinence de ce critère.
En conclusion, la commission alerte sur le risque de perte de chances que ferait peser le droit à l'aide à mourir sur des personnes susceptibles de guérison ou de bénéficier d'une qualité de vie améliorée à l'aune des progrès constants des nouveaux traitements régulièrement disponibles.
· En deuxième lieu, le critère tenant à l'existence de souffrances physiques ou psychologiques est intrinsèquement subjectif, dans la mesure où son évaluation ne peut reposer que sur le ressenti du patient.
La SFAP, dans ses travaux, se réfère à une définition de la souffrance réfractaire qui prend en compte « tout symptôme dont la perception est insupportable et qui ne peut être soulagé en dépit des efforts obstinés pour trouver un protocole thérapeutique adapté sans compromettre la conscience du patient »125(*). Si le caractère réfractaire ou insupportable doit être apprécié lors de la réunion collégiale de l'équipe qui précède la décision médicale, le patient est le seul à même de pouvoir évaluer le caractère réfractaire ou insupportable de sa douleur. Cette caractéristique rend l'évaluation de cette condition subjective, par nature, et donc fragile.
Par ailleurs, la rédaction de cette quatrième condition présente une incohérence et pourrait laisser subsister un doute, en l'état, sur l'intention du législateur. En effet, la première phrase de l'alinéa huit indique que la personne doit présenter une souffrance physique ou psychologique, sans exclure qu'elles ne soient éventuellement cumulatives. En revanche, la dernière phrase de ce même alinéa affirme sans ambiguïté qu'une souffrance psychologique seule ne peut suffire pour déterminer l'engagement d'une procédure d'aide à mourir.
· Enfin, en troisième lieu, le critère tenant à la capacité à manifester une volonté libre et éclairée ignore les ambivalences de l'expression de la volonté d'une personne en fin de vie et relève essentiellement d'une fiction juridique.
Nombre de professionnels de santé soulignent le caractère éminemment fluctuant de la volonté du patient en fin de vie. Au sein du service de soins palliatifs de l'Institut Curie, le Docteur Sophie Trager constate que « L'annonce d'une maladie métastatique entraine un bouleversement important dans la vie de ces patients pouvant entrainer des mouvements psychiques et physiques ambivalents et contradictoires avec des demandes de mort qui pourront s'apaiser au fur et à mesure de l'évolution de la maladie ».126(*) Les soignants exerçant en soins palliatifs ont ainsi relaté leur expérience quant aux doutes qui peuvent assaillir les personnes en fin de vie et les conduire à exprimer des attentes radicalement différentes en l'espace de quelques jours. Pour la Société française d'accompagnement et de soins palliatifs, « L'appel à ce que « ça s'arrête » lancé par les personnes en fin de vie doit être reçu dans toute sa complexité et ses ambivalences. Il s'agit le plus souvent d'une demande de soulagement »127(*). Le Comité consultatif national d'éthique abonde en ce sens : « Les demandes d'aide active à mourir évoluent dans le temps et se transforment, voire, parfois, s'estompent ou disparaissent. La maîtrise médicale de la douleur contribue à réduire, voire parfois à faire disparaître, les demandes d'aide active à mourir »128(*). La fédération Jusqu'à la mort accompagner la vie (JALMALV), témoigne encore de ce que la « volonté » des personnes en fin de vie dépend essentiellement de leur prise en charge palliative et de leur non-abandon par la société. D'autre part, l'ambivalence de leur situation les conduit à la volatilité dans l'expression de leur demande, qui n'a d'existence que dans l'instant »129(*). Sans nier l'autonomie décisionnelle de ces personnes en raison de leur vulnérabilité, en fin de vie, l'expression de la volonté doit donc être accueillie avec humilité et nuance. En tout état de cause, il convient de veiller à ce qu'elle s'affirme dans la durée pour en garantir la constance.
En outre, la manifestation d'une volonté libre et éclairée se heurte en pratique à des situations d'emprise qui peuvent être difficiles à objectiver. De telles situations ne sont pas rares. Elles peuvent s'exercer au sein d'un cadre familial ou amical, ou au sein d'établissements de prise en charge, notamment sociaux et médico-sociaux.
L'appréciation du critère prévu au 5° ne saurait non plus faire l'impasse sur l'existence d'une pression sociale intériorisée par les personnes fragiles ou vulnérables, qui peuvent se vivre comme un fardeau pour leurs proches ou la société. Nombre d'associations représentatives du secteur du handicap ont exprimé leurs craintes que la reconnaissance d'une aide à mourir n'alimente les discours validistes qui valorisent la pleine autonomie des individus et stigmatisent les incapacités. Selon l'avocate et militante Élisa Rojas, représentante du collectif Front de Gauche anti-validiste130(*), l'aptitude à manifester une volonté libre et éclairée ignore la réalité sociale des personnes malades et handicapées, qui « vivent dans la contrainte et la coercition au quotidien et choisissent rarement leurs conditions de soins, de prise en charge et même de vie »131(*). Le philosophe Jacques Ricot souligne ces mêmes limites, en s'interrogeant en ces termes : « Quand toute une société martèle que le critère d'une vie valant d'être vécue est d'être en pleine possession de ses moyens, est-on si libre de se déterminer ? La demande d'en finir avec la vie n'est-elle pas alors une demande d'en finir avec la vie conforme à des critères socialement normés ? »132(*) Compte tenu des représentations sociales plus ou moins conscientes qui façonnent chaque individu et qui conditionnent leur prise de décision ou l'affirmation de leur volonté, il faut ainsi admettre que l'autonomie pleine et entière de la personne relève d'une fiction.
Enfin, on ne peut que regretter le manque de données portant sur le profil socioéconomique des personnes qui sollicitent et accèdent à l'aide à mourir. Peu d'études s'y sont intéressées, mais quelques données existent néanmoins dans les pays qui les pratiquent. Au Canada, s'appuyant sur un récent sondage, la Fondation pour l'innovation politique relève que près d'un tiers des Canadiens accepteraient d'élargir le périmètre de l'aide médicale à mourir pour y inclure « l'absence de domicile fixe (28 %) ou la pauvreté (27 %) comme raisons pour demander l'aide médicale à mourir »133(*). Les conclusions de ce sondage invitent à s'interroger sur le sens social que l'euthanasie ou le suicide assisté peuvent revêtir, notamment pour les personnes isolées ou en situation de précarité, et sur les conditions de recours à ces pratiques, avec un risque qui ne peut être écarté de surreprésentation des personnes en situation de vulnérabilité économique parmi celles ayant recours à l'aide à mourir.
B. L'argument de l'égalité devant la loi : le danger d'un élargissement sans limite des critères de l'aide à mourir
Fixer le périmètre de l'aide à mourir revient à définir les situations qui justifieraient un droit légitime à mourir sur demande, à l'exclusion de toutes les autres. Cet exercice révèle la fragilité intrinsèque du dispositif d'aide à mourir, exposé à des élargissements successifs de son périmètre. Si le présent article propose d'enserrer le droit à l'aide à mourir dans les limites des cinq critères qu'il fixe, « d'autres estiment que la loi ne doit pas établir d'exception à l'interdit de donner la mort », comme le rappelle le Comité consultatif national d'éthique.
En réalité, le périmètre de l'aide à mourir relève toujours d'une norme socialement acceptée et juridiquement sanctionnée. Elle n'est jamais intangible et peut même se révéler particulièrement fragile lorsqu'est invoqué le principe d'égalité devant la loi. L'expérience québécoise en témoigne de façon éclatante, avec la décision Truchon (2019) fondée sur le principe d'égalité et l'interdiction de toute discrimination.
L'argument de l'égalité est donc fondamentalement dangereux, parce qu'il permet de concevoir un accès presque illimité au suicide assisté ou à l'euthanasie. La demande de reconnaissance de nouvelles situations de souffrances jugées inacceptables accroît la pression à l'élargissement des critères de l'aide à mourir, jusqu'à envisager, comme aux Pays-Bas, la possibilité de recourir à l'euthanasie en l'absence de la moindre affection ou pathologie. À ce propos, Theo Boer évoque « un basculement symbolique majeur : on ne meurt plus parce qu'on souffre, mais parce qu'on estime avoir assez vécu. C'est une vision radicalement nouvelle de la vieillesse, et de la valeur que nous accordons à notre société. »134(*) De même que le CCNE estimait dans son avis n° 139 que le fait de refuser une aide à mourir à une personne en incapacité physique de s'administrer une substance létale serait « éthiquement critiquable », exclure du champ de l'aide à mourir des personnes au motif qu'elles seraient mineures, n'auraient pas un pronostic vital engagé par la maladie ou ne souffriraient pas d'une maladie grave serait également contestable. Les réflexions sur l'aide à mourir invitent ainsi à un relativisme social et éthique vertigineux.
La commission a enfin relevé qu'aucune estimation du nombre de personnes susceptibles de relever du dispositif de l'aide à mourir n'a jamais été avancée par le Gouvernement au stade de l'étude d'impact de son projet de loi, ni lors des travaux à l'Assemblée nationale. Le silence dans les débats sur ce point pourtant central a de quoi interpeller : relèverait-il d'une pudeur ou d'un malaise volontairement tu ? La liste des pathologies susceptibles de satisfaire les critères prévus aux 3° et 4° du présent article est, en l'état du texte suffisamment vaste pour estimer le nombre de personnes éligibles à l'aide à mourir à plus d'un million de personnes, en retenant une interprétation large des critères et en l'absence de précisions cliniques normatives sur les phases avancée et terminale135(*).
C. La nécessité d'un encadrement plus rigoureux du périmètre de l'aide à mourir
En conséquence de ces observations, et en cohérence avec les modifications adoptées à l'article 2 visant à substituer une assistance médicale à mourir au droit à l'aide à mourir, la commission a souhaité resserrer les conditions dans lesquelles il pourrait être recouru à une substance létale pour accompagner une personne en fin de vie.
Dans la continuité des dispositions de la loi Claeys-Leonetti, les rapporteurs ont proposé, par l'amendement COM-131136(*), que soient repris les critères en vigueur pour pratiquer une sédation profonde et continue jusqu'au décès, tels que visés au 1° et au 2° de l'article L. 1110-5-2 du code de la santé publique :
- une affection grave et incurable ;
- un pronostic vital engagé à court terme ;
- des souffrances réfractaires aux traitements ou insupportables.
La commission a adopté ces modifications.
À titre complémentaire, la commission a jugé utile de définir la notion de souffrance réfractaire aux traitements, en se fondant sur les travaux de la Société française d'accompagnement et de soins palliatifs (COM-126).
Les rapporteurs ont par ailleurs proposé que soit reprise la condition de majorité d'âge et celle tenant à l'expression d'une volonté libre et éclairée de la personne. Malgré les limites que cette dernière peut présenter, elle constitue un garde-fou nécessaire contre un acte qui ne serait pas réalisé à la demande du patient. Il s'agit là d'une différence notable avec les conditions légales de la sédation profonde et continue jusqu'au décès, qui est apparue nécessaire aux rapporteurs en raison de la différence de nature entre cet acte et celui de l'administration d'une substance ayant pour effet direct de provoquer le décès.
Les rapporteurs se sont également interrogés sur l'opportunité du maintien de la deuxième condition, réservant la pratique de l'aide à mourir aux nationaux et aux personnes résidant de façon stable et régulière en France. Ce critère, spécifiquement prévu pour l'aide à mourir, ne leur est pas apparu pertinent dans le format du dispositif resserré adopté par la commission (cf. article 2). En effet, les dispositions relatives à la mise en oeuvre de la sédation profonde et continue jusqu'au décès ne prévoient pas de critère de ce type. Une personne en fin de vie prise en charge dans un établissement de soin français ne travaillant ni ne résidant en France pourrait bénéficier d'une sédation profonde et continue jusqu'au décès. Si l'état de santé de cette même personne le nécessitait, rien ne justifierait de lui interdire l'assistance médicale à mourir. Dans un souci de parallélisme des formes, et compte tenu de son caractère superfétatoire, les rapporteurs ont proposé de ne pas retenir cette condition (COM-130 et amendement identique COM-116).
Enfin, la commission a adopté deux amendements visant à modifier les intitulés du chapitre II et de la sous-section 2 pour tirer les conséquences de la substitution d'une aide médicale à mourir au droit à l'aide à mourir (respectivement COM-125 et COM-127). Elle a par ailleurs adopté deux amendements de cohérence rédactionnelle (COM-128 et COM-129), l'enjeu n'étant plus de définir les conditions d'accès à un droit, mais celles dans lesquelles il pourrait être recouru à un nouvel acte, de façon strictement encadrée.
La commission a adopté cet article ainsi modifié.
* 94 C'est l'option vers laquelle semble s'orienter le Royaume-Uni, à l'issue de l'examen du projet de loi sur l'assistance au suicide adopté par la Chambre des communes le 20 juin 2025.
* 95 La durée exigible pour valider la condition de stabilité de la résidence peut être variable. Elle est par exemple fixée à 12 mois en Espagne ainsi que dans le projet de loi examiné par le Royaume-Uni.
* 96 Carter c. Canada (Procureur général), 2015 CSC 5 (CanLII), [2015] 1 R.C.S. 331.
* 97 Monsieur Jean Truchon, âgé de 51 ans, était atteint depuis sa naissance d'une paralysie cérébrale spastique engendrant une paralysie physique totale à l'exception de son bras gauche. Ses fonctions cognitives et mentales demeuraient intactes. Madame Nicole Gladu, âgée de 47 ans, souffrait d'un syndrome dégénératif musculaire post-poliomyélite et de multiples affections invalidantes.
* 98 Rapport annuel d'activités de la commission sur les soins de fin de vie du Québec (avril 2022 - mars 2023).
* 99 Audition par la commission des affaires sociales de Jacqueline Herremans, Pierre Deschamps et Theo Boer, sur le thème des expériences étrangères de soins palliatifs et d'aide à mourir, 1er juillet 2025.
* 100 Le document d'enregistrement est le document que remplit le médecin ayant pratiqué une euthanasie et qu'il doit adresser à la commission fédérale d'évaluation et de contrôle dans les quatre jours ouvrables suivant l'euthanasie.
* 101 L'euthanasie de l'ancien Premier ministre Dries Van Agt avec son épouse au début de l'année 2024 a mis en lumière ce phénomène nouveau.
* 102 Commissions régionales de contrôle de l'euthanasie aux Pays-Bas, Rapport 2024.
* 103 Audition par la commission des affaires sociales de Jacqueline Herremans, Pierre Deschamps et Theo Boer, sur le thème des expériences étrangères de soins palliatifs et d'aide à mourir, 1er juillet 2025.
* 104 Conseil d'État, n° 408 204, Avis sur un projet de loi relatif à l'accompagnement des malades et de la fin de vie, 4 avril 2024.
* 105 Selon l'article 458 du code civil, entrent notamment dans la catégorie des actes strictement personnels la déclaration de naissance d'un enfant, sa reconnaissance, les actes de l'autorité parentale relatifs à la personne d'un enfant, le consentement donné à sa propre adoption ou à celle de son enfant.
* 106 Article D. 160-2 du code de la sécurité sociale.
* 107 Commission fédérale de contrôle et d'évaluation de l'euthanasie, Onzième rapport aux chambres législatives (années 2022-2023).
* 108 Les cancers de mauvais pronostic sont ceux pour lesquels le taux de survie à 5 ans est inférieur à 33 %.
* 109 Selon la HAS, le court terme correspond à une échéance de quelques heures à quelques jours.
* 110 Étude d'impact du projet de loi relatif à l'accompagnement des malades et de la fin de vie, 10 avril 2024.
* 111 CS659 et CS1558.
* 112 HAS, « Pronostic vital engagé à moyen terme / phase avancée », avis adopté par le collège le 30 avril 2025.
* 113 HAS, Guide du parcours de soins - Comment mettre en oeuvre une sédation profonde et continue maintenue jusqu'au décès ?, février 2018, version actualisée en janvier 2020.
* 114 HAS, Guide du parcours de soins - Comment mettre en oeuvre une sédation profonde et continue maintenue jusqu'au décès ?, février 2018, version actualisée en janvier 2020.
* 115 Articles 6 et 9 de la proposition de loi.
* 116 Réponses de la direction générale de la santé au questionnaire transmis par les rapporteurs.
* 117 Amendements AS417, AS419 et AS683.
* 118 Amendements n° 2676 du Gouvernement et n° 2691 de Madame Agnès Firmin Le Bodo et plusieurs de ses collègues.
* 119 Amendement n° 1455 de Madame Nathalie Colin-Oesterlé et plusieurs de ses collègues.
* 120 Amendement n° 1455 de Madame Nathalie Colin-Oesterlé et plusieurs de ses collègues.
* 121 Collectif Démocratie, Éthique et Solidarités, avis n° 1, Fin de vie : les enjeux d'une loi en faveur d'une mort programmée.
* 122 HAS, « Pronostic vital engagé à moyen terme / phase avancée », avis adopté par le collège le 30 avril 2025.
* 123 Réponse du Docteur Sophie Trager au questionnaire des rapporteurs.
* 124 Étude d'impact du projet de loi relatif à l'accompagnement des malades et de la fin de vie, 10 avril 2024.
* 125 SFAP, fiche repère, Recous ? à la demande du patient, à une sédation profonde et continue maintenue jusqu'au décès - Évaluation du caractère réfractaire de la souffrance, mai 2017.
* 126 Réponse du Docteur Sophie Trager au questionnaire des rapporteurs.
* 127 SFAP, Fin de vie - Les données du débat, 3e édition, avril 2025.
* 128 CCNE, avis n° 139, Questions éthiques relatives aux situations de fin de vie.
* 129 Réponse de la fédération JALMALV au questionnaire des rapporteurs.
* 130 Le Front de gauche anti-validiste rassemble les associations et membres suivants : Collectif JABS, Collectif Lutte et Handicaps pour l'Égalité et l'Émancipation (CLHEE), Handi-Social, Collectif Une Seule École (CUSE), CLE Autistes, Les Dévalideuses, Collectif de Lutte Anti-Validiste (CLAV), Corps Dissidents, Elisa Rojas, Avocate et militante, Elena Chamorro, enseignante et militante, Odile Maurin, élue municipale, présidente d'Handi-Social, Johanna-Soraya Benamrouche, militante.
* 131 Réponse de l'avocate et militante Elisa Rojas au questionnaire transmis par les rapporteurs.
* 132 Jacques Ricot, Penser la fin de vie, Rennes, Hygée Editions, 2019, 2e édition.
* 133 « Most Canadians Back Status Quo on Medical Assistance in Dying », Mario Canseco, Research Co, 5 mai 2023 ; cité par Les non-dits économiques et sociaux du débat sur la fin de vie, Y-M. Doublet et P. Favre pour La Fondation pour l'innovation politique, janvier 2025.
* 134 Le Monde, « Theo Boer, professeur d'éthique néerlandais : « J'ai cru qu'un cadre rigoureux pouvait prévenir les dérives de l'euthanasie : je n'en suis plus si sûr », 7 avril 2025.
* 135 Collectif Démocratie, Éthique et Solidarités, avis n° 2 sur les contrevérités et les non-dits de la proposition de loi créant un droit à l'aide à mourir, 22 septembre 2025.
* 136 Un amendement identique COM-72 a été déposé par Mme Muller-Bronn, et adopté en commission.