B. UNE PRISE EN CHARGE SANITAIRE DÉDIÉE AU SUCCÈS INÉGAL
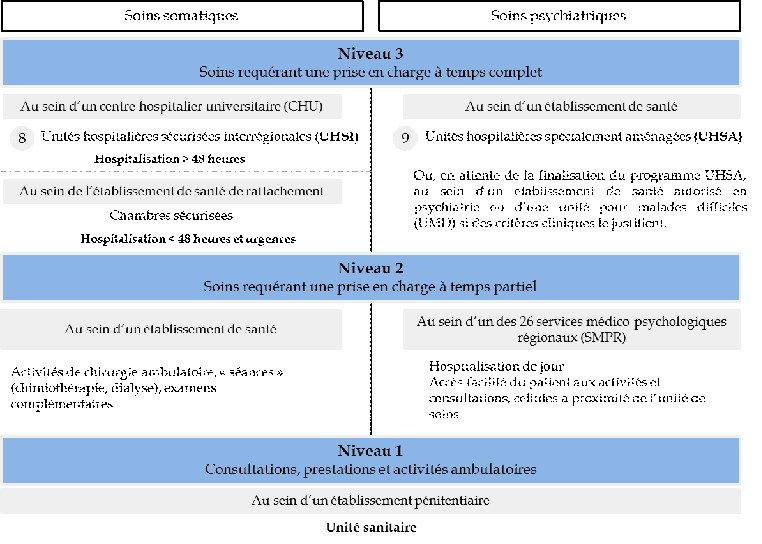
L'offre de soins à destination des personnes détenues comprend deux dispositifs, l'un pour les soins somatiques, l'autre pour les soins psychiatriques, chacun d'entre eux s'articulant autour de trois niveaux , depuis la consultation médicale jusqu'à l'hospitalisation à temps complet.
Si cette offre de soins dédiée constitue un indéniable progrès dans l'accès aux soins des personnes détenues, son utilisation est toutefois inégale.
Organisation de l'offre de soins à destination des personnes détenues
Source : commission des finances du Sénat
1. Une offre de soins somatiques complète mais mal utilisée
Les consultations médicales (de médecine générale et de spécialité) et dentaires, sont assurés au sein même des établissements pénitentiaires, dans une des 175 unités sanitaires. Disposant de locaux dédiés, il s'agit d'une unité hospitalière rattachée à un établissement de santé, mais située au sein de l'établissement pénitentiaire.
Ce premier niveau de soins paraît satisfaisant, mais les conditions d'exercice médical dépendent largement de la qualité des locaux . Ainsi, par exemple, l'Agence régionale de santé d'Île-de-France (ARSIF) estime que « certaines unités sanitaires sont trop exiguës pour un exercice médical dans de bonnes conditions : la direction interrégionale des services pénitentiaires de Paris en a conscience et a engagé un plan de réhabilitation et d'aménagement des cellules pénitentiaires et des locaux dédiés à la santé ».
L'articulation entre les deux dispositifs d'hospitalisation complète est en revanche insuffisamment assurée . Ces deux dispositifs comprennent :
- d'une part, les unités hospitalières sécurisées interrégionales (UHSI), situées dans des centres hospitaliers universitaires (CHU), utilisées pour des hospitalisations à temps complet, de plus de 48 heures, en médecine et en chirurgie ; elles sont sécurisées par l'administration pénitentiaire ;
- d'autre part, les chambres sécurisées, implantées dans le centre hospitaliser de rattachement de l'unité sanitaire et destinées à accueillir les détenus pour les hospitalisations urgentes ou programmées à temps complet mais courtes (moins de 48 heures) ; elles sont sécurisées par les forces de l'ordre.
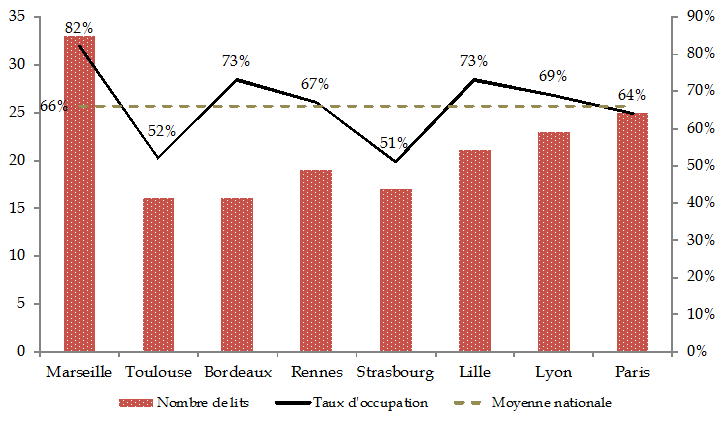
Les UHSI ont été critiquées pour leur sous-occupation. Le taux d'occupation des 170 lits 18 ( * ) des huit UHSI s'est amélioré et atteint désormais 66 % au niveau national , se rapprochant de l'objectif fixé à 70 %. Le ministère des affaires sociales et de la santé précise en effet que « les contraintes particulières de fonctionnement des UHSI ne permettent pas une comparaison directe de cet indicateur d'activité avec celui observé en milieu hospitalier ordinaire » 19 ( * ) .
Cependant, un écart de plus de 30 % est constaté entre le taux d'occupation des UHSI de Marseille et de Strasbourg. Certaines UHSI restent ainsi insuffisamment exploitées.
Nombre de lits et taux d'occupation par Unité hospitalière sécurisée interrégionale (UHSI) en 2016
(en nombre) (en %)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère des affaires sociales et de la santé
L'absence de cour de promenade et de possibilité de fumer constitue manifestement un frein pour les personnes détenues, enclines à repousser voire à annuler leur hospitalisation. L'ARSIF souligne que « les freins à un taux d'occupation élevé sont multiples : nombre de demandes d'hospitalisations émises par les unités sanitaires, délais importants entre la programmation et l'admission, ne permettant pas d'adapter le nombre d'entrées au taux d'occupation. On relève aussi des annulations d'hospitalisation à la dernière minute et une utilisation difficile et limitée des chambres doubles ».
Par exemple, en 2016, 22 % des hospitalisations ont été annulées et 9 % ont été reportées à l'UHSI de Paris. Au total, 31 % des hospitalisations prévues n'ont pas été réalisées. La chirurgie orthopédique et la chirurgie digestive et endocrinienne sont particulièrement concernées (respectivement 27 % et 50 % d'hospitalisations prévues non réalisées). Cette situation désorganise l'unité sans que soient soignées les personnes concernées.
Si, selon les chiffres transmis par l'UHSI de Lille, en 2016, 60 % des annulations résultent d'un refus du patient, on peut également noter que plus de 17 % des hospitalisations prévues, soit 39 hospitalisations, ont été annulées en raison de la libération du patient. Cette situation illustre l'insuffisante articulation entre magistrats, surveillants pénitentiaires et médecins.
Raisons des annulations d'hospitalisations en 2016 à l'UHSI de Lille
(en nombre et en %)
|
Nombre |
Proportion |
|
|
Refus du patient |
132 |
60,3 % |
|
Patient libéré |
39 |
17,8 % |
|
Hospitalisation reportée |
15 |
6,8 % |
|
Hospitalisation annulée |
12 |
5,5 % |
|
Absence d'ordre de transfèrement |
10 |
4,6 % |
|
Pas de place |
9 |
4,1 % |
|
Grève pénitentiaire |
2 |
0,9 % |
Source : UHSI du CHRU de Lille
De plus, l'utilisation des chambres sécurisées est aujourd'hui insuffisamment connue pour mesurer leur pertinence dans l'offre de soins somatiques. Il est impossible de connaître leur taux d'occupation par des personnes détenues car ces chambres sont également destinées à accueillir des personnes placées en garde à vue. Or, pour ces hospitalisations courtes, il est nécessaire de recourir à une extraction vers l'hôpital, assurée par une escorte pénitentiaire, mais aussi, à l'hôpital, à une garde statique, mobilisant les forces de l'ordre, dans un sas attenant à la chambre 20 ( * ) .
Une meilleure connaissance de l'utilisation des chambres sécurisées paraît aujourd'hui nécessaire , d'autant plus qu'elles semblent être privilégiées 21 ( * ) , au détriment des UHSI, étant généralement plus proches de l'établissement pénitentiaire que ces dernières .
|
Recommandation n° 2 : garantir une meilleure articulation entre les deux dispositifs d'hospitalisation à temps complet assurée par les UHSI et les chambres sécurisées, afin d'optimiser leur utilisation respective. |
|
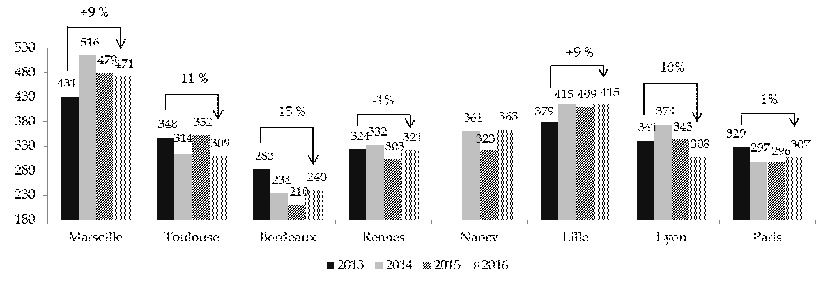
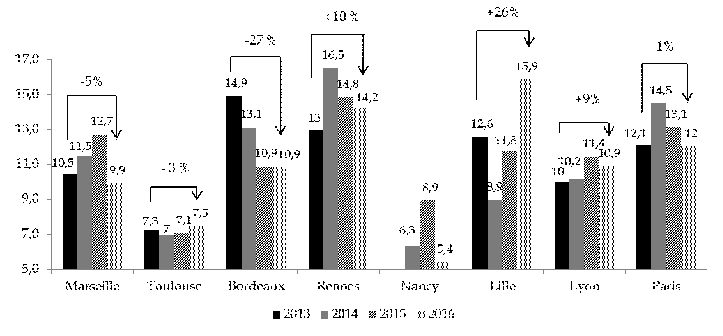
Statistiques relatives à l'utilisation des UHSI Le nombre de patients accueillis en UHSI a évolué à la baisse entre 2013 et 2016 pour la plupart des UHSI, excepté pour les UHSI de Marseille et de Lille. La diminution du nombre de patients a toutefois permis de les accueillir plus longtemps, d'où une augmentation de la durée moyenne de séjour (DMS). Celle-ci est passée, au niveau national, de 11,5 jours en 2013 à 10,8 jours en 2016. La DMS la plus importante est constatée à Lille, où elle atteint près de 16 jours ; la plus faible est relevée à Nancy (5,4 jours). Évolution du nombre de patients par UHSI entre 2013 et 2016
Évolution de la durée moyenne de séjour par UHSI entre 2013 et 2016 (en jour)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère des affaires sociales et de la santé |
2. Une offre de soins psychiatriques très sollicitée mais encore inaboutie
Les consultations, les entretiens ou les activités thérapeutiques en matière psychiatrique, sont aussi assurés au sein des unités sanitaires.
L'hospitalisation de jour en psychiatrie, à temps partiel, est également réalisée en milieu pénitentiaire. Les 26 établissements pénitentiaires (essentiellement d'importantes maisons d'arrêt) qui accueillent des services médico-psychologiques régionaux (SMPR) disposent d'une offre de soins incluant les activités à temps partiel, et, pour une grande partie d'entre eux, la possibilité de prendre en charge des patients de leur zone de ressort géographique en hospitalisation de jour 22 ( * ) . Afin d'assurer un accès facilité du patient aux activités et consultations, les cellules d'hébergement sont situées à proximité immédiate de l'unité de soins, évitant de multiples mouvements dans la journée.
La loi du 9 septembre 2002 d'orientation et de programmation pour la justice 23 ( * ) a considérablement fait évoluer les conditions d'hospitalisation à temps complet des personnes détenues, excluant la possibilité qu'elles soient réalisées au sein d'un établissement pénitentiaire : elles doivent désormais être réalisées en milieu hospitalier, principalement au sein des unités hospitalières spécifiquement aménagées (UHSA). Si l'administration pénitentiaire en assure la sécurité, elle n'est pas présente en son sein, sauf en cas de demande de prêt de main forte du personnel soignant.
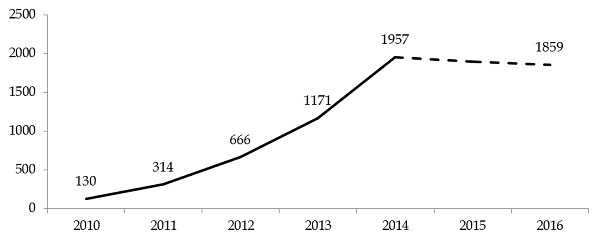
Créées par la loi précitée, les UHSA ont été mises en place progressivement, à partir de 2010.
Évolution du nombre de patients accueillis par les UHSA entre 2010 et 2014*
(en nombre)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Le programme de construction prévoyait l'ouverture de 17 unités, comportant 705 places avec deux tranches de construction : une première tranche de neuf unités totalisant 440 places, et une seconde de 265 places, réparties dans cinq unités en métropole et trois unités de 15 places en outre-mer. À ce jour, si les neuf unités de la première tranche ont été livrées, la seconde tranche n'est pas engagée. Le ministère des affaires sociales et de la santé précise que « le calendrier d'engagement de cette seconde tranche ainsi que ses modalités de déploiement reste à valider ».
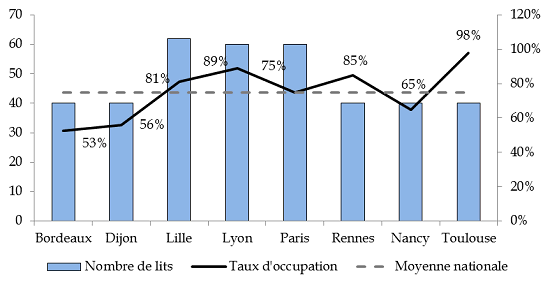
Les possibilités d'hospitalisation à temps complet offertes par les UHSA sont pleinement exploitées car elles répondent à un besoin réel. Leur taux d'occupation s'élève à 75 % au niveau national et contraste avec celui des UHSI .
Nombre de lits et taux d'occupation par Unité hospitalière spécialement aménagée (UHSA) en 2016
(en nombre) (en %)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Néanmoins, en l'absence d'UHSA ouverte dans le ressort territorial d'un établissement pénitentiaire, ou en l'absence de place disponible, l'hospitalisation des personnes détenues atteintes de troubles mentaux continue d'être assurée :
- au sein des établissements de santé autorisés en psychiatrie, c'est-à-dire ceux désignés par le directeur général de l'agence régional de santé, après avis du représentant de l'État dans le département concerné, chargés d'assurer les soins psychiatriques sans consentement 24 ( * ) ; il s'agit d'ailleurs des seuls établissements habilités à accueillir les personnes détenues admises en soins psychiatriques sans consentement 25 ( * ) ;
- au sein des unités pour malades difficiles (UMD), lorsqu'elles présentent pour autrui un danger tel que les soins, la surveillance et les mesures de sûreté nécessaires ne peuvent être mis en oeuvre que dans une unité spécifique 26 ( * ) .
Or, ces hospitalisations se déroulent sans gardes statiques ni surveillance de l'administration pénitentiaire ou des forces de l'ordre .
Cette situation ne saurait perdurer : problématique pour la sécurité du personnel et des autres patients, elle pose aussi la question de l'adéquation des soins, souvent trop courts 27 ( * ) , eu égard au sentiment d'insécurité du personnel, mais aussi peu adaptés pour le patient .
En outre, malgré les évolutions apportées par la loi du 26 janvier 2016 relative à la modernisation de notre système de santé, le recours à l'isolement ou à la contention reste parfois utilisé comme une mesure de sécurité, sans que l'évolution de l'état clinique de la personne détenue ne soit prise en compte.
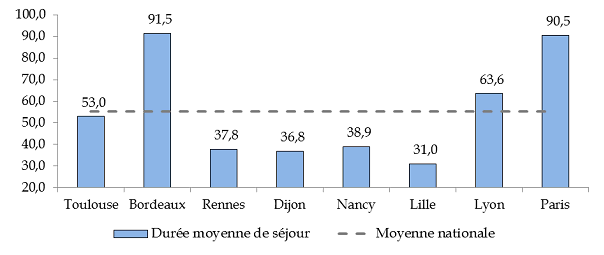
Durée moyenne de séjour par UHSA en 2016
(en jour)
Source : commission des finances du Sénat d'après les réponses au questionnaire adressé au ministère de la justice
Les UHSA répondent sans conteste à une demande et permettent d'offrir un accès à des soins effectifs et dignes pour les détenus souffrant de maladies psychiatriques. L'analyse réalisée en 2015 par la direction de l'administration pénitentiaire (DAP) et la direction générale de l'offre de soins (DGOS) a permis de « souligner les apports du dispositif dans la prise en charge sanitaire des personnes détenues présentant un trouble mental ». D'après l'administration pénitentiaire, entre 2009 et 2014, le nombre d'hospitalisations en psychiatrie a augmenté de 35 %, alors que la population carcérale a augmenté dans le même temps de 6,6 %.
Toutefois, le contexte budgétaire actuel , largement contraint, ainsi que le coût particulièrement élevé de la construction (115 millions d'euros, hors coûts de fonctionnement) de la deuxième tranche d'UHSA incitent à envisager prudemment ce projet.
Estimations budgétaires de la construction de cinq nouvelles UHSA en métropole et trois unités en outre-mer
(en millions d'euros)
|
Ministère des affaires sociales et de la santé |
Ministère de la justice |
||
|
Investissement |
Par les établissements hospitaliers sièges potentiels des UHSA 97,3 |
Investissement et sécurisation des locaux
|
|
|
Coût annuel de fonctionnement moyen |
UHSA de 40 places |
4,56 |
0,8 |
|
UHSA de 60 places |
6,84 |
||
|
UHSA de 15 places |
1,71 |
||
Source : ministère des affaires sociales et de la santé et ministère de la justice
Cette décision devrait également être précédée d'une réflexion sérieuse sur le sens de la peine d'emprisonnement, associant l'ensemble des acteurs concernés : magistrats, administration pénitentiaire, psychiatres .
Selon certains interlocuteurs rencontrés, les soins psychiatriques réservés aux détenus seraient plus satisfaisants que ceux dont bénéficie la population générale. Au surplus, leur existence pourrait conduire les magistrats à privilégier un placement en détention, susceptible de garantir une prise en charge psychiatrique.
|
Témoignages et réflexions de psychiatres intervenant en milieu pénitentiaire Michel David, auteur du livre « Soigner les méchants - Éthique du soin psychiatrique en milieu pénitentiaire » 28 ( * ) : « L'enfer est vraiment pavé de bonnes intentions. Progressivement, dans l'après seconde guerre mondiale, dans la continuité de la réforme Amor, du nom d'un magistrat à l'origine d'une profonde réforme pénitentiaire, il fallut bien penser au sort des détenus souffrant de troubles psychologiques. La réticence des psychiatres hospitaliers a été initialement considérable pour pénétrer dans les prisons et venir y soigner des troubles générés uniquement selon eux par la condition carcérale. » Alors qu'un décret du 14 mars 1986 crée les secteurs de psychiatrie en milieu pénitentiaire (SPMP), « un quart de siècle plus tard, il est légitime de se demander s'il n'a pas contribué à créer une filière ségrégative, entravant les démarches de réinsertion, en se coupant du secteur de psychiatrie générale ». « En étant provocateur, on peut considérer que les UHSA sont une excellente manière de régler la crise de l'expertise psychiatrique. Puisqu'un dispositif sanitaire complet est en place, plus besoin de se poser la question de la responsabilité pénale du malade mental. Une filière d'exclusion bien sécurisée devrait inciter à des altérations du discernement systématiques et non plus à des abolitions » 29 ( * ) . « Les psychotropes sont largement utilisés en milieu pénitentiaire, certainement de manière trop importante, notamment en ce qui concerne les tranquillisants et les somnifères. Les déplorables conditions de vie dans les prisons imposent d'y recourir trop souvent. Certaines personnes incarcérées reproduisent les comportements des dealers et des trafiquants du milieu libre, mais d'autres personnes détenues, souvent très défavorisées, celles que l'on appelle les indigents, n'ont pas de ressources. Ni revenus par le travail en prison, ni aide de l'extérieur par la famille, ils n'ont aucun moyen financier pour cantiner (commander des produits à l'extérieur de la prison). L'isolement et le profond sentiment d'être démuni de tout, matériellement et affectivement engendrent ou majorent un sentiment d'infériorité et un état anxieux. Obtenir des médicaments pour se faire un petit pécule est l'unique source de revenus. Cette débrouillardise et cette réussite permettent une revalorisation narcissique et un abaissement de l'état anxieux. Dans ce cas, les tranquillisants induisent un effet anxiolytique non pharmacologique pour le « revendeur » et l'effet pharmacologique sera obtenu par celui qui l'achète et qui aura pu s'en procurer en toute discrétion sans en avoir fait ouvertement une demande au service des « fous » avec le risque d'être désigné comme tel. (...) Cet usage des psychotropes s'éloigne des recommandations de bonne pratique médicale, mais elle illustre les complexités de l'intervention thérapeutique en prison ». Cyrille Canetti, Psychiatre, SMPR de Fleury-Mérogis : « La politique des secteurs de psychiatrie, la réduction du nombre de lits dans les services, le courant de fermeture des hôpitaux psychiatriques au profit de petites structures au sein des villes, celui d'intégration des services hospitaliers au sein des hôpitaux généraux et la volonté des psychiatres de ne plus s'occuper que des patients consentants ont pour conséquence de diminuer la durée des séjours hospitaliers et a fortiori celle des soins sous contrainte. Toute une population de malades mentaux se retrouve donc à la rue. Il ne lui reste comme moyen de subsistance que la délinquance, qui la conduit tout naturellement en prison » 30 ( * ) . |
Par conséquent, la construction de la seconde tranche devrait a minima être conditionnée au remboursement des dettes de l'administration pénitentiaire et, le cas échéant, s'accompagner des crédits nécessaires. De surcroît, elle devrait tenir compte de l'offre actuellement disponible et des besoins en santé mentale, évalués au plus près des territoires.
|
Recommandation n° 3 : conditionner l'engagement de la construction de la deuxième tranche d'UHSA à l'apurement des dettes du ministère de la justice envers l'assurance maladie et, le cas échéant, l'accompagner de crédits nécessaires, tout en tenant compte, dans le choix des implantations, de l'offre actuellement disponible et des besoins en santé mentale. En tout état de cause, cette décision devrait être précédée d'une réflexion sérieuse sur le sens de la peine d'emprisonnement. |
|
L'UHSA Paul-Verlaine de Villejuif L'UHSA de Villejuif, située au sein du groupe hospitalier Paul Guiraud, constitue le troisième niveau de soins psychiatriques à destination des personnes détenues et des personnes placées sous main de la justice de la région Île-de-France. Elle comprend 60 lits mixtes, pour 13 000 personnes détenues dans les établissements pénitentiaires de la direction interrégionale des services pénitentiaires de Paris. Ouverte en 2013, l'UHSA a enregistré 177 entrées en 2016 (soit près de 3,6 entrées par semaine). 7,2 millions d'euros lui ont été versés en 2016 au titre de la dotation annuelle de fonctionnement. 120 personnels travaillent à l'UHSA, dont 80 personnels soignants. Trois unités mixtes de 20 lits permettent d'offrir une prise en charge séquentielle en trois étapes : - une « unité 1 » d'entrants, de 15 lits, visant « la gestion de crise », la sociabilisation du patient ainsi que la réduction des comportements violents. Un isolement strict de 48 heures est imposé à l'entrée. Peu d'activités avec le personnel soignant sont proposées au patient à ce stade ; - une « unité 2 », de 18 lits, offre des soins de psychiatrie générale ; l'objectif poursuivi par cette unité est l'acceptation de sa maladie par le patient. Des activités soignantes ciblées sont proposées ; - une « unité 3 », de réhabilitation psycho-sociale de 20 lits prévoit une préparation à la sortie, et un apprentissage de l'autonomisation du patient ; tous les patients de l'unité participent aux activités proposées. Le taux d'occupation des lits de l'UHSA s'est élevé à 75,6 % en 2015, et à 77 % en 2016. Il a été précisé, au cours de la visite, qu'un taux de 100 % pourrait être atteint au regard de la demande de soins en santé mentale sur le territoire francilien, mais ne permettrait pas une prise en charge séquentielle. Source : commission des finances du Sénat à partir de la présentation transmise par l'UHSA |
* 18 La direction de l'administration pénitentiaire précise, dans les réponses au questionnaire, que « la capacité en lits de chaque UHSI a été déterminée en fonction de plusieurs critères définis à savoir une projection de la population pénale au 1 er janvier 2001, un taux d'hospitalisation égal à 15,8 %, une durée moyenne de séjour de 8 jours et un taux d'occupation de 70 % ».
* 19 Réponse au questionnaire.
* 20 La circulaire interministérielle du 13 mars 2006 (DAP/DHOS/DGPN/DGGN) relative à l'aménagement ou à la création de chambres sécurisées dans les établissements publics de santé précise le cahier des charges devant être respecté.
* 21 La Cour des comptes notait ainsi dans son rapport public annuel de 2014, que les unités sanitaires « ont, en effet, souvent tendance à privilégier les hospitalisations dans leur établissement de rattachement, y compris pour des hospitalisations supérieures à 48 heures ».
* 22 Le ministère des affaires sociales et de la santé précise, dans les réponses au questionnaire, que « les admissions en hospitalisation de jour sont exclusivement décidées par le médecin. Elles sont prononcées par le directeur de l'établissement de santé sur proposition médicale (...). L'admission en hospitalisation de jour peut être prononcée pour toute personne détenue relevant de la zone géographique de son ressort (région). Dans le cas de personnes détenues dans un autre établissement pénitentiaire, le médecin responsable de l'unité d'hôpital de jour examine les demandes d'admission présentées par les équipes soignantes de l'établissement d'origine. Sous réserve de son avis favorable et des disponibilités au sein des cellules d'hébergement, il transmet au directeur de l'établissement pénitentiaire une demande de transfert en vue de soins au sein de l'hôpital de jour et d'une affectation en cellule d'hébergement ».
* 23 Article 48 de la loi n° 2002-1138 du 9 septembre 2002 d'orientation et de programmation pour la justice.
* 24 Aux termes de l'article L. 3222-1 du code de la santé publique.
* 25 Aux termes de l'article L. 3214-1 du code de la santé publique.
* 26 L'admission est prononcée par arrêté du préfet sur la base d'un certificat médical établi par un psychiatre précisant les motifs de la demande d'hospitalisation en UMD (article R. 22-2 du code de la santé publique) et après accord d'un psychiatre de l'UMD. L'admission en UMD s'effectue dans l'unité la plus proche du lieu d'hospitalisation du patient, sous réserve des disponibilités. Les UMD ont une vocation nationale.
* 27 Selon le rapport annuel de la Cour des comptes de 2014, citant des données de l'administration pénitentiaire, « la durée moyenne de séjour des personnes détenues était, en 2012, de 18,3 jours contre 37 jours pour la population générale », et concluant que « leur sortie est souvent précoce alors même que leur situation n'est pas encore stabilisée ».
* 28 Michel David, « Soigner les méchants - Éthique du soin psychiatrique en milieu pénitentiaire », L'Harmattan, mai 2015.
* 29 Selon une étude de 1999 de Pierre Pradier, « alors que le taux d'irresponsabilité pénale pour cause de maladie mentale était de 17 % au début des années 1980, il est passé à 0,17 % en 1997 pour ne connaître quasiment plus de variation ».
* 30 Cyrille Canetti, Psychiatre, SMPR de Fleury-Mérogis, adsp n° 44, septembre 2003.